Симфиз лобковой кости
Лобковый симфиз у мужчин и женщин: анатомическое строение, норма размеров, расхождение лонного сочленения при беременности, фото
Расхождение или разрыв лобкового симфиза – патология, которая чаще всего встречается у женщин во время беременности. Однако мужчины тоже подвержены травме. Лечение расхождения лонного сочленения зависит от степени патологии. При любой стадии изменение лобкового симфиза вызывает боль и дискомфорт, но последняя существенно снижает качество жизни.
Лобковый симфиз: анатомия у мужчин и женщин
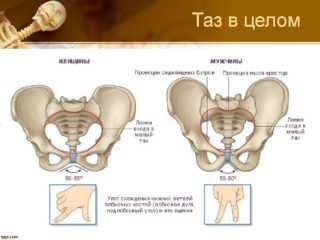 Анатомия сочленения мало отличается у мужчин и женщин. Лобковый симфиз – это соединение тазовых костей в области над мочевым пузырем. Сращение обеспечено волокнисто-хрящевым диском. Внутри полости находится жидкость. Таким образом, лобковый симфиз – это малоподвижный полусустав, который может поражаться артрозом и другими заболеваниями.
Анатомия сочленения мало отличается у мужчин и женщин. Лобковый симфиз – это соединение тазовых костей в области над мочевым пузырем. Сращение обеспечено волокнисто-хрящевым диском. Внутри полости находится жидкость. Таким образом, лобковый симфиз – это малоподвижный полусустав, который может поражаться артрозом и другими заболеваниями.
Сочленение плотно фиксируется связками, которые расположены со всех сторон. У женщин оно находится над влагалищем. Лобковый симфиз у мужчин расположен над половым членом, к нему же крепится связка, удерживающая репродуктивный орган.
Симфиз относится к крестцово-подвздошной области, сзади него расположен крестец. Под полусуставом находятся нервы и сосуды, поэтому любое изменение его положения вызывает боль. Иногда дискомфорт возникает у женщин во время беременности из-за диастаза (расхождения мышц живота), так как верхняя сухожильная связка крепится к мышцам передней брюшной стенки.
Лонное сочленение: норма размеров и патологии
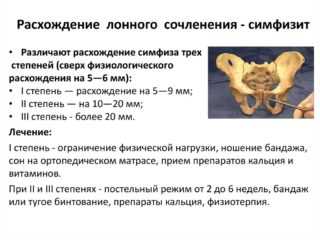
В норме расхождение костей может достигать 1 см, однако общепринятый показатель установлен на отметке 0,5 см. У женщин расхождение чаще всего начинается во время беременности, либо в процессе родов и в постродовом периоде. В большинстве случаев процесс сопровождается воспалением – симфизитом.
 Существует несколько стадий изменения полуподвижного сустава:
Существует несколько стадий изменения полуподвижного сустава:
- Небольшое отклонение мыса от нормальной отметки. В этом случае расхождение составляет от 0,5 до 0,9 см. Симптомы появляются слабо. У беременных возникает именно это анатомическое состояние, его нельзя назвать тяжелым или требующим обязательного хирургического вмешательства.
- Среднее отклонение сочленения в тазу. Величина расхождения составляет 1-1,9 см, при этом связки просто растягиваются. Ощущения доставляют серьезный дискомфорт женщине, боли беспокоят даже в лежачем положении. При второй степени необходима помощь медиков и корректирующие мероприятия.
- Выраженное отклонение костей от тазовой оси. Лобковый симфиз расходится в ширину на 2 см, высок риск разрыва. Боль ограничивает подвижность, у женщины меняется походка.
Для диагностики используют ультразвуковое обследование. Рентген во время беременности нежелателен, но иногда необходим.
Состояние лонного сочленения при беременности
Изменения в организме при беременностиПри беременности расхождение лобкового симфиза – нормальный физиологический процесс. Организм приспосабливается к родам, увеличивает пространство в тазу, чтобы ребенок мог свободно пройти по путям. Умеренные болезненные ощущения не повод обращаться к дополнительному УЗИ или беспокоиться о медицинском вмешательстве.
При беременности организм женщины вырабатывает релаксин – вещество, собранное в яичниках. Оно расслабляет мышечные ткани, суставные хрящи и связки. В результате происходит небольшое разрыхление твердых тканей, изменяется строение суставных щелей, возрастает подвижность тазовых костей и элементов, расположенных в этой области.
В лонном сочленении появляется отек в результате усиленного кровоснабжения и процесса разрыхления. Размер сочленения увеличивается на 5-6 мм, это нормальный показатель. В послеродовом периоде хрящи вновь приобретают привычную плотность, а связки и сухожилия стягиваются, сокращается суставная щель.
Симфизиопатия – состояние, которое обнаруживается во время беременности, связанное с чрезмерным расслаблением симфиза. Возникает из-за острого токсикоза, который поражает костно-суставную систему. Увеличенное расстояние между костями связано с патологическими процессами. При этой патологии на УЗИ лобкового симфиза обнаруживают 2-3 стадию расхождения.
Расхождение и разрыв лонного сочленения
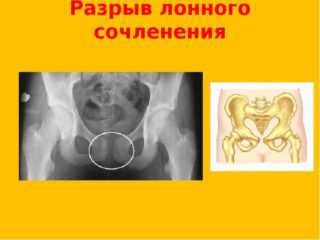
Сильное расхождение и разрыв лобкового симфиза – это патологические процессы, причины которых не вписываются в рамки нормальных физиологических состояний. Главная опасность во время родов – разрыв симфиза, после которого женщине придется несколько месяцев провести в кровати, так как двигаться она не сможет. Из-за риска разрыва врачи назначают кесарево сечение, если во 2-3 семестрах расхождение достигает 2-3 стадии.
 Во время беременности около 50% женщин сталкивается с изменением лонного сочленения. Знать о симптомах болезни необходимо, так как ее прогрессирование – угроза для матери и нормального родового процесса. Основные признаки:
Во время беременности около 50% женщин сталкивается с изменением лонного сочленения. Знать о симптомах болезни необходимо, так как ее прогрессирование – угроза для матери и нормального родового процесса. Основные признаки:
- в области лобка появляются боли, отдающие в пах, нижнюю часть брюшины, верх бедер и поясницы;
- наблюдается преждевременное опущение живота;
- при движении появляются щелчки, особенно заметные, если поднять ноги вверх;
- женщине сложно подниматься по лестнице, с кровати, просто ходить;
- походка беременной изменяется, выглядит грузно, нелепо;
- при пальпации обнаруживается болезненность, также дискомфорт заметен во время полового акта.
Изменение ширины между костями начинается с 5 месяца вынашивания ребенка. С 20 недели симптомы симфизита нарастают.
Для предотвращения опасных последствий и инвалидности женщина должна проходить обследование у врача. На снимке симфиза лобковой кости расхождение выглядит отчетливо, поэтому сложностей в его обнаружении не возникает, за исключением случаев, когда рентген абсолютно противопоказан. Если беременная будет игнорировать симптомы и методы коррекции симфизита (отечность, болезненность, щелчки), это приведет к ухудшению здоровья.
Патологические причины симфизита
 Первая степень расхождения костей у женщин – нормальное состояние. В остальных случаях ему предшествуют определенные патологические причины:
Первая степень расхождения костей у женщин – нормальное состояние. В остальных случаях ему предшествуют определенные патологические причины:
- чрезмерная выработка релаксина – связки становятся слишком рыхлыми, в результате чего расхождение превышает норму;
- в организме женщины недостаточно кальция – нужно потреблять в день не менее 1 г, иначе костно-мышечный аппарат окажется неготовым к нагрузкам;
- частая родовая деятельность – женский организм изнашивается, и беременность каждый раз усиливает этот процесс;
- травмы таза в анамнезе – любая беременность может спровоцировать незначительные застарелые травмы, которые раньше не вызывали дискомфорта;
- заболевания почек – повышается риск вымывания из организма важных веществ.
Высоки риски патологического расхождения костей у тех женщин, родственницы которых страдали от симфизита. Повышен риск у тех, кто вынашивает крупный плод, либо близнецов и тройню. Подвержены патологии женщины, ведущие малоактивный образ жизни, связочный аппарат у которых недостаточно развит.
Причины симфизита у мужчин
Кроме травм, распространенной причиной симфизита у мужчин считают остеомиелит. Из-за этой болезни воспаляется лонное сочленение, возникают боли в области лобка, образуется отек и запускаются различные дистрофические процессы. Дополнительно возникают сильные боли с внутренней стороны бедра.
Способы лечения симфизита
Расхождение симфиза не поддается медикаментозному лечению или принудительной коррекции. После беременности патология проходит самостоятельно, если не было разрыва сочленения. Для ускорения процесса необходимо придерживаться рекомендаций: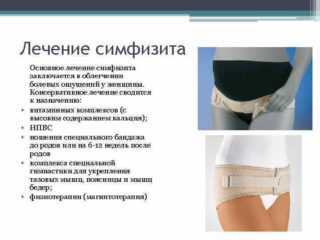
- во 2-3 триместре нужно носить бандаж или корсет, который предотвращает чрезмерное растяжение (примерно с 25 недели беременности);
- необходимо стоять или сидеть на одном месте только в течение 1 часа, затем следует двигаться;
- нельзя сидеть, складывая ноги друг на друга или поджимая под себя;
- необходимо есть много продуктов с кальцием: орехи, кисломолочку, рыбу, зелень;
- не должно быть проблем с пищеварением, иначе ухудшится всасываемость полезных веществ;
- нельзя допускать прибавки в весе – ожирение ухудшает состояние костно-мышечного аппарата.
Запущенные случаи требуют наблюдения в стационаре. Врачи регулярно контролируют расстояние между лобковыми костями, по необходимости дают допустимые противовоспалительные препараты.
При заболеваниях опорно-двигательного аппарата или мышц назначают кальций. Из еды организм не может усвоить лечебную дозу этого вещества. Дополнительно рекомендуют принимать магний и витамин D, которые ускоряют усвоение кальция.
Физиотерапия
Во время беременности лечение медикаментами сильно ограничено, поэтому большой популярностью пользуются физиотерапевтические методы. Самый популярный – магнитная терапия лобка. С ее помощью уменьшается давление, улучшается состояние мышц таза, поясницы и бедер. Врачи рекомендуют заниматься лечебной гимнастикой, которая нацелена на укрепление этих же структур.
Постродовой период
После беременности женщинам со 2-3 степенью симфизита назначают постельный режим на 1-2 месяца с бинтованием таза и ношением корсета. Медицинские действия после рождения ребенка могут расшириться:
- назначают обезболивающие препараты, совместимые с грудным вскармливанием;
- подбирают дополнительные методы физиотерапии;
- если произошел разрыв, потребуется хирургическое вмешательство.
До родов женщина может позаботиться о профилактике симфизита. Необходимо тщательно планировать беременность, проходить обследования, придерживаться здорового рациона. Во время вынашивания плода планово проходят УЗИ, чтобы узнать примерный вес ребенка. Если начинают беспокоить любые неприятные ощущения в области лобка, необходимо сразу же обратиться к гинекологу.
Симфизит
Симфизит — патологические изменения тканей лонного симфиза при беременности, сопровождающиеся расхождением лобковых костей. Проявляется стреляющими или тянущими поверхностными болями над лобком, которые усиливаются при ходьбе, поворотах, других физических нагрузках, изменениями походки, невозможностью выполнения некоторых движений. Диагностируется при помощи УЗИ лобкового сочленения, рентгенографии тазовых костей. Для лечения используют препараты кальция, противовоспалительные и анальгезирующие средства. Выбирая способ родоразрешения, учитывают тяжесть расстройства. В большинстве случаев женщина способна родить самостоятельно, при наличии показаний проводят кесарево сечение.
Болезненность в районе лобка наблюдаются у 48-56% беременных, что связано с естественными механизмами подготовки тазового кольца к предстоящим родам. О симфизиопатии (симфизите) говорят при возникновении сильной боли и инструментально подтвержденном расхождении лонных костей более чем на 5 мм. Поскольку размягчение связок, укрепляющих лобковый симфиз, начинается на 6-7 месяце гестационного срока, клинические симптомы заболевания обычно возникают в третьем триместре беременности, реже — во втором, крайне редко — в первом, во время либо после родов. В исключительных случаях симфизит не связан с беременностью или родами, а является следствием травм, значительных физических и спортивных нагрузок.
Причины симфизита
Этиология симфизиопатии на сегодняшний день окончательно не установлена. Вероятно, воспалительные процессы в области лонного сочленения связаны с особенностями обменных процессов в организме женщины при беременности и после родов. В акушерства и гинекологии рассматриваются две теории, объясняющие ключевые причины возникновения симфизита:
- Повышенная секреция релаксина. Для компенсации нагрузок, испытываемых костно-хрящевым кольцом таза, задолго до родов яичники и плацента беременной начинают вырабатывать релаксин. Этот гормон оказывает специфический разрыхляющий эффект на связки и суставные соединения, что способствует расширению таза и свободному прохождению ребенка по родовым путям. При избыточном уровне релаксина происходит перерастягивание лобкового симфиза.
- Дефицит кальция. Во время беременности потребность женского организма в кальции составляет не меньше 1,0 г в сутки. Этот минерал необходим для формирования плода и подготовки костно-мышечного аппарата беременной к будущим родам. Гипокальциемию провоцируют диета с низким содержанием кальция и витамина D, недостаток естественной инсоляции, курение, употребление больших количеств кофе, крепкого чая, тонизирующих напитков с кофеином.
Выявлен ряд предрасполагающих факторов, при наличии которых вероятность развития симфизита существенно возрастает. Заболевание часто выявляют у пациенток с наследственной патологией опорно-двигательной системы — синдромом Элерса-Данлоса, при котором наблюдается чрезмерная подвижность суставов, вызванная аномальным строением коллагена. В группу риска также входят многократно рожавшие женщины, пациентки с травмами таза и симфизитом в анамнезе, беременные, которые вынашивают крупный плод, ведут малоподвижный образ жизни, страдают хроническим пиелонефритом и другими урологическими заболеваниями, сопровождающимися повышенной экскрецией кальция с мочой.
При нормальном развитии беременности под влиянием релаксина связки, хрящевая ткань лобкового симфиза, других суставных сочленений таза разрыхляются, набухают. В результате расширяется тазовое кольцо — расстояния между суставными поверхностями увеличиваются, а сами суставы становятся более подвижными. При нормальной концентрации кальция эти процессы компенсируются достаточным тонусом мышц и адекватным ремоделированием костей. Гиперпродукция релаксина вызывает избыточное расслабление связочного аппарата, при этом на фоне повышенной подвижности лонного сочленения нарушается локальная микроциркуляция, возникает отек, высвобождаются медиаторы воспаления, которые усиливают патологические процессы и снижают болевой порог рецепторов. Ситуация усугубляется дефицитом кальция, приводящим к возникновению нервно-мышечных нарушений, ослаблению соединительной ткани и повышению проницаемости клеточных мембран. Дополнительными патогенетическими звеньями, влияющим на развитие симфизита после родов, становится повышенная нагрузка на лобковый симфиз при изгнании ребенка из родовых путей и усиление гипокальциемии за счет высокого расхода кальция при секреции грудного молока.
Классификация
Систематизация форм симфизита, связанного с беременностью и родами, учитывает величину расхождения костей лонного сочленения. Выбор критерия классификации обусловлен прямой взаимосвязью клинической картины расстройства с расстоянием между костями, которые соединяет лобковый симфиз. На основании этого параметра акушеры-гинекологи различают 3 степени тяжести заболевания:
- I степень: кости лонного сочленения расходятся на 0,5-0,9 см;
- II степень: величина расхождения в симфизе составляет 1,0-1,9 см;
- III степень: расстояние между лобковыми костями превышает 2,0 см.
Симптомы симфизита
Основным проявлением заболевания является болевой синдром, возникающий во второй половине гестационного срока или после родов. Боль обычно ощущается как поверхностная и локализована в области лобка. Болезненность при симфизите усиливается в ночное время, во время секса, при попытках отвести бедро (развести ноги в стороны), надавливании рукой на лоно. Часто возникают тянущие или ноющие болевые ощущения в тазобедренных суставах и пояснице. Пациентка испытывает значительные сложности при выполнении некоторых движений — поднятии выпрямленных ног вверх из положения лежа на спине, ходьбе по ступенькам.
При выраженном симфизите возможна хромота, заметно изменяется характер походки, которая становится переваливающейся («утиной»). При ходьбе или пальпации лона иногда слышатся или осязаются треск, щелканье, «скрежет». Для уменьшения боли пациентка может принимать характерную «лягушачью позу»: ложась на спину, слегка сгибать ноги в коленях, поворачивать кнаружи и разводить бедра. О вероятном дефиците кальция, как причине заболевания, свидетельствуют быстрая утомляемость, ломкость ногтей, разрушение зубов, ночные судороги мышц голени, нарушение чувствительности, возникновение парестезий. Крайне редко при расхождении симфиза возникает незначительный субфебрилитет с повышением температуры до 37,3-37,4 °С.
Наиболее грозным последствием симфизита является симфиолиз — разрыв лобкового сочленения с полным повреждением связок, которые стабилизируют лонный симфиз, невозможностью ходить, поднимать ноги и даже стоять на них. Выраженный болевой синдром и двигательные нарушения ограничивают возможности женщины по уходу за собой, ребенком, ведению быта. Существенное снижение качества жизни может привести к возникновению эмоциональных расстройств — от угнетенности и плаксивости до глубокой ипохондрии и послеродовой депрессии. У 68-85% пациенток возникает симфизиопатия в следующих беременностях и родах.
Диагностика
Обычно типичная клиническая картина и возникновение заболевания в связи с гестацией позволяют быстро установить правильный диагноз. Для подтверждения симфизита применяют физикальные и инструментальные исследования, позволяющие подтвердить расхождение лобковых костей и уточнить степень расстройства. Наиболее информативными в диагностическом плане являются:
- Гинекологический осмотр. При влагалищном исследовании женщина ощущает боль с внутренней стороны лонного симфиза. Значительное расхождение выявляется пальпаторно в виде ощутимого пальцем углубления в месте соединения лобковых костей.
- УЗИ лонного сочленения. Неинвазивное сонографическое исследование обеспечивает анатомически точную визуализацию области лобка. Определение степени растяжения симфиза является важным критерием для выбора способа родоразрешения.
- Рентгенография тазовых костей. Проводится в послеродовом периоде. По рентгеновскому снимку легко уточняется расстояние между костями лобка, выявляются их возможные смещения в сторону и вверх/вниз по отношению друг к другу.
- Биохимическое исследование крови. Поскольку одной из вероятных причин заболевания является нарушение кальциевого обмена, рекомендованы исследования крови на уровень кальция и магния. При симфизите их содержание снижено почти в 2 раза.
В сомнительных случаях расстройство приходится дифференцировать с острым циститом, лобковым остеитом и остеомиелитом, костной формой туберкулеза, другими остеопатиями тазовых костей, люмбаго, люмбоишиалгией, тромбозом бедренной вены, анкилозирующим спондилоартритом. Обычно пациентку осматривает ортопед-травматолог. При необходимости назначают консультации фтизиатра, невропатолога, уролога, флеболога.
Лечение симфизита
Выявление у женщины патологии лобкового симфиза является основанием для коррекции плана ведения беременности и более тщательного подхода к выбору метода родоразрешения. Для облегчения состояния пациентке рекомендована комплексная медикаментозная терапия, направленная на различные звенья патогенеза, которую дополняют физиотерапевтическими и другими немедикаментозными методами. Обычно беременной или роженице назначают:
- Препараты кальция. Поскольку гипокальциемия считается одной из наиболее вероятных причин симфизита и выявляется у большинства пациенток с таким диагнозом, оправданно применение витаминно-минеральных комплексов, содержащих кальций. Лучшему усвоению минерала способствуют препараты магния и витамин D.
- Нестероидные противовоспалительные средства. В тканях симфиза наблюдаются патофизиологические изменения, характерные для процесса воспаления. Применение НПВС позволяет уменьшить выработку и снизить активность медиаторов воспаления, а также повысить порог болевой чувствительности рецепторов.
Из физиотерапевтических методик лечения симфизита наиболее эффективна магнитотерапия области лобка. Для снижения нагрузки на тазовое кольцо женщине рекомендуют носить бандаж, укреплять мышцы таза, поясницы, бедер с помощью специального комплекса гимнастических упражнений, проявлять достаточную двигательную активность, соблюдать режим сна и отдыха.
При симфизите I степени, который диагностируется наиболее часто, возможны естественные роды. Расхождение симфиза на 1 см и более является показанием для проведения кесарева сечения. Оперативное родоразрешение также рекомендовано при выраженном болевом синдроме, вынашивании крупного плода, анатомически узком тазе. После родов женщинам с симфизитом II-III степени рекомендован 2-6-недельный постельный режим с тугим бинтованием таза и последующим ношением бандажа. Благодаря использованию специальных корсетов для удержания костей таза в определенном положении, строгий постельный режим удается сократить до 3-5 дней. Такие корсеты рекомендуется носить в течение 3-6 месяцев.
Прогноз и профилактика
Прогноз при симфизите зависит от степени его тяжести и своевременности коррекции. Клинические проявления практически полностью проходят к 4-6 месяцу послеродового периода, хотя некоторая болезненность в лобковой области может сохраняться до 1 года. С профилактической целью рекомендована диета с достаточным содержанием продуктов, богатых кальцием (молока, сметаны, творога, твердого сыра, гречки, бобовых, листовой зелени, орехов), прием витаминно-минеральных добавок, достаточная инсоляция и двигательная активность, выполнение упражнений для укрепления тазовых мышц.
Симфизит у мужчин симптомы
В скелете человека некоторые кости скрепляются между собой соединительной тканью и волокнистыми хрящами. Эта связка сцепляет спереди лобковые кости, покрытые гиалиновым хрящом, в местах соединения с диском.
Оглавление:
Такое образование имеет название «лобковый симфиз». Укрепляют его дугообразная и лобковая связки.
Головка ребенка во время выхода из тела матери проходит под лонным сочленением, при этом связки перед родами становятся мягче, поэтому происходит его расхождение. Как правило, это не представляет опасности для здоровья женщины, однако в некоторых случаях может развиться симфизит, иначе говоря, воспаление лонных костей тазобедренного сустава.
Формы заболевания
Расхождение лобкового симфиза делят на три степени:
Воспаление лонного сочленения не всегда связано с беременностью, иногда оно возникает в результате долгого профессионального занятия спортом, особенно бегом. При вынашивании ребенка симфизит может появиться с первых месяцев беременности либо в послеродовом периоде.
Факторы, провоцирующие развитие болезни
Точная причина возникновения симфизита до сих пор неизвестна. Воспалиться лобковый симфиз может из-за:
- Дефицита кальция в организме.
- Физиологических и анатомических особенностей во втором триместре беременности.
- Гормональной перестройки, во время которой происходит выработка релаксина, влияющего на размягчение связочного аппарата костей малого таза и симфиза.
- Повторных родов.
- Наследственности.
Основные признаки воспаления лонного сочленения
Чаще всего первый триместр беременности не оказывает никакого влияния на лобковый симфиз, поскольку матка не очень сильно увеличена, а плод еще слишком мал. В этот период лонное сочленение находится в покое, а начиная со второй половины беременности тазовые кости подвергаются нагрузке. Но расхождение лонного сочленения происходит не раньше пятого месяца вынашивания малыша. Примерно с 20-й недели беременности симптомы симфизита начинают проявляться и усиливаются с увеличением срока.
При таком заболевании будущую мамочку начинают беспокоить болевые ощущения в лобковой области, которые практически всегда имеют ноющий и тянущий характер. Они усиливаются при длительной ходьбе или подъеме на лестницу. Утихает боль, только когда женщина находится в состоянии покоя. При запущенной стадии заболевания неприятные ощущения могут беспокоить будущую маму весь день и постоянно усиливаться.
Еще во время симфизита появляется отечность в районе лобка. Причем по мере прогрессирования пораженный участок на ощупь становится более болезненным, что указывает на воспаление в лонном сочленении.
При данной патологии у беременных может возникнуть тяжесть внизу живота. Этот процесс обусловлен приливом крови к малому тазу, отеком и расхождением костей. Довольно часто женщина, ожидающая малыша, относит такой симптом к угрозе выкидыша, поэтому сразу же обращается к врачу. Состояние обычно ухудшается в вертикальном положении и улучшается в состоянии покоя.
Другие признаки болезни
В запущенных случаях при симфизите становятся слышны щелчки, появляются сильные болевые ощущения при нагрузке, например подъеме на лестницу, взмахах ногой в вертикальном и горизонтальном положении.
Выраженные симптомы заболевания проявляются чаще всего на предпоследнем месяце беременности. Если терпеть боль становится невозможно, будущая мама должна срочно обратиться в больницу. Симфизит не представляет угрозы для жизни младенца, однако может стать причиной инвалидности женщины после родов. Если не обращать внимания на вышеперечисленные симптомы, то может произойти разрыв лобкового симфиза.
Насколько опасна эта болезнь для беременной?
Во втором триместре беременности дискомфорт при симфизите только усиливается. Иногда будущая мама не в состоянии стоять на ногах из-за сильных болевых ощущений. Когда симфиз лобковой кости воспален, врачи во многих случаях прибегают к кесареву сечению, особенно если присутствует вероятность разрыва лонного сочленения в процессе родов.
Если при родах, проходящих естественным путем, все-таки произойдет разрыв сочленения, тогда женщина окажется прикована к кровати на несколько недель либо месяцев. Из-за вынужденной неподвижности и постоянной боли женщина не сможет ощутить всю радость материнства.
Лобковый симфиз у мужчин
Несмотря на то что представители сильного пола не могут вынашивать детей, они тоже подвержены к появлению болей в области лонного сочленения. У них лобковый симфиз находится сверху от полового члена и спереди от мочевого пузыря. Вдобавок у них к лонному сочленению присоединена связка, подвешивающая наружный половой орган.
Если неприятные ощущения в лобковой зоне смещены в левую или же правую сторону, то, скорее всего, речь идет о паховой грыже. Боль в центральной части лобковой кости часто указывает на хронический простатит.
В некоторых ситуациях подобная симптоматика сигнализирует о наличии остеомиелита. Именно это заболевание способно привести к воспалению лонного сочленения, которое по своим проявлениям сходно с симфизитом при беременности. У мужчины появляются боли в районе лобка, которые усиливаются при надавливании. Помимо этого, у больного наблюдаются болевые ощущения с внутренней стороны бедра и переваливающаяся походка.
Как избавиться от симфизита?
Полностью вылечить такое заболевание, к сожалению, нельзя. Симфизит самостоятельно исчезнет после рождения ребенка, когда нормализуется гормональный фон. Релаксин перестанет оказывать влияние на сочленения и кости, в результате чего они со временем приходят в норму. Именно по этой причине терапия симфизита при вынашивании малыша направлена лишь на облегчение состояния будущей мамы.
Женщина, страдающая таким заболеванием, не должна сидеть, ходить либо стоять на одном месте больше 1 часа. Ко всему прочему, ноги ей стоит держать в симметричном положении.
При симфизите в рацион следует добавить продукты, богатые кальцием: йогурт, творог, орехи, рыбу, зелень и молоко. Важно еще нормализовать пищеварение, чтобы улучшить всасываемость этого элемента. Более того, рекомендуется избегать сильной прибавки в весе, поскольку ожирение лишь повысит нагрузку на размягченное сочленение.
В запущенных случаях лечение проводят в стационаре. Будущей мамочке назначают противовоспалительные средства, проводят физиотерапевтическую терапию, при необходимости дают обезболивающие препараты.
Домашние меры
Прежде чем лечить воспаленный лобковый симфиз при беременности в домашних условиях, нужно обязательно посоветоваться с врачом. Терапия такого заболевания предполагает в первую очередь ограничение физических нагрузок. Правда, специалисты советуют выполнять регулярно упражнения для укрепления бедренной, тазовой и поясничной мускулатуры, которые несложно делать самостоятельно.
Помимо лечебной гимнастики, чтобы добиться положительного результата, придется носить специальный бандаж из эластичной ткани с дополнительными ремешками и жесткими вставками. Такой пояс помогает поддерживать живот, а еще он фиксирует бедра и таз беременной. С ним удастся избежать растяжения лобкового сочленения и расхождения лонных костей. Носить бандаж следует не только во время вынашивания малыша, но и после родов.
Боль в суставах: лечение артрита лонного сочленения и коксита
Содержание
Болевые ощущения в суставах не просто неприятны: они свидетельствуют о существующих в организме нарушениях, которые впоследствии могут привести к ограничению подвижности конечностей и снижению качества жизни.
В тазобедренных суставах или области лобка боль возникает вследствие воспалительных процессов инфекционного характера или вызванных нарушением питания суставов. В таких случаях специалисты диагностируют различные артриты: острый бактериальный, лонного сочленения, хронический моноартрит, ревматоидный, хламидиозный, остеоартрит, ревматическую полимиалгию, болезнь Бехтерева и другие виды.
Развитие артрита не связано с возрастными изменениями, чаще всего причинами заболевания являются инфекции, провоцируемые, в том числе, переохлаждением, травмы, ожоги и порезы. Особое внимание на состояние суставов должны обратить люди, страдающие сахарным диабетом.
Распознанный артрит, лечение которого началось вовремя, поможет избежать многих печальных последствий — гнойного расплавления сустава, ревматического поражения сердца, инвалидности, смерти. Без помощи врача в лечении не обойтись, но ознакомиться с дополнительной информацией, которая поможет определить симптомы недуга, будет не лишним.
Полезные сведения об анатомии таза
В области таза имеется 3 сочленения, воспаление которых может стать причиной невыносимой боли — лобковый симфиз, парные тазобедренные и крестцово-подвздошные суставы.
Лобковые кости соединены посредством особого полуподвижного соединения, представляющего собой волокнисто-хрящевой диск с жидкостной полостью. В научной литературе можно встретить несколько синонимичных определений этого соединения, в частности употребляются понятия лобкового симфиза, лобкового сращения, лонного сращения или лонного сочленения.
Строение лонного сочленения у мужчин и женщин немного отличается, что объясняется функциональными признаками. У представителей сильного пола к симфизу прикреплена связка, которая подвешивает половой член. У представительниц слабого пола сращение более толстое, но менее высокое, что связано с потребностью вынашивания плода и родов. В области лонного сочленения располагается лобок с клитором, присоединенным особой связкой, жировой прокладкой, нервным и сосудистым пучками.
Дисфункция лонного сочленения, которая получила название симфизита, у женщин чаще всего возникает в период беременности или родовой активности.
Крестцово-повздошный сустав является полуподвижным сочленением, имеющим короткую, туго натянутую суставную капсулу и крепкий нерастягивающийся вспомогательный связочный аппарат. Это соединение чаще всего подвержено артриту и остеоартриту.
Тазобедренный сустав образует суставная головка, вертлужная впадина, шейка бедра и мышечно-связочный комплекс, который фиксирует конструкцию и обеспечивает свободу движения. Вследствие существенных нагрузок этот крупный сустав легко травмируется и быстро изнашивается.
Тазобедренный сустав укрепляется в вертлужной впадине, по краю которой расположено особое волокнисто-хрящевое образование, увеличивающее ее глубину. Образование называется вертлужной губой и способствует равномерному смазыванию синовиальной жидкостью хряща.
Головка бедренной кости связывается с ее телом благодаря шейке, ниже которой расположены костные возвышенности с прикрепленными к ним мышцами. Бедренная кость крепится и упрочняется с помощью мощных связок, при этом наружное вращение бедра оказывается ограниченным. Головка кости бедра, укрепленная в вертлужной впадине, покрывается суставным хрящом с белесоватой поверхностью и плотноэластичной консистенцией. Суставной хрящ способствует уменьшению трения между поверхностями, которые соприкасаются в ходе движения.
Наиболее часто тазобедренный сустав поражают мочекислый артрит (подагра), остеоартрит, ревматический артрит.
Симфизит и его признаки
Различные нарушения или изменения лонного сочленения принято называть термином симфизит. В сферу понятия включают процессы разрыхления, растяжения, расширения, расхождения, разрыва, отечного пропитывания воспаления симфизиопатии и некоторые другие, развитие которых происходит во время беременности, в процессе родовой деятельности или по ее окончании.
У беременной женщины полусустав симфиз постепенно увеличивается, готовясь к предстоящему процессу родов. Это физиологически здоровое состояние, обусловленное активной работой плаценты и яичников по выработке гормона беременности — релаксина, расслабляющего тазовую кость и связки малого таза.
Под влиянием негативных факторов здоровое лонное сочленение подвергается патологическим изменениям. Симфизит может быть спровоцирован:
- избыточной выработкой релаксина;
- уретритом или циститом (соответственно хроническим воспалением мочеиспускательного канала и мочевого пузыря);
- дефицитом кальция или магния и избытком витамина D;
- перекосом таза, нарушением в работе крестцово-подвздошных сочленений, перенапряжением связок крестца, что приводят к ограничению подвижности и возникновению напряжения мягких тканей вокруг лонного сочленения;
- местным нарушением микроциркуляции, отеками, биопептидами, провоцирующими воспалительные процессы и увеличивающими отеки;
- проблемами с соединительными тканями или связочным аппаратом, обусловленные генетическими показателями.
О дисфункции симфиза можно говорить при стреляющей боли в районе лобка, которая часто отдает внизу живота, паху, спине, бедре или ноге. Болевые ощущения возникают при движениях, например, попытке наклониться вперед, стать на одну ногу, подняться со стула, пройтись по лестнице, повернуться в кровати. После непродолжительного отдыха боль проходит, но это не устраняет основную проблему. При прощупывании области лонного сочленения можно услышать щелканье или специфический треск. Многие больные жалуются на трудности при опорожнении кишечника.
Профилактика или лечение симфизита
Профилактические меры, которые помогут избежать патологических процессов лонного сочленения, не сложны, но гарантируют предупреждение целого ряда заболеваний. В процессе планирования и самой беременности необходимо обогащать питание микроэлементами и минералами (кальцием, магнием, фосфором, марганцем, цинком, витамином D), отсутствие которых приводит к нарушениям в формировании скелета плода и функционирования организма матери.
Необходимы несложные физические упражнения, которые помогут будущей маме укрепить мышцы живота, спины, ягодиц. Не обойтись без воздушных и солнечных ванн, принимать которые важно и после родов. Свежий воздух и ультрафиолетовые лучи способствуют активной выработке витамина D.
В качестве профилактики непосредственно по окончании родов применяют холодный компресс, а в дальнейшем — различные физиотерапевтические процедуры, снижающие вероятность патологии лобкового сочленения.
Лечение заболевания намного сложнее, поскольку требует не только материальных затрат, но и неукоснительно выполнения рекомендаций лечащего врача. В обязательном порядке назначается снижение физических нагрузок, применение бандажной конструкции, УФ-облучение. Во время сна болезненные ощущения можно снизить, используя ортопедический матрас.
Медикаментозное лечение включает прием необходимых минералов и витаминов, обезболивающих лекарственных препаратов. Если причиной дисфункции стала урогенитальная инфекция, то проводится соответствующая антибактериальная терапия.
Остеоартрит тазобедренного сустава
Причиной боли, которая локализуется в области паха, чувствуется в колене, становится невыносимой при ходьбе, бывает остеоартрит. При отсутствии правильного лечения, пораженные суставы будут деформироваться, в местах соединений разрастутся костные наросты.
Склонность к заболеванию определяется в первую очередь генетикой, возрастом, способом жизни. Рискуют заболеть женщины и мужчины, предки которых также страдали остеоартритом. Увеличивает риск заболеть лишний вес или травма, создающая дополнительную нагрузку на суставы.
Схема лечения при остеоартрите включает уменьшение нагрузки на больные суставы, выполнение физиотерапевтической программы. Спорт, в частности плавание, отлично помогает избавиться от боли и дисфункции суставов. При сильных болях назначается нестероидный противовоспалительный препарат, например ибупрофен. Снижение веса, которое достигается умеренными физическими нагрузками и рациональной диетой, не только избавит от проблем суставов, но и других заболеваний.
В запущенных случаях рекомендуется артропластика сустава, которая позволяет восстановить функции. Хирургическое вмешательство предполагает формирование, уменьшение суставных концов и окружение их пластическим материалом. В некоторых случаях используют суставные элементы, кости и суставы натуральные (берут у трупа) или искусственные (используют высокопрочные полиэтилен, металлические сплавы и композитную керамику).
Признаки тазобедренного артрита
Во всех случаях, кроме реактивной формы заболевания, тазобедренный артрит (коксит) проявляется после поражение суставов кисти, колена. Воспалительный процесс — это следствие проникновения в здоровый организм болезнетворных вирусов, бактерий, в отдельных случаях — нарушения работы иммунной системы. Сначала воспаление охватывает синовиальную оболочку (выстилает полость сустава), а затем — суставные хрящи и кость.
Болевые симптомы зависят от формы болезни. При остром или подостром течении заболевания болевой синдром возникает неожиданно, сопровождается отеками и нарушением подвижности. После того как острые проявления стихают, могут начать проявляться симптомы хронического воспалительного процесса.
Природа заболевания может быть инфекционной или воспалительной, что определяется в результата осмотра и оценки анализов крови из пальца и вены, мочи, кала (копрологическое, бактериологическое, реакция Грегерсена), пункции синовиальной жидкости. Инфекционными являются гнойный, реактивный, постинфекционный или вызванный специфической инфекцией артриты. Микроорганизм, который привел к заболеванию, например стрептококковый, можно определить, взяв на анализ внутрисуставную жидкость, ткань или кровь.
Воспалительные формы провоцируют аллергия, нарушение функций иммунной системы заболевшего, сбой обмена веществ, онкологические заболевания или наследственные синдромы.
В особо тяжелой форме артриты протекают у маленьких детей, что при отсутствии диагностики и лечения может привести к инвалидности или летальному исходу. Менингококковая инфекция, эпидемический паротит, ветряная оспа, корь, краснуха, инфекционный мононуклеоз, острые респираторные или кишечные инфекции вызывают инфекционное поражение тазобедренных суставов малышей. Трудность состоит в том, что на фоне заболевания вследствие употребления жаропонижающих препаратов, воспаление можно не заметить. Опасение родителей должны вызвать нежелание ребенка ходить, нарушение координации при движении. При подобных симптомах следует обратиться за консультацией к специалисту.
Первая помощь и лечение при воспалительных процессах суставов
Воспаление суставов чревато быстрым распространением инфекции, что может привести к токсическому шоку. При этом коксит является сопутствующим признаком, свидетельствующим о развитии системных заболеваний соединительных тканей или онкологии (лейкоз). Своевременное лечение позволит избежать осложнений, предотвратит суставные структуры от разрушения.
Проявление описанных выше признаков болезни — это серьезный довод в пользу обращения к специалисту. Первая помощь состоит в устранении или уменьшении болевых ощущений, для чего назначаются противовоспалительные препараты нестероидной группы (ибупрофен, немесулид, найз, ортофен) и рекомендуется покой для конечности, сустав которой воспалился.
Дальнейшее лечение определяется врачом после детальной диагностики. На практике применяются иммунные, противоаллергические средства, антибиотики или препараты, которые нормализуют обмен веществ. В случае неэффективности нестероидного противовоспалительного средства назначают глюкокортикоидные гормоны (гидрокортизон, дексаметазон, преднизолон и их современные аналоги). При нагноении производится пункция полости сустава и введение в нее антисептиков и антибиотиков.
Ревматоидный артрит
Аутоиммунное заболевание имеет системный характер и поражает соединительные ткани, что в результате приводит к неподвижности сустава. До проявления клинических симптомов недуга стоит обратить внимание на такие признаки как быстрая утомляемость и слабость, резкое снижение веса, повышение температуры, боль в мышцах, повышенная потливость.
Опасность ревматоидного артрита тазобедренного сустава состоит в его тяжелом и затяжном течении. Основной показатель болезни — невыносимая боль в паховой области, сопровождающаяся хромотой. Возникает ощущение, что конечность стала более короткой.
Ревматоидный процесс распространяется и на другие органы, имеющие соединительные ткани. Ногти становятся ломкими, а кожа — тонкой и сухой, иногда под ней образуются небольшие кровоизлияния и плотные образования, называемые ревматоидными узелками. На поверхности кожи может наблюдаться аннулярная сыпь — неяркое высыпание в виде нетолстого кольцевидного ободка, которое исчезает при надавливании. Мышцы, прикрепленные к воспаленным суставам, атрофируются.
В некоторых случаях ревматоидный процесс поражает сердце. При воспалении внутренней стенки сердца диагностируется эндокардит, мышечной стенки — миокардит, околосердечной сумки — перикардит. Нарушения возникают не только в работе сердца, но и почек, нервной системы.
Системный поход в лечении
В процессе диагностического исследования врачи выявляют ряд изменений, которые свидетельствуют о развитии заболевания. ЭКГ позволяет определить нарушение ритма, рентгенограмма — снижение сократительной деятельности мышечной ткани сердца и изменение его конфигурации. Также назначаются УЗИ сердца и лабораторные анализы.
Показатели лабораторных исследований подтверждают наличие стрептококковой инфекции, иммунопатологического и воспалительного процессов.
Серьезность заболевания определяет системный подход к его лечению. Врач назначает противовоспалительные препараты и кортикостероиды, что позволяет уменьшить болевые ощущения, а также базисные препараты, благодаря которым замедляется или прекращается разрушение пораженных суставов. Медикаментозное лечение не оправдывает себя, если пациент не внес изменения в свой ежедневный рацион и не занимается лечебной физкультурой.
Для профилактики заболевания при наличии или отсутствии порока сердца применяют бициллин. Такая круглогодичная профилактика может растянуться на 3 года, если больной перенес полиартрит, первичный ревмокардит острого или подострого течения (клапаны сердца не поражены), и на 5 лет при первичном ревмокардите (клапаны сердца поражены).
Среди нетрадиционных приемов можно назвать лечение травами, пчелами, пиявками. Так, секрет слюнной железы пиявки является воплощением оптимального механизма ингибирования плазменных звеньев гемостаза, иными словами, блокирует образование тромба в месте разрушения стенки кровеносного сосуда. Существуют исследования, подтверждающие пользу включения в рацион больных артритами кислой вишни или сока из нее.
Стоит помнить, что своевременно начатое лечение позволяет избежать осложнений при первичном поражении сердца.
Реактивный артрит
Боль в области таза может быть связана с развитием реактивного артрита, который является следствием инфекции мочеполовой системы или желудочно-кишечного тракта. Сустав воспаляется из-за того, что иммунная система, защищающая организм, принимает антигены организма и инфекционного микроорганизма за один и тот же объект, который и подвергается атаке. Чаще всего заболевание развивается после заражения хламидиями.
Сопутствующими симптомами, кроме непосредственно признаков воспаления суставов, при реактивном артрите является конъюнктивит, дискомфортные ощущения в процессе мочеиспускания.
Если в результате клинических исследований выявлены хламидийная, мико- или уроплазменная инфекция, назначается антибактериальная терапия в течение 7 дней. А далее проводится лечение суставного синдрома с применением нестероидных противовоспалительных препаратов, глюкокортикоидов и базисных средств.
При болевых ощущениях в области таза, лобка, тазобедренных суставов и дополнительных подозрительных симптомах не стоит самостоятельно ставить диагноз и назначать лечение, необходимо срочно обратиться к врачу за консультацией (ревматолог, хирург, ортопед или травматолог).
Симфизит: симптомы и лечение, признаки симфизита при беременности
Симфиз – это фиброзное или хрящевое переходное соединение между костями скелета, которое присутствует в области лобка, подбородка, крестца, межпозвоночных дисков и грудины.
Оно должно находиться в неподвижном зафиксированном состоянии, но во время беременности симфиз лонного сочленения испытывает большие нагрузки. В результате соединение становится подвижным и иногда доставляет беременной женщине массу неудобств и болевых ощущений. Причем, чем ниже расположен плод, тем большее давление его вес оказывает на лонные кости.
В медицинской практике такая проблема имеет название «симфизит». Однако этот диагноз ставится не всегда и не всем женщинам, ожидающим ребенка.
Дело в том, что подвижность лонных костей является естественным состоянием при беременности, ведь организм матери должен подготовиться к родам и обеспечить малышу беспрепятственный выход из материнской утробы.
Поэтому симфизит при беременности диагностируется только в тех случаях, когда расхождение костей превышают норму, а само лонное сочленение становится отечным.
Симптомы симфизита при беременности
Первый триместр беременности еще не производит никакого влияния на кости лона. Плод еще мал, матка увеличена лишь незначительно, поэтому симфиз находится в относительной стабильности и покое.
С середины второго триместра кости тазового дна начинают испытывать нагрузку, однако расхождение лонного сочленения редко начинается ранее пятого месяца беременности. С 20 недели признаки симфизита дают о себе знать и усугубляются с увеличением срока.
- Боли в районе лобка – почти всегда имеют тянущий, ноющий характер. Усиливаются при подъемах на лестницу, длительной ходьбе и утихают, если будущая мама находится в состоянии покоя. Если стадия симфизита запущенная, то болевые ощущения сохраняются на протяжении всего дня и имеют тенденцию к усилению. Меняется и характер проявления – на фоне постоянной ноющей боли появляются прострелы, чувство защемления.
- Отечность – локализуется в зоне лобка. По мере прогрессирования болезни масштабы отечного участка увеличиваются, а сам отек становится более явственным и болезненным на ощупь. Он означает присутствие воспалительного процесса в симфизе лонного сочленения.
- Тяжесть внизу живота – обусловлена процессом расхождения костей, отеком и приливом крови к малому тазу. В некоторых случаях беременная может отнести этот симптом к проявлению угрозы выкидыша и обратиться в больницу. Тяжесть внизу живота усиливается, если женщина принимает вертикальное положение и уменьшается в состоянии покоя.
- Резкое ухудшение состояния при нагрузке – здесь имеется ввиду нагрузка в виде подъема на лестницу, подъема ног в положении лежа и стоя. При запущенных стадиях симфизита могут быть слышны щелчки, боль при нагрузке становится резкой и сильной. После прекращения нагрузок в течение часа может усилиться отечность лобковой зоны.
Явные признаки заболевания появляются, в основном, на двух последних месяцах беременности. Терпеть болевые ощущения нельзя, необходимо срочно обратиться к врачу.
Симфизит не несет угрозы для жизни плода, но может стать причиной инвалидности матери после родов.
Причины симфизита
Причиной симфизита при беременности, проявляющегося во втором и третьем триместрах, может способствовать ряд факторов:
1) Недостаток кальция – растущий плод испытывает большую потребность в кальции, который он берет из организма матери. Когда дефицит этого вещества становится критическим — у женщины начинаются проблемы с костной системой и суставами. Подобная ситуация может стать провоцирующим фактором развития симфизита на поздних сроках.
2) Нарушения опорно-двигательного аппарата – беременные, имеющие такие заболевания, находятся в зоне риска появления чрезмерного расхождения костей лонного сочленения. В качестве примера можно привести будущих мам, болеющих сложными формами детского церебрального паралича (тетрапарезом, нижним парапарезом).
Передвижение таких пациенток связано с определенными трудностями, а осанка, в силу физиологических причин, не может быть прямой.
Это приводит к неравномерному распределению нагрузки, которую дает растущий плод, провоцируя расхождение лонных костей на расстояние, превышающее допустимую норму.
3) Высокие показатели релаксина – во время беременности, особенно с приближением родов, яичники и плацента начинают активно вырабатывать этот гормон, который необходим женщине для того, чтобы она перенесла появление малыша на свет.
В некоторых случаях продуцирование релаксина бывает избыточным, поэтому связки становятся более эластичными, а кости – более хрупкими. Страдает и симфиз, консистенция которого становится более мягкой.
Степени симфизита при беременности, характерные симптомы
При осмотре врач не только может поставить диагноз, но и определит стадии заболевания. Ведь симфизит – это серьезная патология костной системы женщины и ее лечение будет зависеть от того, насколько тяжелой является ситуация в конкретном случае.
Симфизит 1 степени предполагает, что расстояние между лобковыми костями составляет 5 – 9 мм. Беременная может испытывать следующие симптомы:
- Тянущие боли в области лона при длительной ходьбе.
- Небольшая отечность.
- Неприятные ощущения внизу живота после подъема на лестницу
Первая степень считается легкой, она не опасна для здоровья матери, и все неудобства проходят, если женщина снижает нагрузку или отдыхает. У части пациенток симфизит не прогрессирует, но наблюдение врача все равно необходимо, чтобы правильно оценить ситуацию и не упустить момент, если расстояние между лобковыми костями начнет возрастать.
Симфизит 2 степени предполагает, что промежутки внутри лонного сочленения увеличились до 15 – 20 мм. Этому соответствуют следующие симптомы:
- Боли присутствуют постоянно: в состоянии покоя становятся менее ощутимыми, а в состоянии нагрузки – более выраженными.
- Заметный отек в области лона.
- Тяжесть внизу живота, которая сопровождает беременную постоянно, за исключением времени, когда она находится в лежачем положении.
При второй стадии естественные роды стоят под вопросом – слишком велик риск разрыва лонного сочленения. Большинство родильных домов предпочтет сделать в таком случае кесарево сечение, а пустить женщину в естественные роды отважатся лишь специализированные НИИ, оснащенные передовыми технологиями, оборудованием и высококлассными врачами.
Симфизит 3 степени считается самой тяжелой и предполагает расхождение костей лона на расстояние, превышающее 20 мм. Симптомы ярко выражены:
- Боль ноющая, временами отдающая прострелы в ногу.
- Обширный отек.
- Постоянная тяжесть внизу живота.
- Щелчки при пальпации пораженного места.
Третья степень означает, что роды будут проведены только с помощью кесарева сечения, а до этого момента пациентке назначается полный покой и постельный режим.
Каждая стадия симфизита при беременности имеет свои симптомы, но нельзя определять степень развития болезни самостоятельно – это должен делать только врач.
Симфизит после родов
Чрезмерное расхождение лобковых костей может дать о себе знать не только во время беременности, но и в послеродовой период. Это может произойти по нескольким причинам:
- Легкая степень симфизита, диагностированная во время беременности. Естественные роды в таком случае не запрещены, но иногда они могут спровоцировать ухудшение заболевания, особенно, если плод был крупным.
- Во время беременности была 2 стадия симфизита, но по каким-то причинам врачи решили пускать женщину в естественные роды. Даже при нормальном весе ребенка это часто является причиной ухудшения заболевания в послеродовом периоде.
- Во время беременности расхождения лонных костей не было, но в организме женщины не хватало кальция или во время родов был большой выброс гормона релаксина, что привело к развитию болезни после появления малыша на свет.
Важно вовремя посетить врача, потому что 2 и 3 степень симфизита после родов могут ухудшиться настолько, что это приведет к инвалидности и сохранении «утиной походки» на всю жизнь.
Лечение симфизита
Терапия при симфизите преследует 3 основные цели: снижение болевых ощущений, исключение факторов, провоцирующих дальнейшее расхождение костей и возвращение костей лонного сочленения на прежнее место.
- Обезболивание – назначаются препараты в инъекциях или таблетках, чтобы уменьшить болевые ощущения. Среди них: Но-шпа, Кеторол, Баралгин, Парацетамол. Во избежание привыкания к препаратам их рекомендуют принимать только если женщине предстоит много времени провести на ногах.
- Смена режима – пациентке, в зависимости от степени тяжести симфизита, пропишут либо постельный, либо полупостельный режим. Если диагностирована легкая степень заболевания, то врач посоветует снизить ежедневные нагрузки. Смена режима нужна для того, чтобы лонное сочленение находилось в относительном покое.
- Восстановление прежнего положения костей – послеродовой симфизит, скорее всего, потребует ношения специального бандажа, действие которого будет направлено на уменьшение промежутка между костями. При 3 стадии заболевания помимо бандажа врач пропишет трость или костыли.
- Физиотерапия – применяется электрофорез, массаж, а также выполнение курса упражнений, которые будут индивидуальны для каждой пациентки. Для соединения костей может применяться СМТ (стимуляция мышц током), правда один из ее побочных эффектов будет заключаться во временном ощущении скованности мышц бедер.
Симфизит – это заболевание, которое лучше начать лечить сразу, чем дожидаться критического состояния. Ведь от исхода лечения во многом будет зависеть не только передвижение женщины, но и ее способность выносить еще одну беременность.
Симфизит
Симфизит – это воспалительный процесс в лобковом сочленении. В норме это сочленение – симфиз – неподвижно, однако, в некоторых ситуациях оно может воспаляться, отекать и даже приобретает подвижность. Такое состояние бывает во время беременности и после родов.
Признаки
Основной симптом симфизита – боль в области лобка и в области бедер. Боль может беспокоить в покое, при ходьбе, при надавливании. Боль возникает и при подъеме по лестнице. Характерный признак заболевания – боль в области лобка при попытке поднять прямую ногу из положения «лежа». Часто страдающие симфизитом жалуются также и на боль в крестце.
Походка у женщины, страдающей симфизитом, становится утиной, бедра при этом немного повернуты кнаружи, колени согнуты.
Температура тела при симфизите чаще всего нормальная, но может быть и субфебрильной.
Описание
Таз женщины состоит из двух тазовых костей по бокам и крестца сзади. Сзади кости соединяются двумя крестцово-подвздошными сочленениями, а спереди тазовые кости соединяются лобковым сочленением – симфизом. Сам симфмиз образован волокнисто-хрящевым диском, а посередине его находится суставная полость, заполненная суставной жидкостью. Это не полноценный сустав, он обладает ограниченной подвижностью.
Обычно боль в области симфиза начинает беспокоить женщину в третьем триместре беременности. Точная причина возникновения этого состояния пока неизвестна, но врачи предполагают, что развивается симфизит из-за недостатка кальция в организме, а также из-за гормональных изменений в организме женщины. Под действием гормона релаксина, который выделяется яичниками и плацентой, суставные хрящи набухают и суставы становится более подвижными. Это естественное состояние перед родами, обеспечивающее ребенку более комфортное прохождение по родовым путям. Однако иногда суставы становятся слишком мягкими, а связки – слишком растяжимыми. В случае когда лонное сочленение отекает и становится подвижнее, чем нужно, развивается симфизит.
Некоторые врачи считают, что симфизит развивается лишь у женщин с проблемами опорно-двигательной системы.
Довольно часто при симфизите женщина не может родить сама, ей требуется кесарево сечение.
Симфизит может беспокоить женщину и после родов. В этом случае это последствие тяжелых родов или физиологических изменений, произошедших во время беременности. Различают три степени расхождения лонного сочленения:
- при расхождении первой степени, при которой лонные кости расходятся на 5-9 мм, пациентки обычно жалоб не предъявляют;
- при расхождении второй степени, когда кости расходятся намм, женщины жалуются на боли в области симфиза и крестца;
- при расхождении третьей степени кости расходятся более чем на 20 мм, а боли при этом настолько сильные, что женщина не может ходить, переворачиваться на бок, двигать ногами.
Симфизит может развиться и в результате попадания инфекции в область симфиза, например, при операциях на органах малого таза.
Диагностика
Беременным рентген делать нельзя, поэтому гинеколог часто ставит диагноз на основании жалоб пациентки и результатов ультразвукового исследования (УЗИ). Однако в 40 % случаев УЗИ никаких изменений не показывает.
Рентген делают после родов. В случае симфизита на рентгенограмме видно расхождение лобковых костей. Информативны также компьютерная томография (КТ) и сцинтиграфия.
При инфекционном симфизите требуется чрескожная биопсия с последующим высеиванием исследуемого материала на питательную среду.
Лечение
При симфизите беременным рекомендуют носить специальный бандаж. В некоторых случаях, при очень сильных болях, врачи назначают противовоспалительные препараты. Также назначают витаминные комплексы и препараты кальция.
Если симфизит развился как следствие родов, также назначают бандаж. Кроме того, рекомендуется прикладывать холод к больному месту. При воспалении назначают антибактериальные средства.
При инфекционном симфизите также назначают антибактериальные средства с учетом возбудителя.
Образ жизни
При симфизите необходимо:
- ограничить подъемы по лестницам;
- не сидеть дольше одного часа;
- не сидеть, положив ногу на ногу;
- в положении стоя распределять вес на обе ноги равномерно;
- принимать препараты кальция и продукты, содержащие кальций;
- контролировать прибавку веса, так как лишний вес усиливает боли.
Кроме того, нужно больше отдыхать и ограничить физическую нагрузку.
Врачи рекомендуют делать комплекс упражнения для укрепления мышц таза, поясницы и бедер. Эти упражнения нужно делать несколько раз в день, особенно, если боли усиливаются.
- Лежа на спине согните колени и подтяните ступни как можно ближе к ягодицам. Медленно разведите колени в сторону, а потом медленно верните их в исходное положение. Повторить 6-10 раз.
- Исходное положение для следующего упражнения такое же, как для предыдущего, только ступни нужно немного отставить от ягодиц. Медленно поднимайте таз вверх, а потом медленно возвращайтесь в исходное положение. На поздних сроках высоко поднимать таз не получится, но этого и не требуется. В это время достаточно просто отрывать его от пола и медленно возвращать обратно. Повторите упражнение 6-10 раз.
- Встаньте на колени, руками упритесь в пол, расслабьте спину. Но при этом следите, чтобы спина, таз, шея и голова находились на одном уровне. Выгните спину вверх, опустив при этом шею и голову вниз. Мышцы живота и бедер при этом должны быть напряжены. Повторить это упражнение 3 раза.
Профилактика
Чтобы снизить вероятность развития симфизита во время беременности нужно заниматься спортом, вести здоровый образ жизни и правильно питаться еще до наступления беременности.
Профилактика послеродового симфизита – физиологичные роды и их грамотное ведение.
Симфизит: симптомы, лечение и профилактика
У вас появились острые боли в области лобка, стало трудно поворачиваться с боку на бок, а походка похожа на утиную? Возможно у вас симфизит. О том, что это за заболевание, как его распознать и что делать для того, чтобы улучшить состояние будущей мамы, мы расскажем в нашем материале.
Знакомимся с понятием
Природа все предусмотрела очень мудро, поэтому к процессу родов женское тело готовится заранее на протяжении всего периода беременности.
Одним из уникальных подготовительных этапов является размягчение межкостных тазовых сочленений. Этот процесс – естественный, благодаря которому ребенку в процессе родоразрешения будет легче проходить через кости таза.
Однако иногда лонное сочленение растягивается слишком сильно, отекает, а лонные кости расходятся. Именно в случае такого развития симптоматики у будущей мамы появляются сильные боли в области лобка, из-за которых ей тяжело двигаться и вставать.
В таком случае речь идет о заболевании «симфизит». Симфизит – размягчение сочленений таза и растяжение лонного сочленения под воздействием гормона релаксина. Название заболевания пошло от слова «симфиз», так называется фиксированный малоподвижный сустав, соединяющий лобковые кости таза.
Грицько Марта Игоревна, кандидат медицинских наук, акушер-гинеколог клиники репродукции человека «Альтернатива» рассказывает: «Симфизит – не очень распространенное заболевание. За 8 лет работы в отделении патологии беременных у меня был единственный подобный случай. Причина возникновения симфизита неизвестна, однако большинство специалистов склоняются к гормональным изменениям во второй половине беременности. Под воздействием гормона релаксина костная ткань может размягчаться и происходит растяжение лонного сочленения. Это нормальный процесс в организме беременной, готовящейся к родам. Однако если лонное сочленение сильно отекает и слишком подвижно, то возникают болевые ощущения в области лобковой кости и всего малого таза, «утиная походка», боли при ходьбе и т.п. На развитии плода эта патология никоим образом не сказывается, беременной нужно дождаться родов, после которых симптоматика проходит сама по себе. Щадящий режим, ношение бандажа — это практически все, что можно посоветовать. Путь родоразрешения выбирает акушер-гинеколог по факту течения беременности».
Причины и симптомы заболевания
Итак, однозначной и единственной причины, по которой у беременных возникает это заболевание, к сожалению, пока не выяснено.
Помимо гормональных изменений, врачи часто говорят о том, что симптомы симфизита развиваются в результате нехватки кальция в женском организме, который, как известно, активно расходуется малышом на развитие своей костной системы и зубов.
Снижение кальция в крови будущей мамы может наблюдаться при недостатке витамина D, заболеваниях желудочно-кишечного тракта, хронических энтеритах, нарушении функции паращитовидной железы, почечной недостаточности, сахарном диабете, а также при пищевом рационе с недостаточным содержанием кальция, рвоте беременных и других состояниях.
Также не стоит забывать об индивидуальных особенностях строения тела, факторе наследственности и возможных проблемах будущей мамы с опорно-двигательным аппаратом в добеременный период.
Симптомы симфизита при беременности
Чаще всего симфизит проявляется на втором-третьем триместре беременности и характеризуется следующими симптомами:
- боли в области таза, лобковой кости, в паху и копчике;
- боли при смене положения туловища;
- боль и щелчки при надавливании на лобковую кость;
- отечность в области симфиза;
- боль во время подъема по лестнице;
- характерная «утиная» походка, ходьба мелкими шагами;
- сложно поднять ноги в положении «лежа».
По мере развития заболевания боль становится сильнее и может проявляться не только при движении, а и в положении сидя или лежа.
Не стоит ставить себе диагноз самостоятельно, в случае, если вы заметили у себя один или несколько вышеперечисленных симптомов, обратитесь к врачу.
Во время осмотра врач должен сделать УЗИ лобкового сочленения, по результатам которого делаются выводы о возможности естественных родов или необходимости кесарева сечения. В результатах анализа крови часто концентрация кальция и магния снижена почти наполовину, а содержание их в моче несколько повышено.
Симфизит первой степени диагностируют при расхождении костей лонного сочленения на 5-9 мм., второй –мм., третьей – при расхождении на более чем на 20 мм. Вторая и третья степень расхождения – показание для кесарева сечения. Естественное родоразрешение при симфизите возможно в случае, если расхождение лонного расчленения составляет не более 10 мм., а плод небольшой.
Наша мама-форумчанка Silimka рассказывает: «У меня со 2-й и 3-й беременностями это состояние начиналось с 6-го месяца. Я аж плакала, когда в туалет вставала по ночам. С утра пока разхаживалась, чувствовала себя неполноценной! Собственно, я даже не переживала по этому поводу, мой врач мне говорил, что это так кости таза готовятся к родам. Расхождение лобковой кости было допустимое, кесарева не понадобилось. Прошло это после родов, день на 3-й. Перед последними родами я уже хотела побыстрее родить, чтобы именно эта боль закончилась! Надоедало страшно».
Лечение симфизита у беременных
Симфизит – заболевание, которое никоим образом не влияет на развитие малыша. Хотя бороться с ним непросто, чаще всего все симптомы заболевания исчезают после родов сами по себе.
Естественные роды возможны в случае, если лонная щель расширилась не более чем на 10 мм., плод некрупный, а таз беременной женщины нормальных размеров. Однако стоит помнить, что при естественном родоразрешении лонное сочленение может разойтись, а значит, молодой маме потребуется длительный реабилитационный период.
Чаще всего при симфизите беременным рекомендуется прием комплексных витаминов с препаратами кальция, ограничение физической активности, специальная диета,ношение бандажа.
Помочь облегчить боль смогут несколько простых рекомендаций:
- при сидении не закидывайте ногу на ногу;
- когда стоите, распределяйте вес равномерно на обе ноги;
- не сидите и не лежите на жестких поверхностях;
- не рекомендуется сидеть более часа, а также долго ходить или стоять;
- избегайте наклонов и лестниц;
- в положении лежа сначала переворачивайте плечи и верхнюю часто туловища, а затем таз;
- контролируйте прибавку в весе;
- употребляйте продукты, богатые кальцием (молочное, рыба, орехи, кунжут, курага);
- по возможности совершайте прогулки (в коже под влиянием солнечного света вырабатывается витамин D, необходимый для нормального обмена кальция);
- спите на удобном, лучше ортопедическом матрасе.
Также при симфизите, особенно 1-2 степени, по возможности рекомендуется делать комплекс специальных упражнений для укрепления мышц таза, поясницы и бедер.
- Лежа на спине согнуть колени и подтянуть ступни как можно ближе к ягодицам. Медленно развести колени в сторону, а потом медленно вернуть их в исходное положение. Повторять упражнение 6-10 раз.
- Исходное положение для следующего упражнения такое же, как для предыдущего, только ступни нужно немного отставить от ягодиц. Медленно поднять таз вверх, а потом медленно вернуться в исходное положение. На поздних сроках достаточно просто отрывать таз от пола и медленно возвращать обратно. Повторять упражнение 6-10 раз.
- Встать на колени, руками упереться в пол, расслабить спину. Важно чтобы спина, таз, шея и голова находились на одном уровне. Выгнуть спину вверх, опустить шею и голову вниз. Мышцы живота и бедер при этом должны быть напряжены. Повторить упражнение 3 раза.
Важно: не стоит делать какие-либо физические упражнения без разрешения врача. При некоторых формах симфизита наилучшим решением является полное отсутствие движения.
Надеемся, что наши советы вам помогут, а беременность будет легкой и пройдет без проблем!
Симфизит
Симфизит считается патологией лонного сочленения, в основе развития которого лежит воспалительная реакция в ответ на воздействие повреждающего фактора. Физиологически соединение между лобковыми костями таза является неподвижной структурой, однако в силу различных состояний возможно увеличение его подвижности.
Этот процесс обуславливается изменением консистенции связок, приобретающие более размягченную форму, а также отечностью данной области. В результате лобковые кости постепенно отдаляются друг от друга, а их сочленение приобретает большую подвижность.
Чаще всего подобные изменения наблюдаются при беременности или после родов. В случае небольшого расхождения костей возможно самостоятельное восстановление анатомического расположения. Однако иногда расстояние между костями превышает 1 сантиметр, что требует комплексного лечения.
При беременности симфизит может возникать, начиная со второй половины срока. Это связано со стремительным набором веса плода и увеличения околоплодных вод. В результате – на лонное сочленение постоянно воздействует сила, которая способствует расхождению лобковых костей.
Если же симфизит наблюдается после родов, то это скорее всего является следствием травматизации сочленения в процессе родовой деятельности по мере прохождения плода по родовым путям.
Причины симфизита
Точную причину развития патологии выявить довольно сложно, так как на возникновение симфизита могут воздействовать одновременно несколько факторов. Так, причины симфизита могут заключаться в избыточной секреции гормона релаксина в процессе беременности. В результате этого связки становятся более размягченными и утрачивают возможность плотно удерживать кости на нужном расстоянии.
Подобный процесс происходит вследствие изменения гормонального фона и дисбаланса его составляющих. Также развитию симфизита могут способствовать генетические факторы, которые наследственно передаются женщине.
Такие причины симфизита, как недостаточный уровень кальция и других микроэлементов в организме беременной могут провоцировать расхождение лобковых костей.
Высокая вероятность развития симфизита наблюдается у беременных, имеющие патологию костей и суставов. Не стоит также забывать о течении беременности, так как тяжелый токсикоз, быстрая прибавка в весе, чрезмерные физические нагрузки и неправильный питательный рацион могут приводить к увеличению расстояния между лобковыми костями и чрезмерной подвижности лонного соединения.
Лобковый симфизит
Гормональная система является одной из главных регулирующих факторов функционирования организма. На протяжении беременности происходит ее перестройка, и соотношение гормонов изменяется. Эти процессы необходимы с целью обеспечения всех необходимых условий для роста и развития плода.
В процессе гормональных изменений возможно преобладание выработки определенных активных веществ. Так, при чрезмерном синтезе гормона релаксина наблюдается лобковый симфизит.
Его развитие обусловлено размягчением связочного аппарата, благодаря которому лобковые тазовые кости находятся на определенном расстоянии друг от друга. Так, по мере снижения тонуса отмечается расхождение лонного сочленения и увеличения его подвижности.
Лобковый симфизит также возможен при болезнях костей и суставов, когда у женщины есть предрасположенность к развитию симфизита, особенно если у нее отмечается недостаточный уровень кальция в организме.
В норме расстояние между лобковыми костями увеличивается незначительно. Это необходимо для обеспечения прохода для плода по родовым путям. Кроме того от степени расхождения лонного сочленения зависит способ родоразрешения, так как естественные роды при большом расстоянии между костями может привести к такому осложнению, как разрыв связок.
Симптомы симфизита
Начало размягчения связок между лобковыми костями можно наблюдать уже с 6-7-го месяцев, так как именно в этот период отмечается появление клинических признаков патологии. Симптомы симфизита при определенных неблагоприятных обстоятельствах могут беспокоить уже с 4-5-го месяцев.
На начальном этапе беременная ощущает ноющие периодические боли в области промежности и лобка. Они беспокоят при интенсивной ходьбе или подъеме по лестнице. Далее болевой синдром усиливается в силу того, что увеличивается подвижность между лобковыми костями.
Боль приобретает постоянный характер и наблюдается не только при двигательной активности, но в покое или смене положения тела. Кроме того ощущается дискомфорт в области лонного сочленения. В дальнейшем беременная приобретает «утиную» походку. Она помогает ей меньше задействовать лобковое соединение в ходьбе, тем самым уменьшая болевые импульсы.
Симптомы симфизита становятся более выраженными в последние месяца беременности, когда воздействующая сила на лобковые кости максимальна. Боль может распространяться на бедренную, поясничную, паховую и ягодичную область.
Симфизит беременных
Процесс вынашивания плода является серьезной нагрузкой на организм женщины. На протяжении данного периода наблюдается перестройка гормональной системы, вследствие чего возможно обострение имеющейся сопутствующей патологии эндокринной системы.
Кроме того организм беременной подвергается нагрузкам со стороны плода, так как появляется дополнительный круг кровообращения, по мере увеличения плода, матка постепенно поднимается и на последних сроках доходит до диафрагмы, в результате чего женщине все сложнее становится дышать (уменьшается дыхательный объем легких).
Увеличенная матка также препятствует нормальному оттоку венозной крови из нижних конечностей, воздействуя на кровеносные сосуды. В общем, организм претерпевает серьезных изменений и не стоит удивляться, если где-то возможен небольшой сбой.
Так, симфизит беременных является довольно распространенной патологией, в основе развития которой лежит расслабление связочного аппарата, соединяющего лобковые тазовые кости. Диагноз ставится с помощью симптомов и результатов дополнительных инструментальных исследований.
Послеродовый симфизит
На протяжении беременности на связочный аппарат между лобковыми костями таза оказывают воздействие многие факторы, вследствие чего он утрачивает свой тонус и возможность удерживать их на определенном расстоянии.
В случае расхождения костей не более, чем 1 сантиметр, можно проводить родоразрешение через естественные пути. Иногда случается, что расстояние между лобковыми костями увеличивается после родов.
Послеродовый симфизит возникает в результате влияния факторов как со стороны плода, так и беременной. Чрезмерному растяжению связок способствует крупный плод, узкий таз женщины, тяжелый токсикоз, предшествующая патология суставов и костей, а также множество других факторов.
Если расхождение произошло на несколько сантиметров, тогда с помощью специальных упражнений и бандажа можно в ближайшее время избавиться от симптомов симфизита или даже его самого.
Послеродовый симфизит, обусловленный значительным расстоянием между лобковыми костями, требует комплексного лечения, в которое входит медикаментозная терапия, физиотерапевтические процедуры, ношение бандажа и физические упражнения.
Лобковый симфиз
Рис. 259. Связки и суставы таза; вид сверху. (Связки и соединения пояса нижней конечности, lig. et articulationes cinguli membri inferioris. Горизонтальный и сагиттальный распилы. Удалены часть левой тазовой кости, левых отделов крестца и IV-V поясничных позвонков.)
Лобковый симфиз, symphysis pubica(см. рис.259, 261), образован покрытыми гиалиновым хрящом суставными поверхностями лобковых костей, facies symphysiales, и располагающимся между ними волокнисто-хрящевым межлобковым диском, discus interpubicus. Указанный диск срастается с суставными поверхностями лобковых костей и имеет в своей толще сагиттально расположенную щелевидную полость. У женщин диск несколько короче, чем у мужчин, но толще и имеет сравнительно большую полость.
Лобковый симфиз укрепляют следующие связки:
Верхняя лобковая связка, lig. pubicum superius, которая находится на верхнем крае симфиза и натянута между обоими лобковыми бугорками.
Дугообразная связка лобка, lig. arcuatum pubis, которая на нижнем крае симфиза переходит с одной лобковой кости на другую.
К собственным связкам таза можно отнестизапирательную мембрану, membrana obturatoria (рис. 262; см. рис. 260, 261), которая состоит из пучков соединительнотканных волокон, преимущественно поперечного направления. Пучки прикрепляются по краю запирательного отверстия, выполняя его на всем протяжении, за исключением запирательной борозды. Запирательная мембрана имеет ряд небольших отверстий. Она и начинающиеся от нее мышцы вместе с запирательной бороздой ограничиваютзапирательный канал, canalis obturatorius, через который проходят одноименные сосуды и нервы.
Суставы свободной нижней конечности
Тазобедренный сустав
Коленный сустав
Соединения костей голени
Голеностопный сустав
Суставы стопы
Тазобедренный сустав
Рис. 263. Тазобедренный сустав, articulatio coxae, правый. (Фронтальный распил, вскрыта полость тазобедренного сустава.)
Тазобедренный сустав, articulatio coxae (рис. 263, 264, 265; см. рис. 260,262), образован суставной поверхностью головки бедренной кости, которая покрыта гиалиновым хрящом на всем протяжении, за исключением ямки, и вертлужной впадиной тазовой кости.
Вертлужная впадина покрыта хрящом только в области полулунной поверхности, а на остальном протяжении выполнена жировой клетчаткой и покрыта синовиальной мембраной. Над вырезкой вертлужной впадины натянута поперечная связка вертлужной впадины, lig. transversum acetabuli. По свободному краю вертлужной впадины и указанной связки прикрепляется вертлужная губа, labrum acetabulare, которая несколько увеличивает глубину вертлужной впадины.
Суставная капсула прикрепляется на тазовой кости по краю вертлужной губы, на бедренной кости фиксируется по межвертельной линии, а сзади захватывает2/3 шейки бедренной кости и не доходит до межвертельного гребня.
К связочному аппарату тазобедренного сустава относятся следующие связки:
Подвздошно-бедренная связка, lig. iliofemorale (см. рис. 260, 262), находится на передней поверхности тазобедренного сустава. Она начинается от нижней передней подвздошной ости и прикрепляется к межвертельной линии. Связка ограничивает разгибание в тазобедренном суставе и участвует в удержании туловища в вертикальном положении.
Лобково-бедренная связка, lig. pubofemorale (см. рис. 262), идет от верхней линии лобковой кости вниз, вплетается в капсулу тазобедренного сустава, причем часть пучков достигает медиального отдела межвертельной линии.
Рис. 265. Тазобедренный сустав, articulatio coxae, правый. (Суставная капсула разрезана и головка кости выведена из вертлужной впадины.)
Седалищно-бедренная связка, lig. ischiofemorale (см. рис. 262), начинается на передней поверхности тела седалищной кости, направляется кпереди и вплетается в капсулу тазобедренного сустава; часть пучков достигает вертельной ямки.
Круговая зона, zona orbicularis (см. рис.260, 263), залегает в толще суставной капсулы, в виде петли охватывает шейку бедренной кости, прикрепляясь к нижней передней подвздошной ости.
Связка головки бедренной кости, lig. capitis femoris (см. рис. 263, 265), находится внутри сустава, покрыта синовиальной оболочкой. Начинается от lig. transversum acetabuli и прикрепляется к ямке головки бедренной кости. В толще связки проходят сосуды к головке бедренной кости.
Тазобедренный сустав является разновидностью шаровидного сустава – эточашеобразный сустав.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе