Схваткообразные боли после родов
Боли внизу живота после родов: сильные, тянущие, схваткообразные
Период после рождения малыша для родившей женщины называется реабилитационным периодом. Причем он может проходить по-разному у каждой определенной женщины. У одних длительное время идут послеродовые выделения, у других отмечаются кровотечения. Есть и те дамы, у которых болит живот после родов. Такая ситуация может пугать молодых женщин. Врачи же говорят, что такая ситуация бывает и вариантом нормы.
Когда болезненные ощущения – это норма
В ряде случаев, если живот начинает болеть после родов, это нормально. Так, например, болезненные ощущения могут появляться в том случае, если были проблемы в родах, и пришлось разрезать влагалище. В этом случае заживление раны сама по себе болезненная проблема. Ведь разрез, а затем и шов требует определенного ухода за собой.
Нормальными считаются тянущие боли в том случае, если ребенок был крупным, из-за чего кости таза разошлись больше, чем положено. Связки также потянулись. Преимуществом является тот факт, что такой вид боли достаточно легко определяется. В этом случае ощущения схожи с теми, что могут проявляться при перенапряжении или чрезмерно активных тренировках.
Еще одной причиной болей может стать активное сокращение матки. После того как она выполнила основную свою функция, она остается растянутой. И теперь ей следует прийти в норму, для чего она начинает сокращаться. Такие боли могут активизироваться при кормлении грудью, т.к. в этот период вырабатывается окситоцин в больших количествах. Это гормон, который отвечает за сокращение матки. Сокращения при этом могут быть довольно интенсивными.
В норме живот может болеть 3-4 дня после родов. Ведь организм женщины испытывает колоссальные перегрузки в процессе родов – схватки, потуги, выход плода: все это приводит к натуживанию мышц брюшины. Там могут образовываться микроповреждения, которые как раз и будут болеть в течение нескольких дней.

Боли на фоне выскабливания
Нередко родовая деятельность заканчивается определенной операцией, которая направлена на удаление остатков плаценты из матки. Бывает так, что она, а также пуповина и иные элементы, обеспечивающие функционирование малыша внутри утробы, остаются в виде кусочков в матке. Нередко случается так, что отмечается приращение их к стенкам. После родов в течение нескольких дней врачи отслеживают состояние матери при помощи УЗИ. И если они отмечают остатки в полости матки, то прописывают рекомендацию по удалению.
Сама операция – процедура не из приятных, но и период после нее также отличается болезненными ощущениями. Проблема может длиться определенное время.
Болезненность на фоне проблем с кишечником
Различные патологии желудочно-кишечного тракта, в том числе и хронические приводят к развитию неприятных ощущений в области живота. При этом на фоне прошедших родов дама вполне может и не понять, что именно у нее болит. При этом распознать проблему можно по одному определенному признаку – наличию запоров. Поэтому женщине следует очень тщательно следить за тем, что она есть. Ведь мало того, что будет неприятно в области живота, еще и токсины попадут к ребенку.
Патологическая ситуация
Боли в животе после родов могут быть и патологическими. Тут важно научиться их дифференцировать, чтобы вовремя обратиться к врачу. Так, например, если в боль сопровождается изменениями в характере выделений – лохии приобретают гнойный зеленоватый оттенок, а также появляется неприятный запах, стоит побыстрее посетить врача. Это указывает на то, что присоединилась инфекция.

Также насторожить должны такие проявления, как:
Повышенная температура тела Увеличенная длительность выделений и болей (как правило, после родов дается месяц на реабилитацию, если за это время улучшений не произошло, следует показаться врачу)
В этом случае, как говорят врачи, ситуация начинает выходить из-под контроля.
Как снять болевые ощущения
Так как такая проблема причиняет серьезный дискомфорт матери, не давая ей полностью насладиться уходом за малышом, ее обязательно надо решать. И тут важно помнить, что кормящей женщине можно использовать для лечения далеко не все препараты. Всю терапию должен назначать только врач, никакого самолечения недопустимо, можно такой мерой еще больше усугубить ситуацию.
Далее необходимо бороться с причиной боли. Если вся проблема кроется в инфекционном заражении, следует использовать антибактериальную терапию, иначе можно довести до сепсиса, а это в большинстве случаев летальный исход.
В качестве дополнительных средств предлагают и применение нестероидных противовоспалительных средств и различных иммуностимулирующих препаратов. Это позволит организму поддержать себя и самостоятельно справиться с проблемой, а также быстро и надежно избавит от боли. Только препараты выбирать надо тщательно – те, что допускаются к применению у рожавших. А вот спазмолитики применять не стоит – врачи говорят, то, что спазмы не особенно желательны для молодой матери.
Отличным решением станут препараты, выпущенные в виде ректальных свечей. Такие препараты быстрее всасываются в кишечнике и оказывают хороший эффект.

Если после родов остались швы, надо следовать простым правилам ухода за ними, чтобы минимизировать последствия и осложнения. Так, например, их следует регулярно обрабатывать антисептиками, чтобы ускорить процесс заживления. В первые дни после родов советуют писать стоя – это упростит процесс, т.к. ток мочи усиливается.
Через некоторое время можно начинать практиковать легкие физические упражнения. Легкие здесь – ключевое слово. Ну и, конечно же, следует регулярно посещать врача для осмотров. Первый должен состояться через 4-5 дней после выписки из роддома. Важно очень точно соблюдать все его рекомендации.
После родов болит низ живота? Это нормальный физиологический процесс
Главная › Здоровье › После родов у женщины болит низ живота и стоит ли беспокоиться
Роды – очень сложный процесс, во время и после которого в организме происходят значительные изменения. К сожалению, многие женщины в раннем послеродовом периоде лишены возможности уделять достаточное количество времени своему здоровью, так как все их внимание приковано к новорожденному малышу. Поэтому они практически не обращают внимания на боли внизу живота после родов, считая их нормальным явлением. Обычно это соответствует истине, но в ряде случаев такие боли могут стать симптомами опасного заболевания.
Естественные причины боли в животе
В процессе родов очень часто случаются разрывы тканей, растяжения связок. В некоторых случаях врачам приходится накладывать роженице швы, которые еще долго вызывают неприятные ощущения.
Основной причиной, по которой у женщины после родов болит низ живота, является сокращение матки. Спастические явления усиливаются при кормлении ребенка грудью, так как вырабатывающийся при этом окситоцин вызывает интенсивное сокращение маточных мышц. Поэтому чем чаще женщина будет кормить грудью малыша, тем быстрее восстановится матка. В первое время после рождения малыша маточные сокращения при кормлении настолько сильны, что напоминают родовые схватки. Но их интенсивность резко снижается в промежутке между прикладываниями новорожденного к груди. Такие схваткообразные боли в среднем продолжаются на протяжении 1,5–2 недель после родов.
 В тот период, когда матка сокращается, вызывая тем самым болевые ощущения, не стоит забывать о том, что находящиеся рядом с ней внутренние органы также влияют на этот процесс. Например, переполненный мочевой пузырь, оказывая давление на матку, может усиливать боль внизу живота, почему врачи рекомендуют ходить в туалет при первых же позывах.
В тот период, когда матка сокращается, вызывая тем самым болевые ощущения, не стоит забывать о том, что находящиеся рядом с ней внутренние органы также влияют на этот процесс. Например, переполненный мочевой пузырь, оказывая давление на матку, может усиливать боль внизу живота, почему врачи рекомендуют ходить в туалет при первых же позывах.
Если родоразрешение проводится при помощи кесарева сечения, то после него на матке остается рубец. Как и всякий послеоперационный шов, он еще долгое время напоминает о себе: тянет, вызывает ноющую боль. Обычно рубец от кесарева сечения заживает через месяц — полтора после операции. Для того чтобы он не разошелся и не воспалился, молодой маме следует тщательно соблюдать личную гигиену и выполнять рекомендации врачей.
Тянущие боли в животе после родов могут стать следствием проведенного маточного выскабливания. В родильном доме все женщины должны проходить УЗИ-обследование через 2–3 дня после родов. Оно позволяет определить, не осталось ли в полости матки кусочков плаценты, плодного яйца, отмершего эпителия.
Если обследование показывает присутствие каких-либо сгустков в матке, врач назначает женщине капельницу с препаратами, усиливающими сокращения матки и способствующими ее «очищению». Когда оказывается, что данных мер недостаточно, принимается решение о проведении аспирации. Данная процедура довольно неприятная и болезненная, проводится под местным или общим наркозом (в зависимости от типа выскабливания), и еще долго напоминает о себе болью в животе.
Вызывать боль в животе может травма лобковой кости, полученная во время родов. Такая боль проходит сама по себе через некоторый промежуток времени.
Тревожные симптомы
Обычно, когда у женщины болит живот после родов, то — это совершенно естественный и неопасный процесс. Но при этом следует понимать, что все болевые ощущения со временем должны становиться все менее ощутимыми и кратковременными.
В идеале уже через месяц после родов боли в животе роженица испытывать не должна. Почему же случается так, что и через 1,5–2 месяца женщину все еще тревожат неприятные ощущения? Возможно, причина болей кроется в развитии скрытого заболевания или в обострении хронической проблемы. В любом случае данный симптом требует обследования и соответствующей медицинской коррекции.
- Часто причина болей в животе вызвана нарушениями в работе желудочно-кишечного тракта. Стрессы, недосыпания, смена рациона, особенно в период кормления грудью ребенка, вызывают сбои в работе кишечника. Прежде всего, молодой маме следует откорректировать свой рацион, исключив из него тяжелые для переваривания продукты, а также все то, что может вызывать вздутие, несварение. Если на протяжении месяца облегчения не наступит – нужно будет повторно проконсультироваться с врачом.
- Очень опасным симптомом является повышение температуры тела и усиление боли в нижней части живота в сочетании с появлением кровянистых выделений, особенно если это происходит через месяц после родов. Примерно к этому времени в полости матки может развиться эндометрит, вызванный занесенной во время проведения кесарева сечения или чистки бактериальной или грибковой инфекцией.
- Постепенно усиливающаяся боль в животе может свидетельствовать о воспалительных процессах в трубах, шейке матки. Оставшиеся в матке кусочки плаценты, околоплодной оболочки могут запустить процесс гниения, который потребует обязательного стационарного лечения под контролем врача.
- Резкие боли, отдающие в позвоночник, могут быть вызваны травмами или защемлениями позвонков. В таком случае необходимо провести диагностику позвоночника, чтобы выявить причину боли. После чего врач назначит курс процедур и, при необходимости, медикаментозного лечения.
Женщина должна обязательно обратиться за помощью к врачу при наличии следующих симптомов:
- длительность болевых ощущений более 1,5–2 недель;
- нарастание интенсивности боли;
- повышение температуры тела;
- плохое самочувствие, слабость.
Как показывает практика, болевые ощущения в нижней части живота после родов испытывают все женщины.
Это естественный процесс, вызванный физиологическими изменениями в организме роженицы.
Однако каждой маме следует внимательно относиться к своему здоровью и следить, чтобы на фоне незначительных болей не началось развитие скрытых заболеваний. Ведь вовремя выявленную проблему намного легче вылечить, чем запущенную болезнь.
(1 голос(а), в результате: 5,00 из 5) Загрузка...Послеродовые боли внизу живота: что происходит с маткой после родов? Если болит – это нормально?
На протяжении всего периода вынашивания ребенка женский организм приспосабливался к изменяющимся условиям. Матка увеличивалась по мере роста плода, изменялось расположение внутренних органов, сдавливались сосуды и нервные сплетения.
Роды – это внезапное избавление от 4-5 кг, а иногда и значительно большего веса, а также уменьшение объема живота. Органы должны прийти в свое первоначальное состояние, поэтому можно принимать как норму то, что после родов болит низ живота. В большинстве случаев это показатель физиологического течения послеродового периода.
Когда это считать нормой

На протяжении всей беременности главным гормоном женского организма был прогестерон. Он снижал тонус матки до момента родов, подавлял секрецию пролактина. Но к дню родоразрешения его концентрация снизилась, но началась активная выработка окситоцина и пролактина. Окситоцин управляет сократимостью гладкой мускулатуры матки, но он необходим и в послеродовом периоде, а также на протяжении всего времени лактации.
Сокращения мускулатуры матки необходимо во время родов не только для раскрытия шейки и изгнания плода. После отделения плаценты маточные стенки представляют собой сплошную раневую поверхность с кровоточащими сосудами. Для гемостаза только активации свертывающей системы недостаточно. Должен произойти спазм сосудов и уменьшение их просвета. Окситоцин обеспечивает дальнейшее сокращение матки после рождения ребенка, позволяет остановиться кровотечению.
Размеры матки в послеродовом периоде уменьшаются очень быстро. Врач оценивает их ежедневно во время обхода по высоте стояния дня. Нормальными темпами сокращения считаются следующие:
- сразу после родов – на 4 см выше пупка (или 20 недель беременности);
- конец первых суток – на уровне пупка;
- на второй день – на ширину одного пальца ниже пупка;
- на 3 сутки – на 2 пальца ниже пупка;
- 4 сутки – на середине расстояния между лонным сочленением и пупком;
- на 6 сутки – до 9 см выше лобка;
- на 10 сутки – немного выступает над лоном;
- к 6-8 неделе соответствует состоянию до беременности.
Схватки во время родов очень болезненны, но и послеродовые сокращения нельзя назвать приятными. Чаще всего они связаны с кормлением грудью.
В механизме образования и выделения молока участвуют два гормона. Пролактин обеспечивает синтез молока в альвеолах. Его выведение регулируется окситоцином. Во время прикладывания ребенка к груди происходит раздражение сосков, которое стимулирует выброс окситоцина гипофизом. Гормон влияет не только на миоциты молочной железы, его стимулирующее действие распространяется и на миометрий. В первые несколько суток при каждом кормлении грудью женщина испытывает схваткообразные боли, которые напоминают таковые во время родов.
Сколько болит живот после родов?
Это физиологический процесс, он зависит от индивидуальных особенностей и скорости сокращения матки. В большинстве случаев через 2 месяца неприятные ощущения прекращаются.
Также не стоит забывать о тех, кто рожал с помощью операции кесарева сечения. В этом случае физиологическая боль внизу живота будет естественной реакцией на нарушение целостности передней брюшной стенки. Боль является послеоперационной. Но она непродолжительна. В условиях больницы для купирования болевого синдрома используют наркотические анальгетики, т.к. они обладают более выраженным анальгезирующим действием. Примерно через двое суток можно перейти на обезболивание раствором анальгина, который при небольших дозах будет безопасен для ребенка.
Признаки патологического процесса
Если после родов живот болит по естественной причине, для этого состояния не характерны дополнительные признаки. При наличии патологического процесса боль может иметь различный характер и сопровождаться изменениями со стороны общего состояния.
Эндометрит
В течение первых суток выделения из половых путей должны приобретать характер коричневых, слизистых, все меньше напоминающих кровь. Но иногда кровотечение не уменьшается, а внезапно усиливается. Одновременно появляются тянущие боли внизу живота. Дополнительными признаками являются следующие:
- повышение температуры;
- признаки интоксикации;
- гноевидные выделения из половых путей;
- признаки субинволюции матки;
- тахикардия.
Эти симптомы характерны для послеродового эндометрита. Состояние чаще всего развивается после кесарева сечения, но может быть и как результат естественных родов. Эндометрит относится к инфекционным послеродовым осложнениям и требует немедленного реагирования врача.
Причиной эндометрита и субинволюции становится нарушение сократимости, которое связано с задержкой частей плаценты или плодных оболочек. Пока они находятся в матке, она не способна нормально сокращаться, а значит, патологический процесс будет прогрессировать.
Эндометрит угрожает перейти в параметрит – воспаление околоматочной клетчатки, пельвиоперитонит – поражение тазовой части брюшины, перитонит – инфекционно-воспалительный процесс в брюшной полости. Боли в животе в этом случае будут только нарастать.
Симфизит
В отдельных случаях определить, почему низ живота продолжает болеть даже в отдаленном периоде после родов, может только рентгенолог вместе с травматологом. Причиной часто становится симфизит – расхождение костей лонного сочленения.
Предпосылки для появления этой патологии связаны с физиологическими причинами. Виноват все тот же прогестерон, а также гормон релаксин, выделяемый плацентой. Он приводит к размягчению, расхождению сустава лонного сочленения. Это необходимо, чтобы родовой канал мог максимально приспособиться под параметры плода.
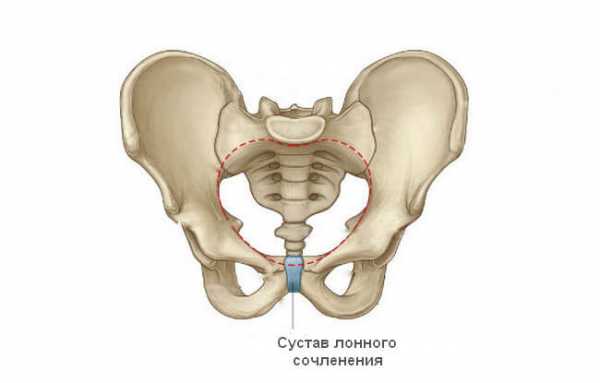
В норме расстояние между двумя костями этого сустава не превышает 1 см. Лонное сочленение относится к полуподвижным соединениям. Это значит, что допускается минимальный объем смещения его поверхностей относительно друг друга. Во время рождения ребенка сустав может расходиться на дополнительных 5-6 мм. Но иногда в дело включаются патологические процессы, тогда смещение достигает критической величины и приводит к появлению боли, локализующейся внизу живота.
Степени расхождения:
- 1 степень – расхождение 5-9 мм;
- 2 степень – 10-20 мм;
- 3 степень – более 20 мм.
Послеродовые боли, спровоцированные симфизитом, чаще всего появляются через 2-3 суток после родов. Женщина, лежа в постели, не может приподнять вверх ноги, боль доставляет ходьба. Точный диагноз можно поставить только после проведения рентгендиагностики.
Запор
Послеродовые боли в животе могут быть связаны с более банальной причиной. Кишечник после беременности и родов не всегда быстро приходит в нормальное состояние. Иногда требуется время, чтобы его завести. Но все это время кал будет накапливаться, расширять сигмовидную кишку и ампулу прямой кишки. Это сопровождается тянущей, ноющей, распирающей болью в животе, проявляющейся примерно через неделю после родоразрешения. Если своевременно не принять меры, то запор перейдет в крайнюю степень.
У некоторых женщин после родов поход в туалет связан с определенным страхом повредить имеющиеся швы на промежности или геморроидальные узлы. При этом застойные процессы в кишечнике усугубляются: жидкость из кала постепенно всасывается обратно в кишечник, он становится сухой и в большей степени может привести к повреждению нижней части кишечника.
Наличие нарушений стула вредит не только пищеварительному тракту. Это приводит к смещению или сдавлению матки, нарушает отток лохий и может привести к субинволюции.
Плацентарный полип
Задержка частей плаценты в полости матки, скорее всего, приведет к кровотечению в раннем послеродовом периоде. Но иногда небольшие части, микроскопические ворсины хориона позволяют полноценно сократиться матке, а признаки патологии появляются через продолжительное время.
Клиническая картина проявляется спустя 4-5 недель. Боль внизу живота не является характерным признаком патологии, на первое место выходят кровотечение, следствием которого является снижение гемоглобина, слабость, головокружение, тахикардия. Маточные боли после родов появляются после присоединения инфекции и развития эндометрита. Дальше клиническая картина будет развиваться по классической схеме воспаления матки.
Остеохондроз
Во время беременности у женщины изменяется осанка. Это связано с увеличением веса и его перераспределением в область живота. Если беременная не использовала специальный поддерживающий бандаж, то болевой синдром будет выраженным.
После родоразрешения не все становится сразу на свои места. Иногда за время беременности происходит сдавление нервных сплетений, а после родов это может проявиться признаками остеохондроза или неврита. Боль внизу живота будет сочетаться с иррадиацией ее в брюшную полость.
Когда нужно к врачу
Длительность периода болевых ощущений зависит от индивидуальных особенностей и скорости инволюции матки. В большинстве случаев в течение первых двух недель физиологический дискомфорт, связанный с кормлением ребенка, постепенно уменьшается. Боль появляется уже не на каждое кормление, ее интенсивность падает. Когда матка сократиться полностью, этот симптом исчезнет.
Но существуют признаки, которые говорят о возможном патологическом процессе. При их появлении не стоит затягивать с визитом к врачу:
- температура, сначала может быть небольшой, а затем повышаться до 39°С;
- нарушение общего самочувствия – слабость, непроходящая после отдыха;
- тянущая боль внизу живота, которая присутствует постоянно;
- озноб как симптом повышения температуры;
- головная боль;
- кровянистые выделения из половых путей (они могут усиливаться, изменять характер из слизистых в более жидкие, напоминающие алую кровь);
- схваткообразная боль, напоминающая спазмы, после чего выделяются сгустки крови;
- отсутствие стула более двух суток;
- неспособность оторвать пятки от постели в положении лежа;
- изменение походки на переваливающуюся, «утиную»;
- внезапное появление кровотечения через продолжительный период после выписки из роддома.
При плацентарном полипе кровотечение обычно интенсивное, начинается через месяц-два после рождения ребенка. При этом его можно дифференцировать от менструации: во время месячных ежедневно изменяется характер кровотечения, оно становится менее интенсивным. В случае плацентарного полипа выделения алого цвета и только усиливаются.
К гинекологу можно обратиться при любых изменениях, которые женщина посчитает отличными от физиологических.
Способы улучшить состояние
При наличии болевого синдрома, напоминающего боли в животе, как при месячных, необходимо установить причину этого состояния. Обязательными этапами являются осмотр врача. Он позволяет оценить размеры матки, насколько они соответствуют сроку, консистенцию, подвижность органа, распространенность болевого синдрома.
Также обязательно проводится УЗИ. С его помощью можно заметить расширенную полость матки, наличие в ней сгустков, остатков плаценты. Если причина в плацентарном полипе, будет заметно объемное образование. Воспалительный инфильтрат вокруг матки говорит в пользу развития воспалительного процесса.
Дополнительная диагностика зависит от сведений, полученных на первых двух этапах. Может потребоваться проведение гистероскопии, лапаротомии, рентгендиагностики.
Улучшить состояние женщины и уменьшить болевой синдром можно в зависимости от причин появления боли.
В послеродовом периоде использовать лекарственные препараты следует с осторожностью, большинство из них проникает в грудное молоко. Тех минимальных концентраций для небольшого веса плода может быть достаточно, чтобы вызвать побочные реакции.

Боли, связанные с естественным процессом инволюции матки не снимают с помощью спазмолитиков или нестероидных противовоспалительных средств. Схватки, напоминающие родовые являются естественным процессом, и появляются только при кормлении ребенка. Они кратковременны и не нарушают общего самочувствия. При их появлении нужно сделать несколько спокойных дыхательных движений. Постепенно эти симптомы исчезнут самостоятельно.
Субинволюция матки, которая еще не привела к появлению эндометрита, лечится с помощью удаления остатков плодного места из маточной полости. Дальнейшая тактика состоит в назначении сокращающих средств, антибиотиков для профилактики инфекции.
Если болевой синдром связан с воспалением, необходимо оценить степень тяжести и назначить соответствующее лечение. При эндометрите проводят антибиотикотерапию, что препятствует инфекционному процессу распространиться дальше, и детоксикацию с помощью внутривенного введения инфузионных растворов.
После купирования острого воспаления, для профилактики спаечного процесса, который приводит к появлению хронических тазовых болей, необходимо назначение физиопроцедур:
- магнитотерапии;
- лазеротерапии;
- диадинамических токов;
- лекарственного электрофореза.
Запор после родов необходимо лечить с помощью диеты и слабительных средств. Рекомендуются средства, которые действуют мягко в просвете кишечника. Иногда для запуска кишечника достаточно ложки касторового масла. Также применяют лактулозу, сладкую по вкусу и без неприятного запаха. Для новорожденных детей она безопасна.
Диета при запорах включает продукты, богатые клетчаткой и обладающие слабительным действием. Нужно съедать в день несколько плодов кураги или чернослива, салат из вареной свеклы или суп-свекольник. Но переусердствовать не стоит, злоупотребление послабляющей диетой приведет к выраженному ускорению перистальтики и спастическим болям в животе.
Расхождение лонного сочленения лечится долго, необходимо соблюдение постельного режима. При возможности, женщина находится не в традиционной постели, а в специальном гамаке, который помогает сближать кости таза. Для обезболивания используют нестероидные противовоспалительные средства.
Чтобы облегчить состояние, необходимо ношение бандажа, для равномерного распределения массы тела используют трость. Хорошо помогают в восстановлении кровообращения и срастания симфиза физиопроцедуры.
Многие считают, что за время вынашивания ребенка организм женщины обновляется и омолаживается. Но это мнение скорее относится к заблуждениям. В период беременности женский организм испытывает колоссальные нагрузки, он перестраивается под нужды ребенка, порой в ущерб матери. После родов ей нужен период для восстановления, который не всегда проходит безболезненно. Но следует отличать физиологически допустимую боль от признаков патологии, чтобы вовремя обратиться к врачу и не допустить развития осложнений.
Схваткообразные боли после родов — ищем причину и устраняем боль
Здравствуйте, уважаемые читатели блога, а также все, кто решил заглянуть ко мне на огонек. Сегодня поговорим с Вами о проблеме, которая затрагивает, к сожалению, многих женщин после рождения долгожданных малышей.
Я имею в виду схваткообразные боли после родов. Мою подругу недавно в магазине так скрутило, что она выронила из рук корзинку с продуктами.
Врач ей сказал, что после родов это нормальное явление и как долго оно продлится – неизвестно. Но я знаю, что далеко не всех мучают после родов такие боли.
И мне стало интересно: с чем это связано, почему такая проблема не всех достает, но самое главное, как такую боль можно усмирить в домашних условиях. А может, кричать, караул, и бежать к врачу?
Давайте разбираться. В ходе сбора информации выяснилось, что характер, периодичность, частота и длительность таких болей очень различны.
У кого-то просто тянет низ живота, кому-то кажется, что в матке все, что можно в узел завязалось, а некоторые от боли чуть ли по полу не катаются. Причин этому очень много.
Как проходили роды?
Начнем с того – сама женщина рожала, или было медицинское вмешательство? Сначала рассмотрим естественные роды. Казалось бы, рожала сама, без участия скальпеля, какие могут быть проблемы? А нет, проблемы могут быть и не маленькие.

Ага, скажете Вы, после родов неприятные ощущения некоторое время это нормально, не поднимайте панику. Да, я с Вами согласна, какое-то время потерпеть небольшой дискомфорт надо, и даже скажу почему.
Во время беременности матка испытывает колоссальные нагрузки, растягиваясь, удерживая и оберегая растущего малыша. Но за тем, после родов, матке надо в достаточно короткое время восстановиться, принять свои прежние формы и размер.
Ответственен за это гормон окситоцин. Вырабатываясь организмом, он заставляет матку не расслабляться (мышцы матки находятся в постоянном тонусе), а быстренько принять прежние размеры.
Кстати, а Вы знали, что когда женщина кормит малыша грудью, этот самый гормон вырабатывается в удвоенном количестве?
Этим объясняется усиление болей в матке при кормлении. В организме женщины все устроено очень гармонично, и когда при кормлении грудь раздражается – это сигнал для матки, вроде того, что – «освободилась от малыша, не ленись, давай сокращайся и готовься к следующему зачатию».

Такой расклад хорош в течение месяца и при условии, что от боли не выскакивают глаза из орбит. Но месяц прошел, а боль по-прежнему не дает покоя?
Это уже повод задуматься, а все ли у меня в порядке со здоровьем? И врачи говорят: «Не-е-ет, дорогие Вы наши. Бегом к нам!»
А почему? Да потому, что у Вас могут быть:
Во-первых, – воспаление придатков. Боль вроде бы не большая, но постоянная, и со временем не проходит.
Воспаление, в большинстве случаев, спровоцировано родами. Гормональный всплеск, связанный с беременностью и родами, выявляет в организме все слабые места и не долеченные инфекции.
Во-вторых, – сильные не проходящие боли могут быть следствием оставшихся в матке кусочков плаценты. Бывает и такое, плацента как бы прилипает или прирастает к стенке матки, и после родов прилипшие моменты остаются внутри.
К сожалению, заметно это становится только по прошествии некоторого времени, появившихся болей и кровянистых выделений.
В-третьих, – перитонит. Это очень опасное, особенно для молодых мамочек, инфекционное заболевание.Почему оно сильно опасно для недавно родивших?
Да потому, что после родов организм ослаблен, он долго и усердно трудился, чтобы произвести на свет здорового малыша. А еще гормональные скачки, также связанные с родами – организм настраивается на кормление младенца, и на некоторый период происходит ослабление организма, что опять же делает его уязвимым для всякого рода инфекций.
Помните, что говорит врач в небезызвестном фильме «Покровские ворота»? – «Резать к чертовой матери, не дожидаясь перитонита!»
Развитие данного заболевания идет стремительно и очень высока смертность. Сопровождается повышенной температурой и резкими, порой до отключения сознания, болями.
В-четвертых, – смещенные позвонки могут отдаваться небольшими болями внизу живота. Особенно проявляется при нагрузке на позвоночник. В некоторых случаях даже ребенка на руки взять не возможно, такая сильная боль не только внизу живота, но по большей части в пояснице.
В пятых, – при рождении крупного малыша может быть сильное расхождение тазобедренного сустава. Возврат в прежнее состояние может происходить достаточно длительное время, до полугода. И, конечно, под наблюдением врача.
В-шестых, – проблемы в желудочно-кишечном тракте. С рождением малыша рацион многих мамочек кардинально меняется.

В первые месяцы жизни малыша у него идет установка микрофлоры кишечника и некоторые вещества, присутствующие в молоке мамы могут вызвать у ребенка колики.
Я знала одну мамочку, у ее ребенка кишечник заселялся нужными бактериями месяцев семь. А желание кормить ребенка грудью было очень велико.
Так вот, как только она съедала что-то наподобие хлеба, капусты, молока или халвы, не говоря о многих других продуктах, ребенок после кормления беспокоился и плакал очень долго. Врач разводила руками, дескать, у Вашего малыша долго заселяется кишечник, кушайте то, на что ребенок не прореагирует.
А если он реагирует почти на все? В итоге мамочка была похожа на сушеную воблу. Ела картошку, с лапшой и пила черный чай или воду. И так полгода. Естественно кишечник у нее забарахлил. Пришлось потом лечиться.
Ну а если Вас кесарили? И боль не отпускает? Тогда возможно наличие воспаления слизистой матки. Такое бывает после хирургического вмешательства. Во время операции была занесена какая-то инфекция.
При ее наличии сильно болит низ живота и наблюдаются кровотечения с присутствием гнойных сгустков. Бегом к врачу!
Я Вас не утомила? Тогда идем дальше. ))
Как бороться с этой напастью?
Ну и что делать, спросите Вы, какой выход? Как говорил один мудрец, не помню кто... «из любой ситуации есть как минимум три выхода».
В любом случае, надо обязательно и как можно быстрее обратиться к врачу, а то можно пропустить развитие какой-нибудь опасной болезни.
А пока не добрались до врача, чем мы можем себе, да и другим тоже, помочь?
Для начала определим характер болей. Если после родов времени прошло не много, и есть жалобы на боль тянущую, схваткообразную, но терпимую, скорее всего у Вас все в порядке, матка потихоньку сокращается и надо ей помочь.

Для этого есть несколько упражнений, помогающих матке быстрее вернуться в свою форму. Эти упражнения Вам должны были показать в роддоме, либо Ваш врач, которого Вы обязаны были посетить в течение пяти дней после выписки...
Если было кесарево, то швы надо обрабатывать зеленкой, чтобы быстрей зажили. Ну и, конечно, соблюдать определенные правила, дабы швы не разошлись. Края швов после любой полостной операции срастаются гораздо дольше, нежели рваные.
Да и обезболивающие препараты мамочки, кормящие грудью, стараются не принимать, чтобы не навредить малышу, так что боль в этом случае чуть больше, и ее придется потерпеть несколько дольше.
Побаливать может и промежность после рассечения ее и задней стенки влагалища хирургом. Это делается для безопасного прохождения крупной головки малыша. Поэтому так опасно перехаживать дату родов.
Головка малыша становится менее пластичной, и ему труднее проходить по родовым путям. Боль после такого рассечения может отдавать в низ живота. Но эти швы довольно быстро срастаются и при надлежащем уходе причин для беспокойства не будет.
После выписки прошел месяц, а Вас все еще мучают боли? Это уже не норма, и необходимо в самое ближайшее время обратиться к врачу, для диагностики и лечения.

К чему мы пришли в итоге? А вот к чему:
- При соблюдении элементарных правил, о которых говорят врачи, можно избежать множество проблем.
- Зная все о послеродовой боли, можно вовремя предпринять все необходимые меры по уменьшению этой боли, и предупреждению нежелательных осложнений, грозящих здоровью, а иногда и жизни мамочек.
Уважаемые читатели, для Вас имеется много новой интересной информации. Подписывайтесь на обновление блога.
С уважением, Юлия Зоркальцева
P/S: Знаю, знаю, что постоянные читатели, уже ждут - что же такого полезного на этот раз будет в Постскриптуме ))
Курс от профессионала в своем деле, в сфере ведения беременности, послеродового периода и материнства...
Ой ладно, рассказывать не буду — прочтете все самостоятельно. Особенно на отзывы внимание обращайте
Хороший курс. Рекомендую)
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе