Риф анализ что это такое
Риф анализ крови расшифровка
Сифилис – это известное и достаточно распространенное заболевание. В подавляющем большинстве случаев он передается половым путем, но есть и другие варианты, например, передача при переливании крови, заражение бытовым путем или врожденное заболевание, получаемое от матери.
Оглавление:
Для того, чтобы выявить или подтвердить данное заболевание, бывает необходимо сдать анализы на сифилис. Очень часто такие анализы рекомендуют сдавать во время прохождения профосмотров, так как это позволяет вовремя выявлять инфицированных людей. Но нужно понимать, что единого анализа, дающего 100% достоверную информацию, не существует, поэтому всегда приходится проводить несколько дополнительных анализов.
Диагностика сифилиса
Сифилис можно диагностировать по анализу крови и по симптомам при их наличии. Чтобы получить более точный результат, необходимо правильно сдать анализ на сифилис. Кровь надо сдавать утром и исключительно на голодный желудок. Так, чтобы последний прием пищи был не менее чем за 8 часов до сдачи анализа. Накануне анализа нельзя употреблять алкоголь и любую жидкость кроме воды, также запрещается курить.
В современных лабораториях есть возможность для проведения нескольких видов серологических анализов крови, выявляющих сифилис:
- Анализ крови RW позволяет выявить присутствие возбудителя в организме человека и его активность, а также определить эффективность назначенного лечения. Такой анализ иногда выдает ошибочные результаты.
- Анализ крови РИФ более чувствителен и позволяет определить заболевание на более ранних стадиях. Он подходит для диагностики заболевания в скрытом периоде течения.
- Анализ ИФА позволяет определить наличие в организме антител в бледной трепонеме – возбудителю сифилиса.
- Анализ РПГА проводится для подтверждения стадии заболевания. Как самостоятельный диагностический тест он не используется, а только в комплексе с другими.
- Забор крови РИБТ используется для распознавания ложноположительной реакции Вассермана.
Расшифровка анализа крови на сифилис
Все серологические анализы крови на сифилис делят на две большие группы: неспецифические (это анализ крови RW) и специфические (анализы РНГА, РИФ, ИФА, РИБТ). Различие данных групп состоит в том, что неспецифические тесты дают положительный результат только когда человек болен, а после выздоровления они будут давать отрицательный результат. Специфические тесты позволяют определить в крови человека антитела к болезни. Они могут давать положительные результаты и после излечения, поэтому их редко используют в качестве самостоятельных диагностических тестов. Чтобы получить максимально точные результаты обычно используют несколько разных тестов, тогда расшифровка анализа крови на сифилис занимает немного больше времени, но и результативность становится выше.
Реакция Вассермана или RW может показать положительный результат примерно на 5-8 неделе после заражения, но у некоторых больных это происходит позже. По мере поступления возбудителей в кровь титр ее возрастает. Максимума он достигает при вторичном свежем сифилисе. Затем происходит постепенное снижение титра антител, а при поздних формах заболевания реакция Вассермана нередко бывает отрицательной.
Если анализ на сифилис показывает резкое снижение титра антител во время лечения, то это свидетельствует о его эффективности. Обычно результат расшифровки анализа крови на сифилис выдают в виде цифры: 4 + — резко положительный, 3+ — положительный, 2+ или 1+ слабоположительный или сомнительный, и значок «–» обозначает отрицательный результат анализа.
Главным недостатком анализа крови на сифилис RW является его недостаточная специфичность. Он достаточно часто дает ложноположительные результаты у пациентов с другими заболеваниями. Например, такой анализ на сифилис может быть положительными у пациентов с разнообразными коллагенозами (красной волчанкой, склеродермией, ревматоидным артритом и т.д.), некоторыми инфекционными заболеваниями, например проказой, мононуклеозом, малярией, корью и др., а также с заболеваниями печени, злокачественными новообразованиями, инфарктами миокарда. Ложноположительные результаты бывают и у людей, злоупотребляющих алкоголем и наркотиками, а также у абсолютно здоровых людей. Поэтому при получении положительного анализа на сифилис обычно рекомендуют провести дополнительные исследования при помощи трепонемных тестов.
К трепонемным тестам относится ИФА или метод иммуноферментного анализа. При расшифровке анализа крови на сифилис данным методом можно получить информацию об антителах к сифилису, а также об их титре и принадлежности к определенному классу иммуноглобулинов.
Чтобы получить максимально точный результат анализа на сифилис рекомендуется проводить один нетрепонемный тест (RW) и два трепонемных. Если все три анализа дадут положительный результат, то можно говорить о наличии заболевания у пациента.
Как сдать анализ на сифилис
Если есть малейшее подозрение на наличие данного венерического заболевания, необходимо немедленно обратиться к врачу. Он порекомендует сдать анализ на сифилис и даст необходимое направление. Сдать такой анализ можно совершенно бесплатно в любой поликлинике с оборудованной лабораторией. Если же хочется сделать это анонимно, то можно посетить частную лабораторию, где такой анализ делают за небольшую плату.
Чтобы получить максимально точные результаты анализа необходимо кровь сдавать натощак из локтевой вены. При этом ни в коем случае нельзя употреблять алкоголь, так как он может привести к тому, что вы ошибочно получите положительный анализ на сифилис. Кроме того, может исследоваться отделяемое твердого шанкра или пунктат лимфатических узлов.
И помните: положительный анализ на сифилис – не приговор. Сегодня это заболевание успешно лечится и чем раньше оно будет обнаружено, тем выше вероятность благоприятного исхода.
Источник: http://dolgojit.net/analiz-na-sifilis.php
Какие анализы крови сдают на сифилис и как их расшифровывают
ВАЖНО! Сергей Бубновский: Эффективное средство от венерических заболеваний существует. Читайте далее >>
В отличие от трихомонады или гонококка, бледную трепонему невозможно обнаружить в мазках. Если у человека нет явных признаков заболевания, то лучшим биологическим материалом для исследования с целью диагностики сифилиса является кровь. Анализ крови на сифилис достаточно надежен и тогда, когда у пациента имеются сифилиды.
В каких случаях сдают кровь на сифилис
Не удивляйтесь, если при медосмотре перед устройством на работу, операцией или при беременности вам предложат пройти исследование крови на сифилис. Это обычная процедура, предназначенная для скрининга населения. Таким образом выявляют носителей инфекции и больных на ранних стадиях.
Желание провести экспресс-диагностику может появиться у каждого, кто практиковал незащищенный секс или подозревает партнера в носительстве. Сегодня есть возможность самостоятельно совершить тестирование в домашних условиях.
Особое значение анализ крови на сифилис приобретает в процессе лечения инфекции: по результатам судят об эффективности выбранного метода терапии и делают выводы о выздоровлении пациента.
Направление на анализ можно получить не только у венеролога-дерматолога, но и у терапевта, гинеколога или уролога. Анализ по собственной инициативе делают, купив набор для экспресс-тестирования в аптеке.
Как подготовиться к процедуре
Для анализа крови на сифилис в разных случаях могут брать капиллярную или венозную кровь. Домашние экспресс-тесты дают ответ по одной капле крови из пальца. В этом случае специальной подготовки не требуется. Общая рекомендация: воздерживаться от курения непосредственно перед взятием пробы, а от алкоголя – на протяжении 24 часов.
Похожие требования выдвигаются и при заборе венозной крови. Для пациентов, имеющих проблемы с иммунитетом, дополнительно не советуют заниматься тяжелым физическим трудом накануне анализов. За день до взятия проб лучше употреблять легкую пищу, хорошо выспаться.
Сдача венозной крови проводится утром натощак.
Способы поиска трепонемы или ее следов
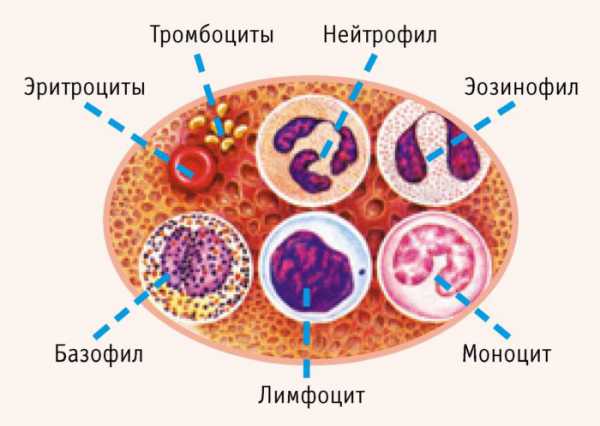
В основу лабораторных методов диагностики сифилиса по крови положена способность организма давать иммунный ответ на появление возбудителя. Поскольку исследуют плазму или сыворотку крови, то всю группу реакций назвали серологическими.
Серологическая диагностика сифилиса включает нетрепонемные и трепонемные реакции выявления антител. Первые чаще используют для скрининга и оценки эффективности лечения, а последние – для диагностики.
Впервые серодиагностику сифилиса провел Август Вассерман в 1906 году. До сегодняшнего времени она не потеряла актуальности и называется в честь разработчика – реакция Вассермана (РВ, RW) или реакция связывания комплемента (РСК).
За 100 лет лабораторная практика значительно развилась, и теперь антитела IgM и IgG выявляют следующими способами (таблица 1).
Нетрепонемные реакции
Термин «нетрепонемные» объединяет реакции, выявляющие антитела не к возбудителю, а к липидам разрушенных мембран трепонемы или клеток хозяина. При проведении реакции преципитации реагент (кардиолипиновый антиген) взаимодействует с антителами (если таковые имеются) и комплекс антиген-антитело выпадает в осадок. В пробирке образуются белые хлопья. Лаборант оценивает результат невооруженным глазом в случаях РПР, МПР, RST и TRUST или под микроскопом (VDRL, USR). Реакция считается:
- положительной при появлении крупных хлопьев (4+, 3+);
- слабоположительной при появлении хлопьев среднего размера (2+, 1+);
- отрицательный – хлопьев нет (-).
С момента инфицирования до позитивной реакции нетрепонемных тестов может пройти до 1,5 месяца. Твердый шанкр проявляет сифилис раньше теста на 1-4 недели.
Титр опадающих антител замеряют в ходе количественной реакции преципитации. Для этого плазму или сыворотку разбавляют по инструкции. Этот анализ характеризует эффективность лечения. Если титр падает, то выздоровление идет успешно, если положение дел не меняется – следует сменить препараты.
Когда идет речь о микрореакции, имеется в виду, что требуется несколько капель исследуемого материала. Такие тесты очень удобны для скрининга больших групп населения или проведения в домашних условиях. Наборы для анализа дешевы и выпускаются в стандартизированном виде. Например «Сифилис-АгКЛ-РМП» производства ЗАО «ЭКОлаб», «Профитест» от New Vision Diagnostics, SD BIOLINE производства Standard Diagnostics.Недостатком реакций преципитации является их невысокая точность. Первичный сифилис РПР выявляет в диапазоне от 70 до 90%, вторичный – на 100%, а поздний – 30-50%. Ложноположительные результаты нетрепонемных тестов редки и встречаются в 3% случаев. Препятствием для получения точных результатов могут быть ошибки при заборе, хранении образцов крови или нарушение порядка проведения анализа.
По положительной реакции преципитации диагноз «сифилис» не ставится. Для принятия решения требуется выполнение специфических трепонемных тестов.
Трепонемные тесты
В крови больного можно выявить антитела непосредственно к антигенам трепонемы. Для этого разработаны специфические методы серодиагностики. Такие тесты характеризуются высокой чувствительностью.
Самой привычной и испытанной временем является реакция Вассермана (РВ) на сифилис. Для ее проведения берут 5 мл крови из локтевой вены, из пробы получают сыворотку, инактивируют собственный комплемент и потом одну часть обрабатывают трепонемным антигеном, а другую – кардиолипиновым.
Результат оценивают по скорости гемолиза:
- полная или значительная задержка гемолиза – положительная реакция (4+, 3+);
- частичная задержка – слабоположительная (2+);
- незначительная задержка – сомнительная реакция (1+);
- полный гемолиз – отрицательный результат (-).
Положительные качественные результаты перепроверяют количественным методом. Титром реагинов считают максимальное разведение сыворотки крови до полной или значимой задержки гемолиза. Количественный тест РВ назначают для оценки эффективности лечения.
Реакцию Вассермана есть смысл проводить через 2-3 недели после появления шанкра. Вторичный сифилис она покажет в 100% случаев, третичный – в 75%.
- Реакция пассивной гемагглютинации (РПГА)
Препарат для теста готовят из эритроцитов животных путем сенсибилизации антигеном Treponema pallidum. Клетки добавляют к сыворотке крови пациента. Время проведения теста – 1 час. В присутствии антител происходит реакция агглютинации, а лаборант видит специфические рисунки в микролунках.
- кольцо из агглютинированных клеток – положительный результат (4+, 3+, 2+);
- неплотное кольцо – сомнительный результат (+/-, 1+);
- точка в центре – отрицательный результат (-).
Реакцию пассивной гемагглютинации дает положительные результаты долго после излечения. Ложноположительный ответ можно получить в случаях заражения лепрой или мононуклеозом. Количественный РПГА проводят путем разведения проб.
Применяется для ранней диагностики сифилиса. Определяет наличие IgM, IgA, IgG антител к трепонеме при помощи иммуноглобулинов человека, меченных энзимом, и специального реагента. Ответ определяют по изменению цвета проб: чем больше антител, тем насыщеннее цвет смеси.
Метод очень чувствительный и специфичный. Он не дает ложноположительных результатов при наличии заражения пациентов другими инфекциями. Высокая чувствительность к антителам ограничивает возможность применения ИФА для контроля степени излечения.
Анализы этой группы позволяют оперативно выявить заражение трепонемой до появления шанкра. Дает положительные результаты к концу первой недели с момента инфицирования. Чувствительность близка к 100%. Действующим веществом теста являются флюоресцеины антител к человеческим глобулинам. Соединяясь с антителами сыворотки, они создают светящиеся комплексы. По интенсивности свечения определяют результат теста:
- желто-зеленое яркое свечение – 4+;
- зеленое – 3+;
- бледно-зеленое – 2+;
- еле заметное свечение – 1+;
- фоновое окрашивание или тени – отрицательный результат.
- Реакция иммобилизации бледных трепонем (РИТ)
Тест используется для выявления скрытых форм сифилиса. Он трудоемкий и технически сложный. В основу методики положен феномен обездвиживания живых трепонем комплексом «антиген + антитело». Бактерии для теста культивируют на кроликах. Вся посуда для анализа должна быть стерильной. Кровь у пациента берут при условии, что антибиотики он принимал не позднее месяца до дня анализа. К сыворотке добавляют трепонемы. В окуляре микроскопа лаборант ищет неподвижные бактерии.
- если иммобилизация трепонем больше, чем 50% – результат 4+;
- 31-50% – слабоположительный 3+;
- 21-30% – сомнительный 2+;
- до 20% – отрицательный.
- Иммуноблот (Western-blot)
Самый современный метод диагностики сифилиса, исключающий ложноположительные ответы других специфических тестов. В клинической практике он используется, как подтверждающий. Сыворотку крови пациента наносят на нитроцеллюлозную мембрану, покрытую электрофоретически разделенными антигенами Treponema pallidum. При наличии антител IgG и IgM на тесте появляются полоски.
Интерпретация результатов тест-системы выполняется по положению полос и их интенсивности.
Окончательный диагноз ставят с учетом нетрепонемных и трепонемных тестов.
Источник: http://zpppstop.ru/zppp/sifilis/serodiagnostika.html
Какие анализы крови сдают на сифилис: RW, РПГА, ИФА, VDRL, RPR, РИБТ, расшифровка результатов тестов
Сифилис – заболевание инфекционной природы, обусловленное спирохетой Treponema pallidum, склонное к прогредиентному хроническому течению, с чёткой периодизацией клинической симптоматики.
Преобладание полового пути передачи над контактным и трансплацентарным ставит это заболевание в ряд венерических (ЗППП, ИППП). Помимо указанных способов передачи инфекции особую роль играет артифициальный путь (от лат. «artificio» — искусственно созданный).
Он характерен для медицинских учреждений, в основном, реализуется в условиях стационара. Инфицирование происходит при гемотрансфузиях, различных хирургических операциях, инвазивных диагностических методах.
Несмотря на карантинизацию донорской крови, проблема выявления сифилиса у доноров на разных стадиях заболевания все ещё актуальна.
Поэтому диагностические мероприятия при сифилисе требуют стандартизации, внедрения новых чувствительных и информативных методов идентификации, а также сведения к минимуму ошибок и неправильной трактовки результатов анализов.
Классификация методов лабораторной диагностики
Диагностика сифилиса имеет некоторые особенности и отличается от диагностики других бактериальных инфекций. Сложное строение и антигенные свойства бледной трепонемы обусловливают ошибки в интерпретации результатов серологических реакций.
Сдать анализ крови на сифилис предлагают 3 основным группам пациентов:
- 1 Скрининг и диспансеризация групп населения (в том числе и беременность, постановка на учет в женской консультации, поступление на работу и оформление медкнижки и так далее).
- 2 Скрининг в группах риска (незащищенные половые контакты с человеком, инфицированным сифилисом, лица после принудительных сексуальных контактов, ВИЧ-инфицированные и так далее).
- 3 Лица, имеющие симптомы заболевания, или лица с подозрением на сифилитическую инфекцию.
Все лабораторные методы условно подразделяют на прямые и непрямые.
Прямые методы
- 1 Идентификация Treponema pallidum в тёмном поле (темнопольная микроскопия).
- 2 Заражение подопытных животных (культивирование в лабораторных животных).
- 3 ПЦР (полимеразно-цепная реакция).
- 4 ДНК-зонд или гибридизация нуклеиновых кислот.
Непрямые методы
Серологические реакции — это методы лабораторной диагностики, базирующиеся на обнаружении антител (сокращенно АТ) к антигенам бледной трепонемы (сокращенно АГ). Они имеют основное значение для подтверждения диагноза.
- 1 Нетрепонемные тесты:
- Реакция Вассермана (РСК);
- Реакция микропреципитации (МР, РМП) и ее аналоги, которые приведены ниже;
- Тест быстрых плазменных реагинов (RPR, РПР);
- Тест с красным толуидином и сывороткой (TRUST);
- Нетрепонемный тест Лаборатории исследования венерических болезней — VDRL.
- 2 Трепонемные тесты:
- Р-ция иммобилизации Treponema pallidum – РИБТ/РИТ;
- Р-ция иммунофлюоресценции – РИФ, FTA (разведения сывороток РИФ-10, РИФ-200, РИФ-абс);
- Р-ция пассивной гемагглютинации (РПГА, ТРПГА, TPHA);
- Иммуноферментный анализ (ИФА, EIA);
- Иммуноблоттинг.
Рисунок 1 — Алгоритм серодиагностики сифилиса
Гистоморфологические методы
Эти методы сводятся к выявлению особенностей гистоморфологии сифилитических проявлений. Внимание уделяется тонкостям строения твёрдого шанкра. Однако, дифференциальная диагностика инфекции с помощью гистологии весьма затруднительна. Гистоморфология используется с другими лабораторными и клиническими тестами.
Микроскопия Treponema pallidum в тёмном поле
Этот метод основывается на непосредственном обнаружении бледной трепонемы в исследуемом материале с помощью микроскопа и специальных приспособлений (чаще всего отделяемое эрозий и язв, реже спинномозговая жидкость и другие субстраты).
С помощью скарификации, соскоба, сдавливания с эрозий и язвенных дефектов получают экссудат, затем исследуют в микроскоп подготовленный препарат.
Обычно бледные трепонемы выявляют в препарате, полученном из шанкра, из очагов вторичного свежего, вторичного рецидивного сифилиса, а также пунктата лимфоузлов, плаценты.
Основанный на феномене свечения мелких частиц в тёмном поле при попадании луча света (феномен Тиндаля), метод прекрасно позволяет дифференцировать возбудителя сифилиса от других трепонем на основании морфологических отличий и отличий в способах передвижения бактерии.
Для микроскопии используют специальный темнопольный конденсор соответствующего оптического разрешения. Препарат получают способом раздавленной капли (каплю материала наносят на чистое обезжиренное предметное стекло и закрывают очень тонким покровным).
На покровное стекло капают иммерсионное масло. С помощью поворота тубуса и поворота увеличивающей линзы регулируют нужное освещение.
В тёмном поле микроскопа обнаруживаются клетки крови, эпителиальные клетки и сам возбудитель сифилиса. Бледная трепонема выглядит как спираль, очень тонкая, излучающая серебристый цвет, с плавными движениями.
Рисунок 2 — Темнопольная микроскопия как способ визуализации бледной трепонемы в исследуемом материале. Источник иллюстрации — CDC
Treponema pallidum необходимо отличать от других трепонем, в том числе и Tr. refringens, которая может содержаться в ротоглотке и на слизистой половых органов. Эта бактерия совершает хаотичные движения, имеет широкие и несимметричные, довольно грубые завитки. Кроме того, Treponema pallidum отличают от Tr. Microdentium, Tr. Buccalis и Tr. vincenti.
Визуализация бактерий в тёмном поле иногда дополняется реакцией флюоресценции. Для этого меченые флюоресцирующим красителем противотрепонемные АТ добавляют в нативный материал. При этом образуется комплекс, называемый антиген-антитело (сокращенно АГ-АТ), который и является объектом для исследования с помощью люминесцентного микроскопа.
Метод полимеразной цепной реакции (ПЦР)
ПЦР, разработанная в 1991 году для обнаружения молекулы дезоксирибонуклеиновой кислоты (ДНК) бледной трепонемы, является высокочувствительным и специфичным, позволяет выявить фрагменты ДНК возбудителя.
Базируется данный анализ на копировании коротких участков ДНК бледной спирохеты, который удовлетворяет заданным параметрам и присутствует в образце. Всё это выполняется в искусственных условиях (in vitro). Реакция проводится в приборе — амплификаторе, который обеспечивает периодизацию температурных циклов. Происходит охлаждение с последующим нагреванием пробирок с погрешностью в 0,1˚С.
ДНК-матрицу прогревают в течение 2 минут при температуре 92-98˚С (максимальная температура используется, если полимераза термостабильна). При нагревании цепи ДНК расходятся из-за распада водородных связей между ними. В стадии отжига температуру реакции снижают для связывания праймера с одноцепочечной матрицей.
Отжиг занимает около 30 секунд, в течение этого времени синтезируются сотни нуклеотидов. Вновь синтезируемые молекулы копируются полимеразой, в результате многократно увеличиваются специфические фрагменты дезоксирибонуклеиновой кислоты. Последующая детекция фрагментов проводится с помощью электрофореза в геле агар.
ПЦР-диагностика сифилиса пока носит экспериментальный характер, но оправдана при выявлении врождённой инфекции, в сложных диагностических случаях или при минимальном содержании бледных трепонем в исследуемом материале.
ДНК-гибридизация
ДНК-гибридизация выполняется in vitro и основана на полном или частичном соединении двух одноцепочечных молекул ДНК в одну молекулу. В случае полного соответствия комплементарных фрагментов объединение происходит легко. Если комплементарное соответствие частичное, то объединение цепочек ДНК происходит медленно. На основании времени слияния цепей можно оценить степень комплементарности.
При нагреве ДНК в буферном растворе разрываются водородные связи азотистыми основаниями, являющимися комплементарными, в результате цепочки ДНК расходятся. Далее получают препарат из двух денатурированных дезоксирибонуклеиновых кислот. При охлаждении одноцепочечные участки ренатурируют. Образуется так называемый гибрид ДНК.
Метод позволяет оценить и анализировать скорость отжига, учитывая особенности (сходства и различия) ДНК между видами или внутри вида.
Применение ДНК-зонда заключается в гибридизации меченого фрагмента ДНК со специфичным участком ДНК для идентификации комплементарных последовательностей нуклеотидов. Для метки зонда используется группа ненасыщенных атомов (хромофоры) или радиоактивные изотопы.
ДНК–зонд применяют для гетерогенного и гомогенного детектирования нуклеиновых кислот. Роль зонда заключается в определении участков, на которых произошло слияние мишень-зонд. Детектирование в гомогенной системе имеет преимущество — позволяет отследить гибридизацию молекул ДНК в реальном времени.
Суть метода сводится в денатурации ДНК и ренатурации (воссоединения цепочек ДНК). Процесс ренатурации нуклеиновой кислоты и ДНК-зонда заканчивается образованием «гибрида».
Специфические последовательности нуклеиновых кислот гибридизуются с ДНК–зондом и, таким образом, выявляются и позволяют оценить количество ДНК в исследуемом материале.
Заражение лабораторных животных
Высокая чувствительность кроликов к Treponema pallidum (порядка 99,9%) позволяет применять их в диагностике сифилитической инфекции.
Заражение кроликов проводится в научно-исследовательских центрах и является «золотым стандартом» оценки чувствительности других методов.
Вернёмся к трепонемным и нетрепонемным тестам, так как они используются чаще всего. Рассмотрим их преимущества и недостатки, а также ошибки в интерпретации результатов.
Нетрепонемные тесты
Это тесты определения антител IgG и IgM к стандартизированному кардиолипиновому антигену. Их существенным недостатком является сравнительно небольшая специфичность.
Низкая стоимость и простота выполнения позволяют отнести эти тесты к отборочным диагностическим, необходимым для установки предварительного диагноза и скрининга среди населения.
Именно нетрепонемные тесты сдаются при оформлении медицинской книжки, устройстве на работу, постановке на учет в женской консультации.
- 1 Минимальная чувствительность в стадии сифилиса первичного – 70%;
- 2 Минимальная чувствительность в стадии сифилиса позднего – 30%;
- 3 Возможность появления ложноотрицательных и ложноположительных результатов;
- 4 Трудоёмкость выполнения РСК.
- 1 Относительно маленькая стоимость производства тестов;
- 2 Получение быстрого ответа;
- 3 Возможность их применения для скрининга.
Получение ложноположительных или слабоположительных проб возможно в следующих случаях:
- 1 Нарушение технологии выполнения, при блокировании комплекса АГ-АТ.
- 2 Наличие у больного аутоиммунных заболеваний (ревматоидный артирит, ревматизм, склеродермия, системная красная волчанка, саркоидоз и др.).
- 3 Злокачественные новообразования.
- 4 Вирусные и бактериальные инфекции.
- 5 Эндокринные заболевания (аутоиммунный тиреоидит, сахарный диабет).
- 6 Беременность.
- 7 Употребление алкоголя.
- 8 Приём жирной пищи.
- 9 Старческий возраст.
Как видно из списка, существует достаточно причин для неверного результата. Поэтому к нему следует весьма настороженно относиться. Рассмотрим наряду с РСК ещё две пробы. Это реакция микропреципитации и VDLR (ее модификация).
Реакция связывания комплемента (РСК, Вассермана, RW)
Это проба, основанная на способности комплемента связываться с комплексами АГ-АТ. Идентифицируют образовавшийся комплекс с помощью гемолитической системы. Кардиолипиновый антиген заметно повышает чувствительность пробы.
Чувствительной является и реакция Колмера, которая заключается в выполнении при различных температурных режимах. Так, первая фаза реакции Колмера протекает при температуре 20˚С в течение получаса, вторая фаза при тепературе 4-8˚С на протяжении 20-ти часов. За это время происходит связывание комплемента.
При выполнении РСК возможно получение резко положительных результатов. Причиной, вероятно, является большой титр антител в неразведенной сыворотке. В этом случае пробы ставят с уменьшающими дозами.
Для дифференцировки стадий сифилиса и оценки эффективности противосифилитического лечения определяют количество АТ в сыворотке.
Позитивность пробы оценивают с помощью крестов, также в реакциях Вассермана, Колмера и Канна указывается разведение сыворотки.
Реакция микропреципитации
Так как трудоёмкость выполнения вышеуказанных проб велика, то для широты обхвата диспансеризацией разных групп населения разработан ускоренный способ серодиагностики сифилиса, так называемый экспресс-метод – реакция микропреципитации (сокращенно МР, РМП).
Она выполняется с кардиолипиновым антигеном и вспомогательными веществами. Его преимуществом является забор периферической крови для исследования. Это значительно ускоряет и саму методику, и работу лаборантов.
Рисунок 2 — Реакция микропреципитации (схема)
Для проведения МР необходимы плазма или инактивированная сыворотка крови пациента (именно они содержат антитела). Далее плазму помещают в маркированные лунки. Затем, к исследуемому материалу добавляют каплю кардиолипинового антигена, смешивают и встряхивают. В итоге в сыворотке инфицированного появляются характерные хлопья, разные по степени интенсивности.
Это качественная проба. При количественной оценке используются 10 разведений сыворотки, помещаемой в 10 лунок с соответствующей маркировкой. При качественной МР ответ указывается в виде крестов (плюсов) или минуса, при количественной указывается титр антител (1:2, 1:4 и так далее).
Наличие хлопьев расценивается как положительный или слабоположительный ответ. Возможно появление флокулята и при отсутствии заболевания, поэтому окончательную оценку полученного результата проводят после контрольного исследования или проведения других реакций (РИБТ, РИФ, ИФА, РПГА).
Рекомендованный Всемирной организацией здравоохранения метод постановки реакции с антигеном липоидной природы (АГ) по праву считается лучшим среди других стандартных нетрепонемных тестов. Разработан в США, штате Джорджиа в лаборатории венерических болезней (Veneral Diseases Research Laboratories).
Аббревиатура учреждения послужила названием для пробы – VDRL. VDRL — это модификация МР. Сыворотку от больного сифилисом инактивируют и помещают на предметное стекло. Используемый антиген состоит из кардиолипина, холестерина и лецитина в разном процентном соотношении. Ответ регистрируется практически сразу.
Отчётливая флокуляция возникает в присутствии в сыворотке антител. Сыворотка становится реактивна по прошествии 4-х недель после заражения. Для оценки количества антител, сыворотку предварительно разводят в геометрической прогрессии.
- 1 сравнительно высокая чувствительность;
- 2 сравнительно высокая специфичность;
- 3 легкость выполнения;
- 4 малая стоимость реактивов;
- 5 получение быстрого ответа.
Недостатком VDRL является относительно высокая частота ложноположительных результатов.
Их причинами являются всё те же перечисленные выше заболевания.
Трепонемные тесты исполняются со специфическими АГ Treponema pallidum. Они необходимы и обязательны для установления окончательного диагноза. Это реакция иммунофлюоресценции (РИФ), реакции непрямой гемагглютинации (РПГА), иммуноферментный анализ (ИФА) и др.
После положительного результата нетрепонемного теста (RPR, MP, VDRL) всегда должны выполняться трепонемные (чаще комбинация — РПГА, ИФА, РИФ).
Трепонемные тесты более сложны в исполнении, чем экспресс-тесты, и требуют больших затрат денежных средств.
Данная реакция (сокращенно РИФ) используется для диагностики сифилиса, в том числе и скрытых форм, и перепроверки положительных и ложноположительных проб.
РИФ основана на свечении меченых антител при соединении с комплексом антиген-антитело под кварцевой лампой. Метод начал применяться в 60-х годах и отличался простотой выполнения и высокой специфичностью (которая немного уступает РИБТ).
Он имеет несколько модификаций: РИФ-10, РИФ-200 и РИФ-abs.
Наиболее чувствительна РИФ в разведении 10 раз, а остальные — более специфичны. РИФ проводится в двух фазах. К АГ добавляют сыворотку крови пациента. Образуется комплекс АГ-АТ, который исследуется в следующей фазе. Далее меченный с помощью флюоохрома комплекс идентифицируют при микроскопии. Если не наблюдается свечение, это указывает на отсутствие специфических АТ в сыворотке крови.
РИФ-200 является наиболее ценным из всех разведений. Метод предназначен для диагностики различных форм сифилиса, особенно скрытого сифилиса и перепроверки положительных проб.
Реакция иммобилизации бледных трепонем (сокращено РИБТ, РИТ) одна из сложных серологических проб, требующих значительных усилий и финансовых затрат. РИБТ применяют все реже, но актуальность ее сохраняется в диагностике скрытого сифилиса.
Большое значение она несёт в распознавании ложноположительных результатов у беременных женщин и основывается на иммобилизации бактерий в присутствии иммобилизинов – поздних антител.
Результат оценивается на процентном количестве (%) иммобилизированных трепонем с помощью специальной таблицы:
- 1 От 0 до 20 — отрицательная проба.
- 2 От 21 до 50 — слабоположительная проба.
- 3 От 50 доположительная реакция.
Ложноположительные результаты также возможны при применении РИБТ. Так, неверный ответ возможен при инфицировании тропическими трепанематозами, а также, при туберкулёзе, циррозе печени, саркоидозе и пациентов старческого возраста.
Этот анализ крови на сифилис называется реакцией пассивной гемагглютинации (сокращенно, кровь на РПГА, ТРПГА).
Антиген для РПГА приготавливают из эритроцитов барана, покрытых фрагментами бледных трепонем (полученных от инфицированных кроликов (см. рисунок 4)). Для анализа используется венозная кровь (плазма или инактивированная сыворотка) пациента.
При добавлении антигена в сыворотку пациента с сифилисом происходит образование комплекса АГ-АТ, который приводит к агглютинации эритроцитов. агглютинация определяется субъективно врачом-лаборантом.Рисунок 3 — Схема РПГА (реакция пассивной гемагглютинации)
Проба оценивается как положительная при появлении агглютинатов равномерной розовой окраски. Окрашивание преципитата в красный свидетельствует об осаждении эритроцитов. РПГА является высокочувствительной и высокоспецифичной.
Реакция микрогемагглютинации
Она является упрощённым вариантом РПГА. Отличается от пробы, описанной выше, меньшим количеством антигена, разбавителя и сыворотки крови для выполнения реакции. Через 4 часа после инкубации сыворотки можно оценить пробу. Используется при скрининговых и массовых обследованиях на сифилис.
Иммуноферментный анализ
Иммуноферментный анализ (сокращенно ИФА) базируется на специфической реакции антиген-антитело. Биологический материал (сыворотка крови пациента, ликвор) вносят в лунки, на твердой поверхности которых фиксированы антигены бледной трепонемы. Исследуемый материал инкубируют, затем отмывают антитела, не связавшиеся с антигенами (см. рисунок 5).
Идентификация полученного комплекса осуществляется на этапе ферментации с помощью иммунной сыворотки, меченной ферментом. При химической реакции фермент окрашивает полученные комплексы. Интенсивность окрашивания зависит от количества специфических антител в крови пациента и фиксируется спектрофотометром.
Рисунок 4 — Схема ИФА (иммуноферментного анализа)
Чувствительность ИФА составляет более 95% . Метод используется в автоматизированном режиме для исследования декретируемых групп населения: доноров, беременных и других, для уточнения диагноза при положительных и ложноположительных нетрепонемных тестах.
Иммуноблоттинг
Иммуноблоттинг – высокочувствительный метод, модификация простого ИФА. Реакция основана на электрофорезе с разделением антигенов бледных трепонем.
Разделенные иммунодетерминанты переносят на нитроцеллюлозную бумагу и проявляют в ИФА. Далее инкубируют сыворотку и смывают не связавшиеся антитела. Полученный материал обрабатывают иммуноглобулинами (IgМ или IgG), меченными ферментом.
Клиническая оценка результатов лабораторной диагностики сифилиса
В таблице 1 ниже мы привели возможные результаты анализов и их расшифровку. Как можно видеть в таблице, основное значение при расшифровке имеет комплексная оценка тестов.
Таблица 1 — Расшифровка результатов серологических реакций (анализов крови на сифилис). Для просмотра кликните по таблице
Оценка реактивности тестов выполняется также «крестами»:
- 1 Максимальный ответ (резко положительная проба) обозначается с помощью 4-х крестов.
- 2 Положительная проба обозначается с помощью 3-х крестов.
- 3 Слабоположительную реакцию обозначают двумя крестами.
- 4 Один крест свидетельствует о сомнительном и отрицательном результате.
- 5 Отрицательный ответ маркируют знаком «минус».
Проблема оптимизации лабораторной диагностики сифилиса не потеряла свою актуальность до настоящего времени. Современные методы диагностики, несмотря на стремление учёных привести диагностику к максимально высоким показателям чувствительности и специфичности, требуют контрольной проверки и индивидуального подхода.
Особенностью сифилитической инфекции является феномен серорезистентности, который так и не получил научного объяснения. Диагноз выставляется после полноценного обследования больного эпидемиологическими, клиническими, лабораторными методами.
На фоне экономико-технического развития медицины наблюдается и прогресс в разработке новых критериев диагностики сифилиса. Всё это позволит быстро, успешно и безошибочно лечить пациентов.
Источник: http://sterilno.net/infection/stds/laboratornaya-diagnostika-sifilisa.html
Анализ крови на сифилис
Собственно говоря, этот анализ не один – их несколько. Для выявления сифилиса кровь исследуют несколькими способами. Помимо крови в лабораторной диагностике этого заболевания используют и другой биологический материал, в котором содержится возбудитель, бледная спирохета (син. – бледная трепонема).
Это отделяемое из сифилидов (специфических изъязвлений и высыпаний на коже и слизистых), при нейросифилисе — спинномозговая жидкость (ликвор).
Виды исследований
Все методы диагностики сифилиса можно разделить на прямые и непрямые. Прямые методы направлены на непосредственное обнаружение бледной трепонемы. Что касается непрямых, то они основаны на обнаружении антител к спирохете. Есть антитела, значит, есть и сама спирохета. Непрямые методы диагностики сифилиса – это не что иное, как серологические реакции, в которых в качестве исследуемого материала используется сыворотка крови.
Антитела обнаруживаются при их взаимодействии с антигенами. Для проведения серологических реакций используются препараты, содержащие заданный антиген. В зависимости от типа этого антигена серологические реакции могут быть трепонемными и нетрепонемными. В трепонемных реакциях участвует антиген, специфичный для бледной трепонемы.
К трепонемным реакциям относят:
- РСК – реакцию связывания комплемента с трепонемным антигеном
- РПГА – реакцию пассивной гемагглютинации
- ИФА – иммуноферментный анализ
- РИФ – реакцию иммунофлуоресценции
- РИБТ – реакцию иммобилизации бледных трепонем
- Иммуноблоттинг.
К нетрепонемным серологическим реакциям относят реакцию связывания комплемента с кардиолипиновым антигеном и реакцию микропреципитации или тест быстрых плазменных реагинов.
Используемый в этих реакциях кардиолипиновый антиген не является антигеном бледной спирохеты. Это экстракт из бычьего сердца, по своей структуре сходный с кардиолипин-фосфолипидныс антигеном клеточной мембраны спирохет.
Поэтому антитела, вырабатывающиеся при появлении возбудителя сифилиса, будут реагировать и на этот антиген.
Реакция Вассермана (RW)
Когда говорят об анализе на сифилис, то чаще всего подразумевают именно этот метод, реакцию Вассермана. Данная реакция была разработана для диагностики сифилиса немецким иммунологом Вассерманом более столетия назад, еще в самом начале прошлого века. Однако ее проводят и сегодня, правда, с существенными изменениями.
По сути своей RW в нынешнем варианте относится к РСК. Под комплементом в иммунологии подразумевают систему плазменных белков, которые формируют врожденный иммунитет. RW основана на реакции антигенов с антителами с участием комплемента. Антитела к бледной трепонеме присутствуют в сыворотке больного сифилисом. Если к такой сыворотке добавить антигены, то антитела вступят с ними в реакцию.
Для RW используют уже готовые наборы специфических и неспецифических антигенов. Специфические антигены выделены из культур бледной трепонемы, выращенных на питательных средах.
Неспецифические антигены представлены кардиолипином бычьего сердца. Таким образом, RW можно отнести и к трепонемным, и к нетрепонемным исследованиям.
Реакция специфических и неспецифических антигенов с антителами исследуемой сыворотки внешне не видна. Для ее индикации используют бараньи эритроциты.
В составе гемолитической сыворотки иммунизированного кролика их добавляют к исследуемому материалу. Что же получается в конечном итоге?
Если исследуемый здоров, то антитела к трепонеме в его сыворотке отсутствуют. При этом под действием комплемента бараньи эритроциты гемолизируются (разрушаются), и это отчетливо видно в пробирке, содержимое которой равномерно окрашено без осадка («лаковая кровь»).
Таким образом, гемолиз говорит об отсутствии антител. В этом случае реакция отрицательная.
У больных сифилисом все наоборот. У них весь комплемент связывается при образовании иммунных комплексов антигенов с антителами, и его на разрушение эритроцитов, попросту говоря, не хватает.
Поэтому отсутствие гемолиз свидетельствует о наличии антител к спирохетам, и, соответственно, о сифилисе. В этом случае реакция положительная, и ее обозначают знаком плюс.
Точнее, плюсов может быть несколько, ведь задержка гемолиза имеет различную степень выраженности:
- 1 плюс – реакция сомнительная
- 2 плюса – реакция слабоположительная
- 3 плюса – реакция положительная
- 4 плюса – реакция резкоположительная.
На медицинском сленге плюсы в данном случае именую крестами, и результат обозначают соответственно: +, ++, +++ или ++++.
Методика RW довольно проста, недорога, занимает немного времени, и не требует сложного лабораторного оборудования. Поэтому к данной реакции прибегают повсеместно, причем не только при наличии конкретных показаний (подозрение на сифилис, наличие характерных симптомов).
Ее проводят в качестве скринингового метода при плановых профосмотрах, беременным при постановке на учет, всем пациентам при госпитализации в стационар.
Между тем, методика не лишена существенных недостатков. Во-первых, она не всегда дает положительный результат при имеющемся сифилисе. Ведь антитела формируются не сразу, а спустя некоторое время.
Этот промежуток времени, когда нет антител, именуют серонегативным периодом сифилиса, и длится он 5-8 нед. с момента заражения.
А серопозитивный период сифилиса начинается уже в конце первичного сифилиса. Вторичный сифилис практически всегда серопозитивен, а третичный осложненный сифилис может быть серонегативным. В данном случае это вовсе не говорит о том, что бледной трепонемы нет в организме. Просто иммунная система за долгие годы истощилась, и антитела перестали выделяться.
С другой стороны, в ряде случаев даже после успешного лечения сифилиса 1-2 креста в анализе могут сохраняться долгие годы, а иногда и пожизненно.
Таким образом, количество крестов в RW не зависит от активности бледных трепонем и тяжести течения сифилиса. Для этого используют другой показатель – титр антител. Это максимальная степень разведения сыворотки, при которой имеется резкоположительная реакция.
Еще один недостаток RW – ее низкая специфичность с частыми ложноположительными результатами, когда идет задержка гемолиза при отсутствии сифилиса.
Среди причин ложноположительных результатов – другие бактериальные и вирусные инфекции, системные коллагенозы, беременность, алкоголизм, наркомания, прием лекарств, погрешности в питании, и многое другое. Поэтому очень важно правильно подготовится к анализу.
За 7-10 дней до взятия крови прекращают прием антибиотиков. В течение последних суток нужно воздержаться от приема обильной, жирной пищи, алкоголя.
Кровь для анализа берется из вены натощак. Отрицательные результаты при отсутствии характерных клинических проявлений в виде твердого шанкра с большой степенью достоверности свидетельствуют об отсутствии сифилиса. При наличии хотя бы одного из крестов прибегают к другим методам диагностики.
Реакция пассивной гемагглютинации (РПГА)
Реакция пассивной гемагглютинации заключается в склеивании или агглютинации эритроцитов. На используемых в этой реакции эритроцитах фиксируют трепонемные антигены. Затем к этому материалу добавляют исследуемую сыворотку.
Если в ней содержатся антитела, то они вступают во взаимодействие с антигенами на эритроцитах, что приводит к их агглютинации. Таким образом, агглютинация свидетельствует о положительной РПГА и об имеющемся сифилисе, а отсутствие агглютинации и отрицательная РПГА о том, что обследуемый здоров. Здесь также имеется 4 степени положительного результата с различным титром антител.
Чувствительность РПГА более высокая в сравнении с RW. Однако и этот анализ отрицателен в самом начале заболевания, в течение первых 2-4 нед., а иногда и 6 нед. В дальнейшем, во вторичном и третичном периоде, РПГА всегда положительная, как и при латентном сифилисе.
Поэтому ее можно использовать для диагностики заболевания без четких клинических проявлений. Подобно другим трепонемным исследованиям РПГА остается положительной пожизненно, даже после полного излечения. Поэтому ее нельзя использовать для оценки адекватности лечения сифилиса.
Отрицательной она может стать лишь в тех случаях, когда лечебные мероприятия начали проводиться сразу же, как только пациент заболел сифилисом.
РПГА также дает ложноположительные результаты при некоторых заболеваниях и патологических состояниях. От истинных положительных результатов ложноположительные отличаются тем, что они очень быстро, спустя несколько недель или месяцев становятся отрицательными.
Причем происходит это спонтанно, даже без специфического лечения. РПГА также относится к скрининговым методам диагностики. При положительном результате проводят другие трепонемные анализы.
Иммуноферментный анализ ИФА
Иммуноферментный анализ также основан на реакции антиген-антитело. Трепонемные антигены фиксируют на поверхности какого-либо твердого материала.
Как правило, это полистирол, из которого изготовлены современные тест-системы, имеющие вид планшетов с лунками. В эти лунки добавляют исследуемую сыворотку. Если в этой сыворотке имеются антитела, то они образуют с антигенами тест-систем комплексы.Далее для того чтобы обнаружить комплекс антиген-антитело, к исследуемому материалу добавляют сыворотку с антителами мечеными ферментом пероксидазой и хромогеном, веществом, играющим роль индикатора.
Желтое окрашивание исследуемого материала указывает на наличие антител. Чем больше этих антител, тем интенсивнее окрашивание.
Антитела относятся к иммуноглобулинам (Ig), и представлены несколькими разновидностями – IgА, IgМ, и IgG. Их количество неодинаково в различные периоды заболевания. Поэтому по преобладанию того или иного Ig можно судить о давности заболевания.
ИФА становится положительной уже с 3 нед., и может оставаться таковой до конца жизни. Однако здесь тоже нередки ложноположительные результаты, что является существенным недостатком.
Среди достоинств ИФА – доступность метода и возможность проводить большое количество исследований за относительно короткий срок.
Реакция иммунофлуоресценции (РИФ)
Реакция иммунофлуоресценции основана на световой индикации комплекса антиген-антитело. Имеющийся антиген смешивают с исследуемой сывороткой. Если в ней присутствуют антитела, то они образуют с антигенами иммунные комплексы.
После этого к диагностируемому материалу добавляют антивидовую кроличью сыворотку, содержащую флуоресцеин, вещество, светящееся в ультрафиолетовом свете. Свечение обнаруживается при осмотре в люминесцентный микроскоп.
В зависимости от интенсивности свечения, цвет которого варьирует от едва заметного до желто-зеленого, выделяют 4 степени положительной РИФ.
Достоинства этого метода – его специфичность и чувствительность. При имеющемся сифилисе РИФ дает положительный результат в самом начале заболевания, уже к концу 1 нед. инфицирования, еще до того как появился шанкр.
Ложноположительные результаты практически не выявляются. Среди недостатков данного метода – технические сложности и необходимость специального оборудования.
Поэтому к РИФ прибегают при положительных результатах других анализов, нуждающихся в уточнении.
Реакция иммобилизации бледных трепонем (РИБТ)
Реакция иммобилизации бледных трепонем основана на феномене обездвиживания, иммобилизации возбудителя в присутствии исследуемой сыворотке. В сыворотке пациента, больного сифилисом имеются антитела-иммуноглобулины, которые называют иммобилизинами из-за их способности обездвиживать спирохеты.
Иммобилизины выделяются гораздо позже, чем другие антитела, и РИБТ дает положительный результат лишь спустя 3 мес. после инфицирования.
Метод надежен, высокочувствителен, и мог бы использоваться при ложноположительных результатах других исследований. Однако он сложен в техническом отношении, долго проводится, требует дорогостоящего оборудования и специально обученного персонала.Поэтому РИБТ, разработанная еще в середине прошлого века, в настоящее время с в клинической практике не используется. Ее проводят лишь в научно-исследовательских целях.
Микрореакция преципитации МП
Микрореакция преципитации имеет еще одно название – тест быстрых плазменных реагинов. В ответ на поврежденные компоненты клеточных мембран тканей или на компоненты мембран самих трепонем иммунная система выделяет антитела, именуемые реагинами.
На обнаружении этих реагинов и основан данный метод диагностики. К заданному антигену, включающему в себя холестерин, кардиолипин и лецитин, добавляют частицы угля для индикации.
Затем антиген смешивают с исследуемой сывороткой. Если в ней содержатся реагины, происходит реакция флоккуляции с образованием хлопьевидного осадка, который из-за присутствия частиц угля имеет черный цвет.
Положительной результат МП может отмечаться не ранее чем спустя 4-5 нед. после инфицирования. Как и при других серологических реакциях, здесь может быть неодинаковая степень выраженности и различный титр реагиновых антител.
По мере развития патологического процесса титр антител нарастает, но на поздних стадиях он снижается, и реакция становится слабоположительной или сомнительной. К тому же у этого метода исследования тоже много ложноположительных результатов.
К достоинствам можно отнести то, что на основании теста быстрых плазменных реагинов можно судить о течении заболевания и об эффективности его лечения. Ведь здесь используется нетрепонемный антиген, и после того как трепонема уничтожена, результат МП становится отрицательным, в то время как у других серологических реакций с трепонемными антигенами он может сохраняться пожизненно.
Иммуноблоттинг
Данный метод сочетает в себе электрофорез и ИФА. Бледные трепонемы под действием электрофореза разделяются на антигенные фракции. Затем полученный материал обрабатывают сывороткой пациента, которая при заболевании сифилисом содержит специфические иммуноглобулины, IgM и IgG. После этого добавляют сыворотку с антителами к этим иммуноглобулином, меченную радиоизотопами или ферментами.
При этом участки, содержащие эти иммуноглобулины, принимают вид характерных полосок. Иммуноблоттинг – современный метод диагностики сифилиса, который был разработан сравнительно недавно. Он чувствителен и достоверен, но требует дорогостоящего оборудования, и потому недешев.
В настоящее время к иммуноблоттингу в основном прибегают для диагностики врожденного сифилиса.
Микроскопия
При стандартной микроскопии спирохеты трудноразличимы, т.к. они очень плохо окрашиваются. Именно поэтому спирохету и назвали бледной. Лучше всего микроскопию проводить в темнопольном микроскопе.
В отличие от обычного микроскопа боковое освещение здесь сфокусировано так чтобы выделить светящиеся трепонемы на темном фоне.
Материалом для исследования служит отделяемое шанкра, элементы кожной сыпи. Поэтому темнопольную микроскопию в основном используют для диагностики первичного и вторичного сифилиса.
На стадии третичного сифилиса, осложненном нейросифилисом, трепонемы могут быть обнаружены в ликворе, а при врожденном сифилисе – в тканях пуповины.
Визуальное обнаружение трепонем – это достоверный признак сифилиса. Тем не менее, возбудитель может быть выявлен не всегда, а лишь в 80% случаев.
При длительно протекающем сифилисе с проведением специфического лечения и обработке антисептиками патологических участков кожи и слизистых вероятность обнаружения трепонем в темнопольном микроскопе снижается.
Для более эффективной диагностик трепонемы могут обрабатываться флуоресцентными антителами, которые фиксируются на них и дополнительно усиливают свечение. Но этот метод требует дополнительных материальных затрат.
Полимеразная цепная реакция (ПЦР)
Полимеразная цепная реакция основана на обнаружении микробного возбудителя (в данном случае – трепонемы) по его ДНК. Весь генетический материал многократно размножается с участием фермента ДНК-полимеразы. Затем с помощью электрофореза находят ДНК трепонем.
Чувствительность ПЦР максимальна, ведь обнаружение цепи микробной ДНК свидетельствует о сифилисе. ПЦР можно использовать для диагностики любых стадий сифилиса.
В зависимости от стадии заболевания и его осложнений в роли биологического материала может выступать кровь, моча, ликвор, ткани лимфоузлов, отделяемое сифилидов. Чувствительность этих материалов к ПЦР может быть различной.
Больше всего трепонем в отделяемом сифилидов, а в уретральном или вагинальном мазке они могут вообще не обнаруживаться. К тому же после успешного лечения в организме в течение некоторого времени часто сохраняются фрагменты погибших трепонем, ДНК которых тоже идентифицируется ПЦР.
Поэтому с помощью данного метода не всегда можно определить, имеется ли активная фаза заболевания, или оно уже на стадии излечения. Тем не менее, ПЦР является наиболее эффективным методом диагностики сифилиса. Его применение тормозится сложностью исполнения и необходимостью дорогостоящего оборудования.
Какой анализ самый лучший?
Все зависит от стадии заболевания. При первичном серонегативном сифилисе наиболее предпочтительна темнопольная микроскопия и РИФ. Далее, при первичном серопозитивном и вторичном сифилисе проводят RW и ИФА, а для исключения ложноположительных результатов их дополняют РПГА.
В третичном периоде RW отрицательна, а РПГ и ИФА положительны. Для исключения ложноположительных результатов их дополняют РИФ. Для диагностики врожденного сифилиса обследуют и мать, и новорожденного. Женщина обследуется на RW, РПГА и РИФ. У новорожденного диагностика может быть дополнена иммуноблоттингом. Во всех спорных случаях прибегают к ПЦР.
Источник: http://farmamir.ru/2017/01/analiz-krovi-na-sifilis/
Анализ риф на хламидиоз -

Хламидиоз: какой метод диагностики выбрать?
Как известно, всякая болезнь имеет свои, присущие только ей, признаки. Но это не имеет никакого отношения к хламидиозу. Хламидиоз – это болезнь, которая не имеет чётких симптомов, присущих только ей, а иногда и вовсе протекает бессимптомно. И даже если какие-то симптомы проявляются, то чаще всего они схожи с признаками других ЗППП. Поэтому для постановки диагноза решающими являются лабораторные методы исследования. В отличие от многих других заболеваний диагноз хламидиоз – чисто лабораторный.
Кто, прежде всего, должен обследоваться на хламидиоз?
- Мужчины и женщины, имеющие много половых партнеров, особенно случайных.
- Лица, у половых партнёров которых обнаружен хламидиоз, даже при отсутствии жалоб и симптомов. Ведь осложнения хламидиоза могут развиваться даже при его бессимптомном течении. Риск заражения партнера составляет около 90%.
- Женщины, страдающие бесплодием более 2 лет, даже в том случае, если половой партнёр обследован и здоров.
- Женщины с эрозиями шейки матки, цервицитами, воспалением яичников (особенно при планировании беременности). Причем влагалищный мазок при этом может быть нормальный.
- Женщины с нарушением протекания беременности: самопроизвольные выкидыши, преждевременные роды, многоводие, повышение температуры неясного происхождения во время настоящей беременности.
Что исследуют? Для обнаружения хламидий необходимо произвести забор материала. Это может быть соскоб, содержащий клетки больного органа — влагалища, шейки матки, секрет простаты, соскоб из уретры, конъюнктивы глаза. Таким материалом также может быть кровь, моча и сперма у мужчин.
Какие анализы назначают при хламидиозе и насколько они могут быть полезны? Сначала мы остановимся на возможных методах обследования, а затем сделаем вывод, какие из них наиболее предпочтительны.
1. Цитологический (микроскопический) анализ. Учитывая то, что хламидия – внутриклеточный паразит , в обычном мазке выделений её обнаружить не удаётся. Поэтому для микроскопии берут не мазок, а соскоб, который содержит клетки больного органа (влагалища, шейки матки, секрет простаты, соскоб из уретры, конъюнктивы глаза) и окрашивают его специальным красителем. Накапливая определённые красители, хламидия становится видна под микроскопом. Цитологический метод эффективен только при острых формах заболевания. Он проводится только при отсутствии возможности использовать другие методы.
При урогенитальном хламидиозе точность этого анализа равна примерно 10-12%
2. Иммуноцитологический анализ — Реакция прямой иммунофлюоресценции (РИФ или ПИФ). Этот метод предусматривает прямое выявление антигенов хламидий. Для этого материал, полученный при соскобе, обрабатывают специальными антителами, которые непосредственно обработаны флуоресцирующим веществом. Эти антитела связываются со специфическими антигенами хламидий. Затем при люминесцентной микроскопии хламидийные включения в клетках определяют по зелёному или желто-зеленому свечению. Иммуноцитологический метод используется как при острой, так и при хронической фазе заболевания. Существенным недостатком РИФ является большое количество ложноотрицательных и ложноположительных результатов. Ложноотрицательные результаты чаще всего связаны с нарушением правил забора биологического материала. Ложноположительные результаты могут быть следствием сочетанных инфекций урогенитального тракта, когда вместе с хламидией присутствует другая микробная флора. Кроме всего прочего, РИФ носит очень субъективный характер, т.к. зависит от опыта и личной оценки лаборанта. Поэтому РИФ дает очень высокий процент ложноположительных результатов и не может считаться достоверным. Недостатком РИФ также является то, что с её помощью нельзя оценить результаты лечения.
При урогенитальном хламидиозе точность метода составляет около 50%.
3. Иммуноферментный анализ (ИФА). ИФА является методом непрямого выявления бактерий, т.е. возбудитель не обнаруживается непосредственно, а определяются специфические антитела (IgG, IgA, IgM) к нему. В основе метода лежит способность иммунной системы вырабатывать антитела ( иммуноглобулины , Ig ) в ответ на внедрение чужеродных агентов.
Преимущества ИФА заключаются в том, что он позволяет не только выявить возбудителя заболевания, но также определить на какой стадии оно находится (острой или хронической) и оценить эффективность проведенного лечения. Преимуществом также является автоматизация метода и быстрота его проведения.
Как оценивают результаты? При инфицировании хламидиями специфические антитела появляются на 5-20-й день заболевания. При этом появление каждого класса антител происходит на определённой стадии заболевания.
- При первичном инфицировании сначала появляются IgМ, затем – IgA, и в последнюю очередь – IgG.
- Самыми первыми после первичного инфицирования (через 5 дней) появляются IgM, которые защищают организм от возможного распространения инфекции. Они являются маркерами острой стадии заболевания. К 10-му дню количество IgM в крови достигает пика. Затем их уровень начинает снижаться, и появляются IgA. В течение небольшого периода времени могут обнаруживаться параллельно IgM и IgA антитела . Этот период свидетельствует о разгаре инфекционного процесса.
- IgA можно обнаружить через 10 дней от момента появления первичных симптомов заболевания. Они защищают слизистые оболочки от проникновения бактерий глубоко в ткани. Высокий уровень IgA в выделениях слизистых оболочек говорит о хорошо функционирующем местном иммунитете.
- Затем, через 15 — 20 дней после внедрения в организм Chlamydia trachomatis в крови появляются IgG, а уровень IgA снижается.
- Острый первичный процесс характеризуется высоким уровнем (титром) IgM в сочетании с низким титром IgG.
- При повторном заражении отмечается быстрое нарастание титра IgG и IgА и практически полное отсутствие IgM.
- При хроническом течении выявляются специфические IgG и А, концентрации которых не изменяются на протяжении длительного времени.
- При излечении через 1,5-2 месяца IgA и IgM в крови не обнаруживаются, а IgG могут сохраняться в течение нескольких лет, однако их уровень снижается в 4-6 раз.
- Длительно обнаруживаемые IgG указывают на перенесённую хламидийную инфекцию.
- При обострении хламидиоза количество IgA и IgG увеличивается в несколько раз.
- Эффективность проведенного лечения определяется по наличию IgA. Если через 2 месяца после курса лечения в крови обнаруживаются IgA — это означает, что инфекция осталась.
Необходимо отметить, что специфические антитела , вырабатываемые к хламидиям, не обеспечивают стойкого иммунитета против них. Точность этого анализа на хламидиоз составляет около 70 %. Это связано с тем, что антитела к хламидиям могут присутствовать и у здоровых людей вследствие ранее перенесенного заболевания, а также определяться при респираторных и других видах хламидийных инфекций.
4. Полимеразная цепная реакция (ПЦР). С помощью ПЦР выявляется специфический участок или фрагмент ДНК хламидий в исследуемом материале, поэтому в сравнении с другими методами спутать хламидии с какой-то другой инфекцией невозможно. Он эффективен как в острой, так и в хронической фазе заболевания. При этом для анализа нужно совсем немного материала, результаты же готовы уже через 1-2 дня. Для ПЦР исследования материалом может быть соскоб из уретры или цервикального канала, секрет предстательной железы, осадок мочи, соскоб с конъюнктивы глаз, кровь.
При диагностике первичного заражения более информативным является выявление данной инфекции в местах изначальной локализации, т.е. материалом должны быть соскобы из половых путей. Ложноположительные результаты ПЦР могут быть в случае нарушения процесса забора, транспортировки материала и проведения самого анализа.
Важно! Для оценки эффективности лечения ПЦР исследование нельзя проводить ранее чем через месяц после курса антибиотикотерапии, т.к. можно получить ложноположительные результаты. Это связано с тем, что при выявлении фрагмента ДНК хламидии невозможно оценить, насколько жизнеспособна сама микробная клетка. В этом случае жизнеспособность хламидий, а также связанная с ней возможность рецидивов болезни оценивается с помощью микробиологического метода. Если хламидия нежизнеспособна, то, несмотря на наличие фрагмента ДНК, микробные клетки не будут расти в клеточной культуре. На сегодняшний день точность этого методы является самой высокой — до 100 %.
Данный метод рекомендован как предпочтительный в диагностике хламидийной инфекции.
5. Микробиологическое исследование (культуральный метод) с определением чувствительности к антибиотикам. Суть этого метода состоит в том, что исследуемый материал высевается на специальную среду и выращивается. Затем по характеру роста и другим признакам идентифицируется возбудитель. Культуральный метод является наиболее чувствительным, он позволяет не только выявить жизнеспособные хламидии, но и подобрать антибиотик, к которому чувствителен данный микроорганизм. Материалом для исследований может служить соскоб из уретры, шейки матки, секрет простаты, соскоб с конъюнктивы глаза. За месяц до исследования нельзя применять антибиотики.
Микробиологическое исследование предпочтительнее проводить в следующих случаях:
- Для оценки эффективности проведенного антибактериального лечения.
- Для выявления чувствительности к антибактериальным препаратам.
- Для выявления хламидий у лиц с иммунодефицитами (ВИЧ инфицированные, онкологические больные после лучевой и химиотерапии, лица, получающие иммунодепрессанты, др.).
Недостатками культурального метода диагностики хламидиоза являются трудоемкость, дороговизна и длительность исследования. Также необходимо особое оснащение лаборатории и очень высокая квалификация персонала. Кроме того, данный метод, как никакой другой, требует безукоризненного соблюдения правил при заборе материала, транспортировке и хранении. Реальный срок получения результатов этим методом – не менее семи дней.
Выявляемость хламидий при посеве составляет до 90 %.
6. Экспресс-диагностика. В основе всех методов экспресс-диагностики хламидиоза лежит ферментспецифическая реакция и иммунохроматография. Для этого используются специальные наборы для экспресс-диагностики, которые позволяют визуально оценивать результаты уже через 10-15 минут. Это очень быстрый и удобный метод, но его точность составляет всего 20-25 %.
- Не существует ни одного метода, который бы в 100% случаев выявлял хламидии. Поэтому в большей части случаев лабораторная диагностика должна включать в себя сочетание не менее двух методов.
- Самые чувствительные анализы на хламидиоз — ПЦР (ДНК — диагностика) и микробиологический анализ. Они являются «юридическим стандартом» при диагностике хламидиоза.
- В случае первичного заражения до применения антибиотиков чаще всего достаточно одного ПЦР исследования.
- При хронических процессах — ПЦР или микробиологический тест, или РИФ+ИФА.
- При вероятности перехода возбудителя в L-форму – ИФА.
- Для оценки эффективности лечения в идеале используется микробиологическое исследование. При невозможности его проведения – ПЦР + ИФА.
- Для определения стадии болезни – ИФА.
- У больных с иммунодефицитами ИФА не информативен, в идеале использовать микробиологический метод.
- Не стоит особо полагаться на результаты по определению чувствительности хламидий к антибиотикам. Ведь, как известно, микроорганизмы ведут себя по-разному в пробирке (in vitro) и в живом организме(in vivo).
medinteres.ru
Как сдавать анализ на хламидии у женщин: обзор методов диагностики
Хламидии – это род бактерий с некоторыми свойствами вирусов. Они паразитируют внутри клеток.
Заражение происходит при половом акте, контактно-бытовым способом. Хламидиоз – это инфекция, вызываемая бактериями вида Chlamydia trachomatis.
В 90% случаев заболевание поражает мочеполовую систему. Какие анализы сдают на хламидиоз у женщин и какова их достоверность? Давайте разберемся вместе.
Какие виды исследований биоматериала на хламидиоз бывают?
Для выявления микроорганизмов используют сразу несколько способов. Одного метода недостаточно, т.к. выявить заболевание сложно. Это связано с особенностями хламидий паразитировать в клетках. В этой характеристике микроорганизмы схожи с вирусами.
Когда бактерии активно размножаются, местный иммунитет женщины ослабевает. Снижение защитных реакций приводит к сопутствующим заболеваниям и осложнениям.
Способы диагностики хламидиоза у женщин:
- экспресс-тест;
- мазок на флору;
- полимерная цепная реакция;
- иммунохроматографический анализ;
- иммуноферментный (иммуноморфологический);
- цитоскопический (РИФ, ПИФ метод);
- культуральный метод (бактериологический посев).
Каждый способ диагностики имеет свои особенности в сборе материала и подготовке к исследованию.
Смотрите видео о методах диагностики хламидиоза:
Иммунохроматографический анализ (ИХА)
Для выявления инфекции проводят экспресс-тест. Он продается в аптеке. Производитель указывает, что достоверность метода 75%. Однако, практика показывает только 20-50% совпадений с медицинской диагностикой. Если результат окажется положительным, тест не освобождает от дополнительных анализов в клинике. По итогам ИХА врач не сможет назначить лечение.
Как определить хламидиоз у женщины иммунохроматографическим способом? Для анализа используют мочу или слизь из влагалища. На индикатор теста наносят приготовленный биоматериал. Перед сбором пробы производители рекомендуют:
- в течение 2 часов не опорожнять мочевой пузырь;
- накануне теста нельзя проводить спринцевание;
- не использовать вагинальные свечи и крема за несколько дней до проведения теста.
В противном случае достоверность результата останется под вопросом. Все что нужно для проведения теста есть в наборе вместе с подробной инструкцией по применению.
 Противопоказаний к проведению экспресс-теста нет.
Противопоказаний к проведению экспресс-теста нет.
Такой метод используют после полового акта со случайным партнером или при подозрительных выделениях из половых путей.
Метод основан на принципе иммунной хроматографии.
Как только паразиты оказываются в области чувствительного элемента, они вступают в контакт с антителами. В результате реакции полоска индикатора окрашивается в красный цвет. Если хламидий нет, индикатор не меняет цвет.
Преимущества ИХА:
- возможность провести тест в домашних условиях;
- быстрый результат;
- не требуется специального оборудования для выявления инфекции;
Большинство врачей считают такой метод пустой тратой денег, т.к. лечение назначается по результатам лабораторных исследований.
Как берут мазок на флору?
При гинекологическом осмотре у женщины берут 3 мазка на флору:
- из мочеиспускательного канала;
- влагалища;
- шейки матки.
Как берется анализ на хламидии у женщин таким способом? Частицы выделений собирают специальной щеточкой. Процедура неприятная, но безболезненная. Для выявления хламидиоза проводят бактериологический посев материала. Обычное исследование под микроскопом не определит возбудителя инфекции.
Если женщина принимала антибиотики, и с приема последней таблетки не прошел месяц, анализ не проводят. Препараты убивают часть бактерий. Остальные хламидии временно бездействуют. Заболевание протекает в скрытой форме.
Плюсы метода:
- анализ проводят бесплатно в государственной поликлинике;
- позволяет выявить сопутствующие патологии.
Вашему вниманию предлагаем видео о том, как берут мазок на флору на хламидии:
Полимерная цепная реакция (ПЦР)
Самый достоверный из методов. Точность исследования достигает 100%. Ложный результат бывает только при неправильном сборе и обработке материала. Этому способу отдают предпочтение большинство специалистов. Если результат положительный, сомнений по поводу хламидиоза быть не должно.
Материал для анализа:
- соскоб верхних клеток слизистых оболочек;
- моча, при симптомах поражения инфекцией мочеиспускательного канала;
- кровь – в ней могут присутствовать антитела к хламидиям.
Соскоб берут с верхнего слоя слизистой. Процедура безболезненная. Если в клетках оболочек есть паразиты, их обнаружат при проведении анализа. Исследование частичек слизистой проводят под микроскопом.
Если врач дал направление на анализ мочи, сдают первую утреннюю порцию. Объем материала 20-30 мл.
Исследование методом ПЦР проводят 1-2 дня. Данный способ является предпочтительным при диагностике заболевания.
Видео об анализе ПЦР:
Как выявить иммуноферментным способом (ИФА)?
Иммунная система в ответ на инфицирование вырабатывает антитела к паразитирующим микроорганизмам. Защитные клетки выявляют в крови или в соскобе слизистой оболочки половых органов. Точность ИФА – 60%, поскольку антитела к инфекции могут присутствовать в крови здоровой женщины. Преимущества метода:
- позволяет обнаружить микроорганизмы в крови на 10-20 день заражения;
- определяет форму заболевания – острую или хроническую;
- указывает на активацию плохо пролеченного хламидиоза;
- выявляет антитела к другим видам хламидий, не только к генитальным.
Как нужно подготовиться к сдаче анализа на антитела:
Реакция иммунофлюоресценции (РИФ)
В некоторых клиниках такой анализ называется цитоскопическим ПИФ методом.
Исследование материала проводят под флюоресцентным микроскопом. Если в клетках есть хламидии, наблюдается свечение. Микроорганизмы напоминают по форме звездочки. Вероятность ошибки составляет 50%.
Метод редко используют, т.к. легко спутать хламидии с другими группами бактерий. Чаще всего их путают со стафилококками. Играет роль и человеческий фактор. Если анализ проводит опытный врач, достоверность результата значительно увеличивается.
Как диагностировать с помощью бактериального посева?
А как сдается анализ на хламидии у женщин с помощью бактериального посева? Для исследования у женщины берут мазок. Собранный материал помещают в питательную среду. Результат оценивают через 6-8 дней. Если в мазке есть хламидии, за этот период времени они размножатся и будут видны лаборанту. Достоверность результата – 100%.
Посев проводят редко по причине трудоемкости и высокой стоимости. Бактериальный посев рекомендуют:
- при возникновении медико-правовых конфликтов;
- для диагностики хламидиоза у девственниц;
- при подозрении на инфекцию во рту или в прямой кишке.
Как подготовиться к сдаче?
Для достоверности результата женщина должна соблюдать правила подготовки:
- Мазок делают до мочеиспускания или через 3 часа после него.

Мазок желательно сдавать в первой половине менструального цикла: не раньше 5 дней до прихода месячных и не позже, чем за 5 дней до них.
Если есть воспаление, это правило не соблюдают, т.к. с лечением нельзя затягивать.
Правила подготовки распространяются на все методы диагностики. Если женщина недавно лечилась антибиотиками или местными антибактериальными средствами, анализ проводят позже.
Попытки самолечения приводят к переходу болезни в хроническую стадию. Лечение комплексное, основанное на приеме нескольких действующих средств, которые требуют правильного сочетания. Иначе терапия не даст результата или приведет к осложнениям.
Боле подробно о том, как правильно подготовиться к анализу, вам расскажет врач:
Расшифровка
В норме хламидий в мазке у женщины не должно быть. В таблице ниже приведены возможные результаты анализов и их расшифровка:
im-healthy.online
Хитрые штаммы хламидии
 О возможностях лабораторного обнаружения опасного микроорганизма — беседа с заведующей лабораторией диагностики сочетанных бактериально-вирусных инфекций РНПЦ эпидемиологии и микробиологии кандидатом биол. наук Людмилой Рубаник.
О возможностях лабораторного обнаружения опасного микроорганизма — беседа с заведующей лабораторией диагностики сочетанных бактериально-вирусных инфекций РНПЦ эпидемиологии и микробиологии кандидатом биол. наук Людмилой Рубаник.
Один анализ — хорошо, два — лучше
— Людмила Владимировна, чувствительность и специфичность — два основных критерия, по которым можно судить о том или ином методе. Что они означают?
— Чувствительность — это минимальное количество материала (целые микроорганизмы; фрагменты молекул ДНК возбудителей, специфические антитела, выработанные в ответ на инфекцию), которое можно выявить методом диагностики. Если микроорганизмы, специфические антитела к ним в образце присутствуют, но не были обнаружены при тестировании, то результат ложноотрицательный. Чем выше чувствительность метода, тем меньше ложноотрицательных ответов.
Специфичность — способность детектировать наличие в образце только тот объект, для поиска которого разработана тест-система. Когда метод указывает на присутствие микроорганизмов, а они там не содержатся, результат называется ложноположительным; чем выше специфичность, тем меньше таких результатов.
— Каковы эти показатели у современных методик?
— Сегодня наиболее чувствительными и специфичными для Chlamydia traсhomatis считаются культуральный метод (посев на культуру клеток) и ПЦР (полимеразная цепная реакция). У первого чувствительность, по данным разных исследователей, составляет 92–99%, специфичность — 95–99%, а у второго 95–99% и 95–99% соответственно.
Чувствительность иммуноферментного анализа (ИФА), при котором определяются антитела к микроорганизму в сыворотке крови, — 60%, специфичность — 95%. У метода флуоресцирующих антител (МФА) — 65–90% и 70–90% соответственно.
— Для выявления урогенитальной хламидии рекомендуют использовать как минимум 2 метода. Почему?
— Потому что диагностической панацеи, обладающей стопроцентными чувствительностью и специфичностью, нет. Например, золотым стандартом в диагностике урогенитальных инфекций принято считать культуральный метод, но он очень трудоемкий, результата нужно ждать до 7 дней, персонал должен иметь высокую квалификацию, поэтому посевы на хламидии делают только в крупных базовых учреждениях. Так, сегодня в Беларуси из всех медучреждений только в нашем центре выполняется этот анализ. Стоит он более 320 тысяч рублей. Для сравнения: ПЦР — 70 тысяч, РИФ — 50 тысяч. В России подобные исследования также проводят всего в нескольких лабораториях крупных НИИ Москвы и Санкт-Петербурга.
Кроме того, следует учитывать, что возбудитель может вызывать цитопатическое действие разной степени выраженности, продуцируя неполноценные дефектные частицы на первом пассаже, что трудно дифференцировать даже с помощью культуры клеток.
У ПЦР свои подводные камни. По данным производителей ПЦР-систем, аналитическая чувствительность наборов для детекции Chlamydia trachomatis — не менее 5103 копий ДНК в миллилитре биологической пробы. А при хронических формах урогенитальной инфекции часто отмечается низкая концентрация возбудителя. Более того, вирусы, бактерии и простейшие в условиях совместного размножения могут как угнетать, так и усиливать репродукцию друг друга. В пробе иногда присутствуют ингибиторы ПЦР (кровь, слизь и т. д.), что затрудняет обнаружение возбудителя. Поэтому в лабораторной практике встречаются случаи, когда результат молекулярно-биологической диагностики по выявлению ДНК Chlamydia trachomatis отрицательный, а по выделению в культуре клеток — положительный.
— А может, за подобные разночтения отвечают другие факторы?
— Во-первых, влияют особенности взятия образцов. Например, вместо соскоба из цервикального канала берется просто мазок, в котором недостаточно клеточного материала. Хламидии — внутриклеточные паразиты, и в слизи их сложно обнаружить. Рекомендуется исследовать у женщин материал не только из уретры, но и из цервикального канала и влагалища. У мужчин — как уретральный материал, так и секрет предстательной железы.
Во-вторых, из-за неадекватного лечения антибиотиками (самолечение, нарушение режима приема препаратов) штаммы меняют биологические свойства и структуру — тогда их сложнее обнаружить.
Важно соблюдать сроки контроля излеченности. Скажем, удостовериться в результатах эффективности терапии хламидиоза следует через 35–40 дней после окончания лечения. Примерно столько времени в материале еще способны сохраняться фрагменты генетического материала разрушенного возбудителя, которые могут интерпретироваться как положительный результат.
Влияют на лабораторный анализ транспортировка и хранение биологического материала, качество реактивов и т. д.
Да и сами пациенты становятся виновниками искажения данных, если игнорируют правила подготовки к исследованию.
Анализ рекомендуется проводить при обострении хронического процесса. У женщин нужно забирать материал за 2–4 дня до начала менструации или в первые пару дней после нее. Мужчинам накануне анализов следует выполнять пищевую провокацию: за 1–2 дня кушать соленое, острое.
Некоторые пациенты сдают один и тот же анализ параллельно в разных лабораториях. Есть вероятность, что результаты будут отличаться — повлияют качество взятия образца для исследования, используемые тест-системы, методики.
Бесплазмидные — значит неуловимые
— Последнее время в СМИ появляется информация о неких бесплазмидных формах хламидий, которые обладают способностью ускользать от лабораторного ока…
— Речь идет о т. н. шведском варианте хламидий. В Швеции (как и в соседних Финляндии, Норвегии, Дании) заболеваемость в 3–4 раза выше, чем у нас, и, несмотря на принимаемые меры, нет тенденции к снижению. Там разработаны государственные программы скрининга, в т. ч. подростков.
Для диагностики урогенитальных инфекций шведы применяют в основном ПЦР. В начале 2000-х годов специалисты стали констатировать, что у ряда пациентов с характерной для хламидиоза симптоматикой ПЦР показывал отрицательный результат. При этом анализ материала культуральным методом был положительным. При изучении молекулярно-генетических особенностей таких штаммов обнаружили, что у них отсутствует часть фрагмента плазмиды — того самого, благодаря которому тест-система определяет наличие хламидий. А раз нет маркера — положительный результат просто исключается.
Поскольку продолжительное время инфекция не была диагностирована и пациентов просто не лечили, «шведский» вариант хламидий циркулировал среди населения. По данным разных исследователей, доля этих штаммов составляет в Швеции от 20 до 65%. В России провели аналогичное исследование по секвенированию. Из 234 положительных на хламидии образцов «шведский» вариант обнаружили только у одной 23-летней женщины.
— А в Беларуси проводилось нечто подобное?
— В нашем центре изучили образцы от 192 пациентов с лабораторно подтвержденным хламидиозом. Выявлены 2 бесплазмидных штамма…
— И что же делать?
— Западные специалисты пришли к выводу, что нужно далее совершенствовать ПЦР-диагностику, поскольку она является одной из наиболее чувствительных и специфичных, унифицированной, доступной по цене. Идет поиск и создание тест-систем, направленных на одновременную детекцию нескольких фрагментов генетического материала возбудителя. В мире разрабатывают альтернативные подходы к лабораторному обнаружению урогенитального хламидиоза. Не исключение и наша страна.
Специалисты РНПЦ эпидемиологии и микробиологии совместно с Институтом химии новых материалов НАН Беларуси подготовили новую тест-систему для диагностики хламидийной инфекции с использованием наночастиц.
Свойство полупроводниковых нанокристаллов размером 2–10 нм, обладающих уникальными флуоресцентными свойствами, послужило основой для создания особых флуоресцентных меток. Произвели экспериментальный образец тест-системы, представляющий 8-луночные предметные стекла с иммунобилизованными в лунках антителами, специфическими к хламидии, и суспензию иммуномагнитных, флуоресцентно меченых полупроводниковых наночастиц.
Основное свойство иммуномагнитных частиц — способность концентрировать и извлекать возбудитель из биоматериала. При последующем нанесении на поверхность стекол частиц микроорганизма, адсорбированного с магнитным носителем, происходит специфическое связывание. Результат регистрируется в люминесцентном микроскопе по образованию интенсивно светящихся комплексов при возбуждающем свете с длиной волны 490 нм и испускающем свете 520–540 нм.
Цифирь
Последние 2 года в лаборатории РНПЦ эпидемиологии и микробиологии растет востребованность культурального метода и ПЦР.
В 2012 году здесь выполнено 857 посевов клеток, в 2014-м — 974. Количество ПЦР-тестов увеличилось с 25 до 611.
www.medvestnik.by
Таблица расшифровки анализа крови на хламидии
Заболевания, передающиеся половым путем насчитывают множество видов. Один самых распространенных недугов — это хламидиоз. По данным медицинской статистики сегодня более миллиарда человек на планете страдает от этой болезни и является источником заражения для здоровых людей. Выявить этот недуг помогает соответствующий анализ. Расшифровка анализа крови на хламидии проводится гинекологом, урологом или венерологом.
Кому назначается исследование
Заболевание вызывается микроорганизмами под названием «chlamydia trachomatis» (хламидия трахоматис). Эти мелкие живые организмы не могут развиваться и воспроизводить себе подобные клетки без соответствующего питания. Для развития они внедряются в здоровую человеческую клетку организмы и постепенно разрушают ее изнутри. При этом в месте локализации инфекции (внутренние, внешние половые органы, слизистая оболочка глаз) возникает воспалительный процесс. Около 60% воспалений мочеиспускательного канала начинается именно из-за инфицирования хламидиозом.

После попадания хламидий в организм, если у человека достаточно сильный иммунитет, микроорганизм может «впасть в спячку», то есть не проявлять никакой активности, тем самым не вызывая ответную иммунную реакцию организма. В таком случае проявляется заболевание после снижение иммунитета, например, в результате простуды и пр.
Анализ крови на хламидии может быть назначен по соответствующим показаниям. Симптомы заболевания проявляются по завершению инкубационного периода, который длится от 14 до 30 дней. Также исследование на ЗППП можно пройти по своему желанию или оно может быть назначено в профилактических целях.
- Характерные признаки активного воздействия хламидий характеризуются болезненными ощущениями и жжением в области половых органов.
- Частые позывы к мочеиспусканию, незначительное увеличение температуры тела, ощущение тянущей боли в области поясницы и живота.
- Подверженность частым воспалительным процессам (конъюнктивит, артрит, воспаление простаты и пр.).
- Назначение анализа на хламидии и другие распространенные ЗППП обязательно при планировании беременности. Лечение следует пройти до зачатия ребенка.
- Перед хирургическими операциями также проводится анализ.
- После случайной сексуальной связи без использования презерватива.
- В случае обнаружение измены постоянного полового партнера. Особенно, если у партнера появились симптомы хламидиоза.
- Также анализ на хламидии проводится по завершению курса лечения от хламидиоза для оценки эффективности лечения.
Виды анализов
Обратиться за помощью при подозрении на хламидиоз можно в женскую консультацию к гинекологу, к венерологу, урологу в районной или частной клинике. Также в центрах по планированию семьи проводятся все подробные анализы. Существует несколько типов медицинских тестов на определение ЗППП.
- Полимеразная цепная реакция (ПЦР) — это исследование, направленное на поиск клеток микроорганизмов в исследуемом образце. ПЦР наиболее точный и наиболее дорогостоящий метод лабораторного анализа. Услуги по проведению данного теста предоставляются только лабораториями, которые оборудованы современной медицинской техникой. ПЦР може выявить даже незначительное присутствие болезнетворных микроорганизмов в биологическом образце. Материалом для исследования может служить кровь, моча, выделения из половых путей.
- Реакция микрофлюорисценции или РИФ-анализ основан на использовании специальных реагентов, которые подсвечиваются при обнаружении хламидий. При профессиональном выполнении этого теста достоверность превышает 75%. Материалом для исследования служит мазок выделений из мочеиспускательного канала.
- Иммуноферментный анализ или ИФА признается медиками, как один из наиболее точных медицинских тестов. В качестве материала для исследования используется кровь из вены или соскоб со слизистой оболочки (уретра или шейка матки). По результату анализа можно судить о наличии и стадии развития заболевания. Точность полученных данных превышает 65%. ИФА на хламидии и расшифровка результата проводится по назначению врача. Параллельно может быть назначен и другой вид анализа на хламидиоз.
- Общий мазок используется, как правило, для проведения комплексного анализа на различные заболевания. Забор материала проводится врачом специальным инструментом. Этот тип исследования совершенно безболезненный и очень часто используется. Однако его достоверность редко превышает 20%.
- Метод посева предусматривает забор биологического материала в месте локализации воспаления. Затем его помещают в благоприятную для патогенов среду. На основании полученных (выросших) микроорганизмов можно сделать вывод о наличии либо отсутствии заболевания, идентифицировать вид организмов и назначить наиболее эффективное лечение. Этот процесс занимает около недели.
Подготовка к тесту
Кровь на хламидии, как и большинство исследований, сдается строго натощак. Перед исследованием следует обязательно уведомить врача обо всех принимаемых медицинских препаратах, БАДах и витаминных комплексах. Также следует честно ответить на вопросы о сексуальных контактах и количестве половых партнеров. Доктор может задать вопросы об условиях жизни пациента и другие уточняющие моменты. По тесту на хламидии расшифровка анализа напрямую зависит от того, придерживался ли пациент рекомендаций врача по подготовке к исследованию. Общие рекомендации таковы.
- Не принимать пищу в течение 8-12 часов до сдачи крови.
- В день забора крови не следует курить.
- На состав крови может повлиять стресс и волнение. В результате нервозности повышается уровень лейкоцитов, гормонов и некоторых ферментов, результат анализа может быть искажен.
- Проводить сдача мазка женщинам следует не раньше, чем через 5 дней после окончания менструации.
- Мужчинам перед сдачей биологического образца из уретры следует удерживаться от мочеиспускания в течение часа.
- Для анализа мочи используется «средний» образец. Перед процедурой следует помыться без использования мыла или других средств гигиены. Достаточно 50 мл жидкости.
Расшифровка результата
Результаты анализов представляют собой лабораторный бланк с данными, полученными в результате исследования биологического материала человека. ИФА отражает присутствие в биологическом образце антител против конкретного возбудителя заболевания (хламидий). Норма для содержания вещества не существует, если обнаружены антитела данного типа, а организме пациента протекает активный воспалительный процесс, вызванный хламидиями. Антитела типа могут содержаться в организме здорового человека на уровне 0–0,99 S/CO. Отсутствие антител говорит о том, что результат анализа на хламидиоз отрицательный, то есть человек здоров.
krov.expert
РИБТ анализ на сифилис
Аббревиатура РИБТ расшифровывается как реакция иммобилизации бледных трепонем.
Данное лабораторное исследование относится к трепонемным тестам и используется для диагностики сифилиса.
Из всех методик диагностики сифилиса реакция РИБТ обладает наибольшей специфичностью.
Также в качестве дополнительной диагностики используется РИФ (реакция иммунофлюоресценции).
Которая позволяет выявить антитела к возбудителю сифилиса на более ранних стадиях заболевания.
РИФ, РИБТ – анализы, использующиеся для диагностики скрытых форм сифилиса.
Которые практически не проявляются клинической симптоматикой.
РИБТ анализ – что это, суть метода исследования
В ответ на течение инфекционного процесса, вызванного бледной трепонемой (Treponema pallidum), в крови иммунной системой начинают появляться различные антитела.
Часть из них обладают способностью связывать и обездвиживать бледные трепонемы.
Материалом для проведения исследования служит кровь.
РИБТ заключается в том, что при добавлении исследуемой сыворотки крови (жидкая фракция без форменных элементов крови) к взвеси бактерий бледных трепонем происходит обездвиживание и склеивание бактерий в случае наличия антител (иммобилизины).
РИБТ и РИФ относятся к серологическим реакциям, так как в их основе лежит обнаружение антител в крови.
Схожим механизмом действия обладает РПГА (реакция пассивной гемагглютинации).
Он заключается в склеивании эритроцитов, меченных антигеном бледной трепонемы антителами исследуемой крови.
Здоровье, быт, увлечения, отношения
РИФ, или реакция иммунофлюоресценции – это серологическая реакция, которая позволяет выявить антитела на известные антигены. Метод будет заключаться в микроскопии окрашенных мазков.
Подобную реакцию используют в вирусологии, микробиологии и иммунологии. Она позволяет определить наличие бактерий, грибов, вирусов, ИКК и простейших. РИФ весьма широко используется в диагностической практике с целью обнаружения бактериальных и вирусных антигенов в инфекционном материале. Такой метод основывается на способности флюорохрома по вступлению в связь с белками, при этом, не нарушая их иммунологической специфичности. Он в основном используется для диагностики инфекций мочеполовых путей.
Выделяют различные методы проведения реакции иммунофлюоресценции: с комплементом, непрямой и прямой. Прямой метод заключается в процессе окрашивания материала флюорохромами. Способность антигенов тканей или микробов светиться в УФ-лучах под люминесцентным микроскопом, они определяются как клетки, имеющие ярко окрашенную кайму зеленного цвета.
Суть непрямого метода заключается в определении комплекса антитело плюс антиген. Чтобы этого достичь опытный материал будет обрабатываться антителами антимикробной кроличьей сыворотки, которая предназначается для диагностики. Затем, когда антитела свяжутся с микробами, производят их отделение от не связавшихся, а затем обрабатывают антикроличьей сывороткой, которую помечают флюорохромом. Затем комплекс антимикробные тела, микроб и антикроличьи антитела будут определяться благодаря ультрафиолетовому микроскопу.
При диагностике сифилиса реакция иммунофлюоресценции незаменима. Возбудитель сифилиса под воздействием флюорохрома определяется в качестве клетки с желто-зеленой каймой. При отсутствии свечения можно говорить, что у пациента нет сифилиса. Такой анализ довольно часто назначают при положительной реакции Вассермана. Этот метод эффективен при диагностике, поскольку позволяет определить возбудитель на ранней стадии заболевания.
РИФ, диагностирующий сифилис, также применяется с целью определения наличия возбудителей, включая микоплазму, хламидии, трихомонады, возбудителей генитального герпеса и гонореи.
Чтобы провести анализ используют венозную кровь или мазки. Взятие мазка не представляет никакой опасности и совершенно безболезненно, а вот к сдаче анализа следует подготовиться. Не рекомендуется за двенадцать часов до анализа пользоваться средствами гигиены, включая гели или мыло. По показаниям врача также иногда проводится провокация, при которой рекомендуют прием алкоголя или острой пищи. Также может проводиться инъекция провоцирующего вещества – пирогенала или гоновакцина. Промежуток между сдачей анализа и антибактериальных препаратов должен составлять хотя бы четырнадцать дней.
Оценивая результаты, нужно учитывать факт, что наблюдается свечение как у живых бактерий, так и у мертвых, что особенно относится к хламидиям. По окончанию курса антибиотиков у мертвых клеток хламидия также будет наблюдаться свечение.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе