Резекции желудка виды
Резекция желудка - показания к операции и реабилитация
Желудочно-кишечные болезни считаются самыми распространенными среди людей разных возрастов. При отсутствии своевременного лечения начинают развиваться серьезные осложнения. Чтобы восстановить работу пищеварительного канала и спасти жизнь человеку, врачами проводится резекция желудка.
Понятие о резекции желудка
Операция «резекция желудка» назначается пациентам при различных болезнях желудочно-кишечного тракта. В медицине ее также принято называть гастропилорэктомией или дистальной гастрэктомией. Подразумевает частичное удаление пораженного участка или полное иссечение органа. Благодаря такой процедуре полностью восстанавливается функциональность пищеварительного тракта.
Еще несколько лет назад такие манипуляции проводились только в крайних случаях, когда остальные способы лечения были бессильны. В нынешнее время резекция желудка осуществляется при незначительном поражении органа или при ожирении в качестве похудения.
По статистическим данным, примерно у половины пациентов, которые перенесли такие манипуляции, вес снизился на 10-15 кг. Чтобы дальше поддерживать состояние, необходимо придерживаться строгой диеты и выполнять различные упражнения.
Показания и противопоказания к резекции желудка
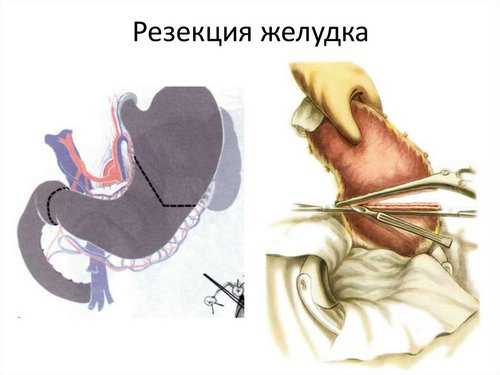 Существуют различные варианты резекции желудка. И любой из них относится к сложному виду хирургического вмешательства.
Существуют различные варианты резекции желудка. И любой из них относится к сложному виду хирургического вмешательства.
Врачи выделяют ряд абсолютных показаний в виде:
- образований злокачественного характера;
- язвенного поражения желудка хронического типа с подозрением на малигнизацию;
- декомпенсированного стеноза привратника;
- гипертрофической гастропатии;
- синдрома Золлингера-Эллисона.
Выделяют также относительные показания к резекции желудка в виде:
- образований доброкачественного характера;
- компенсированного или субкомпенсированного стеноза привратника;
- морбидного ожирения.
При наличии лишней массы тела операция назначается при наличии следующих условиях, когда:
- индекс массы тела выше 40 кг/м2;
- индекс массы тела чуть выше 35 кг/м2, но при этом наблюдается развитие различных патологий в виде варикоза, сердечной или легочной недостаточности, обструктивного апноэ;
- индекс массы тела больше 35 кг/м2, но при этом другие методики лечения в виде диеты, препаратов, физиолечения бессильны.
Также у резекции желудка есть несколько противопоказаний в виде:
- асцита или брюшной водянки;
- периода вынашивания на любом сроке;
- гемофилии;
- заболеваний сердечно-сосудистой системы;
- кахексии или истощения организма;
- метастаз в печени, легких и яичниках;
- патологических процессов в пищеварительном тракте: эзофагита, варикоза пищевода, цирроза печени, язвенного поражения, панкреатита в хронической форме;
- применения нестероидных противовоспалительных и гормональных средств;
- психических нарушений;
- перитонита ракового типа;
- неудержимого и бесконтрольного употребления кондитерских и мучных изделий;
- тяжелого поражения почек;
- злоупотребления спиртным в хронической форме.
Чтобы выявить наличие противопоказаний, необходимо перед операцией пройти тщательное обследование.
Плюсы и минусы оперативной процедуры
 Любой вид хирургического вмешательства имеет свои преимущества и недостатки. Это касается и резекции желудка.
Любой вид хирургического вмешательства имеет свои преимущества и недостатки. Это касается и резекции желудка.
В качестве положительных характеристик выделяют:
- отсутствие слежения за объемами порций. Не нужно считать калории, так как желудок сам не сможет вместить много пищи, а человек быстро насытиться;
- отсутствие повторного оперативного вмешательства;
- отсутствие требований для коррекции результатов;
- отсутствие необходимости вживлять в тело чужеродные предметы;
- применение лапароскопических методов. Надрезы не будут превышать 1 см;
- быстрое заживление ран;
- короткий срок восстановления после резекции желудка.
При проведении такого типа операции страдает только желудок. Остальные органы пищеварительной системы продолжают в привычном режиме.
Выделяют несколько минусов в виде:
- частичного иссечения желудка. Это приводит к затруднению прохождения твердой пищи, развитию дискомфорта и болезненных ощущений в области живота;
- появления побочных симптомов: изжоги, воспалительного процесса, внутреннего желудочного кровотечения, повреждения селезенки;
- неблагоприятных последствий: кишечных нарушений, метеоризма, поноса или длительного запора;
- формирования в некоторых случаях грыжи в области раны;
- необратимости процесса;
- возникновения кишечной непроходимости.
При неправильно сделанном шве происходит развитие и распространение инфекции по всему организму. Это может привести к перитониту и смертельному исходу.
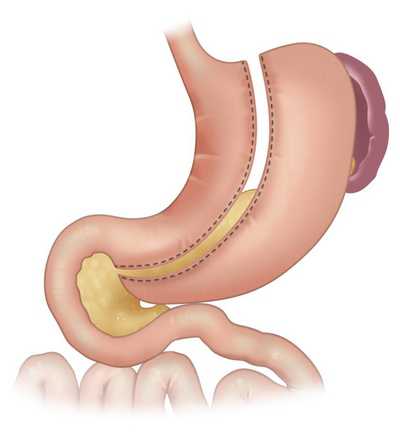
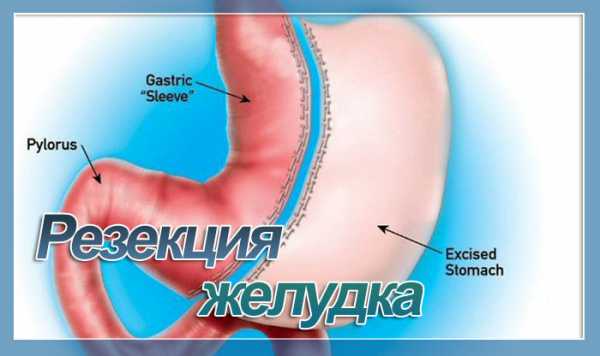
Разновидности оперативного вмешательства
В медицине выделяют некоторые виды резекции желудка. Какой тип операции лучше подобрать, решает врач исходя из индивидуальных особенностей организма и показаний.
В зависимости от места ушивания операция разделяется:
- по соединению культи желудка и тонкой кишки по типу «конец в конец»;
- по наложению анастомоза между желудочным остатком органа и кишкой по типу «бок в бок»;
- по модификации. Двенадцатиперстная кишка зашивается наглухо. Анастомоз накладывают межу остатком желудка и тонкой кишкой по типу «конец в бок».
Также хирургические манипуляции могут проводиться так, чтобы избежать возникновения дуоденогастрального рефлюкса. Тогда органы соединяются по типу конец в бок.
Резекцию дополняют соустьем. Оно располагается между кишечными петлями. Такой вид процедуры используется лишь тогда, когда у больного диагностированы опухолевидные новообразования. Не применяется для похудения.
Также существуют другие варианты операции.
- Рукавная резекция. Самый щадящий вид хирургического вмешательства. Происходит удаление боковой части желудка. Важные узлы не затрагиваются;
- Дистальная резекция желудка. Частичный тип оперативного вмешательства. Наблюдается отсечение определенной части.
- Субтотальная резекция. Производится иссечение большей части органа.
- Антральная резекция. Один из видов дистального типа процедуры. Предполагает вырезание трети части желудка.
- Клиновидная резекция желудка. Позволяет удалить небольшую область желудка. Осуществляется при образовании опухолей на органе. При ожирении не выполняется.
- Проксимальная резекция. Подразумевает удаление не только части желудка, но и рядом расположенных пищеварительных органов.
Если пациент желает похудеть, то ему назначают только продольный тип резекции желудочной полости. После процедуры орган напоминает вытянутый рукав. Дистальный и клиновидный вид операции не подходит для таких целей.
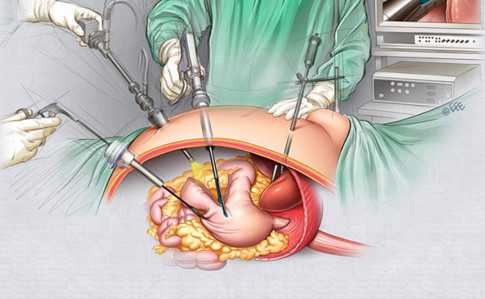
Ход хирургического вмешательства
Определение вида операции производится исходя из показаний, тяжести болезни и индивидуальных особенностей организма. Чаще всего осуществляется лапароскопическая резекция. Этот способ является менее травматичным, а значит, вызывает минимум осложнений. Хирург делает маленькие надрезы, через которые вводится камера. Она выводит на экран изображение, где видно состояние слизистой оболочки и место поражения.
Ход операции основывается на нескольких этапах.
Подготовительные мероприятия
Перед тем как провести хирургическое вмешательство, следует пройти обследование, включающее:
- общий и биохимический анализ крови;
- определение уровня гормонов;
- общий анализ мочи;
- ультразвуковое исследование желчных протоков и печени;
- рентгенограмму пищеварительной системы и грудной клетки;
- электрокардиограмму;
- гастроэндоскопию.
За 7 дней до назначенной даты пациенту рекомендуют придерживаться диеты. Из рациона исключаются жареные и жирные блюда, кондитерские и мучные изделия, пряности и специи. Вечером и утром перед процедурой нельзя ничего есть и пить.
Операция на желудке
Ход хирургического вмешательства заключается в выполнении следующих этапов.
- Пациента укладывают на стол. Вводят через вену анестезирующее вещество.
- Через 5-10 минут хирург начинает операцию. Производятся небольшие надрезы на стенках брюшной полости. Внутренние органы подготавливают. Артерии перетягивают, чтобы избежать большой кровопотери. Убирается сальник, который перекрывает для операции участки.
- Отсекается часть желудка.
- Формируется гастродуоденоанастомоз. Это устройство соединяет оставшуюся область органа с тонкой кишкой. Накладываются швы.
- Производится обработка иссеченных и прошитых участков.
Продолжительность оперативного вмешательства зависит от объема проделанных работ. Если осуществляется субтотальная резекция, то достаточно одного часа. При наличии жировой прослойки ситуация немного усложняется. Жир и крупный сальник может прикрывать нужные области. Поэтому этот процесс может затянуться на 3-4 часа.
Период восстановления организма
Реабилитация после резекции желудка в среднем составляет от 1 до 2 месяцев. Обычно пациенты возвращаются к привычному образу жизни уже через 4 недели. Чтобы восстановление прошло быстрее, следует придерживаться некоторых рекомендаций.
- Вставать с постели можно через 2–3 дня после оперативного вмешательства.
- Чтобы купировать болевой синдром, доктор рекомендует принимать анальгетики, обезболивающие или спазмолитики.
- При отсутствии послеоперационных осложнений пациента могут выписать на 5-7 сутки.
- Через 14 дней снимаются швы. В это время запрещаются любые половые контакты и вождение автомобиля.
- Спустя месяц можно двигаться, чтобы не привести к образованию жировой прослойки. Отличным вариантом являются пешие прогулки в течение 1-2 часов.
- Спортом можно начать заниматься только через 6 месяцев. Силовые нагрузки запрещены на один год.
В первые месяцы не рекомендуется посещать общественные водоемы, бассейны, сауны и бани. Запрещается загорать в солярии или на пляже. Нельзя ездить на отдых за границу страны.
Соблюдение диеты во время реабилитации организма
Реабилитация заключается в соблюдении строгой диеты. Рациональное питание поможет восстановить работу всех пищеварительных органов и быстрее поправиться.
В первый день больной ничего не должен есть. Через несколько часов после процедуры можно смочить губы водой.
Второй день подразумевает употребление жидкостей. Через каждые три часа пациенту дают по 2 ложки минеральной воды. В течение дня можно пить слабо заваренный чай и кисель без добавления сахара.
На 3 и 4 день рацион расширяется.
- На завтрак готовится паровой омлет. Запивается все некрепким чаем.
- Второй завтрак подразумевает употребление сока, киселя, минеральной воды и жидкой рисовой каши.
- В качестве обеда подойдет слизистый суп с мясом.
- На полдник дается отвар шиповника.
- На вечер готовится мясное или творожное суфле.
- Перед сном можно попить киселя без добавления сахара.
Постепенно меню расширяется. Объем порций не должен превышать 200 г.
После того как больного выпишут из больницы, ему придется придерживаться перетертой диеты.
В список разрешенных продуктов входят:
- овощные супы с крупами;
- нежирные сорта мяса и рыбы в паровом и отварном виде;
- пюре из картофеля, моркови, свеклы, цветной капусты, тыквы;
- каши на молоке;
- молочные продукты: сметана, сливки, творог, кефир;
- фрукты и ягоды в перетертом виде;
- соусы домашнего приготовления;
- сыры;
- некрепкий чай или кофе;
- свежевыжатые соки, отвар шиповника;
- растительные масла.
Под запрет попадают:
- концентрированные бульоны на грибах, мясе, рыбе;
- жирные сорта мясных и рыбных блюд;
- жареные и жирные блюда;
- копченые, соленые продукты;
- соления, маринады;
- пироги и сдобное тесто;
- овощи и фрукты в сыром виде.
Нельзя употреблять алкоголь в любом виде и количестве.
Спустя 4 месяца пациент снова посещает врача. Если осложнений не возникло, то врач рекомендует придерживаться диеты No 1 или 5. Через 6-7 месяцев при отличном самочувствии рацион расширяется до стола No15. Нельзя есть фаст-фуд, полуфабрикаты, пить газированные напитки.
Резекция — один из видов оперативного вмешательства. После процедуры человек становится экономный в плане еды. Но имеется ряд противопоказаний.
Советы и рекомендации
Резекция желудка
Успех операции зависит не только от вида заболевания, объема иссекаемого участка органа и техники выполнения, но и правильно организованного периода восстановления.
Внимательный медицинский уход, профилактика возможных осложнений, будь то демпинг-синдром или кровотечение. Курортно-санаторное лечение, необходимые терапевтические процедуры и диета, предполагающая правильный режим и специальное питание после резекции желудка, помогут скорее восстановить здоровье.
Виды резекции
Операция по резекции желудка может быть проведена одним из способов, который зависит от размеров удаляемого участка органа, вида и локализации патологии.
При этом возможна классификация по:
- Объему удаленной части:
- экономная резекция, при которой удаляется 1/3-1/2 желудка;
- обширная, выражающаяся в иссечении 2/3 органа;
- субтотальная резекция желудка, предполагающая удаление 4/5 его объема;
- тотально-субтотальная, заключающаяся в иссечении 90% органа;
- тотальная гастрэктомия, при которой происходит полное удаление желудка;
- Размещению удаленной части:
- пилороантральная (пещеристая и привратниковая часть);
- антрумэктомия;
- дистальная (нижняя часть);
- проксимальная (кардиальная часть);
- сегментарная кольцевидная (средняя часть);
- продольная резекция желудка (боковая часть);
- Способу восстановления проходимости пищевого канала:
- операция по Бильрот 1, во время которой после иссечения дистальной части желудка культи органа и двенадцатиперстной кишки соединяют с помощью соустья «конец в конец»;
- резекция желудка по Бильрот 2, при которой после удаления дистальной части желудка культи двенадцатиперст¬ной кишки и органа зашивают, а между последним и тощей кишкой образуют гастроэнтеро¬анастомоз по типу «бок в бок».
Показания и противопоказания к назначению операции
Операция по резекции желудка производится только в крайних случаях, когда в виду полной неэффективности отсутствует смысл применять другой вид терапии.
Абсолютными показаниями к хирургическому вмешательству являются:
- злокачественные и доброкачественные новообразования;
- незаживающие язвы органа при низком уровне кислотности желудочного сока, влекущие резкое ухудшение состояния больного;
- желудочный стеноз или патологическое строение привратника;
- язва желудка, осложнившаяся кровотечением или перфорацией (прободением).
Относительными показаниями могут быть полипы и хронические язвы желудка в случаях, когда консервативное лечение не приносит положительного результата.
Показанием для такой сравнительно новой бариатрической операции, как продольная резекция желудка, служит, как правило, избыточный вес пациента. Данная процедура является разумной альтернативой бандажированию органа. При этом продольная резекция желудка может быть предложена пациентам не зависимо от их возраста, в том числе пожилым людям и подросткам.
Хирургическое лечение желудка может быть противопоказано при таких заболеваниях и состояниях, как:
- Выраженный эзофагит;
- Нарушения свертывания крови;
- Сердечная, дыхательная или почечная недостаточности;
- Отдаленные метастазы рака;
- Беременность;
- Психические нарушения;
- Хронический алкоголизм.
Подготовка и проведение операции
Грамотное хирургическое лечение проводится по заранее составленному хирургом предварительному плану, которому предшествует целый ряд мероприятий, предусматривающих тщательное и всестороннее обследование пациента.
Среди диагностических процедур, предшествующих проведению операции в плановом порядке, обязательны:
- общий анализ крови и исследование ее на свертываемость;
- проверка функциональной деятельности печени, щитовидной железы, легких;
- определение паратиреоидного гормона;
- анализ собранной в течение суток мочи для проверки уровня кортизола;
- анализ, определяющий концентрацию жиров и липидов;
- рентгеноконтрастное исследование желудка;
- эзофагогастродуоденоскопия с биопсией;
- рентген грудной клетки, пищевода, двенадцатиперстной кишки;
- УЗИ печени и желчных протоков;
- электрокардиограмма.
Ознакомившись с полученными данными диагностического обследования, хирург определяет степень готовности больного к операции.
Непосредственно перед резекцией пациенту ставится очистительная клизма и проводится промывание желудка при помощи зонда. Операция выполняется под общей или местной анестезией и проходит в соответствии с заранее разработанной схемой, в которую хирург при необходимости вносит требуемые коррективы.
По окончании резекции пораженного фрагмента осуществляется сшивание желудочной культи с обеспечением максимально возможного сохранения анатомического строения органа и соединение ее с двенадцатиперстной кишкой. После накладывания швов больного выводят из наркоза и отправляют в палату интенсивной терапии, где ему назначают соответствующее лечение, оказывают необходимый уход и медицинскую поддержку.
Процесс реабилитации
При успешном проведении операции и отсутствии побочных эффектов спустя неделю пациенту разрешают садиться, а через 10 дней – уже вставать на ноги.
Во время реабилитационного периода больному показано ношение эластичного поддерживающего бандажа и исключение любых тяжелых физических нагрузок. Санаторное лечение в специализированном лечебно-оздоровительном учреждении, предусматривающее проведение необходимых терапевтических процедур, поможет эффективно восстановить здоровье.
Питание после операции
В первые дни после резекции питание пациента производится путем введения необходимых для поддержания организма веществ внутривенно и парентерально при помощи установленных зондов.
Необходимым и важнейшим условием после проведения резекции желудка является долговременная специальная диета, включающая минеральные соли, белки, углеводы, витамины и другие обязательные для питания компоненты. Все блюда должны готовиться на пару и употребляться небольшими порциями в теплом виде. Дополнительными средствами для эффективного заживления внутренних послеоперационных швов могут служить молоко, а также облепиховое и оливковое масло.
Диета после операции на желудке предполагает строгий отказ от:
- соли;
- алкогольных и газированных напитков;
- сладких кулинарных изделий;
- копченых и жареных продуктов;
- жирных бульонов;
- консервов, маринадов и солений;
- сладких кондитерских изделий.
Диета после резекции желудка предусматривает частый, не менее 6 раз в сутки, прием пищи. Употребляемые продукты должны содержать большое количество белков, ограниченное – жиров и очень малое – легко усваиваемых белков.
Специальная диета должна соблюдаться не только в течение послеоперационного периода, а на протяжении всей будущей жизни.
Возможные послеоперационные осложнения
Среди возможных осложнений, которые могут развиться после резекции желудка:
- Кровотечения;
- Тромбоз;
- Инфекции;
- Малокровие;
- Повреждения соседних сосудов;
- Сохранение очагов злокачественной опухоли;
- Демпинг-синдром;
- Дефицит питательных веществ;
- Неспособность принимать необходимый объем пищи.
Демпинг-синдром представляет собой наиболее часто встречающееся осложнение после желудочной операции. Он обусловлен ускоренной эвакуацией пищи в кишечник, снижением уровня глюкозы в крови и поступлением из нее в кишечник жидкости.
Демпинг-синдром бывает ранним и поздним. Ранний демпинг-синдром возникает уже через четверть часа после еды, поздний развивается через 2-3 часа. У больных при этом наступает резкая слабость, появляются режущие боли, урчащая перистальтика и профузный понос. Консервативное лечение данной патологии должно быть комплексным. Его основой является специальная диета, предусматривающая дробное питание продуктами, богатыми витаминами, и ограничение жидкости и углеводов. Демпинг-синдром, протекающий в тяжелой форме, требует оперативного вмешательства. Существующие методы его консервативной терапии нельзя признать достаточно эффективными: демпинг-синдром прогрессирует, и больной теряет трудоспособность. В настоящее время радикальное лечение различных видов язв, злокачественных новообразований и других патологий желудка по-прежнему остается одним из наиболее распространенных видов хирургических вмешательств. Кроме того, терапия ожирения при помощи такой операции, как продольная резекция желудка, помогает многим людям начать совершенно новую жизнь: вести активную общественную деятельность, полноценно работать, заниматься спортом.
Реабилитация после проведения резекции желудка занимает достаточно длительный промежуток времени и требует соблюдения таких факторов, как отказ от любых физических нагрузок и строгая диета.
Автор: Загороднюк Михаил Петрович, специально для сайта Moizhivot.ru
Резекции желудка виды
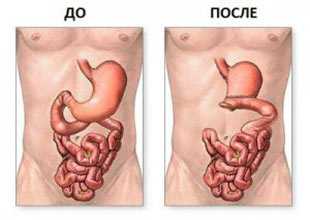
Удаление значительной части желудка и восстановление целостности пищеводной трубки именуется резекцией. Во время хирургического вмешательства между 12-перстной кишкой и желудочной культей происходит формирование анастомоза.
Оглавление:
Назначается резекция желудка при язве и онкологии.
Общая информация
Эту операцию считают достаточно травматичной и сложной. По мнению многих врачей, удаление части желудка является вынужденной терапевтической мерой.
Сегодня техника этого вмешательства неплохо разработана. Операция выполняется в любом отделении общей хирургии. Резекция спасает даже тех пациентов, которые считались неоперабельными.
Способ оперативного вмешательства зависит от:
- Местоположения патологического очага.
- Площади поражения.
- Гистологического диагноза.
Относительные показания
Оперативное вмешательство назначается почти всегда при:
- тяжелом ожирении;
- компенсированном стенозе привратника;
- множественном полипозе;
- субкомпенсированном стенозе привратника;
- иных доброкачественных новообразованиях.
Также резекция желудка назначается тогда, когда на протяжениисуток не наблюдается эффекта в лечении хронической язвы.
Абсолютные показания
Операция назначается всегда при:
- раке желудка;
- декомпенсированном стенозе привратника;
- хронической язвенной болезни желудка.
Какие имеются противопоказания
Резекция желудка не назначается при:
- тяжелом протекании сахарного диабета;
- почечной недостаточности;
- открытой формы туберкулеза легких;
- печеночной недостаточности;
- асците;
- множественных отдаленных метастаз.
Врач отказывается от проведения операции и в том случае, если пациент находится в очень тяжелом состоянии.
Особенности оперативного вмешательства
Впервые эта операция была проведена в конце 19 столетия, Т.Бильротом. Ему удалось воплотить в жизнь 2 основных способа резекции желудка с последующей реанимацией работоспособности пищеварительных процессов.
С начала нулевых известны способы оперативного вмешательства, которые не затрагивают принципиальный анатомический функционал органа. Одним из таких методов является продольная резекция желудка.
Во время операции пациент лежит лицом вверх. Ниже углов лопаток ему подкладывается валик. Чаще всего хирург прибегает к дистальной резекции желудка. Операция включает в себя следующие этапы:
- Мобилизация.
- Отсечение.
- Формирование гастродуоденоанастомоза.
- Создание анастомоза между культей желудка и кишечника.
Последним этапом резекции желудка является зашивание и дренирование раны.
Основные виды вмешательства
Операция может быть:
При тотальном хирургическом вмешательстве удаляется более 90% желудка. При субтотальной резекции отсекается 4/5 объема. При обширной операции удаляется 2/3 органа. При экономном хирургическом вмешательстве отсекается от 1/3 до 1/2 желудка.
Сегодня проводится резекция по Бильрот 2. При этом предусматривается ушивание культи двенадцатиперстной кишки и желудка. Затем формируется анастомоз «конец к боку» с тонкой кишкой.
Хирургия при язвенной болезни
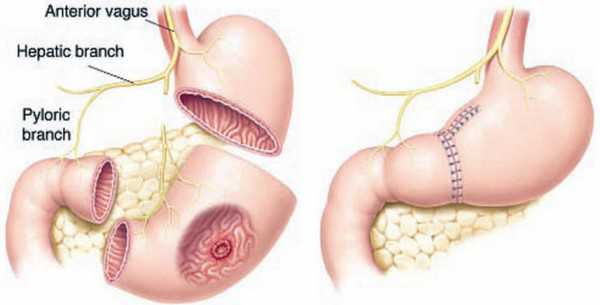
При этой патологии хирург резицирует 2/3-3/4 тела органа. Удалению подвергаются пилорический и антральный отделы. Это способствует купированию рецидивов.
Сегодня в качестве альтернативы этому способу часто используются органосохраняющие операции. Хирург нередко прибегает к иссечению регулирующего продукцию соляной кислоты ваготомия. Этот метод актуален для больных с повышенной кислотностью.
Операция при онкологии
Когда диагностируется раковая опухоль, врач прибегает к объемной резекции. В ходе операции удаляются части малого и большого сальника. Это способствует купированию риска рецидива.
Раковые клетки могут находиться в прилежащих к желудку лимфоузлах. Поэтому во избежание метастазирования врач удаляет их тоже.
Если злокачественное новообразование прорастает в соседние органы, хирург прибегает к комбинированной резекции. Желудок удаляется с частью некоторых органов ЖКТ.
Какие могут быть осложнения
При онкологии нередко удаляется только часть органа. Культю хирург соединяет с тощей кишкой. Это способствует возникновению сложностей с перевариванием пищи. Химически и механически она не обрабатывается. Результатом этого является демпинг синдром.
Особенности демпинг-синдрома
В течение получаса могут появиться неприятные последствия приема пищи. Продолжительность дискомфорта варьируется от 30 до 120 мин.
Возникновение демпинг-синдрома обусловлено проникновением большого количества неподготовленной пищи в тощую кишку. Сердцебиение человека усиливается. Повышается потливость, больной жалуется на мучительные головокружения. Иногда наблюдается потеря сознания. Демпинг-синдром неопасен для жизни, но ее качество существенно снижается.
Иные осложнения
К более серьезным осложнениям относится анастомозит. Он представляет собой воспаление, развивающееся в местах соединения тканей при хирургическом вмешательстве. На фоне этого осложнения на месте резекции появляется отек. Это способствует полной непроходимости желудочно-кишечного тракта.
Примерно через 3-7 дней воспалительный процесс купируется, проходимость восстанавливается. Симптомы анастомозита сходят на нет. В 8-12% случаев эта патология приобретает хронический характер. Это относится к факторам инвалидности.
Главным осложнением рукавной резекции желудка является нарушение функционирования нижнего пищеводного сфинктера. На этом фоне содержимое органа забрасывается в пищевод. Это приводит к развитию рефлюкс-эзофагита. Наиболее специфическим признаком этого осложнения является мучительная изжога.
После продольной резекции появляется диспептическая симптоматика. Неприятные признаки возникают после приема пищи и окончательно исчезают примерно через 4-6 мес.
Иногда наблюдается возникновение осложнений язвенной болезни. Возникают пептические язвочки. Чаще всего это происходит после хирургического вмешательства по Бильрот-1.
После операции по Бильрот-2 возникает синдром приводящей петли. В его основе находятся нарушения функционально-анатомических отношений пищеварительного тракта. Появляется мучительный болевой синдром. Он локализуется с правой стороны подреберья. Больного часто рвет желчью, что немного облегчает его состояние.
К иным распространенным осложнениям следует отнести:
- рецидив онкологии;
- резкое понижение веса;
- развитие железодефицитной анемии.
На фоне недостаточного вырабатывания в желудке фактора Касла, развивается B-12дефицитная анемия. Это состояние встречается реже.
Диетические рекомендации
Резекция желудка оказывает влияние на пищеварительную систему. Поэтому во время послеоперационного периода больной обязуется придерживаться назначенной врачом диеты. Соблюдение всех правил питания способствует быстрому восстановлению всех функций органа.
Диета после операции предполагает исключение углеводов. В список запрещенных продуктов в первую очередь попадает картошка и выпечка. Рацион больного должен содержать большое количество жиров и белка.
При очень сильном дискомфорте до еды разрешается принять не более двух ст.ложек новокаинового раствора. Пищу нужно пережевывать как можно тщательнее. Послеоперационная диета разделяется на несколько этапов. Первые сутки после хирургического вмешательства больному назначается лечебное голодание. Затем пища вводится ему при помощи капельниц. На следующем этапе еда вводится через зонд.
Третьи сутки
На 3-4 сутки пациенту разрешается пить некислые компоты, морсы. Их можно чередовать с отварами и зеленым чаем. Больному дозволяется есть слизистые супы. На второе разрешено подавать рыбное пюре. Мясо есть можно, по предпочтение следует отдавать говядине, крольчатине или индюшатине.
Разрешен нежирный творог. Можно есть и другую легко усваиваемую пищу.
Пятые сутки
На 5-6 сутки после резекции можно есть паровые омлеты. Овощи разрешается запекать и тщательно перетирать. Большую пользу организму приносят приготовленные на воде каши.
Если прием пищи переносится организмом адекватно, меню больного можно разнообразить продуктами с большим содержанием белка.
Что есть через неделю
Через 7-10 дней после резекции желудка больному назначается щадящая диета. Разрешена рыбная и мясная продукция с высоким содержанием белка. Рекомендуется отдать предпочтение:
Количество легких углеводов нужно ограничить. Желательно снизить количество сахара, сдобы и кондитерских изделий.
Что исключить из рациона
После оперативного вмешательства больной обязан отказаться от жирной и жареной пищи. Нельзя есть консервы, копченную продукцию. Не рекомендуется употреблять маринады, соленья. Это касается не только магазинной, но и домашней продукции.
Запрещен прием алкоголя. Также следует воздержаться от сладких газированных напитков. Важно исключить употребление тугоплавких жиров. В первую очередь это касается баранины. Необходимо отказаться от продуктов, в составе которых имеются красители и пищевые добавки.
Напоследок
Адаптация организма к новым условиям занимает от полугода до 8 мес. По истечении этого времени вес постепенно нормализуется. Для облегчения этого периода, помимо диеты, больной должен уделять внимание физической активности. Желательно больше бегать, плавать, прогуливаться на свежем воздухе. Но перенапрягаться не рекомендуется.
После этого человек возвращается к нормальной жизни. Инвалидность обычно не назначается. Многие люди сохраняют работоспособность даже без части желудка.
Источник: http://otgastrita.ru/zheludok/rezekciya-zheludka-operaciya.html
Когда применяется и как проводится резекция желудка?
Под таким понятием как резекция желудка подразумевается удаление какой-либо части его тканей. Объем и количество тканей желудка, которые необходимо удалить, зависят от вида процесса, который поражает ткани, объема самих поражений, а также общего состояния самого организма больного. Чаще всего резецируется большая часть желудка, в связи с чем снижаются его пищеварительные свойства. Из-за этого все больные после подобного вмешательства соблюдают специальный образ жизни, который включает в себя разработанный рацион и режим питания.
Ввиду того, что данный вид вмешательства является достаточно тяжелым и приводит впоследствии к нарушению нормальной пищеварительной функции желудка, его проводят только при наличии специальных показаний. Показания к резекции желудка являются абсолютными и относительными. Под абсолютными причинами понимают такие, которые требуют немедленного проведения операции. Таковыми являются:
- Злокачественные поражения желудка;
- Доброкачественные образования больших размеров;
- Язвенные кровотечения, не поддающиеся гемостатической (кровоостанавливающей) терапии;
- Стеноз (сужение) привратника желудка (сфинктера, отделяющего желудок от 12-перстной кишки);
- Травматические повреждения желудка.
Относительные показания не требуют немедленного проведения резекции и рассматриваются в каждом отдельном случае:
- Ожирение;
- Хронические язвенные поражения;
- Полипы.
Классификация резекций желудка
Разновидности резекций желудка классифицируются по следующему принципу:
- По виду применяемой аппаратуры (открытая или лапароскопическая резекция желудка);
- По тактике проведения резекции (Бильрот 1, 2, операция Гоффмейстера — Финстера и т.д.);
- По объему удаляемой части желудка (экономные или щадящие: удаление от 1/3 до 1/2 всего объема ткани; обширные: 2/3 желудка; субтотальная резекция желудка: удаление 4/5 всего желудка; тотально-субтотальная: оставляет только 10% от всего объема ткани);
- По расположению удаляемой части: проксимальная резекция желудка или дистальная;
- С сохранением естественных соединений желудка (или без них): продольная резекция желудка, рукавная резекция желудка;
- По постоперационным осложнениям: демпинг-синдром, анастомозит, синдром приводящей петли, анемия, рак или язва культи желудка и т.д.
Подготовка к проведению операции
Прислушивайтесь к советам своего лечащего врача во время подготовки к операции
Для того чтобы проведение операции сопровождалось как можно менее травматичным воздействием на организм, а также для достижения нужного эффекта лечения после ее проведения необходимо проводить специальную предоперационную подготовку. В нее обычно входят два принципа: соблюдение больным особого режима дня и питания и проведение ряда диагностических мероприятий перед операцией.
Режим пациента перед оперативным пособием заключается в следующих пунктах:
- Необходимо снизить лишний вес, если таковой имеется у больного, так как проведение хирургического пособия у больных с большой массой тела может сопровождаться различными осложнениями;
- За день до проведения хирургического лечения запрещается какой-либо прием пищи, а также необходимо проведение очистительных клизм для того, чтобы опустошить желудочно-кишечный тракт;
- Больным категорически запрещено курить или же принимать алкогольные напитки перед проведением хирургического пособия;
- Останавливается прием больными препаратов отдельного ряда (например, аспирина и его производных, с целью избежать повышения риска кровотечения при вмешательстве).
Диагностические меры состоят из:
- Измерения веса, роста и прочих антропометрических показателей больного;
- Клинического исследования крови и мочи;
- Специального теста свертывающей системы крови;
- Фиброгастроскопии;
- Электрокардиографии;
- Консультирования терапевтом, лор-врачом, стоматологом, окулистом (сбор так называемого предоперационного заключения специалистов).
Остальные виды исследований назначаются в зависимости от каждой отдельно взятой клинической ситуации.
Разновидности операций по удалению части желудка
Главными принципами, по которым можно разделить все оперативные вмешательства по резекции желудка, являются применение различных хирургических методик и доступов. Сама операция может быть открытой (вскрытие брюшной стенки) или эндоскопической (с помощью специального аппарата через отверстия). В последнее время большее предпочтение отдается именно эндоскопической (лапароскопическая) разновидности, ввиду меньшей травматизации брюшной стенки. Кроме того, лапароскопическая резекция желудка позволяет сократить само время проведения вмешательства, что позволяет уменьшить поступление в организм больного токсичных продуктов наркоза.
Для удаления части желудка используются следующие виды вмешательств:- Бильрот 1 и 2;
- Операция Гоффмейстера;
- Продольная резекция желудка (или рукавная).
Главным отличием между пособиями по Бильрот 1 и 2 является формирование анастомозов, где в Бильрот 1 анастомоз формируется по типу: конец проксимальной части вшивается в конец дистальной, а в Бильрот 2 оба анастомоза (и проксимальный, и дистальный) ушиваются бок в бок. Принцип Гоффмейстера заключается в том, что конец культи желудка вшивается в боковое отверстие тонкой кишки.
Рукавная резекция желудка (также известная как продольная резекция желудка) применяется чаще всего не для резекции части желудка, а для ограничения поступления в него пищи. Этот метод используется при тяжелых стадиях ожирения, при неконтролируемом увеличении у больных массы тела, вследствие нарушения у них эндокринных и метаболических процессов. Продольная резекция желудка заключается в формировании длинного узкого «желудочного канала», который создают с помощью удаления большей части желудка, однако с сохранением всех проксимальных и дистальных сфинктеров и клапанов. В результате этого такой уменьшенный оперативным путем желудок не дает пациентам набирать лишний вес.
Осложнения после резекции желудка
Резекция желудка ввиду своей сложности и многоэтапности проведения не всегда приводит к чистому благоприятному исходу. В ряде случаев в постоперационном периоде могут развиваться различные виды осложнений. Чаще всего появляются следующие неблагоприятные последствия:
Анастомозит
Воспалительное поражение слизистой оболочки в регионе так называемого анастомоза (места соединения двух частей желудочно-кишечного тракта, например, 12 перстной кишки и оставшейся части желудка) и называется анастомозитом (с лат. — воспаление анастомоза).
Симптомы анастомозита заключаются в резком появлении диспепсических проявлений: частой рвотой с желчью, тяжестью в желудке после приема пищи, болями. Также наблюдается резкая потеря массы тела: больные могут потерять около 5-10 кг от своего общего веса за несколько месяцев или же перестать набирать вес в периоде реабилитации после вмешательства.
Кроме того, анастомозит может быть достаточно грозным постоперационным последствием, так как может привести к резкому сужению и нарушению проходимости желудочно-кишечного тракта и потребовать еще одного этапа хирургического лечения.Диагностика данного состояния заключается в проведении эндоскопического исследования, которое дает возможность оценить слизистую оболочку в районе анастомоза. Рентгенологическое исследование дает возможность оценить функцию анастомоза и степень ее нарушения.
Лечение анастомозита подразумевает назначение консервативной лекарственной терапии, основной целью которой является уменьшение воспалительного поражения. Однако при ухудшении состояния и неэффективности консервативного лечения возможно назначение хирургических методов терапии.
Демпинг-синдром после резекции желудка
Данное состояние характеризуется нарушением функции желудка эвакуировать пищу по желудочно-кишечному тракту. Происходит ускорение продвижения пищи по кишечнику, вследствие чего происходит повышенная активация нервной системы, и у больного появляется характерная клиническая картина. Клиника демпинг-синдрома характеризуется приступом своеобразного коллапса: после приема еды наступает головокружение, слабость, тахикардия, липкий пот, возможны даже потери сознания. При таком синдроме рекомендован дробный прием пищи маленькими порциями для исключения перераздражения нервной системы.
Синдром приводящей петли
Данное состояние появляется исключительно после резекции желудка и объясняется тем, что при варианте резекции по Бильроту происходит ущемление так называемой приводящей петли -дистальной части анастомоза (чаще всего это 12 перстная кишка). В результате этого из приводящей петли нарушается отток жидкости, пищи и желчи, что приводит к ее перерастяжению, что вызывает боль в эпигастральной области и рвоту, которая приносит облегчение. Данное состояние лечится только оперативно: с ревизией приводящей петли и ее усечением.
Диета после оперативного вмешательства
После операции важно следить за массой тела и сообщать своему доктору об изменениях
Питание после резекции желудка является такой же важной частью лечения, как и сама операция. Главный принцип данной диеты заключается в приеме перетертой, мягкой пищи, без каких-либо веществ, способных раздражать слизистую оболочку культи желудка и вызывать появление анастомозита. Также прием пищи назначается небольшими порциями и дробно (5-6 раз в сутки) с целью уменьшить заполнение 12 перстной кишки и препятствовать развитию синдрома приводящей петли или демпинг-синдрома.Категорически запрещено употреблять все алкогольные, с содержанием кофеина или газированные напитки, жирную, жареную, соленую или пряную еду. Рекомендуется прием пищи, приготовленной исключительно на пару. Очень похожей на такую диету является диета после удаления желудка, которая также выполняет функцию щажения поврежденной слизистой желудка. Питание при удалении желудка при раке также является похожим на диету при резекции желудка и язвенной болезни.
Совет: многие больные после операции задаются вопросом, как жить после удаления желудка, так как образ жизни и питания при таком состоянии является отличным от привычного. Невозможность принимать привычную пищу может привести больного к появлению депрессии. Поэтому в первые недели и месяцы после резекции необходимо проведение бесед с больным для оказания поддержки, обучения и контроля режима питания.
Резекция желудка является достаточно эффективным методом в лечении таких состояний, как рак, множественные язвенные поражения желудка, а также при борьбе с ожирением (рукавная резекция желудка). Данная операция обладает большой травматичностью, которая, правда, меньше, чем при многих других оперативных вмешательствах (например, резекция печени). Прогноз после проведения данного метода хирургической терапии все же является больше благоприятным, так как практически в 90% всех случаев вмешательство дает положительный эффект, а на долю осложнений приходится всего 10%.
Источник: http://vseoperacii.com/zhkt/zheludok/rezekciya-zheludka.html
Резекция желудка: проводится ли такая операция для похудения и насколько она эффективна?
В стремлении избавиться от лишних килограммов на что только не идут люди! Одной из самых кардинальных мер является бариатрия — хирургическое лечение ожирения. Единственное, что хорошо, — без назначения врача она недоступна, иначе бы каждый второй просил себе что-нибудь внутри урезать или ушить, лишь бы стать стройнее.
В рамках такой терапии для похудения нередко проводится резекция желудка, которая не позволяет человеку съедать слишком много из-за значительного уменьшения объёмов органа. Снижение размера порций — это сведение к минимуму потребляемых калорий, а значит — потеря веса. Но так ли всё хорошо на практике, как и в теории? Для начала стоит понять, что это такое и насколько эффективно данное оперативное вмешательство.
Сущность процедуры
Гастропилорэктомия, или дистальная гастрэктомия, или резекция желудка, — это операция, назначаемая для лечения различных заболеваний ЖКТ. Она представляет собой либо частичное удаление органа, либо полное его отсечение. При этом врачи гарантируют дальнейшее восстановление функциональности желудочно-кишечного тракта, удачно используя анастомоз.
Изначально всё это проводилось только в крайних случаях, когда остальные методы терапии оказывались бессильны и человеку грозил летальный исход. Но на сегодняшний день резекция является составной частью бариатрической хирургии и назначается при ожирении последней степени.
Как эта операция может способствовать похудению?
- Какая-то часть желудка (в зависимости от количества лишних килограммов — 1/2, 1/3 или 1/4) удаляется.
- Человек теперь не может съедать порции в прежнем объёме, невольно уменьшая их в соответствии с размером своего обновлённого органа.
- В связи с этим существенно снижается суточная калорийность потребляемой пищи.
- Кроме того, после операции придётся нормализовать рацион и питаться правильно.
- А это, в свою очередь, ведёт к неизменному снижению веса.
Как показывает практика, после резекции желудка возможна потеря до 50% веса от общей изначальной массы тела. Но, чтобы прийти к такому результату, нужно очень постараться. Если метод кажется вам лёгким, вы ошибаетесь. Придётся и в питании себя ограничить, и смириться с тем, что у вас теперь не все органы работают в прежнем режиме.
Показания и противопоказания
Так как операция относится к хирургии и является достаточно сложной, нужно знать медицинские показания к ней.
- злокачественная опухоль;
- хроническая язва с подозрением на малигнизацию;
- декомпенсированный стеноз привратника;
- гипертрофическая гастропатия;
- синдром Золлингера-Эллисона.
- доброкачественная опухоль (обычно — множественный полипоз);
- компенсированный / субкомпенсированный стеноз привратника;
- морбидное ожирение.
При ожирении резекция назначается только при определённых условиях:
- если ИМТ более 40 кг/м 2 ;
- если ИМТ чуть больше 35 кг/м 2 , но при этом ожирение спровоцировало развитие сопутствующих заболеваний и есть риск формирования новых патологий на фоне избыточного веса (обычно это сахарный диабет, бесплодие, гипертония, проблемы с суставами, варикоз, сердечная или лёгочная недостаточности, обструктивное апноэ, метаболический синдром и др.);
- если ИМТ > 35 кг/м 2 , но при этом другие методы лечения (диета, препараты, физиотерапия, ЛФК) оказываются неэффективными.
Бандажирование желудка, например, могут назначить, если так пожелает пациент и аргументирует свой выбор такой методики лечения ожирения. С резекцией так не получится — эту операцию может посоветовать исключительно врач, согласно результатам медицинского обследования.
Рукавная (продольная) резекция желудка
- асцит (брюшная водянка);
- беременность;
- гемофилия;
- заболевания сердечно-сосудистой системы (есть риск ухудшения состояния больного во время анестезии;
- кахексия (истощение организма);
- метастазы в печени, лёгких, яичниках;
- патологии ЖКТ: эзофагит, варикоз пищевода на фоне гипертензии, цирроз печени, язва желудочная и 12-ти перстной кишки, хронический панкреатит;
- приём стероидов, гормональных препаратов;
- психические нарушения;
- раковый перитонит;
- синдром «сладкоежки» — безудержное и бесконтрольное употребление тортов, конфет, шоколада, мороженого и других углеводов: в этом случае резекция не будет способствовать похудению, так как она требует ограничений в питании в постоперационный период;
- тяжёлое поражение почек;
- хронический алкоголизм.
Для того, чтобы выявить противопоказания перед операцией проводится полное медицинское обследование. И только по его итогам врач решает, проводить хирургическое вмешательство или продолжать искать другие способы лечения.
Плюсы и минусы
Как и у любой другой хирургической методики, у резекции желудка есть и преимущества, и недостатки. Их следует узнать заранее. Возможно, если какая-то чаша весов перетянет, решение будет отложено во избежание осложнений и разочарования в результатах.
- после операции не нужно постоянно следить за объёмом порций и считать суточные калории: оставшаяся часть желудка уже не растянется, поэтому он теперь всегда будет быстро наполняться и давать в мозг сигнал о насыщении;
- операция проводится один раз;
- не требует коррекции результатов или повторных вмешательств;
- в тело не вживляются инородные тела;
- при резекции желудка «страдает» только данный орган, а все остальные отделы ЖКТ продолжают функционировать без перебоев, что не нарушает привычный процесс переваривания пищи;
- применение лапароскопии обеспечивает минимальный участок повреждения (инструменты вводятся через маленькие отверстия, т. е. разрезы полости будут очень небольшими);
- заживление ран происходит быстро;
- курс реабилитации достаточно короткий;
- позволяет потерять 50%, а то и все 90% лишнего веса, причём похудение происходит в самые короткие сроки — таких результатов можно достичь всего за полгода.
Дистальная (частичная) резекция желудка
- частичное иссечение желудка приводит к тому, что продвижение твёрдой пищи отныне будет затрудняться и на первых порах это может вызвать дискомфорт и даже боли в области живота, но со временем они проходят;
- слишком много побочных эффектов: самый частый и неприятный — изжога, воспаления в брюшной полости, внутренние желудочные кровотечения, повреждение селезёнки;
- нежелательные последствия в виде кишечных расстройств могут сопровождать пациента на протяжении полугода, пока организм не привыкнет: метеоризм, диарея, запор;
- на месте швов и микронадрезов иногда образуется грыжа;
- процесс необратимый (в отличие от того же бандажирования, например);
- неправильно сделанный скрепочный шов способствует развитию и распространению внутри организма инфекционных и противовоспалительных процессов — это самые опасные осложнения, которые могут привести к перитониту и летальному исходу при отсутствии медицинской помощи;
- возможна кишечная непроходимость, так как иссечённый желудок обладает пониженной перистальтикой.
Читаешь все преимущества — и хочется немедленно записаться в очередь на операцию, чтобы избавиться от ненавистного жира. Но после изучения недостатков многим становится по-настоящему страшно использовать столь кардинальный метод.
Существуют разные виды резекции желудка. Какой из них выберет врач — нельзя сказать с точностью, потому что здесь учитывается множество специфических в медицинском плане нюансов. Самостоятельно в них разобраться сложно.
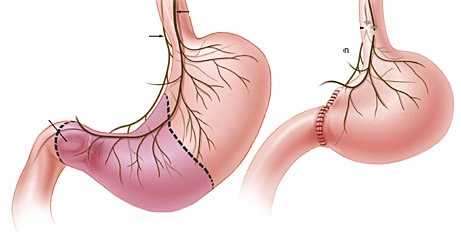
В зависимости от места ушивания и анастомоза:
- по Бильрот I — соединение культи желудка и 12-перстной кишки по типу «конец-в-конец»;
- по Бильрот II — наложение анастомоза между остатком желудка и тощей кишкой по типу «бок-в-бок»;
- по Гофмейстеру-Финстереру — модификация методики по Бильрот II: культя 12-типерстной кишки ушивается наглухо, анастомоз накладывается между оставшейся частью органа и тощей кишкой по типу «конец-в-бок»;
- по Ру — во избежание дуоденогастрального рефлюкса соединяют проксимальный отросток тощей кишки и 12-типерстную по типу «конец-в-бок»;
- по Бальфуру — резекция дополняется соустьем между кишечными петлями и применяется преимущественно при лечении опухолевых новообразований, но не для похудения.
Схемы резекции желудка: а) по Бильрот I; б) по Бильрот II; в) по Гофмейстеру-Финстереру
В зависимости от части удалённого желудка:
- продольная / рукавная резекция — наиболее щадящая операция, чаще всего назначаемая при ожирении, когда удаляется боковая часть желудка, при этом важные узлы органа не затрагиваются;
- дистальная — частичная резекция, когда иссекается какая-то часть;
- субтотальная является подвидом дистальной — это удаление почти всего органа, оставляется только верхняя его часть;
- антральная — ещё один подвид дистальной резекции, предполагает вырезание 1/3 части;
- тотальная — полное удаление органа, крайне редко применяется для похудения, только при самых запущенных формах ожирения;
- проксимальная не показана при похудении, так как предполагает удаление не только желудка, но и прилегающих участков ЖКТ;
- клиновидная – позволяет устранить маленький участок желудка — зачастую поражённый опухолью, поэтому при ожирении не назначается.
Так что в целях похудения чаще всего назначается продольная резекция, после чего желудок приобретает вид вытянутого рукава, в который много пищи не входит.
Ход операции
В последнее время, как правило, проводится лапароскопическая резекция, которая предполагает наименьшую травматичность, а значит — и минимальный риск осложнений. Хирург делает небольшие разрезы, в которые запускает специальную мини-камеру. Она выводит на экран монитора изображение состояния внутренних органов пациента. Это позволяет врачу сориентироваться и с максимальной точностью удалить нужный участок желудка.
Подготовка
Перед операцией проводятся подготовительные и диагностические процедуры, чтобы у врача была полная картина состояния здоровья пациента.
- крови (общий);
- на свёртываемость крови;
- на паратиреоидный гормон;
- на уровень кортизола (анализ мочи);
- на концентрацию липидов и жиров.
- как функционирует печень;
- в каком состоянии щитовидная железа.
- УЗИ желчных протоков и печени;
- рентген всего ЖКТ и грудной клетки;
- электрокардиограмма;
- гастроэндоскопия.
За неделю до проведения резекции врач попросит соблюдать диету, исключив из рациона всё мучное, сладкое, жирное и жареное. Накануне вечером и с утра того дня, когда будет назначена операция, ничего вообще нельзя есть.
Протокол
Ход операции предполагает следующие этапы (кратко):
- Общая анестезия.
- Мобилизация — рассечение (надрезы) брюшной полости, подготовка внутренних органов, перетяжка артерий, устранение сальника, закрывающего нужные участки.
- Отсечение части желудка.
- Формирование гастродуоденоанастомоза, т. е. соединение оставшейся части органа с тощей или 12-перстной кишкой, наложение швов.
- Обработка иссечённых и зашитых участков.
Длительность операции зависит от удаляемого объёма желудка. Если резекция субтотальная, то врач может уложиться в час. При ожирении ситуация осложняется большим количеством висцерального жира и крупным сальником, которые могут закрывать нужные органы (так называемое, ожирение внутренних органов). Поэтому она может продолжаться и все 4 часа. Здесь всё зависит от индивидуальных особенностей пациента.
Реабилитационный период
Послеоперационный период после резекции желудка составляет 1-2 месяца. Обычно люди возвращаются к своему привычному образу жизни уже на 4 неделе. Чтобы восстановление было быстрым и полноценным, необходимо соблюдать ряд рекомендаций:
- Вставать можно только на 2-3 день после операции.
- Для купирования послеоперационных болей назначаются соответствующие препараты (таблетки или инъекции).
- При отсутствии осложнений врач может выписать пациента по истечении 5-7 дней.
- Через 2 недели снимают швы. На это время не рекомендуется половая жизнь, запрещается вождение транспорта.
- Через месяц нужно начинать двигаться, чтобы снова не зарасти жиром, — даже получасовые пешие прогулки по вечерам ускорят процесс похудения.
- Спортом можно заниматься только спустя полгода, а силовыми нагрузками — и того дольше.
Помимо этого, в первый месяц ни в коем случае нельзя посещать общественные водоёмы, бассейны, сауны и бани. Загар на пляже и в солярии тоже будет противопоказан после резекции. От любых косметических и физиотерапевтических процедур в области живота придётся на время отказаться, чтобы реабилитация не затянулась.
Питание
Для постоперационного периода очень важна диета. Только правильное питание позволит восстановить работу ЖКТ после такого кардинального хирургического вмешательства.
Диета в первые дни после резекции
- каждые 3 часа — по 2 столовых ложки минеральной воды;
- слабо заваренный чай;
- несладкий фруктовый кисель.
- утром: паровой омлет / яйцо всмятку, 100 мл некрепкого чая;
- ланч в виде сока / киселя / минеральной воды, рисовая жидкая каша;
- на обед: слизистый рисовый суп / мясной крем-суп;
- полдник: отвар шиповника;
- на ужин: мясное / творожное суфле;
- перед сном: 100 мл несладкого фруктового киселя.
- утром: паровой омлет / мясное суфле / яйцо всмятку, чай с молоком;
- ланч в виде протёртой каши — рисовой или гречневой;
- на обед: протёртый рисовый суп, мясное пюре на пару;
- полдник: несладкое творожное суфле;
- на ужин: морковное пюре / мясные кнели на пару;
- перед сном: несладкий фруктовый кисель.
- утром: 2 яйца всмятку, протёртая рисовая или гречневая каша, некрепкий чай;
- ланч в виде творожного парового суфле без сахара;
- на обед: протёртый рисовый суп с добавлением картофеля, мясные котлеты на пару, картофельное пюре;
- полдник: рыбное суфле на пару;
- на ужин: кальцинированный творог, кисель;
- перед сном: сухарики из белого хлеба.
С одной стороны, этот период самый сложный, так как питание будет скудным, а состояние — не совсем хорошее. С другой, это время нахождения пациента в стационаре, а это значит, что контроль за его питанием будет осуществлять врач. При выписке он расскажет, что именно из продуктов и сколько можно кушать дома.
Придётся посидеть на так называемой «протёртой» диете.
- овощные супы с крупами;
- отварные или паровые нежирные сорта мяса, птицы и рыбы в виде котлет, фрикаделек, кнелей, пюре, суфле;
- протёртые овощи: картофель, морковь, свёкла, цветная капуста, тыква, кабачки;
- молочные каши;
- вермишель, макароны, домашняя лапша;
- яйца всмятку, омлет на пару;
- молоко, сметана, сливки, творог;
- протёртые варёные фрукты и ягоды;
- молочные, фруктовые соусы;
- сыр;
- ограниченное количество мёда, джема, варенья, пастилы, зефира;
- некрепкие чай и кофе с молоком;
- соки;
- отвар шиповника;
- масло любое;
- пшеничный подсушенный хлеб, сухари, несдобное печенье;
- травы в виде настоев и отваров: зверобой, алоэ, лопух, иван-чай, подорожник.
- грибные, мясные, рыбные бульоны;
- жирное мясо и рыба;
- жареное;
- солёное;
- копчёное;
- острые закуски;
- маринады;
- пироги;
- сдобное тесто;
- сырые овощи и фрукты;
- редис, брюква в любом виде.
При отсутствии осложнений врач порекомендует перейти на непротёртый вариант лечебной диеты № 1 или стол №5. Спустя полгода при таких же условиях можно будет питаться, согласно столу №15.
Но в любом случае нужно иметь в виду, что после операции к газировке и фастфудам возврата не будет до конца жизни.
В редких случаях из-за такого своеобразного рациона могут наблюдаться авитаминоз и анемия, при их выявлении тут же прописываются необходимые витаминные и железосодержащие препараты.
Резекция желудка изначально проводится для лечения серьёзных, зачастую смертельно опасных заболеваний. Назначение данной операции для похудения не всегда оправдывает себя, с учётом всех минусов. Поэтому, прежде чем решаться на такой кардинальный и даже отчаянный шаг, следует сначала перепробовать остальные методы борьбы с лишним весом, а затем взвесить все за и против. Если другого выхода нет, и врач сам рекомендует гастрэктомию — только тогда стоит воспользоваться достижениями современной медицины и лечь на операцию.
Источник: http://hudeyko.ru/rezekciya-zheludka.html
Техника резекции желудка
В настоящее время консервативная терапия добилась больших успехов, что особенно показательно при лечении заболеваний желудочно-кишечного тракта. Однако не всегда лечение возможно начать вовремя, многие болезни имеют латентный период и остаются незамеченными долгие годы, спустя которые уже невозможно спасти орган, а дальнейшее промедление грозит еще более серьезными проблемами. В некоторых случаях резекция – это единственный (хотя и довольно травматичный) способ сохранить жизнь пациенту или существенно увеличить его шансы на нормальный уровень жизни.
Что собой представляет данная процедура
Резекция желудка – это оперативный метод лечения многих заболеваний желудка, при котором происходит удаление части данного органа и последующее восстановление целостности желудочно-кишечного тракта с формированием анастомоза. В случае полного удаления желудка без оставления культи желудка операция называется тотальной гастрэктомией.
Сейчас резекция желудка – распространенная и достаточно эффективная операция, дающая широкий спектр возможностей для ее выполнения, а, значит, для индивидуального подхода к пациенту и его заболеванию. Трудно поверить, но первая подобная операция состоялась в 1881 году под руководством Теодора Бильрота, имя которого носит один из подвидов резекций, использующихся до настоящего времени.
Резекция с сохранением привраника
Резекция желудка обычно проходит под эндотрахеальным ингаляционным наркозом. Во время операции хирург удаляет строго конкретный участок желудка, намеченный им ранее, при этом по показаниям могут проводить как более щадящую резекцию (удаление небольшого участка, чаще всего – средней трети), так и субтотальную (при которой удаляется практически весь желудок, и двенадцатиперстная кишка соединяется с пищеводом).
Многообразие способов резекции может создать ошибочное впечатление благополучия в этой отрасли хирургии, однако только несовершенство методов может стимулировать создание новых модификаций операции. В организме человека все устроено гармонично, и удаление любой части органа — не физиологично и ведет за собой соответствующие последствия. Только жизненная необходимость может являться серьезным основанием для проведения резекции желудка.
Показания для проведения процедуры
Избыточный вес и ожирение – современные пандемии, которые с трудом поддаются лечению, и порой требуют хирургического вмешательства. Общепризнанным основанием резекции с целью снижения веса является индекс массы тела равный 40 кг/м 2 и выше (при отсутствии сопутствующих заболеваний) и 35 кг/м 2 и выше (например, при сахарном диабете или другой тяжелой патологии). Повышенная масса тела способствует быстрой утомляемости и повышенному артериальному давлению, что в позднем возрасте особенно опасно. На фоне снижения веса происходит уменьшение сопутствующих симптомов (артериальная гипертензия, сахарный диабет 2 типа и проч.), что существенно продлевает жизнь таким пациентам.
Данная отрасль медицины называется бариатрической (метаболической) и существует с 1966 года. Эффективность резекции, направленной на снижение веса, напрямую зависит от размеров удаленного участка желудка. Уменьшая объем органа, хирург добивается меньшей его вместимости и скорого наступления чувства насыщения. Потребляя меньше пищи, пациент теряет вес.
До и после проведения процедуры
Несмотря на множество пластических операций, проводимых с целью устранить стеноз какого-либо отдела (например, привратника) по-прежнему прибегают к дополнительной резекции участка. К резекции также обращаются и при органических поражениях, например при пептической язве (язвенной болезни, непосредственно вызванной пищеварительным процессом в желудке). Кроме того, безусловным показанием к оперативному вмешательству будет пенетрация (переход язвенного процесса) на другие рядом лежащие органы и прободение с кровотечением. Операцию проводят также в случаях длительно незаживающих язв у пожилых людей.
Так как язва не имеет правильной геометрической формы, удалять приходится участок, значительно превышающий размер поражения. Несмотря на множество методик, направленных на сохранение нормального переваривания пищи, резекции иногда осложняются рубцеванием и стенозированием просвета. В данном случае хирург должен полностью удалить язвенный дефект и сшить его в максимально физиологическом положении. Пептическая язва помимо оперативного лечения требует длительной последующей терапии из-за склонности к рецидивам.
Резекция – является единственным действительно эффективным методом лечения рака желудка на ранних стадиях. Рак (или карцинома) может быть найден в любом отделе желудка, что является основополагающим фактором для выбора резекции. Если поражение расположено в антральном отделе, предпочтение отдают дистальной резекции. Если в кардиальном (или субкардиальном), то делают выбор в пользу проксимальной.
Желудок имеет разветвленную сеть лимфатических сосудов, что обеспечивает быстрое распространение раковых метастазов внутри стенки, в брюшину и лимфатические узлы. Именно поэтому при раке чаще всего производят субтотальную резекцию, всегда отдавая предпочтение более радикальному способу.
Субтотальная резекция при онкологии
Классификация методов проведения вмешательства
В зависимости от локализации оперируемой части желудка можно выделить проксимальную (кардиальный или субкардиальный отдел) и дистальную (антрум) резекции. С развитием эндоскопии все чаще стараются прибегать именно к лапароскопической операции, обходя стороной широкие разрезы.
Имеет значение и объем выполняемого вмешательства, существует:
- экономная резекция трети или половины желудка;
- обширная резекция 2/3 желудка;
- субтотальная резекция желудка с сохранением 1/5 части органа.
Теодор Бильрот – основоположник операций на желудке, изобретенный способ резекции известен и используется до сих пор в двух его вариантах. Бильрот-1 менее радикальная операция, при которой анастомоз формируется «конец в конец». Бильрот-2 обеспечивает удобное сшивание культи желудка без натяжения швов и сужения отверстия при больших возможностях для удаления. Статистика подтверждает тот факт, что Бильрот-1 опаснее, чем Бильрот-2. Так как разницы в послеоперационном периоде нет, и при раке нужно учитывать раннее метастазирование, предпочтение отдают именно Бильрот-2.
Бильрот-2 подвергался многочисленным модификациям. Например, при модификации по Бальфуру накладывают анастомоз между желудком и кишечником на тощей кишке, дополнительно образуя межкишечное соустье (способом по Брауну). Способ Гофмейстер-Финстерера применяется чаще, так как формируется своего рода искусственный клапан, заменяющий удаленный ранее антральный клапан. Пища при этом не забрасывается в кишечник слишком быстро, и не возникает демпинг-синдрома.
Другие модификации операции
Продольная резекция желудка насчитывает не длинную историю, первая такая операция была проведена в 2000 году. Целью резекции в отличие от прочих видов является не органическое поражение желудка, а улучшение качества жизни. Как часть бариатрической медицины, продольная резекция желудка эффективно помогает снижать вес.
Операция проводится под общим наркозом и длится несколько часов (обычно 2-3 часа). Хирург удаляет большую часть желудка по боковой его стороне, обеспечивая сохранность клапанов и зон продукции соляной кислоты, пепсина, и зоны всасывания витамина В12. Удаляя боковую стенку желудка, хирург также воздействует на чувство голода и насыщения, так как в боковой стенке расположена зона продукции гормона грелина, отвечающего за чувство голода.
Последствия резекции желудка
Как уже говорилось ранее, удаление части желудка – это не физиологическая ситуация, которая, хотя носит лечебный характер, имеет и сопутствующие осложнения. Сила и выраженность зависит от объема проведенного вмешательства и объема удаленной ткани: чем больший участок был резецирован, тем скорее пациент столкнется с нарушением в ЖКТ. Проявляются такие осложнения далеко не у всех, однако частота подобных случаев позволила выделить целую отдельную группу постгастрорезекционных синдромов.
Демпинг-синдром
Наиболее специфическим осложнением резекции желудка является демпинг-синдром (синдром провала). Больные отмечают после приема пищи характерные симптомы:
- сердцебиения, головокружения;
- диспептические расстройства (тошнота, рвота);
- слабость и невротические признаки (тик и проч.).
В связи с тем, что желудок уменьшен, форма его немного изменяется, и это приводит к стремительному прохождению пищи через желудок в кишечник. Осмотические характеристики такой пищи фактически не прошедшей этап пищеварения в желудке, отличаются от привычных кишечнику, что приводит к неадекватному всасыванию жидкости и гиповолемии в исходе.
Есть три стадии тяжести демпинг-синдрома, определяемых влиянием состояния на системы органов.
- При легкой степени отмечаются лишь редкие приступы, сопровождаемые диспепсией.
- При средней степени повышается артериальное давление, тахикардия, диспептические явления.
- Третья степень характеризуется регулярными приступами с потерей сознания, тяжелыми нарушениями обмена веществ, кахексия.
Лечение в нетяжелых случаях можно проводить консервативно, нормализовав режим питания (есть маленькими порциями и часто, диетотерапия), третья степень подлежит оперативному лечению.
Анастомазит
Анастомозит – воспаление в месте анастомоза, сформированного соединения разрезанных участков желудочно-кишечной трубки. Нередко такое воспаление сопровождается патологическим сужением желудка и затруднением пассажа пищевого комка далее по кишечнику, из-за чего возникает растягивание желудочной стенки, болевой симптом, тошнота и рвота. При отсутствии должного лечения анастомозит приводит к деформации желудка и необходимости повторной операции.
При формировании гастроэнтероанастомозов на длинной петле пищевой комок проходит преимущественно через пилорическую часть желудка, и пищевой комок, сдавливая отводящую кишку, обеспечивает затрудненный пассаж в ней. Формируется своеобразный порочный круг, дающий симптомы тошноты, рвоты, истощения. Состояние диагностируется путем рентгенологического исследования и впоследствии требует хирургического вмешательства (удаление анастомоза и части желудка, наложение дополнительного анастомоза).
Диета и питание после операции
Первое время после операции пациенту внутривенно вводят растворы для парентерального питания, содержащие аминокислоты, углеводы и в незначительном количестве жиры. Спустя два дня после резекции пациент может пить жидкости (отвары, чай, компот) небольшими порциями и часто. Детские питательные смеси начинают вводить через зонд. Постепенно рацион расширяется, и спустя две недели пациент может самостоятельно придерживаться щадящей диеты, целью которой будет предотвращение воспалительных процессов и осложнений (например, демпинг-синдрома).
В поздний послеоперационный период лучше отдавать предпочтение пюре и супам на основе овощей или круп (но без капусты или пшена). Способ изготовления других блюд может быть как на пару, в духовом шкафу или варкой, избегать следует жареных блюд. Воздерживаться от употребления хлебобулочных изделий нужно в течение первого месяца, а после – контролировать потребление в разумных пределах. Растительную пищу, содержащую грубую волокнистую структуру, лучше тоже ограничивать. Мясо можно только нежирных сортов, отдавать предпочтение птице (индейка, курица). Употребляемая рыба также не должна содержать в больших количествах жиры (лещ, хек, треска, судак). Молочные продукты, молоко и яйца можно есть в ограниченном количестве и не ранее, чем спустя 2 месяца после операции.
После удаления части желудка пациенту придется питаться маленькими порциями и достаточно часто (до 5 раз в день). Маленькие порции не будут доставлять дискомфорта, так как чувство голода не формируется, если желудок заполнен. Не следует пытаться увеличивать разовые порции, это может привести к растягиванию желудочной стенки и формированию чрезмерно большого желудка, что нежелательно для пациентов с имеющимся ожирением, явившимся причиной для обращения к врачу.
Именно поэтому при формировании рациона обращают внимание на первичную причину обращения к врачу.
Если пациент долгое время страдал от пептической язвы, то диета после резекции желудка в послеоперационном периоде должна ограничивать употребление кислых продуктов, включать прием минеральной воды и антацидных и антибактериальных (направленных на Helicobacter Pylori) препаратов.
Средние цены на резекцию и отзывы пациентов
В среднем цены на продольную резекцию желудка колеблются от 150 до 200 тысяч рублей в зависимости от выбора доступа, способа проведения операции и анестезии.
Отзывы
Люди думают, что ожирение можно «заработать» только наедая булочки перед сном. На самом деле, все гораздо сложнее: нарушение обмена веществ дает постоянный набор веса, который не сбивается никакими диетами и голоданием. К таким людям отношусь и я сама. Операцию сделали три месяца назад, лапороскопически, то есть, большого разреза на животе нет, только три маленьких дырочки, которые сейчас уже и незаметны. Поначалу было сложно (есть вообще нельзя было, потом только жидкое), сейчас понимаю, что это того стоило, вес постепенно уходит, а мое самочувствие улучшается с каждым днем.
Ни дня не пожалела, что сделала. Небольшие затруднения первых месяцев не значат ничего, когда из 54 размера одежды ты возвращаешься в 44, когда не болят ноги, сахар приходит в норму. Прошла и аритмия, и гипертония, а это самое важное для меня (потому-то я и пошла на операцию). Поэтому продольная резекция желудка – лучший способ улучшить здоровье и продлить жизнь для людей с ожирением, диабетиков и пожилых людей. Таких результатов никаким правильным питанием или диетами не добиться (а я перепробовала, мне кажется, уже всё).
- Вы устали от болей в животе, тошноты и рвоты…
- И эта постоянная изжога…
- Не говоря уже о расстройствах стула, чередующихся запорами…
- О хорошем настроении от всего этого и вспоминать тошно…
Поэтому если вас мучает язва или гастрит рекомендуем вам прочитать блог Сергея Коротова, главы Института заболеваний ЖКТ.
Источник: http://zheludok24.ru/lechenie/texnika-rezekcii-zheludka/
Что такое резекция желудка и как проводится операция
Резекция желудка – хоть и радикальная технология лечения, но в то же время результативное мероприятие, когда терапевтическое влияние не приносит никаких плодов. Сегодня подобные хирургические операции проводятся быстро и продуктивно, а болезни, считающиеся смертельными, устраняются.
Конечно, иногда пациенты страдают от некоторых послеоперационных осложнений, однако, при соответствующих реабилитационных мероприятиях они, как правило, минимизируются.
Что такое резекция желудка
Резекция – операция по иссечению части органа, охваченного прогрессирующей патологией с последующим синтезированием различных участков пищеварительной трубки (создание анастомоза) для восстановления нормального пассажа еды. Это вмешательство является крайней мерой, поскольку признано тяжёлым и травматичным.
Для некоторых больных операция оказывается единственным шансом для сохранения жизни, когда прогрессивная терапия не приносит положительного итога. При полном удалении органа, когда хирург не оставляет культи, вмешательство принято называть тотальной гастрэктомией.
Сегодня резекция желудка по Ру (позади ободочный анастомоз и у-образный гастроэнтероанастомоз) является общераспространённой и эффективной операцией. Она приносит широкий диапазон возможностей по её проведению, и соответственно с индивидуальным отношением к каждому пациенту и диагнозу. Как правило, это вмешательство проводится с использованием эндотрахеального ингаляционного наркоза.
Вариативность технологий резекции создаёт у обывателя ошибочное мнение благополучного исхода в этой хирургической отрасли, однако, новейшие модификации операции – это усовершенствование методик. Дело в том, что в организме человека всё гармонично отлажено. Никакое удаление не приветствуется нашей физиологией, а значит, чревато соответствующими результатами. Только острая необходимость считается поводом для иссечения желудка.
Показания к операции
Специфика резекции зависит, в каком отделе присутствует аномалия, гистологический диагноз, и от масштабов поражённого участка. Абсолютными показаниями к проведению операции принято считать следующие заболевания:
- Онкология. В этом случае резекция – единственный действенный способ. Раковая опухоль локализуется в любой части желудка. Если поражён антральный отдел, то назначается дистальное иссечение, а когда кардиальный (или субкардиальный), то проксимальное. Желудок человека оснащён разветвлённой сеточкой лимфатических сосудов. Это способствует стремительному распространению метастазов рака внутри стенки, в область брюшины и лимфоузлы. Потому при онкологии предпочтение отдаётся радикальному методу и проводится в основном субтотальная резекция.
- Наличие хронических язв. Органические поражения, как, например, пептические язвы (когда болезнь инициирована пищеварительным отклонением), являются показанием к проведению резекции. Дело в том, что язвенный процесс поражает близкорасположенные органы, а это может привести к прободению с кровотечением. Оперативное вмешательство показано также при длительно незаживающих процессах у пожилых пациентов.
- Диагностика декомпенсированного стеноза привратника. Несмотря на то что в медицине проводится много пластических операций, устраняющих эту проблему, дополнительная резекция тоже назначается.
Относительные показания к проведению вмешательства:
- Наличие затяжных язв желудка, когда прогрессивная терапия в течение 2–3 месяцев не приносит результатов.
- Доброкачественные образования (множественный полипоз).
- Присутствие компенсированного или субкомпенсированного стеноза привратника.
- Тяжкая стадия ожирения.
Противопоказания
Доктор отказывается от проведения операции, если состояние больного оценивается как тяжёлое. И также противопоказаниями резекции принято считать следующие проявления:
- Угнетающая стадия сахарного диабета.
- Почечная и печёночная недостаточность.
- Туберкулёз (открытая форма).
- Асцит.
- Многочисленные удалённые метастазы.
Подготовка
Оперативное вмешательство хирург осуществляет в рамках предварительно составленного плана. Ему предшествуют специальные мероприятия по скрупулёзному всестороннему исследованию пациента. В числе диагностических процедур, проводимых на подготовительном этапе, непременно назначаются:
- Анализ мочи и крови, включая исследование на свёртываемость.
- Установление группы крови.
- Выявление паратиреоидного гормона.
- Определение сосредоточения липидов и жиров.
- Ревизия функциональности печени, щитовидной железы, лёгких.
- Рентгеноконтрастная диагностика.
- Ультразвуковое обследование внутренних органов.
- Эзофагогастродуоденоскопия с биопсией.
- Рентгенография грудной клетки, двенадцатипёрстной кишки, пищевода.
- Электрокардиограмма.
- Консультация терапевта.
Тщательно проанализировав данные проведённых исследований, доктор устанавливает, как пациент готов к вмешательству. Перед операцией заболевшему ставят очищающую клизму и посредством зонда делают промывание.
Читайте также: Боли в желудке причины и лечениеУдаление части желудка или всего органа назначается в экстренном порядке при диагностике обильного кровотечения или же прободения язвы.
Виды резекции
Тип иссечения в каждом определённом случае зависит от рекомендаций врача и расположения патологии. В зависимости от того, в каком масштабе запланировано иссечение желудка, пациентам назначаются следующие виды резекции:
- Экономная, когда удаляется от 1/3 до половины органа.
- Обширная (типичная) – иссекается 2/3.
- Субтотальная – устраняется 4/5 части.
- Тотальная – убирается 90% и более.
По объёму вырезаемой доли вариативность методов представляет следующие виды резекции:
- Дистальные – устранение конечного узла органа.
- Проксимальные – иссечение входной (кардинальной) доли.
- Срединная – подразумевает удаление тела желудка, но при этом остаются его входной и выходной отдел.
- Частичная – иссекается лишь поражённая область.
По типу анастомоза различается два способа иссечения – Бильрот 1 и Бильрот 2, а также их вариации, такие, как, к примеру, метод Гофмейстера-Финстерера. В первом варианте после удаления выходной доли культя желудка ушивается посредством прямого совмещения. Во втором случае соединяется культя органа с двенадцатипёрстной кишкой.
Удаление язвы желудка
Чтобы избежать возможных рецидивов хирурги стараются иссечь от 2/3 – ¾ части органа, включая антральный и пилорический отделы. Однако резекция в таком варианте чаще проводилась только до недавнего времени. Сегодня в медицине практикуется органосохраняющее вмешательство, как, например, ваготомия (удаление блуждающего нерва). Этот тип рекомендован для пациентов, страдающих от повышенной кислотности.
Резекция при онкологии
При раковом образовании назначается объёмное иссечение (субтотальное или тотальное). Операция подразумевает удаление отдела большого или маленького сальника. Вмешательство позволит предупредить рецидив заболевания. Кроме того, хирург непременно удалит все лимфатические узлы, прилегающие к желудку, поскольку в них могут оставаться злокачественные клетки, которые способны метастазировать в область других органов.
Продольная резекция
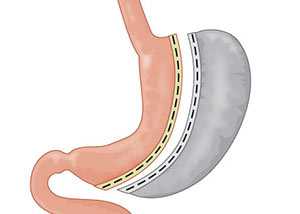
Тип хирургического вторжения по иссечению бокового отдела желудка, уменьшая, таким способом, его объём. Эта операция считается относительно новой методикой. Впервые продольная резекция проводилась в США примерно 15 лет назад. Сегодня она пользуется как вариант быстрого похудения.
Лапароскопическая резекция
Такая операция называется хирургией минимального вмешательства, когда в процессе работы делаются небольшие разрезы. Хирург пользуется специальным приспособлением, называемым лапароскопом. Посредством нескольких проколов в область брюшины внедряются инструменты, необходимые для выполнения самой операции. Опытный врач при поддержке лапароскопии способен иссечь определённый отдел желудка или весь орган посредством незначительного разреза, длина которого составляет максимум 3 см.
Лапароскопическая резекция отличается минимально проявленным болевым синдромом, облегчённым реабилитационным периодом, минимумом осложнений, и, естественно, косметическим эффектом. Хотя вмешательство требует использования инновационного сшивающего инструментария, профессионализма хирурга с хорошими лапароскопическими навыками. Как правило, эта резекция назначается в случае осложнённой язвы, когда применяемая терапия бессильна. А вот при онкологии такой тип вторжения не рекомендуется.
Как проходит операция
Процесс оперативного вмешательства подразумевает поэтапный алгоритм действий:
- Обследование брюшной полости на предмет операбельности.
- Мобилизация органа, когда желудку придаётся подвижность посредством удаления связок.
- Непосредственно резекция проблемного отдела.
- Создание анастомоза – синтезирование культи желудка с кишечником.
По окончании всех этапов медики зашивают, и дренируют операционную рану.
Реабилитация после резекции
Успешно проведённое вмешательство в основном не вызывает побочных эффектов. Уже спустя семь дней пациенту разрешено присаживаться, а по истечении 10 суток – вставать. В послеоперационный период надо носить специальный эластичный бандаж и исключить все тяжёлые нагрузки. И также пациенту рекомендуется санаторное лечение, в процессе которого проводятся нужные терапевтические процедуры, что способствует эффективному восстановлению здоровья и нормального функционирования организма.
Читайте также: Ночные боли в желудке: причины и лечениеВозможные осложнения
Оперативное вмешательство по удалению части желудка, несмотря на лечебный характер, не является физиологической обстановкой, а значит, отличается определёнными осложнениями. Их масса и проявление зависят от того, каков масштаб проведённого вмешательства, а также от количества удалённой ткани. Чем больше объём иссечённой доли, тем скорее больной ощутит сбои в работе ЖКТ, характерные для реабилитационного периода после операции резекция желудка.
Однако, осложнения возникают не у всех пациентов, поэтому была выделена отдельная подгруппа постгастрорезекционных проявлений. Таким образом, список возможных осложнений составляют следующие состояния:
- Кровотечения.
- Образование тромбоза.
- Анемия.
- Деформирование близлежащих сосудов.
- Сохранность отдельных очагов онкологии.
- Нехватка питательных элементов.
- Невозможность приёма нужного объёма еды.
Демпинг-синдром
Это наиболее специфичное осложнение в периоде, когда пациент восстанавливается после операции. Для него характерна следующая симптоматика:
- Учащённое сердцебиение, головокружение.
- Возникновение диспептических расстройств, таких, как отрыжка, тошнота и даже рвота.
- Появление утомляемости и невротических симптомов.
Вследствие операции форма желудка меняется: он становится меньше в размерах, и это способствует тому, что пища, не успев перевариться, начинает живо продвигаться в кишечник. Это станет фактором неудовлетворительного всасывания жидкости, и в результате – гиповолемии.
Отмечается три степени тяжести демпинг-синдрома:
- Лёгкая, с нечастыми пароксизмами, сопровождаемыми диспепсией.
- Средняя, когда пациент страдает от повышенного АД, тахикардии и диспептических проявлений.
- Тяжёлая, с регулярными частыми приступами, которые сопровождаются потерей сознания, кахексией, а также патологическими нарушениями в обменной системе.
Первые два варианта подразумевают консервативное лечение с нормализацией режима питания, а в случае третьей степени больному, как правило, рекомендовано оперативное вмешательство.
Анастомазит
Воспалительный процесс в области анастомоза, называется анастомазитом. Часто эта неприятность сопровождается сужением желудка и сложным пассажем пищи по кишечнику. В результате желудочная стенка растягивается, а пациент мучается от боли, тошноты и рвоты. Игнорирование специального лечения приведёт к видоизменению органа и необходимости вторичного оперативного вторжения.
Диета
Первые несколько суток после вмешательства пациент питается внутривенно и парентерально посредством введённых зондов. Главное, что требуется при восстановлении – продолжительная специальная диета, состоящая из минеральных солей, белков, углеводов, витаминов и иных нужных для существования компонентов. Вся пища приготавливается только на пару и съедается тёплой маленькими порциями. Как дополнительные продукты, способствующие действенному заживлению внутренних швов можно употреблять молоко, оливковое и облепиховое масло.
В процессе восстановления надо отказаться от ряда продуктов:
- соль;
- алкоголь;
- газ. напитки;
- сладкая сдоба;
- копчёности;
- жареная пища;
- сальные бульоны;
- консервация;
- маринады;
- соления.
Правильная восстановительная диета – это дробные приёмы еды (порядка 6 раз). Продукты включают максимум белка и минимум жира. При этом все озвученные правила должны стать нормой для больного, перенёсшего операцию по иссечению, а не только в восстановительный период.
Отзывы пациентов
Люди после резекции говорят о ней, как о положительной процедуре. И больше таких отзывов от тех, кому это вмешательство решило проблему лишнего веса. Конечно, не обходится и без возможных осложнений, но они свойственны любому виду оперативного лечения и последствия устраняются в плановом порядке.
Заключение врача
Адаптационный период после вмешательства составляет 6–8 месяцев. По истечении этого времени состояние больного приходит в норму и человек чувствует себя удовлетворительно. Чтобы облегчить этот промежуток, кроме специальной диеты, больной не должен пренебрегать физической активностью.
Рекомендуются занятия подвижными видами спорта: больше бегать, ходить в бассейн, гулять на свежем воздухе, конечно, без фанатизма. Так человек сможет легко вернуться к нормальному существованию. Инвалидность в этом случае не назначается, поскольку большинство пациентов сохраняет работоспособность даже с иссечённым желудком.
(1 оценок, среднее: 5,00 из 5) Загрузка... Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе