Расшифровка узи коленного сустава
Узи коленного сустава нормальные показатели
 Два года назад мой брат повредил ногу при беге, образовалась небольшая шишка ниже колена на диаметром около 1,5 см., ее удалили. Позже начала скапливаться жидкость в колене, ее откачали и на некоторое время состояние стабилизировалось. Потом жидкость начала скапливаться снова и вот сейчас ее приходится периодически откачивать. Брату 18 лет, он практически не может ходить, спорт просто отменили, при любом изменении погоды воспаляются все суставы, поднимается температура 37,5, появляются пузыри с жидкостью возле колена, наблюдается общее недомогание. Сдали анализы: в моче повышен уровень лейкоцитов, в крови немного завышен СОЕ, остальное в норме. Что делать? Такое ощущение, что в одном месте собрались все виды болезней суставов. Местные врачи кроме диагноза «синовит» ничего не рассматривают, только вот их лечение вообще не помогает. Помогите, пожалуйста, определить что это за болезнь.
Два года назад мой брат повредил ногу при беге, образовалась небольшая шишка ниже колена на диаметром около 1,5 см., ее удалили. Позже начала скапливаться жидкость в колене, ее откачали и на некоторое время состояние стабилизировалось. Потом жидкость начала скапливаться снова и вот сейчас ее приходится периодически откачивать. Брату 18 лет, он практически не может ходить, спорт просто отменили, при любом изменении погоды воспаляются все суставы, поднимается температура 37,5, появляются пузыри с жидкостью возле колена, наблюдается общее недомогание. Сдали анализы: в моче повышен уровень лейкоцитов, в крови немного завышен СОЕ, остальное в норме. Что делать? Такое ощущение, что в одном месте собрались все виды болезней суставов. Местные врачи кроме диагноза «синовит» ничего не рассматривают, только вот их лечение вообще не помогает. Помогите, пожалуйста, определить что это за болезнь.
Скорее всего, заболевание вашего брата имеет системный характер. Для правильной постановки диагноза нужны дополнительные исследования и консультация квалифицированного ревматолога.
Существует много ревматологических системных патологий, при которых повышается температура до 37,5, воспаляются все суставы, и появляется жидкость в крупных суставах. Одной из возможных патологий – это реактивный артрит, в частности синдром Рейтера.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Для него характерны такие признаки:
- юношеский возраст;
- наличие возрастания количества лейкоцитов в моче;
- ускорение СОЕ;
- асимметричность поражения суставов;
- поражаются в основном крупные суставы ног;
- перенесенная инфекция в прошлом;
- сопутствующие заболевания (конъюнктивит, уретрит).
Но с полной уверенностью утверждать, что описанный вами недуг именно реактивный артрит нельзя. Чтобы узнать какое именно заболевание у вашего брата нужно провести дифференциальную диагностику, которая должна основываться на полном обследовании.
Вашему брату после консультации с доктором необходимо будет пройти такие исследования:
- общий анализ крови, мочи – нужно повторить, сделать эти анализы во время обострения и в период относительного затишья;
- биохимический анализ крови – не только почечные и печеночные показатели, но и обязательно белковые фракции;
- ревматоидный фактор, а так же другие острофазовые показатели;
- анализ синовиальной жидкости;
- антинуклеарные антитела (АНА);
- диагностическая пункция суставов и биопсия с последующим исследованием биоптата;
- рентгенография пораженных суставов;
- ультразвуковое исследование суставов;
- эхокардиография (УЗИ сердца);
- компьютерная или магнитно-резонансная томография;
- артроскопия колена.
В вашей ситуации, когда точный диагноз не поставлен, дорога каждая минута, поэтому лучше всего обратится в современную передовую ревматологическую клинику. На постсоветском пространстве таковыми являются институт ревматологии РАМН в Москве, международная медицинская клиника «Он клиник» в Москве, «Клиника современной ревматологии» в Киеве.
Доктор внимательно выслушает жалобы, ознакомится с результатами исследований и другой медицинской документацией, расспросит о предыстории болезни и пройденном лечении. Все это поможет поставить правильный диагноз, порекомендовать адекватное лечение и реабилитационные мероприятия.
Полезные статьи:
У родителей появляется множество вопросов, когда назначают УЗИ тазобедренных суставов новорожденных с целью выявления патологий этой области на самых ранних стадиях. Этот метод проведения обследования не имеет никаких противопоказаний и не оказывает никакого негативного воздействия на ребенка. Единственное значительное неудобство заключается в том, что малышу нужно оставаться неподвижным в течение определенного времени. Ультразвуковая диагностика назначается практически всем новорожденным малышам в возрасте от одного месяца, потому как лишь таким образом можно очень быстро и наиболее правильно определить наличие имеющейся патологии.

УЗИ и его влияние на ребенка
УЗИ тазобедренного сустава у малышей до полугода проводится по медицинским показаниям. Это наиболее точный и самый безопасный способ проведения обследования, который помогает выявить:
- дисплазию;
- врожденные разнообразные отклонения;
- подвывихи;
- вывихи и т.д.
Проведение такой диагностики помогает избежать огромного количества проблем, потому как при наличии отклонений в будущем могут наблюдаться довольно серьезные осложнения, вылечить которые не так уж и просто.
При грамотно поставленном диагнозе в раннем возрасте есть возможность быстро обнаружить проблему у новорожденных и провести лечение более щадящими методами.

Наиболее часто подвержены заболеваниям суставов недоношенные дети, а также те, у кого родители имеют сложное подобное отклонение. Кроме того, УЗИ тазобедренного сустава проводится в случае, если наблюдалась многоплодная беременность или ребенок появился на свет ягодичками вперед. Ультразвуковое обследование проводится и в случае, если у малыша наблюдаются проблемы неврологического характера, потому как со временем они могут спровоцировать развитие различного рода отклонений. Обязательно нужно проводить обследование тазобедренных суставов, если наблюдаются следующие отклонения:
- одна из ножек более короткая;
- ребенок не может нормально двигаться;
- наблюдается гипертонус ножек;
- кожные складки ягодичек имеют определенную асимметричность.
Очень часто родители задаются вопросом, насколько безопасна процедура проведения УЗИ тазобедренных суставов у грудничков и как ребенок будет на нее реагировать. Эта процедура полностью безвредная и никакого негативного влияния на детей не оказывает. Однако сделать УЗИ малютке возможно только тогда, когда ребенок какое-то время остается неподвижным, чего в некоторых случаях бывает довольно сложно добиться.
При проведении диагностики новорожденный не получает абсолютно никакого облучения, потому что исследование представляет собой определенные звуковые небольшие колебания. Помимо полной безопасности, эта превосходная методика имеет еще и дополнительные преимущества, потому как она гарантирует получение наиболее правильного результата и довольно непродолжительная.
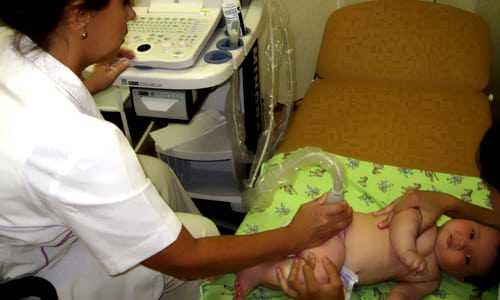
Как подготовиться к исследованию?
Чтобы сделать УЗИ ребенку, нужно предварительно подготовиться. Во время проведения исследования ребенок должен по возможности находиться в неподвижном состоянии, иначе есть большая вероятность получения неправильных результатов. Перед проведением процедуры малыша обязательно нужно покормить, однако к проведению диагностирования стоит приступать не ранее чем через полчаса после кормления.
Желательно проводить процедуру, когда ребенок полностью здоров и его нисколько не тревожат абсолютно никакие болезненные ощущения. Будет плюсом, если малыш находится в хорошем настроении и перед процедурой поспал.
Обследование тазобедренного сустава можно проводить уже в 1 месяц, потому что никаких негативных последствий подобной процедуры не выявлено. При проведении диагностики грудничка нужно уложить на кушетку, а на исследуемую область нанести особый гипоаллергенный гель. После этого специалист начинает водить в районе паха датчиком, подсоединенным к аппарату. В результате проведения осмотра определяется общее состояние бедер, а также всех прилегающих к ним мягких подвижных тканей и костей. Именно поэтому ребенка в процессе проведения диагностики переворачивают сначала на один, а затем на другой бок.
Для проведения УЗИ с собой обязательно нужно взять две пеленки: одну следует постелить на кушетку, где будет лежать ребенок при проведении обследования, а другая потребуется для того, чтобы вытереть наносимый гель.
Родителям очень важно удерживать ребенка в правильной позе при проведении обследования. Для этого малыша нужно положить на бок и немного согнуть ножки в коленках. В момент выполнения обследования грудничок должен оставаться полностью неподвижным. Обычно подобная диагностика занимает несколько минут, поэтому ребенку она не доставляет совершенно никаких неудобств. Доктор на готовом снимке проводит определенные линии, которые образуют углы, и обращает внимание на то, как именно сформированы ядра окостенения.
Многих родителей беспокоит вопрос, где сделать УЗИ новорожденного ребенка. Лучше всего подобную процедуру проводить в детской поликлинике или в специализированном медицинском центре, потому как только в таком случае можно гарантировать безопасность и правильность проведения процедуры. После диагностики обязательно нужно обратиться к специалисту, который сможет грамотно расшифровать полученные результаты и поставить правильный диагноз для осуществления последующего лечения.
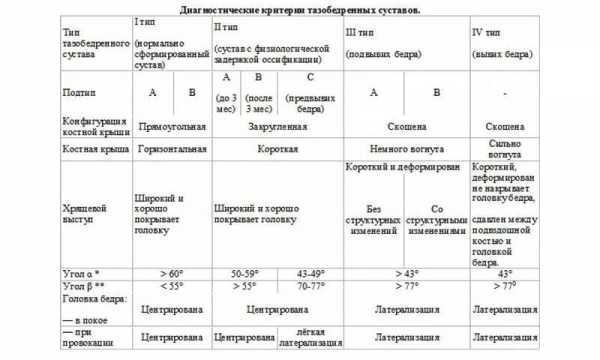
Показатели и расшифровка возможных результатов
Для каждого ребенка в зависимости от его возраста существуют определенные показания, которые считаются нормой. У детей разных возрастов они очень сильно отличаются, именно поэтому после проведения ультразвукового обследования непременно нужно обратиться к доктору для грамотной расшифровки показателей. Кроме того, стоит отметить, что у взрослых стандарты и особенности развития костных образований очень сильно отличаются от детей.
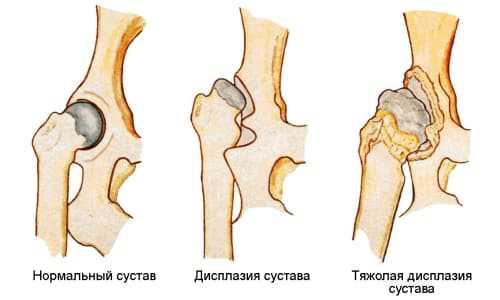
Существуют некоторые специфические признаки, указывающие на правильное развитие мягких тканей и всех костей тазобедренной области и на наличие патологий. При нормальном состоянии исследуемой зоны у новорожденного малыша на УЗИ очень четко просматривается прямоугольный выступ вертлужной впадины, в которой располагается головка бедра, прикрытая губой.
При наличии дисплазии костный выступ несколько закруглен, головка бедра немного смещена в сторону либо асимметрична. Кроме того, наблюдается явная деформация костей и суставов.
Предвывих или подвывих характеризуются тем, что головка бедренной кости несколько отдалена от впадины, немного выступая за ее края, а губа имеет искажения и измененную структуру.
При вывихе головка бедренной кости полностью выходит за пределы впадины и расположенная над ней губа вывернута наружу. Образовавшаяся при этом впадина практически полностью заполняется жировой и соединительной тканью, провоцируя возникновение очень серьезных нарушений в организме малыша.
Расшифровка УЗИ тазобедренных суставов должна проводиться квалифицированным доктором, который сможет определить наличие патологии и грамотно поставить диагноз для проведения последующего лечения.

Показатели нормального состояния тазобедренных суставов определяются по специальной таблице, в которой представлена норма углов, помогающих определить наличие различного рода нарушений.
Многих родителей интересует, что показывает тот или иной угол и как можно определить наличие нарушений. Угол альфа указывает на правильность развития вертлужной впадины. Угол бета дает представление о хрящевой области. По мере роста малыша все показатели меняются, именно поэтому при проведении обследования обязательно нужно учитывать возраст ребенка.
Только доктор сможет определить наличие проблемы у детей, обозначить степень развития отклонений и грамотно подобрать алгоритм проведения лечения.
Преимущества применения метода у ребенка
Многих интересует, зачем делают УЗИ тазобедренных суставов ребенка и какие преимущества и недостатки есть у подобной процедуры. По сравнению с проведением рентгенографии, которая тоже зачастую используется для определения наличия отклонений в развитии этой области, УЗИ имеет множество преимуществ.
При проведении УЗИ тазобедренных суставов новорожденных можно получить наиболее точный результат в самые минимальные сроки.
Осуществление подобной процедуры полностью безопасное, потому как она не оказывает никакого облучающего воздействия на организм человека, а именно поэтому может применяться несколько раз для определения динамики состояния пациента, что дает возможность доктору убедиться в эффективности применяемого лечения.
При условии соблюдения всех правил проведения подобной процедуры есть возможность получить наиболее точные данные и определить наличие заболеваний или патологических отклонений в самом начале их развития.
Благодаря полной безопасности подобной диагностики ее можно выполнять ребенку, независимо от того, сколько ему лет. Другие методики можно применять лишь в определенном возрасте, потому как они могут навредить организму и спровоцировать развитие осложнений.
Процедура не занимает много времени и отличается довольно приемлемой стоимостью независимо от того, проводится она в поликлинике или в специализированном медицинском центре. Во время проведения обследования малыш может свободно передвигаться.
Во время диагностики доктор может провести специальные двигательные пробы, которые помогут дополнительно уточнить поставленный диагноз и подобрать наиболее подходящий метод лечения.
Противопоказания к назначению
Многих родителей интересует, когда делать УЗИ тазобедренной области ребенка и существуют ли противопоказания для проведения подобной процедуры.
Несмотря на то что УЗИ является полностью безопасным, все же существуют определенные противопоказания, которые необходимо учитывать.
Препятствием для выполнения такой диагностики может быть окостенение головки бедренной кости. Эта патология может появляться у детей со 2-ого по 8-ой месяц жизни, именно поэтому диагностику лучше всего проводить, когда малышу исполнился месяц.
УЗИ дает возможность полностью просмотреть эту область и определить наличие отклонений, что гарантирует более быстрое и успешное лечение существующей патологии. Раннее выявление нарушений будет способствовать более быстрому их устранению и правильному анатомическому восстановлению подвижности суставов.
Как проходит и что показывает МРТ коленного сустава?
 Магнитно резонансная томография является одним из наиболее безопасных методов лучевого исследования тканей.
Магнитно резонансная томография является одним из наиболее безопасных методов лучевого исследования тканей.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Особенность этого метода состоит в применении магнитного излучения, тогда как другие виды изучения тканей включают в свой процесс применение рентгена (которое может вызвать негативные последствия).
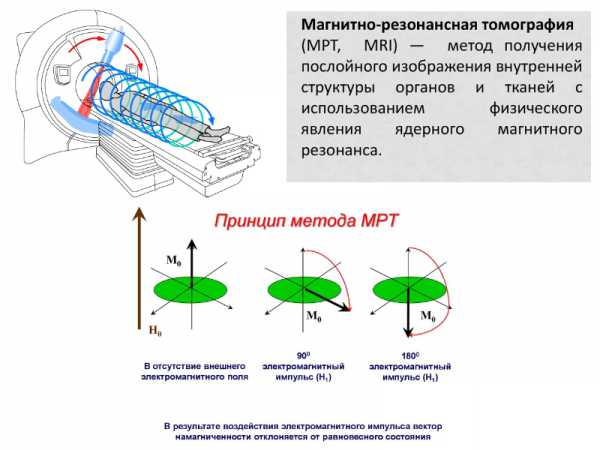
Принцип действия МРТ заключается в получении объемного изображения, при воздействии радиочастотных импульсов разной продолжительности и структуры на определенные ткани.
Они имеют различия в интенсивности сигналов, что влияет на степень контрастности при получении изображения.
Жидкости обладают сильным сигналом, поэтому они будут окрашены ярко, тогда как у костных тканей более слабый сигнал, что делает их на изображении темными. Таким образом, методика позволяет получить картинку во всех плоскостях.
Она лучше остальных методов позволяет определить характер поражений хрящевых тканей.
В каких целях исследуют коленные суставы?
МРТ отличается возможностью прослеживать большее количество анатомических структур. Снимок визуализирует состояние не только костной составляющей, но и близ расположенных тканей.
Расшифровка МРТ коленного сустава показывает повреждения мениска, изменения в суставно-связочном аппарате, а также состояние сухожильных влагалищ.
Спортивно медицинские институты используют томографию для определения возможных разрывов связок спортсменов. Метод достаточно достоверен (до 97%).
МРТ является единственным методом исследования при таких заболеваниях, как: миодистрофия Гланцмана, опухоли на начальных стадиях, спаечная болезнь.
Также МРТ широко применяется при выявлении аномалий разный анатомических строений колена – венозной системы, сосудов, нервных стволов.
Магнитно-резонансная томография коленного сустава назначается в следующих случаях:
- повреждение соединительных тканей (сухожилия, мениск);
- спортивные травмы;
- опухоли;
- инфекционные заболевания;
- жидкость в суставе;
- нарушения при имплантатах;
- кровотечения, общее нарушение подвижности и прочее.
МРТ: применить нельзя отменить
По ходу исследования, специалист получает трехмерное изображение исследуемой части, которое позволяет обнаружить нарушения или изменения в любой области и ткани сустава.
Однако, МРТ применяется не только при нарушениях химических процессов или механических повреждениях.
Часто этот метод используется из-за невозможности применения других видов исследования. Например, из-за индивидуальных противопоказаний пациента, таких как:
- наличие в организме имплантатов;
- несъемные слуховые аппараты;
- крупные осколки, стружки и прочие металлические инородные тела;
- наличие кардиостимулятора.
Однако существуют еще и относительные противопоказания, при которых, проведение процедуры обговаривается со специалистом в индивидуальном порядке.
Причинами для отказа от исследования могут служить следующие факторы:
- сердечная недостаточность;
- наличие несъемных протезов или клапанов (сердечных);
- татуировки на исследуемой области тела;
- беременность;
- период лактации;
- клаустрофобия.
Помимо этого, стоит отметить, что у некоторых людей после МРТ присутствует боль или ломота в зубах. Это связано с тем, что у пациента могут присутствовать зубные скобки или пломбы, содержащие металл.
Готовимся к исследованию
Учитывая все вышеперечисленные пункты, для безопасного и точного исследования, важно соблюсти процедуру подготовки перед проведением МРТ колена:
- при наличии воспалительного процесса, следует принять анальгетик, назначенный врачом;
- снять одежду, на которой присутствуют металлические детали или фурнитура;
- изъять слуховые аппараты (съемные) и прочие электронные устройства;
- для исключения состояний возбуждения, возможен прием седативных препаратов;
- людям, с повышенной чувствительностью к шуму, следует надеть ушные тампоны (в аппарате работает система вентиляции);
- при непосредственном проведении процедуры следует лежать неподвижно в течение назначенного времени.
В некоторых случаях, врач может сказать поменять положение той или иной части тела. Это осуществляется посредством двусторонней системы связи.
Что позволяет специалисту по ходу обследования корректировать положение пациента внутри аппарата.
Помимо того, большинство аппаратов оснащены системой видеонаблюдения, это дает пациенту большую гарантию безопасности. Некоторые клиники предлагают в ходе обследования прослушать музыку, что располагает к более спокойной обстановке внутри камеры.
Как проходит МРТ коленного сустава можно рассмотреть в видеоролике:
Контрастные вещества при исследовании
Бывают случаи, когда может потребоваться в ходе исследования введение пациенту контрастного вещества внутривенно.
Этот метод МРТ именуется контрастным и осуществляется для выявления процессов, невидимых при проведении обычной диагностики.
Суть метода заключается в том, что вводимый препарат изменяет показатели окружающих тканей. Большая часть веществ изготавливается на основе гадолиния и оксида железа. Вещества имеют разный механизм действия.
Перед проведением исследования нужно узнать наличие аллергической реакции на контрастные вещества. Важно при выборе учреждения для поведения МРТ учитывать наличие реанимационной аппаратуры.
Но формы осложнений, требующие их вмешательства, случаются крайне редко (0.1% от всех случаев).
УЗИ и МРТ: а есть ли разница?
В большинстве случаев для исследования сустава назначается УЗИ (ультразвуковое излучение). Это происходит, во-первых, из-за относительной дешевизны проводимого обследования и самой аппаратуры и, во-вторых, применение УЗИ практически не имеет 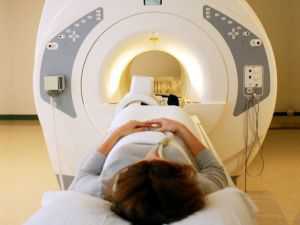 противопоказаний.
противопоказаний.
Отличительной особенностью ультразвукового исследования так же является то, что обследование происходит в режиме реального времени, что негативно сказывается на создании визуального подтверждения.
Магнитно-резонансная томография же, в свою очередь, больше подходит для изучения костных тканей (тогда как УЗИ, в основном, используется при диагностике мягких тканей). В индивидуальных случаях необходимо исследование с использованием томографии.
Но, важно помнить, что, с учетом стоимости аппаратов для томографии, их распространение по стране не очень широко.
Так же, большинство закрытых аппаратов МРТ не рассчитаны на пациентов, страдающих избыточным весом. Тогда как для проведения УЗИ габариты исследуемого не являются препятствием.
Недешево, но эффективно
Россия является одной из ведущих стран в исследованиях данной области, однако, на территории нашей страны не было произведено ни одного аппарат МРТ. Оборудование подобного типа закупается за рубежом. Что значительно сказывается на области распространения данной услуги и ее стоимости.
Средняя цена МРТ коленного сустава от 3500 до 15000 рублей, в зависимости от исследуемого органа и предполагаемого диагноза.
Средняя стоимость по России составляет 4000 рублей. Но, стоит учесть, что во всех регионах цены значительно отличаются.
Притом, многие клиники предлагают дополнительные услуги, оплачиваемые отдельно (создание дубликатов заключения, запись результата на диск). Стоимость дополнительных услуг составляет примерно 500-1000 рублей за каждую.
Где пройти исследование
Осуществить данный вид обследования можно в следующих заведениях:
- г. Москва, м. Каширская, Каширское шоссе, 68, корп. 2.;
- Санкт-Петербург, 16-я линия В.О., д.81;
- ул. Вильского, 11, Красноярск, Красноярский край.
Для того чтобы понять, нужно ли проходить МРТ стоит оценить все «за» и «против» данной методики. Проконсультироваться со специалистом в данной области.
Если же Вам все-таки назначили исследование, выбирайте проверенную клинику. А при проведении процедуры важно помнить о противопоказаниях, и если есть сомнения еще раз осведомиться о них у вашего врача.
Расшифровка узи коленного сустава - Лечение Суставов
 Деток не зря в месяц отправляют на плановый осмотр к врачам специалистам. Иногда в роддоме не замечают, а иногда просто не проявляется такая проблема как физиологическая незрелость суставов. Родители очень боятся поставленного диагноза, но при своевременном выявлении и принятия определенных мер, все пройдет в норму без затруднений.
Деток не зря в месяц отправляют на плановый осмотр к врачам специалистам. Иногда в роддоме не замечают, а иногда просто не проявляется такая проблема как физиологическая незрелость суставов. Родители очень боятся поставленного диагноза, но при своевременном выявлении и принятия определенных мер, все пройдет в норму без затруднений.
Обычно, страх появляется пред тем, чего мы не знаем и не понимаем. Для того, чтобы знать, что это и как помочь малышу прочитайте данную статью.
Физиологическая незрелость.
Незрелостью или недоразвитостью называют тогда, когда возрасту ребенка не соответствует развитие сустава, его физиологические функции. Происходит это под воздействием различных естественных факторов во время беременности, во время или после рождения малыша.
Чаще всего проблемы у новорожденных возникают с тазобедренным суставом. Он изначально до конца не сформирован и легко деформируется.
Недоразвитость тазобедренного сочленения может перейти в разные формы дисплазии. Что происходит в сочленении: головка бедренной кости смещается из суставной впадины таза. В зависимости от сложности: без смещения, частичное или полное.
Для нарушения структуры тазобедренного сустава существует множество причин:
- роды раньше срока;
- наследственность;
- крупный плод;
- тазовое предлежащие;
- маловодие;
- гинекологические заболевания у роженицы;
- многоплодная беременность и т.д.
Основная причина появления дисплазии тазобедренного сустава, по мнению доктора Комаровского, это не генетическая предрасположенность, а то, как обращаются с детьми после рождения. Ведь в странах, где матери носят детей на себе, соответственно, ножки широко расставлены, такая болезнь практически не встречается.
Симптоматика и диагностика патологии.
Диагноз могут поставить в роддоме или на осмотре у педиатра. Так же вы сами, разглядывая малыша, можете заметить некоторые симптомы:
— коленки на разной высоте;
— одна ножка длиннее другой;
— складки на разной высоте, или присутствует (отсутствует) еще одна складочка, не парная;
— когда разводим ножки (гимнастическое упражнение «лягушка»), разная амплитуда.
Но не все проявляется внешне, некоторые признаки может распознать только квалифицированный доктор непосредственно при осмотре.
Подтвердить или опровергнуть диагноз может только детский ортопед, к которому вы должны обратиться немедленно.
Доктор осмотрит кроху и выслушает родителей. Направит на процедуры, которые помогут уточнить диагноз или опровергнуть его. Это ультразвук и рентген.
УЗИ может проводиться в любом возрасте, это не настолько важно, если дисплазия не подтвердилась. Но если нарушение имеет место, то чем раньше распознать, тем раньше будут предприниматься меры по устранению дефекта.
При проведении УЗИ доктор аккуратно передвигает датчик около паховой области. Так же исследует прилегающие к суставным косточкам ткани, поворачивая со спинки то на правую, то на левую сторону.
На рентген отправляют только по показателям и в возрасте от 3 месяцев. Во время процедуры кроха должен лежать неподвижно, поэтому рекомендуется, что бы приносили во время сна. Это решит ряд проблем и поможет сделать снимки более четкими.
В зависимость от того, когда возникла дисплазия и от ее протекания название патологии отличается:
- Врожденный вывих;
- Дисплазия тазобедренного сустава;
- Дисплазия вертлужной впадины;
- Вывих бедра.
Название «дисплазия тазобедренного сустава» применяется у грудничков и деток младшего возраста. А термином «врожденный» пользуются, если сочленение не развивается или отсутствует.
Комаровский может вас проконсультировать, если вам не понятен диагноз, объяснить те или иные особенности. Но так, же не забудьте расспросить лечащего доктора об особенностях расположения тазобедренных костей у вашего малыша, как лечить и обращаться с ним в период выздоровления.
Лечение.
Лечение дисплазии у месячного ребенка и до полугодовалого, выглядит скорее как набор процедур, которые особо не стесняют ни ребенка, ни родителей. Это широкое пеленание, массажи, ношение в слинге (только в тех моделях, где ножки свисают с обеих сторон), ношение на бедре, широкие ползунки, памперс на размер больше.
особо не стесняют ни ребенка, ни родителей. Это широкое пеленание, массажи, ношение в слинге (только в тех моделях, где ножки свисают с обеих сторон), ношение на бедре, широкие ползунки, памперс на размер больше.
Так же применяются разные виды подушек, штанишек, стремян, шин. Все для того, чтобы зафиксировать головку бедра в вертлужной впадине, тогда связочный аппарат правильно сформируется и окрепнет.
После 6 месяцев при дисплазии тазобедренного сустава приходится применять более жесткие фиксаторы: гипсовые распорки, которые ограничивают движения. Детки более активные, чем груднички, и нагрузка на тазобедренные косточки больше.
Лечение зависит от того, в какой форме протекает дисплазия.
В тяжелых случаях может применяться одномоментное вправление вывиха и кокситная повязка. Если не помогают ни какие методы лечения или выявили болезнь слишком поздно, делают корректирующие операции.
Комаровский советует не затягивать лечение, а еще лучше, по возможности, не допускать ее развитие при помощи профилактических мер.
Так же можете просмотреть доктора Комаровского тема: «Дисплазия тазобедренных суставов». В Видео он наглядно покажет и объяснит некоторые нюансы.
А может само пройдет?
Некоторые родители халатно относятся к дисплазии тазобедренного сустава. Ведь у детей ни чего не болит, ведет себя спокойно. Комаровский вас огорчит: если эту патологию не убрать, то уже в 2-2,5 года из-за боли не сможет ходить. Разовьется воспалительный процесс и лечение будет длительным и дорогостоящим. Так же это может привести к инвалидности и не в далеком будущем, а через несколько лет.
Неужели нельзя вовремя показать ребенка и пролечить, чтобы потом радоваться тому, как он быстро бегает и красиво танцует.
Профилактические меры.
- Широкое пеленание;
- Не применять устройств, которые сдвигают ножки вместе;
- Использовать памперс на 1 размер больше;
- Носить ребенка на бедре;
- Одевать в широкие ползунки.
Вот простые советы при дисплазии тазобедренного сустава у детей детского доктора Комаровского:
— при малейших подозрениях обращаться к врачу;
— обязательно проходить плановые медосмотры в месяц, три месяца, полгода и когда ребенок начнет ходить;
— исполнять все предписания врача;
— не в коем случае не оставлять все как есть, это чревато последствиями;
— ни в коем случае не выпрямлять ножки ребенка, тем более не фиксировать в таком положении.
УЗИ (ультразвуковое исследование) коленных суставов
Ультрасонография (визуализация анатомических структур при помощи ультразвука) уже давно применяется в медицинской практике. Сегодня невозможно представить себе любой диагностический процесс без УЗИ. Данный метод исследования настолько прочно вошел в медицинскую практику абсолютно не зря. Ведь ультразвуковая визуализация – это быстрый, неинвазивный, абсолютно безболезненный, высокоинформативный метод диагностики, который не имеет никаких противопоказаний.
С развитием технологического прогресса в мире медицины в клиническую практику были внедрены современные ультразвуковые сканеры со сверхмощными и чувствительными датчиками. Это позволило значительно расширить диапазон применения ультразвука.
Теперь данный метод диагностики широко используется и в ревматологии. Возможность визуализировать компоненты суставов способствует ранней диагностике заболеваний, что очень важно для своевременного эффективного лечения суставной патологии.
Чаще всего выполняют УЗИ коленного сустава, так как именно эта структура опорно-двигательного аппарата страдает в большинстве случаев. Коленный сустав расположен поверхностно, имеет сложное анатомическое строение и выполняет очень большую нагрузку, при этом он мало защищен от повреждающих факторов внешней среды (мышечный каркас бедный).
Преимущества УЗИ перед другими методами диагностики
Несомненно, УЗИ коленных суставов имеет много преимуществ перед другими методами обследования опорно-двигательного аппарата (рентгенография, магнитно-резонансная и компьютерная томография, артроскопия):
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
- абсолютная безболезненность и безопасность исследования;
- быстрота выполнения;
- стоимость УЗИ значительно ниже, чем остальных методов диагностики, как правило, цена на обследование колеблется в пределах 600-2000 рублей, в зависимости от клиники и квалификации врача;
- отсутствие необходимости в предварительной подготовке;
- не существует противопоказаний к ультразвуковому сканированию, можно выполнять беременным женщинам;
- метод дает возможность оценить состояние мягких тканей коленного сустава, чего нельзя сделать при помощи рентгеновского излучения (визуализация хряща, мышц, сухожилий, синовиальной оболочки, суставных сумок, околосуставных тканей, наличие выпота в полости сустава);
- под контролем УЗИ делают артроскопические и пункционные манипуляции в полости коленного сустава, это позволяет хирургу более точно выполнять все хирургические приемы;
- возможность оценить толщину и структуру суставного хряща, что играет важную роль в ранней диагностике остеоартроза, когда изменений на рентгенограммах еще нет.
Из минусов обследования, пожалуй, можно назвать только один – невозможность визуализировать субхондральную кость и ее изменения, из-за чего приходится прибегать к рентгенографии.
Показания к обследованию
УЗИ коленных суставов выполняют в следующих ситуациях:
- любая травма или ушиб в области коленного сустава;
- острая или хроническая боль в колене;
- припухание сустава, его покраснение;
- ограничение подвижности в колене;
- ощущение щелчков или скованности при движениях в коленном суставе;
- подозрение на дегенеративно-дистрофический процесс (остеоартроз);
- для контроля над лечением патологии колена;
- воспаление сустава (артрит) любой этиологии;
- подозрение на травматическое повреждение внутрисуставных связок колена, его менисков;
- перелом надколенника, субхондральной кости;
- опухоли суставных концов костей, которые образуют коленный сустав;
- бурсит колена;
- гемартроз;
- синовит;
- остеохондропатии.
Методика исследования
Никакой предварительной подготовки к УЗИ колен не требуется. Обследование выполняется в положении пациента лежа на кушетке, при этом врач говорит, когда нужно выпрямить ноги, а когда согнуть в коленях, а когда перевернуться на живот.
Из-за сложного строения коленного сустава его ультразвуковое сканирование проводят в нескольких позициях (4-5, спереди и сзади). Такое поэтапное обследование дает гарантию того, что врач не пропустит ни одного участка и какую-то патологию. Для лучшего контакта с датчиком, кожу смазывают специальным гипоаллергенным гелем. Все исследование не занимает более 20 минут.
После того, как вы сделали УЗИ коленного сустава, на руки врач выдаст вам протокол ультразвукового обследования и заключение.
Расшифровка заключения
При отсутствии патологии коленных суставов, просматриваются все структуры колена. Суставные поверхности являются ровными, с четкой границей, без патологических образований и выступов. В полости сустава не визуализируется выпот, а только маленькое количество синовиальной жидкости. Синовиальная оболочка не просматривается, ее завороты выглядят, как гипоэхогенные складчатые структуры. Суставной хрящ однородный и достаточной толщины (до 3 мм).
О патологии могут свидетельствовать следующее заключение:
- наличие жидкости в полости сустава и в его карманах (бурсит, гемартроз, синовит, артрит), при этом определяют эхоструктуру жидкости, например, неоднородная характерна для гноя;
- присутствие чужеродных тел (проникающее ранение колена, отломавшийся костный нарост или внутрисуставной перелом);
- оценка состояния сухожилий – прямой мышцы бедра, собственной связки надколенника, боковых и крестообразных связок (целостность, структура, толщина, размер);
- оценивают состояние жировых накоплений колена (структура, гипертрофия);
- состояние всех заворотов и складок коленного сустава – их толщина, целостность, наличие выпота, структура;
- гиалиновый суставной хрящ – его толщина, контуры и структура (истончение при артрозе);
- состояние менисков;
- наличие такого патологического образования, как киста Бейкера.
На основании всех этих критериев врач формирует заключение о возможной патологии. Интерпретировать результаты должен только лечащий доктор в соответствии с клинической картиной, данными анамнеза заболевания и жизни, объективным осмотром и другими лабораторными и инструментальными методами диагностики.
Добавить комментарий
Моя спина.ру © 2012—2018. Копирование материалов возможно только с указанием ссылки на этот сайт. ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
Коленный — самый крупный и сложный шарнирный сустав в человеческом организме. Он слабо защищен, несет на себе большую нагрузку, поэтому легко травмируется и подвержен различным заболеваниям.
Современная диагностика помогает врачу установить точную причину боли в колене. Чаще всего пациенту назначают УЗИ коленного сустава или МРТ — что лучше и информативнее, можно понять, разобравшись в видах диагностики и принципах ее проведения.

Виды диагностики колена
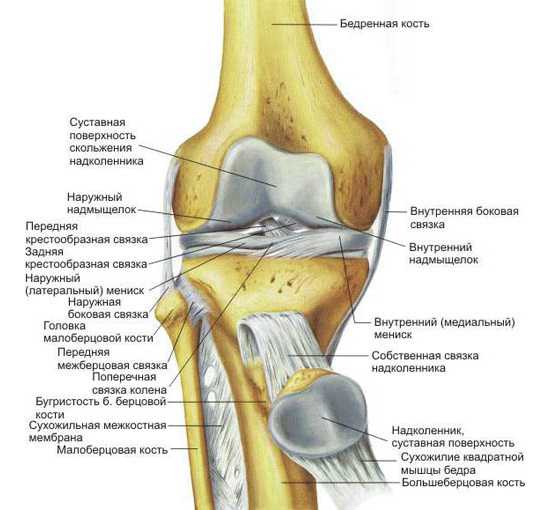
При боли в колене необходимо установить, какая область поражена, т. к. сустав состоит из следующих элементов:
- связок;
- мышц;
- надколенника;
- сухожилий;
- мениска;
- нервных окончаний и кровеносных сосудов;
- коленной чашечки;
- хряща;
- костей;
- суставной капсулы.
На приеме у травматолога или ортопеда проводится первичный осмотр. Специалист использует метод пальпации и проводит функциональное тестирование. Эти манипуляции помогают поставить предварительный диагноз, для уточнения которого пациенту выписывают направления на исследования:
- Лабораторные: анализы крови и мочи. Помогают выявить уровень воспалительного процесса, косвенно указывают на артрит, ревматизм, болезнь Бехтерева и др.
- Рентгенография. Проводится при подозрении на переломы, помогает выявить деформацию суставов и костей, повреждение связочного аппарата, определить стадию хронического артроза.
- Артроскопия. Совмещает диагностическую функцию и выполнение небольшой операции. В ходе малоинвазивного вмешательства с помощью артроскопа врач получает возможность осмотреть суставную полость изнутри и сразу устранить повреждения.
- Компьютерная томография наиболее информативна при травмах и новообразованиях. КТ помогает выявить заболевания костно-мышечной системы, хрящевые патологии, изменения в суставной капсуле, менисках.
- Магнитно–резонансная томография помогает выявить поражения хрящевых и мягких тканей: связок, мышц, сухожилий. Позволяет обнаружить микроповреждения, отечности и кровотечения. С помощью МРТ диагностируются опухоли на ранних стадиях, миодистрофия Гланцмана, аномалии кровеносных сосудов и воспаление нервных стволов.
- Ультразвуковое исследование помогает выявить воспалительные процессы в колене, определить количество жидкости в суставной полости, состояние хрящевой ткани, связок, сухожилий, мышц и менисков. УЗИ — самый подходящий метод определения тендинита, артрита, бурсита, гонартроза.
Иногда доктор рекомендует совместить несколько исследований для большей информативности, например, МРТ и КТ, рентген и УЗИ и т. п.
Редко совмещают МРТ и УЗИ, потому что эти методы способны выявить аналогичные заболевания. Но отличается принцип проведения диагностики, т. к. она осуществляется на разных аппаратах.
Основные принципы исследований
Ультразвуковое исследование — это безболезненный метод диагностики патологий, основанный на отражении звуковых волн, направленных в зону обследования.
УЗИ проводится с помощью специальной аппаратуры. Пациент ложится на кушетку и освобождает область исследования от одежды. Врач манипулирует датчиком, смазанным гелем и плотно прилегающим к коленному суставу. Информация о состоянии органа выводится на экран. Интерпретировать ее может только специалист по УЗИ, который пишет заключение для лечащего врача.

Ультразвуковое исследование коленных суставов проходит быстро, информативно, безопасно для пациента, не требует специальной подготовки и не имеет противопоказаний. Результаты выдаются через 20–30 минут.
Магнитно-резонансная томография — это неинвазивный метод диагностики заболеваний. Он основан на использовании постоянного магнитного поля и электромагнитных волн, которые взаимодействуют с атомами водорода в организме человека. Томограф способен преобразовать сигналы и визуализировать исследуемые структуры на монитор компьютера послойно в трехмерном изображении. Врач-радиолог интерпретирует данные и выдает заключение.
Специфика исследования заключается в том, что пациента помещают в закрытую капсулу томографа, где он должен лежать неподвижно длительное время. Несмотря на наличие двусторонней связи и видеонаблюдения, эти условия могут вызвать дискомфорт и стать противопоказанием к проведению МРТ.
Исследование запрещено проходить:
- в период беременности и кормления грудью;
- если вес пациента превышает 100–130 кг;
- при наличии несъемного кардиостимулятора, слухового аппарата или протеза;
- при клаустрофобии (но есть возможность провести исследование под наркозом).
Возрастных ограничений не существует, но детям до 7 лет необходимо проходить диагностику под медикаментозным сном.
МРТ коленного сустава длится от 30 минут, имеет высокую информативность, считается исследованием с недоказанной вредностью, не требует специальной подготовки, но отличается рядом противопоказаний. Результаты выдаются через некоторое время или на следующий день.
Какой метод наиболее подходящий?
МРТ и УЗИ — информативные исследования, которые дают достоверные данные о состоянии коленного сустава. Их основные отличия:
- магнитно–резонансная томография на ранних стадиях выявляет микроповреждения органа, а УЗИ больше подойдет пациентам с выраженными клиническими признаками;
- МРТ необходимо для детализации состояния коленного сустава при оперативном вмешательстве, а ультразвуковое исследование дает достаточно информации для назначения консервативного лечения;
- УЗИ не имеет противопоказаний;
- МРТ — дорогостоящая диагностика.

Оба метода подразумевают грамотную работу специалистов УЗИ и МРТ. Поэтому важно не только правильно выбрать диагностику, но и быть уверенным в квалификации врача, дающего расшифровку.
Заключение
МРТ и УЗИ можно пройти без назначения врача, но есть риск ошибиться, потратить лишние деньги и время. Какой метод наиболее подходящий, должен решать лечащий врач на основе жалоб пациента и первичного осмотра.
УЗИ коленного сустава: что показывает
Современное УЗИ – точный, безвредный и доступный метод, который значительно ускоряет процесс диагностики заболеваний суставов. Видя непосредственную причину развития заболевания, мы можем быстро начать адекватное лечение и вскоре привести в норму свое состояние и двигательную активность. Здесь мы детальнее остановимся на УЗИ коленного сустава, методике его проведения и основных показаниях.
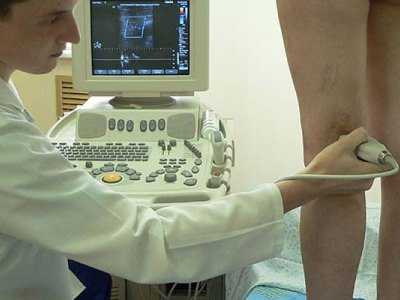
УЗИ коленного сустава
Раньше единственным методом диагностики опорно-двигательного аппарата была рентгенография. Вот почему множество состояний и заболеваний не могли быть вовремя диагностированы или не имели объективного подтверждения. Ведь что касается обследования связок, мышц, суставных капсул, хрящей, менисков или дисков, то рентгеновское облучение не даст необходимой степени визуализации, не представляя такой полезности в диагностике, как УЗИ или МРТ.
По статистике большая часть травм происходит именно с коленом, это в первую очередь касается спортсменов, особенно футболистов. Их беспокоит боль, невозможность сгибания ноги в колене или изменение конфигурации сустава. Это в большинстве случаев связано с повреждением менисков или связок.
Поэтому можно смело сначала сделать УЗИ, начав диагностику заболевания или характера повреждения именно с этого метода. Если оно оказалось малоинформативным или вы заподозрили повреждение крестообразных связок, костей или менисков, тогда речь пойдет о проведении МРТ, ведь она даст большую степень визуализации и поможет поставить точный диагноз.
Как проводят УЗИ коленного сустава?
Если вам проводились внутрисуставные инъекции, рекомендуем воздержаться от УЗИ 4-5 дней. Следует сразу отметить, что зачастую проводят диагностику сразу обоих коленных суставов, даже если второй совсем не беспокоит.
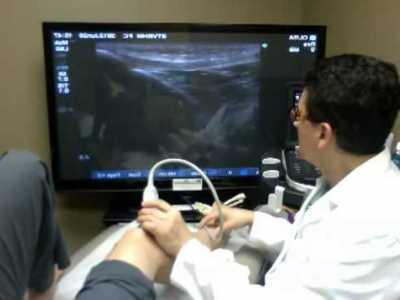
Процедура УЗИ коленного сустава несложная и не требует специальной предварительной подготовки
Это связано с необходимостью сравнения анатомии больного и здорового сустава, ведь каждый из нас имеет свои анатомо-физиологические особенности, и некоторые из них врач может ошибочно трактовать так патологию. Колено исследуют в нескольких проекциях в положении лежа на спине, потом пациент переворачивается на живот.
В каких случаях следует пройти УЗИ коленного сустава, и что оно покажет?
Показания для проведения УЗИ беспокоящего коленного сустава можно обобщить появлением трех основных жалоб: боль, скованность движений и изменение конфигурации сустава. Метод позволяет в комплексе исследовать мягкие и костные структуры и объяснить причину жалоб.
Основные показания:
- боль в колене;
- уменьшение объема движений в колене;
- припухлость колена;
- вероятность развивающегося аутоиммунного или воспалительного процесса;
- боль в мышцах;
- период после травмы для установления характера повреждений;
- динамическое обследование в процессе лечения заболеваний или травматических повреждений с целью оценки эффективности лечения;
- подозрение на повреждение крестообразных связок, менисков или опухоли костей. Этот пункт лучше диагностирует МРТ или КТ, но УЗИ позволит заподозрить патологию, и следующее обследование будет иметь более прицельный характер.
Что показывает УЗИ коленного сустава?
Хорошему обозрению доступно большинство структур колена. Врач может точно описать строение и состояние всех связок, кроме крестообразных, как уже говорилось ранее, сухожилий мышц, которые прикрепляются к капсуле сустава. Мениски в общем видны плохо, но можно увидеть их передние и задние рога.

Исследование показывает также контуры всех поверхностей сустава, состояние хрящей и сухожилий
По окончании исследования вы уже будете иметь результат с точным описанием всех образований, которые составляют коленный сустав. Вам могут предоставить фото и видео исследования, которые станут полезны вам и вашему лечащему врачу.
Протокол УЗИ коленного сустава
На каких ключевых моментах обследования должен акцентировать свое внимание врач, и что может показать УЗИ коленного сустава?
- Наличие жидкости (больше всего интересует верхний карман), ее характер, эхогенность (пониженная или повышенная).
- Возможное наличие дополнительных образований или инородных тел.
- Состояние надколенника, сухожилия прямой мышцы бедра, собственной связки бедра, боковой связки и медиопателлярной складки. Данные структуры обследуются на наличие повреждений, воспаления, изменения структуры или локализации.
- Суставные поверхности костей. Их обследование имеет ключевое значение в диагностике артритов. Оценивают ширину суставной щели, ровность поверхности и наличие остеофитов.
- Особое внимание уделяют гиалиновому хрящу и менискам. Оценивают толщину и контуры хряща, а также форму, контуры, структуру, наличие кальцинатов менисков и жидкости в паракапсулярной зоне.
- Обследуют подколенную область с целью диагностики кисты Бейкера.
Бесспорные преимущества УЗИ
- Неинвазивность, доступность и безболезненность.
- Большая зона охвата диагностических анатомических структур.
- Диагностика в реальном времени.
- Возможность исследовать мягкие ткани, перед чем бессильна рентген-диагностика.
- Доступность метода по сравнению с МРТ или КТ, ведь стоимость УЗИ обоих коленных суставов в несколько раз ниже, чем МРТ аналогичной области.
- Коммуникация с пациентом при исследовании, что позволяет остановиться на прицельном обследовании интересуемых врача структур.
- Возможность оценки кровотока в исследуемом суставе.
- Возможность оценивать эффективность лечения, ведь исследование можно проводить многократно во время терапии и оценивать динамику заболевания.
- Возможность визуализации и оценки жидкости.
- Безвредность по сравнению с рентгеном или МРТ, так как УЗИ не несет лучевой нагрузки на организм, возможность многократного исследования.
Закономерным будет следующий вопрос: где можно сделать себе или родственникам УЗИ коленного сустава, и его стоимость. Многие городские поликлиники и больницы оснащены соответствующей аппаратурой, это же обязательно касается частных клиник. УЗИ детского коленного сустава могут предложить сделать в ортопедическом центре вашего города. Стоимость широко варьируется, но остается доступной для большинства пациентов.
Данная методика получила много положительных отзывов от пациентов. Своевременная диагностика поможет вовремя начать правильное лечение и сохранить работоспособность и здоровье вашего сустава, и вы по-прежнему будете получать радость от жизни.
УЗИ коленного сустава
УЗИ коленного сустава — это одна из диагностических процедур, которая позволяет визуализировать сустав. Это исследование помогает поставить правильный диагноз и дифференцировать заболевания со схожими симптомами, а также точно оценить характер травмы. С помощью УЗИ можно выявить проблемы на раннем этапе и начать лечение, пока повреждения минимальны. Выполняется данная процедура врачами-ортопедами, специалистами УЗД, исследование проводят в любом возрасте, так как оно совершенно безопасно.
Когда нужно УЗИ колена?
Метод ультразвуковой диагностики имеет широкие возможности. Что показывает УЗИ коленного сустава? С его помощью можно полностью исследовать состояние колена, всех элементов сустава.
Возможности УЗИ:
- Исследование и определение состояния костей, мышц, хрящей, суставных сумок,
- Выявление поражений мягких тканей на ранних стадиях,
- Выявление жидкости в суставе.
Поводом для выполнения данной процедуры являются различные заболевания и травмы, которые можно исследовать в деталях.
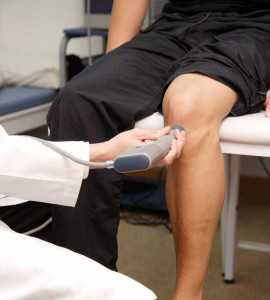 Повод для назначения УЗИ коленного сустава:
Повод для назначения УЗИ коленного сустава:
- Повреждения связок и менисков,
- Переломы,
- Опухоли в области сустава,
- Боли,
- Воспаление.
УЗИ назначается при подозрениях на все эти повреждения. Они могут развиваться из-за травм или заболеваний, например, артриты, артрозы и некоторые другие. Непосредственными показаниями будут жалобы пациента, которые позволяют врачу предположить тот или иной вариант повреждения тканей.
Показания:
- Боль в колене,
- Припухлость и покраснение в суставе,
- Нарушение подвижности сустава.
Процедура УЗИ
Никакой особенной подготовки перед выполнением исследования проводить не нужно. Однако нужно учесть, что при выполнении внутрисуставных инъекций УЗИ коленного сустава делается через 4-5 дней после них.
Сканирование проводится в нескольких проекциях для наилучшей визуализации сустава. Передние и боковые отделы исследуются в положении лежа на спине, ноги разогнуты. Когда необходимо исследовать мениск, пациент сгибает ноги в коленях. Для визуализации задних отделов сустава, пациент ложится на живот, и УЗИ выполняют с задней стороны колена.
При выполнении процедуры могут возникнуть проблемы, к примеру, невозможность согнуть колено из-за травмы. Затруднить осмотр может отек. Нередко при свежей травме сделать УЗИ бывает трудно, и оно не всегда будет достаточно информативным. В этих случаях требуется повторная процедура после спадения отека и появления подвижности в суставе.
Расшифровка результатов
После выполнения УЗИ пациенту выдается заключение с подробным описанием полученных данных. Чтобы понять значение этих данных, нужна грамотная расшифровка у специалиста. Как правило, расшифровкой занимается травматолог или хирург. Врач обращает внимание на поверхность сустава, насколько она ровная, имеет ли она четкую границу, есть ли патологические выступы. При нормальном состоянии сустава в нем содержится небольшое количество синовиальной жидкости, синовиальная оболочка обычно не просматривается, толщина хрящевой ткани в норме около 5 мм. Если есть отклонения от нормы, то они анализируются, и на их основании проводится диагностика. УЗИ связок коленного сустава может не дать точного результата, так как связки плохо просматриваются таким способом. Для окончательной диагностики могут назначаться дополнительные исследования, например, МРТ, КТ, лабораторные тесты.
На основании анализа всех данных ставится окончательный диагноз и назначается лечение.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе