Сегменты сердца при эхокардиографии
Схема 17-сегментарного деления левого желудочка
ЭхоКГ имеет значительные преимущества по сравнению с ЭКГ в топической диагностике инфаркта миокарда, особенно при верхушечной и боковой локализации. С целью создания универсальной, пригодной для всех визуализирующих методов схемы деления левого желудочка (ЛЖ) на сегменты была создана 17-сегментарная модель. Это позволило сопоставлять данные МРТ, компьютерной томографии, радиоизотопных методов исследования и ЭхоКГ, представленных в виде так называемого бычьего глаза.
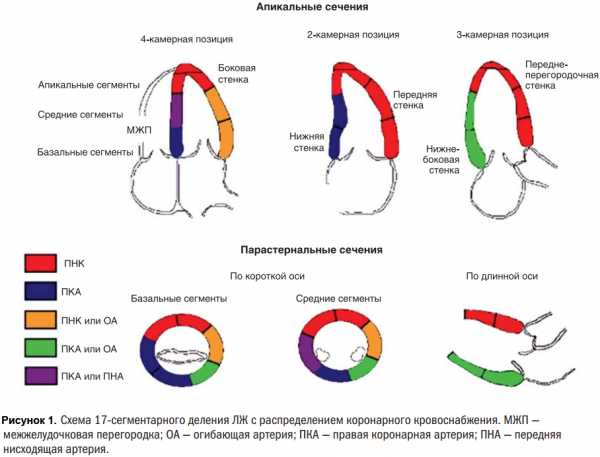
- Левая передняя нисходящая артерия (ПНА) - передние, переднебоковые, переднеперегородочные и верхушечные сегменты.
- Диагональная ветвь ПНА - средний и верхушечный сегмент переднебоковой локализации.
- Огибающая артерия (ОА) - боковая и задняя стенки, включая верхушечный сегмент.
- Нижняя и нижнелатеральная стенки кровоснабжаются задней нисходящей артерией (ЗНА), которая в 80% случаев отходит от правой коронарной артерии (ПКА), а у 20% пациентов — от ОА (при левом типе кровоснабжения). При доминантном правом типе ЗНА кровоснабжает нижнюю, задненижнюю и заднеперегородочную (базальный сегмент) стенки ЛЖ.
- Правый желудочек васкуляризируется в основном артерией острого края (АОК), отходящей от ПКА.
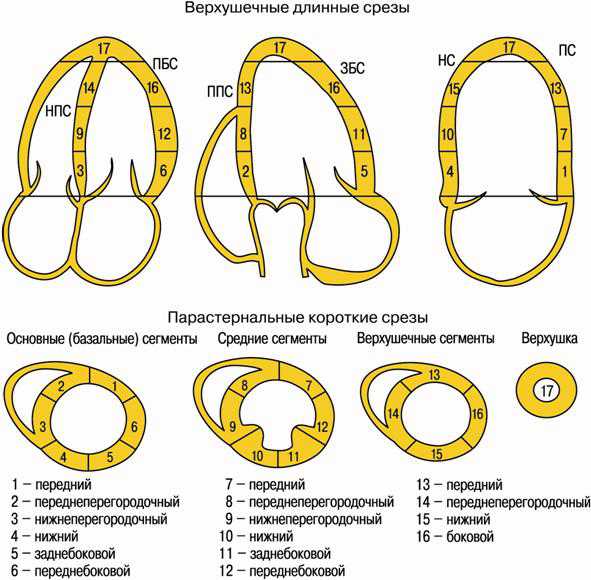
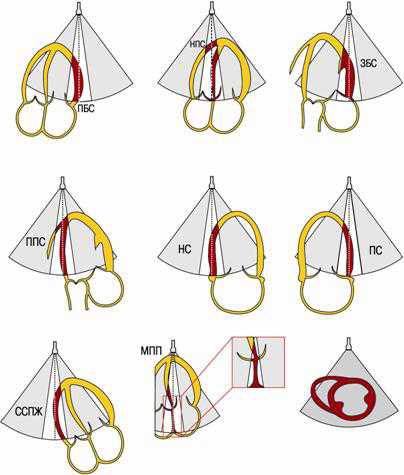
Примечание: ППС - переднеперегородочная стенка, НПС - нижнеперегородочная стенка, ПБС – переднебоковая стенка, ЗБС – заднебоковая стенка, ПС - передняя стенка, НС – нижняя стенка, ССПЖ – свободная стенка правого желудочка, МПП – межпредсердная перегородка.
Сегменты сердца при эхокардиографии - Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
У вас начало «скакать» артериальное давление? Это серьезно! Для выяснения причины необходимо обратиться к специалисту! Пациентам следует помнить, что при постановке диагноза «артериальная гипертония», осложнения любого характера можно избежать. Для этого необходимо совсем немного: выполнять в точности все указания лечащего врача.
Кто входит в группу риска
Прогрессированию гипертонической болезни способствует не уменьшение (сужение) проходного отверстия сосудов, а отсутствие адекватной реакции (возвращение к нормальному состоянию) по завершению стрессовой ситуации. Такие нарушения отмечаются:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
- У людей, чья профессиональная деятельность связана с постоянным наличием экстренных ситуаций, шума, вибраций, ночных дежурств, повышенной ответственности или напряженной умственной деятельности;
- У мужчин, перешагнувших 40-летний рубеж, и у женщин, старше 50 лет, в основном имеются поражения сосудов атеросклерозом (данные изменения могут быть и у молодых девушек и юношей, ведущих нездоровый образ жизни);
- У людей, злоупотребляющих алкогольными напитками и курением;
- Если человек находится в тяжелой стрессовой ситуации и у него преобладают негативные эмоции;
- При употреблении в пищу в большом количестве соленых блюд и продуктов (при этом превышается дневная допустимая норма соли — 3 ч.л.), а это вызывает задержку жидкости и спазмирование сосудов;
- У пациентов, у которых диагностированы такие хронические недуги, как: сахарный диабет, заболевания почек и щитовидной железы, инфекционные болезни, а также ночное апноэ;
- У женщин, применяющих для предупреждения беременности гормональные контрацептивы, при наличии других факторов риска;
- Если в человеческом организме наблюдается недостаточное количество магния и витамина Д;
- При работе на производстве с вредными условиями труда (отравление парами ртути, свинца, кадмия, мышьяка);
- Человек ведет малоподвижный образ жизни;
- Если у близких родственников были выявлены следующие недуги: инфаркт, инсульт, гипертония.
Если есть два и более фактора, то риск развития гипертонии значительно увеличивается.
Разновидности гипертонии
В медицине имеется несколько видов современных классификаций гипертонической болезни. Рассмотрим их подробнее.
- По клиническому течению:
- Доброкачественная форма — отсутствуют высокие показатели артериального давления, кризы дают о себе знать достаточно редко, нормальное состояние пациента хорошо контролируется при помощи медикаментозных средств, осложнения не возникают;
- Злокачественная форма — диагностируется в молодом возрасте, протекание болезни сопровождается частыми гипертоническими кризами, заболевание плохо поддается лечению медикаментозными средствами, что приводит к ранним осложнениям.
- По цифровым показателям диастолического давления:
- Легкая форма гипертонии — нижние показатели давления поднимаются до цифровой отметки 100;
- Средняя форма — от 100 до 115;
- Тяжелая — показатель превышает отметку 115.
Гипертония доброкачественного вида развивается достаточно медленными темпами, поражая не спеша, но уверенно внутренние органы человека, и имеет свои стадии:
- 1 этап характеризуется давлением неустойчивого характера, колебанием показателей на протяжении 24 часов (140/90 — 180/115), гипертонические кризы отсутствуют, а пациент почти не предъявляет жалоб, также отсутствуют признаки, свидетельствующие о поражении отделов сердца и головного мозга;
- 2 стадия — показатели давления находятся в цифровом диапазоне 180/115 – 200/125, наблюдаются часто возникающие гипертонические кризы, протекающие в тяжелой форме, а в результате обследования диагностируется расширение границ сердца, спазмирование сосудов глазного дна, в моче определяется наличие белка, креатинин в крови, признаки ишемии со стороны сердца и головного мозга;
- 3 стадия характеризуется тяжелым течением, при котором уровень АД превышает показатели 200/125, часто возникающими гипертоническими кризами, изменениями в сердце, из-за чего может развиться стенокардия или инфаркт, тромбозом сосудов головного мозга, негативными сбоями в работе почек и другими серьезными признаками.
Диагностика
Пациенту, у которого доктор подозревает гипертонию, обязательно назначается обследование, целью которого является
- Подтвердить или опровергнуть стабильное повышение артериального давления;
- Исключить наличие вторичной артериальной гипертензии;
- Определить, какие органы-мишени подверглись повреждению и в какой степени;
- Выявить стадию заболевания и степень риска возникновения различных осложнений.
Какое же обследование проходит пациент?
- Динамическое измерение артериального давления. Этот метод является информативным для диагностирования гипертонии и определения ее степени. Пациент должен также знать, что при данном заболевании очень важно самостоятельно контролировать в домашних условиях уровень АД.
- Исследования, проводимые в лаборатории. Они включают несколько анализов, например: анализ крови и мочи, выявление уровня калия, креатина, сахара, показателя общего холестерина крови и другие.
- Проведение электрокардиографии. Во время данного обследования доктор выясняет, есть ли гипертрофия левого желудочка сердца. Если возникают какие-либо сомнения, то полученные результаты ЭКГ уточняются при проведении эхокардиографии, а также ультразвукового исследования сердца.
- Офтальмоскопия с исследованием глазного дна. Данная процедура необходима для определения степени гипертонической ангиоретинопатии.
- УЗИ органов, находящихся в брюшной полости. Это обследование назначается для выявления того, насколько поражены органы-мишени.
Виды осложнений при гипертонической болезни
В том случае, если течение гипертонии осложняется, могут развиться серьезные последствия не только для здоровья, но и для жизни пациента. Рассмотрим подробнее, какие возникают осложнения артериальной гипертонии.
- Мозговое кровоизлияние. Данный вид осложнения является очень опасным, так как довольно часто происходит поражение всего головного мозга. Кровоизлияние может возникнуть в любой области мозга. В такой ситуации важно быстро и своевременно определить пострадавшего в лечебное учреждение. Тогда возможно полное восстановление всех функций в организме.
- Гипертонический криз — осложнение, сопровождающееся резким скачком вверх АД в сочетании с нервно-сосудистой реакцией.
- Гипертоническое поражение головного мозга. Такое осложнение может развиться как ответная реакция на спазм сосудов, из-за чего наблюдается отек мозга. В результате начинается процесс омертвления небольших сосудов, а также находящихся рядом с ними участков ткани мозга. В данной ситуации очень важно как можно скорее привести цифры АД в норму. Если это удастся сделать, то возможны полностью обратимые процессы. При гипертоническом поражении мозга может возникнуть инсульт и острая гипертензивная энцефалопатия. Если давление повысилось неожиданно, возможен геморрагический инсульт. Если же гипертензия нарастает непрерывно, тогда грозит ишемический инсульт. Нарушение кровообращения хронического характера часто встречается у людей преклонных лет, а также у тех, кто уже долгое время страдает гипертонической болезнью.
- Осложнения гипертонии — инфаркт миокарда и сердечная недостаточность, а самым опасным для жизни является поражение почек и головного мозга. Пораженные почки можно восстановить при помощи гемодиализа. В описанных ситуациях для пострадавшего жизненно важным является своевременная доставка его в специализированное медучреждение.
Какие возникают осложнения артериальной гипертензии
Данное заболевание довольно часто осложняется следующими недугами:
- Атеросклероз;
- Развитие болезней сердца;
- Нарушения в деятельности центральной нервной системы;
- Проблемы в работе почек;
- Нарушение зрения;
- Диабет;
- Преэклампсия;
- Метаболический синдром.
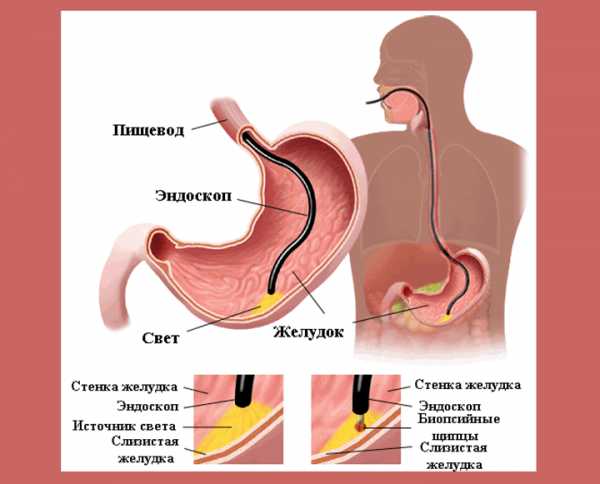
Проведение эхокардиографии сердца и ее расшифровка
Изучить строение и оценить работу сердца можно с помощью ультразвуковой волны. Такую процедуру называют эхокардиография. При выявлении сердечных заболеваний этот метод имеет большое значение.
Показания к проведению
Иногда врач не в силах точно поставить диагноз на основе осмотра. Выслушивание сердца может указывать на наличие какого-либо заболевания. Чтобы подтвердить или опровергнуть подозрения, назначают диагностическое обследование с помощью ультразвука. Терапевт или кардиолог могут направить на ЭхоКГ в следующих ситуациях:
- обнаружение шумов;
- изменения миокарда на электрокардиографии;
- повышенная температура по непонятным причинам;
- гипертония;
- одышка, отекшие конечности;
- частые головокружения;
- стенокардия;
- послеинфарктное состояние;
- подозрение на онкозаболевание;
- наследственные болезни сердца;
- обмороки;
- боли за грудиной;
- увеличение размера сердца и изменения расположения сосудов.
Процедура безболезненна и не причинит вреда детям и беременным женщинам. С ее помощью можно обнаружить сердечные заболевания у вынашиваемого плода. Проводить данное обследование беременной женщине необходимо, если она:
- страдает сахарным диабетом,
- принимала антибиотики или препараты против эпилептических припадков (в 1 или 2 триместре),
- имеет наследственную предрасположенность к болезням сердца,
- перенесла острую вирусную инфекцию.
Также показанием к проведению УЗИ сердца является случай, когда предыдущая беременность закончилась выкидышем. Обычно его делают на 18–22 неделе вынашивания.
Для выявления врожденных заболеваний сердца назначается плановое обследование младенцев. Данная процедура необходима профессиональным спортсменам для анализа изменений, которые возникают в работе главного органа кроветворения. Благодаря этому методу врач может обнаружить такие нарушения, как гипотония, тромбоз, опухоль, инфаркт миокарда, ишемическая болезнь сердца (ИБС), ревматизм, сердечная недостаточность и другие.
Виды эхокардиографии
Существуют такие методы обследования сердца с помощью ультразвука:
- Одномерный. На экране можно увидеть график, который отображает структуры органа.
- Двухмерный. Изображение показывает строение сердца в серых и белых цветах. Мышечные сокращения камер служат причиной постоянно меняющейся картинки.
- Допплер-эхокардиография. С помощью отражения ультразвуковой волны можно выявить пороки сердца, скорость кровотока.
Различают и другие способы обследования.
Через пищевод
В этом случае эхокардиография сердца осуществляется из пищевода. Специалист максимально приближается датчиком к органу. Он может рассмотреть его камеры, которые не видны при стандартном ультразвуковом обследовании. Процедуру назначают при подозрении на дефект перегородки между камерами, инфекционные заболеваниях сердца, а также после инсульта. Нельзя применять обследование органа через пищевод в случае опухолей, кровотечения, нестабильности позвонков шейного отдела спины. Процедуру проводят исключительно в специализированных медицинских клиниках.
Трансторакальная методика
Этот способ обследования используется уже давно и довольно распространен. Обнаружение сердечных заболеваний осуществляется с помощью датчика, который прижимают к грудной клетке пациента.
Стресс-ЭхоКГ
Манипуляция заключается в создании дополнительной нагрузки на сердечную мышцу путем использования беговой дорожки или велотренажера. При этом ориентируются на частоту пульса и показатели артериального давления. Указанный способ диагностики используют для выявления ИБС, оценки эффективности проведенной терапии и риска развития негативных последствий после хирургического вмешательства. Противопоказаниями к процедуре являются почечная, печеночная или сердечная недостаточность, острый инфаркт.
Подготовка к процедуре
Для прохождения стандартного обследования сердца особой подготовки не нужно. Людям с повышенным артериальным давлением (АД) и тахиаритмией требуется консультация кардиолога. Возможно, необходимо снизить пульс или давление, чтобы правильно интерпретировать полученные результаты.
Не советуют переедать перед исследованием. Желательно взять с собой воду, чистую ткань и салфетки. Пациенту рекомендуется ограничить факторы, которые могут повысить частоту сердечных сокращений и нагрузку на орган. К ним относятся:
- чрезмерные физические усилия;
- употребление кофе, энергетических напитков;
- прием снотворного или успокоительного;
- стрессы, эмоциональное перенапряжение.
Для проведения чреспищеводной эхокардиографии полезны следующие рекомендации:
- За 5 часов до процедуры нельзя есть, запрещено пить за 4 часа.
- За день до исследования не следует употреблять энергетики, кофе или крепкий чай, лучше избегать приема шоколада.
- Не нужно принимать лекарства, содержащие нитроглицерин.
- У обследуемого не должно быть зубных протезов, зондов в желудке.
Обычно процедуру назначает врач кардиолог, но если человек решил пройти ее самостоятельно, без направления доктора, ему необходимо обратиться в частный медицинский центр. Желательно взять с собой результаты предыдущих обследований, ЭКГ и другие необходимые документы.
Проведение эхокардиографии и расшифровка результатов
Во время процедуры человек лежит на спине или боку. На левую сторону грудины специалист наносит гель, проводит датчиком и отмечает данные, исходя из полученного изображения. Средняя продолжительность манипуляций составляет от семи до тридцати минут. Проводить исследования можно любое количество раз при необходимости.
Расшифровывает результат лечащий врач кардиолог. Он оценивает сократимость миокарда, размеры сердечных полостей, а также выявляет опухоли, тромбы, рубцы и аневризмы. Врачом анализируется состояние клапанов органа, описывается околосердечная сумка.
При эхокардиографии сердца нормы у взрослых и детей могут отличаться. Так, у мужчин и женщин толщина стенки левого желудочка в систоле составляет от 10 до 16 мм, а у новорожденных эта величина варьируется от 4 до 5 мм. Фракция выброса у взрослого человека находится в пределах 55–60%. Аортальный клапан должен открываться не менее, чем на 1,5 см, а нормальным показателем количества жидкости в сердечной сумке считается объем до 30 мл.
При стресс-ЭхоКГ допустимыми являются следующие состояния:
- стенки левой камеры ритмично двигаются при нагрузке,
- фракция выброса сердца повысилась,
- равномерное движение стенок в состоянии покоя,
- снизился конечно-систолический объем левого отдела.
О наличии патологии говорят снижение фракции выброса, увеличение в габаритах правой камеры, слабая подвижность стенок. При расшифровке эхокардиографии сердца нужно учитывать, что нормативные показатели могут различаться в зависимости от возраста пациента.
Что влияет на результаты?
Факторами, которые влияют на достоверность полученных данных, являются:
- Качество оборудования. Современная и многофункциональная техника позволяет зафиксировать более полные и точные сведения о состоянии сердца обследуемого человека.
- Квалификация и опыт специалиста кардиолога. Необходимы технические навыки и умение проводить анализ полученных данных, правильно осматривать пораженные структуры органа.
Затруднительно обследовать сердце с помощью ультразвука людям, у которых есть физиологические нарушения в работе дыхательных органов, воспаления кожи, травмы и раны в области груди, психические отклонения. Крик или шевеления ребенка во время эхокардиографии не оказывают влияния на результат.
Иногда анатомические особенности пациента могут стать препятствием для проведения обследования. К ним относятся:
- деформация грудной клетки,
- обильный волосяной покров у мужчин,
- ожирение,
- большой размер груди у женщин.
Кардиолог должен поставить диагноз на основе данных электрокардиографии и эхокардиографии, других анализов, а также опираясь на симптомы болезни, возраст, состояние здоровья, половую принадлежность, образ жизни пациента.
Эхокардиография помогает выявить самые сложные заболевания, когда другие методы оказываются неэффективными. Поэтому не стоит пренебрегать данной процедурой. Если у человека имеются жалобы на боли в груди или он страдает сердечными заболеваниями, без обследования ультразвуком не обойтись.
Сегментарное строение сердца. Сегменты левого и правого желудочков в оценке региональной функции
Г.П. нарциссова
Сегментарное строение сердца. Сегменты левого и правого желудочков в оценке региональной функции
ФГУ «ННИИПК
им. акад. Е.Н. Мешалкина»
Минздравсоцразвития
России, 630055,
Новосибирск,
ул. Речкуновская, 15,
УДК 616.1 ВАК 14.01.05
© Г.П. Нарциссова, 2010
Анатомически, согласно теории эмбрионального развития, сердце состоит из трех сегментов, тесно взаимосвязанных между собой: желудочков, предсердий и магистральных сосудов [Ван Прааг, 1990]. Однако в эхокардиографии многие годы большое внимание избирательно уделялось исследованию функции левого желудочка (ЛЖ), а оценка состояния правого желудочка (ПЖ) и предсердий изучены недостаточно. В диагностике ИБС важно исследование глобальной и сегментарной функции сердца. Для количественной оценки нарушений сократимости Американская ассоциация эхокардиографии с 1989 г. рекомендует использовать деление миокарда ЛЖ на сегменты.
Ядерная кардиология, эхокардиография, сердечно-сосудистый магнитный резонанс, сердечная компьютерная томография, эмиссионная позитронная компьютерная томография и коронарная ангиография - методы отображения, которые используются для оценки миокардиальной перфузии, левожелудочковой функции и коронарной анатомии.
В 2002 г. American Heart Association (AHA) в письме Группы по миокардиальной сегментации и регистрации для сердечного отображения «Standardized Myocardial Segmentation and Nomenclature for Tomographic Imaging of the Heart», в попытке установить стандарты сегментации, применимые ко всем методам изображения сердца, рекомендовала модель с 17 сегментами для ЛЖ.
Все сердечные методы отображения должны определить, ориентировать и показать сердце с помощью длинной оси ЛЖ и отобранных планов, ориентируемых на 90° относительно длинной оси.
Наименования для 90°-ориентированных сердечных планов, используемых во всех методах отображения, должны быть: короткая ось, вертикальная длинная ось и горизонтальная длинная ось (short, vertical long, horizontal long axes). Они соответствуют короткой оси, апикальному 2-камерному и апикальному 4-камерному плану, традиционно используемым в двухмерной ЭхоКГ.
Согласно рекомендациям, миокард и полость ЛЖ могут быть разделены на переменное число сегментов. Аутопсия обеспечивает точные данные по массе и размеру миокарда, и это должно служить основанием для разделения сердца. Была измерена взвешенная миокардиальная масса для каждой из третей желудочка: это 42% для основания, 36% для середины полости, 21% для верхушки. Предложенная модель с 17 сегментами, включающая истинный апикальный миокардиальный сегмент, лишенный полости, который ранее не оценивался, создает распределение 35, 35 и 30% для базальной, средней и апикальной трети сердца, близкое к данным аутопсии.
Для регионарного анализа левожелудочковой функции или миокардиальной перфузии ЛЖ должен быть разделен на равные трети, перпендикулярные к длинной оси сердца. Это три поперечных части по короткой оси ЛЖ: базальная, средняя (среднекавитальная) и апикальная.
Базальная треть включает область от митрального кольца до головок папиллярных мышц в конце диастолы. Средняя треть (среднекавитальная) включает всю длину папиллярных мышц. Апикальная треть по короткой оси включает область вне папиллярных мышц до конца
94
Конференция «Ультразвуковая диагностика в кардиологии и ангиологии»
полости. Истинная верхушка или «апикальная кепка»
- область миокарда вне конца полости ЛЖ.
На диаграмме «бычий глаз» показано местоположение и рекомендуемые названия для 17 миокардиальных сегментов. Имеется 6 базальных, 6 средних, 4 апикальных и 1 истинно апикальный сегмент, лишенный полости.
Сегменты в базальной и средней частях ЛЖ должны называться: передний, переднеперегородочный, нижнеперегородочный, нижний, нижнебоковой, переднебоковой (anterior, anteroseptal, inferoseptal, inferior, inferolateral, anterolateral).
Используя эту систему, сегменты 1 и 7 идентифицируют как местоположения из передней стенки в основании и середине полости. Соответствующие названия: базальный передний и средний передний (anterior) сегменты. Перегородка, прилегающая к ПЖ, разделена на передние и нижние сегменты. Сегменты 2 и 3 названы базальным переднеперегородочным (anteroseptal) и нижнеперегородочным (inferoseptal). Продолжая этот подход деления, сегмент 4 - базальный нижний (inferior), сегмент 5 - базальный нижнебоковой (inferolateral) и сегмент 6 - базальный переднебоковой (anterolateral). Подобные названия используются для 6 сегментов, 7-12, на уровне середины полости.
Левый желудочек в апикальной части разделен на 4 сегмента. Названия для сегментов 13-16: апикальный передний, апикальный перегородочный, апикальный нижний и апикальный боковой (anterior, septal, inferior, lateral).
Апикальная кепка представляет собой истинный мускул в крайнем наконечнике желудочка, где больше нет полости, и это определено как сегмент 17, названный верхушкой. В эхокардиографии иногда используется термин задний, но рекомендуется - нижний.
Хотя есть огромная вариабельность в коронарном кровоснабжении миокардиальных сегментов, деление на сегменты отнесено к определенной территории коронарной артерии. Самая большая изменчивость в миокардиальном кровоснабжении происходит в 17 сегменте (апикальной кепке), который может поставляться любой из этих 3 артерий. Сегменты 1, 2, 7, 8, 13, 14 и 17 снабжаются левой передней нисходящей коронарной артерией (LAD). Сегменты 3, 4, 9, 10 и 15 снабжаются правой коронарной артерией (RCA), когда это является доминирующим. Сегменты 5, 6, 11, 12 и 16 вообще снабжаются левой огибающей артерией (Cx).
Отдельные миокардиальные сегменты могут быть кровоснабжаемы тремя главными коронарными артериями с признанием, что есть анатомическая вариабельность. Оценка сегментарных нарушений сократимости ЛЖ традиционно основана на регистрации характера и амплитуды движения миокарда, а также степени его систолического утолщения. Различают 4 вида локальных нарушений сократительной функции ЛЖ, объеди-
няемых понятием «асинергия». Акинезия - отсутствие сокращения ограниченной области сердечной мышцы. Гипокинезия - выраженное локальное уменьшение степени сокращения. Дискинезия - парадоксальное расширение (выбухание) ограниченного участка сердечной мышцы во время систолы. Аневризма - диастолическое выбухание. Нарушения локальной сократимости отдельных сегментов ЛЖ у больных ИБС принято описывать по пятибалльной шкале. Важное прогностическое значение имеет расчет индекса локальной сократимости (ИЛС), который представляет собой сумму балльной оценки сократимости каждого сегмента, деленную на общее число исследованных сегментов ЛЖ.
В 2005 г. опубликованы рекомендации Американской ассоциации эхокардиографии (ASE) «Recommendations for chamber quantification» по количественной оценке ЛЖ, ЛП, ПЖ, ПП, аорты и нижней полой вены, приводятся стандартизованные параметры нормального сердца.
Этот документ является действующим на сегодняшний день для исследований левого сердца. Однако, что касается наиболее трудных для количественной оценки правых отделов сердца, то в 2010 г. опубликованы новые рекомендации ASE «Guidelines for the Echocardiographic Assessment of the Right Heart in Adults».
Помимо новых рекомендаций по количественной оценке правого желудочка и правого предсердия, отличающихся от предыдущих, в них содержатся новые сведения о сегментарном строении ПЖ.
Чтобы дифференцировать нормальную структуру и функцию ПЖ от ненормальной, необходимо оценить размер, объем и сократимость ПЖ. Для этого должен быть получен стандартный набор видов. Апикальный 4-камерный, модифицированный апикальный 4-камерный, левый пара-стернальный по длинной оси (PLAX), парастернальный по короткой оси (PSAX), левый вид притока ПЖ (parasternal RV inflow) и субкостальные виды обеспечивают изображения для всесторонней оценки систолической и диастолической функции ПЖ и систолического давления ПЖ.
Правая коронарная артерия - главная коронарная поставка ПЖ через ветви острого края. При остром инфаркте миокарда чем более проксимальная окклюзия наблюдается, тем больше миокарда ПЖ будет затронуто. В случаях окклюзии задней нисходящей артерии поражение может быть ограничено только частью нижней стенки ПЖ, что лучше всего выявляется в срезе притока ПЖ.
Задняя нисходящая артерия часто дает перпендикулярные ветви. Эти задние септальные перфоранты типично снабжают одну треть межжелудочковой перегородки.
Поставка крови к модераторному пучку происходит от первой септальной перфорантной ветви левой передней нисходящей артерии.
Патология кровообращения и кардиохирургия 4. 2010
95
В 30% сердец конусная артерия отходит отдельным коронарным устьем и снабжает инфундибулум. Могут быть кол-латерали к передней нисходящей артерии. Менее чем в 10% сердец заднелатеральные ветви левой огибающей артерии снабжают порцию задней свободной стенки ПЖ.
Рекомендации по оценке систолической функции правого желудочка
Визуальная оценка систолической функции ПЖ дает начальную качественную оценку систолической функции ПЖ, но остается недостаточной в эру стандартизации. Есть несколько простых и воспроизводимых методов оценки систолической функции ПЖ, которые должны быть включены в рутинное эхокардиографическое исследование.
Это FAC (Fractional area change) - фракционное изменение площади, TAPSE (Tricuspid annular plane systolic excursion) - систолическая экскурсия трикуспидаль-ного кольца, пульсовой тканевой Doppler S' and MPI (Myocardial performance index) - индекс Tei.
Комбинация более одного измерения функции ПЖ, такой как S' и MPI, может более надежно различить
нормальную и нарушенную функцию ПЖ. Рекомендуется, чтобы, по крайней мере, одно из вышеупомянутых количественных измерений было включено в рутинное ЭхоКГ-исследование. Более сложные методы, такие как IVA (Isovolumic acceleration), strain and strain rate, в настоящее время не рекомендуются для рутинных исследований, лучше всего должны применяться для определенных клинических и научных исследований в специализированных лабораториях.
Измерение диастолической функции ПЖ должно быть рассмотрено у пациентов с подозреваемым ухудшением состояния ПЖ как маркер ранней или скрытой дисфункции ПЖ или у пациентов с известным ухудшением ПЖ как маркер плохого прогноза. Tранстрикус-пидальное отношение E/A, E/E' и размер правого предсердия - наиболее предпочтительные показатели.
нарциссова Галина Петровна - доктор медицинских наук, заведующая лабораторией функциональной и ультразвуковой диагностики ФГУ «ННИИПК им. акад. Е.Н. Мешалкина» Минздравсоцразвития России (Новосибирск).
рекомендации по количественной оценки функций сердца - Стр 2
РЕКОМЕНДАЦИИ ПО КОЛИЧЕСТВЕННОЙПЕРЕДОВАЯОЦЕНКЕСТАТРУКТУРЫЬЯ И ФУНКЦИИ КАМЕР СЕРДЦА
ческих исследованиях, однако практически идентичны показателям, полученным при аутопсии, и пороговым значениям, использующимся в клинических исследованиях [19, 20, 36, 38, 39]. Несмотря на то, что в некоторых предыдущих исследованиях отмечались расовые различия в значениях ММЛЖ, обобщение доступных литературных данных свидетельствует об отсутствии значимых различий между здоровыми афроамериканцами и европеоидами. У пациентов с артериальной гипертензией, напротив, были продемонстрированы расово этнические различия структуры ЛЖ [40]. Хотя чувствительность, специфичность и предсказательная ценность измерения толщины стенок миокарда ЛЖ в определении гипертрофии ЛЖ ниже, чем вычисление ММЛЖ,
вклинической практике наиболее простым способом выявления гипертрофии ЛЖ является измерение толщины задней стенки ЛЖ или МЖП [41].
Использование показателя ММЛЖ у детей осложняется необходимостью индексирования этого показателя по отношению к размеру тела ребенка. При этом должно учитываться только нормальное физическое развитие ребенка без учета патологического влияния избыточного веса или ожирения. В таком случае индексированные показатели ММЛЖ в раннем детстве могут напрямую сравниваться с последующими измерениями в подростковом и взрослом возрасте. Отношение массы ЛЖ к росту (в метрах)
встепени от 2,5 до 3,0 является наиболее часто используемым методом индексации у детей и подростков, так как наилучшим образом согласуется с индексированной ММЛЖ с учетом безжировой массы тела [42]. В настоящее время, как правило, используется возведение в степень 2,7 [43, 44]. У детей младше 8 лет наилучший способ индексации пока не определен, однако наиболее правильным считается отношение к росту в степени 2,0 [45].
Оценка объемов и массы миокарда левого желудочка с помощью трехмерной эхокардиографии
Оценка объемов и массы трехмерных структур по линейным или двухмерным измерениях несовершенна, так как основана на определенных геометрических моделях и допущениях. И хотя подобные неточности измерений в прошлом считались неизбежными и не имеющими существенного клинического значения, в большинстве случаев необходима высокая точность измерений, особенно в случае повторных исследований при наблюдении за развитием заболевания у пациента. В последнее десятилетие появилось несколько трехмерных технологий для измерения объемов и массы миокарда ЛЖ [46–59].Принципиально они могут быть разделены на технологии, основанные на реконструкции объемных изображений из набора двухмерных кадров, или на непо-
средственном получении объемных данных с помощью специального матричного датчика, также известные как трехмерная эхокардиография в режиме реального времени. После получения трехмерного изображения для вычисления объемов и ММЛЖ требуется ручное или полуавтоматическое определение границ эндокарда (а для ММЛЖ – и границ эпикарда). С учетом этих контуров вычисляется объем полости или миокарда ЛЖ методом дисков [54, 56] или другими способами [46–48].
Независимо от способа получения данных трехмерная эхокардиография не основана на геометрических моделях при вычислении объемов и массы миокарда ЛЖ и не подвержена ошибкам выведения позиций, приводящим к укорочению полости ЛЖ. Проведены исследования, доказавшие точность определения объемов и ММЛЖ методом трехмерной эхокардиографии в сравнении с “золотым стандартом”, в частности МРТ. Как и при МРТ, объемы ЛЖ и ПЖ по данным трехмерной эхокардиографии были более согласованными, имели меньший разброс значений и меньшую внутри- и межисследовательскую вариабельность, чем результаты двухмерной эхокардиографии [46, 54, 57, 60]. При оценке ММЛЖ было убедительно продемонстрировано преимущество трехмерной эхокардиографии над линейными или двухмерными методами [55, 57, 59]. Объем и масса миокарда ПЖ по данным трехмерной эхокардиографии также хорошо согласуются с результатами МРТ [58, 61]. Ограничениями использования этого метода в настоящее время являются необходимость регулярного ритма сердца, относительно низкое качество трехмерных изображений в реальном времени по сравнению с двухмерными изображениями и временные затраты на дополнительную обработку данных. Однако, большее количество обрабатываемых данных, отсутствие геометрических допущений, постоянное улучшение программных пакетов для анализа результатов трехмерной эхокардиографии нивелируют эти ограничения.
Локальная сократимость левого желудочка
В 1989 г экспертами ASE была предложена 16 сегментная модель ЛЖ [2]. Согласно этой модели, весь ЛЖ делится на 6 базальных, 6 средних и 4 апикальных сегмента (рис. 8).
Границы МЖП определяются местом присоединения стенок правого желудочка (ПЖ). МЖП на базальном и среднем уровне делится на переднеперегородочные и нижне-перегородочныесегменты. В направлении против часовой стрелки остальные сегменты на базальном и среднем уровнях получили название нижних,нижне-боковых,передне-боковыхи передних. В верхушке ЛЖ выделяют перегородочный, нижний, боковой и передний сегменты. Данная сегментарная модель широко используется в эхокардиографии. Напротив, в радионуклидных исследова-
ПриложениеРоссийский1 Российскомукардиологическийкардиологическомужурнал №журналу3 (95) |№20123 (95) | 2012
Рис. 8. Схематичное изображение сегментарного анализа стенок ЛЖ. Парастернальная позиция по длинной и короткой осям ЛЖ на трех различных уровнях. Апикальные сегменты обычно визуализируются из апикального доступа вчетырех-,двух- и трехкамерной позициях. Собственно верхушка может быть оценена только при контрастной эхокардиографии. 16 сегментная модель, в соответствии с рекомендациями ASE 1989 [2], также может использоваться в практике. 17 сегментная модель, включающая собственно верхушку, была предложена рабочей группой по сегментарному делению миокарда и регистрации методов визуализации сердца Американской ассоциации сердца [62].
ниях, магнитно-резонанснойи компьютерной томог- | ному выше и составляет по 37,5% массы миокарда | |||
рафии сердца обычно используется большее количе- | на долю базальных и средних сегментов и 25% на долю | |||
ство сегментов. | апикальных сегментов. В 17 сегментной модели | |||
В 2002 г рабочая группа Американской ассоциа- | на долю базальных и средних сегментов приходится | |||
ции сердца по сегментарному делению миокарда | по 35,3% ММЛЖ, а на долю апикальных сегментов | |||
и регистрации методов визуализации сердца разра- | (включая собственно верхушку) – 29,4%. | |||
ботала 17 сегментную модель ЛЖ в качестве уни- | Существует определенная вариабельность крово- | |||
версальной для всех визуализирующих методов | снабжения сегментов миокарда ЛЖ. Тем не менее, | |||
(рис. 8) [62]. Главное отличие от предыдущей | сегменты ЛЖ принято соотносить с бассейном кро- | |||
16 сегментной модели заключается в выделении | воснабжения одной из трех главных коронарных | |||
дополнительного 17 го сегмента – собственно вер- | артерий, как это показано на рисунке 9 [62]. | |||
хушки ЛЖ. Собственно верхушка ЛЖ не контакти- | Эхокардиография | используется | для | оценки |
рует с полостью ЛЖ. Технологии, улучшающие | локальной сократимости при инфаркте и ишемии | |||
качество эхокардиографического изображения, | миокарда с 70 х годов прошлого | века | [64–66]. | |
такие как тканевая гармоника и контрастная эхо- | В настоящее время известно, что регионарный кро- | |||
кардиография, оптимизируют визуализацию вер- | воток и локальная | сократимость | миокарда ЛЖ | |
хушки ЛЖ. Любая из предложенных моделей доста- | не находятся в тесной зависимости [67]. Хотя нару- | |||
точно практична для клинического применения, | шения локальной сократимости миокарда могут | |||
но при этом достаточно детальна для полуколиче- | отсутствовать в покое при степени стеноза просвета | |||
ственного анализа. 17 сегментную модель следует | коронарной артерии менее 85%, при нагрузке они | |||
использовать преимущественно при исследовании | могут появляться уже при стенозе просвета более | |||
перфузии миокарда и при сравнении различных | 50%. Известно, что при эхокардиографическом | |||
визуализирующих методов. 16 сегментная модель | исследовании объем ишемизированного или рубцо- | |||
подходит для оценки нарушений локальной сокра- | вого миокарда может быть завышен в связи с наруше- | |||
тимости миокарда, так как в норме собственно | нием кинетики прилежащих сегментов, как за счет | |||
верхушка (17 й сегмент) не двигается. | феномена подтягивания, так и за счет изменений | |||
Основой сегментарного деления миокарда стали | локальных условий нагрузки и оглушения миокарда | |||
данные о его массе и размерах по данным аутопсии. | [68]. Таким образом, при оценке локальной сократи- | |||
При сечении ЛЖ на три части перпендикулярно его | мости следует учитывать как движение, так и утолще- | |||
длинной оси, на долю базальных сегментов у взро- | ние стенок ЛЖ. Более того, следует помнить, что | |||
слых людей без заболеваний сердца приходится 43% | нарушения локальной сократимости ЛЖ могут выяв- | |||
ММЛЖ, на долю средних сегментов (определяемых | ляться и при отсутствии ишемической болезни | |||
по папиллярным мышцам) – 36% и на долю апикаль- | сердца. | |||
ных сегментов – 21% [63]. Распределение массы мио- | Рекомендовано оценивать сократимость каждого | |||
карда ЛЖ в 16 сегментной модели близко к описан- | сегмента по количественной шкале, учитывающей |
РЕКОМЕНДАЦИИ ПО КОЛИЧЕСТВЕННОЙПЕРЕДОВАЯОЦЕНКЕСТАТРУКТУРЫЬЯ И ФУНКЦИИ КАМЕР СЕРДЦА
Рис. 9. Типичное кровоснабжение сегментов ЛЖ правой коронарной артерией (ПКА), передней межжелудочковой ветвью левой коронарной артерии (ПМЖВ) и огибающей ветвью левой коронарной артерии (ОА). Существует индивидуальная вариабельность типов кровоснабжения. Некоторые сегменты могут кровоснабжаться из нескольких бассейнов.
Рис. 10. Методика измерения толщины стенки ПЖ (стрелки) из М режима (слева) и субкостальной позиции (справа).
подвижность и систолическое утолщение миокарда. | мента и последующим делением на число визуализи- |
В идеале, сократимость каждого сегмента должна | рованных сегментов можно получить индекс наруше- |
изучаться из нескольких эхокардиографических пози- | ния локальной сократимости миокарда. |
ций. Предложена следующая шкала для оценки сег- | |
ментарной сократимости ЛЖ: нормальная сократи- | Оценка ремоделирования левого желудочка |
мость или гиперкинез = 1 балл, гипокинез = 2 балла, | и использование эхокардиографии в клинических |
акинез (или минимальное утолщение) = 3 балла, | исследованиях |
дискинез (парадоксальное систолическое движение) = | Термин ремоделирование ЛЖ обозначает про- |
4 балла, аневризма (диастолическая деформация) = | цесс изменения размеров, геометрии и функции |
5 баллов [1]. Путем сложения баллов для каждого сег- | сердца во времени. При помощи количественной |
ПриложениеРоссийский1 Российскомукардиологическийкардиологическомужурнал №журналу3 (95) |№20123 (95) | 2012
Рис. 11. Измерение срединного диаметра ПЖ на уровне папиллярных мышц ЛЖ в апикальной четырехкамерной позиции. RVD1 базальный диаметр ПЖ; RVD2 – срединный диаметр ПЖ; RVD3 – продольный диаметр ПЖ; RV – правый желудочек; LV – левый желудочек; RA – правое предсердие; LA – левое предсердие.
Таблица 5 | ||||||||
Нормативные показатели и пороговые значения размеров и объемов ЛЖ | ||||||||
Женщины | Мужчины | |||||||
Норма | Незначительное | Умеренное | Значительное | Норма | Незначительное | Умеренное | Значительное | |
нарушение | нарушение | нарушение | нарушение | нарушение | нарушение | |||
Размеры ЛЖ | ||||||||
КДР, см | 3,9–5,3 | 5,4–5,7 | 5,8–6,1 | ≥6,2 | 4,2–5,9 | 6,0–6,3 | 6,4–6,8 | ≥6,9 |
КДР/ППТ, см/м 2 | 2,4–3,2 | 3,3–3,4 | 3,5–3,7 | ≥3,8 | 2,2–3,1 | 3,2–3,4 | 3,5–3,6 | ≥3,7 |
КДР/рост, см/м | 2,5–3,2 | 3,3–3,4 | 3,5–3,6 | ≥3,7 | 2,4–3,3 | 3,4–3,5 | 3,6–3,7 | ≥3,8 |
Объемы ЛЖ | ||||||||
КДО, мл | 56–104 | 105–117 | 118–130 | ≥131 | 67–155 | 156–178 | 179–201 | ≥202 |
КДО/ППТ, мл/м 2 | 35–75 | 76–86 | 87–96 | ≥97 | 35–75 | 76–86 | 87–96 | ≥97 |
КСО, мл | 19–49 | 50–59 | 60–69 | ≥70 | 22–58 | 59–70 | 71–82 | ≥83 |
КСО/ППТ, мл/м 2 | 12–30 | 31–36 | 37–42 | ≥43 | 12–30 | 31–36 | 37–42 | ≥43 |
Примечание: показатели, выделенныежирным шрифтом, наиболее валидны и рекомендованы к применению.
оценки данных двухмерной трансторакальной эхо- | ческое гипертрофическое ремоделирование в «спор- |
кардиографии можно охарактеризовать ремодели- | тивных» сердцах обратимо при прекращении трени- |
рование ЛЖ у здоровых лиц и при различных забо- | ровок и связано с общим увеличением безжировой |
леваниях сердца. Ремоделирование ЛЖ может быть | массы тела [70], а также повышением симпатиче- |
физиологическим, когда увеличиваются размеры | ской активности сердца [74]. Ремоделирование |
сердца во время роста, при физических нагрузках | может быть компенсаторным при хронической |
или беременности. В нескольких исследованиях | перегрузке давлением на фоне системной артери- |
продемонстрировано, что изометрические и изото- | альной гипертензии или аортального стеноза, что |
нические физические упражнения приводят к ремо- | приводит к концентрической гипертрофии (увели- |
делированию ЛЖ и ПЖ с изменением размеров | чение толщины стенок, нормальный объём полости |
полостей и толщины стенок [69–73].Изменения | и сохранная фракция выброса) (рис. 5). Компенса- |
у высокотренированных лиц («спортивное» сердце) | торное ремоделирование ЛЖ отмечается при хрони- |
напрямую зависят от типа и продолжительности | ческой перегрузке объемом на фоне митральной или |
физических тренировок и имеют особые характери- | аортальной недостаточности, что вызывает такие |
стики при эхокардиографии. При изометрических | характерные изменения структуры ЛЖ, как эксцен- |
упражнениях происходит диспропорциональное | трическая гипертрофия и дилатация полости при |
увеличение ММЛЖ по отношению к увеличению | первоначально нормальной сократимости. Пере- |
конечно-диастолическогообъема ЛЖ. Это приво- | грузки давлением и объемом компенсируются бла- |
дит к значительно большему увеличению соотноше- | годаря соответствующей гипертрофии, которая нор- |
ния толщины стенки к размеру полости ЛЖ, чем это | мализует напряжение на стенку ЛЖ, и позволяет |
наблюдается у нормальных лиц (не спортсменов). | сохранять стабильную гемодинамику и фракцию |
При этом изменений индексов сократительной фун- | выброса в течение длительного времени. Однако |
кции ЛЖ не происходит [69–73].Такое физиологи- | у части пациентов хроническое увеличение постна- |
РЕКОМЕНДАЦИИ ПО КОЛИЧЕСТВЕННОЙПЕРЕДОВАЯОЦЕНКЕСТАТРУКТУРЫЬЯ И ФУНКЦИИ КАМЕР СЕРДЦА
Таблица 6 | ||||||||
Нормативные показатели и пороговые значения функции ЛЖ | ||||||||
Женщины | Мужчины | |||||||
Норма | Незначительное | Умеренное | Значительное | Норма | Незначительное | Умеренное | Значительное | |
нарушение | нарушение | нарушение | нарушение | нарушение | нарушение | |||
М режим | ||||||||
Эндокардиальная фракция | ||||||||
укорочения,% | 27–45 | 22–26 | 17–21 | ≤16 | 25–43 | 20–24 | 15–19 | ≤14 |
Фракция укорочения средних | ||||||||
волокон,% | 15–23 | 13–14 | 11–12 | ≤10 | 14–22 | 12–13 | 10–11 | ≤10 |
В режим | ||||||||
Фракция выброса,% | ≥55 | 45–54 | 30–44 | Задать вопрос
|
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе