Процентное содержание эритроцитов понижено
Процентное содержание эритроцитов 120 fl - Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
Кроветворная система является одной из важнейших структур в человеческом организме. Она состоит из костного мозга, селезенки, лимфоузлов и периферической крови. В этих органах происходит непрерывное образование форменных элементов. Под влиянием некоторых факторов хорошо отлаженный механизм может давать сбой. Его результатом являются различные болезни и патологии. Среди них особого внимания заслуживает хроническая анемия.
Краткое описание расстройства
В первую очередь необходимо отметить, что анемия не считается самостоятельным заболеванием. Врачи привыкли рассматривать ее с точки зрения признака или проявления какого-либо недуга. Расстройство может протекать в острой или хронической форме, но последний вариант встречается особенно часто. Определить конкретную разновидность недуга под силу только врачу.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
В медицинских справочниках анемия определяется как нарушение, характеризующееся снижением концентрации гемоглобина в периферической крови. Для представителей сильного пола критической отметкой считается 140 г/л, а у женщин — 120 г/л. Кроме того, происходит уменьшение показателей гематокрита и числа красных кровяных телец — эритроцитов. Чтобы предупредить развитие нарушения, требуется слаженная работа почек и спинного мозга, постоянное поступление питательных веществ в организм. Если хоть один из перечисленных элементов дает сбой, развивается анемия.
Ее возникновению могут предшествовать хронические болезни, особенно в пожилом возрасте. Различного рода расстройства способствуют подавлению продуцирования эритроцитов в костном мозге. Имеющееся в костных тканях железо нельзя использовать развивающимся эритроцитам. В этом случае говорят о развитии такого недуга, как анемия хронических заболеваний (АХЗ).
Причины нарушения работы кроветворной системы
Хроническую форму анемии могут спровоцировать различные нарушения в функционировании внутренних органов и систем. Речь, прежде всего, идет о работе костного мозга, пищеварительного тракта, почек, печени. Иногда анемии предшествуют аутоиммунные расстройства, инфекционные и онкологические патологии, глистные инвазии.
Если верить ученым, продолжительность жизни эритроцитов составляет около 100 суток. Организм постоянно замещает отмершие элементы новыми. Эритроциты синтезируются исключительно в костном мозге. Поэтому одной из причин хронической анемии врачи называют кровотечения или расстройства продуцирования красных кровяных телец.

Среди других причин, а точнее, заболеваний, вызывающих этот недуг, можно отметить:
- наружное кровотечение, спровоцированное менструацией или язвенной болезнью;
- различного рода патологии почечной системы;
- дефицит железа в рационе;
- активное разрушение эритроцитов вследствие гемолитических недугов;
- беременность (задержка жидкости способствует разжижению крови, поэтому процентное содержание эритроцитов заметно сокращается);
- алкоголизм.
Также анемия хроническая возможна при бактериальном эндокардите, остеомиелите, туберкулезе и ревматоидном артрите.
Чем опасен недуг?
При анемии, причем вне зависимости от ее формы, первоначально страдает иммунитет человека. Проблемы с защитной системой организма всегда отражаются на его работе в целом. При этом простудные или вирусные заболевания следует воспринимать в качестве наименьшего зла. Гораздо опаснее сердечные патологии или нарушения ЦНС.

Анемия весьма опасна для беременных женщин. Ее развитие может спровоцировать самопроизвольный аборт, плацентарную недостаточность, а также преждевременные роды. Последнее, как правило, негативно отражается на развитии малыша. Так называемые анемичные дети в большей степени подвержены простудным заболеваниям.
Клиническая картина
Проявления хронической формы анемии могут варьироваться в зависимости от вызвавшей ее причины и степени тяжести. Сначала многие принимают этот недуг за простудные заболевания или банальную усталость. Если клиническая картина дополняется головокружениями, бледностью кожи, беспричинной раздражительностью, можно предположить анемию. Легкая форма патологического процесса очень часто остается незамеченной. По мере прогрессирования недуга симптомы становятся все более очевидными.
Анемия хроническая проявляется одышкой, сбоями в менструальном цикле, дискомфортом в груди, выпадением волос. У некоторых пациентов кожа рук и ног всегда остается холодной. В редких случаях болезнь сопровождается обмороками, парестезией конечностей, низким кровяным давлением, тахикардией и увеличением селезенки.
Стоит заметить, что уменьшение числа эритроцитов не всегда указывает именно на анемию. Иногда этот показатель сохраняется в пределах нормы, но при этом концентрация гемоглобина падает. На эти параметры крови определенное влияние оказывают следующие факторы: рост и вес человека, его возраст, образ жизни, пол и пр. Поэтому в каждом конкретном случае патологический процесс нужно рассматривать в индивидуальном порядке.
Распространенные формы недуга
Чаще всего встречается анемия при новообразованиях злокачественного характера. Распространенность этой формы патологии варьируется от 30 до 90%. При этом у 40% больных лимфомой нарушение обычно диагностировано к моменту подтверждения предварительного диагноза.
Второе место занимают анемии при воспалениях. На фоне бактериальной инфекции анемия может развиться уже через 48 часов. При хроническом воспалении тяжесть патологического процесса зависит от этиологии основной болезни. Анемии присуще снижение концентрации железа и ОЖСС. Такие больные проходят лечение препаратами эритропоэтина.
Число пациентов с анемией при хронической сердечной недостаточности (ХСН) колеблется в пределах 14 – 55%. Изменение количественного и качественного состава крови является независимым показателем выживания больных с ХСН. До сих пор ученые не уверены в том, является ли анемия следствием возникновения сердечной дисфункции.
Медицинское обследование пациента
При появлении симптомов, указывающих на анемию, нужно сразу обратиться за медицинской помощью. Диагностика этой патологии достаточно сложна. Начинается она с опроса пациента, изучения его анамнеза и жалоб. Врачу очень важно знать, какие недуги предшествовали данному расстройству, когда именно оно появилось, имелись ли подобные случаи среди близких родственников. После получения достоверной информации специалист может приступать непосредственно к самой диагностике.
Сначала пациенту назначается стандартный анализ крови. С его помощью можно оценить количественный и качественный состав главной жидкости в организме. Затем обследование дополняется другими мероприятиями. Какими именно, зависит исключительно от хронического заболевания, на фоне которого и возникла анемия. Это могут быть УЗИ сердца/органов брюшной полости, КТ или МРТ и т.д.
После получения результатов обследования врач может судить о наличии той или иной болезни и характере анемии. Затем приступают непосредственно к самой терапии.
Особенности лечения
Что касается терапии анемии при хронических заболеваниях, то этот вопрос требует отдельного рассмотрения. Чаще всего специфического лечения не требуется. Если врачу удается правильно распознать причину расстройства (первичный недуг) и назначить его терапию, анемия проходит самостоятельно. Например, при почечных воспалениях назначается заместительное лечение. Дополнительное употребление препаратов железа и витаминов редко приносит положительные результаты.
Иногда больному назначают переливание эритроцитарной массы. Данная процедура считается не совсем безопасной. Поэтому к ее помощи прибегают в исключительных случаях.
В последнее время особую популярность приобрел рекомбинантный эритропоэтин. Это специфический гормон, который отвечает за активную выработку эритроцитов в костном мозге. Такая терапия характеризуется высокой эффективностью, но не лишена недостатков. Например, пациенты часто жалуются на появление аллергии, лихорадки, мышечных болей. Во время комплексного обследования у них часто выявляются гиперкоагуляционный синдром, симптомы увеличения внутричерепного давления, аномально высокие показатели фосфатов и калия в крови. У больных раком прием подобных препаратов может негативно отразиться на продолжительности жизни. В подтверждение этому факту существуют многочисленные исследования.
Рекомбинантный эритропоэтин вводится подкожно в умеренной дозировке. По истечении некоторого времени ее начинают постепенно снижать. Обычно процедуры повторяют не чаще 3-х раз каждые 7 дней.
Методы профилактики
Специфической профилактики именно хронической анемии не разработано. Однако предупредить ее развитие можно, если своевременно лечить все болезни.
Стандартная профилактика анемии состоит в правильном и сбалансированном питании. Ежедневно в рационе должны присутствовать белки, жиры и углеводы. При этом рекомендуется отказаться от жирного и жареного, чрезмерно соленых и острых блюд. Обязательным является употребление продуктов животного происхождения, молочной продукции, свежих овощей и фруктов.
Также необходимо соблюдать режим труда и отдыха, избегать стрессов. Все дело в том, что многие патологии развиваются именно на фоне хронической усталости или перенапряжения. Полезно несколько раз в год проходить курс приема поливитаминов. Конкретный препарат должен подобрать врач с учетом состояния здоровья и индивидуальных особенностей организма.
Macror процентное содержание эритроцитов в крови ниже нормы - Лечение гипертонии
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
Кровь человека имеет не очень сложный состав, благодаря которому функционирует организм человека. Если хоть что-то меняется, страдают многие органы и сбиваются важные функции.
- Причины
- Симптомы
- Диагностика
- Лечение
- Последствия
- Профилактика
Например, если увеличивается число эритроцитов, это значит, что развивается полицитемия.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Этим словом называется группа патологий, характеристика которой приведена в предыдущем предложении. Причем это слово не распространяется главным образом на описание числа тромбоцитов и лейкоцитов, ведь это, как говорится, совсем другая история, точнее, другие заболевания.
Это заболевание имеет и другое название – болезнь Вакеза. Дело в том, что ее впервые описал французский клиницист Вакез, а произошло это в 1892 году. Она считается болезнью второй половины жизни, так как в основном поражает людей, возраст которых составляет от 40 до 50 лет. Редкие случаи зафиксированы в отношении молодых пациентов, начиная с 25 лет. Мужчины больше подвержены этому состоянию, нежели женщины. Есть случаи, когда заболевание поражало несколько членов одной семьи.
Причины
Как мы выяснили, главная проблема заключается в нарастании числа эритроцитов. На это есть свои объяснения. Число эритроцитов обычно увеличивается в том случае, если кроветворение нормальное, а степень кроверазрушения при этом уменьшается. Однако при болезни Вакеза кроверазрушение не уменьшается, а увеличивается. Тогда почему становится больше красных кровяных клеток? Такое состояние наблюдается при удлиненной жизни каждого эритроцита, однако даже эта теория не имеет места при интересующем нами заболевании.
Может быть, есть еще причина изменения количества клеток? Есть. Ее можно описать как усиленное производство эритроцитов, которое превышает их разрушение, даже если оно усиленное.
Именно это и происходит при болезни Вакеза. Тогда возникает другой вопрос: почему эритроциты производятся в огромном количестве? Назвать точную причину этого состояния невозможно. В течение нескольких лет специалисты обнаруживали, что на это могут влиять различные факторы, например:
- увеличение селезенки;
- повышенное артериальное давление;
- наследственная предрасположенность.
Масса эритроцитов увеличивается лишь при одной форме заболевания – истинной полицитемии, о которой мы поговорим чуть ниже. Причем таким состоянием характеризуется как первичная, так и вторичная полицитемия.
Было сделано еще одно интересное открытие. У одного больного, который погиб при явлениях полицитемии, было найдено большое количество мегакариоцитов в легочных капиллярах. Исследовательница, выявившая это, предположила, что усиленное размножение этих частиц в костном мозге вызывает неизвестный раздражитель, как и усиленное вымывание их из него. Они, застревая в легочных капиллярах, приводят к нарушению обмена кислорода, аноксемии и стойкому увеличению эритроцитов. Однако пока такое наблюдение остается единичным.
Есть две основные формы болезни Вакеза:
- относительная форма;
- истинная полицитемия.
Последняя форма считается уже прогрессирующим хроническим заболеванием миелопролиферативного типа. Оно характеризуется абсолютным повышением массы красных кровяных клеток. Относительную форму можно также определить как ложную и стрессовую.
Истинная полицитемия считается довольно редким заболеванием. Американские ученые выяснили, что от трех до пяти случаев заболевания на один миллион человек регистрируется каждый год. Болезнь, как мы уже говорили вначале, в основном развивается у лиц среднего и пожилого возраста, причем средний возраст постепенно растет. Кроме того, исследования показали, что евреи заболевают чаще, а африканцы реже, хотя пока что эти наблюдения не доказаны научным путем.
Важно подразделять причины заболевания две группы.
- Первичные причины. Это приобретенные или врожденные нарушения, связанные с производством эритроцитов и приводящие к болезни Вакеза. В этой группе есть два главных состояния. Первое из них — болезнь Вакеза вера, которая связана с мутацией в JAK2 гене, повышающем чувствительность в ЭПО клеток костного мозга. Это как раз и приводит к увеличению числа эритроцитов. Для этого состояние часто характерно увеличение других клеток, например, тромбоцитов. Второе – первичное врожденное или семейное состояние. В этом случае мутация происходит в гене EPOR. В ответ на ЭПО происходит увеличение эритроцитов.
- Вторичные причины. Они основаны на образовании избыточного количества эритроцитов из-за высокого уровня ЭПО, которые циркулируют в кровяном русле. При этом конкретными причинами являются хроническая гипоксия, плохое поступление кислорода, а также опухоли, продуцирующие слишком большое количество ЭПО. Можно выделить несколько условий, приводящих к повышению эритропоэтина по причине недостаточного снабжения кислородом или гипоксии: легочная гипертензия, хронический бронхит, эмфизема легких, ХОБЛ, синдром гиповентиляции, проживание в высоких горах, апноэ, застойная сердечная недостаточность, плохой кровяной приток к почкам.
Заболевание может возникнуть из-за хронической окиси углерода. У гемоглобина отмечена более высокая способность присоединять молекулы окиси углерода, а не молекулы кислорода. Эритроцитоз может возникнуть как реакция на присоединение молекул моноксида углерода к гемоглобину. Получается, что происходит компенсация недостатка кислорода существующим гемоглобином, точнее, его молекулами.
Кстати, похожая картина наблюдается с диоксидом кислорода, когда человек обладает такой вредной привычкой, как курение. Есть и так называемые мягкие состояния, способные привести большой секреции ЭПО – это почечная обструкция и кисты почек. Все перечисленные причины в основном относятся к зрелым в отношении возраста людям.
Полицитемия у новорожденных может возникнуть из-за передачи крови матери из плаценты, а также при переливании. Если происходит внутриутробная гипоксия по причине недостаточности плаценты, также может развиться болезнь Вакеза.
Симптомы
Заболевание начинает развиваться постепенно. Сначала сложно выявить конкретные симптомы. Наблюдаются такие симптомы, как:
- потеря трудоспособности;
- нарастающая утомляемость;
- тяжесть в голове;
- приливы к голове;
- головокружения;
- одышка при сильных движениях;
- судороги в икрах;
- мурашки в ногах;
- необычно здоровый цвет лица;
- носовые кровотечения;
- зябкость.
Объективное исследование выявляет необычную окраску кожи, она становится багрово-красной и темно-красной. Она похожа на цвет лица при вдыхании амилнитрита, сильного опьянения, после парной бани и так далее. Однако не стоит путать это с цианозом.
Кожа становиться багрово-красной и темно-красной
Своеобразная окраска особенно видна на кистях рук, шее и лице, но ярче всего окрашены раковины ушей. Губы сине-красные, я зев и язык темно-красные. Если обратить внимание на дно глаза, можно увидеть, что сосуды в нем резко увеличены, то их больше, и они переполнены кровью.
Со стороны пищеварения присутствуют частые запоры, ощущение тяжести и боли в животе. Это объясняется увеличением селезенки. Иногда описываются нарушения психической деятельности. Например, может наблюдаться забывчивость или более глубокие изменения, такие как состояние оглушения или возбуждения. Пациент может жаловаться на преходящую слепоту и ослабление зрения, а также на шум в ушах. При давлении кости болезненны. Температура находится в пределах нормы.
Диагностика
Чаще всего истинная полицитемия обнаруживается случайно, при обследовании образцов крови, анализы которой врач назначается по различным медицинским причинам.
После того, как анализы крови выявили отклонения, связанные с болезнью Вакеза, необходимо провести дальнейшие исследования.
Основными компонентами тестов, проводимых в лаборатории, являются:
- клинический анализ крови;
- анализ на метаболический состав крови;
- анализ на свертываемость крови.
Также проводятся:
- ЭКГ;
- рентгенография грудной клетки;
- эхокардиография;
- анализ на оценку уровня окиси углерода;
- анализ на гемоглобин.
Иногда необходимо исследовать костный мозг, поэтому проводят биопсию или аспирацию костного мозга. Также рекомендуется проверить ген JAK2. Необязательно проверять уровень ЭПО, хотя иногда это может помочь в постановке диагноза. Обычно первичная форма заболевания характеризуется низким уровнем ЭПО, однако, при опухолях, выделяющих ЭПО, уровень может быть, наоборот, выше.
Интерпретировать результаты нужно осторожно, потому что высокий уровень ЭПО может являться ответом на хроническую гипоксию в том случае, если этот фактор является главной причиной болезни Вакеза.
Лечение
Лечение вторичной формы болезни Вакеза зависит от причины. Если у пациента имеется хроническая гипоксия, можно предоставит дополнительный кислород. Другие способы лечения обычно направляются на причину заболевания.
Для тех, у кого выявлена первичная форма заболевания, важно принять некоторые простые способы, которые помогут облегчить свое состояние в домашних условиях. Например, следует поддерживать достаточный баланс воды в организме, так как это поможет избежать обезвоживания и повышенной концентрации крови.
Ограничений в отношении физической активности нет. При увеличенной селезенке важно избегать контактных видов физической активности и спорта, так как нельзя допустить разрыв или повреждение селезенки. Также важно не употреблять продукты, в которых содержится железо.
Основной терапией является кровопускание, цель которого является сохранение приемлемого гематокрита, у женщин он должен составлять 42%, у мужчин 45%. Первоначально кровопускание делается каждые два или три дня, при этом удаляется 250-500 миллилитров крови, имеется в виду каждая процедура. Если цель достигнута, процедура выполняется реже для того, чтобы только поддерживать достигнутый уровень.
При лечении также используется аспирин, снижающий риск свертываемости крови, а, значит, и образования тромбов. Однако этот препарат нельзя употреблять людям, которые имели в анамнезе кровотечения.
Последствия
Течение заболевания подразделяется на три фазы.
- Начальная фаза длится несколько лет. В это время симптомы полицитемии выражены слабо или отсутствуют вообще.
- Эритремическая фаза. В этом периоде развиваются не только классические признаки, но и основные осложнения. Эта фаза может протекать несколько лет, в ней умирает основная часть пациентов.
- Возникновение миелосклероза, а иногда и лейкоза.
Можно сказать, что срок выживаемости увеличился, это особенно касается более молодых пациентов. Средняя продолжительность жизни, если считать от момента постановки диагноза, — 13 лет. Основная причина смерти – сосудистые осложнения.
Профилактика
Истинная полицитемия – опасное заболевание. Некоторые причины предотвратить невозможно, хотя есть несколько потенциальных профилактических мер:
- управление заболеваниями легких, апноэ и болезными сердца;
- избегание продолжительного воздействия окиси углерода;
- отказ от курения.
Конечно, если заболевание основано на мутации генов, предотвратить последствия невозможно, однако нужно приложить все усилия, чтобы сохранять положительный настрой и постараться прожить любой жизненный срок, радуя себя и своих близких.
– оставляя комментарий, вы принимаете Пользовательское соглашение
- Аритмия
- Атеросклероз
- Варикоз
- Варикоцеле
- Вены
- Геморрой
- Гипертония
- Гипотония
- Диагностика
- Дистония
- Инсульт
- Инфаркт
- Ишемия
- Кровь
- Операции
- Сердце
- Сосуды
- Стенокардия
- Тахикардия
- Тромбоз и тромбофлебит
- Сердечный чай
- Гипертониум
- Браслет от давления
- Normalife
- Аллапинин
- Аспаркам
- Детралекс
Норма ретикулоцитов в крови у детей
Определение показателей крови у детей позволяет выявить нарушения в работе внутренних систем организма. Для нормального процесса образования крови и функционирования всего организма нужны ретикулоциты. Норма у детей зависит от возраста, отклонения от нее свидетельствуют о патологии системы кроветворения.
Роль ретикулоцитов в организме
Ретикулоциты являются предшественниками эритроцитов, не содержат ядра. Их синтез и переход в эритроциты происходит в костном мозге в течение двух дней. Незначительная часть ретикулоцитов поступает в кровь, где происходит их дальнейшее преобразование в течение 30 – 40 часов. Процесс превращения в зрелые клетки контролирует эритропоэтин — гормон, выделяемый почками. Поступление эритропоэтина в кровь происходит постоянно. Уровень его зависит от степени насыщения клеток кислородом. Когда недостаточно эритроцитов (из-за повышенного их разрушения), переносящих кислород к тканям, выработка эритропоэтина увеличивается, что приводит к увеличению образования клеток крови.
Недостаточный уровень ретикулоцитов в крови у детей и взрослых указывает на нарушения работы почек, костного мозга или на другие патологии, при которых разрушаются эритроциты.
Показатели ретикулоцитов в норме
Единицей измерения уровня ретикулоцитов в крови является промилле, а также процентное соотношение уровня ретикулоцитов к числу эритроцитов. У взрослых людей показатели нормы 0,2 – 1 % не изменяются и имеют низкие значения по сравнению с детскими. Зависимость результатов анализа от пола появляется после 12 лет, у девочек — с наступлением менструаций. При этом у новорожденных детей и малышей до года показатели меняются за короткий промежуток времени и до 12 лет зависят от возраста ребенка.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
1. У новорожденных нормой является 0,15 – 1,5 %. Высокий ретикулоцитарный уровень необходим младенцу для быстрой адаптации к окружающей среде вне организма матери и сохраняется до двух недель. В этот период у младенцев наблюдается высокий уровень эритропоэтина и гемоглобина.
2. У грудничков:
- с 2 недель до 2 месяцев – 0,45 – 2,1 %,
- с 2 до 5 месяцев – 0,25 – 0,9 %,
- с 6 месяцев до года – 0,2 – 1 %.
3. У ребенка в возрасте:
- до 6 лет – 0,2 – 0,7 %,
- с 6 до 12 лет – 0,2 – 1,3 %,
4. У детей старше 12 лет показатели соответствуют нормам для мужчин и женщин.
Показания для проведения анализа
Определение ретикулоцитарного числа при проведении общего анализа крови не обязательно. В бланке назначения ретикулоциты обозначаются сокращенно RTC. Анализ проводится для мониторинга уровня ретикулоцитов у детей, когда требуется оценить работу костного мозга. Назначение врача на проведение анализа возможно при подозрении на следующие заболевания:
- анемия, которая возникла из-за действия различных факторов,
- авитаминоз (для контроля эффективности приема препаратов железа, витамина В 12 и фолиевой кислоты),
- большие потери крови, возможные внутренние кровоизлияния,
- контроль после пересадки органов (костный мозг или почки),
- раковые заболевания,
- контроль приема препаратов эритропоэтина.
Показатели выше нормы
Высокий уровень ретикулоцитарных клеток в крови у ребенка (ретикулоцитоз) имеет неоднозначную оценку и может свидетельствовать как о положительной динамике, так и о различных патологиях. Кроме того, повышение количества клеток крови способствует ее сгущению, повышая риск тромбообразования.
Положительное повышение
Причины, которые вызывают положительное увеличение RTC:
- эффективное лечение анемии: рост определяемых клеток наблюдается через неделю после начала терапии, указывает на эффективность назначенного лечения,
- восстановление объема крови после кровопотерь. Возрастание показателей указывает на нормальную работу кроветворной системы и на способность костного мозга быстро восстановить уровень кровяных клеток,
- эффективное лечение раковых опухолей: рост ретикулоцитов говорит об эффективной лучевой или химиотерапии.
- при состояниях, когда требуется большое поступление кислорода, выработка клеток крови увеличивается. Например, при подъеме на высоту свидетельствует о способности организма ребенка адаптироваться к повышенным нагрузкам.
Отрицательное повышение
Повышение уровня RTC возможно при следующих патологических состояниях:
- быстрое разрушение эритроцитов из-за возбудителей малярии или действия токсина при укусах ядовитых змей.
- онкологические заболевания костного мозга, которые нарушают выработку ретикулоцитов, на фоне этого увеличивается их содержание в крови (ложный ретикулоцитоз).
- кровотечения внутренних органов, которые могут возникнуть при некоторых инфекционных заболеваниях. Например, при брюшном тифе.
- состояние гипоксии, которое возможно при различных патологических заболеваниях.
- талассемия – заболевание крови, при котором нарушается процесс синтеза белка, входящего в состав эритроцитов (глобина).
Показатели ниже нормы
Падение уровня ретикулоцитов ниже нормы у детей называется ретикулоцитопенией и указывает на нарушение работы костного мозга. Нехватка RTC приводит к снижению гемоглобина в крови, вследствие чего ткани и органы испытывают кислородное голодание. Такое состояние организма может привести к различным патологиям, гипоксии и снижению числа эритроцитов, требует немедленного восстановления до нормы.
Уровень ретикулоцитов в крови у детей ниже нормы наблюдается при следующих состояниях:
- низкий уровень железа в крови, авитаминоз (нехватка витамина В 12 или фолиевой кислоты), на фоне чего развивается анемия,
- патологические и воспалительные процессы в почках, приводящие к нарушению выработки эритропоэтина,
- распространение онкологического заболевания на костный мозг (метастазы), которые при поражениях разных участков костного мозга могут вызвать как повышение, так и понижение уровня RTC,
- заболевания, приводящие к повышенному разрушению эритроцитов,
- болезни аутоиммунного характера,
- отравление угарным газом,
- воздействие на организм радиации, приводящее к лучевой болезни,
- при действии на организм алкоголя, который негативно влияет на все этапы формирования клеток крови: разрушаются клетки крови, нарушается работа костного мозга и почек.
Взятие анализа на RTC
Точное определение уровня ретикулоцитов зависит от правильной подготовки к анализу. Накануне перед исследованием нельзя употреблять жареные и соленые продукты, а также любые лекарственные препараты. Ребенка необходимо кормить только продуктами растительного происхождения. Кровь сдается утром из вены на голодный желудок. В пробирку до взятия крови добавляют антикоагулянт для проведения анализа.
Показатели могут быть определены неправильно, если при заборе крови рука была сильно перетянута или антикоагулянта для исследования добавили недостаточно.
Вывод по результатам анализа на RTC
Анализ на RTC проводится при подозрении на нарушение работы кроветворной системы. Он позволяет определить тактику лечения и провести контроль его эффективности.
Отклонение показателей от нормы ретикулоцитов само по себе не является заболеванием, а указывает на необходимость проведения дополнительных диагностических мероприятий. Только после выявления причины, которая привела к изменению уровня ретикулоцитов, назначается лечение ребенка.
Различные степени тяжести анемии
Причины заболевания
Степени анемии, классификация и стадии ее развития: хотя бы элементарные познания об этом заболевании необходимо иметь, в первую очередь, женщинам, собирающимся познать радость материнства, а также – молодым мамам. Почему именно этой категории наших читателей? Об этом расскажем чуть ниже. А пока напомним, что анемия – патологическое состояние кровеносной системы, выражающееся в снижении содержания гемоглобина в красных кровяных тельцах.
Основными факторами, провоцирующими заболевание, являются:
- недостаток в человеческом организме некоторых жизненно важных микроэлементов и витаминов – железа, фолиевой кислоты и витамина В 12. Соответственно, различают анемию железодефицитную (кстати, эта форма анемии встречается наиболее часто – примерно в восьми клинических случаях из десяти), а также В – двенадцатидефицитную и фолиеводефицитную ее разновидности;
- второй фактор – обильные потери крови, которые могут быть острыми либо носить хронический характер. В этом случае имеем дело с постгеморрагической анемией;
- третий фактор – генетическая предрасположенность, перенесенные вирусные инфекции, химические вещества либо определенные лекарственные препараты могут стать причиной апластической анемии;
- еще одним виновником является процесс разрушения эритроцитов (гемолиз). Эта разновидность заболевания называется гемолитической.
Если в двух словах описать реакцию указанных факторов на человеческий организм, получается следующая клиническая картина: поступление кислорода и других питательных веществ к органам и тканям пациента задерживается либо нарушается, провоцируя ту или иную степень тяжести заболевания. Об этом – более подробно.

Классификация анемии
Основными показателями для классификации анемии являются следующие:
- механизм развития;
- степень тяжести;
- показатель цветности;
- морфологической признак;
- способность костного мозга регенерировать.
Три стадии заболевания
Стадии анемии представляют собой промежуточные переходные состояния, через которые проходит заболевание в своем развитии.
Первая стадия, называемая прелатентным дефицитом железа, характеризуется постоянным уменьшением его запаса в тканях, причем снижается также количество железа, получаемого из пищи. Содержание гемоглобина при этом остается в пределах допустимого.
Вторая стадия – скрытый дефицит железа. В ходе ее резко уменьшается не только количество запасенного железа, но и концентрация в кровяной сыворотке.
Третья стадия регистрирует тотальную серьезную нехватку железа в организме; при этом уровень гемоглобина сильно понижается. Параллельно сокращается процентное содержание эритроцитов в крови. Так начинается заболевание, именуемое железодефицитной анемией.
Степени тяжести анемии
Степень тяжести является одним из важнейших классификаций этого заболевания. Она непосредственно зависит от количества гемоглобина в клетках крови и может диагностироваться только после соответствующих лабораторных исследований.
По степени тяжести различают следующие стадии анемии:
- Легкая (анемия 1). Характеризуется понижением уровня гемоглобина, однако, не более, чем на 20 процентов от нормы;
- Средняя (анемия 2). Регистрируется при снижении его уровня до 40 процентов от оптимального;
- Тяжелая (анемия 3). При этом гемоглобин падает больше, чем на 40 процентов от нормативного значения.
Анемия 1
Симптомы анемии легкой степени
Основными симптомами легкой анемии являются:
- частые недомогания;
- утомляемость, слабость, наблюдаемые преимущественно в утренние и вечерние часы;
- апатическое отношение к происходящим событиям;
- нежелание, а нередко – невозможность сконцентрироваться;
- перманентное снижение работоспособности.

Риски, возникающие при анемии 1
При анемии 1 наибольшему риску подвергаются:
- беременные женщины;
- дети младшего возраста, в особенности – недоношенные, либо детишки, родившиеся вследствие многоплодного зачатия;
- дети, страдающие гельминтозом (паразитарными заболеваниями).
Внимание! Если в поведении ребенка наблюдаются такие изменения, как вялость, бледность, апатичность, снижение аппетита – необходимо срочно сдать анализы на глистные инвазии, о которых, возможно, вы и не подозревали!
Причиной анемии могут стать также проблемы с пищеварительной системой, печенью, почками. Она может также сопутствовать определенным инфекционным либо онкологическим заболеваниям.
Такая широкая негативная палитра имеет свое объяснение: отрицательные раздражители внешней среды гораздо легче поражают еще полностью не сформировавшиеся — как анатомически, так и физиологически – кроветворительные органы ребенка. Риск возрастает вдвойне, когда заболевание поражает будущих мамочек, поскольку данный недуг опасен не только для них самих, но и — в гораздо большей степени – для еще не родившегося ребенка. Дело в том, что зачастую болезнь протекает бессистемно, а ее симптомы обычно списываются на общее физиологическое состояние беременной. В итоге, женщина узнает о ней только после сдачи соответствующих анализов крови, между тем, как малыш в чреве матери уже испытывает кислородный голод.
Осложнения при анемии 1
Если не пресечь недуг на корню и не начать лечить болезнь, в дальнейшем можно столкнуться со следующими осложнениями:
- понижением артериального давления;
- задержкой внутриутробного развития;
- токсикозом;
- преждевременными родами;
- слабой родовой деятельностью;
- гипоксией плода;
- возрастанием опасности кровотечений.
Профилактика анемии 1
Чтобы предотвратить эти риски и не дать болезни перейти в более серьезную либо в хроническую стадию, необходимо:
- сбалансировать питание, обогатив ее железом, витамином В 12 и другими необходимыми микроэлементами;
- соблюдать соответствующую диету.
Особенности рациона для беременных
Рацион беременной женщины обязательно должен состоять из куриных яиц, в частности, из желтков, а также молочной продукции, мяса индейки, говяжьей печенки, миндаля, какао и некоторых других продуктов. Причем железосодержащая пища в ее рационе должна количественно увеличиваться по мере приближения ко времени разрешения от бремени.
Между прочим, такая диета является отличной профилактикой также для здоровых женщин и рекомендуется уже на первых неделях беременности.

Лечение анемии 1
Эффективное лечение анемии первой степени предполагает помимо диеты медикаментозную терапию, поскольку из лекарственных препаратов организмом всасывается во много раз больше железа, чем при приеме пищи. Могут назначаться также внутривенные или внутримышечные инъекции железа. Если длительный прием содержащих железо препаратов не дал ощутимых результатов, следовательно, дело не в железодефицитной анемии и следует искать другие, описанные выше причины недуга.
Если проблема заключается в дефиците витамина В 12, необходимо срочно обогатить меню молоком, яйцами, твердыми сортами сыра, морепродуктами, печенью, почками. В случае фолиеводефицитной анемии прописываются добавки, содержащие фолиевую кислоту, а в рационе желательно присутствие свежих плодов, цветной капусты, зелени, брокколи, цельнозлаковых каш.
Анемия 2
Симптомы анемии средней степени
При анемии средней степени тяжести происходит еще большее падение содержания гемоглобина, приводя к увеличению количества сопутствующих болячек, следовательно – к дополнительной анемической симптоматике, выражающейся следующим образом:
- головная боль и головокружения;
- учащенное сердцебиение;
- снижение способности миокарда сердца к сокращениям;
- шум и свист в ушах;
- нарушения сна;
- потеря аппетита;
- падение сексуального влечения.
Если в организме возник к тому же дефицит минералов и аминокислот, мы имеем дело с полифакторной анемией второй степени тяжести, в некоторых случаях сопровождаемой кислородным голоданием (говоря по научному — гипоксией) всех тканей организма. При этой разновидности малокровия могут проявиться дополнительные симптомы:
- появляются отеки в виде мешков вокруг глаз;
- приобретают бледность слизистые оболочки и кожа;
- больному чудятся мелькающие точки;
- резко ухудшается память.
Лечение анемии 2
Помимо медикаментозной терапии железодефицитной анемии железосодержащими составами и требуемыми витаминами, рекомендуются:
- сбалансированное диетическое питание;
- максимально возможных доступ к свежему воздуху.
Анемия 3
Симптомы анемии тяжелой степени
Анемия тяжелой степени наиболее сложно поддается терапии и представляет непосредственную опасность для жизни человека.
Характерные дополнительные симптомы анемии третьей степени:
- начинают крошиться ногти и ломаться и опадать волосы;
- происходит изменение вкусовых ощущений пищи, возникает желание попробовать на вкус несъедобные материалы, например – известь или землю;
- возникают нарушения функции сердечно – сосудистой системы;
- снижается иммунитет;
- возникает похолодание и нарушение чувствительности конечностей, вплоть до полного онемения;
- нередки приступы тахикардии;
- почти постоянно бывает сильная одышка;
- происходит постепенные атрофические изменения мышц;
- может возникнуть стоматит;
- начинаются проблемы с заживаемостью слизистых оболочек и кожи. Она начинает шелушиться и чесаться.
- больной мучается недержанием мочи;
- появляется синюшность белков глаз;
- происходят перманентные увеличения температуры, достигающие 37,5 градусов.
Беременным анемия 3 угрожает появлениями маточной и плацентарной дистрофии, а еще не родившемуся крошке – задержкой дыхания, развитием инфекционных заболеваний.
Риски для детей при анемии тяжелой степени
Для детей наиболее серьезными являются следующие опасности:
- тормозится физическое и умственное развитие;
- происходят перебои сердечного ритма;
- нарушается работа органов пищеварения;
- вслед за снижением иммунитета появляются частые заболевания.
Лечение анемии тяжелой степени
Лечение анемии 3, как правило, производится в стационарных условиях и включает в себя обширную медикаментозную терапию и переливание эритроцитов, после чего необходимо предпринимать меры по поддержанию оптимального уровня гемоглобина.
Macror процентное содержание эритроцитов в крови ниже нормы - Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
Степени анемии, классификация и стадии ее развития: хотя бы элементарные познания об этом заболевании необходимо иметь, в первую очередь, женщинам, собирающимся познать радость материнства, а также – молодым мамам. Почему именно этой категории наших читателей? Об этом расскажем чуть ниже. А пока напомним, что анемия – патологическое состояние кровеносной системы, выражающееся в снижении содержания гемоглобина в красных кровяных тельцах.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Основными факторами, провоцирующими заболевание, являются:
- недостаток в человеческом организме некоторых жизненно важных микроэлементов и витаминов – железа, фолиевой кислоты и витамина В 12. Соответственно, различают анемию железодефицитную (кстати, эта форма анемии встречается наиболее часто – примерно в восьми клинических случаях из десяти), а также В – двенадцатидефицитную и фолиеводефицитную ее разновидности;
- второй фактор – обильные потери крови, которые могут быть острыми либо носить хронический характер. В этом случае имеем дело с постгеморрагической анемией;
- третий фактор – генетическая предрасположенность, перенесенные вирусные инфекции, химические вещества либо определенные лекарственные препараты могут стать причиной апластической анемии;
- еще одним виновником является процесс разрушения эритроцитов (гемолиз). Эта разновидность заболевания называется гемолитической.
Если в двух словах описать реакцию указанных факторов на человеческий организм, получается следующая клиническая картина: поступление кислорода и других питательных веществ к органам и тканям пациента задерживается либо нарушается, провоцируя ту или иную степень тяжести заболевания. Об этом – более подробно.

Классификация анемии
Основными показателями для классификации анемии являются следующие:
- механизм развития;
- степень тяжести;
- показатель цветности;
- морфологической признак;
- способность костного мозга регенерировать.
Три стадии заболевания
Стадии анемии представляют собой промежуточные переходные состояния, через которые проходит заболевание в своем развитии.
Первая стадия, называемая прелатентным дефицитом железа, характеризуется постоянным уменьшением его запаса в тканях, причем снижается также количество железа, получаемого из пищи. Содержание гемоглобина при этом остается в пределах допустимого.
Вторая стадия – скрытый дефицит железа. В ходе ее резко уменьшается не только количество запасенного железа, но и концентрация в кровяной сыворотке.
Третья стадия регистрирует тотальную серьезную нехватку железа в организме; при этом уровень гемоглобина сильно понижается. Параллельно сокращается процентное содержание эритроцитов в крови. Так начинается заболевание, именуемое железодефицитной анемией.
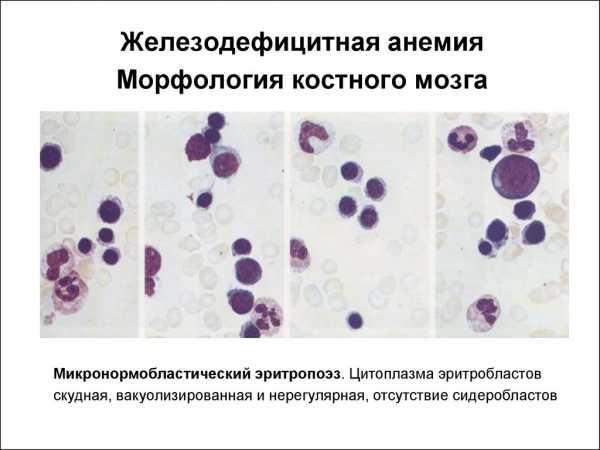
Степени тяжести анемии
Степень тяжести является одним из важнейших классификаций этого заболевания. Она непосредственно зависит от количества гемоглобина в клетках крови и может диагностироваться только после соответствующих лабораторных исследований.
По степени тяжести различают следующие стадии анемии:
- Легкая (анемия 1). Характеризуется понижением уровня гемоглобина, однако, не более, чем на 20 процентов от нормы;
- Средняя (анемия 2). Регистрируется при снижении его уровня до 40 процентов от оптимального;
- Тяжелая (анемия 3). При этом гемоглобин падает больше, чем на 40 процентов от нормативного значения.
Анемия 1
Симптомы анемии легкой степени
Основными симптомами легкой анемии являются:
- частые недомогания;
- утомляемость, слабость, наблюдаемые преимущественно в утренние и вечерние часы;
- апатическое отношение к происходящим событиям;
- нежелание, а нередко – невозможность сконцентрироваться;
- перманентное снижение работоспособности.

Риски, возникающие при анемии 1
При анемии 1 наибольшему риску подвергаются:
- беременные женщины;
- дети младшего возраста, в особенности – недоношенные, либо детишки, родившиеся вследствие многоплодного зачатия;
- дети, страдающие гельминтозом (паразитарными заболеваниями).
Внимание! Если в поведении ребенка наблюдаются такие изменения, как вялость, бледность, апатичность, снижение аппетита – необходимо срочно сдать анализы на глистные инвазии, о которых, возможно, вы и не подозревали!
Причиной анемии могут стать также проблемы с пищеварительной системой, печенью, почками. Она может также сопутствовать определенным инфекционным либо онкологическим заболеваниям.
Такая широкая негативная палитра имеет свое объяснение: отрицательные раздражители внешней среды гораздо легче поражают еще полностью не сформировавшиеся — как анатомически, так и физиологически – кроветворительные органы ребенка. Риск возрастает вдвойне, когда заболевание поражает будущих мамочек, поскольку данный недуг опасен не только для них самих, но и — в гораздо большей степени – для еще не родившегося ребенка. Дело в том, что зачастую болезнь протекает бессистемно, а ее симптомы обычно списываются на общее физиологическое состояние беременной. В итоге, женщина узнает о ней только после сдачи соответствующих анализов крови, между тем, как малыш в чреве матери уже испытывает кислородный голод.
Осложнения при анемии 1
Если не пресечь недуг на корню и не начать лечить болезнь, в дальнейшем можно столкнуться со следующими осложнениями:
- понижением артериального давления;
- задержкой внутриутробного развития;
- токсикозом;
- преждевременными родами;
- слабой родовой деятельностью;
- гипоксией плода;
- возрастанием опасности кровотечений.
Профилактика анемии 1
Чтобы предотвратить эти риски и не дать болезни перейти в более серьезную либо в хроническую стадию, необходимо:
- сбалансировать питание, обогатив ее железом, витамином В 12 и другими необходимыми микроэлементами;
- соблюдать соответствующую диету.
Особенности рациона для беременных
Рацион беременной женщины обязательно должен состоять из куриных яиц, в частности, из желтков, а также молочной продукции, мяса индейки, говяжьей печенки, миндаля, какао и некоторых других продуктов. Причем железосодержащая пища в ее рационе должна количественно увеличиваться по мере приближения ко времени разрешения от бремени.
Между прочим, такая диета является отличной профилактикой также для здоровых женщин и рекомендуется уже на первых неделях беременности.

Лечение анемии 1
Эффективное лечение анемии первой степени предполагает помимо диеты медикаментозную терапию, поскольку из лекарственных препаратов организмом всасывается во много раз больше железа, чем при приеме пищи. Могут назначаться также внутривенные или внутримышечные инъекции железа. Если длительный прием содержащих железо препаратов не дал ощутимых результатов, следовательно, дело не в железодефицитной анемии и следует искать другие, описанные выше причины недуга.
Если проблема заключается в дефиците витамина В 12, необходимо срочно обогатить меню молоком, яйцами, твердыми сортами сыра, морепродуктами, печенью, почками. В случае фолиеводефицитной анемии прописываются добавки, содержащие фолиевую кислоту, а в рационе желательно присутствие свежих плодов, цветной капусты, зелени, брокколи, цельнозлаковых каш.
Анемия 2
Симптомы анемии средней степени
При анемии средней степени тяжести происходит еще большее падение содержания гемоглобина, приводя к увеличению количества сопутствующих болячек, следовательно – к дополнительной анемической симптоматике, выражающейся следующим образом:
- головная боль и головокружения;
- учащенное сердцебиение;
- снижение способности миокарда сердца к сокращениям;
- шум и свист в ушах;
- нарушения сна;
- потеря аппетита;
- падение сексуального влечения.
Если в организме возник к тому же дефицит минералов и аминокислот, мы имеем дело с полифакторной анемией второй степени тяжести, в некоторых случаях сопровождаемой кислородным голоданием (говоря по научному — гипоксией) всех тканей организма. При этой разновидности малокровия могут проявиться дополнительные симптомы:
- появляются отеки в виде мешков вокруг глаз;
- приобретают бледность слизистые оболочки и кожа;
- больному чудятся мелькающие точки;
- резко ухудшается память.
Лечение анемии 2
Помимо медикаментозной терапии железодефицитной анемии железосодержащими составами и требуемыми витаминами, рекомендуются:
- сбалансированное диетическое питание;
- максимально возможных доступ к свежему воздуху.
Анемия 3
Симптомы анемии тяжелой степени
Анемия тяжелой степени наиболее сложно поддается терапии и представляет непосредственную опасность для жизни человека.
Характерные дополнительные симптомы анемии третьей степени:
- начинают крошиться ногти и ломаться и опадать волосы;
- происходит изменение вкусовых ощущений пищи, возникает желание попробовать на вкус несъедобные материалы, например – известь или землю;
- возникают нарушения функции сердечно – сосудистой системы;
- снижается иммунитет;
- возникает похолодание и нарушение чувствительности конечностей, вплоть до полного онемения;
- нередки приступы тахикардии;
- почти постоянно бывает сильная одышка;
- происходит постепенные атрофические изменения мышц;
- может возникнуть стоматит;
- начинаются проблемы с заживаемостью слизистых оболочек и кожи. Она начинает шелушиться и чесаться.
- больной мучается недержанием мочи;
- появляется синюшность белков глаз;
- происходят перманентные увеличения температуры, достигающие 37,5 градусов.
Беременным анемия 3 угрожает появлениями маточной и плацентарной дистрофии, а еще не родившемуся крошке – задержкой дыхания, развитием инфекционных заболеваний.
Риски для детей при анемии тяжелой степени
Для детей наиболее серьезными являются следующие опасности:
- тормозится физическое и умственное развитие;
- происходят перебои сердечного ритма;
- нарушается работа органов пищеварения;
- вслед за снижением иммунитета появляются частые заболевания.
Лечение анемии тяжелой степени
Лечение анемии 3, как правило, производится в стационарных условиях и включает в себя обширную медикаментозную терапию и переливание эритроцитов, после чего необходимо предпринимать меры по поддержанию оптимального уровня гемоглобина.
Холестерин — норма для каждого своя
Можно долго пересматривать страницы Интернет, но так и не понять, почему при одном и том же уровне холестерина одним людям рекомендуется пожизненное лечение, а другим — вообще ничего или только умеренное изменение рациона питания. В этой статье вы сможете найти ответ на этот вопрос и многие другие.
На сегодняшний день в рекомендациях по ведению пациентов с нарушением липидного обмена фигурирует два показателя: общий холестерин и ЛПНП (один из компонентов холестерина), именно по их уровню и определяют тактику ведения пациента. Начнем с уровня общего холестерина.
Общий холестерин и его норма
Чаще всего мы говорим о том, что содержание холестерина в крови не должно превышать 5,0 ммоль/л., однако, вы можете встретить и более высокие нормы вплоть до 8 ммоль/л (!) и это – правда.
Сейчас я вам объясню, почему это так. Дело в том, что данные о рекомендуемом уровне общего холестерина получены путем наблюдения за сотнями тысяч людей, которые были распределены на группы в зависимости от пола, возраста, уровня артериального давления, пристрастия к курению и другим сопутствующим факторам.
Результаты этого труда позволили создать наглядную таблицу, которая предсказывает риск умереть от сердечного заболевания в течение десяти лет. У здоровых молодых людей этот риск составляет менее 1%.
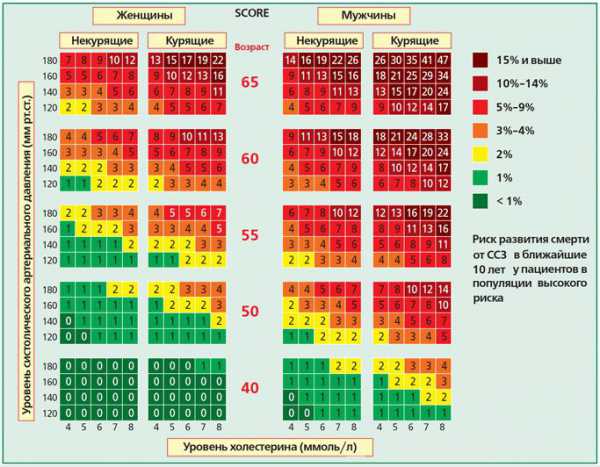
Давайте теперь посмотрим на эту сложную, на первый взгляд, таблицу, в которой есть ответы на все вопросы, связанные с нормой холестерина.
Таблица построена следующим образом каждый блок 4 на 5 клеточек представляет систему координат, где по вертикали указан уровень систолического (верхнего) давления: 120, 140, 160 и 180, а по горизонтали — уровень холестерина: 4, 5, 6, 7, 8. Зная эти два показателя и можно определить риск. Посмотрите на одну из ячеек таблице, допустим у пациента уровень артериального давления -160 мм рт. ст., а общий холестерин — 6 ммоль/л, соответственно риск смерти в течение 10 лет у него 3%.
А теперь вам будет несложно осилить и всю таблицу целиком: в ней есть еще три показателя: пол, возраст и курение.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Давайте посмотрим в левый нижний угол таблицы, обратим внимание на группу женщин до 40 лет, оказывается, что даже у курильщиц с очень высоким давлением допустим уровень общего холестерина 6,0 ммоль/л, а у тех у кого давление чуть пониже (не достигает отметки 180 мм рт.ст) допустимо иметь холестерин 8,0 ммоль/л (!) без всяких рисков! (видите «0» в квадратиках — это риск менее 1%). Многих пациентов и даже врачей это сильно удивит!
А вот у мужчин оказывается даже при условии нормального давления и отсутствия вредной привычки, предельный уровень холестерина является 5,0 ммоль/л, все что выше сразу начинает увеличивать риск смерти (видите «1» в квадратиках – это риск 1%).
А теперь давайте посмотрим на группу людей более старшего возраста, к примеру: 50 лет. Здесь мы видим, что для некурящих женщин даже уровень холестерина 6,0 ммоль/л уже повышает риск смерти значительно больше, чем у женщин имеющих более низкие значения холестерина. У некурящих мужчин мы видим, что даже при самом низком уровне холестерина и нормальном давлении риск смерти стал превышать 1%, тут ничего не поделаешь, но если отметка холестерина превысит 6,0 ммоль/л., то риск сразу возрастет вдвое! (видите в квадратике «2» это 2% риск). Так что и здесь норма вполне очевидна – 5,0 ммоль/л., это последнее нормальное значение, все что выше — уже плохо.
Дальше по мере старения риск возникновения фатального заболевания сердца неуклонно увеличивается: с природой не поспоришь, иначе все бы мы жили вечно. Тем не менее, мы видим, что у людей до 65 лет уровень холестерина 5,0 остается более предпочтительным вариантом и только у людей 65 лет и старше более желательной становится отметка «4,0 ммоль/л». Так, относительно здоровый курящий мужчина 65 лет с уровнем холерина «8,0» имеет риск смерти 17% в течение 10 лет против 9% у человека, который имеет холестерин «4,0» — риск в два раза выше!
Из этой таблицы можно сделать вывод, что наиболее приемлемым уровнем холестерина является показатель не превышающий 5 ммоль/л, исключение составляют только молодые женщины у которых норма может достигать и 8 ммоль/л и пожилые люди у которых желанным уровнем является 4 ммоль/л.
Вот поэтому норма холестерина для всех своя. Но есть и другой показатель, не менее важный, а может даже и более значимый – ЛПНП (ЛипоПротеиды Низкой Плотности). Поэтому получив по первой таблице удовлетворительные для вас результаты, не спешите расслабляться.
ЛПНП и его норма
Здесь также не существует единой нормы для всех людей, все определяет предыдущая таблица – то есть для начала нужно определить риск развития сердечно-сосудистого заболевания, а уж потом с учетом ЛПНП определяться с необходимым объемом лечения.
Посмотрите на таблицу.
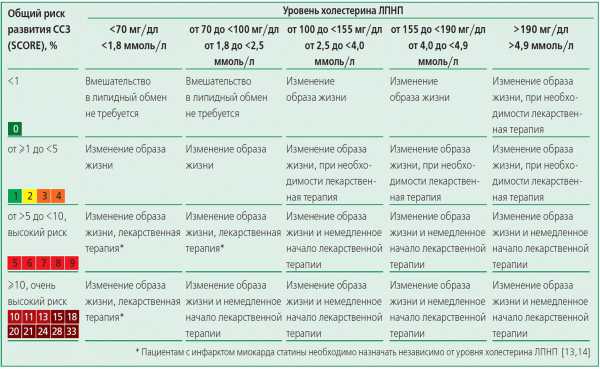
Тут все просто: в первом столбце мы находим тот риск, который был определен по первой таблице, далее по горизонтали смотрим уровень ЛПНП, на пересечении есть рекомендации.
В целом можно сказать, что ЛПНП более 2,5 ммоль/л в любом случае потребует изменения образа жизни. При этом у людей находящихся в группе высокого риска лечение понадобится даже при уровне ЛПНП меньше 1,6 ммоль/л. Остальные случаи требуют индивидуального подхода.
Обратите внимание, что при наличии сахарного диабета и уже установленной ишемической болезни сердца, пациент автоматически попадает в группу высокого риска!
Таким образом, делать вывод о норме холестерина и его фракций и принимать решение о том или ином лекарственном вмешательстве можно только на основании многих факторов, именно поэтому норма у каждого будет своя.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе