Уратурия у детей
Уратурия у детей симптомы и лечение
Когда педиатр подозревает патологические процессы у малыша в организме, то одним из методов диагностики является общий анализ мочи. Если в результате были выявлены ураты в моче у ребенка, не стоит расстраиваться, ведь причины возникновения могут крыться в неправильном питании, а подтвердить либо опровергнуть наличие серьезного заболевания должен специалист. Поэтому нужно разобраться что такое ураты, отчего они появляются в урине, как бороться с этим явлением.
Наши читатели рекомендуют
Наша постоянная читательница избавилась от проблем с почками действенным методом. Она проверила его на себе — результат 100% — полное избавление от болей и проблем с мочеипусканием. Это натуральное средство на основе трав. Мы проверили метод и решили посоветовать его Вам. Результат быстрый.
ДЕЙСТВЕННЫЙ МЕТОД
.
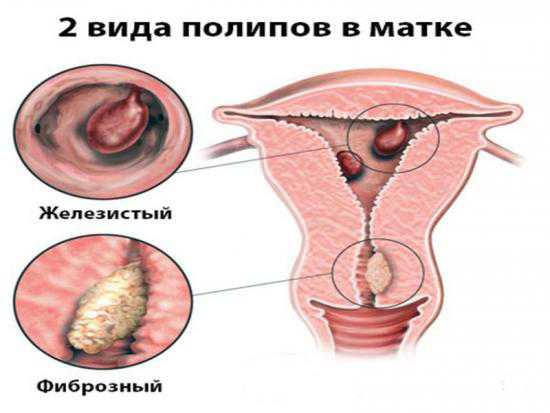
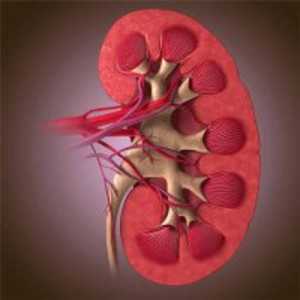
Аморфные ураты в моче
Ураты в моче
Человеческий организм производит мочевую кислоту. Иногда ее вырабатывается слишком много или нарушаются обменные процессы. Тогда почки малыша перестают справляться с выведением кислоты из организма и в моче появляется осадок. Уратами принято считать соли мочевой кислоты, соединяющиеся с натрием или калием, для чего необходима благоприятная кислая среда мочи. Образование осадка и выделение уратов вместе с мочой и мочевой кислотой называется уратурией или мочекислым диатезом (коды согласно МКБ-10: R 80-R 82).
Кроме того, анализ может показать наличие в моче аморфных уратов – несформированных мочекислых солей. Единичное содержание является нормой, а избыток придает урине коричневато-розовый оттенок, свидетельствует о наличии заболевания (лихорадка, гломерулонефрит, застойная почка, хроническая почечная недостаточность).
Возможные причины уратурии
Зачастую соли ураты образуются в моче малыша в результате нарушения водно-солевого обмена, точнее, кислой реакции мочи. Это необязательно свидетельствует о наличии болезни, факторы бывают разные.
Неправильное питание ребенка
Работа детских систем и органов еще несовершенна, и часто не справляется с чрезмерной нагрузкой. Если в детском рационе недостаточно жидкости или присутствует в большом количестве жирная, жареная, острая или соленая пища, такое питание непременно приведет к уратурии. Под запретом рыбные консервы, крепкие чаи, газированные напитки и продукты, насыщенные салицилатами (например, малина, калина, липовый чай).
Болезни
Уратурия у детей может развиваться вследствие заболеваний:
Дисбактериоз
- инфекции органов мочеполовой системы;
- подагры;
- некоторых видов лейкоза;
- дисбактериоза;
- глистной инвазии.
Также возникает при недостатке жидкости в организме или ее чрезмерной траты в связи с патологическими процессами (рвотой, поносом, обильным потоотделением). Спровоцировать уратурию может перегрев ребенка, недоедание, недавно перенесенная болезнь (с высокой температурой и потерей жидкости), стресс, активные физические нагрузки.
Если анализ показал высокое содержание уратов в моче малыша вместе с цистинами, следует незамедлительно проконсультироваться с врачом. Такое сочетание свидетельствует о патологических процессах в организме ребенка.
Плохое кровоснабжение почек
Одним из факторов, нарушающим процесс кровообращения, является слишком жаркие климатические условия. Но это может случиться и в результате опущения, растяжения почки, гидронефроза, атеросклероза либо тромба в почечной артерии.
Наследственная предрасположенность
Если у новорожденного анализ показал повышенное содержание уратов, то причиной осложнений может стать наличие у родных: нарушений функционирования сосудистой системы, опорно-двигательного аппарата, сахарного диабета, подагры, ожирения.
Медикаментозное лечение
Спровоцировать образование солей мочевой кислоты может прием ребенком ряда лекарственных препаратов: противовоспалительных, обезболивающих, жаропонижающих, определенных антибиотиков.
Симптомы
Обычно уратурия у маленьких детей протекает бессимптомно. Определить наличие в урине солей можно только проведя анализ. Однако изменившийся цвет мочи должен насторожить маму.
Если вовремя не выявить ураты, их чрезмерное количество может повлечь за собой мочекаменную болезнь и инфекцию, приведет к возникновению в почках уратного камня и закупорке мочевыводящих протоков. Сопровождается болезненными ощущениями в области поясницы, в моче появляется песок и кровь.
Наличие в мочевыводящих путях солевых кристаллов проявляется у ребенка следующими симптомами:
- проблемы со сном;
- вялость;
- сонливость;
- гиперактивность;
- покраснение кожных покровов;
- утренняя рвота;
- запор;
- температура;
- астматические приступы.
Для грудничков характерны потеря аппетита и беспокойное поведение. Кстати, у взрослых, как и у детей, также отсутствуют внешние признаки уратурии.
Диагностика
Постановка диагноза и правильное лечение уратурии во многом зависят от диагностики. Необходимо предоставить лечащему врачу полную информацию о рационе малыша, болезнях, недавно перенесенных, принимаемых лекарственных препаратах.
Обязательно проходят повторный анализ мочи. Если есть подозрения на патологии почек, врач дополнительно назначает УЗИ, рентгенографию, КТ. Для грудного ребенка предпочтительнее провести ультразвуковое исследование почек. Этот метод считается боле безопасным, однако его может быть недостаточно.
Ознакомиться со структурой почки, строением, выявить новообразования в органе поможет рентген. По усмотрению доктора может быть сделан обзорный снимок либо проведена рентгенография с использованием специального контрастного вещества. Такой метод диагностики нежелателен для детей из-за облучения и применяется только по указанию лечащего врача и в случае крайней необходимости. Рентген с контрастом требует от пациента определенной подготовки и проводится в профильных клиниках.
Лечение уратурии у малыша
С целью снижения количества уратов в моче ребенка в первую очередь прописывается диета. В рацион необходимо включить свежие фрукты, овощи, а также продукты, богатые витаминами группы B. Малышу необходимо выпивать много воды.
Обычно хватает простой корректировки питания, чтобы соли исчезли из урины. После соблюдения диеты анализ мочи сдают повторно. Если ситуация не изменилась в лучшую сторону, приступают к медикаментозному лечению. Назначаются щелочные, калиево-магниевые и противовоспалительные лекарственные препараты, диуретики.
Народные средства
Нетрадиционные методы лечения включают в себя прием отваров и настоев из различных трав. Данный метод терапии следует крайне осторожно применять для детей. Дело в том, что малышам противопоказаны многие лекарственные растения, поэтому перед приемом лучше проконсультироваться с врачом, чтобы не навредить карапузу.
Незаменимо в лечении мочекислого диатеза у детей растение Пол-пала. Трава входит в состав многих народных рецептов, применяется как спазмолитическое, солевыводящее, противовоспалительное, иммуноповышающее, мочегонное средство. Вызывает сильные аллергические проявления из-за чего не применяется для лечения детей в возрасте до 12 лет.
Гомеопатия
Для лечения могут применяться гомеопатические препараты. Такая терапия осуществляется строго под наблюдением врача, который определяет дозировку, схему приема и вносит необходимые корректировки. При этом учитывается характер заболевания, индивидуальные особенности больного.
Гомеопатия применяется и в профилактических целях. Для снижения уровня солей в урине принимают следующие препараты: Каустикум, Ликоподиум, Нукс Вомика, Калиум карбоникум.
Каустикум
Диета
Чтобы избежать солевого осадка в моче, не стоит закармливать малыша следующими продуктами:
- шоколадом;
- грибами;
- шпинатом;
- какао;
- субпродуктами;
- помидорами;
- мясом и мясным бульоном;
- сыром;
- бобовыми.
Следует ограничить ребенка в ряде продуктов: капуста, щавель, рыба, лук, специи и соль. Лучше сделать упор на овощные супы, картофель, тыкву, каши, баклажаны, молочные продукты, яйца, огурцы, макароны, сладкий перец. Можно кушать орехи, арбуз. Сладкоежкам рекомендуется ввести в рацион крыжовник, инжир, курагу, бананы, груши, виноград, яблоки, различные сухофрукты, мармелад и варенье.
Супы варятся на вторичных бульонах. Во второй бульон можно положить луковицу, которую после выбрасывают. Из сортов мяса лучше отдать предпочтение конине, баранине.
Если мочекислый диатез выявлен у новорожденного, находящегося на грудном вскармливании, тогда указанную диету необходимо соблюдать маме.
Возможные осложнения
Ураты в моче не так безобидны для детского организма, как кажется на первый взгляд. Их чрезмерное отложение приведет к появлению камней и закупорке мочеиспускательных каналов. Нарушение оттока урины способствует расширению почечных лоханок у малыша.
В первые годы жизни у малышей нередко наблюдается пиелонефрит, являющийся последствием солевых отложений. Это воспаление в почках, виновником которого стали бактерии. Такая патология перейдет со временем в хроническую форму, что негативно скажется на качестве дальнейшей жизни ребенка.
Профилактика уратов в моче
Главным профилактическим мероприятием является поддержание здорового образа жизни, полноценный сон и отдых. Необходимо включать в меню ребенка много каш, фруктов, овощей. Не забывать об обильном питье, особенно летом. Не допускать переохлаждения мочеполовой системы, инфицирования, стрессовых ситуаций. Чтобы не возникло неприятных симптомов, важно следить за рационом малыша с первых дней его жизни. Если все же анализ выявил ураты в моче ребенка, следует обратиться к врачу. Игнорирование проблемы усугубит болезнь и приведет к необратимым последствиям.
Победить тяжелые заболевания почек возможно!
Если следующие симптомы знакомы Вам не понаслышке:
- постоянные боли в пояснице;
- затрудненное мочеиспускание;
- нарушение артериального давления.
Единственный путь операция? Подождите, и не действуйте радикальными методами. Заболевание вылечить ВОЗМОЖНО! Перейдите по ссылке и узнайте, как Специалист рекомендует лечить…
Основным лечением при повышении уровня уратов в моче является диета.
Диетотерапия назначается вне зависимости от сложности ситуации, рекомендуется увеличить потребление жидкости, овощей, фруктов, особенно с содержанием витаминов группы В.
В случае, если ураты в моче у ребенка были выявлено поздно и в почках начался процесс образования уратных конкрементов, назначается медикаментозное лечение – мочегонные, противовоспалительные препараты, микроэлементы калия и магния.
Лекарства
Диета – основное лечение при выявлении уратов в моче. Но в некоторых случаях могут быть назначены и лекарства. Как правило, медикаментозное лечение эффективно, если в почках еще не начался процесс образования камней.
Блемарен – основное действие препарата направлено на подщелачивание мочи, благодаря чему мочевая кислота легче растворяется и выходит с мочой. Также Блемарен снижает выведение кальция и образование кристаллов, улучшает растворимость оксалатов в моче.
В сутки назначается от 2 до 6 таблеток (в зависимости от возраста). Препарат выпускается в виде шипучих таблеток, которые перед приемом необходимо растворить в воде.
Принимать следует после еды, суточную дозу нужно равномерно распределить в течение дня.
Противопоказано при инфекциях мочевых путей, повышенном кровяном давлении, почечной недостаточности (в острой или хронической форме), аллергических реакциях или повышенной чувствительности к компонентам препарата.
Аллопуринол (аналог гипоксатин) – нарушает синтез мочевой кислоты, снижает уровень уратов в моче, растворяет уратные отложения и предотвращает образование камней в почках. Назначается индивидуально, в зависимости от концентрации уратов в моче. Детям рекомендуется от 100 до 400 мг в сутки.
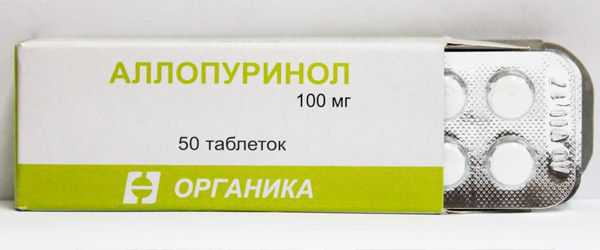
На фоне приема могут возникнуть тошнота, рвота, аллергические реакции, повышение давления, головные боли, головокружения, крайне редко возникает отечность, слабость, судороги, нарушения зрения, лихорадочные состояния, обесцвечивание волос, появление крови в моче.
Также могут назначаться Уролесан или Канефрон, которые улучшают отток мочи и выводят соли.
Народное лечение
В народной медицине при заболеваниях почек широко используется трава пол-пала или эрва шерстистая, которая подходит как для самостоятельного лечения, так и в составе комплексной терапии.
Пол-пала родом с острова Цейорн, местные жители уверяют, что данная трава просто необходима тем, кто живет в зонах повышенной радиации.

Максимальной пользой обладают собранные весной листья, которые сушатся в темном проветриваемом месте. Хранить листья лучше всего в бумажных пакетах или льняных мешках.
Данная трава известна своими лечебными свойствами с давних времен, она нормализует метаболические процессы и уровень сахара в организме, повышает иммунную защиту, снижает давление. При регулярном употреблении настоя из травы пол-палы улучшается общее самочувствие, цвет лица, исчезают высыпания на коже, нормализуется работа пищеварительной, нервной систем, выводятся шлаки и токсины.
Лечение травами
Ураты в моче у ребенка, в первую очередь, могут указывать на неправильное питание, поэтому основное лечение это диетическое питание. Лечение травами в детском возрасте следует проводить только после консультации врача, так как большинство трав противопоказаны детям.
Так, трава пол-пала, которая обладает солевыводящими, спазмолитическими, мочегонными, противовоспалительными свойствами не назначается детям до 12 лет, так как возможны сильные аллергические реакции.
После консультации с врачом, можно в дополнение к диете использовать травяные сборы, которые помогут нормализовать обменные процессы в организме.
Например, неплохим средством является сбор из листьев брусники, черной смородины, березового листа, корня стальника, пырея (по 40г).
1 ст.л. смеси залить 250 мл кипятка, протомить на медленном огне 3 минуты, процедить и остудить. Пить 3 раза в день после еды (или по рекомендации врача). Каждые день рекомендуется готовить новую порцию.
Гомеопатия
Гомеопатические препараты в последнее время пользуются большой популярностью. Перед назначением препарата врач учитывает особенности пациента, характер течения болезни, поэтому в каждом отдельном случае назначается индивидуальное лечение.
Врач должен контролировать лечение, при необходимости корректировать дозировку или менять схему лечения.
При уратах в моче ребенка может использоваться Литиум бензоикум, Барбарис, Золотарник.
Диета при уратах в моче у ребенка
При выявлении уратов назначается диетическое питание, общая калорийность рациона должна составлять 2800 ккал в сутки.
Противопоказано жирное мясо, субпродукты, рыба, консервация, говяжий бульон, какао, шоколад, вода с высоким содержанием солей кальция.
Ограничивается нежирная рыба, острые, пряные блюда, шпинат, капуста, бобовые, соль.
Разрешены в любых количествах овощи, фрукты, молочные продукты, макароны, яйца, тыква, арбузы, каши (гречневую, пшеничную).
Если выявлены в моче у ребенка ураты и оксалаты, то картофель и цитрусовые нужно употреблять ограниченно.
Ребенок должен выпивать не менее 2 л воды в день, количество жидкости нужно увеличить.
Некоторые патологии в организме протекают на протяжении долгого времени абсолютно бессимптомно и обнаруживаются случайно при диагностике другого заболевания или плановом обследовании. Иногда в общем анализе мочи у, казалось бы, здорового малыша обнаруживают кристаллы солей уратов. Что это такое? Почему образуются ураты в моче у ребенка?
Ураты в моче у ребенка — повод пересмотреть питание и сесть на диету
Что такое ураты?
В результате обмена веществ в организме человека образуется мочевая кислота. Она появляется при распаде пуринов, которые присутствуют в клетках или поступают в организм с пищей. Иногда образуется слишком много мочевой кислоты, и она выводится почками в виде кристалликов – солей натрия и калия. Эти соединения называют уратами.
Норма соли у детей в анализе
У здорового человека в норме солей в моче быть не должно. Однако у детей ураты встречаются часто. Объясняется это тем, что их выделительная система не до конца сформирована и не может переработать весь объем мочевой кислоты.
В связи с этим в моче образуется осадок в виде солей натрия и калия. Для детей считается нормой 1 или 2 единицы уратов. Превышение нормы свидетельствует о развитии патологии в организме ребенка. Это явление принято называть уратурией.
Причины патологии у грудничков и детей старше года
При обнаружении большого количества кристаллов солей в моче детям назначают пройти дополнительное обследование для выяснения причин образования осадка.
Ураты могут появиться как в организме грудничка, так и ребенка постарше. Рассмотрим основные причины, способные привести к данной патологии:
- Наследственная предрасположенность. Если у близких родственников малыша наблюдается склонность к повышенному образованию мочевой кислоты, это проявляется и у младенца.
- Несбалансированное питание. У грудничков ураты могут образоваться в результате того, что кормящая мама употребляет копчености, консервы, чрезмерное количество мяса, томатов или сладостей. У малышей старше года осадок в моче образуется, когда родители не следят за их правильным питанием.
- Нарушение водно-электролитного баланса. Это происходит в результате перенесенных заболеваний, которые сопровождаются высокой температурой, диареей и рвотой.
- Недостаточное потребление жидкости.
- Большие физические нагрузки.
- Тепловой или солнечный удар.
- Глистная инвазия. Гельминты вырабатывают токсины, которые отрицательно сказываются на работе организма.
- Врожденная патология почек. Некоторые люди не могут перерабатывать необходимый объем мочевой кислоты из-за неправильного строения или недоразвитости почек.
- Длительное применение некоторых лекарственных препаратов (анальгетиков, антибиотиков, анестетиков, жаропонижающих).
- Подагра.
- Злокачественное заболевание кровеносной системы и его терапия.
- Хроническое нарушение процессов метаболизма (нервно-артрический диатез).
Причины, провоцирующие наличие уратов в моче, могут быть различными, поэтому для точной диагностики патологии необходимо тщательное медицинское обследованиеСимптомы уратурии у ребенка
Особенность уратурии заключается в том, что она почти не проявляет себя до момента образования проблем в почках и мочевыделительной системе. Заподозрить патологию у малышей можно, если внимательно наблюдать за их поведением. При образовании в моче ребенка уратов наблюдаются следующие симптомы:
- повышенная возбудимость, гиперактивность;
- нарушение сна;
- опережение своих сверстников в развитии.
Иногда у ребенка окрашивается моча в коричневый или розовый цвет. Этот симптом указывает на наличие в моче аморфных уратов (подробнее в статье: как лечить аморфные кристаллы в моче у ребенка?). Они образуются при лихорадке и серьезных патологиях почек (почечная недостаточность, застой почки).
Лечение заболевания
Соли в моче приводят к серьезным заболеваниям, поэтому при уратах необходимо начинать лечение как можно скорее.
До момента образования уратных камней в почках и мочевыводящих путях, основным методом терапии является корректировка питания. Для ускорения вывода мочевой кислоты специалисты также назначают лекарственные препараты.
Диета как основной метод терапии
Разрабатывать диету при уратурии должен специалист. Нельзя самостоятельно заниматься корректировкой питания ребенка, поскольку можно навредить его здоровью. Врач учитывает факторы, которые привели к патологии, возраст и потребности ребенка. При заболевании у грудничка, диету соблюдает кормящая мать. Рекомендуется употреблять:
- молочные и кисломолочные продукты;
- каши;
- макаронные изделия;
- овощные и молочные супы;
- подсушенный пшеничный и ржаной хлеб;
- яичный белок;
- отварное нежирное мясо;
- цветную капусту, картофель, морковь, баклажаны, кабачки, сладкий перец, патиссоны, огурцы, тыкву;
- сладкие фрукты и ягоды;
- овощные соки;
- некрепкий чай;
- компот и кисель;
- сухофрукты.
При уратурии полезными будут компоты и узвары из сухофруктов
Общая калорийность питания в сутки должна находиться в пределах 2800 ккал. Количество выпиваемой жидкости – 2 литра в день. Необходимо ограничить потребление соли, бобовых и капусты. Диета направлена на уменьшение поступления в организм пищи, которая содержит пурины (например, белки, щавелевая кислота). При диете запрещено употреблять:
- сдобу;
- жирное мясо и рыбу;
- субпродукты;
- мясные, рыбные, грибные бульоны;
- копчености;
- острые, жареные, соленые блюда;
- животные жиры;
- консервацию;
- зелень, овощи, фрукты и ягоды, которые содержат органические кислоты (помидоры, зеленый лук, редька, щавель, салат, клюква и т.д.);
- грибы;
- сладости;
- какао и продукты, которые его содержат;
- кофе.
Применение медикаментов
Перед назначением лекарственных препаратов специалист должен убедиться, что соли в организме ребенка не образовали камни. Для этого используют рентген. После дополнительного обследования врач назначает медикаменты в соответствии с возрастом пациента.
При терапии применяют препараты, описанные в таблице.
| Название | Основные вещества | Действие | Возрастные ограничения |
| Аллопуринол | Аллопуринол | Снижает концентрацию мочевой кислоты в организме | С 3-х лет |
| Блемарен | Гидрокарбонат, лимонная кислота, цитрат | Подщелачивает мочу, улучшает процесс растворения солей | С 12 лет |
| Аспаркам | Магний, калий | Выводит ураты из организма | При соблюдении точных дозировок можно принимать новорожденным |
| Фитолизин | Экстракты лекарственных растений | Мочегонный и противовоспалительный эффект | Для детей любого возраста |
| Канефрон | Любисток, розмарин, золототысячник | Нормализует процесс оттока мочи | С 1-го года |
Чем чревата отсрочка лечения?При отсутствии должного лечения уратурия может привести к тяжелым осложнениям
Иногда родители, не видя явных признаков заболевания, не спешат начать лечение ребенка. Однако промедление может привести к тому, что кристаллы солей уратов начнут преобразовываться в камни. У малышей появятся трудности с мочеиспусканием, тошнота и рвота в утреннее время, боли в пояснице, запоры, увеличение артериального давления, кровь в моче, повышение температуры.
Эти симптомы проявляются при развитии в организме мочекаменной болезни и заболеваний почек вследствие образования уратных камней. Отсрочка лечения приводит к развитию следующих патологий:
- кровотечение в одном из отделов мочевыделительной системы;
- камни в почках;
- астматические припадки (не аллергического происхождения);
- отложение солей под кожей и в суставах;
- появление красных зудящих пятен на теле;
- подагра;
- пиелонефрит;
- гидронефроз;
- почечная недостаточность.
Ураты – соли, которые образуются из мочевины. Многочисленные процессы химической природы, которые протекают в организме, приводят к выпадению осадка из калия, натрия. Осадок скапливается почками, но полностью с мочой не выводится. Иногда наличие уратов в моче у детей проявляется на фоне дисбактериоза, паразитов. Редко ураты сигнализируют о подагре, камнях уратной природы в почках.
Что это значит?
Детский организм не до конца сформирован, поэтому органы не полностью готовы вырабатывать ферменты, ускоряющие метаболизм. Из-за дефицита ферментов ураты оседают в полости мочевого пузыря, меняют цвет урины на коричневый либо розовый.
Дети, которые склонны к ожирению, находятся в группе риска по возникновению солей в моче
Нередко у малышей соли обнаруживают из-за особенностей питания, неспособности органов мочевыделения переработать избыток скопившихся вредных веществ. Норма солей у ребенка – не более 2 единиц. Большие значения говорят о патологиях.
Если получены плохие результаты, нужно повторно сдать мочу, чтобы точно знать, чем вызвано отклонение от нормы.
Причины уратов в моче
Повышение процентного включения солей провоцируют разные факторы. Самые распространенные из них:
- паразиты;
- несбалансированное питание – кормящая мать или малыш переедает томатов, различных сладостей, соленых сыров, разнообразных блюд из мяса;
- нарушение питьевого режима;
- перенесенные инфекционные болезни;
- рвота, диарея (обезвоживание на их фоне);
- перегрев на солнце.
Родители всегда должны контролировать состояние ребенка, оценивать его самочувствие. При повышении температуры, капризном поведении, отказе от пищи нужно показать ребенка врачу.
Соли у ребенка возрастом 6 месяцев
У младенцев часто повышается уровень солей, и не всегда по этому поводу нужно тревожиться. Зачастую причиной становится не патология, а сбой водно-солевого баланса. Из-за недостатка потребляемых жидкостей ураты не выводятся нормально из почек с мочой. Другая причина – не полностью развитая система мочевыделения, которая попросту на данном этапе не способна справиться с количеством солей.
Ураты у ребенка до 1 года
Если повторные лабораторные анализы мочи показывают повышенное количество солей, можно заподозрить мочекислый диатез. Сопутствующие симптомы – проблемы с засыпанием, чрезмерная активность малыша. Он плачет, у родителей просится на руки, требует постоянного к себе внимания. Порой состояние сопровождается рвотой. При таких симптомах можно заподозрить отложение кристаллов солей в почках.
К сожалению, мочекаменная болезнь, также диагностируется и у детей
Ураты у ребенка до 2 лет
К этому возрасту повышенное содержание солей связано с застоем урины внутри пузыря, если ребенок подолгу терпит, не опорожняется вовремя. Другие причины — наличие инфекционных заболеваний, наследственной предрасположенности. Вероятны различные нарушения циркуляции крови, почки не получают в полной мере кислород, хуже справляются со своими функциями. Педиатр подскажет, как избежать неприятных последствий.
Диагностика заболеваний
До того момента, пока ураты не начнут скапливаться, становясь камнями, особых симптомов можно не ждать – специфических проявлений соли не вызывают. Зато лабораторный анализ способен прояснить ситуацию. Если уровень солей превышает норму многократно, врач может назначить УЗИ, чтобы оценить состояние почек, проверить их на наличие конкрементов.
Если повторный анализ мочи выявляет повышение уратов, нужно сразу приступать к лечению. Основой терапии становится коррекция рациона. Нужно ограничить употребление блюд из мяса, контролировать количество белка, поступающего в организм каждый день. Если речь идет об уратных конкрементах в почках, врач назначит сборы трав с диуретическим действием. Дополнительно назначаются средства, повышающие щелочные показатели мочи, а к ним мочегонные, спазмолитические средства. Такой курс лечения поможет растворить, вывести ураты из организма.
Проведение анализов
Важно учитывать, что повышение уратов наблюдается зачастую у детей после рвоты, поноса, жара, приема жаропонижающих и антибактериальных средств. Также состояние обостряется после поедания шоколада (переедания). Поэтому если накануне анализа ребенок пил черный чай, ел много шоколадных конфет, употреблял томатный сок и ему давали крепкий мясной бульон, он ел сыр или мясо, возможно повышение результатов уратов, не связанное с патологией. Также количество солей растет на фоне голодания, перегрева на солнце.
Анализ мочи даст возможность правильно постановить диагноз
Все факторы нужно учитывать, собираясь сдавать анализы. Врача нужно предупредить, какие из перечисленных факторов имели место быть, чтобы он правильно трактовал результаты. Можно на несколько дней скорректировать рацион и пересдать анализы, чтобы получить точную картину состояния здоровья. Редко детям назначают КТ почек, если у врача есть серьезные подозрения на развитие патологий.
Чтобы правильно трактовать результаты анализов, обращают внимание на все показатели мочи. К примеру, когда на фоне уратурии лейкоцитарный показатель превышает 5 единиц, обнаруживаются фрагменты эпителия, эритроциты либо цилиндры, это говорит о воспалении, инфекционном процессе в органах мочевыделения. Особенно внимательно к анализу мочи нужно относиться родителям, у которых по наследству передаются такие заболевания:
- подагра;
- ожирение;
- сахарный диабет;
- болезни позвоночника, суставов.
Правильная диета
Только после выяснения причин, постановки диагноза врач сможет дать рекомендации, включая советы по коррекции рациона. Самостоятельно менять режим питания нежелательно, поскольку можно добиться обратного эффекта.
При повышенных уратах из меню исключают наваристые бульоны из мяса и рыбы, шоколадные сладости, консервированные продукты, субпродукты, сыры, соленые блюда. Нужно меньше есть капусты, шпината и бобовых, зеленого лука.

Коррекция рациона питания помогает устранить нарушение метаболизма
Рацион должен содержать продукты:
- макароны, каши;
- картофель, тыкву и баклажаны;
- молочные продукты;
- супы из овощей;
- фрукты в свежем и сушеном виде;
- куриные яйца.
Обязательно пить больше жидкости. Малышам дают морсы, соки, компоты, простую воду (кипяченую). Когда речь идет о ребенке, которого кормят грудью, нужно скорректировать питание матери.
Длительное нахождение в организме повышенного числа солей чревато образованием конкрементов, развитием подагры. Когда мелкие камни закупоривают мочевыводящие протоки, это опасно пиелонефритом, гидронефрозом. Крупные конкременты способны острыми краями повредить ткани мочевыделительных путей, что приводит к кровотечению, воспалительному процессу, иногда – к хронической почечной недостаточности.
Для профилактики скопления солей в моче ребенка, образования камней в почках нужно первым делом пересмотреть и скорректировать рацион, давать больше жидкости. Дополнительно рекомендуется уменьшить число стрессов, увеличить физические нагрузки, организовать полноценный ночной отдых. Другие рекомендации даст педиатр.
Уратурия у детей
Дисметаболическая нефропатия у детей – группа обменных нарушений, сопровождающихся повышенной экскрецией с мочой различных солей (оксалатов, уратов, фосфатов) и как следствие — повреждением почечных структур. В детской урологии дисметаболические нефропатии составляют около 27-64% всех заболеваний мочевыделительной системы у детей; в практике педиатрии признаки обменных нарушений в моче встречаются практически у каждого третьего ребенка. Дети с дисметаболическими нефропатиями относятся к группе высокого риска по развитию интерстициального нефрита, пиелонефрита, мочекаменной болезни.
Классификация дисметаболической нефропатии у детей
В зависимости от состава солей различают дисметаболические нефропатии у детей, протекающие с:
- оксалатно-кальциевой кристаллурией (85-90%)
- фосфатной кристаллурией (3–10%)
- уратной кристаллурией (5%)
- цистиновой кристаллурией (3%)
- смешанной (оксалатно/фосфатно-уратной) кристаллурией
С учетом причин возникновения выделяют первичные и вторичные дисметаболические нефропатии у детей. Первичные нефропатии – это наследственно обусловленные заболевания, имеющее прогрессирующее течение и рано приводящие к нефролитазу и хронической почечной недостаточности. К группе вторичных нефропатий у детей относятся различные дисметаболические расстройства, протекающие с кристаллурией и развивающиеся на фоне поражения других органов.
Причины дисметаболической нефропатии у детей
Дисметаболическая нефропатия у детей – полиэтиологичный синдром, возникающий при участии множества факторов. Общими причинами могут выступать отравления и интоксикации, тяжелые физические нагрузки, длительный прием лекарственных веществ, монодефицитные диеты. Отмечено частое развитие дисметаболической нефропатии у детей, рожденных от беременности, протекавшей с поздним токсикозом и гипоксией плода, а также детей с нервно-артритическим диатезом. Первичные нефропатии могут быть обусловлены метаболическими нарушениями у родственников ребенка либо накопленными мутациями, вызывающими дисбаланс регуляторных клеточных механизмов у него самого.
Кроме общих причин, в возникновении того или иного вида дисметаболической нефропатии у детей имеет значение воздействие частных факторов.
Оксалатная дисметаболическая нефропатия у детей (оксалурия) патогенетически связана с нарушением обмена кальция и солей щавелевой кислоты (оксалатов). Определенную роль в ее развитии играет дефицит витаминов А, В6, Е, магния, калия; передозировка витамина D в процессе лечения рахита; повышенное поступление оксалатов с пищей. Оксалатная дисметаболическая нефропатия часто встречается у детей с болезнью Крона, энтеритом, колитом, хроническим панкреатитом, дискинезией желчевыводящих путей, сахарным диабетом, пиелонефритом.
Уратная дисметаболическая нефропатия у детей характеризуется выделением с мочой и отложением в почках уратов — натриевой соли мочевой кислоты. Первичная (наследственная) уратурия чаще всего встречается у детей с синдромом Леша-Найхана. Вторичные нефропатии сопровождают течение эритремии, гемолитической анемии у детей, миеломной болезни, пиелонефрита. Возможно развитие уратной дисметаболической нефропатии у детей, получающих лечение цитостатиками, тиазидовыми диуретиками, салицилатами, циклоспорином А и др.
Причинами фосфатурии могут выступать хроническая мочевая инфекция, первичный и вторичный гиперпаратиреоз, заболевания ЦНС. Цистинурия развивается при системном нарушении обмена цистина – цистинозе, характеризующемся внутриклеточным и внеклеточным накоплением кристаллов цистина в интерстиции и канальцах почек, селезенке, печени, лимфоузлах, клетках крови, костном мозге, нервной и мышечной ткани. Вторичная цистиновая дисметаболическая нефропатия у детей обычно связана с пиелонефритом или тубулярным интерстициальным нефритом.
Симптомы дисметаболической нефропатии у детей
Признаки оксалатной дисметаболической нефропатии у ребенка могут манифестировать уже в период новорожденности, однако в большинстве случаев заболевание длительное время протекает латентно. В родословной детей с дисметаболической нефропатией отмечаются артропатии, подагра, спондилез, мочекаменная болезнь, желчнокаменная болезнь, сахарный диабет.
Чаще всего кристаллурия обнаруживается у детей 5-7 лет случайно, при исследовании общего анализа мочи. Внимательные родители могут заметить, что на вид моча ребенка мутная, с осадком, нередко образует на стенках горшка трудно смываемый налет.
При дисметаболической нефропатии у детей отмечается склонность к аллергическим кожным реакциям, вегето-сосудистой дистонии, гипотонии, головным болям, артралгиям, ожирению. Дети могут испытывать повышенную утомляемость, колющие боли в пояснице, частые и болезненные мочеиспускания, энурез, покраснение и зуд в области наружных половых органов, мышечную гипотонию, субфебрилитет, диспепсии, вздутие живота.
Обострение и прогрессирование заболевания отмечается в пубертатном периоде в связи с гормональной перестройкой. Дисметаболическая нефропатия у детей выступает риск-фактором образования камней в почках и мочевом пузыре, развития хронического пиелонефрита и хронической почечной недостаточности.
Диагностика дисметаболической нефропатии у детей
Кроме педиатра, в диагностике дисметаболической нефропатии у детей обязательно должен участвовать детский нефролог или детский уролог.
Общий анализ мочи выявляет кристаллурию, протеинурию, гематурию, абактериальную лейкоцитурию, цилиндрурию. При биохимическом исследовании мочи определяется повышенная концентрация тех или иных солей (оксалатов, фосфатов, уратов и др.). В комплексе лабораторной диагностики проводятся функциональные пробы мочи по Зимницкому, Аддису–Каковскому, Нечипоренко, определение рН мочи. При наслоении вторичной бактериальной инфекции необходимо бактериологическое исследование мочи на микрофлору.
УЗИ почек и мочевого пузыря у детей с дисметаболической нефропатией может обнаруживать кристаллические включения, указывающие на наличие песка или конкрементов.
Дисметаболическую нефропатию у детей следует отличать от транзиторной кристаллурии, связанной с ОРВИ, обильным приемом некоторых продуктов.
Лечение дисметаболической нефропатии у детей
К основным принципам лечения дисметаболической нефропатии у детей относятся: соблюдение рациональной диеты, нормализация обменных процессов, устранение условий для кристаллообразования и усиление выведения солей.
При оксалатной дисметаболической нефропатии у детей из рациона исключаются мясные бульоны, шпинат, щавель, клюква, морковь, свекла, какао, шоколад; предпочтение отдается картофельно-капустной диете. Медикаментозная терапия проводится мембранотропными препаратами (витамин В6, А, диметилоксобутилфосфонилдиметил) и антиоксидантами (витамин Е).
Диета при уратной дисметаболической нефропатии у детей не должна содержать продукты, богатые пуриновыми основаниями (почки, печень, мясные бульоны, фасоль, горох, какао и др.). Основу рациона составляют молочные и растительные продукты. Для снижения синтеза мочевой кислоты назначается аллопуринол, никотинамид, фитосборы и др.
При фосфатной дисметаболической нефропатии у детей рекомендуется ограничение продуктов, богатых фосфором (сыров, печени, бобовых, курицы, шоколада). Необходимо подкисление мочи за счет употребления минеральных вод и лекарственных препаратов (аскорбиновой кислоты, настойки корня марены красильной).
Лечение цистиноза включает диету с исключением из питания ребенка продуктов, богатых серосодержащими аминокислотами и метионином (рыбы, творога, яиц и др.). Важно обязательное подщелачивание мочи с помощью цитратной смеси, раствора гидрокарбоната натрия, щелочных минеральных вод. С целью предупреждения кристаллизации цистина назначается прием пеницилламина.
При любом виде дисметаболической нефропатии у детей важна достаточная водная нагрузка, способствующая уменьшению концентрации солей в моче, соблюдение ребенком режима принудительного мочеиспускания (через каждые 1,5-2 ч). В качестве альтернативной коррекции метаболических процессов может проводиться гомеопатическое лечение под контролем детского гомеопата.
www.krasotaimedicina.ru
Дисметаболическая нефропатия
Дисметаболическая нефропатия в практике врачей встречается довольно часто, по статистике подобным нарушением страдает сегодня каждый третий маленький пациент. Нефропатия не является конечным заболеванием и не выделяется отдельным диагнозом в международной классификации болезней. Если врач говорит о дисметаболической нефропатии у ребенка, то, как правило, подразумевает целый ряд обменных нарушений, конечным результатом которых становятся серьезные изменения в работе почек.
Родителям не стоит пугаться сложного медицинского термина: нефропатия, вызванная сбоями обмена веществ, — вовсе не приговор, при изменении образа жизни и правильном подходе к лечению у ребенка не возникает никаких ограничений к обычному образу жизни. И наоборот – отсутствие адекватной терапии и диеты может в конце концов стать причиной развития тяжелых осложнений.
Различают первичную и вторичную форму болезни. Первичная форма обнаруживается у детей довольно рано, в младенчестве, и, как правило, носит наследственный характер. Это считается достаточно редким явлением и быстро приводит к развитию серьезных осложнений – почечной недостаточности или мочекаменной болезни.
Более часто встречается вторичная дисметаболическая нефропатия почек, связанная с различными эндогенными и экзогенными факторами – питанием, приемом лекарственных препаратов, нарушением обмена некоторых веществ в организме ребенка.
Классификация
Медики разделяют дисметаболические нефропатии на несколько видов, в зависимости от того, кристаллы каких солей имеют место в моче маленького больного.
У малышей наиболее часто встречаются такие типы болезни, как:
- Оксалурия, связанная с нахождением в анализах мочи повышенного содержания оксалатов. Этот вид нефропатии составляет 85-90% всех встречающихся на практике случаев.
- Уратурия, или высокое содержание в моче уратов – солей мочевой кислоты.
- Фосфатурия, характеризующаяся появлением в анализах маленького пациента фосфатов.
- Цистиновая нефропатия имеет место при высокой концентрации в моче цистина – продукта обмена метионина.
- Смешанная форма болезни – оксалатно/фосфатно-уратная.
Ни одна из вышеперечисленных форм не способна самостоятельно проявляться у новорожденных. Самые наблюдательные родители могут заметить, что моча у ребенка стала мутной, а стенки горшка покрыты осадком, но, как правило, редко, кто из взрослых связывает эти признаки с наличием заболевания.
Все виды дисметаболической нефропатии имеют свои причины, признаки и план лечебных мероприятий. Рассмотрим их более подробно.
Оксалатная
 Большая часть дисметаболических нефропатий связана именно с повышенным содержанием солей оксалатов в организме ребенка. Данный вид патологии можно разделить на оксалатно-кальциевую нефропатию и оксалурию.
Большая часть дисметаболических нефропатий связана именно с повышенным содержанием солей оксалатов в организме ребенка. Данный вид патологии можно разделить на оксалатно-кальциевую нефропатию и оксалурию.
Оксалатно-кальциевая нефропатия преимущественно бывает вызвана нарушением в организме ребенка кальциевого обмена или обмена оксалатов.
Причин тому может быть несколько:
- генетическая предрасположенность к болезни. Довольно часто один из родителей страдающего ребенка имеет заболевание, связанное с нарушением обмена веществ, к примеру, сахарный диабет;
- патологические процессы в кишечнике. Нарушения всасываемости пищи, как правило, приводит к изменениям метаболических процессов, и, как следствие, к болезням почек. А если ребенок уже страдает болезнью Крона или язвенными поражениями кишечника, то это становится дополнительным провоцирующим фактором в развитии оксалатной нефропатии;
- нарушения питьевого режима ребенком, связанные с малым употреблением воды;
- авитаминоз, в частности недостаточное поступление в организм витаминов группы В;
- излишнее количество аскорбиновой кислоты, поступаемой с пищей.
Заметить оксалурию у ребенка практически невозможно, тем более, что первые проявления патологии могут быть обнаружены еще в периоде новорожденности. В более старшем возрасте болезнь проявляется общей утомляемостью, повышенным выделением мочи, головными болями, аллергиями. Каких-либо специфических симптомов, характерных для развития нефропатии, не имеется.
Для постановки окончательного диагноза ребенку необходимо в первую очередь сдать анализ мочи на суточную экскрекцию оксалатов, затем провести ультразвуковое исследование органов мочевыделительной системы с целью обнаружения оксалатных включений (мелких кристалликов в виде песка или крупных камней в почках).
Диета — основополагающий принцип лечения. Полное выздоровление невозможно без соблюдения специальной диеты, целью которой является снижение поступления щавелевой кислоты с пищей. В повседневном рационе ребенка должны полностью отсутствовать продукты, имеющие в составе щавелевую кислоту: какао, щавель, цитрусовые плоды, шоколад и его производные, мясные бульоны и консервированные продукты.
Ребенку разрешается питаться жидкими молочными продуктами (йогурт, кефир, молоко), крупами, бобовыми, нейтральными овощами и фруктами (кабачками, капустой, репой, сладкими яблоками и грушами, абрикосами и персиками), арбузами и дынями, макаронами.
Лечение дисметаболической нефропатии подразумевает диету на 2 недели, в течение которых должен наладиться обмен веществ, после чего делается перерыв на такое же время:
- Прием пшеничных отрубей и отвара овса способствует выведению излишков солей из организма ребенка и нормализует стул.
- Соблюдение питьевого режима. Чем больше обычной или минеральной негазированной в воды потребляет ребенок в течение суток, тем больший объем мочи выделяется у него в течение дня. Таким образом происходит существенное снижение солей в организме. Рекомендуется давать много пить в вечерние часы.
- Медикаментозная терапия. Лечение препаратами всегда дает положительные результаты, только при условии соблюдении диеты. Обычная схема лечения оксалурии включает в себя прием витаминов, в частности группы В, витаминов А и Е, препаратов магния (магне В6, магнерот, окись магния), мембраностабилизирующих веществ (ксидифон и димефосфон), фитотерапии.
Хорошие результаты при лечении оксалатно-кальциевой нефропатии показал препарат ксидифон. Он регулирует обмен кальция в организме, препятствуя отложению его солей в тканях.
Мембранопротектордимефосфон заслуживает отдельного внимания при терапии оксалурии. Димефосфон нормализует кислотно-щелочной баланс в крови маленького пациента, кислотность крови снижается. Лечение может занимать длительное время, поэтому родителям следует запастись терпением.
Прогноз в излечении таких больных благоприятный, после прохождения полного курса медикаментозной терапии в сочетании с диетой выздоровление наступает очень быстро. Однако на будущее следует запомнить, что ребенку с диагнозом оксалурия следует постоянно употреблять большое количество жидкости, следить за его рационом, своевременно лечить заболевания кишечника.
Уратная
Не столь часто встречающийся вид нефропатии, как оксалурия, но тем не менее занимающий второе место по распространенности среди детей. Уратурия характеризуется повышенным содержанием и выпадением в моче солей мочевой кислоты. Уратурия может носить наследственный характер или сопровождать течение некоторых заболеваний – гемолитической анемии, пиелонефрита.
Причинами уратурии помимо наследственности служат:
- погрешности в питании, избыток в рационе ребенка пуриновых продуктов – крепких бульонов, мяса, шоколада, консервов;
- длительный прием некоторых видов препаратов – мочегонных, цитостатиков.
Если уратурию не лечить, то в скором времени избыток мочевой кислоты может привести к развитию грозного заболевания – подагрического артрита.
Симптоматика уратурии довольно смазана, при малом количестве солей в моче их наличие никоим образом не ощущается малышом. В более позднем периоде, при серьезном переизбытке уратов ребенок может стать легковозбудимым, капризным, преобладает плаксивость. Далее формируются отложения солей в суставах, зудящие высыпания на коже, порой проявляются осложнения со стороны дыхания в виде приступов удушья.
Заподозрить уратурию у ребенка возможно по изменению цвета его мочи, при избытке мочевой кислоты моча становится красновато-коричневого цвета. Однако основным методом исследования служит обычный анализ крови. Помимо этого, врач может порекомендовать сдать анализ крови на содержание мочевой кислоты и уровень кислотности.
Течение уратной нефропатии 
В лечении уратной нефропатии следует придерживаться следующих принципов:
- Диета. Порой лишь изменения рациона достаточно для улучшения анализов и полного избавления от излишних солей мочевой кислоты. При лечении уратурии из детского рациона следует исключить: телятину, молодую свинину, баранину и бульоны из мяса, все субпродукты, чай, кофе и какао, шоколад, жирную рыбу и соевые продукты. Не следует давать сдобные булки, сладости, жареное и копченое.
В утренние часы разрешено давать малышу нежирную отварную рыбу и нежирное вареное мясо, но не чаще, чем пару раз в неделю.
Разрешены молочные продукты, бахчевые (арбуз и дыня), крупы, сладкие ягоды, подсушенный ржаной хлеб, вегетарианские супы, большое количество овощей.
Питьевой режим, похожий на режим при оксалурии. Как правило, ураты появляются в концентрированной моче, поэтому ребенку необходимо употреблять не менее 1,5 литров простой и щелочной минералки без газа.
Для более быстрого выздоровления врачи рекомендуют принимать курсовое лечение препаратами, способствующими снижать уровень мочевой кислоты. К ним относятся Аллопуринол, Цилорик, Милурит.
Для усиления оттока мочи в терапии применяются Фитолизин, Канефрон и Уролесан.
Равно, как и в предыдущем случае, в терапии уратурии применяют витаминно-минеральные комплексы с повышенным содержанием витаминов В и С. Это в значительной степени улучшает метаболизм и способствует облегчению состояния больного ребенка.
Контроль за питанием ребенка и своевременное лечение позволят достаточно быстро скорректировать состояние малыша и сохранить ему здоровье на долгие годы.
Фосфатная
Фосфатурия встречается в 3-10 случаях из 100 и связана с выпадением фосфатов в моче.
Фосфатная нефропатия всегда связана с нарушением фосфорно-кальциевого обмена и случается это по следующим причинам:
- нарушения в питании малыша или кормящей мамы – преобладание растительной пищи и рыбы в рационе, чрезмерное употребление газировки;
- рахит;
- патологии почек;
- сахарный диабет;
- воспалительные заболевания почек.
Причины и диагностика фосфатной нефропатии  Стоит отметить тот факт, что диагностика незначительного количества фосфатов в моче малыша не стоит считать серьезным отклонением от нормы, это состояние нормально и не требует лечения. Иногда достаточно скорректировать питание, и анализы сразу приходят в норму.
Стоит отметить тот факт, что диагностика незначительного количества фосфатов в моче малыша не стоит считать серьезным отклонением от нормы, это состояние нормально и не требует лечения. Иногда достаточно скорректировать питание, и анализы сразу приходят в норму.
Именно коррекция рациона в большинстве случаев помогает исправить ситуацию и позволяет обойтись без медикаментозной поддержки. В питании ребенка обязательно должны присутствовать мясные и рыбные блюда из расчета 1 грамм белка на 1 кг веса, каши, кислые овощи и ягоды. Следует ограничить молочные продукты, соленое, копченое и жареное, сладости и сдобу.
Маленькому ребенку, имеющему диагноз фосфатная нефропатия, следует употреблять больше кислых соков, показано употребление чайного гриба или яблочного уксуса по рекомендации лечащего доктора. Это связано с щелочной реакцией мочи, в которой и образуются фосфаты. В более кислой среде фосфатный осадок не выпадает.
Помимо этого, рекомендуется выпивать в день не менее 1,5 литров обычной воды с целью разбавить концентрацию мочи.
Не лишним будет прием витамина А в возрастной дозировке и препарата Канефрон для выведения лишних солей из организма ребенка.
Цистиновая
Цистиновая нефропатия возникает вследствие избыточного скопления цистина в почках. Причинами такого состояния чаще всего служат наследственные патологии почек. Порой цистинурия возникает вследствие поражения почек после перенесенных инфекционных болезней.
Выпадение солей цистина в моче однозначно говорит о патологическом процессе и требует дополнительных обследований – биохимического анализа мочи, ультразвукового исследования почек и мочевого пузыря.
При цистинурии, равно как и при другом виде дисметаболической нефропатии, ребенку показана лечебная диета. В данном случае ребенку следует ограничить в рационе белковые продукты – творог, яйца, рыбу и мясо. Длительность лечебной диеты – 1 месяц, после чего рацион немного расширяют и начинают постепенно вводить мясные блюда.
В обязательном порядке следует соблюдать питьевой режим: ребенку показано выпивать не менее 2 литров жидкости в сутки, основной объем жидкости должен приходиться на вечернее время.
Медикаментозное лечение предусматривает курсовой прием нефропротекторов – Купренил, Блемарен, Пеницилламин, поддерживающих работу почек в нормальном состоянии. Показан прием цитратной смеси и витаминных комплексов.
Прогнозы
Более половины случаев развития дисметаболических нефропатий при адекватной терапии и соблюдении рекомендаций врачей оканчиваются полным выздоровлением ребенка. Дабы предотвратить рецидивирующую форму заболевания, необходимо тщательно следить за состоянием здоровья ребенка, вовремя пролечивать воспалительные заболевания, контролировать питание малыша и соблюдать питьевой режим даже вне периода обострения.
В качестве профилактической меры необходимо даже в периоды стойкой ремиссии стараться соблюдать предписанную врачом диету и периодически сдавать анализ мочи на содержание солей.
gidmed.com
Причина появления
Уратами называются калиевые и натриевые соли, которые выпали в осадок в моче в виде солевых кристаллов. Главная опасность образования большого количества уратов заключается в том, что со временем они могут преобразоваться в камни и спровоцировать развитие тяжелой мочекаменной болезни.
Могут объяснить повышенные ураты в моче причины, такие как:
- несбалансированное питание. Переедание или голодные диеты, а также употребление однообразной пищи повышает возможность развития уратурии. В группу риска по этому заболеванию обычно попадают те люди, которые регулярно едят шоколад, консервы, бобовые, мясные продукты, острые, копченые, соленые блюда, пьют алкоголь, крепкий кофе и чай;
- нарушение водного баланса. Если в организм человека поступает мало жидкости, это способствует обезвоживанию, из-за которого происходит кристаллизация солей мочевой кислоты. Суточная норма воды для взрослого составляет полтора-два литра, такого объема жидкости будет достаточно для нормального функционирования мочевыделительной системы;
- генетическая предрасположенность. Если у родителей когда-либо была диагностирована уратурия, с большой вероятностью появятся ураты в моче у ребенка. Также риск их образования повышается из-за врожденных анатомических дефектов строения или расположения почек;
- патологические состояния почек. При нарушении кровоснабжения, опущении почек, пиелонефрите, гидронефрозе, тромбах в почечной артерии значительно повышается риск образования большого количества уратов;
- инфекционные заболевания мочевыделительной системы. Очень часто уратурия развивается на фоне инфекций, поражающих почки, мочевой пузырь или мочеиспускательный канал;
- сопутствующие заболевания. Много уратов в моче часто наблюдается у тех людей, которые страдают от холецистита, панкреатита, различных болезней печени. Также ураты и оксалаты в моче появляются у тех, кто болеет подагрой (при этом заболевании большое количество кристаллов накапливается не только в урине, но и в суставных тканях, в результате чего у больного возникают сильнейшие боли в суставах).
Риск развития уратурии повышается из-за перегрева организма, приема сильнодействующих антибиотиков и противовоспалительных лекарств, сильных стрессов, нервных потрясений и депрессий, повышенных физических нагрузок.
Уратурия у детей и беременных женщин
Ураты в моче при беременности особенно часто появляются у будущих мам в первом триместре.
Патология развивается на фоне токсикоза, сопровождающегося регулярной рвотой и обезвоживанием, или из-за обострения инфекций мочеполовой сферы.
Кроме этого, на изменения мочи влияют гормональные перестройки, происходящие в организме женщины. Чтобы избежать ухудшения состояния, будущая мама должна слушать рекомендации своего врача, придерживаться подобранной для нее диеты и пить оптимальное количество чистой воды.
Помимо беременных женщин, уратурии также подвержены маленькие дети. Связано это с тем, что мочевыделительная система ребенка еще работает не в полную силу, из-за этого при неправильном питании и других располагающих факторах в моче малыша могут образовываться солевые кристаллы. Чтобы не допустить развития мочекаменной болезни и других тяжелых патологий, родители должны вовремя распознать симптомы уратурии у своего ребенка.
Указывать на аморфные ураты в моче симптомы могут следующие:
- повышение температуры тела;
- плохой аппетит или полный отказ от еды;
- рвота и запоры;
- расстройства сна;
- боли в животе;
- гиперактивность.
Если взрослые подозревают, что у их малыша появились проблемы, затрагивающие мочевыделительную систему, им обязательно нужно сообщить об этом педиатру. Лечащий врач проведет осмотр и возьмет анализы, которые помогут выявить, есть у ребенка уратурия или нет.
При такой проблеме, как повышенные соли, ураты в моче, лечение проводить самостоятельно категорически не рекомендуется. Самолечение уратурии может быть опасно как для беременных женщин, так и для детей, проводить любые терапевтические процедуры и назначать лекарства при повышенном количестве уратов в моче может только лечащий врач.
Диагностика заболевания
Основная сложность диагностики уратурии заключается в том, что данная патология длительное время может никак себя не проявлять. Очевидные симптомы могут возникнуть уже в тот момент, когда у человека начнет прогрессировать мочекаменная болезнь. Обнаружить повышение уратов на ранней стадии поможет только анализ мочи, сданный во время профилактического медосмотра или лечении других заболеваний организма.
Если уратурию не удалось выявить вовремя, и в организме уже начал развиваться острый воспалительный процесс, у человека могут появиться следующие симптомы:
- частые болезненные позывы к мочеиспусканию;
- сильные боли в области мочевого пузыря и поясницы;
- тошнота и рвота;
- наличие кровянистых примесей в моче;
- подъем температуры;
- общая слабость организма вплоть до потери сознания.
При появлении любых вышеперечисленных симптомов человек должен немедленно обратиться за медпомощью. Чтобы поставить верный диагноз и выявить мочекаменную болезнь, врачу будет достаточно взять у пациента анализ мочи на соли, ураты и провести УЗИ органов малого таза. Более детально рассмотреть объем песка и размер камней в почках или мочевом пузыре поможет компьютерная томография.
Очень часто при развитии мочекаменной болезни у людей наблюдается беспричинный подъем артериального давления.т
Лечение
При обнаружении в моче большого скопления уратов врачи назначают своим пациентам комплекс терапевтических мер, основной из которых является диетотерапия. Соблюдение специально подобранной диеты поможет больному уменьшить количество кристаллизованных солей в моче и не допустить развития мочекаменной болезни.
При высокой концентрации (ураты сплошь в моче) человеку могут быть назначены следующие группы медикаментозных препаратов:
- противовоспалительные и болеутоляющие (помогают устранить симптомы заболевания);
- мочегонные (способствуют выведению мочи и дезинфекции мочевыводящих путей);
- антибиотики (выписываются при обнаружении инфекции, поражающей органы мочевыделительной системы);
- лекарства для раздробления и выведения камней.
Из наиболее часто назначаемых препаратов для лечения уратурии можно выделить такие лекарственные средства, как Цистон, Фитолизин, Канефрон, Олемитин, Уролесан и др. Несмотря на то, что эти лекарства имеют растительное происхождение, применять их можно только по рекомендации врача.
В особо тяжелых случаях, когда камни в почках достигли большого размера, больному может понадобиться хирургическая операция. Эта вынужденная мера позволит удалить камни и нормализовать состояние мочевыделительной системы человека.
Схема лечения уратурии и мочекаменной болезни подбирается индивидуально для каждого больного с учетом результатов анализов и общего самочувствия человека.
Диета
Начальная стадия уратурии может быть легко устранена с помощью правильно подобранной диеты.
Диета при уратах в моче предполагает отказ от следующих продуктов:
- мясо и рыба;
- субпродукты;
- кислые овощи и фрукты (щавель, шпинат, цитрусы и пр.);
- острые, копченые, жареные блюда;
- жирные бульоны;
- шоколад и какао;
- сдобная выпечка и сладости;
- бобовые;
- алкоголь.
При уратурии в ежедневный рацион следует включать:
- сладкие фрукты и ягоды (бананы, персики, малина и пр.);
- нежирные молочные продукты;
- крупы;
- макаронные изделия;
- сухари;
- ржаной хлеб;
- орехи;
- яйца;
- курагу;
- некислые овощи (тыква, картошка, морковь и пр.).
Людям, у которых была выявлена уратурия, диетологи рекомендуют придерживаться диетического стола №6. Такой режим питания подразумевает дробный прием пищи (от четырех до шести раз в день) и регулярное употребление чистой воды (до двух литров за сутки) на голодный желудок или в промежутках между приемами пищи.
Устранить уратурию помогут щелочные минеральные воды, но употреблять их нужно только по разрешению врача.
Прогноз и профилактика
Вовремя обнаруженная уратурия не представляет собой опасности для организма человека. Количество уратов в моче можно легко понизить с помощью правильного питания и употребления препаратов растительного происхождения. Если же заболевание было выявлено на поздней стадии, и в организме уже развилась мочекаменная болезнь, лечение будет более сложным и продолжительным. Чтобы не допустить повышения уратов в моче, человек должен соблюдать следующие правила:
- ежедневно употреблять достаточный объем чистой воды;
- не злоупотреблять алкоголем;
- рационально питаться, не допуская однообразия в еде, переедания или голодовок;
- регулярно (раз в год) проходить профилактические медосмотры и сдавать мочу на анализ.
mkb.guru
Понятие дисметаболической нефропатии у детей
Дисметаболическая, или обменная, нефропатия — довольно распространённый диагноз в педиатрической практике. Согласно статистике, примерно треть детей сегодня сталкивается с подобным расстройством. Когда нефролог сообщает о дисметаболической нефропатии у ребёнка, это означает, что имеется в виду совокупность обменных нарушений, негативными последствиями которых являются серьёзные изменения в почках.
Нефропатия не считается болезнью в общепринятом медицинском понимании. Её относят к состоянию расстройства обмена веществ, которое тем не менее может постепенно приводить к ухудшению функции почек.
Услышав пугающий медицинский термин, многие родители сразу впадают в панику. Происходит это в основном от недостаточной информированности о причинах и сути данного расстройства. Нефропатия, развившаяся в результате нарушений метаболизма, не является вердиктом. Корректировка привычек питания и адекватный подход к лечению позволяют избежать каких-либо ограничений в жизненном укладе, соответствующем возрасту ребёнка. И наоборот — игнорирование терапии и диеты в конечном счёте может значительно осложнить работу почек и стать косвенной причиной их болезни.
Различают такие формы заболевания:
- Первичная — довольно редко встречается, имеет наследственные корни, для неё характерно раннее проявление, как правило, в пределах годовалого возраста ребёнка. Первичная нефропатия развивается в ускоренном темпе, становясь причиной камнеобразования или почечной недостаточности. Источником проблемы может быть не только наличие обменных нарушений у кого-либо в близком кругу семьи, но и накопление генетических мутаций, которые вызывают дисбаланс механизмов регуляции внутри клетки.
- Вторичная — гораздо более распространённое явление, вызванное влиянием разнообразных внутренних и внешних факторов — неправильным рационом, медикаментозными препаратами, нарушением всасывания определённых веществ в кишечнике.
Вторичная детская нефропатия — это группа обменных расстройств, для которых характерен процесс кристаллурии — наличие кристаллов различных солей в моче и, развивающиеся на его фоне, поражения других органов.
Четыре типа обменной нефропатии у детей выглядят следующим образом:
- Оксалурия — обусловлена нарушением метаболизма солей кальция и щавелевой кислоты (оксалат). Наиболее распространённый тип, охватывает 80–90% всех случаев.
- Уратурия — её особенность: накопление в моче и отложение в почках солей мочевой кислоты — уратов.
- Фосфатурия — повышенное выделение фосфатов с мочой.
- Цистинурия — наследственное нарушение цистинового обмена на уровне почечных канальцев, приводит к высокой концентрации труднорастворимой аминокислоты в урине.
Существует также смешанная форма болезни, состоящая из различных комбинаций нарушений того или иного обмена. Развитие нефропатии того или иного типа зависит не только от общих причин, но и от особенностей конкретного организма.
Причины и симптомы разных видов нефропатии
Нефропатия не имеет специфических проявлений и может иногда ощущаться как хроническая боль в животе, которую взрослые принимают за патологию ЖКТ. Иногда отмечается учащённое болезненное мочеиспускание на фоне уменьшения общего объёма суточной мочи. Кожная аллергическая сыпь — один из возможных дополнительных симптомов.
Урологическая обменная нефропатия составляет около 25–65% всех заболеваний мочевыводящих путей в педиатрии. Дети с этим расстройством подвержены высокому риску развития уролитиаза, неинфекционного нефрита и пиелонефрита.
Суточная норма мочеиспусканий у детей разного возраста: таблица
Оксалурия
Большинство случаев дисметаболической нефропатии обусловлено повышенной концентрацией солей оксалатов в моче ребёнка. Основные причины оксалурии такие:
- генетическая предрасположенность — ребёнок может унаследовать патологию от кого-либо из близких членов семьи;
- функциональная кишечная недостаточность — неправильное усвоение пищи нарушает метаболизм, что негативно отражается на здоровье почек. Особенно если у ребёнка имеются сопутствующие хронические воспалительные заболевания ЖКТ (болезнь Крона и т. д.);
- недостаточное потребление жидкости ребёнком — хроническое нарушение питьевого режима влияет на процессы обмена химических веществ в организме;
- дефицит витаминов — в частности, недостаточное потребление витаминов группы В способно серьёзно нарушить обмен в почках;
- поступление с пищей или добавками избыточного количества витамина С — по данным шведских учёных, увеличивает риск образования песка и камней в почках.
Почти невозможно обнаружить оксалурию у младенца или маленького ребёнка, поскольку отсутствуют специфические симптомы, привлекающие внимание родителей. Но наблюдательные мамы и папы всё же могут заметить помутнение мочи малыша или осадок в детском горшке. Впрочем, взрослые редко связывают эти факты с наличием заболевания. Когда ребёнок становится старше, то признаки нефропатии могут проявляться более очевидно, заставляя родителей тревожиться и обращаться к педиатру или нефрологу. Симптомы могут включать:
- частое мочеиспускание;
- аллергические реакции;
- общую слабость;
- головные боли.
Однако указанные симптомы не являются специфическими, то есть характерными исключительно для нефропатии.
Уратурия
Менее встречающийся тип нефропатии, но всё же второй по распространённости у детей — уратурия. Его отличительная черта — высокий уровень солей мочевой кислоты в урине. Уратурия может быть унаследованной ребёнком от ближайших родственников или спутником ряда заболеваний, таких как пиелонефрит или гемолитическая анемия.
Другие причины выделения повышенного количества уратов:
- неправильное питание: чрезмерное количество в рационе продуктов, которые содержат пурины (мочевую кислоту) — крепких отваров, белковых продуктов, шоколада, консервов;
- долгосрочное использование определённых видов лекарств — мочегонных, противоопухолевых препаратов.
Когда уратурия запущена, то высокое содержание мочевой кислоты со временем может привести к возникновению тяжёлой болезни — подагрического артрита.
Симптомы уратурии довольно размыты, характерно небольшое количество солей в моче, их присутствие в первое время никак не сказывается на состоянии ребёнка. В дальнейшем высокие концентрации уратов способны вызывать отчётливые симптомы патологии:
- плаксивость, капризность и перевозбуждение;
- кожные высыпания и зуд;
- проблемы дыхательной системы и удушье (реже);
- изменение окраса урины в сторону красновато-коричневой гаммы — это частый признак избытка мочевой кислоты.
Фосфатурия
Фосфатная нефропатия составляет примерно 3–8% случаев расстройств и связана с выделением значительного количества фосфатов с мочой. В её основе — нарушение фосфорно-кальциевого обмена по таким причинам:
- несбалансированный рацион ребёнка или кормящей матери — преобладание исключительно вегетарианской пищи или рыбы в рационе, чрезмерное употребление газированных напитков (они содержат ортофосфорную кислоту).
- некоторые болезни:
- патология почек;
- воспалительное заболевание почек;
- рахит;
- сахарный диабет.
Цистинурия
Цистиновая нефропатия возникает из-за чрезмерного накопления в почках цистина — аминокислоты, играющей важную роль в формировании и поддержании структуры белков и пептидов. Причинами этого состояния чаще всего являются:
- наследственная патология почек;
- повреждение почек после перенесённых инфекционных заболеваний (более редкая причина).
Осадок цистиновых солей в моче совершенно чётко указывает на патологию. В этом случае необходимы дальнейшие диагностические обследования — биохимический анализ мочи, ультразвуковое исследование мочевыделительной системы.
Диагностика
Диагностика детской нефропатии включает:
- лабораторные анализы:
- общий анализ крови и мочи;
- биохимический анализ осадка мочи;
- ультразвуковое исследование (УЗИ) почек и мочевого пузыря. Позволяет обнаружить посторонние включения.
В плохих анализах мочи у детей обнаруживают:
- рост уровня лейкоцитов (больше 10 в поле зрения у девочек и 7 — у мальчиков) и эритроцитов (больше 2–4 в поле зрения микроскопа). Картина свидетельствует об инфекционно-воспалительном процессе. В норме лейкоциты и эритроциты должны практически отсутствовать в моче;
- белок — наличие его в урине говорит о нарушении нормальной работы почек. Если содержание белка достигает 1 г/литр мочи — это считается умеренным повышенным показателем, а более 3 г/литр урины — свидетельствует о существенном нарушении почечной функции. В норме допустимы лишь «следы» белка до 0,033–0,036 г/л мочи;
- большое количество кристаллов солей (в норме отсутствуют или незначительное количество) — в зависимости от состава осадка, преобладания в нём оксалатов, уратов, фосфатов или цистиновых солей — устанавливают тип нарушения обмена веществ.
Для постановки диагноза оксалурии — наиболее распространённой причины нефропатии — ребёнок сначала несколько раз сдаёт анализ мочи на ежедневную экскрецию (выделение) оксалатов, затем — проходит ультразвуковое исследование мочевой системы для обнаружения включений оксалатов — небольших кристаллов в виде песка или более крупных камней в почках.
В норме рН мочи составляет 5,8–6,2. Слабокислая среда обеспечивает стабильное её некристаллизующееся состояние, когда соли находятся в растворённом виде.
При подозрении на уратурию врач может дополнительно назначить анализ крови на мочевую кислоту и кислотность.
Лечение
Терапию дисметаболической нефропатии у ребёнка проводит детский нефролог. Для выбора адекватного лечения он принимает во внимание химический состав осадка мочи. С учётом этой информации врач назначает диету, медикаментозную коррекцию нарушений обмена веществ и химических характеристик мочи, фитотерапию.
Терапия оксалурии
Лечение оксалурии всегда комплексное. Только правильное сочетание диеты, питьевого режима и медикаментов помогает достичь положительного результата.
Медикаменты
Классическая медикаментозная схема лечения включает:
-
средства, нормализующие тканевой обмен и восстанавливающие кислотно-щелочное равновесие крови (Димефосфон и Ксидифон);
-
растительные препараты (Канефрон, Фитолизин);
- витамины А и Е, группы В;
- препараты магния (Магния оксид, Магне В6).
Лечение оксалурии продолжительное и должно обязательно сопровождаться строгим режимом питания, но результат того стоит. Добиться стойкого выздоровления, выполняя все предписания, вполне реально, обещают врачи.
Лекарственные средства при оксалурии: фотогалерея
Диета и питьевой режим
Главный принцип лечения — соблюдение специальной диеты. Восстановление солевого обмена маловероятно без снижения количества щавелевой кислоты в ежедневном рационе. Необходимо отказаться от употребления таких продуктов, как:
- крепкие бульоны;
- консервированная еда;
- цитрусовые (апельсины, мандарины, лайм, лимоны);
- шоколадные изделия;
- ревень;
- щавель;
- свёкла;
- сельдерей;
- какао.
Любые блюда, содержащие данные компоненты, должны находиться под запретом.
Разрешено употребление:
- некислых фруктов и овощей (груши и яблоки, абрикос, нектарин, банан, капуста, кабачки, огурцы);
- молочной продукции (молоко, кефир, йогурт);
- круп и макаронных изделий;
- бобовых;
- бахчевых (дыня, арбуз, тыква);
- пшеничных отрубей — помогают организму избавляться от избытка солей.
Диету нужно строго соблюдать в течение 2 недель, затем делать перерыв на такой же срок. Во время перерыва также не следует чрезмерно увлекаться запрещёнными продуктами, соблюдать умеренность.
Очень важный момент в диете — обильное питье чистой (можно минеральной) воды в течение дня, особенно вечером. Чем больше жидкости употребляет ребёнок, тем больше он мочится, а значит — вымываются излишки солей.
Терапия уратурии
Часто только изменений в рационе достаточно, чтобы полностью удалить избыток солей мочевой кислоты из детского организма. Лекарственная терапия в случае с уратурией носит вспомогательный характер.
Диета
Запрещённые продукты и блюда:
- крепкие бульоны;
- жирное и красное мясо (баранина, свинина, телятина);
- субпродукты (печень, сердце);
- чёрный чай;
- шоколад и какао;
- кондитерские и мучные изделия;
- жаренное и копчёное.
Разрешённые продукты и блюда:
- овощные лёгкие супы;
- разнообразные овощи — их полезно есть много;
- некислые ягоды;
- молочная продукция;
- крупы в виде каш;
- бахчевые (арбуз, дыня);
- мясо постное отварное (птица или рыба) — можно употреблять, но не каждый день.
Пить необходимо много, как и при оксалурии. Нельзя допускать застоев мочи, поскольку именно концентрированная урина опасна возможностью кристаллизации. Ребёнок ежедневно должен выпивать минимум полтора литра столовой или щелочной минеральной воды без газа.
Лекарства
Чтобы ускорить нормализацию химических процессов в детском организме при уратурии, нужно применять лекарства, которые помогают снизить уровень мочевой кислоты. Примеры препаратов:
- Аллопуринол;
- Зилорик;
- Милурит.
Дополняют схему лечения диуретиками мягкого действия на растительной основе:
- Фитолизин;
- Канефрон;
- Уролесан.
Показаны комплексы витаминов и минералов, благотворно влияющие на обмен веществ. Следует обратить особое внимание на витамины группы В, а также на препараты аскорбиновой кислоты.
Терапия фосфатурии
Осадок фосфатов выпадает в щелочной среде (pH выше 7,0) и отсутствует в более кислой. Так, образование песка и камней во многом определяется уровнем pH мочи. Нормализация диеты в большинстве случаев позволяет избавиться от фосфатурии без необходимости использования медикаментов. Мясо и рыбные блюда могут присутствовать в питании ребёнка не более чем в количестве 1 грамм белка на 1 кг веса в сутки. Ребёнок должен потреблять крупы, кислые овощи и ягоды. Полезны:
- кислые соки;
- напиток из чайного гриба;
- натуральный яблочный уксус в качестве заправки, если порекомендует врач.
Необходимо ограничить продукты:
- молочные;
- солёные;
- копчёные и жареные блюда;
- сладости и булочки.
Питьевой режим аналогичен двум предыдущим типам нефропатии. Полезно принимать витамин А согласно возрасту и препарат Канефрон, который способствует вымыванию лишних солей из мочевой системы ребёнка.
Терапия цистинурии
Цистинурия также требует терапевтической диеты. В этом случае необходимо ограничить продукты, содержащие животный белок:
- мясо и рыбу;
- яйца;
- творог.
Диета длится месяц, после чего постепенно начинают вводить мясные блюда в небольших количествах, не злоупотребляя протеином. Необходимо контролировать потребление жидкости: считается необходимым выпивать не менее двух литров воды в день, ориентируясь на возраст ребёнка. Особенно важно много пить во второй половине дня.
Лекарственная терапия состоит из приёма нефропротекторов, которые поддерживают функцию почек, например:
- Пеницилламин;
- Купренил;
- Блемарен.
Суточная потребность детей в воде: таблица
Прогноз и последствия
Хроническое течение дисметаболической нефропатии у детей, несмотря на отсутствие характерной симптоматики, в результате приводит к серьёзным последствиям: повреждению почечных канальцев, развитию нефрита и уролитиаза. Присовокупление инфекции опасно такими осложнениями, как:
- развитие хронической почечной недостаточности;
- пиелонефрит;
- снижение функции почек.
К предписанной нефрологом диете рекомендуется периодически возвращаться в качестве профилактики, даже когда у ребёнка наступила длительная ремиссия.
Соблюдение рекомендованного рациона и своевременное лечение позволят быстро нормализовать состояние маленького пациента и поддерживать хорошее здоровье многие годы. Однако в будущем следует помнить, что ребёнок с диагнозом нефропатии должен ввести в привычку употребление большого объёма жидкости, контролировать свой рацион и следить за здоровьем кишечника.
med-atlas.ru
Ураты в моче у ребенка: причины, прогнозы и профилактика
Когда врачи выявляют ураты в моче ребенка, это означает, что в ней образуется осадок мочевой кислоты. Это отложение может оказать тяжелые последствия на организм ребенка, и поэтому при выявлении нежелательных веществ следует незамедлительно приступить к лечению.
Сдавать мочу ребенка необходимо регулярно, чтобы контролировать обменные процессы и своевременно выявлять отклонения от нормы.
Соли в моче у ребенка

Исследование мочи применяют для обнаружения болезненных процессов организме. Направляет на анализы лечащий врач при диагностике осложнений. Стандартно в моче могут выявить фосфаты, ураты, карбонаты, оксалаты. Наличие данных веществ может не быть причиной заболеваний.
Когда органы функционируют в нормальном режиме, соли ураты в моче у ребенка не должны присутствовать. Но бывает, что обмен веществ сбивается и от этого состав урины ребенка изменяется. Образование солей в жидкости происходит по разным причинам, начиная от проблем с пищеварением до наследственности.
Выявление уратов в биологической жидкости ребенка частое явление. Не полностью сформированные репродуктивная и мочевыделительная системы могут не успевать бороться с солями, поступающими с едой, в итоге образуется солевой осадок. Наличие уратов, может быть, вызвано приемом антибиотиков и дефицитом в меню овощей и фруктов. При выявлении солей у грудного ребенка мама должна снизить в рационе мясо и употреблять больше фруктов и овощей. Чтобы уменьшить уровень уратов, детям от 2 лет необходим специальный рацион, в который будут включены продукты с большим содержанием кальция и калия.
Отдавать предпочтение нужно мясу кур, ограничить или вовсе заменить мясо птицы, не кормить малыша овощами, в составе которых имеются щавелевая кислота. Употреблять молочные продукты и минеральную воду можно в любом количестве.
Большое число уратов в урине
При нормальных результатах исследования мочи солей и остальных компонентов не должно быть выявлено. Если ураты повышаются до 2 плюсов это не считается отклонением. При значениях свыше 3 плюсов или отметка нежелательных веществ в моче при смене рациона не снижается нужно дополнительно обследовать малыша и убедиться в отсутствии подагры либо лейкоза.
При выявлении большого количества ураты у ребенка родителям не нужно впадать в панику. В большинстве случаев родители перед анализами не ограничивают своих детей в сладостях, мясе и рыбе, и поэтому анализы могут быть ложными. При анализах после заболевания показатели обследования могут быть ложными из-за приема медикаментов.
При большом исследуемых солей нужно придерживаться здоровому питанию и пересдать анализ, провести ультразвуковое исследование почек. Кроме уратов важно следить за остальными компонентами мочи. Большое число лейкоцитов, эритроцитов и остальных веществ могут стать причиной инфекционного процесса в организме. Много уратов в моче может информировать о дисбактериозе и о глистах.
Если родственники болели подагрой, лишним весом, болезнями суставов, позвоночника, сосудов, необходимо сообщить это нефрологу и педиатру.
Причины

Существует несколько причин появления солей в моче:
- При неправильном питании.
При частом употреблении однообразной пищи и злоупотребление некоторыми компонентами может появиться солевая кислота.
К не рекомендуемым к употреблению продуктам относят продукты: мясо, рыба, острая и копченая еда, грибы, колбаса, сыр, помидоры.
Родители должны обеспечивать ребенка здоровой и разнообразной едой.
- При нарушении функционирования почек.
- Недостаточное употребление жидкости.
К симптомам нехватки жидкости относят тошноту, проблемы со стулом, повышение температуры.
- Употребление антибиотиков, лекарств снимающих боли и воспаления.
- Инфекционные патологические процессы.
- Разновидности лейкоза.
- Уратурия у детей
Симптомы и лечение
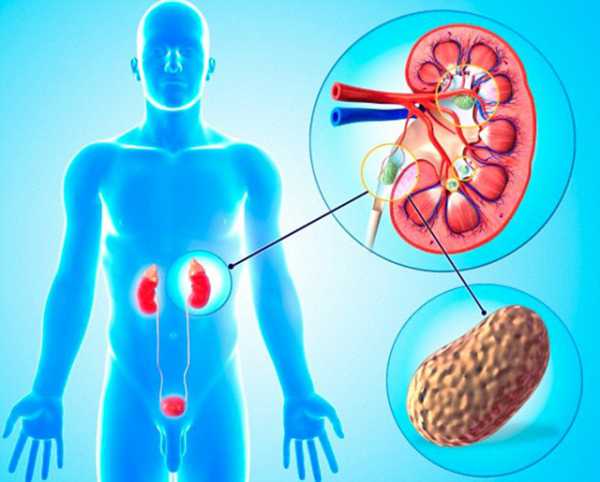
При большом содержании солей лечение должно быть незамедлительным. При их наличии на допустимой отметке человек не будет ощущать симптомов и этот факт не обладает специфическими проявлениями.
Дать четкое представление о состоянии урины сможет исключительно анализ, сделанный в лаборатории. По итогу исследования при повышенном содержании уратов специалист, возможно, направит ребенка на дополнительное обследование, к которым относят УЗИ почек, потому что повышенное число солей станет причиной камней в почках.
При обнаружении у ребенка камней в почках ему назначают дополнительный прием медицинских препаратов. Хороший результат могут оказать настои из лечебных трав обладающие мочегонным действием.
Иногда специалист выписывает лекарства ощелачивающие мочу, снимающие спазм и остальные медикаменты необходимые для предотвращения наличия нежелательных веществ в почках и организма.
Прогноз и профилактика
Если вовремя не устранять причины появления вредных веществ в моче и лечить камни в почках, то это может стать причиной закрытия мочевого канала, заражения крови и воспаления почек.
При соблюдении диеты и приеме необходимых препаратов риск осложнений патологий уменьшается до минимальной отметки. Когда у ребенка наблюдается выпадение нежелательных компонентов, то следует тщательно следить за его здоровьем. Сначала сменить повседневный рацион, откорректировать меню и добавить либо убрать часть продуктов. Ведение здорового образа жизни.
Когда родители станут уделять здоровью и физическому развитию своего ребенка больше времени, то это станет залогом крепкого здоровья. С ранних лет нужно тщательно следить за детьми и выпадение солей станет первым признаком того что нужно менять образ жизни ребенка.
(Пока оценок нет) Загрузка...Ураты в моче у ребенка в большом количестве и соли: что это значит
В норме даже у здорового человека после ночного сна в моче может образовываться осадок из солей калия и натрия. Если соли мочевой кислоты, а именно ураты, выпадают в осадок в урине, то чаще всего это явление возникает как следствие неправильного питания. Ураты в большом количестве могут быть обнаружены у взрослого человека, ребёнка или беременной женщины. Однако не стоит очень сильно переживать, поскольку это состояние несложно откорректировать правильным питанием. Но и пренебрегать им тоже не стоит из-за того, что соли уратов в моче могут привести к МКБ.
Причины уратурии
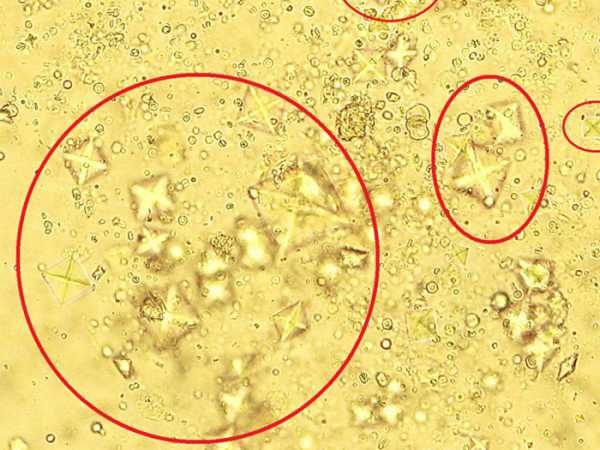 В норме даже у здорового человека после ночного сна в моче может образовываться осадок из солей калия и натрия
В норме даже у здорового человека после ночного сна в моче может образовываться осадок из солей калия и натрия Ураты – это мочекислые соли (калиевые и натриевые). Большое количество уратов в моче может появляться по следующим причинам:
- Некоторые особенности в вашем питании могут давать такое состояние. Особенно если такого питания вы придерживаетесь постоянно без особого разнообразия. Высокая концентрация уратов появляется на фоне употребления следующих продуктов:
- субпродукты;
- мясная пища;
- шоколад;
- сыр;
- шпинат;
- томаты;
- рыбные консервы;
- мясные бульоны;
- грибы;
- бобовые;
- острые блюда и приправы;
- копчения;
- крепкий чай;
- алкогольные напитки;
- пища с изобилием салицилатов, а именно малина, калина, липовый чай.
Важно: уратурия может также развиваться на фоне голодания или соблюдения всевозможных диет.
- Различные почечные заболевания и состояния, которые способствуют ухудшению кровообращения в органе, а именно:
- опущение почки;
- жаркий климат;
- гидронефроз почек;
- тромбоз или атеросклероз почечных артерий.
- Ураты в моче в большом количестве могу обнаруживаться на фоне недостаточного употребления жидкости или её нехватки на фоне следующих состояний:
- диарея;
- высокая температура;
- рвота;
- гипотермия;
- повышенные физические нагрузки.
- Некоторые лекарственные препараты могут способствовать появлению уратов в моче. К таким лекарствам можно отнести определённые антибиотики, обезболивающие, жаропонижающие и противовоспалительные медпрепараты.
- Количество уратов в осадке урины повышается при подагре.
- Повышенное число уратов в моче определяется при некоторых инфекционных заболеваниях мочевыделительной системы.
- Объем мочевой кислоты увеличивается при некоторых разновидностях лейкозов.
Механизм образования
 Ураты в моче указывают на инфекционные болезни мочевыделительной системы
Ураты в моче указывают на инфекционные болезни мочевыделительной системы Если диагностированы ураты в моче, причины такого состояния мы рассмотрели, теперь изучим механизм образования такого мочевого осадка. В процессе метаболизма пуриновых оснований образуется мочевая кислота. Пурины – это особые соединения в составе ДНК каждой клетки, некоторых лекарственных медпрепаратов и продуктов питания. Концентрация уратов может быть повышена по перечисленным выше причинам. Поскольку мочевая кислота не может растворяться в воде, кристаллы ураты появляются в моче из-за того, что это вещество выводится почками из крови. Теперь вы знаете, что такое ураты и почему они появляются в урине.
Если у вас выявлены ураты в моче, что это значит, мы рассмотрим ниже. Как правило, такое состояние указывает на следующие изменения в организме:
- Инфекционные болезни мочевыделительной системы.
- Кислая реакция мочи из-за утраты или снижения способности органа синтезировать аммиак.
- Нарушение солевого и водного равновесия в организме.
- Ферментативные нарушения.
- Изменение состава и свойств крови.
Норма
В норме ураты и оксалаты в моче не должны обнаруживаться. Однако существует показатель предельно-допустимого одноразового повышения этих солей. Он равен двум плюсам. Если же соли обнаруживаются в концентрации равной двум или трём плюсам, то это может означать, что концентрация солей уратов в моче повышенная.
Важно: если при исследовании обнаружено превышение концентрации уратов, то стоит пересмотреть свой рацион питания или обследоваться на предмет почечных конкрементов или подагры.
Уратурия в детском возрасте
 Соли ураты в моче у ребёнка чаще всего не свидетельствуют о наличии подагры
Соли ураты в моче у ребёнка чаще всего не свидетельствуют о наличии подагры Соли ураты в моче у ребёнка чаще всего не свидетельствуют о наличии подагры. Обычно такое состояние связано с неправильным питанием, в котором преобладает мясная пища и рыбные блюда. Такое питание у детей часто даёт уратурию, поскольку выделительная система малыша ещё до конца не сформировалась. При этом чаще всего осадок в урине связан с солями мочевой кислоты.
Также уратурия у ребёнка может развиваться после:
- диареи;
- рвоты;
- повышения температуры;
- приёма антибактериальных препаратов и жаропонижающего лекарства;
- когда малыш очень любит и ест много шоколада;
- если перед тем, как сдавать анализ мочи, ребёнок ел шоколад, пил много чёрного чая или томатного сока, пил мясной бульон, употреблял сыр или обилие мясной и рыбной пищи;
- если были случаи перегревания ребёнка;
- длительное голодание.
Как видите, причин повышения уратов в моче у детей очень много. Если перед сдачей анализов был одни из этих перечисленных случаев, то нет оснований для паники. Достаточно откорректировать диету малыша, сдать повторный анализ и обследовать почки на УЗИ. В редких случаях может понадобиться КТ почек.
Чтобы вы могли сами максимально точно выявить причину недуга, обратите внимание на иные показатели в анализах урины. Если на фоне уратурии наблюдается повышение лейкоцитов более 5 единиц, обнаруживается значительное количество эпителия, цилиндров и/или эритроцитов, то это может указывать на наличии инфекционно-воспалительного процесса в системе мочевыведения.
У некоторых детей избыток уратов обнаруживается на фоне дисбактериоза, при поражении глистами. Но в редких случаях это может быть признаком развития подагры или наличия в почках конкрементов уратного происхождения. С особой тщательностью к выяснению причины такого состояния стоит подойти родителям тех детей, у кого в роду были зафиксированы случаи следующих болезней:
- ожирение;
- подагра;
- болезни суставов;
- сахарный диабет;
- заболевания позвоночника.
Уратурия у беременных
 Ураты в моче при беременности – это состояние, которое диагностируется довольно часто
Ураты в моче при беременности – это состояние, которое диагностируется довольно часто Ураты в моче при беременности – это состояние, которое диагностируется довольно часто. В начале процесса вынашивания малыша такое явление может быть связано с токсикозом, во время которого из-за рвоты наблюдается обезвоживание организма. Нередко аморфные ураты у женщин в положении появляются вследствие следующих причин:
- Недостаточное потребление жидкости. По мере увеличения массы тела беременная должна выпивать больше жидкости. Однако многие мамы этого не знают либо пренебрегают такими рекомендациями.
- Если рацион питания мамы состоит из шпината, большого количества мясной пищи, копчёных и острых блюд, томатов, шоколада.
- Наличие инфекций мочевыделительной системы также может воздействовать на количество мочекислой соли в урине. Причём такие инфекционные заболевания во время беременности – не редкость по причине затруднённого оттока мочи из-за давления растущей матки и плода.
Дополнительно указывать на наличие воспалительного процесса в системе мочевыведения могут повышенные лейкоциты в анализах мочи, эпителий, эритроциты и цилиндры. Присутствие в урине белка больше указывает на инфекцию, чем является признаком гестоза, особенно если нет повышения давления.
Проявления
 При уратурии у взрослых обычно наблюдается повышенное артериальное давление
При уратурии у взрослых обычно наблюдается повышенное артериальное давление При уратурии у взрослых обычно нет никаких сопутствующих симптомов. Признаки этого состояния можно заметить только тогда, когда начинают образовываться камни в почках или присоединяется инфекция. При этом будут следующие сопутствующие симптомы:
- повышение АД;
- высокая температура;
- гематурия;
- боль в животе или пояснице;
- учащённое или болезненное мочеиспускание;
- общая слабость, быстрая утомляемость и вялость;
- тошнота и иногда рвота.
У детей такое состояние часто сопровождается следующими симптомами:
- гиперактивность и чрезмерная подвижность;
- плохой беспокойный сон;
- повышенная любознательность и ускоренные темпы развития.
Если вовремя не лечить такого малыша, то в дальнейшем присоединяются следующие сопутствующие состояния:
- отложение мочекислых солей в суставах;
- приступы астмы на фоне отрицательных тестов на уровень Е-иммуноглобулина;
- рвота по утрам на фоне нормального внутричерепного давления;
- запоры;
- красноватые зудящие кожные высыпания.
Диета
Диета при уратурии должна соответствовать следующим принципам:
- Калорийность не более 2,8 тыс. ккал в сутки.
- Низкобелковая диета – не более 75-80 г белка в день.
- Жиров можно употреблять до 90 г в сутки.
- Углеводы – приблизительно 400 г.
Диета при уратурии подразумевает исключение следующих продуктов:
- минералка с солями кальция;
- жирная рыба и мясо;
- пиво и красное вино;
- рыбные консервы;
- различные бульоны;
- жиры животного происхождения (кроме сливочного масла);
- субпродукты;
- какао;
- шоколад;
- молодое мясо.
В рационе необходимо ограничить употребление всего острого, шпината, капусты, хлеба, нежирной рыбы, пряностей и лука. Также в умеренном количестве стоит кушать соль, бобовые, щавель.
Если у вас уратурия, диета должна быть построена на основе следующих продуктов, которые можно употреблять столько, сколько вам хочется:
- фрукты;
- сладости (кроме шоколада);
- ягоды;
- орехи;
- молочная продукция;
- баклажаны;
- яйца;
- картофель;
- цитрусовые;
- ржаной хлеб;
- сладкий перец;
- каши;
- макаронные изделия;
- полезны огурцы, арбузы и тыква;
- яблоки и груши;
- курага;
- виноград.
Стоит пить достаточно жидкости – не меньше двух литров на день. В жару можно даже увеличить это количество. Необходимо систематически проходить обследование, чтобы не допустить развития мочекаменного заболевания и подагры.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе