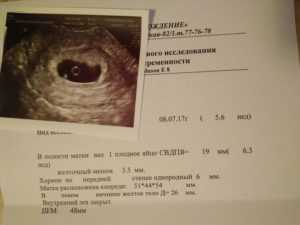
Последовательность образования и выведения мочи
MED24INfO
В течение суток человек потребляет примерно 2,5 л воды, в том числе 1500 мл в жидком виде и около 650 мл с твердой пищей. Кроме того, в процессе распада белков, жиров и углеводов образуется еще около 400 мл воды. Из организма вода выводится главным образом через почки — 1,5 л в сутки, а также через легкие, кожу и частично с калом. Образование мочи в почках. Моча образуется в почечных клубочках путем профильтровывания жидкости из клубочковых капилляров в просвет капсулы нефрона. Образовавшаяся таким образом моча течет по канальцам нефронов в сторону почечных чашек. В образовании мочи в нефронах почки выделяют две фазы. Первая фаза — фильтрационная, это образование первичной мочи в почечных тельцах. Во вторую фазу (реабсорбционную) в канальцах нефро-нов происходит обратное всасывание воды и других веществ — образуется концентрированная так называемая вторичная моча. В начальную часть нефронов, в их капсулу, профильтровывается вода и растворенные в ней вещества. Ультрафильтрация происходит с связи с разностью давления в капиллярах клубочков и капсуле нефрона. В клубочковых капиллярах давление крови очень высокое (60—70 мм рг. ст. по сравнению с 30 мм рт.ст. в капиллярах других органов). Созданию высокого давления в капиллярах почечных клубочков способствует заметная разница в диаметре сосудов, приносящих кровь в клубочки (приносящих артериол) и уносящих из них кровь (выносящих артериол). Приносящие арте- риолы клубочков имеют в 2 раза больший диаметр, чем выносящие артериолы. Таким образом, капиллярная сеть клубочка, функцией которого является удаление из плазмы крови веществ, подлежащих выведению из организма, находится между двумя артериальными сосудами. Кровоснабжение почек отличается также количеством проходящей через них крови. Через почки в течение 1 мин протекает примерно 1,2 л крови. В течение суток через почки проходит 1700— 1800 л крови. Таким образом, за 24 ч вся кровь протекает через капилляры клубочков более 200 раз. Эта кровь соприкасается с внутренней поверхностью капилляров, площадь которых в клубочках почек составляет 1,5—2 м2. При этом количество образующейся первичной мочи достигает 150—180 л в сутки. Таким образом, из 10 л протекающей через почки крови отфильтровывается 1 л первичной мочи. Первичная моча содержит все компоненты плазмы крови, кроме высокомолекулярных белков. В первичной моче содержатся аминокислоты, глюкоза, витамины и соли, а также продукты обмена — мочевина, мочевая кислота и другие вещества (табл. 11). Во вторую фазу образования мочи — реабсорбционную — в канальцах нефронов происходит обратное всасывание (реабсорбция) из первичной мочи в кровь аминокислот, глюкозы, витаминов, большей части воды и солей. В итоге в течение суток из 150— 180 л первичной мочи образуется до 1,5 л (конечной) мочи. Вторичная моча по мочевыводящим путям (почечные чашки, лоханка, мочеточник) поступает в мочевой пузырь и выводится из организма. В канальцах всасывается 99% воды, содержащейся в первичной моче, а также растворенные в ней необходимые для организма вещества. Поэтому вторичная моча резко отличается от первичной. Во вторичной моче уже нет сахара, аминокислот, многих солей. В то же время во вторичной моче резко повышена концентрация сульфатов, фосфатов, мочевины, мочевой кислоты и других веществ, которые не всасываются из канальцев не-фронов в кровь. Так, концентрация мочевины во вторичной моче в 67 раз больше, чем в крови, креатинина — в 75 раз больше, а сульфатов — в 90 раз больше, чем в крови. Всасывание большинства веществ в канальцах нефронов является активным физиологическим процессом, на что затрачивается энергия эпителиального покрова и других структур стенок канальцев нефронов. Известно, что почки потребляют значительное количество (более 10 %) кислорода, поступающего в организм. При очень высокой концентрации некоторых веществ в крови часть их не всасывается из первичной мочи обратно в кровь. Например, после излишнего потребления сахара и избытка в связи с этим глюкозы в крови часть глюкозы остается в первичной моче. При недостатке в употребляемой пище поваренной соли она с мочей не выводится из организма. Таким образом, почки регулируют содержание веществ в организме, выводят лишние вещества, задерживают недостающие. Таблица 11 Содержание различных веществ в плазме крови, в первичной и вторичной моче| Наименование вещества | Содержание, % | Во сколько раз содержание веществ выше во вторичной моче, чем в плазме крови и первичной моче | |
| в плазме крови и первичной моче | во вторичной моче | ||
| Мочевина | 0,03 | 2,0 | В 67 раз |
| Мочевая | 0,004 | 0,05 | В 12 раз |
| кислота | |||
| Белок | 0,1-0,15 | Нет | — |
| Сахар | сэ оо 1 00 Г-: | Нет | — |
Вопросы для повторения и самоконтроля:
- Назовите фазы образования мочи в почках. Дайте характеристику каждой из этих фаз.
- Перечислите вещества, которые выделяются из крови в мочу в почечных тельцах.
- Что такое первичная и вторичная моча? В чем состоят их различия?
- Опишите участие мочеточников и мочевого пузыря в процессах выведения мочи из организма.
- Расскажите о нервной и гуморальной регуляции образования и выведения мочи.
Анатомия (задания на установление последовательности)
| Вопросы проверяют знания процессов, происходящих в человеческом организме. Приведены типовые задания под редакцией В.С. Рохлова |
1. Установите правильную последовательность передачи нервного импульса по рефлекторной дуге.
1) вставочный нейрон
2) рецептор
3) эффекторный нейрон
4) сенсорный нейрон
5) рабочий орган
2. Установите правильную последовательность прохождения луча света в глазном яблоке.
1) зрачок
2) стекловидное тело
3) сетчатка
4) хрусталик
5) роговица
6) передняя камера
3. Установите правильную последовательность передачи нервного импульса по рефлекторной дуге внутри ЦНС.
1) присоединение медиатора к рецептору на мембране эффекторного нейрона
2) возбуждение на мембране сенсорного нейрона
3) возникновение импульса на мембране эффекторного нейрона
4) выброс медиатора в синаптическую щель
5) удаление медиатора из синаптической щели
4. Установите последовательность иерархического соподчинения элементов нервной системы, начиная с наименьшего уровня.
1) большие полушария головного мозга
2) нервная система
3) клетка глии
4) нервная ткань
5) центральная нервная система
5. Установите правильную последовательность прохождения порции крови из правого желудочка до правого предсердия.
1) легочная вена
2) левый желудочек
3) легочная артерия
4) правый желудочек
5) правое предсердие
6) аорта
6. Установите правильную последовательность процессов, происходящий при свертывании крови у человека.
1) формирование тромба
2) взаимодействие тромбина с фибриногеном
3) разрушение тромбоцитов
4) повреждение стенки сосуда
5) образование фибрина
6) активация протромбина
7. Установите правильную последовательность прохождения крови по большому кругу кровообращения.
1) правое предсердие
2) левый желудочек
3) артерии головы, конечностей и туловища
4) аорта
5) нижняя и верхняя полые вены
6) капилляры
8. Установите правильную последовательность прохождения крови по малому кругу кровообращения.
1) левое предсердие
2) легочные капилляры
3) легочные вены
4) легочные артерии
5) правый желудочек
9. Установите правильную последовательность расположения кровеносных сосудов в порядке увеличения скорости движения крови в них.
1) артериолы пальцев верхней конечности
2) капилляры
3) плечевая артерия
4) нижняя полая вена
5) аорта
10. Установите правильную последовательность образования и выведения мочи из организма.
1) поступление мочи в мочевой пузырь
2) поступление мочи в извитые канальцы
3) фильтрация крови в капиллярах клубочка почечных капсул
4) поступление мочи в почечную лоханку
5) образование мочи, содержащей витамины, глюкозу и аминокислоты
6) поступление мочи в мочеточники
11. Установите правильную последовательность процессов дыхания у человека, начиная с повышения концентрации СО2 в крови.
1) вдох
2) повышение концентрации кислорода
3) повышение концентрации СО2
4) возбуждение хеморецепторов продолговатого мозга
5) выдох
6) сокращение дыхательной мускулатуры
12. Установите последовательность процессов при гуморальной регуляции дыхания в организме человека.
1) сокращение межреберных мышц и диафрагмы
2) возбуждение дыхательного центра в продолговатом мозге
3) повышение концентрации углекислого газа в крови
4) поступление воздуха в легкие
5) передача нервного импульса к межреберным мышцам и диафрагме
13. Установите последовательность процессов при чихании.
1) передача нервных импульсов в продолговатый мозг
2) резкий выдох через нос
3) поступление импульсов к диафрагме и межреберным мышцам
4) глубокий резкий вдох
5) раздражение рецепторов носовой полости
14. Установите правильную последовательность мер оказания первой медицинской помощи утопающему.
1) ритмично надавливать на спину, чтобы удалить воду из дыхательных путей
2) доставить пострадавшего в медицинское учреждение
3) положить пострадавшего вниз лицом на бедро согнутой в колене ноги спасателя
4) сделать искусственное дыхание изо рта в рот, зажав нос
5) очистить полости носа и рта пострадавшего от грязи и тины
Просмотров: 3966Последовательность образования и выведения мочи в организме человека - Все про почки
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день...
Читать далее »
Организм человека функционирует благодаря внутренним органам, каждый из которых входит в состав определенной системы. В состав мочевыделительной системы входит несколько органов. К ним относятся:
- пара почек;
- пара мочеточников;
- мочевой пузырь;
- мочеиспускательный канал.
Одни из них предназначены для накопления мочи, а другие – для ее выведения. Таким образом, происходит переработка и выведение из организма продуктов метаболизма.
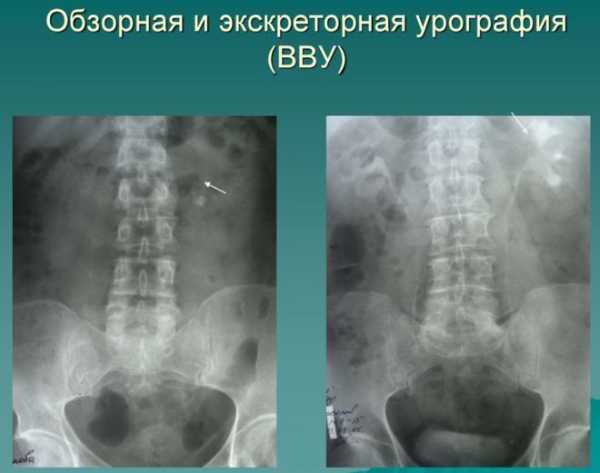
Существует множество патологий, способных нарушать функции мочевыделительной системы. Выявить их позволяет один из методов рентгенологического исследования, называемый урографией.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Этот вид исследования относится к числу наиболее современных и информативных методов, позволяя определить любую патологию мочевыделительной системы. Но чтобы получить точный результат, следует знать, как проводится внутривенная урография, какой должна быть подготовка к исследованию, и какие существуют противопоказания к его проведению.
Основные функции мочевыделительной системы
Мочевыделительной системой осуществляются следующие функции:
- поддерживается водно-солевой баланс;
- поддерживается электролитный баланс;
- выводятся продукты метаболизма.
Основной функцией почек является фильтрация крови от ненужных веществ. При этом данные органы выделяют мочевину – вещество, образующееся в процессе переработки белков. В результате фильтрации образуется моча, которая через мочеточники попадает в мочевой пузырь. По мере накопления из мочевого пузыря моча выходит через мочеиспускательный канал наружу. Таким образом, происходит детоксикация организма.
Выделительные функции, осуществляемые данной системой, жизненно важны для человека, так как они поддерживают общее внутреннее равновесие в организме.
Заболевания мочевыделительной системы
Внутривенная урография позволяет выявить различные патологии, протекающие в органах мочевыделительной системы, как врожденные, так и инфекционные. Наибольшую опасность представляют воспалительные заболевания почек.
Однако вне зависимости от того, в каком из органов протекает воспалительный процесс, все они доставляют человеку сильную боль и дискомфорт. При этом происходит затруднение мочеиспускания, сопровождаемое болью, резью, а в некоторых случаях и выделением крови.
Наиболее частыми врожденными патологиями является аномальное строение внутренних органов, вследствие чего происходит нарушение образования и выведения мочи. К примеру, ребенку проведение внутривенной урографии почек показано в случае подозрения на отсутствие одного из органов.
Принцип исследования
В процессе проведения данной процедуры удается получить ряд рентгенологических снимков, глядя на которые врач может оценить состояние органов. Кроме изображения самих органов на снимках можно увидеть различные патологические включения, например, камни, скопление газа или опухоль.
Существует три вида урографии:
- обзорная урография почек;
- инфузионная или контрастная урография;
- экскреторная урография почек.
Данные методы несколько отличаются друг от друга. Подготовка к урографии, предусматривающей использование одного из этих способов, практически не различается. Каждое из этих исследований позволяет получить достоверную картину состояния органов системы выделения.
Так как урография является абсолютно безопасным видом исследования, она может назначаться любым пациентам, вне зависимости от их пола и возраста.

Кому показано проведение урографии
Экскреторная и обзорная урография проводится с целью определения функционирования почек, поэтому круг их показаний достаточно широк. Они проводятся в следующих случаях:
- при подозрении на наличие опухолевых новообразований в органах мочевыделительной системы;
- для определения изменения в структурном строении почек;
- для выявления камней в почках;
- с целью выявления различных аномалий в строении органов мочевыделительной системы;
- при травмах поясничного отдела;
- с целью выявления различных заболеваний почек;
- при поиске причин появления крови в моче.
Данный вид исследования может быть показан в случае почечных колик, либо при подозрении на наличие мочеполовых инфекций. Он также позволяет оценить результаты оперативного вмешательства. Полученные результаты исследования позволяют врачу разработать для пациента максимально эффективную схему лечения.
Особенности обзорной урографии
Обзорная урография – это стандартный метод рентгенологического исследования, который чаще всего проводится перед контрастной урографией. Результаты этого исследования не способны представить полную картину состояния внутренних органов. Однако по ним можно определить крупные камни и другие патологические включения в почках.
Проведение этого диагностического мероприятия показано в следующих случаях:
- при травмах поясничного отдела;
- при коликах в почках;
- при мочекаменной болезни;
- при гидронефрозе.
В результате врач получает снимок органов брюшной полости, где вместе с почками отображаются кости, позвоночник и ее прочие составляющие.
Особенности экскреторной урографии
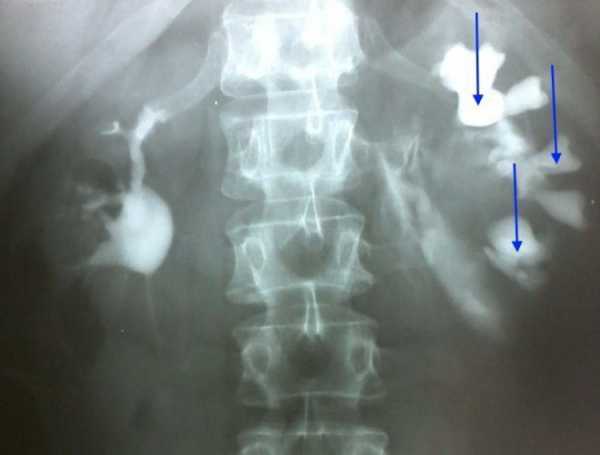
Экскреторная или внутривенная урография – это метод рентгенологической диагностики, в основе которого заложена способность почек экскретировать (выделять) контрастные вещества. Данные вещества вводятся в организм пациента внутривенно, благодаря чему удается получить снимок с изображением почек и других мочевыделительных органов. В качестве контрастного вещества применяются концентрированные йодсодержащие растворы.
Урография почек с применением контрастного вещества обладает неоспоримым преимуществом перед обзорным методом исследования. Она позволяет увидеть чашечно-лоханочную систему, которая при других диагностических исследованиях не просматривается.
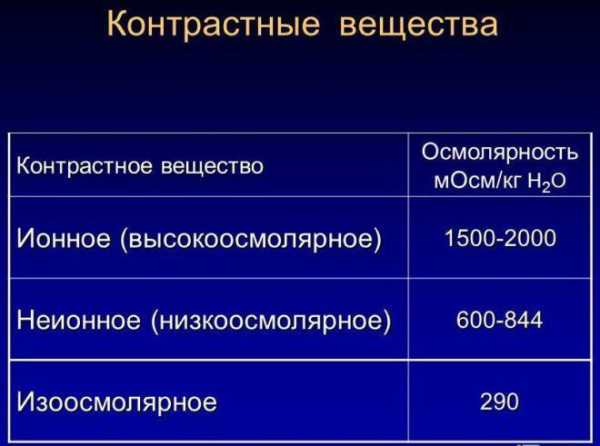
Состав и качество контраста должны соответствовать определенным требованиям:
- он не должен скапливаться в тканях;
- вещество не должно принимать участия в обменных процессах;
- раствор должен обладать максимальной контрастностью, не оказывая при этом токсического воздействия на почки.
Особенности инфузионной урографии
Инфузионная внутривенная урография является разновидностью предыдущего диагностического метода и позволяет получить изображения мочевыводящих путей даже при снижении функции почек. Показаниями для ее проведения являются следующие патологические состояния:
- аномалии в структурном строении и развитии почек и других органов;
- нарушение их функций;
- воспалительные процессы, как острые, так и хронические;
- опущение почек;
- мочекаменная болезнь;
- опухолевые новообразования.
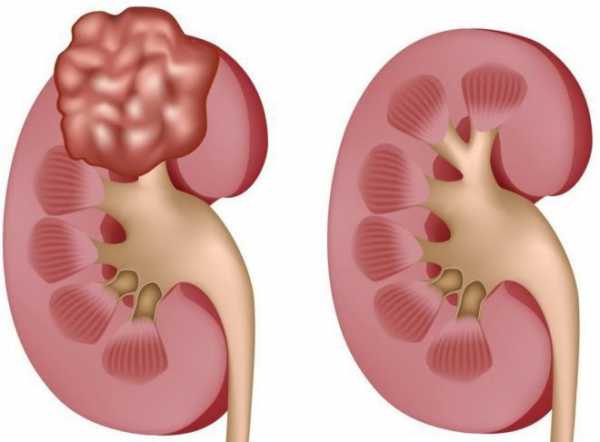
Как подготовиться к обследованию
Подготовка пациента к внутривенной урографии почек практически не отличается от подготовки к обзорному методу исследования. Оба исследования требуют очистки кишечника, что позволит максимально визуализировать почки. В течение нескольких дней до проведения процедуры пациентам следует исключить из рациона питания все продукты, которые провоцируют газообразование. К ним относятся:
- изделия из пшеничной муки;
- все виды бобовых;
- молоко и молочные продукты;
- свежие овощи и фрукты.
Подготовка к внутривенной урографии, а также к обзорной требуют приема сорбентов, например, активированного угля или Энтеросорбента. Детям показано употребление вареной моркови и настоя из ромашки. Сама же процедура проводится натощак. Пить можно только воду или чай без добавления сахара. Однако пить можно совсем немного.
Перед проведением процедуры с применением контрастного вещества пациентам делают клизму, после которой они должны опорожнить кишечник и мочевой пузырь. Впечатлительным людям рекомендуется прием успокаивающих препаратов.

Описание процесса проведения процедуры
Если пациенту назначена обзорная процедура, ее проводят в положении стоя. При этом лучи рентгенаппарата направляют на область 3-4 позвонков. Все остальные части тела закрывают специальным фартуком, защищающим от облучения. Время проведения процедуры составляет 5 минут.
Подготовка к экскреторной урографии проводится в положении лежа. Далее пациенту медленно вводится в вену контрастное вещество, в результате чего человека может беспокоить легкое жжение или покалывание по ходу вены.
Так как контрастное вещество постепенно проникает сначала в почки, а затем в другие органы, составляющие выделительную систему, в процессе проведения процедуры делается несколько снимков. При этом перед каждым снимком необходимо выждать порядка 5-10 минут. Именно по этой причине данный вид исследования может продолжаться около одного часа.
Урография почек у детей проводится таким же образом. При этом процесс к ее подготовке ничем не отличается от взрослых. В целях исключения развития аллергической реакции, перед введением контрастного вещества ребёнку дают антигистаминный препарат.
Противопоказания к проведению исследования
Данные процедуры имеют множественные противопоказания. В число входит следующее:
- тяжелые нарушения функций почек и печени;
- беременность и лактация;
- гормонозависимые опухоли;
- тиреотоксикоз;
- аллергическая реакция на контрастное вещество;
- низкая свертываемость крови;
- почечная недостаточность;
- прием Глюкофажа при лечении сахарного диабета.
Возможные побочные явления
Такое исследование может оказывать побочные эффекты. К ним относятся:
- ощущение жжения в месте введения контраста и по ходу вены;
- тошнота;
- приливы жара;
- головокружение;
- неприятный привкус железа во рту.
Все эти проявления не требуют лечения и проходят вскоре после окончания процедуры.

Анализ результатов
В процессе проведения исследования врач оценивает форму почек и их расположение. Важное значение в диагностике имеет и скорость вывода контрастного вещества из организма.
Если в почках присутствуют камни, их также удается визуализировать. Однако такая возможность появляется ближе к окончанию исследования, когда контрастное вещество выводится из почек. Однако в некоторых случаях контраст не продвигается по почкам, что может указывать на отсутствие одного органа, либо наличия в нем камня, который выступает в роли препятствия.
Не следует пугаться, если врач назначает именно такую процедуру. Она является относительно безопасной не только для взрослых, но и для детей. Кроме того урография позволяет выявить любую патологию, поразившую выделительную систему, на ранней стадии, что значительно повышает шансы на скорейшее излечение.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Чем опасны соли в почках и методы их выведения
Соли необходимы человеческому организму для нормального функционирования всех органов и систем. В небольшом количестве они определяются в моче человека. Патологией будет считать полное их отсутствие либо превышение нормы. Выведение солей из почек процесс длительный и трудоемкий, но если соблюдать все назначения врача, организм быстро справится с недугом.

Причины
Основная функция почек – фильтрация крови от шлаков, солей, токсических веществ. Повышенный уровень минеральных веществ в моче может быть обнаружен вследствие нарушений в питании, недостатке потребления жидкости. Изменения в худшую сторону произойдут, если человек употребляет в пищу много кислых или соленых продуктов, витамина С, минеральной воды.
Соли в почке могут откладываться после перенесенных инфекций. Банальное переохлаждение может вызвать хронические проблемы со здоровьем.
Соли в почках по причине патологического строения органов образуются в связи с неправильным строением эпителия, что приводит к нарушению обмена мочевой кислоты.
Другие причины, почему происходит отложение солей в почках:
- наследственная предрасположенность;
- медленное выведение мочи из организма;
- застойные процессы;
- сбой в обмене веществ;
- нарушение функции надпочечников и гипофиза;
- гормональный сбой;
- патологии щитовидной железы.
С проблемой с одинаковой частотой сталкиваются и мужчины, и женщины. Человек становится более уязвимым для различных заболеваний, если ведет малоподвижный образ жизни, организм не получает необходимое количество витамина Д. Соли будут откладываться, если в результате нарушения обмена веществ в крови пациента повышается содержание мочевой кислоты и кальция.
Повышенная концентрация мочи наблюдается при низком содержании жидкости в организме. В этом случае появляются такие соли, как ураты, оксалаты, фосфаты. Такое может произойти при бесконтрольном приеме мочегонных препаратов.
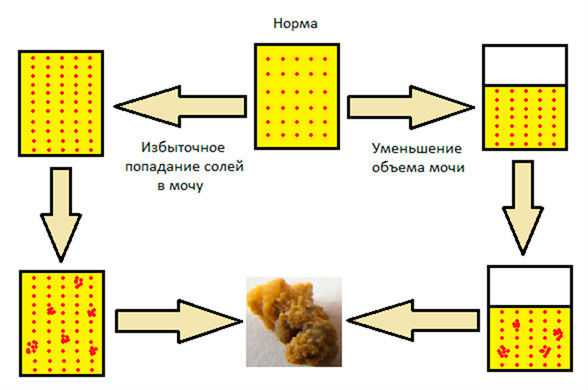
Симптомы
На начальном этапе, когда кристаллов солей еще малое количество, болезнь не проявляет себя. Симптомы могут быть настолько незначительными, что не вызывают у пациента беспокойства. Иногда повышается давление, появляются отеки.
Первые признаки болезни появляются, когда кристаллы движутся по направлению к мочеточникам, тем самым вызывая раздражение слизистой оболочки. Процесс движения солей может приводить к воспалению, в результате чего урина застаивается в чашечках и лоханках почек. Тогда соли в почках и симптомы у взрослого человека проявляются так же как цистит, уретрит, а именно дискомфортом во время мочеиспускания, частыми позывами. Человек может заметить, что цвет мочи стал более темным, ближе к коричневому, появились прожилки крови.
С наступлением кристаллизации и началом их движения, пациент чувствует почечную колику, внизу живота и в пояснице чувствуется тяжесть. В дополнение ухудшается общее состояние организма, повышается температура, появляется чувство тошноты, возможна рвота, вздутие живота. Боль может быть периодической и отступать при изменении позы тела, приеме обезболивающих препаратов.

Симптомы солей у ребенка
Организм ребенка более чувствителен к патологическим изменениям. Помимо болей и проблем с мочеиспусканием меняется поведение. Новорожденные становятся капризными, плаксивыми, беспокойными, плохо спят ночью и часто мочатся. Более взрослые дети также становятся раздражительными, медлительными, пропадает аппетит.
Больной ребенок начинает терять либо набирать вес, концентрация внимания падает, появляется головная боль. Из-за слабости и малой активности могут наблюдаться задержки физического развития.
В качестве профилактики не рекомендуется кормить ребенка в избытке мясными блюдами, белковыми продуктами, морепродуктами и грибами. Неправильный рацион питания приводит к дисбалансу мочевой кислоты в организме. Если имеются соли в почках у ребенка, из рациона следует исключить сладкое.
Солевой диатез при беременности
У женщины в положении симптомы более выражены: повышается температура, появляется тошнота и рвота. Солевые кристаллы в почках во время беременности могут навредить и матери, и будущему ребенку. Из-за медленного оттока урины, повышается давление, появляется отечность конечностей. Причиной патологии может быть неправильное, несбалансированное питание, употребление только очищенной либо минеральной воды.
Беременная женщина не должна бояться отеков, количество выпитой жидкости не должно уменьшаться.

Диагностика
Для постановки диагноза необходимо пройти клиническую диагностику. Обязательными являются следующие анализы:
- Общий анализ мочи. Позволяет определить вид солевых кристаллов и их количество. На начальной стадии заболевания в биоматериале присутствуют в большом количестве различные кислоты. После проведения щелочной реакции, определяется есть ли фосфаты или карбонаты в урине.
- Общий анализ крови. Показывает есть ли воспаление. Также, определяется количество мочевины, креатинина и азота в крови. Все перечисленные показатели при солевом диатезе повышаются.
При ультразвуковом исследовании врач может обнаружить изменения в виде отложения солей в почечной лоханке либо канальцах. В качестве дополнительного метода используется рентгенографический осмотр. Рентген необходим при подозрении на наличие камней. Снимок покажет их размер и расположение.
Медикаментозное лечение
Перед тем как выводить солевые отложения из организма, необходимо вылечить или исключить воспалительные заболевания. Чтобы лечение оказало должный результат необходимо наладить режим питания и питья, нормализовать режим работы и отдыха. Чаще всего уже после этих простых мероприятий анализы приходят в норму.
Если же причина диатеза более серьезная, то лечение проводится с помощью медикаментов, которые способствуют растворению и выведению солей. Для ускорения процесса назначаются мочегонные средства (если нет крупных камней).
Терапевтическое лечение подразумевает прием таких групп препаратов:
- антибиотики;
- обезболивающие;
- уросептические;
- НПВС;
- спазмолитические.
Если были обнаружены крупные камни, которые не могут выйти самостоятельно, рекомендуется хирургическое вмешательство. Когда камни выходят, они могут закупорить либо повредить выводящие пути.
Мочеполовые инфекции устраняются препаратами Уролесан, Канефрон, Фурагин, Цистон. Дополнительный эффект оказывает фитотерапия.
Расщеплению солей и мелких камней способствуют Цистон, Аспаркам, Пролит. Препарат назначает врач после определения вида и состава соли.
Диета
Лечить диатез нет смысла без соблюдения диеты. Ежедневно необходимо выпивать 2 литра воды, в жаркую погоду и во время физических нагрузок это количество увеличивается.
Если анализы показали накопление уратных солей, то пациент должен отказаться от бобовых, сладкого, мяса и субпродуктов. При наличии оксалатных солей необходимо уменьшить поступление в организм щавелевой кислоты. Они содержатся в шпинате, щавеле, ревене, помидорах.
Как вывести соли из почки народными средствами и соблюдая диету? Нужно приучить себя есть как можно менее соленые блюда. Отказаться нужно от полуфабрикатов, копченостей, соусов. Также, необходимо уменьшить количество фосфора, кальция и калия, а значит отказаться от творога, орехов, сухофруктов.

Лечение методами народной медицины
Как вывести соли из почек знает народная медицина. Природные средства лишь помогают ускорить процесс выздоровления, но не заменяют медикаментозную терапию.
- Рецепт 1. 1 кг. земляники размешивают с 200 гр. сахара, три раза в день перед едой употребляют образовавшийся сок.
- Рецепт 2. В течение недели ежедневно необходимо съесть по 1 кг. мандаринов.
- Рецепт 3. На 400 гр. кипятка берется около 25 шт. лаврового листа. Через несколько часов отвар можно употреблять для лечения. В течение 3 дней ежедневно выпивается весь отвар. Курс повторяется через неделю.
- Рецепт 4. 150 гр. чеснока и 3 шт. лимонов смешивают с помощью блендера либо другим способом, заливают литром кипятка. Отвар можно начинать пить через сутки выдержки. Каждое утро нужно выпивать по 50 гр. отвара.
- Рецепт 5. Корни подсолнуха завариваются согласно инструкции на упаковке. Отвар употребляются вместо воды, то есть по два литра два дня подряд.
Лечение народными средствами включает в себя сокотерапию. Полезными для почек является сок лимона, свеклы, моркови, огурца. Улучшить состояние помогут отвары ромашки, чабреца, мать-и-мачехи, календулы, зверобоя, полевого хвоща, почек березы, кукурузных рылец, медвежьих ушек.
Кристаллы солей в почках можно быстро вывести, соблюдая рекомендации врача и диетолога. Один раз столкнувшись с проблемой, меры профилактики придется соблюдать до конца жизни.
Что такое микролиты в почках и как их вывести?
12 Февраль, 2017 Vrach
В результате нарушения обменных процессов нередко развивается мочекаменная болезнь – уролитиаз. Предшественником ее становится микролитиаз, то есть формирование микролитов. Микролиты в почках — это мелкие образования: кристаллы, песок, очень маленькие камушки. Сами по себе они не представляют угрозы, однако означают начало процесса развития мочекаменной болезни и имеют тенденцию к росту. На них оседают и задерживаются все новые кристаллы, в результате чего могут образоваться довольно крупные камни, которые угрожают серьезными последствиями.
Откуда берутся микролиты
Причина появления образований в почках является нарушение обменных процессов в организме. Медики выделяют множество факторов, которые способствуют этому.
Единичные образования в почках присутствуют у многих людей, так как практически каждый из нас время от времени подвергается неблагоприятным воздействиям.
Факторы риска развития
- Наследственная предрасположенность.
- Врожденные патологии строения мочевыводящей системы.
- Недостаточное поступление жидкости в организм.
- Несбалансированное питание, в частности избыток мяса и соли.
- Хронические воспалительные заболевания почек.
- Инфекции мочевыводящей системы.
- Эндокринные заболевания.
- Недостаток витаминов.
- Нарушение оттока мочи.
Все эти процессы создают условия для образования твердых частичек, которыми и являются микролиты. При недостатке жидкости остаются нерастворенные элементы солей, а при воспалениях оставшиеся бактериальные клетки становятся своеобразным препятствием на пути движения мочи, и частички солей оседают на них в виде кристаллов. Такие кристаллы образуются при избытке различных солей в организме, что обусловлено перекосами в питании, нарушениями нормальных процессов пищеварения и кровообращения и все тем же недостатком жидкости.
Симптомы и проявления
Довольно часто их наличие в почках никак не проявляется, а обнаруживаются они случайно во время диагностики других проблем или при плановой диспансеризации. В целом симптомы определяются интенсивностью процесса микролитиаза и его локализацией.
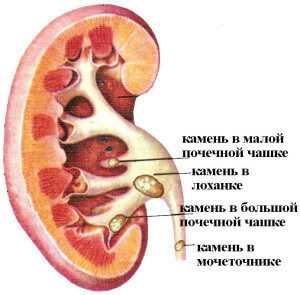
Микролит правой почки означает, что в правой почке сформировались кристаллы, возможно, появились мелкие камешки или песочек. Симптомы при этом будут похожи на проявления проблем органов, расположенных справа. Это боли разной интенсивности в нижней части живота или в паху со смещением в правую сторону.
Такие же проявления могут быть при поражении желчного пузыря, некоторых заболеваниях печени или при аппендиците.
Микролит левой почки означает, что патологический процесс локализовался с левой стороны. Основной симптом – это боль в пояснице, усиливающаяся при нагрузке или при изменении положения тела. Она сходна с проявлениями поясничного миозита. Возможны боли в животе, как при метеоризме. Однако микролитиаз левой почки обычно проявляется только, когда микролиты достигли нескольких миллиметров. При более мелких образованиях, как правило, они не ощущаются и могут не диагностироваться. Это связано с особенностями анатомии левой почки.
Двусторонний процесс также может долго не проявляться симптомами. Признаки микролитов в обеих почек могут быть выявлены во время УЗИ, при анализе мочи:
- помутнение и изменение цвета мочи;
- наличие образований в почке, выявляемое при УЗИ.
Помутнение мочи обусловлено наличием микролитов, а изменение окраски, как правило, бывает при повреждении кристаллами слизистых мочеточников или внутренних оболочек почки.
Возможно появление болей в пояснице или в животе и небольшая задержка оттока мочи из-за кристаллов. Нарушение уродинамики создает благоприятные условия для развития воспаления и увеличивает давление на стенки почек изнутри. Таким образом, микролитиаз может послужить началом серьезных патологий, требующих диагностики и лечения. В любом случае, при наличии даже единичных образований стоит обратить внимание на здоровье почек, ведь если он образовались, значит, в организме что-то не так.
Диагностика и лечение
С помощью УЗИ легко можно визуализировать микролит 3 мм в почке, возможно и выявление элементов меньшего диаметра. Для диагностики требуется также сделать анализы мочи. Анализ крови покажет вероятность развития осложнений или сопутствующих заболеваний.
Дополнительные диагностические мероприятия
- Урография для определения количества и их размеров.
- Сцинтиграфия для функциональной визуализации.
После диагностики врач принимает решение, как вывести микролиты из почек и нужно ли это делать. Ни в коем случае не стоит заниматься самолечением, ведь для решения проблемы нужно знать состав этих образований.
При данном диагнозе лечение обычно консервативное. Оно направлено на нормализацию обменных процессов, растворение и выведение микролитов. Обязательно учитываются все результаты исследований, особенности локализации проблемы, сопутствующие патологии и наличие осложнений.
Если они обнаружены в одной из почек, то есть вероятность, что причиной стал воспалительный процесс, который необходимо устранить. Если процесс двусторонний, то, скорее всего, проблема в общем состоянии организма, нарушении питьевого режима, несбалансированном питании или эндокринных заболеваниях. В этом случае требуется устранение причин, а не только избавление от микролитов и их проявлений.
Как лечить образования в почках, в чем заключается терапия? Это три основных момента: диета, питьевой режим и медикаментозное лечение. Назначаются препараты, которые помогают растворить микролиты, мочегонные и спазмолитические средства. При необходимости могут быть показаны антибиотики.
В целях растворения кристаллов и скорейшего их выведения из организма необходимо достаточное количество жидкости. Обязательно не просто жидкость, а чистая вода.
Ее суточный объем определяется, исходя из веса и особенностей пациента, лучше всего этот вопрос обсудить с лечащим врачом. Особенно важен питьевой режим летом в жаркую погоду, когда организм теряет много влаги, а также в любых ситуациях, когда происходит большой расход жидкости. К примеру, напряженная физическая работа может приводить к тому, что крупному человеку будет необходимо до 4-5 литров жидкости в день для поддержания нормального водного баланса.
Диета при микролитиазе – тоже очень важная составляющая, как и при любом заболевании почек. Она призвана снизить нагрузку на почки, восстановить баланс веществ и в то же время поддержать силы организма.
Особенности диеты
- При фосфатных образованиях нужно отказаться от продуктов щелочного характера и отдать предпочтение мясу, продуктам из муки.
- При карбонатных образованиях следует ограничить кальций и обязательно включить в рацион яйца, отварное мясо, каши.
- Уратные микролиты означают избыток мочевой кислоты, поэтому нужно ограничить мясо и растительные жиры.
- Если появились оксалатные кристаллы, то нельзя употреблять продукты с содержанием щавелевой кислоты, например, щавель, шпинат. Ограничению подлежат шоколад, кофе, апельсины.
Лечение народными средствами может стать хорошим подспорьем и помочь растворить и вывести из организма образовавшиеся кристаллы, песок и мелкие камни. Однако его необходимо согласовать с лечащим врачом, чтобы неумелыми действиями не усугубить ситуацию.
Образование мочи. Путь мочи и возрастные особенности
С возрастом меняется количество и состав мочи. У детей образуется относительно больше мочи (на 1 кг массы тела), чем у взрослых иболее часто происходят акты мочеиспускания, что связано с болееинтенсивными процессами обмена веществ. В месячного ребенка за суткиобразуется до 380 мл мочи; в возрасте 1 года — 750 мл; в 4-5 лет — до 1 л; в 10 лет — до1, 5 л; в 14-15 лет до 2 л; у взрослых — до 1,5 л. У грудных детей мочарезко кислая, а с возрастом становится слабо кислой. Кислотность мочи увеличивается при белковой пищи и наоборот.
Выведения мочи регулируется рефлекторно. Попадая в мочевой пузырь, моча вызывает в нем повышенное давление, что раздражает механические рецепторы стенок пузыря. Возбуждение рецепторов передается в центр мочеиспускания, который расположен в крестцовом отделе спинного мозга. Отсюда импульсы по эфферентным путям передаются в мышци мочевого пузыря, он напрягается, непроизвольный внутренний сфинктер открывается и моча выводится наружу. Именно такие процессы мочеиспускания происходят у младенцев.
Начиная с 0,5-1,5 лет, у детей формируется условно рефлекторный акт задержки мочеиспускания не только в день, но и ночью. Это обеспечивается работой второго сфинктера, что сознательно руководствуется и который расположен в месте прохождения мочеиспускательного канала везде промежность и образованного исполосованных кольцевыми мышцами. Работа этого сфинктера регулируется сознательно от высшего центра мочеиспускания, который находится в коре-головного мозга. В акте мочеиспускания принимают участие также мышцы живота (при напряжении мышц скорость мочеиспускания возрастает).
У девушек (женщин) длина мочеиспускательного канала (уретры) составляет 3.5-5 см и он имеет только два, указанных выше, сфинктеры: самопроизвольный (на уровне мочевого пузыря) и произвольный, на уровне промежности.
У ребят (мужчин) мочеиспускательный канал в 3 раза более длинный и имеет третий сфинктер, который действует безусловно-рефлекторно на уровне пидмихуровои железы.
У некоторых детей в возрасте 5-10 лет, а иногда и до начала периода полового созревания, наблюдается непроизвольное неудержание мочи в ночи, во время сна. Это явление чаще всего связано с функциональными нарушениями в психоневрологическом статусе детей и называется энурезом. С возрастом функциональный энурез обычно проходит, но все дети с такими отклонениями нуждаются обследований врачей (уролога, невропатолога). Энуреза способствуют психические травмы, переутомление (особенно от физических нагрузок) нарушения сна, острая пища, избыток вживаемои воды, особенно перед сном. В зимние периоды, в связи с возможным переохлаждением организма, частота энурез может расти.
Дети, страдающие энурезом, нуждаются в пристальном внимании взрослых и, прежде всего, психологической защиты. Явления энуреза не должны обсуждаться публично. Детям, страдающим энурезом «надо строго соблюдать режим труда и отдыха. Им рекомендуется диета без острой и соленой пищи, с меньшим количеством жидкости, особенно вечером. Во второй половине дня для таких детей противопоказаны большие физические нагрузки, в том числе игра в футбол , баскетбол, волейбол и др.. Среди ночи таких детей целесообразно пробуждать для опорожнения мочевого пузыря.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе