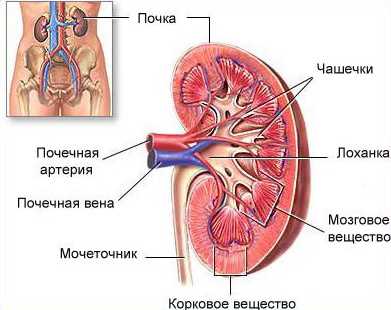
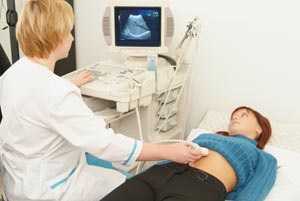
Полное обследование желудка
Комплексное обследование жкт
В гастроэнтерологической практике существует немалое количество различных заболеваний, некоторые из которых могут быть очень опасными и приводить к развитию тяжелых осложнений. Согласно статистике, каждый второй человек на земле страдает от той или иной патологии органов пищеварения. Именно поэтому крайне важно проведение своевременного обследования желудочно-кишечного тракта (ЖКТ), которое позволит специалисту разработать эффективную тактику лечения.
Сегодня существует довольно много современных диагностических методов, позволяющих провести комплексное исследование всех органов и отделов желудочно-кишечного тракта, выявить заболевание в кратчайшие сроки и с максимальной достоверностью, уточнить его стадию, степень распространенности и прочие особенности. Исследовательские методики, применяемые в гастроэнтерологии можно разделить на три группы:
- физикальные;
- лабораторные;
- инструментальные.
Инструментальные методы, в свою очередь, можно разделить на исследования секреции, эндоскопические и лучевые исследования. Целесообразность назначения того или иного обследования определят врач в процессе работы с пациентом.
Физикальные исследования
Первым этапом гастроэнтерологического обследования является консультация у врача-гастроэнтеролога или терапевта, который должен собрать анамнез жалоб пациента и составить общую клиническую картину. Более детальный осмотр врач проводит с помощью особых методов: пальпации, перкуссии, аускультации.
Пальпация — это процедура, при которой происходит ощупывание живота пациента без применения каких-либо дополнительных инструментов. Этот метод позволяет обнаружить определенные признаки, характерные для некоторых заболеваний желудочно-кишечного тракта, в частности, выявить степень напряжения стенки брюшины и болезненные участки. Пальпация может проводиться, когда пациент стоит или лежит на кушетке. В положении стоя ощупывание выполняется в тех случаях, когда необходимо обследование органов, локализующихся по бокам брюшной полости.
Обычно одновременно с пальпацией производится перкуссия — исследование, позволяющее определить границы расположения органов желудочно-кишечного тракта путем постукивания. В гастроэнтерологической практике эта методика применяется в основном для исследования селезенки и печени.
Диагностика с помощью аускультации предполагает прослушивание звуков, которые издают органы желудочно-кишечного тракта. Для этого врач использует специальный инструмент — стетофонендоскоп. В ходе процедуры прослушиваются симметричные участки тела, а полученные результаты затем сравниваются.
Вышеописанные диагностические исследования являются лишь первичными и не позволяют специалисту точно диагностировать то или иное заболевание ЖКТ. Так, к примеру, физикальные методы практические не дают возможность специалисту выявить органические патологии органов желудочно-кишечного тракта при преимущественном поражении их слизистой оболочки. Для этого требуется более полное обследование, план которого составляется индивидуально для каждого пациента и может включать в себя целый ряд различных клинико-лабораторных и инструментальных методов.
Лабораторные анализы
В выявлении многих заболеваний желудочно-кишечного тракта важнейшую роль играет лабораторная диагностика. По усмотрению врача пациенту могут быть назначены анализы крови на определение следующих веществ и ферментов:
билирубин — особое вещество, образующееся после распада гемоглобина эритроцитов и входящее в состав желчи. Обнаружение в крови прямого билирубина может указывать на ряд патологий желудочно-кишечного тракта, связанных с нарушением оттока желчи, например, обтурационную или паренхиматозную желтуху;
трансаминазы: аспартатаминотрансфераза (АСТ) и аланинаминотрансфераза (АЛТ) — эти ферменты функционируют практически во всех органах человеческого организма, особенно в печени и мышечных тканях. Повышенная концентрация АСТ и АЛТ наблюдается при различных печеночных заболеваниях, в том числе и хронических;
гамма-глутамилтранспептидаза (гамма-ГТ) — еще один фермент, повышенный уровень которого свидетельствует о воспалении желчных протоков, гепатите или механической желтухе;
амилаза — данный фермент продуцируется поджелудочной железой, а в составе ее сока амилаза попадает в кишечник, где способствует ускоренному перевариванию углеводов. Если уровень амилазы в крови повышен, скорее всего, у пациента имеется какое-либо заболевание поджелудочной железы;
липаза — еще один продуцируемый поджелудочной железой фермент, уровень которого возрастает при панкреатитах и прочих патологиях пищеварительной системы.
Помимо этого обязательно назначается общий анализ кала, который позволит специалисту суммарно оценить работу пищеварительной системы, обнаружить признаки нарушений и воспаления различных отделов кишечника. Кроме того при исследовании кала можно обнаружить микроорганизмов, являющихся возбудителями инфекционных заболеваний.
Более развернутое исследование кала называется копрограммой. С ее помощью оценивается переваривающая и ферментативная активность желудка, выявляются признаки воспаления, также проводится анализ микробной активности, может быть обнаружен мицелий грибов.
При необходимости может быть назначено бактериологическое исследование, то есть определение микробного состава. Это позволит обнаружить дисбактериоз кишечника, инфекции. Также существуют специальные тесты на выявление антигенов микробных возбудителей, дающие возможность выявить вирусные инфекционные заболевания.
Другим распространенным лабораторным исследованием, широко применяемым в гастроэнтерологии, является тест на выявление скрытого кровотечения. В основе данного анализа лежит обнаружение в каловых массах скрытого гемоглобина.
Если пациент принимает препараты железа или иные медикаменты, лечащий врач должен быть обязательно проинформирован об этом, так как лекарства могут значительно исказить результаты анализов. Перед сдачей крови необходимо несколько дней придерживаться особой диеты, исключив из рациона жирную пищу, мясо, зеленые овощи и помидоры.
В случае необходимости лабораторная диагностика желудочно-кишечного тракта может быть дополнена такими исследованиями, как иммуноферментный анализ (ИФА) кала и плазмы крови.
Инструментальные методики
Важнейший раздел комплексного обследования пациентов с патологиями ЖКТ являет собой инструментальная диагностика. Она включает эндоскопические, рентгенологические, ультразвуковые, электрометрические и прочие диагностические методики.
Назначение того или иного исследования с целью получения наиболее распространенной информации происходит по усмотрению лечащего врача в зависимости от имеющейся клинической картины. Каждый из инструментальных методов дает возможность оценить структурные и морфологические особенности исследуемого органа, а также его функцию. Большинство из этих исследований требуют от пациента специальной подготовки, так как именно от нее будет зависеть их информативность и достоверность.
Оценка секреции желудочной кислоты
Так как большинство воспалительных заболеваний пищеварительной системы характеризуются изменением кислотности желудка. Именно поэтому в ходе диагностического обследования может быть показано проведение оценки секреции желудочной кислоты, необходимой для адекватного переваривания пищи, при помощи специальной методики, называемой pH-метрией. Показаниями к ее проведению является язвенная болезнь двенадцатиперстной кишки и желудка, хронический дуоденит, гастрит и прочие патологии желудочно-кишечного тракта.
В гастроэнтерологии существует несколько разновидностей рН-метрии: кратковременная (внутрижелудочная), длительная (суточная), эндоскопическая. Каждый из этих методов предполагает введение рН-метрического зонда через ротовое или носовое отверстие в соответствующий отдел пищеварительной системы на определенный срок. Уровень кислотности измеряется в конкретной точке с помощью встроенных электродов. При эндоскопической рН-метрии зонд вводится через специальный инструментальный канал эндоскопа.
Любой из видов рН-метрии требует определенной подготовки. Во-первых, пациенту не следует курить и принимать пище как минимум за двенадцать часов до процедуры. Во-вторых, за несколько часов до исследования запрещено употребление любых жидкостей, во избежание возникновения рвоты и аспирации. Дополнительно следует проконсультироваться с врачом по вопросу принимаемых лекарственных препаратов.
Другой распространенной процедурой, применяемой в гастроэнтерологической практике при подозрении на гастрит, язвенную болезнь и множество других патологий является дуоденальное зондирование желудка. При проведении исследования секреторной функции желудка этим способом, из желудка сначала откачивается все содержимое, а затем базальный секрет. После этого пациенту проводится стимуляция секреции с помощью специальных препаратов или дается пробный завтрак в виде бульона, через полчаса проводится пятнадцатиминутный забор секрета, который затем изучается в лаборатории. Процедура выполняется под местным обезболиванием натощак.
Зондирование желудка является процедурой, имеющей ряд противопоказаний. Она не может проводиться в случае тяжелых патологий сердечно-сосудистой системы, желудочных кровотечений, а также в период беременности.
Если у пациента имеются противопоказания к проведению дуоденального зондирования желудка, оценка секреции выполняется беззондовым способом с помощью препарата «Ацидотест». Проба также проводится утром натощак. Анализ секреторной функции желудка проводится с помощью исследования порций мочи после приема препарата.
Эндоскопические методики
Эндоскопическое исследование органов желудочно-кишечного трактата подразумевает введение специальных оптических приборов в его просвет. На сегодняшний день это наиболее технологически развитая процедура, позволяющая получить полное представление о состоянии и функционировании толстого и тонкого кишечника, а также провести биопсию – получить образец материала для дальнейшего гистологического исследования.
К эндоскопическим методам исследования желудочно-кишечного тракта относятся следующие диагностические процедуры:
Как правило, эндоскопические методы исследования желудочно-кишечного тракта не применяются при наличии у пациента аллергии на анестезирующие препараты, а также патологий, связанных с нарушением свертываемости крови. Кроме того, все они требуют специальной подготовки, о которой подробно расскажет лечащий врач.
Лучевые методики
Как следует из названия, к лучевым методам исследования желудочно-кишечного тракта принято относить те из них, которые подразумевают использование излучения. Наиболее широкое распространение в гастроэнтерологии получили следующие методики:
рентгеноскопия или рентгенография изучение органов брюшной полости путем выполнения рентгеновских снимков. Обычно перед процедурой пациенту необходимо употребить бариевую кашу, которая является непрозрачной для рентгеновского излучения и дает возможность хорошо визуализировать практически все патологические изменения; ультразвуковое исследование брюшной полости изучение органов желудочно-кишечного тракта с помощью ультразвукового излучения. Разновидность УЗ является так называемая допплерометрия, позволяющая оценить скорость кровотока и движения стенок органов; сцинтиграфия изучение активности желудочно-кишечного тракта с помощью радиоактивных изотопов, которые пациент употребляет вместе с пищей. Процесс ее продвижения фиксируется с помощью специальной аппаратуры; компьютерная и магнитно-резонансная томография эти исследования назначаются только при крайней необходимости при подозрении на опухолевые новообразования, желчекаменную болезнь и прочие патологические состояния.
Возможности современной гастроэнтерологии
Сегодня многие современные клиники предлагают своим пациентам, такую услугу, как комплексное обследование ЖКТ, пройти которое можно, как при подозрении на заболевание какого-либо органа пищеварительной системы, так и в профилактических целях. Комплексная диагностика подразумевает применение совокупности различных методик, позволяющих оценить состояние органов желудочно-кишечного тракта, составить наиболее полное представление об имеющихся нарушениях.
Проведение такой расширенной диагностики может быть необходимо тем пациентам, которые страдают от сложного заболевания неясной этиологии, сопровождающегося нарушениями обмена веществ и прочими серьезными симптомами. Возможности современных гастроэнтерологических клиник позволяют проводить комплексное обследование пациентов с применением медицинской аппаратуры последнего поколения, с помощью которой можно получить максимально точные результаты исследований в короткие сроки. Перечень проводимых анализов и исследований может варьироваться в зависимости от конкретной диагностической программы.
Наличие таких симптомов как:
- запах изо рта
- боли в животе
- изжога
- понос
- запор
- тошнота, рвота
- отрыжка
- повышенное газообразование (метеоризм)
Если у вас есть хотя бы 2 из этих симптомов, то это свидетельствует о развивающемся
гастрите или язве.
Эти заболевания опасны развитием серьезный осложнений (пенетрация, желудочное кровотечение и т.д.), многие из которых могут привести к
исходу. Лечение нужно начинать уже сейчас.
Читайте статью о том, как женщина избавилась от этих симптомов победив их основную причину.Читать материал…
источник: OPischevarenii.ru
Полное обследование жкт | Первый доктор
В гастроэнтерологической практике существует немалое количество различных заболеваний, некоторые из которых могут быть очень опасными и приводить к развитию тяжелых осложнений. Согласно статистике, каждый второй человек на земле страдает от той или иной патологии органов пищеварения. Именно поэтому крайне важно проведение своевременного обследования желудочно-кишечного тракта (ЖКТ), которое позволит специалисту разработать эффективную тактику лечения.
Сегодня существует довольно много современных диагностических методов, позволяющих провести комплексное исследование всех органов и отделов желудочно-кишечного тракта, выявить заболевание в кратчайшие сроки и с максимальной достоверностью, уточнить его стадию, степень распространенности и прочие особенности. Исследовательские методики, применяемые в гастроэнтерологии можно разделить на три группы:
физикальные; лабораторные; инструментальные.
Инструментальные методы, в свою очередь, можно разделить на исследования секреции, эндоскопические и лучевые исследования. Целесообразность назначения того или иного обследования определят врач в процессе работы с пациентом.
Физикальные исследования
Первым этапом гастроэнтерологического обследования является консультация у врача-гастроэнтеролога или терапевта, который должен собрать анамнез жалоб пациента и составить общую клиническую картину. Более детальный осмотр врач проводит с помощью особых методов: пальпации, перкуссии, аускультации.
Пальпация — это процедура, при которой происходит ощупывание живота пациента без применения каких-либо дополнительных инструментов. Этот метод позволяет обнаружить определенные признаки, характерные для некоторых заболеваний желудочно-кишечного тракта, в частности, выявить степень напряжения стенки брюшины и болезненные участки. Пальпация может проводиться, когда пациент стоит или лежит на кушетке. В положении стоя ощупывание выполняется в тех случаях, когда необходимо обследование органов, локализующихся по бокам брюшной полости.
Обычно одновременно с пальпацией производится перкуссия — исследование, позволяющее определить границы расположения органов желудочно-кишечного тракта путем постукивания. В гастроэнтерологической практике эта методика применяется в основном для исследования селезенки и печени.
Диагностика с помощью аускультации предполагает прослушивание звуков, которые издают органы желудочно-кишечного тракта. Для этого врач использует специальный инструмент — стетофонендоскоп. В ходе процедуры прослушиваются симметричные участки тела, а полученные результаты затем сравниваются.
Вышеописанные диагностические исследования являются лишь первичными и не позволяют специалисту точно диагностировать то или иное заболевание ЖКТ. Так, к примеру, физикальные методы практические не дают возможность специалисту выявить органические патологии органов желудочно-кишечного тракта при преимущественном поражении их слизистой оболочки. Для этого требуется более полное обследование, план которого составляется индивидуально для каждого пациента и может включать в себя целый ряд различных клинико-лабораторных и инструментальных методов.
Лабораторные анализы
В выявлении многих заболеваний желудочно-кишечного тракта важнейшую роль играет лабораторная диагностика. По усмотрению врача пациенту могут быть назначены анализы крови на определение следующих веществ и ферментов:
билирубин — особое вещество, образующееся после распада гемоглобина эритроцитов и входящее в состав желчи. Обнаружение в крови прямого билирубина может указывать на ряд патологий желудочно-кишечного тракта, связанных с нарушением оттока желчи, например, обтурационную или паренхиматозную желтуху;
трансаминазы: аспартатаминотрансфераза (АСТ) и аланинаминотрансфераза (АЛТ) — эти ферменты функционируют практически во всех органах человеческого организма, особенно в печени и мышечных тканях. Повышенная концентрация АСТ и АЛТ наблюдается при различных печеночных заболеваниях, в том числе и хронических;
гамма-глутамилтранспептидаза (гамма-ГТ) — еще один фермент, повышенный уровень которого свидетельствует о воспалении желчных протоков, гепатите или механической желтухе;
амилаза — данный фермент продуцируется поджелудочной железой, а в составе ее сока амилаза попадает в кишечник, где способствует ускоренному перевариванию углеводов. Если уровень амилазы в крови повышен, скорее всего, у пациента имеется какое-либо заболевание поджелудочной железы;
липаза — еще один продуцируемый поджелудочной железой фермент, уровень которого возрастает при панкреатитах и прочих патологиях пищеварительной системы.
Помимо этого обязательно назначается общий анализ кала, который позволит специалисту суммарно оценить работу пищеварительной системы, обнаружить признаки нарушений и воспаления различных отделов кишечника. Кроме того при исследовании кала можно обнаружить микроорганизмов, являющихся возбудителями инфекционных заболеваний.
Более развернутое исследование кала называется копрограммой. С ее помощью оценивается переваривающая и ферментативная активность желудка, выявляются признаки воспаления, также проводится анализ микробной активности, может быть обнаружен мицелий грибов.
При необходимости может быть назначено бактериологическое исследование, то есть определение микробного состава. Это позволит обнаружить дисбактериоз кишечника, инфекции. Также существуют специальные тесты на выявление антигенов микробных возбудителей, дающие возможность выявить вирусные инфекционные заболевания.
Другим распространенным лабораторным исследованием, широко применяемым в гастроэнтерологии, является тест на выявление скрытого кровотечения. В основе данного анализа лежит обнаружение в каловых массах скрытого гемоглобина.
Если пациент принимает препараты железа или иные медикаменты, лечащий врач должен быть обязательно проинформирован об этом, так как лекарства могут значительно исказить результаты анализов. Перед сдачей крови необходимо несколько дней придерживаться особой диеты, исключив из рациона жирную пищу, мясо, зеленые овощи и помидоры.
В случае необходимости лабораторная диагностика желудочно-кишечного тракта может быть дополнена такими исследованиями, как иммуноферментный анализ (ИФА) кала и плазмы крови.
Инструментальные методики
Важнейший раздел комплексного обследования пациентов с патологиями ЖКТ являет собой инструментальная диагностика. Она включает эндоскопические, рентгенологические, ультразвуковые, электрометрические и прочие диагностические методики.
Назначение того или иного исследования с целью получения наиболее распространенной информации происходит по усмотрению лечащего врача в зависимости от имеющейся клинической картины. Каждый из инструментальных методов дает возможность оценить структурные и морфологические особенности исследуемого органа, а также его функцию. Большинство из этих исследований требуют от пациента специальной подготовки, так как именно от нее будет зависеть их информативность и достоверность.
Оценка секреции желудочной кислоты
Так как большинство воспалительных заболеваний пищеварительной системы характеризуются изменением кислотности желудка. Именно поэтому в ходе диагностического обследования может быть показано проведение оценки секреции желудочной кислоты, необходимой для адекватного переваривания пищи, при помощи специальной методики, называемой pH-метрией. Показаниями к ее проведению является язвенная болезнь двенадцатиперстной кишки и желудка, хронический дуоденит, гастрит и прочие патологии желудочно-кишечного тракта.
В гастроэнтерологии существует несколько разновидностей рН-метрии: кратковременная (внутрижелудочная), длительная (суточная), эндоскопическая. Каждый из этих методов предполагает введение рН-метрического зонда через ротовое или носовое отверстие в соответствующий отдел пищеварительной системы на определенный срок. Уровень кислотности измеряется в конкретной точке с помощью встроенных электродов. При эндоскопической рН-метрии зонд вводится через специальный инструментальный канал эндоскопа.
Любой из видов рН-метрии требует определенной подготовки. Во-первых, пациенту не следует курить и принимать пище как минимум за двенадцать часов до процедуры. Во-вторых, за несколько часов до исследования запрещено употребление любых жидкостей, во избежание возникновения рвоты и аспирации. Дополнительно следует проконсультироваться с врачом по вопросу принимаемых лекарственных препаратов.
Другой распространенной процедурой, применяемой в гастроэнтерологической практике при подозрении на гастрит, язвенную болезнь и множество других патологий является дуоденальное зондирование желудка. При проведении исследования секреторной функции желудка этим способом, из желудка сначала откачивается все содержимое, а затем базальный секрет. После этого пациенту проводится стимуляция секреции с помощью специальных препаратов или дается пробный завтрак в виде бульона, через полчаса проводится пятнадцатиминутный забор секрета, который затем изучается в лаборатории. Процедура выполняется под местным обезболиванием натощак.
Зондирование желудка является процедурой, имеющей ряд противопоказаний. Она не может проводиться в случае тяжелых патологий сердечно-сосудистой системы, желудочных кровотечений, а также в период беременности.
Если у пациента имеются противопоказания к проведению дуоденального зондирования желудка, оценка секреции выполняется беззондовым способом с помощью препарата «Ацидотест». Проба также проводится утром натощак. Анализ секреторной функции желудка проводится с помощью исследования порций мочи после приема препарата.
Эндоскопические методики
Эндоскопическое исследование органов желудочно-кишечного трактата подразумевает введение специальных оптических приборов в его просвет. На сегодняшний день это наиболее технологически развитая процедура, позволяющая получить полное представление о состоянии и функционировании толстого и тонкого кишечника, а также провести биопсию – получить образец материала для дальнейшего гистологического исследования.
К эндоскопическим методам исследования желудочно-кишечного тракта относятся следующие диагностические процедуры:
ФГДС (фиброгастродуоденоскопия) целый комплекс гастроэнтерологических исследований, заключающийся в обследовании органов желудочно-кишечного Тартака с помощью зонда. В зависимости от диагностируемого заболевания, пациенту могут быть назначены такие процедуры, как гастроскопия (изучение желудка), дуоденоскопия (изучение двенадцатиперстной кишки), эзофагоскопия (изучение пищевода); колоноскопия обследование внутренней поверхности толстого кишечника с помощью колоноскопа, вводимого в заднепроходное отверстие. Сегодня применяется и такой ультрасовременный метод, как виртуальная колоноскопия, при которой можно получить четкое изображение стенок кишечника при помощи компьютерной томографии; ректороманоскопия высокотехнологичный способ исследования слизистой оболочки прямой кишки при помощи специального оптического прибора – ректороманоскопа. Он вводится через заднепроходное отверстие всего на несколько минут, анестезия при этом обычно не требуется; ЭРХПГ (эндоскопическая ретроградная панкреатохолангиография) дополнительная диагностическая процедура, направленная на изучение состояния желчных протоков, в которые при помощи эндоскопического оборудования вводится контрастное вещество. После этого выполняется рентгеновский снимок; капсульная эндоскопия самый прогрессивный способ обследования всех отделов желудочно-кишечного тракта. Пациент должен проглотить небольшую капсулу, оснащенную мини-видеокамерой, которая по мере продвижения будет передавать изображения на компьютер, после чего выйдет естественным путем. Эта процедура позволяет с высокой точностью диагностировать онкологические опухоли и прочие патологии; диагностическая лапароскопия эта процедура обычно назначается в тех случаях, когда не удается точно выяснить причину болезни. При ее проведении в передней брюшной стенке выполняется прокол, через который сначала закачивается углекислый газ, а затем вводится эндоскопическое оборудование. С помощью такого визуализационного метода можно обнаружить кровотечения, очаги воспаления и прочие патологии, а при необходимости сразу провести лечебные мероприятия.
Как правило, эндоскопические методы исследования желудочно-кишечного тракта не применяются при наличии у пациента аллергии на анестезирующие препараты, а также патологий, связанных с нарушением свертываемости крови. Кроме того, все они требуют специальной подготовки, о которой подробно расскажет лечащий врач.
Лучевые методики
Как следует из названия, к лучевым методам исследования желудочно-кишечного тракта принято относить те из них, которые подразумевают использование излучения. Наиболее широкое распространение в гастроэнтерологии получили следующие методики:
рентгеноскопия или рентгенография изучение органов брюшной полости путем выполнения рентгеновских снимков. Обычно перед процедурой пациенту необходимо употребить бариевую кашу, которая является непрозрачной для рентгеновского излучения и дает возможность хорошо визуализировать практически все патологические изменения; ультразвуковое исследование брюшной полости изучение органов желудочно-кишечного тракта с помощью ультразвукового излучения. Разновидность УЗ является так называемая допплерометрия, позволяющая оценить скорость кровотока и движения стенок органов; сцинтиграфия изучение активности желудочно-кишечного тракта с помощью радиоактивных изотопов, которые пациент употребляет вместе с пищей. Процесс ее продвижения фиксируется с помощью специальной аппаратуры; компьютерная и магнитно-резонансная томография эти исследования назначаются только при крайней необходимости при подозрении на опухолевые новообразования, желчекаменную болезнь и прочие патологические состояния.
Возможности современной гастроэнтерологии
Сегодня многие современные клиники предлагают своим пациентам, такую услугу, как комплексное обследование ЖКТ, пройти которое можно, как при подозрении на заболевание какого-либо органа пищеварительной системы, так и в профилактических целях. Комплексная диагностика подразумевает применение совокупности различных методик, позволяющих оценить состояние органов желудочно-кишечного тракта, составить наиболее полное представление об имеющихся нарушениях.
Проведение такой расширенной диагностики может быть необходимо тем пациентам, которые страдают от сложного заболевания неясной этиологии, сопровождающегося нарушениями обмена веществ и прочими серьезными симптомами. Возможности современных гастроэнтерологических клиник позволяют проводить комплексное обследование пациентов с применением медицинской аппаратуры последнего поколения, с помощью которой можно получить максимально точные результаты исследований в короткие сроки. Перечень проводимых анализов и исследований может варьироваться в зависимости от конкретной диагностической программы.
Вам все еще кажется, что вылечить желудок и кишечник тяжело?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями желудочно-кишечного тракта пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь желудок — очень важный орган, а его правильное функционирование- залог здоровья и хорошего самочувствия. Частые боли в животе, изжога, вздутие, отрыжка, тошнота, нарушение стула… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Вот история Галины Савиной, о том как она избавилась от всех эти неприятных симптомов… Читать статью >>>
Каждый здравомыслящий человек, который не равнодушен к своему здоровью и общему состоянию организма, должен время от времени, периодически осуществлять проверку органов пищеварения.
Как пройти полное обследование органов пищеварения?
Известно, что система пищеварения начинается с ротовой полоски, глотки, которая переходит в пищевод. С пищевода пища попадает в желудок. Продолжением желудка есть тонкая и толстая кишка. Кроме этого, к системе пищеварения относятся железы желудка и тонкой кишки, наличие поджелудочной железы, печени и желчного пузыря.
Полное обследование пищеварительных органов включает в себя:
прием специалиста;
УЗИ органов пищеварения;
забор функциональных проб печени;
исследование крови на общий и прямой билирубин;
анализы крови на АСТ и АЛТ;
анализ на уровень щелочной фосфатазы.
Достоверность и информативность результатов рентгенологических, эндоскопических и ультразвуковых методов исследования органов пищеварительной системы в немалой степени зависят от качества подготовки больных к проведению этих исследований.
Рентгенологическое исследование органов пищеварения
Рентгенологическое исследование органов пищеварения. Больные с нормальной функцией кишечника не требуют никакой специальной подготовки. При резко выраженном метеоризме и упорных запорах рекомендуется очистительная клизма за 1,5–2 ч до исследования. В качестве контрастного вещества при рентгеноскопии используют взвесь сульфата бария, которую готовят из расчета 100 г порошка на 80 мл воды.
Для рентгенологического исследования желчного пузыря и желчевыводящих путей применяют такие методы исследования органов пищеварительной системы, как
холецистографию и холеграфию (исследование желчных протоков).
Перед проведением холецистографии и холеграфии пациент в течение 3 дней должен соблюдать диету с целью предупреждения метеоризма (исключаются сырая капуста, черный хлеб, молоко). Очистительную клизму ставят только при выраженном метеоризме. При холецистографии больной накануне исследования принимает рентгеноконтрастный йодосодержащий препарат (холевиз, йодагност и др.) из расчета 1 г на 20 кг массы тела больного, запивая его сладким чаем в течение получаса. Максимальная концентрация препарата в желчном пузыре наблюдается через 15–17 ч после приема, после чего делают рентгеновские снимки желчного пузыря. При проведении холеграфии контрастное вещество (Билигной, Билитраст и др.) вводят внутривенно.
Холецистографию не проводят при тяжелых поражениях печени, повышенной чувствительности к йоду, а холеграфию – при острых воспалительных заболеваниях желчных протоков, протекающих с повышением температуры (холангитах), выраженной гиперфункции щитовидной железы. Рентгенологическое исследование толстой кишки (ирригоскопию) проводят с помощью контрастной клизмы.
При подготовке к ирригоскопии накануне исследования больному дают перед обедом 30 г касторового масла, вечером и утром ставят очистительную клизму. В качестве контрастного вещества используют взвесь Сульфата бария, подогретую до температуры тела, взвесь вводят с помощью клизмы.
Эндоскопическое обследование пищеварительной системы
Эндоскопические исследование органов пищеварения позволяют с помощью специального оптического прибора (эндоскопа) осмотреть слизистую оболочку пищевода, желудка, двенадцатиперстной кишки, прямой и сигмовидной кишки (ректороманоскопия), толстой кишки (колоноскопия), органы брюшной полости (лапароскопия).
При эзофагогастродуоденоскопии специальной подготовки больных не требуется. Плановую гастроскопию проводят утром натощак, экстренную – в любое время суток, за 30 мин до исследования больному вводят подкожно в мл 1 %-ного раствора атропина; непосредственно перед исследованием проводят местную анестезию слизистой оболочки глотки раствором Дипанина. Подготовка к ректороманоскопии включает в себя постановку очистительной клизмы вечером и утром. Подготовка к колоноскопии аналогична таковой при ирригоскопии.
Для диагностики заболеваний органов пищеварения широко используют ультразвуковое исследование (эхографию). Подготовка к ней сводится обычно к борьбе с метеоризмом (диета, прием активированного угля за 2–3 дня перед исследованием, прием ферментных препаратов, например Фестала).
Этапы полного обследование органов пищеварения
Если вы не знаете с чего начать и как пройти полное обследование органов пищеварения, прежде всего, рекомендует посетить вам врача, который занимается проверкой и диагностикой пищеварительной системы. Обследование включает в себя следующие процессы:
зондирование;
УЗИ;
рентгеноскопию;
сканирующую томографию;
ультразвуковую локализацию.
С помощью вышеупомянутых методов стало возможным проводить комплексную проверку всех органов пищеварительной системы, используя при этом современное и новое компьютерное оборудование.
В случае, если у вас есть зубы, поврежденные кариесом, рекомендуется обратиться к врачу в стоматологическую поликлинику и пройти санацию ротовой полости. Кариес в некоторой мере тоже считается причиной развития заболеваний желудочно-кишечного тракта, так как с приемом пищи в организм поступают различные микроорганизмы непонятного происхождения.
Метод эзофагогастроскопии назначается в тех случаях, если наблюдается тяжесть в желудке после употребления пищи, кислый привкус в ротовой полости, тошнота, налеты на языке, а также голодные боли. Суть этого метода заключается в ведении трубки с монитором, с помощью которой возможно осмотреть слизистую желудка и, если есть такая надобность, взять анализы тканей или остановить кровотечение, которой тоже можно диагностировать подобным методом.
Для обследования органов пищеварения чаще всего прибегают к такому методу как ультразвуковое исследование. С его помощью можно обследовать желудок и всю брюшную полость человека, получив при этом точные результаты. Диагностирование с помощью УЗИ способствует выявлению нарушений в работе таких органов пищеварения как
печень, желудок, проверить на наличие заболеваний поджелудочной железы, а также проверить, присутствуют, или отсутствуют экскременты в желчном пузыре.
Метод полного обследования печени
Если вас тревожит состояние вашей печени, и вы подозреваете, что у вас могут быть какие-то заболевания, связанные с ней, рекомендуется сделать зондирование. Для этого берется определенное количество желчи, которую проверяют в лабораторных условиях. В результате такого обследования можно говорить о наличии или отсутствии паразитов, а также определяют биохимический состав желчных кислот, которые служат сигналом для различия тех или иных нарушений (если таковы имеются).
Помимо обследования органов пищеварению специальной аппаратурой и дорогостоящими приборами, необходимо сделать биохимический анализ крови, анализ крови на глюкозу, а также анализ, позволяющий определить, есть ли у вас инфекция на паразиты. Подобная инфекция тоже в большинстве случаев может выступать причиной развития заболеваний желудочно-кишечного тракта. Именно поэтому все эти аспекты необходимо учитывать, занимаясь проведением комплексного обследования.
Желудочно-кишечный тракт представляет собой трубку, которая изгибаясь, проходит через все тело. Считается даже, что содержимое желудка и кишечника является внешней средой по отношению к организму. На первый взгляд это удивляет: как внутренний орган может оказаться внешней средой?
И, тем не менее, это так и именно этим система органов пищеварения серьезно отличается от всех остальных систем организма.
Обследование ЖКТ, желудочно-кишечного тракта можно поделить на три категории:
физикальное обследование, то есть такое, какое врач выполняет прямо у себя в кабинете собственными силами; лабораторные методы; инструментальные методы исследования.
Физикальные методы исследования
При любой жалобе врач, прежде всего, собирает анамнез. Умелый расспрос очень важен, история начала заболевания сразу направляют диагностику по определенному пути. После сбора анамнеза проводится осмотр. Цвет и состояние кожных покровов многое может сказать врачу. Затем проводится пальпация живота: поверхностная и глубокая. Пальпация, значит, прощупывание. Врач определяет границы органов: печени, желудка, селезенки и почки. При этом определяется болезненность и ее выраженность.
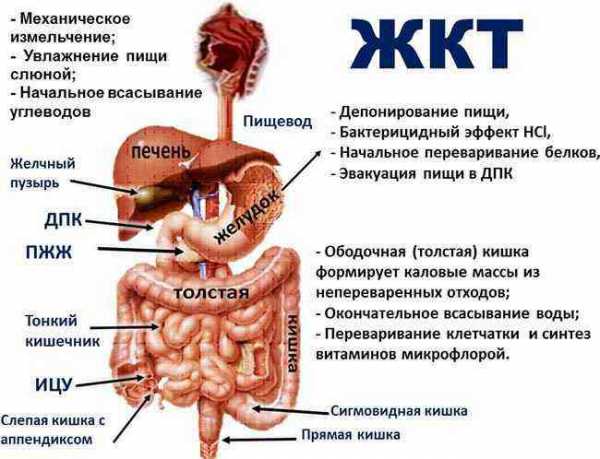
Перкуссий (простукиванием) определяется состояние желудка и кишечника. Характерные симптомы помогает практически поставить такие диагнозы, как аппендицит, холецистит, панкреатит уже на этом этапе. Обычно лабораторные методы исследования используются только для подтверждения диагноза.
Лабораторные методы исследования
Проще всего исследовать кровь: ее легко взять из пальца или из вены и анализ очень информативен. Причем, если количество лейкоцитов, эритроцитов, тромбоцитов определяется при клиническом анализе, и так можно определить воспаление или анемию, то биохимический анализ позволяет исследовать состояние сыворотки крови. Вот показатели биохимии, которые интересуют врача при подозрении на разные патологии органов пищеварения:
АЛТ, АСТ, билирубин (прямой и непрямой), амилаза, гемоглобин крови при подозрении на кровотечение.
Анализ мочи собирается и выполняется быстрее всего, поэтому его часто собирают еще в приемном покое. Несколько показателей в этом анализе являются маркерами желудочно-кишечных заболеваний. Например, повышение диастазы в моче свидетельствует о панкреатите, уробилин – о желтухе. Очень информативным в данном случае является анализ кала (копрограмма). В нем можно выявить
гельминтов (глистов) и их яйца; скрытую кровь; лямблии.
А так же оценить качество переваривания пищи. Для выявления дисбактериаоза кал сдается на посев. По культурам бактерий выросших на питательной среде определяется микрофлора толстого кишечника.
Методы инструментального обследования ЖКТ
Основной задачей инструментального исследования обычно бывает максимально визуализировать интересующий орган. К желудочно-кишечному тракту применимы практически все методы исследования.
Метод основан на регистрации отраженных ультразвуковых волн. Для каждого органа специально подбираются частоты, при которых они видны лучше. Это отличный метод для диагностики заболеваний печени, желчного пузыря, и поджелудочной железы (Обследование УЗИ). При патологических изменениях в органах меняется и их эхогенность, то есть способность отражать ультразвуковые волны. Полые органы, какими и являются кишечник и желудок хуже видны на УЗИ. Их может увидеть только очень талантливый и опытный диагност. К УЗИ иногда требуется подготовка, но она разная в зависимости от того, УЗИ какого органа делают.
Рентгенограмма пищевода, желудка, кишечника помогает выявить дефекты их стенки (язвы и полипы), определить, как сокращается кишечник и желудок, состояние сфинктеров. На обычной рентгенограмме можно увидеть свободный газ в брюшной полости, что свидетельствует о перфорации желудка или кишечника. Есть рентгеографические признаки острой кишечной непроходимости.
Проводятся также пробы с контрастом. Контрастом служит вещество, которое улавливает и задерживает рентгеновские лучи – сульфат бария. Больной выпивает контраст, после чего выполняется серия снимков через короткие промежутки времени. Контрастное вещество проходит по пищеводу и его стенки при необходимости можно рассмотреть, заполняет желудок, эвакуируется в кишечник через сфинктер, проходит по двенадцатиперстной кишке. Наблюдая за этими процессами, врач получает много информации о состоянии пищеварительной системы. Раньше исследование применялось чаще, в последнее время его практически полностью заменила эндоскопия.
Четкое изображение толстой кишки получить прпероральном ( через рот) введении не удается, потому что контраст постепенно разбавляется. Но зато, если барий задерживается в каком-то месте, можно выявить острую кишечную непроходимость. Если нужно четкое изображение толстой кишки, вводят бариевую клизму и делают рентгенограмму. Такое исследование называется иригографией.
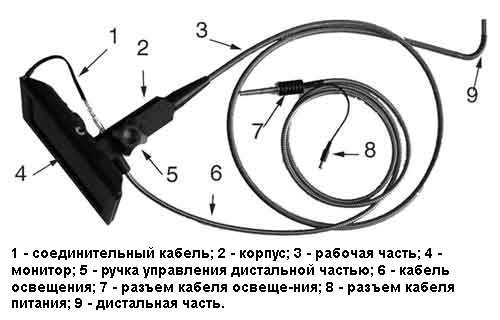
Эндоскопическое исследование
Эндоскоп – прибор, оборудованный небольшой камерой, которая соединена с экраном компьютера с помощью волоконно-оптической системы. В народе это устройство называют попросту «трубка», а саму процедуру – «глотать трубку», а по-настоящему это исследование называется ФГДС (фиброгастродуаденоскопия). Это основной метод диагностики заболеваний верхнего отдела желудочно-кишечного тракта. Действительно, трубку надо проглотить, правда, это уже не так сложно, как раньше. Сейчас горло обычно орошают анестетиками, поэтому преодолеть рефлексы теперь проще. Камера позволяет буквально заглянуть внутрь желудка и подробно осмотреть его стенки. Врач смотрит в глазок эндоскопа и осматривает все стенки желудка. С помощью эндоскопа можно взять биопсию. Иногда с помощью эндоскопа вводят катетер в проток, который идет из желчного пузыря и поджелудочной железы и с его помощью заполняют все эти протоки рентгеноконтрастом. После этого делают рентген и получают четкое изображение всех желчных протоков и панкреатических протоков. Если эндоскоп вводится в задний проход, процедура называется фиброколоноскопия. С ее помощью можно осмотреть всю толстую кишку, которая около двух метров в длину. Посмотреть микрофлору кишечника (Что такое дисбактериоз). Исследование часто бывает мучительно, потому что для лучшей видимости в кишку вводят воздух, трубку тянут и поворачивают.
В прямую кишку вставляется несгибаемая трубка и осматривается анальный канал: 2 – 4 см от заднего прохода. Это место лучше всего осматривать именно так, про фиброколоноскопии оно не визуализируется. А именно там располагаются геморроидальные узлы, трещины заднего прохода. С помощью этого исследования можно осмотреть еще 20 – 30 см толстой кишки.
Лапароскопическое исследование
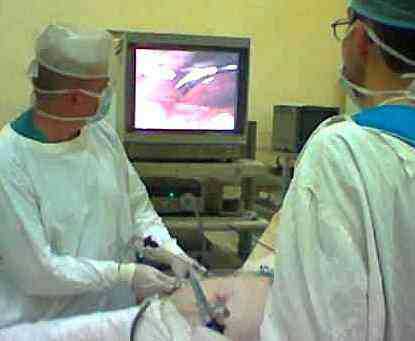 Исследование выполняется при неясных диагностических случаях в экстренной хирургии. В брюшной полости можно увидеть кровь или выпот, атипично протекающий аппендицит и другие заболевания. Делают прокол в передней брюшной стенки с помощью специальной иглы. В брюшную полость накачивается углекислый газ, через этот же прокол водят тракар и вставляют эндоскоп. Все внутренние органы можно рассмотреть так как изображение с камеры выводится на экран. При подготовке к данному исследованию желательно за 12 часов прекратить прием пищи, что бы снизить рвотные позывы. Жидкость желательно тоже не принимать, в крайнем случаи при необходимости.
Исследование выполняется при неясных диагностических случаях в экстренной хирургии. В брюшной полости можно увидеть кровь или выпот, атипично протекающий аппендицит и другие заболевания. Делают прокол в передней брюшной стенки с помощью специальной иглы. В брюшную полость накачивается углекислый газ, через этот же прокол водят тракар и вставляют эндоскоп. Все внутренние органы можно рассмотреть так как изображение с камеры выводится на экран. При подготовке к данному исследованию желательно за 12 часов прекратить прием пищи, что бы снизить рвотные позывы. Жидкость желательно тоже не принимать, в крайнем случаи при необходимости.
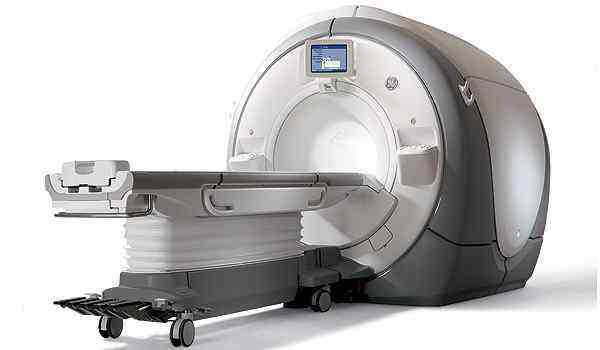
МРТ, КТ органов брюшной полости при подозрении на опухоль, желчнокаменную болезнь, панкреатит. Исследование достаточно дорогое и поэтому применяется только если остальные методы диагностики исчерпали себя.
Похожие записи
Экскурс в мир обследований желудочно-кишечного тракта
Желудочно-кишечный тракт человека - система органов, которую можно метафорически представить в виде маленького завода с согласованной системой подачи, переработки продуктов питания, отделения и транспортировки питательных веществ и выделение из организма не переваренных остатков. Каждое отделение: печень, желчный, желудок, толстая и тонкая кишки ответственность за свою часть работы. Слаженная или нарушена работа этих органов влияет на наше самочувствие.
Если бы мы представляли себя на предприятии, то, разумеется, не возникало вопросов, почему каждый отдел нуждается плановой или профилактической проверки, не говоря уже о моментах, когда «пошло что-то не так». Такой же проверки требует и наш желудочно-кишечный тракт. Значит, необходим периодический контроль-обследование у врача гастроэнтеролога. Благодаря развитию медицинского оборудования, диагностических возможностей каждый орган ЖКТ можно осмотреть сверху и изнутри, с минимальным вмешательством в организм человека.
Ультразвуковая диагностика (УЗИ) дает возможность увидеть размер, расположение органов, структуру тканей, а вот о том, что происходит внутри органа информируют эндоскопические обследования.
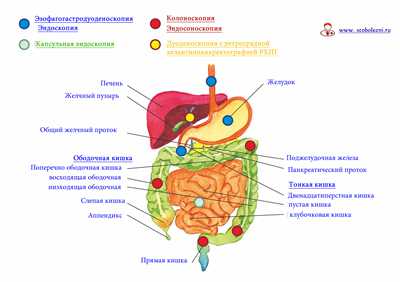
Чтобы вы могли понять, чем отличается колоноскопия от эзофагогастродуоденоскопии, подаем схему, показывающую, какой метод обследования позволяет «увидеть» тот или иной орган изнутри.
Все это объединяется понятием видеоэндоскопия.
Высокотехнологичные тонкие и гибкие эндоскопы обеспечивают простоту, надежность и скорость выполнения эндоскопических процедур. То, что мы знаем о своем желудочно-кишечный тракт, ограничивается в основном школьными знаниями по биологии и собственными ощущениями: болью, тяжестью, вздутием тому подобное.
Сегодня врач-эндоскопист может исследовать практически каждый сантиметр желудочно-кишечного тракта.
Так, например, гастрит с кишечной метаплазией врачу удается видеть благодаря видеогастроскопии. Новейшая технология улучшенной визуализации позволяет увеличить изображение в 200 раз. Это позволяет диагностировать рак на ранних стадиях и выявлять мелкие полипы. Важно проводить эндоскопические обследования людям определенного возраста (после 50 лет), даже в случае, если не беспокоят никакие симптомы. Ведь полипы, в частности, могут развиваться абсолютно бессимптомно.
Как происходит обследование
Эзофагогастроскопия (гастроскопия)
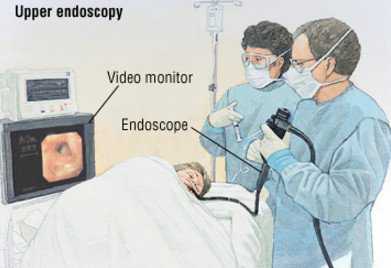
За 3-5 мин. до начала обследования горло орошают 10% раствором лидокаина. Пациента укладывают на специальную кушетку, на левый бок, медицинская сестра контролирует положение пациента и следит за его состоянием. Врач вводит аппарат через ротовую полость. Обследование происходит в течение 5-7 мин.
Ендосоноскопия
Исследование проводят под общим внутривенным обезболиванием, как эзофагогастродуоденоскопию, с помощью видеоэндоскопа, на конце которого расположен радиально сканирующий ультразвуковой датчик. Использование в приборе высоких частот ультразвука обеспечивает высокое качество изображения, недостижимую при обычном ультразвуковом обследовании. Кроме этого, метод не имеет лучевой нагрузки и позволяет оценить стенки полых органов (пищевод, желудок, кишечник) в месте поражения, например при язве желудка.
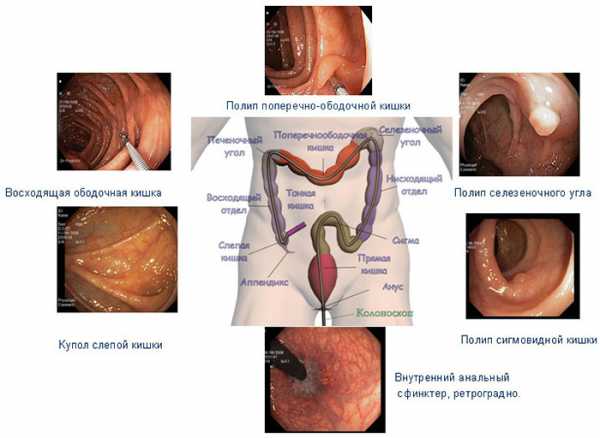
Колоноскопия
Накануне обследования пациент готовит кишечник обзору с помощью специальных препаратов. Обследование проводят, создав нужный медикаментозный фон или под общим обезболиванием.
Перед началом обследования пациенту измеряют частоту пульса, уровень артериального давления, вводят катетер в периферическую вену. Пациент переодевается в специальную одноразовую одежду (шорты, халат, бахилы), ложится на специальную кушетку, на левый бок. Чтобы создать благоприятный для обследования фон, вводят соответствующие медикаменты (спазмолитик + обезболивающее).
Если проведено общее обезболивания, обследование начинают после того, как пациент уснет. Эндоскоп, смазанный гелем с лидокаином, вводят в прямую кишку через задний проход. Благодаря современным тонким аппаратам обследование вызывает минимум дискомфорта и исключает травмы и повреждения.
Капсульная эндоскопия
Подготовка длится 2-3 дня. Пациент глотает одноразовую стерильную видеокапсулу, после чего эта капсула перемещается естественным путем по желудочно-кишечному тракту. Капсула имеет размер большой витаминки (11 мм х 24 мм).

Внутри есть видеокамера с чувствительным сенсором, а также встроенным источником света. Во время прохождения в желудочно-кишечном тракте капсула делает около 60000 высококачественных снимков, автоматически направляются на записывающее устройство в жилете, одетом на пациента.
По окончании исследования видеокапсулы выходит из организма естественным путем, а видеоинформацию из устройства для записи изображения переносят на компьютер. С помощью специальной программы врачи просматривают изображения, оценивают полученную видеоинформацию и делают диагностический вывод.
Дуоденоскопия с ретроградной холангиопанкреатографии РХПГ
Обследование с помощью Видеодуоденоскопы под контролем рентгенаппарата, назначают в случае необходимости исследовать камни в протоках и изучить анатомию протоков перед операцией и др.
Перед проведением РХПГ необходимо провести эзофагогастродуоденоскопию, УЗИ органов брюшной полости, сделать анализ крови на билирубин, трансаминазы, амилазы. Обследование выполняют натощак.
Как происходит обследование
Обследование проводят под общим внутривенным обезболиванием (подобно эзофагогастродуоденоскопии) с помощью дуоденоскопа. Выполняют эндоскопическую катетеризацию большого дуоденального сосочка и в просвет общего желчного протока вводят рентгенконтрастный препарат. Делают рентгенснимок желчных путей.
Полное обследование жкт за один день - Лечение гастрита
Желчный пузырь накапливает и выводит желчь, выработанную печенью для усвоения жиров. При образовании камней, острого воспаления перед хирургами стоит вопрос удаления органа. После операции требуется особая диета при удаленном желчном пузыре и панкреатите.
Каждый орган человека предназначен для выполнения жизненных функций. Нельзя выделять более или менее значимый, каждый на своем месте создает цепь процессов, без которых невозможно существование. Желчный пузырь представляет собой орган, в котором накапливается секреция — желчь для переваривания пищи, расщепления продуктов питания на мельчайшие составные. Но по ряду причин, основными из которых является воспаление вследствие неправильного питания, холецистэктомии, орган перестает нормально выполнять свои функции. Именно для таких случаев предназначена диета после удаления желчного пузыря при панкреатите.
Рацион питания пациента после удаления желчного пузыря
Операция по удалению желчного пузыря называется холецистоэктомией. В данном случае, пациенту жизненно необходимо придерживаться строгой диеты.
- 1-й день. В первые часы категорически запрещается прием пищи, даже жидкой. В крайнем случае, нужно смачивать губы салфеткой, намоченную в подогретую минеральную воду без газов с добавлением 2 капель свеже выжатого лимонного сока. Только через 5 часов пациент может сполоснуть рот отваром шалфея.
- 2-й день. Больному, по согласию с врачом, разрешается сделать несколько глотков подогретой минеральной или кипяченой воды, отвара шиповника без сахара. Общий объем потребляемой жидкости на 2-й день не может превышать 1-го литра.
- 3-й день. Позволяется давать пациенту несладкие компоты, чаи, кефир с минимальным процентом жирности. Любой вид напитка необходимо предварительно подогреть, потреблять за один прием не боле 200 грамм, принимать каждые 4 часа.
- 4-й день. В меню можно включить картофельное пюре, вязкое, без использования сливочного масла, слабосоленое. Больной может потреблять перетертое мясо белой рыбы, сваренные на пару яичные белки (омлет), легкие супы без жира. Питание дробное — 200 грамм в 3-4 часа, еда должна быть теплой.
- 5-й день. В список меню можно добавить кусочек белого, черствого хлеба, можно употреблять сухари, хлебцы. Пюре из белого мяса, вязкая каша на нежирном молоке, пюре из овощей.
- 6-й день. К указанным продуктам добавляется нежирная кисломолочная пища.
Диета должна быть обязательной в течение 1,5 месяцев после операции. К рациону на первую неделю можно добавить кисели, овощи и фрукты на пару, обязательное условие — все должно быть теплом и перетертым в кашицу. Принимать пищу необходимо небольшими порциями — 200 грамм, кушать каждые 4 часа. Супы с овощами, с мясом не должны содержать жир и быть наваристыми.
Воспаление поджелудочной железы, называемое в медицине острым панкреатитом, влечет за собой серьезные последствия. Как известно, заменить поджелудочную железу невозможно, в отличие от искусственного сердца, почек, печени и т.д. Чаще всего возникает панкреатит после удаления желчного пузыря, также причиной воспаления может быть:
- жирная пища;
- алкоголь;
- курение;
- травма;
- воспаление желчного пузыря;
- гепатиты всех типов;
- прием лекарственных средств;
- отравление.
Приступ острого панкреатита начинается с острых болей, тошноты, рвоты, вздутия живота. Повышается температура тела, возникает озноб. Боли имеют опоясывающий характер, так как поджелудочная вплотную прилегает в задней стенке брюшной полости. Нередко боли путают с почечными коликами. При возникновении указанных симптомов, необходимо срочно обратиться к врачу. Здесь промедление, в буквальном смысле, смерти подобно. Канал оттока секреции перекрывается и возникает панкреанекроз. Жидкость, обладающая мощной рассасывающей продукты питания силой, разъедает важный орган — поджелудочную. При остром панкреатите, врачи устанавливают диагноз — острый живот и пациенту делается срочная операция.
Данный рацион питания подходит для тех, кто прошел операцию, но она возможна только через 2 месяца после операции и для лиц с хроническим панкреатитом. Она позволяет пациенту получать в день до 100 грамм белков, жиров и до 500 грамм углеводов. Рацион предусматривает дробное питание для устранения застоя желчи в желчном пузыре, температура пищи должна быть от 10 до 60 градусов. Придерживаться, прямо говоря, целебной диеты, необходимо минимум 18 месяцев и состояние больного приходит в норму. Первым признаком облегчения является отсутствие привкуса горечи, отсутствие резей в ЖКТ. Если пациент подвергся хирургическому вмешательству при бескаменном холецистите, то рацион будет более щадящим и ограничений меньше. Холецеститэктомия с камнями в пузыре требуют строго придерживания, иначе возможен рецидив.
Постхолецистэктомический синдром
После удаления желчного пузыря, больных зачастую сопровождает постхолецистэктомический синдром — нарушение нормальной циркуляции желчи вследствие потери резервуара. Проблема может возникнуть сразу после операции или через несколько месяцев. Основные симптомы:
- вздутие живота;
- рвота, тошнота;
- чрезмерная потливость;
- тяжесть под правым ребром, тупые боли;
- желтый цвет лица, белков глаз.
При выявлении признаков следует обратиться к лечащему специалисту, который в первую очередь делает пальпацию живота. Проводится ультразвуковое исследование, изучается анализ крови больного. В качестве лечения назначается строгая диета №5, исключается жирная, острая, кислая, копченая пища, ограничивается потребление свежих фруктов и овощей. В качестве лекарственных препаратов назначаются ферментативные, обезболивающие, желчегонные средства. В некоторых случаях, в зависимости от тяжести заболевания, возможно дополнительное хирургическое вмешательство.
Какие продукты под запретом
При любых патологиях в ЖКТ, в том числе воспалении поджелудочной, холецистита, запрещается потреблять:
- грибы;
- мясные, рыбные первые блюда;
- кондитерские изделия — булочки, печенья, конфеты, торты;
- майонез, соусы;
- бобовые — фасоль, горох, соя;
- хлеб из муки грубого помола;
- специи — кориандр, корица, перец, карри;
- газированные напитки.
При проблеме с поджелудочной и желчным пузырем, нельзя потреблять холодную или горячую пищу, только теплую. Необходимо отказаться от консерваций, маринада, квашеных овощей, холодец и мороженое под строжайшим запретом.
Больно ли делать колоноскопию кишечника?
С целью облегчения состояния пациентов предусматривается обезболивание. Часто используют местную анестезию, смазывая анестетиком наконечник колоноскопа. Но все равно присутствует определенный дискомфорт, поэтому многих привлекает процедура во сне. При этом возможна как частичная седация, так и полное отключение сознания. Седация напоминает сон, ощущение тревожности и страх полностью уходят, происходит максимальное притупление всех ощущений. Из препаратов чаще всего применяются Пропофол и Мидазолам. Наиболее быстрое пробуждение будет при выборе первого варианта.
Также некоторыми клиниками предлагается колоноскопия во время лекарственного сна с полным выключением сознания. Однако в таком случае присутствует риск развития осложнений анестезии, поэтому проводить процедуру в можно лишь в условиях полностью оборудованной операционной. Еще одним недостатком полного наркоза становится невозможность оценки врачом состояния пациента.
Отзывы о результатах
«На днях была сделана колоноскопия под наркозом. После укола чувствовала себя как под влиянием хорошей дозы алкоголя, но полностью не уснула. Когда увидела возле себя врача, напомнила, что наркоз еще не подействовал и я в сознании, но он ответил, что исследование окончено. Благодаря такой седации я абсолютно ничего не почувствовала, поэтому мое мнение – исключительно положительное».
Светлана, Иркутск.
«После процедуры колоноскопии кишечника, которая была проведена под наркозом, чувствовал себя вполне удовлетворительно и пошел домой спустя всего пятнадцать минут. Больно совсем не было, единственное, что меня беспокоило – это небольшое вздутие живота».
Виктор, Ростов-на-Дону.
«Врач сразу мне сказал, что вопрос, больно проходит колоноскопия или нет, зависит от особенностей строения кишечника. В моем случае присутствовали лишние петли, поэтому пришлось немного помучиться, в остальном все вполне терпимо. Но для подстраховки желательно предусмотреть хотя бы успокоительный укол».
Станислав Локтионов, Челябинск.
«Сразу должна сказать, что колоноскопия и безболезненность для меня – понятия несовместимые. После закачки воздуха было ощущения, что весь кишечник просто разорвется, усугубляло ситуацию дополнительно надавливание врачом на живот. Однако дискомфорт удалось перетерпеть и в целом все прошло успешно».
Ирина Паршина, Ярославль.
«Присоединяюсь к позитивным отзывам об обследовании. Осмотр первых 60 см кишечника вызывал только незначительный дискомфорт, больно стало по мере дальнейшего продвижения, но благодаря стараниям врачей ощущения были вполне терпимы. Спустя 20 минут исследование было окончено».
Екатерина, Москва.
Результативность
Отзывы о процедуре колоноскопии дают понять, что исследование позволяет получить достаточно четкую клиническую картину. Применяя классический эндоскопический метод, удается не только диагностировать, но и сразу удалить образования в виде полипов, исключая необходимость полостной операции. Такая возможность отсутствует в случае выбора виртуального варианта. Существуют следующие недостатки:
- Не визуализируются полипы, чей размер не достигает сантиметра.
- Из-за использования рентгеновских лучей происходит облучение организма.
- Невозможно проведение биопсии для оценки характера образований.
Альтернативные варианты диагностики кишечника
Если классическая колоноскопия противопоказана из-за сердечно-легочной недостаточности, гемофилии или прочих нарушений, могут применяться альтернативные способы:
1. КТ и МРТ. Речь идет о виртуальной процедуре, для которой посредством тонкой трубочки кишечник наполняется воздухом, после чего начинается сканирование.
2. Рентген. Позволяет выявить полипы и новообразования, диагностировать нарушения функционирования кишечника. Если проводится ирригоскопия, в кишку вводится контрастное вещество, после чего делается рентгеновский снимок. При ирригографии наряду с контрастом в кишку подается воздух. Из-за низкой информативности возможны ложноположительные результаты.
3. Капсульная эндоскопия. Исследование проводится при помощи проглоченной видеокапсулы, продвигающейся по отделам ЖКТ и делающей цветные снимки, которые переносятся на считывающее устройство.
Стоимость
Изучая отзывы людей, можно отметить следующие средние расценки на проведение процедуры:
| Наименование услуги | Цена, рубли |
| Классическая колоноскопия | 5 000 |
| Взятие биопсии | 1 000 |
| Внутривенное введение обезболивающего препарата (седация) | 2 000 |
| Вирутальная | 6 000 |
Стоимость классического и виртуального способа практически не отличается, но следует помнить о меньшей информативности второго варианта. Если исследование кишечника показано в связи с подозрениями на серьезную патологию, лучше решиться на традиционное обследование, получая 100%-й результат.
Гастроскопия желудка без глотания зонда
Заболевания желудочно-кишечного тракта в условиях современности распространены и имеют разные причины для появления и развития в хронических формах: питание в спешке, продукты низкого качества, повышенное потребление жареной пищи, злоупотребление фаст-фудом, питание всухомятку и нарушение распорядка питания. Для полноценной диагностики и установления диагноза результатов анализов недостаточно. На помощь приходят различные методы диагностики, например, врач может порекомендовать сделать гастроскопию ЖКТ.
Гастроскопия – обобщённое обозначение метода эндоскопического обследования желудка, эпителия в режиме онлайн аппаратным способом, позволяющим получить биопробы для гистологического анализа, проведение лечебных манипуляций. Этот метод – единственный возможный вариант полноценного диагностирования заболеваний желудочно-кишечного тракта. Обследование выполняет гастроскоп – прибор, оснащённый тонким волоконно-оптическим кабелем с камерой в составе гибкой трубки, которая делает съёмку желудка и возвращает вид пищевода, желудка или кишечника на монитор прибора. Также с помощью гибкой трубки вводятся инструменты для получения биопсии, прижигания кровоточащих сосудов, ввод лекарств. Диагностика проводится сертифицированными врачами.
Гастроскопия – возможность совмещения с обследованием других органов:
- Эзофагоскопия – визуальный осмотр пищевода, без затрагивания желудка;
- Эзофагогастроскопия – дополнительно проводится осмотр желудка;
- Эзофагогастродуоденоскопия (ФГДС) – проводится полноценный осмотр пищевода, слизистой желудка, толстой и тонкой кишки.
Гастроскопия – не травмоопасный и безболезненный, хотя и неприятный метод исследования, во время которого может появляться дискомфорт и стресса у пациента.
Фиброгастроскопия – популярная методика исследования желудка за счёт введения фиброгастроскопа в полость и отличается методом введения зонда: через рот или через нос.
Трансоральный способ фиброгастроскопии
Процедура занимает небольшое время, и предварительные результаты специалист может сказать непосредственно после исследования.
Перед проведением процедуры горло пациента обрабатывают специальным спреем для лёгкой анестезии и смягчения ощущений. После этого укладывают на кушетку, в положении полулёжа, во рту зажимается пластиковый загубник. Доктор пропускает через загубник трубку и предлагает проглотить зонд. В этом случае рвотный рефлекс практически отсутствует, пациент ощущает небольшой дискомфорт и присутствие постороннего предмета.
Преимуществами этого метода являются:
- малая продолжительность обследования (от 2 до 5 минут);
- результат визуального осмотра получается за малое время;
- способность управления видеокамерой для изучения интересующих участков слизистой оболочки;
- возможность параллельного проведения биопсии, прижигания сосудов, удаления полипов;
- малая вероятность осложнений.
Минусами являются:
- длительный процесс подготовки к процедуре, временные ограничения в рационе питания;
- некомфортные ощущения, когда нужно глотать трубку;
- большое число противопоказаний.
Трансназальный метод фиброгастроскопии
Данный метод не получил большого распространения и означает введение гибкой трубки-зонда через ноздрю, по задней стенке гортани в пищевод. В этом случае гастроскоп не касается корня языка, язычка мягкого неба и пациент не испытывает беспокойства из-за рвотного рефлекса. При проведении этого варианта исследования нет необходимости в анестезии.
Обследование проводится трубкой с ультратонким диаметром до 0,5 см, что приводит к ограничению дополнительных возможностей гастроскопии: нет возможности получения биопсии, невозможно провести коагуляцию сосудов при кровотечениях. С другой стороны, при этом методе облегчён ввод трубки, не приводящий к ухудшению результатов исследования. Следует учитывать, что после гастроскопии трансназальным способом возможно появление кровотечений из носа.
Гастроскопия без глотания зонда или капсульная эндоскопия
С недавних пор гастроскопия полости желудка возможна без глотания зонда и называется – капсульная эндоскопия. Этот метод особенно хорош для пациентов, кто испытывает трудности с глотанием зонда. Подготовка к капсульной гастроскопии проводится в обычном порядке.
Как проходит процедура
На сегодняшний день производится несколько вариантов портативных эндоскопов: для диагностирования тонкого и толстого участков кишечника и для осмотра пищевода, эпителия желудка.
Для проведения обследования предлагается проглотить капсулу, в которую вмонтирована цветная видеокамера, 4 миниатюрных источника света, передатчик видеосигнала и аккумулятор. По сути, видео-капсула – таблетка-капсула цилиндрической формы, размером примерно 10х25 мм и весом менее 4 грамм. Капсула изготавливается из биологически неактивного материала. По мере естественного продвижения по ЖКТ, камера в автоматическом режиме каждые 2-3 секунды делает фото, до 60 000 цветных снимков за весь период проведения обследования. Вместе с капсулой пациенту вручается приёмник для сигнала.
Полное исследование пищевода, желудка, толстой и тонкой кишки может выполняться до 8-9 часов. В это время пациент занимается своими делами, работает, пользуется электронными устройствами, не ограничивает себя в общении с семьёй и близкими. Ограничениями являются физические нагрузки, противопоказаны занятия спортом и резкие движения. Позже с помощью приёмника эндоскопист-гастроэнтеролог снимет и изучит данные, полученные при эндоскопии, и установит диагноз.
Желудочно-кишечный тракт капсула покинет естественным путём спустя несколько дней, процесс безболезненный. Одноразовый характер капсулы исключает необходимость контролирования её выхода. При гастроскопии капсульным методом не появляется ощущений дискомфорта. Практически единственным противопоказанием для применения этого способа является наличие кровотечений сосудов в желудке.
Подготовка к процедуре
Перед обследованием желудка пациенту нужно правильно подготовиться:
- За 10 дней до процедуры рекомендуется отказаться от потребления алкоголя, курения, железосодержащих препаратов, активированного угля;
- За неделю рекомендуется исключить продукты, провоцирующие повышенное образование газов (чёрный хлеб, свежие овощи и фрукты, зелень, фасоль, грибы, ягоды, семечки, орехи, варенье, киви);
- В рационе не допускаются долго перевариваемые продукты: жареное и жирное мясо, жирная или острая пища, сладости;
- Допускается пища в варёном и протёртом виде;
- За сутки до диагностики назначается приём препаратов, аналогичных Эспумизану;
- Накануне рекомендуется провести очистительную клизму;
- В день капсульной эндоскопии запрещён приём пищи, можно пить воду.
Преимущества капсульной эндоскопии:
- Исключена вероятность появления вторичной инфекции из-за одноразового использования капсулы;
- Применение анестезии и наркоза не требуется, пациенты, как правило, не испытывают дискомфорт и болезненные ощущения;
- Пациент продолжает заниматься своими делами, без наблюдения в лечебном учреждении;
- С помощью этого метода обследуются все органы пищеварительного тракта: пищевод, желудок, кишечник, соответственно исключается колоноскопия, которую иногда назначают для обследования двенадцатиперстной кишки;
- При проведении процедуры можно обследовать все труднодоступные области.
К недостаткам можно отнести:
- Невозможность выполнения забора материала для дальнейшего исследования.
- Могут быть пропущены какие-либо очаги, если капсула движется под иным углом.
- В случае обнаружения кровотечения потребуются трансоральные манипуляции.
- Достаточно высокая цена процедуры. Например, при использовании капсул российского производства стоимость процедуры составит от 20 тысяч рублей, при использовании капсул зарубежного производства стоимость манипуляции может быть от 35 000 рублей и выше, на цену в данном случае влияет функционал и марка производителя.
Капсульную гастроскопию запрещается осуществлять при беременности, возможной плохой проходимости пищевода, желудка, кишечника, эпилепсии на острой стадии, детям младше 12 лет, при установленном кардиостимуляторе у человека.
В каких случаях назначается гастроскопия
Для гастроскопии требуется назначение врача при следующих симптомах или в случае необходимости:
- Изжога, рвота или постоянная тошнота;
- Регулярный кашель и нарушения глотательного рефлекса;
- Частое или постоянное вздутие живота, быстрое снижение веса;
- Анемия и кровь в стуле;
- Дискомфорт и болезненность в подложечной области;
- Необходимость удаления полипов, локального ввода лекарств;
- Необходимость проведения биопсии определённого участка;
- Получение показателей кислотности желудочного сока;
- Получение проб для проверки на наличие бактерий, которые могут являться причинами развития гастрита.
Противопоказания для гастроскопии:
- Бронхиальная астма;
- Новообразования, приводящие к сужению пищевода и некоторых участков желудка;
- Нарушения в строении опорного аппарата (сколиоз и т. д.);
- Психические заболевания, нервные расстройства;
- Патология сердечно-сосудистой системы;
- Болезни крови, приводящие к плохой свёртываемости.
С особой осторожностью и только при необходимости срочного обследования гастроскопия может выполняться при ЛОР-заболеваниях, на поздних сроках беременности, стенокардии и артериальной гипертензии.
При помощи эндоскопических методов исследований проверяются предположения о наличии язв, гастрита, новообразований и устанавливается их стадия и характер. В настоящий момент капсульная эндоскопия – передовой метод проведения исследования желудочно-кишечного тракта, позволяющий исключить дискомфорт при проведении процедур практически без потери качества обследования.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе