Низкий коэффициент атерогенности
Коэффициент атерогенности понижен что это значит - Про холестерин
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
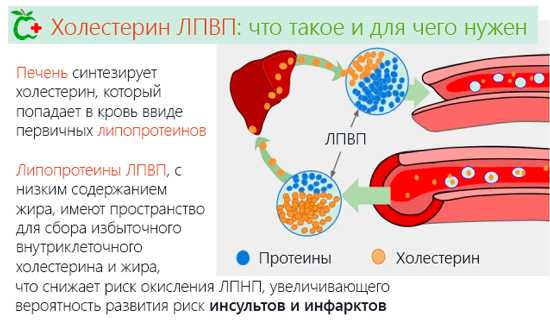
Иногда больные слышат, что у них коэффициент атерогенности ниже нормы, но не каждый человек догадывается, что означает эта фраза. Стоит знать, что коэффициентом или индексом атерогенности называется соотношение между «хорошим» и общим холестеролом, который в дальнейшем может преобразиться в ЛПНП – липопротеины низкой плотности. Холестерин (холестерол), находящийся в кровеносных сосудах, может быть «плохим» и «хорошим». Обе эти фракции имеют серьезное значение для обмена веществ и оказывают разное влияние на здоровье людей.
Для чего нужен индекс атерогенности
Все знания людей о холестерине часто заканчиваются тем, что его повышенный уровень в крови, это плохо. И узнав по результатам анализов о его наличии и не разбираясь в данных значениях, пациент самостоятельно начинает принимать лекарственные препараты, снижающие холестерин, или же соблюдает жесткую диету.
Однако мало просто увидеть то, что уровень данного вещества повысился, необходимо уметь считывать результаты анализов, которые требуют соблюдения определенных правил. Если смотреть на отдельные графы, не получится правильно понять и определить все процессы, протекающие в организме человека. Поэтому, чтобы можно было определить развитие опасных патологий, на которые оказывает прямое или косвенное влияние «плохой» холестерол, был введен такой медицинский показатель, как коэффициент атерогенности.
Чтобы разобраться в том, что он означает, нужно знать, что холестерол подразделяется на «хороший» или ЛПВП, а также «плохой» или ЛПНП. Молекулы «хорошего» холестерола слишком большие для того, чтобы они могли всасываться в клетки организма, поэтому они концентрируют около себя вредные молекулы жира, а затем направляют их в печень для переработки. В свою очередь «плохой» холестерол прикрепляется к стенкам кровеносных сосудов и благодаря образующимся там бляшкам, происходит сужение просветов, что значительно ухудшает кровообращение. Но, кроме этого, в крови человека находится и общий холестерин, который наделен «несвязанным» состоянием.
Также определение индекса атерогенности необходимо в следующих случаях:
- при проведении первого осмотра пациента;
- контроль динамики холестерола, что необходимо во время проведения лекарственной терапии;
- диагностика развития патологий клеток печени и щитовидной железы.
Виды холестерола и коэффициент атерогенности
Большая часть холестерола (примерно 80%) вырабатывается в печени, остальная его часть поступает в организм одновременно с пищей. Холестерин принимает активное участие в синтезе клеточных мембран, гормонов и желчных кислот. Поскольку он почти не растворяется в жидкости, вокруг частиц холестерола образуется специальная оболочка, состоящая из белков, что необходимо для транспортировки холестерола.
Данная оболочка-соединение носит название – липопротеины, при этом в кровеносных сосудах людей циркулирует несколько его разновидностей, которые отличаются пропорцией компонентов, входящих в состав:
- ЛПНП – низкий уровень липопротеинов.
- ЛПВП – высокий уровень липопротеинов.
В ЛПВП содержится очень мало холестерина, поэтому они почти полностью состоят из белка. Основной функцией «хорошего» холестерина (ЛПВП) является транспортировка лишних его фракций к печени на переработку. На ЛПВП приходится примерно 30% всего холестерола крови. Если концентрация ЛПНП превышает ЛПВП, это ведет к появлению холестериновых бляшек, которые скапливаются в сосудах, постепенно сужая их и ухудшая кровообращение, что вызывает различные болезни, например, инсульт, инфаркт и так далее.
При медицинском расчете коэффициента атерогенности применяется следующая формула:
КО = (Общий холестерол – ЛПВП) /ЛПВП
Нормальный и приемлемый для здорового человека показатель коэффициента отличается в разных лабораториях и колеблется в пределах 2-2,5 единицы. При этом этот индекс не должен превышать значений 3,2 для представительниц женского пола и 3,5 для мужского.
Повышенный индекс показывает о развитии в организме некоторых заболеваний, тогда как, если коэффициент атерогенности понижен, это не является поводом для беспокойства, так как риск появления холестериновых бляшек, а значит и разных болезней, крайне мал.
Поэтому, если возникает вопрос о том, что коэффициент атерогенности понижен что это такое, то нужно помнить, что данный факт не является диагностически ценным и свидетельствует только о том, что у пациента в организме повышенный уровень ЛПВП, что не представляет какой-то опасности для его здоровья. Прежде чем приступать к медицинской терапии, врачи стараются нормализовать КА или же понизить его.
Что нужно делать при высоких показателях коэффициента
Добиться этого можно следующими способами:
- изменение образа жизни и рациона;
- прием специальных препаратов.
В связи с образом жизни коэффициент повышается по следующим факторам:
- Вредные привычки, такие как курение, наркотики и распитие спиртной продукции, вызывают нарушение синтеза жирового обмена, а также сильно его тормозят.
- Малоподвижный и неактивный образ жизни – вызывает застойные процессы, в результате чего жиры синтезируются очень активно.
Чтобы нормализовать уровень коэффициента, необходимо вести здоровый и активный образ жизни, а также отказаться от вредных и пагубных привычек.
Резкое увеличение индекса атерогенности в связи с рационом вызвано употреблением таких продуктов, как колбаса, кисломолочные продукты высокой жирности, спред и маргарин, в основе которых лежит пальмовое масло.
Нужно максимально снизить их употребление, включив в свой рацион следующие продукты:
- отварная рыба;
- натуральный шоколад;
- зеленый чай;
- фрукты и овощи, полезна свекла;
- разный вид орехов;
Также снизить показатели индекса атерогенности получится при помощи терапии лекарственными средствами (статинами).
Однако они обладают большим количеством побочных эффектов, поэтому их нужно принимать только по рекомендации специалиста, исключительно по показаниям, в особых случаях.
Что может влиять на результаты анализов крови
При определении коэффициента атерогенности нужно учитывать факторы, которые могут существенно изменить результаты анализов.
К ним относятся следующие факторы:
- Соблюдение строгой и жесткой диеты, практически голодание. Чтобы организму избежать истощения и взять силы и энергию, ему приходится довольствоваться жировыми запасами, в результате чего липопротеины проникают в сосуды и могут привести к искусственному повышению индекса.
- Употребление гормональных препаратов.
- Курение и злоупотребление алкоголем, а также прием наркотических средств.
- Нарушение гормонального фона в результате приема лекарственных средств, беременности, менопаузы и менструации.
Показатели коэффициента атерогенности будут понижены в тех случаях, когда:
- больной принимает лекарственные средства, снижающие холестерин;
- пациент соблюдает гипохолестериновую диету;
- больной постоянно занимается спортом и выполняет физические нагрузки (однако это не полностью доказано).
Получается, что КА – это своеобразная пропорция общего холестерина к липопротеинам высокой плотности.
Пониженный холестерин в крови у мужчин и женщин (что значит)
- Общая информация о пониженном холестерине
- Почему может быть пониженный уровень холестерина?
- Кому необходимо проверить уровень холестерина?
- Как вылечить низкий уровень холестерина?
Холестерин относится к категории жирных кислот, принимающих участие в формировании клеточных мембран у всех живых организмов. Это важный компонент, недостаток или излишек которого может свидетельствовать о функциональных изменениях в организме.
Часто указывается информация о вреде повышенного содержания холестерина, но многие обыватели не знают, что низкий холестерин тоже вреден. Итак, низкий холестерин: что это значит, вреден ли он и как может сказываться на здоровье недостаток жирных кислот?
Общая информация о пониженном холестерине
75% жирных кислот вырабатываются организмом человека и только 25% поступают вместе с пищей, содержащей жиры животного происхождения. Они являются важными элементами, принимающими участие в образовании клеток.
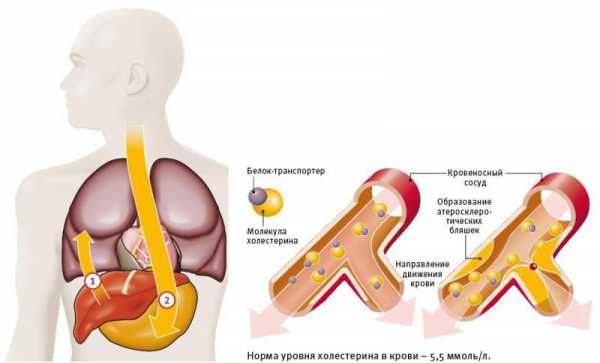
Холестерин обладает следующими функциональными особенностями:
- Принимает участие в функционировании гормональной системы, влияет на выработку тестостерона, эстрогена, кортизола, прогестерона;
- Является сильным антиоксидантом, защищая клеточные мембраны;
- Считается главным элементом, способствующим усвоению витамина D;
- Влияет на работу пищеварительной системы, переваривание и усвоение жиров.
Таким образом, холестерин является органическим соединением, которое оказывает системное влияние на весь организм.
Соответственно, при его недостатке могут возникать ряд функциональных нарушений и патологий:
- Недостаток выработки ряда гормонов, приводящий к нарушению психоэмоционального фона;
- Бесплодие и пониженное либидо вследствие недостатка половых гормонов;
- Недостаток ряда витаминов — D, K, E, A;
- Диабет;
- Систематические расстройства пищеварительной системы;
- Геморрагический инсульт.
Таким образом, пониженный холестерин влечет за собой ряд психофизиологических изменений, опасных для здоровья человека. Исследованиями было доказано, что депрессивные состояния встречаются в шесть раз чаще у людей с недостатком холестерина, а риск геморрагического инсульта выше всего у людей с гипохолестеринемией.
Добавьте к этому увеличенный в три раза риск возникновения рака печени, риск заболевания наркоманией или алкоголизмом в пять раз — становится понятным ответ на вопрос о том, низкий холестерин — хорошо или плохо.
Какой уровень холестерина считается низким?
Мы определили, понижен холестерин в крови — что это значит и к чему может это привести. Согласно с данными Национальной службы здравоохранения Соединенного Королевства (UK National Health Service), нормой считается содержание жирных кислот в крови в пределах 5 ммоль/литр.
Предельно допустимый нижний уровень составляет 3.6 ммоль/литр. Любые показатели ниже данной границы будут считаться низкими.
Почему может быть пониженный уровень холестерина?
Отметим, что низкий холестерин в крови не изучен так, как высокий.
Но ученым и медикам известен ряд причин, которые могут спровоцировать понижение количества жирных кислот в организме:
- Органические поражения и заболевания печени. Этот орган играет ключевую роль в выработке холестерина, поэтому любые патологические состояния приводят к понижению выработки полезных жирных кислот.
- Неправильное питание, обезжиренная пища, неправильно подобранные диеты, «полезное» голодание, пища с высоким содержанием быстрых углеводов.
- Генетическая предрасположенность.
- Частые стрессы, влияющие на психофизиологическое состояние.
- Анемия, отравления неорганическими соединениями, инфекционные заболевания, вызывающие общую интоксикацию организма.
Чаще всего болезнь развивается у людей, которые хотят вести правильное питание, но из-за отсутствия знаний или неправильного подхода нарушают элементарные правила приема пищи.
Низкий холестерин в крови у женщин, причины которого указаны выше, повышает смертность на 40%. Это подтверждают клинические исследования, проведенные профессором Мичиганского университета Дэвидом Джейкобсоном, в которых принимали участие более 290 000 человек.
Низкий холестерин в крови у мужчин, причины которого мы также рассмотрели выше, может спровоцировать появление деменции — исследования R. Stewart из King’s Colledge (Соединенное Королевство) основывались на исследованиях Asia Aging Study, в котором принимали участие около тысячи мужчин в течение 26 лет.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Как отметил сам учёный, сам по себе пониженный уровень жирных кислот не может привести к деменции, но он существенно повышает риск появления приобретенного слабоумия. Полную информацию по исследованию вы можете найти в .http://Национальной библиотеке Института здоровья США.
Кому необходимо проверить уровень холестерина?
Самостоятельно определить, холестерин ниже нормы или в её пределах, невозможно. Также нельзя обосновывать диагноз косвенными факторами (наличие заболеваний печени, неправильное питание и т.д.).
Симптомы пониженного холестерина не специфические, а потому могут свидетельствовать о другом заболевании. Это значит, что только биохимический анализ крови может точно указать на уровень жирных кислот в организме.
Несмотря на вышеприведенную информацию, стоит обратить внимание на симптомы, характерные для данного заболевания. Учитываться должен не один, а сразу несколько симптомов — это позволит уточнить картину клинического проявления болезни:
- Высокая утомляемость, даже после незначительных нагрузок;
- Увеличение лимфоузлов;
- Депрессивное состояние, периодически сменяющееся агрессией. Обратите внимание — депрессия в данном случае рассматривается как заболевание, а не как временное состояние. Для уточнения информации ознакомьтесь со статьей. Заметное снижение сексуальной активности;
- Гормональные расстройства;
- Нарушение пищеварения.
Диагностические исследования проводятся с целью точного обнаружения заболевания и определения методики лечения. Для этого сдаются анализы на весь липидный спектр — ЛПВП+НП, холестерин, протромбиновый индекс, общий белок, АЛТ/АСТ и гамма-глутамилтрансферазу.
Как вылечить низкий уровень холестерина?
Если вы обратились с данными симптомами к врачу и подтвердился низкий уровень холестерина, необходимо проводить лечение. Самостоятельное лечение невозможно, также как и применение средств народной медицины. Само лечение напрямую зависит от того, почему понизился уровень холестериновых соединений.
Рассмотрим применимые методики лечения:
- При наличии инфекционных заболеваний и органических поражений печени устраняется инфекционный очаг, проводится соответствующее устранение первопричин — инфекционных агентов, которые спровоцировали болезнь, которая в свою очередь вызвала снижение холестерина.
- Неправильное питание — проводится корректировка питания, разрабатывается специальная диета. В случае расстройств пищевого поведения (анорексии, булимии, психогенной утраты аппетита) дополнительно назначается медикаментозное лечение.
- Стрессы, психофизиологическое перенапряжение — определяется природа таких состояний и соответствующее медикаментозное лечение.
Сделаем вывод: лечение определяется в индивидуальном порядке и зависит от того, чем вызвано понижение уровня холестерина. Во всех случаях применяется коррективная методика, предусматривающая правильное питание, физическую активность и отказ от вредных привычек.
Коэффициент атерогенности понижен у женщин - Про холестерин
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Холестерин лпнп – это, так называемый, «плохой» холестерин, который может скапливаться на стенках сосудов, препятствуя нормальному кровотоку. Вместе с тем, данному типу холестерина отводится выполнение ряда жизненно важных функций: питание клеток и органов веществами, необходимыми для нормального функционирования. Для выявления возможных нарушений, могут потребоваться некоторые исследования. Например, биохимический анализ крови, который позволяет проверить показатели всех видов холестерина, триглицеридов и соотношение между липопротеинами высокой и низкой плотности. В том случае, если какие-либо из показателей нарушены, это может привести к развитию таких патологий как атеросклероз, инфаркт, инсульт.
Опасности заболевания
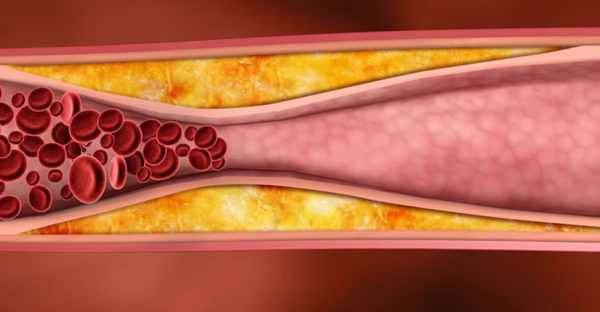
Исходя из результатов анализов, многие пациенты задаются вопросом: холестерин лпнп повышен. Что это и как с этим бороться? По данному вопросу лучше обратиться за консультацией к лечащему врачу. Специалист поможет подобрать грамотное, комплексное лечение с учетом индивидуальных особенностей пациента. Препараты подбираются с учетом уже имеющихся, сопутствующих заболеваний. Дополнительно пациенту могут предложить диетотерапию и помогут подобрать комплекс физических упражнений, который благотворно влияет на липидный обмен.
В том случае, если лпнп холестерин понижен, то это также является тревожным сигналом о сбое нормального функционирования организма. Все показатели должны быть в пределах нормы, иначе возрастает вероятность развития большого количества заболеваний. Если у пациента диагностирован холестерин лпнп ниже нормы, то, в первую очередь, это оказывает негативное влияние на гормональный фон: мужские и женские половые гормоны, гормоны надпочечников и щитовидной железы.
Важным моментом является коэффициент атерогенности: соотношение холестерина лпнп и лпвп. Это является ключевым показателем, демонстрирующим, все ли в порядке с липидным обменом. При нарушении показателей коэффициента атерогенности, требуется незамедлительная коррекция и нормализация уровня липопротеинов высокой и низкой плотности.
Согласно международным стандартам, нормой холестерина лпнп являются показатели, не превышающие числовых значений 4.9 – 6.0 ммоль. У беременных женщин данный показатель могут быть увеличен в 1.5-2 раза и в данном случае это является нормой.
Методы коррекции уровня ХС

В первую очередь, врач может назначить лекарственные препараты следующих фармакологических групп:
- Препараты группы статинов – снижают синтез холестерина непосредственно организмом. Быстро восстанавливают липидный обмен. Данные лекарственные средства могут быть использованы на протяжении длительного времени, вплоть до окончательной нормализации уровня липопротеинов низкой плотности.
- Препараты группы фиброевых кислот – назначают в качестве моно терапии или в комбинации со статинами. В сочетании с низкокалорийной диетой быстро приводят показатели ЛПНП в норму.
- Лекарственные средства, обладающие желчегонным эффектом осуществляют «связывание» избытка холестерина с желчью и выводят его из организма через печень.
- Различные биологически активные добавки на основе льняного и рапсового масла, рыбьего жира. Дополнительно может потребоваться прием витаминно-минеральных комплексов. Особое внимание уделяют витаминам группы В.
Любое лечение наиболее эффективно в комплексе, поэтому помимо приема прописанных лекарственных препаратов, необходимо обратить внимание на аэробные физические нагрузки и отказаться от вредных привычек, в особенности, от курения.

Дополнительно пациентам необходимо скорректировать рацион своего питания. Наибольшее количество вредного холестерина содержится в субпродуктах: печень, почки, мозг. От употребления данных продуктов необходимо отказаться в первую очередь. Также придется воздерживаться и от жиров животного происхождения, отдавая предпочтение куриному мясу и постной говядине.
Благоприятное воздействие оказывает употребление морской и речной рыбы, фруктов, овощей, льняного масла и семени. Маргарин и сливочное масло рекомендовано заменить на масла растительного происхождения, использовать их для приготовления пищи и в качестве заправки к салатам (вместо майонеза).
Употребление тыквенных семечек, плодов авокадо и орехов позволяет быстро нормализовать повышенный уровень липопротеинов низкой плотности. В данных продуктах питания содержится большое количество антиоксидантов, которые эффективно справляются с липопротеинами низкой плотности.
Альтернативные методы борьбы

Существуют и, так называемые, народные методы, позволяющие нормализовать повышенный уровень липопротеинов низкой плотности. Перед началом использования того или иного рецепта необходимо в обязательном порядке проконсультироваться с врачом.
- Самый первый и наиболее эффективный рецепт борьбы с повышенным холестерином – это употребление лимона, перемолотого через мясорубку с добавлением чеснока и меда. Полученную смесь хранят в холодильнике и употребляют по столовой ложке 2-3 раза в день. При хорошей переносимости, продолжительность лечения может составлять до нескольких месяцев.
- Отвар из корней одуванчика, цветков календулы и ромашки. Все компоненты берут в равных частях, заливают кипятком и употребляют по 1/3 стакана в день во время основного приема пищи. Курс лечения определяется индивидуально в зависимости от показателей биохимического анализа крови.
- Чесночная настойка. Для приготовления необходимо взять несколько зубков чеснока, измельчить и залить медицинским спиртом или водкой. Полученную смесь нужно настаивать на протяжении 5-7 дней, употреблять по чайной ложке дважды в день после еды. При нарушениях нормального функционирования сердечно-сосудистой системы и желудочно-кишечного тракта, перед началом приема необходимо обязательно проконсультироваться с врачом.
- Смесь из плодов боярышника, плодов фенхеля и корневищ валерианы заливают кипятком и проваривают на медленном огне на протяжении 3-5 минут. Полученный напиток остужают, процеживают и ставят в темное, прохладное место. Полученную смесь необходимо принимать по столовой ложке 1 раз в день. Данное средство не только нормализует уровень липопротеинов низкой плотности, но и оказывает благоприятное воздействие на сердечно-сосудистую систему.
Народные методы также наиболее эффективны в комбинации со спортивными упражнениями и ведением здорового образа жизни.
Что значит холестерин ЛПВН
Холестерин лпвп – это, так называемый, хороший холестерин, который очищает стенки сосудов от излишков плохого холестерина и препятствует образованию холестериновых бляшек. Показатели холестерина лпвп в норме должны быть в диапазоне 1,9-2,1 ммоль. В том случае, если наблюдается понижение данных показателей, требуется незамедлительное вмешательство лечащего врача.
В том случае, если холестерин лпвп понижен, то это может быть чревато развитием сердечно-сосудистых заболеваний, гормональных нарушений, атеросклероза. Для того, чтобы нормализовать уровень хорошего холестерина, врачи рекомендуют соблюдать ряд простых правил:
- Вести здоровый образ жизни и отказаться от вредных привычек. В первую очередь, от курения. Никотин нарушает липидный обмен и способствует снижению уровня липопротеинов высокой плотности. Что касается употребления спиртных напитков, то специалисты всего мира спорят по этому поводу по сей день. Одни считают, что умеренное употребление красного сухого вина способствует повышению липопротеинов высокой плотности; другие врачи с этим в корне не согласны и призывают своих пациентов отказаться от употребления спиртного в принципе.
- В том случае, если наблюдается превышение веса, то от лишних килограммов необходимо избавляться. Для того, чтобы определить, в норме вес или нет, следует определить индекс массы тела. Если показатели превышают числовое значение 26-31, то это говорит о том, что необходимо в срочном порядке сбрасывать лишние килограммы. На помощь в данном вопросе придут физические нагрузки и правильный рацион питания.
- Для того, чтобы понимать, как повысить холестерин лпвп, следует помнить о том, что без умеренных физических нагрузок данную проблему не решить. Врач поможет подобрать индивидуальный комплекс упражнений. Физическая активность – например, бег, плавание, помогает регулировать отклонения липидного обмена, нормализовать обмен веществ и улучшить общее самочувствие. При подборе определенных комплексов упражнений необходимо учитывать возраст, вес и пол пациента.
- Правильное питание. Врач-диетолог поможет скорректировать рацион питания таким образом, чтобы организм по максимуму получал необходимые витамины, микроэлементы и другие питательные вещества. При этом следует воздерживаться от употребления жирной пищи, углеводов, промышленной продукции.
- Употребление свежевыжатых соков из любимых фруктов и овощей поможет нормализовать уровень липопротеинов высокой плотности.
Правильное питание

В том случае, если лпвп холестерин понижен, необходимо обратить внимание на продукты питания, способствующие его повышению:
- Свежие овощи и фрукты – богаты клетчаткой и пектином, который эффективно восстанавливает уровень липопротеинов высокой плотности.
- Миндальные и грецкие орехи – способствуют повышению уровня липопротеинов высокой плотности. От кокосового и пальмового масла необходимо воздерживаться.
- Уменьшить потребление насыщенных жирных кислот. Таковые в изобилии находятся в жирах животного происхождения, кисломолочной продукции с высоким процентом жирности, фаст фуде, углеводах, транс жирах (например, в маргарине).
- От употребления сладкой газированной воды также необходимо воздержаться. Употребление свежих соков гораздо полезнее, к тому же оказывает благоприятное воздействие на повышение липопротеинов высокой плотности. Особое внимание рекомендовано обратить на свекольный, морковный, яблочный, клюквенный сок.
- Заменить белый хлеб на хлебобулочные изделия из муки грубого помола или ржаной хлеб.
- Обратить внимание на бобовые: фасоль, горох. Данные компоненты можно смешать между собой в равных частях, отварить до готовности, заправить небольшим количеством соли и томатного сока и употреблять по 3 столовые ложки трижды в день. Прекрасно подойдет и отвар из стручков фасоли. Пациентам, у которых есть нарушения нормального функционирования желудочно-кишечного тракта, от употребления данных продуктов рекомендовано воздержаться.

Рассмотрим еще раз наиболее полезные продукты, позволяющие быстро и эффективно нормализовать уровень липопротеинов высокой плотности: употребление шпината, киви, бобовых, картофеля, речной или морской рыбы, апельсинов и других фруктов позволяет быстро повысить уровень лпвп. В том случае, если коррекции питания недостаточно, врач может назначить лекарственные препараты никотиновой кислоты. Не стоит пытаться самостоятельно подобрать себе лекарственное средство, так как у препаратов данной группы есть ряд противопоказаний и серьезных побочных эффектов.
Для того, чтобы нормализовать уровень холестерина, совершенно не обязательно принимать большое количество лекарственных препаратов. Достаточно соблюдать основные принципы здорового образа жизни, отказаться от вредных привычек и отдавать предпочтение полезным продуктам питания. Тогда не только холестерин придет в норму, но и наладят сове функционирование все системы органов.
Напишите первый комментарий
Коэффициент атерогенности: норма в крови, почему повышен, как понизить
- Причины высокого коэффициента атерогенности
- Причины низкого коэффициента атерогенности
- Формирование коэффициента атерогенности
- Что влияет на показатели коэффициента атерогенности?
Коэффициент атерогенности – показатель крови, который является соотношением между вредным и полезным холестерином. Он помогает определить, насколько высок риск образования атеросклеротических бляшек на стенках сосудов. С его помощью на ранних стадиях удается выявить отклонения в работе щитовидной железы и печени.
При нормальном функционировании организма коэффициент атерогенности колеблется от 2 до 3 единиц. Если показатель ниже, то риск образования бляшек на сосудах практически отсутствует. Эталонного показателя здесь не существует – норма рассчитывается для среднестатистического человека, имеющего нормальный вес и регулярно занимающегося спортом.
Коэффициент атерогенности может отличаться от заветного уровня в 2-3 единицы в тех случаях, если человек полностью придерживается здорового образа жизни, его рацион сбалансирован и насыщен полезными веществами, не имеет вредных привычек или хронических заболеваний. В таких случаях данный показатель обычно ниже нормы.
Коэффициент атерогенности – интегральный показатель, который позволяет определить, каков риск развития атеросклероза сосудов. Для определения уровня КА используют следующую формулу (Индекс атерогенности) = (Общий холестерин – ЛПВП) /ЛПВП).
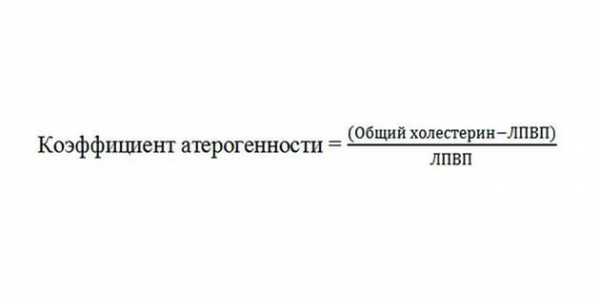
Для того, чтобы рассчитать эту величину, специалисту необходимо знать точный уровень следующих величин:
- Триглицеридов;
- Общего холестерина;
- Липопротеина высокой плотности;
- Липопротеина низкой плотности;
- Липопротеина очень низкой плотности;
Причины высокого коэффициента атерогенности
Если показатель коэффициента атерогенности превышает 4 единицы, значит, на стенках кровеносных сосудов начинают скапливаться холестериновые бляшки. Они представляют собой непереработанный холестерин, который уменьшает просвет русел.
При игнорировании медикаментозной терапии такие образования провоцируют развитие тромбозов, что приводит к инсультам и инфарктам. Данный показатель может в несколько раз превышать нормальный, однако ничего плохого в этом нет.
Ваш идеальный коэффициент атерогенности сможет определить только лечащий врач. Необходимо оценить индивидуальные особенности организма, возраст, вес, наличие хронических заболеваний и многое другое.
Спровоцировать повышение коэффициента атерогенности может:
- Употребление большого количество жирной жареной пищи;
- Употребление выпечки, колбас и сливочного масла в больших количествах;
- Высокое артериальное давление, из-за которого кровеносные сосуды теряют свою эластичность;
- Частое курение сигарет с высоким содержанием табака;
- Тромбоцитоз;
- Сахарный диабет;
- Избыточная масса тела;
- Злоупотребление алкогольными напитками;
- Малая подвижность человека, полный отказ от физических нагрузок;
- Наследственная предрасположенность.
Причины низкого коэффициента атерогенности
В некоторых случаях коэффициент атерогенности составляет меньше принятой нормы. Обычно этот показатель колеблется в пределах 1.7-1.9 у здоровых женщин и мужчин, которые регулярно занимаются спортом и следят за своим питанием. Чем ниже этот коэффициент, тем чище и эластичнее ваши кровеносные сосуды.
Кроме того, данный показатель может снижаться в тех случаях, когда организм вырабатывать нормальное количество эстрогена.
Причиной низкого коэффициента атерогенности может быть:
- Длительный прием препаратов-статинов при гиперхолестеринемии;
- Длительная диета, которая заключается в отказе приема пищи с вредным холестерином;
- Занятия тяжелым активным спортом.
Коэффициент атерогенности – показатель, который помогает определить эффективность терапии по снижению холестерина. Он помогает врачу контролировать ход лечения, очищать кровеносные сосуды от накопившихся шлаков и атеросклеротических бляшек.
В составе препаратов по снижению этого уровня содержится большое количество липопротеинов высокой плотности. Они действуют как антидот на количество вредного холестерина.
Если вы решили самостоятельно назначить себе препараты-статины, велик риск развития серьезных осложнений. По этой причине ни в коем случае не занимайтесь самолечением.
Формирование коэффициента атерогенности
Когда пища поступает в организм, печень выделяет из нее все жирные кислоты. Впоследствии такая смесь попадает в желудочно-кишечный тракт, где и расщепляется при помощи билирубина и других печеночный ферментов. В результате такого воздействия формируются новые жирные кислоты и небольшое количество глицерина.
Последнее вещества проникает в кровь и присоединяется к холестерину. Через некоторое время запускается реакция, которая провоцирует образование хиломикронов – самых больших липопротеидов, синтезирующих толстой кишкой.
Впоследствии такие вещества проникают в печень, где способствуют образованию липопротеидов низкой и высокой плотностей.
Липопротеиды низкой плотности – вещество, которое способствует образованию бляшек на стенках кровеносных сосудов. Это говорит о том, что, чем больше их скапливается в организме, тем выше риск развития атеросклероза.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Кроме того, высокий уровень содержания этих веществ в крови провоцирует быструю выработку жирных кислот. Остатки таких кислот, которые до конца не преобразовались в ЛПВП, выводятся из организма естественным путем.
Таким образом удается понять, почему коэффициент атерогенности важен при определении риска развития атеросклероза. Также для этого показателя важно знать количество триглицеридов, которые выполняют не только транспортную функцию, но и отражает совокупное содержание жира в крови человека.
Коэффициент атерогенности определяют для:
- Контроля динамики уровня холестерина при медикаментозной терапии;
- Диагностики некоторых заболеваний печени и щитовидной железы;
- Первичного профилактического осмотра пациента.
Что влияет на показатели коэффициента атерогенности?
Специалисты Всемирной Организации Здравоохранения заявляют, что атеросклероз – проблема 21 века. Из-за того, что диаметр кровеносных сосудов сужается, повышается риск образования тромбов. В случае отрыва они могут полностью закупорить артериальное русло, что приводит к серьезным осложнениям, таким как инсульт или инфаркт.
Кроме того, недостаточное кровообращение может привести к некрозу соединительной ткани.
Если вы знаете, что у вас повышен уровень холестерина в крови, незамедлительно сдайте анализ на определение коэффициента атерогенности. С его помощью удастся диагностировать многие отклонения в функционировании печени и других органов пищеварительного тракта.
С помощью современных диагностических мер удается более детально и глубоко изучить различные биологические и химические механизмы. Они необходимы для определения механизма развития атеросклероза и выявления риска его образования.
Кроме того, коэффициент атерогенности помогает выявить точное соотношение липопротеидов высокой и низкой плотности, точно выявить, какое лечение необходимо.
Несмотря на точность такого исследования, на его результаты могут оказать большое влияние следующее:
- Прием гормональных препаратов, стероидов, статинов и противогрибковых лекарств;
- Чрезмерное курение крепких сигарет;
- Длительное пребывание на строгой диете, которая больше похожа на голодание, или придерживание гипохолестеринового питание;
- Беременность, менопауза или менструация;
- Активные занятия спортом.
Коэффициент атерогенности – соотношение между общим холестерином и липопротеинового комплекса высокой плотности.
Для выявления более точной картины состояния организма необходимо знать весь комплекс показателей, связанных с холестерином. С помощью этого коэффициента врачу удается распознать не только предпосылки для образования атеросклероза, но и других, более серьезных заболеваний.
Также выявление уровня данного показателя необходимо для определения эффективности медикаментозной терапии по снижению холестерина в крови. Если врач видит, что количество холестерина высокой плотности снижается, а коэффициент атерогенности повышается, значит, терапия была подобрана неправильно.
Все про анализ холестерина ЛПНП
В организме холестерин помогает создавать клетки и вырабатывать гормоны. Слишком много холестерина в крови может образовываться внутри артерий, образуя так называемую бляшку. Большое количества бляшек увеличивают ваши шансы на сердечный приступ или инсульт. Анализ холестерина ЛПНП чаще всего проводят для определения риска развития сердечных заболеваний.
Что такое ЛПНП?
Два вида липопротеинов несут холестерин по всему телу: низкой плотности (ЛПНП) и высокой (ЛПВП). Общий уровень холестерина представляют собой их совокупность и триглицериды- другой тип жира, накапливающийся в организме. ЛПВП является «хорошим» типом, помогающим удалять избыточный холестерин из кровотока и возвращающий его в печень, где он разрушается и выводится из организма.
Почему его называют “плохим”?
ЛПНП называют «плохим» холестерином, потому как если в крови его слишком много, он может медленно накапливаться в артериях — сосудах, которые переносят кровь из вашего сердца по телу, делая их более узкими, что увеличивает риск развития сердечных заболеваний, сердечного приступа, инсульта и ишемической болезни сердца.
ЛПНП несет в основном жир, и лишь небольшое количество белка из печени в другие части тела.
Подробнее про исследование
Каждый человек в возрасте 20 лет и старше должен сдавать анализ не реже одного раза в пять лет. Анализ на ЛПНП у мужчин после 60 лет и женщин после 50 лет, в период менопаузы, следует сдавать не реже одного раза в год.
Анализ проводится как часть биохимического анализа крови – липидограммы, показывающей, подвержены ли вы опасности ишемической болезни сердца, глядя на вещества в крови, которые несут холестерин.
Показания
Для людей, которые имеют один или несколько основных факторов риска сердечно-сосудистых заболеваний, липидограмму следует сдавать часто.
К основным факторам риска высокого ЛПНП относится:
- курение сигарет;
- избыточный вес или ожирение;
- не здоровая диета;
- отсутствие физической активности;
- возраст (мужчины старше 45 лет и женщины 55 лет и старше);
- высокое кровяное давление;
- предшествующая ишемическая болезнь сердца или уже случившийся сердечный приступ;
- диабет или преддиабет.
Для детей и подростков анализ рекомендуется сдавать один раз в возрасте от 9 до 11 лет и снова в возрасте от 17 до 21 года.
Как проводится исследование?
Анализ крови обычно делается утром, так как для получения наиболее точных результатов его проводят натощак. Кровь берется из вены, обычно из вашей руки. Иногда кровь собирают путем прокалывания кожи на кончике пальца, для проведения анализа на переносном испытательном устройстве.
Что может повлиять на результат?
Последний прием пищи должен проходить не менее чем за 12 часов до анализа. Анализ на холестерин ЛПНП может оказаться неверным, если в течение дня, перед анализом человек употребляет жирную и жареную пищу, алкогольные напитки. На результаты исследования также влияет тяжелый физический труд.
Прием различных лекарств должен быть отложен на несколько недель перед сдачей крови. Если временная отмена препарата невозможна, то предварительно следует рассказать своему лечащему врачу обо всех лекарствах и принимаемых дозах.
Рентгенография, ультразвуковая диагностика, ректальное обследование или физиотерапия не должны проводиться в один день с анализом на холестерин.
Расшифровка
Анализ крови, расшифровка которого не представляет большой проблемы, показывает уровни холестерина в миллимолях на литр крови (ммоль/ л). Общий и ЛПВП холестерин являются одними из многочисленных факторов, которые врач использует для прогнозирования вашей жизни или риска сердечного приступа, или инсульта в ближайшие 10 лет.
Значения нормы
Норма ЛПНП изменяется с возрастом и зависит от пола пациента. Если у человека присутствуют факторы риска сердечных заболеваний, такие как высокое кровяное давление, диабет или если человек курит, сохранение низкого уровня ЛПНП становится еще более важным.
Следовательно, при рассмотрении нормального диапазона необходимо учитывать риск или наличие сердечно-сосудистых заболеваний.
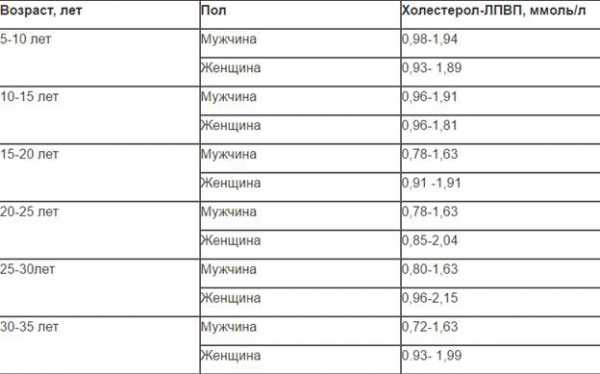
| Пол/возраст | Общий холестерин норма, моль/л | ЛПНП норма, моль/л | ЛПВП норма, моль/л | Триглицериды норма, моль/л |
| Дети 9-11 лет | 2,26-5,2 | 1,76-3,63 | 0,96-1,91 | 0,4-1,24 |
| Подростки 17-21 года | 3,08-5,18 | 1,53-3,55 | 0,78-1,63 | 0,45-1,81 |
| Мужчины от 21 до 50 лет | 3,16-7,15 | 1,71-5,23 | 0,80-1,66 | 0,5-3,7 |
| Мужчины от 50 и старше | 4,09-6,86 | 2,31-5,34 | 0,72-1,94 | 0,65-2,94 |
| Женщины от 21 до 50 лет | 3,16-6,8 | 1,48-4,82 | 0,85-2,25 | 0,44-2,42 |
| Женщины от 50 и старше | 4,2-7,25 | 2,28-5,34 | 0,96-2,38 | 0,59-2,71 |
| Беременные | 6,14–10,38 | 2,9-8,1 | 1,65-4,5 | 0,89-5,2 |
Коэффициент атерогенности
Коэффициент атерогенности (КА) отражает соотношение между хорошими и плохими жирами. От него зависят прогноз развития атеросклероза. Чтобы вычислить КА, определяется общий холестерин, из которого вычитается ЛПВП и разница делится на ЛПВП.
Норма КА составляет 2-3 единицы. Показатель менее 2 не опасен, напротив, это показывает, что риск атеросклероза очень мал. Но КА более 3-4 единиц указывает на высокий риск развития патологий.
Следует отметить, что КА изменяется с возрастом. Его самое низкое значение наблюдается у новорожденных, и с годами оно постоянно увеличивается.
Но даже у людей в возрасте коэффициент не должен быть более 3,5 единиц.
Повышенные значения
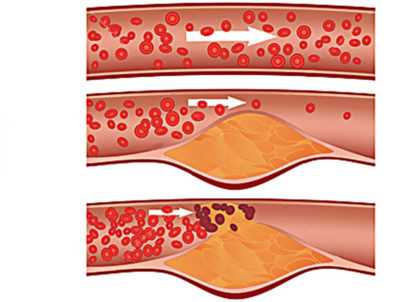 Состояние повышенного ЛПНП, называемое также гиперхолестеринемией, наблюдается у людей потребляющих большое количество продуктов, содержащих жиры и обычно не вызывает никаких симптомов. В большинстве случаев это сопровождается только критическими событиями. Например, сердечный приступ или инсульт могут быть результатом повреждения, вызванного гиперхолестеринемией и проходить с сопутствующими симптомами.
Состояние повышенного ЛПНП, называемое также гиперхолестеринемией, наблюдается у людей потребляющих большое количество продуктов, содержащих жиры и обычно не вызывает никаких симптомов. В большинстве случаев это сопровождается только критическими событиями. Например, сердечный приступ или инсульт могут быть результатом повреждения, вызванного гиперхолестеринемией и проходить с сопутствующими симптомами.
Эти события обычно не происходят до тех пор, пока повышенное содержание не приведет к образованию бляшек в артериях, которые сужают их, и так через них начинает проходить меньшее количество крови. Это может привести к серьезным осложнениям. Если в коронарной артерии имеется серьезная закупорка, может возникнуть боль в груди из-за снижения притока крови к сердечной мышце.
Анализ крови — единственный способ выяснить, слишком ли высокий уровень холестерина у вас в крови.
Пониженные значения ЛПНП
В большинстве случаев, если холестерин ЛПНП понижен, это считается лучшим вариантом, чем если бы он был выше нормы. Хотя точные эффекты низкого уровня (гипохолестеринемии) на здоровье все еще изучаются, исследователи обеспокоены тем, как гипохолестеринемия оказывает негативное влияние на психическое здоровье. У людей с низким уровнем холестерина чаще возникают симптомы депрессии и тревоги, а поскольку холестерин участвует в создании гормонов и витамина D, то это влияет на здоровье мозга. Витамин D важен для роста клеток. Если клетки мозга нездоровы, человек испытывает беспокойство или депрессию. Связь между низким уровнем холестерина и психическим здоровьем еще не полностью понята и исследуется.
Еще одна проблема низкого холестерина ЛПНП связана с беременными женщинами, у которых в этом состоянии появляются риски преждевременных родов или рождения ребенка с малым весом.
При низком холестерине нет боли в груди, сигнализирующей о накоплении жирных веществ в артерии, как при высоком и вызван он будет, скорее всего, чем-то в вашем рационе или физическим состоянием. Чтобы привести его в норму важно понимать, что простое потребление продуктов, богатых холестерином, не решит проблему, поговорите с врачом о том, что вы должны делать в этом случае.
Профилактика
 Изменения образа жизни — важный способ оставаться здоровым.
Изменения образа жизни — важный способ оставаться здоровым.
Это может помочь предотвратить серьезные проблемы, вызванные повышенным содержанием плохого холестерина, такие как сердечные заболевания, периферические артериальные заболевания, сердечный приступ и инсульт.
И является важным, даже если вы принимаете лекарственные препараты, для контроля заболевания.
Правильное питание
 Изменение рациона питания на более обогащенный фруктами, овощами, цельно-зерновыми культурами, рыбой, обезжиренными молочными продуктами, может помочь вам справиться с вашим лишним весом, холестерином ЛПНП и артериальным давлением. Создание здоровых привычек в еде — часть вашей повседневной жизни и одна из лучших вещей, которую вы можете сделать, чтобы снизить свой ЛПНП холестерин. Есть несколько планов здорового питания, которые вы можете выбрать, например диета DASH или средиземноморская диета.
Изменение рациона питания на более обогащенный фруктами, овощами, цельно-зерновыми культурами, рыбой, обезжиренными молочными продуктами, может помочь вам справиться с вашим лишним весом, холестерином ЛПНП и артериальным давлением. Создание здоровых привычек в еде — часть вашей повседневной жизни и одна из лучших вещей, которую вы можете сделать, чтобы снизить свой ЛПНП холестерин. Есть несколько планов здорового питания, которые вы можете выбрать, например диета DASH или средиземноморская диета.
Если у вас есть вопросы о том, какого питания необходимо придерживаться, поговорите со своим врачом.
Народное лечение
Некоторые растительные продукты могут помочь снизить уровень холестерина ЛПНП. Но не используйте их, чтобы заменить лечение, назначенное вашим врачом. Исследования не доказали, что они снижают риск сердечных заболеваний. Независимо от того, используете ли вы такие продукты, обязательно продолжайте пользоваться диетами, упражнениями и лекарствами по рецепту.
Как и в случае любой новой формы лечения, обязательно поговорите с врачом. Это особенно важно, если вы принимаете статины.
Сочетание статинов и некоторых добавок может вызвать опасные побочные эффекты.
Для снижения уровня ЛПНП используется:
- Подорожник – он помогает тонкому кишечнику поглощать меньше холестерина, соответственно меньше его попадает и в вашу кровь. Основным побочным эффектом являются повышенные движения кишечника, с сопутствующим слабительным эффектом.
- Стероловые или станоловые эфиры – могут ограничивать количество холестерина, которое поглощает тонкая кишка, используются вместе с диетой.
- Красный дрожжевой рис — содержит натуральную форму ловастатина. Это дополнение может не дать вашему организму вырабатывать слишком много холестерина, но вызывает опасные побочные эффекты при передозировке, включающие рабдомиолиз и гепатит. Немедленно обратитесь к врачу, если у вас плохая реакция на него, например, сильная мышечная боль или симптомы гепатита.
- Существуют некоторые диетические добавки, такие как витамин Е и бета-каротин, способствующие снижению холестерина, но поговорите с врачом чтобы убедиться, что они безопасны для вас.
Занятия спортом
Регулярные физические упражнения также имеют решающее значение. Некоторые исследования показывают, что регулярные аэробные упражнения на протяжении примерно 12 недель могут увеличить полезный холестерин ЛПВП. Ваш уровень триглицеридов и кровяное давление также должны отвечать нормам. Занятия спортом должны проходить как минимум 4-5 раз в неделю, если вы моложе 50 лет и 2-3 раза, если старше. Потеря веса, если вам это необходимо, поможет оставаться здоровым.
Без отказа от курения также не обойтись.
Поскольку низкий уровень холестерина, не то, о чем беспокоится большинство людей, очень редко предпринимаются меры для его предотвращения. Чтобы сбалансировать уровни холестерина, проводите частые осмотры. Помните о любых наследственных заболеваниях связанных с холестерином. И, наконец, обратите внимание на симптомы беспокойства и стресса, особенно на те, которые заставляют вас чувствовать себя жестокими.
Вывод
Следует иметь нормальный уровень холестерина на протяжении всей вашей жизни.
Одно из заблуждений состоит в том, что люди могут плохо контролировать холестерин в течение многих лет, а затем решить принять меры.
К тому времени бляшки могли уже закрепиться на стенках ваших артерий. Поэтому так важно придерживаться здорового образа жизни с ранних лет.
Посмотрите полезное видео на эту тему
Коэффициент атерогенности пониженный
Иногда больные слышат, что у них коэффициент атерогенности ниже нормы, но не каждый человек догадывается, что означает эта фраза.
Оглавление:
Стоит знать, что коэффициентом или индексом атерогенности называется соотношение между «хорошим» и общим холестеролом, который в дальнейшем может преобразиться в ЛПНП – липопротеины низкой плотности. Холестерин (холестерол), находящийся в кровеносных сосудах, может быть «плохим» и «хорошим». Обе эти фракции имеют серьезное значение для обмена веществ и оказывают разное влияние на здоровье людей.
Для чего нужен индекс атерогенности
Все знания людей о холестерине часто заканчиваются тем, что его повышенный уровень в крови, это плохо. И узнав по результатам анализов о его наличии и не разбираясь в данных значениях, пациент самостоятельно начинает принимать лекарственные препараты, снижающие холестерин, или же соблюдает жесткую диету.
Однако мало просто увидеть то, что уровень данного вещества повысился, необходимо уметь считывать результаты анализов, которые требуют соблюдения определенных правил. Если смотреть на отдельные графы, не получится правильно понять и определить все процессы, протекающие в организме человека. Поэтому, чтобы можно было определить развитие опасных патологий, на которые оказывает прямое или косвенное влияние «плохой» холестерол, был введен такой медицинский показатель, как коэффициент атерогенности.
Чтобы разобраться в том, что он означает, нужно знать, что холестерол подразделяется на «хороший» или ЛПВП, а также «плохой» или ЛПНП. Молекулы «хорошего» холестерола слишком большие для того, чтобы они могли всасываться в клетки организма, поэтому они концентрируют около себя вредные молекулы жира, а затем направляют их в печень для переработки. В свою очередь «плохой» холестерол прикрепляется к стенкам кровеносных сосудов и благодаря образующимся там бляшкам, происходит сужение просветов, что значительно ухудшает кровообращение. Но, кроме этого, в крови человека находится и общий холестерин, который наделен «несвязанным» состоянием.
Также определение индекса атерогенности необходимо в следующих случаях:
- при проведении первого осмотра пациента;
- контроль динамики холестерола, что необходимо во время проведения лекарственной терапии;
- диагностика развития патологий клеток печени и щитовидной железы.
Виды холестерола и коэффициент атерогенности
Большая часть холестерола (примерно 80%) вырабатывается в печени, остальная его часть поступает в организм одновременно с пищей. Холестерин принимает активное участие в синтезе клеточных мембран, гормонов и желчных кислот. Поскольку он почти не растворяется в жидкости, вокруг частиц холестерола образуется специальная оболочка, состоящая из белков, что необходимо для транспортировки холестерола.
Данная оболочка-соединение носит название – липопротеины, при этом в кровеносных сосудах людей циркулирует несколько его разновидностей, которые отличаются пропорцией компонентов, входящих в состав:
- ЛПНП – низкий уровень липопротеинов.
- ЛПВП – высокий уровень липопротеинов.
При медицинском расчете коэффициента атерогенности применяется следующая формула:
КО = (Общий холестерол – ЛПВП) /ЛПВП
Нормальный и приемлемый для здорового человека показатель коэффициента отличается в разных лабораториях и колеблется в пределах 2-2,5 единицы. При этом этот индекс не должен превышать значений 3,2 для представительниц женского пола и 3,5 для мужского.
Повышенный индекс показывает о развитии в организме некоторых заболеваний, тогда как, если коэффициент атерогенности понижен, это не является поводом для беспокойства, так как риск появления холестериновых бляшек, а значит и разных болезней, крайне мал.
Поэтому, если возникает вопрос о том, что коэффициент атерогенности понижен что это такое, то нужно помнить, что данный факт не является диагностически ценным и свидетельствует только о том, что у пациента в организме повышенный уровень ЛПВП, что не представляет какой-то опасности для его здоровья. Прежде чем приступать к медицинской терапии, врачи стараются нормализовать КА или же понизить его.
Что нужно делать при высоких показателях коэффициента
Добиться этого можно следующими способами:
- изменение образа жизни и рациона;
- прием специальных препаратов.
В связи с образом жизни коэффициент повышается по следующим факторам:
- Вредные привычки, такие как курение, наркотики и распитие спиртной продукции, вызывают нарушение синтеза жирового обмена, а также сильно его тормозят.
- Малоподвижный и неактивный образ жизни – вызывает застойные процессы, в результате чего жиры синтезируются очень активно.
Чтобы нормализовать уровень коэффициента, необходимо вести здоровый и активный образ жизни, а также отказаться от вредных и пагубных привычек.
Резкое увеличение индекса атерогенности в связи с рационом вызвано употреблением таких продуктов, как колбаса, кисломолочные продукты высокой жирности, спред и маргарин, в основе которых лежит пальмовое масло.
Нужно максимально снизить их употребление, включив в свой рацион следующие продукты:
- отварная рыба;
- натуральный шоколад;
- зеленый чай;
- фрукты и овощи, полезна свекла;
- разный вид орехов;
Также снизить показатели индекса атерогенности получится при помощи терапии лекарственными средствами (статинами).
Однако они обладают большим количеством побочных эффектов, поэтому их нужно принимать только по рекомендации специалиста, исключительно по показаниям, в особых случаях.
Что может влиять на результаты анализов крови
При определении коэффициента атерогенности нужно учитывать факторы, которые могут существенно изменить результаты анализов.
К ним относятся следующие факторы:
- Соблюдение строгой и жесткой диеты, практически голодание. Чтобы организму избежать истощения и взять силы и энергию, ему приходится довольствоваться жировыми запасами, в результате чего липопротеины проникают в сосуды и могут привести к искусственному повышению индекса.
- Употребление гормональных препаратов.
- Курение и злоупотребление алкоголем, а также прием наркотических средств.
- Нарушение гормонального фона в результате приема лекарственных средств, беременности, менопаузы и менструации.
Показатели коэффициента атерогенности будут понижены в тех случаях, когда:
- больной принимает лекарственные средства, снижающие холестерин;
- пациент соблюдает гипохолестериновую диету;
- больной постоянно занимается спортом и выполняет физические нагрузки (однако это не полностью доказано).
Получается, что КА – это своеобразная пропорция общего холестерина к липопротеинам высокой плотности.
Недавно делала в лаборатории липидограмму, оказалось, что коэффициент атерогенности у меня в норме. Однако, чтобы поддерживать его таким и дальше, думаю отказаться от употребления колбасы — как следует из статьи, этот продукт способствует увеличению КА.
У моей бабушки, которой уже 85 лет пониженный коэффициент атерогенности и ей приписывают лечение. Получается что в пониженном коэффициенте атерогенности ничего опасного нет, зачем тогда назначают лечение?
Источник: http://boleznikrovi.com/analizy/biohimicheskij/koefficient-aterogennosti-ponizhen-chto-eto.html
Коэффициент атерогенности (КА): что это, норма в крови, почему повышен, как понизить
В бланке биохимического анализа крови после перечня всех холестеринов находится такой показатель как коэффициент атерогенности (КА). Понятно, что его значения рассчитываются, и делается это довольно быстро, по специальной формуле, однако весь липидный спектр, который является основой данных расчетов, отнесен к довольно трудоемким анализам.
Для того, чтобы получить адекватные значения КА желательно узнать концентрации всех холестеринов (общий, высокой и низкой плотности) и триглицеридов, хотя в самую «ходовую» формулу расчета входят только показатели общего холестерина и липопротеидов высокой плотности.
Атерогенность
Атерогенность – это корреляция между вредными и полезными холестеринами в крови человека, которая ложится в основу расчета специального показателя, названного коэффициентом или индексом атерогенности.
- Норма коэффициента атерогенности колеблется в границах 2 – 3 (условных единиц или без всяких единиц, поскольку это все-таки коэффициент);
- Колебания КА в пределах 3 – 4 уже говорят, что в организме не все благополучно, однако вероятность поражения сосудов остается умеренной и с помощью диеты еще можно поправить положение;
- Показатели выше 4 указывают на высокий риск развития атеросклероза и ишемической болезни сердца, поэтому таким людям уже необходима диета, периодический контроль параметров липидного спектра, а, возможно, и назначение препаратов, снижающих уровень вредных липидов в крови.
Коэффициент атерогенности у мужчин несколько выше, нежели у женщин, однако в норме он все равно не должен превышать 3 условные единицы. Правда, после 50 лет, когда женщина остается без гормональной защиты, пол все меньше влияет на показатели индекса атерогенности, а риск формирования атеросклеротического процесса при определенных обстоятельствах становится высоким в обоих случаях. Кстати, после 50 лет людям обоих полов значениям липидного спектра и КА следует уделять максимум внимания, поскольку процессы обмена затормаживаются, и организм начинает постепенно терять способность справляться с пищевой и другой нагрузкой в прежнем режиме.
Известно, что такой показатель, как общий холестерин в биохимическом анализе крови дает недостаточно информации, чтобы судить о состоянии липидного обмена. Здесь очень важно знать соотношение атерогенных (вредных, плохих) холестеринов – липопротеинов низкой и очень низкой плотности (ЛПНП, ЛПОНП), и антиатерогенных (полезных, защитных) липопротеинов высокой плотности (ЛПВП).
Проникая в кровь в результате жирового обмена, в интиму кровеносных сосудов направляются все фракции, однако ЛПНП несет с собой холестерин, чтобы там его оставить для метаболизма и накопления, а ЛПВП, наоборот, все время пытается его оттуда вынести. Понятно: какого холестерина будет больше – тот и победит.
Накопление в организме плохих (атерогенных) жиров, которые мы потребляем с пищей, приводит к тому, что они начинают откладываться на стенках кровеносных сосудов, поражая их. Эти отложения, известные как атеросклеротические бляшки, дают начало развитию такого патологического процесса, как атеросклероз. Атеросклероз, в зависимости от локализации поражения, формирует другие заболевания сердечно-сосудистой системы, которые в настоящее время нередко являются причиной смерти человека. В общем, об атеросклерозе, бляшках, холестерине все хорошо информированы, однако последний показатель липидного спектра (коэффициент атерогенности) для многих людей остается загадкой.
Между тем, именно одна цифра (КА) может рассказать, идет ли атеросклеротический процесс и сколь высока степень его прогрессирования, стоит ли вести активную борьбу с плохим холестерином, вплоть до приема специальных препаратов, называемых статинами, или можно позволять себе дальше любимую диету, игнорировать активный образ жизни и ни о чем не беспокоиться.
Большой анализ и простой расчет
Для того, чтобы рассчитать коэффициент атерогенности, необходимо произвести несколько биохимических лабораторных тестов, а именно: определить концентрацию общего холестерина и уровень липопротеинов высокой плотности (антиатерогенных). Однако в большинстве случаев людям, имеющим проблемы или подозрения на них, целесообразно исследовать жировой обмен в более широком масштабе, то есть, фактически произвести анализ показателей липидного спектра:
- Общего холестерина, в состав которого входят липопротеины высокой, низкой и очень низкой плотности (поэтому при расчете КА ЛПВП мы отнимаем – чтобы оставить ЛПНП + ЛПОНП);
- Липопротеинов высокой плотности (ЛПВП), которые обладают защитными свойствами в отношении формирования атеросклеротических бляшек;
- Липопротеинов низкой плотности (ЛПНП), образующих холестериновые бляшки на стенках кровеносных сосудов;
- Триацилглицеридов (ТГ) – сложных эфиров высших жирных кислот, которые образуются в печени и выделяются в кровь в составе липопротеинов очень низкой плотности (ЛПОНП). Высокая концентрация ТГ в крови затрудняет проведение анализа.
Индекс атерогенности рассчитывается по формуле:
Это выражение можно заменить другим соотношением:
В последнем случае для расчета коэффициента атерогенности, кроме ЛПВП, возникает необходимость осаждения липопротеинов низкой плотности и расчета липопротеинов очень низкой плотности через концентрацию триглицеридов (ХСлпонп = ТГ (ммоль/л)/2,2). Кроме этого, в некоторых лабораториях врачи используют иные формулы, когда в расчетах участвуют вышеназванные липопротеины. Например, расчет коэффициента атерогенности можно представить и таким образом:
Очевидно, что на колебания КА и переход за границы нормы влияет концентрация параметров липидного спектра, в основном, общего холестерина, подразумевающего липопротеины низкой и очень низкой плотности тоже, и антиатерогенные ЛПВП.
Когда индекс повышен
Повышенный коэффициент атерогенности (выше 4) уже указывает на то, что на стенках сосудов начинают откладываться атеросклеротические бляшки (а куда деваться постоянно присутствующим в высоких концентрациях ЛПНП и ЛПОНП?). При этом следует отметить, что при значительном прогрессировании атеросклеротического процесса данный индекс может быть настолько высоким, что в несколько раз превышать цифру 4, которую мы взяли за ориентир.
Между тем, многие люди задаются вопросом: почему одному можно все (и при этом сохраняется низкая атерогенность плазмы крови), а другому – сплошные ограничения. Здесь тоже все индивидуально. Высокий уровень общего холестерина за счет липопротеинов низкой плотности (наряду с влиянием питания) характерен для лиц, имеющих другую патологию или образом жизни способствующих ее формированию:
- Отягощенную наследственность в отношении сердечно-сосудистой патологии, в основе развития которой лежит атеросклеротический процесс;
- Постоянное психоэмоциональное напряжение;
- Излишнюю массу тела;
- Вредные привычки (курение, алкоголь, наркотики и другие психотропные вещества);
- Эндокринные заболевания (сахарный диабет – в первую очередь);
- Неправильный образ жизни (сидячая работа и отсутствие желания заняться физкультурой в свободное время).
Следует отметить, что в иных случаях данный показатель повышен отнюдь не по причине имеющегося у пациента нарушения липидного обмена. На заведомое увеличение уровня индекса атерогенности идут врачи, назначая отдельные гормональные препараты. Однако из двух зол, как известно, выбирают меньшее… К тому же, если следовать всем рекомендациям, продлится это недолго, да и КА не превысит допустимые в подобных ситуациях значения.
Холестериновый коэффициент атерогенности может быть повышен, если сделать анализ крови в момент состояний, значительно зависимых от гормонов (беременность, месячные).
Как ни странно (для тех, кто собирается голодать), но «быстрые» диеты с целью похудения только повысят показатель, ведь, не получая нужную пищу извне, организм активно начнет использовать собственный жировые запасы, которые, попадая в кровеносное русло, непременно скажутся на результатах анализа крови, если его в тот момент произвести.
Низкая атерогенность
Вот с таким явлением никто не борется, потому что в отношении развития атеросклероза опасений нет, а о других заболеваниях в подобных случаях речи не идет. Между тем, коэффициент атерогенности иногда бывает и меньше вышеуказанных цифр (2 – 3), хотя у здоровых молодых женщин он и так часто колеблется в пределах 1,7 – 1,9. И это считается абсолютной нормой. Более того – очень хорошим результатом, которому можно позавидовать: чистые эластичные сосуды без всяких бляшек и других признаков поражения. Но, как сказано выше, у женщин после 50 лет все может измениться – эстрогены снижаются и перестают защищать женский организм.
Также низкий индекс атерогенности можно ожидать и в следующих случаях:
- Длительная диета, предусматривающая целенаправленное снижение холестерина (продукты с низким содержанием «вредных» жиров);
- Лечение препаратами-статинами при гиперхолестеринемии;
- Активный спорт, что, впрочем, вызывает противоречивые мнения специалистов.
Индекс атерогенности относят к числу главных критериев, определяющих эффективность гиполипидемической терапии. КА помогает врачу осуществлять контроль за ходом лечения и правильно подбирать препараты, ведь цель статинов – не только снизить общий холестерин и успокоиться. Данные лекарственные средства призваны повысить концентрацию полезной, антиатерогенной фракции – липопротеинов высокой плотности, которые и защитят сосудистые стенки. Снижение ЛПВП на фоне лечения статинами дает основание полагать, что лечение подобрано не правильно, и продолжать его не только нет никакого смысла, но и вредно, ведь таким образом можно еще и ускорить развитие атеросклероза. Вероятно, читатель уже догадался, что снижение коэффициента атерогенности препаратами-статинами по собственной инициативе может принести непоправимый вред, поэтому экспериментировать подобным образом врачи настоятельно не рекомендуют. Сам пациент снизить концентрацию плохих холестеринов и уменьшить значения КА может, но это будут совсем другие меры.
Как помочь своим сосудам?
Первым делом пациенту, взявшему курс на снижение холестеринов, содержащих липопротеины низкой и очень низкой плотности, следует в корне поменять образ жизни, питание и отказаться от пагубных привычек.
Если физические нагрузки ограничены по причине другого заболевания, нужно посетить врача и разработать индивидуальный план посильных физических упражнений. Но не забывать: движение – жизнь!
При отсутствии противопоказаний особо ленивые, не привыкшие покидать уютную квартиру, могут организовать себе физкультуру дома – по 30 – 40 минут через день. Ну, а «быстрые на подъем» в выходные дни могут отправляться на прогулки пешком, кататься на велосипеде, играть в теннис, плавать в бассейне. И полезно, и приятно, да и время при желании всегда найдется.
Что касается диеты, то совсем не обязательно пополнять ряды вегетарианцев. Будучи от природы «хищником», человек нуждается в продуктах животного происхождения, которые содержат не синтезируемые человеческим организмом аминокислоты. Просто предпочтение желательно отдавать нежирным сортам мяса и рыбы, а термическую обработку производить паровым методом или варить (не жарить!). Хорошо к диете добавить различные чаи, снижающие уровень холестерина (зеленый чай, настои и отвары целебных трав).
И, наконец: если человек хочет получить адекватный результат своего липидного спектра и КА, то должен прийти на анализ крови не только натощак, а поголодать часовнакануне – тогда не будет напрасных волнений, а исследование не нужно будет повторять.
Источник: http://sosudinfo.ru/krov/koefficient-aterogennosti/
Коэффициент атерогенности — что это такое
Многие наслышаны о вреде холестерина и серьезных заболеваниях, связанных с ним.
В силу недостаточного объема знаний, некоторые люди садятся на жесткие диеты, начинают чистить сосуды народными методами или, что еще хуже, принимать медикаменты, которые могут навредить здоровью.
Однако холестерин присутствует в организме естественно и выполняет важные функции. Он различается по фракциям, одни из которых приносят пользу, другие вред. Для того чтобы различать хороший и плохой холестерин, проводится биохимический анализ крови, где выявляется коэффициент атерогенности (КА).Термин атерогенность обуславливает соотношение фракций холестерина, где преобладает «плохая».
Таким образом, вычисление коэффициента атерогенности позволяет определить степень риска развития атеросклероза.
Холестерин находится в крови в виде комплексных соединений, которые являются растворимыми. Он находится в связке с белками, и такое соединение называется липопротеином (липопротеидом).
Различают следующие липопротеины:
- высокомолекулярные ЛПВП характеризуются высокой плотностью;
- низкомолекулярные ЛПНП имеют низкую плотность;
- очень низкомолекулярные соединения ЛПОНП отличаются минимальной плотностью.
Для того чтобы определить риск заболеваний сосудов, желательно вычислить все группы комплексных соединений (липопротеинов). Для врача, изучающего липидограмму, важны показатели общего холестерина, его фракций и триглицерида. Последний относится к жирам и является продуктом карбоновых кислот и трехатомного спирта глицерина.
Как формируется холестериновый коэффициент атерогенности
Примерно 80% холестерина вырабатывается в печени, половых железах, надпочечниках, почках и кишечнике. Остальная часть поступает в организм вместе с пищей. Холестерин вступает во взаимодействие с аполипротеинами (белками), образуя соединения высокой и низкой плотности.
Если холестерин поступает в организм извне, то он входит в состав хиломикронов, которые синтезируются в кишечнике. Затем соединение попадает в кровь.
Низкомолекулярные липропротеины транспортируются от печени к тканям, высокомолекулярные — к печени, а хиломикроны — в печень и периферические ткани.
ЛПВП вырабатываются печенью. Хиломикроны, попадая в печень, преобразуются на ЛПНП и ЛПВП, в зависимости от аполипротеина, с которым холестерин образует соединение.
Липопротеины низкой плотности называют атерогенными. Если их вырабатывается большое количество, то в клетки поступает больше жирных кислот. Жиры удаляются из клеток путем связывания их с ЛПВП. Попадая в печень, холестерин окончательно гидролизуется.
Коэффициент атерогенности показывает, каких липопротеинов больше присутствует в крови. Если низкомолекулярных, то вероятность развития атеросклероза возрастает.
Коэффициент соотношения «хорошего» и «плохого» холестерина
Уровень холестерина в крови может быть разным. У одного человека он составит 7 единиц, у другого — 4. Общий показатель холестерина (ОХ) не дает полной картины того, есть риск образования холестериновых отложений в сосудах или нет.
Например, если в первом случае высокий уровень холестерина достигается за счет повышенного ЛПВП, то вероятность возникновения атеросклероза невысокая. Липопротеины высокой плотности отвечают транспортировку жиров из клеток в печень, где они перерабатываются. Если ЛПВП высокий, то говорят об антиатерогенности.
Во втором случае может быть повышен ЛПНП, а уровень высокомолекулярных соединений низкий. Такая ситуация характеризует высокую атерогенность.
Для развития атеросклероза необязательно сильное превышение уровня низкомолекулярных соединений. Низкий уровень ЛПВП так же может стать причиной патологических процессов.
Для того чтобы верно определить есть нарушения или нет, вычисляют разницу между этими показателями. Например, при коэффициенте равном 2 ммоль/л, ЛПНП больше в два раза.
Показатели коэффициента атерогенности:
- до 3 — в пределах нормы;
- до 4 — повышенный показатель, который можно снизить при помощи диет и увеличения физической нагрузки;
- выше 4 — высокий риск развития атеросклероза, при котором требуется лечение.
Высокий уровень «плохого» холестерина возникает вследствие несбалансированного питания. Употребление большого количество жирной пищи нарушает липидный обмен, что ведет к увеличению количества липопротеинов низкой плотности.
Высокомолекулярные соединения синтезируются только в печени. Они не поступают с продуктами питания, но способствовать увеличению этой фракции могут полиненасыщенные жиры, которые относятся к классу Омега-3 и присутствуют в рыбе жирных сортов.
О причинах атеросклероза
Главной причиной развития атеросклероза считается повышенный уровень низкомолекулярных фракций холестерина в крови. Холестерин оседает на стенках сосудов, и со временем отложения разрастаются, сужая просвет и образуя бляшки.
В местах скопления холестерина откладываются соли кальция, которые вызывают патологические изменения сосудов: потерю эластичности и дистрофию.
Однако это не единственная причина атеросклеротических изменений сосудов. Болезнь может развиваться на фоне вирусных инфекций, возрастных изменений, неправильного образа жизни и ряда заболеваний. Поэтому можно говорить о группе людей, которые наиболее подвержены развитию патологии.
- наследственность;
- возрастные изменения после 50 лет;
- пол (у мужчин патология возникает чаще);
- повышенная масса тела;
- низкий уровень физических нагрузок;
- сахарный диабет;
- гипертоническая болезнь;
- инфекции (цитомегаловирус, герпес, хламидии);
- курение.
При показателях коэффициента атерогенности выше 3 молль/л на стенках сосудов начинает задерживаться холестерин. Если этот показатель выше, то процесс идет быстрее.
В итоге формируются холестериновые бляшки, которые могут разрушаться, превращаясь в тромбы. В этом случае у человека диагностируют такое опасное заболевание, как тромбоэмболия, которая может привести к внезапной смерти.
Индекс атерогенности: норма у женщин и причины повышения коэффициента атерогенности
Атеросклероз сосудов чаще поражает мужчин, поэтому установленные для них нормы выше, чем для представительниц прекрасного пола. Коэффициент атерогенности понижен у женщин из-за действия гормона эстрогена.
Гормон положительно влияет на стенки сосудов, обеспечивая им хорошую эластичность, которая защищает от образования холестериновых отложений. Холестерин оседает на поврежденных местах сосудов.
Если сосуды стали не эластичными, то в результате турбулентности крови происходят множественные повреждения стенок, и на этих местах закрепляется холестерин. Из-за природного механизма защиты сосудов, у женщин реже диагностируются такие заболевания, как инсульты и инфаркты.
Коэффициент атерогенности понижен у женщин только до 50 лет. После наступления менопаузы, гормон перестает защищать сосуды и женщины становятся подвержены развитию атеросклероза так же, как и мужчины.
Уровень липопротеидов до 50 лет (ммоль/л):
- общий холестерин — 3,6-5,2;
- липропротеины высокой плотности — 0,86-2,28;
- низкомолекулярные соединения — 1,95-4,51.
Вычисление индекса атерогенности проводится по формуле, где ИА определяется разницей показателей общего холестерина и плипопротеинов высокой плотности, поделенных на показатель ЛПВП.
Индекс атерогенности у женщин: норма по возрастам (ммоль/л):
- до тридцатилетнего возраста — до 2,2;
- после тридцати — до 3,2.
После пятидесятилетнего возраста, индекс атерогенности у женщин рассчитывается по норме для мужчин.
Причины повышения показателей у женщин
Первая причина повышения КА у женщин — неправильное питание. Если в рационе питания присутствует много жирной пищи: свинины, сливочного масла, сметаны и т.д., то это способствует накоплению жиров в организме. ЛПНП в большом количестве не нужны клеткам, поэтому они постоянно циркулируют в крови в большом количестве.
Другая причина связана с первой. Если жир не расходуется в результате физической активности, то он накапливается в клетках и уровень низкомолекулярных липопротеинов в крови так же повышается.
Курение замедляет метаболизм жиров, что так же ведет к повышению уровня холестерина в крови. Примечательно, что алкоголь усиливает процесс липидного обмена.
Однако не стоит употреблять его с этой целью, так как спиртной напиток вызывает другие опасные болезни, а так же препятствует нормальной работе печени, которая важна для синтеза ЛПВП.
Причиной отклонения индекса атерогенности от нормы у женщин может стать наследственность, которая негативно влияет на липидный обмен.
Так или иначе, повышению КА способствует нарушение белково-жирового метаболизма. Поэтому при анализе крови учитывают и такой показатель, как уровень триглицеридов.
- 1,78-2,2 — норма;
- 2,2-5,6 — повышенный уровень;
- выше 5,6 — высокая концентрация.
В сети интернет женщины интересуются вопросом: что делать, если в бланке анализ крови коэффициент атерогенности повышен. Такой показатель КА может возникнуть по разным причинам, поэтому подход к лечению должен быть индивидуальным.
В зависимости от величины коэффициента, снижение холестерина можно достичь с помощью диеты, исключающей животные жиры, занятий спортом или медикаментозной терапией, направленной на уменьшение синтеза холестерина.
С целью исключения негативного влияния холестерина на сосуды, следует лечить сопутствующие болезни: цитомегаловирусную или хламидийную инфекцию, сахарный диабет, гипертонию. В период менопаузы женщинам назначают эстрогензамещающую терапию.
Коэффициент атерогенности: норма у мужчин и методы снижения холестерина в крови
Если женщин атеросклероз сосудов поражает после шестидесяти лет, то у мужчин он развивается раньше. Индекс атерогенности повышен в связи с тем, что сосуды быстрее теряют эластичность, а следовательно, риск развития патологий сосудов более высок.
Уровень липопротеидов у мужчин (ммоль/л):
- общий холестерин — 3,5-6,0;
- липропротеины высокой плотности — 0,7-1,76;
- низкомолекулярные соединения — 2,21-4,81.
Послелет нормальные значения могут изменяться, так как нарушаются естественные процессы белково-жирового обмена.
Коэффициент атерогенности: норма у мужчин по возрастам (ммоль/л):
Причины повышения показателей у мужчин
Причинами повышения КА так же, как и у женщин становится нарушение белково-жирового обмена. К ним относится перенасыщение организма животными жирами, малоподвижный образ жизни, стрессы, курение и другие факторы, негативно влияющие на обмен жиров.
В некоторых случаях коэффициент атерогенности может быть повышен в процессе приема гормональных препаратов. Однако это возникает лишь на время лечения и после прекращения приема медикаментов пациент видит на бланке анализов индекс атерогенности норма.
При биохимическом анализе крови у мужчин так же выявляется уровень липидного энергетического запаса в организме. Нормы триглицеридов совпадают с нормативами, установленными для женщин.
Первым делом мужчинам следует поменять образ жизни: отказаться от вредных привычек, увеличить физическую нагрузку и уменьшить количество потребляемых животных жиров. Конечно, не стоит становиться вегетарианцем, если привык к мясу.
Однако следует выбирать постную говядину или рыбу, и готовить еду на пару, а не жарить. Если не удается всерьез заняться спортом, то помогут обычные пешие прогулки. Например, на работу можно дойти пешком, а не ехать на транспорте.
В случае если КА превышен значительно, врач назначает консервативное лечение, которое заключается в приеме сатинов, снижающих синтез холестерина в организме.
Индекс атерогенности: как рассчитать и что сделать для его снижения
Для определения КА выполняется забор крови у пациента и проводится биохимический анализ материала. Кровь берется из вены в утренние часы, так как перед сдачей анализа нельзя принимать пищу в течение восьми часов.
Для определения фракций липидных соединений в лаборатории применяются методы осаждения и фотометрии. Затем выполняется расчет коэффициента атерогенности.
Ознакомившись с понятием индекс атерогенности, как рассчитать его по разным формулам рассмотрим ниже.
Основная формула индекса атерогенности, которая обычно используется при обработке данных анализа крови, выглядит так: ИА = (ХС — ЛПВП) / ЛПВП, где ИА — индекс атерогенности, ХС — общий холестерин, ЛПВП — высокомолекулярное соединение.
В некоторых случаях рассчитать индекс коэффициента атерогенности требуется с учетом липоптротеинов низкой и очень низкой плотности. Последние выявляются через показатель концентрации триглицеридов. ЛПОНП = ТГ/2,2. Таким образом, общая формула выглядит следующим образом: ИА = (ЛПНП + ТГ/2,2) / ЛПВП.
Коэффициент атерогенности, норма которого превышена, требует установки причины такого состояния. Не обязательно происходит нарушение липидного обмена, повышение КА может быть вызвано беременностью или другими временными гормональными сбоями. Поэтому не стоит заниматься самолечением, иначе можно нарушить естественные механизмы работы организма.
При некоторых заболеваниях назначается лечение гормональными препаратами, при которых норма коэффициента атерогенности повышается. Ход лечения контролирует врач, который определяет риски, и при подозрении на развитие другой патологии, может поменять терапию.
Снижению коэффициента атерогенности способствуют диеты. Однако этот подход может иметь и обратную сторону. Например, жесткое ограничение человека в жирах, наоборот, провоцирует усиленную выработку липидов в организме. Поэтому организация питания без лишних жиров должна быть грамотной.
Продукты, которые следует исключить:
- колбасу и другие изделия, содержащие животный жир;
- сало, жирную свинину и баранину, сливочное масло, сметану, яичные желтки;
- транс-жиры, которые входят в состав маргарина, спредов и других аналогичных продуктов.
Продукты, которые нужно употреблять для пополнения организма жирами:
- морская рыба жирных сортов;
- орехи, особенно полезны грецкие;
- растительные масла: оливковое, льняное, подсолнечное.
Хорошим дополнением к правильному питанию станут зеленый чай и свежевыжатые соки из фруктов и овощей. Не стоит забывать про чистую воду, которая способствует естественному очищению организма. Ее следует выпивать не менее 1,5 литров в день, не включая другие напитки.
Если индекс атерогенности повышен значительно, то врач назначает медикаментозную терапию. Из лекарственных препаратов применяют сатины, которые уменьшают выработку холестерина, катиониты, связывающие желчные кислоты в кишечнике и препараты с жирами омега-3, понижающие уровень ЛПВП.
Альтернативой медикаментозному лечению выступает процедура механического очищения крови, которая называется экстракорпоральной гемокоррекцией. Для этой цели из вены забирают кровь пациента, пропускают через специальные фильтры и вводят обратно в вену.
Что формирует низкий коэффициент атерогенности:
- сдача анализов крови в положении лежа;
- диеты, исключающие животные жиры;
- активные занятия спортом или другие физические нагрузки;
- прием ряда препаратов: медикаментов, содержащих эстрогены, колхицина, противогрибковых средств, клофибрата, сатинов.
Низкий коэффициент атерогенности характеризует чистые сосуды и не требует никакого лечения. Такие анализы часто наблюдаются у молодых женщин, и это считается нормой.
Если на фоне снижения общего уровня холестерина, снижается ЛПВП, то это нельзя назвать хорошим лечением. В этом случае прием сатинов, снижающих выработку холестерина, считается не эффективным и опасным, так как организм лишается важной составляющей, регулирующей естественные процессы.
Помните, что самолечение опасно для вашего здоровья! Обязательно проконсультируйтесь с лечащим врачом! Информация на сайте представлена исключительно в популярно-ознакомительных целях и не претендует на справочную и медицинскую точность, не является руководством к действию.
Источник: http://med88.ru/kardiologija/diagnostika/kojefficient-aterogennosti/
Коэффициент атерогенности
Коэффициент атерогенности – показатель, отражающий степень риска развития заболевания сердца и сосудов.
Индекс атерогенности, холестероловый коэффициент атерогенности, холестериновый коэффициент атерогенности, ИА, КА, ХКА.
Для чего используется этот анализ?
Для оценки риска развития заболеваний сердца и сосудов.
Когда назначается исследование?
- При плановых медицинских осмотрах.
- Когда в жизни пациента присутствуют факторы, повышающие риск развития сердечно-сосудистых заболеваний.
Какой биоматериал можно использовать для анализа?
Как правильно подготовиться к исследованию?
- 1-2 недели до анализа не стоит нарушать привычный характер питания.
- Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования.
- Не курить в течение 30 минут до сдачи крови.
- Рекомендуется прекратить прием пищи за 12 часов перед исследованием (можно пить воду).
- Следует воздержаться от алкоголя в течение 24 часов до анализа.
- Необходимо принять сидячее положение за 5 минут до сдачи крови.
Общая информация об исследовании
Коэффициент атерогенности – отношение «плохого» холестерола к «хорошему», характеризующее риск развития сердечно-сосудистых заболеваний.
Холестерол (ХС) – жироподобное вещество, жизненно необходимое организму. Он участвует в образовании клеточных мембран всех органов и тканей тела. На основе холестерола создаются гормоны, без которых невозможны рост, развитие организма и реализация функции воспроизведения. Из него образуются желчные кислоты, благодаря которым в кишечнике всасываются жиры.
Холестерол нерастворим в воде, поэтому для перемещения по организму он «упаковывается» в оболочку, состоящую из специальных белков – апопротеинов. Получившийся комплекс («холестерол + апопротеин») называется липопротеином. В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
- липопротеины очень низкой плотности (ЛПОНП),
- липопротеины низкой плотности (ЛПНП),
- липопротеины высокой плотности (ЛПВП).
ЛПНП и ЛПОНП считаются «плохими» видами холестерола, так как они способствуют образованию в артериях бляшек, которые могут привести к инфаркту или инсульту. ЛПВП, напротив, называют «хорошим» холестеролом, потому что они удаляют избыточные количества холестерола низкой плотности со стенок сосуда.
В развитии атеросклеротических бляшек в сосудах значение имеет не только повышение общего количества холестерола в крови, но и соотношение между «плохим» и «хорошим» холестеролом. Именно его и отражает коэффициент атерогенности. Он рассчитывается по следующей формуле: КА = (общий ХС – ЛПВП)/ЛПВП.
Таким образом, для того чтобы определить КА, необходимо знать уровень общего холестерола и ЛПВП.Оптимальным считается коэффициент атерогенности, равный 2-3.
Коэффициент атерогенности является ориентировочным показателем. Для более точной оценки риска развития атеросклероза и заболеваний сердца и сосудов лучше использовать точные значения общего холестерола, ЛПНП и ЛПВП.
Для чего используется исследование?Тест на коэффициент атерогенности используется для того, чтобы оценить риск развития атеросклероза и проблем с сердцем и сосудами.
Изменение уровней «плохого» и «хорошего» холестерола и их соотношения само по себе, как правило, не проявляется никакими симптомами, поэтому их своевременное определение очень важно в профилактике сердечно-сосудистых заболеваний.
Когда назначается исследование?
Коэффициент атерогенности, как правило, является частью липидограммы, как и общий холестерол, ЛПВП, ЛПНП, ЛПОНП и триглицериды. Липидограмма может входить в стандартный набор анализов при профилактических осмотрах или сдаваться чаще, если человеку предписана диета с ограничением животных жиров и/или он принимает лекарства, снижающие уровень липидов. В этих случаях проверяют, достигает ли пациент целевого уровня значений холестерола и, соответственно, снижается ли у него риск сердечно-сосудистых заболеваний.
Кроме того, липидограмма назначается чаще, если в жизни пациента присутствуют факторы риска развития сердечно-сосудистых заболеваний:
- курение,
- у мужчин возраст более 45 лет, у женщин – более 55,
- повышенное артериальное давление (140/90 мм. рт. ст и выше),
- повышенный холестерол или сердечно-сосудистые заболевания у членов семьи (инфаркт или инсульт у ближайшего родственника мужкого пола моложе 55 лет или женщины моложе 65 лет),
- ишемическая болезнь сердца, перенесенный инфаркт сердечной мышцы или инсульт,
- сахарный диабет,
- избыточная масса тела,
- злоупотребление алкоголем,
- прием большого количества пищи, содержащей животные жиры,
- низкая физическая активность.
Если у ребенка выявлен повышенный холестерол или заболевания сердца, то впервые делать липидограмму или анализ на общий холестерол ему рекомендуется в возрасте от 2 до 10 лет.
Референсные значения: 2,2 -3,5.
Результат выше 3 указывает на преобладание «плохого» холестерина, что может быть признаком атеросклероза.
Для более точной оценки риска развития сердечно-сосудистых заболеваний необходим учет всех факторов: сердечно-сосудистые заболевания у пациента или у его родственников, курение, повышенное артериальное давление, сахарный диабет, ожирения и др.
У людей, подверженных высокому риску болезней системы кровообращения, целевые уровни общего холестерола составляют меньше 4 ммоль/л. Чтобы уверенно говорить о вероятности таких заболеваний, необходимо знать уровень ЛПНП.
Понижение КА не имеет клинического значения.
Что может влиять на результат?
- беременность (холестерол следует сдавать по меньшей мере через 6 недель после рождения ребенка),
- длительное голодание,
- сдача крови в положении стоя,
- анаболические стероиды, андрогены, кортикостероиды,
- курение,
- прием пищи, содержащей животные жиры.
- сдача крови в положении лежа,
- аллопуринол, клофибрат, колхицин, противогрибковые препараты, статины, холестирамин, эритромицин, эстрогены,
- интенсивная физическая нагрузка,
- диета с низким содержанием холестерола и высоким содержанием полиненасыщенных жирных кислот.
Анализ на липиды необходимо сдавать, когда человек относительно здоров. После острого заболевания, инфаркта, хирургической операции до проведения липидограммы необходимо подождать как минимум 6 недель.
Кто назначает исследование?
Источник: http://helix.ru/kb/item/58
Хорошо ли когда коэффициент атерогенности понижен?
Результаты липидограммы «коэффициент атерогенности понижен» – что это такое? Если говорить об этом в двух словах, то это хорошие новости.
У людей с низким коэффициентом атерогенности меньше риск возникновения патологий кровеносной системы, ниже риск инфаркта и инсульта.
Чаще всего умеренный или низкий коэффициент атерогенности встречается у людей, соблюдающих правильную диету, и у спортсменов.
Кроме того, снижение этого показателя может быть спровоцировано приемом медикаментов для снижения веса и некоторыми антигрибковыми препаратами.
Немного о холестерине
О таком соединении, как холестерин или холестерол, часто упоминается в различных материалах, посвященных здоровью сердечно-сосудистой системы. Что это за вещество, как оно попадает в организм и какие функции выполняет?
В самом простом приближении холестерин – это жировые соединения, растворенные в крови. С различными продуктами в организм поступает множество различных по составу жиров, каждый из них выполняет определенную функцию.
Поскольку жиры не растворяются в воде, для транспортировки этих элементов в ткани пищеварительные органы подвергают их первичной обработке.
Специальные белки создают своего рода капсулу, внутри которой заключаются жиры. Полученные соединения, липопротеины, прекрасно растворяются в крови и поступают во внутренние органы для питания клеток.
Липопротеины принято разделять на две большие группы: низкой и высокой плотности. Липопротеины низкой плотности (ЛПНП) – это жидкий холестерин.
Ключевая роль этого вещества – строительство клеток. Жидкий холестерин необходим для создания клеточной мембраны, оболочки, без которой невозможна нормальная жизнедеятельность клеток.
Жидкий холестерин используется в пищеварительной системе для секреции желчи, помогает поддерживать иммунитет, улучшает работу головного мозга и нервной системы.
Несмотря на столько положительных свойств, жидкий холестерин часто называют вредным или плохим. Это вызвано тем, что избыточное количество жидкого холестерина в кровеносном русле может привести к образованию холестериновых бляшек.
Молекулы этого вещества способны прикрепляться к стенкам сосудов, снижая их эластичность, создавая риск спазмов.
Если жидкого холестерина очень много, избыток постепенно накапливается на стенках сосудов и образует своеобразную пробку.
В результате нарушается кровоток и появляется риск спонтанного отщепления холестериновых сгустков и полной блокировки сосудов (инфаркт).
Липопротеины высокой плотности (ЛПВП) – это так называемый твердый, полезный холестерин.
Это соединение играет роль своеобразного фильтра в организме. ЛПВП транспортируются с током крови и связывают избыточный жидкий холестерин, а затем выводят его из кровеносной системы.
Полезным твердый холестерин называют за его антиатерогенные свойства: большое количество этого вещества в крови означает чистые и гибкие сосуды, а соответственно, и пониженный риск возникновения болезней.
О чем говорит коэффициент атерогенности?
При диагностике общего тонуса сердечно-сосудистой системы врачам важно знать значение всех трех показателей: общее количество липидов, количество жидкого и твердого холестерина.
Коэффициент (или индекс) атерогенности – это условное численное значение, с помощью которого обозначается соотношение этих трех показателей.
Рассчитывается коэффициент атерогенности по простой математической формуле: (ОХ – ЛПВП) / ЛПВП, где ОХ – это общее количество холестерина, ЛПВП – это твердый, полезный холестерин.
Хорошими считаются значения коэффициента атерогенности ниже 2.
Такой показатель говорит о том, что кровеносная система находится под защитой, количество твердого холестерина вполне справляется с выведением избыточного жидкого холестерина.
Индекс атерогенности выше 3 говорит о том, что в кровяном русле значительно большее вредного холестерина, чем полезного.
Это означает, что у пациента могут образовываться холестериновые пробки, сосуды постепенно теряют эластичность и становятся подвержены заболеваниям.
Сам по себе повышенный индекс атерогенности не считается заболеванием, это всего лишь вероятность появления патологий сосудов и сердца.
Прямой связи между инфарктами, инсультами и пр. острыми состояниями и уровнем атерогенности нет, высокие значения этого индекса не считаются ранней диагностикой болезней сердечно-сосудистой системы.
Повышенное содержание жидкого холестерина в кровеносной системе – это уязвимость сосудов и высокий риск появления атеросклероза.
Подготовка и когда нужно сдавать анализ?
Анализ крови на содержание липидов считается профилактическим, а потому рекомендован к периодической сдаче абсолютно всем.
Если человек молод и здоров, то сдавать кровь на липидограмму (комплексное исследование присутствия жиров в крови) можно один раз в 5 лет.
Если по результатам первого анализа коэффициент атерогенности повышен, то рекомендуется корректировать диету и периодически пересдавать анализ для оценки динамики.
Существуют так называемые группы повышенного риска – люди, у которых вероятность появления болезней сосудов и сердца выше изначально.
Таким людям сдавать кровь на атерогенность лучше регулярно, особенно если показатели не самые оптимистичные.
К группе повышенного риска относятся:
- пациенты старшего возраста (после 50);
- люди, страдающие ожирением;
- гипертоники;
- больные сахарным диабетом;
- пациенты, перенесшие инфаркт или предынфарктное состояние.
В условную группу риска входят люди, чьи близкие родственники страдают от заболеваний сердца или кровеносной системы.
Предрасположенность к таким заболеваниям передается по наследству, поэтому если в семье есть история инфарктов или атеросклероза, то следует регулярно проверять кровь на атерогенность.
Специальной подготовки не к анализу не требуется. Для измерения количества холестерола в лабораториях используется венозная кровь.
Сдавать биоматериал необходимо натощак (выждать не менее 12 часов после приема пищи). За сутки необходимо отказаться от алкоголя и по возможности от сигарет. За полчаса до сдачи крови рекомендуется присесть, расслабиться.
Основная задача – не исказить результаты анализа временными перепадами. Поэтому не рекомендуется начинать новые диеты, особенно нацеленные на низкое потребление жиров, не начинать прием лекарств и БАДов для похудения.
Отложите кардинальные изменения образа жизни. Если вы спортом не занимаетесь, то не стоит начинать за 1-2 недели до анализа.
Если вы регулярно тренируетесь (бегаете, плаваете, ходите в спортзал), то в день сдачи анализа тренировку лучше отложить. Постарайтесь избегать стрессов и психоэмоциональных перенапряжений за несколько дней до сдачи анализа.
Если вы принимаете какие бы-то ни было медикаменты (в том числе контрацептивы), то об этом обязательно необходимо проинформировать врача. Некоторые средства могут временно снижать количество липидов в крови и искажать результаты исследования.
О чем говорит пониженный коэффициент?
В целом низкий коэффициент атерогенности – это хороший показатель. У взрослых людей без хронических патологий индекс атерогенности ниже 2 означает сбалансированное питание и низкий риск развития сердечно-сосудистых патологий.
Несмотря на видимую простоту расшифровки этого показателя, полноценный вывод о коэффициенте атерогенности сможет сделать только врач.
Во внимание необходимо принимать не только возраст (норма варьируется для разных возрастных категорий), но и медицинская история пациента.
У женщин пониженный коэффициент атерогенности может свидетельствовать о затянувшейся диете. Если женщина склонна к полноте и постоянно изнуряет собственный организм голоданиями или слишком жесткой диетой, заниженная атерогенность – это скорее крик организма о помощи.
Выше упоминались все положительные функции холестерина, в том числе жидкого. При хроническом недостатке жиров организм может оказаться без строительного материала для клеток, а кишечник – без необходимых пищеварительных соков.
В долгосрочной перспективе такой дисбаланс может затормозить обмен веществ и только усугубить проблему веса.
Пониженный коэффициент атерогенности у мужчин встречается крайне редко. Как правило, этот результат говорит о том, что пациент пренебрег правилами подготовки к анализу.
Если перед забором крови мужчина был на тренировке или употреблял алкогольные напитки накануне, результаты считаются недостоверными.
Некоторые медицинские препараты искажают уровень жиров в крови, особенно противогрибковые лекарства.
Пониженная атерогенность у детей – это серьезный повод для беспокойства родителей. За редким исключением проблемы с сосудами, вызванные повышенным холестерином, детям не угрожают.
Зато недостаток холестерина говорит о том, что клеткам не хватает питательных веществ для роста.
Если ребенок долгое время испытывает недостаток в холестерине, то возможно нарушение обмена веществ и развитие самых различных патологий. Чаще всего причины пониженного холестерина кроются в неправильном питании.
Источник: http://moydiagnos.ru/analizi/krovi/koeffitsient-aterogennosti-ponizhen.html
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе