Полип желчного пузыря код по мкб 10 у взрослых
Полип желчного пузыря код по МКБ 10 у взрослых
Существует немало различных факторов, которые могут спровоцировать деформацию желчного пузыря. Одни из них успели проявиться еще до рождения ребенка, повлияв на его внутриутробное развитие, другие дали о себе знать значительно позднее.
Причиной внутриутробной деформации желчного пузыря новорожденного младенца могут послужить как генетическая предрасположенность, так и нежелание будущей матери отказаться от вредных привычек – неумеренного курения, употребления алкогольных напитков, проявления чрезмерной физической активности.
Структурная патология желчного пузыря может быть врожденной (сформированная у плода еще на внутриутробном этапе развития) или приобретенной (образуется у детей и у взрослых как результат перенесенных воспалительных заболеваний пищеварительной системы).
Классификация
По форме расположения полипы желчного пузыря разделяют на одиночные, множественные, с крупными или мелкими размерами. Внешняя форма этих новообразований может быть каплевидная или округлая. Встречаются также полые по своей структуре полипы.
Фактически желчный пузырь представляет собой полую органическую структуру, имеющую грушевидную форму, и располагающуюся прямо под правой печеночной долей. Желчный пузырь крепко присоединен к печени верхней печеночной поверхностью.
У здоровых пациентов взрослого возраста желчный обычно имеет размеры 2,5х7-10 см. В данном органе содержится порядка 35 мл желчного сока, но если имеет место закупорка желчевыводящих каналов, то его количество может составлять 300 мл.
Желчнопузырные аномалии условно классифицируются на количественные, аномалии формы, величин и расположения. Каждая классификация имеет свои разновидности и особенности, поэтому и разбирать их надо по отдельности.
Количественные
Аномалии количественного характера подразделяются на такие состояния, при которых желчный может отсутствовать, иметь недоразвитость или вместо одного органа у ребенка будет два, а то и больше желчных.
Кроме того, к аномалиям относят разного рода перетяжки, перегибание и дивертикулы, карликовые либо гигантские размеры или аномальное расположение органа.
Причины деформации
Деформация желчного пузыря с признаками застоя желчи
Практически все формы этой аномалии приводят к застою желчи в большей или меньшей степени. Существует целая классификация таких деформаций:
- Простые перегибы;
- Перегородки;
- «Бычий рог»;
- Крючковидность;
- S-образность;
- Роторообразность.
Деформация желчного пузыря по типу фригийского колпака
В последнее время врачи все чаще регистрируют случаи деформации желчного пузыря у детей. Большинство больных обращаются за помощью в подростковом возрасте, однако существует вероятность развития патологии еще у грудничков.
Чтобы избежать обострения заболеваний, связанных с деформацией желчного пузыря, достаточно соблюдать несколько простых правил:
- Откажитесь от жирной и острой пищи, копченостей и консервов;
- Воздержитесь от употребления газированных и алкогольных напитков;
- Не употребляйте продукты, богатые азотом, холестерином или кислотой;
- Не пересаливайте пищу.
Последствия
Деформация желчного пузыря может оказаться довольно опасным заболеванием, особенно если не соблюдать предписания врачей.
Иногда передавливаются желчевыводящие каналы, в результате чего начинается застой желчи. Это состояние может вызвать такие серьезные последствия, как асцит, желчекаменная болезнь, гастрит и даже желтуху.
Более серьезные деформации, как перегиб и скручивание желчного пузыря могут привести к некрозу тканей или срастанию его стенок. В таком случае помогает только операция по удалению органа.
К счастью, далеко не все формы имеют последствия. Так, например, лабильная деформация, выявленная на УЗИ, вовсе не приводит ни к каким последствиям. Имеется ряд свидетельств, о том, что патология зачастую исчезает вовсе, со временем. Особенно высока вероятность самоизлечения у детей, которые растут и, как результат, меняется строение их организма.
Под деформацией желчного пузыря подразумевается изменение его естественной формы. От того, насколько сильно нарушена его форма, зависит развитие симптоматики и возможность его нормального функционирования.
При деформации, влияющей на функцию выведения желчного секрета, развивается застой желчи. Складки и загибы, появляющиеся в органе, препятствуют нормальному оттоку желчи и служат благоприятной почвой для образования камней.
Разнообразные желчнопузырные аномалии зачастую нарушают желчеотток, угнетая основные функции органа.
Желчезастои провоцируют развитие дистрофических изменений в стенках органа, который начинает увеличиваться в размерах, а его сократительные способности ухудшаются. Застой желчи также провоцирует развитие холецистита и камнеобразование.
Питание при деформации желчного пузыря
Деформация желчного пузыря – не из тех патологий, при которых следует до конца дней сидеть на жесткой диете. Разумеется, во время обострения ограничения в питании необходимы, да вы и сами, мучимые тошнотой и болью в правом боку, не захотите набивать желудок тяжелой пищей.
А вот в период ремиссии можно постепенно включать в рацион новые блюда. Только внимательно следите за реакцией своего организма: если какое-то блюдо вызывает у вас неприятные ощущения лучше на время от него отказаться.
Каковы же принципы диетического питания, которые вам нужно соблюдать?
Прежде всего, это отказ от острого и кислого, жирного и обжаренного в большом количестве подсолнечного масла (фритюре).
Кушанья необходимо готовить правильно: отваривать в воде или на пару (в период ремиссии – на курином бульоне), тушить в собственном соку или запекать в фольге или специальном рукаве. Кстати, рукав для запекания с легкостью может заменить отсутствующую пароварку – положите в него подготовленные продукты, крепко закрутите с двух сторон прилагающимися проволочными крепежами, опустите в кастрюлю с кипящей водой и поставьте таймер – через положенный промежуток времени получите сочное, нежное кушанье, приготовленное по всем правилам диетического питания.
Питайтесь дробно – от пяти до семи раз в день, маленькими порциями. Чай или кофе с бутербродами и один – очень обильный прием пищи абсолютно недопустимы!
Полип желчного пузыря код по МКБ 10 (международная классификация болезней)
Причины патологии
Существует немало различных факторов, которые могут спровоцировать деформацию желчного пузыря. Одни из них успели проявиться еще до рождения ребенка, повлияв на его внутриутробное развитие, другие дали о себе знать значительно позднее.
Причиной внутриутробной деформации желчного пузыря новорожденного младенца могут послужить как генетическая предрасположенность, так и нежелание будущей матери отказаться от вредных привычек – неумеренного курения, употребления алкогольных напитков, проявления чрезмерной физической активности.
Структурная патология желчного пузыря может быть врожденной (сформированная у плода еще на внутриутробном этапе развития) или приобретенной (образуется у детей и у взрослых как результат перенесенных воспалительных заболеваний пищеварительной системы).
Собственно, деформация желчного пузыря не считается какой-либо болезнью: это только признак, врожденная или приобретенная особенность органа.
Безусловно, пациентам с таким диагнозом необходимо тщательней остальных следить за питанием, пищеварительными и физическими нагрузками и пр. Более подробную информацию о данном состоянии желчного пузыря вы найдете в нашей статье.
Причин и факторов, предшествующих деформации желчного пузыря, может быть достаточно много. Обычно такие причины разделяют на те, которые были сформированы еще до рождения, а также те, которые появились позже.
Существует множество причин и факторов, согласно которым происходит желчный пузырь деформируется. Такие причины разделяются на две большие категории: врожденная и приобретенная. При врожденной аномалии, орган уже деформирован при появлении на свет.
Как правило, деформированный желчный пузырь приобрел такую форму еще при развитии плода в материнской утробе.
Это могло произойти вследствие внутриутробной инфекции, которая оказала влияние на развитие будущего человека, а также деформация органа может быть наследственной особенностью. Если же наследственная особенность исключена, а инфекций внутриутробных не было, то стоит искать причины в образе жизни женщины в период беременности.
Нездоровый образ жизни, излишняя активность, употребление алкоголя и курение сигарет, может стать причиной деформации желчного у плода.
— воспаление путей выведения желчи в хронической форме;
— наличие конкрементов в желчном пузыре или в полости его протоков (желчнокаменная болезнь);
— неправильное и нездоровое питание;
— нерегулярное питание (постоянные переедания или недоедания);
— перегрузка мышц живота (усиленные физические тренировки для пресса);
— процесс образования спаек;
Первичное заболевание обусловлено аномалиями развития желчного пузыря и ЖВП. Часто предпосылкой становится удвоение или сужение пузыря и протоков, появление рубцов и перетяжек.
Причиной может быть проблема двигательной активности гладкомышечных клеток и снижение их чувствительности к некоторым ферментам.
Вторичное заболевание формируется на фоне:
- Гормональных изменений. К ним относится прием гормональных контрацептивов.
- Соматических болезней. Это может быть цирроз печени, сахарный диабет.
- Проблемы желчевыводящих путей. Например, холецистит, стриктуры.
Лечение заболевания
К главным причинам сбоя в работе системы медики относят употребление большого количества острых и жирных блюд, солений, жареной пищи, копченостей, алкогольных напитков. Кроме того, к появлению недуга нередко приводит чрезмерная раздражительность.
Дискинезия желчевыводящих путей может появиться после сильных стрессов, следствием которых становятся спазмы в желчном пузыре. В свою очередь, это провоцирует выброс желчи непосредственно в двенадцатиперстную кишку. В таких случаях возможен панкреатит, способный привести к диабету.
В случае, если больной придерживает предписанных рекомендаций, то всего через 1-2 недели состояние здоровья заметно улучшается. На развитие и терапию ДЖВП не в последнюю очередь влияют рацион пациента и его устойчивость к стрессам.
Существует немало методов (например, гомеопатия), препаратов («Урсофальк», «Урсосан», «Аллохол»), эффективно влияющих на организм больного.
ВНИМАНИЕ! Информация на сайте представлена исключительно для ознакомления! Ни один сайт не сможет заочно решить Вашу проблему. Рекомендуем обратиться к врачу за дальнейшей консультацией и лечением.
В первую очередь, если были замечены за собой признаки и симптомы нарушений, необходимо обратиться за медицинской помощью. Чтобы установить диагноз, доктор должен выслушать все жалобы пациента, после чего пациент должен пройти обследование желчного пузыря с помощью УЗИ. При процедуре УЗИ показано обследование не только желчного пузыря, а и печени с желчевыводящими путями. Кроме того, необходимо сделать УЗИ печени.
Дискинезия желчного пузыря составляет 1/8 часть от всех болезней этого органа.
Одинаково часто встречается как у взрослых, так и у детей. Женщины страдают от недуга в 10 раз чаще, чем мужчины. Это связано со специфическим гормональным фоном. Особенно часто патология обнаруживается у девушек с астеническим телосложением.
По МКБ-10 код заболевания К82.8.0. Отмечено, что среди детей чаще всего страдают от болезни подростки. В 2/3 случаев дискинезия является вторичным заболеванием, которое развивается на фоне других недугов ЖКТ.
В современной медицине недуг был впервые описан в 1903-1909 годах. Хирурги оперировали пациента, который жаловался на сильные боли в правом подреберье. Вскрыв брюшину, они не обнаружили камней и воспалительного процесса. Поэтому было принято решение продолжить исследование болезни.
Симптомы
Как правило, первоначальный характер развития заболевания характеризуется бессимптомным проявлением. Новообразования даже при значительных размерах не вызывают болевых ощущений и какого – либо дискомфорта. Но все же бывают характерные симптомы, которые все же присущи при прогрессировании заболевания:
- горечь во рту;
- вздутие живота;
- тошнотворное чувство;
- позывы к рвоте;
- кислая отрыжка;
- похудение;
- повышенный аппетит;
- запоры.
Симптоматика, сопровождающая деформацию желчного пузыря, зависит от того, насколько быстро протекает этот процесс.
Так как в результате образования полипов в пузыре нарушается функции органа, то пациента будут беспокоить следующие симптомы:
- Тупые и тянущие боли в области правого подреберья;
- Тошнота, рвота;
- Изжога, отрыжка;
- Ощущение неприятного привкуса и горечи во рту;
- Спастические боли, напоминающие приступ желчной колики;
- Изменения стула – понос или запоры;
- Вздутие живота, повышенное газообразование.
Пожелтение кожи и слизистых оболочек, что указывает на то, что полип сдавливает стенки желчных протоков, в результате нарушается отток желчи.
Полипы в желчном пузыре: опасно ли это?
Полипы, образующиеся в желчном пузыре, представляют угрозу для здоровья пациента, так как новообразование может разрастаться и прогрессировать, что приводит к ухудшению функции пузыря, а соответственно, и к нарушению работы других органов ЖКТ.
Полипы препятствуют полноценному оттоку желчи, что приводит к ее застою и формированию желчных камней. Конкременты могут травмировать слизистую оболочку желчного пузыря и вызывать приступы сильнейшей желчной колики. Кроме этого, заболевание со временем может перерасти в рак.
Диагностика полипов в желчном пузыре
Главным методом диагностики полипоза является УЗИ брюшной полости. Исследование позволяет точно определить размеры полипа, место его локализации и наличие сопутствующих патологий, например, воспаления желчного пузыря.
Так как клиническая картина заболевания схожа с другими патологиями органов ЖКТ, то иногда пациенту дополнительно проводится эндоскопическое исследование двенадцатиперстной кишки.
Эндоскоп оснащен миниатюрной встроенной видеокамерой, которая позволяет обнаружить и патологии желчного пузыря благодаря его близкому расположению с двенадцатиперстной кишкой.
При подозрении на перерождение заболевания в рак пациенту дополнительно назначают МРТ и компьютерную томографию.
Симптомы деформации желчного пузыря зависят, в первую очередь, от скорости развития процесса.
Если деформация появляется резко, то симптоматика может выражаться в виде усиливающейся болезненности в месте проекции печени и желчного пузыря. Одновременно с болью у пациента нарастает желтизна кожи и слизистых оболочек, появляются приступы тошноты, отвращение к еде. Возможно увеличение температуры тела. При глубоком ощупывании область проекции печени очень болезненна. При осмотре языка обнаруживают плотный желтый налет.
ДЖВП (дискинезия желчевыводящих путей) — болезнь, которая развивается из-за нарушения функции органа, дискинезии желчевыводящих путей (код заболевания МКБ-10 — К83. 9).
Следствием этого становится неправильное выделение желчи в двенадцатиперстную кишку при пищеварении. Дискинезия желчного пузыря входит в группу болезней органов пищеварительной системы.
При появлении подозрительных симптомов необходимо в кратчайшие сроки обратиться к специалисту. Любое заболевание может привести к серьезным осложнениям.
Своевременная и правильно подобранная терапия препаратами («Урсофальк», «Урсосан», «Аллохол») поможет вылечить взрослых пациентов и избежать последствий недуга (обострение болезни, нарушение в работе других органов). Чтобы лечить болезнь, медиками часто применяется гомеопатия и народные средства (например, валериана, льняное масло, чистотел, перечная мята).
Проблемы с пищеварением основной симптом
Симптомы деформации могут не проявляться сразу, а только через время. А возможно их изначальное острое проявление. Все зависит от причины появления нарушения, а также то того, насколько быстро развивается патология.
Проявление болезни зависит от возраста и степени нарушения работы моторной функции этой части организма.
Симптомы у взрослых
Симптоматика зависит от формы патологии. При гиперкинетическом типе отмечается боль в правом подреберье. Она носит острый, коликообразный характер. Отдает преимущественно в лопатку и плечо. Может быть спровоцирована физическими нагрузками, стрессами.
Болезненные ощущения сопровождаются рвотой, отделением большого количества мочи, поносом. На фоне приступа могут быть отмечены раздражительность, головные боли, потливость.
При гипотоническом виде боль фокусируется в подреберье справа, не отдает в другие части тела.
Боль тупая, ноющая. Пациенты описывают ее как тяжесть или растяжение области под ребром. Вызваны такие ощущения бывают сильными эмоциями или погрешностями в рационе. Дополнительно появляется горечь во рту, тошнота, снижение аппетита, отрыжка.
Оба вида могут стать причиной неприятного запаха изо рта, желтого налета на языке. У женщин может отмечаться нарушение цикла месячных, а у мужчин – снижение либидо.
Признаки у детей
Симптомы заболевания у детей схожи с течением заболевания у взрослого человека. Рвота обычно появляется по причине сильного болевого приступа.
Кроме боли в районе печени они могут отдавать в любые другие, доставляя еще больший дискомфорт. Учащенный пульс отмечается обычно в период сильной боли.
Причины деформации
Деформация желчного пузыря с признаками застоя желчи 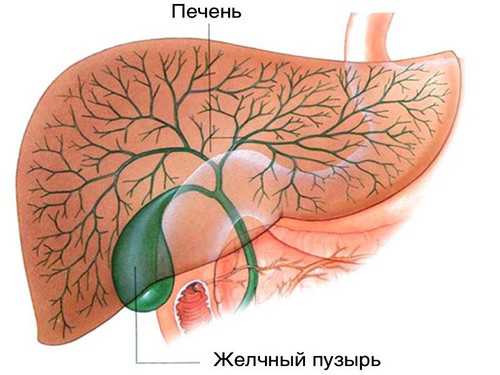
Практически все формы этой аномалии приводят к застою желчи в большей или меньшей степени. Существует целая классификация таких деформаций:
- Простые перегибы;
- Перегородки;
- «Бычий рог»;
- Крючковидность;
- S-образность;
- Роторообразность.
Деформация желчного пузыря по типу фригийского колпака
В последнее время врачи все чаще регистрируют случаи деформации желчного пузыря у детей. Большинство больных обращаются за помощью в подростковом возрасте, однако существует вероятность развития патологии еще у грудничков.
Чтобы избежать обострения заболеваний, связанных с деформацией желчного пузыря, достаточно соблюдать несколько простых правил:
- Откажитесь от жирной и острой пищи, копченостей и консервов;
- Воздержитесь от употребления газированных и алкогольных напитков;
- Не употребляйте продукты, богатые азотом, холестерином или кислотой;
- Не пересаливайте пищу.
Острые специи, промышленные майонез, кетчуп.
Строгая диета при деформации желчного пузыря касается только периода обострения. Во время ремиссии меню можно расширять, в то же время прислушиваясь к своему организму и к его реакции на употребление того или иного продукта. Важно запомнить основные правила диетического питания:
- необходимо забыть об острой, обжаренной и кислой пище;
- все продукты следует употреблять в сыром, отварном, паровом или запеченном виде;
- не рекомендуется употреблять холодную и слишком горячую пищу. Оптимальная температура еды – от 15 до 60 °C;
- питаться следует 5-6 раз в день небольшими порциями;
- в промежутках между приемами пищи следует выпивать достаточное количество воды – 2-2,5 л в день.
Яичный желток, субпродукты, бульоны из мяса, рыбы и грибов, животный жир и соусы ухудшают функцию печени и перегружают желчный пузырь, поэтому от их употребления лучше воздержаться.
Ни в коем случае нельзя допускать переедания, так как это очень большая нагрузка на всю пищеварительную систему, и на желчный пузырь в частности. Вовремя прерывайте трапезу: лучше съешьте меньше, но чаще.
Деформация желчного пузыря не всегда требует лечения, но постоянное наблюдение за состоянием органа необходимо. Диета, контролированные физические нагрузки, отсутствие стрессов – все эти рекомендации могут надолго обезопасить вас от проявлений деформации и защитить от возможных неприятных последствий данного дефекта.
Желчный пузырь является важным органом для человеческого организма, без которого не обходится процесс пищеварения. В норме у здорового человека желчный пузырь напоминает форму груши.
Но, иногда, вследствие каких-либо факторов, желчный пузырь может быть деформирован. Деформация желчного пузыря может быть приобретенным нарушением и врожденной аномалией.
Если были замечены симптомы и признаки деформированного желчного пузыря, следует непременно обратиться за медицинской помощью. После тщательного обследования, врач назначит необходимое лечение, учитывая индивидуальность организма и конкретный случай каждого пациента.
Случается, что деформация желчного пузыря не беспокоит человека, а обнаруживается данная патология только лишь на УЗИ. Если пациент не выявляет жалоб, то возможно, в лечении нет необходимости, но доктора придется посещать чаще, чем обычно.
Различные виды деформаций
Последствия
Деформация желчного пузыря может оказаться довольно опасным заболеванием, особенно если не соблюдать предписания врачей.
Иногда передавливаются желчевыводящие каналы, в результате чего начинается застой желчи. Это состояние может вызвать такие серьезные последствия, как асцит, желчекаменная болезнь, гастрит и даже желтуху.
Более серьезные деформации, как перегиб и скручивание желчного пузыря могут привести к некрозу тканей или срастанию его стенок. В таком случае помогает только операция по удалению органа.
К счастью, далеко не все формы имеют последствия. Так, например, лабильная деформация, выявленная на УЗИ, вовсе не приводит ни к каким последствиям. Имеется ряд свидетельств, о том, что патология зачастую исчезает вовсе, со временем. Особенно высока вероятность самоизлечения у детей, которые растут и, как результат, меняется строение их организма.
Под деформацией желчного пузыря подразумевается изменение его естественной формы. От того, насколько сильно нарушена его форма, зависит развитие симптоматики и возможность его нормального функционирования.
При деформации, влияющей на функцию выведения желчного секрета, развивается застой желчи. Складки и загибы, появляющиеся в органе, препятствуют нормальному оттоку желчи и служат благоприятной почвой для образования камней.
Диагностика
Для диагностирования заболевания проводят следующие процедуры:
- Ультразвуковую диагностику. С помощью звуковых волн частотой выше 20000 Герц изменяются характеристики сред желчных протоков. На экране видны произошедшие изменения в виде цветовых колебательных волн.
- Эндоскопическую ультрасонографию. Специальный датчик вводится в двенадцатиперстную кишку и сканирует окружающие ткани.
- Эндоскопическую ультрасонографию. В ротоглотку вводится эндоскоп с ультразвуковым датчиком на конце. С его помощью диагностируются даже самые маленькие полипные образования.
- Компьютерную томографию. Относится к дополнительным методам диагностики, у которого большая разрешающая способность. С помощью данного метода диагностики определяется структура и локализация полипа, а также сопутствующие аномалии желчных путей.
Наиболее действенный способ обнаружить патологию – это УЗИ. Обследование стоит не очень дорого и доступно каждому. Интересно отметить, что некоторые, считающиеся более точными, способы исследования зачастую не могут выявить деформацию, например, компьютерная томография.
Такая точность достигается за счет того, что ультразвук в желчном пузыре неправильной формы, начинает отражаться от его стенок и картина на мониторе начинает искажаться.
К сожалению, УЗИ имеет один серьезный недостаток – оно может ускорить развитие патологии, если к ней есть предпосылки.
Перед началом обследования врач должен собрать анамнез и провести общий осмотр. Дополнительную информацию могут дать следующие методы лабораторного исследования:
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи.
Однако самым информативным и доступным методом инструментальной диагностики при данном состоянии является ультразвуковое обследование. С помощью УЗИ можно с высокой точностью разглядеть строение стенки пузыря, его форму, наличие или отсутствие каких-либо деформаций, присутствие конкрементов в его полости. Кроме этого, посредством ультразвуковой диагностики оценивают размеры желчного пузыря.
Важно знать, что изгибы и перегибы органа могут иметь непостоянный характер. Для их обнаружения следует проводить динамическое наблюдение с помощью ультразвуковой диагностики с осуществлением осмотра с разных точек.
При проведении исследования главной задачей является определение вида болезни и выявление сопутствующих заболеваний. Обязательно проводится УЗИ.
При дискинезии такое исследование может показать увеличение или уменьшение размеров желчного пузыря, наличие подвижных или неподвижных очаговых образований, расширение общего желчного протока.
Проводятся и лабораторные исследования. К ним относится общий анализ крови. При первичной форме он не изменен. Но при наличии воспалительного процесса значительно повышается СОЭ. Биохимический анализ крови тоже при первичной форме не изменён, но при вторичном повышение билирубина свидетельствует о застое желчи.
К рентгенологическим методам относится:
- холецистография,
- холангиография,
- дуоденальное зондирование,
Лечение
Традиционная
Если неправильная форма желчного пузыря сформировалась в процессе внутриутробного развития, данная деформация только в редких случаях требует вмешательства специалистов. Обычно же такая патология не причиняет больному заметного дискомфорта и в лечении не нуждается.
Приобретенную деформацию, напротив, не только можно, но и совершенно необходимо вовремя лечить. Основные меры терапии в этом случае направлены на:
- Устранение болевых ощущений;
- Уменьшение воспалительной реакции;
- Восстановление нормального выведения желчи.
Больной обязательно должен пройти несколько курсов (обычно три или четыре) терапии, каждый из которых занимает от полутора до двух недель.
Чаще всего необходимо лечить деформацию приобретенного генеза, а не врожденного. Лечение данной патологии включает в себя следующие процедуры:
- соблюдение постельного режима в течение всего периода обострения процесса;
- употребление достаточного количества жидкости;
- соблюдение специальной диеты;
- прием лекарственных средств, обладающих анальгезирующим и спазмолитическим действием (при выраженных болях применяются даже наркотические анальгетики);
- использование антибактериальных средств с широким спектром действия;
- дезинтоксикационная терапия;
- желчегонные лекарственные препараты;
- иммуномодулирующие средства, комплексы поливитаминов;
- массаж области живота, лечебная физкультура и физиопроцедуры (вне периода обострения).
Существуют следующие диетические принципы при этой патологии:
- полностью исключить жирные, жареные и острые блюда;
- готовить пищу на пару, варить или употреблять в сыром виде;
- убрать из рациона чрезмерно холодные или горячие продукты питания;
- увеличить число приемов пищи до шести раз в день небольшими порциями;
- употреблять достаточное количество жидкости (не менее 2,5 л чистой питьевой воды).
Многих пациентов, которым диагностировали данное заболевание, интересует вопрос: может ли полип в желчном пузыре рассосаться самостоятельно? Это возможно в случае выявления холестеринового полипа.
Новообразование состоит из отложений холестерина на стенках пузыря, поэтому соблюдение специальной диеты с низким уровнем жиров и углеводов, а также прием лекарственных препаратов, разжижающих желчь и облегчающих ее выведение, помогают улучшить функцию органа и способствуют самостоятельному разрушению полипа.
Больные обычно получают необходимую медицинскую помощь в отделении гастроэнтерологии.
Главным правилом лечения становится соблюдение диеты. Медикаментозное лечение зависит от типа дискинезии.
Обычно при длительном течении заболевания назначается прием желчесодержащих средств. Хирургическое лечение этого заболевания признано неэффективным.
Профилактика
Для того чтобы проблема не появилась, нужно:
- Полноценно спать не меньше 8 часов в день.
- Чередовать умственный и физический труд.
- Гулять на свежем воздухе.
- Питаться полноценно, добавив в свой рацион больше растительной пищи, крупяных изделий.
Специалисты рекомендуют своевременно лечить расстройства невротического характера и не допускать серьезных стрессовых ситуаций. Лучше всего принимать пищу в одно и то же время каждый день.
Питание при деформации желчного пузыря
Деформация желчного пузыря – не из тех патологий, при которых следует до конца дней сидеть на жесткой диете. Разумеется, во время обострения ограничения в питании необходимы, да вы и сами, мучимые тошнотой и болью в правом боку, не захотите набивать желудок тяжелой пищей.
А вот в период ремиссии можно постепенно включать в рацион новые блюда. Только внимательно следите за реакцией своего организма: если какое-то блюдо вызывает у вас неприятные ощущения лучше на время от него отказаться.
Каковы же принципы диетического питания, которые вам нужно соблюдать?
Прежде всего, это отказ от острого и кислого, жирного и обжаренного в большом количестве подсолнечного масла (фритюре).
Кушанья необходимо готовить правильно: отваривать в воде или на пару (в период ремиссии – на курином бульоне), тушить в собственном соку или запекать в фольге или специальном рукаве. Кстати, рукав для запекания с легкостью может заменить отсутствующую пароварку – положите в него подготовленные продукты, крепко закрутите с двух сторон прилагающимися проволочными крепежами, опустите в кастрюлю с кипящей водой и поставьте таймер – через положенный промежуток времени получите сочное, нежное кушанье, приготовленное по всем правилам диетического питания.
Питайтесь дробно – от пяти до семи раз в день, маленькими порциями. Чай или кофе с бутербродами и один – очень обильный прием пищи абсолютно недопустимы!
полипы желчного пузыря по мкб 10
Полип жёлчного пузыря код по МКБ 10 (Международной классификации болезней) имеет К87 или D37.6. Патология подразумевает доброкачественное разрастание тканей. Возникает оно на поверхности стенок жёлчного пузыря. Полип может затруднять пищеварительный процесс, перекрывая протоки органа, а следовательно, и пути выхода жёлчи. Она нужна для расщепления в кишечнике белков и жиров. Лечение полипоза необходимо не только ради восстановления пищеварения, но и с целью предупреждения перерождения образования в злокачественное.
Назначение МКБ 10
Международная классификация болезней десятого пересмотра предназначена для облегчения сбора статистической информации в мировых масштабах. Полученные данные сравниваются и интерпретируются. Соответственно, МКБ 10 является нормативным документом с едино принятыми методическими подходами.
МКБ 10 позволяет зашифровать заболевание в буквенно-цифровой код. Это облегчает хранение, извлечение и анализ информации. Код можно записать в больничном листе, не используя сложных для восприятия и чтения названий.
Международная классификация пересматривается каждое десятилетие под управлением Всемирной организации здравоохранения. Десятый пересмотр МКБ основывается на использовании системы, рекомендованной Уильямом Фарром. В конце XIX века британец организовал не только медицинскую, но и обычную перепись населения.
Благодаря пересмотрам классификации вносятся дополнения, которые совершенствуют и упрощают кодировку.
В некоторых странах МКБ 10 имеет ещё одно важное назначение – зашифровка заболеваний в клинической и судебно-психиатрической практиках. Такой подход позволяет сохранять врачебную тайну.
Классификация представлена тремя томами:
- В первом томе содержится основная классификация.
- Во втором представлены основные правила для пользователей МКБ.
- Третий том содержит алфавитный перечень болезней.
Международная классификация заболеваний десятого пересмотра – единая классификация болезней с диагностическими указаниями, используемая во всех странах мира.
Распределение болезней по МКБ 10
Болезни в международной классификации десятого пересмотра распределены на 22 класса. Буква – первый символ кодировки каждого из них. Символы не повторяются за исключением Н и D. Последняя буква используется как во втором, так и третьем классах. С H открываются седьмой и восьмой классы.
Заболевания и другие патологические состояния распределяются с первого по семнадцатый класс.
Травмы относятся к девятнадцатому классу. Остальные категории используются для размещения понятий, используемых в диагностических целях. Код U является свободным и предназначен для записи новых патологий с невыясненными причинами возникновения. Кодирование заболеваний в МКБ 10 основывается на применении трёхзначного и четырёхзначного кодов.
Классификация построена на следующих принципах:
- В первом и семнадцатом классах кодируют на основе причин, вызвавших заболевание.
- Второй класс рассматривается в зависимости от механизмов развития болезни.
- Большинство классов использует за основу принцип локализации.
- Четвёртый принцип классификации заключается в объединении заболеваний на основе общих признаков. Так построен одиннадцатый класс.
МКБ 10 охватывает большинство заболеваний, используется во врачебной практике благодаря простоте применения.
Полип жёлчного пузыря и его разновидности по МКБ 10
Полип жёлчного пузыря в международной классификации относится к заболеваниям органов пищеварительной системы (К00-К93). В ней полипоз записан в одиннадцатый класс. Он, в свою очередь, относится к блоку заболеваний жёлчного пузыря, поджелудочной, жёлчевыводящих протоков. Коды патологий этих органов по МКБ 10 начинаются с К80, заканчиваясь К87.
Дополнительно полипы жёлчного кодируются во втором классе. К нему причислены новообразования. Полипоз рассматривается в рубрике «Новообразований жёлчного, печени, жёлчевыводящих путей». Основной код рубрики ─ D37.6.
Опухолевидные образования бывают плоскими или имеющими ножку. Первые склонны к перерождению в злокачественные. Полипы на ножках «переходят» в стадию рака лишь в 3─5% случаев.
По численности полипы бывают:
- единичными;
- множественными.
Образуются наросты на любой части слизистой оболочки жёлчного пузыря.
По своей природе полипы бывают:
- Холестериновые. Такие наросты развиваются в результате накопления отложений липофильного спирта на стенках полости пузыря. Наиболее часто холестериновые полипы возникают у людей с обменными нарушениями. Заболевание имеет кодировку в двух рубриках МКБ 10. Первая из них ─ поражения поджелудочной, жёлчевыводящих протоков, жёлчного пузыря при болезнях, классифицируемых в иных рубриках (К87). Основная же рубрика ─ новообразования жёлчного, печени, жёлчевыводящих протоков (D37.6).
- Воспалительные. Такие полипы состоят из разросшегося эпителия (слоя клеток, выстилающего орган изнутри). Образуются наросты вследствие длительного воспаления, протекающего в жёлчном. Кодировка полипов группы в соответствии с МКБ 10 – К87, D37.6.
- Аденоматозные. Образуются из железистой ткани. Она находится в паренхиме, то есть основном слое жёлчного пузыря. В МКБ 10 аденоматозные полипы кодируются как К87 и D37.6.
- Папилломные. Представляет собой сосочкоподобные новообразование на слизистой. Как и предыдущие варианты полипов, имеет кодировку в двух рубриках: поражениях жёлчного, поджелудочной, жёлчевыводящих протоков при болезнях, классифицируемых в иных рубриках (К87) и новообразованиях жёлчного, печени, жёлчевыводящих протоков (D37.6).
Холестериновый и воспалительный виды по своей структуре относятся к псевдополипам. Они внешне напоминают истинные, но не дают метастаз. Аденоматозный и папилломный типы являются настоящими, способны перерождаться в злокачественные.
Истинные полипы зачастую не проявляет себя клинической симптоматикой, что затрудняет их диагностику.
Наиболее частым типом диагностируемых полипов является воспалительный. Он сопутствует холециститу. Так именуют патологию, выражающуюся в воспалении жёлчного пузыря.
Полипозу могут сопутствовать тянущие боли в правом боку, ощущение тяжести, особенно после принятия пищи. Наиболее выражено симптомы проявляются с ростом опухолевидных образований. Если сформировавшийся полип нарушает эвакуацию жёлчи, может развиться жёлчекаменная болезнь. Она тоже имеет код по МКБ 10. Тогда к симптоматике полипоза добавятся проявления наличия в жёлчном пузыре конкрементов.
Так как главным образом полипы не проявляются клинической симптоматикой, их обнаруживают случайно при проведении ультразвукового обследования. В карте врач может записать диагноз стандартно, или же использовать код МКБ 10.
При возникновении симптомов полипоза жёлчного пузыря нужно незамедлительно обратиться за медицинской помощью.
Опасность полипов заключается в нарушении нормальной функции пищеварения. Из-за разрастания тканей нарушается нормальный отток жёлчи, что приводит к желчно-каменной болезни.
Немене опасным последствием данной патологии является перерождение полипов в злокачественные опухоли. Важно вовремя диагностировать заболевание и принять необходимые меры по его устранению.
Напрашивается вывод, что заболевание требует своевременного лечения ввиду возможного озлокачествления. Полипы жёлчного пузыря являются наростами на слизистой оболочке органа. Однако, несмотря на то, что образования носят доброкачественный характер они представляют угрозу для организма человека. С увеличением размеров полипа нарушается нормальное функционирование пищеварительной системы, что может привести к различным осложнениям.
Рекомендуем прочитать:
полип желчного пузыря код мкб 10
Полип жёлчного пузыря код по МКБ 10 (Международной классификации болезней) имеет К87 или D37.6. Патология подразумевает доброкачественное разрастание тканей. Возникает оно на поверхности стенок жёлчного пузыря. Полип может затруднять пищеварительный процесс, перекрывая протоки органа, а следовательно, и пути выхода жёлчи. Она нужна для расщепления в кишечнике белков и жиров. Лечение полипоза необходимо не только ради восстановления пищеварения, но и с целью предупреждения перерождения образования в злокачественное.
Назначение МКБ 10

Международная классификация болезней десятого пересмотра предназначена для облегчения сбора статистической информации в мировых масштабах. Полученные данные сравниваются и интерпретируются. Соответственно, МКБ 10 является нормативным документом с едино принятыми методическими подходами.
МКБ 10 позволяет зашифровать заболевание в буквенно-цифровой код. Это облегчает хранение, извлечение и анализ информации. Код можно записать в больничном листе, не используя сложных для восприятия и чтения названий.
Международная классификация пересматривается каждое десятилетие под управлением Всемирной организации здравоохранения. Десятый пересмотр МКБ основывается на использовании системы, рекомендованной Уильямом Фарром. В конце XIX века британец организовал не только медицинскую, но и обычную перепись населения.
Благодаря пересмотрам классификации вносятся дополнения, которые совершенствуют и упрощают кодировку.
В некоторых странах МКБ 10 имеет ещё одно важное назначение – зашифровка заболеваний в клинической и судебно-психиатрической практиках. Такой подход позволяет сохранять врачебную тайну.
Классификация представлена тремя томами:
- В первом томе содержится основная классификация.
- Во втором представлены основные правила для пользователей МКБ.
- Третий том содержит алфавитный перечень болезней.
Международная классификация заболеваний десятого пересмотра – единая классификация болезней с диагностическими указаниями, используемая во всех странах мира.
Распределение болезней по МКБ 10
Болезни в международной классификации десятого пересмотра распределены на 22 класса. Буква – первый символ кодировки каждого из них. Символы не повторяются за исключением Н и D. Последняя буква используется как во втором, так и третьем классах. С H открываются седьмой и восьмой классы.
Заболевания и другие патологические состояния распределяются с первого по семнадцатый класс.
Травмы относятся к девятнадцатому классу. Остальные категории используются для размещения понятий, используемых в диагностических целях. Код U является свободным и предназначен для записи новых патологий с невыясненными причинами возникновения. Кодирование заболеваний в МКБ 10 основывается на применении трёхзначного и четырёхзначного кодов.
Классификация построена на следующих принципах:
- В первом и семнадцатом классах кодируют на основе причин, вызвавших заболевание.
- Второй класс рассматривается в зависимости от механизмов развития болезни.
- Большинство классов использует за основу принцип локализации.
- Четвёртый принцип классификации заключается в объединении заболеваний на основе общих признаков. Так построен одиннадцатый класс.
МКБ 10 охватывает большинство заболеваний, используется во врачебной практике благодаря простоте применения.
Полип жёлчного пузыря и его разновидности по МКБ 10
Полип жёлчного пузыря в международной классификации относится к заболеваниям органов пищеварительной системы (К00-К93). В ней полипоз записан в одиннадцатый класс. Он, в свою очередь, относится к блоку заболеваний жёлчного пузыря, поджелудочной, жёлчевыводящих протоков. Коды патологий этих органов по МКБ 10 начинаются с К80, заканчиваясь К87.
Дополнительно полипы жёлчного кодируются во втором классе. К нему причислены новообразования. Полипоз рассматривается в рубрике «Новообразований жёлчного, печени, жёлчевыводящих путей». Основной код рубрики ─ D37.6.
Опухолевидные образования бывают плоскими или имеющими ножку. Первые склонны к перерождению в злокачественные. Полипы на ножках «переходят» в стадию рака лишь в 3─5% случаев.
По численности полипы бывают:
- единичными;
- множественными.
Образуются наросты на любой части слизистой оболочки жёлчного пузыря.
По своей природе полипы бывают:
- Холестериновые. Такие наросты развиваются в результате накопления отложений липофильного спирта на стенках полости пузыря. Наиболее часто холестериновые полипы возникают у людей с обменными нарушениями. Заболевание имеет кодировку в двух рубриках МКБ 10. Первая из них ─ поражения поджелудочной, жёлчевыводящих протоков, жёлчного пузыря при болезнях, классифицируемых в иных рубриках (К87). Основная же рубрика ─ новообразования жёлчного, печени, жёлчевыводящих протоков (D37.6).
- Воспалительные. Такие полипы состоят из разросшегося эпителия (слоя клеток, выстилающего орган изнутри). Образуются наросты вследствие длительного воспаления, протекающего в жёлчном. Кодировка полипов группы в соответствии с МКБ 10 – К87, D37.6.
- Аденоматозные. Образуются из железистой ткани. Она находится в паренхиме, то есть основном слое жёлчного пузыря. В МКБ 10 аденоматозные полипы кодируются как К87 и D37.6.
- Папилломные. Представляет собой сосочкоподобные новообразование на слизистой. Как и предыдущие варианты полипов, имеет кодировку в двух рубриках: поражениях жёлчного, поджелудочной, жёлчевыводящих протоков при болезнях, классифицируемых в иных рубриках (К87) и новообразованиях жёлчного, печени, жёлчевыводящих протоков (D37.6).
Холестериновый и воспалительный виды по своей структуре относятся к псевдополипам. Они внешне напоминают истинные, но не дают метастаз. Аденоматозный и папилломный типы являются настоящими, способны перерождаться в злокачественные.
Истинные полипы зачастую не проявляет себя клинической симптоматикой, что затрудняет их диагностику.
Наиболее частым типом диагностируемых полипов является воспалительный. Он сопутствует холециститу. Так именуют патологию, выражающуюся в воспалении жёлчного пузыря.
Полипозу могут сопутствовать тянущие боли в правом боку, ощущение тяжести, особенно после принятия пищи. Наиболее выражено симптомы проявляются с ростом опухолевидных образований. Если сформировавшийся полип нарушает эвакуацию жёлчи, может развиться жёлчекаменная болезнь. Она тоже имеет код по МКБ 10. Тогда к симптоматике полипоза добавятся проявления наличия в жёлчном пузыре конкрементов.
Так как главным образом полипы не проявляются клинической симптоматикой, их обнаруживают случайно при проведении ультразвукового обследования. В карте врач может записать диагноз стандартно, или же использовать код МКБ 10.
При возникновении симптомов полипоза жёлчного пузыря нужно незамедлительно обратиться за медицинской помощью.
Опасность полипов заключается в нарушении нормальной функции пищеварения. Из-за разрастания тканей нарушается нормальный отток жёлчи, что приводит к желчно-каменной болезни.
Немене опасным последствием данной патологии является перерождение полипов в злокачественные опухоли. Важно вовремя диагностировать заболевание и принять необходимые меры по его устранению.
Напрашивается вывод, что заболевание требует своевременного лечения ввиду возможного озлокачествления. Полипы жёлчного пузыря являются наростами на слизистой оболочке органа. Однако, несмотря на то, что образования носят доброкачественный характер они представляют угрозу для организма человека. С увеличением размеров полипа нарушается нормальное функционирование пищеварительной системы, что может привести к различным осложнениям.
Рекомендуем прочитать:
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе