Подготовка больного к операции
Как подготовиться к хирургической операции. Для пациентов.
Данная статья предназначена для пациентов. В ней будет рассказано, как подготовиться к хирургической операции на органах брюшной полости (на печени, желудке, кишечнике, поджелудочной железе, гинекологической операции и т.д.).
Как подготовиться к хирургической операции?
Вне зависимости от диагноза и объёма оперативного вмешательства, все пациенты проходят определенную подготовку к операции на органах брюшной полости. Как правило, врач рассказывает пациенту,как подготовиться к хирургической операции в каждом конкретном случае. Мы разберём общие аспекты подготовки к оперативному вмешательству, основываясь на международных рекомендациях ВОЗ и ERAS.
Анализы (лабораторная диагностика).
У пациента обязательно должны быть свежие лабораторные анализы:
- Клинический анализ крови с подсчётом лейкоцитарной формулы (анализ действиетелен 7 дней);
- Биохимический анализ крови (АЛТ, АСТ, общий белок, альбумин, креатинин, мочевина, билирубин общий, билирубин прямой + дополнительные показатели биохимических показателей крови по назначению врача)(анализ действиетелен 7 дней);
- Группа крови с определением резус фактора (анализ действителен 6 месяцев);
- Анализ крови на гепатиты B и С (анализ действителен 6 месяцев);
- Реакция Вассерммана(анализ действителен 6 месяцев);
- Анализ на ВИЧ(анализ действителен 6 месяцев);
- Общий анализ мочи с микроскопией осадка (анализ действиетелен 7 дней).
Как правило, врач назначает эти анализы не за долго перед операцией. При необходимости, могут быть назначены дополнительные анализы (в зависимости от заболевания пациента).
Инструментальные обследования.

Перед обширным хирургическим вмешательством врач назначает:
- Рентгенографию органов грудной клетки или флюорографию;
- Электрокардиографию (ЭКГ);
- Ультразвуковое исследование (УЗИ) органов брюшной полости и органов малого таза;
- ЭХО-КГ (по показаниям);
- Функция внешнего дыхания (по показаниям)
- Холтеровское мониторирование (по показаниям)
- Компьютерную томографию (КТ) (по показаниям);
- Магнитно-резонансную терапию (МРТ) (по показаниям);.
Если заболевание требует более обширной диагностики и дополнительных обследований перед операцией, врач сообщает об этом пациенту.
Беседа с врачом.

Лечащий врач всегда проводит беседу с пациентом перед операцией. Он расскажет об оперативном вмешательстве, для чего его необходимо проводить, расскажет о возможных рисках и осложнениях процедуры. Старайтесь заранее подготовить интересующие Вас вопросы, чтобы врач смог ответить на них во время беседы.
Также, накануне операции, анестезиолог проводит беседу с пациентом о предстоящей операции и о проведении анестезиологического пособия.
Диета перед операцией.

Как правило, соблюдать особый режим питания не требуется, если он заранее не был назначен врачом.
Однако, по международным рекомендациям ERAS доказано: если пациент истощён и его индекс массы тела (росто-весовой коэффициент, соотношение роста и веса) составляет менее 18,5 баллов, то показано усиленное белково-углеводное питание в течение 7 дней перед операцией. Для сильно истощенных пациентов усиленное питание показано за 14 дней до предполагаемой даты операции.
Голод перед операцией.

По последним международным рекомендациям, не следует принимать пищу за 12 часов перед операцией. Пить не стоит за 6 часов до начала операции.
Приём препаратов перед операцией.

Если пациент получает регулярную терапию по поводу своего заболевания (заболеваний), стоит обсудить с врачом, какие препараты стоит пить или не пить до операции.
Как правило, препараты, влияющие на вязкость крови, отменяются за 7 дней до планируемого оперативного вмешательства.
Однако без согласования с врачом самостоятельно отменять назначенную терапию не стоит.
Подготовка кишечника перед операцией.

Подготовка кишечника бывает двух типов:
- Механическая (клизма);
- Пероральная (приём препаратов макрогола — слабительный препарат с осмотическими свойствами, применяемый для очищения кишечника).
По международным рекомендациям, при резекциях печени, проводить подготовку кишечника не обязательно.
При операциях на желудке, кишечнике — обязательно проведение подготовки кишечника.
О необходимости механического или перорального очищения кишечника пациенту сообщает врач перед операцией. Процедуру механической подготовки кишечника проводит медсестра накануне перед операцией и в день операции до подачи в операционную.
Удаление волос с тела.
Волосы — источник инфекции. Они являются одним из источников послеоперационных инфекционных осложнений. Поэтому удалять волосы с тела перед операцией — обязательно. Волосы, при наличии, удаляют с шеи, груди, живота, паховой области, и верхней трети бедра.
Возможны два варианта — бритьё или машинная стрижка.
По последним рекомендациям ВОЗ по предотвращению хирургических инфекцией — машинная стрижка предпочтительней, поскольку бритьё операционного поля вызывает микро порезы кожи, что может приводить к инфицированию.
Рекомендуется также побрить лицо. Если во время операции проводится интубация (постановка дыхательной трубки в трахею для осуществления аппаратного дыхания), анестезиологу будет удобно фиксировать дыхательную трубку к бритому лицу.
Гигиенический душ.

Пациент обязан принять гигиенический душ (тщательное мытьё кожных покровов с мылом) вечером накануне оперативного вмешательства и утром перед подачей в операционную) для снижения риска инфекционных осложнений.
Бинтование ног перед операцией.

В некоторых случаях требуется бинтование ног перед оперативным пособием для профилактики тромбозов вен нижних конечностей. Об этом сообщает врач накануне операции. Можно использовать эластичный 5-метровый бинт, или индивидуальное компрессионное бельё (чулки) 1-й степени компрессии.
Бинтование ног проводит медицинская сестра. Пациент должен находиться в положении лёжа. Процедура проводится сразу же после ночного сна в положении лёжа, или после нахождения пациента лёжа с поднятыми вверх ногами в течение 5-10 минут.
Компрессионное бельё надевается сразу же после ночного сна в положении лёжа, или после нахождения пациента лёжа с поднятыми вверх ногами в течение 5-10 минут.
Подача в операционную.

Пациент подаётся в операционную в голом виде. На теле не должно быть никаких предметов одежды, а также украшений, пирсинга и т.д. Если у пациента есть маникюр или педикюр — его необходимо обязательно снять (в некоторых случаях анестезиологи смотрят на цвет ногтевой пластинки для оценки насыщения тканей кислородом).
Компрессионный бандаж после операции.
О необходимости ношения послеоперационного бандажа для профилактики послеоперационных вентральных грыж врач сообщает дополнительно.
Итого.
Я максимально подробно описал как подготовиться к хирургической операции на органах брюшной полости. В зависимости от заболевания и от предполагаемого оперативного лечения, может быть дополнительная необходимая информация, которую врач доносит своим пациентам перед оперативным лечением.
Подготовка больного к операции

Без предварительной подготовки можно делать только незначительные амбулаторные операции, при которых нет необходимости применять наркоз. Во всех остальных случаях, даже при неотложных вмешательствах, принимаются меры, направленные на то, чтобы предотвратить ряд опасностей и осложнений, которые могут возникнуть в зависимости от болезни и от собственно оперативного акта.
Для обеспечения благоприятного окончания необходимо подготовить больного к операции:
1 . Объяснить больному суть операции, убедить его, что все мобилизовано для обеспечения благоприятного окончания, болей не будет.
2 . Принять все меры, чтобы уменьшить или устранить, в пределах возможного, нарушения функций внутренних органов в зависимости от природы этих нарушений. О состоянии сердца, легких, почек нужно иметь четкие представления.
3 . Тщательно осмотреть кожу больного и убедиться, что на ней нет гнойников, расчесов, ссадин.
4 . Перед сложной операцией показана санация (оздоровление) полости рта.
5 . Нередко переливают однократно или повторно кровь.
6 . Если операция не проводится непосредственно на кишечнике, то больному обычно ставится накануне вечером и утром в день операции клизма.
7 . Перед операцией на желудке последний утром промывается .
8 . При операциях на кишечнике, особенно толстых, накануне назначается слабительное, клизма — вечером и утром.
Обеззараживание операционного поля. Волосы надо побрить не накануне, а в день операции. Мыло не применять. Достаточно смочить кожу спиртом. Для приготовления к асептическим операциям иметь отдельную бритву.
Выбрита и чистая в обычном понимании этого слова кожа перед операцией смазывается дважды 5 % йодной настойкой.
Осуществления операции. Все, кто непосредственно участвует в операции, работают в стерильных халатах и стерильных масках. Очень желательны полотняные чулки, которые закрывают нижние конечности выше колен. Нарколог также вымывает руки и надевает чистый халат и маску. Роли участников операции заранее распределяются. Управляет и распоряжается во время операции только хирург, который делает операцию.
Подготовка больного к операции
Предоперационный период — это время пребывания больного в стационаре от момента, когда закончено диагностическое обследование, установлен клинический диагноз заболевания и принято решение оперировать больного, до начала операции. Цель этого периода — максимально снизить возможные осложнения и уменьшить опасность для жизни больного как во время операции, так и после нее. Основными задачами предоперационного периода являются: точная постановка диагноза заболевания; определение показаний к операции; выбор способа вмешательства и метода обезболивания; выявление имеющихся сопутствующих заболеваний органов и систем организма и проведение комплекса мероприятий для улучшения нарушенных функций органов и систем больного; проведение мероприятий, уменьшающих опасность эндогенной инфекции; психологическая подготовка больного к предстоящему оперативному вмешательству.
Предоперационный период делится на два этапа — диагностический и предоперационной подготовки.
Подготовка больного к операции заключается в нормализации функции жизненно важных органов: сердечно-сосудистой и дыхательной систем, желудочно-кишечного тракта, печени и почек.
Исследование функций органов и систем. Функциональное исследование органов кровообращения. В клинической практике сердечная недостаточность определяется по следующим основным симптомам:
· одышка, наступающая уже при ничтожных физических напряжениях,— ранний симптом начинающейся сердечной недостаточности;
· цианоз, возникающий вследствие абсолютного увеличения количества редуцированного гемоглобина при уменьшении насыщения крови капилляров кислородом;
· повышение венозного давления, проявляющееся венозным застоем, особенно в венах, близких к сердцу (яремные, локтевые); ч
· застойная печень вследствие растяжения капсулы, которая часто вызывает появление чувства давления и тяжести в области правого подреберья;
· отеки, возникающие уже в ранней стадии слабости правого желудочка сердца. Они локализуются они прежде всего в нижерасположенных частях тела, постепенно поднимаясь все выше и выше (анасарка, отек мошонки).
При отсутствии клинических проявлений сердечную недостаточность можно выявить с помощью функциональных проб.
Проба на задержку дыхания. Проба выполняется следующим образом: незаметно для больного подсчитывают число дыхательных движений в течение 1 мин. Затем больному предлагается задержать дыхание после максимального вдоха (проба Штанге) и максимального выдоха (проба Собразе). В первом случае в норме задержка дыхания длится до 40 с, во втором — до 26 — 30 с. При наличии у больного признаков сердечной недостаточности время задержки дыхания сокращается. При перенасыщении крови углекислотой больной не может задержать дыхание на длительное время.
Нагрузочная проба Обертона — Мартина. Проба применяется для выявления сердечной недостаточности. Определяется число сердечных сокращений (пульс) и дыханий в положении лежа, при вставании, ходьбе, опять лежа, при вставании и ходьбе на месте и снова лежа. У здоровых пациентов учащение пульса и увеличение числа дыхательных движений отмечается только после ходьбы, у больных — при вставании.
Функциональное исследование органов дыхания. Одним из наиболее простых способов исследования функции органов дыхания для выявления дыхательной недостаточности является спирометрия, позволяющая определить легочные объемы.
Объем дыхания (дыхательный воздух) — это количество вдыхаемого и выдыхаемого воздуха при спокойном дыхании (в норме - 500-800 мл).
Резервный объем — это количество воздуха, которое может быть дополнительно введено в легкие после обычного вдоха (инспираторный резерв в норме 1 500 — 2 000 мл) или выведено из легких после обычного выдоха (экспираторный резерв в норме 800-1500 мл).
Остаточный объем (резидуальный) — это количество воздуха, остающегося в легких после максимального выдоха (в норме 1 000-1 500 мл).
Жизненная емкость легких (ЖЕЛ) — это сумма объема дыхания и инспираторного и экспираторного резервных объемов (в норме 2 800 —4 300 мл).
Уменьшение показателей объема указывает на наличие у больного дыхательной недостаточности.
Перед операцией больного необходимо научить правильно дышать и откашливаться, чему должна способствовать дыхательная гимнастика ежедневно по 10—15 мин. Как можно раньше больной должен отказаться от курения.
Исследование крови. Функции крови многочисленны, поэтому исследование морфологии кровяных клеток, их способности к регенерации, процесса свертывания и состава плазмы позволяет сделать вывод о состоянии циркулирующей крови и костного мозга. Кроме того, химический состав крови является отражением функции многих органов организма больного, и его изучение позволяет судить об их функциональном состоянии. Перед операцией выполняют общий анализ крови, определяют время кровотечения и свертывания крови, а по показаниям определяют коагулограмму (гемостазиограмму).
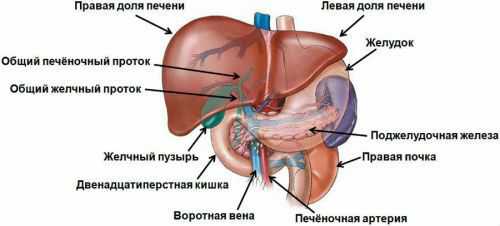
Исследование функции печени. Печень играет особую роль в организме. Функции этого органа весьма разнообразны. Нарушение функции печени приводит к резким изменениям жизнедеятельности органов и тканей организма и нередко заканчивается летальным исходом, поэтому выявление этих нарушений имеет большое значение в предоперационном периоде. О функциональном состоянии печени можно судить по данным биохимических исследований крови больного. Для этого определяется количество белка, холестерина, сахара, билирубина в крови.
Специальные исследования крови (тимоловая, сулемовая пробы) позволяют оценить состояние дезинтоксикационной способности печени. Исследование крови для определения в ней количества протромбина указывает на состояние протромбинообразовательной функции печени. Обнаружив в крови те или иные отклонения от нормального состояния биохимических показателей, следует обязательно выяснить их причину и провести коррекцию.
Исследование функции почек. Почки выводят из организма излишние продукты и вредные вещества и задерживают вещества, необходимые для жизнедеятельности организма. В норме почки ежедневно выделяют 1 — 2 л мочи, которая имеет постоянные состав и удельный вес. Уменьшение или увеличение количества выделяемой мочи и изменение ее состава и удельного веса при условии сохранения поступления в организм жидкости и отсутствия ее избыточного выделения другими органами (кишечником, желудком, кожей) свидетельствует о нарушении функции почек.
Выявление функциональной недостаточности почек требует ее обязательной коррекции. Для диагностики почечной недостаточности и воспалительных процессов в чашечно-лоханочной системе проводят следующие исследования: общий анализ мочи, остаточный азот крови (мочевина, креатинин), по показаниям — ультразвуковое исследование (УЗИ) почек, внутривенная урография, сцинтиграфия почек.
Если этого не сделать, могут возникнуть серьезные осложнения как во время оперативного вмешательства, так и в послеоперационном периоде.
Подготовка пациента к методам инструментального обследования. В современной хирургической клинике с целью обследования применяют различные методы, многие из которых требуют специальной подготовки больного. От того насколько правильно фельдшер это сделает, во многом будет зависеть качество диагностики и, соответственно, лечения пациента. Выделяют несколько групп методов обследования: эндоскопические, рентгенологические, ультразвуковые.
Эндоскопические методы. Эндоскопия — это метод исследования внутренних органов с помощью специальных инструментов (эндоскопов), снабженных оптическими и осветительными системами (цв. вклейка, рис. 13).
Бронхоскопия — визуальное (инструментальное) исследование бронхолегочной системы с помогдью бронхоскопов, вводимых в дыхательные пути больного. Показаниями к бронхоскопии являются все виды бронхолегочной патологии. Перед бронхоскопией проводят психологическую и медикаментозную подготовку больного, беседуют с ним о предстоящем исследовании. Для премедикации назначают препараты из группы транквилизаторов. Исследования проводят при пустом желудке, опорожненном мочевом пузыре и по возможности — кишечнике.
Фиброэзофагогастродуоденоскопия — исследование пищевода, желудка, двенадцатиперстной кишки. Показаниями являются диагностика и лечение острых и хронических заболеваний пищевода, желудка, двенадцатиперстной кишки, заболеваний органов дуоденопанкреатобилиарной зоны.
За 45 — 60 мин до исследования проводят премедикацию и подкожно вводят 1 — 2 мл 0,1 % раствора атропина и 2 мл 0,5 % раствора седуксена (реланиума). Для снятия эмоционального напряжения на ночь накануне и перед исследованием назначают транквилизаторы (мепротан, седуксен, тазепам). Для анестезии ротоглотки используют различные препараты: дикаин, тримекаин, ли-докаин. До 3 мл 0,25 — 3,0% раствора этих анестетиков наносят путем распыления, смазывания и полоскания. Анестезирующий эффект усиливается и удлиняется при добавлении 0,1 % раствора адреналина.
Цистоскопия — метод осмотра внутренней поверхности мочевого пузыря (см. подразд. 17.1).
Торакоскопия (плевроскопия) — исследование плевральной полости с помощью эндоскопа, вводимого в нее через прокол или разрез грудной стенки. Накануне исследования больным назначают седативные средства, за 30 — 40 мин до торакоскопии подкожно вводят 1 мл 2 % раствора промедола и 0,5 мл 0,1% раствора атропина. Больного готовят к торакоскопии, как к обычной хирургической операции. Торакоскопию выполняют в операционной или перевязочной.
Лапароскопия — эндоскопическое исследование органов брюшной полости. Показаниями к лапароскопии являются симптомы поражения органов брюшной полости при неясном диагнозе с целью биопсии ее патологических образований.
Подготовка и премедикация проводятся, как к операции на органах брюшной полости. Плановую лапароскопию проводят натощак после очищения кишечника клизмой вечером накануне и утром в день исследования. Волосы на передней брюшной стенке сбривают непосредственно перед исследованием. Обычно лапароскопия проводится в условиях местной анестезии 0,25 % раствором новокаина. Наркоз показан психическим больным, пациентам в шоковом и возбужденном состоянии.
Ректороманоскопия — метод визуального исследования слизистой оболочки прямой кишки.
Фиброколоноскопия — исследование ободочной кишки, а также терминального отдела подвздошной кишки. Показаниями являются клинические и рентгенологические признаки заболеваний толстой кишки. За 3 сут до исследования больному назначают безшлаковую диету. Накануне перед исследованием больной принимает 50 мл касторового масла. При подготовке больных к колоноскопии накануне используют клизмы объемом 1,0— 1,5 л водой комнатной температуры с интервалом 1 —2 ч, а утром перед исследованием ставят еще две клизмы. Колоноскопию проводят через 2 —3 ч после последней клизмы. В последнее время для подготовки к исследованию с успехом применяют препараты типа фортранса, которые позволяют быстро и качественно подготовить толстую кишку.
В связи с наличием неприятных и даже болезненных ощущений колоноскопию целесообразно проводить после предварительного введения обезболивающих средств, вид и дозы которых индивидуальны. У больных с нарушенной психикой, выраженным болевым синдромом колоноскопию выполняют под общим обезболиванием.
Рентгенологические методы. Обзорнаярентгенография органов брюшной полости. Как правило, исследование выполняется в экстренном порядке без предварительной подготовки больного при подозрении на острую хирургическую патологию органов брюшной полости. По данным обзорной рентгенографии диагностируют перфорации полых органов (прободная язва желудка, двенадцатиперстной кишки, толстой кишки), острую кишечную непроходимость, инородные тела брюшной полости.
Для диагностики нарушений проходимости содержимого по кишечнику используется проба по Напалкову — больному дают выпить 50 мл взвеси сульфата бария и выполняют обзорные снимки брюшной полости через 4, 12 и 24 ч.
Рентгенография желудка и двенадцатиперстной кишки. При подготовке желудка и двенадцатиперстной кишки к рентгенологическому исследованию необходимо освободить их от пищевых масс и газов. Перед исследованием не разрешается употреблять грубую пишу, способствующую образованию газов. Ужинать можно не позднее 20.00. Утром больной не должен принимать пищу, пить воду, курить. Вечером и утром за 2 ч до исследования кишечник очищается с помощью клизмы (1 л теплой воды).
Применение слабительных средств для очищения кишечника не рекомендуется, так как они способствуют газообразованию. Если больной страдает непроходимостью выходило отдела желудка (опухолевый или язвенный стеноз), то желудочное содержимое необходимо эвакуировать с помощью толстого зонда с последующим промыванием до чистой воды.
Рентгенография толстой кишки (ирригоскопия). Исследование проводится после наполнения просвета толстого кишечника бариевой взвесью посредством клизмы. Иногда после приема бария или проведенного рентгенологического исследования желудка исследуют пассаж бариевой взвеси по кишечнику. Утром за 2 ч до исследования делают еще две очистительные клизмы изотоническим раствором. В настоящее время с успехом применяются препараты типа фортранса.
Исследование грудной клетки и позвоночника. Рентгеновское исследование шейного и грудного отделов позвоночника, а также грудной клетки не требует специальной подготовки пациента. Больного надо готовить для рентгеновского исследования Поясничного отдела позвоночника, так как наличие большого скопления газа в кишечнике мешает получению качественных рентгенограмм. Подготовка проводится так же, как при исследовании почек.
Ультразвуковые методы. Ультразвуковое исследование назначается пациентам для выявления патологии гепатобилиарной системы, исключения инфильтратов, до- и послеоперационных абсцессов, динамики послеоперационного периода, исключения метастазирования или первичных опухолей; в урологии — для исключения мочекаменной болезни, кист почек, нарушения оттока мочи, воспалительных и гнойных процессов. Ввиду достаточной информативности и неинвазивности УЗ И широко распространено в поликлиниках и стационарах, а также является относительно недорогим и высокоэффективным методом диагностики (цв. вклейка, рис. 14).
Ультразвуковое исследование органов брюшной полости и забрюшинного пространства. Перед обследованием необходимо ограничить употребление в пищу овощей, фруктов, минеральной .воды, бобовых, каш из круп. Для полноценной подготовки пациентам дополнительно следует принимать современные препараты, уменьшающие газообразование в кишечнике: эспумизан за сутки до исследования принимается по две капсулы 3 раза и в день исследования утром — две капсулы или пепфиз по одной таблетке 3 раза в сутки накануне исследования и одну таблетку утром в день исследования. Осмотр проводится натощак. Если осмотр проводят после 12.00, утром не позднее 8.00 допускается легкий завтрак.
Ультразвуковое исследование органов малого таза (гинекологическое, мочеполовой системы). Осмотр проводится при хорошем наполнении мочевого пузыря. Для этого за 1 ч до осмотра следует выпить не менее 1 л негазированной жидкости.
Ультразвуковое исследование сосудов, щитовидной железы. Исследование подготовки не требует.
Ультразвуковое исследование молочных желез. Исследование проводится на 5— 10-е сутки овариально-менструального цикла.
Подготовка к экстренной операции. Подготовка к экстренной операции сводится к минимуму и ограничивается самыми необходимыми исследованиями. Иногда больной сразу же из приемного покоя доставляется в экстренную операционную. По возможности проводят общий анализ крови, мочи, определяют группу крови и резус-фактор, глюкозу крови, по показаниям осуществляют другие лабораторные и дополнительные методы обследования (УЗИ, рентгенография, фиброгастродуоденоскопия). Перед экстренной операцией санитарную обработку можно не проводить, при необходимости обтереть грязные места влажной тканью. Однако по возможности необходимо удалить волосы с предполагаемого места операции.
Если больной принимал пищу или жидкость перед операцией, то необходимо поставить желудочный зонд и эвакуировать желудочное содержимое. Очистительные клизмы при большинстве острых хирургических заболеваний противопоказаны. Перед операцией больной должен опорожнить мочевой пузырь или по показаниям проводят катетеризацию мочевого пузыря мягким катетером. Премедикация, как правило, выполняется за 30 — 40 мин до операции или на операционном столе в зависимости от ее экстренности.
Подготовка к плановой операции. Плановые больные поступают в стационар частично или полностью обследованными, с установленным или предположительным диагнозом. Полноценное обследование в поликлинике значительно укорачивает, диагностический этап в стационаре и сокращает предоперационный период и общую длительность пребывания больного в больнице, а также снижает частоту возникновения госпитальной инфекции.
Для госпитализации пациенту необходимо выполнить стандартный минимум обследования, который включает общий анализ крови, общий анализ мочи, определение времени свертывания крови, анализ крови на билирубин, мочевины, глюкозы, определение группы крови и резус-фактора, на антитела к ВИЧ-инфекции, HBs-антиген, крупнокадровую флюорографию, ЭКГ с расшифровкой, консультацию терапевта (при необходимости также и других специалистов) и для женщин — гинеколога, а также данные специальных методов обследования — ультрасонодопплерографии, фиброгастродуоденоскопии и др.
После постановки диагноза, оценки операционного риска, выполнив все необходимые обследования и убедившись в необходимости госпитализации больного, хирург поликлиники пишет направление на госпитализацию, в котором обязательно указывается название страховой компании и все необходимые реквизиты.
При поступлении в клинику пациентов с онкологическими заболеваниями предоперационную подготовку проводят параллельно обследованию, что значительно сокращает пребывание больного в стационаре. Нельзя затягивать обследование онкологических больных в стационаре более чем на 10—12 сут.
В предоперационном периоде важно не только определить функциональное состояние органов и систем больного, но и уменьшить у больного чувство страха перед операцией, устранив все, что его раздражает, волнует, и применить седативные и снотворные средства.
Накануне операции необходимо взвесить пациента на медицинских весах для расчета дозы лекарственных средств, измерить температуру тела, частоту пульса, дыхания, АД. Любые отклонения необходимо отметить в истории болезни и сообщить о них лечащему врачу для своевременного лечения.
Большое значение в предоперационной подготовке придается санации кожи больного. Чистота кожного покрова и отсутствие на нем воспалительных процессов является важной мерой профилактики развития гнойного воспаления в послеоперационной ране. Проводится подготовка кишечника: вечером накануне операции и утром за 3 ч до операции выполняются очистительные клизмы. Накануне операции разрешается легкий ужин в 17.00—18.00. В день операции категорически запрещается пить и есть, так как возникает угроза аспирации при проведении наркоза и развития серьезных легочных осложнений.
За 1 ч перед операцией больному назначается гигиеническая ванна, сбриваются волосы на тех участках кожи, где предполагается выполнить разрез тканей для операционного доступа (так как за более продолжительное время возможные при бритье порезы и царапины могут инфицироваться), меняют нательное и постельное белье. Непосредственно перед операцией пациент должен провести все гигиенические мероприятия: прополоскать полость рта и почистить зубы, снять съемные зубные протезы и контактные линзы, лак для ногтей и украшения, опорожнить мочевой пузырь.
Необходимо отметить, что в предоперационной подготовке больного должны принимать участие не только хирурги. Больного осматривают терапевт и анестезиолог, которые в зависимости от необходимости назначают дополнительные методы исследования и дают рекомендации по симптоматическому лечению больного. Анестезиолог назначает премедикацию. Как правило, накануне операции проводят вечернюю и утреннюю премедикацию за 30 мин до операции (2 % раствор промедола — 1 мл, атропина сульфат — 0,01 мг/кг массы тела, димедрол — 0,3 мг/кг массы тела).
Специальные мероприятия, проводимые в предоперационном периоде и зависящие от особенностей функции и патологических изменений органа, на котором предстоит выполнить основной этап операции, рассмотрены в курсе «Частная хирургия».
Дата добавления: 2016-06-05; просмотров: 5113; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Похожие статьи:
Подготовка больного к операции
Перед подготовкой больного к операции необходимо провести тщательное обследование больного, которое должно идти как по линии выявления общего состояния организма, так и по линии уточнения состояния патологического процесса.
Анализ крови перед операцией покажет степень анемии, реакцию организма на патологический процесс, стадию и тяжесть воспалительного процесса. При наличии анемии показаны повторные переливания крови, а при наличии данных за обострение воспалительного процесса необходима противовоспалительная терапия.
Большое значение некоторые хирурги придают пробе Штанге. Показателями этой пробы наряду с другими клиническими данными довольно правильно определяется состояние деятельности сердца.
При низких показателях пробы (15—20 секунд) операция связана с большим риском. Прежде чем взять пациента на операцию, необходимо улучшить его сердечную деятельность и тем самым улучшить показатели пробы Штанге. Более высокие показатели (30 секунд) говорят о хороших сердечно-легочных резервах для операции, расширяют возможность оперативного воздействия. Отличными надо считать показатели в 50— 60 секунд.
Более точными показателями состояния сердечно-сосудистой системы являются данные электрокардиограммы. У ряда больных с заболеваниями легких отмечаются значительные отклонения от нормы на электрокардиограмме, указывающие на диффузные мышечные изменения.
Серьезное значение придается исследованию перед операцией функции печени пробой Квика, а также исследованию сахарной кривой.
Показатели пробы Квика в сочетании с сахарной кривой и данными клиники могут оказаться ценным прогностическим признаком, довольно правильно отражающим состояние больного и изменения, происходящие в его организме.
В подготовке больных к операции можно различить две стороны:
- общую для всех больных с заболеванием органов грудной клетки;
- специальную — при том или ином заболевании.
Общая подготовка больных к операции
Больные, подлежащие оперативному вмешательству, которым обычно известна тяжесть предстоящей им операции, часто испытывают страх, неуверенность в исходе операции. Поэтому психологическая подготовка, основанная на доверии к врачу, на уверенности в благополучном исходе, должна быть проведена очень серьезно и вдумчиво, с учетом особенностей характера и интеллектуального развития больного.
Психологическую подготовку желательно закрепить применением некоторых медикаментов, действующих благоприятно на нерва, улучшающих сон, снижающих возбудимость.
Лечение медикаментозным сном в чистом виде в настоящее время применяют редко. Более показано при расстройстве сна назначение легких снотворных, удлиняющих сон.
За 2 дня до операции советуют применение 10% бромистого натрия.
Для укрепления сил следует назначить больному постельный режим (на 1—3 недели), высококалорийную диету, обильное введение витаминов.
Опыт показывает, что пациенты с хроническими заболеваниями нередко страдают гипоавитаминозом. Между тем известно, что для благополучного конца операции, для гладкого послеоперационного периода витаминный баланс имеет существенное значение. Курс вливаний 40% глюкозы в количестве 20—40 мл с витаминами В, С (10 инъекций) очень благоприятно сказывается на общем состоянии больного.
Для течения и исхода крупных внутригрудных операций немаловажное значение имеет состояние крови и белкового баланса.
Выделение большого количества мокроты, с которой больной теряет много белков, кровохарканье, потеря аппетита, высокая температура, угнетение кровотворного аппарата нередко приводят к серьезным изменениям состава крови, нарушениям белкового коэффициента. Таким больным в порядке предоперационной подготовки весьма показано повторное переливание крови и парентеральное введение белков. Учитывая возможную кровопотерю и послеоперационное снижение гемоглобина, надо признать желательным в предоперационном периоде в какой-то мере приблизить состав крови больного к нормальным цифрам.
Переливание крови у таких больных лучше проводить малыми или средними дозами: по 100—250 мл каждые 5—б дней. Неэффективность такой подготовки указывает обычно на плохой прогноз.
Сердечно-сосудистая система в связи с предстоящей операцией требует серьезного внимания, так как нередко больные поступают в стационар с пониженным тонусом этой системы. У пожилых лиц наблюдаются явления миокардита. Для прогноза значение имеет одышка, цианоз. К подготовке больных к операции с этом случае надо подходить осторожно. У пожилых больных, больных с явлениями миокардиодистрофии в компенсированном состоянии в предоперационном периоде показано применение препаратов для тонизирования сердца. Весьма желательным надо также считать повторные введения для подготовки больного к операции глюкозы с витаминами (внутривенно) и переливание крови. Хорошее действие оказывает кислородотерапия.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б. Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе