Пиелоэктазия код по мкб 10 у детей
Возможно ли вылечить пиелоэктазию почек у ребенка до года и старше?
Пиелоэктазия почки у ребенка – это заболевание, которое характеризуется расширением почечных лоханок и возникает при нарушениях проходимости мочевыводящих путей. В таких случаях в лоханках скапливается урина, которая и приводит к таким нарушениям.
В основном болезнь затрагивает маленьких детей и начинает развиваться еще в утробе матери, но также патология может диагностироваться сразу после появления ребенка на свет.
Суть патологии
В каталоге МКБ-10 пиелоэктазия обозначается кодом Q62. Болезнь диагностируется в случаях, когда при возникновении затруднений оттока мочи на почки оказывается повышенное давление от скапливаемой в лоханках жидкости.
Также нарушение развивается в случаях проблем с мочевыводящими путями, которые сужаются вследствие инфекционных заболеваний или травм.
Выделяют три вида заболевания в истории болезни в зависимости от того, какие именно органы поражаются: пиелоэктазия левой, правой или обеих почек. В первых двух случаях недуг распространяется только на один из органов, двусторонняя пиелоэктазия приводит к распространению заболевания на лоханки обоих органов.
В любом виде патологию можно классифицировать по степени развития:
- Легкая. Лоханки увеличиваются незначительно и в основном это временное явление, которое диагностируется сразу после рождения и со временем, когда процесс формирования тканей почек завершается, состояние органов нормализуется.
- Средняя. Происходит заметное увеличение пораженных органов, при этом требуется умеренная консервативная терапия и постоянный контроль. Лечение назначается в индивидуальном порядке и зависит от причин, вызвавших такие нарушения.
- Тяжелая. Увеличение почек приводит к нарушению их функций. В большинстве случаев на такой стадии необходимо оперативное вмешательство, при отсутствии которого в качестве осложнений могут развиваться склеротические процессы или гидронефроз.
Специального лечения в данном случае не требуется, но до трехмесячного возраста ребенку регулярно делают УЗИ.
По статистике пиелоэктазия чаще встречается у мальчиков, чем у девочек. Это обусловлено анатомическими особенностями строения почек.
к содержанию ↑Чем пиелоэктазия отличается от гидрокаликоза и гидронефроза у новорожденных?
У новорожденных детей могут проявляться признаки одного из трех заболеваний почек: пиелоэктазия, гидрокаликоз и гидронефроз. При каждой из таких патологий поражается определенный элемент почки.
(Картинка кликабельна, нажмите для увеличения)
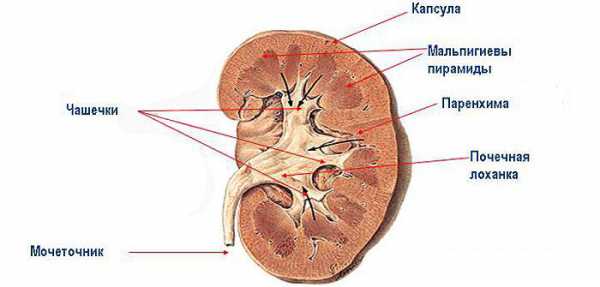
Пиелоэктазия – это увеличение в размерах почечных лоханок, в которых моча скапливается перед тем, как попасть в мочевой пузырь.
Лоханка состоит из менее крупных элементов – чашечек, каждая из которых пропускает через себя определенное количество урины. Если расширяются только некоторые из чашечек, а лоханки остаются в пределах нормальных размеров – диагностируется гидрокаликоз.
Самая серьезная патология – гидронефроз. В такой ситуации из-за постоянного стойкого нарушения оттока урины начинаются воспалительные процессы в почках, в результате чего в размерах увеличивается чашечно-лоханочная система полностью.
При этом развиваются атрофические процессы, затрагивающие паренхиму и приводящие к нарушениям функций почек.
к содержанию ↑Причины заболевания
Чаще всего такое нарушение встречается у новорожденных и грудничков, у которых причины развития патологии могут быть обусловлены генетической предрасположенностью.
Если такой же диагноз в свое время ставился матери – то и у ребенка в 9 из 10 случаев будет развиваться врожденная пиелоэктазия.
Нередко патология возникает вследствие развития и формирования почек, если эти процессы протекают с какими-то нарушениями.
Начиная с момента рождения и до 3х лет болезнь может развиваться и в силу других причин и наличия определенных заболеваний:
- пузырно-мочеточниковый рефлюкс (процесс возврата урины из мочевого пузыря обратно в лоханки из-за нарушений вследствие переохлаждения, которое приводит к нестабильной работе клапана мочеточника);
- инфекционные поражения мочевых путей;
- повышение давления на мочеточник со стороны сосудистой системы, которая в некоторых случаях развивается до гипертрофированного состояния;
- нестабильное и нерегулярное опорожнение мочевого пузыря из-за сбоев в работе мочевыводящей системы;
- нефроптоз;
- поступление в организм чрезмерного количества жидкости по причине обильного питья;
- опущение почек;
- различные образования в виде камней или скоплений гноя в мочеточнике, препятствующие выводу урины;
- сужение мочеточника;
- расположение мочеточника выше положенного уровня (анатомическая аномалия);
- травмы внутренних органов.
 С точки зрения педиатра доктора Комаровского, далеко не всегда такие нарушения могут приводить к серьезным последствиям.
С точки зрения педиатра доктора Комаровского, далеко не всегда такие нарушения могут приводить к серьезным последствиям.
Даже если наблюдается пиелоэктазия, например, слева в незначительной степени – не стоит сразу начинать лечение, тем более антибиотиками, которые часто назначаются в таких случаях.
Специалист утверждает, что увеличение почечных лоханок в пределах семи миллиметров можно считать нормой.
к содержанию ↑Симптомы
В разном возрасте внешние проявления и симптомы пиелоэктазии у детей могут отличаться. У новорожденных и грудничков проявляется следующая клиническая картина:
- тошнота и рвота;
- ухудшение аппетита;
- диарея;
- апатичное состояние или беспокойство без особых причин, плач;
- повышение температуры тела.
Дети в возрасте 2-3х лет могут озвучить свои жалобы на боли, которые возникают в пояснице, паху или в животе, при этом болевой синдром может быть сильным или слабым в зависимости от стадии развития болезни.
В моче ребенка иногда появляются гнойные выделения серо-зеленого цвета. В целом дети становятся менее активными и быстро устают даже при минимальных физических нагрузках.
к содержанию ↑Дифференциальная диагностика
Учитывая, что пиелоэктазия и гидронефроз у маленьких детей имеют схожие признаки, в ходе обследования необходимо провести дифференциальную диагностику, которая позволит точно поставить диагноз и назначить адекватное лечение.
В первую очередь проводится внешний осмотр и пальпация для определения участков локализации боли, и если болевой синдром распространяется на область почек – выполняются следующие процедуры:
- урография (экскреторная и общая);
- пневмопиелография;
- ультрасонография (для исключения или подтверждения наличия нефролитиаза).
Пиелоэктазию выявить гораздо легче, и в большинстве случаев увидеть наличие такого заболевания можно уже в процессе планового УЗИ у беременных в период с 16 по 22 неделю беременности.
Иногда заболевание осложняется присоединенной инфекцией, что приводит к более выраженному проявлению симптоматики. В таких случаях назначается полное обследование, включающее урографию, цистографию и радиоизотопное сканирование.
Все о урографии почек читайте здесь.
В ходе выполнения таких процедур можно установить точную причину развития патологии и увидеть, какие именно нарушения мочевыводящих путей привели к заболеванию.
к содержанию ↑Как лечить патологию у детей?
Пиелоэктазия
Легкая степень пиелоэктазии требует лишь систематического наблюдения и не предполагает медикаментозной терапии, так как это естественное нарушение, которое проходит с возрастом.
Средняя степень тяжести чаще всего обусловлена попаданием в органы патогенной микрофлоры бактериального происхождения, поэтому в таких случаях уместно лечение антибиотиками и противовоспалительными препаратами.
В тяжелых случаях и при осложнениях без оперативного вмешательства не обойтись, также такие операции выполняются при двусторонней форме болезни.
В результате таких процедур процесс вывода мочи нормализуется, а при рефлюксах специалисты могут легко восстановить работу клапана мочеточника, из-за дисфункции которого происходит обратный отток мочи.
Операции носят эндоскопический характер: это значит, что через мочеточник вводятся хирургические инструменты, оборудованные микроскопической камерой.
Специалист детской хирургии может видеть, что происходит во внутренних органах пациента и устраняет препятствия, из-за которых нарушается отток урины. При сильных поражениях возможно хирургическое вмешательство с выполнением разреза в области почек для более широкого доступа к больным почкам.
После проведения операции в течение нескольких дней ребенку дают антивирусные и антибактериальные препараты, так как внешние вмешательства всегда чреваты развитием заболеваний из-за возможного попадания в организм вредоносных микроорганизмов.
Но даже при успешном проведении операции нельзя исключать риск рецидива пиелоэктазии на фоне других патологий почек.
Это может произойти спустя несколько месяцев или лет после процедуры, и наиболее опасным возрастом считается 6-7 лет, когда по причине активного развития внутренних органов подобные патологические процессы могут привести к нарушению формирования тканей.
к содержанию ↑Гидронефроз
В некоторых случаях пиелоэктазия приводит к развитию более обширного поражения почек – гидронефрозу. У новорожденных такая патология также требует наблюдения и лишь при затруднениях вывода мочи принимаются меры, включающие лечение противовоспалительные средства.
Лечение гидронефроза 1 степени, сопровождающегося проблемами с мочеиспусканием, может диагностироваться как после рождения у грудного ребенка, так и на стадии внутриутробного развития плода.
Специалисты начинают терапию сразу после рождения, оптимальный период, в течение которого лечение будет наиболее эффективным – первые месяцы жизни ребенка.
Медикаментозная терапия в данном случае предполагает применение противовоспалительных средств (Анальгин, Нурофен), а для снижения артериального давления, при котором происходит дополнительное сдавливание мочеточников, назначают лекарства Каптоприл, Эналаприл и сернокислую магнезию.
В запущенном состоянии от гидронефроза можно избавиться только путем хирургического вмешательства. Для этого выполняется лапароскопическая пиелопластика.
Ребенку делают проколы в области почек, и через такие отверстия вводится инструмент лапароскоп с камерой на конце. С помощью лапароскопа специалист проводит резекцию патологических тканей и устраняет образования, препятствующие нормальному оттоку урины.
Операция завершается установкой стента – трубки диаметром полсантиметра и длиной до 60 сантиметров. Через такую трубку мочевая жидкость поступает в мочевой пузырь.
Этот элемент необходим в случаях, когда в результате проведенной операции отток мочи через прооперированные участки мочеточников затруднителен, но спустя месяц после заживления внутренних органов стент удаляется.
Обычно при диагностировании пиелоэктазии поводов для беспокойства возникать не должно. Достаточно постоянного наблюдения, а вмешательство специалистов предполагается только при обострениях и переходе болезни в тяжелые формы.
Полную информацию о методах диагностики и лечения гидронефроза у детей узнайте из видео:
Классификация пиелоэктазии — код по МКБ 10
Пиелоэктазия МКБ 10 – Q62, это бессимптомное заболевание почечных лоханок, сопровождающееся группой других заболеваний. Как правило, оно является врождённым, но не всегда. Что означает кодовое название и чем опасна болезнь?
Значение Q62
МКБ – международная классификация болезней в десятом пересмотре. На данный момент эта версия является последней, была принята она в 1999 году.

Первым в коде идёт буква латинского алфавита, она указывает на характер диагноза. Дальше находится непосредственно порядковый номер болезни и её подномер.
Q62 — пиелоэктазия почек (врожденные нарушения проходимости почечной лоханки и аномалии мочеточника). Если проще, то это аномальное расширение лоханок почек.
Виды болезни
Пиелоэктазия, код по мкб 10 – Q62 делится на два вида:
- Односторонняя пиелоэктазия почек.
- Двусторонняя пиелоэктазия почек.

В первом случае аномалии повержена только одна почка в то время, как вторая остаётся здоровой.
Второй вариант гораздо хуже – аномалии подвержены обе почки.
Формы заболевания
Выделяют три степени тяжести:
- лёгкая;
- средняя;
- тяжёлая.
Чем дольше оставлять пиелоэктазию (Q62) без внимания, тем тяжелее будет её форма, а при самом худшем раскладе будут повреждены не только лоханки, но и почки с мочеточником, что в свою очередь может спровоцировать ряд других заболеваний. Чтобы вовремя среагировать, надо знать, что может вызвать появление Q62.
Причины появления
Заболевание появляется из-за застаивания мочи непосредственно в лоханке или при возврате мочи назад, в почку. Это может происходить из-за врождённых дефектов или приобретённых. Ко врождённым относятся:
- Дефекты участков уретры (сужение или стеснение стенок).
- Фимоз (сужение крайней плоти мужского полового органа).
- Нейрогенные сбои.
- Различные аномалии в развитии мочеполовой системы.
А к приобретённым:
- Полиурия (увеличение объёма мочевины в организме).
- Гормональная перестройка организма.
- Воспалительные и инфекционные процессы в мочеполовой системе.
- Травмы, повлекшие за собой сужение уретры.
- Разнообразные опухоли уретры и простаты.
Симптомы
Удивительно, но факт, в детском возрасте мужчины имеют большую вероятность получить данное заболевание на правую почку.
Это не спасает левую от возможного поражения, но уменьшает шансы. Помимо всего прочего это заболевание является вызвано преимущественно врождёнными дефектами.
Пиелоэктазия – бессимптомная болезнь, но она может вызывать сопутствующие ей. Эти болезни поражают практически всю мочеполовую систему, но появляются они и заявляют о себе тоже не сразу. Пока у вас появится множество подозрений, подкреплённых симптомами, лоханки в почках будут продолжать набухать. Если с этим ничего не сделать, то велика вероятность начала воспалительного процесса. Пиелонефрит – воспалительное заболевание почечных лоханок. Это заболевание, по сути, тоже является врождённым, а заявить о себе оно может:
- Лихорадкой (температура может достигать 41 градуса).
- Сильным ознобом.
- Мигренью (сильной головной болью).
- Болями в мышцах (как правило, ломающей болью).
- Болезненностью в поясничной области.
Самое неприятное в этом заболевании то, что оно имеет несколько степеней сложности и очень быстро из лёгкой формы переходит в острую.
При односторонней пиелоэктазии здоровая почка принимает всю работу на себя. Она в состоянии поддерживать нормальное мочеиспускание (примерно до 40-45 лет). В случает с двусторонней пиелоэктазией, болезнь обнаружат быстрее, так как пациента должны сразу насторожить проблемы с мочеиспусканием.
Лечение
Пиелоэктазия (Q62) лечится путём устранения факторов, её вызвавших, то есть, в основном, врождённых факторов.
Бывают случаи, что болезнь может самоустраниться, но такое наблюдалось только у детей (в результате окончательного формирования их мочеполовой системы возможны смягчения врождённых дефектов). Но такие случаи весьма редки и бывают лишь при лёгкой стадии болезни.
Более тяжелые стадии, а именно средняя и тяжёлая, могут потребовать даже хирургического вмешательства, но обычно всё обходится только консервацией и лекарственной терапией. Назначает доктор при такой терапии антибиотики и противовоспалительные средства.
Читайте также: Исследование трузи простаты

Если в почках образуются конкременты, или проще, камни, то могут быть предпринято два метода лечения:
- Попытка растворить камни.
- Путём хирургического вмешательства удалить камни.
Помимо этого, из рациона больного полностью исключают вредную пищу (фаст-фуд, газировки, алкоголь…) и рекомендуют к употреблению овощи, фрукты и орехи, но тоже не все, так как некоторые виды могут способствовать образованию камней.
По мере набухания лоханок, в почках, в самих лоханках, в мочевом пузыре и в чашечках поднимается давление. При таком раскладе назначаются спазмолитические миотропные препараты. Это могут быть:
- «Скополамин»;
- «Платифиллин»;
- «Атропина сульфат»;
- «Гиосциамин».

Они расслабляют мышцы, что помогает немного ослабить давление, но полностью эти препараты проблему не решают.
Если у вас патология мочеполовой системы, то с вероятностью 0.1 вам сделают операцию. Это вероятность достаточно высока. Иными словами, хирургическому вмешательству подвергается каждый десятый.
Как могут помочь народные средства
Пиелоэктазия – достаточно серьёзное заболевание, поэтому народная медицина тут применяется только в качестве дополнительной терапии.
Для этой терапии используется отвар сбора трав:
- крапивы;
- адониса;
- овса;
- хвоща полевого (не путайте с болотным);
- толокнянки;
- берёзовые листья.
Все травы, кроме листьев берёзы, берутся в объёме одной чайной ложки, берёзовых листьев надо три чайных ложки. Потом эти ингредиенты смешиваются, берётся две столовые ложки сбора, заливаются литром воды (примерно 75 градусов), затем это оставляют в термосе на 0.5 суток. Полученный отвар принимают четыре раза в день по 1/3 стакана.
Источник
Инфекция почек код мкб
Исключены:
Этот класс содержит следующие блоки:
Звездочкой отмечены следующие категории:
N00-N08
При необходимости используйте дополнительный код, чтобы идентифицировать ассоциированное хроническое заболевание почек (N18.- ).
При необходимости используйте дополнительный код, чтобы идентифицировать внешнюю причину (глава XX) или наличие почечной недостаточности, острой (N17.- ) или неуточненной (N19 ).
Исключена: гипертоническая болезнь с преимущественным поражением почек (I12.- )
С рубриками N00-N07 могут использоваться следующие четвертые знаки, классифицирующие морфологические изменения. Подрубрики .0-.8 не следует использовать, если для идентификации поражений не были проведены специальные исследования (например, биопсия или аутоспия почек). Трехзначные рубрики основаны на клинических синдромах.
.0 Незначительные гломерулярные нарушения
Минимальные повреждения
.1 Очаговые и сегментарные гломерулярные нарушения
.2 Диффузный мембранозный гломерулонефрит
.3 Диффузный мезангиальный пролиферативный гломерулонефрит
.4 Диффузный эндокапиллярный пролиферативный гломерулонефрит
.5 Диффузный мезангиокапиллярный гломерулонефрит
Источник: http://mkb-10.com/index.php?pid=13001
Код по мкб 10 острый пиелонефрит
КОДЫ ПО МКБ-10
Инфекции мочевой системы у детей
Инфекции мочевой системы (ИМС) — до настоящего времени один из самых обсуждаемых вопросов среди педиатров и детских нефрологов. Это связано как с большой распространённостью заболевания, так и с нерешёнными вопросами терминологии, обследования и лечения детей. Благодаря внедрению ультразвукового исследования беременных стала возможной антенатальная диагностика аномалий развития мочевыводящих путей, сопровождаемых нарушением уродинамики и пиелоэктазией (например, мегауретер, первичный пузырно-мочеточниковый рефлюкс), что обеспечивает раннее планирование диспансерного наблюдения и лечения в пост- натальном периоде, проведение профилактических мероприятий среди детей с высоким риском развития ИМС. Всё большее значение приобретает статическая и динамическая реносцинтиграфия, позволяющая выявить развитие нефросклероза и прогнозировать осложнения пиелонефрита. Создание новых антибактериальных препаратов и определение чувствительности микробной флоры мочи к ним позволили дифференцированно выбирать лекарственные средства и длительность их применения, что обеспечивает ремиссию и выздоровление. Проведение контролируемых рандомизированных исследований изменило подход к обследованию, лечению и диспансерному наблюдению детей с ИМС.
Инфекции мочевыводящих путей
ИМС — микробно-воспалительное заболевание органов мочевой системы без указания конкретной локализации. Термин «инфекция мочевой системы» используют до уточнения локализации воспалительного процесса и этиологии воспаления.
N10. Острый тубулоинтерстициальный нефрит.
N11. Хронический тубулоинтерстициальный нефрит.
N11.0. Необструктивный хронический пиелонефрит, связанный с рефлюксом.
N11.1. Хронический обструктивный пиелонефрит.
N13.7. Уропатия, обусловленная пузырно-мочеточниковым рефлюксом.
N30.0. Острый цистит.
N30.1. Интерстициальный цистит (хронический).
N30.9. Цистит неуточнённый.
N31.1. Рефлекторный мочевой пузырь, не классифицированный в других рубриках.
N34. Уретрит и уретральный синдром.
N39.0. Инфекция мочевыводящих путей без установленной локализации. ЭПИДЕМИОЛОГИЯ
Распространённость ИМС в различных регионах Российской Федерации колеблется от 5,6 до 27,5%. В среднем она составляет 18 случаев на 1000 детской популяции.
Анализ данных мировой статистики показывает, что в развитых странах Западной Европы, также как и в России, проблема ИМС становится актуальной уже с первых дней жизни ребёнка (табл. 30-1).
Таблица 30-1. Распространённость инфекций мочевой системы в странах Западной Европы
Навигация по записи
НЕФРИТ ИНТЕРСТИЦИАЛЬНЫЙ ОСТРЫЙ это:
НЕФРИТ ИНТЕРСТИЦИАЛЬНЫЙ ОСТРЫЙ мед.
Острый интерстициальный нефрит — острое поражение интерстициальной ткани почек, обусловленное, по-видимому, реакцией гиперчувствительности, развивающейся в почках обычно вследствие воздействия ЛС. Хотя истинная частота острого интерстициального нефрита неизвестна, официальное число сообщений составило несколько сотен случав, а возрастание информированности об этом заболевании привело к более частому его распознаванию.
ЛС, вовлечённые в патогенез острого интерстициального нефрита: р-лактамные антибиотики (например, метициллин, ок-сациллин и цефалотин), сульфаниламидные препараты, НПВС (например, ибупрофен, индометацин, толметин), диуретики (например, тиазидные, фуросемид) и многие другие (например, дифенин, циметидин, сульфинпиразон, метилдофа, фенобарбитал).
Клиническая картина
Типично развитие ОПН с лихорадкой, сыпью и эозинофилией.
• Анализ мочи выявляет лёгкую протеинурию или её отсутствие, микрогематурию, пиурию и эозинофилурию, снижение удельного веса. У некоторых больных с острым интерстициальным нефритом, обусловленным НПВС, выявляется нефротический синдром, характеризующийся экскрецией белка с мочой в количествах, превышающих 3,0 г/сут
• При биопсии выявляют пятнистую нерегулярную интерстициальную инфильтрацию воспалительными клетками. Постоянно обнаруживают моноциты и лимфоциты. Эозинофилы могут быть в изобилии или полностью отсутствовать. Фиброз развивается чрезвычайно редко и должен предполагать основное или предшествовавшее заболевание почек. В редких случаях острый интерстициальный нефрит может переходить в хронический интерстициальный нефрит, тогда фиброз будет весьма значительным. Клубочки не изменены или выявляется лёгкое набухание мезангия.
Лечение заключается в прекращении приёма ЛС, вызвавшего развитие заболевания, и проведении поддерживающих мероприятий (например, диетические ограничения, контроль АД и диализ). Значимость глюкокортикоидной терапии не ясна; однако применение глюкокортикоидов может быть оправдано при тяжёлой или быстро прогрессирующей почечной недостаточности.
Прогноз хороший при условии немедленного прекращения приёма опасного ЛС. Сроки выздоровления различны и могут удлиняться у больных с олигурией и у больных с выраженными интерстициальными клеточными инфильтратами. Может возникнуть необходимость проведения диализа. В редких случаях у больных развивается терминальная стадия почечной недостаточности.
Синонимы
N10 Острый тубуло-интерстициальный нефрит
Справочник по болезням. 2012 .
Смотреть что такое НЕФРИТ ИНТЕРСТИЦИАЛЬНЫЙ ОСТРЫЙ в других словарях:
НЕФРИТ ИНТЕРСТИЦИАЛЬНЫЙ ХРОНИЧЕСКИЙ — мед. Интерстициальный нефрит нефрит с преимущественным поражением интерстициальной соединительной ткани. В целом клинические признаки, общие для интерстициальных заболеваний, относительное сохранение функции клубочков вплоть до поздних стадий … Справочник по болезням
НЕФРИТ — НЕФРИТ. Содержание: I. Исторические данные. 288 II. Патологическая анатомия. 291 ІІІ. Подразделение нефритов. 297 IV. Этиология и патогенез нефритов. 299 V. Клиника и профилактика различных формН. A. Острый … Большая медицинская энциклопедия
НЕФРИТ — Аконит, 3х, 3 и бвр область почек болезненная, моча обильная, мочеиспускание сопровождается обильным потом и поносом или скудная, кровянистая, горячая, сопровождается тенезмами и жжением в области мочевого пузыря и мочеиспускательного канала. … Справочник по гомеопатии
ПИЕЛОНЕФРИТ — мед. Пиелонефрит неспецифическое инфекционное заболевание почек, поражающее почечную паренхиму (преимущественно интерстициальную ткань), лоханку и чашечки. Часто бывает двусторонним. Частота Заболеваемость острым пиелонефритом составляет 15,7 … Справочник по болезням
Нефри?т — (nephritis; Нефр + ит) воспаление почки. Нефрит апостематозный (n. apostematosa: греч. apostema нарыв, абсцесс; син. Н. гнойничковый) ин терстициальный Н. характеризующийся возникновением множественных гнойных очагов, преимущественно в корковом … Медицинская энциклопедия
Нефри?ты — (nephritis, единственное число; греч. nephros почка + itis) термин, объединяющий разные по происхождению воспалительные (иммуновоспалительные) двусторонние диффузные поражения почек. В зависимости от преимущественной локализации воспаления в … Медицинская энциклопедия
SCAPULA ALATA — SCAPULA ALATA, крыловидная лопатка, признак, указывающий на слабость мышц, фиксирующих лопатку относительно грудной клетки; он состоит в том, что лопатка принимает крыловидное положение, медиальный край и особенно нижний угол ее отстает от … Большая медицинская энциклопедия
Ципринол — Действующее вещество ›› Ципрофлоксацин* (Ciprofloxacin*) Латинское название Ciprinol АТХ: ›› J01MA02 Ципрофлоксацин Фармакологическая группа: Хинолоны/фторхинолоны Нозологическая классификация (МКБ 10) ›› A02 Другие сальмонеллезные инфекции … Словарь медицинских препаратов
Протеинурия — МКБ 10 R80.80. МКБ 9 791.0791.0 DiseasesDB … Википедия
Нефротоксичность — токсический эффект некоторых химических веществ (включая лекарства), проявляющийся поражением почек. Существуют разные механизмы реализации нефротоксичности и разные формы проявления конечного нефротоксического эффекта (например, острый … Википедия
Источник: http://sovetydoktorov.ru/pielonefrit/kod-po-mkb-10-ostryj-pielonefrit.html
Заболевание почки код мкб 10
Подковообразная почка -врожденное сращивание полюсов органа
Когда это случается, то моча начинает скапливаться в чашечках и лоханках. Поскольку она никуда не выводится, то почка увеличивается, а чашечно-лоханочная система начинает сдавливать паренхиму органа и его нефроны.
Это ведет к нарушениям почечного кровообращения, возникновению атрофических процессов, ведущих впоследствии к некрозу. Когда происходит необратимая гибель нефронов, то осуществляется частичная или полная утрата почечных функций.
Развивается гидронефротическая трансформация или гидронефроз, который лечится только хирургическими методами. Почку разделяют и разводят на максимально приближенное к физиологической норме расположение.
Гидронефроз – далеко не единственное осложнение подковообразной почки. Например, в образующемся перешейке чаще формируются опухолевые образования и почечный рак. Уродинамические нарушения способствуют выпадению солевого осадка, из которого в дальнейшем формируются конкременты и развивается мочекаменная патология. Лечение основывается на диетотерапии, приеме медикаментов и инструментальной хирургии.
С аномальной почкой нередко соседствуют врожденные патологии вроде:
Подковообразная почка повышает склонность пациента к патологиям воспалительного характера, к которым относится пиелонефрит – инфекционный воспалительный процесс бактериального происхождения. Возбудителями подобного осложнения являются грибки, протеи, стафилококковые или стрептококковые компоненты, кишечная палочка. Эти возбудители обычно поднимаются в почку по мочевыводящим путям из прямокишечных тканей либо половых органов.
У пациентов при приступе пиелонефрита появляется внезапная поясничная боль и резко поднимается температура. А подковообразное строение органа чревато распространением инфекционного процесса на паренхиматозные структуры почки. Основа лечения – антибиотикотерапия с контролем чувствительности к антибиотикам.
Диагностика
Если возникают подозрения на наличие подковообразной почки, то пациента направляют на прохождение процедур вроде ультразвукового исследования, электронной урографии, компьютерной томографии и пр.
- По результатам проведения урографического исследования специалист может сделать выводы о низком расположении органа, недостаточной его подвижности, затенении от перешейка, теневое наслоение на контур позвоночника.
- Проведение ретроградной пиелографии позволяет визуализировать аномальное местоположение органа, перешейка, силуэта почки или ее лоханок.
- Чтобы изучить расположение сосудистой сети почек, проводится ангиография. Кроме того, подобная диагностика позволяет выявить наличие дополнительных сосудов, толщину и точное расположение перешейка.
- Ультразвуковая диагностика (УЗИ) помогает в выявлении неправильного положения почечных лоханок, изменений в чашечных почечных структурах, нарушенного кровообращения в аномальной почке.
- При проведении нефросцинтиграфии фиксируется скопление контрастного радионуклидного вещества в форме подковы, как бы огибающей позвоночник.
- Низкий мышечный тонус, вызванный как малоподвижным образом жизни, вредными привычками (в первую очередь употребление алкоголя и табакокурение), перенесенными заболеваниями и осложнениями при приеме разного рода медикаментов, в первую очередь спазмолитических препаратов.
- Тяжёлая физическая работа у женщин. Женский организм слабо приспособлен к длительным физическим нагрузкам, длительные сокращения диафрагмы в течение долгого времени могут вызвать гипермобильность почек.
- Силовые виды спорта и чрезмерное увеличение фитнесом.
- Травмы в поясничном и тазовом отделе.
- Определенные профессии, связанные с вибрациями (водители), «стоячая» работа (парикмахеры, хирурги, продавцы в торговых залах), тяжёлая физическая работа (грузчики, шпалоукладчики и пр.).
- Приобретенная слабость соединительных тканей, связок.
- Резкая потеря массы тела.
- характерная патология верхних отделов мочевыделительной системы (пиелонефрит);
- инфицирование нижних участков мочевыводящих путей (цистит, воспаление уретры, простатит у мужчин).
- Поиск по КлассИнформ
Поиск кода ОКПО по ИНН
- ОКТМО по ИНН Поиск кода ОКТМО по ИНН
- Проверка контрагента
Информация о контрагентах из базы данных ФНС
- ОКОФ в ОКОФ2 Перевод кода классификатора ОКОФ в код ОКОФ2
- ОКПД в ОКПД2 Перевод кода классификатора ОКПД (ОК 034-2007 (КПЕС 2002)) в код ОКПД2 (ОК 034-2014 (КПЕС 2008))
- Лимфогенный. В этом случае микроорганизмы попадают в почки через зараженную лимфу, поступающую из соседних зараженных бактериями органов.
- Урогенный. Заражение происходит через мочу.
- Гематогенный. Заражение происходит через кровь.
- изменение цвета мочи;
- тупые и острые боли в пояснице и суставах;
- отраженные боли в паховой области;
- тошнота;
- приступы рвоты;
- общая слабость;
- снижение аппетита;
- повышение температуры тела;
- усиливающаяся головная боль.
- Общий анализ мочи.
- УЗИ.
- ОАМ.
- Рентгенологические исследования.
- Сцинтиграфия.
- Ренография.
- Биопсия почки .
На видео диагностика подковообразной почки посредством УЗИ:
Лечение
Если у пациента отсутствуют жалобы, почки функционируют без сбоев, то пациент просто постоянно находится под наблюдением нефролога, который периодически назначает необходимые профилактические мероприятия и проводит диагностику состояния почечных структур. Если начинается некоторое ухудшение состояния, то назначается необходимая терапия.
Если ухудшения носят более серьезный характер вроде камнеобразования, опухолей, гидронефроза, то используется хирургическая тактика лечения. Уродинамические нарушения устраняются классическим рассечением перешейка и фиксацией органов на физиологически положенном месте.
Появление в почках конкрементов становится показанием для проведения литотрипсии, нефролитотомии, пиелолитотомии или нефролитотрипсии. Эти методики оперативного вмешательства считаются самыми современными и проводятся под контролем специальных аппаратов.
Прогнозы
Подковообразная почка – самая часто встречающаяся аномалия развития системы мочевыделения. Самые серьезные нарушения возникают, если происходит сдавление близлежащих органов. Наиболее благоприятный прогноз имеют пациенты, у которых аномалия была обнаружена еще в раннем детском возрасте, и тогда же была проведена операция по разделению почек.
Нефроптоз код по МКБ 10
Нефроптоз (код по МКБ 10 – N28.8) – явление, которое характеризуется одной из разновидностей «подвижности» почки в вертикальной проекции, то есть опущением, блужданием (периодическим смещением без постоянного места локализации). При своевременно оказанной помощи прогноз достаточно благоприятный, однако в некоторых случаях может развиться гидронефроз, пиелонефрит и другие заболевания, в том числе хронического характера.
Петров Дмитрий Николаевич
Врач высшей категории, Кандидат медицинских наук
Стаж работы 18 лет.
По международной классификации болезней десятого пересмотра (МКБ 10) нефроптоз относится к нефротическим заболеваниям, его код – N28.8, раздел XIV. Если в нормальном состоянии, без каких-либо патологий, почка удерживается брюшными связками, а «почечный мешок» — вместилище органов, состоящее из фасций, диафрагмы и стеночными мышцами брюшины.
Патология больше присуща правому «мешку», поскольку его связка состоит из брюшинных складок печени, двенадцатиперстной кишки и толстого кишечника, а также из фиброзных волокон, играющих роль «подвеса». Поскольку значительные нагрузки на двенадцатиперстную кишку и толстый кишечник быстрей вызывают различные отклонения от нормы у этих органов, то и подвижность почки в вертикальной проекции наблюдается чаще. Свою роль играет и давление столь тяжёлого органа, как печень. У женщин же риск развития нефроптоза увеличивается ещё и за счёт анатомического строения внутренних органов – более широкий и низкий таз, анатомически тонкое и короткое жировое вместилище околопочечных тканей, а жировая капсула вокруг мочетворящего органа также играет значительную роль в его фиксации, и ее истончение наблюдается всегда.
Нефроптоз относится к приобретенным заболеваниям, к причинам развития патологической подвижности мочетворящего органа врачи относят:
Существует три степени тяжести патологии. Для первой степени присуще опущение на 1,5 позвонка, для второй – соответственно на два, для третьей – на три и более позвонков.
Клинически заболевание проявляется в умеренном тянущем болевом синдроме с локализацией в пояснице и брюшине в положении стоя (в положении лёжа они исчезают). Наблюдается неврастения (мигрень, раздражительность, утомляемость, инсомния, тахикардия и головокружение). Также обнаруживается потеря аппетита, тошнота вплоть до рвоты, нарушения стула (запор или понос), тяжесть в подложечной области. У больных при развитии заболевания начинается гипертония с выраженными кризами, может наблюдаться сверхвысокое артериальное давление вплоть до 280/160. Часто болезнь сопровождается пиелонефритом, лимфостазом, циститом. При отсутствии адекватного лечения возникает гидронефроз и мочекаменная болезнь. Заболевание опасно развитием острой почечной недостаточности. Мои пациенты пользуются проверенным средством. благодаря которому можно избавится от урологических проблем за 2 недели без особых усилий.
10-я международная классификация болезней (МКБ-10). Раздел урология
Перечень заболеваний, входящих в сферу деятельности врачей-урологов, согласно 10-ой Международной Классификации Болезней (МКБ-10)
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ПОЛОВЫХ ОРГАНОВ
Источник: http://zdorovymbud.ru/zabolevanija-pochek/zabolevanie-pochki-kod-mkb-10.html
Кодировка инфекции мочевыводящих путей по МКБ 10
Инфекции мочевыводящих путей всегда обусловлены активной жизнедеятельностью патологической микрофлоры, которая попадает в уретру и мочевой пузырь, поражая мочеточники и почки через внешние половые органы или же эндогенным путем.
Патоморфология
Инфекционные процессы в мочевыводящих путях наиболее часто поражают женщин и детей, в силу физиологических особенностей.
Различают несколько видов инфекций мочевыделительной системы, относительно локализации, то есть такие:
Заболевание может протекать в острой или хронической форме. Определенный код ИМВП в международной классификации болезней предполагает наличие плана диагностики, лечения, профилактических мероприятий и особые указания по поводу устранения данной проблемы у ребенка.
Источник: http://mkbkody.ru/847-infektsiya-mochevyvodyashhih-putej.html
Инфекция мочевыводящих путей без установленной локализации
Проверка контрагента
Источник: http://classinform.ru/mkb-10/n39.0.html
Этиология и симптоматика пиелонефрита МКБ 10
Пиелонефрит — это распространенное заболевание почек, которое может протекать в острой, хронической и гнойной формах. В международной классификации болезней 10 редакции (МКБ 10) — это заболевание имеет следующий код: МКБ N10.12 и N20.9.
Классификация болезней по ВОЗ
Пиелонефрит развивается на фоне имеющейся бактериальной или вирусной инфекции и характеризуется воспалительным поражением чашечно-лоханочной системы и тканей паренхимы. В классификации МКБ 10 — это заболевание занимает особое место, так как с каждым годом оно диагностируется у большего количества людей.
Несмотря на то что чаще всего этим заболеванием болеют молодые женщины, причем заболевание развивается на фоне простуды, все же следует отметить, что подобная патология может наблюдаться у людей всех возрастов вне зависимости от половой принадлежности. Такое поражение почек, как пиелонефрит, зачатую развивается на фоне других имеющихся заболеваний почек, к примеру, предрасполагающим фактором для появления данной патологии может стать менее опасный, но более распространенный гломерулонефрит.
Основные предрасполагающие факторы развития заболевания
Пиелонефрит — это заболевание, имеющее множественную этиологию, так как существует достаточное количество причин, способствующих развитию подобного поражения почек. Несмотря на то что гломерулонефрит нередко способствует появлению пиелонефрита, все же в настоящее время сложно сказать, какая именно микрофлора оказывает наиболее разрушающее воздействие на паренхиму и лоханки почек. Нередко гломерулонефрит поражает только одну почку, поэтому в дальнейшем и пиелонефрит может поражать только один орган.
Воспалительный процесс в почке
Стоит отметить, что вне зависимости от того, развивается ли пиелонефрит на основе такого заболевания, как гломерулонефрит, или же ему предшествуют другие патологические состояния, поражению может подвергаться как одна, так и обе почки. Толчком для развития пиелонефрита могут стать как условно-патогенные микроорганизмы, которые при нормальной работе иммунной системы живут в организме человека, не причиняя ему вреда, так и патогенные. Гломерулонефрит и пиелонефрит развивается на фоне инфекций.
Предрасполагающим фактором для развития пиелонефрита является дистопия почки. представляющая собой врожденную сложную патологию, которая проявляется неправильным положением органа. Дистопия почки, как и любая другая врожденная или приобретенная патология, или обструкция этого фильтрующего органа, способна стать причиной развития пиелонефрита, так как в этом случае ткани, имеющие дефект, могут стать прекрасным «домом» для патогенных микроорганизмов.
Переохлаждение и витаминоз
Все причины развития пиелонефрита можно разделить на общие и специфические. К общим симптомам можно отнести переохлаждение, авитаминоз, частые стрессы и хроническое переутомление. К специфическим причинам развития пиелонефрита относят задержку мочи и несвоевременное опорожнение мочевого пузыря, гнойные ангины и абсцессы, нарушение кровоснабжения почек, невылеченные циститы, заболевания, способствующие ослаблению иммунной системы, мочекаменную болезнь и опухоли почек.
В некоторых случаях предрасполагающим фактором может стать не гломерулонефрит или другие воспалительные заболевания, а беременность или киста почки. В период беременности наблюдается изменение в иммунной системе, а кроме того, увеличивающаяся матка может стать причиной сдавливания почек и мочевыводящих путей.
В этом случае нередко продолжает полноценно работать единственная почка, что увеличивает нагрузку на организм будущей матери. Киста почки способствует изменению иммунитета почек, что приводит к тому, что ткани почек становятся идеальным местом жительства для патогенной микрофлоры.
Симптоматические проявления болезни
Тошнота
Острая и хроническая формы пиелонефрита являются наиболее распространенными. Как правило, хронический пиелонефрит является следствием усугубления острой формы. Острая форма пиелонефрита имеет явные симптоматические проявления и при правильной диагностике и лечении может быть полностью вылечена всего за 20 дней. К наиболее характерным симптомам острой формы пиелонефрита относятся:
Температура
Хронический пиелонефрит в скрытом периоде течения проявляется повышением температуры тела, легкими болями и дискомфортными ощущениями в пояснице. В свою очередь, хроническая болезнь почек при рецидиве может сопровождаться головокружением, сильной слабостью и повышением температуры тела.
Нередко именно после рецидивирующей фазы течения хронического пиелонефрита появляются симптомы почечной недостаточности, а в некоторых случаях гипертонии. В случае отсутствия своевременного лечения эта хроническая болезнь может стать причиной полного отказа 1-й или 2-х больных почек.
Проявление гнойной формы недуга
Гнойный пиелонефрит может развиваться как на фоне острой формы течения болезни, так и на фоне хронической. В большинстве случаев развитию гнойной формы предшествуют серьезные воспалительные процессы в мочеполовой системе, причем к группе риска заболеваемости относятся люди старше 30 лет.
При гнойном пиелонефрите наблюдается поражение не только лоханки и паренхимы, но и жировой ткани.
Гнойная форма всегда сопровождается образованием гнойных абсцессов. Это крайне опасное явление, так как гной может очень быстро «расплавить» окружающие ткани кровеносных сосудов и попасть в кровь или же перейти в мочеточники, что может спровоцировать поражение мочевого пузыря. К наиболее характерным симптомам гнойной формы пиелонефрита относят резкое повышение температуры тела, ноющие боли в области поясницы, сильную слабость, обильное потоотделение, частое мочеиспускание и бледность кожных покровов.
Срочная медицинская помощь
Гнойная форма пиелонефрита требует серьезного лечения, так как из-за промедления в диагностике и проведении терапии у человека может развиться септический шок и другие опасные осложнения, в том числе острая и хроническая почечная недостаточность.
Эффективное лечение
Диагностика пиелонефрита начинается со сбора анамнеза, поскольку жалобы больных позволяют заподозрить заболевание. Для подтверждения диагноза проводятся следующие анализы и инструментальные исследования.
Лечение пиелонефрита включается в себя 3 основных направления. Во-первых, сначала требуется восстановить нормальный отток мочи. В случае если процесс оттока мочи невозможно восстановить с помощью диуретических средств, требуется катетеризация мочевого пузыря и назначение спазмолитических средств.
Во-вторых, требуется устранение изначальной инфекции, поэтому после проведения ряда анализов и выявления возбудителя воспаления назначаются антибиотики. В-третьих, для снятия воспаления и отека необходимы противовоспалительные средства.
Для того чтобы полностью вылечить пиелонефрит и избежать развития осложнений, больному требуется на протяжении 1-3 месяцев избегать излишних физических нагрузок и следовать диете. Хроническая болезнь почек может потребовать более длительного соблюдения режима.
Как правило, все врачи рекомендуют больным пиелонефритом исключить из рациона соленые и острые блюда, жирное мясо, все виды специй, консервы, кофе, алкоголь и т. д. Во время лечения по возможности следует отказаться и от курения и стараться придерживаться максимально здорового образа жизни.
Источник: http://po4ku.ru/pielonefrit/simptomyi-pielonefrita-mkb-10.html
Острая инфекция верхних дыхательных путей неуточненная
Поиск
Поиск по всем классификаторам и справочникам на сайте КлассИнформ
Мкб 10 код пиелоэктазия почки
Пиелоэктазия правой, левой или обеих почек у плода и ребенка: причины, симптомы, лечение
Основным назначением почечных структур является выведение из организма водорастворимых веществ и жидкости. Коме того, они участвуют в кроветворении и кровоочищении, регулируют кислотно-щелочное равновесие в организме и пр. Поэтому расстройство деятельности этих органов может вызвать серьезные проблемы. Мочеполовые и почечные патологии сегодня считаются достаточно распространенным явлением среди населения. Довольно часто среди них встречается пиелоэктазия.
Пиелоэктазия почек
Почечная пиелоэктазия – это патологическое состояние, характеризующееся расширением почечных лоханок, в которых происходит предварительный сбор мочи перед отправкой в мочепузырные структуры. Патология сравнительно часто встречается у детей, причем у девочек она обнаруживается в 3-5 раз реже, нежели у мальчиков. Хотя у мальчиков врожденная пиелоэктазия проходит гораздо быстрее. Заболевание нередко выявляется при ультразвуковом обследовании у плода еще в материнской утробе, но лечение назначается только после рождения. Выявить патологию можно у беременных при плановом УЗИ уже с 17 недели беременности.
Патология может поразить какую-то одну из почек либо сразу обе. Легкие формы правой или левой почки могут со временем пройти самостоятельно, но если обнаруживается пиелоэктазия обеих почек, то лечение только хирургическое. Заболевание часто становится провокатором почечных инфекций или воспалений. В международной классификации заболеваний пиелоэктазии присвоен код по МКБ-10 — Q62. Пиелоэктазия
Причины и сопутствующие заболевания
Обычно патологическое расширение лоханок появляется при различных нарушениях мочеоттока, что происходит по ряду причин:
Вследствие этих причин скопившаяся моча не способна выйти из лоханочных отсеков, которые под ее давлением расширяются. В раннем детстве пиелоэктазия формируется вследствие аномалий в развитии вроде перегиба или врожденного сужения мочеточникового просвета. Также к расширению лоханок приводит мочекаменная патология, при которой конкремент может задержаться не только в самом мочеточнике, но и в почечной лоханке.
В целом специалисты выделяют четыре этиологические категории, провоцирующие развитие пиелоэктазии:
Если речь идет о патологии у плода, что встречается довольно-таки редко, то причинами в данном случае выступают:
Основную опасность пиелоэктазия несет для плода, поскольку она выступает в качестве провоцирующего фактора для множества мочеполовых патологий.
Но практика показывает, что у плода двусторонняя патология носит чисто физиологический характер, поэтому самостоятельно проходит уже к рождению. Если пиелоэктазия превышает 1 см, то говорят уже о почечном гидронефрозе. Также пиелоэктазии может сопутствовать пиелонефрит.
Формы тяжести и последствия
Различают несколько разновидностей почечной пиелоэктазии: правосторонняя, левосторонняя или двусторонняя. По тяжести выделяют легкую, среднюю или тяжелую форму пиелоэктазии. Степень тяжести патологического процесса определяется сохранностью функций органа, при этом учитываются сопутствующие и осложняющие заболевания.
В целом само расширение лоханок протекает бессимптомно, а появление патологических признаков обуславливается сопутствующей, провоцирующей патологией либо развитием осложнений.
Чаще всего почечная пиелоэктазия сопровождается осложнениями вроде:
У ребенка почечная пиелоэктазия опасна тем, что в дальнейшем она может вызвать нарушение нормальной работы почек. Мочеотток затрудняется, ткани почки сдавливаются, что ведет к почечной атрофии и ухудшению деятельности органа. Слабое выведение мочи приводит к инфекционным процессам и формированию пиелонефрита, что ведет к снижению почечных функций и развитию склероза.
Степени тяжести пиелоэктазии почек
Распознать пиелоэктазию у новорожденного можно по таким признакам:
У детей более старшего возраста при патологическом расширении лоханок появляются признаки болезненности в зоне живота или поясничной области.
Подтвердить диагноз поможет ультразвуковая диагностика почек и брюшной полости. При необходимости проводится дополнительное обследование путем цистографии либо урографии, радионуклидной ренографии и пр. Если патологическое лоханочное расширение выявлено у плода, то у грудничка обязательно проводят дополнительное ультразвуковое обследование.
Назначением необходимого лечения должен заниматься соответствующий специалист и только после тщательно проведенной предварительной диагностики. Основная цель, которую преследует терапия, – устранение первопричины патологического расширения.
Если патология вызвана динамическими факторами, то избирается медикаментозная тактика лечения. При нервных нарушениях показан прием седативных и успокоительных препаратов, при инфекционных поражениях рекомендована антибиотикотерапия.
Если пиелоэктазия характеризуется врожденной этиологией, то лечение возможно только хирургическими методами:
После проведенного лечения необходимо предпринять все возможные меры по предотвращению рецидива патологического расширения почечных лоханок. Для этого необходимо соблюдать оптимальный питьевой режим, избегать самовольного и бесконтрольного приема диуретиков, не злоупотреблять продуктами с мочегонным эффектом, а также солеными, жирными и жареными блюдами. Если пиелоэктазию своевременно обнаружить и вылечить, то риск развития характерных патологических осложнений будет практически минимальным, а почечные структуры будут функционировать бесперебойно.
Тактика лечение при пиелоэктазии почек
Оцените статью: (Пока оценок нет)
gidmed.com
Пиелоэктазия почек
Пиелоэктазия почек представляет собой заболевание, при котором расширяются почечные лоханки.
Данный недуг – следствие перенесенного заболевания, которое повлияло на отток урины из лоханки.
Заболевание в период пребывания плода в утробе матери, а также после рождения
Пиелоэктазия правой почки, а также левой у детей в основном представляет собой врожденную патологию. Возникновение недуга при таких обстоятельствах является следствием неприродного процесса развития. Расширение почки в этом случае можно увидеть при ультразвуковом исследовании в четвертый-пятый месяц беременности.
Двухсторонняя пиелоэктазия – недуг, которым в среднем страдает семьдесят процентов мальчиков и тридцать девочек. При рождении ребенка с таким заболеванием причиной нередко оказываются гены. Расширяются лоханки у плода в случае наличия вредоносных факторов, воздействующих на организм беременной женщины.
При легком течении двухсторонней пиелоэктазии недуг может пройти без воздействия терапевтическими методами. Болезнь отступает с рождением в процессе созревания мочевыводящей системы.
В тех случаях, когда увеличена лоханка почки, лечащий врач назначает консервативную терапию. Хирургическое вмешательство может назначено лишь в сложных и запущенных случаях.
Лечение болезни в детском возрасте
Существует три степени заболевания и терапия, которую назначит врач, во многом будет зависеть от уровня тяжести.
Умеренная пиелоэктазия потребует наблюдения у лечащего доктора. С невыраженной и средней формой необходимо подключение некоторых терапевтических методов.
Почему возникает пиелоэктазия
Пиелоэктазия левой почки, а также правой становится следствием увеличения давления урины в почечной полости по причине возникновения барьера на пути оттока. Именно поэтому лоханка почки начинает растягиваться. Проблемы, связанные с оттоком урины возникают по причине сужения просвета мочевыводящих путей, локализованных под лоханкой и пузырно-мочеточникового рефлюкса. Патология может стать следствием увеличения давления в мочевом пузыре.
В основном причиной дисфункции выведения урины из области лоханок становится рефлюкс. У здорового человека обратному оттоку мочи препятствует специальный клапан, который находится в точке объединения мочеточника и мочевого пузыря. В случае нарушения работы данного клапана, урина в момент сокращения мочевого пузыря возвращается вновь к мочеточнику. Дальнейшим следствием может стать пиелоэктазия обеих почек.
Почему возникает 1 и 2-х сторонняя пиелоэктазия при рождении и в детском возрасте
Нередко, во время вынашивания плода при ультразвуковом исследовании обнаруживают и многоводье и пиелоэктазию.
Почему происходит увеличение лоханки почки у взрослых
О том, что такое пиелоэктазия почек некоторые узнают достигнув зрелого возраста. Расширение лоханки почки у взрослых возникает в таких случаях:
Помимо патологии обеих лоханок, возможна левосторонняя, а также правосторонняя форма пиелоэктазии. При расширении с лоханками чашечек недуг называется пиелокаликоэктазия.
Если же патологические изменения проявляются в лоханке и трубчатом органе мочеточнике, врач диагностирует уретерогидронефроз.
Почему болезнь представляет опасность для человека
При расширении почечных лоханок основную опасность составляет не данное явление, а фактор который воздействует на развитие пиелоэктазии. При проблемах с оттоком урины из почечной полости постепенно возникает сдавливание данного органа и потеря им жизнеспособности. Следствием этого становиться постепенное затухание в работе почки и при отсутствии должного лечения полное разрушение.
Также при проблемах с мочевыведением возможно развитие пиелонефрита, как в хронической, так и в острой формах. Воспаление почки бактериального характера пагубно влияет на функции органа и ведет к облитерации ткани. Именно поэтому крайне необходимо при обнаружении пиелоэктазии отнестись серьезно к рекомендациям специалиста и пройти все необходимые исследования, которые будут назначены лечащим доктором. Они не только помогут определить текущее состояние органа, но и найти первопричину.
Как диагностируется пиелоэктазия в грудном возрасте
Когда заболевание носит не ярко выраженный характер, для контроля необходимо ежеквартально делать ультразвуковое исследование. Если эхопризнаки при исследовании изменятся не в лучшую сторону, и форма пиелоэктазии усугубится или же у ребенка к заболеванию добавится инфекция, в этих случаях потребуется подключение таких видов диагностики:
Благодаря данным видам исследования специалист сможет увидеть картину в целом и принять адекватное решение относительно дальнейшей терапевтической стратегии.
О каких болезнях может рассказать обследование
Среди заболевании, которым сопутствует пиелоэктазия:
Когда показано операционное вмешательство
Независимо от того, как проявляется пиелоэктазия: с двух сторон, в левосторонней форме или же у пациента пиелоэктазия справа, трудно прогнозировать дальнейший ход болезни.
Если недуг начинает прогрессировать, лоханки расширяются, почка начинает давать сбои, лечащий врач может предложить оперативное вмешательство. Приблизительно в тридцати ситуациях из ста при данном заболевании необходима операция.
Операционные меры позволяют справиться с рефлюксом или же убрать блокировку канала. Частично операция может осуществляется современными эндоскопическими инструментами, которые вводят через мочеиспускательный канал.
wmedik.ru
Врождённая или приобретённая патология парных органов — пиелоэктазия почек: что это такое и как лечить негативные изменения со слабовыраженной симптоматикой
Пиелоэктазия почек – врождённая либо приобретённая патология важных органов. Негативные изменения нарушают отток урины, отрицательно влияют на состояние мочевыделительной системы. Поражение бывает односторонним и двусторонним, развивается на фоне других патологий.
Опасность пиелоэктазии – в слабовыраженной симптоматике. Пациент чаще обращает внимание на симптомы основного заболевания, но не подозревает о поражении почечных лоханок. Информация о патологических изменениях в естественных фильтрах будет полезна всем.
Содержание статьи:
Причины развития патологии
Причины патологических изменений имеют различные характеристики. Медики выделяют органические и неорганические причины, врождённый и приобретённый характер расширения почечных лоханок.
Динамические причины пиелоэктазии:
Как выполнять упражнения Кегеля для женщин при недержании мочи? Прочтите полезную информацию.
О вероятных причинах и лечении остаточной мочи в мочевом пузыря у мужчин узнайте из этой статьи.
Органические:
Пиелоэктазия почек код по МКБ – 10 – Q60 – Q64.
Первые признаки и симптомы
Опасность патологии – отсутствие признаков поражении при лёгкой степени тяжести изменений. Пиелоэктазия почек развивается как следствие других патологий в органах мочеполовой системы: гидронефроза, эктопии мочеточника, уретероцеле, мегауретера. Только при углублённом обследовании медики выясняют, что у пациента есть не только проблемы с мочеточниками, но и расширение почечных лоханок.
При тяжёлой форме появляются признаки интоксикации, развивающиеся при застое мочи в проблемном органе. Чем хуже отходит урина, тем выше риск размножение вредных бактерий в застоявшейся жидкости.
На заметку! У некоторых пациентов медики выявляют дополнительные осложнения: происходит расширение чашечки, развивается гидронефроз. Одно из отклонений – одновременное расширение мочеточника (уретерогидронефроз).
Классификация заболевания
Степень поражения тканей:
Классификация заболевания по локализации негативных изменений:
Патологию в большинстве случаев медики выявляют ещё во время внутриутробного развития либо в раннем возрасте. По этой причине многие врачи считают патологию врождённой. Иногда проблема появляется в период быстрого роста ребёнка. После 18–20 лет пиелоэктазия развивается при уролитиазе и нефролитиазе, когда камень перекрывает мочеточник, наблюдается застой мочи с развитием воспаления.
Диагностика расширения лоханок проводится с применением современных методов:
Действенные варианты терапии
Перед началом терапии медики выясняют, на фоне какого заболевания появилось расширение почечных лоханок. Если патологические изменения обнаружены у ребёнка, то высока вероятность постепенного устранения негативных изменений в процессе роста при перестройке органов мочеполовой системы. Нередко требуется хирургическое лечение: в среднем, от 25 до 40% пациентов с пиелоэктазией почек сталкиваются с операцией.
Метод лечения зависит от факторов, провоцирующих проблемы с выведением урины:
Возможные осложнения
Отсутствие медикаментозного либо хирургического лечения в запущенных случаях приводит к проблемам:
Пиелоэктазия у плода
Пиелоэктазия у плода или внутриутробная патология – это не болезнь, а неправильное функционирование и строение почек. Отрицательные изменения иногда исчезают к рождению ребёнка, но чаще всего требуется хирургическое исправление врождённых недостатков. Негативные изменения в почках медики выявляют во время УЗИ у беременных на 17–22 неделе.
Пиелоэктазия почки у ребенка встречается в три раза чаще у мальчиков, в связи с анатомическими особенностями строения мочевыводящих путей. Расширение лоханки почек у ребенка – следствие наследственной склонности к поражению почечной ткани либо неправильного развития бобовидных органов. При нарушении оттока урины жидкость скапливается, происходит обратный заброс, повышается давление. Постепенно лоханки набухают, происходит застой жидкости.
Как проводится и что показывает КТ почек с контрастным веществом? У нас есть ответ!
О симптомах и методах лечения хронического цистита у женщин прочтите по этому адресу.
Перейдите по адресу http://vseopochkah.com/lechenie/narodnye/mochegonnye-produkty.html и посмотрите перечень мочегонных продуктов питания и напитков.
Основные причины патологии:
После рождения ребёнка с врождённой пиелоэктазией требуется регулярное посещение детского уролога для контроля функций почек. При активизации воспалительного процесса, закупорке мочеточника, росте лоханок требуется хирургическое вмешательство. Важно нормализовать отток жидкости, устранить опасный пузырно-мочеточниковый рефлюкс.
Через уретру хирург вводит миниатюрные эндоскопические инструменты для снижения риска травматизации во время операции. После решения проблемы маленький пациент состоит на учёте у уролога, регулярно с родителями посещает врача, проходит плановые осмотры.
В некоторых случаях болезнь возвращается спустя несколько лет. Расширение лоханок происходит при образовании камней, опухолевом процессе либо развитии воспаления на фоне проникновения инфекционных агентов. Важно вовремя заметить отклонения, начать медикаментозное лечение либо повторно провести операцию. Решение о методах лечения принимает лечащий врач в индивидуальном порядке.
Меры профилактики
Специфического метода предупреждения заболевания не существует. Медики рекомендуют следить за состоянием органов мочеполовой системы, обращать внимание на неприятные ощущения в области почек, внизу живота, проблемы с выведением урины.
Дополнительные меры:
- предупреждение воспалительных процессов;
- своевременное опорожнение пузыря: застоявшаяся жидкость – подходящая среда для размножения опасных микробов;
- лечение уретрита, пиелонефрита, цистита, вагинита, венерических заболеваний, предупреждение хронического течения;
- выполнение рекомендаций врачей во время беременности, снижение рисков различного рода для плода;
- отказ от избыточного потребления воды, чая, соков при проблемах с выведением мочи.
- Обструкции, которые могут возникнуть в любом участке мочевыводящих путей, могут быть врожденные и приобретенные;
- Рефлюкс или отток назад мочи;
- У детей – незрелость органа, что допускает большее расширение лоханок;
- Удвоение мочеточника;
- Мультикистоз почек (врожденная аномалия, при которой почки не функционируют).
При врождённой и приобретённой пиелоэктазии нельзя медлить с началом лечения. Употреблять пациенту лекарственные средства или проводить операцию – решает уролог по результатам диагностики. Важно знать причину отклонений, состояние почечной ткани и мочеточников. Нелечённая пиелоэктазия провоцирует застойные явления, нарушает функционирование естественных фильтров, приводит к атрофии нефронов либо к склерозу почки.
vseopochkah.com
Пиелоэктазия почек: правой и левой почки
Через почечные ворота, которые являются медиальным вогнутым краем почки, проходят почечные сосуды, нервы, к ним прилегает особая полость почки – почечная лоханка. В ней собирается моча из почечных чашечек и воронок.
Волнообразно сокращаясь, мышечные стенки лоханки продвигают мочу ниже в мочеточники. В лоханочно-мочеточниковом сегменте почечная лоханка сужается. Накопление и задержка жидкости в почках заставляет почечные лоханки расширяться. Термин пиелоэктазия почек используется для описания такого патологического состояния, которое характеризуется расширением (растяжением и увеличением) почечной лоханки.
Это относительно распространенная находка при ультразвуке почек как у взрослых, так и у детей. У ребенка расширенная лоханка может наблюдаться из-за быстрого роста организма, когда происходит резкое изменение размещения внутренних органов. Пиелоэктазия у плода диагностируется у 1 – 5% всех беременностей (на основе данных пренатальной ультразвуковой диагностики).
Размер почечной лоханки у плода изменяется почти линейно в течение всего гестационного периода, достигая 4 мм на 20-й неделе и 7 мм под конец срока. Пиелоэктазия у плода определяется при размере лоханки больше 5 мм в период до 32-й недели и больше 7 мм после 32 недели. Чаще всего диагностируется пиелоэктазия правой почки. Двухсторонняя пиелоэктазия наблюдается приблизительно в 15 % случаев. Чаще встречается у мальчиков, чем у девочек. Во взрослом возрасте соотношение обратное. Если размер расширенной лоханки больше 10 мм, развивается гидронефроз.
Причины патологии
Выделяют такие причины:
Данные патологии развития (поликистоз почек, клапаны задней уретры у мальчиков, удвоение мочеточника) обнаруживаются при втором ультразвуковом исследовании при беременности. Поэтому женщинам, у которых в любой период гестационного срока было обнаружено пиелоэктазию почек плода больше 5 мм, рекомендовано прохождение последующих узи, чтобы вовремя диагностировать развивающийся гидронефроз.
Гидронефроз – это устойчивое прогрессирующее заболевание, которое характеризуется расширенными почечными лоханками и чашечками, нарушением оттока мочи. Это заболевание вызывают обструктивные уропатии и нейрогенные расстройства в мочевой системе. При этом отток мочи из почки заблокирован, может поражаться одна или две почки.
Процесс расширения чашечек почек имеет название гидрокаликоз почек. При диагностировании умеренной пиелоэктазии на 18 – 20 неделе, процент дальнейшего прогрессирования гидронефроза составляет 10 – 15 %. Двусторонняя имеет большую вероятность прогрессирования в гидронефроз, чем односторонняя. Гидрокаликоз и пиелоэктазия почек не являются отдельными болезнями, а только косвенными признаками других заболеваний, чаще всего обструктивных уропатий.
В статистической международной классификации болезней и проблем данное состояние можно отнести к классу Q, код мкб 10 – Q 62 «Врожденные нарушения проходимости почечной лоханки и врожденные аномалии мочеточника».
Кроме того, умеренная пиелоэктазия почек плода может быть маркером других патологий, которые не видны сразу (например, синдром Дауна). По данным исследований, наличие пиелоэктазии увеличивает риск синдрома Дауна, связанный с возрастом матери в 1,5 раза.
Среди выявленных аномалий развития мочевой системы наиболее распространенной причиной пиелоэктазии является нарушение проходимости лоханочно-мочеточникового сегмента. Кроме аномалий развития, у взрослых пациентов причиной могут быть: мочекаменная болезнь, воспалительные заболевания почек и мочевых путей, травмы, инструментальные манипуляции на мочевых путях, новообразования и др.
Симптомы и диагностика
Клиническая картина данной патологии определяется симптомами основного заболевания, которое вызвало заболевание. Моча, которая задерживается в расширенной лоханке, продолжительное время остается асептичной, но при неблагоприятных условиях происходит ее инфицирование и возникает пиелонефрит. При его присоединении могут наблюдаться такие симптомы: боли в боку, пояснице, реберно-позвоночном углу, повышение температуры.
Для оценки степени расширения лоханок используют результаты ультразвукового исследования. Также данный метод исследования информативен для оценки состояния почек и мочевого пузыря. В некоторых случаях могут понадобиться дополнительные исследования: внутривенная урография, радионуклидная ренография и др.
Несмотря на частоту этой патологии, вопрос важности и целесообразности лечения в послеродовой период остается спорным. В литературе указывается, что ограниченная легкая пиелоэктазия почек у плода (меньше 10 – 12 мм) – это такое состояние, которое разрешается самостоятельно, его стабилизация или улучшение происходит у подавляющего большинства пациентов (80 – 98%) и требует минимального медицинского вмешательства.
В большинстве случаев жидкость в почках отходит, пиелоэктазия исчезает в третьем триместре беременности и не оказывает негативное влияние на здоровье ребенка. В случае если пиелоэктазия наблюдается после 28 недель беременности, понадобятся дополнительные исследования в постнатальный период. Сканирование в третьем триместре следует проводить в срок 34 недели, что также является подходящим периодом для оценки роста плода.
Умеренная и тяжелая пиелоэктазия правой и левой почки (больше 10 – 15 мм) имеет различные исходы и требует дальнейшего обследования для исключения соответствующих патологий, таких как, препятствие в области лоханочно-мочеточникового сегмента, пузырно-мочеточниковый рефлюкс, клапаны задней уретры и др. С этой целью несколько недель после рождения у новорожденного необходимо контролировать уровни мочевины, креатинина, электролитов в сыворотке крови, а также провести дополнительную ультразвуковую допплерографию для уточнения диагноза.
Некоторым детям с пренатально диагностированным гидронефрозом может быть предписано антибиотики после рождения для предотвращения инфекции мочевыводящих путей.
Дети с пиелоэктазией, у которых отсутствуют хромосомные аномалии, имеют повышенный риск урологических проблем, которые могут потребовать хирургического вмешательства после рождения, если скопление жидкости в почках нарастает. При обструктивной уропатии применяется пиелопластика (удаление заблокированного участка). Тем не менее, во многих случаях у грудничка состояние может улучшиться самостоятельно в процессе последующего развития мочевой системы в первый год жизни.
У взрослых пациентов тактика лечения заключается в устранении основной патологии. Если функция почек нарушается, может применяться хирургическое решение проблемы. Диета и общеукрепляющий режим имеют большое значение в комплексном лечении пациентов с заболеваниями почек.
Источник: http://www.belinfomed.com/pochki/mkb-10-kod-pieloektaziya-pochki.html
Аномальное расширение почечных лоханок, оно же пиелоэктазия почки у ребенка: причины возникновения, диагностика и лечение
Такая врожденная аномалия, как пиелоэктазия у плода, не является редкостью.
В случае выявления этой патологии женщине и эмбриону необходим регулярный контроль их состояния квалифицированным специалистом. Это нарушение характеризуется изменением размера лоханок почек в сторону их расширения.
Из-за особенностей строения мочеполовой системы мальчики чаще девочек подвержены возникновению данной аномалии. Пиелоэктазия может быть как одной почки, так и двусторонняя.
В большинстве случаев болезнь приобретает легкую форму течения, при которой можно обойтись без вмешательства хирургов, но при более серьезных изменениях врачебная помощь становится необходимостью.
Причина расширения почечных лоханок у плода
 Заболевание напрямую связано с нарушением у эмбриона развития почек.
Заболевание напрямую связано с нарушением у эмбриона развития почек.
Из-за затруднения оттока вторичной мочи лоханочная полость становится больше, растягивается, начинается обратный заброс жидкости, происходит повышение давления внутри органа.
Ведущими причинами считают формирование у плода мужского пола уретрального клапана, закупорку, уменьшение диаметра мочеточника, врожденные пороки. Нередко одно-, двухсторонняя пиелоэктазия становится следствием различных инфекционных, воспалительных патологий, которыми болела женщина, вынашивая ребенка.
Если аномалия обнаружена вовремя, то особой угрозы она не таит. Следует прицельно изучить наличие вероятных факторов, спровоцировавших развитие патологических изменений, установить конкретные причины. Новорожденному с внутриутробно подтвержденным инструментально диагнозом необходимо лечение.
Запущенная болезнь опасна присоединением следующих изменений:
Одно-, двухсторонняя аномалия такого плана достаточно редко прогрессирует, но в ряде случаев выявления вмешательство врачей необходимо. Зачастую превентивные меры нужны для того, чтобы избежать серьезных последствий. Патологию может выявить врач еще в момент проведения очередного ультразвукового исследования плода, то есть до рождения ребенка.
Патологию может выявить врач еще в момент проведения очередного ультразвукового исследования плода, то есть до рождения ребенка.
Минимальный срок обнаружения аномалии – 16 неделя гестации. Диагноз «пиелоэктазия почек» может быть установлен, если размер лоханок превышает возрастную норму.
Для второго триместра показатель не должен быть больше 5 мм, для третьего – на 2 мм больше. Отклонение в 1 мм позволяет надеяться, что почки в процессе уже внеутробного дозревания смогут вернуться в норму. Увеличение размера на 2-3 мм должно вызывать серьезную обеспокоенность.
При выявлении гидронефроза (второе название аномалии) за мочеполовой системой ребенка ведется динамическое наблюдение с помощью аппарата ультразвуковой диагностики. Никакого другого способа отслеживать изменения в почках малыша на дородовом этапе не существует.
 Если положительных сдвигов до рождения не было или они остались незначительными, появившемуся на свет малышу при необходимости добавочно могут быть назначены другие исследования.
Если положительных сдвигов до рождения не было или они остались незначительными, появившемуся на свет малышу при необходимости добавочно могут быть назначены другие исследования.
Зачастую это цисто-, урография с введением контраста посредством венозного доступа.
К этим методам прибегают нечасто, в крайних случаях, когда по каким-либо причинам УЗИ оказывается малоинформативным. Но в большинстве случаев обследования с помощью ультразвука бывает достаточно для визуализации общей картины болезни.
УЗИ почек малышу делают регулярно весь первый год его жизни. Обследование проводят каждые 2-3 месяца для контроля патологии в динамике.
Плановые осмотры пропускать нельзя, потому что изменения иногда развиваются очень быстро, и может быть упущено время для эффективного лечения, предупреждения осложнений.В ряде случаев подобная тактика выжидания целиком себя оправдывает и обусловленное физиологическими причинами расширение лоханок регрессирует самостоятельно уже к периоду введения прикорма.
Лечение
 Эта болезнь может протекать в легкой, средней, тяжелой формах. Предугадать и точно спрогнозировать развитие и течение гидронефроза у новорожденного практически невозможно.
Эта болезнь может протекать в легкой, средней, тяжелой формах. Предугадать и точно спрогнозировать развитие и течение гидронефроза у новорожденного практически невозможно.
Именно поэтому так важен регулярный мониторинг состояния мочеполовой системы малыша неинвазивными инструментальными методами.
Если легкая форма заболевания по мере развития органов зачастую проходит сама по себе и не требует никаких специфических мероприятий, то более тяжелое течение нуждается в терапии. Если симптоматика свидетельствует о прогрессировании процесса, размер лоханок имеет существенные отклонения от принятой нормы, регистрируется заметное снижение работоспособности мочевыводящей системы, необходимо быстро и решительно принимать радикальные меры.
Вмешательство хирургов в таком случае необходимо для устранения рефлюкса, нормализации оттока мочи. В ходе инвазии используются исключительно предназначенные для маленьких пациентов миниатюрные инструменты.
 До операции малыша подвергают тщательному комплексному обследованию, назначают курсовое лечение щадящими противовоспалительными средствами для сведения к минимуму вероятности осложнений в период после осуществления коррекции лоханочно-мочеточниковой системы.
До операции малыша подвергают тщательному комплексному обследованию, назначают курсовое лечение щадящими противовоспалительными средствами для сведения к минимуму вероятности осложнений в период после осуществления коррекции лоханочно-мочеточниковой системы.
В большинстве случаев дети легко переносят это малоинвазивное вмешательство, быстро идут на поправку. После операции малыш подвергается регулярному диспансерному наблюдению узкого специалиста – детского доктора-уролога.
Зачастую врач назначает такому малышу курсовые приемы специальных препаратов – уросептиков, чтобы предупредить возникновение патологического воспалительного очага в ослабленных почках. Эти же лекарства малыши обычно принимают первые 2-3 месяца после операции.
Несколько месяцев у ребенка могут наблюдаться существенные отклонения от нормальных цифр в анализе мочи. Эти изменения обусловлены проведенным ему оперативным лечением, поэтому гематурия, лейкоцитурия в таком случае будут вариантом нормы.
 Общий анализ мочи является наиболее информативным способом контроля над состоянием почек ребенка, именно поэтому первые полгода после вмешательства необходимо сдавать его каждые две недели.
Общий анализ мочи является наиболее информативным способом контроля над состоянием почек ребенка, именно поэтому первые полгода после вмешательства необходимо сдавать его каждые две недели.
Помимо уросептиков, доктор может назначить терапию специальными травами, почечными сборами.
Такое лечение используется уже в позднем послеоперационном периоде у деток старшего возраста. Вопреки распространенности мнения о полной безопасности фитопрепаратов оно является ошибочным. Травы имеют широкий список противопоказаний, нежелательных эффектов, их неконтролируемый прием может нанести ребенку вред.
Если малыш страдает атопией, болезнями ЖКТ, народные средства могут нанести серьезный вред. Именно поэтому принимать их стоит только после консультации с квалифицированным специалистом.Пиелоэктазия у беременных
 Возникновение данного патологического состояния в период вынашивания малыша – достаточно распространенное явление.
Возникновение данного патологического состояния в период вынашивания малыша – достаточно распространенное явление.
Диагностика болезни имеет некоторые, обусловленные деликатным положением женщины, сложности.
Они определяются тем, что беременным противопоказано введение необходимых для прицельных исследований контрастных веществ ввиду их токсичности для эмбриона, а также использование рентгеновских лучей. Именно поэтому диагноз ставят, руководствуясь лишь результатами УЗИ, жалобами женщины.
Характеризуется гидронефроз у беременных аномальным увеличением лоханок. В большинстве случаев патологические изменения затрагивают только одну почку. Чаще страдает правая, потому что она имеет некоторые физиологические особенности.
Развивается болезнь во время вынашивания ребенка по причине перестройки гормонального фона, что вызывает уменьшение интенсивности сокращения мышц мочевого пузыря. Влияет на возможность нормального выведения жидкого продукта жизнедеятельности и увеличение матки. Эти факторы приводят к длительной задержке мочи, растяжению структур парного органа, канальцев. Данная патология зачастую имеет эпизодический характер и проходит самостоятельно после разрешения беременности.
В таком случае лечение не назначается.
С рождением ребенка интенсивное сдавливание мочеточников большой маткой исчезает вместе с неприятной симптоматикой.
В некоторых ситуациях доктор может установить вялотекущее развитие патологического процесса с тенденцией к хронизации.
При наличии рисков для здоровья матери специалистом может быть назначено щадящее, максимально безопасное лечение с использованием травяных препаратов, противовоспалительных лекарств.
В редких случаях, в крайне тяжелом варианте течения пиелоэктазии и выраженной тенденции к стремительному прогрессированию может быть показано прерывание беременности. Такие случаи имеют единичный характер, и в большинстве своем гидронефроз у будущих мам носит транзиторный характер и проходит без следа.
Видео по теме
В чём причина расширения лоханки почки у новорожденного? Ответы в видео:
В заключение следует сказать, что эта патология — нередкое явление, причем как у плода, так и у беременных, и обычно не приводит к грозным осложнениям. Вместе с тем, болезни свойственно быстрое развитие, поэтому, в случае обнаружения аномалии, необходимо постоянно наблюдаться у врача.
Поделиться:
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе