Переливание крови при анемии насколько эффективно
Стоит ли опасаться переливания крови при низком гемоглобине?
Переливание крови при низком гемоглобине (гемотрансфузия) – это единственный способ быстро его поднять и нормализовать состояние пациента. Но к этой процедуре необходимо относиться как к операции. По сути, это трансплантация клеток крови чужого человека (аллотрансфузия) или реже – собственной (аутогемотрансфузия). Поэтому никто не застрахован от отрицательных последствий, несмотря на лечебное воздействие переливания.
Положительная сторона гемотрансфузии
Переливание крови проводится при уровне гемоглобина ниже 60-65 г/л в зависимости от клинической ситуации. Цель этой манипуляции в том, чтобы как можно быстрее стабилизировать состояние пациента. Низкий уровень гемоглобина крайне негативно отражается на состоянии пациента, так как он приводит к следующим изменениям:
- Замедленное заживление тканей.
- Гипоксия органов – в первую очередь, головного мозга и сердца.
- Прогрессирование патологических процессов.
Итак, гемотрансфузия при низком гемоглобине позволяет восстановить нормальное или близкое к нормальному снабжение тканей и клеток кислородом. В итоге это благоприятно сказывается на их функционировании. На этом фоне выздоровление после основного заболевания, которое и привело к тяжелой анемии, протекает намного быстрее и лучше.
Отрицательная сторона
Минимизировать риск отрицательных последствий переливания возможно, учитывая противопоказания для этой процедуры. Также важно непосредственно перед ней и на всем ее протяжении проводить ряд проб, которые позволяют выявить различные варианты несовместимости переливаемой крови и крови больного человека. Но иногда предвидеть осложнения гемотрансфузии невозможно.
Переливание крови при низком гемоглобине может осложниться разными по механизму последствиями. Их принято делить на три группы:
- Механические осложнения.
- Реактивные состояния.
- Заражение инфекционными заболеваниями.
Основными механическими осложнениями гемотрансфузии являются:
- остро возникшее расширение сердца, которое связано с быстрым введением гемотрансфузионных сред в организм;
- эмболия, вызванная попаданием воздуха в гемотрансфузионную систему;
- тромбозы, которые приводят к закупорке сосудов;
- последствия тромбозов с нарушением функции органа, в который попал тромб.
Реактивными последствиями переливания крови могут быть:
- гемолитический шок, который развивается вследствие переливания крови, которая несовместима в антигенном отношении. В этом случае происходит разрушение оболочки эритроцитов и отравление организма метаболическими продуктами;
- посттрансфузионный шок, вызванный «плохой» кровью. Он развивается, если гемотрансфузионная среда перегрета, заражена токсинами микроорганизмов или в ней содержатся разрушенные клетки крови;
- анафилактический шок, при котором падает артериальное давление, и связана эта ситуация с развитием аллергических реакций в организме на переливаемую кровь;
- цитратный шок, развивающийся при переливании консервированной крови, так как она содержит цитратные соли в виде консерванта. Свежая кровь лишена этих веществ;
- пирогенная (повышение температуры тела) реакция после гемотрансфузии;
- при переливании большого количества крови возможно развитие синдрома массивных гемотрансфузий.
Заражение гемоконтактными инфекциями происходит в стадии окна. Гемотрансфузионная среда проверяется на присутствие в ней патогенных микробов. Однако они могут быть не выявлены в первые 6 месяцев после попадания в организм донора. Это и есть стадия окна, поэтому кровь консервируется на полгода, а затем повторно проверяется. И если дважды получены отрицательные результаты, то только тогда ее можно использовать для переливания. Но в тех случаях, когда существует необходимость в экстренной гемотрансфузии, возможно заражение такими инфекциями, как:
- малярия;
- сифилис;
- гепатит;
- ВИЧ и другие.
Как защититься от осложнений

Так как гемотрансфузионные осложнения бывают иммунными и неиммунными, то существуют простые правила, которые помогут защититься от них. О них знает каждый медик, который участвует в переливании крови. Кратко приведем их:
- Определение резуса и группы крови перед переливанием – как у донора, так и у человека, которому будет проведена гемотрансфузия.
- Проба на совместимость – смешивание гемотрансфузионных сред и оценивание, не происходит ли агглютинация (если нет, то кровь можно переливать).
- Биологическая проба – оценка общего состояния пациента в момент переливания небольшого количества эритроцитарной массы из пакета. В это время необходимо измерить пульс, температуру и давление, а также выяснить, каково самочувствие и не болит ли поясница (так как могут поражаться почки гемолизированными эритроцитами).
Что делать, когда развились осложнения
Если в результате переливания крови развились осложнения, то их лечением занимается врач. Общие принципы выглядят следующим образом. При легких и средних по степени тяжести неблагоприятных последствиях необходимо:
- тепло укрыть человека;
- согреть ноги с помощью грелок;
- дать выпить сладкий теплый чай;
- измерить пульс, давление и температуру.
Если же посттрансфузионная реакция тяжелая, то лечение должно состоять из следующих компонентов:
- выполнить вышеперечисленные рекомендации;
- ввести адреналин или мезатон для поднятия артериального давления (низкий его уровень приводит к нарушению микро- и макроциркуляции внутренних органов);
- ввести кордиамин для стимуляции деятельности сердца и почечного кровотока;
- ввести дексаметазон, который поднимает давление и оказывает противоаллергическое действие;
- ввести диуретик для скорейшего выведения токсинов из организма (есть одно исключение, когда мочегонный препарат нельзя применять – это крайне низкое давление);
- ввести антигистаминный препарат внутривенно и хлористый кальций для десенсибилизации (борьба с аллергией).
Наверх
Опасно ли переливание крови при низком гемоглобине
Сложный железосодержащий белок, называемый гемоглобином, входит в состав красных кровяных телец и осуществляет транспортировку кислорода из легких в ткани, а также доставляет обратно в легкие углекислый газ из тканей.
Оглавление:
Его норма неодинакова у людей разного пола и возраста. В среднем можно назвать в качестве нормы для взрослого человека такие цифры: от 120 до 160 г/л.
При понижении гемоглобина наступает такое состояние, как анемия, называемая в народе малокровием. Чаще всего лечение заключается в соблюдении специальной диеты, приеме железосодержащих препаратов и витаминов. Если гемоглобин снижен по причине каких-либо заболеваний, требуется их лечение. Переливание крови при низком гемоглобине может быть назначено в исключительном случае, если цена вопроса — жизнь человека. Такое бывает при снижении до критического уровня — ниже 60 г/л. После гемотрансфузии, как свидетельствуют отзывы медиков и самих больных, быстро повышается уровень гемоглобина и улучшается самочувствие.
Признаки низкого гемоглобина
При малокровии жизнь человека теряет качество по причине плохого самочувствия. Для анемии характерны следующие проявления:
- Сильная слабость.
- Постоянная сонливость.
- Головная боль.
- Сердцебиение.
- Быстро наступающая усталость.
- Головокружение.
- Низкое артериальное давление.
- Аритмия.
- Обмороки, потеря сознания.
Помимо этого, при малокровии возможны дистрофические симптомы: ломкость ногтей, замедленный рост и выпадение волос, сухость и бледность кожных покровов, появление трещинок в уголках губ. Возможны нарушения вкуса, обоняния, изменения слизистой языка.
Как проводится?
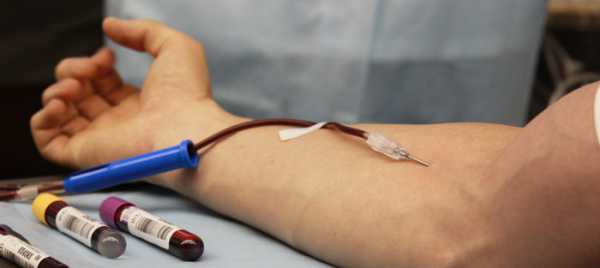
Переливание крови проводится под наблюдением врача после тщательно проведенных проб
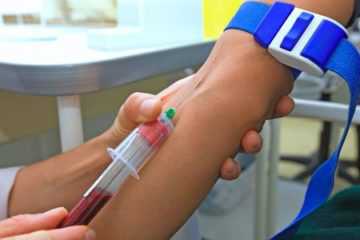
Процедура гемотрансфузии – это переливание крови донора (здорового человека) реципиенту (больному). Обязательно совпадение крови по группе, а также по резус-фактору. Но даже в этом случае кровь может не подойти: возможно склеивание (агглютинация) эритроцитов, в результате чего больной может умереть. Поэтому перед процедурой проводят несколько проб на совместимость. Процесс переливания состоит из следующих этапов:
- Врач определяет, есть ли показания к гемотрансфузии и противопоказания. В обязательном порядке происходит сбор анамнеза: выясняется, проводилась ли ранее такая процедура и как прошла, были ли у женщин беременности и осложнения с ними связанные.
- Группу крови больного и резус-фактор необходимо определять два раза. Первый раз в лаборатории, затем — в отделении, результаты при этом должны совпадать.
- Сделать выбор подходящей донорской крови и оценить визуально по следующим критериям (даже при одном-единственном несоответствии переливание не допускается): обязательная герметичность упаковки, в паспорте упаковки должна быть указана фамилия донора, номер и дата заготовки, группа и резус-фактор, название применяемого консерванта, учреждение, заготовившее кровь, подпись врача, соответствие сроку годности (составляет от 21 до 35 суток), внешний вид – прозрачность, отсутствие каких-либо сгустков и пленок.
- Еще один раз проверяется группа донорской крови.
- Индивидуальная совместимость проверяется по системе AB0 путем смешивания на стекле сыворотки крови реципиента (0,1мл) и донорской крови (0,01 мл).
- Проверяется совместимость по резус-фактору путем вращения в пробирке двух капель сыворотки крови больного, одной капли крови донора, одной капли полиглюкина с дальнейшим добавлением 5 мл физраствора.
- Проба биологическая заключается в трехкратном струйном введении больному 25 мл (интервал между введениями составляет три минуты). Пациент находится под наблюдением. Если пульс и сердечные сокращения в норме, лицо не покраснело, самочувствие нормальное, кровь считается подходящей.
- Кровь вводится капельно, скорость составляет от 40 до 60 капель/мин. Кровь не используется в чистом виде. В зависимости от показаний переливают разные ее компоненты. В случае с низким гемоглобином вводят эритроцитарную массу. Во время процесса пациент находится под постоянным наблюдением врача. Ему измеряют давление, пульс, температуру тела и все это фиксируют в медкарте, следят за состоянием кожи и интересуются его самочувствием.
- После процедуры должно остаться около 15 мл эритроцитарной массы донора, которую вместе с сывороткой крови пациента хранят в холодильнике в течение двух суток. Это делают на случай осложнений, чтобы провести их анализ.
- После процедуры больному показано 2 часа лежать. В течение суток он находится под контролем врача. На следующий день пациент сдает мочу и кровь. Бурая моча может свидетельствовать об осложнениях.
Видео о том, как определяют группу крови:
Противопоказания
Такая процедура показана не всем пациентам. Гемотрансфузия при анемии не рекомендуется людям с редкой группой крови. Лечение проводится с помощью медикаментов и диеты.
Заключение
Очень низкий уровень гемоглобина может быть опасен для жизни, в этом случае назначают несколько процедур по переливанию крови. Для того чтобы удержать результат, достигнутый при гемотрансфузии, нужно полноценно питаться, принимать лекарства и много гулять.
Наргис — 30 июля,:13
У моего племянника увеличилась селезенка, после того у него понизился гемоглобин на 52 г/л. После переливании крови поднялось до 86 г/, через три дня опять упал гемоглобин на 52 г/л, что это может быть? Так продолжается уже два месяца.
Гость — 15 ноября,:40
Срочно к гематологу. Увеличенная селезенка вкупе с низким гемоглобином — один из верных признаков лейкоза. Просто бегом к врачу.
juliadiets.com — 13 марта,:49
Для восполнения запасов железа в организме переливание крови при низком гемоглобине не осуществляется.
Гость — 15 октября,:02
Осуществляется. У меня был гемоглобин 48, когда меня положили в больницу, делали переливание 2 раза. Гемоглобин поднялся до 85, потом на единицу упал.
люся — 27 декабря,:32
А сейчас какой у вас гемоглобин, с 2-х переливаний только подняли? Сейчас что-нибудь пьете?
danashop.ru — 27 апреля,:34
Для восполнения запасов железа в организме переливание крови при низком гемоглобине не осуществляется.
Гость — 17 октября,:12
люся — 27 декабря,:35
Я сейчас ложусь на переливание, у меня 47 гемоглобин, сколько раз будут делать, очень боюсь, чем потом после переливания поднимать?
гулзира — 24 января,:49
У моего 4 месячного ребенка гемоглобин был 54 г/л, после переливание крови было 110 г/л, а потом через 2 суток упал 94 г/л, помогите, что делать?
Гость — 5 февраля,:53
Ведите ребенка к гематологу, незамедлительно
Гость — 15 февраля,:36
Моей маме 84 года. Гемоглобин падал до 68, в течение продолжительного времени принимала железосодержащие препараты плюс питание. Подняли до 112, после кровопотери(геморрой) опять упал до 84 и через несколько дней до 64. Отправили срочно на переливание крови. Для нее это опасно или нет?(возраст)
Евгений — 20 февраля,:20
Здравствуйте. У меня вопрос, сколько стоит переливание крови если у меня гепатит? И можно ли после данной процедуры избавиться от гепатита?
Леон — 16 марта,:32
Здравствуйте, у моего отца болезнь, он на гемодиализе, гемоглобин сильно упал 64, послали на переливание, скажите пожалуйста, что делать. Как его поднять, это не навредит ещë больше?
Гость — 19 марта,:10
После операции на 2 тазобедренных суставах резко упал гемоглобин (89). После вливания крови — 111. На следующий день — опять 89. Снова вливание крови. Анализ-68. Что это может быть?
Гость — 20 марта,:18
Здравствуйте. Мне переливали кровь, т.к у меня гемоглобин был критически низкий 39. Переливали 2 раза. Подняли до 86 в больнице. Сейчас 126. У меня вопрос, очень сильно поправилась, может ли это быть из-за переливания?
Ирина — 11 мая,:05
Добрый день. Подскажите, а нашли причину низкого гемоглобина? Моя мама сейчас в больнице. Гемоглобин 26. Сегодня второй раз переливают кровь. И сколько вам лет, если не секрет.
Гость — 4 апреля,:53
Здравствуйте,летом мне капали кровь два раза первоночальный Г был 57, подняли 118 и вот прошло пол года ,самочувствие постоянная вялость ,хочется сутками спать,возможно ли что Г опять снизился ?
Гость — 6 мая,:05
Низкий гемоглобин 63, мне 30 лет. Отправляют на переливание. Что делать?
Гость — 2 сентября,:29
Идите и пусть делают переливание, очень хорошо помогает.
аля — 13 июня,:02
Здравствуйте. Моей маме 66, гемоглобин 40. В больнице отказали в гемотрансфузии.гр.крови 2+.отправили домой лечиться таблетками. Прокапали космофер 7 дней, состояние наоборот ухудшилось. Что делать, посоветуйте. В таком состоянии очень мало ест. Утром 3-4 лож.каши., днем и вечером не может кушать. Проходим лечение на дому поддерживающее —
милдронат, ессенциале, аскорбинка, в 12 инфизол, т.к.белок низок, ферсинол. Всё уколы и капельницы. В табл. сорбифер и верошпирон, а состояние не улучшается. Посоветуйте, почему нельзя кровь капать, ведь состояние критическое.
Гость — 3 июля,:26
Гемоглобин 28, капали кровь, один пакет крови поднял до 42, не могут найти причину потери крови, уже не могу ходить, помогите пожалуйста.
Гость — 2 сентября,:35
Вам надо еще несколько переливаний крови, тогда все будет хорошо.Потом долго пить препараты железа, фоливую кислоту, если надо, проверить В12 и витамин С. Выздоравливайте!
Ольга — 20 июля,:08
Здравствуйте. У моей мамы рак шейки матки, 4 стадия. Анализ крови показал гемоглобин 60, отправили в обычную больницу. После первого переливания гемоглобин поднялся до 70. Сказали будут переливать ещё. Подскажите, за одно переливание положительный результат 10 это нормально? Или может быть лучше?
Лерка — 14 сентября,:32
Эрозия желудка..Была кровь в желудке. Падает гемоглобин. При поступлении 61, прокапали плазму пока 50, предлагают еще одну.
Гость — 20 января,:16
У меня гемоглобин 89, сказали что у меня железо дефицитная анемия. Мне надо делать переливание крови?
Гость — 6 февраля,:57
Здравствуйте! Моей дочери 3 года, гемоглобин 41, положили в реанимацию, капают глюкозу и сказали, что будут делать переливание! Сколько раз нужно капать, чтоб он поднялся?
Источник: http://serdec.ru/krov/perelivanie-krovi-ponizhennom-gemoglobine
Переливание крови при низком гемоглобине: особенности и последствия
Переливание крови при низком гемоглобине, последствия и особенности процесса каковы? Да, вопрос серьезный.
Мало кто догадывается, что такие названия, как «малокровие», «пониженный гемоглобин» и «анемия» являются названием одного и того же заболевания. Проблема заключается в том, что в крови уменьшается количество эритроцитов. В состав эритроцитов входит сложный железосодержащий белок. Он необходим для снабжения кислородом и своевременной очистки тканей от углекислого газа.
Много людей часто ощущают себя уставшими уже с утра, ночью не могут уснуть, имеют бледный цвет лица в не зависимости от сезона, чувствуют головокружения, но не придают этому особого значения. Это симптомы пониженного гемоглобина.
Норма гемоглобина абсолютно разная для мужчин и женщин, для молодых и пожилых. Указывают такие показатели нормы гемоглобина в крови для взрослого человека: от 120 до 160 г/л.
Понижение гемоглобина в крови в народе называют малокровием. Если заболевание не слишком запущено, то назначают специальную диету и при помощи продуктов стараются нормализовать количество гемоглобина в крови.
Переливание крови при низком гемоглобине делают только в крайнем случае, когда другого пути у человека нет и выбор стоит сложный: между жизнью и смертью. Такую процедуру назначают в случае, если показатели гемоглобина опустились ниже 60г/л. После того, как выполнено переливание крови при низком гемоглобине, наблюдается очень быстрое повышение как самого гемоглобина, так и улучшение самочувствия больного в целом.
Низкий гемоглобин: симптомы и признаки
- Сбой сердечного ритма. Может возникать учащенное сердцебиение или, наоборот, замедленное. У некоторых людей появляется ощущение, что сердце бьется очень быстро, а потом пропускает удары.
- Повышенная сонливость.
- Головокружение. Сначала наблюдаются при резком повороте головы. Со скоростью развития заболевания увеличивается и количество головокружений.
- Периодически возникает потеря сознания.
- Хроническая усталость. Человек с утра просыпается относительно бодрым, а уже к обеду – появляется чувство усталости.
- Головные боли.
- Одышка.
- Частые простудные заболевания.
- Ослабления иммунитета.
Очень редко бывают такие симптомы пониженного гемоглобина, как нарушение кровообращения в конечностях, ощущения холода в руках и ногах, судороги. Наблюдаются изменения в ногтевой пластине. Подросток при этом заболевании медленнее растет. В большом количестве выпадают волосы. К тому же становится очень бледной кожа, в уголках возникают ранки. Изменяется вкусовые качества еды, цвет языка. Легче малокровие переносится женщинами, чем мужчинами. Но радоваться женщинам не стоит, так как это заболевание серьезно поражает весь организм.
Причины, которые приводят к анемии
«Дыма без огня не бывает», гласит народная пословица. У каждого заболевания всегда есть первопричина. А в случае белокровия причин существует великое множество.
Чаще всего к малокровию приводят:
- Хронические инфекционные заболевания.
- Воспалительные процессы в организме.
- Несбалансированное питание.
- Операции, во время которых было утеряно большое количество крови. В том числе и роды.
- Вследствие скрытых кровотечений внутренних органов или хроническом кровоточащем геморрое.
- Ранее перенесенная желтуха.
- Варикозное расширение вен.
- Прием в пищу продуктов, содержащих только углеводы. Для организма и кровообращения необходима белковая пища.
- Переходный возраст.
- Генетическая предрасположенность.
Бывает так, что организм сам показывает наличие заболевания в нем. В таком случае человеку нужно подкрепиться глиной или съесть кусочек мела. Некоторые люди наблюдают за собой и замечают, что им начинает нравиться запах масляной краски и бензина.
Как проходит процедура переливания крови?
Для нормализации гемоглобина в крови на запущенной стадии заболевания может помочь только переливание крови. Во время проведения данной процедуры происходит переливание крови от здорового человека больному.
Конечно, такую процедуру не назначают при начальной стадии анемии. Когда показатели гемоглобина в крови не слишком низкие, врач рекомендует «сесть на диету» и снабдить свой рацион такими продуктами питания, как гранат, грецкие орехи и яблоки. Желательно навсегда освободиться от вредных привычек. Например, курения. Рекомендованы вечерние и утренние прогулки по свежему воздуху.
Но что происходит, если процедура переливания крови все же назначена?
- Врач проводит обследование.Необходимо сдать анализ крови, вследствие которого определяется уровень гемоглобина в крови. Если он низкий, то узнают следующие ответы на вопросы. У женщин выясняют наличие детей и симптоматику во время беременности, а также проходила ли раньше процедура переливания крови.
- Определяют группу крови. При этом для точности диагностики резус-фактор определяется не менее двух раз. Если наблюдаются разные показатели, проводят третье исследование и выставляют группу, которая повторилась два раза.
К тому же врач определяет донора по следующим критериям:
- в паспорте обязательно должны быть данные о доноре. Фамилия, имя, отчество. Номер и дата заготовки. Группа крови;
- какой добавлен консервант;
- насколько герметична упаковка;
- учреждения, в котором проходил процесс сбора крови;
- подпись врача;
- срок годности от 3 до 5 недель;
- внешняя характеристика качества крови.
Перепроверяется совпадение группы крови донора и больного.
Проверяют индивидуальную совместимость крови. Для этого на специальное стекло капают капельку крови донора и пациента.
Еще раз перепроверяют совместимость крови по резус-фактору.
Наблюдают индивидуальную реакцию организма. Для этого в организм вводят порционно, с интервалом в 3 минуты, 25 миллиграммов крови. Отслеживают реакцию организма на новую кровь. Замеряют пульс. Наблюдают кожные покровы на лице (нет ли покраснений), а также общее состояние организма.
После проведения всей подготовки наступает время переливания крови. Но при различных заболеваниях переливают не саму кровь, а ее разные ингредиенты. Например, при малокровии вводят эритроцитарную массу.
Кровь вводится потихоньку, медленно, приблизительно со скоростью в среднем 50 капель за минуту. На протяжении всей процедуры присутствует врач, он и следит за успешностью проведения операции. Периодически измеряют пульс, давление, температуру. Наблюдают за цветом кожи и самочувствием. Каждый показатель записывается в медицинскую карточку посетителя.
Небольшое количество крови оставляют на несколько дней в холодильнике.
Это необходимо в случае, если у пациента будут наблюдаться осложнения.
После переливания крови первый день пациент должен провести в состоянии покоя. На второй день необходимо сдать анализы. Если все складывается хорошо, то на третий – пациента выписывают домой.
Каждый, кто проходит эту процедуру, предварительно задается вопросом – опасно ли переливание крови? Для того чтобы чувствовать себя более спокойно, необходимо знать симптомы и последствия неудачной операции.
Негативные последствия переливания крови:
- Боль во всем теле.
- Высыпания на коже.
- Понижение давления.
- Повышение температуры.
- Сильная головная боль.
- Рвота и отечность.
- Сбой сердцебиения.
Как поднять гемоглобин новорожденным?
В случае если у ребенка определяют пониженный гемоглобин, то есть два варианта решения этой проблемы. Первый – это питание ( рекомендованы яблоки, гранат, печень, мясо крупного рогатого скота). Второй вариант – это медикаментозное лечение. Врачи стараются этот метод восстановления здоровья использовать только в критической ситуации.
Бывают случаи, при которых у беременных женщин наблюдается низкий гемоглобин. Восстанавливают организм в таком случае при помощи лекарств или специальных продуктов. Негативные последствия для организма возникают и тогда, если имеется высокий гемоглобин: кровь становится густой, хуже работают внутренние органы. Возникает предрасположенность к инсультам и инфарктам.
Для того чтобы нормализовать уровень гемоглобина, необходимо пересмотреть свой рацион. Если это не помогает, то следует обратиться к врачу, который припишет медикаментозное лечение.
- Гемоглобин
- Глюкоза (сахар)
- Группа крови
- Лейкоциты
- Тромбоциты
- Эритроциты
Копирование материалов сайта возможно без предварительного согласования в случае установки активной индексируемой ссылки на наш сайт.
Источник: http://osostavekrovi.ru/sostav/gemoglobin/perelivanie-krovi-pri-nizkom-gemoglobine-posledstviya.html
Последствия переливания крови при низком гемоглобине
Гипогемоглобинемия — недостаток гемоглобина в крови, который может стать основанием для ухудшения самочувствия человека. Этот важный фермент, содержащий железо, переносит кислород к клеткам организма и углекислый газ в обратном направлении. Поэтому разнообразные проявления плохого состояния, такие как мигрень, хроническая усталость, бессонница, тахикардия и одышка в состоянии покоя – очевидная реакция организма на дефицит железа. Люди с подобной патологией не могут быть донорами. Кроме того, им самим может требоваться переливание крови, в совмещении с медикаментами, помогающими увеличить уровень данного фермента.
Причины понижения гемоглобина
- очевидные либо скрытые кровопотери;
- дефицит фолиевой кислоты, железа или витамина В-12;
- некорректный рацион питания;
- злокачественные опухоли;
- сбой в работе желудочно-кишечного тракта;
- терапия, содержащая аспирин или ибупрофен;
- варикозное расширение вен;
- генетическая предрасположенность.
Назначения к процедуре
Для пациентов с небольшим понижением гемоглобина, как правило, достаточно составить план лечения, с использованием особого рациона питания. Обычно он дополнен продуктами, содержащими железо — гранат, яблоки, орехи, печень. Если же уровень является критическим, необходимо переливание.
Существуют ограничения, при которых последствия переливания крови при низком гемоглобине могут быть отрицательными. Например, пороки сердца, свежие тромбозы, артериальная гипертензия, миокардиты и ряд других абсолютных противопоказаний.
Чтобы процедура протекала без осложнений, проводятся тесты на совместимость крови и ее компонентов.
Если у пациента редкая группа, могут возникнуть сложности с поиском донора.
Процесс переливания
Сначала врачи отслеживают реакцию организма, постепенно вводя кровь, по 25 мг. с промежутком в три минуты. Если общее состояние удовлетворительное, начинают саму процедуру. Периодически измеряя пульс, давление и температуру, врач следит за ходом операции, занося все показатели в карточку пациента. Кровь вводят с медленной скоростью – примерно 50 капель в минуту.
На следующий день после переливания, необходимо находиться в спокойном состоянии и сдать все положенные анализы. Если все прошло хорошо, можно готовиться к выписке на третий день.
Гемотрансфузия – единственный метод быстро восстановить состояние больного. Однако к данной манипуляции стоит отнестись со всей серьезностью. Ведь на самом деле это трансплантация кровяных клеток, поэтому существует риск получить отрицательные последствия, невзирая на все полезные воздействия.
Последствия переливания
Положительным последствием является восстановление нормального снабжения тканей и клеток кислородом, благоприятно сказывающееся на их функционировании.
Так же имеются негативные последствия переливания крови при низком гемоглобине, проявляющиеся после неудачной операции – общая слабость, боль в мышцах, повышение температуры, сильная головная боль, одышка, снижение давления, рвота, отечность. В отдельных случаях могут развиться инфекционные осложнения, имеющие последствия возможного летального исхода.
Необходимо знать, что самолечение не является эффективным способом. Поэтому даже небольшое снижение показателей гемоглобина, следует обсудить с врачом. А чтобы достигнутые результаты сохранились, следует не прекращать лечение после операции, соблюдать назначенную диету, содержащую аминокислоты, цинк, магний и селен, исключить вредные привычки и бережно относиться к своему здоровью.
В последнее время тема женственности и привлекательности в глазах мужчин стала очень …
Вы жаворонок или сова? Жаворонки — это ранние типы людей: они, как правило, …
Девочки такие девочки — между собой они любят поговорить о косметологических …
21. Сделайте одну прогулку в неделю активной Вместо похода в кино пойдите и …
Знаете ли вы, что в мире мало компаний (в % соотношении), которые могут себе …
Ухоженные ручки-это визитная карточка женщины! Не редко именно состояние кожи рук …
Вы справились с проблемой? Если да, то как? Или само прошло?
При проблемах с голосом нужно соблюдать полный голосовой покой,много пить теплого и таблетки натуральные. Гомеовокс рассасывать. Я так и лечусь, так как часто бывают проблемы с голосом, работаю в хоре.
Женский онлайн-журнал с различными советами и заметками на каждый день. На сайте постоянно публикуются очень интересные и полезные статьи, советы о правильном питании, здоровье, лечении заболеваний, красоте и медицине.
Копирование материалов разрешено только с указанием активной ссылки на источник.
За содержание рекламных материалов и информации, размещенной пользователями, редакция ответственности не несет.
Авторские права на статьи, изображения и видеоролики принадлежат их законным правообладателям.
Источник: http://womansion.ru/posledstviya-perelivaniya-krovi-pri-nizkom-gemoglobine/
Все про переливание крови при низком гемоглобине
Гемоглобин помогает транспортировать кислород в ткани организма и выполняет обратный процесс, который возвращает углекислый газ. Норма его может варьироваться от 120 до 160 граммов на литр. Если у пациента начинается анемия (малокровие), то анализ обязательно покажет понижение компонента в крови. Чаще всего поднять его поможет специальное питание и употребление медикаментов, приём витаминного курса. Если он вызван серьёзным заболеванием, то врач назначает пациенту лечение. В исключительных случаях, когда падение компонента в крови опасно и возможен летальный исход, то врачи рекомендуют делать гемотрансфузию переливание крови.
После этой процедуры количество его в организме восстанавливается и человек чувствует себя гораздо лучше.
Как происходит переливание?
Для осуществления процедуры не нужно вводить цельную кровь, её делят на плазму и остальные составляющие. Для того, чтобы повысить уровень гемоглобина, можно использовать консервированный запас жидкости. Важно, чтобы донорская кровь подошла по группе и резус-фактору.
Обычно гемотрансфузия (переливание крови) используется при наличии у пациента большой кровопотери, сердечной недостаточности или пороках сердца. Кроме того, может проводиться переливание в случаях экстренных операций.
Делают её при анемиях с нарушением сердцебиения и наличием одышки.
Производится процедура, если лечение лекарственными средствами не даёт никакого результата.
Этапы гемотрансфузии
Предварительно кровь донора проверяется на несколько раз и тщательно сверяется с данными на таре. Потом проводится анализ на совмещение.
Если совместимость донорской крови хорошая, то проводится внутривенное введение с помощью капельницы. Скорость вливания не должна превышать 60 капель в минуту.
Пациент находится во время процедуры под присмотром врача, который проводит контрольные замеры пульса и температуры тела.
Когда в упаковке остаётся 15 мл, гемотрансфузию прекращают и убирают на хранение в холодильник на пару дней. Если у пациента начинаются осложнения, то проводят дополнительные анализы крови.
После того, как завершается переливание, пациенту рекомендуют оставаться в постели ещё минимум 2 часа. Потом его состояние ещё сутки контролируется специалистами. Ещё через сутки у него берут необходимые анализы.
Если при этом моча становится темней, то это свидетельствует о наличии осложнений.
Показания
Кровь переливают только, когда остальное лечение неэффективно и только при определённых показаниях.
- Анемия в хронической форме (с одышкой и нарушенным сердечным ритмом в случаях, когда пациент не двигается). В этих ситуациях гемоглобин падает до критических показателей и необходимо его срочное повышение. У пациента болит голова и постоянная слабость.
- Пороки сердца.
- Большая кровопотеря.
- Необходимость срочного хирургического вмешательства.
- Сердечная или лёгочная недостаточность.
- Церебральный атеросклероз.
Противопоказания
Эта процедура связана с введением в кровь продуктов распада, что увеличивает нагрузку на печень и почки. А дополнительный объем жидкости заставляет сердце справляться с возросшим количеством крови. Это увеличивает нагрузку на сердечную мышцы.
Кроме того, эта процедура стимулирует иммунитет пациента и может привести к обострению некоторых болезней и воспалительных процессов, например, спровоцировать развитие опухоли.
Все противопоказания делятся врачи на две больших группы:
Категорически запрещено переливать субстанцию при низком гемоглобине, если у пациента есть сердечная или лёгочная недостаточность с отёком лёгких.
Не делают переливание людям с инфарктом миокарда. Но если речь идёт о жизни больного, есть травматический шок и обильная кровопотеря, то кровь переливают в любом случае.
К относительным противопоказаниям можно отнести наличие у пациента тромбов, нарушения снабжения головного мозга кровью, патологий почек.
Не рекомендуется делать эту процедуру, если у человека есть туберкулёз или ревматизм, эндокардит.
Опасности и последствия
Переливание является довольно опасной процедурой, после которой человеку нужен покой в течение суток. Если жизненные показатели не ухудшаются, то его переводят в общую палату. До этого момента за ним тщательно наблюдают врачи.
Реактивные последствия
Врачи к ним относят возникновение гемолитического или бактериального, анафилактического шока. Может наступать калиевая интоксикация.
Начинаются такие осложнения, если человеку перелили кровь неправильного резус-фактора, группы или несовместимой по каким-то причинам субстанции.
А также причиной возникновения таких реакций организма может быть вливание перегретой или инфицированной крови.
Механические
Эти последствия связаны с нарушением техники переливания пациенту. Это может быть эмболия, возникновение тромбозов, проблемы с кровотоком. Реже у человека начинается острое расширение сердца.
Другие
После переливания может:
- повышаться температура
- лихорадит,
- начинается одышка,
- болит голова.
- понижение артериального давления или может начать рвать.
У пациента может появляться крапивница или другие признаки аллергической реакции, болеть мышцы, отекать руки и ноги.
Особенности переливания в детском возрасте
Долгое время переливание у детей не делалось. Эта процедура стала довольно популярной только 25 лет назад, и применение этой методики поднялось в несколько раз.
Она легко переносится этой группой пациентов. Число проведённых сеансов зависит от характера болезни. Обычно делают эту процедуру, в случаях, если у пациента есть острые гнойные заболевания, возникают шоковые состояния, патологии крови.
Количество переливаемой крови определяется врачом. Кровь переливается в локтевую вену, вену кисти или головы ребёнка. Маленьким детям вводиться кровь может в костный мозг.
Перед процедурой кровь проверяется на совместимость, делается биологическая проба. Чаще всего используется субстанция одной группы с пациентом или первая группа.
Обычно такая процедура хорошо переносится и практически не вызывает осложнений. У ребёнка может повышаться температура, его лихорадит.
Детям не рекомендуются переливания при проблемах с сердечной деятельностью и острых патологиях почек. Но в экстренных ситуациях процедура осуществляется при особом контроле врача.
Противопоказано переливание при гепатитах. Это может спровоцировать воспаление в печени.
При беременности
Переливание крови у беременных производится при частичном выкидыше, отслойке плаценты, возникновении внутренних кровотечений.
Часто эти состояния сопровождаются шоком. В этой ситуации такая процедура может стать противошоковым мероприятием, которое повысит артериальное давление и улучшит деятельность сердечной мышцы.
Переливание крови помогает ликвидировать кислородное голодание и поднять гемоглобин.
Кроме того, принято переливать кровь при возникновении токсикоза, например, при постоянной рвоте.
Эта процедура может применяться при начинающемся выкидыше. Она помогает сохранить плод. Нередко наряду с токсикозом развивается анемия, что является показанием к этой процедуре. В процессе родов женщины страдающие анемией теряют больше крови, у них чаще возникают послеродовые инфекции.
Многие врачи уверены, что такая процедура довольно рискованна и стараются не разрешать её даже при необходимости, потому что переливание крови является стрессом для организма.
В основном, во время процедуры используется донорство плазмы самой пациентки. После такого сеанса женщина восстанавливается быстрее.
На последнем триместре беременности организм уже начинает готовиться к будущей кровопотере, поэтому наращивает объем крови в организме.
У женщины в крови увеличивается количество плазмы, понижается гемоглобин. Такие анемии могут лечиться именно переливанием плазмы.
Переливание пожилым людям
Чаще всего анемия и низкий гемоглобин диагностируется у женщин пожилого возраста.
Развивается это состояние из-за наличия воспалительных процессов в организме, например, патологий эндокринной системы или желудочно-кишечного тракта. А также оно может быть вызвано неправильным распределением железа.
Таким пациентам практически не делают переливания крови, потому что это является большим стрессом для ослабленного возрастом организма.
Для лечения низкого гемоглобина рекомендуют применять народные средства, например, специальную диету, настои лекарственных растений, употребление соков фруктов или овощей.
Чем полезна процедура?
Лечение с помощью переливания крови и аутогемотерапию можно использовать для преодоления шоковых состояний после операции, при фурункулёзе, в лечении прыщей, при интоксикациях организма.
Эффективна эта процедура при наличии ожогов, воспалительных процессов, при гнойниках, язвенной болезни.
Возможно применение такой процедуры при лейкозе, воспалении лёгких в хронической стадии.
Это помогает усилить сопротивляемость заболеваниям, повышает иммунитет, ликвидирует воспалительные процессы в организме.
Посмотрите видео про низкий гемоглобин
Вывод
Переливание крови является большим стрессом для организма, поэтому рекомендуется использовать такой способ лечения, только в крайних случаях, когда в жизни пациента грозит опасность.
Такая процедура поможет восстановить уровень гемоглобина в крови и может применяться при определённых показаниях беременным, детям, взрослым людям.
Кровь на несколько раз проверяют и вводят в вену с помощью капельницы.
Этот сеанс лечения должен постоянно контролироваться врачом, а пациентам в течение суток рекомендуется соблюдать постельный режим.
Во избежание осложнений предварительно кровь проверяется на совместимость, чтобы снизить количество побочных эффектов.
Добавить комментарий Отменить ответ
При использовании данного сайта, вы подтверждаете свое согласие на использование файлов cookie в соответствии с настоящим уведомлением в отношении данного типа файлов. Если вы не согласны с тем, чтобы мы использовали данный тип файлов, то вы должны соответствующим образом установить настройки вашего браузера или не использовать сайт.
Источник: http://1pokrovi.ru/analizy-krovi/obshhij/gemoglobin/perelivanie-pri-nizkom.html
Последствия переливания крови при низком гемоглобине
Когда приходится выбирать между жизнью и смертью, врачи используют переливание крови при низком гемоглобине.
Процедура способствует быстрой нормализации состояния больного, но таит в себе опасности. Узнайте из статьи, как может помочь переливание при низком гемоглобине и почему врачи неохотно используют этот способ лечения.
Переливание компонентов крови
В последние десятилетия в трансфузиологии произошли изменения революционного характера. Особенно они затронули клиническую гематологию.
Если в середине XX века при низком уровне гемоглобина у пациентов с раком крови, анемиями и другими заболеваниями крови использовали «теплую» (цельную) кровь и эритроцитную массу, то сейчас применяют трансфузию кровяных компонентов, в том числе красных телец.
В современной медицине «теплую» кровь переливают только в экстренных случаях: в хирургии, травматологии и акушерстве. Гематологи используют для лечения клеточные составляющие плазмы и ее препараты.
Насколько оправдан отказ от цельной законсервированной крови? Практика показала, что компоненты имеют не меньшее терапевтическое действие.
Сейчас для повышения низкого гемоглобина во всем мире используется эритроцитная масса в виде взвеси, восстановленная, отмытая или замороженная. В последнее время в гематологии стали чаще применять аутологичную эритроцитную массу.
Показания для применения эритроцитной массы — крайне низкий уровень гемоглобина, возникший из-за объемной кровопотери или в результате лучевой терапии.
Эритроцитную массу переливают пациентам с выраженным анемическим симптомокомплексом. Целью переливания является поддержание уровня гемоглобина не меньше 90 г/л.
Уровень Hb в крови может варьироваться в зависимости от возраста и пола пациента, вида заболевания и сопутствующих недугов, поэтому показания к введению эритроцитной массы всегда строго индивидуальны.
Основанием для вливания эритроцитной массы будут быстрое ухудшение здоровья, одышка, сердцебиение, бледность слизистых и кожи.
Сколько можно влить трансфузионного материала за один раз? В некоторых случаях требуется вливать внушительные объемы эритроцитов, но большие дозы (более 0,5 л в сутки) опасны для состояния больного, так как увеличивается риск послетрансфузионных осложнений.
При определении достаточного объема гемотрансфузии в среднем придерживаются следующего соотношения: при потере больным более 1 литра крови на каждый литр кровопотери переливают по одной-две дозы эритроцитарной массы и плазмы и до полутора литра солевых растворов.
Переливание эритроцитов гематологическим больным
Больные с заболеваниями крови должны проходить адекватную химическую терапию, при необходимости используется пересадка стволовых клеток.
Кроме того, применяется поддерживающая терапия, главным образом состоящая из трансфузионного гемакомпонентного лечения.
Гематологическим больным эритроцитарную массу переливают только при тяжелых формах железодефицитной анемии.
Особенно показано переливание крови при низком гемоглобине пожилым больным или перед срочным хирургическим вмешательством с большой кровопотерей.
При остром лейкозе переливание эритроцитарной массы (ЭМ) показано при низком гемоглобине (меньше чем 90 грамм на литр).
Поддерживать данный уровень во время химиотерапии помогает переливание 1 – 1,5 литра эритроцитарной массы.
При гемобластозах трансфузию эритроцитов обязательно проводят еще на стадии подготовки к химиолечению, так как при низком гемоглобине в крови химиотерапия не показывает нужных результатов и переносится гораздо тяжелее.
Переливание эритроцитарной массы отличаются от обычного переливания крови прежде всего скоростью процедуры. Компоненты гуще натуральной крови.
Если нужно перелить их быстрее, то врач разводит эритроцитарную массу изотоническим раствором хлорида натрия. Для смешивания двух жидкостей в капельницу вставляют Y-образные трубки.
Массу переливают только в слегка подогретом виде, ее температура должна быть 35 – 37 градусов. Перед процедурой врач еще раз определяет у пациента группу и резус-фактор и выбирает соответствующую ЭМ.
За несколько минут до начала трансфузии делают пробы на совместимость, смешивая на предметном стекле каплю крови пациента, две капли ЭМ и 5 капель физраствора.
За смесью внимательно наблюдают. Если через 3 минуты в ней не появились признаки сворачивания, то трансфузионный материал совместим с кровью больного.
Кроме главных, существует второстепенные группы крови. Для окончательной проверки совместимости проводят биологическую пробу — пациенту вливают небольшое количество (20 – 25 мл) трансфузионного материала, перекрывают капельницу и наблюдают.
Процедуру можно продолжать, если после теста у больного не наблюдаются покраснение лица, беспокойство, одышка, не повышается пульс.
Противопоказания к переливанию крови
Пациенты с низким гемоглобином, которым делали много переливаний, приобретают зависимость от гемотрансфузии.
У таких пациентов развивается гемосидероз, что ограничивает возможность переливания крови. Пациентам с гемосидерозом поддерживают уровень гемоглобина не менее 80 грамм на литр.
Главными правилами терапии с использованием компонентов крови являются:
Если пониженный или низкий гемоглобин — следствие хронических заболеваний негематологического характера, отравлений, ожогов, воспалительных инфекций, то переливание должно быть строго ограниченным, только для поддержки естественного эритроцитообразования.
При сильной анемии нет абсолютных противопоказаний к вливанию эритроцитной массы. Можно приступать к переливанию крови, если уровень гемоглобина упал ниже 70 г/л, пациент страдает от одышки или при наличии сердечно-сосудистых осложнений.
В таких случаях предпочтение отдают размороженной, отмытой или фильтрованной эритроцитарной массе.
Относительными противопоказаниями к переливанию являются:
- затяжная почечная или печеночная недостаточность;
- остропротекающее воспаление эндокарда;
- сердечные заболевания с недостаточным кровообращением;
- гипертония 3 степени;
- сужение просвета сосудов мозга;
- серьезные патологии кровообращения в мозгу;
- туберкулез;
- остропротекающий ревматизм;
- легочные отеки.
Существуют побочные эффекты от переливания эритроцитарной массы в виде аллергического ответа организма больного.
Посттрансфузионные реакции начинается через 10 – 20 минут после начала переливания и продолжаются до нескольких часов.
К их числу относятся: покраснение кожи, небольшой озноб, повышение температуры тела, дискомфорт в грудной клетке, боль в пояснице.
Клиника имеет разную степень выраженности. Побочные эффекты должны полностью исчезнуть через три-четыре часа после окончания процедуры.
Переливание показано при многих заболеваниях, но при этом оно остается опасной процедурой со множеством противопоказаний.
Низкий гемоглобин не является абсолютным показанием для трансфузии. Если можно обойтись менее опасными и дорогостоящими методами, чем переливание ЭМ, то лучше воспользоваться ими.
Источник: http://moydiagnos.ru/analizi/krovi/perelivanie.html
Повышение уровня гемоглобина с помощью переливания крови
Нормальным уровнем гемоглобина считается значение в пределах от 120 до 180 г/л, в зависимости от пола и возраста.
Если это значение понижается, человек начинает страдать от различных неприятных симптомов: слабость, головокружение, повышенная утомляемость и др.
Подобное состояние называется анемией, или малокровием. Что же делать в этом случае?
Чаще всего для коррекции уровня гемоглобина достаточно назначения диеты и железосодержащих препаратов. Но бывают крайне запущенные состояния, при которых консервативные методы не способны оказать нужного эффекта.
И тогда на помощь приходит гемотрансфузия, или переливание крови. Иногда переливание крови при низком гемоглобине оказывается единственным возможным способом быстро привести в норму состояние пациента и вернуть его к полноценной жизни. Познакомимся подробнее с этой процедурой.
Показания для переливания крови
Переливание при низком гемоглобине показано не всем. Обычно процедура проводится только в самых тяжелых случаях, когда уровень гемоглобина падает нижег/л, в зависимости от клинической ситуации. Что может стать причиной такого сильного снижения содержания гемоглобина в крови?
- Обильная кровопотеря;
- Хирургические вмешательства;
- Онкологические заболевания;
- Хронические инфекционные болезни;
- Аутоимунные заболевания;
- Генетическая предрасположенность.
В отдельных случаях переливание может быть назначено при падении уровня гемоглобина уже до 100 г/л, например, у больных с сердечными или легочными патологиями. В каждой конкретной ситуации перед назначением переливания врач учитывает не только показатели уровня гемоглобина, но и другие параметры состояния больного.
Как проходит процедура
Для гемотрансфузии используется не цельная кровь, а разделенная на составляющие. В случае анемии (если речь не идет об анемии, возникшей в результате кровопотери) используются только эритроцитарные компоненты донорской крови. Донор подбирается по группе крови и резус-фактору, они должны полностью совпадать. Кроме того, обязательно проводится ряд проб на совместимость.
Весь процесс переливания проходит в несколько этапов:
- Изучение анамнеза больного: оцениваются риски, исключаются противопоказания.
- Проводится лабораторное определение группы крови и резус-фактора пациента.
- Подбирается подходящая донорская кровь, после чего она оценивается на пригодность к использованию: проверяется герметичность упаковки и внешний вид содержимого, сверяются данные и срок годности.
- Проверяется индивидуальная совместимость путем смешивания сыворотки крови пациента с элементами донорской крови.
- Оценивается совместимость по резус-фактору.
- Далее проводится биологическая проба на совместимость. Для этого больному под наблюдением трехкратно вводят 25 мл донорских компонентов крови. После чего оценивается состояние пациента. Если нет никаких ухудшений в его самочувствии, то переходят непосредственно к переливанию крови. Дозировка определяется лечащим врачом на основании клинических данных.
- Эритроцитарную массу вводят капельно, со скоростью от 40 до 60 капель в минуту. При этом должен присутствовать постоянный контроль состояния больного. Остаток донорской крови и образца сыворотки пациента хранится в течение 2х суток с момента проведения переливания, для того чтобы был возможным их анализ в случае осложнений.
- После процедуры пациенту необходимо оставаться в лежачем положении около 2 часов. Контроль состояния должен быть постоянным в течение суток.
Положительный эффект от переливания
Основная цель переливания при низком гемоглобине состоит в том, чтобы в максимально короткие сроки привести в норму состояние пациента. Также гемотрансфузия способствует восстановлению объема крови, потерянного в ходе кровотечений.
Поступившая в организм эритроцитарная масса восполняет отсутствующие элементы крови, улучшает кровообращение, нормализует кровяное давление. Она помогает организму бороться с кислородным голоданием, восстанавливая нормальное снабжение тканей и клеток кислородом, в результате чего улучшается их функционирование.
Кроме того, процедура способствует повышению защитных функций организма и повышает сопротивляемость к инфекциям. Переливание улучшает обмен веществ и общее состояние пациента.
На этом фоне восстановление после основной болезни или патологии, которые и привели к сильному понижению уровня гемоглобина, протекает намного быстрее и лучше.
Возможные последствия и осложнения
Несмотря на соблюдение основных правил безопасности при проведении гемотрансфузии из-за низкого гемоглобина, не всегда удается избежать осложнений. Возможные последствия переливания крови при низком гемоглобине разделяются на несколько групп, в зависимости от механизма:
- Гипертермия (повышенная температура тела);
- Синдром массивных гемотрансфузий (возникает из-за переливания больших объемов донорской крови и проявляется в развитии кровоточивости);
- Гемолитический шок (результат переливания несовместимой крови);
- Посттрансфузионный шок (возникает из-за использования некачественной донорской крови, когда она перегрета, нарушена ее стерильность и т.п.);
- Анафилактический шок (проявление аллергической реакции на компоненты донорской крови);
- Цитратный шок (реакция на консерванты донорской крови).
- Резкое расширение сердца из-за слишком быстрой подачи донорского материала через капельницу;
- Эмболия, которая заключается в попадании пузырьков воздуха в кровеносные сосуды при переливании;
- Нарушение свертываемости крови и образование тромбов, которые способны закупоривать сосуды и нарушать работу органов.
- Инфекционные – заражение гемоконтактными инфекциями (сифилис, гепатит, ВИЧ и др.) через донорские элементы крови. Это становится возможным при нарушении сроков контроля донорской крови, который должен быть проведен через полгода после сдачи материала. Такая ситуация может случиться при экстренной необходимости в переливании, когда на повторную проверку донорского материала уже нет времени.
Время развития осложнений всегда различно и зависит от их причин. Некоторые из них могут проявиться мгновенно. Например, эмболия, которая приводит к быстрому летальному исходу. Некоторые – только спустя несколько часов. Именно поэтому важно постоянное наблюдение за пациентом после переливания, ведь несвоевременное оказание медицинской помощи в случае осложнений может стоить жизни.
Как защититься от осложнений
Основой успешного проведения переливания при низком гемоглобине является соблюдение всех правил и мер безопасности, предусмотренных этой процедурой. В чем они заключаются?
- Внимательное изучение анамнеза: нужно точно знать, проводились ли подобные процедуры в истории пациента, были ли операции или роды, как они проходили, какие последствия проявлялись;
- Строгое выполнение техники исследования при определении группы крови и резус-фактора;
- Использование качественных реагентов и лабораторного оборудования;
- Обязательное проведение пробы на индивидуальную совместимость и биологической пробы перед переливанием крови;
- Тщательное наблюдение и контроль состояния пациента во время переливания и в течение суток после него (внешняя оценка состояния, измерение давления, контроль температуры).
Переливание крови при низком гемоглобине при онкологии
При наличии онкологических заболеваний анемия становится частым спутником больного. Причин снижения уровня гемоглобина при онкологии несколько:
- Лучевая терапия приводит к сильному нарушению кроветворения;
- Хирургическое удаление опухолей может сопровождаться большими кровопотерями;
- Рак на поздних стадиях способен нарушать систему кроветворения;
- Распад опухоли под воздействием терапии тоже может приводить к истощению кровяного запаса организма.
Во всех этих случаях переливание позволяет добиться быстрого эффекта увеличения уровня гемоглобина до нормальных значений, что позволяет больному продолжать лечение. Ведь при химиотерапии и лучевой терапии, в случае развития анемии, лечение часто приходится откладывать, а для больных раком промедление может привести к летальному исходу. Поэтому показатели гемоглобина у онкобольных постоянно находятся под контролем, и в случае понижения его уровня назначается гемотрансфузия по установленным стандартам.
Понравилась статья? Поделитесь ей с друзьями в социальных сетях:
Copyright © Перед применением методов лечения описанных на сайте, обязательно проконсультируйтесь со специалистом.
Источник: http://vseanalizy.com/obshhiy-analiz-krovi/gemoglobin/nizkiy/povysit/perelivanie-krovi.html
Лечение анемии переливанием крови
Опасность анемии в недостаточном поступлении кислорода в органы и ткани из-за блокирования синтеза или необычного состава гемоглобина эритроцитов, в организме наступает состояние, называемое гипоксией.
Оглавление:
Патология вызывает изменения в головном мозге, сердце. У детей задерживаются процессы роста, развитие психики и умственных способностей.
Если анемия вызвана острой или хронической кровопотерей
Острая кровопотеря требует чаще всего хирургического вмешательства с целью остановки кровотечения. Производится резекция желудка при язве, удаление или химиотерапия при распадающейся опухоли, ампутация матки при фибромиоме. В послеоперационном периоде, в зависимости от показателей крови, проводят переливание крови, эритроцитарной массы, плазмы для восстановления состава кровяных элементов.
Выявленные хронические болезни, вызывающие кровотечение, необходимо лечить в соответствии с клиническими проявлениями и стадией патологии. У женщин обильные месячные лечат гинекологи применением гормональных лекарств, вызывающих восстановление нормального цикла сокращения матки.
При невозможности консервативной терапии назначаются различные виды операций (для лечения геморроя, удаление камней в мочеточнике или мочевом пузыре, создание обходных анастомозов при варикозе вен пищевода).
Развитие анемии при почечной недостаточности является показанием для гемодиализа, возможной трансплантации почек.
Как лечат железодефицитные анемии?
Для компенсации недостатка назначаются лекарственные препараты железа с суточной дозой 160 мг чистого железа (в сульфатной соли 320 мг). Выбор дозы и конкретного лекарства для применения взрослому пациенту или ребенку остается за врачом.
Более высокая дозировка не имеет смысла, поскольку дальнейшее всасывание микроэлемента не увеличивается. Еще одной особенностью терапии является преимущественное использование внутреннего приема перед уколами. Доказано, что гораздо быстрее достигается результат при всасывании лекарства через кишечник (оптимальный природный путь).
Лучшими считаются таблетки железа в двухвалентной форме. Рекомендуется принимать их не разжевывая за полчаса до еды вместе с пищей или спустя 1,5–2 часа после.
Молоко использовать для этой цели не рекомендуется, поскольку кальций, содержащийся в молочных продуктах, тормозит всасывание железа.
К препаратам железа обязательно добавляют витаминные комплексы, включающие аскорбиновую, янтарную кислоты, А, Е, В6. Они обеспечивают более полное всасывание.
К препаратам двухвалентной группы относятся:
Детям препараты назначаются в виде сиропа.
Запивать Сорбифер можно водой или соком без мякоти
Из трехвалентного железа синтезированы лекарства для введения внутривенно и внутримышечно. Они имеют специальные показания:
- болезни желудка и кишечника с нарушенным всасыванием;
- состояние после оперативных вмешательств на органах пищеварения;
- язвенный колит;
- непереносимость внутреннего применения (боли в животе, рвота).
Эти препараты необходимы для быстрого насыщения организма перед предстоящей экстренной операцией, поэтому они чаще используются в стационарных условиях. Акушеры-гинекологи проводят капельное введение железосодержащих лекарств женщинам с анемией перед родами.
К группе лекарств с трехвалентным железом относятся:
Препараты имеют побочные проявления, которые выражаются в следующем:
- налет на зубной эмали при лечении таблетками или сиропом;
- разнообразные аллергические реакции;
- боли в области желудка с длительными запорами.
Пить таблетки необходимо длительным курсом (не менее полугода + до двух месяцев после нормализации анализов крови).
Результат обычно наблюдается спустя 2 недели или месяц от начала курса.
Переливание крови при лечении железодефицитных анемий используется по жизненным показаниям, когда уровень гемоглобина снижается до 50 г/л и ниже, и в целях подготовки к предстоящей операции.
Особенности устранения дефицита железа у детей
У детей необходимо особое внимание обратить на профилактику носовых кровотечений, а у девочек-подростков – на правильное формирование менструального цикла. Это сократит хроническую кровопотерю.
Малышам, находящимся на грудном вскармливании, важно получить все микроэлементы и витамины из молока. Поэтому искать причины и начинать лечение малокровия следует с матери.
Перечисленные основные препараты железа выпускаются для терапии детей в виде капель, таблеток, сиропов. Это облегчает лечение в разных возрастах. Обычно дозировка рассчитывается с учетом веса ребенка.
Преимущественно используется внутреннее употребление лекарств, а инъекции обычно применяются только в стационаре и при наличии противопоказаний
Длительность курса зависит от степени малокровия:
- в легкой степени болезни терапию рекомендуют проводить 2 месяца;
- при средней — 3–4 месяца;
- если течение тяжелое — 4–5 месяцев.
Лечение при дефиците витамина В12 и фолиевой кислоты
Терапия В12-дефицитной анемии строится по патогенетическому принципу — восполнение недостатка необходимых витаминов лекарственными препаратами, стимулирование костного мозга.
Чтобы избавиться от симптомов малокровия, в данном случае не нужны таблетки железа, а переливание крови используется только в тяжелой стадии, при коме, энцефалопатии.
Замещение проводится двумя препаратами:
- Цианкобаламин назначается в дозе 400–500 мг в сутки внутримышечно раз в 2 дня курсом 4–6 недель. При миелозе спинномозговых корешков доза увеличивается до 1000 мг, вводится ежедневно.
- Оксикобаламин вводится подкожно или внутримышечно ежедневно от 200 до 500 мкг в течении 20-ти дней.
Обязательно назначается фолиевая кислота внутрь в таблетках.
Критерием эффективности Цианкобаламина является рост уровня ретикулоцитов в крови на 3-й – 4-й день лечения
После окончания курса проводится поддерживающая терапия с помощью введения препаратов 2 раза в месяц. Гематологи считают необходимым проводить ее пожизненно.
Возможности в лечении гемолитической анемии
Поскольку основа патологии — аутоиммунный процесс в организме, то главными препаратами в поэтапной терапии являются:
- глюкокортикостероидные гормональные средства;
- иммунодепрессанты для подавления клеток иммунитета;
- введение специфического антилимфоцитарного глобулина, разрушающего лимфоциты больного.
Удаление селезенки (спленэктомия) как органа, разрушающего эритроциты, дает положительный эффект при отсутствии результатов от лекарств.
Метод плазмафереза используется для извлечения из крови разных факторов, усиливающих реакцию. Если поражается почечная ткань, возможно использование гемодиализа.
Крайним способом служит пересадка стволовых клеток костного мозга.
Лечение при серповидно-клеточной анемии
Серповидно-клеточная анемия до настоящего времени считается неизлечимым заболеванием. Средств, способных предотвратить генетическую мутацию хромосом, пока не имеется. Лечение анемии включает только симптоматическую помощь при разных синдромах болезни, кризовом состоянии:
- введение антибиотиков для предупреждения развития инфекции;
- увеличение жидкости в составе крови при интоксикации;
- обезболивающие и противосудорожные препараты;
- кислород через маску.
Переливание крови или эритроцитарной массы позволяет ненадолго стабилизировать состояние пациента.
Лечение анемии, вызванной отравлением свинцовыми соединениями
Для лечения отравления солями свинца необходимо как можно быстрее вывести токсические вещества из организма. Для этого используются комплексные препараты:
- Тетацин-кальций — вводят 10%-раствор внутривенно капельно или струйно 3 дня подряд, затем делают перерыв 3–4 дня и повторяют. Обычно достаточным является трехразовый курс. О результативности судят по наличию свинца в моче.
- Симптоматические средства (Фосфаден, АМФ) помогают справиться с полиневритом конечностей.
Особенности лечения анемии в пожилом возрасте
Лечение анемии у пациентов старшего возраста — нелегкая задача. Она обусловлена:
- маскировкой симптомов малокровия под другие хронические болезни;
- частым сочетанием с наличием у пожилых людей острой или хронической инфекции;
- выявлением опухолей в запущенной стадии;
- соединением нескольких причин в механизме развития болезней (дефицит железа + В12 и фолиевой кислоты + белковая недостаточность);
- высоким риском передозировки препаратов.
В лечении пожилых людей приходится пользоваться минимальными индивидуальными дозировками
Одновременно выявлять и лечить воспалительные и опухолевые болезни. Следует отметить хорошую реакцию на организацию правильного питания.
В старческом возрасте дефицит железа обусловлен перераспределением из эритроцитов в макрофаги для защиты от инфекции. Поэтому в крови обнаруживается его нормальное или слегка сниженное содержание.
Заболевания, которые способствуют развитию анемии:
Для лечения В12-дефицитных состояний не назначается одновременно фолиевая кислота, считается, что она ухудшает неврологическую симптоматику.
Если выявляется только недостаток фолиевой кислоты, то она применяется в очень маленькой дозе (5 мг в день).
Пациенты с разными формами анемии должны находиться на диспансерном учете в своей поликлинике, осматриваться неврологом, отоларингологом, терапевтом (женщины — гинекологом) и контролировать состояние не реже двух раз в год по общему анализу крови и содержанию сывороточного железа.
Обязательно соблюдать рекомендованную диету. При любых симптомах ухудшения следует обращаться к врачу.
Источник: http://serdec.ru/lechenie/metody-lecheniya-anemii
Низкий гемоглобин (анемия)
Низкий гемоглобин (анемия) – это заболевание, при котором наблюдается снижение уровня эритроцитов в крови. Гемоглобин – это пигмент, в составе которого присутствует железо. Его основная функция – окрашивать кровь в красный цвет. Сложное соединение белка и железа носит название гемоглобин.
Что способствует анемии?
Почему возникает этот патологический процесс? Пониженный гемоглобин не может образоваться сам по себе. Этому способствует ряд заболеваний и факторов. Выделяют следующие самые распространённые причины низкого гемоглобина:
- неправильное питание,
- хронические болезни инфекционного характера,
- воспалительные процессы в организме.
К заболеваниям, вызывающим анемию можно отнести:
- продолжительная желтуха;
- малокровие – патология, формирующаяся при потере крови во время оперативного лечения, абортов, родов, язвенных болезнях, варикозном расширении вен, геморрои в хронической форме.
- менструальный цикл с обильными выделениями, беременности;
Показатели нормы
Нормальный уровень гемоглобина в крови составляет:
- Для мужского населения 130–160 г/л.
- Для женщин 120–147 г/л.
- Для женщин в положении 110 г/л.
Как проявляется анемия?
Выделяют следующее симптомы низкого гемоглобина:
- учащённое сердцебиение;
- шум в сердце;
- чувство подавленности;
- быстрая утомляемость;
- одышка;
- низкий иммунитет.
Признаками низкого гемоглобина иногда могут выступать судороги, возникшие в нижних конечностях, частые простуды.
Чувство усталости и подавленности часто списывают на переутомление, но, как правило, это первые симптомы пониженного гемоглобина. При уровне гемоглобина меньше 60 г/л как у мужчин, так и у женщин, единственное лечение – это переливание крови. У пациента возникает головокружение, бледность кожи и общее недомогание. Если гемоглобин очень низкий, то человеку очень трудно будет принять вертикальное положение.
Низкий гемоглобин хуже переносят мужчины, у женщин с этим намного проще. Но это не значит, что не стоит предпринимать никаких мер. Недостаток этого элемента в крови как у мужчин, так и у женщин может вызвать тяжёлые последствия.
Переливание крови при анемии
Те люди, у кого диагностируют низкий гемоглобин, ни в коем случае не могут выступать в роли донора. Результатом такого поступка могут стать необратимые последствия. А вот выполнить переливание людям с анемией, наоборот, рекомендуется. Особенно, это целесообразно, когда лечение препаратами не даёт необходимый результат.
Терапевтические мероприятия
Что делать при анемии? Лечение при пониженном гемоглобине у женщин и мужчин должно включать в себя ряд действий, направленных на приведение в норму гематологических показателей и регенерацию концентрации железа в сыворотке крови.
Лечение при пониженном гемоглобине следует начинать с процедур по устранению причины формирования патологии. Чаще всего это:
- удаления фибромиомы матки;
- иссечение геморроидальных узлов;
- гормональная коррекция дисфункциональных маточных кровотечений;
- лечение гастродуоденитов, гастродуоденальных язв, энтеритов.
Приём медикаментов
На сегодняшний день низкий гемоглобин у женщин и мужчин можно устранить при помощи специальных медикаментов, способных повысить уровень железа в крови. Но приём таблеток часто вызывает негативные последствия относительно ЖКТ: чувство тошноты, рвота, диарея. Что делать в сложившейся ситуации? Лечение пониженного гемоглобина будет основано на применении инъекции.
Чтобы повысить концентрацию гемоглобина в крови и не нанести организму негативное влияние, важно соблюдать дозировку, так как избыток железа в крови может спровоцировать другой неприятный недуг – гемосидероз. Вот почему вести приём лекарства самостоятельно запрещено.
Какие продукты нужно употреблять?
Повысить уровень железа в крови при пониженном гемоглобине помогут такие продукты:
Для лёгкого усвоения белка организмом необходимо сочетать его с углеводами, которые содержатся в овощах и фруктах. Нужно делать салаты с петрушкой укропом, употреблять в маленьких дозах кофе и чай, так как они содержат компоненты, вымывающие железо. При соблюдении таких рекомендаций удастся быстро повысить уровень железа и гемоглобин.
Народная терапия
Что делать, когда основное лечение не дало нужного результата? В этом случае повысить низкий гемоглобин могут народные рецепты:
- Настой трав тысячелистника. Для его приготовления необходимо взять столовую ложку травы и залить 0,5 л кипятка. Подождать, пока настой остынет, процедить через марлю. Чтобы повысить пониженный гемоглобин необходимо выпивать приготовленный отвар 3 раза в сутки по чайной ложке перед едой.
- Спиртовая настойка тысячелистника. Её нужно употреблять в количестве двух столовых ложек, разбавленных в воде. По мнению некоторых народных лекарей, такое средство считается самым эффективным при борьбе с анемией.
- Повысить низкий гемоглобин помогает рябина. Для приготовления понадобятся две маленьких ложки ягод, которые следует залить 1,5 л кипятка. Подождать час, пока лекарство остынет, а после добавить туда сахар или мёд для вкуса. Употреблять 4 раза в день по ½ стакана.
- Взять большую ложку засушенных головок красного клевера и залить стаканом кипятка. Настоять 45 минут, процедить и принимать перед каждым приёмом пищи по 2 ложки. Аналогичное приготовление при использовании цветов вереска.
Анемия — это патологический процесс, сопровождающийся нехваткой гемоглобина в крови. Провоцирует этот недуг чаще всего определённое заболевание, после устранения которого состояние человека улучшается. В этом вопросе очень важно вовремя приступить к лечению, чтобы оградить себя от негативных последствий и не думать над вопросом: почему возникла эта патология и как от неё избавиться?
При помощи физических упражнений и воздержанности большая часть людей может обойтись без медицины.
Симптомы и лечение заболеваний человека
Перепечатка материалов возможна только с разрешения администрации и указанием активной ссылки на первоисточник.
Вся предоставленная информация подлежит обязательной консультации лечащим врачом!
Вопросы и предложения: [javascript protected email address]
Источник: http://simptomer.ru/rasshifrovka-analizov/gemoglobin/517-nizkij-gemoglobin-anemiya
Анемия: причины и виды, признаки и проявления, как лечить
Человеческая кровь по своему составу представляет смесь плазмы (жидкой основы) и элементарных твердых частиц, представленных тромбоцитами, лейкоцитами и эритроцитами. В свою очередь тромбоциты отвечают за свертываемость, лейкоциты поддерживают в норме иммунитет, а эритроциты являются переносчиками кислорода.
Если по каким-либо причинам содержание в крови эритроцитов (гемоглобина) понижается, то такая патология называется малокровием или анемией. Общие симптомы анемии проявляются в виде бледности, слабости, головокружения и пр. В результате анемии в тканях нашего организма начинается острая нехватка кислорода.
Анемия чаще всего выявляется у женщин, нежели у мужчин. Эта патология может возникнуть на фоне каких-либо заболеваний, а также развиться как самостоятельная болезнь.
Причины и общие признаки анемии
Спровоцировать анемию может довольно много факторов. Одними из наиболее частых причин анемии по праву считаются нехватка фолиевой кислоты, железа или витамина В12. Также анемия развивается из-за обильных кровотечений во время менструации или на фоне некоторых онкологических болезней. Часто малокровие проявляется из-за недостаточности веществ, которые отвечают за выработку гемоглобина, а также сбои в процессе образования эритроцитов. Передающиеся по наследству заболевания и воздействие ядовитых веществ тоже могут стать причиной развития малокровия.
Чаще всего у страдающих анемией отмечаются следующие симптомы:
- Желтоватая, шелушащаяся, холодная на ощупь и бледная кожа.
- Слабость, быстрая утомляемость, сонливость и головокружения, в тяжелых случаях сопровождающиеся обмороками.
- Пониженное артериальное давление.
- Желтоватый оттенок глазных белков.
- Отдышка.
- Ослабленный мышечный тонус.
- Учащенное биение сердца.
- Увеличение размеров селезенки.
- Измененный цвет стула.
- Липкий, холодный пот.
- Рвота, тошнота.
- Покалывания в ногах и руках.
- Начинают выпадать волосы и ломаться ногти.
- Частые головные боли.
Видео: что такое анемия и какие части тела от нее страдают?
Классификация анемии
В целом классификация анемии основывается на трех группах:
- Постгеморрагические анемии, т.е. малокровие, вызванное сильной кровопотерей.
- Анемия, образовавшаяся на фоне нарушений в процессе образования крови, а также патологий в синтезе РНК и ДНК – мегалобластная, железодефицитная, фолиеводефицитная, В-12-дефицитная, гипопластическая, апластическая, анемия Фанкони и пр. виды анемии.
- Гемолитические анемии, т.е. малокровие, возникающее по причине повышенного эритроцитного разрушения (аутоимунная гемолитическая анемия, серповидноклеточная анемия и пр.).
Кроме этого, анемия подразделяется и на несколько степеней тяжести, которые зависят от содержания гемоглобина. Это:
- Тяжелая степень – когда гемоглобина в составе крови меньше, чем 70 гл.
- Средняя –г/л.
- Легкая – более 90 г/л (анемия 1 степени).
Постгеморрагические анемии
Данные виды анемий могут быть хронической или острой формы. Анемия хронической формы, как правило, является последствием неоднократных потерь крови, например, при ранениях и травмах, обильных менструациях, язве желудка, геморрое или раковых заболеваниях и пр. Острая форма постгеморрагической анемии развивается из-за однократной, но значительной кровопотери.
При этом клиника острого постгеморрагического малокровия представлена значительным ухудшением общего состояния пациента, связанным с гипоксией (нехваткой кислорода): учащенным сердцебиением, мельканием «мошек», слабостью, одышкой, шумом в ушах, головокружением и т.д. Цвет кожи становится значительно бледнее, иногда с желтоватым оттенком. Общая температура тела больного снижена, глазные зрачки расширенные.
Интересен тот факт, что анализ крови, проведенный в течение 2-3 часов после кровопотери (при острой форме постгеморрагического малокровия) показывает нормальное содержание эритроцитов и гемоглобина. Их показатели начинают снижаться позднее. Стоит отметить, что кровь при этом сворачивается значительно быстрее.
Самым действенным способом лечения анемии постгеморрагической формы считается переливание крови. После чего врач, как правило, назначает больному прием антианемических средств, обогащенное белками питание.
Если же форма хроническая, то, как правило, особых изменений в состоянии пациент не замечает. Обычно наблюдается некоторая бледность, головокружение при резком вставании и слабость. В начальных стадиях нормальный состав крови обеспечивается костным мозгом. Со временем он с этой функцией уже не справляется и развивается гипохромная анемия. Это малокровие, при котором цветовой показатель крови находится на низком уровне, что говорит о низком содержании гемоглобина в эритроцитах. У пациента при этом начинают ломаться ногти и выпадать волосы.
При хронической форме постгеморрагического малокровия железу становится затруднительно усваиваться в организме, что приводит к существенным нарушениям, связанным с образованием гемоглобина. Максимальная эффективность лечения достигается путем нейтрализации источника потери крови.
В дополнение назначается прием железосодержащих препаратов. Наиболее популярные и действенные в этом случае лекарства от анемии: ферроплекс, феррум лек, конферон, феррокаль, феромид и пр. Лечение железосодержащими препаратами протекает довольно долгое время. Врачи советуют пересмотреть рацион – он должен основываться на продуктах, обогащенных животным белком (мясо, печень) и содержащих много железа (гречка, яблоки, гранат).
Анемии, развивающиеся на фоне нарушений образования крови
Железодефицитные анемии
Как правило, железодефицитная анемия (ЖДА) развивается из-за нехватки в организме такого элемента как железо. Этому могут способствовать различные нарушения, связанные с усвоением железа, либо же употребляемая пища бедна на этот элемент (например, у сидящих на жесткой и длительной диете). Также ЖДА часто встречается у доноров и людей, страдающих гормональными нарушениями.
Помимо перечисленного выше, ЖДА может возникнуть из-за длительных и обильных менструальных или раковых кровотечений. Довольно часто эта анемия диагностируется у беременных, поскольку их потребности в этом элементе на время беременности значительно возрастают. И вообще, ЖДА чаще всего встречаются у детей и женщин.
Железодефицитная анемия под микроскопом
Симптомов железодефицитной анемии довольно много и они часто схожи с симптоматикой других анемий:
- Во-первых, кожа. Она становится тусклой, бледной, шелушащейся и сухой (обычно на руках и лице).
- Во-вторых, ногти. Они становятся ломкими, тусклыми, мягкими и начинают расслаиваться.
- В-третьих, волосы. У людей с ЖДА они становятся ломкими, секутся, начинают интенсивно выпадать и медленно расти.
- В-четвертых, зубы. Одним из характерных признаков железодефицитной анемии является раскрашивание зубов и кариес. Эмаль на зубах становится шероховатой, а сами зубы теряют былой блеск.
- Часто признаком анемии выступает заболевание, например, атрофический гастрит, функциональные нарушения кишечника, мочеполовой сферы и пр.
- Больные ЖДА страдают вкусовым и обонятельным извращением. Это проявляется в желании съесть глину, мел, песок. Часто таким пациентам неожиданно начинает нравиться запах лака, краски, ацетона, бензина, выхлопных газов и пр.
- Железодефицитная анемия отражается и на общем состоянии. Ее сопровождают частые боли в области головы, учащенное сердцебиение, слабость, мелькание «мошек», головокружение, сонливость.
Лекарства при железодефицитной анемии
Лечение основывается на приеме железосодержащих лекарств как таблетированных, так и в виде инъекций. Чаще всего врач выписывает препараты железа из списка, представленного ниже:
Диета при анемии
Помимо лекарственных препаратов врачи советуют придерживаться определенной диеты, связанной с ограничением мучных, молочных и жирных продуктов. Полезны такие продукты как гречка, картофель, чеснок, зелень, печень, мясо, шиповник, смородина и пр.
Чаще всего развивается данная анемия при беременности. Больным с ЖДА полезен как лесной, так и горный воздух, физкультура. Желательно употреблять минеральную воду из железноводских, марциальных и ужгородских источников. Не стоит забывать и о профилактике в осенне-весенние периоды, когда организм особенно ослаблен. В эти периоды будет полезна диета при анемии, богатая железосодержащими продуктами питания (см. выше и на рисунке справа).
Видео: железодефицитная анемия — причины и лечение
Апластические и гипопластические анемии
Эти анемии представляют собой комплекс патологий, характеризующихся функциональной недостаточностью костного мозга. Апластическое малокровие отличается от гипопластического более угнетенным кроветворением.
Чаще всего возникновению гипопластической анемии способствует радиация, определенные инфекции, негативное влияние химических или лекарственных препаратов, либо наследственность. Все возможные формы гипо- и апластических анемий имеют постепенный характер развития.
Проявляются эти анемии повышением температуры, ангиной, сепсисом, лишним весом, бледностью, носовыми и десенными кровотечениями, мелкоточечными капиллярными кровоизлияниями на слизистых и коже, жжением во рту. Часто заболевание сопровождается осложнениями инфекционной природы, например, абсцесс после укола, пневмония и пр.). Часто страдает и печень – она, как правило, становится больше.
Железообмен в организме нарушается, при этом количество железа в крови повышенное. Лейкоцитов в составе крови становится гораздо меньше, как и гемоглобина, а вот молодые формы эритроцитов вовсе отсутствуют. В каловых массах и моче часто присутствуют кровянистые примеси.
Формирование клеток крови из костного мозга. При апластической и гипопластической анемиях наблюдаются нарушения при выработке лейкоцитов
В тяжелой степени апластическая анемия (как и гипопластическая) чревата летальным исходом. Лечение даст хорошие результаты только в случае своевременности. Оно проводится только в стационаре и подразумевает повышенный гигиенический уход за ротовой полостью и кожными покровами. При этом осуществляется неоднократное переливание крови, антибиотикотерапия, прием витаминов и гормонов, а также желательно полноценное питание при анемии. Иногда врачи прибегают к пересадке (переливанию) костного мозга (это возможно при наличии донора, совместимого по HLA-системе, которая предусматривает специальный подбор).
Анемия Фанкони
Это довольно редко встречающаяся разновидность врожденных анемий, связанная с хромосомными аномалиями, дефектами в стволовых клетках. Встречается предпочтительно у мальчиков. У новорожденных эта патология, как правило, не наблюдается. Для нее характерны симптоматические проявления в 4-10-летнем возрасте в виде кровотечений и кровоизлияний.
В костном мозге наблюдается увеличение жировых тканей, при этом клеточность понижена, а кроветворение имеет угнетенный характер. Исследования показывают, что у детей с анемией Фанкони эритроциты живут ≈ в 3 раза меньше нормы.
Для внешности больного с этой анемией характерна ненормальная пигментация, маленький рост, недоразвитость черепа или скелета, косолапость. Нередко эти симптомы дополняются умственной отсталостью, косоглазием, глухотой, недоразвитостью половых органов, почек, пороком сердца.
Анализы крови показывают изменения, схожие с апластической анемией, только выражены они гораздо меньше. Анализ мочи у большинства пациентов показывает на высокое содержание в ней аминокислот.
Анемия Фанкони — частный случай апластической анемии с нарушением образования эритроцитов в костном мозгеБольные анемией Фанкони, согласно исследованиям, имеют высокую предрасположенность к острому лейкозу.
По своей сути, анемия Фанкони является тяжелой формой апластической анемии, описанной выше. Лечение заключается в удалении селезенки, с применением после этого антилимфоцитарного глобулина. Также применяются иммунодепрессанты, андрогены. Но самым эффективным лечением зарекомендовала себя пересадка костного мозга (доноры – сестра или брат больного или чужие люди, совпадающие по HLA-фенотипу).
Данная патология еще недостаточно изучена. Хотя, несмотря на врожденную природу, эта анемия у грудничков не проявляется. Если же заболевание диагностировано поздно, то такие больные не проживают больше 5 лет. Смерть наступает по причине кровоизлияний в желудок или мозг.
Мегалобластные анемии
Эти анемии являются как наследственными, так и приобретенными. Для них характерно наличие мегалобластов в костном мозге. Это такие ядросодержащие клетки, которые являются предшественниками эритроцитов и содержат неконденсированный хроматин (в такой клетке молодое ядро, но окружающая его цитоплазма уже старая).
И В-12-дефицитная, и фолиеводефицитная анемии относятся к подвидам мегалобластной анемии. Иногда даже диагностируется смешанная В-12-фолиеводефицитная анемия, но встречается она довольно редко.
В-12-дефицитная анемия
В-12-дефицитное малокровие развивается из-за нехватки витамина В-12. Этот микроэлемент необходим для правильного функционирования нервной системы, а также он нужен костному мозгу для образования и роста в нем эритроцитов. В-12 участвует непосредственно в синтезе РНК и ДНК, потому-то и нарушается процесс образования развития эритроцитов при его нехватке.
Для В12-дефицитной анемии отличительным признаком является некоторая шаткость в походке, онемение и ощущение покалывания в пальцах. Также болезнь сопровождается сердечными болями, отеками конечностей, слабостью, пониженной работоспособностью, бледной желтушностью и одуловатостью лица, шумом в ушах, жжением и зудом на языке.
Обычно нехватка В-12 наступает из-за нарушений его всасывания. Этому больше подвержены люди, имеющие атрофию желудочных слизистых, хронический энтерит, глютеновую болезнь. Дефицит В-12 может стать последствием панкреатита. Часто он встречается у вегетарианцев, а также людей пожилого возраста.
Такое малокровие еще называют пернициозной анемией. Развивается заболевание очень медленно, переходя, как правило, в хроническую рецидивирующую форму.
Лечение осуществляется с помощью парентерального применения витамина В-12 (делают ежедневные внутримышечные инъекции). Также показан рацион, обогащенный В-12-содержащими продуктами: печень, яйца, молочные продукты, мясо, сыр, почки.
Фолиеводефицитная анемия
Фолиеводефицитное малокровие представляет собой острую нехватку в организме фолиевой кислоты. Она тоже (как и В-12) активно участвует в образовании эритроцитов. Фолиевая кислота доставляется в наш организм через продукты питания (мясо, шпинат и пр.), но при термической обработке этих продуктов она теряет свою активность.
Фолиеводефицитной анемии обычно подвержены люди, страдающие глютеновой болезнью, наркоманией и алкоголизмом. Наблюдается она и у лиц, которые долго принимают лекарства от судорог (фенобарбита, дифенин и пр.). Также спровоцировать эту анемию могут полипы или рак желудка, кишечные патологии и паразиты, гепатиты и цирроз печени.
Такая анемия зачастую проявляется у детей, вскормленных козьим или порошковым молоком, и у беременных женщин. При этом болезнь сопровождается головокружением и слабостью, одышкой и утомляемостью. Кожа становится суховатой и приобретает бледный желтовато-лимонный оттенок. Больного может часто знобить и лихорадить.
Изменения в крови идентичны В-12-дефицитной анемии. Как правило, гемоглобин остается в норме, а иногда даже повышен. В составе крови присутствуют макроциты – это эритроциты, имеющие увеличенный размер. Для фолиеводефицитной анемии вообще характерно пониженное количество всех кровяных клеток при увеличении их размера. Это гиперхромная анемия с довольно высоким показателем цвета. Биохимия крови показывает, что свободный билирубин немного повышен.
Фолиеводефицитное малокровие лечат с помощью лекарственных препаратов фолиевой кислоты в таблетированной форме. Помимо этого следует подкорректировать и питание пациента (предпочтительны листовые овощи, печень, больше фруктов).
Отдельно следует отметить, что В-12- и фолиеводефицитная анемия являются разновидностями макроцитарной анемии – это патология, характеризующаяся увеличением размеров эритроцитов из-за острой нехватки В-12 или фолиевой кислоты.
Гемолитические анемии
Все разновидности этих анемий обусловлены чрезмерным разрушением эритроцитов. В норме продолжительность жизни эритроцитов составляет ≈120 суток. Когда же у человека появляются антитела против его же эритроцитов, то начинается резкое эритроцитарное разрушение, т.е. жизнь эритроцитов становится значительно короче (≈13суток). Гемоглобин в крови начинает распадаться, из-за чего у больного развивается желтуха на фоне гемолитической анемии.
Лабораторным симптомом такой анемии является повышенный билирубин, присутствие в моче гемоглобина и пр.
Значительное место среди таких анемий занимают наследственные разновидности. Они являются последствиями множества дефектов в образовании эритроцитов на генетическом уровне. Приобретенные разновидности гемолитических анемий развиваются на фоне определенных факторов, оказывающих на эритроциты разрушающее действие (воздействие механического характера, различные яды, антитела и т. д.).
Cерповидно-клеточная анемия
Одной из распространенных наследственных гемолитических анемий является серповидно-клеточная анемия. Это заболевание подразумевает присутствие патологического гемоглобина в эритроцитах. Эта патология чаще поражает афроамериканцев, но встречается и у светлокожих людей.
Наличие в крови серповидных эритроцитов, характерное для этой патологии, ее носителю обычно ничем не грозит. Но если и мать, и отец имеют в крови этот патологический гемоглобин, то их дети рискуют родиться с тяжелейшей формой серповидно-клеточного малокровия, именно поэтому такая анемия опасна.
фото: кровь при гемолитической анемии. Эритроциты — неправильной формы
Сопровождается эта разновидность анемии ревматическими болями, слабостью, болями в животе и голове, сонливостью, припухлости голеней, кистей и стоп. Врачебный осмотр обнаруживает бледность слизистых и кожи, увеличенную селезенку и печень. Для имеющих эту патологию людей характерно худое телосложение, высокий рост и искривленный позвоночник.
Анализ крови показывает умеренную, либо тяжелую степень анемии, причем показатель цвета будет в норме.
Данная патология – тяжелейшее заболевание. Основная масса пациентов умирает, как правило, не дожив до десятилетнего возраста, по причине какой-либо инфекции (чаще туберкулеза) или внутреннего кровоизлияния.
Лечение этого малокровия является симптоматическим. Хоть оно и считается хронической анемией, дети довольно легко переносят низкое содержание эритроцитов и гемоглобина. Именно поэтому им довольно-таки редко проводят переливание крови (чаще в случаях апластического или гемолитического криза). Следует избегать всевозможных инфекций, особенно детям.
Аутоимунная гемолитическая анемия
Среди приобретенных разновидностей чаще встречается аутоимунная гемолитическая анемия. Она подразумевает воздействие образовавшихся в организме больного антител. Такая разновидность встречается, как правило, при хронических циррозах и гепатитах, ревматоидных артритах, остром лейкозе, либо хроническом лимфолейкозе.
Бывает хроническая, а также острая форма аутоимунной гемолитической анемии. Хроническая форма протекает практически без характерных симптомов. При острой форме больной страдает желтухой, одышкой, слабостью, лихорадкой, частым сердцебиением. Каловые массы по причине чрезмерного содержания стеркобилина имеют темно-коричневый оттенок.
Хотя и редко, но можно встретить аутоиммунную анемию с полными холодовыми антителами, которая свойственна людям преклонного возраста. Холод в подобных случаях выступает в качестве6 провоцирующего фактора, приводящего к отеку и посинению пальцев рук, лица, стоп. Часто аутоиммунная анемия такого типа сопровождается синдромом Рейно, который, к сожалению, может закончиться гангреной пальцев. Кроме этого, у больных с холодовой аутоиммунной анемией невозможно определить группу крови традиционными методами.
Лечение осуществляется с помощью глюкокортикоидных гормонов. Важную роль в лечении играет его длительность и правильная дозировка препаратов. Также в лечении врачи используют цитостатические препараты, проводят плазмаферез, а при необходимости — спленэктомию.
Видео: анемия в программе «Жить здорово!»
Следует помнить, что многие разновидности анемий при неправильном их лечении могут иметь тяжелейшие последствия для организма, вплоть до летального исхода. Поэтому не надо заниматься самолечением. Диагноз должен поставить квалифицированный врач, равно как и назначить эффективное и правильное лечение!
Источник: http://sosudinfo.ru/krov/anemiya/
Лечение железодефицитных анемий
Лечение дефицита железа не представляет особых сложностей. Главное, чтобы оно было начато вовремя и носило правильную направленность.
При лечении железодефицитной анемии в обязательном порядке следует придерживаться определенных разработанных правил, о которых вкратце рассказано ниже.
Правило 1. Невозможно устранить дефицит железа без препаратов железа.
Никогда железодефицитная анемия не вылечится только диетой, в которую входят продукты богатые железом. Это связано с тем, что физиологический максимум железа, который может усвоить организм из пищи в течение суток ограничен 2,5 мг. Из лекарственных препаратов железа всасывается в 20 раз больше. Питание должно содержать достаточное количество хорошо всасываемого белка и железа. Прежде всего, это мясные продукты.
Правило 2. Без четких жизненных показаний при дефиците железа нельзя прибегать к переливаниям крови.
Основной причиной по которой не рекомендуется прибегать к гемотрансфузии для лечения железодефицитной анемии, являются возможные отличия в механизме утилизации железа в крови донора и в крови реципиента. Жизненными показаниями для переливания крови является не уровень гемоглобина, а общее состояние больного. К переливанию крови прибегают в случае сохраненной гемодинамики, если в ближайшее время предстоит срочная операция или роды. Без жизненных показаний переливание крови беременным до срока в 34 недели не проводится.
Переливания эритроцитарной массы, как правило, не проводится если уровень гемоглобина превышаетг/л.
Правило 3. Дефицит железа лечится препаратами железа, но не витаминами группы В, глюкозой или препаратами печени.
В большинстве случаев при железодефицитной анемии недостатка в витаминах В12 нет. В случае приема витамина В12 при его достаточности в организме, он быстро выводится с мочой.
Правило 4. Железодефицитная анемия лечится приемом препаратов внутрь (в основном).
Препараты железа в инъекциях назначаются только по специальным показаниям при нарушениях кишечного всасывания, при воспалении тонкого кишечника, после обширных операций на тонком кишечнике.
Это связано с тем, что подобные препараты могут вызывать сильные аллергические реакции (вплоть до анафилактического шока со смертельным исходом). Особенно это касается препаратов железа для внутривенного введения. При внутримышечном введении нередки случаи развития абсцесса и инфильтратов. Железо при инъекционном введении повышает уровень гемоглобина на 2-4 дня быстрее, но железо может откладываться в печени, поджелудочной железе, сердечной мышце, надпочечниках и привести к тяжелому сидерозу.
Препараты для приема внутрь не так быстро поднимают гемоглобин, но лишены всех перечисленных недостатков и никогда не приводят к тяжелым последствиям.
В клинической практике часто препараты железа для приема внутрь назначаются в сочетании с приемом небольших доз аскорбиновой кислоты, усиливающей всасывание железа.
Следует сказать, что нормализация содержания гемоглобина не является основанием для прекращения приема препаратов железа. Чтобы пополнить запасы железа в организме необходима длительная поддерживающая терапия малыми дозами того же препарата железа, который применялся для лечения железодефицитной анемии.
ВНИМАНИЕ! Приведенная на данном сайте информация носит справочный характер. Ставить диагноз и назначать лечение может только врач-специалист в конкретной области.
Источник: http://katalog-firms.ru/bolezni-krovi/1_zhd_anemiya_lechenie.html
Когда переливают кровь при анемии
Как происходит переливание крови при анемии?
Процедура переливания крови носит название «гемотрансфузия». Кровь берут у здорового человека (донора) и вливают больному пациенту (реципиенту). Обязательным условием является отсутствие болезней у донора, а также совместимость группы крови и резус-фактора. Но и это еще не все требования. Потому что в процессе переливания может произойти агглютинация, то есть склеятся эритроциты, что практически всегда приводит к летальному исходу. Именно по этой причине необходима тщательная подготовка и проверка на совместимость с донором.
Показания
- заболевания сердца – порок, недостаточность;
Переливание крови у детей
Обычно в детском возрасте анемия развивается медленно, без особо проявляющихся симптомов. Поэтому чаще всего обнаружить малокровие на ранних стадиях невозможно. Чаще всего причиной заболевания является нехватка в организме железа или фолиевой кислоты. В этом случае достаточно насытить организм полезными веществами. Если же причина кроется в инфицировании или наличии других патологий, тогда желательно производить переливание крови. Допустимые нормы для эффективности терапии составляют равенство количества вводимых эритроцитов по отношению к уровню гематокрита, но в процентном соотношении. То есть, если вводится 5мл/кг эритроцитной массы, то гематокрит повышается на 5%.
Переливание крови у недоношенных детей
Недоношенные дети более всего подвержены малокровию. Причиной этому служит слишком быстрый распад эритроцитов, в результате чего отмечается недостаток красных телец. Эритроциты вырабатываются определенными кроветворными органами, которые не могут функционировать в усиленном режиме. Поэтому недостаток эритроцитов не восполняется. В этом случае необходимостью является переливание донорской крови.
Но этот вопрос довольно спорный, потому что процесс распада запущен, поэтому и эритроциты донора тоже подвергаются уничтожению. Однако важной частью общей терапии является комплексный подход. С одной стороны, вливается донорская кровь для поддержания уровня эритроцитов. С другой – нужно насыщать организм такими веществами, как железо и витаминные премиксы. Только комплексная терапия приносит положительные результаты.
Когда переливание крови делать нельзя?
Если переливание крови крайне необходимо, но есть одно из противопоказаний, могут возникать сложности с процедурой. В этом случае врачи собираются на коллегиальное врачебное обсуждение, где и принимается решение о возможности проведения процедуры.
- декомпенсация сердечного ритма;
Совместимость групп
Анализы на совместимость групп крови реципиента и донора собираются дважды. Эта процедуры проводится в лабораторных условиях. Кроме того, необходима совместимость на резус-фактор и биологическая проба.
- Для распознавания совместимости группы крови берется 2 капли сыворотки больного человека и 1 капля донора. В итоге должно получиться соотношение 1:10.
Плюсы и минусы переливания крови при анемии
Преимущества переливания крови при малокровии:
- существует возможность быстро насытить кровь эритроцитами;
Недостатки переливания крови при анемии:
- существует ряд противопоказаний и побочных эффектов;
Последствия переливания
Если вводить в организм реципиента цельную натуральную кровь донора, то есть вероятность возникновения серьезнейших осложнений. Именно поэтому переливается эритроцитная масса, которая не содержит в большом количестве цитрат натрия, внеклеточный калий или денатурированные белки. Это дает возможность снизить уровень побочных реакций. Однако в некоторых случаях они могут наблюдаться. Чаще всего в постгемотрансфузионный период отмечается следующее:
Если уровень гемоглобина слишком снижен, возможно, потребуется неоднократное переливание крови. Нужно знать, что достигнутые результаты можно легко утратить. Поэтому важно после процедуры гемотрансфузии употреблять витаминные комплексы, минералы в препаратах и натуральных продуктах питания.
Компактный режим | Обычный режим
Любое воспроизведение материалов сайта без нашего письменного согласия ЗАПРЕЩЕНО!
Источник: http://vse-sekrety.ru/1280-perelivanie-krovi-pri-anemii.html
Донорство при анемии
Анемия, как ее еще называют малокровием, характеризуется значительным снижением общего количества гемоглобина в крови, а так же снижение гематокритов и эритроцитов. В медицине не существует определенной классификации данного заболевания. Можно различать только некоторые определенные клинические состояния, при которых концентрация гемоглобина составляет меньше 120 г/л, а величина гематокрита при этом меньше 36%.
Так же большое значение имеет морфология эритроцитов и способность к регенерации костного мозга. Как правило, у больных анемией наблюдается гипоксический синдром, который и дает общую картину о прогрессировании болезни. Согласно классификации Кончаловского анемию можно подразделить на подвиды. Это:
- постгеморрагические анемии хронического или острого характера;
- железодефицитная, рефрактерная, апластическая и миелотоксическая анемия;
- гемолитическая возникает вследствие сильного кроверазрушения.
Состав крови для переливания
Кровь человека состоит из одинаковых компонентов и практически вся она одинаковая. Она не имеет возраста, поэтому кровь старого человека не отличить от молодого организма. Главной составляющей частью является плазма, а так же имеются лейкоциты в определенном количестве, эритроциты, тромбоциты. В свою очередь каждые из этих компонентов отвечают за тот или иной процесс.
Лейкоциты составляют фундамент нашего иммунитета, эритроциты переносят кислород по крови, а при достаточном количестве тромбоцитов наблюдается нормальная свертываемость крови. В данном случае переливание делать не опасно и даже полезно. Что касается переливания при анемии, то в этом случае обращают внимание именно на состояние в крови эритроцитов.
Когда в организме наблюдается низкий уровень эритроцитов, тогда и идет речь об анемии. Поэтому, для достижения необходимой нормы больным назначают переливания, дабы восполнить недостаток. В случае, если гемоглобин очень низкий, тогда переливание крови является наиболее действующим и единственным способом спасения. Лекарственные препараты здесь могут быть только вспомогательными.
Совместимость групп крови при анемии
Даже если человек сильно болен и ему необходима срочно кровь, пренебрегать группой крови и резус-фактором категорически не допускается. В обязательном порядке кровь донора должна совпадать с больным и это в медицине называют гемотрансфузией.
Еще давным-давно многие считали, что кровь первой группы с отрицательным резус-фактором подходит практически всем. Но после этого возникло новое утверждение, что в этом есть все же отличия. Тогда ученые выяснили, что кровь одной группы и одного резус-фактора может быть несовместимой из-за наличия в ней некоторых антигенов. При анемии такой переливание категорически запрещается делать, так как эритроциты одной крови и другой могут склеятся и человек погибнет. Для того, чтобы такого не возникало, перед переливанием проводят несколько проб на однозначную совместимость донора и больного.
Стоит отметить, что сегодня кровь в чистом виде используется так же активно, как и в отдельных ее составляющих. Что касается непосредственно переливания при анемии, то для этого показана эритроцитная масса.
Пробы перед переливанием
Для того, чтоб определить подходящего донора, необходимо:
- узнать группу крови, которую проверяют дважды для переливания при анемии;
- в лаборатории проверяют кровь дважды, при этом берут специальные пробы из пакета;
- еще один раз проверяют совместимость донора и больного специально в лаборатории.
После этого, если все результаты совпали и материал подходит, необходимо провести еще одну биологическую пробу. Для этого больному вводят 25 мл эритроцитной массы и ждут в течение трех минут. После этого повторяют еще два раза с перерывом по три минуты. Если же ничего не происходит и пациент чувствует себя хорошо, тогда можно продолжать переливание в обычном порядке.
В обязательном порядке врач должен контролировать процесс переливания и наблюдать за больным. После завершения процедуры в пакете с эритроцитной массой должно остаться не менее 15 мл содержимого. Это делается для того, чтоб в случае осложнения через несколько дней можно было установить причину, почему именно так произошло. При анемии у больного могут происходить разные явления, поэтому, если в течение несколько часов после переливания все хорошо – это не показатель.
Противопоказания к переливанию при анемии
Не смотря на то, что есть ряд положительных моментов переливания, существуют еще некоторые противопоказания к гемотрансфузии:
- Cердечная недостаточность при миокарде, пороках или кардиосклерозе.
- Возможное гнойное воспаление внутренней оболочки сердца.
- Нарушение кровотока головного мозга.
- Тромбоэмболия.
- Клубочковый нефрит.
- Отек легких после перенесенных воспалений или других заболеваний.
- Нарушение работу печени.
- Бронхиальная астма.
- Воспалительные или аллергические процессы в организме.
Так же стоит отметить, что для определения совместимости, необходимо учитывать возможные предыдущие гемотрансфузии и реакции на них больного пациента. Возможно, было зафиксировано с такой же группой крови и резус-фактором отклонения и противопоказания при переливании. Поэтому, в обязательном порядке необходимо учитывать этот факт. Это могли быть, например, аллергически реакции или любые другие патологические реакции.
Так же в обязательном порядке необходимо учитывать все перенесенные операции, сложные роды, сильные кровопотери, выкидыши у женщин и другие операции с внедрением в кровеносную систему.
Группа риска пациентов при переливании
В медицине определены люди, которые как никто другой относятся к группе риска. Это те, которые в прошлом получали гемотрансфузии и после них наблюдались патологические реакции. Так же это могут быть женщины, перенесшие в прошлом тяжелые роды или такое заболевание как желтуха. Переливание в таких случаях категорически не разрешается. Особенно опасны лица с распадающимися раковыми опухолями или врожденными патологиями крови. Опасности могут подвергаться и наличие септических процессов.
Кто может быть донором при анемии?
На сегодняшний день нет особых ограничений по поводу донорства. Исключением являются только наличие некоторых заболеваний и отсутствие документов подтверждающих личность человека. Если это несовершеннолетний донор, то переливание при анемии назначают только после согласия родителей или родственников.
Обследование перед процедурой должно проводиться бесплатно. В крайнем случае, в центре донорства или больнице, могут потребовать медицинские перчатки и наличие бахил. Все остальные принадлежности в обязательном порядке должны быть бесплатными.
Так же необходимо пройти предварительное обследование, которое будет включать в себя терапевтическое обследование, гематологический и биохимический анализ крови и специальный анализ на гепатит С и В. Все результаты исследований предоставляются донору лично в руки и эта информация сугубо конфиденциальна.Если вы проходите обследование в профессиональной клинике, можете не беспокоиться за профессионализм врачей. Как правило, в больших и специализированных больницах на данную должность набирают ответственный и квалифицированный персонал. Так же в обязательном порядке следует учитывать тот факт, что для переливания используются одноразовые наборы. Вы, в качестве пациента или донора, имеете полное право запросить представить некоторые доказательства об этом. Если же вам не могут дать такой возможности, лучше отказаться от проведения процедуры. Это позволит обезопасить вас от возможного инфицирования.
Правила переливания крови при анемии
Необходимость инфузии крови и всех ее компонентов, а так же определенного количества определяет врач. В обязательном порядке должны быть проведены пробы на совместимость крови, так как больным при анемии это может очень навредить.
Если переливание проводится с посторонним человеком (то есть донор не родственник), то врач должен провести повторные анализы на совместимость. Это определение группы крови больного по специальной системе АВО и сравнить с данными результатами, проведенными ранее. Перепроверить совместимость больного и донора по существующей форме (изначально вводят 15 мл крови, через три минуты еще столько же и повторят несколько раз. При положительном результате продолжают переливание). Проводят анализы на выявление СПИДа, сывороточного гепатита и сифилиса.
Все доноры, не прошедшие данную проверку не могут быть допущены к переливанию. Еще в некоторых лабораториях предварительно смешивают кровь донора и больного в пределах по 0,5 мл и оставляют на некоторое время. После этого наблюдают под микроскопом картину совместимости или наоборот несовместимости. Если же не нашлось донора, готового дать кровь прямо сейчас, то может подойти кровь замороженная. Известно, что эритроцитная масса в замороженном виде может хранится несколько лет. При этом температура замораживания не должна быть ниже -196 С.
Совместимости при анемии
Инфузия крови или ее фракций допускаются исключительно при совпадении резус-фактора пациента и донора. Если же пренебречь этим фактом при анемии, можно ввести пациента в шок. Так же допустима инфузия резус-фактора отрицательного первой группы с любой группой в объеме не больше 0,5 л. Такое допущение разрешается применять только взрослым при анемии.
Резус-фактор отрицательный второй и третьей группы можно переливать пациенту со второй, третьей и четвертой группой. В данном случае резус-фактор не имеет значения. Человеку с четвертой группой крови положительного резуса можно трансфузировать кровь вообще любой группы. Такие зависимости необходимо строго соблюдать при переливании крови. В противном случае пациенту можно только навредить, что будет сопровождаться анафилактическим или другим шоком.
В любом случае необходимо помнить, что при анемии и пациент и донор должны пройти предварительное обследование на совместимости, дабы процедура трансфузии прошла успешно. Даже, если кровь нужна очень срочно, лучше провести как минимум два раза проверку на совместимость, чем после этого потерять больного. Этим должен заниматься исключительно врач.
Материал публикуется исключительно в ознакомительных целях и ни при каких обстоятельствах не может считаться заменой медицинской консультации со специалистом в лечебном учреждении. За результаты использования размещённой информации администрация сайта ответственности не несёт. По вопросам диагностики и лечения, а также назначения медицинских препаратов и определения схемы их приёма рекомендуем обращаться к врачу.
Источник: http://krasnayakrov.ru/donorstvo/perelivanie-pri-anemii.html
Переливание крови: плюсы и минусы
Переливание крови является методом излечения некоторых заболеваний. В некоторых случаях процедура остается единственным вариантом для пациента получить нужное лечение и спастись от заболевания. Однако, переливание имеет ряд противопоказаний.

Переливания крови для лечения от заболеваний чаще всего делаются при анемии. При такой болезни процедура становится самой эффективной методикой получения эритроцитов, недостаток которых и приводит к заболеванию. Переливание является эффективным методом для восстановления гемоглобина и вылечивает, например, головокружение, постоянную тошноту, а также утомление, свойственное больным.
Переливания крови лишь временно облегчают симптомы анемии.Процедура может сохранить жизнь пациенту и облегчить осложнения при тяжелой кровопотере в результате серьезной травмы. Обильное кровотечение может привести к сильному понижению уровня гемоглобина и вызвать повреждение внутренних органов человека из-за недостатка кислорода. Если кровотечение продолжается долгое время, падает необходимое для жизни количество плазмы и тромбоцитов, из-за чего кровь не может свернуться и продолжает вытекать из раны. В данном случае переливание способно стабилизировать состояние больного, которое вызывается усиленной кровопотерей.
Переливания делаются напрямую через специальную трубку, которая вставляется при помощи иглы в вену реципиента.Процедура переливания крови хранит большое количество рисков. Если кровь донора для переливания инфицирована, пациент может получить СПИД. Через кровь также передается гепатит C, B и другие венерические заболевания. Также всегда есть высокий шанс заражения бактериальной инфекцией, которая особенно вероятна при переливании тромбоцитов.
Переливание включает в себя и некоторые побочные эффекты. Например, зуд, кожные высыпания, жар или ощущение недомогания. Другой серьезной проблемой является нарушение дыхания, которое, однако, встречается довольно редко. Переливания должны осуществляться с осторожностью и только после проверки, что кровь реципиента соответствует донорской. Перелитая кровь может оказать серьезный негативный эффект на иммунную систему организма.
При появлении симптомов недомогания и вышеперечисленных проблем нужно немедленно сообщить об этом своему лечащему врачу или медсестре.Опасным риском процедуры является гемолитическая реакция организма, при которой кровь пациента отторгает перелитую кровь донора в результате врачебной ошибки при идентификации группы крови донора и реципиента. Часто отторжение может привести к летальному исходу.
Видео по теме
При фурункулезе нередко прибегают к аутогемотерапии. Собственная кровь или ее фракции вводятся пациенту внутримышечно. Некоторые врачи считают, что аутогемотерапия метод устаревший, другие же разрабатывают авторские схемы для лечения различных инфекционных и хронических заболеваний.

Инструкция
В 1905 г Август Бир провел эксперимент, в ходе которого выяснил, что введенная внутримышечно собственная кровь ускоряет заживление. К подобным размышлениям хирург пришел, видя, что переломы быстрее срастаются в присутствии гематомы. Сегодня перед аутогемотерапией проводят необходимую диагностику и вводят кровь по специально разработанным схемам. У пациента берут кровь из вены и сразу вводят ее в ягодичную мышцу. Обычно инъекция менее болезненная, чем инъекция антибиотика. Иногда кровь дополнительно обрабатывают, смешивают с лечебными компонентами и вводят в активные точки.
Обычная схема лечения предполагает введение 1-2 мл в первый день, далее объем вводимой крови доводят до максимума, в последующем постепенно снижая дозировку. Организм реагирует на введение компонентов крови активизацией иммунитета, чтобы справиться с гематомой, но попутно решаются и проблемы основного заболевания. Фурункулез, например, чаще всего возникает на фоне иммунодефицита, бактериальные агенты беспрепятственно размножаются, поражая кожу и подкожно-жировой слой, в тяжелых случаях могут появиться фурункулы внутренних органов.
Собственная кровь является мощным иммуномодулятором. Раны и гнойники заживают быстрее, активизируются энергетические ресурсы организма, улучшается работоспособность, организм за счет собственных сил начинает бороться с хроническими патологиями. Обычно введение собственной крови совмещают с витаминотерапией и приемом антибиотиков. До того, как появились антибиотики, аутогемотерапия была единственным способом улучшить течение хронических инфекционных заболеваний. Единственный минус аутогемотерапии, который можно назвать существенным, это незначительная аллергизация к клеткам крови. Процедуру можно проводить в амбулаторных условиях, через 7-10 мин. после инъекции человек может заниматься своими обычными делами.Эффективность аутогемотерапии довольно высока, у большей части пациентов отмечается существенное улучшение с последующим полным выздоровлением. У остальных рецидивы фурункулеза становятся реже и протекают менее выражено. Нужно отметить, что в отличие от других методов, например назначения серьезных антибиотиков, побочное действие и отдаленный вред здоровью отсутствует. Субъективные ощущения, гематомы в области введения крови не оказывают какого-либо вреда организму.
Видео по теме
Распечатать
Переливание крови: плюсы и минусы
Статьи медицинского характера на Сайте предоставляются исключительно в качестве справочных материалов и не считаются достаточной консультацией, диагностикой или назначенным врачом методом лечения. Контент Сайта не заменяет профессиональную медицинскую консультацию, осмотр врача, диагностику или лечение. Информация на Сайте не предназначена для самостоятельной постановки диагноза, назначения медикаментозного или иного лечения. При любых обстоятельствах Администрация или авторы указанных материалов не несут ответственности за любые убытки, возникшие у Пользователей в результате использования таких материалов.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе