Липидный спектр крови норма
Липидный спектр крови норма таблица — Про холестерин
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Биохимический анализ крови (или привычнее для пациента «биохимия крови») используются на первом этапе диагностики любых патологических состояний. Обычно поводом для его назначения являются не совсем хорошие результаты общего анализа, ежегодная диспансеризация населения (при наличии хронических заболеваний) или профилактическое обследование лиц, занятых на вредных производственных процессах.
Биохимический анализ крови (БАК) включает множество различных показателей, определяющих работу того или иного органа, назначается врачом, хотя и сам пациент по собственному желанию может обратиться в платную лабораторию, чтобы сделать биохимию. Значения норм традиционно используемых тестов на содержание холестерина, билирубина, активности аминотрансфераз известны многим людям, не имеющим медицинского образования, но активно интересующихся своим здоровьем.
Таблица норм биохимического анализа крови
Учитывая многогранность проводимых исследований в биохимической лаборатории и высокий интерес пациентов к этой теме, мы постараемся обобщить данные тесты, но ограничимся самыми распространенными показателями, названия, единицы измерения и нормы которых представим в виде таблицы, максимально приближенной к официальному бланку результатов БАК.
Следует иметь в виду, что нормы многих показателей у взрослых и у детей разнятся, а, кроме этого, нередко зависят от половой принадлежности, особенностей и возможностей того или иного организма. Чтобы таблица не утомила читателя, нормы будут приведены преимущественно для взрослых с упоминанием значения показателей у детей (до 14 лет), мужчин и женщин в отдельности, если в этом появится необходимость.
| Общий белок | г/л | 64 – 83 (у взрослых)
58 – 76 (у детей) |
— |
| Альбумин | г/л | 35 – 50 (у взрослых)
38 – 54 (у детей) |
— |
| Миоглобин | мкг/л | 19 – 92 (муж.)
12 – 76 (жен.) |
— |
| Трансферрин | г/л | 2,0 – 4,0 | у беременных показатель выше, у стариков, наоборот – его значения снижаются по сравнению с указанной нормой |
| Ферритин | мкг/л | 20 – 250 (м)
10 – 120 (ж) |
— |
| ОЖСС | мкмоль/л | 26,85 – 41,2 | повышается физиологически с одновременным падением уровня железа у беременных женщин |
| СРБ | мг/л | до 0,5 (для всех) | показатель не зависит от пола и возраста |
| Ревматоидный фактор | Ед/мл | до 10 (для всех) | не зависит от пола и возраста |
| Церулоплазмин | мг/л | 150,0 – 600,0 | — |
| Холестерин общий | ммоль/л | до 5,2 | для определения липидного спектра в БАК включаются ЛПВП и ЛПНП |
| Триглицериды | ммоль/л | 0,55 – 1,65 | приведенные нормальные значения весьма условны, поскольку уровень ТГ изменяется в сторону увеличения каждые 5 лет, но не должен превышать 2,3 ммоль/л |
| Мочевина | ммоль/л | 2,5 – 8,3 (взрослые)
1,8 – 6,4 (дети) |
— |
| Креатинин | мкмоль/л | у взрослых:
62 – 115 (м) 53 – 97 (ж) у детей — от 27 до 62 |
— |
| Мочевая кислота | ммоль/л | 0,24 – 0,50 (м)
0,16- 0,44 (ж) 0,12 – 0,32 (дети) |
— |
| Билирубин общий
связанный свободный |
мкмоль/л | 3,4 – 17,1
25% общего 75% общего |
в других источниках норма до 20,5 мкмоль/л |
| Глюкоза | моль/л | взрослые: 3,89 – 5,83
дети: 3,33 – 5,55 |
старше 60 лет — до 6,38 |
| Фруктозамин | ммоль/л | до 280,0 | у диабетиков диапазон значений от 280 до 320 говорит об удовлетворительной регуляции углеводного обмена |
| Аспартатаминотрансфераза (АсАТ) | Ед/л | у взрослых (37°С):
до 31 у женщин до 35 у мужчин у детей: в зависимости от возраста |
показатели нормы зависят от температуры инкубации пробы, у детей зависят еще и от возраста, но, в целом, нормы выше |
| Аланинаминотрансфераза (АлАТ) | Ед/л | у взрослых:
до 41 у мужчин |
при 37°С, у детей нормальные значения несколько выше |
| Щелочная фосфатаза (ЩФ) | Ед/л | 20 – 130 (взрослые)
130 – 600 (дети) |
при 37°С |
| α-амилаза | Ед/л | до 120 (у взрослых и у детей после года) | у детей до года – до 30 Ед/л |
| Липаза | Ед/л | 0 — 417 | — |
| Креатинкиназа (КК), креатинфосфокиназа (КФК) | Ед/л | до 195 у мужчин
до 170 у женщин |
при 37°С |
| МВ-фракция КК | Ед/л | менее 10 Ед/л | — |
| Лактатдегидрогеназа (ЛДГ) | Ед/л | 120- 240
у детей в зависимости от возраста: 1 месяц — 150- 785,постепенное снижение к году до 145 – 365, до 2 лет – до 86 – 305, у детей и подростков норма составляет от 100 до 290 Ед/л |
при 37°С |
| Гамма-глютамилтранспептидаза (ГГТП) | Ед/л | у взрослых:
11 – 50 (м) 7 – 32 (ж) у детей: до месяца – до 163 до года – ниже 91 до 14 лет – ниже 17 Ед/л |
при 37°С |
| Натрий | ммоль/л | 134 – 150 (взрослые)
у детей – 130 — 145 |
— |
| Калий | ммоль/л | у взрослых: 3,6– 5,4
до 1 мес. -3,6 – 6,0 до года – 3,7 – 5,7 до 14 лет – 3,2 – 5,4 |
— |
| Хлориды | ммоль/л | 95,0 – 110,0 | — |
| Фосфор | ммоль/л | 0,65 – 1,3 (взрослые)
от 1,3 до 2,1(дети) |
— |
| Магний | ммоль/л | 0,65 – 1,1 | — |
| Железо | мкмоль/л | у взрослых:
11,64 – 30,43 (м) 8,95 – 30,43 (ж) до года — 7,16 – 17,9 до 14 лет — 8,95 – 21,48 |
— |
| Кальций | ммоль/л | 2,0 – 2,8 | — |
| Цинк | мкмоль/л | 11 — 18 (взрослые)
11 — 24 (у детей) |
— |
Хотелось бы обратить внимание читателя, что в разных источниках можно встретить другие значения нормы. Особенно это касается ферментов, например, N АлАТ — от 0,10 до 0,68 ммоль/(ч.л), АсАТ – от 0,10 до 0,45ммоль/(ч.л). Это зависит от единиц измерения и температуры инкубации пробы, что обычно отражается в бланке анализа, ровно, как и референтные значения данной КДЛ. И, конечно, совсем не значит, что весь этот перечень для каждого больного является обязательным, ведь нет смысла назначать все в куче, если отдельные показатели при подозрении на определенную патологию никакой информации не несут.
Врач, выслушав жалобы больного и опираясь на клинические проявления, у пациента с артериальной гипертензией, скорее всего, в первую очередь будет исследовать липидный спектр, а при подозрении на гепатит назначит билирубин, АлТ, АсТ и, возможно, щелочную фосфатазу. И уж конечно – первый признак сахарного диабета (неумеренная жажда) является поводом для исследования крови на сахар, а явные признаки анемии заставят заинтересоваться железом, ферритином, транферрином и ОЖСС. При получении не очень хороших результатов биохимические исследования всегда можно продолжить, расширив за счет дополнительных анализов (на усмотрение врача).
Основные показатели биохимического анализа крови
По измененному общему анализу крови судят о наличии патологии, которую придется еще поискать. Биохимический анализ, в отличие от общеклинического, показывает нарушения функции определенного органа в результате патологических изменений, которые самим человеком еще не распознаны, то есть, на этапе скрытого течения болезни. Кроме этого, БАК помогает установить, хватает ли организму витаминов, микроэлементов и других необходимых веществ. Таким образом, к основным показателям биохимического анализа крови относят ряд лабораторных тестов, которые для удобства восприятия следует разделить на группы.
Белки
Данную группу в БАК представляют и белки, без которых жизнь организма невозможна, и специфические белковые структуры, возникающие в силу определенных (экстремальных) ситуаций:
- Общий белок, изменение его уровня может свидетельствовать о развитии патологических процессов, в том числе, онкологических, в некоторых внутренних органах (печень, почки, желудочно-кишечный тракт) и соединительной ткани, однако следует не забывать, что снижение содержания общего белка может стать результатом недостаточного его поступления с пищей. Нередко совместно с общим белком исследуются и белковые фракции (α, β, γ), ведь уменьшение и увеличение содержания различных белков, нарушение соотношения между ними являются спутниками многих патологических состояний.
- Альбумин, позволяющий находить патологию паренхиматозных органов (печень, почки), диагностировать ревматизм и новообразования, а также выявлять действие гормональных препаратов на организм или последствия голодных диет.
- Миоглобин используется для выявления патологических изменений в мышце сердца и скелетной мускулатуре. Причиной повышения данного показателя могут также стать травмы, термические поражения и частые судороги.
- Трансферрин – связывающий и транспортирующий железо белок, изменения значений которого могут указывать на снижение функциональных способностей печени.
- Ферритин – белок, создающий резервный запас железа в организме, его уровень исследуется для диагностики анемий различного происхождения (железодефицитная или связанная с другой патологией: инфекции, ревматизм, злокачественные новообразования);
- ОБЖЖ (общая железосвязывающая способность сыворотки), показывающая состояние белков, отвечающих за обмен, связывание и транспорт феррума в организме. ОЖСС изменяется при заболеваниях печени, анемиях, опухолевых процессах.
- Церулоплазмин – белок, переносящий ионы меди. Увеличение активности ЦП наблюдается при инфаркте миокарда, воспалительных процессах и злокачественных новообразованиях различной локализации, однако больше всего данный лабораторный тест используется для диагностики болезни Коновалова-Вильсона – тяжелой гепатоцеребральной патологии.
- СРБ (С-реактивный белок) – специфический белок, появляющийся в сыворотке крови больного человека (проникновение инфекционных агентов, воспаление, травма, туберкулезный, септический, онкологический процессы, менингит, инфаркт миокарда, осложнения после оперативных вмешательств).
- Ревматоидный фактор – группа специфических иммуноглобулинов (аутоантител), синтезирующихся при развитии ревматоидного артрита и других патологических состояний (системная красная волчанка, септический эндокардит, туберкулез, инфекционный мононуклеоз, отдельные гематологические болезни). При ревматоидном артрите часто наблюдается повышение активности антистрептолизина О (АСЛО), однако, АСЛО в большей степени является маркером сенсибилизации к стрептококковой инфекции с развитием ревматизма, который дает более высокие значения показателя, чем РА.
Ферменты
Ферменты в биохимическом анализе крови чаще представлены «печеночными пробами» (АлТ и АсТ) да амилазой, заметно повышающейся при возникновении проблем с поджелудочной железой. Между тем, перечень энзимов, которые могут рассказать о состояния организма значительно шире:
- Аланинаминотрансфераза (АлТ) – входит в упомянутые выше «печеночные пробы», поскольку в первую очередь является показателем функциональных способностей печени, а потом уже характеризует другие органы.
- Аспартатаминотрансфераза (АсТ) — помимо выявления заболеваний печени, применяется при диагностике сердечной патологии (инфаркт миокарда, ревмокардит, приступ стенокардии) и некоторых инфекционных процессов.
- α-амилаза и панкреатическая амилаза – эти показатели чаще всего являются свидетелями воспалительных процессов в поджелудочной железе, хотя активность амилазы может повышаться и в других случаях: эпидемический паротит, оперативные вмешательства в органы брюшной полости, почечная недостаточность, прием больших доз алкоголя, применение лекарственных препаратов отдельных фармацевтических групп (наркотики, гормоны, салицилаты).
- Креатинкиназа (КК) – энзим, который отражает энергетический обмен, происходящий в клетках различных тканей (нервной, мышечной). Повышенные значения МВ-фракции креатинкиназы (важный лабораторный тест в кардиологической практике) позволяют диагностировать и сам инфаркт миокарда, и определить его прогноз, помогая тем самым врачу выбрать наиболее правильную лечебную тактику.
- Лактатдегидрогеназа (ЛДГ) – внутриклеточный фермент, увеличение активности которого наблюдается при инфаркте миокарда, отдельных видах анемий (гемолитическая и мегалобластная), гепатитах. Существенный рост показателя характерен для злокачественных новообразований и, особенно, их метастазирования.
- Гамма—глютамилтранспептидаза (ГГТП) – определение активности этого фермента оказывает немалую помощь при диагностике воспалительных (острых и хронических) заболеваний печени, протекающих без выраженных клинических проявлений.
- Липаза – энзим, участвующий в расщеплении нейтральных жиров. Важная роль принадлежит липазе панкреатической, которая особую значимость приобрела в гастроэнтерологии, так как по своим диагностическим возможностям (заболевания поджелудочной железы) превосходит такой показатель, как амилаза.
- Фосфатаза щелочная – ее назначение уместно при заболеваниях костной системы, печени и желчевыводящих путей.
- Фосфатаза кислая — увеличение активности данного фермента наблюдается, в основном, при поражении предстательной железы.
- Холинэстераза — уровень ее активности отражает синтетическую способность печеночной паренхимы, однако следует заметить, что цифровое выражение данного фермента заметно уменьшается при значительном поражении печени (тяжелое течение болезни). Кроме этого, активность фермента уменьшается при тромбоэмболии легочной артерии (ТЭЛА), инфаркте миокарда, злокачественных новообразованиях, миеломе, ревматизме, воспалительных процессах в почках. Вряд ли перечисленные состояния можно отнести к категории легких, поэтому понятно, почему активность холинэстеразы преимущественно интересует врачей стационара, нежели поликлиники.
Липидный спектр
Диагностика заболеваний сердечно-сосудистой системы, как правило, не ограничивается лишь назначением общего холестерина, для кардиолога данный показатель в изолированном виде никакой особой информации не несет. Для того чтобы узнать, в каком состоянии находится сосудистые стенки (а они могут быть тронуты атеросклерозом), нет ли признаков развития ИБС или, упаси Бог, явно грозит инфаркт миокарда, чаще всего используют биохимический тест, называемый липидным спектром, который включает:
- Холестерин общий;
- Липопротеины низкой плотности (ХС-ЛПНП);
- Липопротеины высокой плотности (ХС-ЛПВП);
- Триглицериды;
- Коэффициент атерогенности, который рассчитывается по формуле, исходя из цифровых значений показателей, указанных выше.
Думается, что нет особой надобности в очередной раз описывать характеристики, клиническое и биологическое значение всех составляющих липидного спектра, они достаточно подробно изложены в соответствующих темах, размещенных на нашем сайте.
Углеводы
Наверное, самым распространенным анализом в числе показателей биохимии крови является содержание глюкозы («сахара»). Этот тест в дополнительных комментариях не нуждается, все знают, что проводят его строго натощак, а показывает он, не грозит ли человеку сахарный диабет. Хотя, следует заметить, что существуют и другие причины повышения данного показателя, не связанные с наличием грозного заболевания (травмы, ожоги, печеночная патология, болезни поджелудочной железы, чрезмерное поедание сладких продуктов).
Вопросы у молодых, еще несведущих в «сахарном» деле пациентов, может вызвать проведение глюкозонагрузочного теста (сахарная кривая), которую назначают, в основном, для выявления скрытых форм диабета.
К сравнительно новым тестам, призванным определить поведение углеводов в организме, можно отнести гликированные белки (или гликозилированные – что одно и то же):
- Гликированный альбумин (в БАК он обозначается как фруктозамин);
- Гликированный гемоглобин;
- Гликозилированные липопротеины.
Пигменты
Билирубин – продукт распада гемоглобина эритроцитов, его повышенные показатели характерны для широкого круга патологических состояний, поэтому для диагностики используют три варианта гемоглобиногенного пигмента:
- Билирубин общий;
- Прямой или связанный, конъюгированный;
- Непрямой (свободный, несвязанный, неконъюгированный).
Болезни, связанные с повышением данного пигмента, могут быть самого различного происхождения и характера (от наследственной патологии до несовместимых переливаний крови), поэтому диагноз в большей мере основывается в зависимости от соотношения фракций билирубина, а не от его общего значения. Чаще всего этот лабораторный тест помогает диагностировать отклонения, причиной которых стало поражение печени и желчевыводящих путей.
Низкомолекулярные азотистые вещества
Низкомокулярные азотистые вещества в биохимическом исследовании крови представлены такими показателями:
- Креатинин, позволяющий определить состояние многих органов и систем и поведать о серьезных нарушениях их функции (тяжелые поражения печени и почек, опухоли, сахарный диабет, снижение функции надпочечников).
- Мочевина, представляющая собой основной анализ, указывающий на развитие почечной недостаточности (уремический синдром, «мочекровие»). Уместным будет назначение мочевины для определения функциональных способностей других органов: печени, сердца, желудочно-кишечного тракта.
Микроэлементы, кислоты, витамины
В биохимическом исследовании крови нередко можно встретить тесты, определяющие уровень неорганических веществ и органических соединений:
- Кальций (Са) — внутриклеточный катион, основное место сосредоточения которого – костная система. Значения показателя изменяются при заболеваниях костей, щитовидной железы, печени и почек. Кальций служит важным диагностическим тестом выявления патологии развития костной системы у детей;
- Натрий (Na) относится к основным внеклеточным катионам, переносит воду, изменение концентрации натрия и выход ее за пределы допустимых значений может повлечь серьезные патологические состояния;
- Калий (K) – изменения его уровня в сторону уменьшения может останавливать работу сердца в систоле, а в сторону увеличения – в диастоле (и то, и другое – плохо);
- Фосфор (P) – химический элемент, прочно связанный в организме с кальцием, вернее, с метаболизмом последнего;
- Магний (Mg) – и недостаток (обызвествление артериальных сосудов, снижение кровотока в микроциркуляторном русле, развитие артериальной гипертензии), и избыток («магнезиальный наркоз», блокада сердца, кома) влечет нарушения в организме;
- Железо (Fe) может обойтись без комментариев, этот элемент является составной частью гемоглобина – отсюда его главная роль;
- Хлор (Cl) – основной внеклеточный осмотически активный анион плазмы;
- Цинк (Zn) – недостаток цинка задерживает рост и половое развитие, увеличивает селезенку и печень, способствует возникновению анемии;
- Цианокобаламин (витамин В12);
- Аскорбиновая кислота (витамин С);
- Фолиевая кислота;
- Кальцитриол (витамин D) – дефицит затормаживает образование костной ткани, вызывает рахит у детей;
- Мочевая кислота (продукт обмена пуриновых оснований, играющий не последнюю роль в формировании такого заболевания, как подагра).
Центральное место в лабораторной диагностике
Некоторые лабораторные тесты, хотя и входят в раздел биохимии, стоят как бы особняком и воспринимаются отдельно. Это касается, например, такого анализа, как коагулограмма, который изучает систему гемостаза и включает исследование факторов свертывания крови.
При описании БАК многие лабораторные тесты (белки, ферменты, витамины) остались без внимания, но, в основном, это анализы, назначаемые в редких случаях, поэтому они вряд ли вызовут интерес широкого круга читателей.
Кроме этого, следует отметить, что исследование гормонов или определение уровня иммуноглобулинов (IgA, IgG, IgM) – это тоже биохимический анализ крови, который, однако, осуществляют преимущественно методом ИФА (иммуноферментный анализ) в лабораториях несколько иного профиля. Как правило, пациенты с привычной биохимией его как-то не связывают, да и нам, затрагивая их в данной теме, пришлось бы чертить громоздкие и непонятные таблицы. Впрочем, в крови человека можно определить практически любое вещество, присутствующее в ней постоянно или случайно туда проникшее, однако, чтобы каждое из них рассмотреть досконально, пришлось бы писать большую научную работу.
Для базовой же оценки состояния здоровья человека обычно используются следующие показатели:
- Общий белок;
- Альбумин;
- Мочевина;
- Мочевая кислота;
- АсАТ;
- АлАТ;
- ЛДГ;
- ЩФ;
- Глюкоза;
- Билирубин (общий и связанный);
- Холестерин общий и ЛПВП;
- Натрий;
- Калий;
- Железо;
- ОЖСС.
Вооружившись данным списком, пациент может отправиться в платную биохимическую лаборатории и сдать биологический материал для исследования, а вот с результатами нужно обратиться к специалисту, который займется расшифровкой биохимического анализа крови.
Разный подход к одной проблеме
Расшифровкой биохимического анализа крови, как и других лабораторных тестов, занимается врач лабораторной диагностики или лечащий врач. Тем не менее, можно понять интерес и беспокойство пациента, получившего на руки ответ с результатами исследования его собственной крови. Не каждый в силах дождаться, что скажет доктор: повышенные показатели или, наоборот, они находятся ниже допустимых значений. Врач, конечно, объяснит подчеркнутые красным или выделенные другим способом цифры и расскажет, какие болезни могут скрываться за отклонениями от нормы, однако консультация может быть завтра-послезавтра, а результаты — вот они: в собственных руках.
Ввиду того, что пациенты ныне в большинстве своем люди довольно грамотные и в вопросах медицины немало «подкованные», мы попробовали вместе разобраться в наиболее распространенных вариантах БАК, но опять-таки – исключительно с ознакомительной целью. В связи с этим хочется предостеречь пациентов от самостоятельной расшифровки биохимического анализа крови, ведь одни и те же величины БАК могут у разных людей говорить о разных болезнях. Для того чтобы в этом разобраться, врач привлекает к диагностическому поиску другие лабораторные тесты, инструментальные методы, уточняет анамнез, назначает консультации смежных специалистов. И только собрав все факторы воедино, в том числе, и биохимическое исследование крови, врач выносит свой вердикт (устанавливает диагноз).
Пациент к данному вопросу подходит по-другому: не имея специальных знаний, оценивает результаты однобоко: показатель повышен – значит, больной (название болезни найти несложно). Однако это еще полбеды, хуже, когда, опираясь на результаты анализов и собственные умозаключения, человек назначает себе лечение. Это недопустимо, поскольку можно упустить время, если человек на самом деле болен, или навредить своему организму, используя вычитанные в сомнительных источниках методы лечения. А вот что нужно действительно знать и помнить пациенту – так это, как правильно подготовиться к биохимическому исследованию крови.
Во избежание излишних затрат
Биохимические исследования крови всегда проводятся натощак, поскольку они очень чувствительны к различным веществам, попавшим в организм накануне анализа (пищевые продукты, фармацевтические средства). Особенно неустойчив к различным внешним и внутренним воздействиям гормональный фон человека, поэтому отправляясь в лабораторию, следует учитывать подобные нюансы и постараться подготовиться должным образом (анализ на гормоны не очень-то и дешевый).
Для исследования биохимии крови необходимо добыть ее из локтевой вены в количестве не менее 5 мл (при тестировании сыворотки на автоматическом анализаторе можно обойтись и меньшей дозой). Человек, пришедший на анализ, должен быть заведомо осведомлен и подготовлен к важной процедуре:
- Вечером позволить себе легкий ужин, после которого можно только пить чистую воду (алкоголь, чай, кофе, соки к разрешенным напиткам не относятся);
- Отменить вечернюю пробежку (исключить повышенную физическую активность), коль она запланирована по режиму;
- Отказать в удовольствии принять горячую ванну на ночь;
- Мужественно выдержать 8-12-часовое голодание (для липидного спектра не рекомендуется принимать пищу 16 часов);
- Утром не принимать таблетки, не заниматься зарядкой;
- Преждевременно не нервничать, чтобы в спокойном состоянии прибыть в лабораторию.
В противном случае придется посетить КДЛ повторно, что повлечет дополнительные нервные и материальные затраты. Не нужно особо сравнивать биохимию с общим анализом крови, где изучается клеточный состав. Там хоть и требуется подготовка, но не столь строгая, съеденный кусочек чего-либо вкусного может не и повлиять на результат. Здесь по-другому: биохимические показатели представлены метаболитами и биологически активными веществами, которые не смогут оставаться «равнодушными» даже к малейшим изменениям внутри организма или вокруг его. Например, одна конфета, съеденная на завтрак, вызовет повышение сахара в крови, выброс инсулина, активацию ферментов печени и поджелудочной железы и так далее… Возможно, кто-то не поверит, но любое наше действие найдет отражение в биохимическом анализе крови.
Видео: биохимический анализ крови в программе «О самом главном»
Шаг 2: после оплаты задайте свой вопрос в форму ниже ↓ Шаг 3: Вы можете дополнительно отблагодарить специалиста еще одним платежом на произвольную сумму ↑
Нормы биохимического анализа крови у женщин, таблица
Нормы биохимического анализа крови у женщины сильно отличаются от мужчины. При правильном их «прочтении» можно еще на ранних стадиях выявить различные патологии: почечную недостаточность в хронической или острой форме, злокачественные новообразования, гепатиты вирусной природы, диабет. Исследование дает возможность диагностировать на начальном этапе заболевания. Что, в свою очередь, позволяет успешно подобрать схему лечения и приостановить негативные процессы.
Подготовка к процедуре
Существует прямая зависимость между показаниями исследования и полом человека. У женщин нормы сильно отличаются от мужских. Связано это с тем, что в определенные временные отрезки у представительниц слабого пола происходят гормональные изменения.
Биохимический анализ крови – метод, позволяющий обнаружить нехватку у человека микроэлементов и витамин, получить сведения о скорости метаболизма, понять насколько правильно работают органы.
Специалисты при наличии у пациента каких-либо жалоб, первоначально стараются назначить именно этот вид исследования. Анализ помогает установить причину плохого самочувствия, выявить патологии.
Во время беременности биохимия крови нужна для определения состояния женщины и для исключения наличия осложнений.
Благодаря анализу удается выявить более 44 показателей. Однако специалисты зачастую руководствуются всего несколькими из них. Только в случае необходимости постановки наиболее верного диагноза осуществляют полный анализ. Нормой считается результат, показывающий значение в пределах от начального до конечного.
Только в редких случаях анализ берут из пальца. Чаще всего забор крови осуществляют через вену.
Для того чтобы показатели были верными, необходимо тщательно подготовиться к процедуре:
- исследование проводят натощак;
- вечером перед процедурой нельзя употреблять кофеин содержащие напитки;
- за неделю необходимо исключить из рациона жирные продукты и алкоголь;
- спорт и сауна должны быть исключены за сутки до сдачи анализов;
- нельзя употреблять медикаменты, особенно те, которые способствуют снижению уровня жиров в крови;
- следует отказаться от чистки зубов;
- непосредственно перед самой процедурой человек должен полностью успокоиться и восстановить дыхание;
- анализ осуществляется перед другими видами медицинских процедур;
При неправильной подготовке возрастает вероятность получения ложных показателей. При необходимости повторного диагностирования, забор материала необходимо делать в том же месте.
Показатели биохимии
Нормы биохимического анализа крови у женщин, таблица:
| Общий белок | 64-83 |
| Альбумин | 33-50 |
| Миоглобин | 12-76 |
| Коэффициент насыщения трансферрина | 2-4 |
| Ферритин | 9-119 |
| ОЖСС | 26-40 |
| СРБ | не более 0.6 |
| Ревматоидный фактор
Церулоплазмин |
в пределах 11
149-599 |
| Общий холестерин | 3-6 |
| Триглицериды | 0.6-1.7 |
| Мочевина | 139-347 |
| Креатинин | 52-96 |
| Мочевая кислота | 0.2-0.5 |
| Билирубин | 4-18 |
| Глюкоза | 3.89-5.84 |
| Фруктозамин | 205-280 |
| АсТ | Не более 29 |
| АлТ | В пределах 32 |
| Фосфатаза щелочная | До 239 |
| Альфа-амилаза | 26-101 |
| Липаза | 0-147 |
| Креатинкиназа | Не более 169 |
| МВ-фракция КК | В пределах 11 |
| Лактатдегидрогеназа | 119-239 |
| ГГТП | 8-33 |
| Na | 134-145 |
| K | 3.6-5.7 |
| Cl | 94-111 |
| P | 0.7-1.3 |
| Mg | 0.67-1.04 |
| Fe | 8.7-30.2 |
| Ca | 2.14-2.5 |
| Zn | 12-19 |
Значение показателей
Биохимический анализ крови выявляет патологии на их ранней стадии развития. Именно поэтому БАК разделяют на ряд групп, содержащих показатели, характеризующие заболевание в определенном органе.
Белки
Анализ выявляет белковые соединения, образующиеся при развитии определенных отклонений, а также общее содержание белков, функционирование организма без которых невозможно:
- Общий белок. При его колебании можно говорить о проблемах с почками, печенью, желудком, соединительной тканью, о наличии онкологии. При сокращении показателей, можно говорить о низком поступлении белка с едой.
- Миоглобин. Показывает возможные негативные процессы, развивающиеся в мускулатуре и сердце. Значения могут увеличиваться при ожогах, судорогах и травмах.
- Альбумин. Показывает проблемы с почками и печенью, а также выявляет воздействие несбалансированных длительных диет и средств, содержащих гормоны, на здоровье.
- Трансферрин – белок, образующийся в плазме. Главная его функция – связывание и перенос ионов железа. При изменении его количества допустимо говорить о патологии печени.
- Ферритин. В его структуре накапливается необходимое для жизнедеятельности железо. Всасывается белок с пищей. При его снижении можно говорить о ревматизме, раке, инфекционных болезнях, малокровии.
- ОЖСС показывает концентрацию трансферрина. Показатели меняются при неправильном функционировании печени, наличии онкологии и анемии.
- Церулоплазмин. Содержит в своем составе медь. При врожденном недостатке этого белка могут возникать болезни печени и мозга. Возрастание его количества наблюдается при воспалениях, раке, инфаркте миокарда.
- Количество С-реактивного белка увеличивается при воспалениях.
- Ревматоидный фактор. При мононуклеозе, инфекционном эндокардите, туберкулезе, ревматоидном артрите формируются аутоантитела.
Ферменты
Данная группа необходима специалистам для выявления негативных процессов в печени и поджелудочной:
- Аланинаминотрансфераза показывает наличие отклонений в печени.
- Аспартатаминотрансфераза дает возможность выявить неправильное функционирование сердца, печени, а также обнаружить ряд инфекционных заболеваний.
- А-амилаза. Вырабатывается в поджелудочной. В двенадцатиперстной кишке с ее участием происходит расщепление углеводов и крахмала. При завышенных показателях говорят о присутствии эпидемического паротита, почечной недостаточности, наличия отравления гормонами и психотропными веществами.
- Креатинкиназа уменьшается при чрезмерных физических нагрузках. Этот показатель дает возможность выявить заболевания сердца.
- Лактатдегидрогеназа находится в абсолютно каждой аэробной клетке. С помощью этого фермента можно обнаружить гепатит, анемию, инфаркт миокарда. При высоких показателях можно говорить о наличии опухолей с метастазами.
- Гамма-глютамилтранспептидаза – нужна для обмена аминокислотами. С ее помощью обнаруживаются скрытые негативные процессы в печени.
- Липаза расщепляет нейтральные липиды. Показатель дает возможность выявить сбой в функционировании поджелудочной железы и желудка.
- Фосфатаза щелочная показывает, как функционируют желчевыводящие пути, кости, печень, плацента.
- Уровень холинэстеразы значительно снижается при серьезных заболеваниях печени, тромбоэмболии легочной артерии, воспалении почек, миеломе, ревматизме, инфаркте миокарда.
Липидный спектр
Биохимический анализ крови часто применяют в кардиологии из-за того, что не всегда можно верно судить о состоянии сердца только по уровню холестерина. Липидный спектр помогает обнаружить ишемическую болезнь, атеросклероз, инфаркт миокарда, а также оценить состояние стенок сосудов.
Показатели липидного спектра:
- триглицериды;
- ЛПВП – «хороший» холестерин;
- липопротеиды низкой плотности;
- общий холестерин;
- коэффициент атерогенности – сумма всех показателей.
Углеводы
Анализ на содержание в крови глюкозы – наиболее применяемый в современной практике. Показатель дает возможность обнаружить диабет. В некоторых случаях увеличение данных не свидетельствует о наличии опасной болезни. Часто высокий уровень глюкозы свидетельствует о патологии почек, поджелудочной железы, травмах или чрезмерном содержании в рационе сахаров.
Пигменты
При распаде гемоглобина формируется билирубин. Показатель используют при подозрении на дисфункцию желчевыводящих путей и печени, на наличие анемии. Во время исследования определяют непрямой, прямой и общий билирубин.
Если данные не соответствуют норме, то специалисты рассматривают болезни:
- желчевыводящих путей;
- поджелудочной железы;
- анемию;
- новообразования в печени и поджелудочной;
- гепатит, вызванный применением медикаментов;
- желчнокаменную болезнь.
Азотистые низкомолекулярные компоненты
Мочевина показывает наличие проблем с печенью, желудком, почками. Креатинин – патологии надпочечников, почек, печени. Говорит о возможном развитии диабета и опухолей.
Низкое содержание микроэлементов, кислот, витаминов.
Данный показатель необходим для определения уровня компонентов:
- витаминов D, В12 и B9;
- мочевой, аскорбиновой кислоты;
- Zn;
- хлора;
- железа;
- K;
- фосфора;
- Ca;
- магния.
Липидный спектр крови норма таблица — Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Предлагаем вашему вниманию пошаговую технику домашнего измерения артериального давления. Вы убедитесь, что измерять свое давление дома тонометром — легко и удобно. Каждый раз для этого ходить к врачу не нужно. Мы всем рекомендуем иметь дома современный электронный тонометр. Этот прибор стоит в аптеке не слишком дорого, и может принести вам огромную пользу — уберечь от инфаркта, инсульта и других осложнений гипертонии. Полезная статья «Какой тонометр купить домой» — независимый обзор домашних тонометров, объективная информация, без рекламы.
Не паникуйте и не хватайтесь за таблетки, если по результатам первого измерения ваше давление оказалось повышенным. Повторите процедуру еще минимум дважды. На нашем сайте вы узнаете, как вылечиться от гипертонии самостоятельно, а также, какие лекарства может выписать врач. Хорошая новость: мы бесплатно научим вас поддерживать в норме свое артериальное давление без «химических» таблеток, «голодных» диет и изнурительной физкультуры.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Помните, что артериальное давление выше 180/120 мм рт.ст. требует немедленного медицинского вмешательства.
Если пациент жалуется на частые головокружения, то необходимо отдельно провести измерение артериального давления в положении стоя. Если в этом случае систолическое давление понижается на 20 мм рт. ст. или более, а диастолическое — на 10 мм рт. ст. или более, чем в положении сидя, устанавливается диагноз ортостатической гипотонии — расстройства вегетативной нервной системы, характеризующегося резким понижением артериального давления при изменении положения тела (с сидячего или горизонтального — на вертикальное).
- Лучший способ вылечиться от гипертонии (быстро, легко, полезно для здоровья, без «химических» лекарств и БАДов)
- Гипертоническая болезнь — народный способ вылечиться от нее на 1 и 2 стадии
- Причины гипертонии и как их устранить. Анализы при гипертонии
- Эффективное лечение гипертонии без лекарств
- Ишемическая болезнь сердца
- Инфаркт миокарда
- Сердечная недостаточность
- Сахарный диабет
Какой тонометр лучше использовать?
Для домашнего измерения артериального давления мы рекомендуем использовать полуавтоматический тонометр с манжетой на плечо. Это оптимальный вариант по цене-качеству. Вы можете приобрести в аптеке полуавтоматический тонометр — точный и долговечный — не дороже 60 долларов. За такие скромные деньги вы получите современный аппарат из Швейцарии, США, Германии или Японии.
Автоматические тонометры — менее точные. Мы считаем, что при измерении давления накачать воздух грушей — не такой уж большой труд, и нет смысла переплачивать за полностью автоматический тонометр. Тонометры на запястье или на палец — недостаточно точные. Их использовать не рекомендуется. Особенно те, которые на палец.
Перед покупкой убедитесь, что манжета тонометра подходит вам. Как правило, большинству людей подходят манжеты среднего размера, и тонометры комплектуются ими. Пожалуйста, не пользуйтесь старыми тонометрами, где нужно выслушивать тоны сердца с помощью стетоскопа.
Пошаговая техника измерения артериального давления
Далее мы предполагаем, что вы используете полуавтоматический электронный тонометр, и не нужно выслушивать стетоскопом сердечные тоны. Прочитайте статью «Как подготовиться к измерению артериального давления«. Важно правильно закрепить манжету тонометра на плече. Она должна находиться на 2-3 см выше локтевого сустава, и по высоте — на одном уровне с сердцем. Это наглядно показано на картинке.
- Оберните манжету вокруг руки и закрепите ее в этом положении липучками.
- Возьмите в руку грушевидный насос тонометра.
- Сжимая и разжимая грушевидный насос, нагнетайте воздух в манжете до тех пор, пока тонометр не будет показывать давление примерно на 40 мм рт. ст. выше того, которое вы ожидаете.
- Начните выпускать воздух из манжеты. Для получения достоверных результатов измерения артериального давления нужно делать это медленно, со скоростью около 2 мм рт. ст. в секунду. Давление в манжете будет понижаться, и ток крови по артерии возобновится.
- Запишите полученное систолическое и, через дробь, диастолическое давление, не полагаясь на память.
- Сделайте не одно, а сразу несколько измерений артериального давления. Потому что результаты первого измерения часто оказываются очень завышенными. Измеряйте 3-8 раз подряд на одной и той же руке, с интервалом несколько минут. До тех пор, пока результаты не начнут более-менее совпадать, с минимальной разницей. Перед каждым новым измерением сгибайте-разгибайте руку, чтобы восстановить кровообращение. Посчитайте среднее значение «похожих» результатов и считайте достоверным именно его. Результаты измерений, которые сильно отклоняются от всех прочих, не учитывайте.
- Занесите результат измерения в дневник. При этом укажите также дату и время (утро, день или вечер). Отметьте также руку, на которой проводилось измерение (правая или левая).
Почему необходимо несколько раз подряд измерять артериальное давление и усреднять результат
В большинстве случаев результаты первого измерения артериального давления оказываются завышенными. Потому что из-за сдавливания руки манжетой тонометра сильно повышается тонус кровеносных сосудов. Это автоматическая непроизвольная реакция организма, которую нужно учитывать и приспособиться к ней. Если вам измеряет давление опытный врач, то он не удовольствуется одним измерением, а проведет его 2-3 раза.
Рекомендуем вам измерять давление полуавтоматическим тонометром на одной руке как минимум 3 раза подряд. Если результаты второго и третьего измерения повторяются, с небольшой разницей, то это и есть реальное значение артериального давления пациента. Если совпадения нет, то сделайте 4-8 «подходов», пока не увидите устойчивую повторяемость. После этого посчитайте среднее значение, запишите в дневник и анализируйте его.
Давайте проиллюстрируем конкретными примерами эту технику измерения артериального давления.
| 1 | 154/94 |
| 2 | 137/84 |
| 3 | 136/86 |
В этом случае, артериальное давление — среднее значение измерений №№ 2 и 3.
| 1 | 156/96 |
| 2 | 138/89 |
| 3 | 134/82 |
| 4 | 132/78 |
| 5 | 129/78 |
Во втором случае можно использовать среднее арифметическое значение измерений №№ 3, 4 и 5 (получится 132/79) или только измерений №№ 4 и 5 (получится 131/78). Если бы ограничились одним-единственным измерением, то оба пациента остались бы в расстроенных чувствах и получали избыточное лечение.
Анализируем результаты
Сейчас пора проанализировать результаты измерения артериального давления, которое вы только что провели. В этом вам помогут заметки:
- Измерение артериального давления: интерпретация результатов;
- Стадии гипертонической болезни
При повышенном артериальном давлении повторите измерение через 60 секунд на той же, а затем еще через минуту — на другой руке. Если на одной руке давление выше, чем на другой, в дальнейшем измерения следует проводить на ней. Диагноз «гипертония» можно ставить, только если измерения в течении нескольких дней подряд показали, что у пациента стабильно повышенное давление.
Многие люди переживают, что их тонометр не точный. На самом деле, основная проблема — ошибки в процессе измерения кровяного давления, а не качество приборов. Посмотрите видео «Врет ли ваш тонометр?», которое подготовила известный специалист Елена Малышева. В нем обсуждаются не сравнительные характеристики разных тонометров, а техника измерения артериального давления. Наглядно показаны ошибки, которые люди допускают чаще всего, и насколько эти ошибки завышают результаты.
Одного-единственного измерения не достаточно, чтобы назначать пациенту лекарства от гипертонии. Если подозреваете, что у вас гипертония, — не делайте поспешных выводов. Сначала измеряйте свое артериальное давление в течение недели. Делайте это каждый день в одно и то же время, лучше днем или вечером. Конечно, все это при условии, что у вас нормальное самочувствие. Если что-то беспокоит — обратитесь к врачу как можно скорее.
Преимущества домашнего измерения артериального давления
Врачам следовало бы более активно поощрять своих пациентов измерять артериальное давление дома. Потому что пациенты, которые используют домашние тонометры, получают значительные преимущества:
- Результаты измерения более достоверны, потому что нет эффекта белого халата.
- Когда пациент наглядно видит на тонометре результаты лечения (артериальное давление понижается), то он охотно продолжает принимать лекарства и соблюдать рекомендации по здоровому образу жизни.
- Пациенту легче оценить, подходит ему то или иное лекарство или нет. При этом помните, что каждому лекарству нужно дать срок минимум 3 недели, прежде чем делать выводы, хорошо ли оно действует на вас.
- Как избежать ошибок при измерении артериального давления
- Изолированная систолическая гипертония — важно для пожилых пациентов, старше 60 лет
- Гипертония у беременных женщин
Что такое дислипидемия и индекс атерогенности?
Дислипидемия – это наследственное или приобретенное состояние, характеризующиеся нарушением образования, обмена и выведения из циркуляции липопротеидов и жиров, что приводит к повышению или снижению их содержания в крови.
Соответственно выявить дислипидемию можно только после биохимического анализа крови – липидного спектра или липидограммы.
Существует классификация Фридериксона которая не получила широкого применения в отечественно медицине, но тем не менее иногда она упоминается. По ней существует 6 типов дислипидемий (I, IIa, IIb, III, IV, V). Эта классификация достаточно сложная, поэтому мы для ясности опустим подробности. Для пациента достаточно знать, что только пять из них являются атерогенными, то есть такими, при которых атеросклероз развивается очень быстро – это тип IIa, IIb, III в меньшей степени IV и V.
Не малую роль в развитии атеросклеротического процесса играет соотношение компонентов общего холестерина (ОХС) и ЛПВП (липопротеинов высокой плотности). Для того чтобы это соотношение было более наглядно, используют индекс атерогенности (ИА), еще его называют коэффициент атерогенности (КА). Вычисляют ИА по следующим формулам:
Индекс атерогенности (усл. ед.) = (ОХС — ЛПВП) / ЛПВП;
или
Индекс атерогенности (усл. ед.) = (ОХС/ ЛПВП)-1,
где ОХС- общий холестерин;
ЛПВП — липопротеины высокой плотности.
В норме индекс атерогенности должен быть не более 3,0. Если он выше нормы, то это говорит о том, что скорость развития атеросклероза увеличена, как и риск развития осложнений.
Также необходимо сказать, что ЛПВП являются «полезными» и замедляют прогрессирование атеросклероза, чем их больше, тем лучше. Снижение ЛПВП даже при нормальном уровне общего холестерина и его фракций ведет к прогрессированию атеросклероза. Что касается ЛПНП (липопротеинов низкой плотности) и ЛПОНП (липопротеинов очень низкой плотности), то они считаются крайне атерогенными и их содержание необходимо снижать как можно ниже, и перестараться здесь трудно.
Методы нормализации уровня холестерина в крови
Знания человека без медицинского образования о холестерине и его значении для организма крайне ограничены. Многие владеют информацией на уровне штампов, например, что это вещество крайне вредно для организма, поскольку, скапливаясь на стенках сосудов, способно вызывать атеросклероз и ишемическую болезнь сердца. Но не все осведомлены, что существует 2 его вида: так называемые хороший и плохой холестерин, норма которых одинаково важна для человеческого организма.
Также далеко не все знают о тесной связи между содержанием холестерина и сахара в крови. В сахаре не содержится липофильный спирт, однако среди больных сахарным диабетом проводились исследования, которые показали, что в этом случае содержание вещества значительно повышено.
Плохим считается вещество низкой плотности, которое, соединяясь с определенными разновидностями белка, образует жиробелковые комплексы (ЛПНП). Именно повышение этого вида представляет опасность для здоровья, поскольку он, задерживаясь на стенках артерий, провоцирует появление бляшек.
Хороший — холестерин липопротеинов высокой плотности (ЛПВП), он незаменим для организма, поскольку устраняет плохой холестерин со стенок сосудов, отправляя его в печень для утилизации. Важно отметить, что к атеросклерозу сосудов способен привести не только первый тип, который выходит за допустимые границы, но и пониженный уровень полезного вещества.
Когда трактуется уровень холестерина у мужчин и женщин, самым негативным вариантом является тот, при котором отмечается одновременное повышение показателя плохого холестерина и низкое содержание полезного. А такое сочетание встречается более чем у половины пациентов, возраст которых старше 50 лет.
Уровень плохого и полезного холестерина
Уровень холестерина ЛПНП у человека без проблем со здоровьем составляет не более 4 ммолей/л. Если показатель превышает норму, это говорит о развитии в организме патологического процесса. Такое состояние требует коррекции, что предполагает соблюдение диеты и прием лекарственных препаратов. Прием последних возможен исключительно по назначению врача, поскольку лекарства имеют серьезные побочные эффекты. Они не влияют на причину повышения уровня холестерина, а просто подавляют его выработку. А причины могут быть разными, от малоподвижного образа жизни до сахарного диабета.
Людям с ИБС и стенокардией, а также тем, кто перенес инфаркт миокарда или инсульт, следует контролировать уровень холестерина в крови, чтобы он не превышал 2,5 ммоля/л. Тем, кто не страдает сердечными заболеваниями, но имеет более двух факторов риска, важно поддерживать показатель на уровне менее 3,3 ммоля/л.
Полезный холестерин вырабатывается исключительно самим организмом, пополнить его содержание при помощи продуктов питания не получится. У женщин норма холестерина в крови несколько выше, чем у мужчин. Низкий уровень можно повысить только за счет физической активности. Кроме этого, физические нагрузки способны уменьшить уровень плохого вещества, которое поступает в организм вместе с пищей. Однако любое чрезмерное напряжение подавляет образование в организме полезного холестерина.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Норма хорошего холестерина:
- если сердечно-сосудистая система в хорошем состоянии, уровень холестерина должен быть более 1 ммоля/л;
- при ИБС, после инсульта или инфаркта миокарда в крови должно содержаться от 1 до 1,49 ммоля/л вещества.
Общий холестерин и триглицериды
При трактовке результатов анализов принимается во внимание и концентрация в крови общего холестерина. Если делать оценку общего содержания вещества, то безопасным является показатель, который не превышает 5,3 ммоля/л. Концентрация холестерина в крови до 7,7 ммоля/л считается умеренной гиперхолестеринемией. В этом случае следует детально изучить липидный профиль человека и придерживаться специальной диеты. Тяжелой гиперхолестеринемией является превышение общего показателя более 7,7 ммоля/л.
При таких заболеваниях, как сахарный диабет, ИБС, атеросклероз, инсульты и инфаркты, уровень холестерина в крови должен находиться в пределах от 4 до 5 ммолей/л для предупреждения прогрессирования патологических состояний.
Таблица содержания общего холестерина у мужчин по возрастным категориям:
- от 20 до 30 лет — 2,9–5,05;
- от 30 до 40 лет — 3,4–6,3;
- от 40 до 50 лет — 3,75–7,1;
- от 50 до 60 лет — 4,15–7,1;
- от 60 до 70 лет — 4–7,15;
- старше 70 лет — 4,05–7,05.
Норма холестерина у женщин имеет следующие показатели:
- от 20 до 30 лет — 3,10–5,16;
- от 30 до 40 лет — 3,30–5,79;
- от 40 до 50 лет — 3,85–6,85;
- от 50 до 60 лет — 4,05–7,3;
- от 60 до 70 лет — 4,35–7,65;
- старше 70 лет — 4,45–7,8.
Рост показателя у женщин с возрастом отмечается в связи с гормональными изменениями, которые связаны с приближением менопаузы и ее наступлением. Мужчинам же следует особенно следить за содержанием общего холестерина, поскольку, в отличие от женщин, их сосуды и сердечная мышца не защищены половыми гормонами. Поэтому в среднем возрасте повышается риск развития атеросклероза и других патологических состояний.
Чтобы адекватно оценить качество липидного обмена, важно обратить внимание на уровень триглицеридов. Их нормальный уровень приблизительно идентичен для мужчин и женщин:
- оптимальным считается показатель до 2 ммоль/л;
- максимально допустимым в пределах нормы является показатель 2,2 ммоля/л;
- высокий уровень — от 2,25 до 5,5 ммоля/л;
- очень высокий — от 5,6 ммоля/л.
Норма холестерина в крови меняется в зависимости от некоторых факторов, так что при расшифровке показателей исследований не следует принимать во внимание исключительно половую принадлежность или возраст.
- Низкий или, наоборот, повышенный уровень вещества может наблюдаться в прохладное время года.
- Менструальный цикл оказывает влияние на содержание вещества в крови. Норма холестерина у женщин может отклоняться на 10 % в первой половине цикла. Повышение до 8 % наблюдается на более позднем этапе.
- Состояние беременности вызывает повышение уровня холестерина до 15 %. Это вызвано изменением интенсивности синтеза жиров.
- Злокачественные новообразования также приводят к снижению содержания жирного спирта, что объясняется быстрым ростом патологических тканей.
- Норма холестерина в крови может снизиться в пределах 10-15 % при развитии различных болезней: стенокардии, сахарного диабета, острых респираторных заболеваний и т. д.
Методы лечения
Многие люди способны вернуть показатели вещества в норму при помощи изменения образа жизни. Это предполагает:
- наличие физической активности;
- введение в рацион значительного количества зерновых, овощей и фруктов, а также жира высокого качества, отказаться следует от продуктов, богатых насыщенными жирами;
- полноценный сон не менее 8 часов в сутки;
- контроль за весом: если есть лишний вес, от него нужно избавиться;
- отказ от алкоголя и курения.
Особенности диеты
Эксперты склоняются к мнению, что лечение состояния, основанное исключительно на переменах в рационе, неспособно снизить риск возникновения заболеваний сердечно-сосудистой системы. Однако нормализация питания способна не только оказать влияние на уровень вещества, но и имеет другие преимущества для здоровья.
Лечить патологию следует, придерживаясь следующих рекомендаций в питании:
- Выбирая между мясом и рыбой, предпочтение следует отдавать рыбе. Полезна морская рыба, поскольку она содержит йод и полиненасыщенные жиры.
- Прежде чем приступать к приготовлению курицы, ее следует очистить от жира и кожи.
- Молоко лучше заменить на кисломолочные продукты низкой жирности.
- Салаты заправлять растительными маслами. Самым полезным считается оливковое масло, которое способно регулировать уровень холестерина.
- Минимизировать употребление сдобы и хлебобулочных изделий.
- Особое место в рационе выделить овощам, фруктам и зелени — они должны присутствовать в достаточных количествах.
- Ежедневный рацион должен содержать клетчатку, которая имеет свойство растворяться в воде. Содержится она в бобовых и овсе. Если ввести бобовые в рацион, удастся снизить содержание вещества на 10 % за месяц.
- В день нужно съедать не менее 2 яблок. Содержание антиоксидантов и клетчатки делает их незаменимыми в борьбе с плохим холестерином.
Медикаментозное лечение
Если не получается привести холестерин в норму, используя все предыдущие методы лечения, врач может прибегнуть к медикаментозной терапии. При этом используются:
- Статины, которые являются блокаторами фермента, производящего холестерин в печени. Целью такого лечения является приведение уровня вещества к норме. Эти препараты эффективны для профилактики и лечения атеросклероза. Могут возникать побочные эффекты, среди них запоры, боли в животе и головные боли, диарея.
- Ацетилсалициловая кислота (не назначается пациентам до 16 лет).
- Препараты, снижающие уровень триглицеридов — производные фиброевой кислоты, содержат клофибрат, фенофибрат и гемфиброзил.
- Ниацин — витамин В, содержащийся в различных продуктах питания. Способен снизить уровень как ЛПВП, так и ЛПНП.
- Антигипертензивные препараты.
- Иногда могут назначаться ингибиторы всасывания холестерина и веществ, которые усиливают экскрецию желчных кислот. Однако прием этих препаратов требует, чтобы пациент обладал определенными знаниями в области медицины, поскольку схема приема достаточно сложна.
Липидный спектр: норма и отклонения
Липидный спектр крови — это медицинский анализ, включающий в себя следующие биохимические показатели:
- общий холестерин;
- ЛПВП — липопротеины высокой плотности;
- ЛПНП — липопротеины низкой плотности;
- триглецериды (из них состоит большая часть ткани).
Совокупность всех этих показателей позволяет оценить обмен жиров в организме и установить риск атеросклероза.
Что значит «хороший» и «плохой» холестерин? Рассмотрим детально механизм работы фракций холестерина. Липопротеины низкой плотности ЛПНП, считаются «плохим» холестерином, так как именно он приводит к образованию атеросклеротических бляшек на стенах кровеносных сосудов, которые в свою очередь нарушают кровоток. Липопротеины высокой плотности (ЛПВП), наоборот «полезный» холестерин. Его положительность заключается в способности очищать стенки сосудов от атеросклеротических бляшек. По этой причине, следует проводить комплексную липидограмму, а не только смотреть показатели общего холестерина. Общий холестерин формируется из всех фракций, что не покажет подробной картины.
Триглецериды являются своеобразным «транспортом» жиров, по этой причине их высокий уровень в крови, так же является признаком высокой опасности развития атеросклероза.
Кому показан анализ липидного спектра:
- пациенты с лишним весом;
- при ишемической болезни сердца;
- наследственное нарушение обмена липидов;
- контроль лечения.
Нормальные показатели: Читать еще:
- Альбумины крови
- Антипириновая проба
- Билирубин: норма и повышение
Липидный спектр крови норма
Липидограмма — анализ на липидный спектр крови. Относится к группе биохимических лабораторных исследований.
Оглавление:
Липидами называют широкий спектр органических соединений, имеющих в своём составе жиры и жироподобные вещества.
В организме человека жиры выполняют огромное количество жизненно важных функций. Но наряду с этим, когда мы слышим о холестерине (липопротеине) — одном из главных показателей отклонений в жировом обмене, то на ум сразу приходят различные тяжёлые болезни сердечно-сосудистой системы, и в первую очередь — атеросклероз.
Частично в этом можно винить «антихолестериновую лихорадку», которая уже идёт на спад. Безусловно, холестерин и его фракции играют роль в образовании заболеваний сердечно-сосудистой системы, но тут дело в балансе.
Чтобы этот баланс контролировать, существует липидограмма (липидный спектр) — что это за анализ крови и на какие болезни показывает, расскажем далее.
Подготовка к анализу
Обычно назначают липидорамму в следующих случаях:
- лишний вес, возраст;
- наследственные факторы (заболевания сердечно-сосудистой системы у близких родственников);
- заболевания, требующие контроля за уровнем холестерина;
- курение, малоактивный образ жизни;
- во время профилактических осмотров;
- для контроля терапии;
Подготовка перед сдачей анализа на липидный спектр ничем не отличается от стандартной для любого забора на биохимический анализ:
- утром, натощак;
- исключить чрезмерную физическую активность за день до проведения анализа;
- алкоголь и тяжёлую пищу не употреблять за сутки;
- последний приём пищи накануне — не позднее, чем за восемь часов;
- за час исключить курение и эмоциональные нагрузки;
О том, что же такое липидограмма и как сдача этого анализа влияет на своевременную диагностику заболеваний, смотрите на видео:
Показатели: что входит в липидный спектр крови
Традиционно в исследование липидограммы входят пять показателей:
Общий холестерин (холестерол) — важнейшее число в липидограмме. Холестерин делится на эндогенный (синтезирующийся организмом, преимущественно в клетках печени) и экзогенный (поступающий извне, в основном, с пищей).
Участвует в формировании всех тканей и клеточных мембран организма, способствует абсорбации питательных веществ, предшественник гормонов роста, отвечающих за половое созревание и общее развитие организма.
Липопротеины высокой плотности (ЛПВП, альфа-холестерин, «хороший» холестерин) — антиатерогенный фактор. Основная его задача — транспортировка свободного холестерона из клеток.
ЛПВП выводят его в клетки печени, из которой, если с жировым обменом всё в порядке, он посредством жировых кислот выводится из организма.
Липопротеины низкой плотности (ЛПНП, бета-холестерин, «плохой» холестерин) — именно этот показатель считается в большей степени атерогенным.
Даже при нормальном уровне общего холестерина, повышенное ЛПНП говорит о нарушении жирового обмена и риске атеросклероза.
Это происходит благодаря тому, что липопротеины этого вида способны задерживаться на стенках сосудов, что и приводит к образованию бляшек.
Процентное соотношение ЛПНП в плазме крови в составе общего холестерина примерно 65%.
Липопротеины очень низкой плотности (ЛПОНП) — некоторые медицинские лаборатории в расшифровке липидограммы используют этот показатель. Но на сегодняшний день нет достоверных исследований, подтверждающих необходимость диагностики уровня ЛПОНП для оценки риска возникновения сердечно-сосудистых заболеваний и назначения терапии.
Этот показатель актуален в случае редкой формы дислипидемии или, как вариант, вместо показателя ЛПНП, если анализ проходит без отказа от приёма пищи.
Триглицериды (ТГ) — в плазме крови представлены в незначительном количестве, в основном, аккумулируются в жировых тканях. Являются соединением глицерина и эфира жирных кислот.
Основная функция — энергетическая. В крови представлены в составе ЛПОНП (липопротеинов очень низкой плотности), которые, в свою очередь, преобразуются в ЛПНП, поэтому важно контролировать этот показатель.
Коэффициент атерогенности (КА) — этот показатель получают не путём прямого исследования анализа крови, а рассчитывают из всех остальных показателей. Делается это для того, чтобы вычислить отношение атерогенных к антиатерогенным факторам.
Обычно для этого используется формула, где разность общего холестерина и ЛПВП делится на ЛПВП. Чем выше коэффициент, тем выше риск возникновения сердечно-сосудистых заболеваний.
В этом видео рассказано о «плохом» и «хорошем» холестероле:
Таблицы норм у детей и взрослых женщин и мужчин
Расшифровка возможных нарушений
- анемия
- гипертиреоз
- голодание
- физическое истощение
- лихорадки
- болезни лёгких
- алкоголизм
- беременность
- лишний вес
- хронический панкреатит
- злокачественные опухоли поджелудочной железы
- диабет
- гипотиреоз
- хроническая почечная недостаточность
- цирроз
- гепатит
- ишемическая болезнь сердца
- заболевания почек
- гипертиреоз
- заболевания легких
- синдром Tанжера
- синдром Рейе
- синдром мальабсорбции
- хроническая анемия
- избыток холестериносодержащей пищи в рационе
- анорексия
- диабет
- сидром Кушинга
- лишний вес
- наследственное повышенное содержание холестерина
- гипотиреоз
- различные заболевания печени и почек
- ожирение
- заболевания почек
- гипофизарная недостаточность;
- волчанка красная
- синдром Нимана-Пика
- беременность
- гликогенозы
- атеросклероз
- инфаркты
- ИБС
- язва
- туберкулёз
- инфекции в острой стадии
- заболевания почек
- регулярные истощающие физические нагрузки
- цирроз и алкоголизм
- злокачественные опухоли кишечника
- гипертиреоз
- хронические болезни лёгких
- скудное однотипное питание
- ИБС
- инфаркты миокарда
- атеросклероз;
- гипертония
- лишний вес
- вирусный гепатит
Если у вас выявлен пониженный холестерин в крови, что это значит? Об этом читайте в отдельной статье.
Значение в определении болезней сердца и сосудов
Диагностикой и лечением сердечно-сосудистых заболеваний занимается врач-кардиолог. Также назначить липидограмму может и терапевт.
Важнейшей функцией анализа на липидный спектр в диагностике является то, что при его помощи можно достаточно достоверно оценить риск возникновения таких заболеваний, как:
В ходе диагностики специалист определяет, к какой группе риска относится пациент. Для этого необходимо проанализировать множество факторов. Возраст, пол, наличие наследственных заболеваний, вес, вредные привычки, уровень холестерина и другие показатели липидограммы — всё это необходимо учесть кардиологу, и уже исходя из этого, делать выводы, необходимо ли назначать лечение статинами (лекарственными препаратами, понижающими уровень холестерина в крови).
В то время нормальные и ближе к высоким показатели ЛПВП, наоборот, служат сдерживающим фактором при назначении лекарственных препаратов, так как препятствуют образованию закупорки сосудов.
Повышенный уровень триглицеридов будет служить поводом назначить более интенсивное лечение, препараты, понижающие уровень ЛПНП также влияют и на уровень триглицеридов. Таким образом, подробная расшифровка анализа жирового обмена является обязательным этапом в ходе диагностических обследований.
На этапе терапии уже диагностированных сердечно-сосудистых заболеваний липидограмма должна служить маркером эффективности и безопасности назначенного лечения.
Перед назначением статинов наряду с липидограммой врач, скорее всего, назначит анализ на трансаминазы (АЛТ и АСТ) — биохимические показатели состояния печени.
Именно по этим данным специалист будет оценивать эффективность терапии. По прошествии некоторого времени с начала приёма препарата, снова назначается липидограмма и так называемые «почечные пробы».
Анализ на липидный спектр крови занимает одно из ведущих мест в диагностике общего состояния здоровья человека. При своевременном обнаружении отклонений от нормальных показателей прогнозы на благоприятный исход терапии существенно увеличиваются.
Но необходимо помнить, что результаты липидограммы рассматриваются в комплексе множества других факторов. Только специалист может диагностировать заболевания, оценивать риски и назначать лечение.
Какие еще тесты стоит пройти полным людям, узнайте из видео-ролика:
Источник: https://oserdce.com/diagnostika/xolesterin/lipidogramma.html
Расшифровка анализа на липидный спектр крови
Кровь выполняет огромное количество важных функций. Практически любое состояние организма сразу отражается на показателях крови, поэтому так важно ее исследовать. Повышение или понижение липидов в крови свидетельствуют о наличии различных заболеваний, или предрасположенности к ним. Расшифровка анализа на липидный спектр крови поможет определить и предупредить множество болезней.
Что такое липиды
Липиды – это жиры, необходимые для организма. Основной липид – это холестерин (ОХС). У него есть 3 основные функции. Первая важная роль – он входит в состав клеточных мембран. Вторая функция – участие в синтезе гормонов (тестостерона у мужчин и эстрогена у женщин), а также принимает участие в синтезе кортизона. И 3-я важная функция – благодаря солнечному свету способствует образованию витамина D в коже, без которого невозможно усвоение кальция. Без холестерина невозможна нормальная деятельность систем органов. В нашем организме примерно 350г этого важного липида, из них 90% находятся в тканях, и 10% в крови. Большая часть вырабатывается самим организмом, остальное поступает с пищей. Определить содержание липидов поможет анализ на липидный спектр крови.
Анализ крови сдают из вены натощак. Лучше это сделать утром, так как употреблять пищу не рекомендуется минимум за 8 часов до исследования.
Прием алкоголя и курение могут исказить обмен жиров в организме. Важно не употреблять алкоголь минимум за сутки, курение за час до сдачи крови. Не есть жирную пищу за 24 часа. Стараться избегать психологического и физического перенапряжения. Так же могут повлиять на результат: стресс, травмы, длительное голодание, период беременности, инфекционные заболевания, различные лекарственные препараты (гормоны, никотиновая кислота, аспирин, инсулин, холестирамин, аскорбиновая кислота, соли лития, фенобарбитал и др). При употреблении каких-либо лекарственных препаратов целесообразно предупредить об этом доктора, и при показаниях отменить их.
Анализ на липидный профиль и его расшифровка
Липидный профиль (спектр) так же называется липидограмма – относится к биохимическим анализам, который позволяет определить уровень жиров в организме. Показывает развитие сердечно-сосудистых заболеваний, печени, почек, желчного пузыря, эндокринной системы, атеросклероза, а так же предрасположенность к ним. Забор крови на анализ производится из вены.
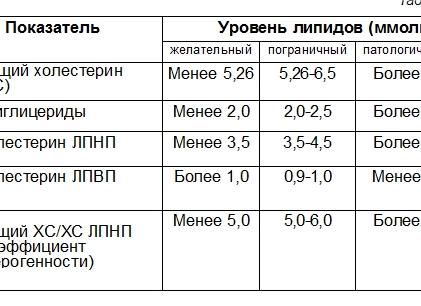
- OXC – холестерин. Норма 3.4 – 5.4 ммоль/л. Основной липид. Самый низкий уровень у новорожденных. С возрастом показатель растет.
- ЛПВП – липопротеиды высокой плотности. Норма у мужчин – 0.7-1.7 ммоль/л, у женщин – 0.8-2.2 ммоль/л. Транспортируют жиры в печень, там происходит их расщепление. Именно они препятствуют образованию бляшек.
- ЛПНП – липопротеиды низкой плотности. Норма у мужчин – 2.2-4.8 ммоль/л, у женщин – 1.9-4.5 ммоль/л. Транспортируют ОХС в сосудистые стенки, где в дальнейшем образуются бляшки, из-за которых просвет сосудов сужается, мешая кровотоку.
- ЛРОНП – липопротеиды очень низкой плотности. Норма 0.16 – 1.63 ммоль/л. Самые вредные жиры, участвуют в транспорте триглицеридов в периферические ткани.
- Триглицериды. Норма 0.41 – 1.8 ммоль/литр. Жировые соединения, главный источник энергии для клеток.
- КА – коэффициент атерогенности. Норма 1.5-3. Это отношение ЛПНП и ЛПОНП к фракции ЛПВП.
Чем старше человек, тем выше вероятность отклонений. Чаще всего повышенные показатели бывают у женщин. Рекомендуется периодически сдавать анализ крови на жиры, особенно людям старше 40 лет. Это поможет предупредить ряд заболеваний.
Отклонения обмена липидов
Отклонение липидного анализа в большую или меньшую стороны, говорят о наличии каких-либо заболеваний, или предрасположенности к ним. Низкое содержание холестерина в крови так же опасно, как и высокое, ведь это значит, что обмен жиров нарушен.
- ОХС. Показатель анализа выше нормы может означать: беременность, ожирение, нарушение обмена веществ, неправильное питание (много углеводов и жиров), злоупотребление алкоголем. А так же наблюдается при заболеваниях: атеросклероз, ишемическая болезнь сердца, сахарный диабет, гипертоническая болезнь, дефицит стоматотропного гормона, подагра, инфаркт миокарда, почечная недостаточность, гопотериоз, и др. Показатель ниже нормы может говорить о плохой всасываемости желудочно-кишечного тракта, циррозе печени, недостаточном питании, инфекционных заболеваниях.
- Повышение профиля общих жиров в организме (ЛПВП, ЛПНП, ЛПОНП) может быть при сахарном диабете, гепатите.
- Повышенный уровень триглицеридов скажет о гипертонической болезни, ишемической болезни сердца, инфаркте миокарда, вирусном гепатите, сахарном диабете, подагре, панкреатите (остром и хроническом), тромбозе сосудов головного мозга. Снижение профиля может свидетельствовать о заболевании легких, недостаточном питании, анарексии, инсульте, заболеваниях почек.
- Коэффициент атерогенности (КА) показывает предрасположенность к формированию атеросклеротических изменений. Чем больше показатель – тем выше вероятность.
Важно понимать, что один анализ липидного спектра не дает возможности поставить диагноз. Только врач может дать его расшифровку, назначить дополнительное обследование и лечение.
Профилактика высокого холестерина и диета
Чтобы липидный профиль был хороший, а обмен жиров в организме стабильный, или максимально приближен к идеалу — важно максимально исключить жирную пищу. Особенно это касается женщин, т.к. у них повышенный ОХС встречается чаще. Но повышают липиды в крови именно насыщенные жиры, к ним относятся: рафинированное масло, сливочное масло, красное мясо, сыр, яйца, майонез, сало, жирные молочные продукты, маргарин, чипсы и фаст-фуд.
Полинасыщенные жиры способствуют снижению холестерина, это – оливковое масло (а так же кукурузное и соевое). Из мяса лучше выбрать птицу (без кожи) и рыбу, они богаты белком, употреблять умеренно постную вырезку из говядины и баранины. Предпочесть обезжиренное молоко. Не рекомендуется есть много яиц. Их не обязательно исключать из рациона, но уменьшить их количество в еде определенно стоит. Так же на помощь в борьбе с высокими липидами в крови придут фрукты и ягоды, особенно стоит отдавать предпочтение яблокам, гранатам, вишне, черешне и винограду.
Замечательно впишутся в рацион богатые белком бобовые продукты и орехи (фисташки, грецкие орехи, миндаль). Злаки так же помогут вернуть обмен ОХС в норму: каши, хлеб из цельного зерна. Чрезмерное курение и употребление алкоголя неблагоприятно сказываются на показателях диагностики. Психологическое перенапряжение тоже влечет за собой повышение показателей липидограммы. Нужно стараться избегать стрессовых ситуаций.
При исследовании липидного спектра важно учитывать возраст пациента, т.к. чем старше человек – тем выше будет уровень ОХС в его организме. Если в результате липидограммы выявлено высокое содержание ЛПНП — это должно послужить тревожным звонком, так как именно этот вид жиров самый вредный. Необходимо сделать все возможное, чтобы снизить его уровень. В этом поможет правильное питание. Так же важно понимать, что холестерин необходим нашему организму, но в умеренных количествах, злоупотреблять жирной пищей опасно. Своевременная диагностика поможет предупредить ряд заболеваний сердечно-сосудистой системы, и назначить эффективное лечение, если они уже имеются. Результаты липидограммы учитываются в комплексе с дополнительными исследованиями, только так врач сможет произвести расшифровку.
Источник: https://proanalizy.com/krov/biohimiya/lipidnyy-spektr-krovi.html
Липидограмма: суть анализа, что показывает, норма и отклонения, как сдавать
Сердечно-сосудистые болезни лидируют по числу заболевших во всем мире, а основной причиной их считаются нарушения жирового обмена с атеросклерозом, поражающим сосудистые стенки. Объективно оценить степень риска атеросклероза помогают лабораторные обследования, в числе которых – липидограмма.
Узнать о количестве общего холестерина можно из биохимического анализа крови, однако только этот показатель не дает возможности судить достоверно о наличии или отсутствии патологии. Исследование липидного спектра подразумевает определение концентрации не только холестерина, но и других жировых фракций крови. Эти показатели очень важны при оценке степени риска патологии сердца и сосудов, поэтому показаны людям, предрасположенным к атеросклерозу, ишемии миокарда, диабету.
Для анализа производят забор венозной крови, а пациент должен знать некоторые особенности подготовки к нему и условия, которые могут повлиять на результат. Расшифровкой липидограммы занимается врач – терапевт, кардиолог, эндокринолог.
Показатели липидограммы
Патология жирового обмена играет ключевую роль в генезе самых разных заболеваний и, прежде всего, — сосудистых поражений. Уже не вызывает сомнений факт влияния нарушений обмена липидов на развитие атеросклероза, а это заболевание – путь к инфаркту миокарда, инсульту, опасным поражениям аорты, сосудов почек, конечностей.
Своевременное обнаружение отклонений со стороны холестерина и липидных фракций необходимо не только для ранней диагностики патологии сердечно-сосудистой системы, но и для профилактики тяжелых осложнений атеросклероза.
Многие знают, что уровень холестерина – важнейший показатель жирового обмена, поэтому его повышение всегда вызывает беспокойство. Однако, для правильных выводов только этого показателя недостаточно, ведь холестерин может повышаться и у абсолютно здоровых лиц, не провоцируя атеросклероз. Для оценки жирового обмена важно установить концентрации липидных фракций, колебания которых в большей степени характеризуют патологию или норму.
Липидограмма с исследованием всех жировых компонентов плазмы крови дает возможность более точно оценить риск возникновения атеросклероза. При анализе могут быть выявлены отклонения даже тогда, когда общая концентрация холестерина находится в пределах нормальных значений.
Холестерин – неотъемлемый компонент мембран клеток, он входит в состав желчи, необходимой для правильного пищеварения, является предшественников половых гормонов, без которых не происходит развития, полового созревания и функционирования взрослого организма. В плазме холестерин находится в связанном с белками-липопротеинами виде.
Помимо холестерина (ХС), липидограмма — анализ крови на липиды включает такие показатели, как триглицериды (ТГ) и липопротеины высокой, низкой и очень низкой плотности – ЛПВП, ЛПНП, ЛПОНП. Они-то и составляют общий ХС, но роль у них разная, поэтому по общему холестерину о заболевании не судят. На основе содержания этих компонентов определяется коэффициент атерогенности плазмы, который служит прогностическим фактором для сердечно-сосудистых заболеваний.
Холестерин образуется клетками печени и поступает в организм извне с едой, а излишки его выводятся. ЛПОНП не насыщены холестерином и способны его связывать, становясь ЛПНП. Липопротеины высокой плотности улавливают из крови избыточный ХС и доставляют в гепатоциты, где ХС превращается в жирные кислоты или включается в состав липопротеинов очень низкой плотности, таким образом «обезвреживаясь».
Липопротеины высокой плотности относят к антиатерогенным фракциям, то есть эти компоненты препятствуют атеросклерозу, удаляя «плохой» холестерин из циркуляции. При их снижении вероятность возникновения атеросклероза увеличивается.
Основную массу жиров крови представляют ЛПНП, которые наделены способностью «прилипать» к стенкам сосудов и участвовать в формировании жиро-белковой бляшки. На их долю приходится до 70% общего ХС. Если эти субстанции не выходят за границы нормы, то риск патологии минимален, ведь обмен происходит правильным путем. В тех случаях, когда ЛПНП повышены и оседают на сосудистых стенках, можно говорить о большой вероятности атеросклероза, даже если общий ХС сохраняет обычные значения.
Триглицериды являются нормальным компонентом крови, их считают естественными метаболитами, которые входят в состав ЛПОНП, поступают с едой и выводятся печенью. Основной их объем сконцентрирован в жировой клетчатке, они являются главным энергетическим субстратом в организме. Являясь неотъемлемой частью обменных процессов, они, в то же время, могут нанести серьезный вред при превышении нормальных концентраций.
Установлено, что ТГ повышаются при атеросклерозе, сахарном диабете, лишнем весе, гипертонии и играют далеко не последнюю роль в генезе ишемической болезни сердца, сосудистых изменений мозга.
Итак, липидограмма состоит из определения:
Коэффициент атерогенности, позволяющий количественно оценить риск атеросклеротического поражения эндотелия сосудов, рассчитывается по этим показателям: сумма значений ЛПОНП и ЛПНП делится на уровень ЛПВП. (В норме — до 3,5).
Для правильной расшифровки липидограммы необходимо учитывать и некоторые другие условия:
- Пол;
- Возраст;
- Наследственность в отношении сердечно-сосудистой патологии;
- Наличие нарушений обмена углеводов;
- Наличие и степень ожирения;
- Уровень артериального давления;
- Вредные привычки (курение, алкоголь).
Только объективная оценка липидного спектра с учетом этих факторов дает наиболее точный прогноз в отношении атеросклероза и болезней сердца и сосудов.
Когда нужно исследовать липидный спектр?
Исследование липидного спектра ставит целью не только определение риска болезней сердца и сосудов, но и оценку эффективности лечения при уже установленном диагнозе ишемии миокарда, диабета, гипертензии. Оно важно для динамического наблюдения за пациентами, находящимися на гиполипидемической диете и принимающими лекарства для снижения ХС.
Показаниями к липидограмме считаются:
- Обследование в рамках профилактических мероприятий для людей старше 20 лет – однократно в течение пяти лет;
- Повышение общего ХС при биохимическом анализе крови;
- Наличие изменений концентрации ХС в прошлом;
- Неблагоприятная наследственность, когда среди близких родственников есть больные с тяжелым атеросклерозом, наследственными формами нарушений обмена жиров;
- Наличие факторов риска – курение, диабет, лишний вес, артериальная гипертензия, возраст старше 45 и 55 лет для мужчин и женщин соответственно;
- Проводимое лечение гиполипидемическими препаратами, назначение специальной диеты (контроль эффекта).
Как правильно сдать анализ и что влияет на результат?
Направляясь на какое-либо исследование или анализ, все мы хотим получить правильный и самый достоверный результат, и в случае с липидограммой, как и при других анализах, нужно знать и соблюдать некоторые правила, чтобы не исказить показатели.
Липидный спектр крови очень чувствителен к внешним условиям. Это касается не только приема пищи. На результат могут оказать влияние волнение, чрезмерные физические усилия, прием лекарственных препаратов, проведенные незадолго другие исследования, инфекции и т. д., поэтому все эти факторы нужно иметь в виду.
Забор крови на липидный спектр рекомендуется проводить утром, натощак, минимум через 12 часов после последнего приема пищи. За полчаса до исследования следует исключить физическую нагрузку и психоэмоциональные переживания, а также курение. Анализ не стоит проводить больным с острым инфарктом миокарда и на протяжении первых 3 месяцев с момента его возникновения.
- Физическая нагрузка, травма;
- Инфекционные заболевания в остром периоде;
- Еда, алкоголь, курение незадолго или непосредственно перед анализом;
- «Голодная» диета, истощение;
- Сопутствующие заболевания с поражением печени, почек, желез внутренней секреции;
- Беременность.
Многие лекарственные препараты могут вызывать увеличение или снижение как общего холестерина, так и его фракций, поэтому в случае приема каких-либо лекарств нужно обязательно оповестить об этом врача.
Общий ХС повышается при лечении бета-адреноблокаторами, кстати, часто назначаемыми при патологии сердца и сосудов, которая одновременно служит поводом к липидограмме. Гормоны, некоторые мочегонные и транквилизаторы также увеличивают общий холестерин.
Снижение общего ХС отмечается у лиц, принимающих гиполипидемические средства (статины, фибраты), а также при назначении препаратов эстрогенов, андрогенов, аллопуринола и других.
Кортикостероидные и половые гормоны вызывают повышение не только общего холестерина, но и ЛПВП и ЛПНП. Гормональные контрацептивы увеличивают ХС, ЛПНП и снижают ЛПВП.
Способность многих лекарств влиять на показатели липидограммы заставляет не только учитывать ее при трактовке результатов, но и пристально наблюдать за пациентами, принимающими такие лекарства, ведь у них риск развития патологии сосудов и сердца может быть повышен.
Норма или патология?
При расшифровке липидограммы у взрослых специалист сначала оценивает, есть ли отклонения в цифрах конкретных показателей. Считается, что риск появления атеросклероза повышен, если общий ХС, ЛПНП, ЛПОНП и ТГ превышают нормальные значения. О патологии свидетельствуют также коэффициент атерогенности более трех и сниженное содержание липопротеинов высокой плотности.
Нормой считают значения показателей липидного спектра:
- Коэффициент атерогенности – 2,2-3,5;
- Уровень ТГ до 2,25 ммоль/л;
- ЛПВП – 1,03-1,55;
- ЛПНП до 3,3;
- ЛПОНП – 0,13-1,63 ммоль в литре;
- Общий холестерин – до 5,2 ммоль/л.
Для липопротеинов высокой плотности предусмотрены разные нормальные значения у женщин и мужчин. Так, о повышенной вероятности атеросклеротического поражения и сердечно-сосудистой патологии говорят ЛПВП ниже 1 ммоль в литре крови у мужчин и менее 1,3 у лиц женского пола. Низкий риск определяется для людей обоих полов, если ЛПВП превышают 1,55 ммоль на литр.
Коэффициент атерогенности тоже может служить прогностическим показателем. Если он ниже трех, то риск атеросклероза и сосудистых поражений сведен к минимуму. Уровень коэффициента в пределах 3-4 может говорить о повышенном риске атеросклероза, а при его значении 5 и выше пациенты обычно уже имеют те или иные проявления атеросклероза – ишемическую болезнь сердца, дисциркуляторную энцефалопатию, патологию почек, нарушение кровотока в конечностях. При таких цифрах вполне вероятны сосудистые осложнения.
Положительный результат липидограммы, то есть повышение ее атерогенных показателей, может наблюдаться при самой разной патологии:
- Семейные, наследственные формы дис- и гиперлипидемий;
- Ишемия сердца при атеросклеротических изменениях коронарных артерий;
- Гепатиты, цирроз печени;
- Патология органов мочевыделения;
- Снижение выработки гормонов щитовидной железы;
- Болезни поджелудочной железы (панкреатит, диабет);
- Излишний вес.
Физиологическое повышение холестерина возможно при беременности.
Снижение общего холестерина и его фракций возможно при:
- Злокачественных опухолях;
- Легочной патологии;
- Тиреотоксикозе;
- Инфекционных заболеваниях, сепсисе;
- Ожоговой болезни;
- Голодании.
Липопротеиды высокой плотности обычно понижаются при ишемической болезни сердца, атеросклерозе, инфаркте миокарда, диабете, язве желудка.
На показатели жирового обмена большое влияние оказывает характер употребляемой пищи. Даже если атеросклероза еще нет, изменения в липидном спектре уже создают риск заболеваний сердца и сосудов. Злоупотребление быстро усвояемыми углеводами, животными жирами, жирными и жареными блюдами, алкоголем создают излишнюю нагрузку холестерином, который организм не в состоянии метаболизировать. Со временем, повышающиеся концентрации его производных откладываются в эндотелии сосудов.
Если в биохимическом анализе крови врач заметил повышенный холестерин, то он направит на исследование липидного спектра для исключения обменных нарушений. Пациенты, у которых холестерин в норме, все равно нуждаются в таком подробном анализе в том случае, если подвержены действию факторов риска. Лица, у которых неблагоприятная наследственность по дислипидемиям, проходят обследование регулярно, как минимум раз год, вне зависимости от возраста.
Цена на исследование липидного спектра зависит от уровня клиники и населенного пункта, варьируя между 500 и 1500 рублей. Анализ довольно распространен, поэтому трудностей с поиском клиники или лаборатории, где можно его провести, обычно не возникает.
Источник: https://sosudinfo.ru/krov/lipidogramma/
Расшифровка анализа на липидный спектр крови
Совсем недавно мало кто интересовался уровнем холестерина в своем организме, сейчас же знание того, как расшифровывается анализ крови на липидный спектр, приносит неоценимую пользу обычным людям. Связано это с тем, что сердечно-сосудистые заболевания уверенно лидируют в скорбном списке причин летального исхода, а одним из пусковых механизмов развития патологических процессов является отложение атеросклеротических бляшек на сосудистых стенках. Основу образований составляет ткань, пропитанная такими веществами, как холестерин и триглицериды. Их повышенное содержание в крови свидетельствует о возможном накоплении жиров в организме.
Характеристика холестерина
Данное вещество является жизненно необходимым для организма человека, и гораздо больше вреда приносит его недостаток, чем повышенное количество. Именно поэтому безхолестериновая диета может принести непоправимый вред. Но, с другой стороны, превышение нормы свидетельствует о предрасположенности к атеросклерозу.
В человеческом организме данное жироподобное вещество вырабатывается двумя способами:
- Эндогенным, когда холестерин образуется самим организмом.
- Экзогенным, при котором вещество поступает извне при употреблении в пищу продуктов с высоким содержанием жиров.
При сахарном диабете холестерин образуется гораздо быстрее по сравнению со здоровым организмом, поэтому нередко спутником этого заболевания является гиперхолестериномия. В легких случаях справиться с этим помогает сбалансированная по жирам и белкам диета.
Гломерулонефрит и почечная недостаточность влекут за собой нарушения в работе почечного фильтра, в результате чего с мочой из организма выводится большое количество белка. Это влечет за собой изменения реологических свойств крови, она становится более вязкой и менее текучей. Подобные нарушения компенсируются увеличением объема липопротеидов разной плотности.
При расшифровке результатов выделяют холестерин высокой (ЛПВП) и низкой плотности (ЛПНП), в обиходе первый именуется «хорошим», а второй – «плохим». Именно вторая разновидность и является спусковым механизмом для развития атеросклероза. Низкая плотность достигается за счет того, что в плазме крови превалируют жиры, а удельный вес снижается. В конечном итоге липопротеиды не успевают переработаться в тканях и оседают на слабых участках сосудистых стенок.
Совсем другое значение для организма имеет «хороший» холестерин. Белково-жировые комплексы высокой плотности активно препятствует инфильтрации сосудистых стенок жирами, способствуют уменьшению количества липопротеидов низкой плотности и стабилизируют работу нервной системы. Для организма снижение концентрации ЛПВП наносит больший вред, чем повышение. Давно доказано, что диета с ограничением яиц, масла и других продуктов с высоким содержанием холестерина является просто мифом, какого-либо лечебного эффекта она не дает.
Подготовка перед анализом
Для определения уровня жироподобных веществ проводится анализ крови на липидный спектр. С помощью данного метода лабораторного исследования можно определить количественные показатели жирового обмена в организме человека. В стандартном биохимическом анализе содержится информация о холестерине и небольшом количестве фракций липопротеидного комплекса, но установить истинное соотношение жирового комплекса таким способом не удастся. Для этого применяется такое узконаправленное исследование, как определение липидного спектра.
Сами по себе липиды не являются вредными составляющими, ведь они необходимы для строения клеточных мембран и переноса жиров из пищеварительной системы в ткани. Этим объясняется их присутствие в крови. При исследовании особую ценность представляет не наличие холестеринов и прочих жиросодержащих веществ как таковых, а их количество. Этот показатель зависит от внешних и внутренних факторов.
Во избежание ложноположительных результатов перед сдачей анализа крови на липидограмму необходимо придерживаться следующих правил:
- за сутки до исследования необходима диета с исключением из рациона блюд и продуктов с повышенным содержанием жиров;
- накануне вечером должен быть легкий ужин;
- за день до сдачи анализа желательно избегать эмоциональных и физических нагрузок;
- к искажению результата приводит курение перед посещением процедурного кабинета.
Следует помнить, что прием некоторых лекарственных препаратов оказывает негативное влияние на количество жиров в крови, вызывая их повышенное содержание. В таких случаях необходимо ставить в известность лечащего врача. Несоблюдение диеты также влечет за собой превышение показателей.
Анализ крови на липидограмму берется из вены строго натощак. Для каждого человека старше 20 лет должно стать нормой сдача минимум один раз в год анализа крови на липидограмму, подробная расшифровка позволит вовремя выявить проблему. При обнаружении предрасположенности к атеросклерозу будет достаточно соблюдения диеты с низким содержанием жиров, чтобы не допустить развития болезни.
Интерпретация результатов
Помимо холестерина, в организме циркулируют триглицериды, все эти компоненты по своему составу схожи с обычными жирами. В плазме крови подобные вещества не растворяются, они работают только в паре с белками. При объединении последних с жирами образуются липопротеидные комплексы, которые и транспортируются к тканям по кровеносному руслу. При исследовании анализа определяется количество холестерина в целом и его содержание во фракциях. Помимо этого, вычисляется коэффициент атерогенности, являющийся одним из важнейших показателей липидного спектра. Именно с его помощью можно выявить предрасположенность к образованию атеросклеротических бляшек на стенках сосудов.
Под липидограммой подразумевается совокупность следующих показателей:
- Холестерин (в норме его содержание колеблется от 3,2 до 5,6 ммоль/л).
- Липопротеиды низкой плотности (ЛПНП) или «плохой» холестерин (норма для мужчин/женщин: 2,25-4,82 ммоль/л и 1,92-4,51 ммоль/л соответственно).
- Липопротеиды высокой плотности (ЛПВП) или «хороший» холестерин (норма для мужчин 0,7-1,73 ммоль/л, для женщин 0,86-2,28 ммоль/л).
- Триглицериды (ТГ) (менее 2 ммоль/л).
Коэффициент атерогенности рассчитывается по следующей формуле: из общего холестерина вычесть липопротеиды высокой плотности и получившуюся разницу разделить на ЛПВП. В норме этот показатель должен быть от 2,2 до 3,5, превышение свидетельствует о преобладании «плохих» липопротеидов.
Следует помнить, что при выраженных изменениях сосудов диета уже не поможет, как, впрочем, малоэффективным может оказаться и большинство методик лечения атеросклероза. Своевременное выявление превышающих норму показателей холестерина и других жироподобных фракций в большинстве случаев позволяет обойтись безмедикаментозным лечением, включающим в себя здоровый образ жизни, соблюдение диеты с пониженным содержанием жиров, посильные физические нагрузки, исключение вредных привычек.
Источник: https://okrovi.ru/pokazateli/drugie/analiz-na-lipidnyy-spektr-krovi.html
Липидограмма: показатели липидного спектра, расшифровка
Липидограмма представляет собой липидный спектр крови в виде таблицы со значениями уровней по каждому показателю. Естественно показатели у взрослых и детей разнятся. Липиды чаще всего в памяти ассоциируются с холестерином (липопротеин). Но это по привычке борьбы с ним.
На самом деле жиры очень важны для организма, хотя действительно отклонения в жировом обмене могут привести к развитию болезней сердца или сосудов. То есть необходимо поддерживать уровни липидов в норме. Контроль уровней осуществляется с помощью липидограммы.
Что такое липидограмма
- Общего холестерина (холестерола).
- Липопротеиновых фракций.
- Триглицеридов.
- Молекулярных комплексов, содержащих жиры, жироподобные вещества.
- КА – коэффициента атерогенности.
Липидный спектр и его состояние – это один из показателей здоровья, так как жиры и жировые соединения являются неотъемлемой составляющей клеток, тканей человека.
Для того, чтобы не потерять энергию во время еды, при активности мышечной системы, а также обеспечить полноценность процессов жизнедеятельности всего организма во время отдыха, сна и других состояниях покоя, необходимы липиды и их участие во всех этапах жизнедеятельности организма.
Обмен жиров состоит из нескольких взаимосвязанных процессов:
- Всасывание жиров, поступивших с едой, в желудочно-кишечном тракте после предварительного расщепления и переваривания.
- Перенос липидов в кишечник при содействии хиломикронов.
- Запуск процессов метаболизма триглицеридов, фосфолипидов, холестерола.
- Взаимодействие жирных кислот и кетоновых тел.
- Липогенез.
- Расщепление жиров.
- Расщепление жирных кислот.
Благодаря сохранности таких процессов выполняются все функции липидов.
Функции липидов
Как и все структурные единицы клеток и тканей, жиры обладают четко выраженными функциями:
- Структурная — обязательная часть клеточных мембран, особенно нейронов, так как клетки головного мозга не способны выполнять в полном объеме свои функции без жиров.
Нарушение жирового обмена чревато многими патологиями. Для этого нужно знать, что конкретно значит каждый показатель анализа на содержание липидов.
Состав липидограммы
Холестерин
Представляет собой органическое соединение. По своей природе относится к липофильным спиртам. Является компонентом всех клеточных мембран.
В организме человека является исходным веществом для синтеза половых гормонов, кортикостероидов, витамина D, желчных кислот.
Образование общего холестерина преимущественно происходит в печени. Всасываясь в кишечнике, далее поступает в кровь. Для его переноса необходимо участие белково-липидных соединений – липопротеидов, которые состоят из:
Количество таких комплексов и уровень наличия в них холестерола отражается на его плотности. Чем больше его в таких соединениях, тем ниже становится его плотность.
Именно по такой характеристике все липопротеиды делятся на следующие виды:
- ЛПНП – липопротеиды низкой плотности.
- ЛПОНП – липопротеиды очень низкой плотности.
- ЛПВП – липопротеиды высокой плотности.
Самый атерогенный вид липопротеин. Содержит в своем составе приблизительно 70% холестерола. Синтезируется в печени из ЛПОНП.
Основной функцией является перенос холестерола в различные ткани и органы. На концентрацию общего холестерина влияет именно тот, который содержится в ЛПНП. При его повышении происходит накопление таких комплексов на стенках сосудов.
Одной из самых «плохих» способностей ЛПНП является то, что, обладая маленькими размерами, они свободно проходят через эндотелиальный барьер сосудов, проникает в стенки сосудов любого калибра.
К тому же, только холестерол, содержащийся в ЛПНП, откладывается в кровеносных сосудах и практически не выводится за счет наличия большого количества рецепторов, которыми он прочно крепится к сосудистой стенке.
ЛПОНП
Также относится к атерогенным видам липидов и синтезируется в печени. В состав ЛПОНП входит 10% холестерола.
Практически весь состав липопротеидов очень низкой плотности занимают триглицериды, в меньшей степени – холестерин, отличающийся своей агрессивностью по отношению к стенкам сосудов.
Именно ЛПОНП являются предшественниками самого опасного липопротеида низкой плотности.
Самый «полезный» вид липопротеинов, который также образуется в печени и содержит до 20% холестерина.
Основная функция таких соединений – антиатерогенная.
Ценность таких комплексов заключается в том, что они выводят холестерол из:
Благодаря обратному транспорту холестерина в печень, происходит его дальнейшая утилизация из организма с желчью.
Нормальные уровни липопротеидов высокой плотности препятствуют поражению сосудов, а также уничтожают скопления холестерола, прочих липидов на стенках сосудов и эффективно понижают риск закупорки сосудов.
Триглицериды
Один из важнейших источников энергии для организма. Образуется в печени и кишечнике.
Триглицериды , которые попадают в кровь, находятся в комплексе с липопротеидами и таким образом разносятся к органам и тканям. Наибольшее участие в транспортировке триглицеридов принимают липопротеиды очень низкой плотности.
Чрезмерное количество ТГ подлежит накапливанию в жировой ткани, что в последующем приводит к развитию в первую очередь сосудистых заболеваний.
Коэффициент атерогенности
Такой показатель рассчитывается, исходя из уровней полученных данных холестерина и фракций липидов и рассчитывается по следующей формуле:
КА (коэффициент атерогенности) = (общий холестерол-ЛПВП)/ЛПВП
Указанный коэффициент отражает риск развития атеросклеротического поражения сосудов и сердца.
Для того, чтобы понимать динамику изменений таких показателей, необходимо знать нормальные показатели всех элементов липидограммы.
Липидограмма. Расшифровка
Нормальные показатели липидного спектра для взрослых и детей различны по каждому показателю:
Просто так анализ липидов не проводят. Для этого существуют определенные маркеры, при которых липидограмма крови необходима.
Показания к назначению анализа
В идеальных условиях после достижения здоровым человеком 20 лет при отсутствии каких-либо показаний и причин к обследованию рекомендуется 1 раз в 3-5 лет проводить анализ крови на липидный спектр.
Прямыми же показаниями к манипуляции являются:
- Гипертоническая болезнь, ишемическая болезнь сердца и прочие патологии сердечно-сосудистой системы.
- Оценка риска развития сосудистых катастроф.
- Нарушения деятельности эндокринной системы, особенно сахарный диабет.
- Ожирение.
- Курение.
- Избыточный прием алкоголя.
- Возраст.
- Гиподинамия.
- Отягощенная наследственность по инфаркту, инсульту, сердечно-сосудистой патологии, сахарному диабету.
- Аутоиммунные процессы.
- Контроль результатов диеты и лечения при атеросклерозе.
Причины изменения липидного спектра
Понижение общего холестерина в крови бывает в таких случаях:
- Заболевания легочной ткани.
- Ожоговая болезнь.
- Злокачественные новообразования.
- Тиреотоксикоз.
- Голодание, изнуряющие диеты.
- Тяжелые инфекционные заболевания.
- Генерализованный сепсис.
Отдельной строкой выделяется понижение ЛПВП, что свидетельствует о стремительном развитии атеросклеротического поражения организма и риске острого коронарного синдрома.
Повышение холестерина и липопротеиновых фракций свидетельствуют о:
- Ишемическая болезнь сердца.
- Риске развития инфаркта.
- Наследственная (семейная) гиперлипидемия.
- Сосудистые заболевания.
- Риске развития инсульта.
- Гепатит, цирроз печени.
- Заболевания мочевыделительной системы.
- Гипотиреоз.
- Патология поджелудочной железы.
- Ожирение.
- Беременность – в этом случае процесс является физиологическим.
Значение в определении заболеваний сердца и сосудов
Атеросклероз – грозное, «тихое» в начальных стадиях заболевание, которое неминуемо ведет к смерти без должного лечения и наблюдения. Именно с целью исключения, определения, контроля такого состояния используется липидограмма.
Несмотря на широту использования такого исследования крови, существует много случаев, когда ограничиваются только лишь исследованием холестерина. Это далеко неправильно.
Грамотный врач знает, что нормальные показатели общего холестерина еще не говорят о том, что в организме все в порядке.
ЛПНП, например, изменяют свои значения в сторону повышения еще при норме холестерина. Именно в это время начинает постепенно запускаться механизм образования атеросклеротических бляшек.
Определение спектра липидов при атеросклерозе позволяет не только выявить риск развития инфаркта, инсульта, а также позволяет оценивать состояние больного и определять дальнейшую тактику ведения пациента.
Наоборот, липопротеиды высокой плотности снижаются при развитии атеросклероза.
Грозным диагностическим признаком является быстрое снижение ЛПВП, так как это свидетельствует о том, что накапливаемый холестерол и фракции липидов не выводятся из организма, а наращивают темпы оседания на стенках сосудов, клапанах сердца, что неминуемо ведет к гибели пациента.
Если же показатели липидов не изменяются, решается вопрос о назначении статинов. В этом случае также обязательно проводится промежуточный контроль показателей крови.
Для наиболее точного анализа требуется его проведение согласно всем нормативам.
Как проводится исследование
Только правильная подготовка к исследованию позволит получить самые точные данные. С такой целью перед сдачей анализа необходимо соблюдать следующие требования:
- Кровь сдается только натощак.
- Вечером, перед утренним забором крови, исключаются все жирные продукты из рациона. Ужин должен быть ранним и легким.
- Исключить физические нагрузки.
- Не курить.
- Не принимать алкоголь.
- В случае приема каких-либо медикаментов поставить врача в известность.
Только при исключении вышеуказанных факторов данные лабораторного анализа будут наиболее точными.
Но, тем не менее, ее важность в оценке выраженности атеросклероза неоспорима. Только липидограмма является основным маркером состояния сердца и сосудов при атеросклеротическом поражении.
Эти статьи могут быть тоже интересными
Чем опасен повышенный холестерин при беременности и.
Какова норма холестерина в крови и как нормализовать.
Если альфа амилаза повышена в крови, причины и.
Какие препараты для снижения холестерина в крови можно.
Оставьте свой комментарий X
Поиск
Рубрики
Свежие записи
Copyright ©18 Энциклопедия сердца
Источник: https://serdcet.ru/lipidogramma.html
Липидный спектр
Липидный спектр (липидограмма) – комплекс биохимических анализов крови, позволяющих оценить полное состояние жирового обмена в организме. В исследование входит определение:
- общего холестерина (ОХ);
- триглицеридов (ТГ);
- липопротеинов высокой плотности (ЛПВП);
- липопротеинов очень низкой плотности (ЛПОНП);
- липопротеинов низкой плотности (ЛПНП);
- коэффициента атерогенности (КА).
В расширенном анализе на липидный спектр также происходит определение белков-переносчиков липидов, циркулирующих в крови – апопротеина А и апопротеина В.
Холестерин – общее название жировых молекул, циркулирующих в крови. Холестерин выполняет несколько биологических функций в организме. Он является структурным компонентом цитоплазматической мембраны всех клеток организма; является веществом-предшественником гормонов надпочечников – кортикостероидов, эстрогена и тестостерона; входит в состав желчи и жирорастворимого витамина Д, отвечающего за рост костной, хрящевой ткани и иммунную защиту организма.
Так как жир, и соответственно холестерин, имеет гидрофобную природу и не может самостоятельно перемещаться в крови, к нему присоединяются специальные белки-траспортеры апопротеины. Комплекс белок + жир получил название липопротеин. По своему химическому и молекулярному строению выделяют несколько типов липопротеинов, выполняющих свои функции в организме.
Липопротеины высокой плотности – фракция липидного спектра, обладающая антиатерогенными свойствами. За способность связывать излишки жира в организме, транспортировать его в печень, где он утилизируется и выводится через ЖКТ, ЛПВП получили название «хорошего» или «полезного» холестерина.
Липопротеины низкой и очень низкой плотности – главный фактор образования атеросклероза. Их главная задача – транспортировка холестерина во все клетки человеческого организма. В повышенных концентрациях ЛПНП и ЛПОНП способны «задерживаться» в сосудистом русле, откладываться на стенках артерий и образовывать холестериновые бляшки.
Триглицериды – это нейтральные жиры, циркулирующие в плазме крови, также являющиеся фактором риска развития атеросклероза. Эти липиды являются основным жировым запасом организма, обеспечивающим потребность клеток в энергии.
Коэффициент атерогенности – это соотношение «полезных» и «вредных» жиров в крови пациента, которое рассчитывается по формуле: КА = (ОХ – ЛПВП) / ЛПВП.
Апопротеины (аполипопротеины) – белки-переносчики фракций холестерина в кровеносном русле. Апопротеин А1 является компонентом ЛПВП, апопротеин В – ЛПВП.
Отклонения от нормы в липидном спектре свидетельствуют о нарушениях обменных процессов в организме и могут привести к серьёзным осложнениям. Регулярное проведение анализа и контроль его результатов поможет предотвратить развитие заболеваний.
Показания для проведения анализа на липидный спектр
Исследование липидного спектра проводится для:
- диагностики и контроля динамики атеросклероза у пациентов с факторами риска: курением, злоупотреблением алкоголя, сердечно-сосудистой патологией, артериальной гипертензией, сахарным диабетом, отягощенной наследственностью и др.;
- изучения состояния жирового обмена у пациентов с ишемической болезнью сердца, после перенесенного инфаркта миокарда;
- оценки жирового обмена в плане ведения пациентов с сосудистыми заболеваниям головного мозга.
В последнее время анализ крови на общий холестерин у всех пациентов старше 50 лет в большинстве поликлиник включен в объем гарантированного скринингового (профилактического) обследования. Это значит, что вне зависимости от причины обращения к врачу он должен проводиться у целевых возрастных категорий 1 раз в год (или в 2 года). При выявлении отклонения от нормы на этом этапе больному может быть назначен расширенный анализ крови на липидный спектр.
Кроме того, всем здоровым людям младшего возраста рекомендуется проходить анализ на липидный спектр 1 раз в 5 лет. Это позволит вовремя заметить нарушения жирового обмена и начать лечение.
Контроль лечения атеросклероза также должен проводиться с исследованием липидного спектра. Анализ крови назначают 1 раз в 3 месяца в период подбора лекарства и дозы, и 1 раз в 6 месяцев в случае положительной динамики. Снижение холестерина, ЛПНП, ЛПОНП и коэффициента атерогенности свидетельствует о верном подборе средств для лечения атеросклероза.
Как подготовиться к анализу
Как любой другой биохимический тест, анализ на липидный спектр требует небольшой предварительной подготовки и соблюдения правил, указанных ниже:
- Исследование липидного спектра проводится утром натощак (время голодания должно составить не менее 8 часов, но не более 14).Пить столовую воду без газа разрешено. Если возможности сдать кровь утром нет, разрешено сделать это в дневное время. Перерыв между последним приемом пищи и забором крови должен составить 6-7 часов.
- Ужинать накануне следует как обычно, не придерживаясь особенной диеты: так результаты анализа на липидный спектр будут более достоверными. Более того, не стоит нарушать привычный для человека характер питания в течение 1-2 недель до обследования;
- Рекомендуется отказаться от курения за полчаса до забора крови, и от употребления алкоголя – за сутки;
- Исследование липидного спектра необходимо проводить, когда пациент спокоен и не испытывает психологического дискомфорта;
- Перед забором крови необходимо спокойно посидеть 5-10 минут.
Кровь на анализ берется из вены. Обычно достаточно 5-10 мл. Затем лаборант должным образом подготавливает биологическую жидкость и транспортирует ее в лабораторию. Далее кровь отправляется на расшифровку: результаты теста на липидный спектр, как правило, готовы в течение суток.
Нормальные и патологические значения липидного спектра
Нормы анализа крови на липидный спектр колеблются в зависимости от возраста обследуемого и оборудования конкретной лаборатории. Усредненные показатели представлены в таблице ниже
Как правило, при нарушениях жирового обмена все показатели отклоняются от нормы. Такое состояние называется дислипидемия.
Что означает дислипидемия
Снижение или увеличение показателей липидного спектра может привести к значительным сбоям в работе организма. При коррекции жирового обмена, прежде всего, необходимо ориентироваться на причины, вызвавшие нарушения.
Холестерин
Чаще всего первым у пациентов, обратившихся в поликлинику, диагностируется повышение холестерина. Этот показатель у новорожденного не превышает 3 ммоль/л, но с возрастом начинает постепенно расти. Несмотря на то, что усредненная норма холестерина находится в пределах 3,2-5,6 ммоль/л, эти значения у пожилых пациентов могут быть расширены до 7,1-7,2 ммоль/л.
До 80% холестерина, циркулирующего в крови, образуется в печени (так называемый эндогенный холестерин). Оставшиеся 20% поступают с пищей. Поэтому один из главных факторов риска отклонения этого анализа от нормы – погрешности в питании: употребление большого количества насыщенной животными жирами пищи (сало, жирное мясо, молоко и молочные продукты).
Также факторами риска повышения холестерина являются:
- наследственные генетические заболевания (семейная гиперхолестеринемия);
- ишемическая болезнь сердца, инфаркт миокарда;
- заболевания печени (желчекаменная болезнь, первичный билиарный цирроз);
- заболевания почек (хронический пиелонефрит, хронический гломерулонефрит, ХПН);
- сахарный диабет;
- заболевания щитовидной железы (гипотиреоз);
- ожирение;
- беременность;
- прием лекарственных препаратов (диуретики, бета-блокаторы, комбинированные оральные контрацептивы, глюкокортикоиды и др.);
- алкоголизм;
- заболевания с нарушением минерального обмена, подагра.
Так как холестерин – собирательное понятие, включающее все фракции жиров, циркулирующих в крови, чаще всего повысить его можно за счет увеличения атерогенных липидов. Анализ на липидный спектр в этом случае может показывать увеличение концентрации ЛПНП и ЛПОНП при нормальных или сниженных значениях липопротеинов высокой плотности. Коэффициент атерогенности и риск развития атеросклероза у обследуемого, соответственно, будет повышен.
Уменьшение холестерина встречается реже. Причинами этих нарушений липидного спектра может стать:
- голодание, вплоть до полного истощения;
- синдром мальабсорбции, прочие проблемы ЖКТ, мешающие всасыванию и усвоению пищи;
- тяжелые заболевания, в том числе и инфекционные, сепсис;
- хроническая патология печени, почек, легких в терминальной стадии;
- прием некоторых лекарственных препаратов (статинов, фибратов, кетоконазола, тироксина).
Снижение холестерина обычно происходит за счет всех фракций липидного спектра. При расшифровке анализа будет наблюдаться картина гиполипопротеинемии: уменьшение концентрации не только общего холестерина, но и ЛПВП, ЛПНП, ЛПОНП, триглицеридов и коэффициента атерогенности. Такое состояние чревато нарушением строительства клеточных мембран в организме,а значит патологией со стороны всех органов и систем, утратой детородной функции женщинами фертильного возраста, угнетением нервной системы с формированием депрессии и суицидальных мыслей. Состояние корректируется устранением вызвавшей его причины, назначением диеты, насыщенной животными жирами.
Липопротеины высокой плотности
Чаще всего при анализе на липидный спектр у пациентов с атеросклерозом и сердечно-сосудистой патологией определяется снижение этого показателя. ЛПВП – главный фактор антиатерогенности, который нужно стараться поддерживать в целевых значениях (>1,42 ммоль/л у женщин и >1,68 ммоль/л у мужчин). При расшифровке анализов на липидный спектр отмечено, что критическое снижение ЛПВП чаще наблюдается у мужчин, чем у женщин. Это связано с «защитным» влиянием на сосуды эстрогенов – женских половых гормонов. Именно поэтому у женщин в возрастелет (то есть до наступления менопаузы, когда концентрация эстрогенов в крови снижается) меньше риск столкнуться с ишемической болезнью сердца и инфарктом миокарда. В пожилом возрасте частота заболеваемости сердечно-сосудистой патологией становится приблизительно одинаковой у представителей обоего пола.
Снижение ЛПВП происходит при:
- атеросклерозе;
- сердечно-сосудистых заболеваниях;
- курении и злоупотреблении алкоголем;
- избыточном весе;
- хронических заболеваниях печени, сопровождающихся холестазом;
- сахарном диабете.
Повышение показателя в анализах на липидный спектр встречается редко.
Липопротеины низкой и очень низкой плотности
Эта форма липидов считается ключевым звеном в патогенезе атеросклероза. Чем меньше плотность комплекса белок + жир, тем легче он оседает на внутренней поверхности сосудов, формируя сначала мягкое и рыхлое липидное пятно, а затем, постепенно укрепляясь соединительной тканью, превращается в зрелую холестериновую бляшку. Повышение концентрации ЛПНП и ЛПОНП происходит по тем же причинам, что и увеличение холестерина. При значительном превышении нормы ЛПНП и ЛПОНП коэффициент атерогенности может достигать значений 7-8 и более (при норме












Комментарии 0