Крестцово копчиковый отдел позвоночника
Рудиментарный отдел позвоночника – копчик, утративший большую часть своих функций в связи с эволюцией рода людей, все равно остался значимым для поддержания нормального образа жизни. Любое нарушение в его структуре или функционировании приносит множество неприятностей и ограничений для человека.
Чтобы выявить причину беспокоящего дискомфорта и принять соответствующие терапевтические методы необходимо провести детальное обследование, позволяющее оценить патологические изменения.
При назначении магнитно-резонансной томографии этого отдела, некоторые пациенты находятся в недоумении, что показывает МРТ копчика и можно ли только лишь по одному такому исследованию сделать верное заключение?
Копчик как важная составляющая крестцового отдела позвоночника
Копчик является небольшой частью позвоночника, своеобразным завершением, состоящим из нескольких сросшихся позвонков – в норме их бывает от трех до пяти, причем каждый последующий меньше по размеру предыдущего. Из-за этого копчик имеет форму конуса перевернутого основанием вверх и немного обращенного вперед.
К нему прикрепляются мышечные пучки заднего прохода и тазового дна, а также некоторые волокна, составляющие большие ягодичные мышцы, и таким образом копчик принимает непосредственное участие в функционировании органов таза и тазобедренных суставов. А также при наклонах назад на него распределяется часть нагрузки с вышерасположенных позвонков.
Из-за активного вовлечения копчикового отдела позвоночника в процессы жизнедеятельности организма даже малейшие нарушения в его работе могут стать серьезным препятствием для выполнения определенных функций.
Поэтому при первых жалобах пациента на недомогание врачи зачастую рекомендуют пройти Мрт крестцово-копчикового отдела позвоночника как можно быстрее, чтобы разобраться в причинах и назначить соответствующую терапию.
К симптомам, настораживающим специалистов, относятся:
- болевые ощущения в копчиковой области и ягодичных мышцах;
- изменение положения тела, принятие вынужденной позы;
- дискомфорт в области копчика, увеличивающийся при движениях;
- нарушение или ограничение подвижности крестцово-копчикового отдела;
- усиление боли при нажатии в проекции крестца;
- снижение или изменение чувствительности ног;
- онемение и нарушение функции нижних конечностей.
Особенности крестцово-копчикового отдела рассматриваются во время томографии позвоночника
Если один или несколько из вышеперечисленных признаков наблюдаются даже непродолжительное время и врач рекомендует пройти МРТ копчика, то не стоит откладывать обследование, а пройти его как можно раньше. Так как подобные симптомы могут быть сигналами возникновения различных заболеваний или же результатами трав, которые также могут привести к необратимым последствиям при игнорировании проблемы.
Какие патологии можно выявить при обследовании?
Как и все остальные отделы позвоночника, копчик также подвержен различным патологически процессам: травматическим, воспалительным, деструктивным и онкологическим. Ввиду не особо удобного расположения данного органа не всегда представляется возможным использование рентгеновского метода, поэтому в большинстве случаев назначается магнитно-резонансная томография.
К сожалению, травмы копчикового отдела очень коварны. При ушибе или падении человек зачастую не обращается в медицинское учреждение для обследования и получения соответствующей помощи, болевые ощущения постепенно проходят и жизнь продолжается в обычном русле.
Но в некоторых случаях при подобных травмах происходят переломы, трещины или вывихи, которые станут печальным напоминанием через определенное время в виде возникших на их фоне заболеваний.
Чаще всего это случается через многие годы, когда уже о произошедшей травме никто не помнит.
Что лучше МРТ или КТ позвоночника?
Начинают восстанавливать прошлые события только тогда, когда уже развились и продолжают развиваться воспалительные и деструктивные заболевания поражающие костную и хрящевую ткань. Также такие травмы могут приводить к ущемлению нервных волокон, расположенных в копчиковом или крестцовом отделах.
Рентгеновский метод не всегда может показать произошедшие много лет назад переломы и трещины из-за особенностей самих травм, тогда как МРТ доступно выявить практически все дефекты подобного характера. Проводя послойное сканирование, врачу несложно будет обнаружить застаревшие деструкции и очаги воспаления.
Также, уже давно подтверждено на практике, что МРТ поясничного отдела, крестца и копчика имеет существенные преимущества по предоставляемой информации. Тогда как компьютерная томография не во всех случаях может обеспечить выявление определенных патологий при свежих травмах. МРТ позволяет обнаружить воспалительные процессы не только костных образований, но и в окружающих мягких тканях.
Эффективно применение данной методики при свежих переломах с образованием крупных гематом, а также при вывихах, сопровождающимися разрывами связок.
Не всегда патологические изменения копчика можно диагностировать по признакам, относящимся непосредственно к его заболеваниям. Зачастую травмы или вывихи копчикового отдела приводят к изменению его положения – при загибе вовнутрь, он может привести к болям и нарушению деятельности прямой кишки, а также стать существенной помехой при естественных родах.
Своевременное обнаружение подобных патологий позволит в будущем избежать серьезных проблем со здоровьем
При проведении диагностики врачу следует обратить внимание не только на органы, ставшие причиной визита больного, но и на копчиковую область, чтобы исключить ее влияние на проявления.
Не исключено, что болезненные ощущения в малом тазу, причиной которых стал копчиковый отдел, может приниматься за болезни мочеполовой системы.
Чтобы избежать ошибок при постановке диагноза, МРТ копчика включается в перечень рекомендованных обследований.
Деструктивные и воспалительные процессы
При помощи МРТ копчика успешно выявляются процессы воспалительного и деструктивного характера даже на начальных стадиях их возникновения, такие как:
- остеохондроз;
- грыжи и протрузии;
- туберкулез костей;
- копчиковая киста;
- патологии сосудов;
- стеноз канала позвоночника;
- септическая деструкция.
Возможность воссоздать копчиковую область в трехмерном изображении с отличной визуализацией нервных окончаний, мышечных тканей, кровеносных сосудов и структуры спинного мозга позволяет получить четкое представление о заболевании.
Также МРТ копчикового отдела обеспечивает высокую точность при определении локализации и размеров опухолей, а также отклонений, которым подвержены позвонки в нормальном состоянии.С применением электромагнитных полей возможна четкая визуализация межпозвонковых суставов. На основании достоверной информации врачу будет легче назначить наиболее соответствующую стадии болезни терапию.
Уже на протяжении нескольких десятков лет МРТ признано самым эффективным методом для обнаружения опухолевых процессов как на стадиях возникновения, так и на позднем течении с распространением метастатических очагов.
Также данная методика позволяет детально рассмотреть ткани, вовлеченные в процесс, лимфатические узлы, кровеносные сосуды, оценить степень их поражения и сделать прогноз развития патологии.
Для получения наиболее точных результатов применяется контрастное усиление.
Для того чтобы пройти процедуру не стоит как-то менять свой образ жизни, придерживаться определенных диет или совершать еще какие-либо непривычные для пациента действия. В случае легких опасений или страхов стоит принять успокоительное средство, которое обеспечит расслабленное состояние при обследовании.
Чтобы не пришлось раздеваться и находиться во время процедуры полностью без одежды, следует продумать свой гардероб и выбрать те вещи, которые не имеют металлических предметов – пряжек, кнопок, молний и других. Также не стоит надевать украшения, часы – все равно их придется снять при обследовании.
Проведение процедуры
Непосредственно само обследование длится не дольше 20-30 минут, исключения составляю лишь некоторые ситуации, когда заблаговременно пациенты не подготовились – не приняли успокоительное или не сняли металлические предметы с тела.
Также могут происходить непредвиденные обстоятельства при обследовании детей младшего возраста, если не принять меры для их успокоения – дать седативный препарат или попробовать уговорить полежать неподвижно. Вначале процесса пациента укладывают на кушетку (своеобразный движущийся стол), фиксируя специальными ремнями исследуемую область для обеспечения полной неподвижности, и задвигают внутрь аппарата.
Современные приспособления позволяют сделать процедуру диагностики безопасной и быстрой
Чтобы обследуемому не мешал шум, издаваемый аппаратом во время его работы, медицинский персонал рекомендует принести с собой беруши и воспользоваться ими. Пациенту на время обследования выдается прибор для связи с врачом, чтобы в любой момент можно прекратить процедуру, если вдруг появятся неприятные ощущения или, например, приступы паники.
Мрт копчика с контрастированием
В случаях, когда необходимо получить возможность максимально четкое изображение делают МРТ с контрастированием и тогда за счет введения препарата и ожидания его действия процедура может затянуться до часа или немногим более. А вот для проведения обследования с контрастом, кроме вышеперечисленных действий, требуется еще небольшая подготовка, выражающаяся в прохождении теста на чувствительность к препарату, используемому для усиления эффекта.
Даже учитывая, что контрастное вещество производится на основе солей гадолиния, которые не вызывают аллергических реакций, существуют пациенты, имеющие высокую чувствительность, и есть вероятность, что препарат окажет негативное воздействие.
Контраст вводится внутривенно, сразу вся порция. В некоторых случаях его вводят небольшими частями на протяжении процедуры, но это уже решает специалист, занимающийся диагностированием, для каждого конкретного случая. Вовремя пройденная диагностика избавит от негативных последствий.
Самое главное не забывать, что практически каждое упущение в заботе о своем здоровье может привести к печальным последствиям в будущем. Поэтому при любой травме, даже незначительной лучше всего не откладывать, а пройти обследование, которое поможет выявить все микротравмы или трещины и принять необходимые терапевтические меры после консультации со специалистом.
Источник: https://diametod.ru/mrt/krestcovo-kopchikovogo-otdela-pozvonochnika
Современная медицинская аппаратура позволяет значительно расширить возможности врачей для выявления различных патологий не только позвоночника, но и всего организма в целом.
При невозможности визуального определения заболевания, специалисты назначают магнитно-резонансную томографию.
Как проводится процедура, как подготовиться, можно ли кушать до МРТ и как влияет магнитное излучение на организм — рассмотрим в этой статье.
Пояснично-крестцовый отдел позвоночника
Описание метода
Когда пациента направляют на томографическое обследование, первый вопрос, который интересует — что такое МРТ поясничного отдела позвоночника.
МРТ копчика и поясницы — это диагностика, отличающаяся безопасностью и эффективностью выявления пораженных участков позвоночника. Магнитно-резонансная томография пояснично-крестцового отдела позволяет уточнить причины заболевания без причинения негативного и болевого воздействия на организм.
Сущность метода заключается в воздействии магнитного поля на клетки организма. Атомы водорода выполняют колебательные движения, которые позволяют установке фиксировать границы органов, диагностируя малейшие отклонения.
Результат МРТ крестцово — копчикового отдела позвоночника отражается на объемном черно-белом снимке.
Показания для проведения процедуры
Магнитно-резонансная томография часто назначается для выявления онкологии позвоночника и дальнейшего наблюдения за течением заболевания. МРТ копчика выявляет патологические процессы и застои в данной области.
Томография определяет анатомическое изменение структуры костной и хрящевой ткани, врождённые изменения позвоночника, пораженные участки оболочек спинного мозга, воспалительное поражение стенок сосудов.
Врачи прибегают к МРТ копчика и области поясницы при подозрении на следующие патологические состояния:
- межпозвоночный остеохондроз, остеопороз пояснично-крестцового отдела;
- межпозвоночная грыжа, грыжа Шморля;
- ушиб или травмы позвоночника;
- венозный застой в нижних конечностях;
- рассеянный склероз;
- острые приступообразные боли в пояснице и в области крестца;
- метастазирование раковых клеток;
Помимо вышеперечисленных показаний, в сложных случаях МРТ копчика и поясничного отдела назначается перед такой процедурой, как люмбальная пункция.
Подготовка к проведению МРТ поясничного отдела позвоночника
Что показывает МРТ пояснично-крестцового отдела
Преимущество данной методики заключается в том, что благодаря трёхмерному изображению, томография покажет сведения о каждом позвонке, межпозвоночном диске и о состоянии близлежащих тканей. Получив изображение, можно обнаружить патологию пояснично-крестцового отдела позвоночника. Что показывает МРТ:
- инфекционные воспаления костной ткани, степень пораженности;
- аномальное сужение позвоночного канала;
- участки мальформации сосудов и гемангиому поясничного отдела.
- спондилолистез, протрузию межпозвонкового диска и грыжевые образования;
- вывихи позвонков; сращение позвонков;
Магнитное поле не оказывает отрицательного влияния на организм человека, процедура абсолютно безопасна для здоровья, что доказано множественными исследованиями.
Противопоказания к МРТ
- беременность первого триместра;
- последняя стадия сердечной недостаточности;
- имплантированные искусственные клапаны сердца, а также электрокардиостимулятор;
- установленный аппарат А. Г. Илизарова;
- имплантаты, выполненные из металла;
- установленные внутричерепные кровоостанавливающие клипсы (из металла).
Снимки МРТ пояснично-крестцового отдела позвоночника
Подготовительные меры
Подготовка к МРТ поясничного отдела позвоночника необходима, чтобы получить неискаженные результаты и исключить возникновение погрешности. Необходимые действия:
- Непосредственно перед МРТ следует ознакомиться с тем, как делается компьютерная томография поясницы, переодеться в одежду свободного кроя. На одежде запрещены металлические элементы.
- Необходимо снять украшения и другие аксессуары, в том числе пирсинг и зубные протезы.
- Запрещается брать с собой мобильные телефоны и прочие гаджеты, так как они излучают электромагнитные волны.
- Если процедура предполагает использование контрастных веществ, необходимо провести пробу на аллергические реакции перед МРТ.
- Необходимо сдать анализы на отсутствие патологических процессов в почках.
- Если пациент страдает клаустрофобией, перед МРТ следует принять седативные лекарственные средства. В таких случаях используют установки открытого типа.
- За сутки до процедуры следует исключить употребление кофейных напитков, так как они обладают мочегонным эффектом, что создаёт дополнительную нагрузку на почки.
- За несколько дней следует отказаться от продуктов питания, вызывающих повышенное газообразование.За 8-12 часов следует прекратить приём пищи.
- В случае необходимости за 30 минут следует принять ветрогонные препараты и лекарственные средства, обладающие спазмолитическим эффектом.
Технология проведения
Перед процедурой специалист проводит консультацию пациента о том, как делают МРТ. В специальном помещении пациента просят принять горизонтальное положение на выдвижной кушетке. Руки и ноги фиксируют ремнями для обеспечения полной неподвижности тела.
Далее кушетку помещают внутрь сканирующей трубы. Проводят МРТ не более 30-40 минут. Врач во время сканирования наблюдает за пациентом через видеокамеру, с помощью микрофона специалист поясняет, что необходимо делать. Внутри трубы имеется кнопка вызова.
Она используется, если пациенту необходима какая-то помощь.
Контрастное усиление
Для повышения чёткости полученных снимков и увеличения их информативности используют контрастное вещество. Данный метод распространён при определении онкологических новообразований. Благодаря индикаторным веществам, которые вводятся в организм пациента, врач может выяснить локализацию новообразования, её размеры, границы и особенности кровоснабжения.
В современной медицинской практике в качестве контрастных веществ используют соли гадолиния. Данное вещество содержится в таких препаратах как гадовист, премовист, магневист.
Способ введения контраста может быть ручным или автоматизированным. При ручном введении препарат вводится струйно и единоразово. Во втором случае препарат может вводиться капельно с помощью капельницы.
Дозу препарата специалисты рассчитывают в зависимости от массы тела пациента.
Расшифровка результатов
Получение снимка и расшифровка МРТ обычно занимает не более 20-30 минут. Однако зачастую из-за загруженности работой врача-ренгенолога Вас попросят придти за результатами на следующий день.
Консультация пациента по результатам МРТ
Заключение МРТ выдаётся пациенту лично и в зависимости от выявленной патологии специалист перенаправляет больного к узкоспециализированному врачу:
- Если обнаружены механические повреждения позвонков в результате травмы – направляют к травматологу.
- Если обнаружена грыжа поясничного отдела, синдром конского хвоста или другие патологии, требующие неотложного оперативного вмешательства – направляют к нейрохирургу.
- Если результаты обследования выявляют злокачественное или доброкачественное новообразование – направляют к онкологу.
- Если выявляют компрессионную патологию спинного мозга, хронические заболевания позвоночника – направляют к невропатологу или нейрохирургу.
Таким образом, результаты МРТ позволяют специалистам определить состояние заболевания и спрогнозировать результат лечения.
Особенности процедуры для детей
Показания для назначения процедуры МРТ копчика и поясничного отдела для детей и взрослых идентичны.
В процессе проведения исследования рядом с ребёнком разрешается присутствие одного из родителей.
В случае с детьми родителям также необходимо подготовиться к МРТ и рассказать ему, как проходит процедура МРТ до её проведения. Накануне процедуры ребёнка необходимо уложить спать позже обычного на несколько часов, а разбудить на два часа ранее.
Для получения качественных снимков, за сутки до МРТ пояснично-крестцового отдела позвоночника необходимо соблюдать диету. Детям в возрасте до года разрешается дать грудное молоко за 3-4 часа.
Если ребёнок находится в возбуждённом эмоциональном состоянии, медицинская сестра сделает укол успокоительного лекарственного препарата.
Стоимость диагностики
Средняя цена на проведение МРТ поясницы варьируется от 3500 до 5000 рублей.
Стоимость МРТ пояснично-крестцового отдела позвоночника и области копчика зависит от следующих факторов:
- модель используемой магнитно-резонансной аппаратуры;
- сколько по времени длится процедура;
- вид МРТ – с контрастным веществом или без его использования;
- тип медицинского учреждения – государственная или частная больница;
- квалификация специалиста, который может расшифровать результаты;
МРТ пояснично-крестцового отдела и копчика — современный, безопасный метод диагностики патологических процессов в организме. Главным достоинством этой процедуры считается большая вероятность постановки точного диагноза, что значительно облегчает процесс лечения патологии.
Мрт копчика и пояснично-крестцового отдела позвоночника Ссылка на основную публикацию
Источник: https://CheckUpAdviser.ru/mrt-scan/pozvonochnik-i-sustavyi/mrt-poyasnici
Сложное строение позвоночника человека необходимо для поддержания равновесия при ходьбе и амортизации каждого движения. Поэтому состоит он из отдельных позвонков, подвижно соединенных друг с другом и разделенных межпозвоночными дисками. Но не все отделы позвоночника имеют такое строение.
Крестцовые позвонки разделены только у детей и подростков. Примерно к 18 годам они срастаются между собой, образуя сплошную кость. Ее называют крестцом, и она имеет особое строение. Этот отдел выделяют отдельно, но иногда совмещают с поясничным и копчиковым, так как они выполняют схожие функции.
Анатомия позвоночного столба
Позвоночник человека – это сложная система, состоящая из отдельных позвонков, подвижно соединенных между собой с помощью суставов особого строения и множества связок.
Для амортизации движений при ходьбе между позвонками располагаются мягкие диски. Они защищают упомянутые элементы от разрушения, а головной мозг от сотрясений.
Такое строение обеспечивает подвижность человека, возможность выполнять наклоны, повороты, сохранять равновесие при ходьбе.
Опасность такого сложного строения в том, что внутри каждого позвонка проходит спинномозговой канал, множество нервов и кровеносных сосудов. Поэтому так важно поддерживать позвоночник в правильном положении и оберегать его от травм. Самыми распространенными повреждениями являются вывихи или смещение позвонков, грыжи дисков, деформации тканей.
В строении позвоночника выделяют пять отделов:
- шейный;
- грудной;
- поясничный;
- крестцовый;
- копчиковый.
Но из-за особенностей строения нижних отделов их иногда объединяют. Когда говорят «позвонки пояснично-крестцового отдела позвоночника», часто имеют в виду и крестец, и копчик, и поясницу. Ведь они выполняют похожие функции, и даже заболевания и травмы у них похожи.
Это особая часть хребта человека. Состоит этот отдел из пяти позвонков. Они имеют сложное строение и выполняют очень важные функции. Крестцовые позвонки соединены подвижно только до 14-15 лет. После этого возраста они начинают постепенно срастаться.
Начинается этот процесс снизу, в месте соединения с копчиком. Окончательно крестец превращается в единую кость к 25 годам. Крестцовые и копчиковые позвонки у взрослого человека представляют собой треугольники, обращенные вершиной вниз.
Это основание позвоночника, обеспечивающее его связь с тазом и нижними конечностями.
Строение крестца
Этот отдел является фундаментом позвоночника человека. Поэтому строение крестцовых позвонков немного отличается от остальных. Они имеют недоразвитые ребра и сросшиеся поперечные отростки.
А в верхней части есть особые ушковидные поверхности, нужные для соединения с костями таза. Это сочленение называют крестцово-подвздошным суставом. Из-за того, что крестец не такой подвижный, как остальные отделы позвоночника, в нем нет межпозвоночных дисков.
Но есть множество очень тугих связок, обеспечивающих прочность соединения костей.
В крестцовой кости выделяют такие части:
- тазовая часть, обращенная внутрь;
- дорсальная, или задняя поверхность;
- две латеральные боковые части;
- широкое основание, обращенное вверх;
- суженная вершина, направленная вниз.
Особенности крестцового отдела
Крестец – это основа позвоночника, место соединения его с нижней частью тела. Из-за такого расположения и выполняемых функций этот отдел позвоночника имеет несколько особенностей:
- он состоит из пяти сросшихся позвонков;
- этот отдел принимает на себя всю тяжесть позвоночника;
- крестец представляет собой единую кость в форме треугольника, направленного острием вниз;
- здесь нет между позвонками дисков;
- крестец образует заднюю стенку малого таза;
- он фиксирован прочными связками, прикрепленными к тазовому кольцу;
- задняя поверхность крестца выпуклая и имеет пять вертикальных гребней, представляющих собой расположенные друг над другом бугорки;
- при соединении с поясничным позвонком крестец образует особое сочленение, представляющее собой большой выступ, направленный в полость таза;
- 5 крестцовый позвонок соединяется с копчиковым отделом, образуя крестцово-копчиковое сочленение.
Какие функции выполняют крестцовые позвонки
Крестец принимает на себя всю тяжесть тела. Он призван обеспечить устойчивость человека при ходьбе и прочное соединение с тазовыми костями. Кроме того, особое строение крестцового отдела нужно для того, чтобы защитить нижнюю часть спинномозгового канала.
Для его сообщения с тазом и нижними конечностями позвонки крестцового отдела имеют несколько симметрично расположенных отверстий. В них входят нервные волокна и сосуды. Крестцовый канал проходит по всей длине кости и немного изогнут из-за особого строения крестца.
Итак, все крестцовые позвонки срослись. О том, что они когда-то были отдельными, напоминают пять гребней, проходящих по задней поверхности крестца. Это небольшие бугорки, возникшие от сращения позвонков, их остистых, поперечных отростков, а также верхних и нижних суставных отростков. Такое строение обеспечивает защиту нервных корешков и сосудов.
Особенности копчикового отдела
Еще более интересное строение имеет копчик. Он состоит из 3-5 позвонков, но недоразвитых и полностью сросшихся между собой. По форме копчик напоминает клюв птицы. Особенностью его является то, что у мужчин он соединяется с крестцом совершенно неподвижно.
А у женщин может отклоняться назад, чтобы во время родов обеспечить ребенку проход через родовые пути. Копчиковые позвонки выполняют тоже важные функции.
Кроме того, что они являются основой позвоночника и обеспечивают поддержку при движении и наклонах, здесь проходит много нервных корешков к органам малого таза и нижним конечностям.
Повреждения в крестцовом отделе
Несмотря на прочность крестцовой кости, а также ее фиксированное положение между тазовым кольцом, этот отдел тоже подвержен повреждениям и травмам.
Подвижные суставы здесь располагаются только в месте сочленения 1-го крестцового позвонка с 5-м поясничным, а также там, где оставшиеся боковые отростки соединяются с тазовыми костями.
Именно в этих местах чаще всего случаются травмы. В самом отделе возможны только ушибы или перелом крестцовых позвонков.
Из-за особенностей строения в области крестца не бывает самых распространенных повреждений, которые встречаются в других отделах позвоночника.
Так как здесь отсутствуют межпозвоночные диски, то не существует таких диагнозов, как “грыжа” или “дискогенный радикулит крестцового отдела”. Невозможно также смещение крестцового позвонка у взрослых, так как элементы эти прочно срастаются.
А у детей такое бывает очень редко из-за особой прочности связок и защиты крестца тазовыми костями.
Причины повреждений крестца
Почему же тогда крестец тоже подвержен травмам? Это можно объяснить несколькими причинами:
- врожденными патологиями строения позвоночника;
- при увеличении органов малого таза происходит сдавливание сосудов, выходящих из крестцового канала, что приводит к венозному застою;
- при повышенных нагрузках на крестец капсула сустава может увеличиться в размерах, как следствие, развивается отек, и ткани начинают сдавливать нервные корешки.
Эти патологии могут приводить к нарушению питания костных тканей и их повышенной хрупкости. Но чаще всего переломы крестца случаются при воздействии большой силы, например, при дорожно-транспортных происшествиях, падениях с высоты, сильных ударах.
Особенности травм крестца
Главной особенностью повреждений этого отдела позвоночника является то, что человек даже при переломе крестцовой кости может передвигаться. Очень прочные связки, соединяющие крестец с тазовыми костями, помогают сохранять устойчивость тела.
Но так как это все же часть позвоночника, повышенная активность пострадавшего при травме может привести к повреждению спинного мозга, разрыву сосудов или нервных корешков. Последствиями такого отношения могут быть нарушения мочеиспускания, осложнения на органы малого таза, паралич нижних конечностей.
Если же перелом случился у молодой женщины, и ей не была оказана своевременная медицинская помощь, в дальнейшем она не сможет самостоятельно родить ребенка.
Что делать, если повреждены крестцовые позвонки
После любой травмы, особенно если есть подозрение на перелом крестца, необходимо обратиться в медицинское учреждение.
Самостоятельно до оказания профессиональной помощи можно приложить к месту повреждения холод, а при сильной боли принять обезболивающее.
Не рекомендуется согревать место травмы, так как это усилит отек и воспалительный процесс, может привести к кровотечению и другим осложнениям. Пострадавшему лучше лежать на ровной поверхности и стараться не двигаться.
Источник: https://fb.ru/article/283090/kopchikovyie-i-kresttsovyie-pozvonki
Заболевания пояснично-крестцового отдела позвоночника развиваются вследствие процесса старения, а травмы и неправильный образ жизни повышают вероятность их появления.
Обычно такие болезни возникают при разрушении хрящей – фасеточных суставов и межпозвонковых дисков.
Лечение патологий включает прием медикаментов, хирургическое вмешательство (при необходимости), занятия ЛФК, а также полный пересмотр нынешнего образа жизни.
Чаще всего пациенты сталкиваются с заболеваниями крестца и копчика.
Поэтому, прежде чем приступать к терапии, будет полезно ознакомиться со строением и функциями перечисленных костных структур.
Анатомия крестца у человека
Крестец представляет собой кость треугольной формы, расположенную в основании позвоночного столба (пояснично-крестцовый отдел).
Строение и мышечный аппарат
Крестец состоит из пяти крестцовых позвонков, срощенных между собой. Функции и анатомия этой кости могут отличаться в зависимости от возраста. Так, до 25 лет крестец представляет собой отдельные позвонки с хрящами, а после 25-ти – цельную кость. Подобное сращение обеспечивает выдерживание и распределение нагрузок.
Строение крестца чловека
Существование крестцового отдела невозможно представить без следующих мышц:
- Грушевидная. Началом грушевидной мышцы является связочный аппарат, крестец, а также большое седалищное отверстие. Отсюда отходят пучки мышечных волокон, которые впоследствии соединяются и идут в направлении к большому вертелу кости бедра. Задача грушевидной мышцы – обеспечение ротационных движений бедренного сустава.
- Подвздошная. Подвздошная мышца берет свое начало с кости и заканчивается в районе малого вертела кости бедра. Задача данной мышцы – обеспечивать сгибание нижней конечности.
- Многораздельная. Многораздельные мышечные волокна находятся в бороздах крестца и участвуют в сгибании спины назад.
- Ягодичная. Ягодичные мышечные волокна начинаются в районе крестца и копчика и простираются до ягодичной бугристости. Ягодичная мышцы является самой крупной в крестцовом отделе. Она отвечает за ротацию и сгибание нижних конечностей.
Функции
Крестец выполняет несколько важных функций:
- защищает внутренние органы, расположенные в тазовой полости;
- помогает скелету поддерживать вертикальное положение;
- отвечает за равномерное распределение нагрузки.
Обратите внимание! Позвонки крестца являются неподвижными, поэтому он не способен выполнять двигательную функцию.
: “Строение крестца”
Анатомия копчика у человека
Копчиком называют нижний отдел позвоночника, состоящий из двух-пяти сросшихся рудиментарных позвонков.
Копчик представляет собой остаток хвостовых тел, практически утративший свои первоначальные функции. Данная структура отличается наличием нервных окончаний и достаточной подвижностью.
Поэтому любые травмы и патологические процессы в районе копчика имеют выраженную симптоматику, ухудшают качество жизни и самочувствие.
Строение и мышечный аппарат
По форме копчик напоминает птичий клюв – узкий на конце и широкий у основания. В медицинском понимании он имеет форму перевернутой пирамиды. Более широкое основание копчика соединяется с позвоночным столбом, а узкая вершина отклонена вперед и опущена вниз. При этом ширина органа всегда превышает его длину.
У большинства людей копчик состоит из 3-4 позвонков (реже – из 5). Он соединяется с крестцом с помощью межпозвоночного диска (именно этим объясняется подвижность копчика и возможность отклоняться). У людей в возрасте 50-ти и старше орган становится менее гибким либо вовсе неподвижным.
Обычно копчик состоит из 3-4 позвонков
Обычно сращение позвонков крестцового отдела и копчика завершается в 12 лет, но в некоторых случаях данный процесс затягивается до 40-45 лет. Иногда встречается одностороннее сращивание позвонков, что считается абсолютно нормальным и принимается за индивидуальную особенность строения скелета.
Передние отделы копчика предназначены для прикрепления связок и мышц, участвующих в работе органов мочеполовой системы, а также дистальных отделов толстого кишечника (подвздошно-копчиковая, лобково-копчиковая и копчиковая мышцы, заднепроходно-копчиковая связка). Кроме того, к копчику крепятся некоторые мышечные пучки большой ягодичной мышцы, которая является мощным разгибателем бедра.
Функции
Как было сказано ранее, копчик является остатком хвоста, не выполняющим серьезных функций.
Однако он принимает активное участие в работе опорно-двигательной системы, а именно:
- служит местом крепления мышц, которые обеспечивают нормальное расположение и поддержание органов кишечника, а также мочевыделительной системы;
- обеспечивает нормальную подвижность тазобедренных суставов;
- обеспечивает расхождение, подвижность тазового дна у женщин во время родов и беременности;
- является опорой для позвонков при выполнении активных движений, а также во время приседаний и наклонов;
- способствует правильному распределению нагрузки на позвоночный столб.
Особенности и различия в строении крестца и копчика у женщин и мужчин
У женщин крестец является более широким, коротким и менее изогнутым, нежели у представителей сильного пола. В то же время у женщин данная структура является более подвижной: связки позволяют ей отклоняться на угол от 8 до 14 градусов. Собственно, именно за счет этого женское тело является более гибким, чем мужское.
В строении копчика тоже имеются отличия. Женский таз является более коротким и широким, приспособленным к родовой деятельности. Также отличается размер отверстия: у женщин оно достаточно большое для того, чтобы через него проходило тело младенца.
Примечательно, что данное отверстие, благодаря подвижному копчику, увеличивается в процессе родовой деятельности. Что касается мужчин, то у них копчик является менее подвижным, а потому менее подверженным ушибам и травмам.
: “Строение позвоночника”
Что такое сакрализация и люмбализация?
Существует ряд аномалий в развитии основания позвоночного столба и крестца, влияющих на функционирование позвоночника. К числу таких аномалий относятся сакрализация и люмбализация.
Крестец – цельная кость в человеческом скелете, состоящая из 5 срощенных позвонков и расположенная между костями таза. Верхняя часть крестца соединена с последним поясничным позвонком, а нижняя – с копчиком. Как раз здесь, в верхнем крестцовом или последнем поясничном позвонке, возникают врожденные патологические процессы сакрализации, люмбализации.
Самый верхний позвонок крестца при люмбализации не срастается, а свободно перемещается, участвуя вместе с соседними поясничными позвонками в спинной деятельности. Зачастую добавочный подвижный позвонок называется «дополнительным», что может вызывать путаницу в сознании больного.
Но на самом деле никакого «дополнительного позвонка» при люмбализации не наблюдается. Просто на один фиксированный позвонок становится меньше и на один подвижный – больше.
Что касается сакрализации, то тут нижний позвонок поясницы срастается с подвздошной костью или крестцом. Иногда патология сопровождается увеличением поперечных отростков позвонка и изменением его формы.
При люмбализации и сакрализации сочленение переходного позвонка или отделение его от крестца происходит полностью либо частично.
Распространенные заболевания крестца и копчика
Наиболее распространенные патологии копчика и крестца перечислены ниже.
Остеохондроз
Остеохондроз пояснично-крестцового отдела сопровождается деформацией ткани межпозвонковых хрящей. Она становится сухой, менее упругой, начинает менять форму. Дегенеративно-дистрофические процессы приводят к появлению болевого синдрома, нарушению подвижности в районе поясницы.
Пояснично-крестцовый спондилез
Когда нагрузка на межпозвоночные диски становится слишком большой, их высота уменьшается. Костные тела позвонков касаются друг друга, и между ними возникает трение. Организм выращивает новую костную ткань (на замену деформированной), и ее излишек формируется по бокам позвонков в виде шипов.
Эти шипы смотрят в сторону хрящей и травмируют их еще больше. Трение между соседними позвонками увеличивается, разрушение дисков ускоряется – в итоге деформации замыкаются в «порочный круг».
Остеохондроз и спондилез – часто встречаются в пояснично-крестцовой зоне
Поясничная протрузия
Межпозвонковые диски поясничного отдела состоят из мягкого пульпозного ядра и окружающей ядро плотной фиброзной оболочки. Вместе они являются эластичной структурой, обеспечивающей подвижность позвоночника. При остеохондрозе диски высыхают и становятся менее эластичными.
Под воздействием нагрузки фиброзная оболочка частично выпячивается (данное явление получило название «протрузия»). Хрящевая ткань, вышедшая за физиологические пределы, может зажимать нервы и вызывать неприятные симптомы в виде боли, парестезии и скованности. опасность патологии заключается в том, что она может приводить к развитию поясничной грыжи.
Грыжа поясничного отдела
Когда целостность фиброзной оболочки нарушается, мягкая пульпа частично выходит наружу. Обычно в этом положении нервный корешок поясницы испытывает сильнейшую компрессию.
Грыжа возникает в следствии остеохондроза
Чтобы избавиться от боли, организм сокращает поясничные мышцы, что приводит к появлению неврологических симптомов. Чувствительность нижних конечностей ухудшается, работа тазовых органов нарушается, боль начинает отдавать в ноги.
В случае, если грыжа направлена дорзально (назад), может произойти сужение позвоночного канала. Спинной мозг испытывает компрессию, что чревато параличом и пожизненной инвалидностью.
Часто избавиться от грыжи и предотвратить развитие осложнений удается только путем операции. При этом при дорзальной грыже хирургическое вмешательство осложняется специфической локализацией выхода пульпы.
Ишиас
Под ишиасом (пояснично-крестцовым радикулитом) понимается болезнь, при которой воспаляется и защемляется седалищный нерв.
Ишиас возникает из-за патологических изменений в позвоночнике, что приводит к сдавливанию седалищного нерва
Она сопровождается появлением:
- резкого болевого синдрома, усиливающегося при попытках присесть;
- прострелах при попытках встать;
- тяжести при ходьбе, наклонах вперед и в стороны;
- симптомов парестезии нижних конечностей;
- тазобедренных болей, отдающих в область ступней.
Сначала болезненные ощущения являются слабовыраженными, локализуются в пояснично-крестцовой и тазовой областях. По мере развития заболевания появляется боль в нижних конечностях. Ишиас в таком виде может существовать в течение долгого времени. Перевести заболевание в фазу обострения способны травмы, резкие движения либо воздействие низких температур.
Люмбалгия
Прострелы в пояснице также относительно частые последствия зажатого нерва в позвоночникеПод люмбалгией в медицине понимается прострел поясничной области, сопровождающийся скованностью и резкой болью.
Причиной люмбалгии становится зажим нервного корешка поясницы.
Для защиты нервных тканей от дальнейшего деформирования мозг посылает сигнал к сокращению в близлежащие мышцы.
Результатом становится сильный мышечный спазм, ограничивающий способность к движению. Таким образом, люмбаго является защитной реакцией организма на повреждение нервных корешков.
Люмбальный прострел назвать самостоятельной болезнью нельзя.
Это симптом патологии поясничного отдела, который проявляется на фоне грыж, протрузий или резких движений человека с остеохондрозом.
Заключение
Таким образом, крестец и копчик выполняют важные функции в человеческом организме. Заболевания, коснувшиеся этих костных структур, способны негативно повлиять на самочувствие и качество жизни, привести к развитию серьезных осложнений. При появлении боли в районе копчика и/или крестца, необходимо в срочном порядке обращаться к врачу.
Строение копчика и крестца у женщин и мужчин отличаются. Это связано с тем, что женщинам предстоит вынашивать ребенка
Также существует такое нетипичное строение крестца как сакрализация и люмбализация. Оно характеризуется отсутствием сращения 1 и 2 позвонка крестца, или же сращением 1 позвонка крестца и 5 позвонка поясничного отдела позвоночника.
Пройди тест!
Пройдите тест и оцените свои знания материала: Строение копчика и крестца. Что значит сакрализация и люмбализация?
Источник: https://SpinaTitana.com/diagnostika/anatomiya/anatomiya-kresttsa-i-kopchika.html
Поделиться:
Нет комментариев
kosti.info
Пояснично крестцовый отдел и копчик | Поясничный отдел позвоночника
Позвоночник человека состоит из отдельных косточек — позвонков, внешне похожих на плоские «бублики» или шайбы с отверстием посередине. Различные виды суставов. хрящи и связки крепко удерживают эти косточки между собой, обеспечивая высокую подвижность опорно-двигательного аппарата. По анатомическому строению позвонков позвоночный столб условно делят на 5 отделов:
Отделы позвоночника
Шейный отдел позвоночника
Шейный отдел образован 7 позвонками, которые принято обозначать латинской буквой С (С1-С7). Отсчет позвонков ведется сверху. Особенностью шейного отдела позвоночника является его высокая подвижность. Размах движений при сгибании-разгибании составляет около 95 градусов, а при вращении доходит до 8 градусов.
Два верхних шейных позвонка имеют строение, отличное от остальных.
Первый (С1, атлант) состоит из двух дужек, соединенных при помощи костных утолщений в кольцо. На боковых частях кольца размещаются два мыщелковых сустава, которые скрепляют шейный отдел с затылочной костью.
Второй шейный позвонок (С2) называется эпистрофей, что в переводе с греческого означает «вращение». Он имеет зубовидный отросток, через который подвижно соединяется с атлантом. Такое анатомическое строение делает возможным вращательные движения головой.
Остальные 5 позвонков имеют обычную структуру. Все они состоят из тела, представляющего собой цилиндрическое утолщение, и примыкающей к нему дуги. От дуги отходят костные отростки, к которым крепятся мышцы и связки.
В сравнении с позвонками других отделов, шейные характеризуются меньшей шириной и большей высотой. Объясняется это низкой нагрузкой на верхнюю часть позвоночника. У взрослого человека она не превышает 115 кг. В то время как давление на нижние отделы достигает 400 кг. При этом из-за низкой механической прочности шейные позвонки наиболее подвержены травмам и вывихам.
У новорожденного ребенка шейный отдел позвоночника почти прямой. В 3 месяца, когда младенец начинает держать голову, позвоночный столб изгибается вперед. Эта выпуклость впоследствии сохраняется на протяжении всей жизни и носит название «шейный лордоз».
. Обязательно посмотрите видео. просто прекрасно и красочно демонстрирующее строение и движения шейного отдела позвоночника.
Грудной отдел позвоночника
Это самый большой отдел позвоночника, состоящий из 12 позвонков. Средняя его длина у взрослого человека варьирует от 25 до 30 см. В старческом возрасте из-за истончения межпозвоночных хрящей грудной отдел становится на 2-3 см короче.
Грудные позвонки обозначают буквой Т (Т1-Т12) или D (D1-D12). По своему строению они немного отличаются от шейных. Тела позвонков имеют по две суставных ямки для сочленений с ребрами. Срединные (остистые) отростки, отходящие от дуги, более длинные и направлены книзу таким образом, что верхние прикрывают нижние наподобие черепицы.
Тела грудных позвонков расширяются книзу, что объясняется постепенным увеличением на них физиологической нагрузки. Так, если первый позвонок (Т1) испытывает на себе давление туловища равное 120 кг, то нижний (Т12) — уже около 215 кг.
Из-за тонкости межпозвоночных дисков и соединения с ребрами, грудной отдел обладает очень ограниченной подвижностью. Размах сгибаний здесь не превышает 35є, разгибаний — 50є, а вращений — 20є.
Как и шейный, грудной отдел позвоночника от рождения прямой. Примерно в 6 месяцев, когда ребенок начинает садиться, срединная часть позвоночного столба прогибается назад. Этот изгиб в медицинской практике называют «грудной кифоз».
Из патологических состояний в грудном отделе чаще всего диагностируются нарушение осанки и защемление нервов. А вот грыжи здесь обнаруживаются крайне редко, что обусловлено анатомическим особенностями грудных позвонков.
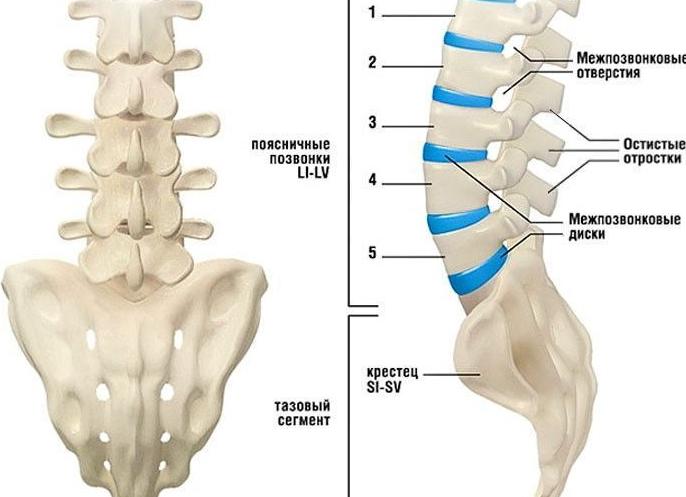
Поясничный отдел позвоночника
Поясничные позвонки (L) самые крупные, поскольку на них приходится основная масса туловища. Особенно развиты тела позвонков: ширина самого нижнего достигает 18-20 мм. Остистые отростки дуг, наоборот, короткие и слегка уплощены с боков. Толстые межпозвоночные диски способствуют высокой подвижности поясничного отдела. Объем сгибаний здесь достигает 60 градусов, разгибаний — 50 градусов.
У подавляющего большинства людей насчитывается 5 поясничных позвонков. У некоторых бывает 6. Такое строение позвоночника человека не считается аномальным, а рассматривается как один из вариантов нормы.
В возрасте 9-12 месяцев, когда ребенок учится ходить, поясничный отдел прогибается назад, формируя поясничный лордоз.
Из-за высокой нагрузки поясничный отдел больше других подвержен таким нарушениям, как искривление позвоночника и грыжи межпозвоночных дисков. Во время физической работы или при длительном сидении давление на поясничные позвонки усиливается, поэтому риски развития патологий возрастают в несколько раз.
Крестцовый отдел позвоночника и копчик
У взрослого человека 5 крестцовых позвонков сращены в единую кость — крестец. Участвуя в формировании таза, крестец выполняет опорную функцию. Форма кости напоминает пирамиду, вершина которой повернута к копчику. Задняя ее поверхность выпуклая и покрыта костными гребнями, образовавшимися в результате срастания дуг позвонков. Обращают на себя внимание половые особенности крестца: у женщин он шире и менее изогнут.
Копчик образуется из слияния 3-5 позвонков. Причем все они являются рудиментарными (недоразвитыми), доставшимися человеку от его далеких «хвостатых предков».
Связь отделов позвоночника с отдельными органами
Соединяясь между собой, позвонки всех отделов формируют канал, в котором пролегает спинной мозг. Через отверстия в дугах от спинного мозга отходят многочисленные нервные волокна, контролирующие работу различных частей тела. Малейшее смещение позвонков приводит к зажатию нервов и появлению болевых ощущений в той области, которую они обслуживают.
Чтобы понять точнее принцип работы и полную взаимосвязь, почитайте статью с прекрасными иллюстрациями о Строении позвоночника человека .
Что именно стало причиной нарушений, сможет определить только специалист. Осмотр у врача обязательно дополняют инструментальными методами обследования: рентгенографией, КТ и МРТ позвоночника.
МРТ пояснично-крестцового отдела позвоночника и копчика
- Содержимое:
- Показания к МРТ
- МРТ открытого типа
- Контрастная МРТ
- МРТ копчика
Опорно-двигательный аппарат человека и его нервная система в районе пояснично-крестцового отдела характеризуются чрезвычайной концентрацией связей и зон взаимодействия со многими органами и системами организма, влияющими на общее состояние здоровья. Определяющими являются состояние позвоночного столба и кровеносных сосудов, мышц и нервных корешков.
пояснично-крестцовый отдела позвоночника Неправильная работа одной из этих систем, вызванная травматическими поражениями, воспалениями, инфекциями, опухолями неизбежно влияет на состояние соседних органов и вызывает болезненное состояние всего организма. Может возникнуть полная или частичная неподвижность тела и различные болевые ощущения.
Развитие технологии МРТ диагностики в последнее время отодвинуло на второй план рентгенографию, компьютерную томографию и миелографию, но не исключили их из списка диагностических методов. МРТ пояснично-крестцового отдела позвоночника не заменяет их, как считает много пациентов, а дополняет, являясь более информативным и безопасным. Но существует ряд заболеваний, которые требуют комплексного исследования. МРТ позвоночника крестцового отдела можно считать основным, но не единственным методом обследования больного и постановки диагноза.Крестцово-копчиковый отдел является очень сложным анатомически, поэтому поставить точный диагноз возможно только после всестороннего обследования.
Показания к МРТ
МРТ позволяет оценить общее состояние спинного мозга без вредного воздействия рентгеновского излучения или введения контрастирующих жидкостей непосредственно в спинной мозг, что подразумевает миелография. Также МРТ крестцово-поясничного отдела отличается большой точностью определения расположения и размеров опухолей, выявить протрузии и грыжи, отклонения в нормальном состоянии позвонков. Оценка состояния межпозвонковых суставов также является преимуществом МРТ.
Назначается магнитно-резонансная томография пояснично-крестцового отдела позвоночника при таких показаниях:
- Остеохондроз
- Наличие гемангиом
- Травмы позвоночника
- Стеноз канала позвоночника
- Подозрения на грыжи и протрузии
- Диагностика онкологических заболеваний
Возможность воссоздать пояснично-крестцовую область в трехмерном изображении с визуализацией кровеносных сосудов, нервных окончаний, мышечных тканей, общей структуры спинного мозга позволяют врачу увидеть общую картину заболевания и прогнозировать его развитие. Также расшифровка МРТ пояснично-крестцового отдела позвоночника покажет направление лечения и позволит разработать стратегию и тактику врачебных действий.
Магнитно-резонансная томография открытого типа
Последние достижения в развитии магнитно резонансных установок позволили создать томографы открытого типа. Они отличаются от закрытых аппаратов отсутствием цилиндрической глухой камеры – катушки электромагнита. Вместо нее применяется постоянное магнитное поле двух параллельно расположенных в вертикальной плоскости магнитов очень большой мощности. Они способны создавать напряженность поля до 1 Тл с возможностью регулирования с очень маленьким шагом.
Стол, где располагается пациент, находится между двумя плоскостями полюсом магнита и открыт с обеих сторон. Между телом пациента и верхней частью камеры находится свободный промежуток до 40 см высотой. Никакого дискомфорта исследуемый не ощущает, не подвержен он и клаустрофобии, которая в аппаратах закрытого типа является одним из противопоказаний к применению МРТ.
Для получения полной картины состояния сделать МРТ пояснично-крестцового отдела позвоночника открытого типа можно в 2D или 3D формате в различных проекциях. Томографы открытого типа позволяют получить изображения в срезах толщиной не от 0,1 мм с полем зрения от 4 до 40 см. Возможна и ангиография питающих спинной мозг сосудов в статике и динамике. Также определяется наличие опухолей и их характер.
Контрастная МРТ
подготовка к МРТ пояснично-крестцового отдела При подозрениях на возникновение опухолей в области пояснично-крестцового отдела или проникновения метастазов из других органов производится МРТ с применением контрастирующих веществ. В роли контраста используются обычные для томографии иных органов хелатные растворы, содержащие ионы гадолиния. Они вводятся внутривенно и выводятся спустя 1,5 суток естественным путем. Противопоказаниями к применению контрастирования являются почечная недостаточность и реакции аллергического типа на определенные виды лекарств, применяющиеся в этом процессе.
Подготовка к МРТ пояснично-крестцового отдела позвоночника с контрастом начинается за сутки до начала процедуры с ограничения в принятии пищи. Непосредственно перед томографией в вену вводится определенное количество препарата и незамедлительно начинается обследование. Поток крови разносит препарат по сосудам и капиллярам постепенно, и врач может увидеть постепенное проявление пораженных участков, самые маленькие их которых затем могут быть затенены более развитыми.
Как известно, опухоли отличаются наличием хорошо разветвленной системой кровеносных сосудов, которые и проявляются при контрасте на фоне обычных здоровых тканей. Определяется таким способом и характер опухоли – структура ткани злокачественной опухоли отличается от всех остальных структур.
МРТ копчика позвоночника
Самая нижняя часть позвоночника называется копчиком. Она не является сплошной костной структурой. А состоит из нескольких недоразвитых позвонков, которые могут незначительно двигаться относительно друг друга и крестца. Возникновение болей в копчике, которые называются кокцигодинией. Причиняет немало дискомфорта больному.
Боль может возникать при сидении, вставании, резких движениях или быть постоянной. Причина возникновения такого состояния до сих пор не определена, но МРТ пояснично-крестцового отдела и копчика позвоночника может установить наличие трещин, переломов или иных повреждений самого копчика, или патологических состояний прилегающих тканей.
Противопоказания к МРТ пояснично-крестцового отдела позвоночника не отличаются от общих ограничений при томографии. Это наличие кардиостимуляторов, инсулиновых помп, металлических имплантов (кроме титановых). Кроме того противопоказаниями может служить клаустрофобия и синдром непроизвольных движений. Беременность в первом триместре тоже является препятствием к проведению МРТ.
Магнитно-резонансная томография производится в государственных и частных медицинских учреждениях по направлению лечащего врача. Она не является лечебной процедурой, а служит только для получения информации о заболевании и уточнения поставленного диагноза.
3.5. Копчик
Копчик (копчиковая кость) — нижний отдел позвоночника человека, состоящий из трёх-пяти сросшихся рудиментарных позвонков. Передние отделы копчика служат для прикрепления мышц и связок, участвующих в функционировании органов мочеполовой системы и дистальных отделов толстого кишечника. Также к копчику прикрепляется часть мышечных пучков большой ягодичной мышцы, являющейся мощным разгибателем бедра.
4. Подвижность отделов позвоночника
Подвижность отделов позвоночника наиболее выражена в направлении головы и наименее выражена в направлении копчика.
Шейный отдел — подвижен
крестцовый и копчиковый — неподвижны
Такая функциональная активность шейного и поясничного отделов способствует более частому поражению в них межпозвоночных дисков.
Грудной и пояснично-копчиковый отделы изогнуты назад. Это тоже закономерность. Считается, что эти изгибы рационально улучшают выполнение позвоночником его амортизационных задач, увеличивая сопротивление нагрузкам, смягчая толчки при движении.
В поддержании такого состояния позвоночника важную роль играют мышцы. Они, подобно растяжкам телебашни удерживают позвоночный столб в вертикальном положении, передавая ему необходимый запас прочности.
Глава 2. Заболевания позвоночника
Протрузии и грыжи
Отклонения во время беременности
Грыжа межпозвоночного диска
Межпозвонко́вая грыжа (грыжа межпозвонкового диска) — это смещение пульпозного ядра межпозвонкового диска с разрывом фиброзного кольца. Наиболее часто встречаются грыжи межпозвонковых дисков пояснично-крестцового отдела позвоночника (150 случаев на 100 000 населения в год), значительно реже наблюдаются грыжи в шейном отделе позвоночника, наиболее редки — в грудном отделе. Хотя грыжи относительно редко требуют хирургического вмешательства, тем не менее в США ежегодно проводится более 200 тысяч, а Германии 20 тысяч вмешательств. В 48 % случаев грыжи локализуются на уровне L5-S1 пояснично-крестцового отдела, в 46 % случаев — на уровне L4-L5, остальные 6 % на других уровнях или на нескольких уровнях пояснично-крестцового отдела.
Спондилёз — хроническое заболевание позвоночника, связанное с дистрофическими изменениями в наружных отделах фиброзного кольца межпозвоночного диска и передней продольной связке, обусловливающими ограничение подвижности туловища или головы. Спондилёз — это скорее рентгенологический феномен. При спондилезе в области передней поверхности тел позвонков появляются костные выросты — остеофиты. Находясь под передней продольной связкой позвоночника, они раздражают ее. Могут достигать значительных размеров, иногда вызывая сращение тел смежных позвонков. Появление этих остеофитов является защитной реакцией организма на дегенерацию межпозвонкового диска. Эта защитная реакция направлена на снижение удельного давления на ткань межпозвонкового диска и на устранение движений между позвонками. Дегенерация фиброзного кольца межпозвонкового диска является пусковым фактором этой защитной реакции. Именно дегенерация межпозвонкового диска является болезнью и чревата такими осложнениями, как грыжа межпозвонкового диска со сдавлением нервных корешков или спинного мозга. Спондилез вызывает лишь ограничение подвижности позвоночника.
Спондилёз развивается в результате статико-динамических перегрузок или травматизации позвоночника. Чаще встречается у лиц пожилого возраста, особенно в шейном отделе (шейныйспондилез ). В отличие от остеохондроза позвоночника при выраженномспондилёзе пальпация остистых отростков безболезненна. Боли в спине усиливаются в конце дня и могут нарушать ночной сон. В некоторых случаяхспондилёз сопровождается расстройством функции корешков спинного мозга. Возникновение боли и неврологического нарушения могут провоцироваться резкими движениями, перегрузками, переохлаждением. Часто заболевание протекает бессимптомно. При значительных изменениях в позвоночнике возможны минимальные клинические проявления.Спондилёз тянется годами, медленно прогрессируя. Дифференциальный диагноз проводят с болезнью Форестье и болезнью Бехтерева.
Болезнь Форестье болезнь характеризуется утолщением и оссификацией под передней продольной связкой на протяжении нескольких позвонков, а клинически проявляется исчезновением подвижности на соответствующем уровне.
Болезнь Бехтерева возникает преимущественно у мужчин в возрасте 20—40 лет, для нее характерна определенная локализация поражения, субфебрильная температура тела, увеличенная СОЭ, раннее анкилозирование крестцово-подвздошных суставов. Непрогрессирующая оссификация под передней продольной связкой, запоминающаяспондилёз. может возникнуть в результате однократной массивной травмы позвоночника. Лечениеспондилёза строится в основном на тех же принципах, что и консервативное лечение остеохондроза позвоночника. Комплекс лечебных мероприятий, направленных на устранение боли, включает двигательный режим со сниженной физической нагрузкой, лекарственные средства (бутадион, индометацин и др.), физиотерапию (электрофорез раствора новокаина, диадинамические токи и др.), массаж и др. Назначают ультразвук на область позвоночника, лечебную гимнастику, направленную на укрепление мышц спины и живота.
При спондилёзе противопоказаны гимнастика, направленная на мобилизацию позвоночника, вытяжение позвоночника, интенсивный массаж и мануальная терапия.
Спондилолистез (от греч. spondylos—позвонок и olisthesis—соскальзывание), постепенно развивающееся смещение тела одного позвонка вперед и вниз по отношению к другому, ниже расположенному.
Латеро-листез (боковое смещение)
Источники: https://osteo911.ru/otdely-pozvonochnika-cheloveka.html, https://infomrt.ru/4-mrt-poyasnichno-krestcovogo-otdela-pozvonochnika.html, https://www.studfiles.ru/preview/6326558/page:7/
Комментариев пока нет!
lechimpozvonochnik.ru
Отделы позвоночника человека
Позвоночник человека состоит из отдельных косточек — позвонков, внешне похожих на плоские «бублики» или шайбы с отверстием посередине. Различные виды суставов, хрящи и связки крепко удерживают эти косточки между собой, обеспечивая высокую подвижность опорно-двигательного аппарата. По анатомическому строению позвонков позвоночный столб условно делят на 5 отделов:
- шейный,
- грудной,
- поясничный,
- крестцовый,
- копчиковый.
Отделы позвоночника
Шейный отдел позвоночника
!!!Обязательно посмотрите видео, просто прекрасно и красочно демонстрирующее строение и движения шейного отдела позвоночника.
Грудной отдел позвоночника
Поясничный отдел позвоночника
osteo911.ru
Копчик: анатомия, строение, описание позвонков, функции, заболевания
Свернуть
Копчик — орган, который помогает человеку удерживать равновесие. Он играет огромную роль при родоразрешении. Когда возникает боль в его районе, стоит немедленно обратиться к врачу. Если не было травм, значит причина кроется в других патологических состояниях. Кокцигодиния имеет место не только в случае травматизма, но при заболеваниях внутренних органов, остеохондрозе, кисте, радикулите и пр.
Анатомия копчика
Копчик представляет собой сросшиеся позвонки, количество которых у разных людей может отличаться. Строение копчика человека напоминает пирамидальную форму или птичий клюв. Он расширен в основании, заужен к концу.
Где находится копчик у человека? Его место ниже крестцовой области. Там, где у наших предшественников был хвост.
Сколько позвонков в копчике? Позвонков может быть 3,4 или 5. Широкая его часть соединяется с позвоночным столбом, зауженная опускается к низу и немного загнута вперед. У большинства людей копчик состоит из трех или четырех позвонков. Редкость, когда их количество составляет пять. С крестцовой зоной копчик соединен межпозвоночным диском, благодаря которому имеет место копчиковая подвижность.
Копчик подвижен, чувствителен, так как в его районе большое количество нервных окончаний. Если человек получает травму в копчиковую зону, то появляется острая боль. Подвижность может утратиться к 50-ти годам или после перелома.
Сращивается копчиковая и крестцовая часть обычно тогда, когда ребенок достигает 12-летнего возраста. Возможны исключения, и это длится до 30 иногда и более лет. Позвонки срастаются с двух сторон или с одной. Первый и второй вариант — это нормально. Всегда ширина является большей, нежели его длина.
На органе присутствует связочный аппарат, сухожилия, тут прикрепляется мышечная ткань. У женщин орган более подвижен, чем у мужчин. Это позволяет осуществлять деторождение. Во время схваток, при родоразрешении происходит отклонение копчика, родовые пути расширяются. Копчик отвечает за влагалищную мускулатуру.
Какую роль в организме мужчины играет копчик? У мужского пола орган руководит тонусом в простате, способствует сокращениям при оргазме.
к содержанию ↑
Описание каждого позвонка
Копчиковый отдел позвоночника состоит из 3 или 5 позвонков, как уже упоминалось выше. Они обозначаются как «Со». На позвонке Со1 присутствуют боковые наросты, своеобразные «рога». Они и соединяют крестец и копчик. Эта же часть самая крупная. Она сплюснута.
Другие позвонки без наростов. Они срослись между собой. По размеру меньше, чем первый Со1, размер уменьшается к низу.
Первые три позвонка имею рудиментарное тело, суставчики. Последний — это кость.
Спереди позвонки вогнуты, у них есть выемки поперек, которые напоминают о том, что это разные сегменты. Сзади позвонки выпуклые и тоже с выемками.
Все позвонки по бокам связаны со связками, сзади соединены с мышцами ягодицы. С вершиной органа взаимосвязан анальный сфинктер.
к содержанию ↑
Функции копчика
Главная функция копчика в организме человека — распределение нагрузки. Идет своеобразный баланс. Благодаря этому «отростку» человек успешно садится, встает, совершает различные движения.
Также отдел является опорой, к которой прикрепляется связочный аппарат. Он участвует в работе толстого кишечника, мочеполовой системы и репродуктивных органов.
Орган также помогает:
- при родоразрешении;
- двигаться тазобедренным суставам.
к содержанию ↑
Заболевания
Копчик, как и другие органы, может стать местом, приносящим боль и дискомфорт. Болезненность в копчиковой зоне называется кокцигодинией. Такой исход возможен при:
- Травматизме копчиковой области. Ушиб, микроповреждение, разрыв хряща или перелом этих позвонков сопровождаются болевым синдромом. Он может быть острым, тупым, пульсирующим, периодическим или постоянным.
- Остеохондрозе. Он может присутствовать и в крестцовом отделе, отдавать в копчик.
- Межпозвоночной грыже. Крупные размеры убираются хирургическим путем.
- Протрузии.
- Новообразованиях. Они бывают доброкачественные и злокачественные.
- Спайках или рубцах, которые образовались после оперативного вмешательства в этом месте. Неудобства имеют место во время смены положения тела, переходе из горизонтального в вертикальное и наоборот, при приседаниях.
Кокцигодинию могут давать заболевания близлежащих органов: геморроидальные узлы, трещины в прямой кишке, патологическое состояние в тазобедренном суставе, воспалительные заболевания (циститы, аднекситы, простатиты, эндометриты и прочее). У женщин болезненность в копчиковой зоне — это повод сходить к гинекологу, особенно, если дискомфорт приходит во время критических дней.
Если защемился седалищный нерв, то также будет чувствоваться боль в районе копчика.
Также проблемы появляются у людей, ведущих малоактивный образ жизни. Идет откладывание солей и иные застойные явления, которые и служат причиной болезненности.
Бывают случаи, что человек рождается уже с имеющимися аномалиями в данном месте. Справиться с таким отклонением сможет только операция.
Самое страшное, если не брать во внимание рак — это перелом копчика. Это приводит к обездвиженности органа. В дальнейшем такая дисфункция влияет на репродуктивную функцию, становится поводом к кесареву сечению у роженицы.
к содержанию ↑
Вывод
Копчик — это кажется орган, который не участвует ни в каких жизненно важных процессах, но это заблуждение. Он играет важную роль в опорно-двигательной системе, при родах, в работе половых органов и мочевыделительной системе. При повреждении этого места, стоит пройти обследование, сделать рентген. Лечить болезни следует незамедлительно, чтобы они не прогрессировали.
columna-vertebralis.ru