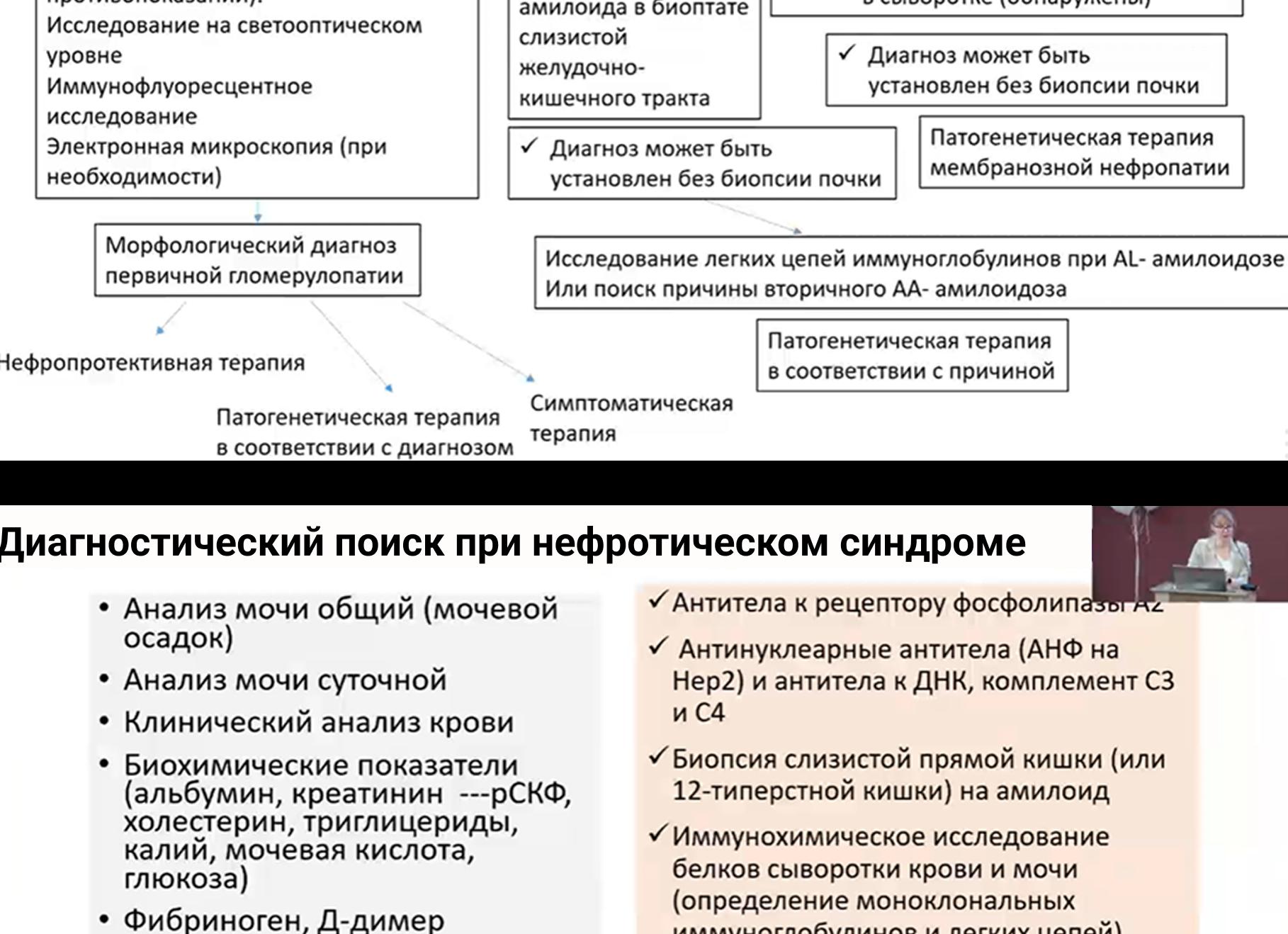
 [Иммунохимическое исследование белков сыворотки крови и мочи]
[Иммунохимическое исследование белков сыворотки крови и мочи]
Иммунохимическое исследование белков сыворотки крови и мочи в туле
Код исследования: В69
Определение свободных легких цепей иммуноглобулинов (капа и лямбда) в сыворотке крови и в суточной моче (выявление белка Бенс-Джонса) – показатель в диагностике множественной миеломы (болезнь Рустицкого-Калера, миеломная болезнь). Основные показания к применению (c учетом клинической картины заболевания): боли в костях, патологические переломы, анемия, полинейропатия, неясные лихорадки, гиперкальциемия, протеинурия, изменения картины электрофореза белков.
Множественная миелома – это злокачественное заболевание плазматических клеток в результате их злокачественной пролиферации, происходящей главным образом в костном мозге, но иногда и в экстрамедуллярных очагах. Относится к гематоонкологическим заболеваниям. Поражаемые клетки – это плазматические клетки, являющиеся разновидностью лейкоцитов, которые вырабатывают в нашем организме иммуноглобулины (антитела). Плазматические клетки — разновидность клеток соединительной и кроветворной тканей; образуются у позвоночных животных и человека из стволовых кроветворных клеток костного мозга, являются конечным этапом развития B-лимфоцита. Основная функция – выработка антител. Каждый плазмоцит секретирует иммуноглобулины только одного класса.
Термин «миелома» впервые был предложен в 1873 году Рустицким для обозначения опухоли, развивающейся множественно в костном мозге. В 1900 г. Райт обратил внимание на связь этой болезни с поражением плазматических клеток.
Миелому обычно называют «множественной миеломой», поскольку в костях обнаруживают сразу несколько очагов или участков образования опухолей. Единичная опухоль из миеломных клеток называется изолированной плазмацитомой.
Опухолевая ткань разрастается преимущественно в плоских костях — череп, рёбра, таз и в позвоночнике, приводя к остеолизису и остеопорозу. Множественная миелома может проявляться патологическими переломами, болями в костях, анемией, снижением гемоглобина, тромбозами, кровотечениями. При разрушении костей в крови увеличивается содержания кальция , который в виде конкрементов откладывается в почках, лёгких. Миеломная нефропатия в основном обусловлена поступлением через почечный фильтр парапротеинов. Характерным для миеломной болезни является частота бактериальных инфекций вследствие уменьшения количества нормальных иммуноглобулинов и нарушения образования антител. Иммуноглобулины разных классов (G, A, M, D, E) характеризуются общим строением. Легкие L-цепи одинаковы у всех иммуноглобулинов, тогда как тяжелые Н-цепи гетерогенны. Молекула иммуноглобулина содержит две легкие и две тяжелые цепи. Легкие цепи существуют в двух формах: каппа-цепи и лямбда-цепи.
От типа тяжелых цепей зависит принадлежность молекулы иммуноглобулина к тому или иному классу иммуноглобулинов.
Вырабатываемые пораженными клетками антитела различных видов в избыточных количествах, легкие и тяжелые цепи иммуноглобулинов принято называть парапротеинами. Их можно обнаружить в крови или в моче методом электроиммунофореза. Легкие цепи способны проходить через почечный фильтр и поэтому их находят в моче. Лёгкие цепи иммуноглобулинов, обнаруживаемые в моче или в крови называются — белок Бенс-Джонса. Белок Бенс-Джонса, примерно в 60% случаев, выявляют чаще в моче больных множественной миеломой. Чаще легкие цепи обнаруживаются в моче за счет концентрирующего эффекта и реже, в крови. Считается, что при доброкачественных парапротеинемиях белок Бенс-Джонса не выявляется, поэтому его определение используют как скрининговое исследование при подозрении на миелому.
Следует учитывать, термин — «белок Бенс-Джонса» не всегда можно отнести к наличию легких цепей. Поскольку, даже при наличии в моче легких цепей только в 10% случаев их поведение соответствует тому эффекту, который показал автор (преципитация и растворение при нагревании и охлаждении мочи). Для определения белка Бенс-Джонса применяют нагревание мочи. При 56° С белки преципитируют, а при точке близкой к кипению вновь растворяются.
По иммунохимической классификации выделяют 5 основных типов миеломы: G, A, D, Е и Бенс-Джонса (обнаруживаются только легкие цепи – «болезнь легких цепей»). К редким формам относятся несекретирующая миелома (1-3%), М-миелома, биклональная миелома (2-4%). Частота встречаемости типов миеломы примерно соответствует концентрации различных классов иммуноглобулинов в сыворотке крови: G-миелома обнаруживается в среднем в 60% случаев, А-миелома — в 25%, D-миелома — в 1%, Е- миелома 1%. М-миелома и несекретирующая форма встречаются очень редко. Чаще встречаются G- и A-миелома, миелома Бенс-Джонса (15-20%). При несекретирующей миеломе для диагностики используют определение бета-2-микроглобулина. Легкие цепи каппа и лямбда в молекуле парапротеинов распределяются приблизительно равномерно, как и при парапротеинемии Бенс-Джонса, при D-миеломе обычно обнаруживают лямбда-цепи.
У части пациентов миеломные клетки продуцируют только легкие цепи и не продуцируют тяжелых цепей. В этом случае говорят о болезни легких цепей или миеломе Бенс-Джонса. Эти цепи обнаруживаются в моче при отсутствии патологических иммуноглобулинов в сыворотке крови. Примерно у 30% больных обнаруживаются легкие цепи в моче — легкие цепи каппа. Обнаружение белка Бенс-Джонса, типа лямбда является худшим прогностическим признаком, поскольку этот белок более нефротоксичен (приводит к развитию почечной недостаточности) чем белок каппа.
Следует учитывать, что обнаружение парапротеинов увеличивается после 50 лет и достигает 4-7 % у лиц старше 65 лет (моноклональная гаммапатия невыясненного значения). Этот термин указывает на случаи парапротеинемии без других признаков плазмаклеточного или онкогематологического заболевания.
Таким образом, при ряде заболеваний в сыворотке крови появляется большее количество какого либо из класса иммуноглобулинов (их еще называют парапротеины) на фоне присутствия и других видов иммуноглобулинов. При электрофорезе сыворотки,которая содержит нормальные иммуноглобулины, их миграция идет в виде широкой, размытой полосы, а моноклональные (парапротеины) — проявляются в виде более узкой и четко очерченной. Моноклональные иммуноглобулины в силу своей однородности мигрируют при электрофорезе с образованием четко сформированной полосы, которую называют М-градиент.
Материал: Cыворотка крови, суточная моча.
Метод: Иммунофиксации в агарозном геле.
Тест – система: HELLABIO.
Референсные значения (норма): Не обнаружено.
Основные показания к назначению анализа: 1. Диагностика миеломной болезни; 2. Макроглобулинемия Вандельстрема; 3. Амилаидоз;
4. Болезнь тяжелых цепей.
Интерпретация результатов:
Понижение значения: 1. Свидетельствует об эффективности терапии.
По материалам newdiagnostics.ua
Биохимический анализ крови— лабораторный метод исследования, использующийся в медицине, по результатам которого можно судить о функциональном состоянии органов и систем организма человека. Он необходим для оценки работы печени, почек, наличия воспалительного или ревматического процесса, позволяет выявить дисбаланс микроэлементов и электролитов в организме.
Исследования проводятся на автоматических биохимических анализаторах Konelab 20 , Beckman Coulter AU480.
*В медицинском центре «Консультант» есть возможность срочного исполнения некоторых анализов. Для уточнения информации необходимо связаться с нами по телефону или проконсультироваться в регистратуре.
KONELAB 20 — производительность 200 фотометрических тестов в час
Определяемые параметры:
- Ферменты
- Субстраты
- Электролиты
- Специфические белки
Анализатор с произвольным порядком выполнения биохимический тестов и тестов специфических белков. Также может использоваться для выполнения специальных, определенных пользователем, тестов.
Открытость реагентной системы позволяет гибко программировать и хранить в памяти анализатора до 500 различных методик, эффективно работая с реагентами различных производителей, расширяя и дополняя номенклатуру тестов.
Анализатор оборудован штрих-код считывателем для идентификации пробирок.
Биохимическая система Beckman Coulter AU480 является идеальным основным анализатором для средних лабораторий благодаря своей производительности -реальных 400 б/х тестов/час (до 800, включая электролиты) и емкости реагентного ротора, позволяющего работать одновременно с 63 методиками. AU480 также подходит в качестве дополнительного анализатора для специфических или срочных тестов в крупных лабораториях.
Особенности:
- Для анализа не требуется специальной подготовки материала (кроме определения холестерина ЛПВП и калия)
- Малый объем образца (32 мкл для каждого параметра)
- Малое время анализа (от 1.5 до 5 мин в зависимости от параметра)
- Готовность к работе через 3 минуты после включения прибора
- Не требуется калибровка реагентов
- Возможность работы от источника прямого тока (автомобильного аккумулятора)
- Встроенный принтер
Производитель: Roche Diagnostics (Швейцария) Анализатор электролитов 9180 полностью автоматизированный анализатор электролитов. Электроды с длительным сроком службы не требуют обслуживания. Определяемые параметры: натрий, калий, кальций ионизированный.
В лаборатории нашего центра на биохимических анализаторах мы проводим наиболее востребованные исследования, которым отводится решающее значение для постановки диагноза и выбора тактики лечения:
Диабетические маркеры
- исследование глюкозы (сахара) крови натощак
- определение уровня гликированного гемоглобина
- тест на определение толерантности к глюкозе
- с-пептид
- инсулин
Маркеры поджелудочной железы
- Альфа- амилаза
- Амилаза панкреатическая
- Липаза
- Холестерин общий
- Диастаза (амилаза) мочи
Печеночные показатели
- АЛТ (аланинаминотрансфераза)
- АСТ ( аспартатаминотрансфераза)
- ГГТ (гаммаглутамилтрансфераза)
- ЩФ (щелочная фосфатаза)
- Билирубин общий
- Билирубин прямой
- КФК-МВ
- СРБ
- Калий
- АЛТ
- Фибриноген
- Глюкоза
- ЛПВП
- ЛПНП
- Триглицериды
- Креатинин
- Мочевая кислота
- Билирубин об.
- Холестерин об.
- СРБ
- Ревматоидный фактор
- АСЛ-О (Антистрептолизин)
- Иммуноглобулины А,М,G
Почечные маркеры
- Креатинин
- Мочевина
- (СКФ) Определение скорости клубочковой фильтрации
- Общий анализ мочи
Маркеры анемий
- Железо (сывороточное)
- Трансферрин
- Ферритин
- В-12 (цианокобаламин)
- Общий анализ крови
Липидный профиль
- Общий холестерин
- Липопротеины высокой плотности (ЛПВП или α-холестерин),
- Липопротеины низкой плотности (ЛПНП или бета холестерин).
- Триглицериды (ТГ)
- Индекс атерогенности (АТ)
Исследования водно-солевого обмена
Актуальность проблемы В настоящее время на нашей планете только насчитывается 366 млн. больных СД (7% населения всего мира). Эксперты Всемирной Диабетической Федерации прогнозируют, что количество больных СД к 2030 г. увеличится в 1,5 раза и достигнет 552 млн. человек, т.е. будет болеть каждый 10- й житель планеты.
В современной эндокринологической практике измерение гликированного гемоглобина (HbA1c) являются неотъемлемой частью диагностики и выбора лечения. Определение гликированного гемоглобина признано необходимым для контроля течения сахарного диабета Всемирной Организацией Здравоохранения, и должно проводиться 1 раз в 3 месяца с целью определения эффективности лечения и оценки риска развития осложнений.
Американская диабетическая ассоциация рекомендует иметь стабильный уровень A1c 9.0% до достижения контроля)
Преимущества HbA1c в качестве маркера ранних нарушений углеводного обмена:
- Более надежный показатель уровня гликемии
- Позволяет эффективно оценивать риск развития осложнений
- Тест стандартизирован
- HbA1c как аналит более стабилен
- Низкая вариабельность
- Нет необходимости частых измерений, проведения измерений натощак
- Влияние стресса на результат минимально
- Рекомендован для использования при выборе терапии
Значение HbA1c отражает средний уровень концентрации глюкозы в крови пациента на протяжении 2-3 месяцев, предшествовавших исследованию. Измерение HbA1c позволяет в большинстве случаев обойтись без проведения теста с нагрузкой глюкозой, который не всегда безопасен для больного и не может быть выполнен, если уровень глюкозы в крови натощак превышает 7,0 ммоль/л.
Строгий гликемический контроль является необходимым условием снижения риска развития осложнений диабета. Строгий контроль гликемии, начатый непосредственно после выявления диабета, позволяет отсрочить развитие микрососудистых и макрососудистых заболеваний.
Рекомендуется использовать количественный анализ на основе высокоэффективной жидкостной хроматографии (ВЭЖХ) для определения фракций гемоглобина.
Измерение гликированного гемоглобина проводится на Автоматическом анализаторе для определения гликированного гемоглобина АДАМС, Arkray, Япония. Оборудование и реагенты производства компании Arkray внедрены в мировую эндокринологическую практику и успешно используются в ведущих клинико-диагностических лабораториях РФ. Анализатор Adams HA-8180V, Arkray – это самый точный анализатор в мире, что подтверждено международными Сертификатами качества IFCC и NGSP, которые ежегодно получает компания Arkray .
Кому делать тестирование на Hb1c?
- Мониторинг за течением сахарного диабета
- Скрининг: люди старше 40 лет 1 раз в 3 года
- Население старше 40 лет, имеющие 1 или более факторов риска (ожирение ИМТ ≥30 кг/м2; гипертония)
- Люди с сердечно-сосудистыми заболеваниями (инфаркт миокарда, стенокардия, инсульт или заболевание периферических сосудов)
- Женщины с синдромом поликистозных яичников, страдающие ожирением
- Люди, принимающие антипсихотические препараты (некоторые препараты, особенно глюкокортикоиды и антипсихотические препараты могут влиять на метаболизм глюкозы и повышают риск диабета)
- Женщины, планирующие беременность, и на 24-28 неделе беременности и 30-32 неделя в случае многоводия при беременности)
- Женщины, у которых наблюдался гестационный диабет (ГСД) во время беременности (6-8 недель после родов и 1-2 года после родов).
ГСД является наиболее частым нарушением обмена веществ у беременных, с которым встречаются эндокринологи и акушеры-гинекологи. Несмотря на достижения акушерской диабетологии, общая частота осложнений беременности и заболеваемость новорожденных при ГСД не опускается ниже 80%. Течение беременности при данной патологии осложняется развитием гестоза в 25-65% случаев, а тяжелые его формы отмечаются в 2,9-3,7% наблюдений 1 .
В связи с тем, что у большинства беременных заболевание протекает без выраженной гипергликемии и явных клинических симптомов, одной из особенностей ГСД являются трудности его диагностики и поздняя выявляемость.
Заболеваемость новорожденных при ГСД:
- Паралич Эрба — 7,8%
- Тяжелая асфиксия — 5,3%
- Дистоция плечиков плода
6,3%
На основании согласованного мнения экспертов Российской ассоциации эндокринологов и Российского общества акушеров-гинекологов был создан Российский Национальный консенсус «Гестационный сахарный диабет: диагностика, лечение, послеродовое наблюдение» 1 .
Задать вопрос специалисту Вы можете по следующим электронным адресам: [email protected], [email protected]
Отзывы и благодарности специалистам отделения Вы можете оставить на нашем форуме.
По материалам www.medcentr-tula.ru
Прямыми показаниями к иммунохимическому исследованию принято считать клинические и лабораторные признаки, которые могут быть проявлением как непосредственно В-клеточных лимфопролиферативных заболеваний (в первую очередь парапротеинемических гемобластозов), так и связанной с ними белковой патологии.
Один из самых частых лабораторных признаков, заставляющих предположить наличие парапротеинемии, — повышение СОЭ (особенно не связанное с реактивными состояниями и другими очевидными причинами), которое в данном случае является результатом увеличения глобулиновой фракции сыворотки крови за счет моноклонального иммуноглобулина. Следует отметить, что белок Бенс-Джонса, который является микроглобулином, не отражается на уровне СОЭ, что в части случаев вызывает диагностические затруднения и неоправданный отказ от исследований для выявления моноклональной секреции.
Другой широко известный симптом парапротеинемии — повышение уровня общего белка сыворотки крови за счет фракции глобулинов. Необходимо помнить, что это не абсолютный признак и связан он с далеко зашедшим заболеванием, когда масса опухоли значительна. Выраженные поликлональные гипергаммаглобулинемии характеризуются такой же биохимической картиной.
Еще одно проявление парапротеинемии — синдром гипервязкости. Его развитие обусловлено не только общим содержанием М-компонента, но и качеством моноклонального иммуноглобулина: высокомолекулярные парапротеины (IgM, полимерный IgA), а также белки, склонные к образованию крупных циркулирующих агрегатов (например, моноклональный IgG3), наиболее часто приводят к появлению гипервязкости. Описаны единичные случаи развития синдрома гипервязкости при миеломе Бенс-Джонса к-типа. В этих случаях моноклональные L-цепи проявляли необычную способность к агрегации, образуя комплексы с молекулярной массой до нескольких миллионов дальтон.
Такие состояния, как упорная протеинурия, особенно в отсутствие клеточного осадка, острая или хроническая почечная недостаточность, могут быть первыми симптомами секреции белка Бенс-Джонса. При этом отсутствуют такие привычные признаки миеломной болезни, как повышение СОЭ и гиперпротеинемия, а протеинурия может быть минимальной и ошибочно оценивается как проявление пиелонефрита. В таких случаях диагностика очень сложна, тем более что пациенты этой группы, как правило, попадают под наблюдение гематолога поздно, а в основном находятся на лечении в нефрологических отделениях.
При клинических проявлениях холодовой гемагглютинации пациент должен быть обследован на наличие моноклонального макроглобулина, практически всегда к-типа, проявляющего антительную активность по отношению к I-антигену мембраны эритроцитов. Оптимум активности этих антител приходится на температуру ниже температуры тела, чем и объясняются особенности клинической картины этого заболевания. Синтез моноклональных Холодовых агглютининов может быть связан с лимфопролиферативным процессом. В таких случаях секреция, как правило, очень незначительна и при рутинном исследовании в биохимической лаборатории обычно не выявляется.
Наличие клинических и лабораторных признаков криоглобулинемии должно насторожить в отношении моноклональной секреции, поскольку почти в половине случаев криоглобулинемия зависит от присутствия парапротеина в сыворотке крови. Тяжесть клинической симптоматики обусловливается не столько концентрацией криоглобулина, сколько температурой осаждения. В то же время установлено, что при повышении концентрации криоглобулинов температура криопреципитации может повышаться, приближаясь к температуре тела.
Электрофоретическое разделение плазмы здорового взрослого в геле агарозы. 1 — преальбумин; 2 — антихимотрипсин; 3 — церулоплазмин; 4 — фибронектин; 5 — С4 (4-й компонент комплемента); 6 — старт; 7 — С-реактивный белок; 8 — лизоцим; Альб. — альбумин; a1-Лп — а1-липопротеин; а1-Ат — а1,-антитрипсин; Ор— орозомукоид; a2-М — а2-макроглобулин; Гг2„, — гаптоглобин 2—2; р-Лп — р-липопротеин; Тф — трансферрин; Гп — гемо-пексин; C3 — 3-й компонент комплемента; Фб — фибриноген. Анод слева.
Криоглобулинемия I типа выявляется главным образом при миеломной болезни или макроглобулинемии Вальденстрема. Симптоматика связана с отложением криопреципитата в основном в сосудах кожи, что приводит к развитию геморрагического или язвенно-геморрагического васкулита, синдрома Рейно. Криоглобулинемия II типа, при которой парапротеин обладает активностью ревматоидного фактора, ассоциируется с лимфомами, хроническим лимфолейкозом, макроглобулинемией Вальденстрема, миеломной болезнью. Кроме того, она может быть связана с инфицированием вирусом гепатита С или В. Среди клинических проявлений отмечаются характерные признаки иммунокомплексной патологии: васкулит, артрит, гломерулонефрит.
В ряде случаев первым и некоторое время единственным проявлением заболевания, сопровождающегося моноклональной секрецией, может быть развитие AL-амилоидоза с характерной для него клинической картиной. В состав амилоида данного вида входят моноклональные L-цепи или их вариабельные районы (VL), причем преобладают Х-цепи, которые встречаются приблизительно в 2 раза чаще, чем к-цепи. Именно в составе амилоида была идентифицирована новая подгруппа Х-цепей (XVI), которая особенно часто является причиной развития AL-амилоидоза.
При исследовании аминокислотного состава амилоида и белков-предшественников обнаружено замещение части гидрофильных аминокислотных остатков в консервативной области вариабельных доменов на гидрофобные, что сказывается на ухудшении растворимости белка и склонности к образованию агрегатов. Присущая таким белкам «амилоидогенность» была продемонстрирована в опытах in vivo: при введении мышам очищенных белков Бенс-Джонса, полученных от больных с амилоидозом, развивался типичный амилоидоз, причем в состав амилоида входили введенные моноклональные L-цепи.
Типичным показанием к проведению иммунохимического исследования являются остеодеструкции плоских костей, особенно единичные и труднодоступные для биопсии.
Неясные по происхождению плазмоцитозы костного мозга, особенно при умеренном повышении содержания плазматических клеток, также нуждаются в иммунохимической характеристике при проведении дифференциальной диагностики.
Подозрение на наличие М-градиента при рутинном лабораторном исследовании (ЭФ в биохимической лаборатории) должно служить поводом для развернутого иммунохимического исследования, учитывая рассмотренные ранее случаи возникновения ложных М-градиентов.
Частые инфекции легких, верхних дыхательных путей, мочеполовой системы (иногда в дебюте заболеваний, связанных с В-клеточной пролиферацией) следует расценивать как проявление вторичной гипогаммаглобулинемии. Ее генез сложен и связан как со снижением количества нормальных В-клеток, так и с нарушением межклеточных взаимодействий, регулирующих синтез иммуноглобулинов. При рецидивирующих, плохо поддающихся лечению инфекционных осложнениях пациент нуждается как минимум в оценке уровня сывороточных иммуноглобулинов.
Кроме того, перед назначением заместительной терапии препаратами у-глобулинов, особенно вводимыми внутривенно, при любых заболеваниях необходимо исследование сывороточных иммуноглобулинов для исключения первичного селективного IgA-дефицита. Этот самый распространенный из первичных гуморальных иммунодефицитов (частота в популяции достигает 1:700) в ряде случаев протекает бессимптомно. Повторное введение таким больным препарата у-глобулина, содержащего чужеродный для них белок IgA, приводит к развитию выраженных реакций.
Иммунохимические исследования периодически проводят в ходе лечения больных парапротеинемическими гемобластозами и с другими секретирующими В-клеточными опухолями для оценки эффективности лечения, а также пациентам с моноклональными гаммапатиями неясного генеза (МГНЗ).
По материалам meduniver.com
МИЕЛОМА, МНОЖЕСТВЕННАЯ МИЕЛОМА, МИЕЛОМНАЯ БОЛЕЗНЬ, СЕКРЕТИРУЮЩАЯ ЛИМФОМА, ПЛАЗМАЦИТОМА, БОЛЕЗНЬ РУСТИЦКОГО и т.д. – все это синонимы одного заболевания, которое обусловлено неконтролируемым ростом плазматических клеток, продуцируемым костным мозгом. Плазматические клетки, в свою очередь, являются конечной стадией дифференциации В-лимфоцитов – основного звена клеточно-гуморального иммунитета, основная функция которых – продукция иммунных белков – иммуноглобулинов IgG, IgA, IgM, IgE, IgD, участвующих в гуморальном иммунитете. Поэтому в норме костный мозг всегда содержит некоторое количество плазматических клеток. Однако, в случае их неконтролируемого роста увеличение количества плазматических клеток приводит к их сосредоточению в виде плазмацитомы в костном мозге, особенно в позвоночном столбе, тазовых костях, ребрах, плоских костях черепа, головках тазобедренных суставов, в результате чего нормальная костная ткань и костный мозг разрушаются. Очаги деструкции видны при рентгеновском исследовании, но, к сожалению, разрешающая способность рентгена позволяет выявить разрежение костной ткани, если порядка 30% ее уже разрушено. Миеломные клетки продуцируют иммуноглобулин одного вида (моноклональный), который при специфическом электрофоретическом исследовании сыворотки крови и мочи проявляется пиком, называемым М-градиентом, где М — означает моноклональный или миеломный. Отсюда происходит название болезни – миелома. Моноклональные белки (протеины), продуцируемые миеломными клетками, имеют измененную структуру, не выполняют функций иммунитета и называются «парапротеинами». Иногда они теряют какую-то свою часть и могут продуцироваться только моноклональные легкие цепи (белок Бенс-Джонса), или моноклональные тяжелые цепи.
(ДИАГНОСТИКУ МИЕЛОМНОЙ БОЛЕЗНИ СМ. ВНИЗУ СТРАНИЦЫ)
* — скидка 3% при оформлении заказа на сайте
Неконтролируемый рост плазматических клеток приводит к множеству тяжелых последствий, из которых наиболее характерные:
- Разрушение костной ткани скелета;
- Нарушения кроветворения в костном мозг;
- Увеличение вязкости крови из-за большого количества парапротеинов;
- Снижение иммунитета из-за подавления продукции нормальных иммуноглобулинов;
- Развитие почечной недостаточности из-за оседания нарушений в почечных клубочках и канальцах;
Миеломная болезнь может развиваться долгое время бессимптомно, но становится понятным, почему одними из первых характерных клинических симптомов Миеломы являются:
- Боли различной интенсивности в нижней части спины, ребрах или других участках скелета;
- Анемия, сопровождающаяся одышкой, слабостью, потерей зрения, болями в области сердца;
- В крови наблюдается повышенное СОЭ;
- Повышение содержания кальция в крови и моче из-за разрушения костной ткани;
- Появляется белок в моче, что приводит к серьезным нарушениям функции почек, особенно опасно появление белка Бенс-Джонса.
Понятно и то, что из-за незнания о существовании такого заболевания пациент идет к врачам другого профиля и часто теряет драгоценное время из-за отсутствия целенаправленного и компетентного обследования. Диагностика миеломной болезни зачастую проводится уже в последнюю очередь. Что еще хуже, с проблемами в костной ткани часто больные приходят к мануальным терапевтам, не зная, что миелома – это прямое противопоказание для мануальных процедур.
При наличии одного или нескольких из перечисленных выше симптомов абсолютно необходимо обследоваться в специализированной лаборатории для исключения миеломы, поскольку раннее выявление гарантирует успешное лечение. Следует помнить, что диагноз Миеломы не может быть установлен без результатов иммунохимической диагностики крови и мочи. Своевременная диагностика миеломной болезни – залог вашего выздоровления.
Если же диагностирована множественная миелома, то для пациентов с таким диагнозом нормальным поведением является систематическое рациональное обследование и определение прогностических факторов (бета2-микроглобулин в сыворотке крови и в моче, СРБ, белок Бенс-Джонса в моче, тип парапротеина), чтобы судить о развитии миеломы, ее агрессивности и контролировать эффективность выбранной схемы лечения. Такой контроль необходимо осуществлять не реже, чем 1 раз в 3 месяца во время лечения и 1 раз в 6-12 месяцев при стойкой ремиссии.
Пациенты должны также знать о том, что специализированная иммунохимическая диагностика Миеломы осуществляется только в трех медицинских учреждениях страны, одним из которых является «Иммунотест» — автор основных патентов и методик в этой области, постоянно обновляющий диагностическую базу современными методами, что создает оптимистичное будущее для больных Миеломой. Лечение миеломной болезни – это вполне реально, и шансы на выздоровление очень высоки, особенно на ранних стадиях. Успешное лечение миеломной болезни также во многом зависит от профессионализма лечащего врача, который, исходя из своих знаний и опыта, может прописать или порекомендовать действительно эффективное средство. Множественная миелома – это не приговор!
По материалам immunotest.ru
Иммунохимический анализ крови и мочи
Главная » Анализ крови » Иммунохимический анализ крови и мочи
Рейтинг: 1 840
Опасные заболевания можно проверить несколькими методами. Один из которых – иммунохимический анализ крови: что это такое? Если супруги хотят зачать ребёнка, и у них есть желание обезопасить себя и будущее чадо, то врач направляет их на обследование, в котором будет проявлен уровень гормонов, путём соединения соответствующих антител в крови. После данной экспертизы можно будет понять, где заключается проблема, и как её исправить.
Многих специалистов интересует расшифровка иммунохимического анализа крови. Каждый раз список будет индивидуален, и зависеть от специфики организма партнёров. Какие гормоны могут вызвать интерес у врача.
Лютеотропин
Производство лютеотропного гормона находится в гипофизе, а дело с ним имеют гонадотропные клетки. Эти клетки оказывают действие на половую систему. Например, у женщин данный гормон поддерживает периодичность менструального цикла, а у мужчин, вызывает секрецию тестостерона.
Если результат процедуры расшифровки иммунохимического анализа крови показал повышенный показатель лютропина, то возможно присутствует расстройство половых желез. А если наоборот, уровень понижен, то это следствие нарушения в работе гипоталамуса, и других расстройств эндокринной системы.
Гормоны гипофиза
ФГС
Гормон ФГС вырабатывается опять же гипофизом и влияет на рост фолликулов. У мужчин же данный гормон влияет на стимуляцию выработки спермы. Если во время беременности диапазон ФГС не определяется, то ничего страшного, такое возможно. Если что-то будет не так, то расшифровка всё покажет. Если же ФГС гормон наоборот повышен, то скорее всего имеет место быть дисфункция половых желёз.
Пролактин
И пролактин опять же производится в гипофизе, и задача этого гормона состоит в поддержании работы и при необходимости запуск лактации. Предельный уровень данного гормона воспроизводится именно во время ночного сна человека. Предельный диапазон этого гормона во время беременности достигается на 9 месяце, а начинает расти со 2 месяца. Излишнее выделение пролактина негативно влияет на работу половых желёз обоих полов.
Признаки изменения пролактина в крови
Эстрадиол
Гормон эстрадиол используется для наблюдения за беременностью. Сроком на весь период беременности диапазон эстрадиола возрастает. Если же уровень наоборот уменьшается, то это к сожалению зачастую значит о патологии в развитии ребёнка в утробе. По уровню эстрадиола проверяется вероятность появления ребёнка с синдромом дауна. Но не всё так просто, если расшифровка анализа крови дала негативные результаты, то зачастую проводят дополнительные обследования, например всем знакомое УЗИ.
Прогестерон
Гормон прогестерон производиться яичниками, а у мужчин семенниками. Это смежный гормон в производстве андрогенов. Предельная выработка обычно происходит через неделю после овуляции по календарю беременности. Возрастание уровня данного гормона зачастую свидетельствует об успешном оплодотворении, а если уровень понижается, то это соответствует о промахе.
Главное задача сдачи крови – выявление диапазона прогестерона во время овуляции. Ещё врач может выдать направление на сдачу иммунохимического анализа крови в инвитро.
Обычно чтобы доказать наличие такой патологии, лечащий специалист назначает задание, во время которого нужно будет внимательно наблюдать за уровнем прогестерона в динамике, в этом скорее всего подсобит полная расшифровка. Но, чтобы это сделать, нужно провести иммунохимический анализ крови на общий пса в крови. Для достижения наиболее точного результата, следует проводить процедуру забора крови из вены в одно и тоже время.
Также желательно внести данные о дне менструального цикла для определения беременности, ведь, как и писалось выше вышеперечисленные случаи оказывают сильное влияние на результаты. За день до проведения анализа крови стоит не употреблять спиртное, не есть жирную пищу, не переутомляться, и за 1 час до начала исследования стоит воздержаться от сигарет.
Показатели прогестерона на разных сроках беременности
Методы анализа
Иммунохимический анализ крови и мочи зачастую состоит в проведении специфических исследований, нацеленных на наблюдение за воздействием друг на друга антигена и антител. Данные полученные с диагностики нужна для определения причин возникновения паразитарной инфекции, определения диапазона гормонов во время беременности. Также сдают кровь на маркеры, определяющих группу крови.
Во время проведения исследования выявляют истинные титры антител и их возбудителями. Антиген зачастую выявляют за счёт сывороток крови, в основном составе которой находится антитела.
Иммунологический анализ крови дает возможность выявить определённые антитела, по заранее заданному антигену.
Для проведения данного исследования берётся кровь больного в течении первых суток со дня заболевания, сам же диагноз будет поставлен через 2 недели с момента проведения первого анализа. А если быть точнее, то через 2 недели и после проведения второго исследования.
sostavkrovi.ru
Иммунохимические анализы очень точные.
Иммунохимические исследования на сегодняшний день признаны одним из самых точных и результативных методов лабораторной диагностики, поскольку он обладает высокой точностью.
При помощи иммунохимического исследования можно:
- диагностировать диабет,
- диагностировать анемию,
- диагностировать инфекционные заболевания,
- оценивать функцию репродуктивной системы,
- определять онкомаркеры,
- проводить лекарственный мониторинг,
- определять цитокины.
Иммунологическое исследование крови.
Показания к анализу:
- подозрение на наследственные отклонения, связанные с нарушением иммунных функций организма;
- злокачественные опухоли;
- патологии аллергической и аутоиммунной природы;
- частые инфекционные заболевания (включая хронические);
- комплексное обследование перед операцией по пересадке органов и после нее;
- оценка эффективности назначенного лечения при всех вышеперечисленных состояниях.
Эти исследования крови позволяют комплексно оценить состояние защитных функций человеческого организма, поскольку оно наглядно показывает количество и все свойства иммунных клеток. Иммунохимический анализ также позволяет анализировать присутствие в крови тех или иных антител. Одним словом, иммунограмма — это целостная картина состояния иммунитета человека.
Иммуноферментный анализ крови.
ИФА-исследование крови необходимо для выявления присутствия или отсутствие антител. Это высокоинформативный метод ранней диагностики различных инфекций.
Иммунохимические методы исследования мочи.
Иммуноэлектрофоретический анализ уропротеинов помогает изучить качественный состав белков мочи, что важно для дифференциальной диагностики гломерулонефрита и пиелонефрита.
Анализ на гормоны репродуктивной сферы.
Анализы на гормоны репродуктивной сферы очень важны для диагностики и лечении многих заболеваний.
Что может входить в этот анализ? Перечислим основные составляющие:
- Фолликулостимулирующий гормон (ФСГ)
- Лютенизирующий гормон (ЛГ)
- Пролактин
- Эстрадиол свободный (Е3)
- Эстрадиол общий (Е2)
- Прогестерон
- Тестостерон
- 17-гидроксипрогестерон (17-ОН-Р)
- Тестостерон свободный
- Дегидроэпиандростерон-сульфат (ДГЭА-С)
- Дигидротестостерон (ДГТ)
- Анти-мюллеров гормон (АМГ)
- Андростендион
- Глобулин, связывающий половые гормоны (ГСПГ)
- Андростендиол глюкуронид
- Ассоциированный с беременностью плазменный протеин A (PAPP-A)
- Плацентарный лактоген (ПЛ)
- Свободная ?-субъединица ХГЧ (свободный ?-ХГЧ)
- Хорионический гонадотропин человека (ХГЧ)
Где можно пройти диагностику всего организма? Где можно сдать анализы в Москве? ответ очевиден — в клинике Neo Vita в Крылатском. У нас вы можете не только пройти медицинское обследование, но и сделать диагностику психосоматического баланса организма — 4D диагностику здоровья. В нашем отделении диагностики вы можете сдать анализы платно, пройти ультразвуковую диагностику, записаться на консультацию к неврологу.
neo-vita.ru
Иммунологические исследования
Иммунологические исследования — диагностические методы, базирующиеся на специфическом взаимодействии антигенов и антител. Широко применяются для лабораторных анализов инфекционных и паразитарных заболеваний, а также достоверного определения групп крови, нарушений гормонального фона, тканевых и опухолевых антигенов, распознавания аллергии и аутоиммунных процессов, видовой принадлежности белка, а также беременности.
| Забор крови для иммунологического исследования | Строение иммуноглобулина |
Показания к проведению иммунологических исследований
- врожденные или приобретенные в ходе жизни иммунодефицитные состояния;
- аллергические заболевания, не реагирующие на эффективную терапию;
- инфекционные болезни хронического и вялотекущего типа;
- аутоиммунные и онкологические болезни;
- до и после операции по пересадке органов;
- подготовка к серьезным хирургическим вмешательствам;
- оценка эффективности разработанного лечения и анализа побочных явлений при назначении препаратов, влияющих на иммунитет.
Иммунологическое исследование крови (иммунограмма) расшифровка:
Иммуноглобулин А (IgA)
Иммуноглобулин А (IgA) — это антитела, являющиеся защитным фактором слизистых оболочек человеческого организма. Входят в состав фракции б-глобулинов, составляют около 15% от общего количества иммуноглобулинов сыворотки крови. Содержатся в молоке, слюне, слезной жидкости, секретах слизистых оболочек.
Увеличение содержания:
- хронические заболевания печени;
- системная красная волчанка;
- ревматоидный артрит;
- миеломная болезнь;
- гломерулонефрит;
- алкогольное поражение внутренних органов.
Снижение содержания:
- физиологическое снижение у детей младше 6 месяцев;
- цирроз печени;
- лучевая болезнь,
- отравления (толуол, бензин, ксилол);
- применение цитостатиков и иммунодепрессантов.
Иммуноглобулин Е (IgE)
Иммуноглобулин Е (IgE) принимает участие в аллергических реакциях и противопаразитарном иммунитете.
- паразитарные инвазии (аскариды, нематоды, токсоплазма, шистосома, эхинококки, трихинелла, амебы);
- аллергический ринит;
- крапивница;
- сенная лихорадка;
- аллергические заболевания;
- бронхиальная астма.
- атаксия;
- телеангиоэктазии.
Иммуноглобулин G (IgG)
Иммуноглобулин G (IgG) обеспечивает пассивный иммунитет.
- ревматизм;
- системная красная волчанка;
- ревматоидный артрит;
- миеломная болезнь;
- ВИЧ;
- инфекционный мононуклеоз;
- острые и хронические инфекционные заболевания.
- физиологическое снижение у детей младше 6 месяцев,
- лучевая болезнь,
- лечение цитостатиками и иммунодепрессантами,
- отравления (толуол, бензин, ксилол),
- цирроз печени.
Иммуноглобулин М (IgM)
Иммуноглобулин М (IgM) входит в состав фракции у-глобулинов. Первым появляется после введения антигена. К IgM относятся противоинфекционные антитела, антитела групп крови, ревматоидный фактор.
- острые грибковые, паразитарные, вирусные и бактериальные инфекции,
- гепатит и цирроз печени,
- ревматоидный артрит,
- системная красная волчанка,
- кандидоз,
- системные васкулиты.
- физиологическое снижение у детей младше 6 месяцев,
- спленэктомия,
- лучевая болезнь,
- лечение иммунодепрссантами и цитостатиками,
- отравления (толуол, ксилол).
Аллоиммунные антитела
Аллоиммунные антитела — это антитела к клинически наиболее важным эритроцитарным антигенам, в первую очередь, к резус-фактору.
Показания к назначению анализа:
- беременность (профилактика резус-конфликта),
- наблюдение за беременными с отрицательным резус-фактором,
- невынашивание беременности,
- гемолитическая болезнь новорожденных,
- подготовка к переливанию крови.
Антинуклеарный фактор
Антинуклеарный фактор при определении совместно с антителами к ДНК является диагностические критерием системной красной волчанки.
Повышение показателя:
- системная красная волчанка,
- хронический гепатит,
- ревматоидный артрит,
- волчаночный нефрит,
- системные васкулиты.
Антистрептолизин-О
Антистрептолизин-О — маркер наличия стрептококковой инфекции в организме, является лабораторным критерием ревматизма.
- ревматизм,
- гломерулонефрит,
- миокардит.
Повышение концентрации:
- острый гломерулонефрит,
- ревматизм (уровень повышен у 85%),
- рожистое воспаление,
- скарлатина,
- стрептококковые инфекции (ангина, хронический тонзиллит, пиодермия, остеомиелит).
Антиспермальные антитела (ИФА)
Антиспермальные антитела (ИФА) — дополнительный тест в диагностике иммунологических причин бесплодия у мужчин и женщин. Антиспермальные антитела обнаруживаются в крови, в слизи шейки матки, семенной плазме, на поверхности сперматозоидов. У мужчин лучше определять антиспермальные антитела в сперме. Сомнительные (близкие к пороговым) значения: 55-60 Ед./мл. В подобных случаях исследование целесообразно повторить через 2 недели.
- необъяснимое бесплодие супружеской пары,
- изменения спермограммы.
Повышение значений: вероятный фактор бесплодия.
MAR-тест
MAR-тест (Mixed agglutination reaction) — количественное определение наличия/отсутствия антиспермальных антител класса А с использованием латексных частиц на поверхности сперматозоидов. Тест определяет отношение (процент) нормальных неподвижных сперматозоидов, но покрытых антиспермальными антителами, к общему количеству сперматозоидов.
- бесплодный брак,
- предполагаемое иммунологические бесплодие у мужчин.
Повышение значения:
- высокая вероятность данной причины мужского бесплодия.
Антитела к тиреоглобулину (АТ-ТГ)
Антитела к тиреоглобулину (АТ-ТГ) — антитела к предшественнику тиреоидных гормонов.
- новорожденные, высокий уровень антител к тиреоглобулину у матери;
- взрослые: хронический тиреоидит Хашимото, диагностика гипотиреоза, зоб, диффузный токсический зоб (болезнь Грейвса).
- хронический тиреоидит Хашимото,
- идиоматический гипотиреоз,
- аутоиммунный тиреоидит,
- диффузный токсический зоб (болезнь Грейвса),
- синдром Дауна (слабо положительный результат),
- синдром Тернера.
Антитела к тиреоидной пероксидазе (AT-ТПО)
Антитела к тиреоидной пероксидазе (AT-ТПО) — антитела к ферменту клеток щитовидной железы, участвующему в синтезе тиреоидных гормонов, их присутствие — показатель агрессии иммунной системы по отношению к собственному организму. Это наиболее чувствительный тест для обнаружения аутоиммунного заболевания щитовидной железы.
- новорожденные: повышенные показатели гормонов щитовидной железы, высокий уровень АТ-Т ПО или болезнь Грейвса у матери;
- взрослые: диагностика нарушений уровня гормонов щитовидной железы, зоб, болезнь Грейвса (диффузный токсический зоб), хронический тиреоидит Хашимото, офтальмопатия: увеличение окологлазных тканей (подозрение на эутиреоидную болезнь Грейвса — при нормальных показателях уровня гормонов щитовидной железы).
- болезнь Грейвса (диффузный токсический зоб),
- узловой токсический зоб,
- подострый тиреоидин (де Кревена),
- послеродовая дисфункция щитовидной железы,
- хронический тиреоидит Хашимото,
- аутоиммунный тиреоидит,
- нетиреоидные аутоиммунные заболевания.
HLA-типирование 2 класса
HLA-типирование 2 класса (human leucocyte antigens) — антигены тканевой совместимости (cиноним: MHC — major histocompatibility complex — главный комплекс гистосовместимости). HLA-фенотип определяется методом полимеразной цепной реакции (ПЦР).
Это исследование не является рутинным (массовым) и выполняется для диагностики только в сложных случаях:
- оценка риска развития ряда заболеваний с известной генетической предрасположенностью,
- выяснение причин бесплодия,
- выяснение причин невынашивания беременности (привычных выкидышей),
- выяснение причин иммунологической несовместимости,
- трансплантация органов и тканей,
- оценка риска сахарного диабета 1 типа при семейной отягощенности.
НLА антигены 1 класса представлены на поверхности практически всех клеток организма, в то время как белки тканевой совместимости 2 класса располагаются на клетках иммунной системы, макрофагах, эпителиальных клетках. Благоприятный прогноз пересадки органа выше при наибольшем сходстве донора и реципиента по антигенам тканевой совместимости.
Сходство супругов по антигенам тканевой совместимости приводит к «похожести» что становится причиной недостаточной антигенной стимуляции иммунной системы женщины, и необходимые для сохранения беременности реакции не запускаются. Беременность воспринимается как чужеродные клетки и происходит самопроизвольное прерывание беременности. Эта «чужеродность» является нормальным явлением, запускающим иммунологические реакции, направленные на сохранение беременности. Формируется группа иммунных клеток, вырабатывающих специальные «блокирующие» антитела. При нормальном развитии беременности «блокирующие» антитела к отцовским HLA-антигенам появляются с самых ранних сроков беременности, причем самыми ранними являются антитела к антигенам 2 класса тканевой совместимости.
Нормы
| Показатель | Норма |
| Иммуноглобулин А (IgA) | 0,9—4,5 г/л |
| Иммуноглобулин Е (IgE) | 30—240 мкг/л |
| Иммуноглобулин G (IgG) | 7—17 г/л |
| Иммуноглобулин М (IgM) | 0,5—3,5 г/л |
| Аллоиммунные антитела | отрицательно |
| Антинуклеарный фактор | отрицательно |
| Антистрептолизин-О | 0—7 лет — менее 100 Ед/мл; 7—14 лет — 150—250 Ед/мл;
14—90 лет — менее 200 Ед/мл |
| Антиспермальные антитела (ИФА) | 0—60 Ед/мл |
| MAR-тест | менее 50% |
| Антитела к тиреоглобулину (АТ-ТГ) | титр < 1,10 |
| Антитела к тиреоидной пероксидазе (AT-ТПО) | < 5,6 Ед/мл |
-
Для ревматоидного артрита характерно увеличение содержания иммуноглобулина А (IgA), иммуноглобулина G (IgG) и иммуноглобулина М (IgM); повышение антинуклеарного фактора.
-
Для остеомиелита характерно повышение концентрации антистрептолизина-О — маркера наличия стрептококковой инфекции в организме.
-
Для рожистого воспаления характерно повышение концентрации антистрептолизина-О — маркера наличия стрептококковой инфекции в организме.
-
Для бронхиальной астмы характерно увеличение содержания иммуноглобулина Е (IgE).
-
Для миеломной болезни характерно увеличение содержания иммуноглобулина А (IgA) и иммуноглобулина G (IgG).
-
Для кандидоза характерно увеличение содержания иммуноглобулина М (IgM).
-
Для острого гломерулонефрита характерно увеличение содержания иммуноглобулина А (IgA), повышение концентрации антистрептолизина-О — маркера наличия стрептококковой инфекции в организме.
-
Для паразитарных инвазий (в том числе и эхинококка) характерно увеличение содержания иммуноглобулина Е (IgE).
-
Для аутоиммунного тиреоидита характерно повышение концентрации антител к тиреоглобулину (АТ-ТГ) и к тиреоидной пероксидазе (AT-ТПО).
-
При ангине возможно повышение концентрации антистрептолизина-О — маркера наличия стрептококковой инфекции в организме.
-
Для аллергического ринита характерно увеличение содержания иммуноглобулина Е (IgE).
-
Для хронического тонзиллита характерно повышение концентрации антистрептолизина-О — маркера наличия стрептококковой инфекции в организме.
-
Для диффузного токсического зоба характерно повышение концентрации антител к тиреоглобулину (АТ-ТГ) и к тиреоидной пероксидазе (AT-ТПО).
-
Для подострого тиреоидита характерно повышение концентрации антител к тиреоидной пероксидазе (AT-ТПО).
-
Для скарлатины характерно повышение концентрации антистрептолизина-О — маркера наличия стрептококковой инфекции в организме.
-
Для инфекционного мононуклеоза характерно увеличение содержания иммуноглобулина G (IgG).
-
Увеличение содержания иммуноглобулина А (IgA) возможно при гломерулонефрите.
-
При гепатите печени возможно увеличение содержания иммуноглобулина М (IgM). Антинуклеарный фактор повышен при хроническом гепатите.
-
Снижение содержания иммуноглобулина А (IgA) и иммуноглобулина G (IgG); увеличение содержания иммуноглобулина М (IgM) возможно при циррозе печени.
-
Увеличение содержания иммуноглобулина Е (IgE) возможно при крапивнице.
-
Концентрация антистрептолизина-О — маркера наличия стрептококковой инфекции в организме — повышена при пиодермии.
-
Увеличение содержания иммуноглобулина Е (IgE) возможно при паразитарной инвазии — токсоплазме.
-
Увеличение содержания иммуноглобулина G (IgG) возможно при ВИЧ.
-
Метод непрямой ИФ проявляет сывороточные анти-GВМ-антитела.
-
Отмечаетя повышение уровней иммуноглобулинов IgG и IgM; наличие антител к ДНК, LE-клеток, антител к эпителию экзокринных желез, увеличение количества В-лимфоцитов, уменьшение количества Т-лимфоцитов.
-
Увеличение содержания иммуноглобулина А (IgA), иммуноглобулина G (IgG), иммуноглобулина М (IgM) возможно при системной красной волчанке. Антинуклеарный фактор при определении совместно с антителами к ДНК является диагностическим критерием системной красной волчанки, при ней он повышен.
-
Выявляются специфичные для склеродермии аутоантитела.
-
При аутоиммунном хроническом гастрите отмечается снижение IgA и IgG, повышение уровня В-лимфоцитов и Т-хелперов более чем в 6 раз, появление аутоантител к париетальным клеткам и гастромукопротеину.
-
При первичном билиарном циррозе печени иммунологическое исследование обнаруживает антимитохондриальные антитела (АМА) — высокоспецифичный маркер ПБЦ, в титре выше 1:40, повышение уровня IgM и IgG.
-
Увеличение содержания иммуноглобулина М (IgM), повышение антинуклеарного фактора возможно при системных васкулитах.
online-diagnos.ru
Миелома (миеломная болезнь)
МИЕЛОМА, МНОЖЕСТВЕННАЯ МИЕЛОМА, МИЕЛОМНАЯ БОЛЕЗНЬ, СЕКРЕТИРУЮЩАЯ ЛИМФОМА, ПЛАЗМАЦИТОМА, БОЛЕЗНЬ РУСТИЦКОГО и т.д. – все это синонимы одного заболевания, которое обусловлено неконтролируемым ростом плазматических клеток, продуцируемым костным мозгом. Плазматические клетки, в свою очередь, являются конечной стадией дифференциации В-лимфоцитов – основного звена клеточно-гуморального иммунитета, основная функция которых – продукция иммунных белков – иммуноглобулинов IgG, IgA, IgM, IgE, IgD, участвующих в гуморальном иммунитете. Поэтому в норме костный мозг всегда содержит некоторое количество плазматических клеток. Однако, в случае их неконтролируемого роста увеличение количества плазматических клеток приводит к их сосредоточению в виде плазмацитомы в костном мозге, особенно в позвоночном столбе, тазовых костях, ребрах, плоских костях черепа, головках тазобедренных суставов, в результате чего нормальная костная ткань и костный мозг разрушаются. Очаги деструкции видны при рентгеновском исследовании, но, к сожалению, разрешающая способность рентгена позволяет выявить разрежение костной ткани, если порядка 30% ее уже разрушено. Миеломные клетки продуцируют иммуноглобулин одного вида (моноклональный), который при специфическом электрофоретическом исследовании сыворотки крови и мочи проявляется пиком, называемым М-градиентом, где М — означает моноклональный или миеломный. Отсюда происходит название болезни – миелома. Моноклональные белки (протеины), продуцируемые миеломными клетками, имеют измененную структуру, не выполняют функций иммунитета и называются «парапротеинами». Иногда они теряют какую-то свою часть и могут продуцироваться только моноклональные легкие цепи (белок Бенс-Джонса), или моноклональные тяжелые цепи.
количество 1
Диагностика заболевания
название
количество 5
Дополнительные исследования, помогающие уточнить диагноз
название
* — скидка 3% при оформлении заказа на сайте
- Разрушение костной ткани скелета;
- Нарушения кроветворения в костном мозг;
- Увеличение вязкости крови из-за большого количества парапротеинов;
- Снижение иммунитета из-за подавления продукции нормальных иммуноглобулинов;
- Развитие почечной недостаточности из-за оседания нарушений в почечных клубочках и канальцах;
- Боли различной интенсивности в нижней части спины, ребрах или других участках скелета;
- Анемия, сопровождающаяся одышкой, слабостью, потерей зрения, болями в области сердца;
- В крови наблюдается повышенное СОЭ;
- Повышение содержания кальция в крови и моче из-за разрушения костной ткани;
- Появляется белок в моче, что приводит к серьезным нарушениям функции почек, особенно опасно появление белка Бенс-Джонса.
Пациенты должны также знать о том, что специализированная иммунохимическая диагностика Миеломы осуществляется только в трех медицинских учреждениях страны, одним из которых является «Иммунотест» — автор основных патентов и методик в этой области, постоянно обновляющий диагностическую базу современными методами, что создает оптимистичное будущее для больных Миеломой. Лечение миеломной болезни – это вполне реально, и шансы на выздоровление очень высоки, особенно на ранних стадиях. Успешное лечение миеломной болезни также во многом зависит от профессионализма лечащего врача, который, исходя из своих знаний и опыта, может прописать или порекомендовать действительно эффективное средство. Множественная миелома – это не приговор!
immunotest.ru
Иммунохимический анализ крови иха расшифровка
Иммунохимический анализ крови назначается не так часто, как общий или клинический, поэтому не все знают, что он собой представляет. Иммунохимический анализ включает в себя множество показателей, которые позволяют оценить иммунную реакцию организма и определить гормональный фон.
Оглавление:
Это комплексный анализ, он считается более сложным и дорогостоящим, но очень точным в плане определения сопротивляемости организма тому или иному заболеванию.
Значение анализа, показания и преимущества
Иммунологический анализ — эффективная диагностика состояния иммунитета
Иммунохимический анализ крови включает в себя определение как уровня иммуноглобулинов, так и уровня репродуктивных гормонов. Гормональный и иммуноферментный анализы позволяют оценить состояние организма, его репродуктивную и защитную функцию.
Иммунохимический анализ крови не самый дешевый, но довольно точный анализ. С его помощью можно поставить окончательный диагноз без дальнейшего обследования. ИФА (иммуноферментный анализ) определяет соотношения «антиген-антитело», то есть показывает количество антител, реагирующих на те или иные антигены. Это один из самых информативных анализов для определения инфекционных заболеваний.
К преимуществам иммунохимического анализа можно отнести доступность. Пройти этот тест можно в любой медицинской лаборатории, частной или муниципальной. Полный анализ проводится нечасто, обычно указываются, какие именно показатели нужно определить (гормоны, антитела к конкретным антигенам, лейкоциты, способные к фагоцитозу и т.д.). С помощью этого теста можно определить множество заболеваний, например, анемию, онкологию, гормональный сбой, бесплодие, инфекцию, сахарный диабет и т.д.
Иммунохимический анализ редко сдается для профилактики, чаще врач рекомендует его при наличии определенных показаний:
- Подозрение на наследственные нарушения иммунитета. Любые нарушения, связанные с иммунной реакцией организма, можно выявить с помощью этого анализа. Обычно иммунные нарушения приводят к иммунодефициту, причины которого определить трудно. Подобные патологии нередко передаются по наследству и проявляются в определенном возрасте.
- Подозрения на онкологические заболевания. В число показателей иммунохимического анализа входят и онкомаркеры. Однако они определяют не только наличие злокачественной опухоли, но и предрасположенность к онкологии в процентном соотношении.
- Проблемы с зачатием. Пары, которые не могут забеременеть в течение года или больше, сдают анализ на половые гормоны для определения проблем и совместимости.
- Аутоиммунные заболевания. Аутоиммунные заболевания связаны с нарушением работы иммунитета, который атакует организм, а не возбудителя заболевания. Эти нарушения также выявляются с помощью иммунохимического анализа.
Показатели иммунохимического анализа
Анализ базируется на специфическом взаимодействии антигенов и антител
Поскольку иммунохимический анализ представляет собой целый комплекс тестов, список входящих в него показателей довольно широк.
Чаще всего проводят именно ИФА и гормональное обследование, поэтому к основным показателям можно отнести половые гормоны и различные классы иммуноглобулинов:
- IgA. Иммуноглобулин, который отвечает за защитные функции слизистых оболочек легких, бронхов, ЖКТ, почек, мочевого пузыря, мочеточников. На острой стадии в крови не определяется, появляется со 2 недели течения инфекции. На более поздних сроках указывает на хроническую форму заболевания.
- IgE. Этот иммуноглобулин позволяет определить аллергические реакции и паразитарные инфекции. Однако при некоторых инфекциях и видах аллергий уровень иммуноглобулина Е остается на прежнем уровне, поэтому требуется дополнительное обследование.
- IgM. Иммуноглобулин острого периода болезни. Он появляется в крови первым, уже на 5-ый день после попадания возбудителя в организм. Держится в крови около полутора месяцев, зачем исчезает.
- IgG. Иммуноглобулин, который считается остаточным и указывает на наличие иммунитета к тому или иному заболеванию. Начинает появляться в крови примерно через месяц после начала болезни. Эти иммуноглобулины могут оставаться в крови годами или же в течение всей жизни, но о наличии самого заболевания не сигнализируют.
- IgD. Иммуноглобулин, который в небольших количествах содержится у всех людей. Может быть показателем как иммунодефицитных заболеваний, так и физиологических состояний.
- Лютеотропин. Гормон гипофиза, который регулирует работу половых желез. От его выработки зависит уровень других половых гормонов, таких, как прогестерон, эстроген и тестостерон. У женщин этот гормон регулирует менструальный цикл.
- Пролактин. Гормон, поддерживающий лактацию, начинает вырабатываться во время беременности. В больших количествах тормозит выработку других половых гормонов.
- Эстрадиол. Наиболее активный женский половой гормон, отвечающий за развитие вторичных половых признаков, менструальный цикл, созревание яйцеклетки.
Подготовка и процедура
Процедура забора крови на иммунологическое исследование
Процедура забора крови на иммунохимический анализ стандартная. У пациента берется кровь из вены. Она обследуется с помощью специального лабораторного анализатора. Современное оборудование позволяет получить результат уже черезминут. Большинство лабораторий предоставляют результат через 1-2 дня после сдачи крови.
Никакой сложной и длительной подготовки к сдаче крови не требуется, но есть некоторые стандартные правила, которые рекомендуется соблюдать, чтобы получить максимально достоверный результат. Кровь сдается только утром на голодный желудок. С утра можно выпить чистой негазированной воды, но завтракать нельзя. Последний прием пищи рекомендуется не позже 10 часов вечера накануне обследования.
Несмотря на то, что никакие печеночные и иные пробы в этот анализ не входят, за 2 дня до обследования рекомендуется воздержаться от жирной пищи и большого количества белка. Белок и жир повышают свертываемость крови и делают сыворотку мутной, что может нарушить процесс обследования материала.
Перед сдачей крови за 2-3 дня нельзя принимать алкогольные напитки — алкоголь влияет на многие показатели крови, включая гормоны.
За сутки до сдачи крови нежелательно курить. Это правило соблюдается редко, поэтому врачи рекомендуют не курить хотя бы непосредственно перед посещением лаборатории, за пару часов. Женщины должны сообщать врачу о фазе менструального цикла. От того, в какую фазу сдается анализ, зависит уровень половых гормонов, так как у женщин они меняются с течением цикла. Во время беременности учитывается срок и триместр.
Больше информации о том, что такое иммуноглобулины можно узнать из видео:
Перед сдачей анализ необходимо отменить прием препаратов. Если врач не рекомендует их отменять, при расшифровке результата учитывается вид и дозировка препарата, его влияние на те или иные показатели. Нельзя сдавать кровь сразу после физической активности или эмоциональных перегрузок.
Накануне рекомендуется отказаться от занятий спортом и избегать стрессовых ситуаций. Перед сдачей крови нужно посидеть 5-10 минут, отдышаться, успокоиться и затем уже заходить в лабораторию.
Расшифровка: норма и патология
Отклонение показателей от нормы – тревожный признак!
Расшифровкой иммунохимического анализа занимается врач. Иммунохимический анализ довольно сложный, он включает множество показателей и имеет множество нюансов. Расшифровывать его самостоятельно не рекомендуется.
Стоит помнить, что для постановки диагноза, учитывается не только результат проведенного обследования, но и собранный анамнез, их совокупность и прочие факторы.
Расшифровка основных показателей анализа:
- Иммуноглобулин А. В норме он составляет 15% от всего количества иммуноглобулинов в крови. Если показатель повышен, это может указывать на красную волчанку, заболевания печени, почек, соединительной ткани. Пониженный уровень наблюдается при циррозах и отравлениях.
- Иммуноглобулин Е. Обычно говорят только о повышении этого иммуноглобулина. Повышенный уровень указывает на наличие паразитов в организме или атопические аллергические реакции (отеки, ринит, сыпь, покраснение и зуд кожи, экзема, крапивница).
- Иммуноглобулин М. Составляет не более 5% от всего количества иммуноглобулинов. Его уровень повышается при инфекциях различной этиологии в острой форме, при кандидозах, серьезных поражениях печени, красной волчанке.
- Пролактин. У мужчин норма более четкая, так как у женщин она зависит от состояния организма и цикла. Для мужчин норм составляетмМЕ/л, для женщин – от 65 до 726 мМЕ/л. В нормальном состоянии у женщин уровень повышается при лактации. Также на уровень пролактина влияют некоторые препараты и такие заболевания, как туберкулез, поликистоз яичников, опухоли гипофиза.
- Лютеотропин. Уровень этого гормона у женщин меняется с течением цикла, а у мужчин составляет от 1,14 до 9 мЕд/л. Пониженный уровень встречается при опухолевых процессах гипофиза, ожирении, аменорее, повышенный – при поликистозе яичников, почечной недостаточности, эндометриозе, длительном голодании.
При расшифровке результатов важно учитывать наследственную предрасположенность пациента к заболеванию, его состояние (цикл, беременность, наличие хронических заболеваний), а также вероятность ошибки и неправильной подготовки.
Источник: https://diagnozlab.com/analysis/immunolog/immunohimicheskij-analiz-krovi.html
Расшифровка иммунохимического анализа
Иммунохимический анализ — это комплексное обследование, предназначенное для установления популяции клеток, количества иммуноглобулина А, 6, Г, которые направляются иммунных комплексов, параметров лейкоцитов, участвующих в фагоцитозе.
Для проведения анализа необходимо собрать материал по таким вопросам, как:
- соотношение между клинической картиной и иммунными сдвигами;
- отличие показателей от нормы;
- данные о начале заболевания;
- сведения о лечения и количества препаратов.
Основные методы иммунохимического анализа крови
В основе проведения исследования находится специфическое влияние антигена на антитело. Анализы применяют для установления причины появления паразитарной инфекции, количества гормонов во время беременности, присутствия маркеров, определение группы крови. В процессе работы находят основные титры антител к возбудителям болезни, изучающие иммунную систему и ее устойчивость к инфекционному агенту.
Антиген находят с помощью сывороток крови, в состав которых входят антитела. Иммунологический анализ позволяет определить антитела по заранее известному антигену.
Для исследования берут кровь у больного в первые сутки заболевания. Диагноз ставят после проведения второго анализа через 14 дней.
Для реакции характерны 2 периода:
- фаза, состоящая из связывания антигена и антитела;
- результаты взаимодействия, которые проявляются образованием иммунных комплексов.
Учитывают свойства антигена, влияют на внешние признаки реакции, а также состав среды, концентрацию соли, температуру.
Иммунологический метод состоит из реакции агглютинации, взаимодействия с участием комплемента, иммунодефицитного анализа, реакции преципитации.
Вернуться к змістуЗначення исследований в клинической практике
Иммунохимические методы тестирования сывороточных белков крови при заболеваниях и в норме предоставляют материал, необходимый для установления оптимальных методов изучения. Исследуют в процессе работы динамика белка сыворотки крови, проводят анализ для определения качества плазмы при терапии заболеваний.
Минимальное количество IgM наблюдается при рождении ребенка, и нормальные показатели составляют 0,5-3,0 г / л. Сывороточный ІдЕу новорожденных составляет 0,26 ± 0,02 кЕ / л. Высокие уровни белка Х-слц наблюдают при злокачественных опухолях. У больных с хронической почечной недостаточностью и сахарным диабетом наибольшее значение сывороточного белка 32,5 мг / л, менее -12 мг / л.
Для клинической оценки черепно-мозговой травмы иммунохимические показатели необходимы для выявления спектра белков в сыворотке крови и степени тяжести состояния больного. Изучают свойства АФП, сироватковогоальбуміну СА. Певнавзаємозв’язок существует между тяжестью травмы, воспалением и гипоксией, и белками крови. У больных с травмами методом анализа определена связь между токсикозом и количеством альбумина ТСА.
Вернуться к змістуПереваги метода перед другими формами исследований
Анализ крови, выполненный на современном оборудовании, позволяет быстро поставить диагноз. Приборы для проведения иммунохимического исследования эффективно управляют коечным фондом больниц за счет ускорения получения результатов. Экономия средств полностью покрывает затраты по аналогичным исследованием в больнице скорой помощи. Иммунохимический анализ имеет высокую специфичность, что достигает 98%, дифференцирует состав веществ с одинаковым строением. Чувствительность анализа высокая. В схему иммунохимического анализа входит тест-система, в составе которой находится определенное антитело.
Используют для исследования моноклональные и поликлональные антитела, полученные из одной или нескольких линий клеток организма пациента. Разница антител заключается в степени их связывающей способности. Результат анализа измеряют с помощью V прямой детекции, состоящий из таких параметров, как:
Еще один вид измерения результата — V непрямая детекция, применяемая при невидимых результатах реакции. Мелкоточечная исследование позволяет выполнить анализ многих веществ по нескольким параметрам в объеме пробы 0,1-1,0 мл.
Вернуться к змістуРозшифровка иммунохимического анализа крови при бесплодии
Оценка результата исследования позволяет врачу установить причину появившейся проблемы и принять меры по ее устранению. Для установления причины бесплодия врач расшифровывает уровень гормонов. Лютеотропін помогает нормальному функционированию половых желез. Его повышенный уровень свидетельствует о появлении нарушений в их работе. В процессе обследования устанавливают свободный F3 и общий F2 эстриол. Резкое уменьшение его количества при беременности указывает на патологию в формировании и развитии плода.
При расшифровке используется значение уровня В-ХГЧ и АФП (альфа-фетопротін). Кровь на уровень прогестерона сдают в одно и то же время суток. Накануне исследования исключаются:
- стрессовые ситуации;
- прием алкоголя;
- курение;
- питание жирными продуктами.
Вернуться к змістуІмунохімічної исследование кала
Анализ на скрытую кровь необходим для установления заболевания раком прямой кишки, эрозивных повреждениях кишечника. Врач устанавливает такие недуги, как рак и полипы, которые протекают без видимых симптомов, за исключением скрытого кровотечения. Анализ помогает больным пройти полное обследование толстого и тонкого кишечника. Исследование устанавливает количество гемоглобина в каловых массах и не требует проведения специальных подготовительных мероприятий.
Пробирки для взятия образцов фекалий имеют стандартный размер 13х10 мм и используются для работы на любом биохимическом анализаторе. Периодичность сдачи анализа для групп населения от 40 до 75 лет составляет 1 раз в 2 года.
Экспресс-тест для установления скрытого гемоглобина в кале проводят с использованием набора агентов, в состав которого входят:
Анализ основан на реакции взаимодействия гемоглобина и специфических антител с образованием комплекса антиген-антитело. По линиям розового, фиолетового цвета на тестовом участке, определяют величину гемоглобина, что превышает нормальный показатель.
Вернуться к змістуАналіз на хламидии
Исследование крови позволяет подтвердить наличие или отсутствие возбудителя в организме больного, имеет высокую специфичность, указывает на время заражения и возможные осложнения для пациента. Для анализа подбирают специфические антигены. Как биоматериала для изучения применяют сыворотку или плазму крови. Для постановки диагноза используют иммуноглобулины — IgM, IgA, Ig6.
Метод иммунохимического исследования позволяет выявить болезнь на ранних этапах его развития, и определить точный тип антител. Анализ имеет высокую точность, и пациент перед проведением обязан придерживаться всех рекомендаций специалистов.
С помощью исследования выявляют стадии инфекционного заболевания и назначают антибактериальную терапию. В первичной фазе развития недуга диапазон титра Ig6 составляет более 100, но менее 6400. В процессе развития болезни от хронического течения до восстановительного периода титры растут от gt;до lt;.
О наличии болезни судят через 2 недели после заражения. С помощью анализа определяют очень ранние стадии болезни с указанием пограничных титров в первой дозе сыворотки.
Не следует представлять заключение о наличии болезни по однократному определению антител.
Необходимо предложить больному вторичное обследование для установления повторного инфицирования.
При отсутствии изменений титров антител врач отказывается от назначения лечения с помощью антибиотиков. У людей, переболевших хламидийной инфекцией, повышены антитела указывают на отсутствие инфекции.
Тестовые наборы — высококачественная аппаратура, которая не допускает появления ложных результатов.
Иммунохимический анализ крови позволяет применять комплексы тестов, определяющих белки сыворотки в норме и патологии с учетом возрастных изменений.
Источник: https://ok-doctor.xyz/rasshifrovka-immynohimicheskogo-analiza/
Иммунохимический анализ крови
Иммунохимический анализ крови основывается на специфическом связывании соединения, которое необходимо выявить, посредством соответствующих антител. Если пара не может зачать ребенка или только его планирует и хочет предотвратить возникновение проблем, гинеколог и андролог направит обоих партнеров на анализ крови для определения уровня гормонов. Расшифровка результатов исследования даст возможность понять, где скрывается проблема и каким образом ее можно устранить.
Врачей интересует расшифровка на уровень многих гормонов. В каждом случае перечень может разниться в зависимости от особенностей здоровья пары. Давайте рассмотрим некоторые гормоны, уровень которых может заинтересовать врача.
Лютеотропин
Лютеинизирующий гормон или лютеотропин (лютропин). Его «производство» сосредоточено в передней доле гипофиза и им занимаются гонадотропные клетки. Они влияют на развитие и работу половых желез. У женщин этот гормон помогает поддерживать менструальный цикл и стимулировать выработку прогестерона и эстрогенов. У мужчин – отвечает за секрецию тестостерона. Если расшифровка анализа крови показала повышение уровня лютропина, есть повод предположить наличие первичной дисфункции половых желез, синдрома поликистозных яичников, постменопаузу, а в некоторых случаях и аденому гипофиза.
Если уровень этого гормона понижен, возможны нарушения в работе гипофиза и гипоталамуса, наличие синдрома Кальмана и других отклонений в работе эндокринной системы. Также проблема может заключаться в нервной анорексии, нарушении работы кишечника, сильном и затянувшемся стрессе, приеме гормональных контрацептивов.
ФГС (фолликулостимулирующий гормон) вырабатывается передней долей гипофиза, отвечает за стимуляцию роста фолликулов и поддержание менструального цикла. У мужчин стимулирует выработку спермы. Во время беременности уровень ФГС резко снижается и может не определяться. Это покажет расшифровка анализа крови.
Если ФГС повышен, вероятно, угнетение функции половых желез, алкоголизм, наличие опухолей. При пониженном уровне этого гормона можно предположить нарушения в работе ЦНС, поликистоз яичников, беременность, прием гормональных контрацептивов и пр.
Пролактин
Пролактин также вырабатывается в передней доле гипофиза. Основная задача этого гормона запуск процесса лактации и его поддержание. Максимальная выработка этого гормона припадает на период ночного сна. Начиная с 8-й недели беременности, уровень пролактина повышается и достигает максимума к концу третьего триместра. Чрезмерная секреция пролактина ослабляет работу половых желез как у мужчин, так и у женщин.
Эстрадиол
Эстрадиол свободный (Е 3) и эстрадиол общий (Е 2) используют для мониторинга беременности. На протяжении всего этого периода уровень данного гормона повышается. Если имеет место резкое снижение уровня эстрадиола или его уровень понижен, это может быть сигналом патологического состоянии плода. По уровню этого гормона во время проведения пренатальной диагностики проверяют риск развития синдрома Дауна.
Чтобы расшифровка результатов анализа крови была максимально информативной, учитывают также уровень бета-ХГЧ (хорионического гонадотропина человека) и АФП (альфа-фетопротеина). Если расшифровка дала тревожные результаты, прибегают к альтернативным методам оценки состояния плода.
Наиболее простой и информативный — УЗИ. Одним из наименее опасных инвазивных методов является амниоцентез. Но он позволяет дать наиболее развернутый ответ о состоянии плода.
Прогестерон
Прогестерон (П) продуцируется яичниками и корой надпочечников, а у мужчин – семенниками. Это промежуточный гормон в синтезе андрогенов. Максимальная его выработка припадает на 5-7-й день после овуляции. Если оплодотворение не наступило, его уровень снижается, а если наступило, соответственно, повышается. Основное диагностическое значение определения уровня данного гормона заключается в обнаружении овуляции и оценке работы желтого тела.
Также врач может написать направление на сдачу анализа крови на определение уровня: тестостерона (Т), антимюллерова гормона (АМГ), хорионического гонадотропина (ХГЧ) и пр.
Чтобы подтвердить или опровергнуть вероятную патологию, врач порекомендует понаблюдать за гормоном в динамике, для этого поможет полная расшифровка. Для этого снова нужно будет сдать анализ крови. Чтобы расшифровка показателей была максимально точной, кровь нужно сдавать в одно и то же время суток. Следует указать и день менструального цикла или срок беременности, так как это влияет на уровень гормона. Накануне сдачи анализа важно не переутомиться, не пить алкогольные напитки и не кушать жирную пищу. За час до забора крови следует воздержаться от курения.
Источник: https://krasnayakrov.ru/analizy-krovi/immunoximicheskij-analiz-krovi.html
Понятие иммунохимического анализа, его значение для современной медицины
Иммунохимический анализ (ИХА) – это комплексная методика, которая определяет популяцию клеток, концентрацию сывороточных иммуноглобулинов, циркулирующие иммунные комплексы, параметры лейкоцитов, принимающих участие в фагоцитозе. Его назначают только в крайних случаях, поскольку он дорогостоящий. Но в то же время, результаты этого анализа дают врачу точную картину для понимания возможности организма противостоять различным заболеваниям.
Значение и преимущества анализа
В этот анализ входит проверка количества иммуноглобулинов и репродуктивных гормонов. Гормональная и иммуноферментная диагностика дает возможность понять общее состояние человеческого организма, качество его защитной и репродуктивной функции.
Данный диагностический метод – довольно дорогое удовольствие, но его результаты того стоят. При его помощи специалист может поставить окончательный диагноз даже в самых сложных случаях. Например, благодаря иммуноферментному анализу врач может определить соотношение «антиген-антитело», то есть увидеть количество антител, реагирующих на различные раздражители. Сегодня ИФА считается самым информативным при диагностировании недугов инфекционного характера.
Помимо высокой результативности, ИХА имеет еще одно неоспоримое преимущество – доступность. Практически каждая медицинская лаборатория предоставляет такую услугу. Комплексный анализ назначается в очень редких случаях, поскольку большинству пациентов требуется проверить один или несколько показателей.
С помощью этого анализа определяется:
- Анемия.
- Онкологические патологии.
- Гормональные нарушения.
- Бесплодие.
- Инфекционные и вирусные заболевания.
- Сахарный диабет.
Показатели ИХА
Данный анализ считается комплексным исследованием и состоит из таких показателей:
- IgA. Это вещество регулирует защитную функцию слизистой оболочки бронхов, почек, мочевого пузыря, легких, желудочно-кишечного тракта. При обострении патологий его еще сложно определить, самый ранний срок обнаружения –дней после развития инфекции. При диагностике на позднем сроке может показать хронический характер заболевания.
- IgE. Определяет аллергические и паразитарные процессы. К сожалению, он реагирует не на все возбудители, поэтому пациенту может потребоваться дополнительные обследования.
- IgM. Показатель обострения Нарушение нормы фиксируется уже на пятый день после попадания раздражителя в человеческое тело. Повышенный показатель IgM понижается к допустимому на протяжении 35 дней.
- IgG. Остаточный иммуноглобулин, фиксирует образование иммунитета к какому-то заболеванию или патологии. Проявляется в сыворотке уже черездней после возникновения недуга. Он может фиксироваться в плазме несколько лет или даже всю жизнь, при этом его показатель не считается симптомом развития болезни.
- IgD. Его невысокий показатель считается нормой для всех людей. Повышение или снижение этой нормы расценивается как признак физиологического и иммунодефицитного сбоя.
- Лютеотропин. Гипофизный гормон, необходимый для правильного функционирования половых желез. Это вещество очень важно для нашего организма, поскольку обеспечивает выработку тестостерона, эстрогена и прогестерона. В женском организме лютеотропин обеспечивает менструальный цикл.
- Пролактин. Характерный гормон лактационного периода, активизируется во время вынашивания плода. Если показатель увеличивается не из-за беременности, он будет препятствовать продуцированию других гормонов.
- Эстрадиол. В женской половой системе считается самым активным веществом. Благодаря ему в женщины развиваются вторичные половые признаки, менструация, созревает яйцеклетка.
Показания к проведению анализа
Это исследование не является профилактической мерой. Его принято назначать при таких показаниях:
- Генетическая склонность к иммунным патологиям. Анализ позволяет выявить малейшие сбои в функциональности иммунитета. Такие нарушения в скором времени провоцируют развитие иммунодефицита, истинную причину которого определить очень трудно. Нередко иммунные заболевания имеют генетическую предрасположенность и внезапно проявляются в любом возрасте.
- Подозрение на онкологические патологии. Анализ охватывает и онкомаркеры. Он показывает не только присутствие злокачественных клеток, но и показывает процентную предрасположенность пациента к образованию опухолей.
- Проблемы с зачатием. Семейные пары, которые испытывают трудности в зачатии ребенка на протяжении длительного времени, могут пройти анализ на половые гормоны, чтобы определить причину и степень совместимости с партнером.
- Недуги аутоиммунного характера. Они возникают в результате нарушения нормальной работы иммунитета, который выступает по отношению к собственному организму агрессором, а не защитником.
Подготовка к анализу, его проведение
Забор крови для иммунохимического анализа не отличается от биохимического анализа. Лаборант берет у пациента венозную кровь. Далее сыворотка анализируется специальным лабораторным устройством. Благодаря техническому прогрессу результат анализа можно получить уже через полчаса после забора крови, но в нашей стране большинство лабораторных учреждений выдают его через 2-3 дня после процедуры.
Подготовительные меры не отличаются сложностью и длительностью. Для получения максимально точного результата пациент должен:
- Не есть за 12 часов до забора крови.
- Проходить процедуру на пустой желудок.
- Сдавать кровь до 11 часов дня.
Разрешается выпить перед процедуроймл чистой воды.
Хотя этот анализ не включает в себя печеночные пробы и показатель ТТГ, специалисты рекомендуют за 3-4 дня до анализа исключить из ежедневного рациона жирные блюда и пищу, обогащенную белком. Данный запрет связан с тем, что эти вещества делают кровь более вязкой, из-за чего сыворотка мутнеет и усложняет обследование.
Нежелательно курить за 24 часа до анализа. Как показывает статистика, лишь 8 процентов пациентов придерживаются этой рекомендации. Из-за этого врачи просят не принимать никотин хотя бы в то утро, когда будет проходить процедура.
Женщинам-пациенткам нужно обязательно предупредить своего лечащего врача о фазе месячного цикла. День, когда будет происходить забор крови, сильно влияет на концентрацию половых гормонов, поскольку этот показатель связан с менструальным циклом. Если анализ проходит будущая мамочка, врач должен учитывать срок вынашивания ребенка.
Один из важнейших подготовительных аспектов – прием медикаментозных средств. В идеале пациент обязан прекратить пить лекарства за неделю-полторы до анализа, но если это невозможно, то врач должен учитывать все эти нюансы при расшифровке показателей.
Категорически запрещено сдавать анализ после физических нагрузок или эмоционального стресса, поскольку эти процессы влияют на химический состав крови. Перед тем как зайти к лаборанту, пациент должен посидеть спокойно хотя бы 25 минут.
Иммунохимический анализ каловых масс
Проверка скрытой крови необходима для диагностирования рака прямой кишки или эрозивных повреждений слизистой кишечника. С его помощью у врача появляется возможность диагностировать полипы и рак, которые проявляются только кровотечениями. Благодаря этому анализу пациенты могут пройти полную диагностику кишечника и установить концентрацию гемоглобина в кале. Подготовка к данному исследованию стандартная.
Экспресс-тест для анализа кала на количество гемоглобина состоит из:
- Индикаторного планшета.
- Аппликатора.
- Реагента.
- Инструктивного письма.
Данное исследование базируется на результате взаимодействий специфических антител с гемоглобином, что приводит к образованию соединений антиген-антитело. Розовая и фиолетовая линии на бланке теста показывают уровень гемоглобина и фиксируют нарушение его допустимых показаний.
ИХА на наличие хламидий
Данное исследование помогает подтвердить или опровергнуть присутствие внутриклеточных паразитов в теле пациента. Параллельно с этим оно дает информацию о примерном времени заражения и возможных осложнениях для здоровья исследуемого. Этот анализ требует подбора специфических антигенов, материалом выступает сыворотка или плазма. Для расшифровки и определения диагноза применяют иммуноглобулины.
Благодаря этому методу врач может выявить заражение на самых ранних его этапах и точно узнать особенности антител. ИХА требует специальной подготовки, поэтому пациент обязан придерживаться всех рекомендаций, которые получил у врача.
Поскольку иммунохимическое исследование показывает стадию инфекционного поражения, врачу проще подобрать необходимую терапию.
ИХА мочи
Данная диагностика количественного показателя уропротеина дает возможность проверить качество и концентрацию белкового показателя мочи, что особенно важно при подозрениях на пиелонефрит и гломерулонефрит.
Расшифровка иммунохемилюминесцентного анализа
Расшифровывать данные исследования должен только врач. Эта процедура достаточно сложная и требует от специалиста большого объема знаний и опыта.
Важно! Для постановки диагноза врач сравнивает показатели иммунохимического анализа, собранного анамнеза и других проведенных исследований.
Ученые разработали специальную таблицу, где собраны допустимые значения основных показателей ИХА и возможные причины отклонений от нормы.
Источник: https://lechiserdce.ru/analiz-krovi/10398-immunohimicheskogo-analiza.html
Что представляет собой иммунохимический анализ крови
Лютеотропин
Пролактин
Признаки изменения пролактина в крови
Эстрадиол
Прогестерон
Обычно чтобы доказать наличие такой патологии, лечащий специалист назначает задание, во время которого нужно будет внимательно наблюдать за уровнем прогестерона в динамике, в этом скорее всего подсобит полная расшифровка. Но, чтобы это сделать, нужно провести иммунохимический анализ крови на общий пса в крови. Для достижения наиболее точного результата, следует проводить процедуру забора крови из вены в одно и тоже время.
Показатели прогестерона на разных сроках беременности
Методы анализа
Источник: https://sostavkrovi.ru/analizy/gormony/chto-predstavlyaet-soboj-immunoximicheskij-analiz-krovi.html
Расшифровка иммунохимического анализа
Иммунохимический анализ — это комплексное обследование, предназначенное для установления популяции клеток, количества сывороточного иммуноглобулина А, 6, М, перемещающихся иммунных комплексов, параметров лейкоцитов, участвующих в фагоцитозе.
- соотношение между клинической картиной и иммунными сдвигами;
- отличие показателей от нормы;
- данные о начале заболевания;
- сведения о лечении и количестве препаратов.
Основные методы иммунохимического анализа крови
В основе проведения исследования находится специфическое воздействие антигена на антитело. Анализы применяют для установления причины появления паразитарной инфекции, количества гормонов во время беременности, присутствия маркеров, определения группы крови. В процессе работы находят основные титры антител к возбудителям болезни, изучают иммунную систему и ее устойчивость к инфекционному агенту.
- фаза, состоящая из связывания антигена и антитела;
- результаты взаимодействия, проявляющиеся образованием иммунных комплексов.
Учитывают свойства антигена, влияющие на внешние признаки реакции, а также состав среды, концентрацию соли, температуру.
Значение исследований в клинической практике
Иммунохимические методы тестирования сывороточных белков крови при заболеваниях и в норме предоставляют материал, необходимый для установления оптимальных методов изучения. Исследуют в процессе работы динамику белка сыворотки крови, проводят анализ для определения качества плазмы при терапии заболеваний.
Минимальное количество IgM наблюдается при рождении ребенка, и нормальные показатели составляют 0,5-3,0г/л. Сывороточный IgEу новорожденных составляет 0,26±0,02 кЕ/л. Высокие уровни белка Х-СЛЦ наблюдают при злокачественных опухолях. У больных с хронической почечной недостаточностью и сахарным диабетом наибольшее значение сывороточного белка 32,5 мг/л, наименьшее -12 мг/л.
Для клинической оценки черепно-мозговой травмы иммунохимические показатели необходимы для выявления спектра белков в сыворотке крови и степени тяжести состояния больного. Изучают свойства АФП, сывороточного альбумина СА. Определенная взаимосвязь существует между тяжестью травмы, воспалением и гипоксией, и белками крови. У больных с травмами методом анализа определена связь между токсикозом и количеством альбумина ТСА.
Преимущества метода перед другими формами исследований
Анализ крови, выполненный на современном оборудовании, позволяет быстро поставить диагноз. Приборы для проведения иммунохимического исследования эффективно управляют коечным фондом больницы за счет ускорения получения результатов. Экономия средств полностью покрывает затраты по аналогичному исследованию в больнице скорой помощи. Иммунохимический анализ имеет высокую специфичность, достигающую 98%, дифференцирует состав веществ с одинаковым строением. Чувствительность анализа высокая. В схему иммунохимического анализа входит тест-система, в составе которой находится определенное антитело.
Используют для исследования моноклональные и поликлональные антитела, полученные из одной или нескольких линий клеток организма пациента. Различие антител заключается в степени их связывающей способности. Результат анализа измеряют с помощью V прямой детекции, состоящей из таких параметров, как:
Еще один вид измерения результата — V непрямая детекция, применяемая при невидимых результатах реакции. Мелкоточечное исследование позволяет выполнить анализ многих веществ по нескольким параметрам в объеме пробы 0,1-1,0 мл.
Расшифровка иммунохимического анализа крови при бесплодии
Оценка результата исследования позволяет врачу установить причину появившейся проблемы и принять меры по ее устранению. Для установления причины бесплодия врач расшифровывает уровень гормонов. Лютеотропин помогает нормальному функционированию половых желез. Его повышенный уровень свидетельствует о появлении нарушений в их работе. В процессе обследования устанавливают свободный F3 и общий F2 эстриол. Резкое уменьшение его количества при беременности указывает на патологию в формировании и развитии плода.
При расшифровке используют значения уровня В-ХГЧ и АФП (альфа-фетопротин). Кровь на уровень прогестерона сдают в одно и то же время суток. Исключаются накануне исследования:
- стрессовые ситуации;
- прием алкоголя;
- курение;
- питание жирными продуктами.
Иммунохимическое исследование кала
Анализ на скрытую кровь необходим для установления заболевания раком прямой кишки, эрозивных повреждениях кишечника. Врач устанавливает такие недуги, как рак и полипы, протекающие без видимых симптомов, за исключением скрытого кровотечения. Анализ помогает больным пройти полное обследование толстого и тонкого кишечника. Исследование устанавливает количество гемоглобина в каловых массах и не требует проведения специальных подготовительных мероприятий.
Анализ основан на реакции взаимодействия гемоглобина и специфических антител с образованием комплекса антиген-антитело. По линиям розового, фиолетового цвета в тестовой зоне, определяют величину гемоглобина, превышающую нормальный показатель.
Анализ на хламидии
Исследование крови позволяет подтвердить наличие или отсутствие возбудителя в организме больного, обладает высокой специфичностью, указывает на время заражения и вероятные осложнения для пациента. Для анализа подбирают специфические антигены. В качестве биоматериала для изучения применяют сыворотку или плазму крови. Для постановки диагноза используют иммуноглобулины — IgM, IgA, Ig6.
Метод иммунохимического исследования позволяет выявить недуг на ранних этапах его развития и определить точный тип антител. Анализ обладает высокой точностью, и пациент перед его проведением обязан соблюдать все рекомендации специалистов.
С помощью исследования выявляют стадии инфекционного заболевания и назначают антибактериальную терапию. В первичной фазе развития недуга диапазон титра Ig6 составляет более 100, но менее 6400. В процессе развития болезни от хронического течения до восстановительного периода титры растут от >до
Миеломная болезнь — Исследование
Главная >Уникальные исследования
Всегда ли боли в костях означают остеохондроз
Миелома, Множественная Миелома, Миеломная болезнь, секретирующая лимфома, плазмацитома, болезнь Рустицкого и т.д. – все это синонимы одного заболевания, которое обусловлено неконтролируемым ростом В-лимфоцитов, дифференцированных в плазматические клетки, продуцируемые костным мозгом и секретирующие иммуноглобулины одного клона.
В этом случае плазматические клетки сосредоточены в виде плазмацитомы в костном мозге, особенно в позвоночном столбе, тазовых костях, ребрах, плоских костях черепа, головках тазобедренных суставов, в результате чего нормальная костная ткань и костный мозг разрушаются. В силу того, что разрешающая способность рентгена позволяет выявить разрежение костной ткани только, если порядка 30% ее уже разрушено, очаги деструкции видны при рентгеновском исследовании не на ранних стадиях. В то же время, любое вмешательство в систему опорно-двигательного аппарата при наличии даже минимальной массы клеток, продуцирующих моноклональный белок, провоцирует агрессивное развитие миеломы, сопровождающееся очаговым или диффузным остеопорозом и костными переломами. Вот почему миелома является прямым противопоказанием, например, для мануальной терапии.
Проблема заключается в том, что миелома относится к труднодиагностируемым заболеваниям, дающим большое число диагностических ошибок, имеющих клинические и юридические последствия, и требует специального иммунохимического исследования. Кроме того, заболевание может развиваться долгое время бессимптомно, но становится понятным, почему одним из первых характерных клинических симптомов Миеломы являются боли различной интенсивности в нижней части спины, ребрах или других участках скелета. Понятно и то, что из-за незнания о существовании такого заболевания, пациент с болями в позвоночнике или суставах обращается за помощью к врачам-невропатологам, вертебрологам, артрологам, ортопедам, мануальным терапевтам и часто провоцирует ошибочный диагноз и осложнения своего заболевания.
Поэтому Медицинский центр «Иммунотест», обладающий патентами на способы иммунохимической диагностики миеломы, имеющий многолетний опыт работы в этой области и обслуживающий гематологические центры г.Москвы, Московской области и других регионов России — в рамках «Программы иммунологического мониторинга парапротеинемических гемобластозов», поддержанной правительством Москвы, проводит акцию информационного обеспечения врачей иного профиля с целью исключения клинических и юридических последствий диагностических ошибок, обусловленных наличием миеломной болезни.
Для улучшения качества обслуживания пациентов с болевым синдромом опорно-двигательного аппарата предлагается предварительное иммунохимическое исследование сыворотки крови и мочи для исключения наличия миеломы.
Кровь и 200 мл из суточной мочи на полное иммунохимическое исследование можно сдать по адресу:Москва, ул. Советской Армии, д.3. Мед центр «Иммунотест» Сроки исполнения – 7-5 рабочих дней. В рамках той же Программы пациенты, у которых выявлена парапротеинемия или парапротеинурия, обусловленные плазмоцитомой, обеспечиваются Картой постоянного клиента с системой скидок и направляются на консультацию и специализированное лечение в медицинские учреждения гематологического профиля. В случае отсутствия признаков миеломы, пациенты проходят полноценное лечение в Вашей клинике без опасения Ваших специалистов спровоцировать злокачественную стадию коварного заболевания.
Миеломная болезнь исследуется с помощью анализа №13 «МИЕЛОМА-ТЕСТ»
Заказать исследование
127.Миелома-тест (скрининг)