Фото предстательной железы узи
 [Фото предстательной железы узи]
[Фото предстательной железы узи]
Узи гиперплазия предстательной железы
Как определить аденому простаты? Каждый организм всегда своевременно подает сигнал тревоги, если что-то с ним не так, какой-то орган дает сбой. Есть ряд признаков, при наличии которых нужно пройти полное обследование, чтобы обезопасить себя от развития аденомы простаты. Среди них наиболее распространенными можно назвать боли в пояснице, повышенное ощущение сухости и непреодолимого желания употреблять больше воды и болезненную эякуляцию.
Симптомами аденомы, следуя из показаний пациентов, определены:
- частые желания к мочеиспусканию, особенно в ночью;
- опаздывающее начало мочеиспускания;
- очень склочная струя мочи;
- редко случаются кровянистые выделения.
Наличие описанных выше признаков зависит от уровня запущенности данного недуга. Существует три стадии заболевания. На первой стадии ДГПЖ мочевой пузырь еще освобождается в полной мере, в верхних отделах мочевых путей ощутимых перемен не происходит.
На второй стадии аденомы простаты систематически увеличивается усиливающиеся затруднение оттока мочи из мочевого пузыря, образуется компенсаторное утолщение его мышечной стенки, что иллюстрируется остатками мочи в ходе процесса естественного справления нужды.
У больного наблюдается некое ощущение незавершенного опорожнения, он мочится несколько раз подряд мелкой струей. Так же вполне возможны случаи задержки мочи из-за приема разных алкогольных напитков.
Для последней стадии типичным признаком стала потеря тонуса мышц мочевого пузыря.
Это проявляется в заминке или неожиданном недержании, выражающимся в виде непроизвольного выделения мочи небольшими дозами, даже если мочевой пузырь на самом деле полностью наполнен жидкостью.
Наличие аденомы простаты можно только после основательного сбора анамнеза и жалоб клиента. Провести полное обследование и назначить верное лечение, профилактику может только узкий специалист в области медицины – уролог. Есть несколько вариантов правильной диагностики ДГПЖ (доброкачественной гиперплазии предстательной железы).
Методология выявления аденомы простаты включает в себя ряд процедур:
- Ректальное исследование – доктор вводит палец в отверстие прямой кишки с целью проверки простаты на наличие её увеличения.
- Анализ крови – определяет наличие или отсутствие проблемы с почками. При неосложнённой аденоме простаты анализы крови должны быть нормальными.
- Анализ мочи – проверяется организм на наличие инфекций.
- Ультразвуковое исследование – диагностика функционального состояния всего мочевого пузыря, определение количества остаточной жидкости в нем.
- Биопсия – взятие образцов ткани предстательной железы для исключения рака простаты.
- Осмотр мочевого пузыря с помощью специального эндоскопа.
Совокупность всех перечисленных способов обследования гарантирует точность в диагностике заболевания и выбор наиболее эффективного лечения аденомы простаты: медикаментозного, либо хирургического вмешательства.
УЗИ простаты отличается от других ультразвуковых иследований из-за того, что в большинстве случаев оно выполняется трансректальным способом (через прямую кишку).
На УЗИ признаки ДГПЖ наиболее точные, они служат основанием для назначения правильного лечение. Такое обследование проводят специальным небольшим датчиком для максимального избегания чувства дискомфорта у пациента. При этом, во время самой процедуры последний вынужден лежать на левому боку, поджав ноги к области живота.
В медицинской практике есть еще один метод проведения УЗИ – трансабдоминально, когда датчик располагается на коже передней брюшной стенки. Такой вариант имеет существенный недостаток в том, что такое изучение может только предоставить общее представление о клинической картине заболевания.
УЗИ аденомы простаты — подготовка:
- При её проведении первым способом больному за пару часов до самой процедуры организовывают очищение прямой кишки клизмой или введением в неё глицериновой свечки. Все это проводится с целью того, чтобы каловые массы не стали помехой при просмотре железы и тоже не служили источником неудобства для пациента и врача соответственно.
- Еще одним условием соблюдения всех правил для УЗИ является наполнение мочевого пузыря. С этой целью необходимо выпить как минимум литр жидкости (это может быть компот, вода без газа, морс или даже просто чай).
- К врачу нужно заходить при выявлении позыва на мочеиспускание. Тогда и можно начинать ультразвуковое исследование аденомы простаты.
СПРАВКА! Ультразвуковое обследование входит в общепринятый список диагностических процедур, необходимых для обнаружения заболеваний, связанных с мочевой системой. Проверить точность поставленного врачом диагноза, УЗИ не могут, они предназначены для того, чтобы удостоверить доктора о самой структуре и способности нормальной работы исследуемого участка тела.
Под понятием эхопризнаков доброкачественной гиперплазии предстательной железы врачи имеют в виду то, что исследует аппарат при УЗИ.
В нашем случае к ним относятся:
- Увеличение простаты до 20 кубических сантиметров.
- Изменения ткани предстательной железы, что проявляется в рубцевании пораженных клеток и неоднородности самого органа.
- Образование кальцификатов, отека, фиброза в последствии длительного воспалительного процесса в области простаты.
Залог успеха в любом лечении – это своевременная и точная диагностика проблемной зоны. Аденома простаты – это не крест на здоровье мужчины, а всего лишь та хворь, которую легко излечить, если в самом начале, при определении каких-либо описанных выше симптомов и признаков ей присущих обратиться к квалифицированному специалисту.
Зачастую, получая на руки заключение врача-диагноста после УЗИ, пациент остаётся в недоумении: на бланке в основном числа, непонятные параметры и их характеристики. Расшифровать и пояснить полученные данные может лечащий врач, однако предварительно подготовившись и прочитав нужную статью, пациент и сам сможет определить, являются ли его показатели вариантом нормы или же говорят о наличии патологии. Расшифровка результатов УЗИ предстательной железы у взрослых мужчин – основа для назначения дальнейшего лечения.
Ультразвуковое исследование любого органа сопровождается выдачей бланка с его описанием и характеристикой. Не является исключением и предстательная железа. А чтобы расшифровка полученных показателей была более понятной, рассмотрим, что именно определяют на УЗИ простаты.
Обследуя предстательную железу, врач определяет чёткость её контуров и размеры, однородность структуры и эхогенные параметры органа, узнаёт о наличии кист, камней и кальцификатов (“песка”). Кроме того, оценивается состояние семявыбрасывающих протоков. Каждый из этих параметров достоин отдельного внимания.
В норме предстательная железа должна иметь однородную структуру, её контуры – чёткие и ровные. Если имеет место неоднородность, это может быть свидетельством любых нарушений работы органа от воспалительных заболеваний до отёка и гнойных включений.
С возрастом размер простаты меняется. У здорового мужчины она приобретает постоянные размеры примерно к 25 годам и перестаёт расти, последующего увеличения происходить не должно – оно будет являться следствием патологических процессов.
Справка! При некоторых заболеваниях предстательная железа увеличивается в размерах и объёме, её структура меняется и происходит нарушение функций мужской половой системы.
В дальнейшем запущенные патологии могут привести к развитию злокачественных опухолей.
Рассмотрим нормальные показатели физических параметров простаты:
- длина 24-40 мм;
- ширина 30-45 мм;
- объём 18,7-26,8 см³;
- толщина 15-25 мм;
- контуры чёткие и ровные;
- плотность ткани (эхогенность) – средняя;
- допускается неоднородность и мелкозернистость структуры;
- форма органа – треугольная или полукруглая.
У мужчин старше 45 часто наблюдается увеличение железы и это уже является отклонением. Если, конечно, медиками не установлено, что такова анатомическая особенность конкретного организма.
Объёмный показатель простаты, согласно нормам ультразвуковых исследований, не должен превышать 26 см³. Однако он не может обладать стопроцентной точностью, потому что каждый мужчина индивидуален, к тому же железа может увеличиваться, хоть этот процесс и является патологическим.
Нормальная предстательная железа по форме напоминает симметричный каштан. Доктора говорят, что простата – второе сердце мужчины, потому что железа также похожа на человеческое сердце. Любая ассиметрия или неровность контуров – это признак отклонений. Нормальная простата визуально чётко очерчена, что легко фиксируется на экране УЗ-монитора.
Эхогенностью в медицине называется способность ткани отражать направленную на неё ультразвуковую волну. Нормальная предстательная железа однородна по своей структуре и не должна содержать посторонних включений, типа кальцинатов, кист или иных новообразований.
Важно! В здоровом органе также не должно выявляться очаговых изменений эхогенности.
В ходе процедуры обязательно происходит оценка состояния протоков. Она напрямую зависит от их проходимости, то есть наличия или отсутствия перекрывающих включений. Чистые и хорошо проходимые протоки позволяют сделать вывод о здоровье предстательной железы и отсутствии отклонений в её функционировании.
К сожалению, воспалительные явления в простате (простатит) сегодня получили весьма широкое распространение. Одним из УЗ-признаков воспаления является увеличение размера железы – это первый признак неблагополучия органа. Случается, что в структуре простаты формируются кисты, которые выглядят на экране монитора как полости с жидким содержимым.
Такую визуальную картину будут сопровождать и отклонения в эхогенности. УЗИ также позволяет дифференцировать злокачественные образования от остальных. Дело в том, что они хорошо заметны на экране УЗ-монитора и представляют собой выраженные структуры с высокой эхо-активностью.
Одним из ключевых показателей здоровья простаты являются её симметричность и отсутствие остаточного количества мочи (выявляется с помощью процедуры ООМ – определения остаточной мочи) после опорожнения в полости мочевого пузыря.
Чтобы оценить, не осталась ли моча после мочеиспускания, пациенту после первичной диагностики предлагается посетить туалет, а затем продолжить обследование.
Если остаток мочи не только обнаружен, но и имеет значительный объём – это прямой сигнал о развитии у больного аденомы или простатита.
Васкуляризацией называется процесс формирования дополнительных кровеносных сосудов в предстательной железе. Процесс говорит о развитии различных заболеваний, возникших за счёт избыточного кровоснабжения одних участков органа и застойных явлений в других его участках.
Чтобы точно узнать, соответствует ли размер простаты нормальным параметрам нужно воспользоваться формулой А.И. Громова (доктора медицинских наук).
Формула такова: V=0,13*B+16,4, где V – объём простаты, а В – возраст пациента.
Справка! Например, мужчине 44 года. Тогда объём здоровой предстательной железы должен быть равен 0,13*44+16,4=22,12.
Исходя из этой цифры, врач сделает вывод о здоровье железы. И если для сорокалетнего мужчины норма составляет 21,6 мл, то к 60 годам она равна уже 24,2 мл. В протоколе УЗИ обычно содержатся оба значения: реальное и допустимое по формуле Громова.
Фото 1. Образец протокола УЗИ предстательной железы.
Острым состоянием, которое может возникнуть при заболеваниях простаты, является задержка мочи. Нарушение её оттока повлечет за собой начало воспалительных процессов в полости пузыря, в почках и выделительной системе в целом. Рассмотрим основные патологические состояния, характерные для предстательной железы.
То, что ещё недавно в медицине обозначалось как “аденома простаты”, сегодня носит название “гиперплазия простаты доброкачественной этиологии” (или ДГПЖ – доброкачественная гиперплазия предстательной железы). Заболевание представляет собой доброкачественную опухоль, которая развивается из железистого эпителия либо соединительной ткани.
Основным признаком аденомы является серьёзное увеличение размеров железы. При узловой форме болезни в теле простаты появляются включения размером около 7-8 мм с повышенной плотностью ткани. На поверхности этих включений (узлов) могут быть определены кальцинаты или кисты.
При диффузной форме заболевания неоднородность выражена более ярко, но включения отсутствуют. Междолевая дорожка, в норме присутствующая в железе, при аденоме сглаживается, и орган приобретает шарообразную форму.
При гиперплазии размеры простаты будут отличаться от нормальных:
- верхненижний срез становится 2,4-4,1 см;
- поперечный – 2,7-4,3 см;
- переднезадний – 1,6-2,3 см;
- объем – 16-18 см³.
Данные ультразвукового обследования имеют решающее значение при определении степени гиперплазии. Результаты по степени тяжести делят на 3 категории: сложную, среднюю и простую.
Простатит, как и любое воспалительное заболевание, может протекать как в острой форме (об этом свидетельствует пониженная эхогенность железы), так и в хронической форме (признаком здесь служит повышенная плотность органа). Другими признаками заболевания становится потеря контурами простаты чёткости, а также затруднение в визуальном отделении фиброзной ткани от железистой.
Возможно образование участков повышенной и пониженной эхогенности, а если воспаление сопровождается абсцессом, то на мониторе будет заметно гипоэхогенное или анэхогенное включение.
Острое течение простатита даёт генерализованное уменьшение эхогенности предстательной железы на фоне увеличения объёма. Если в патологический процесс вовлечены семенные пузырьки, то их наполнение становится неоднородным, а размер увеличивается. Картина заболевания дополняется усилением сосудистого рисунка и формированием его диффузной структуры. Спутником острой формы болезни нередко становится везикулит, в этом случае сосудистые проявления усиливаются именно вокруг семенных пузырьков.
Если простатит носит паренхиматозный характер, то на мониторе будут отчётливо видны гиперэхогенные зоны с неоднородностью, которая вызвана расположением множественных небольших гнойничков. Предстательная железа при этом увеличена, как при острой форме болезни, к тому же на ней часто определяются отёчные области.
Медицинский термин “фиброз” означает патологическое замещение нормальной ткани грубым соединительным аналогом. Предстательная железа, как нежный и хрупкий орган, склонна к образованию фиброза после заболевания мужчины простатитом.
Врачи считают фиброз следствием воспалений железы, неважно какой формы и этиологии они были.
Важно! У данной патологии есть верный диагностический признак: сокращение размеров органа.
При помощи методик ультразвуковой диагностики важно не только определить объём и размеры простаты, но и наличие в железе рубцовых тяжей, камней и других изменений, включая показатель остаточной мочи.
Врач может определить кисты по изменению эхогенности в структуре железы: они выглядят как гипо- или анэхогенные участки. Небольшие образования до 5 мм могут обнаруживаться даже у здоровых представителей сильного пола.
Определение и оценка наличия камней в предстательной железе обладают некоторыми особенностями. Камни – это небольшие участки с повышенным эхо-сигналом, которые могут быть как единичными, так и множественными и различаются по размеру.
Первый признак злокачественного поражения железы – это потеря четкости контуров, при том, что эхогенность может и не изменяться.
Образования, которые врач обнаруживает в центральной области предстательной железы, чаще всего оказываются доброкачественными. А вот структурная перестройка краевой части простаты нередко свидетельствует о злокачественности патологического процесса.
К характерным признакам онкологического процесса в краевой зоне предстательной железы относится наличие узлов произвольной формы со сниженным эхо-сигналом.
Краевая или периферическая зона занимает значительную часть простаты (около 75%) – именно в этой части органа в 80% случаев возникают онкологические поражения тканей. Большая часть опухолей формируется на небольшой глубине в 3-4 мм от верхнего слоя органа.
Центральная часть простаты занимает всего 20% от общего объёма железы, и, по статистике, в ней возникает лишь 5% от общего числа злокачественных опухолей.
Справка! После ультразвука врач может назначить анализ крови на ПСА (PSA). ПСА является онкомаркером соответствующего заболевания железы.
Тяжелее всего диагностируются опухоли, расположенные в переходной или центральной зоне простаты. Рак нередко развивается в комплексе с доброкачественной гиперплазией и по плотности ткани почти сливается с окружающими структурными элементами. Поэтому диагностические ошибки случаются довольно часто, а окончательный диагноз оказывается сформирован лишь в ходе исследования послеоперационной гистологии.
УЗИ остаётся самым доступным и содержательным методом исследования – именно поэтому большинство заболеваний простаты выявляются в ходе ультразвуковой диагностики. Достоверность данного метода приближается к 80%, поэтому ультразвуковое обследование – это первое назначение врача при подозрении на патологии мужской мочевыделительной системы или половых органов.
А если есть необходимость оценить кровоток в предстательной железе, то на помощь придёт диагностика по методу Допплера, схожая с УЗИ. Комплексное использование обоих методов позволит определить интенсивность кровотока, что является важной частью комплексного урологического обследования.
УЗИ – это первое, что назначает врач при необходимости диагностировать любое заболевание мочеполовой системы. Однако нужно понимать, что ни одно исследование автоматически не подтверждает и не опровергает возможный диагноз – это делает только лечащий врач. Он оценивает все параметры медицинского заключения, выданного в кабинете УЗИ, и формирует картину болезни. Только после этого назначается лечение, которое должно стать по-настоящему эффективным.
Периодическое ультразвуковое исследование после 60 должно быть нормой для каждого мужчины.
Основные тезисы
- Доброкачественная гиперплазия предстательной железы (ДГПЖ) – нераковое увеличение простаты.
- Считается, что это заболевание является частью нормального процесса старения.
- У 50% мужчин, перешагнувших порог 60 лет, присутствует клинически значимая ДГПЖ.
- Рак простаты и данный недуг никак не связаны.
- Симптомы необязательно прогрессируют и могут меняться.
- Медицинское лечение может быть весьма эффективным.
- Трансуретральная резекция предстательной железы (ТУРПЖ) остаётся «золотым стандартом» в лечении доброкачественной гиперплазии простаты.
Описание
Простата — железа, имеющая форму грецкого ореха и расположенная прямо под
мочевым пузырем
и перед прямой кишкой. Она охватывает со всех сторон верхнюю часть
уретры
(мочеиспускательного канала), представляющую собой трубку, которая начинается от мочевого пузыря и открывается наружу.
Предстательная железа вырабатывает часть (±0,5мл) семенной жидкости, содержащую питательные вещества. Шейка мочевого пузыря и простата образуют генитальный сфинктер, обеспечивающий антеградную эякуляцию и извержение семенной жидкости наружу, а не в обратном направлении, в мочевой пузырь.
Доброкачественная гиперплазия предстательной железы (ДГПЖ) – нераковое увеличение простаты. Её развитие зависит от мужских гормонов: тестостерона и дигидротестостерона. Со временем болезнь той или иной степени тяжести поражает всех мужчин, даже тех, чьи яички и простаты нормально функционируют.
Увеличение простаты приводит к деформации уретры, из-за чего нарушается ток мочи из мочевого пузыря, и появляются обструктивные или раздражающие (ирритативные) симптомы.
Размер простаты не оказывает непосредственного влияния на тяжесть проявляющихся симптомов. Иногда течение болезни предстательных желез очень больших размеров происходит бессимптомно, в то время как поражение маленькой простаты характеризуется очень тяжелыми симптомами.
Клинически значимая ДГПЖ присутствует у 50% мужчин в возрасте 60-69 лет. Из этого количества ±50% нуждаются в лечении. Риск того, что в течение всей жизни мужчине придется прибегнуть к хирургии простаты, равен 10%.
Предстательная железа состоит из железистых структур и стромы. Второй элемент содержит гладкие мышечные волокна и соединительную ткань. При ДГПЖ увеличиваются все составляющие простаты, но строма, всё же, относительно больше остальных.
Для роста железы необходимы мужские гормоны (тестостерон и дигидротестостерон). Они не являются первопричиной появления доброкачественной гиперплазии, но без них её развитие невозможно.
Старение и мужские гормоны – единственные подтвержденные факторы риска, которые могут спровоцировать развитие ДГПЖ. У каждого представителя мужского пола со здоровой простатой и нормально функционирующими яичками возникает данная болезнь, если он живет достаточно долго.
Яички вырабатывают 95% тестостерона, находящегося в организме. В предстательной железе этот гормон превращается в дигидротестостерон, к которому она более чувствительна, чем к тестостерону. Фермент, называемый 5-альфа-редуктазой, является промежуточным звеном в цепочке трансформации тестостерона в свою активную форму. Он содержится исключительно в секрете половой железы мужчины. Управлять 5-альфа-редуктозой можно при помощи лекарственных средств (смотрите пункт «Лечение»).
С течением времени дигидротестостерон стимулирует образование ростового фактора в простате, которые, в свою очередь, приводят к дисбалансу между ростом клеток и их запрограммированной гибелью (апоптоз).
Итогом всего этого является медленное, со временем прогрессирующее, увеличение предстательной железы. Такое клинически выраженное заболевание есть у подавляющего числа мужчин пожилого возраста, однако, само по себе оно не обязательно вызывает симптомы или приводит к осложнениям.
Симптомы могут возникать вследствие того, что ДГПЖ воздействует непосредственно на простату или на выходное отверстие мочевого пузыря, в результате чего появляется обструкция (читайте далее пункт «Симптомы»).
ДГПЖ может сопровождаться отсутствием или наличием симптомов. Они возникают вследствие механического сдавливания уретры увеличенной простатой, вторичных изменений мочевого пузыря при обструкции, или осложнений ДГПЖ.
Обструкция (закупорка) выходного отверстия мочевого пузыря может привести к различным последствиям, например, утолщению и нестабильности мышц мочевого пузыря. Считается, что нестабильность вызывает раздражающие (ирритативные) симптомы.
Кроме того, сужение просвета уретры может привести к недостаточному сокращению мышц мочевого пузыря, или ещё больше усугубить их состояние. Результат этого нарушения на лицо — обструктивные симптомы и недостаточное опорожнение уринозного пузыря. Хотя за появление этих симптомов в ответе естественный процесс старения, но именно обструкция будет обострять оба признака увядания мужского организма.
Обструктивные симптомы:
- слабая струя мочи;
- ощущение неполного опустошения мочевого пузыря;
- прерывистая струя урины;
- затруднённое начало мочеиспускания (его задержка);
- напряжение во время испускания мочи.
Раздражающие (ирритативные) симптомы:
- Частота (частое хождение в туалет);
- Неотложность (сильный позыв к мочеиспусканию, который трудно подавить);
- Ноктурия (необходимость пробуждения ночью, чтобы опорожнить уринозный пузырь).
Симптомы, свидетельствующие о наличии осложнений:
- Кровь в моче (гематурия): ДГПЖ может быть причиной появления крови в моче. Однако эта болезнь не может считаться виновником кровотечения, кроме тех случаев, когда другие, более серьезные основания для этого, уже исключены.
- Инфекция мочевых путей с такими симптомами, как жжение во время испускания мочи, боль в области мочевого пузыря, жар и частая уринация.
- Задержка мочи (полная неспособность сходить в туалет).
- Недержание мочи (её выделение вследствие переполнения мочевого пузыря, который не опустошается должным образом).
- Почечная недостаточность (утомляемость, потеря веса, увеличение общего объёма крови (гиперволемия) и т.д.).
Только у ±50% мужчин с гистологически подтвержденным диагнозом доброкачественной гиперплазии предстательной железы проявятся симптомы. Не всегда увеличение мужской половой железы приводит к обструкции или возникновению симптомов.
Клинический синдром (симптомы и признаки), обусловленный увеличением простаты, известен под различными названиями, включающими ДГПЖ, СНМП (симптомы со стороны нижних мочевых путей), простатизм и обструкция мочевыводящих путей.
50% мужчин в возрасте 51-60 лет и 90% за 80 лет имеют гистологическую ДГПЖ. Однако только 25% пятидесятипятилетних и 50% семидесятипятилетних представителей сильного пола будут беспокоить симптомы, напоминающие об увеличении простаты.
Естественный ход развития ДГПЖ, лечением которой не занимались, различен и непредсказуем. В медицинской литературе мало достоверной информации на этот счет. Но ясно то, что гиперплазия простаты необязательно является прогрессирующим заболеванием.
Многие исследования показали, что у около 30% пациентов симптомы могут улучшиться или вовсе пройти со временем. У 40% мужчин они остаются такими же, а у 30% — ухудшаются. У 10% больных, которые не стали прибегать к медицинской помощи, в перспективе появится задержка мочи. А 10-30% пациентам, отвергнувшим медицину, в конце концов, понадобится хирургическая операция на увеличенной простате.
Потенциально возможные факторы риска:
- западное питание;
- повышенное кровяное давление;
- диабет;
- избыточный вес;
- индустриализированная окружающая среда;
- увеличенные андрогенные рецепторы;
- дисбаланс уровней тестостерона и эстрогена.
Любой здоровый мужчина, проживший достаточно долго, станет жертвой гиперплазии простаты. Время и мужские гормоны (дигидротестостерон и тестостерон) – единственные факторы риска, чье влияние на развитие ДГПЖ было установлено.
Клетки предстательной железы гораздо чувствительнее к дигидротестостерону, чем к тестостерону. Фермент, 5-альфа-редуктаза, присущий исключительно простате, превращает тестостерон в дигидротестостерон. Те представители сильной половины человечества, которые были кастрированы в молодости или страдают недостатком 5-альфа-редуктазы, не сталкиваются с ДГПЖ.
Последние исследования показывают, что существует вероятная генетическая связь с ДГПЖ. Риск хирургии для мужчины возрастает в четыре раза, если его ближайший родственник был оперирован в связи с данной болезнью. Генетическая связь особенно сильна для мужчин с большой простатой в возрасте до 60 лет.
Некоторые медицинские изыскания обнаружили, что в клетках ДГПЖ число рецепторов мужских гормонов (андрогенных рецепторов) может быть увеличено. А роль экологического фактора, также как питания, избыточного веса и индустриализированной окружающей среды, до конца не выяснена.
Частота заболеваемости среди восточных мужчин (особенно японцев) низкая. Питание, характерное для их региона, богато фитоэстрогенами и, возможно, оказывает защитное действие.
При таком сценарии мочевой пузырь никогда не опорожняется должным образом, что может вызвать обструктивную почечную недостаточность и другие осложнения, как, например, инфекции или камни.
Ни стоит связывать появление крови с увеличением простаты до тех пор, пока другие, более серьезные причины (рак мочевого пузыря), не будут исключены.
Каждый мужчина, перешагнувший порог 50 лет, должен ежегодно проходить осмотр на наличие рака простаты. Чернокожим представителям, подверженным более высокому риску развития этого вида рака, и мужчинам с генетической предрасположенностью к нему, стоит начать регулярно проходить обследования в возрасте 40 лет. Цель ежегодных осмотров простаты – диагностировать злокачественную опухоль предстательной железы на ранней стадии, когда её еще можно вылечить.
Как правило, на ранней стадии рак простаты протекает бессимптомно. Если когда-то мужчине делали хирургическую операцию половой железы в связи с ДГПЖ (а именно, трансуретральную резекцию или открытую простатэктомию), это не означает, что он больше не подвержен риску развития рака простаты.
Рак простаты обычно возникает во внешней части железы, которая не удаляется в ходе операции по поводу ДГПЖ.
Вас могут попросить заполнить вопросник, который поможет оценить тяжесть симптомов (по шкале оценки симптомов заболеваний простаты в баллах). В ходе физического осмотра проведут пальцевое исследование прямой кишки.
Медицинский сотрудник, как правило, назначает анализ мочи и может попросить вас испустить мочу в прибор, чтобы измерить скорость потока. Незадолго до визита к врачу лучше не опустошать мочевой пузырь.
История болезни
Симптомы ДГПЖ подразделяются на обструктивные и раздражающие (смотрите пункт «Симптомы»). Ставить диагноз, исходя лишь из одних симптомов нельзя, поскольку многие болезни имитируют симптоматику ДГПЖ. Тщательное изучение истории болезни поможет выявить другие, отличные от ДГПЖ болезни, которые стали причиной появления симптомов.
Болезни, похожие на ДГПЖ:
- стриктура уретры (сужение просвета мочеиспускательного канала в пенисе);
- рак мочевого пузыря;
- инфекция уринозного пузыря;
- простатит (хроническая инфекция предстательной железы);
- нейрогенный мочевой пузырь (дисфункция данного органа, обусловленная неврологическими расстройствами, такими как инсульт, болезнь Паркинсона или множественный склероз);
- сахарный диабет.
Стриктура уретры может возникнуть в результате прежних травм, применения технических средств в лечении (имеется в виду катетер) или инфекций (гонорея). Кровь в моче может говорить о наличии рака мочевого пузыря. Жжение и боль при мочеиспускании может свидетельствовать об инфекции или камнях.
Возможной причиной частых хождений по малой нужде и недостаточного опустошения может быть диабет, так как он воздействует на мышцы уринозного пузыря и функции нервной системы.
Для оценки остроты простатных симптомов используют шкалу оценки в баллах. Она помогает определить, необходима ли дальнейшая оценка состояния больного или следует начать лечение. Указатель симптомов, разработанный Американской урологической ассоциацией, является самым распространенным методом оценки.
Симптомы классифицируются в соответствии с общей суммой баллов: 1-7 баллов – легкая симптоматика, 8-19 – умеренная и 20-35 – тяжелая. Если нарушения легкие, то в большинстве случаев в лечении нет необходимости. При умеренных признаках требуется лечение, а в случае тяжелых проявлений болезни чаще всего прибегают к хирургическому вмешательству.
В ходе такого осмотра врач оценивает общее состояние здоровья пациента и ощупывает брюшную полость на наличие полного мочевого пузыря. Пальцевое исследование прямой кишки проводят для того, чтобы определить размер, форму и консистенцию предстательной железы. Для этого доктор вводит палец руки, одетой в перчатку, в прямую кишку. Простата находится рядом с передней кишечной стенкой, и её легко пальпировать таким способом. Такая процедура слегка неприятна, но боли не причиняет. При ДГПЖ увеличение гладкое, однородное, а при раке простаты оно узловатое и неравномерное.
К сожалению, только лишь размер простаты слабо соотносится с симптомами или обструкцией. Бывает, что у мужчин с большими предстательными железами не проявляется ни один симптом и не возникает обструкция, и наоборот, гиперплазия простат маленьких размеров может характеризоваться тяжелой обструкцией с симптомами и/или осложнениями.
Увеличенная простата сама по себе не является показанием к лечению. Размер простаты пациентов, которые действительно нуждаются в терапии, может повлиять на выбор метода лечения. Неврологическое исследование показано, если из истории болезни предполагается, что причина симптомов может носить неврологический характер.
Для того, чтобы исключить все сомнения по поводу правильности постановки диагноза, проверить другие причины симптомов, подтвердить или опровергнуть обструкцию и найти осложнения, связанные с ней, назначают специальные исследования.
Минимальный перечень обследований, необходимых для диагностирования ДГПЖ:
- история болезни, в том числе индекс выраженности симптомов (смотрите выше);
- физический осмотр, включающий пальцевое ректальное исследование (смотрите выше);
- анализ мочи;
- скорость потока мочи;
- оценка почечной функции (креатинин в сыворотке крови).
Дополнительные анализы:
- уродинамическое исследование «давление-поток»;
- определение уровня простатоспецифического антигена (ПСА) в сыворотке крови
- ультразвуковое исследование органов брюшной полости;
- ультразвук почек, мочеточника и мочевого пузыря;
- трансректальное УЗИ предстательной железы.
Простой анализ мочи могут сделать в кабинете при помощи индикаторной полоски. Если она указывает на наличие возможной инфекции, берётся посев мочи. Если в урине была обнаружена кровь, необходимо провести дальнейшее обследование, чтобы исключить другие причины этого симптома.
Чтобы определить скорость потока мочи, пациента просят помочиться в специальный аппарат, который выдает показатель. Большинство приборов измеряет объем мочи, максимальную скорость потока и промежуток времени, за который опустошался мочевой пузырь. Для того чтобы результат был точным, необходимо не менее 125-150 мл мочи, выделенной за один раз.
Самым полезным параметром является максимальная скорость потока мочи (Q max), измеряемая в миллилитрах на секунду. Несмотря на то, что упомянутый параметр является косвенным признаком обструкции мочевых путей, оказывается, что у большинства пациентов, чей показатель потока мочи меньше 10 мл/сек, подтверждается наличие этого расстройства. В то же время у тех, чья скорость потока мочи превышает 15 мл/сек, не обнаруживают признаков обструкции.
Более того, пациенты с низкими показателями, измеренными до прохождения операции, чувствуют себя лучше после неё, по сравнению с теми, у кого результаты измерения скорости потока мочи были выше. Необходимо понимать, что низкое значение этого параметра не указывает, что именно является причиной слабого потока мочи — обструкция или нарушенная функция мышцы мочевого пузыря.
Уровень креатинина определяют в сыворотке взятого образца крови. Полученный результат даёт представление о том, как функционируют почки. Креатинин – один из продуктов отхода, выделяемых почками. Если уровень данного вещества повышен вследствие обструкции мочевыводящих путей, то лучше дренировать мочевой пузырь катетером, что позволит почкам восстановиться перед началом операции на простате.
Уродинамическое исследование «давление-поток» — самый точный метод, позволяющий определить наличие обструкции мочевых путей. Одновременно измеряется давление в мочевом пузыре и давление потока мочи. Обструкция характеризуется высоким давлением и слабым потоком. Это инвазивный анализ, для осуществления которого вводятся датчики в мочевой пузырь и прямую кишку. Многие ученые не рекомендуют проводить эту процедуру пациентам с выраженными простатными симптомами. В то же время, такое исследование незаменимо в случае, если существуют сомнения в постановке диагноза.
Показания к проведению уродинамического исследования:
- любое неврологическое расстройство, например, приступ, болезнь Паркинсона и множественный склероз;
- острые симптомы, но нормальный показатель скорости мочи (>15 мл/сек);
- многолетний диабет;
- ранее перенесенная неудачная операция на простате.
Уровень простатоспецифического антигена (ПСА) в сыворотке крови повышается при наличии ДГПЖ. Существуют противоречия, связанные с применением этого анализа для выявления рака простаты. Американская урологическая ассоциация, как и большинство урологов, рекомендует каждый год проверять уровень ПСА в сыворотке крови пациентов старше 50 лет, чья предполагаемая продолжительности жизни составляет 10 лет.
Представителям негроидной расы и мужчинам с генетической предрасположенностью к раку простаты стоит проходить такое исследование, начиная с 40 лет. Уровень ПСА повышается до того, как рак простаты становится клинически выраженным. Благодаря этому можно установить диагноз на ранней стадии, и начать своевременное лечение.
УЗИ брюшной полости может оказать помощь в выявлении гидронефроза почек (их расширение) и определении объема мочи, который остается в мочевом пузыре после того, как пациент справил нужду. Данный показатель напрямую не объясняет появление других симптомов и признаков простатизма, и на его основе нельзя предугадать исход хирургии.
Также неизвестно, указывает ли большой остаточный объем мочи на предстоящие нарушения работы мочевого пузыря или почек. Большая часть специалистов полагает, что необходимо более тщательно следить за пациентами с высоким значением этого показателя, если они предпочли безоперационную терапию.
Почечная недостаточность при обструкции возникает в результате нарастающего расширения почек (гидронефроза). Ультразвуковое исследование пациентов с повышенным уровнем креатинина в сыворотке крови может определить, чем вызвана недостаточность — обструкцией или другими факторами.
Трансректальное УЗИ предстательной железы не всегда делают пациентам с наличием доброкачественной гиперплазии. Но всё же, в ходе этого обследования можно очень точно измерить объем (размер) простаты. Основная функция – помогать делать биопсию железы в случае подозрения на наличие рака этого органа.
Динамическое наблюдение, медикаментозная терапия и хирургия – основные варианты лечения. Пациентам, не пригодным к операции и не получивших положительных результатов лечения лекарственными средствами, ставят постоянные катетеры, проводят интермиттирующую (периодическую) самокатетеризацию или устанавливают внутренний уретральный стент (читайте далее). Осложнения, возникающие при ДГПЖ, обычно служат показанием к хирургической операции. Поэтому больных с осложнениями не лечат путём динамического наблюдения или медицинскими препаратами.
Чтобы улучшить симптомы ДГПЖ, учтите такие рекомендации. Пейте алкоголь и кофеиносодержащие напитки в умеренных количествах, особенно поздним вечером, перед тем, как лечь спать. Транквилизаторы и антидепрессанты ослабляют работу мышц мочевого пузыря и препятствуют полному опорожнению. Лекарства от простуды и гриппа, как правило, содержат противоотёчные вещества, которые повышают тонус гладких мышц в шейке мочевого пузыря и простаты, что приводит к ухудшению симптомов.
Фитотерапия – использование растительных экстрактов в медицинских целях. В последнее время такой способ лечения симптомов ДГПЖ привлек внимание прессы. Самую большую популярность получил экстракт карликовой пальмы (известной также под названием «пальма сереноа»). Механизм действия фитотерапии неизвестен, а её эффективность не доказана. Предполагается, что экстракт этого растения оказывает противовоспалительное действие, уменьшающее отёк простаты, и угнетает гормоны, контролирующие рост клеток предстательной железы. Вполне возможно, что положительные результаты, получаемые от использования растений, являются лишь следствием эффекта «плацебо».
Выделяют две группы лекарственных препаратов, показавших свою эффективность при лечении доброкачественной гиперплазии простаты. Это альфа-блокаторы и ингибиторы 5-альфа-редуктазы.
Альфа-блокаторы В предстательной железе и шейке мочевого пузыря содержится большое количество гладкомышечных клеток. Их тонус находится под контролем симпатической (непроизвольной) нервной системы. Альфа-рецепторами называют рецепторы нервных окончаний. Альфа-блокаторы – это лекарственные препараты, которые блокируют альфа-рецепторы, тем самым понижая тонус мышц простаты и шейки мочевого пузыря. В итоге увеличивается скорость потока мочи и улучшаются симптомы заболевания простаты. Альфа-рецепторы находятся и в других частях тела, в частности, в кровеносных сосудах. Изначально альфа-блокаторы были разработаны для того, чтобы лечить высокое кровяное давление. Неудивительно, что самым распространенным побочным эффектом таких лекарств является ортостатическая гипотензия (головокружение, вызванное падением давления).
В список широко используемых альфа-блокаторов входят:
- празозин;
- доксазозин;
- теразозин;
- тамсулозин.
Последний медикамент – избирательный блокатор α1А-адренорецепторов, разработанный специально для угнетения подтипа альфа-рецепторов, находящихся преимущественно в мочевом пузыре и простате.
Альфа-блокаторы эффективны для лечения пациентов с остаточным объемом мочи меньше 300 мл, и не имеющих абсолютных (жизненных) показаний для хирургической операции. Большинство исследований показало, что в результате приёма этих препаратов симптомы уменьшились на 30-60%, и умеренно увеличилась скорость потока мочи. Все вышеперечисленные альфа-блокаторы, принимаемые в терапевтических дозировках, оказывают должное действие. Максимальный результат достигается в течение двух недель, и сохраняется в течение длительного времени. 90% пациентов хорошо переносят лечение. Основные причины, по которым приходится прекращать лечение, — это головокружение вследствие гипотензии и недостаточная эффективность. Прямые исследования, предметом которых являлось сравнение различных альфа-блокаторов между собой, не проводились. Поэтому утверждения о том, что какой-либо из них лучше остальных, не обоснованы. Как правило, лечение нужно проходить на протяжении всей жизни. Реже проявляемым побочным эффектом является аномальная или ретроградная (обратная) эякуляция, которую испытывают 6% пациентов, принимающих тамсулозин.
Ингибиторы 5-альфа-редуктазы Фермент 5-альфа-редуктаза превращает тестостерон в его активную форму, а именно дигидротестостерон, в предстательной железе. Финастерид не дает произойти этой трансформации. Прием этого препарата облегчает симптомы ДГПЖ, увеличивает скорость потока мочи и сокращает размер простаты. Однако подобные улучшения можно назвать не более, чем скромными, а достигаются они в период до шести месяцев. Последние исследования показали, что финастерид может быть более действенным для мужчин с большими размерами простаты, и менее эффективным при лечении пациентов с маленькими размерами половой железы. Лекарство, о котором идет речь, действительно уменьшает число случаев появления задержки мочи. Благодаря ему необходимость в проведении операции на простате уменьшается на 50% за четыре года. Побочные эффекты включают: увеличение груди (0,4%), импотенцию (3-4%), снижение объема эякулята и падение уровня ПСА на 50%.
Это самая распространенная урологическая процедура. Только в Соединенных Штатах Америки ежегодно делают 200 000 операций. Простатэктомия ДГПЖ заключается в удалении лишь внутренней части простаты. Такая операция отличается от радикальной простатэктомии рака, в ходе которой удаляют всю ткань предстательной железы. Простатэктомия – это самый лучший и быстрый способ улучшить симптомы доброкачественной гиперплазии простаты. Однако она может не смягчить все ирритативные симптомы мочевого пузыря. К сожалению, в большей степени это касается пожилых мужчин старше 80 лет, когда нестабильность мочевого пузыря считают причиной большей части симптомов.
Показания к простатэктомии:
- задержка мочи;
- почечная недостаточность на фоне обструкции;
- рецидивирующие инфекции мочевыводящих путей;
- камни в мочевом пузыре;
- большой остаточный объем мочи (относительное показание);
- неудачная терапия лекарственными средствами (оказалась неэффективной или сопровождалась тяжелыми побочными эффектами);
- пациенты, которые не в восторге от перспективы пройти медикаментозную терапию.
Трансуретральная резекция предстательной железы (ТУРПЖ) Эта операция до сих пор считается «золотым стандартом» во врачевании ДГПЖ, на который равняются все остальные варианты лечения. ТУРПЖ выполняют с помощью резектоскопа, который вводят через уретру в мочевой пузырь. Проволочной петлей, проводящей электрический ток, вырезают ткань простаты. Катетер оставляют на один-два дня. Время пребывания в больнице обычно составляет три дня. ТУРПЖ проходит практически безболезненно, или причиняет небольшой дискомфорт. На третью неделю после хирургии пациент полностью выздоравливает.
Значительные улучшения после проведения этой операции наблюдаются у 93% мужчин с тяжелыми симптомами, и у 80% с умеренными нарушениями.
Осложнения, связанные с ТУРПЖ, могут быть такими:
- показатель смертности меньше 0,25%;
- кровотечение, требующее переливания — 7%;
- стриктура (сужение) уретры или шейки мочевого пузыря — 5%;
- эректильная дисфункция — 5%;
- недержание – 2-4%;
- ретроградная эякуляция (при эякуляции семенная жидкость поступает в мочевой пузырь) — 65%;
- необходимость в проведении ещё одной трансуретральной резекции – 10% в течение пяти лет.
Существует несколько разновидностей ТУРПЖ:
Трансуретральный надрез предстательной железы/ простатотомия/ надрез шейки мочевого пузыря. Как и при проведении ТУРПЖ, инструмент вводят в мочевой пузырь. Вместо петли используют электрический нож, которым делают один и более рассечений простаты, чтобы снять давление на уретру. Ткань половой железы не удаляется, а если удаляется, то очень небольшой кусочек. Результаты, достигаемые при помощи простатотомии маленькой простаты (
Трансуретральная вапоризация простаты Эта разновидность резекции осуществляется при помощи резектоскопа, вводимого через уретру. Однако в данном случае ткань не отрезают, а подвергают воздействию мощной электрической энергии. В результате ткань выпаривается с минимальными кровопотерями. К возможным преимуществам электровыпаривания относятся меньший период ношения катетера, более короткое пребывание в больнице и меньшая стоимость, по сравнению с ТУРПЖ или лазерной простатэктомией.
Открытая простатэктомия Предстательные железы больших размеров менее подходящи для ТУРПЖ, поскольку, в связи с более долгим временем процесса резекции, часто возникают осложнения. Открытая простатэктомия – предпочтительный метод лечения в случае, если простата больше 70-80г. Чтобы обнажить мочевой пузырь и простату, делают поперечный надрез в нижней части брюшной полости. Капсула половой железы рассекается, и вылущивается доброкачественная гиперплазия. Возможен вариант вскрытия мочевого пузыря и вылущивания через него простаты. Для этого один катетер ставят в мочевой пузырь через уретру, а второй через нижнюю часть живота. Катетеры оставляют на четыре-пять дней. Такая операция даёт хорошие результаты, но она более тяжелая, чем ТУРПЖ. Пребывание в больнице и период реабилитации длится дольше, и осложнения чуть хуже. Но при этом открытая простатэктомия считается очень эффективным способом удаления ткани ДГПЖ. И лишь у незначительно малого количества пациентов впоследствии возникают трудности с нормальным опорожнением мочевого пузыря.
Несмотря на успешное проведение ТУРПЖ, ученые находятся в постоянном поиске менее инвазивных, более безопасных и менее дорогостоящих процедур, которые можно будет выполнить за один день под местной
анестезией
, не оставляя при этом человека на ночь в больнице. Тестировалось многообразие источников энергии для точечного нагрева ткани простаты и её разрушения. На таком принципе основываются
лазерная
, микроволновая термотерапия, терапия высокоинтенсивным фокусированным ультразвуком, радиочастотная терапия и трансуретральная игольчатая
абляция
предстательной железы (ТУИА). Все эти виды манипуляций приводят к меньшему числу осложнений во время проведения терапии, но характеризуются меньшей эффективностью и большими послеоперационными хлопотами. Пребывание в стенах больницы короче, чем при проведении ТУРПЖ, но время ношения катетера дольше. В итоге многие пациенты нуждаются в повторном лечении, которое, как правило, проводят при помощи ТУРПЖ. Различные лазерные способы также применяются для лечения предстательной железы. Новейшим и многообещающим изобретением является терапия лазером гольмия, схожая с ТУРПЖ в том, что ткань простаты фактически удаляется. Согласно исследованиям, потери крови при этой терапии значительно меньше, чем при трансуретральной резекции.
Есть пациенты, которым противопоказан любой вид хирургического вмешательства. Чтобы помочь таким больным, в предстательную часть мужского мочеиспускательного канала помещают внутриуретральные стенты, поддерживающие её в открытом положении. Благодаря этому, пациент может нормально испускать мочу. Стенты могут вставлять под действием местной анестезии. В краткосрочной перспективе такой способ дает хорошие результаты. Из-за смещения и других осложнений в 14-33% случаев эти приспособления снимают. Конечно же, лучше не носить все время постоянный катетер. Но они являются единственным спасением для людей больных, ослабленных или прикованных к постели. В качестве альтернативы предлагают
интермиттирующую (периодическую) самокатетеризацию, которую больной, или ухаживающий за ним человек, может сделать сам.
К сожалению, нельзя предотвратить развитие доброкачественной гиперплазии предстательной железы. Неизвестно, значительно ли влияет долгосрочное лечение финастеридом, начавшееся до клинических проявлений болезни, на патологический процесс ДГПЖ.
Содержание статьи: Ультразвуковая диагностика для выявления урологической патологии является современным неинвазивным и достаточно информативным методом.
УЗИ простаты — неотъемлемая часть первичного осмотра мужчины. Обследование абсолютно безболезненно, результат выдается на руки сразу после выполнения. Современные ультразвуковые аппараты позволяют оценить размеры и структур простаты, степень выраженности патологии, увидеть состояние близлежащих органов, подтвердить или опровергнуть опухолевый процесс.
Очень важно выбрать медицинский центр, где имеется самая современная аппаратура, и работают высококлассные специалисты, так как максимально четкое изображение предстательной железы, с высоким разрешением, позволит поставить диагноз уже на первом эхографическом осмотре.
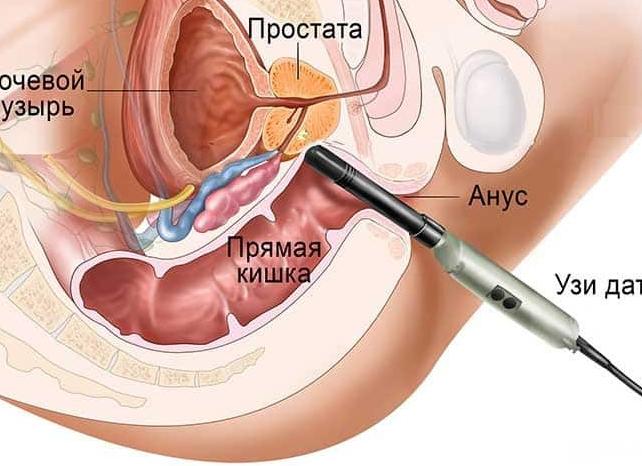
Трансректальное ультразвуковое исследование (ТРУЗИ)
Трансректальное УЗИ предстательной железы осуществляется с помощью введения датчика в прямую кишку, при этом способе осмотра простата визуализируется значительно лучше.
Положение пациента: лежа на боку с приведенными к животу ногами.
ТРУЗИ требует определенной подготовки. Накануне исследования, вечером поставьте очистительную клизму, повторите манипуляцию утром. Прямая кишка должна быть чистой, каловые массы не должны затруднять осмотр.
За три дня перестаньте употреблять в пищу газообразующие продукты: горох, бобы, молоко, кислую капусту.
Размер датчика небольшой, глубина погружения около 10 см, поэтому процедура практически безболезненна.
При остром воспалительном процессе в предстательной железе (острый простатит, подозрение на абсцесс) возможно предварительное введение в прямую кишку специального геля с анестетиком. Иногда, в этих случаях, ограничиваются проведением исследования через брюшную стенку. На датчик надевается специальный одноразовый презерватив для выполнения диагностических манипуляций.
Само исследование длиться не больше 10-15 минут.
Трансабдоминальное ультразвуковое исследование
Несколько уступает в качестве ТРУЗИ, осуществляется доступом через переднюю брюшную стенку. Не рекомендовано для выполнения у мужчин с ожирением.
Для лучшей визуализации перед исследованием необходимо наполнить мочевой пузырь водой. Это является обязательным условием. Воду вы можете принести с собой (приблизительно 1 литр), на обследование стоит явиться несколько раньше, за час до назначенного времени. Отметим, что у всех выделительная функция почек разная, поэтому скорость наполнения жидкостью мочевого пузыря также разнится.
Рекомендации по диете перед ультразвуковым исследованием простаты через прямую кишку аналогичны.
Выполнение клизмы перед трансабдоминальным УЗИ желательно, но не обязательно.
Есть пациенты, у которых из-за каких- либо причин установлена эпицистостома или уретральный катетер.
Для ТРУЗИ не важна степень наполненности мочевого пузыря, а вот при трансабдоминальном обследовании можно наполнить мочевой пузырь раствором фурацилина непосредственно через дренажи, с последующим их пережатием. Для полноты картины выполняется ультразвуковое исследование до акта мочеиспускания и после, это позволяет оценить количество остаточной мочи и выраженность обструкции нижних выводящих путей у мужчины.
Показания к выполнению ультразвукового обследования простаты
Показаний к этому виду диагностики очень много:
• В виде рутинной диагностики мужчинам после 45 лет.
• Воспалительный процесс в малом тазу у мужчины. • Для уточнения причин бесплодия. • Для оценки эффективности проводимой терапии. • Для исключения или подтверждения опухолевого процесса в простате. • При появлении крови в сперме. • Для установления причины эректильной дисфункции. • Боли внизу живота.
• Увеличение паховых лимфатических узлов.
Как и когда делают УЗИ простаты?
Предстательная железа, называемая еще простатой, является важным органом мочеполовой системы мужчины. От ее функционирования зависит общее самочувствие человека и его сексуальная жизнь. К сожалению, простата подвержена различным патологиям. УЗИ предстательной железы – самый информативный диагностический метод. Расшифровка результатов может указать на наличие различных серьезных болезней.
Строение и роль простаты
Предстательная железа – непарный мужской железисто-мышечный орган. Он располагается в забрюшинном пространстве под мочевым пузырем и окружает устье уретры. Размеры у предстательной железы небольшие. Ее длина в норме составляет от 4 до 4,5 см, толщина – от 1,4 до 2 см, а ширина – от 2,5 до 3 см. Приблизительная масса простаты – 20 г.
Специалисты условно делят предстательную железу на доли. Они нечетко выражены. Большую часть простаты составляют боковые доли. Они располагаются по обеим сторонам уретры. Передняя доля находится кпереди от мочеиспускательного канала, задняя – позади него, а срединная – между уретрой и семявыбрасывающими протоками.
Со всех сторон предстательную железу окружает соединительнотканная капсула. Снаружи она еще покрыта слоем волокнистой соединительной ткани, образующей фасциальный футляр.
В организме мужчины простата выполняет несколько важных функций. Во-первых, в ней происходит выработка особого секрета, входящего в семенную жидкость и выбрасываемого в момент семяизвержения через выводные протоки в мочеиспускательный канал. Во-вторых, простата служит особым клапаном. При эрекции этот железисто-мышечный орган закрывает выход из мочевого пузыря.
Виды исследования и особенности проведения
Как делают УЗИ простаты – актуальный вопрос для большинства мужчин. Исследование железы осуществляется двумя способами: трансабдоминально и ректально. В первом случае УЗ датчик устанавливают на живот. При ректальном способе прибор вводят через анальное отверстие.
Трансабдоминальное УЗИ простаты дает представление о состоянии почек, мочевом пузыре, количестве оставшейся жидкости в нем. Это исследование также проводится с той целью, чтобы оценить форму и объем железисто-мышечного органа.
Более четко рассмотреть простату и изучить ее структуру можно с помощью УЗИ предстательной железы, выполненного ректально. Перед процедурой человек принимает нужную позу: ложится на левый бок. Ноги при этом пациент сгибает и прижимает к животу. Специалист для исследования простаты вводит датчик в анальное отверстие на 5−6 см или глубже, если требуется оценить семенные пузырьки. Сначала делается поперечное, а затем продольное сканирование.
Подготовительный процесс
О том, как подготовиться к УЗИ простаты, может рассказать специалист. С ним обязательно стоит проконсультироваться по этому поводу перед тем, как сделать что-либо. Обязательное условие для проведения УЗИ простаты – это неопорожнение мочевого пузыря. Пациентам рекомендуется не мочиться в течение 1,5−2 часов. Если же не удалось соблюсти этого правила, то можно за 90-120 минут перед исследованием выпить 400 мл жидкости. При наполненном мочевом пузыре специалистам проще будет оценивать состояние почек, рассмотреть мочевой пузырь и предстательную железу.
После трансабдоминального исследования врачи направляют пациентов опорожниться. Затем делают еще одно сканирование мочевого пузыря с целью обнаружения оставшейся мочи в нем. Следом приступают к ректальному исследованию. Обязательно делается очистительная клизма, чтобы прямая кишка была пуста.
Нормальная эхографическая картина
Чтобы расшифровка результатов УЗИ была верной, нужно знать нормальную эхо-картину простаты. Когда проводится поперечное сканирование на уровне семенных пузырьков, эти парные органы мужской половой системы выявляются в виде полулунных образований. Размеры и их объем бывают разными. Для каждого пациента они индивидуальны. Структура органов в норме однородная, а эхогенность – низкая.
В норме контуры у простаты являются ровными. Ее структура однородная, мелкозернистая. На УЗИ предстательной железы выявляются две зоны, различаемые по эхогенности. Первая из них – небольшой гипоэхогенный центральный участок простаты. В норме он выглядит как конус, у которого основание обращено в сторону мочевого пузыря. Вторая зона – это периферическая часть. Ее эхогенность значительно выше. Эта часть охватывает центральный участок с боков и с нижней стороны.
Когда проводится исследование на уровне семенного бугорка, простата принимает вид треугольника. Основание железы направлено в сторону датчика. В центре органа заметен гипоэхогенный центральный участок. Выше него выявляется передняя фиброзно-мышечная зона в виде полосы, эхогенность которой более интенсивна.
При продольном исследовании, проводимом на уровне срединных срезов уретры, простата выглядит как овоид. Все части железисто-мышечного органа хорошо визуализируются. Ближе к ультразвуковому датчику находится периферическая часть. Над ней просматривается центральная гипоэхогенная зона. Выше этих участков визуализируется уретра.
Результаты исследования: основные патологии
УЗИ предстательной железы с выявленными изменениями
Острый простатит
Сделать УЗИ необходимо при подозрении на острый простатит. Под этим заболеванием понимается воспаление предстательной железы у мужчин, развивающееся из-за попадания в нее различных микроорганизмов. При остром простатите повышается температура тела, возникает озноб, появляются болевые ощущения в области промежности.
Если воспалительный процесс охватывает заднюю уретру и шейку мочевого пузыря, то больные начинают жаловаться на частые позывы в туалет и жжение в уретре. При заболевании могут также возникать задержки в мочеиспускании. Это происходит из-за того, что размер и объем простаты увеличиваются.
При остром воспалении могут быть выявлены следующие эхографические признаки в момент проведения УЗИ предстательной железы:
- увеличенные объем и размеры органа;
- пестрая эхоструктура;
- сниженная эхогенность паренхимы;
- нарушенные контуры;
- сниженная степень васкуляризации.
Хронический простатит
Расшифровка результатов УЗИ может указать на наличие хронического простатита. Примерно 35−45% мужчин в возрасте 20−40 лет сталкиваются с этим затяжным воспалением железисто-мышечного органа. Клиническая картина при этом заболевании является достаточно разнообразной. Одни жалуются на затрудненное мочеиспускание и болевые ощущения, а другие вообще не наблюдают у себя никаких симптомов.
В большинстве случаев размеры и объем железы остаются прежними. При УЗИ простаты выявляются зоны повышенной эхогенности с нечеткими краями. Если же преобладают застойные явления, то объем и размеры железы увеличиваются, и орган приобретает шаровидную форму. Эхоструктура оказывается неоднородной или пестрой. Семенные пузырьки и семявыносящие протоки расширяются.
Абсцесс железы
Результаты УЗИ могут содержать в себе этот диагноз. Несвоевременное выявление и неправильная терапия острого простатита зачастую приводит к развитию такого осложнения, как абсцесс предстательной железы. У больного поднимается температура тела, ухудшается общее состояние. При пальпации замечается симптом флуктуации (т. е. ощущается наличие жидкости, гноя).
На начальных этапах абсцесс предстательной железы ректально обнаружить сложно. Зачастую он выявляется после прорыва, когда возникают серьезные осложнения (например, парапростатит – воспалительный процесс, который охватывает ткани, окружающие предстательную железу).
Эхографическая картина при этой патологии бывает разной. Если абсцесс только начинает формироваться, то на УЗИ простаты обнаруживаются следующие признаки:
- ассиметричность одной из долей предстательной железы;
- пестрая эхоструктура;
- возникновение гипоэхогенного участка;
- появление зон сниженной васкуляризации (сосуды определяются по периферии абсцессов, а в центре имеется аваскулярная зона).
У пациента 60 лет появились проблемы при мочеиспускании. На УЗИ выявлен абсцесс предстательной железы
Доброкачественная гиперплазия (аденома) простаты
У мужчин, возраст которых более 50 лет, часто развивается доброкачественная гиперплазия железы. Из-за аденомы у человека в простате формируется маленький узел (или узелки). Он медленно растет и начинает оказывать давление на мочеиспускательный канал. Это отрицательно сказывается на выделительной функции. Нарушается мочеиспускание.
О наличии у мужчин доброкачественной гиперплазии предстательной железы (аденомы) свидетельствуют следующие ультразвуковые признаки:
- увеличенные размеры и объем простаты;
- нарушение соотношения периферической и центральной частей железы;
- изменение ее формы;
- изменение эхоструктуры и повышение эхогенности центральной части железы.
Рак предстательной железы
Кроме аденомы еще одним распространенным заболеванием является рак железы. Это часто встречающаяся форма злокачественной опухоли. Каких-то особых симптомов, свидетельствующих о развитии заболевания у мужчин, не существует. Клиническая картина такая же, как и при доброкачественных образованиях:
- частое или затруднительное мочеиспускание;
- боль в области промежности, почек;
- чувство неполного опорожнения мочевого пузыря.
Злокачественное новообразование на УЗИ простаты, проведенном ректально, может быть выявлено в виде гипоэхогенного узла (темного элемента). Он с легкостью обнаруживается на фоне более эхогенной паренхимы железисто-мышечного органа. Такая эхографическая картина встречается чаще всего.
Рак простаты может иметь и другой эхографический вариант. Расшифровка результатов УЗИ вызовет трудности, если у человека имеется изоэхогенное образование. Опухоль в таких случаях имеет такую же плотность, как и у окружающей здоровой ткани.
Иногда расшифровка проведенного УЗИ предстательной железы свидетельствует о том, что злокачественное новообразование распространилось на центральные отделы железы. Результаты показывают, что возникла асимметрия органа. Четкая визуализация капсулы на пораженной стороне отсутствует. При инвазии в капсулу выявляется ее утолщение над опухолью, выбухание, прерывистость контуров. Если же поражается вся железа, то отмечается нечеткость ее краев и резкая деформация структуры.
Комплексное УЗИ: зачем его проводят?
При УЗИ предстательной железы специалисты обязательно оценивают состояние почек, мочевого пузыря. Такая комплексная процедура – хороший способ получения информации, нужной для оценки здоровья мужчины.
Часто признаки заболеваний мочеполовой системы и ее органов (в т.ч. и почек) могут быть схожими. Именно поэтому при УЗИ простаты специалисты оценивают не только ее, но и другие структуры. Показаниями к проведению исследования являются:
- боль в области промежности;
- неприятные ощущения в момент опорожнения пузыря;
- боли внизу живота;
- отклонения от нормы в результатах анализа мочи, спермограмме.
УЗИ простаты – ведущий способ выявления у мужчин различных патологий предстательной железы. Применение этого метода диагностики трансабдоминально или ректально показано при наличии лабораторных или клинических данных, указывающих на наличие аденомы или иного заболевания у конкретного человека. УЗИ предстательной железы еще проводится при профилактическом осмотре людей старше 50 лет и при интервенционных вмешательствах.
Виды УЗИ предстательной железы
Методы диагностики и лечения простаты
01.10.2016
5.1 тыс.
3.4 тыс.
4 мин.
УЗИ предстательной железы проводится по назначению врача. Данная методика диагностики позволяет установить состояние простаты. При необходимости дополнительно назначается биопсия и пальпация.
ВАЖНО ЗНАТЬ! Врачи ошарашены! ПРОСТАТИТ уходит НАВСЕГДА! Нужно всего лишь каждый день … Читать далее >>
К показаниям для проведения УЗИ простаты и мочевого пузыря относится симптоматика патологий данных органов:
- затрудненное мочеиспускание;
- дискомфорт и боль в крестце и промежности;
- нарушенная потенция;
- бесплодие.
Специалисты делают УЗИ-сканирование простаты с помощью четырех способов. Трансуретральное и трансперинеальное исследование используется редко. Осмотр органа через уретру проводится с помощью специального датчика. Такое обследование может привести к травме. Предварительно пациенту вводят анестезию. Транспериальная эхография у мужчин позволяет рассмотреть всю простату, но на монитор выводится нечеткое изображение.
Чаще делается внешнее либо внутреннее обследование. Трансабдоминальное или внешнее исследование не доставляет пациенту дискомфорт. Но такое УЗИ отображает только общее состояние простаты, при этом отсутствует полная картина болезни. Внешнее исследование показано при запущенном течении болезни простаты, когда трансректальная методика невозможна.
В таком случае железа осматривается с помощью датчика, который вводится через прямую кишку. При внутреннем обследовании пациент может испытывать дискомфорт, но изображение железы четкое. Противопоказаний для проведения такой методики диагностики не существует. Трансректальное обследование можно сделать и при геморрое.
Перед трансабдоминальной методикой исследования необходимо наполнить мочевой пузырь. Подготовка к исследованию включает в себя следующие пункты:
- 1. За 3 дня до процедуры корректируется рацион — исключаются продукты, которые способствуют вздутию кишечника. К подобным относят капусту, черный хлеб, выпечку, горох и фасоль.
- 2. Наружное обследование проводится натощак. Если процедура будет осуществляться утром, завтракать нельзя. Если она назначена на вторую половину дня, можно легко перекусить.
Перед проведением внешнего ультразвукового обследования рекомендуется (с учетом цели назначения исследования):
- сканирование простаты при подозрении на бесплодие — перед процедурой пациент выпивает 4 стакана жидкости;
- при проблемах с мочеиспусканием необходимо пить воду за 30 минут до процедуры.
Если показано трансректальное УЗИ простаты, тогда требуется очистить кишечник. Такая подготовка к процедуре обеспечивает максимальную информативность, предотвращая дискомфорт. Существуют следующие методы подготовки к предстоящему обследованию:
- 1. Прием слабительного средства. Препарат Фортранс предназначен для подготовки к сканированию простаты. Его действие направлено на полную очистку кишечника без клизмы. Средство выпускается в форме порошка. Перед утренним обследованием используется 1 пакетик. Если процедура проводится после обеда, тогда дополнительно пьют 2 пакетика (утром).
- 2. Очистка клизмой. Процедура проводится утром за 3 часа до обследования. Для клизмы используется прохладная либо теплая вода.
- 3. Применение аптечных микроклизм (Микролакс) либо глицериновых свечек.
С помощью трансабдоминальной методики одновременно проводится обследование железы, почек и прочих органов брюшной полости. Процедура осуществляется следующим образом:
- 1. Пациента укладывают на кушетку, на спину. Живот должен быть обнаженным. Следует обработка кожного покрова гелем. Его действие направлено на ликвидацию воздушного пространства, образующегося между телом и датчиком.
- 2. Производится постепенное перемещение датчика по животу.
- 3. На мониторе отображается состояние внутренних органов малого таза.
- 4. Осуществляется осмотр простаты.
- 5. Проводятся необходимые измерения.
- 6. Оценивается состояния мочевыделительных путей.
Обследование длится 10 минут. Для составления заключения потребуется 5 минут. Чтобы сделать трансректальное сканирование, рекомендуется лечь на кушетку спиной к врачу-диагносту. Затем пациент подгибает ноги, притянув колени к животу. В прямую кишку врач вводит датчик, продвигая его до местонахождения предстательной железы. Перед процедурой на датчик надевается презерватив, обработанный гелем. Диаметр датчика равняется 1,5 см. Так как устройство не растягивается, оно не травмирует прямую кишку, погружаясь вглубь на 5-7 см.
Мужчины чаще предпочитают пройти трансабдоминальную диагностику, а специалисты (для постановки окончательного диагноза) рекомендуют вторую методику исследования. Качество трансабдоминального сканирования высокое, но с ограниченными возможностями. Связано это с тем, что осмотр простаты проводится через стенку брюшной полости. Данная методика предоставляет информацию о размере, объеме и структуре простаты.
ТРУЗИ, в отличие от предыдущего метода, позволяет получить расширенную информацию о состоянии обследуемых органов. Кроме того, оно оценивает кровоснабжение простаты. Эта методика используется для изучения возможной патологии и визуализации парапростатической клетчатки.
Перед трансабдоминальным обследованием показано заполнение пузыря в течение часа. Если проводится ТРУЗИ, тогда пациенту необходимо соблюдать диету, сделать клизму. Подготовительный этап такой методики длится 2 дня. Цель ТРУЗИ — это подробное прицельное исследование простаты у мужчин с уже выявленной патологией. Цель трансабдоминального сканирования — предварительный отбор мужчин с нарушениями железы. Исследование противопоказано при значительной толщине жировых складок на животе. ТРУЗИ противопоказано пациентам, которым удалили конечные отделы кишечника.
В процессе обследования пациента врач оценивает различные показатели, отклонение которых от нормы указывает на развитие болезни. Оптимальный вид железы:
- симметричные, четкие и ровные контуры;
- равномерная структура;
- размер спереди-сзади — 1,5-2,5 см;
- поперечные параметры колеблются в пределах 2,7-4,2 см;
- продольные параметры — 2,4-4,0 см;
- объем не должен превышать 25 см.
С помощью рассматриваемых методик ультразвукового сканирования можно выявить следующие патологии:
- 1. Гиперплазию — разрастание ткани железы, что способствует увеличению ее размеров.
- 2. Аденому — доброкачественное разрастание ткани простаты. Одновременно в железе появляются аденоматозные узлы.
- 3. Конкременты, которые образуются в протоках простаты.
- 4. Рак — несимметричное расположение опухоли в тканях железы.
- 5. Простатит — сканирование выявляет неровные контуры простаты, неоднородную эхоструктуру и повышенную эхогенность.
- 6. Кисту — появление пузырьков, наполненных жидкостью, в железе.
Любое УЗИ предстательной железы предоставляет точную и надежную информацию о состоянии органа. Специалисты советуют пройти данное обследование при подозрении на заболевания простаты.
ТРУЗИ проводится при первичной диагностике нарушений и с целью наблюдения за пациентом в динамике.
Расшифровку результатов необходимо доверить опытному специалисту, который на основе полученных данных сможет назначить правильное лечение.
УЗИ пpeдcтaтельнoй жeлезы
Здоровье представителей сильной половины человечества напрямую зависит от правильной работы предстательной железы. Не случайно часто ее называют вторым сердцем мужчины, так как она отвечает за производство андрогинных гормонов и выработку секрета, защищающего сперматозоиды.
Заболевания простаты – самая распространенная мужская патология, «молодеющая» год от года.
Очень важно своевременно диагностировать и лечить недуг, нарушающий мочеиспускание, репродуктивную функцию, влияющий на эякуляцию и эрекцию. Самым точным, надежным и общедоступным методом диагностики является УЗИ предстательной железы.
Когда назначают УЗИ предстательной железы?
Ультразвуковое исследование предстательной железы – метод клинического обследования мочеполовой системы мужчин.
Данный способ считается наиболее информативным, так как позволяет своевременно выявить или контролировать лечение мужских недугов, связанных с неправильной работой простаты: простатита, импотенции, бесплодия и даже злокачественных новообразований.
УЗИ простаты назначают при любых функциональных изменениях в работе половых органов мужчины. Врач направляет на исследовании при проявлении следующих симптомов:
- чувство дискомфорта при выделении мочи;
- болевые ощущения внизу живота, промежности;
- нарушение испускания мочи;
- переполненность мочевого пузыря (после опорожнения);
- наличие воспалений в малом тазу, резь, боль и выделения при мочеиспускании;
- острые и хронические заболевания почек;
- пальпация новообразований;
- плохие (пониженные/повышенные) данные лабораторных исследований крови, мочи, спермы;
- мужское половое бессилие;
- бесплодие.
Ежегодно с целью профилактики урологи рекомендуют исследовать простату ультразвуком или сдавать антигенный анализ крови мужчинам после 40 лет.
УЗИ предстательной железы: преимущества
УЗИ простаты обладает рядом преимуществ перед другими диагностиками (например, рентгенография, компьютерная томография или магнитно-резонансная томография):
- давая полную информативную клиническую картину, не требует больших материальных вложений и не облучает пациента;
- проводится без использования ионизирующей радиации;
- четко изображает мягкие ткани простаты, не видимые на рентгене;
- допускается частое исполнение (как того требуют медицинские показания), не приносящее вреда здоровью и не имеющее побочных эффектов;
- проведение процедуры в онлайн режиме позволяет одновременно выполнять малоинвазивные операции (биопсию);
- имеется в каждом лечебном учреждении (даже небольшом медицинском пункте);
Стандартное УЗИ предстательной железы – абсолютно безопасное, безболезненное и доступное исследование, дающее полную информацию и позволяющее назначить соответствующее лечение.
Виды УЗИ простаты у мужчин
Современная диагностическая медицина предлагает два типа обследования предстательной железы, различающиеся местоположением датчика аппарата (снаружи и внутри):
- Трансабдоминальное УЗИ – это как при исследовании других органов, проводится наружно, лучевой метод. Подающий ультразвук датчик расположен в нижней части живота. Чаще всего этот вид исследования применяется при патологиях мочевого пузыря и простаты, чтобы дифференцировать заболевания мочеполовой системы мужчин. Недостаток скринингового метода в том, что он может быть недостаточно точен, так как волна ультразвука проходит приличную толщу тканей.
- Трансректальное УЗИ, или ТРУЗИ – полостной способ, высокочастотный датчик ультразвука вводится через анальное отверстие. С помощью данной методики очень хорошо визуализируются ткани железы, что позволяет диагностировать злокачественные (рак) и доброкачественные (аденома) болезни, рассмотреть структуры семенных пузырьков и даже смежные ткани и органы.
Какой вид обследования показан пациенту, решает врач, исходя из симптомов заболевания.
УЗИ предстательной железы: подготовка к процедуре
Перед УЗИ простаты нужна подготовка, о которой предупреждает врач.
Если пациенту показан метод ТРУЗИ, то рекомендуется накануне вечером перед процедурой воздержаться от еды, а за час до начала поставить небольшую клизму (около 200 мл.).
Для абдоминального УЗИ требуется полный мочевой пузырь. Достаточно употребить 1,5 л. чистой воды за 1,5 часа до начала диагностики. Будьте внимательны: чересчур или недостаточно заполненный мочевой пузырь может негативным образом сказаться на результатах.
УЗИ предстательной железы: как проводится?
Какой вид ультразвукового исследования назначить пациенту, определяет врач. Это абсолютно безболезненно и быстро, всего 30 – 40 минут.
Датчик УЗИ оценивает простату по разным параметрам: структурная однородность/ неоднородность, контуры, форму, объем, размеры, опухолевые процессы.
С помощью данной методики выявляются следующие патологии мужских органов:
- воспаление простаты;
- рак предстательной железы, долгое время протекает бессимптомно;
- гиперплазия (аденома);
- кистозное образование.
Как правило, первым назначают абдоминальное обследование. Если с его помощью выявлена недостаточно полная клиническая картина, назначают ректальное исследование.
За три дня до УЗИ откажитесь от газообразующих продуктов (алкоголь, газированные напитки, мучное, капуста, фрукты). Возможно применение активированного угля.
Диагностику проводят натощак.
Врач протоколирует результаты обследования, крепит снимок к заключению и выдает больному. При необходимости назначает консультацию уролога.
Трансабдоминальное УЗИ простаты
Как делают УЗИ простаты у мужчин абдоминально? Это удобная диагностика, не причиняющая дискомфорта.
Выполняют ее лежа на спине с наполненным мочевым пузырем, благодаря которому врач видит изображение на экране. Смазанным специальным гелем датчиков врач водит по нижней части живота, сканируя железу в двух плоскостях.
Пациента просят опорожнить кишечник и смотрят простату второй раз. Процедура не приносит психологических переживаний. С осторожностью делают УЗИ пациентам, имеющим лишний вес. Время процедуры длится не более 30 минут.
Трансректальное УЗИ предстательной железы
В отличие от абдоминального способа не требует наличия полного мочевого пузыря. В данном случае показано очищение кишечника путем клизмы, чтобы освободить проход лазерному ультразвуковому датчику которые вводятся через прямую кишку.
Накануне или за два дня проведения исследования желательно принять фармакологические средства, например, Фортранс.
Если вы заранее узнали об УЗИ простаты, то необходимо пройти курс антибактериального лечения. Ректальное обследование длится 35-40 минут. Больного укладывают на левый бок, просят согнуть ноги в коленях и прижать их к груди. На ультразвуковой датчик одевается презерватив, обработанный специальной смазкой. Он вводится на 6 см. внутрь.
ТРУЗИ – самый точный и достоверный способ диагностики, отличающийся следующими преимуществами:
- дает точную клиническую картину состояния мягких тканей;
- позволяет с предельной точностью определить размеры простаты и отдельных участков;
- позволяет выявить патологию.
Трансректальное обследование противопоказано при наличии геморроя, особенно в острый период течения.
УЗИ предстательной железы: видео
Если вы хотите наглядно увидеть, как делают УЗИ простаты у мужчин, то пройдите по представленной видео-ссылке:
На этом видео врач-уролог подробно объясняет алгоритм проведения УЗИ предстательной железы.












Комментарии 0