Двухстаканная проба мочи
 [Двухстаканная проба мочи]
[Двухстаканная проба мочи]
Двухстаканная проба мочи
Двухстаканная проба мочи – общее клиническое исследование, при котором сбор материала выполняется во время однократного мочеиспускания в две емкости. Такой способ помогает определить локализацию патологического процесса: 1 порция – нижние мочевые пути, 2 порция – верхние мочевые пути. Двухстаканная проба мочи чаще всего применяется в урологии для диагностики и оценки эффективности лечения патологий предстательной железы, уретритов, воспалительных процессов в почках, мочеточниках и мочевом пузыре. Сбор материала производится с утра, первая порция – 60 мл, вторая – весь остаток. Исследование выполняется микроскопическим методом. В норме в обеих емкостях моча прозрачная, не содержит осадка, примесей, атипичных клеток и слизи, могут быть выявлены единичные эритроциты и лейкоциты. Сроки выполнения анализа – 1 рабочий день.
Двухстаканная проба мочи относится к общеклиническим исследованиям, то есть, она направлена на определение физических свойств мочи, таких как запах, цвет, прозрачность, а также на выявление в ней патологических примесей, в том числе эритроцитов, лейкоцитов, атипичных клеток, солей, цилиндров, бактерий, грибов и паразитов. Особенностью этого анализа является то, что сбор биоматериала производится в две тары: в одну отправляется 30-60 мл первой порции, в другую – оставшаяся. Такое разделение биоматериала позволяет определить расположение патологического процесса.
Если при выполнении двухстаканной пробы мочи в первой порции определяется повышенное содержание лейкоцитов и других примесей, то предполагается воспаление в нижнем отделе мочевой системы – в уретре. Когда подобные признаки обнаруживаются во второй порции мочи, вероятно заболевание предстательной железы или семенных пузырьков. Если показатели обеих проб не соответствуют норме, можно с высокой вероятностью предположить патологию почек или мочевого пузыря. Двухстаканная проба мочи чаще всего назначается при обследовании мужчин. Сбор материала выполняется с утра, после пробуждения. Исследование проводится методом микроскопии. Результаты находят применение в урологии и нефрологии.
Показания
Двухстаканная проба мочи выполняется в тех случаях, когда нужно уточнить расположение патологического процесса в мочевыводящих органах. Как правило, она назначается после общего анализа мочи при высоких показателях лейкоцитов и/или эритроцитов. Проба показана при подозрении на пиелонефрит, гломерулонефрит, цистит, острый бактериальный и хронический простатит, воспаление уретры, гиперплазию простаты, злокачественные и доброкачественные опухоли в органах мочевой системы. Результаты используются для составления тактики терапии и ее дальнейшего контроля.
К ограничениям двухстаканной пробы мочи можно отнести некоторую сложность при сборе материала: важно чтобы первая порция составляла не менее 30 мл, а общий объем – не менее 100 мл. Искажения результатов возможны при неполном опорожнении мочевого пузыря, неправильном хранении собранной мочи, несоблюдении правил подготовки. В клинической практике данное исследование получило распространение благодаря своей информативности. В отличие от других количественных исследований, например, общего анализа мочи или анализа мочи по Нечипоренко, двухстаканная проба не только выявляет наличие патологического процесса, но и определяет его локализацию.
Подготовка к анализу и забор материала
Подготовка к сбору мочи для двухстаканной пробы предполагает отказ от приема диуретиков и продуктов с мочегонным действием за 2 дня до процедуры, исключение из рациона алкогольных напитков, блюд с большим содержанием соли и специй, изменяющих цвет мочи. Употреблять жидкость нужно в привычном объеме. Нельзя собирать мочу в период менструации и сразу после нее, а также после проведения инвазивных процедур на мочевом пузыре. За день до сбора нужно отказаться от интенсивных физических нагрузок, избегать эмоционального напряжения. Также стоит обсудить с врачом необходимость временной отмены принимаемых лекарств.
Чтобы собрать мочу для двухстаканной пробы, нужно подготовить две стерильные тары с крышками, помеченные цифрами «1» и «2». Перед сбором следует выполнить гигиенические процедуры – подмывание половых органов, мытье рук. Моча собирается сразу после пробуждения: первая порция объемом 30-60 мл в одну емкость («1»), остаток мочи – в другую («2»). Материал нужно доставить в лабораторию в течение ближайших часов, хранить в закрытой емкости в холодильнике. Исследование выполняется при помощи микроскопа – подсчитывается количество лейкоцитов, эритроцитов, клеток эпителия. Визуально оцениваются физические свойства мочи: цвет, прозрачность, запах. Подготовка результатов анализа – 1 рабочий день.
Нормальные значения
При выполнении двухстаканной пробы в норме моча прозрачная, соломенно-желтого цвета, с нерезким запахом. Уровень pH от 4 до 7, плотность от 1012 до 1022 г/л. Могут быть определены единичные эритроциты и цилиндры. Показатель лейкоцитов для мужчин – не более 3 в поле зрения, для женщин – не более 6. Нормой считается присутствие не более 10 клеток эпителия в поле зрения. Соли, бактерии, грибы и паразиты отсутствуют. Физиологическое повышение лейкоцитов в моче происходит при беременности, эритроциты повышаются после физической нагрузки и эмоционального стресса.
Повышение значений
При выполнении двухстаканной пробы причиной повышения значений лейкоцитов и эритроцитов в первой порции мочи является воспалительный процесс в нижних отделах мочевой системы – уретрит, опухоль или травма уретры. При этом показатели второй порции остаются нормальными. Если же подобные отклонения от нормы определяются во второй порции, то причиной может быть заболевание предстательной железы, например, гиперплазия, аденома простаты, либо воспалительный процесс в семенных пузырьках – везикулит. Причиной повышения значений двухстаканной пробы в обеих порциях мочи являются патологии почек и мочевого пузыря. В последнем случае показатели второй порции повышены в большей степени, чем первой. Количество лейкоцитов и эритроцитов увеличивается во всей моче при пиелонефритах, гломерулонефритах, цистите.
Снижение значений
При мониторинге заболеваний мочевыделительной системы причиной снижения значений двухстаканной пробы мочи является успешность проводимого лечения. Низкие, в том числе нулевые показатели эритроцитов, цилиндров, лейкоцитов и эпителиальных клеток при первом исследовании – норма.
Лечение отклонений от нормы
Двухстаканная проба мочи относится к количественным методам исследования и используется для определения локализации патологического процесса, а также его характера. Наибольшее распространение она получила в урологической практике при обследовании мужчин. Если результаты анализа превышают норму, то за установлением диагноза и назначением лечения необходимо обратиться к лечащему врачу – урологу, нефрологу. Чтобы избежать искажения показателей из-за влияния физиологических факторов, нужно соблюсти все правила подготовки к сбору мочи.
Источник
Двухстаканная проба мочи: общие принципы
Двухстаканная проба мочи – общий клинический анализ, полученный при сборе исследуемого материала во время одного мочеиспускания в две различные ёмкости. Наиболее широко применяется в мужской урологии, при диагностике заболеваний и воспалительных процессов в мочевыделительной системе. Поскольку это достаточно распространённая практика, мы вкратце опишем, с какой целью производится такой анализ, и расскажем, как сдавать его, чтобы получить достоверный результат исследования.
Общие принципы анализа
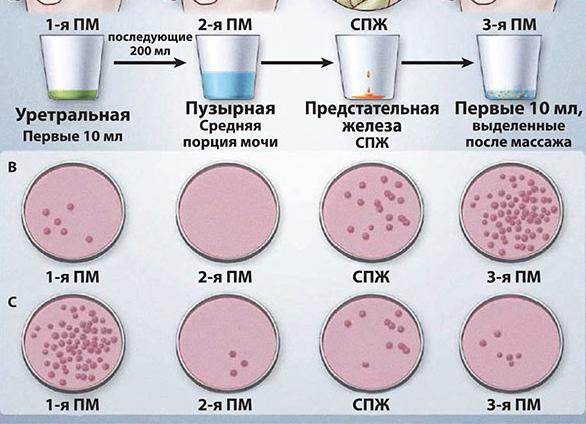
Для исследования забор мочи производят из обеих ёмкостей и обследуют отдельно. Каждая несёт в себе информацию об определённом отделе мочевыводящей системы.
- первая порция – может рассказать о состоянии органов нижнего отдела (уретре);
- вторая – о возможных патологических и воспалительных изменениях в верхнем (мочевом пузыре, мочеточниках, простате).
В отличие от обычного метода, такая проба дает более информативную картину, так как на показатели привычного общего анализа мочи могут повлиять и другие нарушения и заболевания, находящиеся в организме.
В каких случаях назначают двухстаканную пробу
Заболевания и факторы, при которых назначается двухстаканная проба мочи:
- патологии предстательной железы;
- воспалительные процессы в мочевом пузыре, почках, мочеточниках;
- различного рода уретриты;
- после общего анализа, если показатели лейкоцитов значительно отличаются от нормы;
- при изменении цвета мочи, если она приобретает красноватый оттенок, это свидетельствует о содержании большого количества эритроцитов в моче.
В зависимости от порции в которой это происходит, можно сделать разные выводы, представленные ниже в таблице:
| Увеличение содержания лейкоцитов и эритроцитов в моче | Возможное расположение патологии или воспалительного процесса |
| Порция №1 | Нижний отдел мочеполовой системы (уретра) |
| Порция №2 | Предстательная железа и шейка мочевого пузыря |
| В обеих | В мочеточниках, почках и самом мочевом пузыре |
Читайте также: Что нужно знать о МРТ простаты с контрастированием.
Как правильно подготовиться к сдаче анализа
В течение недели до сдачи анализа необходимо исключить из рациона продукты, провоцирующие изменение цвета мочи: фрукты, цитрусовые, свёклу и блюда, её содержащие:
- не употребляйте красное вино, оно также может повлиять на цвет мочи;
- лучше не употреблять в пищу арбузы, они обладают мочегонным действием;
- если принимаете поливитамины и мочегонные средства, следует на это время отказаться от их приёма;
- воздержаться за 2 дня до процедуры от полового акта;
В день сбора материала, непосредственно перед самой процедурой необходимо тщательно подмыться без использования мыла.
Соблюдение всех правил подготовки к исследованию исключит возможность получения ложных данных и позволит врачу подобрать правильное лечение.
Как сдавать мочу для анализа
Забор мочи следует производить утром. В крайнем случае, если анализ требует срочности, можно собрать в любое время. Но в этом случае нужно помнить, что после последнего мочеиспускания должно пройти более 4–5 часов.
Пациенту дают две ёмкости, на которых в обязательном порядке должны быть указаны дата и время сдачи, а также номер порции: №1 на первой баночке, №2 на второй.
В баночку с надписью №1 собирают первые 60 мл, всю оставшуюся в ёмкость №2. После этого мочу с направлением отправляют в лабораторию.
Заключение
Собранная моча не должна храниться долгое время в тёплом помещении. Это приведёт к разрушению лейкоцитов и эритроцитов, загрязнению продуктами жизнедеятельности микроорганизмов, которые при длительном стоянии собранного материала начнут активно размножаться, что значительно скажется на результатах.
Точность напрямую зависит от пациента. Несоблюдение правил подготовительного периода, нарушение гигиены и основных требований при заборе материала, могут привести к искажению показателей. Это может спровоцировать постановку ложного диагноза и, соответственно, назначение неправильного лечения
Двухстаканная проба мочи —
Двухстаканная проба мочи – это лабораторное исследование мочи, которое назначают пациентам с определенными показаниями и жалобами. Исследуется анализ мочи в двух порциях, благодаря чему у врача есть возможность выявить конкретную проблемную область в организме человека.
Тест используют для обследования всей мочевыделительной системы для выявления воспалительных процессов или заболеваний. Некоторым пациентам дополнительное назначают трехстаканную пробу.
Анализ мочи: двухстаканная проба
Это важное клиническое исследование мочи, которое благодаря особой технике забора биоматериала, позволяет обнаружить конкретную локализацию нарушения в работе мочевыделительной системы.
Для исследования лучше всего подходит утренняя моча или та, что находилась внутри мочевого пузыря не менее 4-5 часов. После гигиены половых органов пациент собирает всю порцию мочи в два подготовленных контейнера: начало мочеиспускания в первый контейнер, далее – во второй. Важно, чтобы объем биоматериала второго стаканчика был больше, чем первый.
Стерильные емкости доставляются в лабораторию при комнатной температуре, но не ниже 2С. Затем каждый стакан исследуется по отдельности, т.к. каждая порция мочи информирует о конкретном отделе мочевыделительной системы. Таким образом, первая проба охарактеризует работу уретры – мочеиспускательного канала, а вторая проба несет информацию о предстательной железе и шейке мочевого пузыря.
Кому показано исследование?
Тест назначается дополнительно или после других клинических исследований мочи с целью выявления конкретных заболеваний мочевыделительной системы.
Врач назначает исследование для диагностики уретритов, подозрениях на заболевания предстательной железы, а также для обследования состояния почек, мочевого пузыря, мочеточников и воспалительных заболеваний в них.
В обязательном порядке исследование назначается при болезненном мочеиспускании, болях в поясничном отделе, а также при изменении цвета и запаха мочи. Без выраженной внешней симптоматики исследование показано при изменениях нормы лейкоцитов у пациента.
Двухстаканная проба мочи: расшифровка
Расшифровка результатов исследования делится на три части: данные двух проб по отдельности и вместе.
Например, изменения в первой порции мочи могут выявить уретрит или рак уретры. Нарушения второй пробы может свидетельствовать об аденоме простаты, полипах мочевого пузыря, раке простаты и других заболеваниях. Результаты общей пробы мочи проводят для диагностики работы почек, мочевого пузыря и мочеточников. Их обследование может выявить мочекаменную болезнь, опухоли разных локаций, туберкулез, травмы органов, а также другие заболевания.
Вывод:
Двухстаканная проба – важное лабораторное клиническое исследование мочи для пациента с нарушениями работы мочевыделительной системы. Это удобный расширенный тест, который позволяет врачу выявить проблему в конкретном органе или области мочевыделительной системы и поставить диагноз. Исследование информативно только при правильном сборе и транспортировке биоматериала в лабораторию.
Заказать услугу можно >>> Здесь
Анализ мочи по Нечипоренко, проба Зимницкого, проба Сулковича, трехстаканная проба: расшифровка результатов.
Достоверность трехстаканной пробы напрямую зависит от правильной подготовки к исследованию и соблюдения всех этапов сбора материала.
По сравнению с обычным анализом мочи данная проба сложна для понимания пациента. Даже подробное разъяснение сути исследования не всегда приводит к соблюдению всех рекомендаций по сбору мочи, что делает достоверность анализа и его диагностическую ценность крайне низкими.
Основные причины ложных результатов:
- 1Недостаточная подготовка.
- 2Отсутствие маркировки контейнеров.
- 3Перепутывание проб при хранении и транспортировке.
- 4Перемешивание разных порций между собой.
- 5Разливание мочи на три порции из одной общей емкости.
- 6Нарушение правил хранения и транспортировки.
При выявлении типичных отклонений в результатах трехстаканной пробы рекомендовано проведение дополнительных, более точных исследований.
Есть ли отличия от двухстаканной пробы?
Двухстаканная проба подразумевает использование только двух банок, которые наполняются пропорционально. Этот способ тоже позволяет определить инфицированный орган и результаты интерпретируются так же. Чаще назначается для определения воспаления в районе внешних половых органов (в начале уретры) и в мочевом пузыре.
8. Методы дополнительной диагностики
Как было сказано выше, точность трехстаканной пробы мочи недостаточно высока, а результат часто зависит от множества разных причин.
Поэтому для дополнительной диагностики патологий мочевыделительной системы можно использовать следующие методы:
- Цистоскопия — эндоскопическое исследование мочевого пузыря и уретры, которое производится с помощью катетера со встроенной системой оптики.
Катетер вводится непосредственно в уретру и мочевой пузырь, а изображение появляется на специальном мониторе. Метод позволяет с высокой точностью диагностировать опухолевые процессы, разные виды циститов, полипы и камни мочевого пузыря, воспалительные заболевания уретры. Несомненным плюсом методики является возможность взять биопсию с любого интересующего врача участка.
- Цистография — получение изображения мочевого пузыря с использованием рентгеновского излучения. Мочевой пузырь контрастируется с помощью рентгеноконтрастного вещества, которое вводится через уретру или кровоток. Метод является неинвазивным, позволяет четко диагностировать наличие объемных образований мочевой системы.
- Экскреторная урография — рентгенологический метод исследования всех уровней мочевыделительной системы. Часто используется при подозрении на мочекаменную болезнь и обструкцию мочеточников. Для контрастирования используется йодсодержащие растворы сергозина или уротраста, которые вводятся внутривенно с расчетом на вес пациента.
- Ультразвуковое исследование позволяет визуализировать ткани почек и органы малого таза. Метод не инвазивен, полностью безопасен, позволяет увидеть патологические образования размерами более 2 мм.
- Реноангиография — рентгенологическое исследование почечных сосудов. Контрастное вещество вводится внутривенно, после чего оценивается кровоток в почечных сосудах.
- Сцинтиграфия почек. После внутривенного введения радиоактивной метки происходит распределение вещества в тканях и органах. Ткани почки поглощают его неравномерно, в зависимости от наличия патологического процесса в паренхиме. Метод позволяет с высокой точностью выявить кисты и опухоли. Недостатком является достаточно высокая лучевая нагрузка.
Перечисленные методики относятся к высокоточным и чаще всего не требуют проведения дополнительных исследований для дифференциальной диагностики.
Расшифровка результатов анализа
Чтобы получить более точные результаты анализов надо соблюдать ряд правил.
Перед сбором мочи наружные половые органы тщательно моются теплой водой без использования косметических средств, таких как мыло, гели, муссы, пенки.
Лежачих больных перед анализами подмывают слабо-розовым раствором марганцовки, затем паховую область вытирают насухо стерильным ватным тампоном, марлевой салфеткой или бинтом в направление от половых органов к анальному отверстию.
При сборе мочи у таких пациентов емкость для анализов нужно располагать выше заднего прохода, чтобы выделения из него не попали в чистую посуду, иначе результаты будут не достоверными.
При мочеиспускании мужчинам нужно полностью отодвинуть крайнюю плоть и освободить внешнее отверстие уретры.
Женщинам необходимо перед сбором исследуемого образца раздвинуть половые губы и протереть мочеиспускательный канал мокрым тампоном без использования косметических средств.
Также перед мочеиспусканием лучше вставить тампон во влагалище для предупреждения попадания из него в посуду форменных элементов (лейкоцитов, эритроцитов) и микроорганизмов. Не стоит сдавать анализы во время менструальных кровотечений.
Перед мочеиспусканием нельзя мочиться 3-5 часов, лучше сдавать анализы с утра на голодный желудок.
Интимная близость должна быть за 2 суток перед исследованием биоматериала. Также за сутки желательно воздержаться от занятий спортом и иных тяжелых физических нагрузок.
Отказ от “красящих” продуктов и лекарств
За 24 часа до анализа необходимо исключить из меню продукты окрашивающие мочу:
- такие как свекла;
- морковь;
- цитрусовые;
- а также увеличивающие суточный диурез (арбуз, пиво).
Недостоверные результаты могут быть, если накануне выпить красного вина.
За сутки нужно прекратить прием лекарственных препаратов, которые меняют цвет мочи:
- Метронидазол;
- Рифампицин;
- Амидопирин;
- поливитамины;
- а также мочегонных средств (Верошпирон, Лазикс, Гипотиазид и др.).
Перед проведением исследования обязательно необходимо предупредить лечащего врача о приеме медикаментов. Ведь любое из них может исказить конечный результат.
За 2 часа до анализа желательно воздержаться от сигарет и кофе. Не стоит накануне употреблять жидкости больше чем обычно, это придет к изменению цвета исследуемого образца.
Сбор и хранение
Для анализов нужно подготовить три сухих чистых контейнера, которые необходимо пронумеровать. Лучше купить стерильную емкость для анализов в аптеке, что получить более достоверный результат анализов.
В первую посуду собирают 1/5 общей мочи, во вторую — 3/5, в третью — 1/5. Чем точнее будет собран материал, тем достовернее и информативнее будут результаты анализов. Объем каждой порции должен минимум 10 мл.
Если заболевания, которое нужно диагностировать этим методом — простатит, то перед заполнением третьей емкости врач-уролог должен сделать массаж простаты.
Для этого он через анальное отверстие указательным пальцем сначала поглаживает предстательную железу, а затем надавливает на междолевую бороздку, чтобы секрет простаты поступил в уретру и только после этого больной мочится в третью емкость.
Это один из наиболее точных методов диагностики хронического простатита, клиническая картина которого смазана.
Мочу после сбора нужно доставить как можно быстрее в лабораторию. Максимальное время между мочеиспусканием и проведением анализов должно быть не более 24 часов. Хранить все это время материал нужно при комнатной температуре.
Долгое нахождение мочи, особенно в теплом помещении приводить к тому, что в ней разрушаются форменные элементы (эритроциты и лейкоциты), она обсеменяется микроорганизмами, происходит смещение рН, а, следовательно, результаты исследования будут неточными и неинформативными.
Если забор биоматериала происходит зимой, то его нежелательно замораживать. Так как это усложнить процесс проведения исследования.
Накануне не стоит нервничать. Так как это может привести к повышению белка в моче.
Запрещено проводить трехстаканную пробу мочи сразу после цистоскопии, эндоуретральной и эндовезикальной диагностики.
Всю методику исследования проводят в три этапа: сначала проводят осмотр и оценку первой порции мочи. Если эта порция отличается повышенным удельным весом и наличием белка, а так же высоким количеством эритроцитов и лейкоцитов, тогда такие показатели указывают на воспаление в районе мочеиспускательного канала.
Неудовлетворительные показатели второй пробы свидетельствуют о воспалительном процессе, проходящем
Если анализ сдавал мужчина, тогда третья порция с повышенным числом лейкоцитов, может указывать на патологический процесс в предстательной железе.
Если в каждой порции были найдены высокие показатели микроэлементов, указывающих на воспаление, тогда врач делает вывод о хроническом воспалении почек и органов мочевыводящей системы.
Расшифровка результата анализа позволяет точно определить, какой отдел мочевыделительного тракта поражен патологическим процессом.
Характеристика нормальной мочи (у здорового человека такая жидкость находится в каждом из трех стаканов):
- плотность 1008-1024 г/л;
- жидкость прозрачная;
- цвет соломенно-желтый или желтый;
- не больше 2 лейкоцитов в поле зрения;
- не больше 4 эпителиальных клеток в поле зрения.
Расшифровка анализа при изменениях (лейкоцитурии или гематурии) в первой емкости: данные указывают на патологию мочеиспускательного канала (стриктуру, уретрит, рак уретры, стеноз).
Расшифровка при изменениях в третьей емкости: причиной гематурии может стать доброкачественная гиперплазия простаты или карцинома предстательной железы. Лейкоциты обусловлены воспалительным процессом простаты или шейки мочевого пузыря.
Расшифровка данных при изменениях в каждой емкости: патологический процесс сосредоточен в почках, мочеточниках или мочевом пузыре. Провоцировать гематурию может мочекаменная болезнь, травма почек, туберкулезное или опухолевое поражение, гидронефроз. Повышенное содержание лейкоцитов наблюдается при цистите, пиелонефрите.
Проба назначается врачом при подозрении на патологию органов мочевыделительной системы. Так, проба может быть назначена при:
- 1Обнаружении в общем анализе мочи лейкоцитурии, гематурии, бактериурии или отклонений в количестве эпителиальных клеток в поле зрения.
- 2Подозрении на патологию простаты, в качестве метода дополнительной диагностики.
- 3Наличии у больного симптомов уретрита, цистита, нефрита.
- 4Наличии патологических (гнойных, серозных, кровянистых) выделений из уретры.
- 5Частых ночных мочеиспусканиях.
- 6Учащении дневного мочеиспускания.
- 7Рецидивирующих болях в поясничной области.
- 8Наличии патологических примесей в моче.
Точность результатов лабораторных анализов зависит от соблюдения ряда правил. Перед сбором мочи следует вымыть половые органы теплой водой без употребления мыла, пенки или геля. Лежачие пациенты подмываются медицинским персоналом. Для этого используется слабый раствор калия перманганата с последующим обтиранием хлопчатобумажным полотенцем. Такое проведение процедуры необходимо и при сборе мочи методом катетеризации.
Обмывать половые органы следует по направлению к анусу. Мужчина должен сдвинуть кожу крайней плоти, освободить внешнее отверстие уретры. Женщина вставляет гигиенический тампон во влагалище. Если пренебречь данной стадией, то в образцах мочи окажутся белые и красные кровяные тельца, микробы, что негативно скажется на полученных результатах. Менструальное кровотечение является противопоказанием для проведения трехстаканной пробы мочи.
Что еще нужно сделать для получения правильного результата лабораторных анализов:
- Следует воздержаться от мочеиспускания на протяжении 4-5 часов.
- Нельзя пить и завтракать перед сбором урины.
- За двое суток до проведения анализов нельзя вступать в сексуальные контакты.
- Необходимо на несколько дней отказаться от активных занятий спортом и поднятия тяжестей.
Для сбора мочи потребуется три стерильных контейнера с завинчивающейся крышкой, каждый для отдельной порции урины. Первая порция должна содержать 20% от всего объема утренней мочи. Для второй порции нужно собрать 60% урины, третья порция состоит из остаточной мочи. При диагностировании простатита сбор проводится двумя способами.
Результаты анализов трехстаканной пробы интерпретируются следующим образом:
- Если самое значительное количество белых кровяных телец обнаружено в первой порции урины, значит, инфекционный очаг образовался в мочеиспускательном канале. При мочевыделении в данный образец попали все клетки из уретры.
- Наибольшее количество лейкоцитов выявлено в третьей порции — воспалилась слизистая оболочка мочевого пузыря. Такой же результат бывает при инфицировании предстательной железы. Мочевой пузырь, сокращаясь, выделяет слизистые и кровяные сгустки или секрет из предстательной железы.
- Одинаковое распределение белых кровяных телец по всем образцам показывает наличие воспалительного очага в структурных элементах почек. Данный результат характерен также при злокачественных и доброкачественных опухолях мочевого пузыря.
2-х стаканная проба мочи чаще проводится у женщин, но результативна при некоторых заболеваниях у мужчин. Расшифровка результатов проводится так:
- превалирование лейкоцитов в первом образце дает возможность предположить, что существует инфекционный очаг в мочевыводящих путях;
- повышенная концентрация белых кровяных телец во втором образце является основанием для заключения о том, что воспаление затронуло семенные пузырьки или предстательную железу;
- при обнаружении гнойного содержимого в двух образцах мочи можно предположить, что инфекция локализуется в почке или мочевом пузыре.
Данные исследования проводятся при обнаружении капель крови или сгустков при мочеиспускании. Основными причинами гематурии являются: туберкулез почки, образование конкрементов в структурных отделах почки или мочевом пузыре, опухоли. Кровь в моче – один из трех симптомов нефритического синдрома, развивающегося при различных патологиях мочевыделительной системы.
1. Для чего применяется трехстаканная проба?
Как уже было сказано выше, трехстаканная проба не является самостоятельным методом диагностики, а используется в качестве дополнения к общему анализу мочи или пробе Нечипоренко.
При правильном и строго очередном сборе материала проба помогает врачу предположить уровень локализации патологического процесса в органах мочевыделения (уретра, почки или мочевой пузырь).
Одним из существенных недостатков пробы является ее низкая информативность, особенно при неправильном сборе материала для исследования.
Трехстаканная проба в классическом варианте обычно выполняется у мужчин, когда вся порция утренней мочи собирается поочередно в три емкости в установленном соотношении. Преобладать должен объем второй порции (½ от всего собранного материала), тогда как первая и третья порция составляют по ¼ объема каждая.
У женщин, в связи с особенностями анатомии и топографии мочевыделительной системы, трехстаканная проба обычно модифицируется в двухстаканную (моча собирается всего в две емкости).
В каких случаях показано исследование мочи
Как правило, уролог в первую очередь рекомендует собрать мочу для проведения общего анализа. Обнаружение лейкоцитов (белых кровяных клеток) и эритроцитов указывает на воспалительный процесс, протекающий в том или ином органе мочевыделения. Следующим этапом обычно следует исследование мочи по методике Нечипоренко. Неудовлетворительные результаты служат поводом для проведения трехстаканной пробы.
У мужчин существуют следующие показания к исследованию:
- доброкачественная гиперплазия простаты;
- острый простатит;
- хронический простатит, связанный к жизнедеятельностью того или иного бактериального агента;
- хронический абактериальный простатит;
- симптомы нижних мочевых путей (мужчина испытывает частые позывы к мочеиспусканию, процесс отделения мочи сопровождается ярко выраженным
- дискомфортом: болями, резями);
- никтурия (необходимость осуществлять акт мочеиспускания более 1 раза за ночь);
- болезненность внизу живота;
- болезненность поясничной области;
- макрогематурия (примесь крови в моче, видимая невооруженным глазом);
- примесь гноя в моче.
Нельзя собирать биологический материал сразу после эндоскопического исследования мочевого пузыря и уретры, поскольку вводимый аппарат мог повредить слизистую оболочку, что скажется на результатах пробы.
Урина здорового человека содержит незначительное количество белых кровяных телец. При проведении лабораторного исследования в поле зрения микроскопа не должно быть выявлено более 5 клеток у женщин и 3-х у мужчин. Попадание чужеродного белка внутрь кровяного русла человека приводит к активизации иммунной системы. Для борьбы с инфекционным возбудителем начинают вырабатываться лейкоциты, разрушающие бактериальные клетки.
Когда энтеротоксинов или патогенных микроорганизмов становится слишком много, погибает значительное количество белых кровяных телец, которые выводятся из организма с мочой. Трехстаканная и двухстаканная проба мочи помогают определить участок, где происходит деформация лейкоцитов для проведения медикаментозного или хирургического лечения.
Данная процедура характерна для диагностики патологии следующих органов:
- мочевыводящих путей;
- почек;
- уретры;
- простаты;
- мочевого пузыря.
Трехстаканная или двухстаканная проба проводится при неэффективности анализа мочи по Нечипоренко. Исследование урины рекомендовано при подозрении на такие заболевания:
- Острая форма простатита бактериальной этиологии.
- Воспаление мочеиспускательного канала.
- Злокачественные и доброкачественные образования с предполагаемым местом локализации в органах мочевыделительной системы.
- Гиперплазия предстательной железы.
- Хронический простатит.
Процедура обследования является обязательной при жалобах пациентов на нарушения мочеиспускания, болезненные спазмы в пояснице, изменение цвета и (или) запаха мочи. Обнаружение в урине примесей свежей крови или темных кровяных сгустков позволяет заподозрить острый или хронический пиелонефрит, гломерулонефрит, геморрагический цистит даже при незначительном повышении уровня лейкоцитов.
3-х стаканная проба проводится, как правило, у представителей сильного пола для дифференциации предполагаемых опухолей предстательной железы и мочеточников. При обнаружении воспалительного очага проводится более точная инструментальная диагностика с помощью УЗИ, КТ, МРТ. Для женщин рекомендуется проводить двухстаканную пробу, так как третья порция мочи остается невостребованной.












Комментарии 0