 [Цервикометрия что это такое]
[Цервикометрия что это такое]
Цервикометрия при беременности
На каждую сотню рожениц приходится 8-10 женщин, рожающих преждевременно, то есть в период с 22 по 37 акушерскую неделю беременности. Часто виной этому становится недостаточность шейки матки, вследствие чего снижаются ее барьерные функции. Важнейшим исследованием, позволяющим выявить преждевременное созревание шейки матки, является цервикометрия при беременности. Как делают эту процедуру, с какой регулярностью, в какие сроки, нужна ли предварительная подготовка — рассмотрим далее.
Цервикометрия при беременности — что это
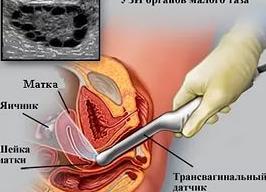
Цервикометрией называется измерение длины закрытой части шейки матки, проводимое с использованием трансвагинального УЗИ. Также при этом исследовании оценивается размер, форма шейки матки, ее структура и положение по отношению к длиннику матки, проходимость канала и эхогенность.
Измерение длины маточной шейки, проводимое при абдоминальном УЗИ, цервикометрией не считается.
Показания к регулярной цервикометрии при беременности
- Многоплодная беременность.
- Проблемы с вынашиванием в анамнезе (поздние выкидыши, преждевременные роды).
- Оперативное вмешательство в нижний сегмент матки.
- Аномалии развития матки.
- Возможная истмико-цервикальная недостаточность (ИЦН).
- Короткая маточная шейка.
Зачем нужно УЗИ цервикометрия при беременности
Наличие в анамнезе беременной поздних самопроизвольных абортов или преждевременно начавшихся родов увеличивает риск досрочного начала родовой деятельности в дальнейшем, причем, чем раньше произошли роды, тем выше вероятность повторения ситуации в будущем.
Однако лишь 15 процентов преждевременных родов случаются у женщин с отягощенным анамнезом. Остальные 85 процентов припадают на первородящих или ранее рожавших в срок женщин. При ИЦН дилатация шейки матки может протекать бессимптомно, поэтому как минимум единоразово цервикометрия показана всем будущим мамам.
Цервикометрия при беременности — как проводят
Со стороны пациентки никакой подготовки не требуется, разве что опорожнение мочевого пузыря. Для проведения диагностики женщина оголяется ниже пояса, ложится на кушетку на спину, сгибает ноги в коленях. На трансдьюсер надевается специальный кондом, наносится звукопроводящий гель, после чего датчик аккуратно вводится во влагалище, ближе к переднему его своду. Процедура безболезненна, длится несколько минут.
Цервикометрия при беременности — как часто делать
Первородящим или ранее успешно выносившим ребенка женщинам, при отсутствии связанных с шейкой матки патологий, цервикометрия показана единоразово во втором триместре. Остальным целесообразно оценивать состояние нижнего сегмента матки каждые 7-14 дней, начиная со второго триместра и заканчивая 24 неделей беременности.
Вопрос: «Как часто можно делать цервикометрию при беременности?» не должен беспокоить будущую маму: исследование дает важную информацию и безопасно как для нее, так и для развивающегося малыша, поэтому пренебрегать назначениями врачей не стоит.
Цервикометрия при беременности — норма
Показатели нормы при цервикометрии меняются в зависимости от срока гестации, количества вынашиваемых плодов.
Норма цервикометрии для одноплодной беременности:
- В середине 2 триместра длина цервикального канала обычно равна 45-40 мм, на 24 неделе показатель снижается до 37 мм. В конце второго-начале третьего триместра величина уменьшается до 35 мм. На 32-36 неделях длина цервикального канала в норме равна 35-30 мм.
- Если длина маточной шейки у вынашивающей один плод женщины превышает 30 мм, то риск начала родов раньше срока крайне низок и составляет 1 процент.
- При укорочении шейки матки до 30-25 мм показано наблюдение за беременной и повторная цервикометрия.
- Если длина маточной шейки находится в диапазоне с 25 до 15 миллиметров, то беременной диагностируется подозрение на ИЦН, угроза раннего начала родов. Рекомендована консультация специалиста, в ходе которой будет определена тактика поддерживающей беременность терапии.
- При длине шейки матки менее 15 миллиметров показана срочная госпитализация. 30 процентов женщин с таким диагнозом рожают в течение недели, 50 процентов не смогут доносить ребенка до 32 недель.
- Норма цервикометрии при многоплодной беременности по неделям выше, чем при одноплодной. Экстренной считается длина цервикального канала меньше или равная 25 миллиметрам: в данном случае крайне велика вероятность досрочного начала родов, требуется госпитализация и принятие мер по сохранению беременности.
Методы профилактики преждевременного начала родов
Микронизированный прогестерон
Назначение микронизированного прогестерона перорально в дозировке 200 мг ежесуточно с 20 по 34 неделю беременности снижает риск досрочного начала родов на 45 процентов у беременных с не отягощенным анамнезом, но укороченной до 15 мм шейкой матки и на 25 процентов у женщин, имевших ранее проблемы с вынашиванием.
Цервикальный серкляж
- Так называется процедура наложения швов на маточную шейку. Проводится под эпидуральной, спинальной анестезией, изредка используется общий наркоз.
- Данная мера помогает доносить беременность минимум до 34 недель каждой четвертой женщине с отягощенным анамнезом.
- Серкляж на сроках 20-24 недели беременности при длине шейки матки менее 15 мм помогает избежать досрочных родов 15 женщинам из 100 беременных без проблем с вынашиванием в анамнезе.
- При вынашивании более одного плода и длине маточной шейки равной или менее 25 мм наложение швов повышает вероятность преждевременного начала родов.
- На данный момент нет подтвержденных данных о целесообразности одновременного применения цервикального серкляжа и акушерского пессария.
- Серкляж может проводиться беременной с отягощенным анамнезом уже в конце первого триместра. Также медики могут выбрать наблюдательную позицию и мониторить длину шейки матки каждые четырнадцать дней во втором триместре беременности. Серкляж при данном подходе применяется лишь при укорочении шейки матки до 25 мм. Необходимость в наложении швов отпадает в половине случаев.
Установка акушерского пессария
- Пессарии бывают разных форм, изготавливаются из различных материалов, чаще всего используется силикон. Используются для поддержки нижнего сегмента матки и изменения его направления в сторону копчика. Это уменьшает нагрузку на маточную шейку путем снижения давления плодного яйца.
- В настоящее время проводятся исследования эффективности применения влагалищного пессария.
После серкляжа или установки пессария, цервикометрия не назначается.
Вывод
Цервикометрия — безопасное, не требующее подготовки исследование шейки матки, позволяющее предотвратить преждевременные роды. Норма цервикометрии при многоплодной беременности, при одноплодной беременности, а также на разных сроках отличается, немедленная госпитализация требуется при длине шейки матки 25 и менее миллиметров при многоплодной беременности или 15 и менее миллиметров при одноплодной беременности. При необходимости цервикометрию можно проводить многократно с интервалом в одну-две недели.
Цервикометрия при беременности: что это, как делают, норма
Во время вынашивания ребенка состояние беременных постоянно контролируется докторами и за весь период беременности женщины проходят большое количество обследований, сдают множество анализов. Благодаря своевременно полученным результатам, можно обнаружить различные патологии и болезни, которые находятся в начальных стадиях, что позволяет сразу же заняться лечением или госпитализировать беременную для предотвращения возможных осложнений.
Сегодня мы рассмотрим описание такого исследования, как цервикометрия, которое часто осуществляется при беременности, а также узнаем, как проводят данную процедуру специалисты.
Что такое и для чего делают
Цервикометрия относится к ультразвуковому исследованию, позволяющему измерить длину шейки матки при беременности и оценить данный показатель, сравнивая норму по неделям. Такое ультразвуковое исследование необходимо для того, чтобы оценить риск возникновения преждевременной родовой деятельности. При выявлении каких-либо отклонений, доктора смогут вовремя начать лечение, сохранить плод и предотвратить возникновение возможных осложнений.
Во время исследования доктор должен определить:
- Существуют ли у беременной швы и где они располагаются.
- Существует ли наличие плодных оболочек в цервикальном канале.
- Расширенный или нет цервикальный канал.
- Размеры и длину цервикального канала.
Безопасность процедуры
Благодаря тому, что ультразвуковые волны находятся на ограниченной мощности, а также существуют ограничения во времени проведения процедуры, цервикометрия является максимально безопасной как для беременной, так и для плода. Профессиональные организации утверждают, что если пользоваться приборами УЗИ в режиме «М» и «В», то в связи с ограниченной акустической мощностью такое воздействие на организм беременных не несет какого-либо влияния и считается безопасным во время использования на любом сроке беременности.
Очень важным фактором, который часто беспокоит беременную, является болезненность осуществления гинекологических процедур, но спешим вас успокоить — цервикометрия абсолютно безболезненная и не вызывает каких-либо осложнений после ее проведения.
Кому назначают
Цервикометрия показана к проведению в следующих случаях:
- Если предыдущая беременность закончилась преждевременной родовой деятельностью, либо же случился поздний выкидыш.
- Если существуют предпосылки невозможности удерживать плод, такая патология называется истмико-цервикальной недостаточностью.
Важно! Истмико-цервикальная недостаточность является довольно частым осложнением, которое может развиваться, если у женщины существует недостаток гормонов, что часто может приводить к прерыванию беременности.
- Беременность является многоплодной.
- У женщины проводились операции шейки матки.
- На шейку матки были наложены швы.
Очень важно проводить цервикометрию женщинам, которые имеют первую беременность, для того чтобы оценить состояние шейки матки и убедиться в том, что не происходит ее раскрытия. С помощью данной процедуры можно еще раз провести обследование половых органов и оценить как развивается плод.
Узнайте, можно ли делать флюорографию при беременности.
На каком сроке делают
Цервикометрия показана к выполнению, начиная с 12 недели и до 22 недель беременности. Если у беременной случались ранние преждевременные роды либо констатирована многоплодная беременность, то данная манипуляция выполняется до 15 недели и, чтобы исключить возможные патологии, делается еще одна процедура на 20 неделе.
Как проводится
Процедуру ультразвукового исследования можно проводить трансабдоминальным и трансвагинальным способом.
Трансабдоминальный способ заключается в осмотре, который производится при полном мочевом пузыре, к стенкам живота прикладываются датчики.
Трансвагинальный способ заключается во введении специально оборудованных инструментов обследования во влагалище. Женщина перед обследованием должна сходить в туалет, чтобы обеспечить наилучшую видимость во внутреннем зеве. Важно! Доктора предпочитают назначать трансвагинальное обследование, так как одно может показать более точное состояние и замеры цервикального канала. В начале проведения исследования во влагалище вводится ультразвуковой датчик, который направляется в передний влагалищный свод. На экране можно наблюдать шейку в сагиттальной плоскости. Таким образом, происходит измерение закрытой части шейки, которое подразумевает подразумевает замеры расстояния наружного и внутреннего зева.
Не у всех женщин можно точно измерить необходимое расстояние, потому что происходят произвольные сократительные движения, которые влияют на показатели. В таком случае, цервикометрия может проводиться несколько раз и среди результатов будут выбраны наименьшие показатели, которые считаются более точными.
В некоторых случаях доктор может назначать трансабдоминальное ультразвуковое исследование, его можно назвать визуальным, а не измерительным, результаты между трансабдоминальным и трансвагинальным измерением могут иметь разбежность более чем в 5 мм, которое считается достаточно существенными для постановки диагноза. Если во время обследования доктором будет установлено, что длина меньше нормы, то специалист должен сразу же проинформировать об этом врача, который ведет вашу беременность.
Для того, чтобы сохранить беременность и провести профилактику возникновения преждевременных родов, шейка покрывается швами. В некоторых случаях доктора прибегают к применению специальных резиновых колец, которые будут препятствовать изменению размеров цервикального канала, а точнее, его расширению.
Выявить, нормально ли проходит беременность и не существует ли вероятности развития у плода пороков поможет скрининг.
Нормы и расшифровка результатов
Во время вынашивания ребенка изменяется шейка матки, а именно, ее форма и длина. Если регулярно измерять эти параметры, можно будет вычислить, когда начнется родовая деятельность, что позволяет своевременно выявить риск возникновения преждевременной родовой деятельности.
Существуют определенные нормы результатов замеров, по которым можно определить состояние беременной и риски возникновения выкидыша либо преждевременных родов. Рассмотрим показатели длины цервикального канала при беременности, которые могут изменяться, а их норма зависит от срока:
- С 4-го по 5-й месяц беременности цервикальный канал должен быть от 4 до 4,5 см в длину.
- С 6-го по 7-й месяц длина должна составлять от 3,5 до 4 см.
- С 8-го по 9-й месяц нормальный показатель длины цервикального канала должен находиться в пределах 3-3,5 см.
Если установлено, что полученные значения ниже нормы, можно утверждать, что родовая деятельность может начаться раньше запланированного срока. Вероятность возникновения преждевременных родов зависит от величины отклонений по нормальным показателям.
Если доктор произвел замеры и установил, что цервикальный имеет длину больше 3 см — это может свидетельствовать о низком риске преждевременных родов, который составляет около 1%. Если же у женщины до 6-го месяца беременности шейка расширяется и укорачивается, такие изменения могут приводить к возникновению преждевременной родовой деятельности. Приведем некоторые статистические данные:
- Каждая 5-я девушка, которая родила до установленного срока, имела длину цервикального канала менее 2,5 см.
- Каждая 4-я женщина — менее 2-х сантиметров.
- Каждая 2-я девушка — менее 1,5 см.
Если доктором было обнаружено значительное укорочение шейки, до 1,5 см, во время вынашивания одного ребёнка, и до 2,5 см, двух и более детей, принимается решение о срочной госпитализации женщины для наблюдения в стационарных условиях до начала родовой деятельности.
Если у женщины были обнаружены такие показатели, то родовая деятельность у каждой 3-й женщины наступает на протяжении 1 недели, у каждой второй — не дожидаясь установленного срока родов.
Если женщина беременна одним ребенком и длина матки изменилась до 2,5-3 см, доктором назначается ультразвуковое исследование, а также еженедельные консультации врачей. Если при таких условиях укорочение превышает 2,5 см, женщине ставят диагноз истмико-цервикальной недостаточности, в этом случае можно утверждать, что существует достаточно высокий риск преждевременных родов. При таком диагнозе важно регулярно консультироваться у специалиста, который назначит необходимые профилактические меры для предотвращения преждевременных родов — это может быть прием прогестерона, наложение швов на шейку, либо установление специального кольца, которое будет препятствовать расширению матки.
Таким образом, цервикометрия является важным исследованием, которое позволяет предотвратить прерывание беременности и развитие осложнений у беременной, главное — следовать рекомендациям доктора, который ведет вашу беременность и проходить все обследования и процедуры в установленный срок.
Цервикометрия при беременности — что это такое
Цервикометрия — это УЗИ шейки матки при беременности, измерение длины цервикального канала. Если у будущей матери нет угрозы прерывания беременности и в прошлом не было выкидышей на большом сроке или преждевременных родов, данная медицинская процедура ожидает их в комплексе со стандартным УЗИ на сроке 20-22 недели, то есть на втором скрининговом. Шейку матки в данном случае измеряют просто в целях профилактики. А в целом показания для исследования и факторы риска следующие:
- многоплодная беременность;
- гипертонус матки и боли в животе;
- потеря беременности в прошлом из-за несостоятельности шейки;
- в анамнезе есть операция на шейке (например, конизация) или остались рубцы с прошлых родов;
- синдром Элерса-Данлоса синдром.
Короткий и расширенный цервикальный канал, особенно до 25 недели — это фактор риска преждевременных родов. Статистика следующая:
- 18% женщин рожают раньше срока при шейке менее 25 мм;
- 25% — при шейке менее 20 мм;
- 50% — при длине цервикального канала менее 15 мм.
Также играет роль форма внутреннего зева. В норме, если шейка закрыта, это буква Т. При преждевременном созревании шейки форма меняется на букву Y, потом V и, наконец, U. Если пролабирует (в шейку «выпячивается») плодный пузырь, врач видит «песочные часы». На картинке видно, что считается нормой, а что патологией.
К содержанию
Как делают цервикометрию и как часто в динамике
Все выглядит как обычное УЗИ. Измерить длину шейки врач может трансвагинального (введя датчик во влагалище), это называется ТВУЗИ, или абдоминально (через живот). Второй метод менее информативен, хотя большинство будущих мам, понятное дело, предпочтут его.
Все потому, что есть распространенное мнение про вред любых вагинальных вмешательств при беременности. Якобы они могут спровоцировать кровотечение и выкидыш. Это не правда.
Вагинальная цервикометрия — это не больно и совсем не опасно. Только полезно и информативно, если проводится по показаниям.
Нужно ли готовиться к этой процедуре? Нет, никакая подготовка не нужна. Многие женщины сбривают волосы с лобка перед любыми гинекологическими манипуляциями. Но для врача красота интимного места будущей мамы роли не играет и никак на результате исследования не сказывается.
Вагинальное ультразвуковое исследование проводится только на пустой мочевой пузырь. Не нужно пить воду за час до исследования. И перед входом в кабинет желательно опорожнить мочевой пузырь. Хотя даже если мочевой пузырь будет полным, врач домой пациентку не отправит. Благо в любом более-менее солидном медицинском центре или поликлинике есть в шаговой доступности туалет.
Женщина ложится на кушетку, подвигается ближе к врачу и раздвигает в коленях ноги. Врач вводит во влагалище датчик (показан на картинке ниже).
Датчик — один на всех пациенток, но бояться инфекций и брезговать не стоит. На него обязательно надевается презерватив. Новый для каждой пациентки.
После врач смотрит на экран и проводит измерения на отображенной картинке. Он видит длину всей шейки матки, а не только ее вагинальной части, как врач при осмотре, а также закрыт или приоткрыт внутренний зев. Оба этих показания важны. Могут свидетельствовать как об угрозе преждевременного прерывания беременности, так и половой инфекции (когда чуть приоткрыт внутренний зев).
Возможны ли ошибки в измерениях? Да, человеческий фактор еще никто не отменял, однако значимой погрешности не будет. Если же цервикометрию назначают делать часто, то лучше у одного и того же врача и на одном аппарате. Так будет точнее результат.
Следует отметить, что неправильные результаты в отношении измерений могут быть получены из-за чрезмерного давления датчиком на область шейки и полного мочевого пузыря. Не забудьте сходить в туалет перед исследованием!
Можно ли измерять шейку вагинально, если стоит пессарий? Да, это возможно. Но только по строгим показаниям. Врача нужно заранее предупредить о том, что на шейке стоит кольцо.
Если шейка матки укорочена
Об укорочении говорят, когда ее длина составляет менее 30 мм. 25-30 мм — это пограничные значения между нормой или патологией. У некоторых женщин, особенно у которых индекс массы тела низкий, изначально шейка коротковата. Но это необязательно значит, что они входят в категорию риска по преждевременным родам. К тому же, после 10 недели беременности длина начинает в норме увеличиваться.
Важна динамика и другие симптомы угрожающих родов или выкидыша. Например, если у женщины схваткообразные боли и укороченная шейка матки — это, конечно же, опасно. Особенно если процесс созревания шейки продолжается. В этом случае врач принимает решение в зависимости от клинической ситуации и срока беременности пациентки.
До 20 недель обычно на шейку накладывают швы. Это называется по-медицински серкляж. Швы снимают при начавшейся родовой деятельности или в 38 недель беременности.
После 20 недель ставят вагинальное кольцо — пессарий, которое призвано разгрузить шейку. Плюс женщину обязывают максимально снизить физические нагрузки, больше отдыхать и носить бандаж.
Доказанной эффективностью обладают препараты прогестерона. Они не только помогают сохранить шейке плотность, но и снижают тонус матки, расслабляют ее. В России обычно используется прогестерон в виде пероральных таблеток, коммерческое название препарата «Дюфастон» и в виде вагинальных суппозиториев (свечей) — «Утрожестан». Второй препарат считается более эффективным. Дозировка назначается врачом. Обычно сначала она большая, а потому планомерно снижается. Профилактическое применение свечей продолжается практически до конца беременности.
В динамике состояние шейки смотрят так часто, как это необходимо. Например, при лечении в стационаре это может быть и 2-3 раза за неделю, если есть показания.
Если у пациентки в прошлом уже были неудачные беременности по причине истмико-цервикальной недостаточности, ей рекомендуют пройти УЗИ в сроки 16, 20, 24 недели. Чаще — если отмечено укорачивание шейки.
Нормальная длина шейки матки по неделям — таблица и пояснения
Предлагаем вашему вниманию таблицу, в которой отмечена средняя нормальная длина шейки матки по результатам УЗИ. Составлена на на основе исследования 204 случаев нормальной протекающей беременности.
Из таблички видно, что минимальная длина шейки обнаружена в сроке 10-14 недель, в среднем 35 мм. До 29 недели она увеличивается до 41 мм в среднем. А потом планомерно снижается до 36 мм после 30 недель и до 28 мм после 35 недель и практически до начала родов.
Влияет ли длина шейки в мм в третьем триместре на продолжительность беременности и дату начала родов? Скорее нет, чем да. Например, у двух разных женщин на сроке 35 недель могут быть шейки длиной 20 и 37 мм. А роды наступят у них точно в срок. Или, наоборот, дольше будет вынашивать ребенка женщина, у которой шейка короче. Бывают разные ситуации. И на начало родовой деятельности оказывает влияние сам плод. Он должен быть готов к рождению, доношен.
|
Средняя длина |
35,4 | 36,2 | 40,3 | 41 | 36,4 | 28,6 |
|
Вторая и последующие беременности |
35,6 | 36,7 | 40,1 | 42,3 | 36,3 | 28,4 |
|
Первая беременность |
35,3 | 36,5 | 40,4 | 40,9 | 35,8 | 28,1 |
|
Диапазон того, что можно считать нормой |
28-45 | 30-48 | 32-48 | 34-49 | 34-43 | 20-37 |
Видео по теме
В заключение предлагаем вашему вниманию видео на тему истмико-цервикальной недостаточности, ее причин, диагностики и т. д. Это вебинар, который проводит акушер-гинеколог. Хорошо представленная информация.
Это тоже интересно
Добавить комментарий
Цервикометрия при беременности: что это такое, для чего и в каких случаях назначается, техника проведения
Беременность — сложнейший процесс, вносящий ряд изменений в состояние женского организма. Само вынашивание малыша становится невозможным, если матка функционирует неправильно. Для осуществления продуктивного контроля за течением беременности специалисты прописывают определённые исследовательские процедуры, в том числе и цервикометрию.
Влияние цервикометрического обследования на малыша и организм беременной
Цервикометрией называется процесс измерения длины маточной шейки посредством аппарата УЗИ. Шейка матки выполняет задачу удерживания плода, но порой случается так, что она может начать расслабляться и укорачиваться ранее положенного срока, что бывает следствием мышечного тонуса матки и увеличивает вероятность прерывания беременности. Своевременно выявленные на УЗИ патологии и правильная терапия помогут сберечь беременность и доносить младенца до положенного срока. Назначение цервикометрического обследования способствует своевременному выявлению патологий и сохранению беременности
Цервикометрию проходят в промежуток с 12-й по 22-ю неделю вынашивания плода. Если у женщины была констатирована многоплодная беременность или в прошлом случалась досрочная родовая активность, то манипуляция проводится до 15-й недели. Для подстраховки её рекомендуют и на двадцатой неделе.
Результаты этого обследования будут зависеть от ряда факторов, влияющих на длину шейки матки и состояние внутренних органов беременной (срока вынашивания плода, наличия предыдущих беременностей). Само цервикальное УЗИ не способно причинить вред малышу в утробе матери, а для будущей мамочки оно абсолютно безболезненно.
Моя уже проходившая цервикометрию подруга, отметила, что она проводится без дискомфортных ощущений. Результаты же будут готовы достаточно быстро, что также является её большим плюсом, ведь беременной не придётся терзаться сомнениями и тревожиться долгое время. При быстром обнаружении патологии можно будет своевременно предпринять все необходимые меры и предотвратить нежелательные последствия для плода и самой будущей мамы.
Видео: специалисты о цервикометрическом обследовании
Ряд показаний и противопоказаний к обследованию
Цервикометрическое обследование во время протекания беременности рекомендовано проводить, если:
- женщина носит сразу нескольких малышей;
- будущая мать до зачатия перенесла хирургическое вмешательство в области половых органов;
- диагностирована короткая маточная шейка;
- у женщины в положении установлена истмико-цервикальная недостаточность;
- у беременной в прошлом уже были преждевременные роды (на сроке до 34-й недели) или выкидыши (между 13-й и 27-й неделями);
- если существуют другие основания полагать, что у беременной не получится доносить дитя до положенного срока.
Истмико-цервикальная недостаточность — это неполноценность запирательной функции шейки матки. Шейка не может нормально удерживать плодное яйцо в полости матки, поэтому оно опускается, происходит раскрытие шейки и прерывание беременности. Коварство этого осложнения в том, что нередко оно может протекать практически никак себя не проявляя. Лечение истмико-цервикальной недостаточности заключается в наложении шва на шейку матки, которое производят во втором триместре беременности (на 16–20 неделе).
Нина Абзалова, акушер-гинеколог
https://www.9months.ru/beremennostbase/5566/kriticheskie-periody-beremennosti-snizhaem-riski
Короткая шейка является одним из основных показаний к проведению цервикометрии
Цервикометрия — важное исследование, особенно если женщина впервые вынашивает ребёнка. Благодаря ему выясняется, соответствует ли норме длина маточной шейки, нет ли раскрытия. Противопоказания к проведению цервикометрического обследования отсутствуют.
Если появились боли, которых раньше не было, нужно исключить патологические процессы, угрожающие беременности. Боли внизу живота, ощущение тонуса или сокращений матки, выделения из влагалища требуют уточнения состояния репродуктивной системы беременной, а самое простое и доступное исследование — цервикометрия.
Чубкин Иван Викторович, акушер-гинеколог, ультразвуковой диагност
https://m.chubkin.ru/vopros-otvet.php
Особенности проведения процедуры
Существуют два способа осуществления этого обследования: трансабдоминальный (проводится через живот с полным мочевым пузырём) и трансвагинальный (предполагает влагалищный ввод УЗ-датчика при опорожнённом мочевом пузыре). Цервикальное УЗИ бывает трансабдомальным и трансвагинальным
Благодаря датчику, направляемому к переднему влагалищному своду, на экран выводится изображение маточной шейки, после чего специалистом замеряется её длина. Речь идёт о закрытой части, начинающейся наружным и заканчивающейся внутренним зевом.
Результаты замеров часто разнятся, поскольку у большинства женщин на них влияют сократительные движения матки, поэтому положено делать измерения несколько раз. Из полученных показателей берётся наименьший.
Трансабдоминальное УЗИ является большей степени визуальным, а не измерительным. Оно даёт существенное расхождение в результатах замеров (более пяти миллиметров) с показателями, полученными трансвагинальным способом, который считается наиболее точным.
Во время цервикометрии специалист определяет длину маточной шейки, наличие и расположение швов, плодных оболочек в области цервикального канала, а также выясняет, имеет ли место его расширение.
При выявлении отклонений от нормы врача, ведущего беременность, незамедлительно информируют о данных цервикометрического обследования.
Я убеждена, что проходить цервикометрию лучше в клинике, имеющей современное оборудование. Хорошо, если манипуляцию проведёт специалист с многолетним опытом. Перед прохождением цервикометрии изучите отзывы об учреждении и о враче. Доброжелательная обстановка в клинике поможет будущей матери справиться с волнением.
Частота проведения процедуры
Обследование проводится один раз в течение второго триместра. Если диагностирована патология шейки матки, цервикометрию проводят неоднократно: 2—4 раза в месяц со второго триместра до конца 24-й недели вынашивания (чтобы держать под контролем ситуацию и своевременно получать необходимую информацию). Если существует угроза срыва беременности, цервикальное УЗИ делается раз в неделю. Цервикометрическое обследование при угрозе выкидыша делается раз в неделю
Подготовка к проведению обследования
Особых подготовительных мероприятий не требуется. Обследование делается при опорожнённом мочевом пузыре и отсутствии газов в кишечнике. За несколько дней женщине необходимо отказаться от еды, усиливающей газообразование (бобовых, хлеба, кисломолочных продуктов, капусты, редиса, лука).
Нормы размеров шейки матки во время беременности
С течением беременности наблюдаются изменения длины и формы маточной шейки. Благодаря изучению этих показателей врачи определяют приблизительное время, когда у женщины начнётся родовая деятельность, что помогает вовремя узнать об угрозе срыва беременности.
О благополучном протекании процесса вынашивания младенца и отсутствии угроз его прерывания говорят показатели, находящиеся в пределах нормы.
Нормальные показатели длины цервикального канала во время беременности такие:
- 4–4,5 см с четвёртого по пятый месяц;
- 3,5–4 см с шестого по седьмой;
- 3–3,5 см с восьмого по девятый.
До шестимесячного срока наличие расширения и укорочения маточной шейки является причиной возрастания угрозы срыва беременности. Статистические данные следующие:
- каждая пятая роженица, у которой малыш появился на свет раньше времени, имела показатель длины цервикального канала менее 2,5 см;
- каждая четвёртая — менее 2 см;
- каждая вторая — менее 1,5 см.
При серьёзном укорочении шейки наблюдается наступление начала родовой активности в течение недели у каждой третьей беременной.
Если цервикометрическое обследование выявляет отклонение в показателе длины до 2,5–3 см при одноплодной беременности, будущей матери предписывается еженедельное прохождение УЗИ. Если же показатель составляет менее 2,5 см, у пациентки диагностируют истмико-цервикальную недостаточность (ИЦН). Это состояние сопряжено с риском срыва беременности. В основном подобное происходит с четвёртого по девятый месяц.
ИЦН бывает:
- функционального характера (вызывается дисбалансом в соединительнотканных и мышечных волокнах маточной шейки, а также нарушениями, касающимися гормонального регулирования сокращений матки);
- органического характера (провоцируется родовыми повреждениями шейки: либо полученными путём выскабливания во время аборта, либо вызванными иссечением или прижиганием, проводимыми в лечебных целях).
Во время исследования не менее пристальное внимание специалисты уделяют форме внутреннего зева матки. В норме она должна напоминать букву «Т». Если есть проблема преждевременного созревания, зев становится похожим на буквы «V» или «U». В норме внутренний зев должен иметь форму буквы «Т»
Существуют основные три способа профилактики при угрозе срыва беременности из-за длины или формы шейки матки:
- Проведение цервикального серкляжа. Речь идёт о накладывании швов на маточную шейку, сокращающем на 25% вероятность срыва беременности на сроке до 8,5 месяцев. Эта процедура показана пациенткам, у которых уже был печальный опыт преждевременных родов. Её проводят на третьем месяце, а также при длине шейки менее 2,5 см. Будущим мамам, не имеющим опыта преждевременных родов, эта манипуляция прописывается, если показатель составляет менее 1,5 см.
- Назначение прогестероновых интравагинальных препаратов. Размер суточной дозы составляет 200 мг. Подобная терапия с пятимесячного срока беременности до 8,5 месяцев на 25% сокращает риск преждевременного разрешения от бремени у пациенток, имеющих опыт преждевременных родов. У будущих мам, не имеющих подобного опыта, такое лечение сокращает риск срыва беременности на 45%.
- Применение влагалищного пессария. Речь идёт о гибком силиконовом кольце, которое поддерживает шейку.
В последнее время участились случаи, когда пессарий предлагается каждой второй пациентке. Однако его установка рекомендуется только тогда, когда шейка короче 25 мм, и совершенно не нужен пациенткам, у которых шейка матки длиннее 30 мм. Постановка пессария при двойне малоэффективна в случае истмико-церквиальной недостаточности.
Наталья Сергеевна Потапова, репродуктолог, акушер-гинеколог Центра репродуктологии «Линия жизни»
https://letidor.ru/zdorove/akusherskiy-pessariy-zachem-ego-stavyat-vo-vremya-beremennosti.htm
После того как был применён серкляж или пессарий, потребность в прохождении цервикометрического обследования отпадает.
Фотогалерея: меры профилактики срыва беременности при выявленных посредством цервикального УЗИ отклонениях
Наложение швов снижает риск срыва беременности на 25% Прогестероновые интервагинальные препараты прописываются врачами при обнаружении на УЗИ отклонений от нормы, которые могут стать причиной преждевременных родов Влагалищный пессарий назначается при короткой шейке матки с целью сохранения беременности
Видео: акушеры о нормах длины маточной шейки
Отзывы
Цервикометрия — простое и безболезненное, но очень важное исследование, помогающее вовремя диагностировать осложнения, обусловленные длиной и формой шейки матки, а также держать под контролем ход беременности. Её своевременное проведение поможет успешно выносить и родить ребёнка.
- Автор: Евгения Дериземля
- Распечатать