Анализ на чувствительность к антибиотикам
Чувствительность к антибиотикам: особенности сдачи анализа
Антибиотиками – называют препараты натурального или синтетического происхождения, которые используются для лечения разнообразных болезней. Основные компоненты этих средств оказывают пагубное воздействие на быстрый рост бактерий и клеток. Однако, несмотря на то, что антибиотические средства помогают вылечить инфекционные, вирусные, бактериальные патологии, все-таки они оказывают негативное воздействие на микрофлору кишечника и снижают иммунную систему. По этой причине, прежде чем начинать принимать это средства обязательно нужно провести анализ на чувствительность к антибиотикам. Кроме этого эти средства должен назначать только лечащий врач в зависимости от индивидуальных особенностей организма каждого пациента.

Зачем проводят исследование на чувствительность к антибиотикам
Анализ на чувствительность к антибиотикам называется бактериальным посевом. За счет проведения этих мероприятий врач может точно определить вид возбудителя и его уровень концентрации в организме. Цель состоит в выявлении в полученном материале вредных микроорганизмов. Это в дальнейшем помогает подобрать необходимое лечение, которое сможет быстро подавить активность патогенных организмов.
После применения антибиотиков микроорганизмы могут проявлять разное состояние. По этой причине их разделяют на несколько разновидностей:
- чувствительного типа;
- условно-устойчивого вида;
- устойчивого вида.
Чувствительными микроорганизмами считаются те, активность которых подавляется установленными дозировками антибиотических медикаментов. Для снижения деятельности условно-устойчивых бактерий необходимо повышать дозировки антибиотика. А вот активность устойчивых организмов не прекращается даже после поступления повышенных дозировок антибиотического средства.
При этом у каждого человека уровень чувствительности микрофлоры к антибиотическим препаратам у каждого индивидуальный. У разных людей микроорганизмы могут реагировать на одни и те же антибиотические средства по-разному. По этой причине иногда назначение антибиотических средств только лишь на основании состояния больного и среднестатической клинической картины не всегда может обеспечить положительное воздействие. Поэтому обязательно нужно сдать анализы на чувствительность к антибиотикам.
Преимущества и недостатки
При приеме антибиотиков врачи рекомендуют проведение бакпосева. При этой процедуре проводится исследование организма человека на чувствительность к составляющим компонентов антибиотиков. Этот метод отличается повышенной специфичностью, при котором не наблюдается перекрестных ложных реакций.
Сдается анализ для того, чтобы выявить уровень чувствительности патогенных бактерий к лечебным антибиотическим средствам. Благодаря этому можно будет в дальнейшем подобрать эффективную лечебную терапию.
Но у этой процедуры имеются и недостатки. К наиболее популярным относятся:
- Длительный процесс получения результата;
- Имеются повышенные требования к забору материала;
- Персонал лаборатории, который должен проводить анализ, должен обладать высокой квалификацией.
Показания и материал
Для того чтобы определить степень чувствительности к антибиотикам для начала стоит изучить при каких показаниях нужно сдавать анализы. Часто исследование крови при приеме антибиотиков проводится при инфекционных патологиях. Особенно часто к этому методу прибегают в гинекологии, урологии, хирургии, онкологии, отоларингологии и в других областях медицины
Главным показанием для проведения исследования считаются патологии с воспалительным характером внутренних органов и систем, а также признаки сепсиса.
Для исследования восприимчивости организма к антибиотикам можно сдавать разный материал:
- кровь. Биохимический анализ крови помогает оценить общее состояние организма. Кровь должна быть стерильна, поэтому она берется в лаборатории;
- урина или моча. При исследовании этого материала определяется бактериальная микрофлора половой системы;
- кал. При помощи исследования кала врач может оценить состояние пищеварительной системы;
- сперма, секрет простаты, слизь из уретры. Исследование этого материала помогает определить, какой возбудитель вызвал проблемы в мочеполовой системе у мужчин;
- мокрота. Исследование мокроты помогает вывить возбудителя заболеваний дыхательной системы.
Можно ли принимать препараты перед сдачей анализа крови?
Некоторые пациенты просто не знают — влияют ли антибиотики на анализ крови. Но это исследование обладает несколькими важными правилами, от соблюдения которых зависит ее результат. Если их заранее не изучить, то в полученном результате могут наблюдаться некоторые отклонения от нормы.
Так влияет ли прием антибиотиков на анализ крови? Ведь иногда такое исследование делается прямо после приема, антибиотиков, поэтому его результаты могут быть не точными. Но для того чтобы этого не произошло, нужно точно соблюдать несколько рекомендаций:
- Желательно перестать принимать антибиотические средства за 10 дней до этой процедуры, иначе анализ крови после антибиотиков будет просто бессмысленным;
- Обязательно врачу нужно сообщить о приеме других медикаментозных средств;
- Не рекомендуется проводить исследование крови при приеме любые лекарственных средств. Их нельзя принимать в течение 24 часов до проведения биохимического анализа;
- Все анализы выполняются на голодный желудок, потому что прием пищи может вызвать повышение таких показателей, как глюкоза, холестерол, билирубин. От пищи нужно отказаться минимум за час до проведения процедуры;
- Делая анализ на гормоны нужно учитывать время суток, часы. При заборе крови из вены оказывает влияние активность человека, его эмоциональное состояние.
Выполняя анализ крови на стерильность, врач должен учитывать наличие возбудителей, давность инфицирования, а также состояние иммунитета. Также он должен изучить, как влияет прием антибиотиков на анализ, потому что от этого могут измениться результат. После приёма антибиотиков должно пройти определенное время, а вот, сколько определяет только специалист, но не меньше 10 дней. Если вдруг результаты будут не точными, то может быть проведен повторный анализ, а вот через какое время решает специалист.
Особенности сдачи анализа на чувствительность к антибиотикам
Качество исследования зависит от нескольких факторов, главный из которых является соблюдение правил при заборе материала для проведения исследования. Подготовка материала к обследованию должна быть выполнена правильно. Обязательно материал нужно помещать в стерильную посуду и брать стерильными инструментами, иначе в нем могут быть обнаружены и другие бактерии. Доставка в лабораторию должна быть быстрой, потому что может произойти быстрое изменение кислотности материала.
Как сдавать материал на анализ:
- анализ мочи на флору. Забор мочи на флору и чувствительность к антибиотикам выполняется в утренний период. Для этого нужно собрать среднюю порцию урины. Ее объем должен составлять не меньше 10-15 мл. При сдаче мочи на микрофлору посуда должна быть чистой и стерильной. Для проведения обследования мочи на микрофлору необходимо соблюдать все важные рекомендации. Важно доставить материал в лабораторию в течение 2 часов. А вот можно ли сдавать анализ мочи во время приема антибиотиков точно может ответить врач, но делать этого нежелательно. Предварительно специалист должен сделать анализ мочи на стерильность;
- сдача кала. Анализ кала на дисбактериоз помогает определить состояние органов пищеварительной системы и выявить наличие различных возбудителей. Материал нужно помещать в стерильную посуду. Его объем должен составлять 20-30 грамм. Максимальное время его доставки в лабораторию должно составлять 5 часов;
- анализ мокроты на антибиотики необходимо проводить утром. Предварительно нужно очистить рот и зубы. Материал сдайте в лабораторию в течение часа;
- анализ крови на стерильность можно сдавать после приема антибиотиков. Материал берется в лабораторных условиях. Правильно проведенное иследование помогает выявить уровень сопротивляемости организма, а также наличие бактерий. Также кровь берется для того, чтобы провести анализ на иммуноглобулин, при помощи него выявляется наличие заболеваний и патогенных организмов, снижающих иммунитет. Результат можно получить через несколько суток – 2-3;
- анализ спермы. Спермограмму выполняют в лаборатории, там сразу берется материал и обследуется. Анализ спермы позволяет определить наличие различных патологий мужской мочеполовой системы.
Расшифровка
После того как проведено исследование на чувствительность к антибиотикам расшифровка проводится уже через несколько суток. Расшифровка анализа выполняется достаточно просто.
Изучение материала при расшифровке включает несколько степеней:
- первая – во время нее нет роста;
- вторая – происходит рост на среде с твердой структурой до 10 колоний;
- третья – до 100 колоний;
- четвертая – выше 100 колоний.
Эти условия важно соблюдать, потому что именно от них зависит точное выявление наличие условно-патогенной микрофлоры. Первая и вторая степень не являются показателями наличия в организме наличия инфекции, а только лишь говорят о загрязненности материала. А вот 3 и 4 степень свидетельствуют о расширенной инфекции с воспалительным характером. Если выявляется патогенная инфекция, то прием антибиотиков можно начинать сразу, но их назначает врач.
При проведении анализа важной составляющей должна быть резистентность бактерий на определенный вид антибиотика. Для этого обязательно выполняется антибиотикограмма, которая помогает подобрать подходящие названия антибиотических средств для лечения, их совместимость. Чувствительный микроорганизм к антибиотиком погибает при установленных дозах врачом, если же он обладает повышенной устойчивостью на действие антибиотиков, то врач подбирает более сильные препараты в повышенной дозе
Анализ на чувствительность к антибиотикам: для чего нужен и когда назначается
- Мазок
- Анализ крови и мочи
Антибиотики давно стали обязательным составляющим элементом любой антибактериальной терапии.
К сожалению, ритм жизни у многих людей таков, что они не могут позволить себе длительное отсутствие на рабочем месте.
По этой причине они самостоятельно назначают себе подобные препараты при малейших признаках простуды.
Однако делать этого категорически нельзя, ведь бактерии способны активировать особый механизм защиты от тех или иных лекарственных средств.
Анализ на чувствительность к антибиотикам выполняют с помощью лабораторных методов для выявления возбудителя того или иного заболевания и его количество в организме. Данное исследование позволяет подобрать оптимальную схему приема препарата.
Специалисты используют для этого 2 основных способа:
- эмпирический — информацию получают на основании результатов наблюдений или опытов;
- этиотропный — в этом случае вначале выявляют возбудителя инфекции, а затем определяют степень его чувствительности к тем или иным средствам.
В зависимости от восприимчивости к антибиотикам специалисты разделяют все микроорганизмы на 3 группы:
- чувствительные (S) — для их устранения достаточно стандартной дозы препарата;
- умеренно-устойчивые (I) — им требуется максимальное количество антибиотика;
- устойчивые ® — их невозможно ликвидировать даже повышенной нормой.
При этом у разных людей реакция тех или иных категорий бактерий на антибиотики может отличаться. Поэтому рекомендация о приеме препаратов лишь на основании усредненных статистических данных иногда не приносит желаемых результатов. К тому же необходимо учитывать, что прием данной группы медикаментов уничтожает не только болезнетворные бактерии, но и полезную микрофлору.
Нередки ситуации, когда неверно назначенный препарат ликвидировал нужные бактерии, а вредные микробы оставались невредимы. Для достижения наибольшей эффективности при лечении анализ на чувствительность к антибиотикам необходимо проводить каждый раз при наличии подозрений на бактериальную природу заболеваний.
Важно
МЫ СОВЕТУЕМ! Слабая потенция, вялый член, отсутствие длительной эрекции - не приговор для половой жизни мужчины, но сигнал, что организму нужна помощь и мужская сила ослабевает. Есть большое количество препаратов, которые помогают обрести мужчине стойкую эрекцию для секса, но у всех свои минусы и противопоказания, особенно, если мужчине уже 30-40 лет. Капсулы «Пантосаган» для потенции помогают не просто получить эрекцию ЗДЕСЬ И СЕЙЧАС, но выступают в качестве профилактики и накопления мужской силы, позволяя мужчине оставаться сексуально активным долгие годы!
Читать подробнее...
Врач может назначить проведение подобного исследования по следующим причинам:
- при возникновении необходимости в замене препарата из-за развившихся аллергических реакций;
- для выявления наиболее эффективного медикамента в данном конкретном случае;
- при наступлении фазы привыкания к лекарству;
- из-за малой эффективности выбранного средства.
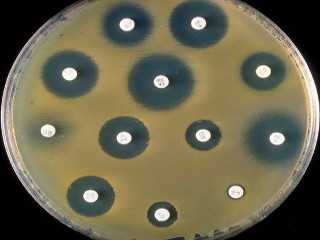
В настоящее время существует 3 основных способа определения чувствительности бактерий к антибиотику: диско-диффузный, Е-тест и метод серийного разведения. Все они представляют собой микробиологические исследования, поэтому чаще их называют бактериологическим посевом. Простейшим и распространенным является диско-диффузный.
В специальной лабораторной посуде создается благоприятная среда для бактерий, куда их впоследствии и засевают. После этого в чашке Петри размещают пропитанные антибиотиком картонные диски, и бакпосев размещается в термостате на 12-18 часов. По истечении указанного времени специалист оценивает эффективность каждого вида антибиотика по зоне подавления роста патогенных микроорганизмов. Е-тест проводится таким же способом, как и предыдущее исследование. Только в этом случае вместо дисков используют полоску, на которую нанесен антибиотик в определенной градации — его концентрация увеличивается от минимальных до максимальных показателей.
Через 12 часов будет ярко выражена зона подавления роста бактерий. Место соприкосновения этого участка и полоски определяют как минимальную подавляющую концентрацию (МПК) — в расшифровке этот показатель означает наименьшее количество препарата, необходимого для уничтожения определенного вида бактерий.
Данный вид анализа на чувствительность к антибиотикам стоит недешево, поэтому используется нечасто. При использовании метода серийного разведения концентрация антибиотика уменьшается. Составы из пробирок вносятся в питательную среду (агар или бульон) и засеваются микроорганизмами. После посуду помещают в термостат на несколько часов, а затем анализируют полученные результаты. Замутненное содержимое пробирки говорит о наличии патогенной флоры, концентрация антибиотика в ней мала. Количество препарата в первой емкости без помутнения будет считаться достаточным для лечения.
Мазок на чувствительность к антибиотикам: подготовка к анализу и его проведение
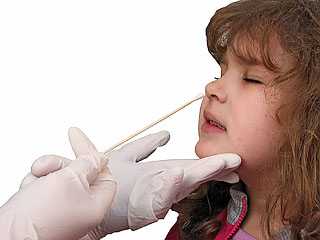 В качестве биоматериала для мазка на чувствительность к антибиотикам используют различные образцы ткани или производные функционирования организма человека. Образец наносится на лабораторное стекло, а затем изучается под микроскопом.
В качестве биоматериала для мазка на чувствительность к антибиотикам используют различные образцы ткани или производные функционирования организма человека. Образец наносится на лабораторное стекло, а затем изучается под микроскопом.
При подозрении на те или иные болезни берется различный материал. Больного с возможной ангиной врач-отоларинголог (ЛОР) направит на сдачу мазка из зева и носа, а гинеколог при постановке на учет по беременности и родам обязательно возьмет слизь из цервикального канала пациентки. Для получения достоверного результата необходимо правильно подготовиться к анализу. Когда мазок на чувствительность к антибиотикам планируется брать из мочеполовых органов (уретры или микрофлоры влагалища) следует отказаться от интимных контактов за 1-2 дня. Непосредственно перед анализом не следует мочиться 5,5-6 часов мужчинам и не менее 2 часов — дамам. Если проводился курс лечения антибиотиками, то после его окончания должно пройти минимум 2 недели.
При наличии воспаления уровень лейкоцитов будет повышенным. В этом случае врач предложит либо стандартную схему лечения антибиотиками, либо проведение дополнительных исследований. Мокроту на анализ сдают с утра натощак. Перед забором чистят зубы и полощут рот. Для исследования биоматериал доставляют в течение 1 часа. Собранные пробы засевают в специальную среду.
Затем пробирки с анализами устанавливают в термостат, где созданы идеальные условия для жизнедеятельности бактерий. Прибору задают определенные параметры: температуру, влажность и период времени. По истечении указанного срока образцы извлекают из термостата и приступают к контрольному осмотру выросших колоний. На основании полученных данных составляют антибиотикограмму, определяющую чувствительность выявленных микроорганизмов к антибактериальным средствам и бактериофагам.
В зависимости от метода исследования врач может получить данные анализов через 2-3 дня после сдачи пациентом биоматериала в лабораторию. Результаты мазка на чувствительность к антибиотикам считаются действительными только во время течения того заболевания, по поводу которого его назначали. Причем этот срок не включает время приема антибиотиков — прием лекарственных средств может повлиять на результат исследования.
Анализ крови и мочи на чувствительность к антибиотикам
 Нередко для изучения используют и другой биологический материал. В поликлиниках широко распространен анализ крови на чувствительность к антибиотикам. Особая подготовка к нему не требуется, единственное условие — исследование проводится до начала антибиотикотерапии.
Нередко для изучения используют и другой биологический материал. В поликлиниках широко распространен анализ крови на чувствительность к антибиотикам. Особая подготовка к нему не требуется, единственное условие — исследование проводится до начала антибиотикотерапии.
У взрослых пациентов берут минимум 15 мл крови, у детей — не менее 5 мл. Алгоритм забора биоматериала прост — взятую при помощи одноразового катетера кровь помещают в стерильную пробирку с резиновой пробкой, в которой создана питательная для возбудителей болезни среда. Как правило, через 12-18 часов результат анализа крови на чувствительность к антибиотикам уже известен, однако, если микроорганизмы относятся к классу медленнорастущих, то потребуется несколько дней наблюдений. Не менее часто используется анализ мочи на чувствительность к антибиотикам.
Показаниями для него может стать цистит, уретрит, воспаление почек — пиелонефрит. В этом случае понадобится подготовка. Для анализа берется средняя порция утренней мочи, при этом несколько первых и последних капель не должны попадать в стерильную емкость. Сбор биоматериала для анализа мочи на чувствительность к антибиотикам проводится после утренних гигиенических процедур без применения антисептических средств.
Хотя в мочевом пузыре моча стерильна, после прохождения через женские половые органы она может получить непатогенных кокков в малой концентрации, но в большинстве случаев остается чистой.
У мужчин в этом отношении все иначе: из передней части уретры в мочу попадает целый спектр микроорганизмов — стафилококки, дифтероиды и некоторые непатогенные бактерии. Небольшие отклонения в расшифровке анализа мочи на чувствительность к антибиотикам входят в категорию нормы. В некоторых случаях (например, при лактационном мастите) на анализ берут грудное молоко.
Проба берется перед кормлением ребенка следующим образом:
- обрабатывают спиртом кожу вокруг соска;
- сцеживается небольшое количество молока — около 15 мл, следующие 5-10 мл жидкости из каждой груди собирается в отдельный контейнер. Биоматериал должен быть доставлен в лабораторию не позднее, чем через 2 часа.
 Исследование спермы проводится при подозрении на воспалительный процесс или инфекционное заболевание. Эякулят получают при мастурбации или с помощью вибромассажа полового органа. Кроме этого, возможна стимуляция эякуляторного центра электродами, вводимыми в прямую кишку.
Исследование спермы проводится при подозрении на воспалительный процесс или инфекционное заболевание. Эякулят получают при мастурбации или с помощью вибромассажа полового органа. Кроме этого, возможна стимуляция эякуляторного центра электродами, вводимыми в прямую кишку.
Сперму собирают в предварительно прогретую до температуры тела, чистую и сухую емкость. Перед сбором биоматериала необходимо тщательно вымыть руки и половой орган. От интимных отношений лучше воздержаться за 3-5 дней до взятия проб. В этот же период не следует употреблять алкоголь и посещать баню. При проведении анализа крови на чувствительность к антибиотикам, а также мочи, кала, грудного молока и спермы, пробу располагают в специальной среде, благоприятной для жизнедеятельности болезнетворных бактерий.
В процессе размножения они создают колонии — их затем и оценивает специалист. На основании полученных данных составляют антибиотикограмму — перечень антибактериальных препаратов, к которым чувствительны обнаруженные в организме бактерии. Нельзя однозначно ответить на вопрос о сроках готовности анализа. Она напрямую зависит от биоматериала. Обычно для проведения исследования достаточно 12-24 часов, но в некоторых случаях может потребоваться неделя и даже две.
Результаты анализа на чувствительность к антибиотикам действительны лишь на период заболевания, при котором он был рекомендован. После проведения антибактериального лечения картина может разительно поменяться. При возникновении подозрений на инфекционное заболевание ни в коем случае не стоит заниматься самолечением и принимать антибиотики. Это чревато серьезными последствиями. Принимать подобные решения должен исключительно высококвалифицированный специалист.
- Автор: Юрий Костин
- Распечатать
Анализ на чувствительность к антибиотикам: что это значит и как сдавать?
Современная клиническая практика использует два основных принципа, на основании которых производится назначение антибактериальных средств – эмпирический и этиотропный.
 Эмпирический (данные получены путем наблюдения или опыта) принцип основывается на накопленных знаниях о сущности и чувствительности бактерий, закономерности их роста, а также резистентности (сопротивляемости, выживаемости) микроорганизмов.
Эмпирический (данные получены путем наблюдения или опыта) принцип основывается на накопленных знаниях о сущности и чувствительности бактерий, закономерности их роста, а также резистентности (сопротивляемости, выживаемости) микроорганизмов.- Этиотропный. При этиотропном принципе первоначально предполагается выявить флору, которая является возбудителем инфекции, а затем определить чувствительность бактерии к определенным антибиотикам.
Определение чувствительности флоры
Бактерии, которые выделяются у больных, подлежат проверке на чувствительность к антибактериальным препаратам.
 При этом появляется возможность более рационального проведения терапии антибиотиками. Существуют две основные группы, на которые делятся методы определения чувствительности бактерий к антибиотикам:
При этом появляется возможность более рационального проведения терапии антибиотиками. Существуют две основные группы, на которые делятся методы определения чувствительности бактерий к антибиотикам:
- Диффузионные методы;
- Методы разведения.
Также существуют ускоренные методы, позволяющие сократить время на определение чувствительности.
к оглавлению ↑Диско-диффузионный метод
Диффузионный метод дисков, которые насыщаются антибиотиками, получил широкое распространение из-за простоты. При этом способе определение чувствительности осуществляется следующим образом:
-
Чашка Петри (лабораторный сосуд, имеющий форму плоского цилиндра) частично заполняется питательным веществом – мясопептонным агаром.
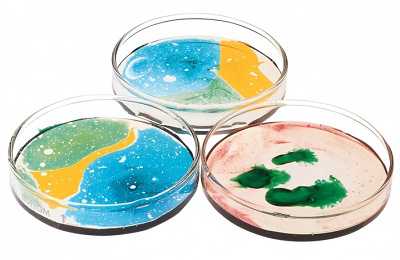 Поверх него наносится (засевается) суспензия бактерий, имеющая определенную плотность.
Поверх него наносится (засевается) суспензия бактерий, имеющая определенную плотность. - Затем в чашку помещаются картонные диски, пропитанные некоторым количеством антибиотика, которое указывается на этикетке. Антибиотик, проникая в агар, формирует зону вокруг дисков, где рост микроорганизмов подавляется.
-
Чашка Петри помещается в термостат, в котором поддерживается температура 37 °C. Флору инкубируют 18 часов.
Результат определяется измерением в миллиметрах диаметра той зоны, которая возникла вокруг диска.
При выполнении анализа на чувствительность к антибиотикам немаловажную помощь оказывает Е-тест.
Это исследование выполняется так же, как и диско-диффузионный способ тестирования. При этом вместо диска используется тест в виде полоски, на которую антибиотик наносится с увеличением концентрации в соответствии с градуировкой от минимума к максимуму.
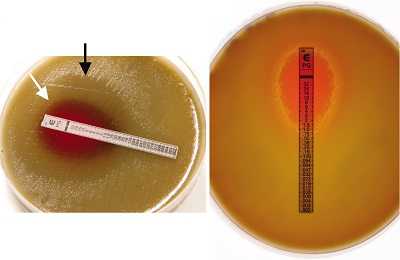 Зона, в которой рост бактерий подавляется, имеет эллипсовидную форму. Место, где происходит соприкосновение этой зоны и полоски, определяется как МПК. Расшифровка аббревиатуры – минимальная подавляющая концентрации, которая считывается количественно согласно цифрам градуировки.
Зона, в которой рост бактерий подавляется, имеет эллипсовидную форму. Место, где происходит соприкосновение этой зоны и полоски, определяется как МПК. Расшифровка аббревиатуры – минимальная подавляющая концентрации, которая считывается количественно согласно цифрам градуировки.
Диффузионные методы просты и доступны для выполнения практически в любой лаборатории. В связи с тем, что тест по цене довольно дорог, на практике большее распространение получил метод дисков.
к оглавлению ↑Метод разведения
В основе методов разведения лежит алгоритм двойных последовательных разведений. В этом способе каждая последующая концентрация антибиотика в два раза ниже предыдущей. Данные разведения вносятся в бульон или агар, являющиеся питательной средой. Поверх засевают флору.
 После выдерживания в термостате и окончания инкубационного периода (18-20 часов) производится определение полученных результатов, выраженных в единицах измерения мкг/мл, в которых измеряется МПК.
После выдерживания в термостате и окончания инкубационного периода (18-20 часов) производится определение полученных результатов, выраженных в единицах измерения мкг/мл, в которых измеряется МПК.
Заметный рост микроорганизмов проявляется в виде помутнения питательной среды. Это свидетельствует о недостаточности концентрации антибиотика. МПК – это наименьшее содержание антибиотика в сосуде, при котором зримо не определяется помутнение, свидетельствующее о жизнедеятельности бактерий.
к оглавлению ↑Ускоренные методы
Наименьший промежуток времени, через который может быть получен результат исследования на чувствительность бактерий по вышеописанным методам – около 18 часов. Однако при тяжелом протекании инфекционного заболевания – это длительный период.
В экстренных случаях лечение начинается еще до получения лабораторных результатов. В связи с этим ускоренные методы имеют явно выраженный практический интерес.
В их основе лежат следующие принципы исследования:
- Подавление антибиотиком ферментативной (регулируемой как ускорителями, так и замедлителями) активности микробов. При этом тесте индикатор изменяет свой окрас в зависимости от того, в какой степени чувствительна флора, культивированная на глюкозе. При добавлении дрожжевого экстракта к среде время получения результата – около 2,5 часов.
 Изменение в количественном выражении окислительно-восстановительного потенциала (Eh) при культивировании микроорганизмов в питательной для них среде. При этом тесте добавляемые в среду специальные индикаторы изменяют свой цвет. Метод прост в техническом исполнении. Результаты исследования могут быть получены уже через два часа.
Изменение в количественном выражении окислительно-восстановительного потенциала (Eh) при культивировании микроорганизмов в питательной для них среде. При этом тесте добавляемые в среду специальные индикаторы изменяют свой цвет. Метод прост в техническом исполнении. Результаты исследования могут быть получены уже через два часа.- Обнаружение методом фазово-контрастной микроскопии образовавшихся инволюционных (находящихся в обратном развитии) форм микроорганизмов. При этом фиксируется концентрация антибиотика, вызвавшая такое изменение.
Необходимость назначения теста
Воздействие антибактериальных препаратов вызывает приостановку развития микроорганизмов или может привести к их гибели.
Отдельный вид микробов может оказаться чувствителен только к определенным препаратам, которые имеют свой спектр действия. Для их выявления возникает необходимость в назначении теста.
Однако в связи с существенным изменением экологии и производством целого ряда новых антибактериальных препаратов, происходит процесс мутации (преобразования генотипа) бактерий.
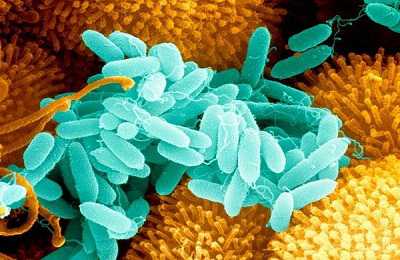 Например, синегнойная палочка размножается даже в таком антисептике, как раствор фурацилина. Она является распространенным возбудителем внутрибольничных (нозокомиальных) инфекций и обнаруживается при гнойных ранах, абсцессах, инфекциях мочеполовой системы. Синегнойная палочка – причина четверти случаев выявления первичных бактериемий (наличие в крови бактерий). При этом данный организм может формировать чувство кворума благодаря имеющимся сигнальным молекулам, что дает возможность образовать защитную биопленку от вредных для нее веществ.
Например, синегнойная палочка размножается даже в таком антисептике, как раствор фурацилина. Она является распространенным возбудителем внутрибольничных (нозокомиальных) инфекций и обнаруживается при гнойных ранах, абсцессах, инфекциях мочеполовой системы. Синегнойная палочка – причина четверти случаев выявления первичных бактериемий (наличие в крови бактерий). При этом данный организм может формировать чувство кворума благодаря имеющимся сигнальным молекулам, что дает возможность образовать защитную биопленку от вредных для нее веществ.
Синегнойная палочка размножается при повышенной влажности и наличии кислорода.
Является условно-патогенным видом бактерий. Это означает, что данная бактерия постоянно присутствует в организме человека. Ее патологическое размножение происходит при появлении определенных условий. Синегнойная инфекция является опасным заболеванием, которое носит остро выраженную форму. Одну треть инфекций, выявляемых при исследовании анализа мочи вызывает данная палочка.
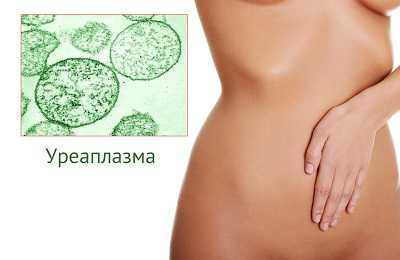 Еще одним представителем специфических микроорганизмов является уреаплазма, которая становится причиной уреаплазмоза. Эти бактерии обитают в мочевых путях людей и относятся к условно-патогенным. Могут вызывать некоторый ряд заболеваний, однако обнаруживаются и у здорового человека.
Еще одним представителем специфических микроорганизмов является уреаплазма, которая становится причиной уреаплазмоза. Эти бактерии обитают в мочевых путях людей и относятся к условно-патогенным. Могут вызывать некоторый ряд заболеваний, однако обнаруживаются и у здорового человека.
Уреаплазма передается путем половых контактов или от матери к ребенку при родах. Заражение в быту имеет малую вероятность. Лечение уреаплазмоза необходимо обязательно, так как вызывающий заболевание организм – внутриклеточный паразит, из-за которого происходит нарушение процесса дробления клетки.
Выявление таких бактерий, как синегнойная палочка и уреаплазма, необходимо для определения окончательного диагноза заболевания.
Посев на чувствительность к антибиотикам выполняется для определения необходимых антибактериальных средств и их доз.
к оглавлению ↑Выполнение анализа
Из всех существующих методов, с помощью которых выполняется диагностика инфекционных заболеваний, бактериологический посев на флору является наиболее точным.
При этом лабораторном исследовании определяется не только сам возбудитель, но и его количество, а также чувствительность. Метод определяет как патогенную, так и условно-патогенную микрофлору.
Материалом для исследования может являться:
- моча;
- кровь;
 мокрота;
мокрота;- материнское грудное молоко;
- сперма;
- жидкость из плевры (оболочки легких);
- смыв из бронхов;
- желчь;
- спинномозговая жидкость, специально полученная для диагностики;
- воспалительная жидкость – экссудат;
- мазок.
Мазок – это образец любой ткани или материала, являющегося производным от жизнедеятельности человека, который наносится на предметное стекло для дальнейшего изучения под микроскопом. Срок выполнения может составлять максимально две недели, что зависит от типа определяемого микроорганизма.
Мазок при исследовании урогенитального тракта женщины позволяет выявить воспаления слизистых уретры, влагалища или цервикального канала.
 При этом появляется возможность диагностики следующих заболеваний:
При этом появляется возможность диагностики следующих заболеваний:
- молочница (кандидоз);
- гонорея;
- трихомониаз;
- вагиноз бактериальный.
Мазок также может быть взят из: носоглотки, зева (отверстия, проходящего в глотку изо рта), или конъюнктивы.
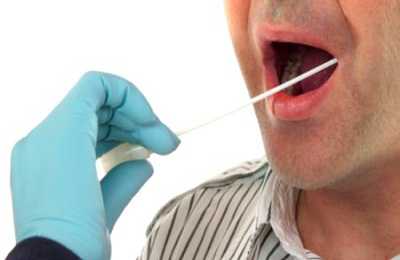 Такой анализ, как мазок из зева выполняется для определения доминирующих бактерий в данной области. Среди болезнетворных организмов, населяющих зев, можно выявить золотистые стафилококки, провоцирующие появление чирей на коже. При возникновении ангины, сопровождающейся осложнениями на внутренние органы, может проявиться наличие стрептококков. Это значит, что опять необходим мазок из зева.
Такой анализ, как мазок из зева выполняется для определения доминирующих бактерий в данной области. Среди болезнетворных организмов, населяющих зев, можно выявить золотистые стафилококки, провоцирующие появление чирей на коже. При возникновении ангины, сопровождающейся осложнениями на внутренние органы, может проявиться наличие стрептококков. Это значит, что опять необходим мазок из зева.
При заборе анализа стерильной ватной палочкой пациенту требуется широко открыть рот и откинуть назад голову. Мазок из зева – это безболезненная процедура, требующая, однако выполнения предварительных рекомендаций.
За несколько дней до сдачи анализа необходимо прекратить пользоваться ополаскивателями и спреями для освежения полости рта или лечения горла, а также мазями для носа. В день забора анализа из зева чистка зубов не рекомендуется.
к оглавлению ↑Анализ мочи
Исследование мочи позволяет выявить бактерии, такие, например, как синегнойная палочка, являющиеся причиной воспалительного процесса мочевыводящих путей, а также определить их концентрацию. Выявление патогенных бактерий считается положительным результатом. Количество бактерий в биоматериале подсчитывается в КОЕ – колониеобразующих единицах. Оно выражается, к примеру, таким числом – десять в шестой степени.
 При положительном результате исследования подбирается эффективный антибиотик. При этом следует помнить, что перед введением препарата пациенту требуется предварительная проба на чувствительность к антибиотикам. Определение чувствительности бактерий к антибактериальному препарату выполняется диско-диффузионным методом.
При положительном результате исследования подбирается эффективный антибиотик. При этом следует помнить, что перед введением препарата пациенту требуется предварительная проба на чувствительность к антибиотикам. Определение чувствительности бактерий к антибактериальному препарату выполняется диско-диффузионным методом.
Для исследования пригодна средняя порция утренней мочи. Ее количество, достаточное для анализа, – 3-5 мл. Она собирается в одноразовый контейнер из пластика, который заранее выдается в лаборатории. Перед сдачей анализа мочи необходимо обработать гениталии. Применение антисептических средств при этом не рекомендуется.
Сдавать анализ мочи не рекомендуется при прохождении антибактериальной терапии. Это является возможным только по истечении двух недель после окончания курса лечения. Собранный анализ нельзя хранить дома, так как в тепле происходит размножение появившихся бактерий, например синегнойной палочки, уже через несколько часов.



Анализ крови на чувствительность к антибиотикам
Главная » Анализ крови » Анализ крови на чувствительность к антибиотикам
Анализ на чувствительность к антибиотикам является обязательным при возникновении у врача подозрений, что заболевание пациента имеет бактериальную природу. Это связано с тем, что медики пытаются контролировать назначение данных препаратов, чтобы не стимулировать мутации и не вызывать резистентность у микроорганизмов.
Определение

Анализ на чувствительность к антибиотикам – это лабораторный способ выявления препарата, который будет оказывать наибольшее действие на патогенную флору в данном конкретном случае болезни.
На данный момент антибактериальная терапия применяется достаточно широко там, где она нужна, а также в тех случаях, когда это совсем не обязательно, для перестраховки от возможных осложнений. Например, после кесарева сечения, лапароскопических операций, удаления конкрементов из почек или мочеточников и т. д.
Фармацевтическая промышленность может предложить широкий выбор препаратов как в плане цены, так и в плане действенности. Для того чтобы не «тыкать пальцем в небо» и назначить эффективный антибиотик, нужно провести посевы на чувствительность.
Показания
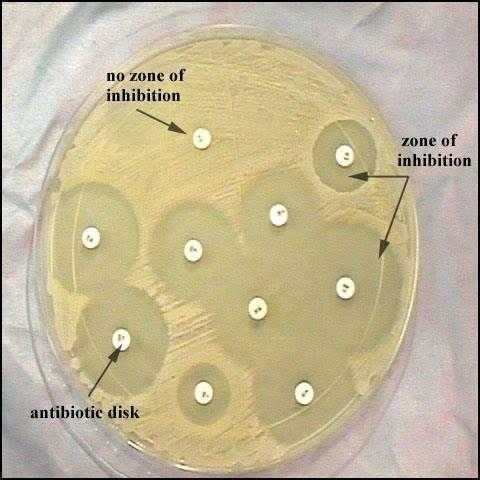
Перед тем как врач подберет терапию, пациенту необходимо сдать некоторые анализы. Посев на чувствительность к антибиотикам назначается, если необходимо определить лекарство, которое в данном случае будет наиболее уместно. Чаще всего это исследование назначается для лечения заболеваний, передающихся половым путем, или ЗППП. Для детей же необходимость в определении антибиотика – это обязательное условие.
Кроме того, определение чувствительности нужно, чтобы избежать устойчивости бактерий к лечению. Если пациента недавно лечили антибиотиками, и теперь вновь необходим повторный курс, то требуется замена препарата. Это позволит использовать меньшие дозы лекарства и не вызывать мутации у возбудителя. В гнойных хирургических отделениях антибиотики меняют каждые два-три месяца.
Данный анализ необходим еще в том случае, если на основную группу антибиотиков у больного возникает аллергическая реакция.
Диффузионные методы

Анализ мочи на чувствительность к антибиотикам, и не только ее, можно провести несколькими способами. Первый из них – это метод дисков. Проводят его следующим образом. В чашку Петри заливают агар, а когда он застынет, специальным инструментом наносят исследуемый материал. Затем по поверхности агара раскладывают бумажные диски, пропитанные антибиотиками. После чашку закрывают и ставят в термостат. Постепенно диск погружается в желатин, а антибиотик диффундирует в окружающее пространство. Вокруг бумаги образуется зона «подавления роста». Чашки проводят в термостате двенадцать часов, затем их вынимают и измеряют диаметр вышеуказанной зоны.
Второй способ – это метод Е-теста. Он похож на предыдущий, но вместо бумажных дисков используют полоску, которая на своем протяжении в разной степени пропитана антибиотиком. После двенадцати часов экспозиции в термостате чашку Петри достают и смотрят, в каком месте зона подавления роста соприкасается с полоской бумаги. Это будет наименьшая концентрация препарата, которая необходима для лечения заболевания.
Достоинством этих тестов является быстрота и простота их проведения.
Методы разведения

Анализ на флору и чувствительность к антибиотикам можно провести и другим способом. Этот метод основан на последовательном уменьшении концентрации антибиотика (от максимальной до минимальной) с целью определить, в какой из пробирок прекратится сдерживание роста бактерий.
Сначала подготавливают растворы препарата. Затем их вносят в жидкую среду с бактериями (бульон или агар). Все пробирки на ночь (то есть 12 часов) помещаются в термостат при температуре 37 градусов, а утром проводят анализ получившихся результатов. Если содержимое пробирки или чашки Петри мутное, это свидетельствует о росте бактерий и, следовательно, неэффективности антибиотика в данной концентрации. Первая пробирка, в которой визуально не будет определяться рост колоний микроорганизмов, будет считаться достаточной концентрацией для лечения.
Это разведение препарата принято называть минимальной подавляющей концентрацией (МПК). Она измеряется в миллиграммах на литр или микрограммах на миллилитр.
Интерпретация результатов
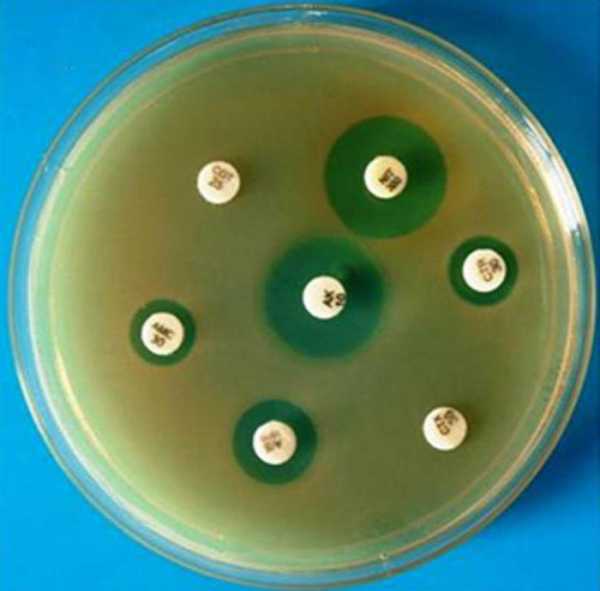
Анализ на чувствительность к антибиотикам нужно уметь не только правильно сделать, но и грамотно расшифровать. Основываясь на получаемых результатах, все микроорганизмы делят на чувствительные, умеренно резистентные и резистентные. Для того чтобы различать их между собой, используются условные пограничные концентрации препаратов.
Эти значения не являются постоянными и могут изменяться в зависимости от приспосабливаемости микроорганизмов. Разработкой и пересмотром этих критериев поручено заниматься химиотерапевтам и микробиологам. Одной из официальных структур такого рода является Национальный комитет по клиническим лабораторным стандартам США. Разработанные ими стандарты признаны во всем мире для использования в оценке активности антибиотиков, в том числе для рандоминизированных многоцентровых исследований.
Различают два подхода к оценке результатов анализа на чувствительность к антибиотикам: клинический и микробиологический. Микробиологическая оценка ориентируется на распределение эффективных концентраций антибиотика, а клиническая - на качество антибактериальной терапии.
Резистентные и чувствительные микроорганизмы
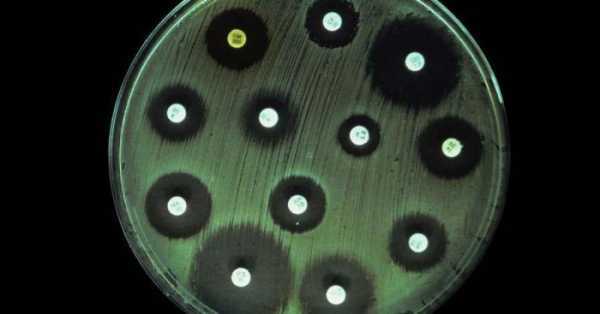
Анализ - определение чувствительности антибиотикам - назначается с целью выявить чувствительные и устойчивые микроорганизмы.
Чувствительными называются возбудители, которые поддаются лечению антибиотиками в средней терапевтической концентрации. Если достоверная информация о категории чувствительности микроорганизма отсутствует, то учитываются данные, полученные в условиях лаборатории. Они совмещаются со знаниями о фармакокинетике используемого препарата, и после синтеза данной информации делается вывод о восприимчивости бактерий к лекарству.
К резистентным, то есть устойчивым, микроорганизмам относятся те бактерии, которые продолжают вызывать заболевания даже при использовании максимальных концентраций лекарственных веществ.
Промежуточную резистентность устанавливают в том случае, если заболевание в процессе лечения может иметь несколько исходов. Выздоровление пациента возможно в случае использования высоких доз антибиотиков либо в случае прицельного накапливания лекарства в месте инфекции.
Минимальная бактерицидная концентрация
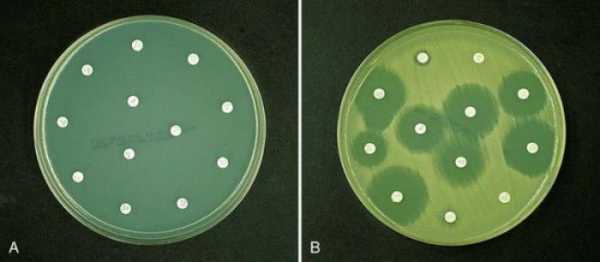
Анализ на микрофлору и чувствительность к антибиотикам определяет такой показатель, как минимальная бактерицидная концентрация, или МБК. Это самая низкая концентрация препарата, которая в лабораторных условиях вызывает элиминацию практически всех микроорганизмов в течение двенадцати часов.
Знание этого показателя врачи используют, когда назначают терапию не бактерицидными, а бактериостатическими лекарственными средствами. Или в случаях, когда стандартная антибактериальная терапия оказывается неэффективной. Чаще всего этот анализ заказывают для больных с бактериальным эндокардитом, остеомиелитом, а также при оппортунистических инфекциях.
Что может быть образцом?
Анализ на чувствительность к антибиотикам может проводиться с использованием биологических жидкостей:
- слюна;
- кровь;
- моча;
- сперма;
- грудное молоко.
Кроме того, для определения местной чувствительности производят забор мазков из уретры, цервикального канала и верхних дыхательных путей.
Подготовка к анализам
Бак. анализ на чувствительность к антибиотикам не требует от пациентов существенной подготовки, но некоторые ограничения все-таки есть.
- Для исследования используется средняя порция утренней мочи, которая собирается в стерильную посуду. Перед этим пациент обязательно должен осуществить туалет наружных половых органов и рук.
- Грудное молоко собирается перед кормлением ребенка. Первая порция сливается, а затем в стерильный контейнер сцеживается несколько миллилитров с каждой груди.
- Перед сдачей мазка из носоглотки стоит воздержаться от приема пищи в течение пяти-шести часов.
- В случае взятия мазка из половых путей, рекомендуют воздерживаться от половых контактов в течение пары дней.
На сегодняшний день не существует клинических или лабораторных методов, которые бы со стопроцентной вероятностью могли предсказать эффект от антибактериальной терапии. Но в то же время определение чувствительности бактерий к лекарственным веществам может быть ориентиром для врачей в вопросах выбора и коррекции лечения.
fb.ru
Анализ на чувствительность к антибиотикам: для чего нужен и когда назначается
- Мазок
- Анализ крови и мочи
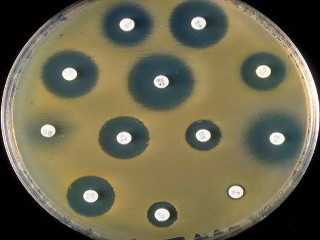
Антибиотики давно стали обязательным составляющим элементом любой антибактериальной терапии.
К сожалению, ритм жизни у многих людей таков, что они не могут позволить себе длительное отсутствие на рабочем месте.
По этой причине они самостоятельно назначают себе подобные препараты при малейших признаках простуды.
Однако делать этого категорически нельзя, ведь бактерии способны активировать особый механизм защиты от тех или иных лекарственных средств.
Анализ на чувствительность к антибиотикам выполняют с помощью лабораторных методов для выявления возбудителя того или иного заболевания и его количество в организме. Данное исследование позволяет подобрать оптимальную схему приема препарата.
Специалисты используют для этого 2 основных способа:
- эмпирический — информацию получают на основании результатов наблюдений или опытов;
- этиотропный — в этом случае вначале выявляют возбудителя инфекции, а затем определяют степень его чувствительности к тем или иным средствам.
В зависимости от восприимчивости к антибиотикам специалисты разделяют все микроорганизмы на 3 группы:
- чувствительные (S) — для их устранения достаточно стандартной дозы препарата;
- умеренно-устойчивые (I) — им требуется максимальное количество антибиотика;
- устойчивые ® — их невозможно ликвидировать даже повышенной нормой.
При этом у разных людей реакция тех или иных категорий бактерий на антибиотики может отличаться. Поэтому рекомендация о приеме препаратов лишь на основании усредненных статистических данных иногда не приносит желаемых результатов. К тому же необходимо учитывать, что прием данной группы медикаментов уничтожает не только болезнетворные бактерии, но и полезную микрофлору.
Нередки ситуации, когда неверно назначенный препарат ликвидировал нужные бактерии, а вредные микробы оставались невредимы. Для достижения наибольшей эффективности при лечении анализ на чувствительность к антибиотикам необходимо проводить каждый раз при наличии подозрений на бактериальную природу заболеваний.
Врач может назначить проведение подобного исследования по следующим причинам:
- при возникновении необходимости в замене препарата из-за развившихся аллергических реакций;
- для выявления наиболее эффективного медикамента в данном конкретном случае;
- при наступлении фазы привыкания к лекарству;
- из-за малой эффективности выбранного средства.
В настоящее время существует 3 основных способа определения чувствительности бактерий к антибиотику: диско-диффузный, Е-тест и метод серийного разведения. Все они представляют собой микробиологические исследования, поэтому чаще их называют бактериологическим посевом. Простейшим и распространенным является диско-диффузный.
В специальной лабораторной посуде создается благоприятная среда для бактерий, куда их впоследствии и засевают. После этого в чашке Петри размещают пропитанные антибиотиком картонные диски, и бакпосев размещается в термостате на 12-18 часов. По истечении указанного времени специалист оценивает эффективность каждого вида антибиотика по зоне подавления роста патогенных микроорганизмов. Е-тест проводится таким же способом, как и предыдущее исследование. Только в этом случае вместо дисков используют полоску, на которую нанесен антибиотик в определенной градации — его концентрация увеличивается от минимальных до максимальных показателей.
Через 12 часов будет ярко выражена зона подавления роста бактерий. Место соприкосновения этого участка и полоски определяют как минимальную подавляющую концентрацию (МПК) — в расшифровке этот показатель означает наименьшее количество препарата, необходимого для уничтожения определенного вида бактерий.
Данный вид анализа на чувствительность к антибиотикам стоит недешево, поэтому используется нечасто. При использовании метода серийного разведения концентрация антибиотика уменьшается. Составы из пробирок вносятся в питательную среду (агар или бульон) и засеваются микроорганизмами. После посуду помещают в термостат на несколько часов, а затем анализируют полученные результаты. Замутненное содержимое пробирки говорит о наличии патогенной флоры, концентрация антибиотика в ней мала. Количество препарата в первой емкости без помутнения будет считаться достаточным для лечения.
Мазок на чувствительность к антибиотикам: подготовка к анализу и его проведение
 В качестве биоматериала для мазка на чувствительность к антибиотикам используют различные образцы ткани или производные функционирования организма человека. Образец наносится на лабораторное стекло, а затем изучается под микроскопом.
В качестве биоматериала для мазка на чувствительность к антибиотикам используют различные образцы ткани или производные функционирования организма человека. Образец наносится на лабораторное стекло, а затем изучается под микроскопом.
При подозрении на те или иные болезни берется различный материал. Больного с возможной ангиной врач-отоларинголог (ЛОР) направит на сдачу мазка из зева и носа, а гинеколог при постановке на учет по беременности и родам обязательно возьмет слизь из цервикального канала пациентки. Для получения достоверного результата необходимо правильно подготовиться к анализу. Когда мазок на чувствительность к антибиотикам планируется брать из мочеполовых органов (уретры или микрофлоры влагалища) следует отказаться от интимных контактов за 1-2 дня. Непосредственно перед анализом не следует мочиться 5,5-6 часов мужчинам и не менее 2 часов — дамам. Если проводился курс лечения антибиотиками, то после его окончания должно пройти минимум 2 недели.
При наличии воспаления уровень лейкоцитов будет повышенным. В этом случае врач предложит либо стандартную схему лечения антибиотиками, либо проведение дополнительных исследований. Мокроту на анализ сдают с утра натощак. Перед забором чистят зубы и полощут рот. Для исследования биоматериал доставляют в течение 1 часа. Собранные пробы засевают в специальную среду.
Затем пробирки с анализами устанавливают в термостат, где созданы идеальные условия для жизнедеятельности бактерий. Прибору задают определенные параметры: температуру, влажность и период времени. По истечении указанного срока образцы извлекают из термостата и приступают к контрольному осмотру выросших колоний. На основании полученных данных составляют антибиотикограмму, определяющую чувствительность выявленных микроорганизмов к антибактериальным средствам и бактериофагам.
В зависимости от метода исследования врач может получить данные анализов через 2-3 дня после сдачи пациентом биоматериала в лабораторию. Результаты мазка на чувствительность к антибиотикам считаются действительными только во время течения того заболевания, по поводу которого его назначали. Причем этот срок не включает время приема антибиотиков — прием лекарственных средств может повлиять на результат исследования.
Анализ крови и мочи на чувствительность к антибиотикам
 Нередко для изучения используют и другой биологический материал. В поликлиниках широко распространен анализ крови на чувствительность к антибиотикам. Особая подготовка к нему не требуется, единственное условие — исследование проводится до начала антибиотикотерапии.
Нередко для изучения используют и другой биологический материал. В поликлиниках широко распространен анализ крови на чувствительность к антибиотикам. Особая подготовка к нему не требуется, единственное условие — исследование проводится до начала антибиотикотерапии.
У взрослых пациентов берут минимум 15 мл крови, у детей — не менее 5 мл. Алгоритм забора биоматериала прост — взятую при помощи одноразового катетера кровь помещают в стерильную пробирку с резиновой пробкой, в которой создана питательная для возбудителей болезни среда. Как правило, через 12-18 часов результат анализа крови на чувствительность к антибиотикам уже известен, однако, если микроорганизмы относятся к классу медленнорастущих, то потребуется несколько дней наблюдений. Не менее часто используется анализ мочи на чувствительность к антибиотикам.
Показаниями для него может стать цистит, уретрит, воспаление почек — пиелонефрит. В этом случае понадобится подготовка. Для анализа берется средняя порция утренней мочи, при этом несколько первых и последних капель не должны попадать в стерильную емкость. Сбор биоматериала для анализа мочи на чувствительность к антибиотикам проводится после утренних гигиенических процедур без применения антисептических средств.
Хотя в мочевом пузыре моча стерильна, после прохождения через женские половые органы она может получить непатогенных кокков в малой концентрации, но в большинстве случаев остается чистой.
У мужчин в этом отношении все иначе: из передней части уретры в мочу попадает целый спектр микроорганизмов — стафилококки, дифтероиды и некоторые непатогенные бактерии. Небольшие отклонения в расшифровке анализа мочи на чувствительность к антибиотикам входят в категорию нормы. В некоторых случаях (например, при лактационном мастите) на анализ берут грудное молоко.
Проба берется перед кормлением ребенка следующим образом:
- обрабатывают спиртом кожу вокруг соска;
- сцеживается небольшое количество молока — около 15 мл, следующие 5-10 мл жидкости из каждой груди собирается в отдельный контейнер. Биоматериал должен быть доставлен в лабораторию не позднее, чем через 2 часа.
 Исследование спермы проводится при подозрении на воспалительный процесс или инфекционное заболевание. Эякулят получают при мастурбации или с помощью вибромассажа полового органа. Кроме этого, возможна стимуляция эякуляторного центра электродами, вводимыми в прямую кишку.
Исследование спермы проводится при подозрении на воспалительный процесс или инфекционное заболевание. Эякулят получают при мастурбации или с помощью вибромассажа полового органа. Кроме этого, возможна стимуляция эякуляторного центра электродами, вводимыми в прямую кишку.
Сперму собирают в предварительно прогретую до температуры тела, чистую и сухую емкость. Перед сбором биоматериала необходимо тщательно вымыть руки и половой орган. От интимных отношений лучше воздержаться за 3-5 дней до взятия проб. В этот же период не следует употреблять алкоголь и посещать баню. При проведении анализа крови на чувствительность к антибиотикам, а также мочи, кала, грудного молока и спермы, пробу располагают в специальной среде, благоприятной для жизнедеятельности болезнетворных бактерий.
В процессе размножения они создают колонии — их затем и оценивает специалист. На основании полученных данных составляют антибиотикограмму — перечень антибактериальных препаратов, к которым чувствительны обнаруженные в организме бактерии. Нельзя однозначно ответить на вопрос о сроках готовности анализа. Она напрямую зависит от биоматериала. Обычно для проведения исследования достаточно 12-24 часов, но в некоторых случаях может потребоваться неделя и даже две.
Результаты анализа на чувствительность к антибиотикам действительны лишь на период заболевания, при котором он был рекомендован. После проведения антибактериального лечения картина может разительно поменяться. При возникновении подозрений на инфекционное заболевание ни в коем случае не стоит заниматься самолечением и принимать антибиотики. Это чревато серьезными последствиями. Принимать подобные решения должен исключительно высококвалифицированный специалист.
impotencija.net
Посев на антибиотики - как выявить чувствительность к антибиотикам
На нашем сайте уже появлялись статьи, посвященные тому, в каких случаях нельзя обойтись без приема антибиотиков, мы писали обо всех «за» и «против» лечения антибиотиками, давали рекомендации по приему антибиотиков. Теперь предлагаем нашим читателям разобраться, как правильно назначить антибиотики? Что для этого нужно?
Прежде всего, следует сказать, что все микроорганизмы чувствительны к той или иной группе антибиотиков, это их свойство проявляется в остановке роста и размножения под действием лекарств, а в дальнейшем и их гибели. Чтобы определить, какие антибиотики наиболее успешно справятся с бактериями-возбудителями того или иного заболевания, сдается посев на антибиотики. Что это такое? Как правильно сдать бакпосев на антибиотики и как расшифровать полученные результаты?
Анализ на чувствительность к антибиотикам
На сегодняшний день в медицине есть 3 метода определения чувствительности микробов к антибиотику:
- диффузный – это распыление препарата в плотную питательную среду, созданную с помощью бумажных дисков;
- анализ в бактериологическом анализаторе с количественной регистрацией результатов;
- метод серийных разведений в бульоне – считается максимально точным и эффективным.
По сути, вне зависимости от выбранного метода, анализ на чувствительность к антибиотикам сводится к выделению возбудителя болезни в чистой культуре с дальнейшим определением спектра чувствительности к тем или иным антибиотикам. Обязательно анализ на антибиотики делается с микроорганизмов, выделенных из первично стерильных жидкостей, органов и тканей человека (кровь, спинномозговая жидкость, моча, микрофлора влагалища и уретры).
В результате проведенного исследования составляется антибиотикограмма – это список антибиотиков, к которым чувствителен или не чувствителен исследуемый микроорганизм, единица измерения при этом – минимальное количество антибиотика, необходимое для уничтожения возбудителя болезни.
Все микробы подразделяются на 3 категории в зависимости от их устойчивости к антибиотикам:
- чувствительные – для этих бактерий достаточно обычных доз антибиотиков;
- умеренно-устойчивые – убиваются введением максимальных доз препаратов;
- устойчивыештаммы – они не подавляются даже при максимальных количествах антибиотика.
В зависимости от результатов исследования на чувствительность к антибиотикам, врач назначает необходимые препараты, их дозы и продолжительность приема для оптимального лечения заболевания. Однако следует помнить, что чувствительность микробов «in vitro» (в пробирке) и «in vivo» (в живом организме) – это разные вещи. Здесь важно знать не то, какая концентрация микробов в пробирке с питательной средой, а их количество именно в пораженном органе. Сегодня технологии, с помощью которой можно было бы делать посев прямо из очагов болезни, нет, поэтому, несмотря на достаточно высокую точность анализов, следует помнить, что выявленная чувствительность к антибиотикам не всегда совпадает с реальностью, и на это должен сделать поправку врач, чтобы не допустить неэффективного приема пациентом антибиотиков.
Посев мочи на антибиотики
Бактериологический посев на чувствительность к антибиотикам делается из образцов изначально стерильных жидкостей. Остановимся на двух из них – моче и крови.
1. Анализ мочи на антибиотики – это метод, применяемый для диагностики инфекций в мочевыделительной системе человека, приводящих к возникновению цистита, уретрита, пиелонефрита, а также при диабете и дефиците иммунной системы.
Показания к проведению посева мочи:
- болезненные мочеиспускания;
- поясничные боли;
- нарушения мочеиспускания;
- изменения в результатах общих анализов мочи;
- определение чувствительности к антибиотикам микробов в органах мочевыделения.
Для анализа на чувствительность к антибиотикам необходимо собрать утреннюю порцию мочи в специальную стерильную емкость, выпустив первые и последние капельки. Руки и половые органы перед сбором мочи следует тщательно вымыть. При таком способе забора мочи в лабораторию попадет максимальная концентрация микроорганизмов в случае их наличия у пациента. Будьте внимательны, сообщите врачу, если в последние дни перед сдачей анализов Вы принимали антибиотики – это может дать ложноотрицательный результат исследования. Продолжительность исследования – от одного до десяти дней в зависимости от типа микробов. За это время образец мочи подвергает различным анализам, и в результате определяется возбудитель инфекции, а также уровень его чувствительности к тем или иным антибиотикам, что помогает врачу принять правильное решение о назначении препарата.
2.Анализ крови на антибиотики также призван дать ответ на вопрос, есть ли в крови пациента бактерии. Бактериемия, то есть зараженность крови микробами – очень опасное явление, с этим шутить не стоит. Забор крови происходит до начала приема антибиотиков, поскольку они могут вызвать неправильный отрицательный результат.
Кровь берут из вены при помощи одноразового катетера в количестве 5 – 10 мл, ее помещают в специальную стерильную бутыль с резиновой пробкой, в которой приготовлена питательная среда для бактерий. Обычно результат известен уже через 16 – 18 часов, однако в случае, если бактерии относятся к медленно растущим видам, тогда за образцом крови наблюдают несколько дней до момента, когда рост бактерий становится очевидным.
После того, как установлены типы микроорганизмов в крови пациента, начинается исследование их на устойчивость к антибиотикам. В окончательный результат записывают идентифицированные виды бактерий в крови, а также сведения об их устойчивости к антибиотикам.
Результаты бактериологического посева крови могут быть следующими:
- нет роста бактерий – это значит, что Ваша кровь стерильна;
- чистый рост – означает наличие единственного вида микроорганизмов, такое бывает, например, при сепсисе;
- смешанный рост — означает, что из образца крови было выделено более одного вида микробов
На этом исследование крови на антибиотики заканчивается, результат передается врачу, и он принимает решение о назначении тех или иных антибиотиков для лечения выявленного заболевания.
bambinostory.com
Расшифровка чувствительности к антибиотикам: о чем говорит анализ?
Анализы на чувствительность к антибиотикам в медицине называют бактериальным посевом. Эти методы позволяют определить возбудителя заболевания и его концентрацию в организме. Цель анализа – выявить в полученном материале вредные микроорганизмы, чтобы в дальнейшем решить задачи насчет специфического лечения.
Выделив микроорганизмы, проводят антибиотикограмму – определение чувствительности обнаруженных микробов к бактериофагам и антибактериальным препаратам.
Методы лабораторного определения чувствительности бактерий к антибиотикам
Содержание:
Метод отличается высокой специфичностью – не наблюдается перекрестных ложных реакций. Есть возможность исследовать любую биологическую жидкость. Проводится он в целях определения чувствительности выявленного микроба к лечебным средствам, что позволяет применять самую эффективную терапию.
Недостатки
Результат получают не сразу. Требования к забору материала высокие. Персонал лаборатории должен быть высококвалифицированным.
Показания для бактериологического посева
Этим методом широко пользуются в медицинской практике, особенно при инфекционных заболеваниях, в гинекологии, хирургии, урологии, онкологии, отоларингологии и пр.
Абсолютным показанием являются любые воспалительные заболевания органов и систем, подозрение на сепсис.
Материал для исследования
Исследовать могут следующие материалы: слизь из зева, носоглотки, цервикального канал, уретры; мокроты; кал; урину; кровь; секрет простаты; грудное молоко; желчь; спинномозговую жидкость; содержимое кист; раневое отделяемое.
Слизь из носа и зева может содержать: гемолитические стрептококки, пневмококки, золотистый стафилококк, коринобактерии дифтерии, менингококк, гемофильную палочку, листерии.
В кале могут выделить:
- кишечную группу бактерий – сальмонеллы, шигеллы, иерсинии;
- тифопаратифозную группу;
- условно-патогенных возбудителей кишечных инфекций;
- анаэробных микробов; возбудителей пищевых инфекций;
- обследовать на дисбактериоз кишечника.
В биопунктате, гнойном отделяемом и содержимом ран выделяют:
- псевдомонады;
- синегнойные палочки.
Урогенитальную слизь исследуют так:
- на наличие возбудителей половых инфекций – гонококк, грибы, трихомонады, уреаплазму, листерии, микоплазму;
- на бактериальную флору.
Кровь могут исследовать на стерильность. Грудное молоко, секрет простаты, мочу, мазки, раневое отделяемое, суставная жидкость, желчь – эти материалы могут быть обследованы на обсемененность (бактериальную флору).

Собранный материал помещают в специальные среды. В зависимости от необходимого результата посев делают в разные среды. К примеру, в избирательная или элективная среда, примером которой является свернутая лошадиная сыворотка для обнаружения возбудителя дифтерии или же среда с солями желчных кислот/селенитом для определения возбудителя кишечных инфекций.
Другой вариант – дифференциально-диагностические среды, которые применяют для расшифровки бактериальных культур.
Если есть необходимость, делают пересев с жидкой на твердую питательную среду, чтобы идентифицировать колонии.
После этого питательную среду помещают в термостат, где создают благоприятные условия для жизнедеятельности возбудителей заболеваний. При этом задают конкретное время, влажность и температуру.
После извлечения образца из термостата проводят контрольный осмотр выросших колоний микробов (культура микроорганизмов). Если есть необходимость, проводится микроскопия полученного материала со специальной окраской. Контрольный осмотр – оценка формы, цвета, плотности колоний.
В заключение проводится подсчет возбудителей. В лабораторной практике используется понятие колониеобразующая единица (КОЕ) – одна микробная клетка, которая способна образовать колонию, или же видимая колония микробов. Показатель КОЕ позволяет определить количество микробов в образце или определить их концентрацию. Подсчет КОЕ может проводиться разными методами.
Качество теста зависит от нескольких факторов, включая соблюдение правил при заборе материала для исследований. Посуда и инструменты должны быть стерильными! В противном случае происходит контаминация (происходит обсеменение бактериями, не имеющих клинического значения), что делает тест бессмысленным.
Если человек принимает антибиотики, посев не будет точным. Прием таковых нужно прекратить за 10 суток до предполагаемой даты анализа. Также нужно сообщить лечащему врачу о приеме любых медикаментозных средств.
Доставка в лабораторию должна быть очень быстрой, не допускается высыхание материала и изменение его кислотности.
К примеру, кал нужно доставлять в теплом виде.
- Забор мочи проводится после утренних гигиенических процедур. Собирают среднюю порцию урины. Объем мочи – 10-15 мл. посуда должна быть стерильной. В лабораторию ее нужно доставить за 2 часа;
- Если назначен мазок из носа или зева: нельзя чистить зубы, полоскать рот/нос дезинфекторами, есть и пить;
- Забор кала проводят утром стерильной лопаткой в такую же посуду. Объем – 15-30 г. Не допускается попадание в него мочи. Максимальное время доставки – 5 часов. Не допускается замораживание. Кал собирают без слабительных и клизм;
- Кровь берут до антибиотикотерапии. Минимальное количество – 5 мл для детей, не меньше 15 мл взрослым;
- Проба мокрот берется утром натощак. Предварительно полощут рот и чистят зубы. Доставляют в лабораторию максимум за 1 час;
- Грудное молоко собирают после водных процедур. Кожу около соска обрабатывают спиртом. Сцеживают 15 мл молока, затем последующие 5 мл выдавливают в стерильный контейнер. Доставляют его за 2 часа;
- Мазок половых органов: забор осуществляют минимум через 14 с момента окончания менструаций, не раньше месяца после курса антибиотиков. Не мочиться на протяжении 2 часов женщинам и 5-6 часов до пробы мужчинам.
Данный анализ проводят с целью определения аллергии у человека на конкретный медикамент. Это позволяет после выявления бактерий и определения их чувствительности к антибиотику подобрать лечение. Но если у человека имеются какие-либо противопоказания к таким лекарствам, проводится внутрикожная проба, чтобы снизить риск развития побочных реакций.
Результат исследования слизи из носоглотки готов спустя 5-7 суток, испражнения – 4-7, урогенитальный соскоб– 7, посев на общую флору – 4-7, кровь на стерильность – 10.
Учитывают качество и количество, то есть сам факт наличия микробов, так и их концентрацию. Расшифровка результатов проводится очень простым методом.
В исследуемом материале выделяют несколько степеней роста микроорганизмов (обсемененность).
- Первая степень – рост отсутствует;
- вторая степень – рост на твердой среде до 10 колоний;
- третья – до 100;
- четвертая – больше 100 колоний.
Результаты очень важны при выявлении условно-патогенной микрофлоры, так как 1 и 2 степени не считаются причинами заболевания, а просто свидетельствуют о загрязненности исследуемого материала, однако 3 и 4 степень указывают на причину воспаления. При выделении патогенной флоры учитывают абсолютно все колонии.
Результаты подсчета КОЕ/мл расшифровывают следующим методом:
- 103/мл – одна колония;
- 104/мл – от одной до пяти;
- 105/мл – от 5;
- 106/мл – больше 15.
Количество колоний важно для определения степени патологии и контроля проводимой терапии.

Важной составляющей диагностики и лечения является определение чувствительности возбудителя к антибактериальным препаратам. Набор антибиотиков, к которому резистентный или чувствителен возбудитель, называют антибиотикограммой. Чувствительность микроорганизма – это когда антибиотик подавляет его размножение. Резистентность – это устойчивость бактерии, то есть лекарство никак на нем не отразится. Антибиотикограмма выдается в конкретных единицах измерения – минимальной ингибитирующей концентрации (МИК).
Как видите, исследованием данного вопроса может заниматься искючительно пофильный специалист. Здоровья вам и хорошего самочувствия!
mjusli.ru
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе