Анализ мокроты норма
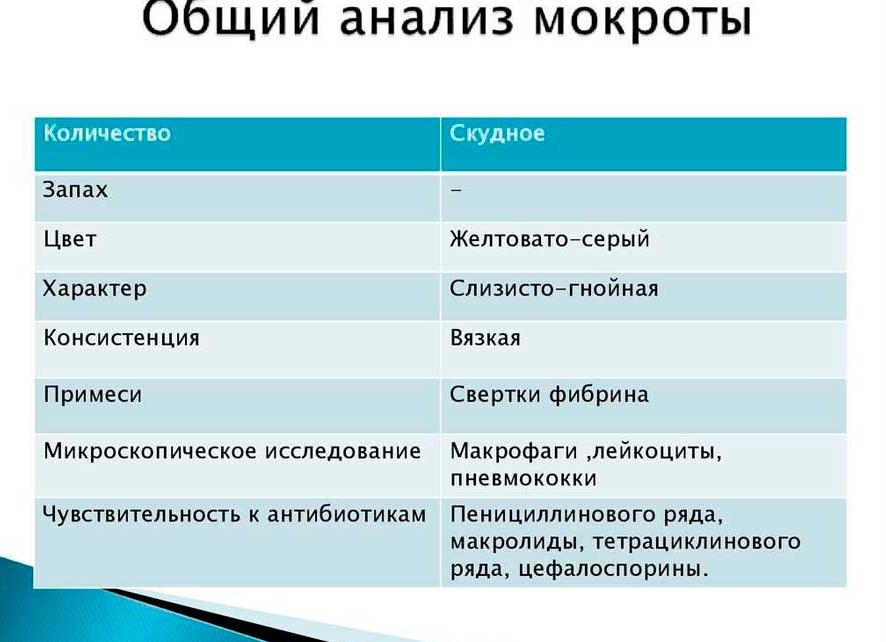 [Анализ мокроты норма]
[Анализ мокроты норма]
Расшифровка норм анализа мокроты
Анализом мокроты расшифровка нормы может демонстрировать разные показатели. Общий анализ мокроты выступает в роли метода, который способствует уточнению диагноза, когда присутствуют заболевания, поражающие систему дыхания. Под мокротой понимается содержимое патологического характера, выработка которого происходит при упомянутом выше классе заболеваний. Присутствие в мокроте каких-то патологических примесей или просто большое ее количество сигнализирует о серьезности проблемы. Важно оценить и цвет отхаркивания. При обычных ОРВИ или других заболеваниях, которые не представляют особой опасности, в мокроте нет примеси слизи или темные оттенки.
Содержание:
- Общие сведения
- Лабораторные исследования
- Результаты анализа
Общие сведения
Основная задача отделяемого – это постепенный вывод из системы дыхательной направленности микроорганизмов, которые стали причиной, по которой заболевание и развилось, продуктов, образовывающихся в процессе их жизнедеятельности, и других элементов, имеющих патологическую природу. Сбор мокроты на общий анализ потребуется, если врачу важно:
- диагностировать патологию в легких и дыхательных путях;
- оценить характер патологии;
- пронаблюдать динамику у пациента с проблемами, перешедшими в хроническое течение;
- дать оценку терапии с точки зрения эффективности.
Выполняется всегда анализ мокроты при пневмонии, если у человека присутствует бронхит, туберкулез. Потребоваться может анализ мокроты при бронхиальной астме, новообразованиях, возникших в органах дыхания. Взятие мокрот на бактериологическое исследование выполняется при кашле с выделением таковой. Если в грудной клетке присутствует неясный процесс, который диагностировать по рентгену не удалось.
Сбор мокроты на бактериологическое исследование будет лучшим вариантом в утренние часы, так как за ночь происходит ее скапливание. Процесс важно выполнить до еды. При бактериоскопии мокроты не будет ложных результатов, если пациент предварительно почистит зубы щеткой и прополощет рот кипяченой водой. Это позволит убрать лишние бактерии из полости рта, которые могут быть случайно занесены в образец.
Расшифровка анализов на ТОРЧ-инфекции1265
Чтобы выполнить бакпосев, важно выслушать все инструкции врача, который расскажет вам правила сбора мокроты. Взятие мокроты на общий анализ будет более простым процессом, если до исследования пациент употребит большое количество жидкости. Собирается отделяемое эффективнее при предварительном выполнении трех глубоких вдохов, после чего следует энергичное откашливание. Нужно при этом понимать, что алгоритм направлен на получение именно мокроты, а не слюны.
Собирают отделяемое в одноразовый стерильный герметичный контейнер, который плотно закрывается крышкой. Емкость его должна быть порядка 20-50 мл, для более простого сплевывания мокроты внутрь. Чтобы оценить количество и ряд других показателей, возьмите в аптеке именно прозрачный контейнер.
Чтобы спровоцировать кашель, например, при плохом отделении мокроты, в течение 10-15 минут пациенту выполняется ингаляция в виде дистиллированной воды, в которой растворяется хлорид натрия и бикарбонат натрия. В то время как пациент вдыхает солевой раствор, вначале усиленно образуется слюна, после чего начинаются приступы кашля и отделение мокроты.
Поэтому в таком случае перед непосредственным сбором важно сплюнуть излишки слюны. На проверку обычно забирается мокрота в количестве трех-пяти миллилитров. Однако проведение анализа и при меньшем количестве объема возможно. Важно проводить исследование содержащихся в мокроте компонентов спустя два часа после сбора. Если предполагается длительное хранение перед отправкой в лабораторию, то на хранение материалы оставляются в холодильнике с применением консервирующих средств.
Лабораторные исследования
После того как мокрота собрана, можно выполнить ее комплексное исследование. Комплексное исследование выполняется для того, чтоб определить точный диагноз. В качестве основных этапов можно выделить три. Это клиническое, микроскопическое и бактериологическое исследование мокроты. За счет комплексной работы в большинстве случаев врачами выявляются самые разные патологии.
Если говорить о клиническом исследовании отделяемого, то в мокроте существует несколько параметров, которые важны для лаборатории. Это ее общее количество, цветовые и ароматические характеристики, присутствие патологических примесей. В рамках клинического исследования определяются данные, показывающие, как протекает заболевание.
Если речь идет о микроскопическом анализе, то подразумевается изучение образца под микроскопом. Это нужно для обнаружения в материале, направленном на исследование, лейкоцитов, эозинофилов, кристаллов Шарко и других элементов. Патологического характера частицы в отхаркиваемом могут быть сигналом о развитии серьезных проблем в организме.
Говоря о третьем этапе, им подразумевается бак посев на микрофлору. Бактериоскопическое исследование мокроты требуется в том случае, если важно определить конкретный патологический микроорганизм, который и стал провокатором болезни. Посев мокроты рекомендован к применению, если на втором этапе было обнаружено повышенное количество лейкоцитов.
Чтобы провести посев мокроты выполняется помещение отделяемого в питательную среду. Она необходима, чтобы за короткое время вырастить большие колонии микроорганизмов. Поскольку количество их будет серьезно увеличено, определение возбудителя под микроскопом не станет проблемой для лаборанта.
Кроме этого, посев мокроты позволит проверить, к каким именно антибиотикам у возбудителя есть чувствительность. Это позволит подобрать нормальные препараты, которые будут эффективны при лечении. Очень часто бактериологический посев выполняется, если у пациента подозревают легочный туберкулез.
Результаты анализа
Иногда результаты анализа могут продемонстрировать ложные показатели. В таком случае чаще связано это с неправильным сбором материала, попаданием в него посторонних веществ или биологических жидкостей, или недоставка материала вовремя. Повлиять на возбудителей инфекции могут препараты, направленные против бактерий, грибков и гельминтов. Они влияют на мокротный характер.
Расшифровкой результатов должен заниматься лечащий врач. Если говорить об абсолютной норме, которая должна наблюдаться, то анализы должны продемонстрировать следующие значения.
Гной и любые другие патологические примеси или частицы должны полностью отсутствовать. Субстанция должна иметь прозрачный цвет и однородную текстуру, схожую со слизью. Должен отсутствовать какой-то неприятный запах.
Если в мокроте были определены излишки эозинофилов, число которых более половины от всех присутствующих лейкоцитов, то врачом может быть поставлен диагноз астмы бронхиального типа, инфильтрата аллергической природы или глистной легочной инвазии. Если в анализе содержится более двух с половиной десятков нейтрофилов, можно подозревать заболевания, поразившие легкие и бронхи на фоне инфекции.
Такая картина присутствует при пневмониях, бронхитах, протекающих как остро, так и в хронике, туберкулезе. В таком случае в обязательном порядке выполняется посев, который позволит определиться с конкретной микрофлорой и показателями чувствительности к разного рода антибиотикам. Однако важно понимать, что на бакпосев требуется время, поэтому нужная информация не будет предоставлена моментально. В связи с этим обычно врачи начинают курс с антибиотиков общего спектра, после чего корректируют его, если есть необходимость.
Если в анализе проявилось более 25 клеток эпителия плоского типа, то, скорее всего, мокрота была собрана неправильно. Обычно в таком случае в образце будет обнаружено большое количество слюны. Скопление в анализе волокон эластического типа может быть свидетельством процесса распада легочной ткани. Это можно наблюдать при туберкулезе распространенного типа или пневмонии с абсцессом.
Образование спиралей Куршмана возможно при разного рода бронхоспастических синдромах. Чаще такие элементы определяются при бронхиальной астме. Они имеют вид слепков наиболее мелких бронхов. Частицы такие чаще присутствуют при достаточно густой мокроте. Это важный признак, говорящий о присутствии у пациента астмы.
Какие существуют анализы крови?1446
Если в анализе обнаружены кристаллы Шарко-Лейдена, то подтверждается упомянутый выше диагноз. Эти частицы называются кристаллами из-за их внешней схожести с ними. В составе их присутствуют ферменты, за выделение которых отвечают эозинофилы.
Однако кристаллы Шарко-Лейдена не могут считаться стопроцентной гарантией присутствия у человека бронхиальной астмы. Клетки Лейдена при этом могут присутствовать в свежей мокроте. В таком случае требуется предварительное выдерживание мокроты в течение 24 часов. За это время частицы будут образованы после предварительного распада эозинофилов.
Сдача мокроты доступна почти любому желающему. Исключением является физическая неспособность человека к откашливанию. Речь идет о детях или пациентах, у которых выражена вялость, которую можно фактически считать неподвижностью. К этой категории относятся и пациенты, которые перенесли инсульт или имеют нарушения глотательной системы.
Подробная расшифровка норм анализа мокроты
Анализ на микрофлору сдают при различных заболеваниях: пневмонии, бронхиальной астме и других патологиях. Исследование мокроты на бак особенно важно, когда человек заболел легочными патологиями. В этом случае ее состав меняется, и в ней в большом количестве присутствуют микроорганизмы, лейкоциты, эритроциты. Анализ на микрофлору позволит врачу оценить клиническую картину, понять, какие процессы локализуются в легких и подобрать лечение для дыхательных путей. Подробная расшифровка норм анализа мокроты важна не только для специалиста, но и для пациента. В стадии диагностирования будет изучен патологический секрет, выделяемый из дыхательных путей с помощью бак посева.
Зачем проводится изучение мокроты
В лаборатории на бак изучат: качественный и количественный состав слизи, бактериологические свойства, проанализируют цвет, запах, концентрацию мокроты. Также общий анализ выявит клеточный состав исследуемого материала, присутствие волокон, различных примесей, наличие микроорганизмов, паразитов. В частности на бак, мокроту исследуют при подозрении пневмонии, бронхиальной астме. Подобный общий анализ берут в следующих случаях:
- если у доктора есть подозрения на заболевания органов дыхательных путей;
- для оценки течения патологического процесса;
- при проведении лечения и оценки качества терапии;
- у лиц с хроническими заболеваниями легких, бронхов.
После того как было проведено бактериологическое исследование, врач может поставить диагноз, опираясь на прочие данные: результаты терапевтического обследования, информацию, которую предоставил общий анализ крови, жалобы пациента и т.д. Сбор, взятие мокроты на бак, ведется при следующих патологиях: при подозрении на туберкулез, если у пациента кашель с выделением слизи, новообразования в органах дыхательных путей, при различных инвазиях.
Также анализ могут взять при пневмонии, бронхиальной астме, хронических заболеваний или рака легких. В частых случаях именно мокрота при кашле служит показанием к назначению сбора слизи для оценки ее консистенции и наличия микрофлоры. В главном ключе она считается признаком пневмонии и при бронхиальной астме.
Каждый больной с подозрением на такие патологии обязан осуществить сбор на исследование бактериальной среды, так как у пациентов с подобными заболеваниями консистенция, цвет и запах – разные.
Правила сбора мокроты, например, при бронхиальной астме или пневмонии типичны и не должны вызвать затруднений. Сам исследуемый материал бывает вязким слизистым, гнойным, зачастую с примесями крови. Неприятный запах мокроты часто оказывается признаком опухолей, их формированием или распадом. Густая слизь означает обострение патологии.
Как собрать мокроту для изучения
Для сбора материала на исследование нужно подготовить специальную, стерильную емкость. Взятие образца осуществляется во время приступа кашля. Тем не менее, важно соблюдать некоторые правила, чтобы сбор велся без учета вторичных условий. Утром, на голодный желудок нужно прополоскать рот кипяченой водой с добавлением соды. Это правило актуально для того, чтобы в сбор не попала другая бактериальная среда. Если правила сбора на бак будут соблюдены, результат исследования окажется точным. Соответственно в руки специалиста попадет достоверная расшифровка анализов.
Чтобы взятие материала прошло легко, а алгоритм изучения слизи не нарушился, рекомендовано:
- за день до того момента, когда будет осуществлен сбор мокроты на микрофлору, пить много жидкости;
- перед тем как собрать материал на бактериологическое исследование, осуществить три глубоких вдоха;
- в заранее приготовленную емкость должна быть собрана мокрота, а не слюна;
- для изучения на бак, требуется несколько миллилитров мокроты.
Готовый материал нужно плотно закрыть крышкой и сразу отнести в лабораторию. Изучение осуществляется не позже 2-х часов с момента получения мокроты.
При пневмонии или бронхиальной астме, сбор материала для исследований облегчается за счет проведения ингаляции или перкуссионного массажа. В некоторых случаях применяют катетер. Его вводят непосредственно в трахею, однако эту процедуру обязан осуществлять подготовленный специалист. После того как исследуемый материал оказался в стенах лаборатории, анализ на бак проводится следующим образом. Бактериологическую субстанцию растирают между двумя предметными стеклами. Далее высохший посев мокроты нагревают над огнем и окрашивают, чтобы найти бактерии туберкулеза по методу Циля-Нильсена. Благодаря такому исследованию, определяют лейкоциты, микрофлору и т.д. В частности:
- слизь;
- фибрин;
- нейтрофилы;
- бактерии;
- эпителиальные клетки;
- макрофаги.
При бронхиальной астме или пневмонии оценивают соотношение клеточного материала эпителия, нейтрофилов, эозинофилов. Также анализ выявит присутствие бактерий в полученном образце. На это укажет высокая концентрация нейтрофилов.
Заболевания дыхательных путей
О сильном воспалительном процессе при бронхиальной астме или пневмонии свидетельствует завышенный уровень клеток. Увеличенные эозинофилы будут при экзогенной флоре заболевания. Нормальные значения у здорового человека колеблются в диапазоне 10-100мл/сут. Однако анализ не всегда покажет хороший результат. Ниже приведены расшифровки тестов на микрофлору при различных патологиях.
Присутствие в мокроте эластичных волокон. Если посев мокроты при исследовании выявил клеточный материал, возможны заболевания: абсцедирующая пневмония, рак легких, туберкулез. Высокое число эозинофилов, от 50 до 90 процентов. Предположительно инвазии или аллергические заболевания. Мокрота с гноем, белая, желто-зеленая, мутная. Патологии: синусит, ринит, бронхиальная астма, пневмония, абсцесс легких. Присутствие крови в мокроте. Опасные предпосылки на тяжелые заболевания: трахеит, коклюш, туберкулез, рак легких, патологии соединительных тканей.
Симптомы бронхиальной астмы – это, когда в анализе на микрофлору обнаружены кристаллы Шарко-Лейдена и спирали Куршмана. Если в мокроте присутствуют нейтрофилы (больше 25 единиц), возможно, развивается воспалительное заболевание. Когда исследуемый материал янтарного оттенка, можно вести речь об аллергических болезнях.
Вязкая, прозрачная мокрота. Если изучение секрета показало именно такой результат, вероятно, что дыхательные пути поражены вирусной инфекцией. Диагностируются такие патологии как ОРВИ, острый бронхит. В некоторых случаях исследование бактериальной среды оказывается неточным. Это связано с нарушением правил сбора материала или несвоевременной доставкой в лабораторию, а также приемом некоторых лекарственных средств.
Анализ мокроты
Мокрота sputum [лат. = плевок] – бронхиальный секрет, «отплёвываемый» (откашливаемый) или получаемый с помощью отсасывающих устройств у человека при патологии дыхательных путей.
«Нормальной» мокроты быть не может!
Структура анализа мокроты
1. Количество (за сутки): небольшое, умеренное, большое, очень большое.
2. Цвет:
бесцветная (стекловидная)
жёлтый (желтоватый)
зелёный
жёлто-зелёный
красный (розовый, кровавый)
«ржавый» (бурый)
«малинового или «смородинового желе»
шоколадный (коричневый)
бело-серый
грязно-серый
«сливкообразный» (белый)
чёрный .
3. Запах:
нет (без запаха), или слабый
неприятный
зловонный (гнилостный)
трупный (тошнотворный)
специфический
4. Консистенция:
вязкая, густая, жидкая
5. Клейкость:
слабая, умеренная, сильная
6. Пенистость:
нет (не пенится), слабая, высокая
7. Слоистость:
одно -, двух -, трёхслойная
8. Характер (макросостав):
слизистый, гнойный, кровянистый, серозный, смешанный.
Микроскопия
9. Эпителий:
плоский – единичный, много;
цилиндрический – единичный, много;
альвеолярные макрофаги – немного, много;
сидерофаги – наличие;
пылевые клетки – наличие;
менофаги – наличие;
опухолевые (атипичные) клетки – наличие.
10. Лейкоциты:
нейтрофилы – немного, умеренное количество, много;
эозинофилы – немного, умеренное количество, много;
лимфоциты – единичные, много;
базофилы – наличие;
моноциты – наличие.
11. Эритроциты:
эритроциты – единичные, умеренное количество, много.
12. Волокнистые образования
спирали Куршмана – немного, умеренное количество, много;
эластичные волокна («обычные») – наличие;
эластичные волокна коралловидные – наличие;
эластичные волокна обызвествлённые – наличие;
фибринозные волокна (нити, свёртки фибрина) – наличие;
дифтерийные плёнки – наличие;
некротизированные кусочки лёгкого – наличие.
13. Кристаллы:
Шарко-Лейдена – немного, умеренное количество, много;
холестерина – наличие;
жировых кислот (пробки Дитриха) – наличие;
гематоидина – наличие.
14. Инородные тела – наличие.
Бактериоскопия
15. БК (бациллы Коха) – обнаружены, не обнаружены.
16. Другие бактерии – не обнаружены, обнаружены:
пневмококки катаральные (бациллы инфлюэнцы)
пневмококки (диплококки) Френкеля-Вексельбаума
пневмобациллы Фридлендера
бациллы Пфейфера
стрептококки
клебсиелы
стафилилококки
синегнойная палочка
кишечная палочка
бациллы Леффлера.
17. Грибы:
кандиды, аспергиллы, актиномицеты, криптококки.
18. Простейшие:
трихомонады.
19. Гельминты:
аскариды , эхинококк.
Количество мокроты – объём откашливания:
скудное К.М. – отдельные плевки 1-5 мл;
умеренное – 50-100 мл/сут.;
большое – 200-300 мл/сут.;
очень большое (обильное) > 300 мл/сут.
Цвет – зависит от состава (структуры, характера) М.:
— бесцветная – стекловидная, слизистая, прозрачная. Основной клеточный состав – лимфоциты, плоский эпителий;
— желтоватая – слизисто-гнойная. Желтый цвет мокроте придают эозинофилы;
— зелёная – гнойная. Зелёный цвет мокроте придают нейтрофилы, а точнее, продукты распада железопорфириновой группы фермента вердопероксидазы нейтрофилов;
— красная – кровянистая. Красный цвет мокроте придают свежие эритроциты;
— «ржавая» — при крупозной пневмонии – цвет придаёт продукт распада гемоглобина – гематин;
— белый («сливкообразный») – при наличии в мокроте большого количества лимфы; белый цвет мокроты у мукомолов;
— чёрный цвет мокроте придаёт угольная пыль и др.
При описании мокроты сложного состава принято преобладающий субстрат ставить на последнее место: гнойно — слизистая, слизито-гнойная, слизисто-гнойно-кровянистая и т.д.
Запах. Свежевыделенная мокрота обычно не имеет запаха. Неприятный запах мокрота приобретает при длительном стоянии, при гнилостных и гнойных процессах в лёгких (гангрена, абсцесс, бронхоэктазы). Специфические запахи имеет мокрота при приёме алкоголя, антибиотиков (запах плесени), при отравлении уксусной кислотой (фиалковый запах), ЛС: валерианы, алтея, аниса, корвалола, камфары и др.
Консистенция мокроты – густота, вязкость. Мокрота может быть вязкой (много слизи), густой (много форменных элементов и эпителия), жидкой (много сыворотки в мокроте).
Клейкость мокроты. Чем больше в мокроте фибрина, тем больше её клейкость. Клейкая мокрота прилипает к предметному стеклу, к стенкам пробирки (плевательницы).
Пенистость мокроты. Чем больше в мокроте белка (сыворотки), тем больше она пенится. Пенистая мокрота создаёт большие препятствия для вентиляции лёгких.
Слоистость мокроты. Слизистая мокрота – однослойная, при распаде тканей (гангрена лёгких, бронхоэктазы) мокрота трёхслойная: нижний слой – гной (детрит), средняя – жидкая часть, верхний – пена; двухслойная мокрота (верхний слой – серозная жидкость, нижний гной) – при абсцессе, крупозной пневмонии.
Компоненты (субстраты) мокроты:
— слизь и пропотевшая плазма;
— клетки крови, эпителий дыхательных путей, детрит;
— бактерии и особые включения.
Слизь – продукт слизистых желез верхних дыхательных путей. Слизистая мокрота при острых бронхитах, разрешении приступа бронхиальной астмы, острых респираторных заболеваниях, вдыхании веществ, раздражающих дыхательные пути.
Детрит [лат . detritis = избитый] – остатки разрушенных клеток, тканей.
Кристаллы Шарко-Лейдена crystalles Charcot-Leydeni – бесцветные блестящие ромбовидной формы образования – продукт распада эозинофилов – имеют диагностическое значение при бронхиальной астме, аллергических процессах в дыхательных путях.
Линзы (чечевицы) Коха lenticulae Kochi – рисовидные тельца зеленовато-желтоватого цвета, состоящие из детрита, туберкулёзных палочек и эластических волокон – продукт распада лёгких (при кавернозном туберкулёзе легких).
Пробки (частички) Дитриха particulae Ditrixi — гнойные пробки – комочки беловатого или желтовато-серого цвета, величиной с булавочную головку со зловонным запахом; состоят из детрита, бактерий, кристаллов жирных кислот, появляются при бронхоэктазах, гангрене лёгкого.
Спирали Куршмана spirae Kurchmanni – спирально извитые прозрачные, беловатые волокна, в середине которых обычно видна блестящая центральная нить; могут быть покрыты кристаллами Шарко-Лейдена и эозинофилами – патогномоничны для бронхиальной астмы – слизисто-белковые слепки спазмированных мелких бронхов.
Кристаллы холестерина – образуются при распаде жироперерождённых клеток, задержке мокроты в полостях (каверны) и располагаются на фоне детрита; встречаются при туберкулёзе, абсцессах, эхинококкозе, раке лёгкого.
Эпителий плоский – десквамат слизистых оболочек полости рта, носоглотки, надгортанника, голосовых связок. Количество его определяется количеством слюны, попавшей в мокроту.
Цилиндрический эпителий – десквамат слизистых оболочек трахеи и бронхов. Встречается в мокроте в больших количествах при остром приступе бронхиальной астмы, остром бронхите.
Альвеолярный эпителий (альвеолярные макрофаги) – появляются в мокроте при пневмониях, силикозах. Макрофаги, содержащие гемосидерин, появляются при инфаркте лёгкого, кровохарканьях, у больных с левожелудочковой недостаточностью.
Микроорганизмы – бактериоскопически определяются лишь при их содержании не менее 106 микробных тел в 1 мл мокроты.
Стрептококки [греч. streptos изогнутый, kokkos зерно] – цепочки шарообразных микробов; характерны для мокроты при нагноениях в лёгких, реже для бронхитов, пневмоний; малочувствительны к аминогликозидам (только в их сочетании с пенициллином!).
Диплобациллы Фридлендера (пневмококки) – возбудители крупозной пневмонии; устойчивы к аминогликозидам.
Микобактерии Коха – возбудители туберкулёза.
Стафилококки [ греч. staphyle гроздь ] – грозди кокков; в стационарах часто выявляется золотистый стафилококк – возбудитель гнойных процессов.
Гемофильные бактерии Haemophilus influenze – короткие палочки (ликторский жезл!) – вызывают острые респираторные болезни. Палочка инфлюэнцы выделяет левомицетин-ацетилтрансферазу и разрушает левомицетин.
Синегнойная палочка Bacterium pyocyaneum seu Pseudomonas aeruginosa – возбудитель зелёного нагноения. Антисинегнойнойной активностью обладают: ингибитор-защищённые пенициллины: амоксициллин/клавуланат, ампициллин/сальбактам, тикарциллин/клавуланат, пиперациллин/тазобактам; комбинация двух пенициллинов (ампициллин + оксациллин). По антисинегнойной активности препараты могут быть расположены следующим образом (в порядке возрастания): карбенициллин < тикарциллин = азлоциллин < пиперациллин. Но они разрушаются метицилиназой, поэтому комбинируются с аминогликозидами II-III поколений или ципрофлоксацином (но не в одном шприце!).
Микроорганизмы с эпонимическими названиями: Escherichia coli (кишечная палочка Bacterium coli), Klebsiella pneumoniae, Moraxella catarrhalis.
Бета-лактамазной активностью обладают стафилококки, клебсиелы, кишечная палочка. Они инактивируют пенициллин, ампициллин, цефалоспорины.
Против большинства микробов, вызывающих поражения дыхательных путей, эффективны хинолины III поколения («респираторные» дифторхинолины): спарфлоксацин, левофлоксацин, а также макролиды: азитромицин и др. Фторхинолины II-го поколения малоэффективны против стрепто-, пневмо-, энтерококков, микоплазм, хламидий, спирохет, листерий и большинства анаэробов.
Иногда прибегают к оценке рН мокроты. Он колеблется в широком диапазоне – от 5,0 до 9,0. Как правило, реакция мокроты слабощелочная. Это следует учитывать при выборе лекарственных средств. Кислой мокрота становится либо при разложении, либо при примешивании к ней желудочного содержимого.
Противокашлевые средства:
наркотические центрального действия:
— кодеин и ЛС его содержащие: кодтерпин, панадеин, пердолан; неокодион (кодеина камфосульфонат + сульфогваяколь + гринделии густой экстракт);
— содержащие фолкодеин (производное морфина):
— биокалиптол, гексапневмин;
ненаркотические центрального действия:
— глауцин, димеморфан, окселадин, пентоксиверин,
периферического действия:
— леводропронизин, преноксидиазин (либексин)
Муколитики, экспекторанты (откашливающие):
— дорниза альфа – дезоксирибонуклеаза I – муколитик;
— ацетилцистеин – муколитик;
— амброксол – метаболит бромгексина – муколитик;
— бромгексин – муколитик;
— сольвин экспекторант (бромгексин + псевдоэфедрин) – муколитик;
— карбоцистеин – муколитик;
— месна – муколитик;
— тонзилгон (корень алтея + цветы ромашки + хвощ + листья ореха + тысячелистник + кора дуба + одуванчик);
— пульмекс (перуанский бальзам + камфора + масла эвкалиптовое и розмариновое);
— сборы (трав) № 1, 2, 4;
— багульник;
— экстракт корня солодки;
— туссамаг (жидкий экстракт тимьяна);
— тими (смесь экстрактов корня первоцвета (примулы) и корня Pimpinella aniseturn);
— синупрет (порошок корня генцианы + цветов перецвета + щавеля + вербены + цветов бузины);
— мукалтин (экстракт травы алтея + натрия бикарбонат);
— бронхосан (бромгексин + ментол + масла фенхеля, аниса, душицы, мяты перечной, эвкалипта );
— бронхикум капли (настойка травы тимьяна, квебрахо, мыльнянки); бронхикум элексир (настойка травы гринделии, корня полевого цвета, корня первоцвета, коры квебрахо, тимьяна);
— доктор МОМ раствор (масло эвкалиптовое + ментол + камфора + метилсалицилат);
— зедекс (бромгексин + декстрометорфан + аммония хлорид + ментол);
— кармолис (ментол + масло тимьяна, анисовое, китайского коричника, гвоздичное, лимона, лаванды узколистной, лаванды широколистной, цитронеллы, шалфея, масло мускатное);
— терпон (терпин + эфирные масла сосны сибирской, ньяули, эвкалипта);
— пектуссин (ментол + эвкалиптовое масло (эвкалиптол);
— пертуссин (экстракты чабреца, тмина + калия бромид);
— стоптуссин (бутамирата цитрат + гвайфенезин);
— трисолвин (амброксол + гвайфенезин + теофиллин);
— алталекс (смесь эфирных масел мелиссы, перечной мяты, фенхеля, мускатного ореха, гвоздики, чабреца, сосновых игл, аниса, эвкалипта, шалфея, корицы и лаванды);
— протиазин экспекторант (прометазин + гвайфенезин + экстракт ипекакуаны);
— мукодекс (бромгексин + декстрометорфан + хлорфенамин).
ЛС, вызывающие поражения дыхательной системы:
1. Наркотики, транквилизаторы, седативные, барбитураты, антигистаминные средства – вызывают релаксацию дыхательных мышц с развитием гиповентиляции лёгких.
2. Диакарб, этакриновая кислота – вызывают нарушения водно-электролитного и кислотно-основного состояния.
3. Дыхательные аналептики – вызывают гипервентиляцию лёгких, утомление дыхательных мышц.
4. ЛС (большая группа), вызывающие астматический синдром (бронхоспазм, бронхообструкцию мокротой), в том числе за счёт аллергических реакций:
— бета адреноблокаторы, холинолитики, симпатолитики;
— химотрипсин;
— нестероидные противовоспалительные препараты;
— йод, бром, новокаинамид;
— антибиотики, сульфаниламиды.
Опасно попадание в дыхательные пути минеральных масел, которые в противоположность растительным не откашливаются (подавляют кашлевой рефлекс!), подавляют цилиарную активность эпителия, поглощаются макрофагами и вызывают хронический воспалительный процесс.
Морфин, нитрофураны, аспирин могут, хотя и редко, вызвать респираторный дистресс-синдром.
Цитостатики, глюкокортикостероиды могут вызвать обострение гнойных процессов в лёгких, или вызвать их. Иммунодепрессивным действием обладает левомицетин.
Аллергические лекарственные поражения бронхов сопровождаются мокротой, характерной для бронхиальной астмы (эозинофилы, спирали Куршмана, кристаллы Шарко-Лейдена).
При лекарственной пневмонии (ПАСК, сульфаниламиды, антибиотики) в мокроте появляются прожилки крови, большое количество эозинофилов.
Лекарственная бронхиальная астма часто имеет место у лиц, работающих на производстве медикаментов и участвующих в их реализации.
Эритроциты в мокроте норма
Анализ мокроты расшифровка — это микроскопическое изучение клеток и их расшифровка. которая позволяет установить активность процесса при хронических болезнях бронхов и легких, диагностировать опухоли легкого.
Оглавление:
Расшифровка анализа мокроты позволяют выявить различные заболевания.
Лейкоциты в мокроте
Лимфоциты
Эозинофилы
Эозинофилы, составляют до 50-90% всех лейкоцитов, повышенные эозинофилы диагноструют заболевания:
- аллергические процессы;
- бронхиальная астма;
- эозинофильные инфильтраты;
- глистная инвазия лёгких.
Нейтрофилы
Если количество нейтрофиов более 25 в поле зрения это говорит о наличии в организме инфекционного процесса.
Плоский эпителий
Плоский эпителий, более 25 клеток в поле зрения — примесь отделяемого из полости рта.
Эластические волокна
Эластические волокна — Деструкция лёгочной ткани, абсцедирующая пневмония.
Спирали Куршмана
Спирали Куршмана диагностируют — бронхоспастический синдром, диагностика астмы.
Кристаллы Шарко-Лейдена
Кристаллы Шарко-Лейдена диагностируют — аллергические процессы, бронхиальная астма.
Альвеолярные макрофаги
Альвеолярные макрофаги — Образец мокроты идет из нижних дыхательных путей.
Мокрота выделяется при разнообразных заболеваниях органов дыхания. Анализ мокроты собирать ее лучше утром, перед этим надо прополоскать рот слабым раствором антисептика, затем кипяченой водой.
При осмотре отмечают суточное количество мокроты характер, цвет и запах мокроты, ее консистенцию, а также расслоение при стоянии в стеклянной посуде.
Анализы мокроты могут содержать:
- клеточные элементы крови,
- опухолевые клетки,
- простейшие микроорганизмы,
- личинки аскарид,
- растительные паразиты,
- различные бактерии и др.
Норма показателей анализа мокроты в таблице
Повышенное выделение мокроты наблюдается при:
Если увеличение количества мокроты связано с нагноительным процессом в органах дыхания, это является признаком ухудшения состояния больного, если с улучшением дренирования полости, то расценивается как положительный симптом.
- гангрене легкого;
- туберкулезе легких, который сопровождается распадом ткани.
Пониженное выделение мокроты наблюдается при:
- остром бронхите;
- пневмонии;
- застойных явлениях в легких;
- приступе бронхиальной астмы (в начале приступа).
Зеленоватый цвет мокроты наблюдается при:
- абсцессе легкого;
- бронхоэктатической болезни;
- гайморите;
- посттуберкулезных нарушениях.
Отделение мокроты с примесью крови наблюдается при:
Ржавый цвет мокроты наблюдается при:
- очаговой, крупозной и гриппозной пневмонии;
- туберкулезе легких;
- отеке легких;
- застойных явлениях в легких.
Иногда на цвет мокроты влияет прием некоторых лекарственных препаратов. При аллергии мокрота может быть ярко-оранжевого цвета.
Желто-зеленый или грязно-зеленый цвет мокроты наблюдается при различной патологии легких в сочетании с желтухой.
Черноватый или сероватый цвет мокроты наблюдается у курящих людей (примесь угольной пыли).
Гнилостный запах мокроты наблюдается при:
При вскрытии эхинококковой кисты мокрота приобретает своеобразный фруктовый запах.
- бронхите, осложненном гнилостной инфекцией;
- бронхоэктатической болезни;
- раке легкого, осложненном некрозом.
Разделение гнойной мокроты на два слоя наблюдается при абсцессе легкого.
Разделение гнилостной мокроты на три слоя – пенистый (верхний), серозный (средний) и гнойный (нижний) – наблюдается при гангрене легкого.
Кислую реакцию, как правило, приобретает разложившаяся мокрота.
Выделение густой слизистой мокроты наблюдается при:
- остром и хроническом бронхите;
- астматическом бронхите;
- трахеите.
Выделение слизисто-гнойной мокроты наблюдается при:
- абсцессе легкого;
- гангрене легкого;
- гнойном бронхите;
- стафилококковой пневмонии;
- бронхопневмонии.
Выделение гнойной мокроты наблюдается при:
- бронхоэктазах;
- абсцессе легкого;
- стафилококковой пневмонии;
- актиномикозе легких;
- гангрене легких.
Выделение серозной и серозно-гнойной мокроты наблюдается при:
Выделение кровянистой мокроты наблюдается при:
Большое количество альвеольных микрофагов в мокроте наблюдается при хронических патологических процессах в бронхолегочной системе.
Наличие в мокроте жировых макрофагов (ксантомных клеток) наблюдается при:
- абсцессе легкого;
- актиномикозе легкого;
- эхинококкозе легкого.
Клетки цилиндрического мерцательного эпителия
Наличие в мокроте клеток цилиндрического мерцательного эпителия наблюдается при:
Наличие в мокроте плоского эпителия наблюдается при попадании в мокроту слюны. Этот показатель не имеет диагностического значения.
Большое количество эозинофилов в мокроте наблюдается при:
- бронхиальной астме;
- поражении легких глистами;
- инфаркте легкого;
- эозинофильной пневмонии.
Наличие эластических волокон в мокроте наблюдается при:
Наличие в мокроте обызвествленных эластических волокон наблюдается при туберкулезе легких.
Наличие коралловидных волокон в мокроте наблюдается при кавернозном туберкулезе.
Наличие в мокроте спиралей Куршмана наблюдается при:
Наличие в мокроте кристаллов Шарко -Лейдена – продуктов распада эозинофилов – наблюдается при:
- аллергии;
- бронхиальной астме;
- эозинофильных инфильтратах в легких;
- заражении легочной двуусткой.
Наличие в мокроте кристаллов холестерина наблюдается при:
- абсцессе легкого;
- эхинококкозе легкого;
- новообразованиях в легких.
Наличие в мокроте кристаллов гематодина наблюдается при:
Бактериологический анализ мокроты
Бактериологический анализ мокроты необходим для уточнения диагноза выбора метода лечения, для определения чувствительности микрофлоры к различным лекарственным средствам, имеет большое значение для выявления микобактерии туберкулеза.
Появление кашля с мокротой требует обязательного обращения к врачу.
Источник: https://medanalises.net/LabAnalis/Mokrota.html
Подробная расшифровка норм анализа мокроты
Зачем проводится изучение мокроты
- если у доктора есть подозрения на заболевания органов дыхательных путей;
- для оценки течения патологического процесса;
- при проведении лечения и оценки качества терапии;
- у лиц с хроническими заболеваниями легких, бронхов.
Как собрать мокроту для изучения
- за день до того момента, когда будет осуществлен сбор мокроты на микрофлору, пить много жидкости;
- перед тем как собрать материал на бактериологическое исследование, осуществить три глубоких вдоха;
- в заранее приготовленную емкость должна быть собрана мокрота, а не слюна;
- для изучения на бак, требуется несколько миллилитров мокроты.
Заболевания дыхательных путей
О сильном воспалительном процессе при бронхиальной астме или пневмонии свидетельствует завышенный уровень клеток. Увеличенные эозинофилы будут при экзогенной флоре заболевания. Нормальные значения у здорового человека колеблются в диапазонемл/сут. Однако анализ не всегда покажет хороший результат. Ниже приведены расшифровки тестов на микрофлору при различных патологиях.
Источник: https://proanalizy.com/vidy/analiz-mokroty-rasshifrovka.html
Анализ мокроты.
Микроскопическое исследование мокроты
Клеточные элементы мокроты
Кристаллы в препаратах мокроты
Отсутствие противопоказаний и специального оборудования
Спонтанное выделение мокроты
Возможность многократного исследования
Наличие в материале клеток из всех отделов легкого
Высокая результативность при диагностике опухолей центральной локализации, при поражении легкого плоскоклеточным и мелкоклеточным раком
Возможность диагностики опухолей в бессимптомной стадии заболевания
Зависимость результативности от квалификации лаборанта
Большая трудоемкость приготовления препарата
Длительное исследование препарата
Низкая результативность исследовния при периферической локализации легочного поражения
Низкая результативность при диагностике доброкачественных новообразований
Отсутствие информации о локализации и распространенности поражения
Необходимость исключения локализации опухоли в соседнем органе (полости рта, глотке, гортани, пищеводе)
Суточное количество мокроты зависит от заболевания
-при остром бронхите, бронхиальной астме, начальной стадии пневмониимл\сутки
-при хроническом бронхите, аденоматозе, туберкулезе легкихмл\сутки
-при бронхоэктатической болезни, актиномикозе, некоторых глистных инвазиях — до 2 л\сутки
-при вскрытии абсцесса легкого — до 4 л
В норме не имеет запаха
Реакция мокроты, как правило, имеет щелочной характер. Кислой она становится при разложении мокроты (длительное стояние) и от примеси желудочного сока (что помогает дифференцировать кровохарканье от кровавой рвоты).
Слизистая мокрота бесцветная и прозрачная, либо имеет белесоватый цвет.
Гнойная и гнойно-слизистая мокрота — серого, желтоватого, зеленоватого цвета
Кровянистая мокрота — цвет крови (при легочном кровотечении)
Ржавый цвет — типичен для крупозной пневмонии
Буроватый цвет — типичен для парагонимоза
Коричневый цвет — типичен при туберкулезе, гангрене, злокачественных новообразованиях легкого
Малиновый цвет — типичен при злокачественных новообразованиях
Грязно-зеленая или зеленовато-желтая — при желтухе
Слизистая мокрота — мокрота бесцветна, вязкая, с небольшим количеством клеточных элементов
-хроническое воспаление верхних дыхательных путей
-при астматическом приступе
-инфильтративный и очаговый туберкулез (иногда)
-неспецифические воспалительные процессы легких (скудное количество слизистой, с мелкими крупинками, «рвущейся» мокроты)
-заболевания бронхов и паренхимы легких
-заболевания верхних дыхательных путей
-рак легкого (с беловато-серыми или кровянистыми прожилками)
-абсцесс легкого (большое количество гнойной зеленоватой мокроты с гнилостным запахом)
-вскрытие эмпиемы плевры в просвет бронха (чисто гнойная)
-фиброзно-кавернозная форма туберкулеза
Иногда источник кровотечения может иметь нелегочное происхождение (прорыв аневризмы аорты в просвет бронха или трахею, носовое кровотечение, язважелудка\круглая язва)
-инфаркт легкого в стадии обратного развития
-воспаление верхних дыхательных путей и носоглотки
-тяжелые воспалительные процессы верхних дыхательных путей с застоем
Спирали Куршмана в мокроте могут быть представлены довольно крупными (видны в чашке Петри при макроскопии) и малкими образованиями (при образованиив мелких бронхиолах).
Спирали Куршмана характерны для таких заболеваний, как:
-злокачественные новообразования легких
-воспалительные процессы со спазмом и обструкцией бронхов
Пробки Дитриха расположены в нижнем гнойном слое трехслойной мокроты, образующейся в полостях при абсцессе легкого и бронхоэктатической болезни.
Препараты окрашиваются азур-эозином
Лейкоциты могут быть как хорошо сохранившиеся, так и на разных стадиях дегенерации
Чем больше в мокрте гноя, тем больше нейтрофилов. При неспецифических воспалительных процессах нейтрофилы в густом по консистенции гное выглядят как бесцветные, мелкозернистые, четко контурированные объемные клетки, в жидкй серозной мокроте нейтрофилы — крупные клетки (в 2,5 раза крупнее эритроцитов) с хорошо определяемыми фрагментированными ядрами.
-цитоплазматические гранулы с большим количеством щелочного белка и перекисей, обладающих бактерицидной активностью
-в гранулах эозинофилов определяется кислая фосфатаза, акрилсульфатаза, коллагеназа, эластаза, глюкуронидаза, катепсинмиелопероксидаза и др. ферменты с литической активностью
-эозинофилы обладают слабой фагоцитарной активностью и обуславливают внеклеточный цитолиз, участвуя в прогельминтном иммунитете и аллергический реакциях
-экзогенный аллергический альвеолит
-эозинофильная пневмония Лефлера
-гранулематоз из клеток Лангерганса
-поражение легких простейшими
Наличие тканевых базофилов в мокроте и бронхолегочном лаваже может свидетельствовать об экзогенном алергическом альвеолите
Большое количество лимфоцитов появляется при активации иммунологической реактивности организма.
Лимфоциты в большом количестве обнаруживаются в мокроте при:
-экзогенном аллергическом альвеолите
Единичные эритроциты могут встречаться в любой мокроте.
При мокроте, окрашенной кровью, можно предположить:
-застой в малом круге кровообращения
Клетки цилиндрического реснитчатого эпителия обнаруживаются в мокроте при приготовлении препаратов из белесоватых тяжей и нитей, пленок на фоне слизи, представляющих собой отторгнутые при калевых толчках участки воспаленной гипертрофированной слизистой дыхательных путей.
Кониофаги фагоцитируют пыль, сажу, никотин, краску.
Включения в виде желтовато-коричневых, коричневых, черных и цветных гранул различных размеров, иногда заполняющие практически всю клеточную цитоплазму (черного цвета у шахтеров, белого цвета у мукомолов и т.д.)
Липофаги — альвеолярные макрофаги с каплями жира или ксантомные клетки из очагов жировой дегенерации легочной ткани.
-хронического восплительного процесса в легких
-злокачественных новообразований легких
Содержат в цитоплазме кристаллы гемосидерина золотисто-желтого или коричневого цвета
-застоя в малом круге кровообращения
-идиопатического гемосидероза легких («железное» легкое, синдром Селена-Геллерстедта)
Появляются в мокроте в результате распада:
-находят в мокроте при выраженном распаде
-образуются в очаге хронического воспаления, каверне при кавернозном туберклезе
-находят в мокроте при распаде первичного туберкулезного очага Гона, при абсцессе и гангрене легкого, злокачественных новообразованиях легких
-обызвествленные эластические волокна
Кристалы Шарко-Лейдена образуются в мокроте не сразу (могут образоваться спустячасов от сбора мокроты), они характерны для таких заболеваний, как:
-бронхиальная астма (межприступный период)
В препаратах мокроты кристаллы гематоидина распложены на фоне детрита, эластических волокон, злокачественных клеток, в очагах некроза легочной ткани либо распада гематом.
Образются при застое мокроты в полостях, в очагах дегенерации легочной ткани, при злокачественных новообразованиях, абсцессе легкого.
При цитологическом исследовании мокроты в цитоплазме клеток цилиндрического эпителия либо макрофагов в вакуолях обнаруживают мелкие полиморфные включениятемно-вишневого цвета. В цитоплазме этих клеток определяются пустые вакуоли.
При крупозной пневмонии в ранней стадии заболевания мокрота вязкая, очень скудная, ржавого цвета. При микроскопии определяются эритроциты. макрофаги с гемосидерином, лейкоциты, мелкие фибриновые свертки и пневмококки. В период разрешения воспалительного процесса мокрота приобретает слизисто-гнойный характер без ржавой окраски. При молниеносной форме крупозной пневмонии у пациента возникает кровохарканье.
При очаговой пневмонии характер мокроты слизисто-гнойный.
При пневмонии, возбудителем которой является палочка Фридлендера мокрота слизисто-гнойная, иногда с примесью крови. Внутри плотных темно- или светло-розовых червеобразных образований в бесцветных полисахаридных капсулах видны короткие, прямые толстые палочки с округлыми и слегка утолщенными концами, расположенные поодиночке или парами.
Гемофильная палочка определяется в мокроте при окраске азур-эозином.
В препаратах мокроты обнаруживаются гигантские многоядерные клетки цилиндрического эпителия с достаточно крупными ядрами одинаковых размеров и формы. Ядер много, они обычно накладываются друг на друга, лежат плотно, образуя фасетки. Такая микроскопическая картина может напоминать злокачественные клетки.
Источник: https://kingmed.info/norms_22/analiz_mokroti
Анализ мокроты
Мокрота (sputum) — это патологическое отделяемое из дыхательных путей. В состав мокроты могут входить слизь, серозная жидкость, клетки крови и дыхательных путей, редко гельминты и их яйца.
Анализ мокроты помогает установить характер патологического процесса в органах дыхания, а в ряде случае определить его причину.
За сутки у здорового некурящего человека в бронхах образуетсямл слизи. Эта слизь перемещается клетками мерцательного эпителия вверх (в трахею и гортань), откуда она попадает в глотку и проглатывается. Перемещению слизи из гортани в глотку способствует лёгкое, почти незаметное покашливание.
Техника сбора мокроты. Сбор мокроты желательно осуществлять утром (так как она накапливается ночью) и до еды. Анализ мокроты будет достоверней, если пациент предварительно прополоскал рот кипячёной водой с содой, что позволяет уменьшить бактериальную обсеменённость полости рта.
Мокрота лучше отходит и её образуется больше, если накануне исследования пациент употреблял больше жидкости; сбор мокроты проходит эффективней, если пациент предварительно выполняет три глубоких вдоха с последующим энергичным откашливанием. Необходимо подчеркнуть, что важно получить именно мокроту, а не слюну.
Сбор мокроты выполняют в стерильный разовый герметичный флакон (контейнер) из ударостойкого материала с навинчивающимся колпачком или плотно закрывающейся крышкой. Для возможности оценки количества и качества собранной пробы флакон должен быть изготовлен из прозрачного материала.
Для провокации кашля, а также если мокрота отделяется плохо пациенту проводят в течениеминут ингаляциюмл подогретого доградусов Цельсия раствора (в 1 л стерильной дистиллированной воды растворяют 150 г хлорида натрия и 10 г бикарбоната натрия). Вдыхаемый во время ингаляции солевой раствор вначале вызывает усиленное образование слюны, потом появляется кашель и отделяется мокрота.
Для исследования достаточно 3-5 мл мокроты, но анализ можно проводить и при меньших объёмов. Анализ мокроты необходимо проводить не позднее, чем через 2 часа после сбора.
Факторы, влияющие на результат исследования
- Неправильный сбор мокроты.
- Мокрота несвоевременно отправлена в лабораторию. В несвежей мокроте размножается сапрофитная флора, разрушаются форменные элементы.
- Анализ мокроты проведён уже после назначения антибактериальных, противогельминтных средств.
Как только мокрота будет доставлена в лабораторию, начинают ее исследование. Исследование включает: анализ физических свойств (цвет, запах, консистенция, реакция); микроскопия (подсчет элементов — лейкоциты, эритроциты, эозинофилы и др. клетки); бактериоскопия и посев; определение чувствительности к антибиотикам.
О чем расскажет анализ мокроты
Когда появляется мокрота?
Исследование физических свойств
Поделись статьей!
Еще статьи на эту тему
Если Вам понравилась эта статья, подпишитесь на обновления сайта.
Поиск
Последние записи
Подписка по e-mail
Введите адрес своей электронной почты, чтобы получать свежие новости медицины, а также этиологию и патогенез заболеваний, их лечение.
Рубрики
Метки
Сайт «Медицинская практика» посвящен врачебной деятельности, в котором рассказывается про современные методы диагностики, описаны этиология и патогенез заболеваний, их лечение
Источник: https://medpractik.ru/articles/analiz-mokroty.html
Анализ мокроты — показание, как правильно собрать и сдавать, расшифровка результатов и показатели нормы
При бронхите и других воспалительных заболеваниях необходимо сдавать общий анализ мокроты, проанализировав результаты которого, врач сможет определить характер и причину развития патологического процесса. При поражениях дыхательных органов выделяется слизистый секрет, который несет в себе информацию о возбудителях, ставших катализаторами ухудшения состояния организма. Это могут быть микробактерии туберкулеза, клетки злокачественных опухолей, примеси гноя или крови. Все они влияют на количество и состав выделяемой пациентом мокроты.
Что такое анализ мокроты
Исследование мокроты является одним из самых эффективных методов, позволяющих определить характер заболевания дыхательных путей. Многие недуги представляют серьезную угрозу для жизни человека, например, такие болезни как актиномикоз, гнилостный бронхит, гангрена легкого, пневмония, бронхиальная астма, абсцесс легкого и т.д. Попадая в организм человека, вредоносные микроорганизмы способствуют развитию патологического процесса, который стимулирует выделение секрета из органов дыхания.
Чтобы диагностировать болезнь, врачи проводят общий анализ, который включает несколько этапов: бактериологический, макроскопический, химический и микроскопический. Каждое исследование содержит важную информацию о секрете, на основе чего происходит итоговое составление медицинского заключения. Анализы подготавливают около трех рабочих дней, в некоторых случаях возможны задержки на более длительный срок.
Зачем нужно исследование
Микроскопия мокроты проводится среди пациентов, страдающих заболеваниями легких или других органов дыхания, с целью выявления причины недуга. Слизистый секрет выделяется только при наличии патологических отклонений в работе организма, поэтому при появлении выделений из дыхательных путей следует как можно скорее обратиться к врачу. Отхождение мокроты происходит во время кашля, микроскопический анализ слизи помогает получить всю необходимую информацию о локализации и стадии воспалительного процесса.
Внимание! Читатели Sovets.net рекомендуют:
— Запах изо рта возникает из-за паразитов! Узнать как избавится >>>
— Грибок ногтей вас больше не побеспокоит! Елена Малышева рассказывает как победить грибок .
— Быстро похудеть теперь доступно каждой девушке, об этом рассказывает Полина Гагарина >>>
— Елена Малышева: Рассказывает как похудеть ничего не делая! Узнать как >>>
Цвет и консистенция мокроты могут быть разными в зависимости от болезни. Исходя из полученных данных, врачи определяют возбудителя патологии и подбирают рациональный курс лечения. Присутствие в секрете патогенных микроорганизмов способствует подтверждению или опровержению наличия злокачественных опухолей, что немаловажно при постановке окончательного диагноза.
Когда и кому назначается
Сдавать посев мокроты для проведения общего анализа необходимо тем пациентам, у которых присутствует подозрение на хронические или острые заболевания дыхательной системы. Например, бронхит, рак легкого, туберкулез, пневмония. Данная группа людей находится в категории риска, поэтому регулярные исследования секрета являются неотъемлемой частью комплексной терапии заболеваний. Собирать слизь приходится даже после прохождения курса лечения, поскольку некоторые недуги имеют тенденцию к временному прекращению активности.
Как подготовиться к анализу
Данная процедура требует от пациентов соблюдения определенных правил, которые гарантируют «чистоту» проведения исследования. Ротовая полость человека содержит особую флору, которая может смешиваться с патогенным секретом. Чтобы предоставить корректные данные медицинской комиссии, пациент должен придерживаться следующих рекомендаций:
- Пить много теплой воды.
- Принимать отхаркивающие средства.
- Почистить зубы и прополоскать рот перед процедурой.
Как сдать мокроту на анализ
Перед тем, как сдавать мокроту на анализ, ее необходимо собрать в домашних или амбулаторных условиях. Пациенту выдают стерильную баночку, которую следует открывать непосредственно перед процедурой. Лучше всего собирать секрет с утра, поскольку в это время суток он является самым свежим. Мокроту для исследования нужно постепенно выкашливать, но, ни в коем случае, не отхаркивать. Чтобы улучшить выделение слизи, врачи рекомендуют:
- Сделать 3 медленных вдоха и выдоха, задерживая дыхание между ними на 5 секунд.
- Откашляться и сплюнуть накопившуюся мокроту в баночку для анализов.
- Убедиться, что слюна из ротовой полости не попала в емкость.
- Повторять вышеуказанные действия до тех пор, пока уровень секрета не достигнет отметки 5 мл.
- В случае неудачи, можно подышать паром над кастрюлей с горячей водой для ускорения процесса отхаркивания.
Как только сбор мокроты завершен, баночку следует отвезти в лабораторию для проведения анализа. Важно, чтобы секрет был свежим (не более 2 часов), поскольку в человеческой слизи очень быстро начинают размножаться сапрофиты. Данные микроорганизмы мешают правильной постановке диагноза, поэтому все время от сбора до транспортировки емкость со слизью необходимо хранить в холодильнике.
Как сдать мокроту на туберкулез
Длительный кашель, который не прекращается на протяжении трех недель, считается показанием для исследования мокроты. Подозрение на туберкулез – серьезный диагноз, поэтому патогенную слизь собирают только под присмотром врача. Данный процесс может происходить в стационарных или амбулаторных условиях. Сдавать мокроту при подозрении на туберкулез приходится 3 раза.
Первый сбор проходит рано утром, второй – по прошествии 4 часов, а последний – на следующий день. Если пациент по какой-то причине не может самостоятельно прийти в больницу для сдачи анализов, к нему домой наведывается медсестра и доставляет полученный секрет в лабораторию. При обнаружении бактерий Коха (микробактерий туберкулеза) врачи ставят диагноз – открытая форма туберкулеза.
Этапы лабораторного исследования
Расшифровка анализа мокроты состоит из трех этапов. Сначала лечащий врач проводит визуальный осмотр пациента, оценивает характер, цвет, слоистость и другие показатели патогенного секрета. Полученные образцы изучают под микроскопом, после чего наступает черед бактериоскопии. Завершающим исследованием является посев на питательные среды. Бланк с результатами выдается в течение трех дней по завершению сдачи анализов, исходя из полученных данных, специалист делает вывод о характере заболевания.
Расшифровка
Чтобы правильно поставить диагноз пациенту, мокроту оценивают по трем разным показателям. Проводится макроскопический, бактериоскопический и микроскопический анализ, результаты по каждому исследованию дают четкое представление о состоянии человека. Цвет, консистенция, запах, деление на слои и наличие включений – это основные показатели макроскопического анализа секрета. Например, прозрачная слизь встречается у людей с хроническими заболеваниями дыхательных путей.
Ржавый оттенок секрета обусловлен кровянистыми примесями (распад эритроцитов), что часто свидетельствует о наличии туберкулеза, крупозной пневмонии, рака. Гнойная мокрота, которая образуется при скоплении лейкоцитов, характерна для абсцесса, гангрены или бронхита. Желтый или зеленый цвет выделений является показателем патологического процесса в легких. Вязкая консистенция секрета может быть следствием воспаления или приема антибиотиков.
Спирали Куршмана в мокроте, которые представляют собой белые извитые трубочки, свидетельствуют о наличии бронхиальной астмы. Результаты микроскопического и бактериоскопического анализа предоставляют информацию о содержании в слизи болезнетворных микроорганизмов или бактерий. К ним относятся: диплобациллы, атипичные клетки, стафилококки, эозинофилы, гельминты, стрептококки. Серозная мокрота выделяется при отеке легких, пробки Дитриха встречаются у пациентов, страдающих гангреной или бронхоэктазами.
Норма
У здорового человека железы крупных бронхов образуют секрет, который проглатывается при выделении. Данная слизь обладает бактерицидным эффектом и служит для очищения дыхательных путей. Однако появление даже незначительного количества мокроты свидетельствует о том, что в организме развивается патологический процесс. Это может быть застой в легких, острый бронхит или пневмония. Единственным исключением являются курильщики, поскольку у них слизь выделяется постоянно.
Наличие единичных эритроцитов при анализе секрета является нормой и не оказывает влияния на диагностические результаты. Объем ежедневно вырабатываемой трахеобронхиальной слизи у человека должен находиться в переделах от 10 до 100 мл. Превышение указанной нормы свидетельствует о необходимости проведения дополнительных анализов. При отсутствии отклонений мазок на МТБ должен показать отрицательный результат.
Возможные патологии
В норме у человека не должно происходить отхождение мокроты, поэтому при появлении слизи подозрительного характера необходимо сразу же обратиться за помощью к специалисту. С помощью бактериоскопического исследования определяется тип возбудителя, мазок с грамположительными бактериями окрашивается в синий цвет, а с грамотрицательными – в розовый. Микроскопический анализ помогает обнаружить опасные патологии, к которым относятся опухолевые клетки, эластичные волокна, альвеолярные макрофаги и т.д. Исходя из полученных результатов слизи, врач назначает терапию.
Эпителий в мокроте
При микроскопическом исследовании мокроты часто встречаются клетки плоского эпителия, однако это никак не влияет результаты анализа. Обнаружение клеток цилиндрического эпителия может свидетельствовать о наличии таких недугов, как астма, бронхит или рак легкого. В большинстве случаев вышеупомянутые образования являются примесями слизи из носоглотки и не имеют диагностического значения.
Альвеолярные макрофаги в мокроте
Клетки ретикулоэндотелия можно обнаружить у людей, которые длительное время находились в контакте с пылью. Протоплазма альвеолярных макрофагов содержит фагоцитированные частицы, которые называют «пылевыми» клетками. Некоторые из вышеуказанных микроорганизмов включают продукт распада гемоглобина – гемосидерин, поэтому им было присвоено название «клетки сердечных пороков». Такие образования возникают у пациентов с диагнозами инфаркт легкого, митральный стеноз, застой легкого.
Лейкоциты
Любой секрет содержит небольшое количество лейкоцитов, однако скопление нейтрофилов свидетельствует о том, что имеются гнойные выделения. При бронхиальной астме у пациента можно обнаружить эозинофилы, что также характерно и для следующих заболеваний: рак, туберкулез, инфаркт, пневмония, гельминтоз. Большое число лимфоцитов встречаются у тех людей, которые болеют коклюшем. Иногда причиной повышения их количества выступает туберкулез легких.
Эритроциты
Слизь человека может содержать единичное количество эритроцитов, что никак не влияет на состояние его здоровья. При развитии таких патологических процессов, как легочное кровотечение, количество эритроцитов сильно возрастает, что приводит к кровохарканью. Наличие свежей крови в слизистых выделениях говорит о наличии неизменных эритроцитов, но если кровь задерживалась в дыхательных путях, то по ней определяют выщелоченные клетки.
Кристаллы Шарко-Лейдена в мокроте
При распаде легочной ткани образуются так называемые эластичные волокна. Их появление в секрете свидетельствует о наличии абсцесса, туберкулеза, рака или гангрены легких. Последнее заболевание может протекать без присутствия эластичных волокон, поскольку они иногда растворяются под действием ферментов слизи. Отличительной особенностью бесцветных кристаллов Шарко-Лейдена является высокое содержание эозинофилов, что характерно для таких заболеваний как бронхиальная астма и эозинофильная пневмония.
Эластичные волокна
Кристаллы Шарко-Лейдена – не единственный представитель эластичных волокон. В мокроте многих пациентов, страдающих заболеваниями дыхательных путей, часто встречаются спирали Куршмана. Они представляют собой трубчатые тела, которые иногда заметны даже невооруженным глазом. В остальных случаях кристаллы обнаруживают с помощью микроскопического исследования слизи. Трубчатые тела могут предвещать развитие пневмонии, бронхиальной астмы, туберкулеза легких.
Эозинофилы в мокроте
Эозинофилы считаются признаками астмы, но данное утверждение верно лишь для некоторых случаев. Микроорганизмы этого типа содержат специфический белок, который способен не только защищать организм от паразитов, но и разрушать эпителий дыхательных путей. Эозинофилы считаются одной из главных причин развития патологии органов дыхания, однако исследования по данному вопросу все еще не завершены. Эти клетки невозможно полностью удалить из дыхательных путей, однако можно существенно снизить их количество при соответствующем лечении антителами.
Видео
Информация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
Источник: https://sovets.net/14903-analiz-mokroty.html
Общий анализ мокроты
Мокрота – отделяемый из легких и дыхательных путей (трахеи и бронхов) патологический секрет. Общий анализ мокроты – лабораторное исследование, которое позволяет оценить характер, общие свойства и микроскопические особенности мокроты и дает представление о патологическом процессе в дыхательных органах.
Для чего используется этот анализ?
- Для диагностики и оценки патологического процесса в легких и дыхательных путях.
- При заболеваниях органов дыхания, которые сопровождаются кашлем и выделением мокроты.
Клинический анализ мокроты.
Мг/дл (миллиграмм на децилитр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Рекомендуется употребить большой объем жидкости (воды) за 8-12 часов до сбора мокроты.
Общая информация об исследовании
Мокрота – это патологический секрет легких и дыхательных путей (бронхов, трахеи, гортани), который отделяется при откашливании. У здоровых людей мокрота не выделяется. В норме железы крупных бронхов и трахеи постоянно образовывают секрет в количестве до 100 мл/сут., который проглатывается при выделении. Трахеобронхиальный секрет представляет собой слизь, в состав которой входят гликопротеины, иммуноглобулины, бактерицидные белки, клеточные элементы (макрофаги, лимфоциты, слущенные клетки эпителия бронхов) и некоторые другие вещества. Данный секрет обладает бактерицидным эффектом, способствует выведению вдыхаемых мелких частиц и очищению бронхов. При заболеваниях трахеи, бронхов и легких усиливается образование слизи, которая отхаркивается в виде мокроты. У курильщиков без признаков заболеваний органов дыхания также обильно выделяется мокрота.
Клинический анализ мокроты является лабораторным исследованием, которое позволяет оценить характер, общие свойства и микроскопические особенности мокроты. На основании данного анализа судят о воспалительном процессе в органах дыхания, а в некоторых случаях ставят диагноз.
При клиническом исследовании мокроты анализируются такие показатели, как количество мокроты, ее цвет, запах, характер, консистенция, наличие примесей, клеточный состав, количество волокон, определяется присутствие микроорганизмов (бактерий, грибов), а также паразитов.
Мокрота по составу неоднородна. Она может содержать слизь, гной, серозную жидкость, кровь, фибрин, причем одновременное присутствие всех этих элементов не обязательно. Гной образуют скопления лейкоцитов, возникающие в месте воспалительного процесса. Воспалительный экссудат выделяется в виде серозной жидкости. Кровь в мокроте появляется при изменениях стенок легочных капилляров или повреждениях сосудов. Состав и связанные с ним свойства мокроты зависят от характера патологического процесса в органах дыхания.
Микроскопический анализ дает возможность под многократным увеличением рассмотреть присутствие различных форменных элементов в мокроте. Если микроскопическое исследование не выявило наличия патогенных микроорганизмов, это не исключает присутствия инфекции. Поэтому при подозрении на бактериальную инфекцию одновременно рекомендуется выполнять бактериологическое исследование мокроты с определением чувствительности возбудителей к антибиотикам.
Материал для анализа собирается в стерильный одноразовый контейнер. Пациенту необходимо помнить, что для исследования нужна мокрота, выделенная при откашливании, а не слюна и слизь из носоглотки. Собирать мокроту нужно утром до приема пищи, после тщательного полоскания рта и горла, чистки зубов.
Результаты анализа должны оцениваться врачом в комплексе с учетом клиники заболевания, данных осмотра и результатов других лабораторных и инструментальных методов исследования.
Для чего используется исследование?
- Для диагностики патологического процесса в легких и дыхательных путях;
- для оценки характера патологического процесса в дыхательных органах;
- для динамического наблюдения за состоянием дыхательных путей пациентов с хроническими заболеваниями органов дыхания;
- для оценки эффективности проводимой терапии.
Когда назначается исследование?
- При заболеваниях легких и бронхов (бронхитах, пневмонии, бронхиальной астме, хронической обструктивной болезни легких, туберкулезе, бронхоэктатической болезни, новообразованиях органов дыхания, грибковой или глистной инвазии легких, интерстициальных заболеваниях легких);
- при наличии кашля с выделением мокроты;
- при уточненном или неясном процессе в грудной клетке по данным аускультации или рентгенологического обследования.
Количество мокроты при разных патологических процессах может составлять от нескольких миллилитров до двух литров в сутки.
Незначительное количество мокроты отделяется при…
- острых бронхитах,
- пневмониях,
- застойных явлениях в легких, в начале приступа бронхиальной астмы.
Большое количество мокроты может выделяться при…
- отеке легких,
- нагноительных процессах в легких (при абсцессе, бронхоэктатической болезни, гангрене легкого, при туберкулезном процессе, сопровождающимся распадом ткани).
По изменению количества мокроты иногда можно оценить динамику воспалительного процесса.
Чаще мокрота бесцветная.
Зеленый оттенок может свидетельствовать о присоединении гнойного воспаления.
Различные оттенки красного указывают на примесь свежей крови, а ржавый – на следы распада эритроцитов.
Ярко-желтая мокрота наблюдается при скоплении большого количества эозинофилов (например, при бронхиальной астме).
Черноватая или сероватая мокрота содержит угольную пыль и наблюдается при пневмокониозах и у курильщиков.
Мокроту могут окрашивать и некоторые лекарственные средства (например, рифампицин).
Мокрота обычно не имеет запаха.
Гнилостный запах отмечается в результате присоединения гнилостной инфекции (например, при абсцессе, гангрене легкого, при гнилостном бронхите, бронхоэктатической болезни, раке легкого, осложнившемся некрозом).
Своеобразный «фруктовый» запах мокроты характерен для вскрывшейся эхинококковой кисты.
Слизистая мокрота наблюдается при катаральном воспалении в дыхательных путях, например, на фоне острого и хронического бронхита, трахеита.
Серозная мокрота определяется при отеке легких вследствие выхода плазмы в просвет альвеол.
Слизисто-гнойная мокрота наблюдается при бронхите, пневмонии, бронхоэктатической болезни, туберкулезе.
Гнойная мокрота возможна при гнойном бронхите, абсцессе, актиномикозе легких, гангрене.
Кровянистая мокрота выделяется при инфаркте легких, новообразованиях, травме легкого, актиномикозе и других факторах кровотечения в органах дыхания.
Консистенция мокроты зависит от количества слизи и форменных элементов и может быть жидкой, густой или вязкой.
Плоский эпителий в количестве более 25 клеток указывает на загрязнение материала слюной.
Клетки цилиндрического мерцательного эпителия – клетки слизистой оболочки гортани, трахеи и бронхов; их обнаруживают при бронхитах, трахеитах, бронхиальной астме, злокачественных новообразованиях.
Альвеолярные макрофаги в повышенномколичестве в мокроте выявляют при хронических процессах и на стадии разрешения острых процессов в бронхолегочной системе.
Лейкоциты в большом количестве выявляются при выраженном воспалении, в составе слизисто-гнойной и гнойной мокроте.
Эозинофилы обнаруживаются при бронхиальной астме, эозинофильной пневмонии, глистных поражениях легких, инфаркте легкого.
Эритроциты. Обнаружение в мокроте единичных эритроцитов диагностического значения не имеет. При наличии свежей крови в мокроте выявляются неизмененные эритроциты.
Клетки с признаками атипии присутствуют при злокачественных новообразованиях.
Эластические волокна появляются при распаде ткани легкого, которое сопровождается разрушением эпителиального слоя и освобождением эластических волокон; их обнаруживают при туберкулезе, абсцессе, эхинококкозе, новообразованиях в легких.
Коралловидные волокна выявляют при хронических заболеваниях (например, при кавернозном туберкулезе).
Обызвествленные эластические волокна – эластические волокна, пропитанные солями кальция. Их обнаружение в мокроте характерно для туберкулеза.
Спирали Куршмана образуются при спастическом состоянии бронхов и наличии в них слизи; характерны для бронхиальной астмы, бронхитов, опухолей легких.
Кристаллы Шарко – Лейдена – продукты распада эозинофилов. Характерны для бронхиальной астмы, эозинофильных инфильтратов в легких, легочной двуустки.
Мицелий грибов появляется при грибковых поражениях бронхолегочной системы (например, при аспергиллезе легких).
Прочая флора. Обнаружение бактерий (кокков, бацилл), особенно в больших количествах, указывает на наличие бактериальной инфекции.
Что может влиять на результат?
Результаты анализа будут недостоверными при:
- неправильном сборе материала (например, сборе слюны, а не мокроты);
- попадании в материал посторонних веществ и биоматериалов.
Прием антибактериальных, противогрибковых или противогельминтных препаратов, влияющих на возбудителей инфекционного процесса в легких, изменяет характер мокроты.
- При трудно отделяемой мокроте перед сдачей анализа могут быть назначены отхаркивающие препараты, обильное теплое питье, ингаляции с физиологическим раствором.
- Сбор мокроты осуществляется утром, до еды. Анализ мокроты будет достоверней, если перед сбором материала почистить зубы и прополоскать рот кипяченой водой, что позволит уменьшить количество бактерий в полости рта.
- Интерпретация результатов анализа должна осуществляться лечащим врачом с учетом клинических данных и других лабораторных и инструментальных обследований.
Кто назначает исследование?
Пульмонолог, терапевт, педиатр, врач общей практики, ревматолог, фтизиатр, аллерголог, инфекционист, клинический миколог, онколог, паразитолог.
- Лабораторные и инструментальные исследования в диагностике: Справочник / Пер. с англ. В. Ю. Халатова; под. ред. В. Н. Титова. – М.: ГЭОТАР-МЕД, 2004. – С. 960.
- Назаренко Г. И., Кишкун А. Клиническая оценка результатов лабораторных исследований. – М.: Медицина, 2000. – С. 84-87.
- Ройтберг Г. Е., Струтинский А. В. Внутренние болезни. Система органов дыхания. М.: Бином, 2005. – С. 464.
- Kincaid-Smith P., Larkins R., Whelan G. Problems in clinical medicine. – Sydney: MacLennan and Petty, 1990,.
Источник: https://helix.ru/kb/item/02-021












Комментарии 0