Жидкость в брюшной полости от чего может быть
Жидкость в брюшной полости
Жидкость в брюшной полости (асцит) – патологическое состояние, развивающееся при различных заболеваниях. Скопление жидкости в брюшной полости может достигать 20-25 литров.
Асцит не является самостоятельным заболеванием, а возникает в качестве осложнения других патологий. Симптоматика при жидкости в брюшной полости во многом зависит от причинного состояния. Как правило, асцит возникает на поздних стадиях заболевания.

Причины возникновения жидкости в брюшной полости
Основными причинами скопления жидкости в брюшной полости являются:
· канцероматоз брюшины;
· портальная гипертензия;
· сердечная недостаточность;
· алкогольный гепатит;
· печеночная недостаточность;
· цирроз печени;
· гипопротеинурия;
· туберкулез брюшины;
· болезни поджелудочной железы;
· другие причины.
Симптомы жидкости в брюшной полости
Основными симптомами асцита являются:
· увеличение размеров живота;
· расширение пупочного кольца вплоть до его выпячивания;
· наличие извитых венозных сосудов на животе (в случае, когда асцит развивается в результате портальной гипертензии);
· затрудненное дыхание и одышка.
Диагностика жидкости в брюшной полости
Диагностика при скоплении жидкости в брюшной полости включает в себя:
· сбор анамнеза и анализ жалоб больного;
· осмотр пациента;
· рентгенологическое исследование брюшной полости;
· ультразвуковое исследование (УЗИ) брюшной полости;
· лапароцентез (взятие жидкости из брюшной полости с помощью троакара для проведения исследований);
· другие методы исследования (на усмотрение врача).
Виды заболевания
В зависимости от количества скапливаемой жидкости асцит бывает:
· с небольшим количеством жидкости;
· с умеренным количеством жидкости;
· со значительным скоплением жидкости (массивный асцит).
В зависимости от наличия/отсутствия микроорганизмов в жидкости асцит бывает:
· стерильный – отсутствие микроорганизмов в скапливаемой жидкости;
· инфицированный – наличие патогенной микрофлоры в скапливаемой жидкости.
Действия пациента
Проявления асцита начинаются с момента скопления минимум 1 литра жидкости в брюшной полости. При появлении первых симптомов необходимо обратиться к врачу-терапевту, который в дальнейшем может направить пациента к другим специалистам для точной постановки диагноза.
Лечение жидкости в брюшной полости
Устранение жидкости в брюшной полости производится посредством лечения основного заболевания. Таким образом, удается снизить вероятность рецидива асцита.
Больному назначается диета с ограниченным употреблением соли и употреблением пищи, богатой белками.
Для выведения излишков жидкости назначаются мочегонные препараты и травы. Для этих целей также может применяться процедура лапароцентеза. Пациенту прокалывают брюшную стенку специальным инструментом (троакаром), с помощью которого выводят жидкость наружу. Данная процедура проводится под местным обезболиванием. Лапароцентез необходимо применять в сочетании с медикаментозной терапией, поскольку существует высокая вероятность развития рецидива асцита.
При некоторых заболеваниях, приводящих к развитию асцита, больному может быть показана хирургическая операция.
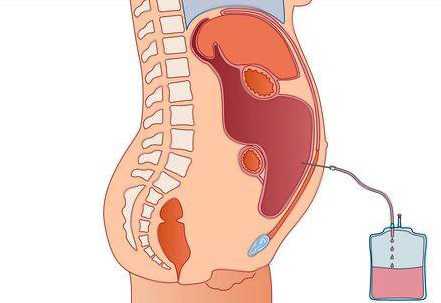
Осложнения при жидкости в брюшной полости
При асците могут возникать следующие осложнения:
· присоединение инфекции с развитием асцита-перитонита;
· развитие дыхательной недостаточности;
· нарушение деятельности органов брюшной полости;
· возникновение различных осложнений при проведении лапароцентеза.
Профилактика жидкости в брюшной полости
Профилактика асцита сводится к своевременному и адекватному лечению основным заболеваний, соблюдению диеты, а также исключению чрезмерных физических и психоэмоциональных нагрузок.
Читайте также:
Анатомия печени
Увеличение печени: причины и лечение
Диета при заболеваниях печени
Жидкость в брюшной полости: причины и лечение
Главные симптомы патологии – увеличение и вздутие живота. В брюшной полости скапливается жидкость, но из организма человека не выводится. Для выявления причины заболевания пациент сдает анализы.
Асцит – это скопление жидкости в брюшной полости. Болезнь может проявиться внезапно, а может развиваться неделями, месяцами. Появляются затруднения при наклоне тела, отеки, астма.
Причины появления
Причины болезни могут быть разнообразны, и раздельно акцентируют асцит вместе с онкологическими заболеваниями. Наиболее распространенная форма – водянка хилезная. Она возникает вследствие поражения печеночной паренхимы, в результате чего вены сдавливаются и жидкость пропотевает в абдоминальную полость. Формирование водянки может начаться при циррозе.
Наблюдается нередкий случай отечности детородного органа и мошонки, возникновения пупочной и паховой грыжи. К иным причинам формирования асцита относят:
- карциноматоз брюшины;
- гемодинамическая сердечная неполноценность;
- тромбоз;
- туберкулезный катар брюшины;
- затруднение лимфотока;
- гипертензия вены;
- гепатит.
Симптомы застоя
Главные симптомы – стремительное увеличение и вздутие живота. В брюшной полости планомерно скапливается жидкость, но из организма человека не выводится. Довольно часто заболевание замечается только при примерке одежды. У стоящего человека живот висит, в горизонтальном положении он растекается в стороны. Далее, появляются и другие симптомы.
Согласно критерию повышения скопления жидкости пуп выворачивается, в так же деформируется. Затрудняется дыхание, срывается деятельность сердца и сосудов. В передней части брюшины порой заметно расширение вен. Больной жалуется на изжогу, рвотные позывы, боль в брюшной полости, отсутствие аппетита. Темп скопления жидкости в абдоминальной полости находится в зависимости от причины болезни. При тромбозе жидкость в брюшной полости накапливается неделями; а при циррозе – месяцами.
Диагностика
Симптомы играют второстепенную роль в постановке диагноза. Для выявления причины заболевания пациент сдает анализы:
- общее исследование крови;
- общее исследование мочи;
- биохимический анализ крови – выявляет изменения в нарушении работы почек;
- общий анализ пункции вентральный полости воды – жидкость почти всегда прозрачная, могут присутствовать кровянистые примеси;
- проба Ривольты – выявляет отличия транссудата от экссудата;
- цитологический анализ эвакуированной жидкости абдоминальной области – дает возможность исключить вероятные причины происхождение водянки, а именно опухоль;
- жидкость из брюшной полости подлежит бактериологическому анализу — выявляет принадлежность туберкулезного перитонита.
Обследование возможно только тогда, когда происходит накопление жидкости в брюшной полости более 100 мл и выражаются признаки плеска. С целью уточнения диагноза используют УЗИ и томограф, позволяющие обнаружить кистозные образования.
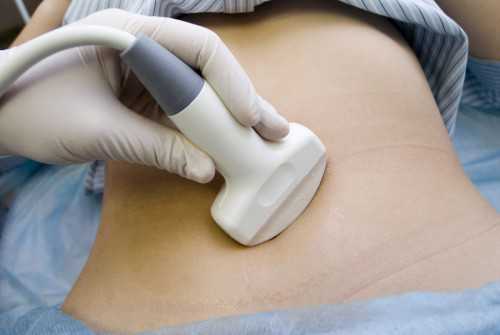
Необходимым методом диагностики болезни, сопровождающейся наличием жидкости в брюшной полости считается прокол передней стены абдоминальной плоскости. Прокалывание осуществляют ниже пупа. Взятую воду исследуют на присутствие альбуминов, глюкозы и белка. Свободная жидкость в брюшной полости направляется на цитологическое исследование.
Лечение болезни
Лечение заключается в выведении жидкости из вентральной полости, приеме диуретиков и особому питанию. Если терапия безрезультатна – раствор вводят вторичным проколом вентральной стены. Максимум откачанной жидкости из брюшной полости – до 5 литров. Оказав срочную медицинскую помощь, необходимо начинать непосредственно лечение самого заболевания. При отрицательных результатах, когда жидкость в брюшной полости не перестает накапливаться, назначают диуретики. Ведется непрерывный контроль веса и состава анализа мочи.
Осложнения
Свободная жидкость в брюшной полости приводит к дыхательной недостаточности и сердечным перегрузкам. Причина этому – поднятая водой диафрагма, оказывающая давление на легкие и крупные сосуды. Присоединенная инфекция провоцирует развитие перитонита. Могут возникнуть осложнения, которые имеют смертельный исход. Состояние здоровья больного зависит и от эффективного выведения жидкости, и качественного лечения.
Питание при водянке
Пациенту нужно устранить из собственного рациона копчености, соленья и хлебные изделия. Яства готовятся только паровые либо вареные. В питание необходимо ввести куриные бульоны, разрешается использование не очень жирной зайчатины либо курицы. Потребление яиц и молочных жиров резко ограничивается. Из меню должны полностью исчезнуть щавель, шоколад, репа, чеснок, капуста, грибы, редис, кофе и лук. В рацион необходимо ввести продукты, содержащие желатин и пектин: варенье, зефир и желе.

Народные способы
Народными целителями рекомендовано следующее лечение водянки. Кроме диеты, выпивать чай из вишневых плодоножек. Ложку сырья заваривают поллитром кипятка. Приготовленный взвар настаивают час и фильтруют. Пьют несколько раз в день по чашке. Еще один превосходный способ – семя льна. Изготавливают отвар по рецепту, указанному на упаковке. Ожидаемый результат проявится спустя несколько недель. Согласно мнению народных врачевателей, заболевшему водянкой весьма полезно голодание. Методику продолжают семь суток каждые 2 месяца. В день дозволяется прием только пары чашек глюкозы: в полдень и на ночь.
В этапе голодания чистят кишечник при помощи клистира и минеральной воды. Лечение голоданием вводится постепенно. За несколько дней понемногу снижают потребление еды и ее калорийности; ежедневно ставят клистир, не обращая внимания на количество и состояние стула. Подобные манипуляции допустимы только с разрешения лечащего врача.
Принято считать, что водянка обычно развивается на последних стадиях болезни. Это состояние относят к неизлечимым, однако, применяются разные методы, дающие возможность улучшить самочувствие больного и продлить его существование на длительное время. Это относится к асцитам, образовавшихся из-за цирроза. Древнейшие доктора полагали, что печень является главнейшим органом. Даже ни сердце, ни мозг. А доказывали они это для того, что были абсолютно уверены в печени, как в центральном органе, регулирующем все виды обменов: гормональный, жировой, солевой, белковый, углеводный, водный, электролитный.
Иногда может показаться, что больному человеку отпущено никак не более нескольких месяцев. Но зачастую правильное лечение предоставляет удивительные результаты и убирает симптомы заболевания. Безнадежные больные могли прожить еще не один год, если своевременно обращались к квалифицированному профессионалу и исполняли все нужные рекомендации.
Причины возникновения и симптомы асцита брюшной полости
Патологии брюшной полости
25.07.2017
6.2 тыс.
4.2 тыс.
5 мин.
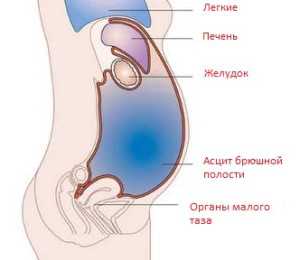
Асцитом называют скопление в брюшной полости свободной жидкости. Объем еe может достигать нескольких литров, в ряде случаев до 10–15 литров. Такое состояние оказывает негативное влияние на организм человека и требует неотложного лечения, т. к. сдавление внутренних органов большим количеством жидкости может привести к развитию желтухи, сердечной аритмии и дыхательной недостаточности.
Диагностируется асцит брюшной полости с помощью рентгенологического и ультразвукового обследования. Лечение бывает консервативным и хирургическим.
Асцит — патологическое состояние, при котором полость живота заполняется жидкостью. Это не самостоятельное заболевание, а симптом, сопровождающий различные патологии. Такое состояние влечeт за собой нарушения функционирования других органов.
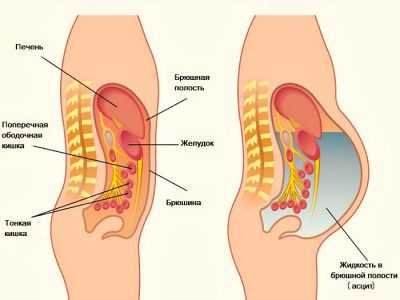
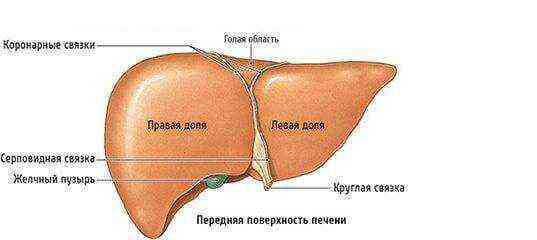
Полость живота изнутри покрыта париетальной брюшиной: листком соединительной ткани. У здорового человека она выделяет небольшое количество прозрачной жидкости, обеспечивающей свободное движение внутренних органов и предотвращающей их срастание между собой. Излишки жидкости всасываются обратно в сосуды брюшины.
При возникновении каких-либо патологий происходит нарушение секреторной и резорбтивной функций брюшины, что приводит к накоплению жидкости в полости живота. Так развивается асцит. Причинами его возникновения могут стать различные заболевания:
- 1. Инфекционные поражения листков брюшины: бактериальный, вирусный или грибковый перитонит.
- 2. Онкологическая патология: первичный рак внутрибрюшных органов и метастатические поражения.
- 3. Системные заболевания, которые сопровождаются полисерозитом — воспалением всех серозных оболочек: ревматизм, красная волчанка, ревматоидный артрит, синдром Мейгса.
- 4. Заболевания, сопровождающиеся повышением давления в воротной вене печени: портальная гипертензия, алкогольный гепатит, цирроз печени, саркоидоз.
- 5. Тяжeлая сердечно-сосудистая патология: правожелудочковая недостаточность, миокардиодистрофия, опухоли медиастинальной области.
- 6. Патология желудочно-кишечного тракта, вызванная: хроническим панкреатитом, опухолью в желудке, болезнью Крона, неспецифическим язвенным колитом.
Асцит является результатом комплекса гемодинамических, воспалительных, электролитных и метаболических нарушений. В совокупности они приводят к повышенному образованию жидкости в брюшной полости и нарушению еe выведения оттуда.
Жидкость в брюшной полости имеет разное происхождение — невоспалительное и воспалительное. В первом случае жидкость образуется в результате пропотевания через брюшину крови или лимфы. Называется она транссудатом. Образуется при системных заболеваниях, патологии печени или сердца. Воспалительная жидкость, или экссудат, образуется брюшиной при еe воспалении. Наблюдается при туберкулeзном асците, при онкологии в брюшной полости.

Механизм развития и симптомы асцита будут различаться в зависимости от причины, его вызвавшей. Накопление свободной жидкости в брюшной полости может происходить резко или постепенно. Чаще всего пациент обращает внимание на необходимость приобретения одежды большего размера, вызванную увеличением массы тела.
Общая симптоматика наблюдается при всех видах асцита и не является специфичной:
- чувство тяжести или распирания в животе, периодические боли;
- метеоризм;
- частая отрыжка и изжога;
- изолированное увеличение объeма живота;
- в положении стоя живот свисает вниз;
- когда человек лежит, живот приобретает форму лягушачьего: распластывается по кровати;
- при ходьбе беспокоит одышка

Дополнительные симптомы зависят от основного заболевания:
| Происхождение асцита | Проявления |
| Туберкулeзное поражение брюшины | Характерно резкое похудение, стойкая субфебрильная температура по вечерам. Появляются признаки общей интоксикации, расстройства стула. С помощью УЗИ можно увидеть увеличенные брыжеечные лимфоузлы. Из асцитической жидкости в лаборатории выделяют микобактерии туберкулeза. |
| Карциноматоз брюшины | Увеличенные лимфоузлы можно пропальпировать через переднюю брюшную стенку. Асцитическая жидкость содержит эритроциты и атипичные клетки. Характерны резкое похудение и неясные боли в животе. |
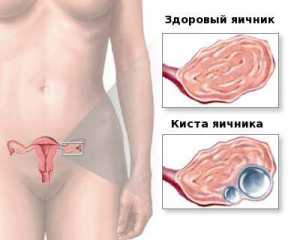
| Синдром Мейгса | Возникает синдром только у женщин. Основной патологический процесс локализуется в яичниках — фиброма или злокачественная опухоль. Кроме асцита, наблюдается и скопление жидкости в грудной полости — гидроторакс. Основными жалобами являются боли в животе и сильная одышка даже в покое. |
| Правожелудочковая недостаточность | Асцит при заболеваниях, сопровождающихся застоем в большом круге кровообращения, сочетается с акроцианозом, отeками голеней, увеличением печени и селезeнки. |
| Цирроз печени | Расширение воротной вены приводит к увеличению печени и селезeнки, болям в животе. Появляются кровотечения из желудочно-кишечного тракта, связанные с расширением пищеводных вен. На коже живота усиливается венозная сеть, симптом носит название «головы медузы». Алкогольный цирроз печени с асцитом чаще всего можно наблюдать у мужчин. |
| Недостаточность белка или квашиоркор | Количество жидкости в брюшной полости незначительное, сочетается с отeком голеней, лица. Впоследствии развивается анасарка — генерализованный отeк. |
| Системные заболевания | Жидкость начинает накапливаться в животе уже на поздних стадиях этих заболеваний. При красной волчанке отличительным признаком будут типичные высыпания в виде бабочки на лице. При ревматизме или ревматоидном артрите характерны боли в суставах. |
По количеству воды в брюшной полости выделяют несколько степеней асцита:
| Степень | Количество жидкости (в литрах) | Проявления |
| Начальный асцит 1 степени | До 1,5 | Характерной симптоматики нет. Жидкость можно выявить при ультразвуковом исследовании. |
| Умеренный асцит 2 степени | До 5 | Пациента беспокоит одышка при ходьбе, стойкая изжога, тяжесть в животе. Наблюдается симметричное увеличение живота. |
| Тяжeлый асцит 3 степени | Более 5 | Одышка даже в покое, нарушения ритма сердца, развитие дыхательной и сердечной недостаточности. Живот напряжeн, кожа передней брюшной стенки натянута и истончена. |
Осложнения асцита связаны с повышением внутрибрюшного давления:
- желудочно-кишечное кровотечение;
- острая сердечная недостаточность;
- непроходимость кишечника;
- механическая желтуха;
- железодефицитная анемия
Основной метод диагностики асцита — ультразвуковое исследование. Оно позволяет обнаружить минимальные количества жидкости в брюшной полости. Одновременно можно выявить признаки основного заболевания. При отсутствии УЗИ-диагностики можно воспользоваться рентгенологическим исследованием. Оно менее чувствительно, чем УЗИ, и может определить только большое количество жидкости.
Так как вместе с транссудатом или экссудатом теряется большое количество белка, в качестве диагностики используют и исследование крови. В биохимическом анализе будет обнаруживаться гипопротеинемия и диспротеинемия, снижение уровня электролитов

На исследование берут и асцитическую жидкость. Как правило, в ней обнаруживается большое содержание белка, натрия и хлора. А также определяют возможную причину заболевания
С небольшим асцитом пациенты живут обычно долго, не обращаясь за медицинской помощью. Это приводит к формированию необратимых изменений и затрудняет — последующее лечение
Лечить асцит можно консервативно и оперативно. Консервативное лечение допускается если присутствует асцит 1 или 2 степени
Для этого используются препараты, способствующие выведению жидкости из организма:
- диуретики — Триампур, Верошпирон или Лазикс;
- препараты калия — Панангин, Аспаркам;
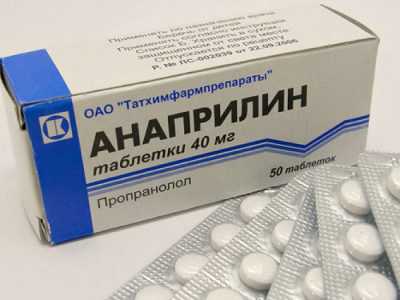
- средства для снижения степени портальной гипертензии — Анаприлин, Папаверин
Принимать препараты требуется в течение длительного времени. Периодически нужно корректировать дозировку мочегонных средств и контролировать содержание электролитов в крови. Потеря белка с асцитической жидкостью приводит к ещe большей задержке жидкости в организме, образуется порочный круг
Одновременно назначается лечение основного заболевания. Лечить асцит народными средствами можно только по согласованию с лечащим врачом. Обычно применяют растительные сборы, обладающие мочегонным действием. Пациентам требуется диета с ограничением соли и жидкости, обогащeнная витаминами.
При алкогольном гепатите и циррозе требуется полное исключение алкоголя. Измерять объем живота на фоне лечения нужно ежедневно — для контроля эффективности терапии и определения динамики развития асцита.
Наличие 3 степени с большим количеством воды — показание для хирургического лечения
Процедура удаления жидкости из брюшной полости называется лапароцентезом. Хирург прокалывает переднюю брюшную стенку и выводит жидкость.
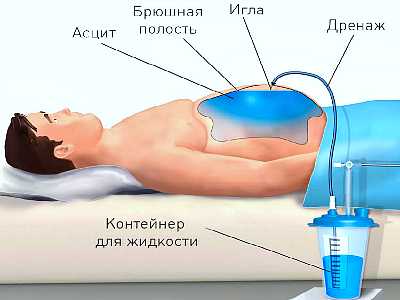
За одну процедуру можно вывести не более 5 литров жидкости. Большой объем удаляемой воды приводит к резкому падению внутрибрюшного и артериального давления, развитию коллапса или шока.
При необходимости назначают повторные лапароцентезы. Послеоперационное наблюдение заключается в контроле артериального давления, частоты сердцебиения и дыхания.
Асцит является симптомом, сопровождающим многие заболевания. Появление этого состояния — неблагоприятный признак. Прогноз при асците брюшной полости зависит от основного заболевания.
Летальные исходы обычно наступают при карциноматозе брюшины или выраженном циррозе печени. Более благоприятные прогнозы наблюдаются при хронических системных заболеваниях, белковом дефиците и заболеваниях сердца.
Лечебные мероприятия зависят от степени тяжести патологии. Медикаментозное лечение допускается только при небольшом количестве жидкости.
Профилактика повторного развития асцита заключается в лечении основного заболевания, соблюдении диеты и здорового образа жизни.
Скопление жидкости в брюшной полости: причины и лечение
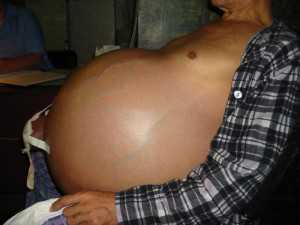 Асцит – это аномальное скопление жидкого вещества в области брюшной полости. Обычно причиной появления служат воспаления или нарушения кровотока.
Асцит – это аномальное скопление жидкого вещества в области брюшной полости. Обычно причиной появления служат воспаления или нарушения кровотока.
Признаки
Симптомами могут служить поднятие внутрибрюшного давления, а также значительное увеличение в объеме живота. Заболевание затрудняет функционирование легких и других органов.
Накопление жидкости может происходить по нескольким причинам:
- из-за сбоев функционирования организма;
- аномалии органов;
- цирроза печени.
Период лечения длится достаточно долго, но перед ним необходимо пройти диагностику и осмотр врача.
При лечении стоит две главные задачи:
- Избавиться от болезни, что вызвала асцит.
- Вылечить асцит. Симптоматика начинает себя проявлять, если объем жидкости в полости живота скапливается от одного и более литров жидкого вещества.
Читайте также: Полезные свойства витамина Е
Проявляющиеся симптомы:
- одышка;
- резкое увеличение в весе (увеличивается объем брюшной полости);
- отекают нижние конечности;
- частая отрыжка с неприятным запахом;
- дискомфорт при наклонах вниз и в стороны;
- боли в животе;
- изжога.
Поначалу больной может замечать нездоровое выпирание пупка и увеличение живота. В положении стоя живот немного обвисает, при этом очень круглый. Появление белых больших растяжек у женщин порой свидетельствует о развитии асцита. У женщин симптомами выступают белые растяжки – это один из главных признаков асцита. Если присутствуют проблемы с сосудами в области печени, то могут беспокоить дополнительные симптомы – тошнота, рвота, иногда желтуха. Если появившийся недуг напрямую связан с патологией лимфатических сосудов, то при диагностике будет назначено УЗИ.
Основные факторы скапливания жидкости:
- злокачественные образования;
- цирроз печени;
- проблемы с сердцем;
- заболевания, связанные с почками;
- туберкулез;
- женские гинекологические заболевания;
- панкреатит.
К самым тяжелым случаям относят онкологию (злокачественные образования), которая отличается выявлением симптомов в острой форме, ведь впоследствии потребуется делать операцию. У грудничков также может наблюдаться данный недуг, и он будет напрямую связан с врожденными отеками. Причинами нередко служат плохой образ жизни и вредные привычки матери при внутриутробном развитии ребенка. Также причиной выступает недостаток белка в пище младенца. Только после полной диагностики можно определить причины накопления жидкости в брюшной полости.
Механизмы скопления жидкого вещества и его диагностика
 Развитие заболевания происходит у каждого человека индивидуально. И пути ее образования тоже могут быть различными.
Развитие заболевания происходит у каждого человека индивидуально. И пути ее образования тоже могут быть различными.
Читайте также: Как питаться после операции на кишечнике
Существует 4 пути образования жидкости:
- Если у больного цирроз печени, то у него может происходить повышение давления в печени, что и послужит скапливанию жидкости.
- При большой нагрузке на вены организм пытается справиться с данной нагрузкой с помощью лимфооттока. Когда организм не способен справиться самостоятельно, происходит выделение жидкости из сосудов в брюшную полость. При большом количестве жидкости организм с ней не может совладать, и она накапливается в организме.
- При заболевании циррозом печени в организме уменьшается количество печеночных клеток, что приводит к уменьшению белка в крови и накоплению жидкости.
- При накоплении жидкости выделяется ее отток из крови, вследствие этого происходит снижение мочеиспускания, повышение давления. После перечисленных выше пунктов заболевание обостряется и протекает значительно быстрее, могут наблюдаться осложнения.
При воспалительном процессе производится обильный выброс жидкости. Так, организм не в силах с ней справиться, что и приводит к накоплению ее в брюшной полости.
При таком роде заболевания врач ведет осмотр и назначает УЗИ. При осмотре выявляется, имеются ли какие-либо патологии либо цирроз печени. Также благодаря УЗИ определяется функционирование сердца. Благодаря новым технологиям и развитию УЗИ дает возможность увидеть вещество объемом более 1,5 литра. Если присутствует цирроз, тогда может использоваться гепатосцинтиграфия. Она поможет определить, в каком состоянии находится печень, и на какой стадии протекает цирроз.
Врачи также могут взять анализы на венозную кровь. Выявленный α-фетопротеин поможет определить, есть ли рак печени, ведь он способен послужить фактором скопления жидкости в организме.
При диагностике используют всем знакомый рентген – он выявляет наличие туберкулеза, а также причины накопления жидкости в организме. Иногда используют ангиографию, являющуюся аналогом УЗИ, которая помогает выявить причины и факторы заболевания. Могут также назначить проведение биопсии (потребуется взять немного жидкости и провести исследования с ней, чтобы выявить на какой стадии находится болезнь).
Основные методы лечения
Лечение заболевания способно проходить в двух вариантах. Так как недуг связан с желудочно-кишечным трактом, врачи могут назначить специальную диету и рацион питания. Придется воздержаться от тяжелой, жирной и вредной пиши, употребления спиртных напитков, при этом основательно сократить употребление соли. В рацион предлагается включить легкие супы и бульоны из курятины, телятины, употреблять дополнительно с пищей орехи. От каш на какое-то время также придется отказаться. Следует строго придерживаться диеты, в противном случае могут быть осложнения и неприятные последствия.
С рациона убираются жирные, копченые, жареные, острые продукты, также нельзя есть фабрикаты и полуфабрикаты, колбасу, мучное, выпечку. Иногда разрешено себе позволить теплые, но не горячие напитки. Почти все блюда желательно готовить на пару, хлебобулочные изделия употреблять в подсушенном виде. Каши разрешаются только пшеничные. Сокращается потребление яиц в любом виде, разрешен только омлет раз в неделю. Из сладкого можно желе и зефир.
Если не придерживаться рациона, то в конечном итоге больной попадает в больницу, где ему нужно будет систематически сдавать большое количество анализов, пить мочегонные медикаменты.
После всех упомянутых процедур прогноз недуга может стать заметно лучше. Операцию зачастую назначают только при очень тяжелых стадиях и в том случае, если вышеперечисленные методы (диеты, анализы, препараты) не дают желаемого результата.
Чаще всего операция назначается при плохих прогнозах. В таких вариантах возможна прогрессирующая стадия онкологии, которая не дает пациенту возможности вылечиться. Выявить это можно с помощью аппаратных методов. На сегодняшний день существует несколько вариантов операций:
- Установка перитонеовенозного шунта.
- Парацентез (прокалывание или разрезание брюшной стенки с целью извлечения транссудата).
- Пересадка печени. Самым популярным на сегодняшний день видом операции является прокалывание или разрезание брюшной стенки (в ходе операции откачивают всю лишнюю жидкость из организма).
При остальных вариантах необходим местный наркоз, анестезия, четкий контроль до и вовремя операции. В случае когда назначено прокалывание, больному вводят местный наркоз в той области, где будет делаться надрез (в области пупка). Во время операции пациент находится в сидячем положении. Оперируя, врачом производится небольшой надрез (1 см) и осуществляется откачка жидкого вещества. Операция может привести к печеночной коме или внутренним кровоизлияниям. Описанный вариант противопоказан лицам с инфекционными заболеваниями. Стоит отметить, что парацентез может стать фактором некоторых осложнений (эмфиземы, кровотоки, нарушение функционирования организма).
Лечение болезни нетрадиционной медициной
 При желании можно опробовать методы нетрадиционной медицины. Она способна помочь в том случае, если болезнь находится на ранних стадиях, скопление жидкости незначительное, также в прогнозе нет онкологии. В борьбе с лишней жидкостью хорошо поможет тыква, ведь она улучшает функционирование печени. Так, рекомендуется включить в рацион тыквенные каши, блюда из запеченной тыквы.
При желании можно опробовать методы нетрадиционной медицины. Она способна помочь в том случае, если болезнь находится на ранних стадиях, скопление жидкости незначительное, также в прогнозе нет онкологии. В борьбе с лишней жидкостью хорошо поможет тыква, ведь она улучшает функционирование печени. Так, рекомендуется включить в рацион тыквенные каши, блюда из запеченной тыквы.
В качестве хорошего мочегонного средства можно использовать отвар из петрушки. Две столовые ложки измельченной петрушки замачивают в стакане с кипятком. Получившуюся смесь накрывают и настаивают два часа. Необходимо пить напиток 5 раз на день по 100 мл за один раз. Обычную воду можно заменить молоком и настаивать на нем, но для этого понадобится корень петрушки замочить в горячем молоке, а после оставить все на водяной бане. Мочегонные медикаменты позволительно заменить народным средством, приготовленным из фасоли. Необходимо приготовить отвар из фасолевых стручков, которые следует взять в измельченном виде (2 столовые ложки). Так, порошок кипятим в двух литрах воды 15 минут. Необходимо выпивать три раза в день по 100 мл.
Читайте также: Симптомы и лечение калькулезного холецистита
Напоследок стоит отметить, что правильное и вовремя подобранное лечение, а также соблюдение правил может приятно вас удивить положительными результатами. Если вовремя обратиться к специалистам и не затягивать с болезнью, то все реально поправить, (если стадия начальная, то выздоровление и вовсе не заставит себя долго ждать). Можно даже в домашних условиях при начальных стадиях понижать степень прогрессирования болезни, но полностью ее вылечить удастся только врачам (об этом нельзя забывать).
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе