Воспаление костного мозга
Воспаление костного мозга позвоночника: симптомы и лечение
Эндокринолог высшей категории Анна Валерьевна
34268
Дата обновления: Ноябрь 2018
К числу болезней с осложненным течением относится воспаление костного мозга. При данном заболевании происходит поражение костей. Оно встречается в 6,65% случаев у пациентов с патологиями опорно-двигательного аппарата. Существует несколько видов остеомиелита, которые отличаются друг от друга клинической картиной и методом лечения.
Причины воспаления костного мозга

Затяжные депрессии и постоянные стрессы могут спровоцировать развитие воспалительного процесса в костном мозге
Привести к развитию патологии может заражение инфекционными возбудителями. Чаще всего в этом процессе участвуют стрептококки. Также провоцируют заболевание кишечные палочки, грибки, микобактерии и риккетсии. Любой из этих микроорганизмов вызывает воспаление, которое поражает структуру костей.
В международной классификации болезней воспаление костной ткани можно найти под кодом M86.
Привести к развитию воспалительного процесса могут следующие неблагоприятные факторы:
- Сбои в работе иммунной системы;
- Инфекционные патологии скрытого течения;
- Аллергия;
- Дефицит питательных компонентов из-за длительного отказа от пищи;
- Подверженность серьезным физическим нагрузкам;
- Патологии нервной системы и периферических сосудов;
- Зависимость от наркотических веществ;
- Авитаминоз;
- Перепады температурных режимов.
Воспаление провоцируется заболеваниями, которые отрицательно отражаются на работе иммунной системы. В результате этого ее функция угнетается. К такому исходу приводит СПИД, сахарный диабет, почечная и печеночная недостаточность, а также пересадка органов.
Кость коленного сустава или другой части тела человека поражается по причине получения механического повреждения, ожога, простудного заболевания или обморожения. В качестве провоцирующего фактора выступают стрессы и затяжные депрессии.
Классификация
Специалисты выделяют несколько форм воспаления костного мозга. Заболевание классифицируется по характеру течения патологического процесса. Выделяют следующие виды:
- Острый. Симптоматика болезни характеризуется стремительным течением. У пациента возникает яркая реакция воспалительного типа, которая сопровождается интоксикацией всего организма;
- Хронический. В эту форму перетекает острое воспаление. О развитии хронического остеомиелита говорит образование некрозных зон и свищей в костях.
Выделяют и другие виды воспалительного процесса в костном мозге, которые отличаются механизмом появления патологии. Болезнь может быть таких форм:
- Первичная. Это гематогенный или эндогенный тип остеомиелита. Патология вызывается гноеродными возбудителями. Они оказываются в кости, проникая в нее через кровь из очага поражения. Чаще всего это фурункулы, инфицированные ранки, синуситы, абсцессы или отиты. Больше всего подвержены первичной форме остеомиелита дети и подростки;
- Вторичная. Заболевание еще называют посттравматическим или экзогенным. Оно приводит к повреждению костных тканей. Причинами патологии являются хирургические вмешательства, пулевые ранения и переломы;
- Контактно-компрессионная. Еще одна форма остеомиелита, которая вызывается гнойной инфекцией, поразившей соседние участки. Это могут быть панариции, глубокие свищи или пролежни.
Только специалист может правильно определить форму патологии, от которой страдает пациент. После тщательной диагностики он подберет больному адекватное лечение, способствующее улучшению его общего состояния здоровья.
Симптоматика

Симптоматика воспаления костного мозга сопровождается сильными головными болями и возможной потерей сознания
Асептическое воспаление, из-за которого происходит поражение костного мозга, характеризуется соответствующей симптоматикой. Выраженность клинических признаков зависит от вида патологии и сложности ее течения.
Болезнь начинается с появления гнойного образования. Обычно пациенты обнаруживают его спустя 2-3 дня. К этому моменту возникает отечность тканей и явная припухлость. Пациент ощущает боль в момент прощупывания сустава.
Кожа, которая покрывает место, где локализуется инфекция, краснеет. Под пальцами прощупывается полость с гнойным содержимым. При остром течении остеомиелита клинические признаки сохраняются в течение 3 недель. В это время пациента тревожат следующие симптомы недомогания:
- Болевой синдром в месте инфицирования;
- Увеличение местной и общей температуры тела;
- Осложнения на внутренние органы;
- Головные боли;
- Потеря сознания;
- Повышенная потливость.
Больные начинают жаловаться на сильные боли ноющего характера в области пораженного позвонка. При помощи анальгетиков им не удается справиться с приступом. Боль начинает усиливаться в момент совершения движения. В состоянии покоя она не утихает.
Сложнее всего больным переносить симптомы спинномозгового расстройства неврологического характера. Появившийся в пораженной зоне абсцесс начинает давить на нервные окончания. Воспаление данных элементов отрицательно сказывается на функционировании внутренних органов. Без адекватного лечения ситуация продолжит ухудшаться, из-за чего человек может умереть.
Осложнения без лечения
Отсутствие лечения приводит к прогрессированию воспалительного процесса в костном мозге. В итоге у человека развиваются осложнения, нарушающие работу внутренних систем.
Без адекватной терапии остеомиелит приводит к следующим осложнениям:
- Абсцессы, которые сопровождаются гнойными скоплениями за пределами костной ткани;
- Артриты, которые приводят к выделению гноя в очаге воспаления и за его пределами;
- Остановка роста костной ткани и ее деформация (осложнение встречается у детей и подростков);
- Самопроизвольные переломы из-за низкой прочности костей;
- Полное обездвиживание суставов;
- Нарушенная подвижность из-за повреждения мышц;
- Появление злокачественных новообразований;
- Заражение системы кроветворения;
- Острые воспалительные процессы в почках;
- Анемия, вызванная продолжительным течением воспаления.
Каждое из осложнений требует дополнительной терапии, которая направлена на устранение патологического процесса.
Диагностика и нормы
Общий анализ крови обязателен для данного вида заболевания
Ни один специалист не может поставить правильный диагноз пациенту без проведения полноценного обследования. Медицинский осмотр позволяет определить очаг поражения. Точную информацию о состоянии больного дают результаты лабораторных и инструментальных методов диагностики.
При подозрении на воспаление в костных тканях требуется проведение следующих диагностических мероприятий:
- Общий анализ крови. С его помощью определяется наличие воспаления костного мозга. У здорового человека количество лейкоцитов не превышает отметки в 4-9, нейтрофилы находятся на уровне 2-5, а СОЭ – 5-10. Превышение данных показателей говорит о патологии;
- Биохимический анализ крови. На воспаление указывает уровень белка менее 60, реактивного белка больше 5, а альбуминов меньше 30;
- Общий анализ мочи. Основным признаком патологии является увеличенное количество эритроцитов, превышающее отметку в 10. Лейкоциты при этом достигают 7 и более единиц. Также в анализе будут присутствовать цилиндры.
Дополнительно проводится инструментальная диагностика, в которую включены:
- Ультразвуковое исследование (УЗИ);
- Рентгенография;
- Инфракрасное сканирование;
- Компьютерная томография (КТ).
В ходе постановки диагноза учитываются не только результаты анализов, но и текущее состояние пациента.
В обязательном порядке проводится дифференциальная диагностика. С ее помощью можно отличить воспаление от аллергического артрита, сильного ушиба, межмышечной флегмоны, костных опухолей, остеохондроза, сифилиса, гематомы с нагноениями, ревматизма и прочими патологиями с похожей симптоматикой
.Виды лечения
Воспаление костного мозга в отделах позвоночника проводится строго в медицинском учреждении. Только под контролем специалиста можно рассчитывать на достижение выздоровления. Больным в зависимости от тяжести течения остеомиелита назначается медикаментозная или радикальная терапия. Лечение подбирается в соответствии с индивидуальными особенностями организма человека.
Медикаментозное
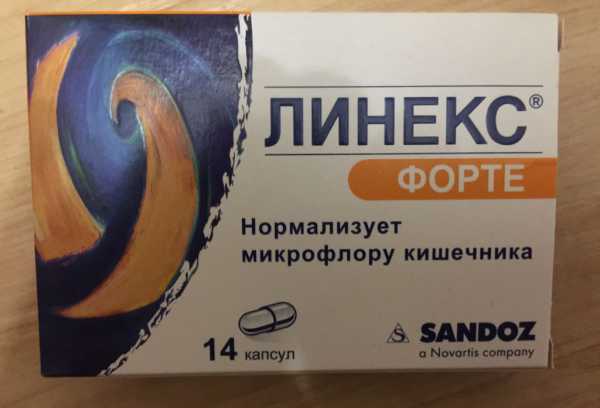
Взрослым внутрь по 2 капсулы 3 раза в день, запивая небольшим количеством жидкости; грудным детям и детям до 2 лет – по 1 капсуле 3 раза в сутки; детям от 2 до 12 лет – по 1-2 капсулы 3 раза в сутки вместе с чаем
Костную ткань, которая воспаляется, медики предлагают лечить медикаментозно. На выбор схемы терапии влияют результаты пройденных пациентом анализов. При остеомиелите принято назначать следующие препараты:
- Медикаменты для устранения гемодинамических и электролитных сбоев («Альбумин», «Плазма»);
- Препараты для выведения из организма токсических веществ («Нормо Соль», хлорид натрия);
- Антибиотики широкого спектра действия («Мефоксин», Гентамицин»);
- Иммуномодуляторы («Тимоген», «Амиксин»).
Медикаментозная терапия направлена на подавление активности возбудителя воспалительного процесса и повышение защитных сил организма больного. Во время приема антибиотика пациенту назначается препарат, который позволяет защитить микрофлору кишечника от отрицательного влияния сильнодействующих медикаментов. В таком случае принято давать «Бифиформ» или «Линекс».
Хирургическое вмешательство
Оперативное вмешательство должно быть назначено при наличии у пациента соответствующих показаний. Решение о необходимости проведения радикальной терапии с целью устранения воспаления костного мозга принимает лечащий врач.
Выделяют несколько видов хирургического вмешательства, направленных на устранение очага поражения в костной ткани:
- Операция в сопровождении с первичной обработкой пораженного места. В данном случае проводится удаление воспаленной ткани;
- Остеоперфорация. Лечение предусматривает процедуру дренирования очага поражения. Данная операция показана пациентам, у которых диагностировано острое течение остеомиелита. Дополнительно проводится терапия антибиотиками и обработка пораженного места антисептиками;
- Радикальное хирургическое лечение. Терапия показана больным, которые страдают от хронической формы воспаления костного мозга.
В отдельных случаях медики назначают больным восстановительную операцию.
В качестве вспомогательных мер пациентам предлагается посещение физиотерапевтических процедур. ЛФК (лечебная физкультура) благоприятно сказывается на улучшении функционирования пораженного болезнью опорно-двигательного аппарата и состояние мышц. К гимнастике можно приступать после снижения интенсивности болевого синдрома. Обязательно нужно получить перед этим разрешение на ЛФК у своего лечащего врача.
Физиотерапевтическое лечение рекомендуется сочетать с правильным питанием. Сбалансированная диета позволяет насытить организм ценными микроэлементами, которые положительно сказываются на костной ткани.
Народные средства
Нередко пациенты пытаются справиться с воспалением костного мозга при помощи средств, которые предложены народной медициной.
Нельзя рассматривать народную терапию как основной способ борьбы с патологией костной ткани. Ее применяют исключительно в качестве вспомогательного лечения только после получения на это разрешения со стороны лечащего врача.
Действие народной терапии при воспалении костного мозга направлено на улучшение общего состояния пациента, устранения приступов лихорадки, укрепления иммунной системы и снижения болевого синдрома.
Алоэ
Лекарственное растение отличается выраженным регенерирующим действием. Именно из-за этого действия народная медицина рекомендует использовать алоэ при воспалении костных тканей.
В чистую посудину необходимо положить сырье, после чего обдать его горячей водой. Обработанными руками требуется выжать из растения сок, процедить его через стерильный кусок марли. Готовым продуктом на основе алоэ необходимо смазывать пораженные места рядом с очагами поражения около 4 раз в день.
Грецкий орех

Большинство орехов, в том числе и грецкий, являются источником кальция, фосфора и калия – питательных веществ, необходимых для прочности и здоровья костей
Перегородки грецких орехов (200 г) необходимо залить 0,5 л самогона или качественной водки. Средство нужно настаивать в течение 14 суток. Лучше всего держать состав в темном прохладном месте.
Готовую настойку следует принимать по 15 мл 3 раза в день. Терапию продолжают до тех пор, пока не наступит заметное улучшение состояния здоровья больного.
Береста
Для приготовления рецепта потребуется вещество, которое находится в корнях березы. С их помощью можно бороться с токсинами и болевым синдромом. Корни дерева следует хорошо промыть и той частью, из которой выделяется целебная жидкость, приложить к месту поражения. Таким способом можно лечить даже маленьких детей, так как он не имеет серьезных противопоказаний.
Сирень
Цветки и почки сирены нужно залить водкой в соотношении 1:2. Банку требуется плотно закрыть и поставить в темное место сроком на 2 недели. После полученный состав нужно процедить через марлю. Готовую настойку используют в процессе наложения лечебных компрессов на больные места с целью купирования болей.
Барбарис
Для приготовления народного средства понадобится корень барбариса. Его промывают и измельчают. Далее требуется поместить сырье в чистую кастрюлю и залить холодной водой. Средство необходимо кипятить на огне в течение 30 минут. После его настаивают на протяжении 6-8 часов.
Готовый отвар рекомендуется пить по 10 мл перед приемом пищи в течение 3 месяцев. Разрешается хранить лекарство в холодильнике не дольше 5 суток.
Тысячелистник

Народная медицина утверждает, что полезные свойства тысячелистника таковы, что он может избавить человека от болезней вообще, даже если болезни мучили его годы
1 ст. л. травы тысячелистника необходимо тщательно измельчить и залить 200 мл воды, доведенной до кипения. Народное средство нужно накрыть крышкой и настаивать в течение получаса. Далее лекарство на основе натурального сырья процеживают и дают больному около 4 раз в день. Курс такого лечения необходимо продолжать в течение 7 суток. После обязательно нужно сделать недельный перерыв.
Еще одним эффективным вспомогательным методом является наложение на пораженные области компрессы с линиментом Вишневского. Аптечная мазь хорошо справляется с нагноениями, поэтому такая терапия при воспалении костного мозга является целесообразной. Терапию можно продолжать на протяжении 10 суток. Процедуру выполняют перед сном. Утром остатки средства нужно смыть теплой водой.
Прогноз
Врачи не всегда могут правильно спрогнозировать исход лечения воспаления костного мозга. Прогноз будет зависеть от степени развития патологического процесса, возраста пациента, наличия сопутствующих заболеваний и своевременности проведения терапии.
Пациент имеет возможность справиться с воспалением костного мозга, которое характеризуется хроническим течением. Чем раньше он приступит к терапии, тем выше его шансы на благоприятный прогноз. При застарелых формах заболевания могут быть проблемы с достижением ремиссии. Все потому, что пораженные места во время прогрессирования патологии деформируются. Не исключается появление дистрофии костей.
Оцените статью
(голосов: 4, средняя оценка 4.75 из 5)
☆ ☆ ☆ ☆ ☆
Остеомиелит
Остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) – воспаление костного мозга, при котором обычно поражаются все элементы кости (надкостница, губчатое и компактное вещество). По статистике, остеомиелит после травм и операций составляет 6,5% всех болезней опорно-двигательного аппарата. Чаще поражает бедренную и плечевую кость, кости голени, позвонки, нижнечелюстные суставы и верхнюю челюсть. После открытых переломов диафиза трубчатых костей посттравматический остеомиелит возникает в 16,3% случаев. Мужчины болеют остеомиелитом чаще женщин, дети и пожилые – чаще людей молодого и среднего возраста.
Классификация
Выделяют неспецифический и специфический остеомиелит. Неспецифический остеомиелит вызывают гноеродные бактерии: золотистый стафилококк (90% случаев), стрептококк, кишечная палочка, реже – грибки. Специфический остеомиелит возникает при туберкулезе костей и суставов, бруцеллезе, сифилисе и т. д.
В зависимости от пути, которым микробы проникают в кость, различают эндогенный (гематогенный) и экзогенный остеомиелит. При гематогенном остеомиелите возбудители гнойной инфекции заносятся через кровь из удаленного очага (фурункул, панариций, абсцесс, флегмона, инфицированная рана или ссадина, тонзиллит, синусит, кариозные зубы и пр.). При экзогенном остеомиелите инфекция проникает в кость при ранении, операции или распространяется с окружающих органов и мягких тканей.
В начальных стадиях экзогенный и эндогенный остеомиелит различаются не только по происхождению, но и по проявлениям. Затем отличия сглаживаются и обе формы болезни протекают одинаково. Выделяют следующие формы экзогенного остеомиелита:
- посттравматический (после открытых переломов);
- огнестрельный (после огнестрельных переломов);
- послеоперационный (после проведения спиц или операций на костях);
- контактный (при переходе воспаления с окружающих тканей).
Как правило, остеомиелит вначале протекает остро. В благоприятных случаях заканчивается выздоровлением, в неблагоприятных – переходит в хронический. При атипичных формах остеомиелита (абсцессе Броди, альбуминозном остеомиелите Оллье, склерозирующем остеомиелите Гарре) и некоторых инфекционных болезнях (сифилисе, туберкулезе и др.) острая фаза воспаления отсутствует, процесс носит первично-хронический характер.
Проявления острого остеомиелита зависят от пути проникновения инфекции, общего состояния организма, обширности травматического поражения кости и окружающих мягких тканей. На рентгенограммах изменения видны спустя 2-3 недели с начала заболевания.
Гематогенный остеомиелит
Как правило, развивается в детском возрасте, причем треть пациентов заболевает в возрасте до 1 года. Достаточно редкие случаи развития гематогенного остеомиелита у взрослых на самом деле являются рецидивами болезни, перенесенной в детском возрасте. Чаще поражает большеберцовую и бедренную кости. Возможно множественное поражение костей.
Из удаленного очага воспаления (абсцесс мягких тканей, флегмона, инфицированная рана) микробы с кровью разносятся по организму. В длинных трубчатых костях, особенно – в их средней части хорошо развита широкая сеть сосудов, в которой скорость кровотока замедляется. Возбудители инфекции оседают в губчатом веществе кости. При неблагоприятных условиях (переохлаждение, снижение иммунитета) микробы начинают усиленно размножаться, развивается гематогенный остеомиелит. Выделяют три формы заболевания:
Септико-пиемическая форма. Характерно острое начало и выраженная интоксикация. Температура тела поднимается до 39—40°, сопровождается ознобом, головной болью и повторной рвотой. Возможны потеря сознания, бред, судороги, гемолитическая желтуха. Лицо больного бледное, губы и слизистые оболочки синюшны, кожа сухая. Пульс учащенный, давление снижено. Селезенка и печень увеличиваются, иногда развивается бронхопневмония.
На 1-2 сутки болезни появляется точно локализованная, резкая, сверлящая, распирающая или рвущая, усиливающаяся при малейших движениях боль в области поражения. Мягкие ткани конечности отечны, кожа горячая, красная, напряженная. При распространении на близлежащие суставы развивается гнойный артрит.
Через 1-2 недели в центре поражения формируется очаг флюктуации (жидкость в мягких тканях). Гной проникает в мышцы, образуется межмышечная флегмона. Если флегмону не вскрыть, она может вскрыться самостоятельно с образованием свища или прогрессировать, приводя к развитию параартикулярной флегмоны, вторичного гнойного артрита или сепсиса.
Местная форма. Общее состояние страдает меньше, иногда остается удовлетворительным. Преобладают признаки местного воспаления кости и мягких тканей.
Адинамическая (токсическая) форма. Встречается редко. Характеризуется молниеносным началом. Преобладают симптомы острого сепсиса: резкое повышение температуры, тяжелый токсикоз, судороги, потеря сознания, выраженное снижение артериального давления, острая сердечно-сосудистая недостаточность. Признаки костного воспаления слабые, появляются поздно, что затрудняет постановку диагноза и проведение лечения.
Посттравматический остеомиелит
Возникает при открытых переломах костей. Развитию болезни способствует загрязнение раны в момент травмы. Риск развития остеомиелита увеличивается при оскольчатых переломах, обширных повреждениях мягких тканей, тяжелых сопутствующих повреждениях, сосудистой недостаточности, снижении иммунитета.
Посттравматический остеомиелит поражает все отделы кости. При линейных переломах зона воспаления обычно ограничена местом перелома, при оскольчатых переломах гнойный процесс склонен к распространению. Сопровождается гектической лихорадкой, выраженной интоксикацией (слабость, разбитость, головная боль и т. д.), анемией, лейкоцитозом, повышением СОЭ. Ткани в области перелома отечны, гиперемированы, резко болезненны. Из раны выделяется большое количество гноя.
Огнестрельный остеомиелит
Чаще возникает при обширных поражениях костей и мягких тканей. Развитию остеомиелита способствует психологический стресс, снижение сопротивляемости организма и недостаточная обработка раны.
Общие симптомы сходны с посттравматическим остеомиелитом. Местная симптоматика при остром огнестрельном остеомиелите нередко выражена слабо. Отек конечности умеренный, обильное гнойное отделяемое отсутствует. О развитии остеомиелита свидетельствует изменение раневой поверхности, которая становится тусклой и покрывается серым налетом. В последующем воспаление распространяется на все слои кости.
Несмотря на наличие очага инфекции, при огнестрельном остеомиелите обычно наступает сращение кости (исключение – значительная раздробленность кости, большое смещение отломков). При этом гнойные очаги оказываются в костной мозоли.
Послеоперационный остеомиелит
Является разновидностью посттравматического остеомиелита. Возникает после операций по остеосинтезу закрытых переломов, ортопедических операций, проведения спиц при наложении компрессионно-дистракционных аппаратов или наложении скелетного вытяжения (спицевой остеомиелит). Как правило, развитие остеомиелита вызвано несоблюдением правил асептики или большой травматичностью операции.
Контактный остеомиелит
Возникает при гнойных процессах окружающих кость мягких тканей. Особенно часто инфекция распространяется с мягких тканей на кость при панариции, абсцессах и флегмонах кисти, обширных ранах волосистой части головы. Сопровождается увеличением отека, усилением болей в области повреждения и образованием свищей.
Лечение
Только в стационаре в отделении травматологии. Выполняют иммобилизацию конечности. Проводят массивную антибиотикотерапию с учетом чувствительности микроорганизмов. Для уменьшения интоксикации, восполнения объема крови и улучшения местного кровообращения переливают плазму, гемодез, 10% раствор альбумина. При сепсисе применяют методы экстракорпоральной гемокоррекции: гемосорбцию и лимфосорбцию.
Обязательным условием успешного лечения острого остеомиелита является дренирование гнойного очага. На ранних стадиях в кости делают трепанационные отверстия с последующим промыванием растворами антибиотиков и протеолитических ферментов. При гнойных артритах выполняют повторные пункции сустава для удаления гноя и введения антибиотиков, в некоторых случаях показана артротомия. При распространении процесса на мягкие ткани образовавшиеся гнойники вскрывают с последующим открытым промыванием.
При небольших очагах воспаления, комплексном и своевременном лечении, преимущественно у молодых пациентов восстановление костной ткани преобладает над ее разрушением. Очаги некроза полностью замещаются вновь образованной костью, наступает выздоровление. Если этого не произошло (примерно в 30% случаев), острый остеомиелит переходит в хроническую форму.
Примерно к 4 неделе при всех формах острого остеомиелита происходит секвестрация – образование омертвевшего участка кости, окруженного измененной костной тканью. На 2-3 месяц заболевания секвестры окончательно отделяются, на месте разрушения кости формируется полость и процесс становится хроническим.
Симптомы
При переходе острого остеомиелита в хронический состояние пациента улучшается. Боли уменьшаются, становятся ноющими. Формируются свищевые ходы, которые могут выглядеть, как сложная система каналов и выходить на поверхность кожи далеко от места повреждения. Из свищей выделяется умеренное количество гнойного отделяемого.
В период ремиссии состояние пациента удовлетворительное. Боли исчезают, отделяемое из свищей становится скудным. Иногда свищи закрываются. Продолжительность ремиссии при остеомиелите колеблется от нескольких недель до нескольких десятков лет, зависит от общего состояния и возраста больного, локализации очага и т. д.
Развитию рецидива способствуют сопутствующие заболевания, снижение иммунитета и закрытие свища, приводящее к скоплению гноя в образовавшейся костной полости. Рецидив болезни напоминает стертую картину острого остеомиелита, сопровождается гипертермией, общей интоксикацией, лейкоцитозом, повышением СОЭ. Конечность становится болезненной, горячей, краснеет и отекает. Состояние пациента улучшается после открытия свища или вскрытия гнойника.
Осложнения
Хронический остеомиелит часто осложняется переломами, образованием ложных суставов, деформацией кости, контрактурами, гнойным артритом, малигнизацией (злокачественным перерождением тканей). Постоянно существующий очаг инфекции влияет на весь организм, вызывая амилоидоз почек и изменения внутренних органов. В период рецидива и при ослаблении организма возможен сепсис.
Диагностика
Постановка диагноза при хроническом остеомиелите в большинстве случаев не вызывает затруднений. Для подтверждения проводят МРТ, КТ или рентгенографию. Для выявления свищевых ходов и их связи с остеомиелитическим очагом выполняют фистулографию.
Лечение
Операция показана при наличии остеомиелитических полостей и язв, гнойных свищей, секвестров, ложных суставах, частых рецидивах с интоксикацией, выраженной болью и нарушением функции конечности, малигнизации, нарушении деятельности других органов и систем вследствие хронической гнойной инфекции.
Выполняют некрэктомию (секвестрэктомию) – удаление секвестров, грануляций, остеомиелитических полостей вместе с внутренними стенками и иссечение свищей с последующим промывным дренированием. После санации полостей проводят костную пластику.
Воспаление костного мозга позвоночника
Гнойный процесс, развивающийся в костном мозге – тяжелое заболевание, которое сложно диагностировать в начальном периоде. Воспаление костного мозга опасно для жизни, требует безотлагательной помощи и длительного лечения.
Оглавление:
Что такое остеомиелит
Болезнь поражает костную ткань (остит), вызывает воспаление надкостницы (периостит), действует непосредственно на костный мозг (миелит). Вновь выявленный остеомиелит протекает остро. Если лечение длительное и не приводит к улучшению состояния, болезнь приобретает хроническое течение.
Остеомиелит может развиваться в любой части костной системы, чаще всего это трубчатые кости. Воспалительный процесс позвоночника является опасным для жизни неврологическим состоянием. Асептическое, неинфекционное поражение – это более легкий вариант остеомиелита. При инфекционном заболевании костей позвоночника происходит деформация и разрушение позвонковых тел.
Гнойный остеомиелит составляет около 4% от всех заболевших, причем мужчины болеют в два раза чаще, нежели женщины. По возрастным категориям в группу риска входят дети и люди преклонного возраста. Более всего заболеванию подвержен поясничный отдел позвоночника, реже грудной и шейный отделы. Положительный результат после лечения наблюдается у 60% больных, 30% пациентов переносят рецидивы в течение 5 лет, около 7% заболевших плохо поддаются лечению, молниеносное течение у 3% приводит к смерти.
Причины развития воспалений
Возбудитель может проникнуть внутренним (эндогенным) путем по кровеносным сосудам. Это гематогенный вид передачи инфекции, чаще он встречается у детей и подростков. При экзогенном пути внедрение микроорганизмов происходит из внешней среды, например, во время открытого перелома. Контактный вид развивается в результате инфицирования кости от воспаленных мягких тканей. Асептическое течение остеомиелита позвоночника наблюдается при закрытых переломах, хирургических операциях.
Основным возбудителем гнойного процесса является стафилококк золотистый, иногда кишечная палочка, синегнойная или стрептококк. Причины воспалительного заболевания костей позвоночника могут быть следующие:
- наличие в организме инфекционных очагов – фурункулы, ангина, аденоиды;
- открытые переломы, раны, язвы, проникающие ранения;
- склонность организма к аллергическим реакциям;
- снижение общего иммунитета;
- недостаток питания, физическое истощение;
- почечная и сердечная недостаточность, сахарный диабет;
- неконтролируемый прием стероидов или психотропных препаратов.
Существуют и другие причины, например, использование необработанных инъекционных игл, медицинские катетеры тоже могут служить проводником инфекции. К группе риска относятся пожилые люди, а также лица, имеющие хронические заболевания.
Классификация
Остеомиелит бывает специфическим – возбудителями являются микроорганизмы, вызывающие сифилис, туберкулез костной системы, бруцеллез и другие. Неспецифический процесс возникает из-за деятельности гноеродных микроорганизмов.
От того, каким путем попала инфекции, различают эндогенный и экзогенный остеомиелит. Первый может быть гематогенным или контактным. Экзогенный остеомиелит бывает послеоперационным, посттравматическим, огнестрельным, а также как осложнение воспалительного процесса костей челюсти.
Учитывая симптомы, различают такие формы остеомиелита: острая, первично-хроническая, хроническая и атипичная. Для заболеваний позвоночника характерно острое и хроническое состояние. Обычно болезнь начинается остро, при неблагоприятном течении заболевание переходит в затяжную хроническую форму. Различают следующие стадии и фазы воспалительного процесса:
- острый период длится несколько дней;
- подострый затягивается на недели и месяцы;
- хронический процесс может продолжаться годы.
Встречаются заболевания, причины которых не выяснены, это поражение костей лонного сочленения или подвздошной кости. Асептическое течение болезни характеризуется появлением экссудата в костном мозге, воспаление постепенно затухает само по себе без осложнений.
Признаки остеомиелита
Симптомы заболевания проявляются по-разному и зависят от характера болезни и ее тяжести, в начальной стадии распознать болезнь тяжело. Заболевание начинается с гнойного образования, которое обнаруживается через 2–3 дня. Возникает отечность, припухлость, при ощупывании суставов наблюдается резкая болезненность.
Кожа над очагом инфекции краснеет, под пальцами ощущается наличие жидкого содержимого (гноя). Острая форма остеомиелита чаще встречается, ее симптомы сохраняются около трех недель:
- боль в инфицированной части позвоночника;
- повышение температуры (как местное, так и общее);
- головная боль, возможна потеря сознания;
- осложнения (пневмония, плеврит);
- потливость во время болевого приступа.
Боли в спине носят постоянный ноющий характер, анальгетики не купируют приступ, боль усиливается при движении и в ночное время, в покое не стихает. Как осложнение может образоваться свищ в бронхах. Продукты жизнедеятельности бактерий отравляют организм, растет интоксикация, возможно заражение крови – сепсис.
Особенно тяжелым являются симптомы неврологических спинномозговых расстройств. Образовавшийся абсцесс сдавливает нервные окончания, их воспаление приводит к нарушению функций органов, возможны парезы и параличи. Если не назначено лечение, поражение позвоночника может закончиться смертельным исходом.
Диагностика
Определить точный диагноз на начальной стадии проблематично. Предположение о возможной патологии делают на основе жалоб пациента, учитывая симптомы и принадлежность к группе риска. Окончательный диагноз ставят после комплексного инструментального и лабораторного обследования пациента. Необходимо дифференцировать остеомиелит с опухолью позвоночника, туберкулезом кости и другими заболеваниями.
Рентгенологический метод способен показать развитие остеомиелита ближе к четвертой неделе. Значительно раньше изменение тел позвонков может распознать компьютерная томография. Метод МРТ дает возможность выявить болезнь на ранней стадии. Отек мягких тканей, наличие жидкости в суставе, образование костных дефектов поможет обнаружить УЗИ.
Установить точный диагноз в самом начале процесса, когда отсутствуют видимые симптомы, можно с помощью радионуклидного обследования. С помощью введенного в кость контрастного вещества на мониторе отслеживают масштаб распространения патологии, ее характер.
Выполняют общий анализ крови, повышенное количество лейкоцитов и СОЭ (скорость оседания эритроцитов), говорят о наличии воспалительного процесса. С целью определить возбудителя выполняют биопсию пораженных тканей, с последующим лабораторным исследованием. Эти характеристики являются важными показателями эффективности проводимого лечения.
Лечение остеомиелита
Есть два основных способа лечения остеомиелита – это консервативный и хирургический. Большая часть пациентов обходится без операции. Вовремя начатое лечение, после того как появились первые симптомы, может длиться от шести месяцев до двух лет без операции. Частота рецидивов и осложнения возникает у 14% пациентов. Современные методы лечения позволили уменьшить развитие хронической формы у 10% от всех случаев, длительность лечебного процесса заметно сократилась. Хирургическое вмешательство требуется 20% больных.
Острая фаза болезни предполагает обязательный постельный режим. Чтобы избежать деформации грудной клетки, стабилизировать позвоночный столб, уменьшить боли необходима внешняя иммобилизация. Для этой цели используют специальную кровать, такой период длится до трех месяцев.
Консервативный способ лечения включает в себя комплекс мероприятий. Это антибактериальная терапия, используются антибиотики широкого спектра действия или препараты, чувствительность к которым определена результатами бактериологического посева.
С течением времени патогенная микрофлора и ее чувствительность в костном очаге меняется, требуется замена антибиотиков. Иногда используют несколько препаратов, которые способны усиливать действие друг друга. Антибиотики вводят внутривенно в течение месяца, затем переходят на пероральный прием лекарств, иногда лечение длится около года.
Воспалительный гнойный очаг чистят, промывают антибактериальными средствами и ставят дренаж для оттока гноя. С целью удаления токсинов из организма проводится дезинтоксикационная терапия. Назначают общеукрепляющие средства, иммуностимуляторы. После того как стихнут острые симптомы, больному можно вставать, а позвоночник фиксируют с помощью специального корсета.
Фиксацию позвоночника отменяют при положительной динамике на рентгенологических снимках. Консервативное лечение контролируется с помощью лабораторных анализов. В период реабилитации показана лечебная физкультура для стимуляции мышц и восстановления функций в пострадавшей части тела. Лечение пациента проходит амбулаторно обязательно под контролем доктора. Успех выздоровления зависит от ранней постановки диагноза, адекватного лечения, степени поражения и желания больного выздороветь.
Почитать еще по теме:
Информация дана только для общего ознакомления и не может быть использована для самолечения.
Не стоит заниматься самолечением, это может быть опасно. Всегда консультируйтесь с врачом.
При частичном или полном копировании материалов с сайта, активная ссылка на него обязательна. Все права защищены.
Источник: http://provospalenie.ru/mozga/vospalenie-kostnogo-mozga.html
Симптомы и лечение воспаления костного мозга
Гнойный процесс, развивающийся в костном мозге – тяжелое заболевание, которое сложно диагностировать в начальном периоде. Воспаление костного мозга опасно для жизни, требует безотлагательной помощи и длительного лечения.
Что такое остеомиелит
Болезнь поражает костную ткань (остит), вызывает воспаление надкостницы (периостит), действует непосредственно на костный мозг (миелит). Вновь выявленный остеомиелит протекает остро. Если лечение длительное и не приводит к улучшению состояния, болезнь приобретает хроническое течение.
Остеомиелит может развиваться в любой части костной системы, чаще всего это трубчатые кости. Воспалительный процесс позвоночника является опасным для жизни неврологическим состоянием. Асептическое, неинфекционное поражение – это более легкий вариант остеомиелита. При инфекционном заболевании костей позвоночника происходит деформация и разрушение позвонковых тел.
Гнойный остеомиелит составляет около 4% от всех заболевших, причем мужчины болеют в два раза чаще, нежели женщины. По возрастным категориям в группу риска входят дети и люди преклонного возраста. Более всего заболеванию подвержен поясничный отдел позвоночника, реже грудной и шейный отделы. Положительный результат после лечения наблюдается у 60% больных, 30% пациентов переносят рецидивы в течение 5 лет, около 7% заболевших плохо поддаются лечению, молниеносное течение у 3% приводит к смерти.
Причины развития воспалений
Возбудитель может проникнуть внутренним (эндогенным) путем по кровеносным сосудам. Это гематогенный вид передачи инфекции, чаще он встречается у детей и подростков. При экзогенном пути внедрение микроорганизмов происходит из внешней среды, например, во время открытого перелома. Контактный вид развивается в результате инфицирования кости от воспаленных мягких тканей. Асептическое течение остеомиелита позвоночника наблюдается при закрытых переломах, хирургических операциях. Основным возбудителем гнойного процесса является стафилококк золотистый, иногда кишечная палочка, синегнойная или стрептококк. Причины воспалительного заболевания костей позвоночника могут быть следующие:
- наличие в организме инфекционных очагов – фурункулы, ангина, аденоиды;
- открытые переломы, раны, язвы, проникающие ранения;
- склонность организма к аллергическим реакциям;
- снижение общего иммунитета;
- недостаток питания, физическое истощение;
- почечная и сердечная недостаточность, сахарный диабет;
- неконтролируемый прием стероидов или психотропных препаратов.
Существуют и другие причины, например, использование необработанных инъекционных игл, медицинские катетеры тоже могут служить проводником инфекции. К группе риска относятся пожилые люди, а также лица, имеющие хронические заболевания.
Классификация
Остеомиелит бывает специфическим – возбудителями являются микроорганизмы, вызывающие сифилис, туберкулез костной системы, бруцеллез и другие. Неспецифический процесс возникает из-за деятельности гноеродных микроорганизмов.
От того, каким путем попала инфекции, различают эндогенный и экзогенный остеомиелит. Первый может быть гематогенным или контактным. Экзогенный остеомиелит бывает послеоперационным, посттравматическим, огнестрельным, а также как осложнение воспалительного процесса костей челюсти.
Учитывая симптомы, различают такие формы остеомиелита: острая, первично-хроническая, хроническая и атипичная. Для заболеваний позвоночника характерно острое и хроническое состояние. Обычно болезнь начинается остро, при неблагоприятном течении заболевание переходит в затяжную хроническую форму. Различают следующие стадии и фазы воспалительного процесса:
- острый период длится несколько дней;
- подострый затягивается на недели и месяцы;
- хронический процесс может продолжаться годы.
Встречаются заболевания, причины которых не выяснены, это поражение костей лонного сочленения или подвздошной кости. Асептическое течение болезни характеризуется появлением экссудата в костном мозге, воспаление постепенно затухает само по себе без осложнений.
Признаки остеомиелита
Симптомы заболевания проявляются по-разному и зависят от характера болезни и ее тяжести, в начальной стадии распознать болезнь тяжело. Заболевание начинается с гнойного образования, которое обнаруживается через 2–3 дня. Возникает отечность, припухлость, при ощупывании суставов наблюдается резкая болезненность.
Кожа над очагом инфекции краснеет, под пальцами ощущается наличие жидкого содержимого (гноя). Острая форма остеомиелита чаще встречается, ее симптомы сохраняются около трех недель:
- боль в инфицированной части позвоночника;
- повышение температуры (как местное, так и общее);
- головная боль, возможна потеря сознания;
- осложнения (пневмония, плеврит);
- потливость во время болевого приступа.
Боли в спине носят постоянный ноющий характер, анальгетики не купируют приступ, боль усиливается при движении и в ночное время, в покое не стихает. Как осложнение может образоваться свищ в бронхах. Продукты жизнедеятельности бактерий отравляют организм, растет интоксикация, возможно заражение крови – сепсис.
Особенно тяжелым являются симптомы неврологических спинномозговых расстройств. Образовавшийся абсцесс сдавливает нервные окончания, их воспаление приводит к нарушению функций органов, возможны парезы и параличи. Если не назначено лечение, поражение позвоночника может закончиться смертельным исходом.
Диагностика
Определить точный диагноз на начальной стадии проблематично. Предположение о возможной патологии делают на основе жалоб пациента, учитывая симптомы и принадлежность к группе риска. Окончательный диагноз ставят после комплексного инструментального и лабораторного обследования пациента. Необходимо дифференцировать остеомиелит с опухолью позвоночника, туберкулезом кости и другими заболеваниями.
Рентгенологический метод способен показать развитие остеомиелита ближе к четвертой неделе. Значительно раньше изменение тел позвонков может распознать компьютерная томография. Метод МРТ дает возможность выявить болезнь на ранней стадии. Отек мягких тканей, наличие жидкости в суставе, образование костных дефектов поможет обнаружить УЗИ.
Установить точный диагноз в самом начале процесса, когда отсутствуют видимые симптомы, можно с помощью радионуклидного обследования. С помощью введенного в кость контрастного вещества на мониторе отслеживают масштаб распространения патологии, ее характер.
Выполняют общий анализ крови, повышенное количество лейкоцитов и СОЭ (скорость оседания эритроцитов), говорят о наличии воспалительного процесса. С целью определить возбудителя выполняют биопсию пораженных тканей, с последующим лабораторным исследованием. Эти характеристики являются важными показателями эффективности проводимого лечения.
Лечение остеомиелита
Есть два основных способа лечения остеомиелита – это консервативный и хирургический. Большая часть пациентов обходится без операции. Вовремя начатое лечение, после того как появились первые симптомы, может длиться от шести месяцев до двух лет без операции. Частота рецидивов и осложнения возникает у 14% пациентов. Современные методы лечения позволили уменьшить развитие хронической формы у 10% от всех случаев, длительность лечебного процесса заметно сократилась. Хирургическое вмешательство требуется 20% больных.
Острая фаза болезни предполагает обязательный постельный режим. Чтобы избежать деформации грудной клетки, стабилизировать позвоночный столб, уменьшить боли необходима внешняя иммобилизация. Для этой цели используют специальную кровать, такой период длится до трех месяцев.
Консервативный способ лечения включает в себя комплекс мероприятий. Это антибактериальная терапия, используются антибиотики широкого спектра действия или препараты, чувствительность к которым определена результатами бактериологического посева.
С течением времени патогенная микрофлора и ее чувствительность в костном очаге меняется, требуется замена антибиотиков. Иногда используют несколько препаратов, которые способны усиливать действие друг друга. Антибиотики вводят внутривенно в течение месяца, затем переходят на пероральный прием лекарств, иногда лечение длится около года.
Воспалительный гнойный очаг чистят, промывают антибактериальными средствами и ставят дренаж для оттока гноя. С целью удаления токсинов из организма проводится дезинтоксикационная терапия. Назначают общеукрепляющие средства, иммуностимуляторы. После того как стихнут острые симптомы, больному можно вставать, а позвоночник фиксируют с помощью специального корсета.
Фиксацию позвоночника отменяют при положительной динамике на рентгенологических снимках. Консервативное лечение контролируется с помощью лабораторных анализов. В период реабилитации показана лечебная физкультура для стимуляции мышц и восстановления функций в пострадавшей части тела. Лечение пациента проходит амбулаторно обязательно под контролем доктора. Успех выздоровления зависит от ранней постановки диагноза, адекватного лечения, степени поражения и желания больного выздороветь.
Симптомы и лечение воспаления позвоночника
Воспаление позвоночника – это термин, под которым чаще всего подразумевают спондилит, который протекает в хронической форме и приводит к разрушению и деформации тел позвонков. Воспалительный процесс может возникнуть в области позвонков и при возникновении малоизученной болезни Бехтерева, которая называется еще анкилозирующим спондилоартритом. К этой же группе можно отнести и остеомиелит позвоночного столба, при котором процесс начинается в области костного мозга, а затем постепенно переходит и на сами позвонки.
Этиология и патогенез
Тела позвонков человека хорошо снабжаются кровью и из-за этого микроорганизмам сравнительно легко проникнуть по артериям в сами позвонки и костный мозг. При этом первоисточник инфекции может находиться в мочевом пузыре, в предстательной железе. Такое воспаление чаще всего можно встретить у пожилых людей. Не менее часто причиной инфекции в позвоночнике становится эндокардит, инфекционный процесс в мягких тканях, например — абсцессы и фурункулы.
Источник первоначальной инфекции обнаружить обычно просто. Чаще всего остеомиелит развивается при сахарном диабете, у тех, кто постоянно проходит гемодиализ, и у тех людей, которые принимают наркотики внутривенно. Однако в некоторых случаях причиной инфекции может стать операция на позвоночнике, например, по поводу удаления межпозвоночной грыжи.
Наиболее тяжёлым заболеванием можно считать то, которое возникло при гнойном остеомиелите и гнойном спондилите. При этом происходит поражение всех костных тканей. И возбудителями здесь чаще всего является стафилококк, стрептококк и другие микробы. Чаще всего встречается гематогенный путь заражения при наличии гнойника, фурункула или даже при ангине, но чаще всего такое состояние возникает при сепсисе. Кроме этого, воспалительный процесс в позвоночнике может начаться при его ранении, например, ножевом или огнестрельном. Такое воспаление позвоночника носит название асептическое.
Специфические виды
Чаще всего диагностируется воспаление туберкулёзной природы. При этом сначала поражается один позвонок, а потом воспаление переходит и на соседние. Это заболевание страшно тем, что через некоторое время ткани позвонков начинают постепенно атрофироваться, некротизироваться и распадаться. Всё это сопровождается отёком спинного мозга, который сдавливается разрушенными массами и гнойными натёками. Это приводит к искривлению и развитию горба.
Самый первый симптом при этом — боль, которая усиливается по мере развития разрушительного процесса. Первоначально она возникает только по ночам и имеет неясную локализацию. Боль может отдавать в ноги и руки, а это уже нередко путают с невритами или межрёберной невралгией. Постепенно боли становятся всё интенсивнее и интенсивнее и человек, наконец, обращается к врачу, где ему ставят неутешительный диагноз.
Какие же ещё существуют виды воспаления позвоночника?
- Люэтический спондилит, что является осложнением сифилиса.
- Бруцеллезный спондилит.
- Брюшнотифозный спондилит.
- Ревматический спондилит.
Все эти болезни имеют свои собственные симптомы и диагностические показатели. А воспаление шейного отдела позвоночника чаще всего проявляется в виде артрита. Основной симптом здесь – это болевые ощущения, а причиной могут стать грыжи межпозвоночных дисков, формирование косной шпоры или дегенеративные и возрастные изменения. Кроме того, симптомами заболевания могут быть хруст в позвонках при повороте головы, скованность в области шеи, судороги и слабость в руках.
Терапия
Лечение воспаления позвоночника проводится с помощью антибиотиков. Среди них препаратами выбора должны стать цефалотин, цефалоридин, гентамицин, канамицин. Если диагностирована стафилококковая инфекция, то применяют эритромицин, олеандомицин, фузидин и линкомицин. Если заболевание протекает в тяжёлой форме, то одновременно назначается 2 или даже 3 препарата.
Назначается строгий постельный режим. Для борьбы с болью применяются современные обезболивающие препараты. В некоторых случаях могут требоваться и наркотические анальгетики.
Кстати, вас также могут заинтересовать следующие БЕСПЛАТНЫЕ материалы:
Здоровье спины и суставов » Болезни
Спондилит – это воспалительное заболевание позвоночника, которое сопровождается разрушением тел позвонков, поражением суставов и связочного аппарата. Патология встречается в 5 % случаев всех болезней позвоночного столба, чаще возникает у пациентов мужского пола. Несвоевременное лечение спондилита приводит к деформации и нарушению двигательной активности позвоночника. В международной классификации болезни последнего выпуска (МКБ 10) заболеванию присвоен код М44-М49.
Причины
Спондилит в большинстве случаев имеет вторичный характер – развивается на фоне других заболеваний. Причиной болезни являются патогенные микроорганизмы, которые с током крови или лимфы заносятся в тела позвонков из первичного очага инфекции. В ряде случаев заболевание появляется на фоне асептического воспаления (без участия бактерий) после травм и аутоиммунного поражения позвоночного столба.
В зависимости от характера инфекции, приведшей к появлению патологического процесса, спондилит может быть специфическим и неспецифическим. Специфическое поражение позвоночного столба вызывают возбудители туберкулеза, бруцеллеза, сифилиса, гонореи, реже тифа и актиномикоза (грибки). Неспецифическое воспаление позвоночника развивается при воздействии неспецифической болезнетворной микрофлоры – стрептококка, стафилококка, кишечной палочки.
Сглаживание физиологических изгибов позвоночного столба – последствие спондилита
В 40% случаев возникновения спондилита регистрируют туберкулезную форму заболевания, которая возникает на фоне легочного туберкулеза или туберкулеза костей. Воспаление позвонков может носить аутоиммунный и неинфекционный характер. Аутоиммунный процесс появляется на фоне предрасположенности к ревматическим заболеваниям и наследственных особенностей работы иммунной системы. Неинфекционное или асептическое воспаление возникает в результате травм спины или регулярного перенапряжения позвоночного столба, связанного с профессиональной деятельностью или занятиями спортом.
Вследствие воздействия инфекционных и аутоиммунных факторов в теле позвонков формируются участки некроза (омертвения) костной ткани. Нарушается работа межпозвонковых суставов и связочного аппарата, снижается подвижность позвоночника и возникает его деформация.
Пораженные позвонки принимают клиновидную форму, что приводит к сдавливанию спинного мозга и появлению компрессионных переломов. Анкилоз суставов, образование остеофитов, уменьшение эластичности связок вследствие воспалительного процесса, приводит к формированию неподвижности позвоночника и сглаживанию физиологических изгибов. Деформация позвоночного столба и грудной клетки нарушает работу легких и сердца.
Классификация
В зависимости от причины появления спондилита выделяют несколько форм заболевания, которые отличаются по характеру течения, а также методам диагностики и лечения.
Виды специфического поражения позвоночного столба.
- Туберкулезный (болезнь Потта) – чаще встречается в детском и подростковом возрасте, поражает преимущественно шейный отдел позвоночника с подвывихом атланто-аксиальных суставов. О туберкулезном спондилите можно прочитать здесь.
- Бруцеллезный – характеризуется сочетанным поражением позвоночного столба в поясничном отделе, половой сферы, нервной и сердечно-сосудистой системы.
- Актиномикотический – сопровождается поражением надкостницы с образованием свищей и выделением экссудата белого цвета.
- Сифилитический – возникает при третичной форме заболевания, локализуется в шейном отделе позвоночного столба, имеет хроническое течение, сопровождается образованием натечных абсцессов.
- Гонорейный – возникает на фоне половой инфекции, развивается в поясничном отделе позвоночника по типу радикулита.
Деформация позвонков вызывает сдавливание спинного мозга
Виды неспецифического поражения позвоночного столба.
- Анкилозирующий (болезнь Бехтерева) – входит в группу ревматических заболеваний, часто встречается на фоне ревматоидного артрита, приводит к неподвижности позвоночника и нарушению двигательной активности, прогрессирует с нижних отделов позвоночного столба в верхние отделы.
- Псориатический – возникает на фоне тяжелого течения псориаза, который появляется при аутоиммунном поражении кожи.
- Реактивный – возникает при нарушении работы иммунитета после заражения половой или кишечной инфекцией, поражается поясничный отдел позвоночного столба в области подвздошно-крестцовых сочленений.
- Асептический (болезнь Кюммеля) – воспаление позвонков не связано с инфекционным процессом, а развивается вследствие травм спины, что приводит к некрозу костной ткани.
- Гематогенный (остеомиелит позвоночника) – возникает вследствие стафилококковой инфекции, которая заносится в позвонки по кровеносным сосудам из первичных очагов.
Инфекционный и неинфекционный спондилит требует назначения комплексного лечения на ранних стадиях появления болезни. Своевременное проведение терапии позволяет избежать формирования необратимых анатомо-функциональных последствий – деформации и обездвиживания позвоночного столба.
Клиническая картина
Основным симптомом спондилита, независимо от причины болезни, считается боль в участке повреждения позвонков. Болевой синдром усиливается при движении позвоночника и ощупывании места локализации патологического процесса. При анкилозирующей форме заболевания дискомфорт в спине усиливается в ночное время, что нарушает сон и вызывает психическое истощение.
Внешний вид больного, страдающего спондилитом
Симптомы инфекционного спондилита:
- боль в пораженном отделе позвоночника, которая усиливается при движениях;
- покраснение кожи, повышение местной температуры в участке патологии;
- гнойное воспаление с образованием абсцессов, флегмон и свищей в области спины;
- лихорадка, потливость, ознобы, снижение аппетита, похудение.
Симптомы неинфекционного спондилита:
- боль в пораженном участке позвоночного столба, которая усиливается в ночное время и при движениях;
- скованность в позвоночнике, особенно по утрам;
- ощущение скованности появляется раньше, чем болевой синдром;
- поражение суставов кистей и стоп.
- сглаженность изгибов позвоночного столба;
- деформация позвоночника, изменение осанки, образование патологического кифоза в грудном отделе (горба);
- компрессионные переломы;
- изменение формы грудной клетки, перекос таза;
- нарушение функции легких, сердца, органов малого таза;
- амилоидоз;
- сепсис;
- параличи конечностей.
Разрушение позвонка на рентгенограмме
Деформация позвоночника способствует ущемлению нервных корешков и развитию неврологической симптоматики. Компрессия нервов в шейном отделе приводит к нарушению кровоснабжения головного мозга. Это вызывает головные боли, головокружения, тошноту, ухудшение остроты зрения и слуха. Ущемление в области грудного отдела обуславливает нарушение чувствительности в руках, появление парастезий (онемение и покалывание пальцев), слабость мышц верхних конечностей. Поражение поясничного отдела способствует ухудшению чувствительности нижних конечностей, слабости в ногах, недержанию кала и мочи.
Диагностика
При первичном обращении в лечебное учреждение врач собирает жалобы больного, выясняет возможную причину заболевания, проводит объективный осмотр места патологии, оценивает подвижность позвоночника и степень выраженности неврологической симптоматики. Для подтверждения диагноза назначают проведение лабораторных и инструментальных методов обследования.
- Общий анализ крови – выявляет признаки воспаления в организме (лейкоцитоз, нейтрофиллез, сдвиг лейкоцитарной формулы влево, повышение показателей СОЭ).
- Биохимический анализ крови – выявляет маркеры воспаления (сиаловые кислоты, серомукоид, С-реактивный белок, ревматоидный фактор).
- Серологический анализ крови – выявляет антитела к специфической патогенной микрофлоре.
- Рентгенография позвоночника – выявляет поражение костной ткани, клиновидное разрушение позвонков, образование компрессионных переломов.
- Компьютерная томография (КТ) – с высокой точностью определяет участок разрушения позвонков, назначается в сложных диагностических случаях.
- Магнитно-резонансная томография (МРТ) – позволяет выявить патологический процесс в позвонках, межпозвонковых дисках, мягких тканях (связках, мышцах, нервных корешках).
- Биопсия позвонка в участке поражения – помогает уточнить причину болезни и проводить мониторинг лечения патологии.
Деформация позвонков в нижних отделах позвоночного столба на МРТ
При серонегативных аутоиммунных заболеваниях в крови обычно не выявляют воспалительные изменения. Диагностику проводят по клиническим данным и инструментальным методам обследования.
Лечебная тактика
Спондилиты лечат консервативными методами. При запущенных случаях болезни с разрушением позвонков и деформацией позвоночника назначают хирургическое вмешательство. Медикаментозную терапию можно дополнить народными средствами для повышения эффективности лечения.
Консервативная терапия заболевания включает:
- нестероидные противовоспалительные средства (НПВС) оказывают противовоспалительное действие, снижают температуру тела, устраняют болевой синдром – нимесулид, ибупрофен, мовалис, диклофенак;
- стероидные противовоспалительные средства (глюкокортикоиды) оказывают мощный противовоспалительный и обезболивающий эффект – метипред, преднизолон, кеналог;
- антибиотики широкого спектра действия (фторхинолоны, цефалоспорины) для уничтожения болезнетворных бактерий – цефтриаксон, норфлоксацин, цефиксим;
- инфузионные растворы для снижения интоксикации организма – изотонический раствор, глюкоза, раствор Рингера;
- фитосборы на основе календулы, багульника, корня аира и солодки;
- физиопроцедуры для нормализации кровотока, метаболизма и повышения заживляющих способностей тканей – электрофорез с новокаином, фонофорез с гидрокортизоном, УВЧ;
- массаж спины с целью расслабления спазмированных мышц, улучшения кровотока и питания позвоночника.
Бальнеотерапия назначается в восстановительный период болезни
При неэффективности консервативного лечения и тяжелом течении патологии с возникновением абсцессов и гнойных натеков, назначают проведение операции. Гной и участки некротизированных тканей удаляют, разрушенные позвонки восстанавливают при помощи имплантантов. В период затихания острого процесса рекомендуют санаторно-курортное лечение с применением бальнеотерапии (оздоровление при помощи минеральных вод).
Спондилит – это воспалительное заболевание позвонков, которое сопровождается их разрушением и деформацией позвоночного столба. Лечение на ранних этапах болезни приводит к выздоровлению. Прогрессирование патологии вызывает анатомо-функциональные нарушения со стороны позвоночника, ухудшение двигательной функции и приводит к развитию инвалидности.
Гнойный спондилит как тяжелое заболевание позвоночника
Важно! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Гнойный спондилит является тяжелым заболеванием позвоночника
По принципу этиологии спондилит (остеомиелит) подразделяется на виды:
- Специфический.
- Неспецифический.
Специфический вид возникает как осложнение ряда болезней. В случае инфицирования позвоночника патогенными гноеродными микроорганизмами возникает неспецифический спондилит, к которому относится гематогенный гнойный спондилит или остеомиелит позвоночника.
Остеомиелит позвоночника является неврологическим и опасным для жизни состоянием
Сущность заболевания: он относится к инфекционным поражениям позвоночника, при котором происходит разрушение тел позвонков и деформация позвоночника.
Гнойный остеомиелит позвоночника встречается редко и составляет 4% от всех случаев заболевания остеомиелитом. Это болезнь взрослых, преимущественно людей на пятом десятилетии их жизни. Поражает мужчин в 2 раза чаще, чем женщин. Поражается поясничный отдел позвоночника, а затем грудной и шейный.
Способы инфицирования
Возбудители:
- золотистый стафилококк;
- стрептококк;
- синегнойная палочка;
- другие патогенные микроорганизмы.
Они переносятся в ткани позвоночника кровотоком.
В спинномозговом канале могут появиться симптомы воспаления нервных корешков и компрессии спинного мозга, в результате чего появляются корешковые боли и параплегии. После перфорации твердой мозговой оболочки возникает менингит.
В результате позвоночной инфекции в мягких тканях формируется абсцесс.
К предрасполагающим факторам бактериемии и возникновения болезни относятся
- сахарный диабет;
- эндокардит;
- недостаточность питания;
- злоупотребление психотропными веществами;
- ВИЧ-инфекция;
- злокачественные образования;
- долгосрочное использование стероидов;
- хроническая почечная недостаточность;
- венозный катетер;
- цирроз печени;
- сепсис;
- инъекционная наркомания;
- проникающие ранения;
- хирургические вмешательства на позвоночнике.
Все это делает организм уязвимым для спинальных инфекций.
Итак, проникновение патогенных микроорганизмов и инфицирование костной ткани позвоночника возможно тремя путями:
- Снаружи в случае открытого перелома, раны, язвы.
- Через соседний сустав или мягкие ткани в случае флегмоны, панариция.
- В виде метастазы из других гнойных очагов типа фурункула.
Признаки и симптомы
- В остром периоде болезни внезапно возникают высокая температура тела, озноб.
- Пациенту доставляют страдания острые поясничные боли.
- Вскоре возникают абсцессы, свищи.
- Если надавить на остистые отростки, в пораженном месте наблюдается острая боль.
- Боли в позвоночнике и скованность в движениях.
- В спинномозговом канале — признаки раздражения корешковых нервов, боли, мышечные судороги, паралич конечностей.
- У некоторых больных неврологические нарушения развиваются медленно и проявляются как вялые парезы и параличи.
В случае дальнейшего развития инфекционного процесса гнойное содержимое сможет проникнуть в ткани спинномозгового канала. Далее наблюдаются симптомы менингита, начинается воспаление нервных корешков. На болезненных участках возможно появление покраснения и отека. Но может наблюдаться и постепенное бессимптомное течение болезни.
Диагностика
Диагноз основывается на результатах клинического, рентгенологического, гистопатологического исследованиях, анализа крови и тканевых культур.
- Прежде всего, необходимо исследование анамнеза. Нужно обратить внимание на возраст, пол. Имеет значение характер перенесенных в прошлом заболеваний: аппендицит, тонзиллит или воспаление мочевыводящих путей.
- На начальном этапе патологического процесса визуальным и пальпаторным способами можно определить абсцессы.
- Рентгенограмма должна быть проведена всем пациентам с подозрением на спинальные инфекции. Однако ранние изменения на рентгенограмме могут быть незаметными. Самые ранние признаки размывания торцевых пластин и уменьшения дискового пространства отмечаются на сроке от двух до восьми недель после начала инфекции. Когда после инфицирования пройдет от восьми до 12 недель, разрушение костной ткани уже будет отчетливо наблюдаться.
- Компьютерная томография проводится с целью обнаружения абсцессов, расположенных вдоль позвоночника.
- Биопсия является хорошим способом для диагностики инфекции и определения патогенных микроорганизмов. Но технология биопсии не является на 100% надежной.
- Радионуклидные методы исследования позвоночника более чувствительны, чем рентгенограмма в выявлении ранних заболеваний.
- Магнитно-резонансная томография (МРТ) является золотым стандартом для диагностики спинной инфекции. Это особенно полезно на ранних стадиях инфекции, когда другие методы диагностики еще неэффективны (например, рентгенография). МРТ является лучшим и единственным, надежным, неинвазивным методом оценки содержимого позвоночного канала, в частности, эпидурального пространства и спинного мозга.
- Нужно быть внимательным к таким симптомам, как озноб, высокая температура, спутанность сознания, рвота.
- В ходе обследования больного нужно обратить внимание на вынужденную ограниченность движений в позвоночнике. При этом характерна «гордая осанка». Нагрузка на позвоночник, в особенности осевая, причиняет боль. Затрудненность в движениях особенно часто наблюдается при попытках что-либо поднять с пола.
- Скорость оседания эритроцитов (СОЭ) является важным показателем лабораторных исследований гнойных инфекций. Результат является положительным у более 90% пациентов с инфекций позвоночника. Средний показатель СОЭ у больных с этим заболеванием колеблется отмм в час. Он нормализуется очень медленно даже после успешного лечения инфекции.
- Окончательно диагностировать болезнь можно только на основе микроскопического или бактериологического исследования культур инфицированных тканей.
- Диагностика данного заболевания сложна, поэтому часто диагноз ставится поздно, допускаются диагностические ошибки.
- Аксиома: если есть подозрение на это заболевание, обязательно проведение сканирования.
Спондилит позвоночника иного типа
Дегенерация позвоночника по типу Модик 1.
Нередко, когда позвоночник поражается асептическим спондилитом L5, возникает дегенерация позвонков по типу Модик 1. Это серьезное осложнение. При дистрофических изменениях позвонков по типу Модик 1 есть риск отека трабекулярной костной ткани. Необходимо получить консультацию невролога. При неэффективности лечения консервативными методами дегенерации позвонков по типу Модик 1 может возникнуть необходимость оперативного вмешательства. В этом случае дегенерацию позвонков по типу Модик 1 будет лечить нейрохирург.
Псориатический тип спондилита
Псориатический тип спондилита — это острое заболевание позвоночника. Псориатический — это форма псориатического артрита. У пациентов с псориазом нередко возникает псориатический тип спондилита как хроническое заболевание. Псориатический тип спондилита возникает бессимптомно. Он часто обнаруживается при исследованиях по поводу другого заболевания. В патологический процесс в позвоночнике вовлекается поясничный отдел. Псориатический тип спондилита позже поражает грудной и шейный отдел. Это нарушает кровоток. Такой тип спондилита нарушает функции позвоночника. Позднее у больного псориатическим типом спондилита появляется боль в суставах и их скованность. Псориатический тип спондилита можно эффективно лечить.
При заболевании псориатическим типом спондилита происходит деформация позвоночника и осанки. Такой спондилит опасен тем, что в результате смещения позвонков нарушается их питание, может сдавливаться спинной мозг. Псориатический спондилит может привести к инвалидности. Больному псориатическим спондилитом важно поставить верный диагноз. Псориатический спондилит успешно лечится.
Ревматоидный спондилит
Ревматоидный спондилит — воспалительное заболевание, которое повреждает позвонки. Ревматоидный спондилит делает позвоночник менее гибким и может привести к возникновению горба. При ревматоидном спондилите страдают ребра, это может создавать трудности с глубоким дыханием.
Ревматоидный спондилит поражает мужчин чаще, чем женщины. Признаки и симптомы ревматоидного спондилита обычно начинаются в раннем взрослом возрасте.
Постравматический спондилит поражает ткани позвоночника после травмы.Посттравматический тип повреждения позвоночника приводит к повреждению тканей позвонка. Заболевание развивается после травмы. Посттравматический спондилит серьезно осложняет жизнь больного. Через несколько месяцев или даже лет после травмы у человека может развиться посттравматический спондилит. Посттравматический спондилит поражает позвонки. Посттравматический спондилит опасен тем, что может развиться асептический некроз тела позвонка. Это приводит к его деформации и образованию кифоза.
Лечение остеомиелита позвоночника
- В острой фазе должен строго соблюдаться постельный режим. При этом используются специальные кровати и фиксирование тела. Это должен быть период не меньше чем три месяца до тех пор, пока СОЭ нормализуется. Внешняя иммобилизация помогает обеспечить стабилизацию позвоночника, уменьшить боль и предотвратить его деформацию. Продолжительность фиксации обязательна в диапазоне от трех до четырех месяцев, так как прогрессирование деформации позвоночника отмечается примерно у 30% пациентов в течение первых шести-восьми недель.
- Поскольку болезнь возникает на фоне другого инфекционного заболевания, следует лечить и это заболевание.
- Большинство случаев можно лечить без операции. Хирургическое лечение требуется в 10-20% пациентов.
- После антисептической обработки должно быть начато лечение антибиотиками. Обычно применяется пенициллин, который может изменить развитие заболевания. Начало применения пенициллина уже в первые часы и дни после начала заболевания поможет оборвать процесс патологических изменений костной ткани. В случае более позднего применения пенициллинотерапии и усугубления клинической картины (примерно с 7-12-го дня после начала болезни) антибиотики уже не столь эффективны.
- Эффективность консервативного лечения можно оценить с помощью клинических исследований.
- Обычно в срок от шести до 24 месяцев после появления первых симптомов заболевание успешно лечится без применения хирургического вмешательства. Но частота рецидивов и возникновения осложнений составляет 14%, включая появление неврологических симптомов, распространение инфекции и усиление деформации позвоночника.
- Благодаря интенсивному лечению, в современный период переход этого заболевания в хроническую форму наблюдается лишь в 10% всех случаев. Сроки лечения стали значительно короче. Резко уменьшился процент всех осложнений.
Итак, остеомиелит позвоночника — тяжелое заболевание, но его можно вылечить . Посттравматический, псориатический, ревматоидный спондилиты также успешно лечатся. Очень важно правильно поставить ранний диагноз и назначить адекватное лечение.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Ознакомьтесь с отзывами пациентов прошедших лечение за рубежом. Для того чтобы получить информацию о возможности лечения Вашего случая, оставьте нам запрос на лечение по данной ссылке.
Обязательно перед лечением болезней консультируйтесь с врачом. Это поможет учесть индивидуальную переносимость, подтвердить диагноз, убедиться в правильности лечения и исключить негативные взаимодействия препаратов. Если вы используете рецепты без консультации с врачом, то это полностью на ваш страх и риск. Вся информация на сайте представлена для ознакомительных целей и не является лечебным пособием. Вся ответственность за применение лежит на вас.
Остеомиелит позвоночника: симптомы, диагностика, лечение и прогноз
Болезни позвоночника, равно как и иных частей опорно-двигательного аппарата подразделяются на две группы — спровоцированные возрастными и нарушениями на генном уровне и вызванные болезнетворными бактериями. Остеомиелит позвоночника представляет собой одно из наиболее опасных заболеваний второй группы, чреватых серьезнейшими осложнениями. Объясняется это тем, что указанная патология носит системный характер и поражает как позвоночный столб и иные части скелета, так и органы кроветворения. Рассмотрим, что собой представляет эта болезнь.
Формы заболевания
В зависимости от характера течения заболевания различают две формы течения остеомиелита – острую и хроническую.
Острая форма болезни ставится при ее первом появлении, характеризуется быстрым развитием воспаления и предполагает незамедлительный прием антибактериальных препаратов.
В зависимости от путей попадания в позвоночный столб бактерий, острый остеомиелит подразделяется на:
В подавляющем большинстве случаев указанные формы диагностируются у детей.
Экзогенный остеомиелит развивается на фоне повреждений травматического характера и подразделяется на:
посттравматический, являющийся следствием открытого перелома кости;
огнестрельный, появляющийся при обширном тканевом поражении;
послеоперационный, развивающийся вследствие несоблюдения антисептических правил при проведении операций;
контактный, появляющийся из-за гнойных процессов, развивающихся в окружающих позвонки тканях.
Причины развития
Основной причиной развития остеомиелита является проникновение болезнетворных бактерий в позвонки извне или через кровь.
Возбудителями эндогенной формы болезни являются стафилококки и стрептококки, а экзогенной – как правило, синегнойная палочка.
Причиной острого гематогенного остеомиелита может послужить одна из следующих инфекций:
воспалительные процессы в среднем ухе;
Привести к посттравматическому остеомиелиту могут:
значительные повреждения мягких тканей, сопровождающиеся их загрязнением;
ранения, носящие огнестрельный характер;
оперативное лечение переломов с применением пластин, спиц и винтов из металла;
Контактный остеомиелит развивается при инфицировании кости вследствие попадания бактерий из окружающих мягких тканей, например, при абсцессе или флегмоне.
В число дополнительных факторов, приводящих к появлению указанной патологии, входят:
атеросклеротическое поражение сосудов;
злоупотребление алкоголем и наркотиками, табакокурение;
опухоли, носящие злокачественный характер;
функциональные расстройства печени и почек;
возраст старше 45 лет;
Симптоматика
Основным признаком остеомиелита позвоночника является боль в спине, не снимаемая тепловым воздействием и уменьшающаяся при приеме обезболивающих препаратов и соблюдении постельного режима больным. Кроме того, болезнь могут сопровождать:
высокая температура тела и озноб;
венозный рисунок в области воспаления.
Диагностика
Выявление остеомиелита позвоночника производится при помощи:
рентгенографии, позволяющей выявить деструктивный процесс в случае, если продолжительность его развития превышает период времени в несколько недель (на начальных стадиях подобная техника, как правило, не приносит результата);
КТ, позволяющей увидеть структурные изменения в позвонках и гной и определить степень выраженности деструктивного процесса;
УЗИ, предоставляющего сведения об областях локализации гнойного содержимого, отеках мягких тканей, патологий костной поверхности;
радионуклидной диагностики, позволяющей обнаружить болезнь на начальных стадиях, определить область ее распространения и уровень развития деструктивных процессов (диагностика результативна с первых суток заболевания);
фистулографии, заключающейся во введении в костные ткани контраста с последующим отображением процесса на мониторе (позволяет уточнить характер патологии, оценить уровень ее распространенности);
микробиологическое исследование, позволяющее определить возбудителя заболевания (точность метода составляет около 75%).
Терапия остеомиелита позвоночника
Терапия остеомиелита позвоночника производится комплексно и подразумевает:
Медикаментозное лечение включает в себя:
дезинтоксикацию (внутривенное введение физраствора и его аналогов);
нестероидные противовоспалительные средства.
Терапевтическую схему и дозировку лекарств подбирает лечащий врач в зависимости от разновидности инфекционного агента и тяжести течения заболевания.
Физиотерапевтическая терапия назначается в период ремиссий (при условии отсутствия маркеров воспаления в моче, ликворе и крови) и включает в себя:
- массаж спины, позволяющий расслабить мышцы и усилить кровоток (10-14 сеансов проводимых каждый день);
электрофорез, уменьшающий отеки и снимающий боль (10 сеансов, проводимых через день);
упражнения ЛФК, выполняемые ежедневно на протяжении 1-2 месяцев после исчезновения симптоматики;
Хирургическое лечение используется при неэффективности медикаментозной терапии и подразумевает:
вскрытие пораженной области;
очищение от некротических масс и гноя;
установку стабилизирующих конструкций (штырей и пластин) при нарушении целостности позвоночника;
Лечение народными средствами
Несмотря на то, что средства народной медицины помогают при множестве суставных болезней, при остеомиелите позвоночника их использовать нельзя – они не только не принесут результата, но и могут усугубить течение болезни вплоть до смерти больного.
Последствия
В число последствий остеомиелита позвоночника входят:
сердечная и дыхательная недостаточность;
паралич рук и ног;
Профилактические меры
Профилактика остеомиелита позвоночника включает в себя:
ведение активного образа жизни;
своевременное обнаружение и адекватное лечение инфекционных болезней, носящих как острый, так и хронический характер;
отказ от табакокурения и спиртного.
Прогнозы
Ход излечения пациента напрямую связан с:
особенностями работы его иммунной системы;
степенью развития инфекционного процесса;
качеством проведенного лечения.
Внимание! начинать лечение нужно сразу же после появления первых симптомов.
Положительным результатом в данном случае считается отсутствие рецидивов на протяжении 3 лет с момента завершения терапии.
Источник: http://sustavguru.ru/pozvonochnik/vospalenie_kostnogo_mozga_pozvonochnika.html
Воспаление костного мозга
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Остеомиелит — это гнойно-некротический процесс, в который вовлечены все составляющие костной ткани — кость, надкостница, костный мозг. Это заболевание обусловлено присутствием в тканях болезнетворных микроорганизмов, которые вызывают нагноение костного мозга, его отек, разрушение и омертвение кости, а при отсутствии лечения могут стать причиной поражения всего организма.
Содержание статьи: Причины заболевания Способы проникновения возбудителей Симптомы болезни
Методы лечения остеомиелита
Причины развития остеомиелита
Все случаи заболевания остеомиелитом вызваны одной причиной — инфекцией. Чаще всего возбудителями выступают такие «привычные» микроорганизмы, как стафилококк, стрептококк, синегнойная или кишечная палочка. Эти микробы присутствуют практически везде — в воде, почве, воздухе и в самом организме человека. Но при неблагоприятных условиях эти микроорганизмы провоцируют развитие ряда тяжелых заболеваний, а при проникновении в ткани кости — остеомиелит.
Но для специалистов до сих пор остается неизвестным причина, по которой при прочих равных условиях у одного человека развивается остеомиелит, а у другого нет. Сегодня наиболее «жизнеспособными» считаются следующие теории возникновения остеомиелита:
- Сосудистая. В этом случае, как предполагается, заболевание развивается по причине низкой скорости кровообращения в определенных участках кости. Поэтому бактерии, проникающие в кровеносное русло, не могут оперативно эвакуироваться из кости с током крови — это дает болезнетворным микроорганизмам возможность закрепиться в тканях и вступить в активную фазу роста и размножения.
- Аллергическая. Эта теория базируется на ряде исследований, в ходе которых установлена роль гиперактивности иммунной системы (по сути — аллергии) в развитии остеомиелита. Так, у человека, впервые столкнувшегося с какой-либо инфекцией, меньше шансов заболеть остеомиелитом, чему у того, кто прежде перенес любое другое заболевание, вызванное тем же микроорганизмом. Во втором случае организм уже знаком с возбудителем и чувствителен к нему — вырабатывает иммунные тела, целью которых является «дезактивация» микробов и их токсинов. Но при чрезмерной активности иммунной системы она начинает атаковать ткани собственного организма в ответ на присутствие возбудителя.
- Нервно-рефлекторная. Заключение о значимости нервной системы для развития остеомиелита также основывается на серии экспериментов. В процессе исследований установлено, что любые факторы, вызывающие рефлекторный спазм кровеносных сосудов (стресс, приступ боли, травма и пр.) повышают вероятность воспаления кости, так как при спазмах в тканях замедляется кровообращение.
Но какими бы ни были первичные механизмы такого заболевания как остеомиелит, для болезнетворных микроорганизмов должен быть создан путь, по которому они проникаются к костные ткани.
Пути заражения
Проникновение возбудителей в ткани кости, а значит провоцировать остеомиелит может происходить следующими способами.
Гематогенный путь
За инфицирование в этом случае чаще всего несут ответственность такие возбудители как стафилококк, кишечная и синегнойная палочки. Болезнетворные микроорганизмы проникают в ткани кости по кровеносному руслу, которое ведет во внутрикостные сосуды, и уже там начинается процесс активного роста и размножения микробов. Хотя гематогенному типу остеомиелита подвержены все категории людей, чаще всего он встречается у детей возрастом от 3 до 12-14 лет. Что касается гендерных «предпочтений» болезни — она чаще поражает мужчин, чем женщин.
Специалисты также отмечают рост заболеваемости гематогенным типом остеомиелита в весеннее и осеннее время, когда резко ухудшается общая эпидемиологическая обстановка, и возрастает количество инфекционных заболеваний верхних дыхательных путей.
Одонтогенный путь
В этом случае инфекция развивается в нижней или верхней челюсти, и без лечения может быстро распространиться на плечевую, лучевую, лопаточную кость. Наиболее уязвима перед лицом инфекции нижняя челюсть — остеомиелит регистрируется более чем в 80% случаев (по сравнению с воспалением верхней челюсти – в 15% случаев).
Заражение извне
Как становится понятно из самого определения пути заражения — инфекция проникает через повреждения в коже и мягких тканях, прилегающих к кости или расположенных в непосредственной близости.
Так, остеомиелит с инфицированием извне может стать следствием открытого перелома, сильного ушиба с нарушением целостности кожи и неправильного оказания первой помощи или отсутствия таковой, нарушений требований к асептике и антисептике при стоматологических манипуляциях и хирургических вмешательствах и пр.
Инфекционный процесс, развившийся в мышечных тканях, подкожной жировой клетчатке, связках и пр. при неблагоприятных обстоятельствах может распространиться на кости. Так, при ослабленной иммунной системе, нарушениях кровообращения и других провоцирующих факторах и уже присутствующей гнойной флегмоне, абсцессе и пр. костные ткани с высокой вероятностью могут быть вовлечены в процесс.
Что провоцирует развитие остеомиелита
Наличие причин, по которым развивается остеомиелит — еще не гарантия того, что инфекция перейдет в активную фазу и спровоцирует воспаление кости.
Специалисты утверждают, что в подавляющем случае главную роль играет присутствие провоцирующих факторов — обстоятельств, которые становятся «спусковым крючком» для болезни. Среди них можно выделить несколько категорий.
Факторы, повышающие вероятность развития остеомиелита:
- снижение защитных сил организма, которое наблюдается в течение длительного времени;
- заболевания аллергического характера, склонность к аллергии;
- аутоиммунные заболевания;
-
 наличие в организме источника инфекции (кариес, гнойный гайморит, незалеченная травма с нагноением, туберкулез и пр.);
наличие в организме источника инфекции (кариес, гнойный гайморит, незалеченная травма с нагноением, туберкулез и пр.); - заболевания, при которых наблюдается нарушение всасывания питательных веществ или обменных процессов (сахарный диабет, ожирение, целиакия, ферментная недостаточность и пр.);
- соблюдение диет с экстремально низкой энергетической и питательной ценностью рациона, длительные периоды голодания, витаминная и минеральная недостаточность;
- физическое истощение, вызванное длительным течением какого-либо заболевания, непомерными нагрузками и пр.
Факторы, инициирующие начало такой болезни как остеомиелит:
- механические травмы (ушиб, перелом, повреждение целостности кожи в области ее плотного прилегания к кости и пр.);
- вирусные заболевания, в том числе, ОРВИ;
- термические и химические травмы (обморожения, ожоги, лучевые и химические поражения кожи);
- микротравмы, вызванные чрезмерными физическими нагрузками (повреждения капилляров, микроразрывы мышечных волокон и пр.).
Разновидности заболевания
Остеомиелит имеет множество форм, в зависимости от которых симптомы и их комбинации могут существенно варьироваться. Сегодня остеомиелит принято различать по следующим признакам.
По распространенности:
- Локальный (местный) остеомиелит. При этой разновидности заболевания инфекционный процесс протекает в одной, отдельно взятой кости.
- Генерализованный (общий) остеомиелит. В этом случае инфекцией может быть поражена как одна, так и несколько костей, но для генерализованного остеомиелита характерно быстрое распространение инфекционного процесса на весь организм.
Важно: локальная форма остеомиелита не может считаться отдельной разновидностью заболевания, так как в большинстве случаев без лечения местный инфекционный процесс трансформируется в генерализованный. Именно поэтому лечение остеомиелита, даже при поражении ограниченного участка кости, должно назначаться как можно раньше.
 По расположению очага инфекции:
По расположению очага инфекции:
- в трубчатых костях (бедренная, плечевая, лучевая и пр.);
- в плоских костях (кости лопатки, таза, сводов черепа);
- в других костях (кости челюсти, позвонки и пр.).
По особенностям течения болезни:
- Острый остеомиелит. Заболевание развивается внезапно, отличается ярко выраженными симптомами и, в зависимости от причин болезни, ситуация разрешается выздоровлением в течение 2-3 месяцев, переходит в затяжную форму (с длительностью около 6-8 месяцев) или трансформируется в хроническое течение. Чаще всего острая форма остеомиелита развивается по гематогенному типу.
- Хронический остеомиелит. Чаще всего становится осложнением неправильного или отсутствующего лечения острой формы, но также может развиться в присутствии постоянного источника инфекции в организме. Такой очаг постоянно подпитывает инфекционный процесс, в результате чего острая фаза воспаления чередуется с практически бессимптомным течением, и такие «всплески» и «затухания» могут длиться годами.
Важно: наиболее опасным, хотя и редким, является молниеносное течение остеомиелита — самочувствие, свидетельствующее об относительном благополучии, внезапно начинает стремительно ухудшаться, и в течение нескольких минут состояние человека становится критическим. При этом прогнозы самые неблагоприятные — без оказания экстренной помощи больному угрожает смерть. Поэтому при первых же признаках остеомиелита необходимо незамедлительно обратиться к врачу, даже если субъективно самочувствие «терпит» до завтра.
Как проявляется остеомиелит
Проявления остеомиелита широко варьируются — это зависит от типа заболевания, его распространенности, пути заражения и других факторов.
Но можно выделить ряд симптомов, характерных для определенных разновидностей такой болезни как остеомиелит:
- Боль. При местном воспалении, ограниченном одной костью или каким-либо ее участком, боль описывается пациентом как непереносимая, распирающая. Болевой синдром настолько выражен, что даже незначительное движение или давление в области поражения усиливает его. При воспалении верхней челюсти боль распространяется на всю половину лица с пораженной стороны, захватывая височную и лобную область, глазницу. При остеомиелите нижней челюсти боль может захватывать затылок, шею, ключицу, плечо.
- Отек. Мягкие ткани вокруг инфицированной кости быстро отекают, а отечность настолько сильная, что кожа выглядит лоснящейся, чрезмерно натянутой, «готовой лопнуть». Кожа на этом участке красная с багровым оттенком, может проступать синюшность.
-
 Повышение температуры тела. При местном инфекционном процессе температура тела чаще всего держится в пределах 37.5-38.5о C. Но при распространении инфекции на весь организм картина выглядит совершенно иначе — температура может повышаться до критических значений, вплоть до 40.0-40.5оC, сопровождаясь сильным ознобом, выделением специфического липкого пота. Этот симптом остеомиелита можно расценивать как наиболее опасное проявление болезни. Во-первых, при температуре выше 39.0о C иммунная система теряет способность стимулировать выработку антител, а терморегуляция организма выходит из-под контроля, что может привести к непоправимым последствиям. Но что не менее опасно — картина генерализованного остеомиелита может имитировать симптомы гриппа, ОРЗ, что способно стать причиной задержки с обращением к врачу.
Повышение температуры тела. При местном инфекционном процессе температура тела чаще всего держится в пределах 37.5-38.5о C. Но при распространении инфекции на весь организм картина выглядит совершенно иначе — температура может повышаться до критических значений, вплоть до 40.0-40.5оC, сопровождаясь сильным ознобом, выделением специфического липкого пота. Этот симптом остеомиелита можно расценивать как наиболее опасное проявление болезни. Во-первых, при температуре выше 39.0о C иммунная система теряет способность стимулировать выработку антител, а терморегуляция организма выходит из-под контроля, что может привести к непоправимым последствиям. Но что не менее опасно — картина генерализованного остеомиелита может имитировать симптомы гриппа, ОРЗ, что способно стать причиной задержки с обращением к врачу. - Другие симптомы. К ним относятся любые проявление общего инфекционного процесса, который может вызвать нарушения любого из внутренних органов. Так, генерализованный остеомиелит может проявляться нарушениями мочеиспускания и острой болью в почках, изменениями со стороны сердечно-сосудистой системы, сильнейшей одышкой и нарушениями функции дыхания и другими признаками, свидетельствующими о проникновении гноя в определенные органы.
Важно: наличие даже одного из приведенных симптомов должно стать поводом для незамедлительного обращения к врачу. Выжидательная позиция и самолечение недопустимы, так как осложнения остеомиелита могут быть не просто тяжелыми, а трагичными, и привести к летальному исходу.
В ряде случаев нагноение в надкостнице при остеомиелите разрешается самопроизвольным излитием гноя в окружающие мягкие ткани, после чего у больного практически сразу же наступает существенное улучшение самочувствия. Но так как продолжает присутствовать очаг воспаления — пораженная болезнью кость — ситуация может осложниться образованием свищей, которые сами по себе являются воротами для инфекции.
Как диагностируется остеомиелит
В диагностике остеомиелита имеют значение практически все показатели состояния здоровья. Важность этих сведений можно легко понять, если вспомнить: при этом заболевании инфекционный процесс может распространяться не только на мягкие ткани, окружающие воспаленную кость, но и на внутренние органы. Поэтому диагностика начинается с мероприятий, дающих врачу информацию о структурных и органических изменениях в самой кости — КТ, МРТ, рентгенография, инфракрасное сканирование и пр.
После получения результатов исследования (или параллельно с проведением аппаратной диагностики) назначаются лабораторные анализы (общий и клинический анализ крови и мочи) и УЗИ внутренних органов. С помощью этих методов исследования врач может понять, распространилась ли инфекция на внутренние органы и какой микроорганизм является возбудителем инфекции. В последнем случае, если анализы крови и мочи не выявили бактерии, ответственные за воспаление, может быть назначена пункция — прокол мягких и костных тканей в области воспаления и забор гнойного содержимого или образца костного мозга для определения вида инфекции.
Но хотя симптомы такого заболевания как остеомиелит могут показаться на первый взгляд очевидными, для врача важно исключить другие болезни, которые сопровождаются похожими признаками. К таким болезням и состояниям относится закрытый перелом, гематома с нагноением, аллергический артрит, костная опухоль и костный туберкулез, мышечная флегмона и пр. Только после того, как перечисленные болезни исключены из списка «подозреваемых», врач может окончательно поставить диагноз остеомиелит и назначить лечение.
Лечение остеомиелита
В современной медицинской практике предпочтение отдается комплексному лечению остеомиелита, при котором используется хирургическое, медикаментозное и физиотерапевтическое лечение.
Хирургическое лечение
Хирургическое лечение такой болезни как остеомиелит относится к предпочтительным методам, так как удаление гнойного очага — первое, что должно быть сделано, чтобы остановить распространение инфекции и создать условия для выздоровления.
Поэтому хирургическое вмешательство показано в большинстве случаев, когда диагностирован остеомиелит. Операция не назначается только в тех случаях, когда больному по какой-либо причине хирургические методы противопоказаны в принципе, или если состояние пациента заставляет предположить, что риски операции перевешивают ее преимущества. Это могут быть нарушения работы сердца, органов дыхания, почек и других органов, попавших «под удар» при распространении инфекции по всему организму.
 Во время операции, в зависимости от степени поражения кости и ее некротизации (омертвения тканей) может проводиться просверливание кости с установкой дренажного устройства для эвакуации гноя и промывания костномозгового канала, или удаление пораженного участка. Нередко хирургическое вмешательство проводится в несколько этапов, что позволяет максимизировать эффект лечения и при этом минимизировать возможные риски операции и ее травматичность.
Во время операции, в зависимости от степени поражения кости и ее некротизации (омертвения тканей) может проводиться просверливание кости с установкой дренажного устройства для эвакуации гноя и промывания костномозгового канала, или удаление пораженного участка. Нередко хирургическое вмешательство проводится в несколько этапов, что позволяет максимизировать эффект лечения и при этом минимизировать возможные риски операции и ее травматичность.
Медикаментозное лечение
Лечение остеомиелита с помощью только лекарственных препаратов практикуется крайне редко и только в исключительных ситуациях (невозможность провести операцию, необходимость стабилизировать состояние больного перед операцией и пр.). В большинстве случаев медикаментозное лечение нецелесообразно без применения хирургических методов. Это объясняется тем, что из-за особенностей кровоснабжения костей, даже самые мощные антибиотики, используемые в «ударных» дозах, неспособны создавать в костных тканях терапевтические концентрации действующих веществ.
Спектр лекарственных препаратов, применяемых для лечения остеомиелита, очень широк. В перечень назначений могут входить антибактериальные, противовоспалительные, противовирусные, спазмолитические, антигистаминные, дезинтоксикационные и другие группы препаратов, которые подбираются в каждом отдельном случае в разных комбинациях.
Физиотерапия
Среди физиотерапевтических методов наибольшую эффективность подтвердили электрофорез с аппликациями антибиотиков, УВЧ-терапия и УФ-облучение. Эти процедуры назначаются в послеоперационном периоде и их действие направлено на улучшение обменных процессов в костных тканях, что способствует их регенерации.
Важно: самодиагностика и самолечение при остеомиелите недопустимы! Инфекционный процесс требует его устранения специальными методами и средствами, которые невозможно применить в домашних условиях. При несоблюдении этого требования высока вероятность заражения других, здоровых тканей и развития сепсиса — состояния, опасного для жизни.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Получить книгу
ВАЖНО ЗНАТЬ! Единственное средство для лечения суставов, рекомендованное врачами! Читать далее...
-->Лечение остеомиелита должно проводиться при первых признаках заболевания. Это патологическое состояние, характеризующееся поражением костного мозга. В данном случае развивается воспалительный процесс, который провоцируют вредоносные микроорганизмы: бактерии, грибы. Инфекция распространяется на твердые ткани, надкостницу. Воспалительный процесс часто сопровождается увеличением объема костного мозга. В результате сосуды сдавливаются, и нарушается кровоснабжение на пораженном участке.
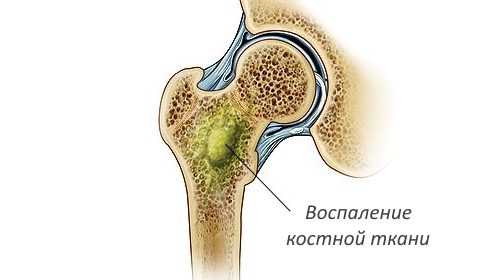
Причины патологического состояния
Остеомиелит костей развивается в результате инфицирования вредоносными микроорганизмами. В большинстве случаев ткани поражают бактерии, намного реже гнойное воспаление провоцируют грибы. Причины возникновения данного патологического состояния:
- кишечная, синегнойная палочка, стафилококк (чаще золотистый), стрептококк, сальмонелла;
- перенесенные заболевания: у детей корь, скарлатина, отит, ангина, а у взрослых сифилис, кариес, туберкулез и пр.;
- травмы, если деформированные кожные покровы и ткани были плохо обработаны.
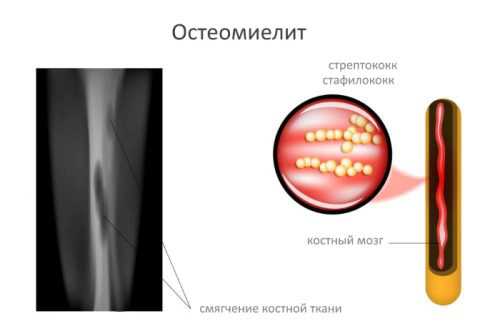
Намного чаще воспаление костного мозга развивается в детском возрасте. Это обусловлено ослаблением иммунитета. Заболевание диагностируют и в других случаях. Факторы, способствующие развитию остеомиелита:
- алкогольная зависимость, наркомания;
- преклонный возраст;
- нарушение работы почек;
- низкая масса тела, некачественное питание;
- варикоз;
- онкология;
- сахарный диабет;
- атеросклероз;
- язвенная болезнь;
- удаление селезенки.
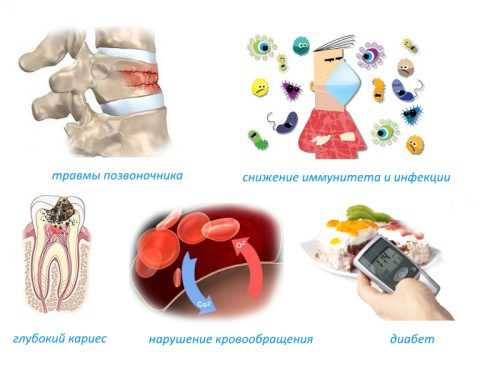
Замечена связь между аллергической реакцией, вынужденным голоданием, продолжительной простудой, стрессами и развитием воспалительного процесса в костных тканях. Гнойный остеомиелит иногда диагностируют при воздействии холодом или теплом на наружные покровы (обморожение, ожог). Это патологическое состояние часто развивается после удаления источника гнойной инфекции: фурункула, абсцесса и т. д.
Симптоматика и стадии
Заболевание костного мозга сложно вылечить. По этой причине следует обращать внимание на любые изменения, происходящие в организме. Общие симптомы остеомиелита можно спутать с проявлениями простудного заболевания. Первые признаки при воспалении:
- повышение температуры, сопровождающееся ознобом;
- аритмия.
Через несколько дней (на 2 или 3 сутки) появляются локальные симптомы. На пораженном участке развивается отечность, ощущается боль, имеет место скованность движений, краснеет кожа. Наиболее часто страдают бедренная и большеберцовая кость нижних конечностей или лучевая, локтевая, плечевая кость верхних конечностей. Редко заболевание развивается на костных тканях стоп, кистей, таза, ребер, позвоночника, лопаток и ключиц. Чтобы понять, как выглядит воспаленный участок, нужно изучить фото.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
При инфицировании вредоносными микроорганизмами часто развивается интоксикация, она может проявляться следующим образом:
- болезненные ощущения в области сердца;
- гипотония;
- судороги;
- потеря сознания;
- головокружение;
- изменение кожных покровов: желтизна, бледность.
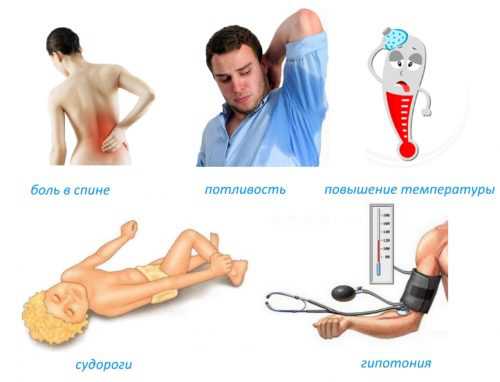
Стадии развития остеомиелита:
В первом случае патологическое состояние проявляется явно: поднимается температура (до 40 °С), пациента знобит, увеличивается интенсивность боли во время движения, пораженный участок отекает, кожа краснеет. При хронической форме патологического состояния симптомы будут другими: температура ниже (37,5…38,5 °С), чем в период острого течения болезни, нарушается сон, боль постоянная, но не сильная. Образуются свищи на пораженном участке, через них выходит гной.
Методы лечения
Если пришлось столкнуться с остеомиелитом, нужно узнать, куда обращаться и какой врач лечит эту болезнь. В случае когда диагностируется острая форма, пациента оставляют в стационаре, так как при этом развивается гнойное воспаление кости.
Хроническая стадия остеомиелита поддается лечению сложнее.
Может потребоваться ряд обследований, а также продолжительная терапия. Пациентов с таким диагнозом ведет хирург. Чтобы подтвердить развитие воспалительного процесса в костных тканях, применяют разные методы:
- лучевая диагностика: КТ, рентгенография, МРТ;
- лабораторные исследования, при этом делают оценку состава и структуры биоматериала (мочи, крови).
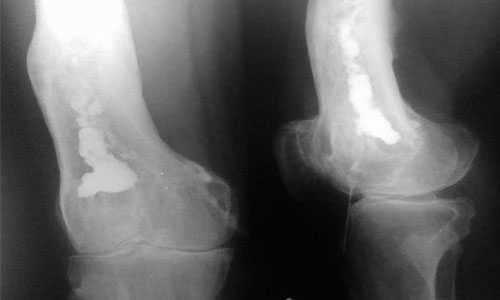
При остеомиелите применяют комплексную терапию. Эффективные меры:
- Консервативное лечение, в основе которого медикаменты общего и локального действия (таблетки, мази, гели).
- Оперативное вмешательство. На пораженном участке кости проводится операция, позволяющая удалить очаг гнойного воспаления.
- Физпроцедуры.
Рекомендуется придерживаться диеты, можно использовать домашние средства в качестве вспомогательной меры.
Консервативное лечение
В данном случае симптомы пропадают без операции. Учитывая, что наиболее часто остеомиелит провоцируют бактерии, целесообразно провести антибиотикотерапию. Не все разновидности инфекции поддаются такому лечению. Сложнее избавиться от золотистого стафилококка. Выбор препарата делается на основании результатов лабораторных исследований. При этом выясняется, воздействию какого антибиотика сильнее подвержены бактерии.
Продолжительность такой терапии варьируется в зависимости от степени сложности состояния кости и может составлять 1–4 месяца, но чаще заболевание удается излечить за 1–2 месяца. При таком подходе препарат вводится непосредственно в костные полости. Подбирают лекарственное средство широкого спектра действия. Допустимо комбинировать препараты. В данном случае остеомиелит лечат антибиотиками разных видов. Наиболее распространенные препараты этой группы:
- Цефтриаксон;
- Фузидин;
- Ванкомицин;
- Цефазолин;
- Линкамицин.
При сильной интоксикации показаны капельницы с физраствором. Такая мера позволяет вывести из организма токсичные вещества. Это особенно важно, если развивается сепсис. Кроме того, физраствор, который вводится внутривенно, помогает организму справляться со значительным количеством антибиотиков. С этой же целью могут использоваться метод лазерной очистки крови, переливание плазмы, гомосорбция, облучение ультрафиолетом.
Если поражен сустав, его иммобилизуют. Для этого используются различные средства: гипс на верхние и нижние конечности, специальный корсет, фиксирующие позвоночник (надевается на торс), шины челюстные.
Антибиотики при остеомиелите — основная мера. Дополнительно могут быть назначены иммуностимуляторы, пробиотики. При длительном приеме антибактериальных средств нарушается микрофлора в кишечнике, что приводит к снижению защитных функций организма, соответственно восстановление при остеомиелите проходит медленно. Распространенные препараты, стимулирующие иммунитет:
Нормализовать микрофлору кишечника можно с помощью средств:
- Хилак Форте;
- Бифиформ;
- Линекс.
Учитывая, что при таком патологическом состоянии поражаются твердые и мягкие ткани, назначают препараты локального действия: мази, гели. Они характеризуются рядом свойств: противовоспалительным, антисептическим, анальгетическим, противозудным. усиливают регенерацию тканей. Примером таких препаратов является Левомиколь. Обработка пораженного участка проводится ежедневно. Вместо мазей и гелей применяют антисептические растворы.
Оперативное вмешательство
Может потребоваться поведение операции на пораженной кости. Показания следующие:
- гнойные воспалительные процессы;
- хроническая форма, когда не удается полностью излечить болезнь и случаются рецидивы, обострения;
- свищи.
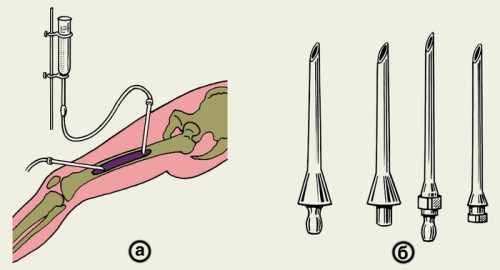
Процедура предполагает необходимость вскрытия надкостницы. Это позволяет добраться до источника гнойного воспаления — костного мозга. Такая операция имеет определенное название — остеоперфорация. Последовательность действий при этом следующая:
- Пораженный участок обрабатывается антисептиком.
- Чтобы добраться до очага воспаления, делают разрез мягких тканей.
- Часть надкостницы удаляют. Для этого сначала выполняется перфорация твердых тканей, затем делают надрезы, после чего снимают участок кости.
- Открывшийся внутренний канал очищают с помощью антибиотиков, для этого устанавливается дренажная трубка. Через нее выполняется отток жидкостей.
Последствия такой операции могут быть разными: все зависит от состояния тканей и размеров гнойного очага. В некоторых случаях воспалительный процесс значительно распространяется, образуется большое количество свищей, при этом поражаются мягкие ткани. Если часто происходит рецидив патологического состояния, начинается некроз. Чтобы убрать пораженный им участок приходится разрезать кость и удалять омертвевшие ткани. В данном случае восстанавливают подвижность с помощью трансплантатов из искусственных материалов. Если развиваются осложнения и очаг воспаления распространяется на здоровые ткани, в результате может наступить инвалидность.
Физиотерапия
Решается задача по восстановлению подвижности, для чего необходимо нормализовать кровообращение на пораженном участке и поспособствовать регенерации тканей. При физиотерапии задействуют средства, которые направлены на ускорение заживления: движение (лечебная физкультура), тепло, вода и пр. Эффективные процедуры при остеомиелите:
- ЛФК;
- электрофорез;
- облучение ультрафиолетом, ультразвуком;
- парафиновые, грязевые аппликации;
- озокерит.
Реабилитация после оперативного вмешательства начинается не раньше чем через 20 дней. Важно правильно выполнять упражнения, так как при этом оказывается нагрузка на пораженный участок тканей. Учитывая, что при оперативном вмешательстве нарушается целостность кости, динамика должна быть исключена. На этапе восстановления рекомендованы статические упражнения.
Диета при остеомиелите
При таком заболевании меняется микрофлора кишечника, снижается иммунитет, нарушается работа пищеварительного тракта. Чтобы снизить нагрузку на эти органы, следует придерживаться диеты. Основные рекомендации:

- Исключают жирные и жареные блюда, а также копченые продукты. Не рекомендуется употреблять кофе, шоколад, специи.
- Вводят продукты, которые содержат большое количество витаминов и микроэлементов. При остеомиелите особенно важны кальций, железо, магний, фосфор, поэтому нужно употреблять мясо (только нежирное), кисломолочные продукты, яйца, рыбу и печень.
- Основу рациона должна составлять клетчатка: овощи, фрукты.
- Рекомендуется пить не менее 2 л воды в сутки. При этом не учитываются супы, чаи и другие напитки.
- Чтобы поддержать иммунитет, рекомендуется пить каждый день свежий сок из свеклы и моркови. Делают комбинированный напиток из этих корнеплодов в соотношении 2:5.
Домашние средства
Таким способом не получится полностью излечить остеомиелит. Однако многие лекарственные средства помогают снять симптомы заболевания: убирают отечность, нейтрализуют боль, характеризуются антисептическими свойствами, сбивают температуру, устраняют зуд на стадии выздоровления. Наиболее действенные при остеомиелите средства:
- Луково-мыльный компресс. Компоненты измельчают на терке, соединяют и выкладывают на плотную ткань. Делают компресс и фиксируют его бинтом.
- Настойка сирени. Подготавливают сырье: моют и сушат цветы или почки фиолетовой сирени, затем насыпают в банку (1 л) до верха, заливают спиртом. Настойка готовится в течение 10 суток, после чего ее используют для компрессов.
- Лепешки из меда, ржаной муки, сливочного масла и яичного желтка. Средство готовится на водяной бане, температура воды не более 40 °С. Мед нужно растопить, затем к нему добавляют ржаную муку и сливочное масло (по 100 г), а также предварительно взбитый яичный желток. Компоненты перемешивают, формируют лепешку и накладывают на пораженные ткани, закрыв сверху полиэтиленом. Компресс фиксируют бинтом. Такое лекарство применяют ежедневно.
- Дважды в сутки употребляют рыбий жир (1 ст. л.) и куриное яйцо в сыром виде.
Прогноз и профилактика
Сложно сказать, чем грозит остеомиелит в каждом конкретном случае, так как на течение болезни влияет ряд факторов: особенности иммунитета пациента, возраст, состояние пораженных тканей, реакция организма на медикаментозную терапию. Об успешном лечении говорят, если на протяжении следующих 2–3 лет не случается рецидивов данного патологического состояния. Прогноз в большинстве случаев положительный.
Иногда воспалительный процесс приводит к необратимым изменениям в опорно-двигательном аппарате. Тогда пациент становится на учет по инвалидности.
Профилактика остеомиелита сводится к тщательной обработке ран и деформированных участков при любых травмах и оперативном вмешательстве. Важно предотвратить развитие послеоперационного воспаления костных тканей. В данном случае может появиться гнойный очаг и свищ на участке разреза. Основная причина заключается в недостаточно качественной очистке канала от инфекции.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе