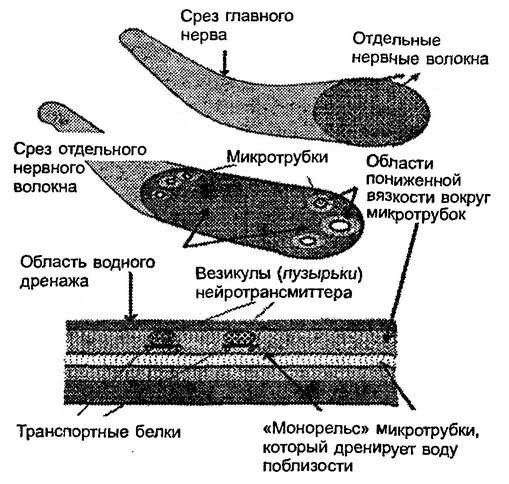
Вич позитивный что это
Вич позитивный что это — Быть ВИЧ позитивным значит болеть СПИДом — 22 ответа
В разделе Детское здоровье на вопрос Быть ВИЧ позитивным значит болеть СПИДом заданный автором Лариса Когтева лучший ответ это ВИЧ - это выдумка. Почитайте литературу на эту тему, где всё разоблачается. Хотя бы нашу Сазонову И. М.
Ответ от 22 ответа[гуру] Привет! Вот подборка тем с ответами на Ваш вопрос: Быть ВИЧ позитивным значит болеть СПИДомОтвет от Елена ))[гуру]Нет ...не путайте понятия... .Вич инфекция -стадия, которая предшествует СПИДуВИЧ - называется возбудитель в крови - вирус, который поражает и разрушает иммунную систему человека. ВИЧ-стадия заражения, в которой вирус поражает лимфоциты (помошники). Достигает это поражение наивысшей стадии и организм, не в состоянии далее бороться, заболевает различными болезнями - наступает стадия СПИДа.Человек с ВИЧ, принимающий соответствующее лечение (антиретровирусную терапию), -может так и не перейти в стадию СПИДа. в США такие уникумы умудряются дожить до 60-70 лет.
Ответ от Ёветлана[гуру]Да. Только у СПИДа много стадий. Позитивным можно быть еще до серьёзных проявлений этой болезни.Стадия инкубации (стадия 1):Период от момента заражения до появления реакции организма в виде клинических проявлений «острой инфекции» или выработки антител. Продолжительность – от 3 недель до 3 месяцев. Клинических проявлений заболевания нет, антитела еще не выявляются.Стадия первичных проявлений (стадия 2):Продолжается активная репликация вируса в организме, что сопровождается выработкой антител и клиническими проявлениями. Имеет несколько форм.Стадия первичных проявлений (варианты течения) :А. Бессимптомная.Б. Острая ВИЧ-инфекция без вторичных заболеваний.В. Острая ВИЧ-инфекция со вторичными заболеваниями.Бессимптомная стадия (стадия 2А) :Какие-либо клинические проявления отсутствуют. Ответ организма на внедрение ВИЧ проявляется лишь выработкой антител.Острая ВИЧ-инфекция без вторичных заболеваний (стадия 2Б) :Разнообразные клинические проявления, в большинстве своем похожие на симптомы других инфекций: лихорадка, высыпания на коже и слизистых, увеличением лимфатических узлов, фарингит. Может отмечаться увеличение печени, селезенки, появление диареи. Иногда развивается так называемый “асептический менингит”, проявляющийся менингиальным синдромом. Такая клиническая симптоматика может отмечаться при многих инфекционных болезнях, особенно при так называемых “детских инфекциях”. Поэтому острую ВИЧ-инфекцию иногда называют “мононуклеозоподобный синдром”, “краснухоподобный синдром”. В крови больных с острой ВИЧ-инфекцией могут обнаруживаться широкоплазменные лимфоциты (“мононуклеары”). Это еще больше усиливает сходство острой ВИЧ-инфекции с инфекционным мононуклеозом. Однако яркая “мононуклеозоподобная” или “краснухоподобная” симптоматика отмечается лишь у 15-30% больных с острой ВИЧ-инфекцией. У остальных отмечается 1 – 2 вышеперечисленных симптома в любых сочетаниях. В целом острая клиническая инфекция отмечается у 50-90% инфицированных лиц в первые 3 месяца после заражения.Острая ВИЧ-инфекция со вторичными заболеваниями (стадия 2В) :На фоне временного снижения CD4+ лимфоцитов развиваются вторичные заболевания – ангина, бактериальная пневмония, кандидоз, герпесвирусная инфекция – как правило, хорошо поддающиеся лечению. Эти проявления кратковременны, хорошо поддаются терапии.Субклиническая стадия (стадия 3):Медленное прогрессирование иммунодефицита. Единственным клиническим проявлением является увеличение лимфоузлов, которое может и отсутствовать. Увеличение лимфоузлов может отмечаться и на более поздних стадиях ВИЧ-инфекции, однако в субклинической стадии оно является единственным клиническим проявлением. Длительность субклинической стадии может варьировать от 2-3-х до 20 и более лет, в среднем - 6-7 лет. В этот период отмечается постепенное снижение уровня CD4-лимфоцитов.
Ответ от Larysa lymar[гуру]позитивный значит он у вас есть.Ответ от Пирамидоновна[гуру]ВИЧ-позитивный значит имеет возбудителя в крови, опасен для окружающих, внешне и по самочувствию от здоровых не отличается. Больной СПИДом - инфекция расползлась по организму и имеются клинические проявления, также заразен.Ответ от Всем на радость[гуру]СПИД- это, так сказать, последняя инстанция, последняя стадия.... Если ВИЧ-инфицированный не будет следить за своим состоянием, не будет наблюдаться у врачей, то быстро станет больным СПИДом.... С ВИЧ еще можно прожить, если получать лечение и не запускать, а со СПИДом нет....25 вещей, которые должен знать каждый ВИЧ-позитивный
-
Не ешьте сырого мяса, рыбы, яиц. От этих продуктов вы можете заболеть.
-
Каждый день принимайте мультивитамины и витаминный комплекс с высоким содержанием витаминов группы В.
-
Если вы никогда не болели гепатитом А или В, спросите у своего лечащего врача, нужно ли вам пройти вакцинацию от этих заболеваний.
-
Очень важно регулярно проходить стоматологический осмотр. Делайте это не реже двух раз в год. Первые признаки обострения ВИЧ-инфекции обычно возникают в ротовой полости.
-
Посещайте врача каждые 3 месяца. Это позволит ему отслеживать изменения вашей вирусной нагрузки и количества Т-лимфоцитов.
-
Нужно избегать стимуляции иммунной системы. Как можно раньше начинайте лечение всех болезней, не связанных с ВИЧ. Эти заболевания могут активизировать иммунную систему.
-
ВИЧ-инфицированная женщина должна сдавать цитологический мазок со слизистой шейки матки каждые полгода. Такие мазки могут выявить рак шейки матки.
-
Если вы постоянно чувствуете слабость, спросите у лечащего врача о возможной анемии или пониженном уровне гормонов.
-
Если вы испытываете неожиданную и нежелательную потерю веса, подумайте над тем, чтобы пройти курс лечения от истощения.
-
Если количество ваших Т-лимфоцитов меньше 200, каждые 5 лет принимайте пневмовакс. Пневмовакс – это вакцина против бактериальной пневмонии.
-
Даже если вы ВИЧ-позитивны, ваш ребенок не обязательно будет носителем вируса. Передачу ВИЧ от матери к ребенку почти всегда можно предотвратить.
-
Безотлагательно обратитесь за медицинской помощью в случае панкреатита, лактоцидоза, синдрома Стивенса – Джонсона, а также повышенной чувствительности к зиагену. К подобным расстройствам могут приводить анти-ВИЧ средства. Если с подобными побочными эффектами вовремя не бороться, они могут приводить к летальному исходу.
-
Тест на количество Т-лимфоцитов показывает состояние иммунной системы и является более точным, чем тест на вирусную нагрузку. Процентное содержание Т-лимфоцитов является более стабильным индикатором состояния иммунной системы, чем абсолютное количество Т-лимфоцитов.
-
Обычно, но не всегда, вирусная нагрузка показывает вероятную скорость, с которой ВИЧ-инфекция будет прогрессировать. Обычно, чем выше вирусная нагрузка, тем выше риск болезни. Если ваша вирусная нагрузка меньше 5000, ваши шансы подхватить болезнь очень незначительны.
-
Научитесь распознавать признаки ВИЧ-ассоциированных онкологических заболеваний, таких как саркома Капоши и не-ходжкинская лимфома. Чем раньше будет обнаружен рак и начнется лечение, тем лучше.
-
Никогда не принимайте режим лечения, состоящий из одного анти-ВИЧ средства. В большинстве случаев для подавления активности ВИЧ необходимо комбинировать 3 и больше препаратов. Иногда в одном лекарстве содержится несколько действующих веществ, например, в Комбивире или Тризивире.
-
Режим лечения ВИЧ состоит из двух частей: «якорной» и «фоновой». Используйте одну из следующих комбинаций в качестве «якорной» части:
|
|
| В качестве «фоновой» комбинации используйте одну из следующих: | |
|
|
| * С приемом Зерита связывают частые случаи потери веса | |
| Следующие комбинации препаратов НЕ рекомендуются: | |
|
|
Лечащий врач поможет вам определиться с режимом лечения ВИЧ, основываясь на вашей истории болезни, отношении к тем или иным побочным эффектам и ограничениях в еде.
Внимание: Возможны и другие комбинации препаратов. Решите со своим лечащим врачом, какая схема наиболее соответствует вашим потребностям.
- Если ваша вирусная нагрузка больше 100000 копий, избегайте Вирасепта и Зиагена в качеств составляющих «якорной» части режима лечения. С другой стороны, если то ваша первая схема лечения и вирусная нагрузка у вас меньше 50000 копий, один из этих препаратов может стать для вас хорошим выбором.
- Каждую дозу препарата принимайте ежедневно, строго в назначенное время. Если вы не можете того делать, прекратите прием всех анти-ВИЧ препаратов. Некоторые взаимодействия лекарств могут быть смертельно опасными.
Также в разделе: Как жить и справляться с ВИЧ?:
ВИЧ
 ВИЧ-инфекция – длительное заболевание, поражающее иммунную систему. Возбудитель – вирус иммунодефицита человека, который атакует и разрушает рецепторы иммунных клеток. В результате медленно снижается способность организма противостоять болезням и инфекциям. Заболевание протекает в несколько этапов, последним из которых является СПИД. Летальный исход чаще наступает от вторичных инфекций, с которыми тело не в состоянии бороться. Лекарства от пандемии не существует, но при своевременном и качественном лечении жизнь больного продлевается до нормы в 70-80 лет.
ВИЧ-инфекция – длительное заболевание, поражающее иммунную систему. Возбудитель – вирус иммунодефицита человека, который атакует и разрушает рецепторы иммунных клеток. В результате медленно снижается способность организма противостоять болезням и инфекциям. Заболевание протекает в несколько этапов, последним из которых является СПИД. Летальный исход чаще наступает от вторичных инфекций, с которыми тело не в состоянии бороться. Лекарства от пандемии не существует, но при своевременном и качественном лечении жизнь больного продлевается до нормы в 70-80 лет.
Миф или реальность
Вспышку неизвестного заболевания зарегистрировали впервые в Америке 40 лет назад. Учёные встревожились тем, что молодые и здоровые люди погибали от абсолютно банальных инфекций. Американский Центр по контролю и профилактике болезней в 1981 году первым сообщил о неизвестном заболевании среди мужчин нетрадиционной ориентации. Недугу дали определение «рак гомосексуалов». Но со временем стало ясно, что такие же симптомы распространены среди наркоманов и работниц секс-индустрии.
До 1981 года дефицит иммунитета рассматривался как врождённая патология у недоношенных детей и новорождённых в неблагополучных семьях. Но в случае с гомосексуалами и проститутками это было приобретённым симптомом. Поэтому инфекции дали второе имя – СПИД (Синдром Приобретённого Иммунодефицита). Первые попытки выяснить этиологию и происхождение возбудителя привели учёных на Гаити, а оттуда – в центральную Африку.
В 1985 году стало понятно, что инфекция передаётся через жидкую среду организма. Также был создан первый тест на ВИЧ. Вскоре команда учёных из Оксфордского университета занялась созданием «генеалогического древа» вируса. Избирательно у 800 больных были взяты геномы вируса. Микроорганизмы мутируют, адаптируясь к условиям обитания. Так, на основе мутаций учёные могут установить, когда геномные последовательности имели общего предка.
На примере мутаций в организме всех приматов было выяснено, что общий предок шимпанзе и человека существовал 7 миллионов лет назад. Однако при изучении ВИЧ выяснилось – вирус настолько быстро мутирует, что первичный геном появился не более 100 лет назад. До этого обезьяны носили другой вид ретровируса, схожий с ВИЧ. Подобные микроорганизмы обнаружены и у других млекопитающих, но они безопасны для человека. Очевидно, для резкой вспышки «чумы ХХI века» понадобилось тесное взаимодействие между обезьяной и человеком.
 Оксфордская команда во главе с Нуно Фариа составляя «генетическое древо» вируса пришла к месту, откуда началась пандемия. В 1920-х годах город Леопольдвилль (сегодня – Киншаса) стал столицей Конго. Тогда это была бельгийская колония, а сегодня страна носит статус Демократической республики. Отсюда, как считают учёные, вирус стал распространяться среди людей. Предположительно: местное население ело мясо заражённых обезьян.
Оксфордская команда во главе с Нуно Фариа составляя «генетическое древо» вируса пришла к месту, откуда началась пандемия. В 1920-х годах город Леопольдвилль (сегодня – Киншаса) стал столицей Конго. Тогда это была бельгийская колония, а сегодня страна носит статус Демократической республики. Отсюда, как считают учёные, вирус стал распространяться среди людей. Предположительно: местное население ело мясо заражённых обезьян.
Новая столица была тесно связана с другими африканскими странами и городами благодаря железной дороге. В неё стекалась дешёвая рабочая сила и работницы «древнейшей профессии». К 1960-м годам инфекция распространилась далеко за пределы Киншасу. В этот же период в страну стали приезжать работники с Гаити. Возвращаясь домой, они привозили на родину новое заболевание. Предполагается, что оттуда инфекция попала в Америку из-за туристов и гастарбайтеров.
ВИЧ попал на американский континент в «нужное» время. В 1970-х страна была охвачена сексуальной революцией, Нью-Йорк и Сан-Франциско стали Меккой для гомосексуалов. Здесь учёные и забили тревогу о неизвестной болезни. Параллельно из Африки вирус распространялся и на другие регионы. Сегодня он остаётся главной проблемой для здравоохранения во всём мире. Последняя статистика ВОЗ на конец 2016 года показывает, что в мире насчитывалось 36,7 миллиона людей с ВИЧ-инфекцией.
ВИЧ в окружающей среде
Быстрый рост эпидемии и отсутствие лекарства создали вокруг ВИЧ кучу заблуждений. Несмотря на массовое информирование населения, многие до сих пор не знают ничего о возбудителе инфекции. Вирус иммунодефицита способен долго жить только в теле человека. Схожие микроорганизмы бывают у животных, но это не тот геном, который вызывает ВИЧ. Вне человеческого организма вирусы не способны перемещаться в воздухе. Во внешней среде он погибает при обычных условиях за период от нескольких минут до пары часов. Чем выше температура, тем быстрее уничтожается возбудитель.
Вирус погибает:
- От ультрафиолетовых излучений, в том числе умирает от воздействия солнечных лучей.
- В щелочной и кислотной среде: при показателях рН выше 8 или ниже 7, вирус умирает быстрее, чем в обычной среде. Поэтому здоровые женщины заражаются реже, так как естественная микрофлора половых органов с повышенной кислотностью. По этой же причине возбудитель практически моментально уничтожается в газировке.
- От высоких температур. Чем выше показатель термометра, тем быстрее нейтрализуется инфекция. На поверхности предметов в условиях умеренной температуры ВИЧ может жить до 2 часов. Однако при нагревании в свыше 60 градусов умирает за 1-2 минуты. При кипячении микроорганизм погибает моментально.
- При дезинфекции. Возбудитель не выдерживает действия хлора и содержащих его дезинфектантов, самый популярный из которых бытовая «Белизна». То же действие вызывает 6% перекись водорода, убивает патоген и 70% этиловый спирт. При этом спиртовые растворы, например водка, неэффективны из-за низкой концентрации. Смеси с содержанием спирта выше 70% обладают дубящим свойством, а не обеззараживающим.
 Дольше всего ВИЧ сохраняет стойкость и заражающие способности в крови. Например, высохшая капля крови содержит активный вирус в течение 3-4 суток в нормальных условиях. Другие жидкости на предметах могут сохранять инфекцию 2-3 суток. Чем ниже температура окружающей среды, тем дольше живёт микроорганизм. Слюна не передаёт болезнь, так как содержит слишком малое количество возбудителя и быстро нейтрализуется вне организма.
Дольше всего ВИЧ сохраняет стойкость и заражающие способности в крови. Например, высохшая капля крови содержит активный вирус в течение 3-4 суток в нормальных условиях. Другие жидкости на предметах могут сохранять инфекцию 2-3 суток. Чем ниже температура окружающей среды, тем дольше живёт микроорганизм. Слюна не передаёт болезнь, так как содержит слишком малое количество возбудителя и быстро нейтрализуется вне организма.
Кожа – отличный барьер против ВИЧ. Если на неповреждённую часть тела попала кровь или другая заражённая жидкость, человек от этого не заражается. Риск инфицирования возрастает, если на коже есть открытые ранки. Поскольку вирус не способен передвигаться во внешней среде и быстро погибает, заболевание не передаётся бытовым путём. Не зарегистрировано ни одного случая заражения через общее использование ванной, туалета, посуды.
Также невозможно заразить человека путём рукопожатия и объятий. Риск передачи вируса через слюну ничтожно мал, для этого два партнёра с ранками на слизистой рта должны довольно долго целоваться. При этом у носителя должна быть большая нагрузка (количество вируса в крови).
Классификация вируса
В ходе изучения происхождения эпидемии выяснилось, что ВИЧ – это не один тип возбудителя, а несколько разных. Все они относятся к лентивирусам, что от латинского означает «медленный». Такое название они получили из-за длительного развития инфекции. В организме ВИЧ самовоспроизводится, при этом для него характерна высокая частота мутаций. Выяснилось, что каждый вирус отличается по строению от своего предшественника хотя бы на один нуклеотид.
Исследования показали, что есть несколько разновидностей ВИЧ, которые отличаются друг от друга. Сегодня различают два основных типа возбудителей – ВИЧ-1 и ВИЧ-2 (в англ. аббревиатуре – SIV-1 и SIV-2). Оба приводят к постепенному снижению иммунитета, но SIV-2 менее патогенен. Для него характерно меньшее число вирусных частиц на микролитр крови, поэтому передаётся он реже и не так часто приводит к СПИДу.
Геном SIV-1 – самый распространённый на планете, именно он перешёл из Африки на Гаити и другие континенты. Обычно, когда говорят о инфекции ВИЧ, подразумевают этот тип. Этот вирус мутировал в собственные подвиды, которые приводят к одинаковым последствиям, но различны по геному.
| М | Главный из подтипов, от англ. main – главный. 90% больных по всему миру являются его носителями. В данной подгруппе выделяют ещё несколько подтипов, которые с разной частотой распространяются на различных континентах. | Все континенты, кроме особо изолированных островов |
| О | От англ. оutlier — непохожий. Был обнаружен позже подгруппы М, и не выявлялся ранними тестами. | Сохраняется в Западной и Центральной Африке. Наиболее распространён в Камеруне, по состоянию на 2013 год подгруппа О заразила 100 тысяч человек. |
| N | Малораспространённый геном. Название происходит от англ. Non-M, non-O — «ни M, ни O». Впервые изучена в 1998 году. Зарегистрировано только 10 случаев заражения. | Обнаружен только в Камеруне. |
| Р | Нуклеотидная последовательность, схожая с ВИЧ горилл, а не шимпанзе. Нераспространённый и малоизученный геном. | Обнаружен случайно во Франции у женщины камерунского происхождения. |
Помимо семейства SIV-1 симптомы инфекции вызывает другая группа возбудителей, которую назвали SIV-2 (ВИЧ-2). Он отличается тем, что по строению более близок к приматам мангабеям, и менее к ВИЧ-1. Он также включает подгруппы, среди которых выделяют две главные – А и В. Они больше распространены в Африке и Азии, очень редко встречаются в Европе и Америке.
Чем опасна инфекция
 Болезнь опасна, в первую очередь, для заразившегося. Попадая в кровь, патоген постепенно уничтожает клетки иммунитета. Этот процесс можно замедлить с помощью антиретровирусной терапии, но полностью остановить нельзя. В результате этого организм не может противостоять инфекциям извне. Также бактерии и грибки есть в каждом организме, например кандиды. Они не размножаются и не приводят к заболеваниям благодаря сильному иммунитету. У ВИЧ-положительного человека организм не может контролировать жизнедеятельность таких микроорганизмов.
Болезнь опасна, в первую очередь, для заразившегося. Попадая в кровь, патоген постепенно уничтожает клетки иммунитета. Этот процесс можно замедлить с помощью антиретровирусной терапии, но полностью остановить нельзя. В результате этого организм не может противостоять инфекциям извне. Также бактерии и грибки есть в каждом организме, например кандиды. Они не размножаются и не приводят к заболеваниям благодаря сильному иммунитету. У ВИЧ-положительного человека организм не может контролировать жизнедеятельность таких микроорганизмов.
Больные умирают от вторичных инфекций, а не от самого вируса иммунодефицита. Чаще всего у пациентов развивается молочница, стоматит, длительная диарея, частые ОРВИ и т. д. Чем дольше патоген находится в теле человека, тем больше он распространяется – количество иммунных клеток уменьшается.
С прогрессом заболевания вторичные патологии становятся тяжелее:
- туберкулёз;
- рак;
- сильная потеря веса;
- поражение периферической нервной системы;
- саркома Капоши и т. д.
Инфекция может проявлять себя абсолютно на всех органах и системах, часто заболевания совмещаются. При должном лечении эти болезни можно вылечить и поддерживать приемлемый уровень жизни пациента. Главная опасность иммунодефицита – это СПИД. Он является последней стадией болезни. В терминальной фазе тяжёлые вторичные заболевания носят необратимый характер, средняя продолжительность жизни на этой стадии – до 9 месяцев. Хотя при положительном психологическом состоянии и должной терапии пациент может прожить ещё до 3 лет.
Бессимптомная стадия ВИЧ опасна и для больного, и для окружающих. Инфицированный человек не получает вовремя нужного лечения, из-за чего сокращаются шансы на будущую эффективность терапии. Также по незнанию инфекция может передаваться другим людям через незащищённый половой акт. Именно таким путём болезнь превратилась в пандемию, за несколько лет охватившую планету. Массовое информирование людей дало положительный результат: в период с 2000 до 2016 года число новых заражений уменьшилось на 39% (данные ВОЗ от 2017 года). Тем не менее ещё миллионы молодых людей ежегодно становятся носителями вируса.
 Тестирование на ВИЧ определяет в крови наличие антител. Они вырабатываются в период от 3 недель до 3 месяцев после попадания в кровь патогена. Хотя на фоне изначально слабого здоровья антитела могут не определяться в течение года. Из-за длительного бессимптомного периода появился миф, что ВИЧ может не определяться на тесте по 10 лет. Болезнь, правда. Может протекать незаметно и до 15 лет. Но антитела, которые выявляют инфекцию, появляются в организме чаще уже в течение года. Поэтому сдавать анализы нужно не меньше 2 раз в год, даже семейным парам.
Тестирование на ВИЧ определяет в крови наличие антител. Они вырабатываются в период от 3 недель до 3 месяцев после попадания в кровь патогена. Хотя на фоне изначально слабого здоровья антитела могут не определяться в течение года. Из-за длительного бессимптомного периода появился миф, что ВИЧ может не определяться на тесте по 10 лет. Болезнь, правда. Может протекать незаметно и до 15 лет. Но антитела, которые выявляют инфекцию, появляются в организме чаще уже в течение года. Поэтому сдавать анализы нужно не меньше 2 раз в год, даже семейным парам.
Причины и пути заражения
Иммунодефицит стал мировой эпидемией сначала из-за отсутствия информации и «удачного» стечения обстоятельств таких, как сексуальная революция. Но в эпоху, когда пути заражения и последствия хорошо изучены, вирус продолжает «гулять» по планете. Очаги инфекции – страны с низким уровнем дохода и качеством жизни. Несмотря на благотворительную деятельность ВОЗ и ЮНИСЕФ, миллионы людей не получают нужной терапии и доступа к бесплатному тестированию.
Человеческий фактор можно назвать основной причиной массового распространения «чумы ХХI века». О путях передачи вируса говорят ещё в школах, тем не менее незащищённые половые контакты остаются главным способом распространения патогена. Информация о ВИЧ не всегда работает так, как запланировано: одни видят инфекцию повсюду, другие верят, что не заразятся. В результате ВИЧ-позитивные люди превращаются в изгоев, а здоровые продолжают заражаться.
Патоген передаётся через:
- Кровь. Главным образом при переливании или использовании не одноразовых инструментов. Сегодня вся донорская кровь и органы обязательно проверяются на ВИЧ, гепатиты и т. д.
- Вагинальные выделения и сперму. В этих жидкостях количество вируса меньше, чем в крови. Поэтому в парах, где один позитивный а второй – нет, не всегда передаётся болезнь. Повышен риск заражения при анальном сексе, так как он более травматичен.
- Грудное молоко. У взрослого человека ферменты в слюне и желудке уничтожают вирус. Но у младенцев таких ферментов нет, поэтому ВИЧ-позитивным мамам нельзя кормить грудью ребёнка.
В остальных биологических жидкостях (слёзы, моча, пот, слюна) патоген тоже есть, но его слишком мало для заражения. К тому же чтобы инфицироваться, нужно на открытой ране держать большое количество такой жидкости. Но даже в этом случае учёные акцентируют внимание на том, что кровоточащая ранка выталкивает кровь наружу, а не всасывает её.
Симптомы
 ВИЧ-инфекция – это набор симптомов вторичных заболеваний, таких как кандидоз, туберкулёз, отит и другие. Она не обладает собственным перечнем признаков, но уже выявлена определённая последовательность в патогенезе. На первых этапах человека одолевают симптомы ОРВИ: увеличение лимфоузлов, температура, отсутствие аппетита, слабость. Но чаще начальная фаза проходит бессимптомно. С прогрессом болезни субклиническая стадия сменяется на клиническую, развиваются и её признаки. Организм становится всё слабее, присоединяется всё больше заболеваний.
ВИЧ-инфекция – это набор симптомов вторичных заболеваний, таких как кандидоз, туберкулёз, отит и другие. Она не обладает собственным перечнем признаков, но уже выявлена определённая последовательность в патогенезе. На первых этапах человека одолевают симптомы ОРВИ: увеличение лимфоузлов, температура, отсутствие аппетита, слабость. Но чаще начальная фаза проходит бессимптомно. С прогрессом болезни субклиническая стадия сменяется на клиническую, развиваются и её признаки. Организм становится всё слабее, присоединяется всё больше заболеваний.
Первым признаком заболевания после бессимптомного периода является увеличение лимфоузлов. При осмотре установить причину этого явления не удаётся, поэтому генерализованная лимфаденопатия – причина провериться на ВИЧ. Лимфоузлы, как правило, не болят, подвижны, цвет кожи не меняется. Симптом держится до нескольких месяцев, после чего наступает снижение веса.
После этого в клинике наблюдается:
- пневмония и/или туберкулёз;
- стоматит;
- вторичные инфекции (молочница, герпес, цитомегаловирусная инфекция);
- саркома Капоши;
- поражение периферической и/или центральной нервной системы;
- опоясывающий лишай;
- продолжительная диарея.
Количество симптомов и их тяжесть зависит от образа жизни пациента, лечения, психоэмоционального здоровья. ВИЧ может протекать по-разному и с разной интенсивностью. Для женщин первыми признаками чаще является рецидивирующая молочница, нарушение менструального цикла, герпес, сальпингит. У мужчин чаще увеличиваются лимфоузлы в области подмышек, шеи, паха. Симптомы ВИЧ у маленьких детей чаще включают поражение ЦНС, задержку в физическом и умственном развитии.
Стадии
Процесс развития болезни делят на стадии. Сегодня в мире используют несколько классификаций фаз ВИЧ: предложенная CDC, по Покровскому и ВОЗ. На постсоветском пространстве течение болезни разделяют по схеме, предложенной доктором медицинских наук В. Покровским. Она включает пять стадий: инкубацию, острую фазу, латентный период, преСПИД и терминальную фазу.
Инкубационный период
 Периодом инкубации называется отрезок времени от попадания патогена в кровь до проявления первых симптомов или выработки антител. В случае с ВИЧ-инфекцией она проходит незаметно. Даже если человек заподозрил заражение и сдал анализы – в этой фазе тесты не выявляют болезнь. Инкубация подразумевает внедрение вируса в клетки и продуцирование новых реплик.
Периодом инкубации называется отрезок времени от попадания патогена в кровь до проявления первых симптомов или выработки антител. В случае с ВИЧ-инфекцией она проходит незаметно. Даже если человек заподозрил заражение и сдал анализы – в этой фазе тесты не выявляют болезнь. Инкубация подразумевает внедрение вируса в клетки и продуцирование новых реплик.
Первичная фаза длится до 3 месяцев, иногда дольше. В это время в организме патоген размножается, человек является носителем инфекции. Здоровых людей инфицированный может заражать, но с чуть меньшей вероятностью, чем на других стадиях.
Острая фаза
Следом за инкубацией наступает острое течение болезни. Этот период длится до года и не всегда сопровождается симптомами.
Эту стадию разделяют на три типа течения:
- отсутствие признаков инфекции, вирус уже определяется при анализах;
- без сопутствующих заболеваний, могут быть симптомы других болезней (диарея, лихорадка, увеличение лимфоузлов);
- с вторичными заболеваниями: молочница, стоматит, фарингит, ОРВИ и т. д.
Часто пациенты не придают должного значения первым симптомам. Хотя отличие таких признаков в медленном и длительном течении без видимой причины. При обследовании также не всегда врачи могут заподозрить ВИЧ. Внешне набор симптомов выглядит, как простые болезни. Учитывая то, что после острой фазы наступает латентная – больной забывает о первых симптомах.
Латентный период
Это самая длительная стадия заболевания, которая может растянуться от 2 до 20 лет. Чаще всего эта фаза занимает 6-7 лет. В этот отрезок времени в организме продолжает размножаться вирус и снижается количество Т-хелперов. Устанавливается равновесие между иммунным ответом и скоростью размножения патогена. Большая часть этой стадии проходит без каких-либо признаков, единственное, что может вызвать подозрение – увеличенные лимфоузлы.
В латентный период асимптоматическая фаза может сменяться вторичными заболеваниями. У пациента наступают:
- рецидивирующие болезни грибковой и бактериальной природы;
- воспаления слизистых оболочек и дыхательных путей;
- резкая потеря веса;
- снижение физической активности и ухудшение психоэмоционального состояния;
- очень длительная диарея;
- увеличение лимфоузлов.
 В зависимости от образа жизни пациента, может наступить сразу несколько вторичных заболеваний или симптомов. Выявление болезни и использование высокоактивной антиретровирусной терапии (ВААРТ) может продлить латентный период на десятки лет. Соблюдение рекомендаций доктора, правильный образ жизни и лечение поддерживают нормальное качество жизни пациента.
В зависимости от образа жизни пациента, может наступить сразу несколько вторичных заболеваний или симптомов. Выявление болезни и использование высокоактивной антиретровирусной терапии (ВААРТ) может продлить латентный период на десятки лет. Соблюдение рекомендаций доктора, правильный образ жизни и лечение поддерживают нормальное качество жизни пациента.
Без применения терапии в латентной фазе наступают более тяжёлые вторичные заболевания. Чем больше у человека вредных привычек, стресса и сопутствующих болезней, тем быстрее угнетается иммунитет. В результате количество Т-клеток быстро снижается, присоединяются туберкулёз, доброкачественные опухоли, пневмония, грибковые и бактериальные инфекции. Больной без надлежащего лечения может быстрее перейти к третьей стадией – преСПИДу.
ПреСПИД
В этот период особенно прогрессирует угнетение иммунной системы. По набору симптомов врач может заподозрить инфекцию ещё до анализов. У человека рецидивирует герпес с долго незаживающими ранами. К нему иногда присоединяется лейкоплакия на языке, бактериальные и язвенные стоматиты, кандидоз половых и внутренних органов.
Туберкулёз чаще всего присоединяется на стадии преСПИДа.
Вторичные болезни в этот период носят более тяжёлый характер, чем на латентной стадии. Однако они поддаются лечению, и пациент может рассчитывать на приемлемое качество жизни. Очень важно в этот момент поддерживать психоэмоциональное здоровье, правильно питаться и принимать лечение. В среднем преСПИД длится до 2 лет, однако его можно продлить при условии всесторонней помощи больному.
Терминальная стадия
Заключающей фазой инфекции является СПИД (терминальная стадия). На этом этапе наступают угрожающие жизни болезни и коинфекции.
 Среди них:
Среди них:
- злокачественные новообразования;
- энцефалит;
- слабоумие;
- эмпиема;
- менингит;
- паралич;
- сальмонеллёз.
Лечению они поддаются тяжело, у больного снижается вес и физическая выносливость. Как правило, ухудшение психоэмоционального состояния наступает в результате множественных физических патологий. В результате больной попадает в замкнутый круг, где для излечения тела нужно избегать стресса, но стресс наступает от больного тела. Длится эта фаза в среднем 1-2 года.
ВИЧ быстрее прогрессирует в терминальный этап при наличии вредных привычек, постоянных стрессов, плохого питания и лечения. К сожалению, ускоряется этот процесс в пожилом возрасте. Чем моложе больной, тем больше шансов на эффективную терапию. Даже в последней фазе для больного можно создавать максимально комфортные условия, применяя симптоматическую терапию, моральную поддержку, создавая приятные условия обитания. Средняя продолжительность жизни в этом состоянии – показатель очень относительный. Человек может прожить и более 2 лет, встретив старость, как все.
Диагностика
Тщательное изучение вируса, его разновидностей и стадий развития позволили создать качественную диагностику. Первые тесты определяли только ВИЧ-1, к тому же до появления современных анализов инфекция определялась на более поздних стадиях болезни. Сегодня применяют комбинированные тест-системы четвёртого поколения. Они выявляют оба типа вируса и антитела к нему. Это позволяет диагностировать заболевание на более ранних этапах, в том числе в латентном течении.
Методы
Определить болезнь можно при выявлении самого возбудителя в крови или антител к нему. Для этого создано несколько видов диагностики. Тесты могут давать сомнительные результаты, поэтому иногда приходится совмещать два вида исследований или проводить их повторно.
 Обнаружить болезнь можно с помощью:
Обнаружить болезнь можно с помощью:
- Полимеразной цепной реакции (ПЦР). Это очень чувствительный тест, который вычисляет ДНК и РНК патогена. С помощью такого анализа диагностируют младенцев от ВИЧ-позитивных родителей, проверяют кровь для переливаний, дифференцируют ВИЧ-1 и ВИЧ-2. Такая реакция эффективна даже в периоды серологического окна. Тест-система позволяет определить вирус спустя 10 дней после инфицирования. Из-за высокой чувствительности теста он может реагировать на другие вирусы. Поэтому на основании одной только ПЦР диагноза не ставят. Такая диагностика требует сложного лабораторного оборудования и высокой квалификации медработников. В качестве бесплатного тестирования среди населения применяют другие типы обследований.
- Иммуноферментного анализа (ИФА). Такой метод базируется на выявлении антител в крови. Спустя примерно 3 месяца после заражения в организме вырабатывается достаточное количество антител. Поэтому такой анализ назначается с интервалом в 1-3-6 месяцев. Примерно в 1% случаев диагностика даёт ложный результат. Ложноположительное значение бывает у больных с онкологическими болезнями, хроническими инфекционными и аутоиммунными заболеваниями. Поэтому в случае с положительным результатом на ИФА назначается ещё один тест – иммуноблот. Ложноотрицательное значение появляется, когда в организме выработалось недостаточно антител. Также в терминальной стадии в крови человека вируса настолько много, что Т-клетки и антитела не выявляются.
- Иммунного Блотинга (иммуноблот). Такой вид мониторинга также основывается на поиске специфических антител. Его назначают в основном в совокупности с ИФА. Он тоже может давать неверный результат, но если данные двух тестов совпадают – это даёт 99,9% достоверности в отсутствии/присутствии вируса.
Помимо трёх основных видов анализа применяют экспресс-тестирование. Процедура также базируется на поиске антител, не требует сложного оборудования и высокой квалификации. Используют его только в экстренных случаях, например, если нужно срочное переливание крови или во время родов. Однако показатели экспресс-анализа должны быть подтверждены одним из предыдущих вариантов диагностики.
Подготовка
 Никаких специфических требований к подготовке нет. Перед сдачей анализа лучше соблюдать несколько правил, характерных для любого вида анализа крови. Исследование лучше проходить натощак, за 1 час до этого рекомендуется не курить и не пить кофе. Если больной принимает лекарства, об этом нужно сказать доктору. По возможности за 2-3 дня нужно отказаться от медикаментов.
Никаких специфических требований к подготовке нет. Перед сдачей анализа лучше соблюдать несколько правил, характерных для любого вида анализа крови. Исследование лучше проходить натощак, за 1 час до этого рекомендуется не курить и не пить кофе. Если больной принимает лекарства, об этом нужно сказать доктору. По возможности за 2-3 дня нужно отказаться от медикаментов.
Норма клеток CD4 у здорового человека
CD4 или т-хелперы – это белые тельца в крови, отвечающие за борьбу с грибковыми, бактериальными и вирусными заболеваниями. У здоровых людей их количество может быть очень разным, например:
- у женщин: от 500 до 1600;
- у мужчин: от 400 до 1500.
ПРИ этом на уровень Т-хелперов влияет множество факторов. У девушек СД4 снижается в зависимости от менструального цикла, также противозачаточные таблетки могут снизить этот показатель. У курильщика количество белых кровяных телец в среднем меньше на 140 единиц. После сна и отдыха также снижается уровень CD4.
При инфицировании ВИЧ Т-хелперов постепенно становится всё меньше. В момент заражения наступает резкое снижение уровня СД4, затем устанавливается на отметке в 400-600 клеток на микролитр. Подсчитано, что пациент в среднем теряет по 45 единиц за 6 месяцев. Этот процесс замедляется при лечении, и больной может сохранить приемлемое качество иммунитета на десятки лет.
Важно постоянно мониторить процент иммунных клеток у больного. Это даёт возможность вовремя назначить антиретровирусную терапию и отсрочить наступление СПИДа. В терминальной стадии количество Т-хелперов – 200 единиц и меньше. В такой ситуации организм практически не защищает себя от любых патологий.
Лечится ли заболевание
Кардинально вылечить инфекцию нельзя, но останавливать её развитие – можно. Лечение подразумевает три направления:
- борьба с развитием вируса;
- поддержка иммунитета;
- лечение вторичных заболеваний.
Чтобы контролировать развитие патогена и угнетение иммунитета, используется высокоактивная антиретровирусная терапия (ВААРТ). Для лечения сопутствующих симптомов и заболеваний тщательно подбирается курс с учётом состояния пациента. Иммуностимуляторы помогают поддерживать барьерную функцию. Для каждого человека составляется индивидуальная схема терапии, которая основывается на количестве СД4, вирусной нагрузке, наличии хронических патологий.
 АРТ предоставляется бесплатно, но из-за недостаточного финансирования его часто не хватает на обеспечение всех больных. ВИЧ-позитивным людям показано принимать такие медикаменты пожизненно.
АРТ предоставляется бесплатно, но из-за недостаточного финансирования его часто не хватает на обеспечение всех больных. ВИЧ-позитивным людям показано принимать такие медикаменты пожизненно.
В течение всей болезни доктор несколько раз меняет тактику терапии, так как вирус довольно быстро адаптируется. Медикаменты и процедуры для лечения оппортунистических заболеваний также тщательно подбираются с учётом стадии ВИЧ.
В рамках терапии больной обязательно соблюдает прописанную дозировку препаратов. Не менее важен образ жизни пациента, ему показан эмоциональный покой, правильное питание, профилактика инфекционных заболеваний. Также для качественного лечения важно вовремя проходить осмотр и сдавать анализы.
Профилактика
Одни из методов борьбы с пандемией – это предупреждение инфекции. Проблему массового заражения могла бы решить вакцина, однако её пока что не существует, как и лекарства. Поэтому профилактике отводят одну из важных ролей в борьбе с ВИЧ. Информирование и так называемое «поведенческое вмешательство» даёт свои результаты, показатели случаев заражения по всему миру снижаются. Однако ещё десятки тысяч людей ежегодно становятся «позитивными».
Основной путь передачи вируса – половой контакт, чуть меньшую долю занимают наркоманы. В странах СНГ 60% заразившихся предположительно получили патоген при незащищённом сексе. Как видно, эпидемия распространяется в большей степени из-за поведенческих факторов, которые люди могут менять и контролировать. Поэтому информацию о методах профилактики ВИЧ распространяют даже среди детей.
Меры предосторожности:
- использовать только личные средства гигиены (зубная щётка, бритва, маникюрные принадлежности и т. д.);
- обезопасить секс;
- проверять дезинфекцию инструментов в косметическом и медицинском кабинете, тату-салоне и во время других услуг, где можно повредить кожу;
- парам – совместно сдавать анализы 2 раза в год;
- зависимым от инъекционных наркотиков – использовать новый шприц или только свой.
Для медперсонала составлены отдельные правила профилактики, так как врачи относятся к группе риска. Чтобы предотвратить заражение, обязательно использование халатов, масок, очков. Перчатки должны меняться после каждого пациента. В случае предположительного или явного попадания заражённой жидкости на ранки, нужно срочно обработать рану 70% спиртом, затем промыть с мылом и снова обработать спиртом или йодом. Если медработник порезался или укололся инструментом с заражённой жидкостью, применяется постконтактная профилактика заражения (ПКП).
 В зависимости от глубины и уровня поражения кожи или слизистой оболочки, назначает химиопрофилактика. Если ранения и контакт незначительны, её могут не назначать. ПКП включает несколько видов препаратов для предотвращения развития инфекции. Медработник, предположительно заразившийся, проходит тестирование и применение терапии в первые 72 часа. Возможность применения ПКП принимается комиссией МО.
В зависимости от глубины и уровня поражения кожи или слизистой оболочки, назначает химиопрофилактика. Если ранения и контакт незначительны, её могут не назначать. ПКП включает несколько видов препаратов для предотвращения развития инфекции. Медработник, предположительно заразившийся, проходит тестирование и применение терапии в первые 72 часа. Возможность применения ПКП принимается комиссией МО.
Инфицированные родители и их дети
ВИЧ-положительные пары могут иметь абсолютно здоровых детей. Это касается и тех пар, где болен один член семьи, и тех, где оба являются носителями. Конечно, процесс зачатия, вынашивания и выращивания детей в таких семьях немного усложняется. Но при должном наблюдении, профилактике и лечении мамы риск заражения ребёнка снижается до 1-2%.
Зачатие ребёнка
В дискордантной паре, где у людей разные статусы ВИЧ, главное – принять ответственность за любой исход планирования ребёнка. Сегодня врачи могут максимально снизить риск заражения плода. Но никто не может гарантировать, что ребёнок не заболеет. Поэтому пара должна точно понять, как она поступит, если малыш будет ВИЧ-позитивным.
Также в планировании стоит правильно рассчитать финансовую сторону. Лечение даже одного члена семьи требует постоянных затрат. Беременность, роды и уход за ребёнком накладывают дополнительные расходы. Если на первом этапе все правильно распланировать, в последствии будет меньше проблем. ВИЧ-позитивной женщине обязательно потребуется физическая и моральная поддержка. Если пара приходит к решению зачать ребёнка, им рекомендуют искусственное оплодотворение.
Если в семье инфицирован мужчина, используют техники очистки спермы от вируса. Биоматериал проходит очистку и тестирование на патоген. К сожалению, полностью такая процедура не исключает инфицирование здоровой женщин или ребёнка. Но сокращает такой риск до минимума. Если в паре болеет женщина, до зачатия она обязательно проходит всестороннюю диагностику. Беременность в данном случае не должна нанести существенной нагрузки для здоровья.
Беременность и роды
ВИЧ-инфекция не является противопоказанием для вынашивания ребёнка. Женщине с позитивным статусом врач может запретить беременность из-за присоединённых инфекций или общего состояния здоровья. Если же у пациентки поддерживается приемлемый уровень здоровья, она становится на учёт в женской консультации, как и другие. Беременность протекает точно так же, как и у здоровой женщины. Могут быть отеки, тошнота, тяжесть в спине и в низу живота.
 Самолечение исключается, беременная соблюдает все рекомендации акушера-гинеколога и инфекциониста. В перинатальный период с 22 недели гестации проводится химиопрофилактика, чтобы снизить содержание вируса в крови. АРТ назначается до момента родов, с наступлением которых женщина вводят препараты внутривенно. Естественные роды исключены из-за повышенного риска инфицирования.
Самолечение исключается, беременная соблюдает все рекомендации акушера-гинеколога и инфекциониста. В перинатальный период с 22 недели гестации проводится химиопрофилактика, чтобы снизить содержание вируса в крови. АРТ назначается до момента родов, с наступлением которых женщина вводят препараты внутривенно. Естественные роды исключены из-за повышенного риска инфицирования.
Кормление грудью
После кесарева сечения химиопрофилактика для матери прекращается, и назначается малышу. Дети от ВИЧ-позитивных женщин рождаются с материнскими антителами к вирусу. Поэтому на первых этапах жизни установить, болен ли ребёнок, можно только с помощью ПЦР. В целях предотвращения болезни младенцу назначают АРТ в виде сиропа. В большинстве случаев дети его нормально переносят без побочных эффектов.
С первых дней жизни новорождённого переводят на искусственное вскармливание. При кормлении грудью риск передачи патогена ребёнку вырастает до 40-50%. Так происходит из-за того, что у младенцев нет ферментов для борьбы с вирусом, в отличие от взрослого человека.
Жизнь с ВИЧ
К сожалению, общество только учится принимать ВИЧ-позитивных людей как равных. До сих пор распространены страхи, что заболеть можно при касаниях, поцелуях, в быту. Даже инфицированные люди воспринимают свой статус не совсем корректно. Большинству кажется, что такой диагноз – приговор неполноценной жизни и скорой кончины. Хотя, по сути, жизнь с ВИЧ требует обязательного выполнения обычных норм жизни.
Правильное питание, физическая активность, тщательная гигиена, выполнение рекомендаций врача – это то, что нужно всем людям. Но здоровые позволяют себе вредные привычки, фаст-фуд, самолечение. В то время как для ВИЧ-позитивных соблюдение этих норм является обязательным. Вопреки общему мнению о том, что общество старается защитить себя от человека с положительным статусом, это ВИЧ-позитивный защищается от общества. Ведь из-за сниженного иммунитета под угрозой именно его здоровье.
Помимо правильного образа жизни, человек с ВИЧ принимает обязательную АРТ и регулярно проходит обследование. Он может работать, создавать семью, заниматься спортом, общаться с друзьями – всё, что делают другие. Загорать, вопреки мнению многих, им тоже можно, исключая индивидуальные случаи.
Как жить с инфицированным
 Если в семье кто-то один – «позитивный», в доме обязательно должна быть аптечка. Её содержимое:
Если в семье кто-то один – «позитивный», в доме обязательно должна быть аптечка. Её содержимое:
- йод или зелёнка;
- 70% этиловый спирт;
- набор пластырей;
- вата и бинт.
Через посуду, бельё и полотенца инфекция не передаётся. Но в целях общей профилактики, в том числе вторичных заражений для больного, он должен пользоваться своим полотенцем. Также рекомендуется завести собственный набор посуды: вилку, нож, чашку, тарелку. Остальные члены семьи при ранениях, ссадинах, царапинах должны обрабатывать ранки спиртом, заклеивать пластырем до заживания.
В доме обязательно нужно поддерживать чистоту, проветривать помещения (больной не должен простыть). Периодически рекомендуется проводить влажную уборку с хлорсодержащими дезинфекторами. Эта мера больше необходима для профилактики других инфекций у больного. Семейные пары должны использовать презервативы. Всей семьёй нужно сдавать анализы хотя бы 1-2 раза в год.
Где можно работать больным
Люди с «положительным статусом» могут поступать, учиться и работать на той профессии, которая приходится им по душе. Если нужно определиться, кем можно работать с ВИЧ, лучше просмотреть перечень вакансий, на которых нужно сообщать о своём ВИЧ-статусе. Это:
- медики;
- работники пищевой промышленности;
- область образования;
- МЧС и полиция.
При этом далеко не все вакансии в этих отраслях требуют отчёта о ВИЧ-статусе. Например, учитель может преподавать онлайн, в сфере медицины также далеко не все профессии закрыты для ВИЧ+. По закону любой страны «позитивные» носители могут занимать любые должности в сфере своей деятельности. Кроме профессий предусмотренных законом, никакая организация не имеет права требовать тест на ВИЧ. Отказ в работе или увольнение на основе положительного статуса – основание для иска в суд.
Берут ли в армию с инфекцией
Инфицированных юношей не берут в армию. Аргументируется это тем, что такое мероприятие опасно для самого призывника. Поэтому даже ранние бессимптомные стадии – основание для освобождения от службы. Призывники в положительным статусом получают категорию «Д» – не годен в мирное и военное время.
Питание
Диета – это важная составляющая правильного образа жизни и лечения. Главное правило в питании ВИЧ-позитивных людей – натуральность и качество продуктов. Также очень важно потреблять много белка и больше калорий. Рекомендуется ежедневно вводить в рацион мясо или рыбу. В диету должны входить хлебобулочные изделия, бобы, сливочное масло, орехи. В целом больному человеку можно всё, что и не больному. Но от явно вредной пищи придётся отказаться, это: уличная еда, снеки, алкоголь, сладкие газировки, продукты сомнительного качества.
Избегать нужно непастеризованного молока, недоваренного мяса и рыбы, сырых яиц. В этих продуктах могут быть бактерии, которые опасны для пациента. Режим питания состоит из 5-6 приёмов пищи небольшими порциями. Обязательно нужно пить много воды, при этом жидкость должна быть очищена. Горчица, майонезы и кетчупы также не запрещаются, но лучше использовать домашние аналоги таких соусов. Можно добавлять в еду специи и травы, усилители вкуса нужно исключить.
К обычным правилам питания может добавляться особая диета. Например, при туберкулёзе прописывают дополнительные запрещённые и разрешённые продукты. Очень важно соблюдать все рекомендации доктора. Миф – то, что ВИЧ-позитивный должен себе во многом отказывать. Можно кушать всё, но в меру и беречь собственное тело от некачественной еды.
Продолжительность жизни
При отсутствии лечения средняя продолжительность жизни у инфицированных – от 9 до 11 лет. Наличие вредных привычек, наркомания, тяжёлые болезни без лечения сокращают этот период. При своевременном лечении и соблюдении всех рекомендаций доктора продолжительность жизни с вирусом увеличивается до 39 лет в среднем. То есть человек может прожить до глубокой старости. Современная терапия использует менее токсичные препараты, которые сдерживают репликацию патогена и не вызывают большого количества противопоказаний.
Учёные заявляют, по странам Европы и Северной Америке удалось сравнять продолжительность жизни у инфицированных и неинфицированных.
Группы риска
Учитывая пути передачи, основную группу риска составляют наркоманы, проститутки и мужчины нетрадиционной ориентации. Также подвержены риску медработники и косметологи из-за близкого контакта одновременно с колющими инструментами и заражённой жидкостью. Люди, ведущие беспорядочную половую жизнь – потенциальная основа для распространения инфекции. Поэтому меры профилактики должен знать и применять каждый из нас.
Когда ваш взрослый ребенок ВИЧ-позитивен
Когда ваш взрослый ребенок ВИЧ-позитивен
Вы узнали о положительном статусе ВИЧ у вашего взрослого ребенка. Как отнестись к этой новости? Как быть дальше? Что делать?
Ваш ребенок принял очень трудное решение и поделился с вами информацией о своем ВИЧ-статусе. Ему действительно было нелегко решиться на это, поскольку разговор о ВИЧ требует от него раскрывать очень личные аспекты своей жизни - такие, как сексуальный опыт или факт употребления наркотиков.
Очень важно, чтобы вы поняли: жизнь вашего взрослого ребенка изменилась навсегда – и с этими переменами он пришел к вам. А значит, доверяет вам больше, чем всем остальным. Не обманите его доверия!
Множество самых неприятных вещей могут приходить вам на ум во время этого разговора. Сейчас вы можете злиться и бояться за будущее вашей семьи, но вам надо постараться успокоиться.
Ваш ребенок не «испорчен» и его положительный ВИЧ-статус - это не следствие пробелов вашего воспитания, даже если поведение вашего сына или дочери было далеко от норм, принятых в обществе. Это, к сожалению, уже свершившийся факт, и его невозможно изменить.
Сейчас ваша задача не кричать, не обвинять или читать проповеди, а слушать. Вашему сыну или дочери очень важно, чтобы кто-то его выслушал и предложил поддержку.
ВИЧ и СПИД – это реальность, которая существует уже более двадцати пяти лет. Вы не первая семья, которая столкнулась с ВИЧ. Множество людей оказались в такой же ситуации и справились с ней. Немало семей распались из-за того, что у одного из их членов оказался ВИЧ-позитивный статус. Но гораздо больше родителей и детей стали ближе друг другу.
Чего вы не должны бояться?
Страх порождается отсутствием информации. Прежде, чем давать волю эмоциям, внимательно выслушайте своего сына или дочь, задайте им вопросы. Если вы растеряны или вам не хватает информации, позвоните на горячую линию или сходите на консультацию в Центр профилактики и борьбы со СПИДом. Чем больше вы узнаете о ВИЧ, тем лучше вы будете понимать, как вам себя вести.
Благодаря развитию современной медицины, ВИЧ сейчас можно отнести к хроническим заболеваниям. Если регулярно принимать специальные препараты для его лечения, он навсегда остается под контролем. Ваш ребенок проживет долгие годы абсолютно здоровой жизнью.
Человек, живущий с ВИЧ, не опасен для окружающих, вирус не передается при обычных бытовых контактах, если вы соблюдаете правила гигиены. Вам не надо постоянно мыть всю квартиру с хлоркой, заводить отдельную посуду или постельное белье.
К вам по-прежнему могут ходить гости – ВИЧ не передается через рукопожатия и поцелуи. Человек, живущий с ВИЧ, не опасен для окружающих во время семейных ужинов и даже может участвовать в их приготовлении.
Не волнуйтесь о том, что ваши знакомые и друзья узнают о диагнозе вашего ребенка. ВИЧ-положительный статус – это врачебная тайна и, если вы захотите, она будет известна только в кругу вашей семьи. Об этом не обязательно сообщать ни на работу, ни по месту учебы. А прием таблеток по часам можно объяснить наличием любого хронического заболевания – да и вообще, это дело только вашего ребенка, и он не обязан ничего никому объяснять.
Смысл жизни – здоровые внуки
У родителей взрослых детей, живущих с ВИЧ, есть новый смысл жизни – рождение и воспитание внуков. Помните, даже если сейчас у вашего ребенка нет семьи и детей, и есть ВИЧ – ничего не изменилось: ваш сын или дочь могут создать полноценную семью и порадовать вас совершенно здоровыми внуками. Современная медицина дает шанс появиться на свет неинфицированному малышу, даже если оба его родителя ВИЧ-позитивны. Cейчас же ваша роль – поддержать своего ребенка в том, чтобы это получилось.
Запомните:
Детей, как и родителей – не выбирают. Но вы, родители, можете помочь своему взрослому ребенку с ВИЧ жить нормальной здоровой жизнью – просто помогая и поддерживая его.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе