Узи сонной артерии что это такое
УЗИ в диагностике сонных артерий
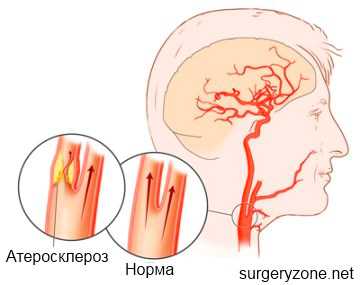
УЗИ сонных артерий — широко применяемая методика диагностики, позволяющая оценить различные характеристики сосудов, определить наличие патологических отклонений и аномалий, препятствующих нормальному кровотоку.
Такой способ исследования является абсолютно безболезненным и безопасным, поэтому чаще всего используется в медицинской практике.
Показания
Выполнение УЗИ сонных артерий назначается пациентам, имеющим симптомы таких заболеваний:
- атеросклероз;
- стеноз;
- остеохондроз позвоночника, нарушающий ход сосудов и кровоток в них;
- аномалии развития.
Если отмечается снижение работоспособности и ухудшение общего самочувствия, беспокоят головные боли и головокружения, наблюдаются проблемы с памятью и расстройства координации, то следует безотлагательно пройти обследование.
В процессе проведения диагностики оценивается размер образовавшихся бляшек и определяется область их локализации. Даже при отсутствии признаков атеросклероза, которые возникают на поздних стадиях, выявить заболевание можно своевременно при помощи УЗИ. В ходе процедуры измеряется и толщина интимы артерий, благодаря чему устанавливается степень риска развития инфаркта и инсульта.
Преимущества исследования
Методика УЗИ сонных артерий отличается такими положительными качествами:
- Позволяет детально изучить все структуры стенок артерии с разных сторон.
- Предоставляет максимально точную информацию о расположении образовавшихся бляшек и определить возможные осложнения состояния
 сосуда, связанные с развитием атеросклеротической болезни.
сосуда, связанные с развитием атеросклеротической болезни. - Не вызывает неприятных ощущений.
- Не требует длительной подготовки.
- Не наносит вреда здоровью.
- Может при необходимости выполняться неоднократно в течение короткого промежутка времени.
- Является относительно доступной процедурой.
- Не имеет противопоказаний.
УЗИ сонных артерий проводится в каждом современном медицинском учреждении, оснащенном необходимой диагностической аппаратурой.
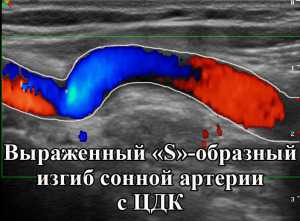
Во время процедуры тщательно исследуются с обеих сторон общие, внутренние и наружные сонные артерии, изучается их диаметр и стенки, а также изменения просвета, связанные с атеросклерозом, тромбозом или же давлением извне. Метод дает возможность диагностировать патологическую извитость, расширение и сужение сосудов.
При полном перекрытии (окклюзии) одной из сонных артерий УЗИ выполняется для оценки развития коллатерального кровообращения, то есть обходных путей, несущих кровь к недостаточно снабжаемым органам.
Важен и тот факт, что при помощи ультразвукового исследования удается получить точные сведения о характере и направлении кровотока, его скорости и т.д.
Последовательность процедуры
 Перед проведением УЗИ сонных артерий пациентам рекомендуется прекратить прием лекарств, влияющих на уровень артериального давления. Это необходимо для того, что получить в ходе диагностики максимально достоверную информацию о состоянии сосудов и кровотока в них.
Перед проведением УЗИ сонных артерий пациентам рекомендуется прекратить прием лекарств, влияющих на уровень артериального давления. Это необходимо для того, что получить в ходе диагностики максимально достоверную информацию о состоянии сосудов и кровотока в них.
Исследование выполняется в трех плоскостях:
- черно-белый режим;
- дуплексное сканирование;
- импульсная допплерометрия.
Такой разносторонний подход используется с целью выявления всех возможных патологических отклонений.
Основная задача УЗИ сонных артерий заключается в оценке их способности обеспечивать полноценное питание тканей головного мозга и других внутричерепных структур.
Узи сонной артерии что это такое - Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
Стеноз сонной артерии (т. е. её сужение или даже полностью закупоренное кровеносное русло) часто становится основной причиной развития ишемических заболеваний. Это связано с исключительно важной ролью этих артерий в организме: именно они гарантируют более чем ¾ обеспечения головного мозга кровью и содержащимися в ней веществами.
Соответственно, проблемы с проходимостью вызывают недостаток обеспечения тканей мозга кислородом, витаминами и микроэлементами, а это, в свою очередь, приводит к их постепенному ослаблению и разрушению.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Особенности и типы стеноза
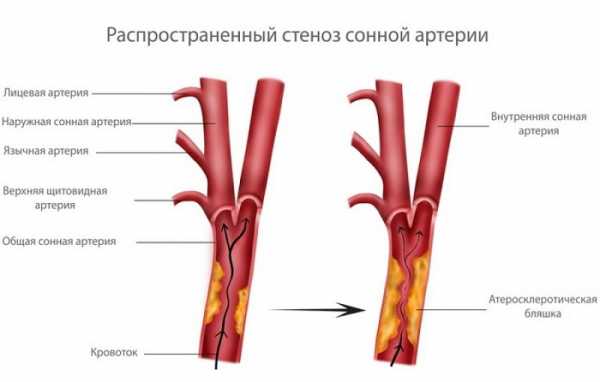
На первоначальных этапах развитие стеноза сонной артерии практически незаметно, поскольку процесс неизменно проходит стадии роста – от незаметных уплотнений, лишь немного ограничивающих поступление крови к головному мозгу, и до полной закупорки. Тем не менее на более поздних стадиях стеноз обладает ярко выраженной симптоматикой, которую не следует оставлять без внимания.
Бессимптомное течение наблюдается менее чем у 5% пациентов, при этом на долю сужения приходится больше трети всех проблем с кровообращением в головном мозге.
С наличием симптомов связывают и то, насколько вероятно развитие ишемического заболевания до прединсультного и инсультного состояний:
| Вид течения заболевания | Уровень сужения сосудов, % | Вероятность инсульта у пациента, % |
| Бессимптомное | 75 и более | 5,5 за год |
| Бессимптомное | 60 | 11 за 5 лет |
| С клиническими симптомами | 40 за год, 47 за второй год |
Нормы снабжения кровью по сонным артериям на 100 г мозговой ткани выглядят следующим образом:
| Нормы кровотока (мл) | Потребность мозга в кислородном обеспечении (мл/мин) |
| 55 | 37 |
Стеноз сонной артерии – одно из немногих пограничных заболеваний, которое относится одновременно к:
- кардиологическим;
- неврологическим областям исследований.
При этом уровень его роста регулярно способствует определению того, как сильно в целом развит синдром атеросклероза в организме.
Образование и развитие стеноза
Это связано с тем, что стеноз регулярно возникает в результате сочетания атеросклеротических процессов с проникшими извне вирусами.
Выглядит это следующим образом:
- Вирус поражает стенки сосудов (особенно успешно это удается герпесам и гриппам различных типов). Как правило, больше всего страдают сосуды венечных артерий и шеи.
- Повреждается интима стенок и становится возможным проникновение в нее кальциевых солей, липопротеидов и других веществ. Начинается воспалительная реакция.
- Оболочка увеличивается, происходит формирование антител.
После этого что угодно может привести к дальнейшему росту сужения вплоть до полного перекрытия кровеносного русла.
Типы стеноза
Существует 3 основных типа классификации стеноза.
- Степень сужения.
- Особенности, вызванные атеросклеротическими бляшками.
- Вид развития.
Классификация сужения сонных артерий по степеням выглядит следующим образом:
| Название степени | Процент сужения |
| Малая | 0-29 |
| Умеренная | 30-50 |
| Выраженная (субкритическая) | 50-69 |
| Критическая | 70-99 |
| Абсолютная окклюзия сосудов | 100 |
Когда сужения спровоцированы развитием атеросклеротических бляшек, регулярно требуется дополнительная информация об их характеристиках, позволяющая выбрать правильную методику лечения.
| Признак | Описание |
| Структура | Выясняется, являются ли бляшки гомогенными с различной степенью плотности, гетерогенными с колебанием уровня плотности и есть ли в них кальциевые отложения. |
| Распространенность | Существует 3 основных вида бляшек, классификация которых осуществляется в зависимости от размера; если он превышает 15 мм – бляшки удлиненного типа, если колеблется от 0 до 15 мм – локального или очагового. |
| Месту и виду | Бляшки бывают сегментарного типа, полуконцентрического, концентрического, с ровной и неровной поверхностью. |
| Наличие осложнений и сопутствующих вредоносных процессов | В этом случае бляшки подразделяются на не имеющие осложнений, имеющие изъязвления, имеющие кровоизлияния, образовывающие тромб. |
Формы развития заболевания тоже имеют свои особенности.
Они выглядят следующим образом:
| Форма стеноза | Описание |
| Гемодинамическая | Происходит сужение более чем ¾ сонных артерий, и мозг лишается необходимого притока крови. |
| Микроэмболическая | Бляшки образуют мелкие жировые эмболы в большом количестве, которые поступают в мозг и вызывают малые корковые инфаркты. |
| Тромботическая | Сужение сосудов развивается в полноценный тромб средней части артерии, который вызывает обширные инфаркты. |
Оценка степени сужения и того, по какому именно пути развивается болезнь, позволяет выбрать адекватную ситуации методику лечения и предсказать возможные последствия.
Причины образования
Несмотря на то что основной процент стенозов развивается из-за атеросклеротических проблем, порой на образование сужения в сосудах влияют и другие причины.
Атеросклеротические заболевания имеют несколько основных причины возникновения, которые, соответственно, косвенно являются и причинами стенозов:
- Возрастные изменения.
- Проблемы с липидным обменом.
- Чрезмерное употребление жирной пищи.
- Травмы и операции на стенках сосудов.
Помимо этого заболевания, имеющего дегенеративный характер, спровоцировать образование стеноза могут также:
- тромбозы;
- тромбоэмболии;
- фиброзно-мышечная дисплазия;
- сифилис;
- коллагеноз;
- туберкулез;
- аортоартериит неспецифического типа;
- эндартериит облитерирующего типа.
Стеноз сонной артерии – заболевание, которому мужчины подвержены в большей степени, чем женщины.
Это связано с несколькими факторами:
- Большая склонность к неправильному образу жизни.
- Травмы сосудов, полученные в результате драк.
- Травмы сосудов, развившиеся впоследствии юношеских и подростковых столкновений.
Среди них:
- курение;
- недостаток витаминов, особенно витамина С, крайне положительно влияющего на уровень эластичности стенок сосудов;
- гипертония;
- наличие сахарного диабета;
- ишемические сердечные заболевания;
- эндокринные заболевания;
- гиперлипидемический синдром;
- наследственная атеросклеротическая предрасположенность;
- лишний вес;
- гиподинамия;
- пожилой возраст (от 70 лет).
Наибольший риск развития такого заболевания, как сужение сонной артерии, дает сочетание уже имеющегося атеросклероза с ишемическими сердечными заболеваниями.
Профилактика
Для того чтобы добиться максимальной безопасности, необходимо добиться нормального уровня трех ключевых показателей:
- Веса.
- Холестерина.
- Артериального давления.
Поэтому необходимо последовательно внести изменения в пищевые и двигательные привычки.
Основные профилактические правила выглядят следующим образом:
- отказ от вредной пищи, особенно жирной и острой, а также – фастфуда;
- сокращение использования соли и масла;
- в основе рациона должны оказаться овощные и фруктовые блюда, часть сладостей можно заменять сухофруктами;
- следует регулярно выполнять хотя бы несложные и короткие физические упражнения;
- следует регулярно предпринимать пешие прогулки;
- важно обращать внимание на то, как колеблется холестерин и глюкоза и избегать индивидуальных повышающих их факторов;
- следует обращать внимание и на колебания артериального давления, а в случае неоднократного превышения им нормы, обращаться к врачу;
- отказ от курения;
- ограничение употребления алкоголя (не более 50 мл в день).
Все эти правила актуальны не только для тех, кто опасается стеноза, но и для тех, кто уже перенес лечение этого заболевания.
Симптоматика и диагностика
Симптоматика
Ишемические атаки называются также микроинсультами. Микроинсульт – это кратковременное прекращение получения мозгом крови и содержащегося в ней кислорода. Длится такое состояние не более часа, и впоследствии человек восстанавливается полностью самостоятельно. Тем не менее регулярно повторяющиеся такие состояния могут стать причиной смерти, а они будут повторяться при наличии факторов, их провоцирующих.
Среди симптомов развития стеноза правой или левой сонной артерии:
- нарушения речи;
- нарушения памяти;
- нарушения восприятия окружающей действительности;
- падение зрения, часто – только со стороны пострадавшей артерии;
- пелена перед глазами;
- потеря контроля над одной или более конечностями, часто – над одной стороной тела, или их онемение и покалывание в них;
- головокружения;
- обмороки;
- позывы к тошноте;
- нарушения координации, неспособность сохранять положение тела в пространстве;
- неспособность проглотить пищу или воду.
Все эти симптомы сохраняют яркость на протяжении получаса. Через час они исчезают полностью, и человек возвращается к нормальному существованию до следующего приступа.
Изменения симптоматических проявлений позволяют разделить ход заболевания на несколько этапов:
| Этап | Описание |
| Бессимптомный | Внешних признаков стеноза нет, он может быть выявлен только при помощи дополнительных обследований |
| Ишемические заболевания | Очаговых повреждений в головном мозге еще нет, но характерные признаки ишемии уже начали проявляться на регулярной основе |
| Ишемические атаки транзисторного типа | Вызывают очаговые повреждения, которые купируются в течение суток |
| Последствия микроинсульта | Характерные симптомы могут держаться до месяца |
| Инсульт | Критическое нарушение кровеносного русла, вызывающее общемозговое поражение |
Успех лечения зависит от того, как быстро обнаружено заболевание, поэтому обращаться к врачу следует на ранних этапах.
Диагностика
Поскольку симптомы, которыми обладает стеноз внутренней сонной артерии, схожи с симптомами некоторых других заболеваний, при обращении к врачу будет проведена обширная диагностика.
В том числе:
- Общий анализ крови.
- Биохимический анализ крови.
- Общий анализ мочи.
- Ангиографические исследования нескольких типов.
- ЭКГ.
- УЗИ сонных артерий.
Именно ангиографические исследования позволяют не только наиболее точно отделить стеноз от других заболеваний, но и определить, насколько сильно он развит, и где расположены наиболее проблемные зоны.
Лечение
Когда выявлен стеноз сонной артерии, лечение может проводиться двумя способами:
- Консервативным, т. е. на основе назначения медицинских препаратов.
- Операционным вмешательством.
Консервативное
Максимальная эффективность лечения с помощью медицинских препаратов может быть достигнута только в первые 3 часа после появления первых симптомов. Поэтому чаще всего такую терапию проходят пациенты, находящиеся еще на бессимптомной стадии – все остальные обращаются к врачу слишком поздно для того, чтобы проблему можно было купировать с помощью лекарственных препаратов.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Для лечения используются:
- Антитромбоцитарные препараты.
- Антикоагулянты.
- Активаторы тканевого плазминогена.
Они обладают следующими свойствами:
| Антитромбоцитарные препараты | Антикоагулянты | Активаторы тканевого плазминогена |
| разжижают кровь снижают риск образования тромбов | снижают риск образования тромбов | борются с последствиями перенесенного микроинсульта |
Если эти препараты не оказали необходимого воздействия, стеноз сонной артерии требует операции.
Тем не менее когда речь идет о лечении пациента старше 70 лет, лечащий врач может до последнего пытаться решить проблему с помощью медикаментов: операция – крайне сильный удар по организму. Если организм и без того слаб, то операция станет для него тяжелым испытанием.
Если произошел разрыв сосуда, операция проводится в любом случае, каким бы плохим ни было самочувствие пациента.
Операционное вмешательство
Операционное вмешательство может проводиться несколькими способами:
| Методика | Описание |
| Каротидная эндартерэктомия | Удаление образовавшихся бляшек или тромбов. Обеспечивает быстрое восстановление кровообращения и полноценное снабжения мозга всеми необходимыми веществами. Рекомендуется при сужении более чем на 70% от общего диаметра артерии при наличии микроинсультов или сердечных заболеваний. Не должна проводиться в случае проблем с расслоением сонной артерии. |
| Установка стента | Стент – это особая сетчатая трубка, которая устанавливается после того, как тромб удален, и поддерживает проходимость артерии. Они бывают как простыми, так и имеющими особое покрытие, которое препятствует вторичному развитию стеноза. |
| Создание обходных путей питания мозга | Зачастую речь идет об установке шунтов сообщения с подключичной артерией. |
| Удаление деформаций | Деформации во внечерепных частях сонных артерий удаляются или исправляются. |
| Узловые операции | Осуществляются на узлах, принадлежащих к вегетативной нервной системе. |
Операция длится от получаса до 2,5 часов. После нее необходим восстановительный период и постельный режим.
В ходе восстановительного периода следует:
- Использовать кроворазжижающие препараты.
- Вносить изменения в привычный образ жизни согласно описанным профилактическим мерам.
- Осторожно относиться к водным процедурам.
- Регулярно проходить осмотры у врача.
Возможны и некоторые осложнения, такие, как:
- кровотечения;
- тромбозы;
- аллергия на назначенные препараты;
- инфекционное заболевание;
- инсульт;
- проблемы с сердечным ритмом.
Ни в коем случае не следует полагаться в случае диагностированного стеноза на народные средства – они могут облегчить состояние исключительно на ранних стадиях.
Осложнения гипертонии
Гипертония нарушает работу многих органов и систем организма, в том числе жизненно важных. Она вызывает смертельно опасные поражения сердца, головного мозга и почек, а также нарушения зрения. Если гипертонию не лечить, то она сокращает продолжительность жизни человека в среднем на 10-15 лет. Ее осложнения являются одной из главных причин смертей.

Гипертония приводит к развитию сердечной недостаточности. Она является фактором риска формирования на стенках сосудов холестериновых бляшек, в результате чего создаются препятствия для кровотока, потому что просвет сосудов сужается. Это заболевание называется атеросклероз. Развитие атеросклероза провоцирует дальнейшее повышение кровяного давление, образуется порочный круг.
- Лучший способ вылечиться от гипертонии (быстро, легко, полезно для здоровья, без «химических» лекарств и БАДов)
- Гипертоническая болезнь — народный способ вылечиться от нее на 1 и 2 стадии
- Причины гипертонии и как их устранить. Анализы при гипертонии
- Эффективное лечение гипертонии без лекарств
Установлено, что гипертония приводит к изменению обьема сердца и структуры сердечной мышцы. Говоря о «ремоделировании сердца», врачи имеют в виду изменения формы, размеров, структуры полостей сердца, его биохимических и функциональных свойств под действием разных факторов, в том числе и повышенного кровяного давления.
Гипертония является также главнейшей причиной инсульта и почечной недостаточности. Инсулт — это острое нарушение мозгового кровообращения головного мозга, которое приводит к повреждению тканей мозга и нарушениям в его работе. 30% случаев инсульта приводят к смерти, а 60% — к инвалидности. Основными причнами инсульта являются повышенное кровяное давление и атеросклероз сосудов головного мозга.
Врач должен разработать тактику лечения, с учетом оценки риска возникновения у пациента осложнений гипертонии.
Факторы, которые учитывают при оценке риска возникновения осложнений гипертонии
1. Основные факторы риска:
- Возраст (у мужчин > 55 лет, у женщин > 65 лет);
- Курение;
- Дислипидемия. Риск осложнений гипертонии значительно возрастает, если уровень общего холестерина в крови > 6,5 ммоль/л (> 250 мг/дл), или уровень липопротеинов низкой плотности («плохого» холестерина) > 4,0 ммоль/л (> 155 мг/дл), или уровень липопротеинов высокой плотности («хорошего» холестерина) < 1,0 ммоль/л (< 40 мг/дл) у мужчин и 102 см у мужчин и > 88 см у женщин).
2. Наличии поражений органов-мишеней:
- Гипертрофия левого желудочка сердца;
- На УЗИ видны признаки утолщения стенок сосудов (толщина внутренней оболочки сонной артерии > 0,89 мм) или есть атеросклеротические бляшки;
- Анализ крови показывает повышение концентрации креатина в сыворотке крови: у мужчин — 115-133 мкмоль/л (1,3 — 1,5 мг/дл), у женщин — 107-124 мкмоль/л (1,2 — 1,4 мг/дл);
- Микроальбуминурия — выделение белка альбумина с мочой, 30-300 мг/сутки;
- Соотношение альбумин/креатин >2,49 мг/ммоль (21 мг/г) у мужчин и > 3,49 мг/ммоль (30 мг/г) у женщин.
3. Сопутствующие заболевания:
- Сахарный диабет;
- Уровень глюкозы в плазме крови натощак >= 7,0 ммоль/л (126 мг/дл);
- Уровень глюкозы в плазме крови через 2 часа после еды >= 11,0 ммоль/л (198 мг/дл);
- Заболевания, связанные с нарушениями мозгового кровообращения:
- — Ишемический инсульт;
- — Кровоизлияние в мозг;
- — Транзиторная ишемическая атака;
- Болезни сердца:
- — Инфаркт миокарда;
- — Стенокардия;
- — Перенесенная хирургическая операция на коронарных сосудах;
- — Сердечная недостаточность;
- Заболевания почек:
- — Диабетическая нефропатия;
- — Почечная недостаточность (уровень креатина в сыворотке крови у мужчин > 133 ммоль/л или 1,2 мг/дл, у женщин > 124 ммоль/л или 1,4 мг/дл);
- Тяжелая форма ретинопатии (поражения сетчатой оболочки глазного яблока)
- Гипертония: первый визит к врачу
- Злокачественная артериальная гипертония
- Измерение артериального давления — пошаговая техника
Как лечится атрофия желудочков сердца?
Что такое атрофия желудочков сердца? Сердце — это мышечный полый орган. Состоит из правой и левой части. Каждая часть имеет свое предсердие и свой желудочек. Состоят они из трех слоев мышц, два слоя из которых соединены, а третий находится между ними.
В предсердия кровь поступает из вен, они ее толкают в желудочки и далее она направляется по артериям. В левой половине сердца течет артериальная кровь, она поступает в аорту. В правой стороне течет венозная кровь, которой снабжаются легочные артерии.
Атрофия желудочков сердца — это патологические и физиологические симптомы, сообщающие об увеличение стенок желудочка. Это приводит к ряду заболеваний. При гипертрофии происходит утолщение стенки желудочка, вследствие чего перегородка между правым и левым желудочками может видоизменяться.
Гипертрофия левого желудочка сердца
Возникает гипертрофия в случае перенапряжения сердечной мышцы, когда сердце вынуждено работать интенсивнее, чем обычно, то есть мышечная масса желудочка увеличивается. К гипертрофии обычно имеется наследственная предрасположенность. Симптомы: болевые ощущения в области сердца, мерцательная аритмия, нарушение сна, головная боль, быстрая утомляемость, перепады артериального давления.
Причины гипертрофии разделяют на 2 группы. В первой группе причины физиологические, связанные с большими нагрузками. Это может быть спорт, тяжелая физическая работа. Во второй группе причины патологические, ожирение, курение и алкоголь.
Уплотнение стенок левого желудочка могут спровоцировать следующие факторы:
- Высокое артериальное давление повышает нагрузку на сердце, вынуждает его работать в усиленном режиме.
- Гипертрофическая кардиомиопатия — наследственная патология, при которой утолщение миокарда может развиваться годами, не причиняя беспокойства человеку.
- Ожирение — одна из основных причин гипертрофии. При ожирении увеличивается потребность в кислороде и, как правило, повышено артериальное давление.
- Стеноз митрального клапана — это сужение левого предсердно-желудочкового отверстия. Вследствие этого предсердие вынуждено работать активнее, чтобы в желудочек попал достаточный объем крови. В противном случае клапан не может закрыться полностью, и кровь начинает двигаться в обратном направлении. Это приводит к воспалению предсердия.
- Стеноз аортальный — сужение прохода аорты, которое препятствует свободному току крови из желудочка в аорту.
- Длительное занятие спортом. Ежедневные физические нагрузки спортсменов могут стать причиной гипертрофии.
Диагностика и лечение
Для выявления патологии необходимо пройти: эхокардиограмму, магнитно-резонансную томографию и доплеровскую эхокардиограмму. Лечение направляется на устранение причин гипертрофии.
Назначается диета с ограничением соли, сладостей, животных жиров. Врачи рекомендуют продукты, богатые витаминами, магнием, кальцием.
Медикаментозное лечение направлено на восстановление питания сердечной мышцы и нормализацию артериального давления. Обязательным условием является отказ от курения и избавление от лишнего веса. Рекомендуется подвижный образ жизни с умеренными физическими нагрузками, ведь левый желудочек снабжает кровью все органы и ткани человека, его патология провоцирует большое количество сердечно-сосудистых заболеваний.
Гипертрофия правого желудочка сердца
Заболеванию подвержены дети, люди, страдающие ожирением, и спортсмены. Это патологическое состояние зачастую сопровождается пороком сердца. Работая с малым кругом кровообращения, правая сторона сердца не выдерживает увеличения нагрузки, и, как следствие, возникает гипертрофия правого желудочка сердца. Так как правый желудочек намного меньше левого по размеру, электропроводность его также значительно ниже. Вследствие этого обнаружить данную патологию можно лишь тогда, когда масса правого желудочка начинает превышать массу левого желудочка. Утолщение стенок правого желудочка негативно отражается на легочных сосудах и артерии. Возможно развитие склеротических процессов и повышение давления в круге кровообращения.
Основные причины патологии:
- Легочная гипертензия увеличивает давление в легочной артерии и вызывает развитие правожелудочковой недостаточности.
- Тетрада Фалло — это врожденный порок сердца, при котором нарушается кровоток в правом желудочке.
- Стеноз легочного клапана
- Дефект межжелудочковой перегородки. В этом случае кровь из двух отделов сердца соединяется, это вызывает недостаток кислорода и усложняет работу правого желудочка.
- Бронхиальная астма, плеврит и пневмония.
- Болезни грудной клетки.
Симптоматика гипертрофии правого желудочка: затрудненное дыхание, нарушение ритма сердца, головокружение, отек ног, ангинозные боли из-за недостатка кислорода, тяжесть в правом боку.
Диагностика и лечение
Если человек обнаруживает у себя данные симптомы, то ему необходимо пройти медицинское обследование. Электрокардиограмма покажет изменение электропроводности. Эхокардиография или УЗИ укажет на истинные размеры правого желудочка и определит давление внутри камер сердца. Рентген грудной клетки дополнит информацию при легочном сердце.
Лечение назначается по установленному диагнозу, в зависимости от причины заболевания.
Врачи рекомендуют принимать: диуретики, антикоагулянты, препараты магния и калия. Для нормализации артериального давления назначают комплексную терапию. При врожденном пороке применяют этиотропный метод лечения. Кроме основного лечения, больному назначается диетическое питание. В рационе больного должна присутствовать пища растительного происхождения, кисломолочная продукция, постное мясо. Запрещается жирная и жареная еда, соленая, копченая. Следует поддерживать нормальный вес тела. Исключить тяжелые физические нагрузки и усиленные занятия спортом.
УЗИ сонных артерий
 УЗИ сонных артерий предусматривает исследование в В режиме (режим реального времени), позволяющее получить изображение исследуемого объекта, дополняемое анализом характеристик ультразвуковой волны (исследование в режима импульсного допплера).
УЗИ сонных артерий предусматривает исследование в В режиме (режим реального времени), позволяющее получить изображение исследуемого объекта, дополняемое анализом характеристик ультразвуковой волны (исследование в режима импульсного допплера).
Как проводится УЗИ сонных артерий?
Для изучения характеристик ультразвуковой волны электронный курсор аппарата при УЗИ сонных артерий устанавливают в нужную точку просвета артерии (изображение артерии получается в В режима), после чего аппарат переключают в режим импульсного допплера и на экране появляется графическое отражение ультразвуковой волны. В аппаратах предыдущих поколений изображение представлялось в черно-белом виде, однако современные аппараты позволяют получить цветную картинку, что делает их более универсальными. Цвет каждого пикселя изображения отражает скорость кровотока в данной точке сосуда. Обычно красный цвет соответствует току крови по направлению к датчику, а синий — от датчика. На практике, узист пользуется цветом для обнаружения соответствующей артерии, а также для выявления зон турбулентности, после чего переходит в режим анализа характеристик ультразвуковой волны, что позволяет ему точно оценить скорость кровотока и степень выраженности стеноза.
Какие болезни можно обнаружить на УЗИ сонных артерий?
Дуплексное сканирование неоценимо в плане выявления новообразований шеи (узлов, извитых сонных сосудов, истинных аневризм, опухолей сонного гломуса). Однако основная его задача состоит в выявлении и оценке степени выраженности окклюзирующих поражений сонных и позвоночных артерий. Позвоночные артерии визуализируются у 93% пациентов. В то же время проксимальная их треть визуализируется не достаточно отчетливо и затруднена. Несмотря на то, что дуплексное сканирование в 95% случаев позволяет выявить поражения сонных артерий, ответственные за возникновения соответствующей симптоматики, сомнения относительно сравнимости получаемых при этом данных с данными ангиографии ограничили его использование как самостоятельного метода исследования.
Однако современные данные свидетельствуют, что доверие результатам дуплексного сканирования, не оказывает отрицательного влияния на операбельность и безопасность лечения.
Проводя прямое сравнение результатов дуплексного сканирования и ангиографии, следует учитывать опыт оператора, тип используемого оборудования, ангиографические критерии (ECST или NASCET), а также наличие или отсутствие возможности использования цветного картирования. Более того, следует помнить, что ни дуплексное сканирование, ни МРА не могут быть более информативными, чем интраартериальная цифровая субтракционная ангиография, являющаяся «золотым стандартом».
Оригинальные критерии Страндесса не были пересмотрены и в них не учитываются особенности разделения пациентов на группы согласно классификациям ECST и NASCET. В каждом из учреждений здравоохранения, занимающихся проблемой УЗИ сонных артерий, разработаны и утверждены собственные критерии диагностики. Так в Лейчестере (Великобритания) считается, что 70% стенозу(и более) соответствуют следующие критерии:
уменьшение диаметра сонной артерии, измеряемое в В режиме,
пиковая скорость кровотока, превышающая 250 см/с,
конечно-диастолическая скорость, превышающая 120 см/с
соотношение ПСВ на уровне внутренней артерии каротис к ПСВ на уровне общей сонной артерии, превышающее 4,0.
В настоящее время ангиография показана лишь тем пациентам, у которых с помощью дуплексного сканирования не удается качественно визуализировать сонные артерии выше или ниже атеросклеротической бляшки, а также пациентам, у которых подозревается субтотальная окклюзия сонной артерии. Данные критерии позволяют снизить частоту использования ангиографии до 5% .
Однако одной из основных проблем дуплексного сканирования остается невозможность точной дифференцировки субокклюзии и полной окклюзии артерий. В пользу полной окклюзии говорят отсутствие кровотока, а также снижение диастолического кровотока на уровне общей артерии каротис до нуля, увеличение скорости кровотока на уровне наружной сонной артерии и «глухой шум» на уровне культи внутренней каротидной артерии. Используя эти критерии, Кирш и соавт. выявили их 97% положительную прогностическую ценность в плане диагностики окклюзий, но проблема ложноотрицательных результатов сохраняется, и во многих учреждениях все еще рекомендуют подтверждать наличие окклюзии данными ангиографии. В последнее время ставится под сомнение необходимость агрессивного обследования пациентов с субокклюзиями (или симптомом струны).
При повторном анализе данных базы данных ECST и NASCET было выявлено, что у симптомных пациентов с 90-94% стенозом каротидная эндартерэктомия позволяет снизить риск возникновения инсульта на 26% в год, а у пациентов с субокклюзиями — всего лишь на 4% в год.
В настоящее время только дуплексное сканирование позволяет оценить морфологию бляшки. Согласно простой классификации Грея-Вила, все бляшки разделяются на 4 типа:
эхопрозрачные (1 тип),
преимущественно эхонепрозрачные (2 тип),
преимущественно эхогенные (3 тип)
эхогенные (4 тип).
Возникли вопросы или что-то непонятно? Спросите у редактора статьи - здесь.
К сожалению, зависимость между гистологическим строением и клиническим риском остается непостоянной, поэтому разрабатываются новые методы оценки риска инсульта (например, автоматизированная система оценки состояния бляшки), которые в будущем могут оказаться более надежными.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.Узи сонных и позвоночных артерий
УЗИ сосудов шеи – информативный вид исследования тех артериальных и венозных ветвей, которые, проходя вне полости черепа, отвечают за нормальное питание головного мозга и отток крови от него.Назначается исследование в случаях, когда вас беспокоит один или несколько неврологических симптомов, описанных ниже.Обследование может проводиться планово – у лиц групп риска.
Оглавление:
Диагностика требует проведения минимальной подготовки, проводится в течениеминут, результат вы получаете сразу.Остановимся подробнее на этой процедуре.
Виды исследования артерий и вен шеи
УЗИ шейных сосудов может проводиться тремя способами, базирующихся на одном принципе, но при этом — имеющих между собой существенное отличие.
1.Допплерография
Ее называют еще УЗДГ. Это двухмерное исследование сосуда, которое дает полную информацию о том, как устроен сосуд, но при этом – минимум информации о том, какие характеристики кровотока по этому сосуду.
В случае УЗДГ (его называют «слепой допплер») ультразвуковой датчик ставится на те точки, в которые у большинства людей проецируются крупные сосуды шеи. Если же артерия у данного человека смещена, то ее приходится искать.
Так же и с венами: если они расположены в типичном месте, врачу ничего не стоит их увидеть, если их больше или расположены они нетипично, их вполне можно пропустить.
2.Дуплекс-сканирование
Или дуплексное исследование. Этот вид УЗИ позволяет получить полную информацию о кровотоке как в артерии, так и в вене. На монитор выводится изображение мягких тканей шеи, на фоне которых и видны сосуды.
3.Триплексное сканирование
Принцип исследования такой же, что и при дуплексном сканировании, только скорости кровотока кодируются разными цветами.
Оттенки красного показывают кровоток, направленный к датчику, оттенки синего – от датчика (красные сосуды — не обязательно артериальные).
Какие показания для исследования
Планово, до возникновения каких-либо жалоб, УЗИ сосудов шейного отдела должно проводиться всем категориям лиц, которые хотят снизить вероятность развития мозгового инсульта. Особому риску подвержены:
- все люди старше 40 летнего возраста, особенно мужчины
- страдающие сахарным диабетом
- люди, в крови которых повышен холестерин и/или триглицериды, и/или липопротеины низкой и очень низкой плотности (определяется по данным липидограммы)
- курильщики
- имеющие порок сердца
- страдающие аритмиями
- гипертоники
- при остеохондрозе шейного отдела.
Планово исследование также проводится при планирующихся операциях на сердце или сосудах, чтобы врач, проводящий операцию, был уверен в том, что в условиях искусственного кровотока не пострадает мозг.
Жалобы, которые указывают на патологию сосудов шеи:
- шаткость походки
- головокружение
- шум, звон в ушах
- нарушение слуха или зрения
- нарушение сна
- головная боль
- снижение памяти, внимания.
Для чего исследуют сосуды шеи
Что показывает допплерография:
- правильно ли сформирован сосуд
- калибр артерии
- есть ли препятствия току крови и их характер (тромб, эмбол, атеросклеротическая бляшка, воспаление стенки)
- обнаруживает первые (ранние, минимальные) признаки патологии сосудов
- аневризму (расширение) артерии
- соустья сосудов
- плохой отток по венам и оценить причину этого состояния
- спазм сосудов
- помогает оценить механизмы (местные и центральные) регуляции сосудистого тонуса
- помогает сделать вывод о резервных возможностях кровообращения.
На основании полученных данных врач-невролог оценивает роль обнаруженной инструментальным методом патологии в возникновении ваших симптомов; может сделать прогноз о дальнейшем развитии заболевания и его последствиях.
Что нужно сделать для получения точных результатов
Подготовка к данному исследованию довольно проста:
- не пить в тот день, когда вы записаны на УЗИ сосудов шеи таких напитков как кофе, черный чай, алкоголь
- за 2 часа до процедуры не курить
- обязательно посоветоваться с неврологом и терапевтом об отмене тех сердечных и сосудистых лекарств, которые вы обычно принимаете
- желательно также не есть прямо перед обследованием, так как из-за этого картина также может быть искажена.
Проведение обследования
- Пациент снимает с шеи все украшения, также снимает верхнюю одежду: нужно, чтобы сама область шеи и зона над ключицей были доступны для датчика.
- Далее нужно лечь на кушетку головой к врачу.
- Первым делом сонолог проводит УЗИ сонных артерий. Для этого голову пациента поворачивают в сторону, противоположную обследуемой.
- Начинают осматривать сначала нижний отдел правой сонной артерии, наклоняя срез датчика вниз.
- Затем им проводят по шее вверх, заводят за угол нижней челюсти. Так определяют глубину, ход артерии, уровень, на котором она разделяется на свои основные ветви – наружную и внутреннюю сонные артерии.
- После этого сонолог включает цветной допплеровский режим, с помощью которого осматривается общая сонная артерия и каждая ее веточка.
Такое исследование в цвете помогает быстро увидеть участки с аномальным кровотоком или измененным строением стенки сосуда. Если патология обнаружена, проводится тщательное обследование сосуда с целью диагностики тяжести его поражения и значения этого для прогрессирования заболевания.
Далее таким же образом осматривается и левая сонная артерия.
Как делают процедуру обследования позвоночных артерий : датчик ставят в продольном положении на шее. Эти сосуды визуализируются сбоку от тел шейных позвонков и между их отростками.
Трактовка результатов
Для оценки достаточности кровотока используют такие показатели:
- характер кровотока
- скорость кровотока в различные периоды сокращений сердца – в систолу и диастолу
- соотношение между максимальной и минимальной скоростями – систоло-диастолическое отношение
- форма спектральной волны при дуплексном сканировании сосудов головы и шеи
- толщина стенки сосуда (комплекс интима-медиа)
- индекс резистентности и пульсаторный индекс – еще два показателя, базирующиеся на отношении скоростей систолической и диастолической
- процент стеноза артерии (все вышеуказанные показатели учитываются и при проведении УЗИ сосудов головного мозга).
Также протокол исследования указывает анатомию сосудов, наличие внутрипросветных образований, описывает характеристику этих образований. Приводятся данные, полученные при проведении функциональных проб.
Нормы УЗИ сонной артерии следующие:
- ОСА (общая сонная артерия): справа – отходит от плечеголового ствола, слева – от дуги аорты
- спектральная волна в ОСА: скорость диастолического кровотока такая же, как в НСА (наружной ветви сонной артерии) и ВСА (внутренней ветви)
- ВСА не имеет внечерепных ветвей
- НСА образует много внечерепных ветвей
- форма волны в ВСА: монофазная, скорость кровотока в диастолу здесь больше, чем у ОСА
- НСА имеет трехфазную форму, при этом ее диастолический кровоток имеет низкую скорость
- толщина сосудистой стенки ОСА, ВСА и НСА (ее обозначают ТИМ или толщина интима-медиа) не должна быть более 1,2 мм. Если это так – признак атеросклероза, если на этой стадии не начать лечение, будут образовываться бляшки, которые значительно суживают просвет сосуда.
Расшифровка патологических изменений
- Нестенозирующий атеросклероз: эхогенность артерии неравномерна, патологическое увеличение толщины стенки сосуда, стеноз – не более 20%.
- Стенозирующий атеросклероз: есть атеросклеротические бляшки. Их нужно оценить как возможный источник эмболии, что может привести к инсульту.
- Васкулиты проявляются изменениями и утолщением стенки сосуда диффузного характера, нарушением разграничения его слоев.
- Артерио-венозные мальформации – патологическая сосудистая сеть или свищ между артериальным и венозным участками русла.
- Признаки микро- и макроангиопатий УЗИ сосудов головы и шеи при сахарном диабете говорит о декомпенсации процесса.
Где пройти УЗИ
Врач-невролог может вам дать направление на исследование, которое проводится на базе поликлиники или городской больницы, имеющей в составе неврологическое или инсультное отделение. Цена такой процедуры минимальна, или оно может проводиться совершенно бесплатно.
Стоимость исследования в многопрофильных центрах или в специализированных клиниках составляет от 500 до 6000 рублей (в среднем, 2000 рублей).
Что говорят об исследовании пациенты
Отзывы о процедуре положительные: людям, прошедшие УЗИ шейных сосудов, положительно оценили качество, быстроту, безболезненность исследования.
Итак, УЗИ сосудов шеи является методом выбора в исследовании патологии артерий и вен. Без него не может быть назначен ни массаж, ни мануальная терапия (например, при шейном остеохондрозе), ни операция на сердце. В этих и многих других случаях врач обязательно должен знать, насколько хорошо кровоснабжается ваш головной мозг и органы шеи. Без данного исследования правильное лечение сосудистой патологии невозможно.
Ультразвуковые исследования не требуют особенной подготовки. Если предполагается УЗИ брюшкой полости, то рекомендуется не ужинать и не завтракать, а принимать эспумизан, для уменьшения газообразования.
Полезная информация
Возможности ультразвуковой диагностики
УЗИ артерий позволяет увидеть структуру сосудистой стенки,наличие атеросклеротических бляшек и, самое главное, характер кровотока в сосуде. С помощью различных функциональных проб можно выявить проблемы с кровотоком при различном положении конечности, изменение его при использовании лекарственных препаратов. Однако УЗИ не может дать той анатомической картины, которая достигается ангиографией.
УЗИ сосудов экспертного уровня!
Виды ультразвуковых исследований сосудов
Ультразвуковая допплерография (слепой допплер)
Самый простой метод исследования кровотока в сосудах. Он позволяет выявить шум сосуда при отсутствии пульсации в местах подхода артерии к коже, более сложные приборы измеряют скорость кровотока и рисуют графическую кривую, оценивающую характер кровотока. Допплерография позволяет выявить обратный ход кровотока в венах при патологии клапанов с помощью функциональных проб. Используя пневматические манжеты можно измерить артериальное давление на ногах.
Ультразвуковое дуплексное (триплексное) сканирование
Основной метод диагностики сосудов, определяющий характер патологии вен и артерий. УЗИ объединяет возможности допплерографии с визуализацией стенки и просвета сосуда. Дуплексное сканирование позволяет установить точный диагноз при патологии сонных артерий и артерий нижних конечностей, выявить изменения мягких тканей и внутренних органов.
Возможности УЗИ сосудов в разных бассейнах
УЗИ сонных и позвоночных артерий (магистральных артерий головы)
Ультразвуковое исследование сонных артерий позволяет четко увидеть структуру сосудистой стенки, определить размер и структуру атеросклеротической бляшки. В допплеровском режиме хорошо определяется спектр и скорость кровотока по сосуду. Данные УЗИ сонных артерий позволяют в большинстве случаев четко определять показания к операции при стенозах ВСА.
УЗИ сосудов шеи позволяют оценить патологию позвоночной артерии в любом из отделов. Хорошо выявляется патологическая извитость, сужения просвета, гипоплазия и характер кровотока. Хорошо выявляются стенозы и окклюзии подключичных артерий, обратный кровоток по позвоночной артерии — стилл синдром. Возможно проведение функциональных проб для выявления синдрома сдавления на выходе из грудной клетки.
УЗИ сосудов головного мозга проводится в виде триплексного сканирования и позволяет оценить состояние артерий Велизиева круга, наличие стенозов, бляшек и состояние венозного оттока. У пожилых людей проводить УЗИ головного мозга сложнее из за отсутствия прозрачных для ультразвука участков костей головы.
УЗИ брюшной аорты
При использовании конвексных датчиков хорошо просматривается аорта и все ее ветви. Выявляются атеросклеротические бляшки и степень сужения. УЗИ аорты позволяет точно определить наличие аневризмы аорты, наличие тромбов в ней, аневризмы висцеральных ветвей. Возможно определение тромбоза нижней полой и воротной вен. Для уточнения диагноза дополнительно проводится МСКТ органов брюшной полости.
УЗИ артерий нижних конечностей
Позволяет выявить стенозы и окклюзии артерий, патологию глубоких вен. Особую ценность представляет возможность оценить достаточность коллатерального кровотока. Во время хирургической операции на сосудах ультразвуковое исследование позволяет выявить проблемы с проходимостью шунта,
Введите логин и пароль
Консультации сосудистого хирурга
Москва, 2-й Боткинский проезд, д.8 (метро Беговая, Динамо)
Записаться на прием
Вопросы-ответы
Поставили диагноз: локальное сужение по правой ПА более 80%(2,3см)
Ответ: Приходите на консультацию к сосудистому хирургу. Поражение позвоночной артерии чревато развитием опасного стволового инсульта. Надо сделать хорошее МСКТ сосудов шеи и головы, желательно до визита к сосудистому хирургу.
Стеноз чревного ствола
При МСКТ выявлена экстравазальная компрессия чревного ствола ножками диафрагмы,стеноз не менее 65-70поцентов.При Триплексном сканировании брюшного отдела аорты и висцеральных артерий данных за наличие стенозирующего поражения не получено.Подскажите пожалуйста,есть ли стеноз?Спасибо.
Ответ: МСКТ более достоверный метод.
Здравствуйте, уважаемый доктор! Моей маме сделали операции на сонных артериях. Сейчас у неё стягивает швы и изменился голос. Доктор посоветуйте что делать в таких ситуациях. Заранее спасибо. С уважением Виктория.
Ответ: Добрый день. Покажитесь лечащему врачу.
Окклюзия подколенных артерий при лечении микроинсульта
Уважаемые Специалисты, пациентке 85 лет, лечили микроинсульт 2 см. ишемический, на 4ый день произошла окклюзия подколенных артерий. Реаниматологи заметили только когда ноги посинели ниже колен. Больная находится под седативными средствами.
Ответ: Возможность сохранения конечностей зависит от жизнеспособности тканей ниже места закупорки артерий и состояния сосудистого русла. Для более подробной консультации отправьте фотографии конечностей и копии медицинских документов на этот сайт или.
Как попасть по ОМС, если в моей поликлинике невролога нет и направление никто не даст. По заключению КТ признаки стенозирующего атеросклероза брахиоцефальных артерий, субокклюзии в области устья правой сонной.
Ответ: Сперва нужно прийти на прием.
сухая гангрена одного пальца ноги
образовалась из за раны пролежни давление большого пальца на соседний все время был на лечение у врачей обнаружено по доплеру плохое кровоснабжение голени предложена ангиография ноги мне 72 года какие.
Ответ: Сперва сделайте артериографию. По результатам будет яснее
Здравствуйте.свекру после ифаркта установили 2 стента.вот после больницы прошло 2 недели и сейчас появилась боль в области левой лопатки.говорит как будто ножом режет.что это может быть. боли не частые.
Ответ: Добрый день. Это может быть очень серьезно! Вплоть до закрытия стентов. Вызывайте скорую, чтобы Вам сняли ЭКГ
Добрый день! Не могу зарегистрироваться на вашем сайте для «переписки с доктором». Как можно связаться с вами,чтобы задать вопрос и отправить исследования в электронном виде.
Ответ: Добрый день. Можно держать связь по электронной почте.
Есть ли возможность связаться с вами по Вайберу или любой программой. для срочной консультации,я из ДНР (болезнь Гангрена)
Ответ: Контактный телефон в разделе «О госпитализации».
Тромбоз артерии нижней конечности
Здравствуйте. У человека тромб в артерии нижней конечности . Наши врачи не берутся оперировать . Сказали , что такие операции на Сахалине не делают . Есть ли возможность провести срочную.
Ответ: Добрый день. Мы успешно занимаемся восстановлением кровотока в ногах. Если нога «жива» (шевелятся пальцы на стопе, голеностопный сустав с полным объемом движений), то некоторое время есть. Цена и возможность транспортировки.
©. Инновационный сосудистый центр — сосудистая хирургия нового уровня
SHEIA.RU
УЗИ Сонных Артерий (УЗДГ, МРТ ): Для Чего Назначают
Для чего назначают УЗИ сонных артерий
УЗИ сонных артерий – это вид исследования, который назначается в случае жалоб человека на разного рода неврологические симптомы. Как правило, такое исследование проводится в плановом порядке у лиц, пребывающих в зоне риска. Для проведения диагностики необходима самая минимальная подготовка, сам же процесс отнимает максимум 40 минут. О результатах исследования человек может узнать практически сразу.
Виды исследования
Для проверки шейных сосудов и сонной артерии используют три основных метода, которые, не смотря на существенные различия между собой, базируются на одном и том же принципе.
Одним из таких способов является метод допплерографии, или УЗДГ, заключающийся в двухмерном исследовании сосуда. Данный вид исследования позволяет получить максимум информации об устройстве сосуда, однако о характеристиках кровотока по этому сосуду много узнать не получится. Процедура УЗДГ, часто называемую «слепым допплером», заключается в следующем: на точки человеческого тела, отмечающие крупные сосуды шеи, устанавливаются ультразвуковые датчики. При смещенной артерии такую точку приходится искать методом пальпации.
Дуплексное сканирование – второй способ, который позволяет специалисту получить максимум информации о кровотоке в артериях и венах. Изображения мягких тканей шеи человека выводятся на монитор, на их фоне специалисту отлично видны все сосуды.Триплексное сканирование – данный метод работает по принципу дуплексного сканирования, однако на мониторе скорость кровотока обозначается разными цветами.
Новейшим способом диагностики является ангиография сонных артерий – суть данного метода заключается в катетеризации бедренной артерии с помощью специальной ангиографической установки, эта процедура проводится под местным наркозом.
Данное исследование применяют в следующих случаях:
- при нарушении кровообращения;
- при патологическом состоянии сосудов головного мозга;
- при новообразованиях в головном мозге;
- при поражении головного мозга по ишемическому типу.
Также врачом может быть назначено МРТ, которое покажет общую картину и поможет оперативно диагностировать заболевание.
Показания для проведения исследования
УЗДГ, как и другие методы исследования сосудов шейного отдела и сонной артерии, следует проводить периодически, желательно еще до возникновения жалоб на здоровье. Это необходимо, если существует риск развития мозгового инсульта.
Существует несколько категорий граждан, которые пребывают в зоне риска, к ним относятся:
- люди, у которых был диагностирован сахарный диабет;
- мужчины в возрасте от 40-ка лет;
- люди с повышенным холестерином в крови (а также люди, с повышенным содержанием в крови триглицеридов, и липопротеинами низкой плотности);
- гипертоники;
- люди с пороком сердца;
- курильщики со стажем;
- люди с аритмиями;
- люди с диагнозом остеохондроз шейного отдела.
УЗДГ также обязательно проводится перед операциями на сосуды или сердце – это необходимо для того, чтобы хирург убедился, что искусственный кровоток не навредит мозгу. Также может быть назначено МРТ.
Каждый человек может самостоятельно определить вероятность патологии сосудов шеи по следующим симптомам:
- появляется внезапное головокружение;
- ощущается звон в ушах, слышится посторонний шум;
- походка становится шаткой и неуверенной;
- возникают головные боли;
- наблюдаются периодические нарушения зрения или слуха;
- сон нарушается;
- происходит снижение концентрации внимания;
- ухудшается память.
Как предотвратить инсульт
Люди с пораженными артериями, питающими головной мозг, могут не иметь никаких признаков опасного заболевания. Обнаружить патологию поможет дуплексное сканирование или МРТ, кроме того, следует обращать внимание на такие симптомы, как головокружение или головная боль, онемение какой-либо части тела (часто только с одной стороны), расстройство речи. Такой признак возникает без видимой причины, и может наблюдаться на протяжении часа, или пройти через несколько минут.
Описанные симптомы специалисты называют ишемическими атаками, игнорировать их нельзя ни в коем случае. Доказано, что около 30% людей, которым довелось пережить ишемическую атаку, в будущем поражает мозговой инсульт. Своевременная томография, УЗДГ либо ультразвуковой метод исследования помогут вовремя обратить внимание на проблему, чтобы принять соответствующие меры. УЗИ сонных артерий, как и МРТ, не отнимет много времени, и поможет пациенту точно узнать, пребывает ли он в группе риска.
Возможности исследования
Дуплексное сканирование позволит специалисту проникнуть в позвоночный отдел и рассмотреть каждый сосуд, чтобы оперативно определить произошедшие изменения в брахиоцефальном стволе, позвоночной или сонной артерии.
Во время проведения процедуры врач сможет установить:
- наличие тромбов или их отсутствие;
- диаметр вертебральных артерий;
- в каком состоянии находятся стенки сосудов;
- как расположены холестериновые бляшки и в каком состоянии они пребывают;
- наличие окклюзии и степень стеноза;
- если есть тромбы – просвет сосудов;
- наличие у пациента сосудистых заболеваний;
- скорость потока крови;
- перепады скорости в зависимости от участка;
- характер кровотока (он может быть турбулентным или ламинарным);
- симметричность перечисленных характеристик.
Показания к проведению исследования
Дуплексное сканирование или МРТ могут быть назначены пациенту в таких случаях:
- при разном пульсе в руках и разном давлении;
- при длительной артериальной гипертензии;
- при эпилептических припадках;
- если ранее пациенту уже довелось перенести инсульт либо инфаркт;
- если ранее проводились операции на сосудах шеи или на сердце;
- при наличии черепно-мозговых травм;
- при патологиях сосудов шеи;
- если атеросклероз был диагностирован у родственников;
- при нейроциркулярной дистонии;
- при остеохондрозе шейного отдела;
- при высокой метеочувствительности пациента;
- если имеется ожирение;
- если требуется контроль лечения;
- при высоком уровне холестерина;
- при наличии морской болезни или сахарного диабета.
Если по какой-либо причине человек не имеет возможности незамедлительно пройти дуплексное сканирование или другое исследование, необходимо регулярно прислушиваться к собственному организму, чтобы не пропустить тревожные симптомы. При малейшем подозрении на то, что имеют место вышеописанные патологии, следует записаться на прием к врачу. В таких случаях важен каждый час, нельзя об этом забывать.
УЗИ сонных и позвоночных артерий
УЗИ сонных и позвоночных артерий
Ультразвуковое сканирование сонных артерий является безопасным неинвазивным и информативным методом диагностики многих заболеваний этих сосудов. У пациентов старше 55 лет это исследование необходимо выполнять ежегодно, для выявления факторов риска ишемического инсульта.
Ультразвуковое исследование магистралных артерий головы — неинвазивный метод визуализации, который посредством регистрации отражённых ультразвуковых волн позволяет получить информацию об индивидуальных анатомических особенностях, протяжённости и степени поражения артерий, а также оценить влияние этих факторов на кровоток.
Ультразвуковое исследование сонных и позвоночных артерий (УЗИ МАГ) проводится для выявления факторов риска ишемического инсульта. Сегодня уже доказано, что атеросклеротическое сужение внутренних сонных артерий значительно увеличивают риск инсульта из за тромбоза сонной артерии или эмболии (переноса кусочка бляшки) в мозговые сосуды. Это утверждение справедливо и для позвоночных артерий.
Исследование абсолютно безболезненно и не доставляет пациенту существенного дискомфорта. Высокая диагностическая ценность исследования связана с тем, что специалист в режиме реального времени получает представление об анатомических образованиях и характере кровотока в сонных артериях.
Преимущества диагностики в Инновационном сосудистом центре
Наша клиника специализируется на сосудистой и эндоваскулярной хирургии, поэтому для нас важно детально изучать состояние сонных артерий, ибо ишемический инсульт является одним из наиболее опасных осложнений в сосудистой хирургии. УЗДС сонных артерий мы проводим всем пациентам нашего стационара и отработали точный алгоритм ультразвуковой диагностики.
Преимуществом УЗИ сонных артерий в нашей клиники являются ультразвуковые сканеры экспертного уровня, оценка полученных результатов врачом УЗИ совместно с оперирующим сосудистым хирургом. Точность результатов этого исследования в нашей клинике составляет 96%.
Показания к УЗИ сонных и позвоночных артерий
Ультразвуковое исследование сонной артерии показано в следующих случаях:
- Если были транзиторные ишемические атаки (нарушения мозгового кровообращения)
- При подозрении на ишемический инсульт
- После перенесенного инсульта
- Высокое артериальное давление
- Сахарный диабет с сосудистыми осложнениями
- Высокий уровень холестерина
- Наследственность по инсульту или инфаркту
- Шум над сонной артерией, обнаруженный врачом при прослушивании
- Предполагаемые операции на других сосудистых бассейнах и сердце
- Оценка кровотока через сонные артерии после операции по удалению бляшки (каротидной эндартерэктомии)
- Оценка кровотока и положения стента после ангиопластики и стентирования сонной артерии
- Оценка вовлеченности сонной артерии в опухолевый процесс на шее
Противопоказания к методу
Не существует абсолютных противопоказаний к проведению ультразвукового исследования, однако исследование может быть затруднено при выраженном кальцинозе артерий, поскольку кальций не пропускает ультразвуковой сигнал, а также в случае различных поражений кожи шеи, выраженного ожирения и при психических расстройствах.
Подготовка к исследованию
Специальной подготовки к УЗИ сонных артерий не требуется.
Как проходит УЗИ сонных и позвоночных артерий
Специалист УЗИ диагностики проводит исследование, располагая ультразвуковой датчик над проекцией сонных артерий на шее. Датчик посылает ультразвуковые волны в ткани, которые отражаясь от них возвращаются в датчик и воспринимаются в виде сигналов ультразвуковым аппаратом. Так как различные ткани обладают различной способностью поглощать ультразвуковые волны, то и отраженный сигнал будет от них различный, что позволяет дифференцировать их. Кроме исследования отраженного сигнала (В-режим) для оценки кровотока в сосудах используется эффект Допплера, который подразумевает, что скорость отраженного сигнала зависит от скорости объекта, который этот сигнал отражает. Этот эффект позволяет оценить скорость движения эритроцитов в просвете сосуда и составить цветовую карту кровотока. Такой метод называется цветовым допплеровским картированием.
Ультразвуковое сканирование сонных и позвоночных артерий обычно занимает около 30 минут.
Во время диагностики нужно лежать на спине запрокинув голову. Для лучшей визуализации артерий врач может изменять положение головы и шеи. На шею наносится специальный гель, который облегчает прохождение ультразвуковых волн в ткани и обратно. Датчик слегка прижимается к коже. Вы не должны чувствовать какого-либо дискомфорта во время процедуры диагностики.
Доктор последовательно изучает ультразвуковую картину сонных артерий, позвоночных и подключичных артерий. Оценивается проходимость, толщина стенки артерий, форма сосуда и его ход, наличие атеросклеротических бляшек и скорость кровотока по артериям.
Что показывает УЗИ диагностика шеи, и что выявляет исследование шейных сосудов при расшифровке результатов?
Ультразвуковое исследование выявляет отклонения, о существовании которых пациенты часто и не подозревают. Это относится и к УЗИ сосудов шеи. Ультразвуковое исследование шеи поможет достоверно и быстро выявить имеющиеся нарушения, связанные с кровообращением.
В каких случаях проводится ультразвуковое исследование шеи?
УЗИ сосудов шеи назначается врачом, если у пациента обнаруживаются различные сосудистые заболевания, например, атеросклероз сосудов. Кроме того, направление на подобное УЗИ может быть получено в результате обнаружения уплотнений в области шеи пульсирующего характера, или же при травмах шеи. Если заболевание пациента связано с нарушением кровоснабжения мозга, то также показано ультразвуковое исследование сосудов головы и шеи. Появление опухолей и иных новообразований также является показанием для проведения исследования.
Ультразвуковое исследование сосудов шеи в обязательном порядке показано при следующих состояниях:
- головокружения и головные боли длительного и неясного характера;
- ощущение болезненности в шее;
- регулярно повторяющиеся обмороки;
- длительная заложенность и шум в ушах;
- шаткость походки;
- ухудшение памяти и концентрации внимания, «мушки» в глазах;
- ощущение слабости и боли в конечностях в сочетании с их онемением.
В результате ультразвукового обследования сосудов шеи и шейного отдела позвоночника врач ультразвуковой диагностики оценивает скорость кровотока и объем проходящей через них крови. Кроме того, УЗИ определяет места сужения сосудов и степень имеющегося сужения. УЗИ показывает также толщину сосудистой стенки, особенности разветвления сосудов и ее соответствие анатомическому строению.
Каким способом может быть проведена диагностика?
УЗИ сосудов шеи назначается врачом, данное обследование показывает состояние сосудистой системы и выявляет его нарушения. Существует несколько видов ультразвуковой диагностики сосудов шеи, это:
- допплерография (УЗДГ) – исследуется скорость и характер кровотока в сосудах;
- дуплекс сканирование – на мониторе УЗИ аппарата отображается полная «сосудистая картина»: помимо скорости тока крови, определяется состояние сосудов шеи, их проходимость;
- триплекс сканирование – это сочетание дуплексного исследования с цветовыми показателями (ЦДК), дополняющими диагностику полной визуализацией сосудов.
Как проходит процедура исследования?
Процедура УЗИ шеи не требует от пациента проведения специальной подготовки, необходимо освободить исследуемую область от украшений. Оно также не имеет каких-либо противопоказаний к проведению, проводится безболезненно и не может негативно повлиять на организм человека. Длительность процедуры не больше получаса. По его окончанию выдается письменное заключение.
Процедура проводится на кушетке, в положении пациента лежа. На шейную область наносится специальный гель, для лучшей проводимости ультразвуковых волн. Врач водит датчиком аппарата по исследуемой области и параллельно анализирует выводимую на монитор в виде изображения информацию.
В первую очереди врач исследует сонные артерии. Осмотр начинается с нижнего отдела правой артерии, затем датчик проводится вверх по шее к нижнему углу челюсти. Это делается с целью определения глубины и хода артерии, исследования наружной и внутренней ее частей. По завершению этой части процедуры переходят к допплер исследованию, и с его помощью выявляются участки с нарушенным кровотоком или деформированной стенкой сосуда. В случае обнаружения такой патологии врач должен более тщательно обследовать данный сосуд и оценить степень тяжести подобного поражения и то, насколько такое состояние способно вызвать прогрессирование заболевания. Левая сонная артерия исследуется аналогичным образом.
Для проведения исследования пациенту достаточно освободить шею от одежды и украшений, лечь на спину. УЗИ проводится при помощи специального датчика и геля-проводника
Обследованию подлежат и артерии шейного отдела позвоночника. Врач особым образом устанавливает датчик на шейном отделе позвоночника таким образом, чтобы получить изображение сосудов. Для получения полной информации пациенту надо будет в ходе исследования отдела позвоночника поочередно повернуть голову в разные стороны по сигналу врача. Расшифровка результатов обследования ультразвуком сосудов шеи и шейного отдела позвоночника находится в компетенции врача.
Каковы особенности исследования сонной артерии?
Основным поставщиком кислорода в головной мозг выступает сонная артерия, поэтому тщательное изучение ее особенностей является важной частью исследования. В норме она должна располагаться слева от дуги аорты и длина ее справа должна быть меньше чем длина слева (справа – 7-12 см, слева –см). Кроме того, она делится на внутреннюю и внешнюю. При расшифровке необходимо учитывать, что норма предполагает наличие внечерепных ветвей только в наружной ветке, но скорость тока крови в обоих не должна отличаться.
Если толщина стенок сосуда превышает 1,2 мм, то это указывает на начало появления атеросклеротических образований. Такое состояние требует неотлагательного лечения, направленного на предотвращение процесса формирования бляшек на ее стенках. Пульсация кровотока в артерии позвоночника должна быть непрерывной.
Что еще показывает диагностика шеи?
Если УЗИ шеи делается для диагностики метастаз в шейных лимфоузлах при диагнозе «рак гортани», то такое исследование будет также информативным. Посредством УЗИ можно зафиксировать увеличенный лимфоузел с неровными контурами и измененной структурой. Посредством ультразвука можно проводить биопсию измененного лимфоузла. В случае подтверждения подозрений на наличие метастазов, терапия и хирургическое вмешательство могут быть произведены своевременно.
Таким образом, определение показателей нормы при расшифровке УЗИ сосудов шеи необходимы для выявления различных отклонений, таких как атеросклероз, стеноз ли утолщение стенок, свищи и другие нарушения в строении и функционировании сосудов.
УЗИ сосудов шеи: описание и обзор результатов
Для исследования состояния сосудов шеи, которые снабжают кровью головной мозг, мышцы шеи и головы, а также щитовидную железу проводится УЗИ сосудов.
Аппаратное диагностирование этим методом дает возможность увидеть изменение состояния в брахиоцефальном стволе, в позвоночной артерии и в сонной артерии. Причем все изменения, если они имеют место быть, рассматриваются как с наружной стенки, так и с внутренней.
Определим, что именно можно оценить во время проведения УЗИ:
- Диаметр артерии.
- Состояние стенок сосудов.
- Если присутствует тромб, УЗИ помогает оценить просвет в стенках сосудов.
- Заболевание сосудов.
- Расположение и качество атеросклеротических бляшек.
Важно! В основе УЗИ сосудов шеи всегда находится главный вопрос исследования – насколько качественно продолжается обеспечение кровью головного мозга.
Необходимо понимать, что практически любой процесс, протекающий внутри сосуда или снаружи, может приводить к сужению артерии, к так называемому стенозу, равно как и к полному ее закрытию, тогда мы имеем дело с окклюзией.
Таким образом, главной задачей УЗИ является в данном случае, оценить степень стеноза сосуда, а если речь идет об окклюзии, то необходимо оценить пути обхода кровотока. Причем для диагностирования необходимо учитывать не только показатели диаметра сосудов, но и направление по которому в них течет кровяной поток.
Это еще один важный момент, так как при проведении УЗИ сосудов шеи врач всегда оценивает и характеристики кровотока, а именно:
- Скорость передвижения потока крови.
- Характер кровотока, в данном случае это либо ламинарный кровоток, либо турбулентный.
- Перепад скорости, который можно встретить на различных участках.
- Эластичность стенок.
- Симметричность всех характеристик.
Так как все исследование должно быть симметричным, его еще называют дуплексным ангиосканированием. На УЗИ используется двухмерный режим и режим допплера, что позволяет производить цветную визуализацию.
Результаты УЗИ
Что касается оценки результатов УЗИ сосудов шеи, то критерии были разработаны еще в 2003 году и с тех пор остаются неизменными. Касаются они сужения сосудов, и выглядят следующим образом:
- Норма. При этом состоянии пиковая скорость кровотока по внутренней сонной артерии не должна быть выше 125 см/с,. Кроме того, на УЗИ не должны быть отображены бляшки и утолщения на внутреннем слое сосудов.
- Стеноз от 50-69%, при таких показателях символическая скорость кровяного потока не должна превышать 230 см/с.
- Стеноз более 70%, здесь скорость уже превышает 230 см/с.
- Стеноз более 90%. При таком серьезном сужении сосуда врач диагностирует значительное падение кровотока.
И соответственно, если регистрируется окклюзия, то не наблюдается кровотока вообще.
Помимо этого, на УЗИ врач определяет соотношение пиковой систолической скорости кровотока во внутренней и общей сонной артерии.Важно! Если наблюдается стеноз именно внутренней сонной артерии, соотношение пиковой систолической скорости может увеличиваться в несколько раз.
Вычисление этого соотношения, хоть и относится к вспомогательному исследованию, однако играет большое значения при обследовании сердечной недостаточности, а так же при обследовании пациентов у которых наблюдается снижение фракции выброса сердечной мышцы.
Перед проведением УЗИ врач может провести измерение артериального давления на обеих руках пациента.
Что можно выявить при УЗИ сосудов шеи
Чаще всего УЗИ позволяет выявить наличие в сосудах атеросклеротических бляшек. Это очень важный момент, так как основные симптомы нарушения кровообращения становятся заметны только после перекрытия просвета сосуда более чем на половину. Сам по себе процесс образования тромбов длительное время протекает бессимптомно и это представляет серьезную опасность.
Проблема бляшки в сосуде еще и в том, что она может распадаться на более мелкие части. В результате распада образуются тромбы, которые закрываю просвет сосуда или начинают проникать в ответвления от артерии, перекрывая небольшие сосуды.
Такое распространение частей бляшки дальше может приводить к развитию инсульта, которое и является прямым следствием острого нарушения кровообращения. Здесь необходимо еще подчеркнуть, что инсульт приводит к высокой летальности, почти половина пациентов не выживает после инсульта. Остальная половина пациентов выживает, но остается инвалидами. Причем проблема диагностируется все чаще у более молодых людей, младше 60 лет, что говорит о происходящем временном сдвиге в образовании бляшек.
Помимо этого УЗИ сосудов шеи диагностирует и отслоение стенки сонной артерии, что так же приводит к образованию тромбов.
Что касается обязательной информации, которая должна быть предоставлена врачу при проведении УЗИ, это объем крови, который поступает к головному мозгу за единицу времени.
В норме не меньше 15% всего объема перекачиваемой сердцем крови должно попадать в головной мозг. И УЗИ дает возможность точно определить, сколько крови питает мозг, и все ли в порядке с этим невероятно важным показателем.
Патология сосудов головы и шеи на УЗДГ (лекция на Диагностере)
Статья находится в разработке.
Признаки острой и хронической вертебро-базилярной недостаточности: головные боли, шум в ушах, головокружения с тошнотой и рвотой, приступы внезапного падения без потери сознания (дропатаки), в тяжелых случаях появляются нарушения зрения, речи и глотания.
Самая частая причина стеноза в артериях — атеросклероз, реже — неспецифический аорто-артериит. Возможны и врожденные аномалии развития сосудов.
Атеросклероз сонных артерий на УЗИ
Чтобы в В-режиме получить четкое изображение сосудистой стенки требуется высокочастотный линейный датчик более 7 МГц: разрешение датчика 7 МГц — 2,2 мм, 12 МГц — 1,28 мм. Если ультразвуковой луч ориентировать перпендикулярно (90°) стенке сосуда, то получится максимальное отражение и эхо-интенсивность в изображении.
Атеросклероз выражается в инфильтрации стенок сосудов липидами, с последующим развитием соединительнотканных утолщений — атеросклеротических бляшек (АБ). Атеросклероз чаще развивается в зонах, где нарушается ламинарный кровоток.
Фото. В каротидном синусе у наружной стенки наблюдается зона спиралевидного потока, которая в режиме ЦДК окрашивается в синий цвет наряду с красным ламинарным потоком по основной оси ВСА. Эта так называемая зона разделения потока. В этой зоне чаще всего формируются АБ. Иногда здесь встречаются крупные бляшки без стенозирования.
На ранних стадиях атеросклероза определяют утолщение комплекса интима-медиа(КИМ), неоднородность эхоструктуры, волнистость контура.
Важно. Толщину КИМ оценивают по задней стенке сосуда в ОСА — на 1,5 см ниже бифуркации, в ВСА — на 1 см выше бифуркации, в НСА ствол короткий. У взрослых людей толщина КИМ ОСА в норме составляет 0,5-0,8 мм и увеличивается с возрастом до 1,0-1,1 мм. Как измерить толщину КИМ в нормальном сосуде и при атеросклерозе смотри здесь.
Фото. Чтобы измерить КИМ в дистальном отделе ОСА, нужно вывести две четко видимые гиперэхогенные линии на границе между просветом сосуда и интимой, а так же медиа-слоем и адвентицией (стрелки) . Показан пример автоматического измерения толщины КИМ.
На продольном и поперечном срезах определяют локализацию бляшек: концентрическая или эксцентрическая; передняя, задняя, медиальная или латеральная.
Все классификации АБ основаны на эхогенности и однородности эхоструктуры:
- Гомогенные с гладкой поверхностью — считаются стабильными и имеют благоприятный прогноз.
- Кальцинированные — имеют гиперэхогенные включения и акустическое затенение позади.
- Гетерогенные с зонами разной эхогенности, а так же гипоэхогенные с плотными включениями и образованиями типа «ниша» — считаются нестабильными и могут привести к сосудистым катастрофам вследствие тромбоза сосудов и эмболических осложнений.
Фото. В ОСА АБ с гладким и ровным контуром, изоэхогенная, неоднородная. На продольном срезе определяется гиперэхогенная линейная структура с акустической тенью позади — кальцинат, на поперечном срезе в центре бляшки определяется очаг пониженной эхогенности — возможно, кровоизлияние.
Фото. В ОСА АБ с ровной поверхностью, неоднородная: слева — гипоэхогенная, справа — изоэхогенная с гиперэхогенной линейной структурой и акустической тенью позади (кальцификат).
Фото. Гипо- (С, D) и изоэхогенные (B) бляшки, а так же гиперэхогенные бляшки с акустической тенью (А) трудно различить в В-режиме. Используйте ЦДК, чтобы обнаружить дефект заполнения.
Патологическая извитость магистральных сосудов шеи чаще бывает следствием атеросклеротического поражения стенок сосудов. Различают С-образные, S-образные и петлеобразные формы извитости. Извитость может быть гемодинамически незначимой и значимой. Гемодинамически значимая извитость характеризуется наличием турбуленции кровотока в местах острого или прямого угла.
Стеноз сонных артерий на УЗИ
Четыре способа определить степень стеноза ОСА в области бифуркации
- NASCET (North American Symptomatic Carotid Endarterectomy Trial) — степень стеноза вычисляется как отношение разности величины диаметра ВСА дистальнее места стеноза к величине свободного (от интимы до интимы) просвета сосуда в области стеноза, выраженное в процентах;
- ECST (European Carotid Surgery Method) — степень стеноза бифуркации ОСА вычисляется как отношение разности величины максимального (от адвентиции до адвентиции) и свободного (от интимы до интимы) просвета сосуда в области стеноза к величине максимального диаметра сосуда, выраженное в процентах;
- СС (Common Carotid) — степень стеноза вычисляется как отношение разности величины диаметра ОСА проксимальнее места стеноза и величины свободного (от интимы до интимы) просвета сосуда в области стеноза к величине диаметра ОСА, выраженное в процентах;
- Степень стеноза определяется еще как отношение площади проходимого участка сосуда (от интимы до интимы) к его общей площади (от адвентиции до адвентиции) на поперечном срезе.
Чтобы определить степень стеноза, должна быть повышенная скорость через суженный сегмент и постстенотические нарушения, дистальные к стенозу. Наибольшая скорость используется для классификации степени сужения. PSV являются ведущими в классификации стеноза ВCA. При необходимости принимают во внимание дополнительные параметры — отношение PSV ВСА/ОCA, EDV.
Таблица. Доплер-критерии для определения степени стеноза ВСА. Для отношение PSV ВСА/ОСА используют наивысший PSV от начала ВСА и самый высокий PSV с ОCA (2-3 см проксимально к бифуркации).
При наличии контралатеральной окклюзии ВСА скорость на ипсилатеральной ВСА может быть увеличена. Чтобы избежать переоценки стеноза ВСА, были предложены новые критерии скорости. PSV более 140 см/сек используются для стеноза >50% и EDV более 155 см/сек для стеноза более 80%.
Важно. Хирургическое лечение (эндартериоэктомия) показано при стенозе более 60-70%.
Фото. PSV в левой ОСА составляет 86 см/сек. На левой ВСА максимальный PSV 462 см/сек, EDV 128 см/сек. Отношение PSV ВСА/ОСА — 5,4. Стеноз левой ВСА 70-79%.
Фото. В ВСА максимальный PSV 356 см/сек, EDV 80 см/сек. Стеноз левой ВСА 50-69%.
Фото. В ВСА максимальный PSV 274 см/сек, EDV 64 см/сек. Стеноз левой ВСА 50-69%.
Фото. В ВСА максимальный PSV 480 см/сек, EDV 151 см/сек. Стеноз левой ВСА — близко к окклюзии.
Сердечные влияния на кровоток в сонных артериях
- Высокий PSV (>135 см/сек) в обеих ОСА может быть обусловлен высоким сердечным выбросом у пациентов с гипертонической болезнью или молодых спортсменов.
- Низкий PSV (менее 45 см/сек) в обеих ОCA, вероятно, будет вторичным по отношению к ослабленному сердечному выбросу при кардиомиопатиях, поражении клапанов или обширном инфаркте миокарда.
- У пациентов с недостаточностью сердечных клапанов и регургитацией проксимальный спектр ОCA имеет очень низкую EDV.
- При аритмиях PSV будет низким после преждевременного сокращения желудочков, после компенсаторной паузы PSV станет высоким.
Окклюзия или почти окклюзия сонных артерий на УЗИ
Важное значение имеет различие между окклюзией и почти окклюзией: при сильном сужение может помочь хирургическое лечение, а при полной окклюзии – нет.
При почти или полной окклюзии ОCA изменяется направление потока в НCA. Аппарат должен быть настроен, чтобы обнаружить низкие скорости потока. Для этого следует обеспечить соответствующую частоту повторения импульсов (PRF). При почти окклюзии на ЦДК определяют «строковый знак» или «поток струйки».
Признаки окклюзии ВCA на УЗИ
- АБ заполняет просвет;
- пульсация отсутствует;
- вблизи окклюзии обратный кровоток;
- отсутствует диастолическая волна в ипсилатеральной ОCA.
При окклюзии ВCA НCA становится обходным путем для внутричерепного кровообращения и может демонстрировать низкую устойчивость и проявляться как ВCA (интернализация НCA). Единственным надежным параметром для дифференциации является наличие ветвей НCA в области шеи. Также постукивание по поверхностной теменной артерии отражается на спектре НСА. Хотя, отраженный поток от поверхностной височной артерии также может быть обнаружен в ВCA и ОCA.
Изолированный стеноз НСА клинически не значим. Однако НСА является важной коллатералью. Реваскуляризация стенозированной НСА показана у пациентов с ипсилатеральной окклюзией ВСА.
Диссекция в артериях шеи на УЗИ
Диссекция обычно появляется вследствие травмы. При повреждении стенка сосуда может расслаиваться, а между ее слоями скапливается кровь — интрамуральная гематома. Диссекция может ограничиться небольшим участком сосуда или распространяется проксимально или дистально. Если интрамуральная гематома вызывает гемодинамически значимый стеноз, то появляются неврологические симптомы. Диссекция ОСА встречается в 1% случаев диссекции сосудов шеи. Это связано с тем, что стенка ОСА эластического типа. Мышечного типа стенка ВСА более склонна расслаиваться и кровоточить. После диссекции реканализация вследствие рассасывания гематомы происходит в течение нескольких недель.
При диссекции сонных артерий на УЗИ определяют двойной просвет сосуда, рассекающую мембрану (отслоившаяся интима). При ЦДК чаще удается различить гипоэхогенную интрамуральную гематому от суженого просвета. Но иногда в «ложном» просвете кровь может пульсировать. Для уточнения диагноза может потребоваться МРТ или КТ-ангиография.
Фото. Диссекция ОСА: рассекающая мембрана (стрелка), ЦДК позволяет различать суженный просвет сосуда и гипоэхогенную зону (звездочка) — гематома между интимой и адвентицией. В «ложном» просвете пульсирует кровь. Диссекция ОСА продолжается в луковицу и проксимальный отдел ВСА, где заметна неоднородная АБ с гиперэхогенным включением с акустической тенью — кальцификация.
Фото. Диссекция ВСА: рассекающая мембрана (стрелка), ЦДК позволяет различать суженный просвет сосуда и гипоэхогенную зону (звездочка) — гематома между интимой и адвентицией.
Фото. Диссекция позвоночной артерии: гипоэхогенное утолщение стенки сосуда (звездочки), представляющие внутреннюю гематому в сегменте V1 (А) и в сегменте V2 (В). Нормальный сегмент V3 (С) и двойной просвет в рассеченном контралатеральном сегменте V3 (D).
Аневризма сонных артерий на УЗИ
Аневризма определяется как постоянная фокальная дилатация артериального сегмента, превышающая 50% от диаметра нормального сосуда. Аневризмы экстракраниальной сонной артерии редки. Несколько десятилетий назад такие аневризмы часто приписывались сифилитическому артерииту и перитонзиллярному абсцессу. В настоящее время наиболее распространенными причинами являются травма, кистозный медиальный некроз, фибромускулярная дисплазия и атеросклероз.
Неврологические проявления при аневризме сонных артерий
- вовлечение черепных нервов, которые могут вызвать дизартрию (гипоглобулярный нерв), охриплость (блуждающий нерв), дисфагию (глоссофарингеальный нерв) или тиннитус и лицевые тики (лицевой нерв);
- сжатие шейки симпатической цепи и синдрома Гомера;
- ишемические синкопальные атаки.
Часто пациенты с экстракраниальной аневризмой сонной артерии обращаются с жалобами на образованиев области шеи. Иногда ничего не подозревающий врач выполняет биопсию, за которой следует значительное кровотечение и образование гематомы. Не спутайте аневризму сонной артерии с большой каротидной луковицы.
Фото. Пациент с аневризмой ВСА.
Синдром обкрадывания или стил-синдром на УЗИ
Следует изучать направление кровотока, PSV, EDV и форму спектра ОСА с обеих сторон. Разность скоростей более 20 см/сек указывает на асимметричный поток. Это характерно для проксимального (подключичного) или дистального (внутричерепного) поражения.
При стенозирующих процессах в ПГС, достигающих гемодинамической значимости, изменяется кровоток как в ПКА и ПА, так и в сонных артериях. В таких ситуациях кровоснабжение правой гемисферы и правой верхней конечности осуществляется через сосудистую систему левого полушария за счет формирования различных вариантов синдрома обкрадывания головного мозга.
Позвоночно-подключичный синдром обкрадывания развивается в случае окклюзии или выраженного стеноза в проксимальном сегменте ПКА, до отхождения от неё позвоночной артерии, либо в случае окклюзии или выраженного стеноза брахиоцефального ствола. Из-за градиента давления кровь по ипсилатеральной позвоночной артерии (ПА) устремляется в руку, обкрадывая ВБС. При упражнении ипсилатеральной руки у пациента появляются признаки вертебробазилярнй недостаточности.
Позвоночно-подключичный синдром обкрадывания чаще встречается слева, так как по неизвестным причинам атеросклероз левой ПКА встречается в 3-5 раз чаще, чем правой. Ишемия рук у этих пациентов встречается редко, хотя между двумя руками часто существует значительное различие в кровяном давлении. Уменьшенный пульс лучевой артерии в сочетании с симптомами вертебробазилярной недостаточности, усугубляемой упражнением на руки, является патогномоничным.
Позвоночно-подключичный синдром обкрадывания часто бессимптомный, так как неповрежденный круг Уиллиса позволяет адекватно кровоснабжать задние отделы мозга, несмотря на изменение потока в позвоночной артерии.
Различают постоянную, преходящую и латентную формы стил-синдрома.
Постоянная форма стил-синдрома формируется при окклюзии или субтотальном стенозе ПКА
- кровоток в ПКА коллатерального типа;
- кровоток в ПА ретроградный сниженный;
- при пробе реактивной гиперемии скорость ретроградного кровотока резко увеличивается, а затем возвращается к исходной величине;
- в режиме ЦДК различное окрашивание и направление кровотока по ПА и ОСА и одинаковое окрашивание и направление кровотока по ПА и позвоночной вене.
Преходящая форма стилл синдрома формируется при умеренных стенозах в I сегменте ПКА (в пределах 75%)
- кровоток в ПКА измененно-магистрального типа;
- кровоток по ПА в покое двунаправленный — анте-ретроградный, так как градиент давления за стенозом возникает только в диастолу;
- при пробе реактивной гиперемии кровоток становится ретроградным во все фазы сердечного цикла;
- в режиме ЦДК сине-красное окрашивание потока по ПА.
Этот чередующийся шаблон может перейти к полному разворачиванию потока с использованием ипсилатеральной верхней конечности или после проведения реактивной гиперемии и может быть продемонстрирован путем наблюдения доплеровского сигнала позвоночной артерии после тренировки или высвобождения манжеты кровяного давления, которая была завышена до супрасистолической крови давление в течение примерно 3 минут.
Латентная форма стилл синдрома формируется при малых стенозах в I сегменте ПКА (в пределах 50%)
- кровоток ПКА измененно-магистрального типа;
- кровоток в ПА в покое антеградный, сниженный;
- при пробе реактивной гиперемии кровоток становится ретроградным или двунаправленным.
для окклюзии I сегмента подключичной артерии характерно:
■ полный синдром позвоночно-подключичного обкрадывания;
■ коллатеральный кровоток в дистальном участке подключичной артерии;
■ ретроградный кровоток по позвончной артерии;
■ положительная проба реактивной гиперемии.
для стеноза I сегмента подключичной артерии характерно:
■ переходный синдром позвоночно-подключичного обкрадывания — магистрально-измененный кровоток в дистальном участке подключичной артерии, систолическая реверсия кровотоко по позвончной артерии;
■ кровоток по позвоночной артерии смещен ниже изолинии примерно до 1/3;
■ при декомпрессии кривая кровотока по позвоночной артерии “садится” на изолинию.
Стандартная транскраниальная допплеровская оценка с уделением особого внимания направлению кровотока и скоростям в позвоночных артериях и базилярной артерии также может быть полезна. Кровоток обычно находится вдали от датчика (субоципитальный подход) в вертебробазилярной системе. Если поток движется к покоящемуся датчику или с провокационными маневрами, есть свидетельство кражи.
Фото. Синдром обкрадывания головного мозга при окклюзии плече-головного ствола: А — каротидно-позвоночно-подключичный синдром обкрадывания, Б — позвоночно-подключичный синдром обкрадывания с возвратом по сонной артерии.
Следует заметить, что синдромом обкрадывания, или steal-синдромом, обозначают не только выше указанный частный случай (СППО), но и любую другую ситуацию, при которой имеет место патологический, как правило, в обратном направлении (ретроградный) ток крови в артерии на фоне выраженного сужения или окклюзии магистрального артериального ствола, имеющего развитое дистальное русло и дающего начало данной артерии. Вследствие градиента артериального давления (более низкого в дистальном русле) происходит «перестройка» кровотока, смена его направления с заполнением бассейна пораженной артерии через межартериальные анастомозы, возможно, компенсаторно гипертрофированные, из бассейна смежного артериального ствола.
Опухоли каротидного тела на УЗИ
Опухоли каротидных тел, также называемые хемодектомами (происходят от клеток хеморецепторов), представляют собой сосудистые опухоли, которые возникают из параганглионарных клеток во внешнем слое сонной артерии на уровне бифуркации.
Опухоли определяются как безболезненная пульсирующая масса в верхней части шеи, при большом размере может вызвать трудности при глотании. Десять процентов этих опухолей происходят по обе стороны сонной артерии. Эти опухоли обычно доброкачественны; Только около 5-10% являются злокачественными. Лечение включает хирургию и иногда лучевую терапию.
Фото. Цветное дуплексное изображение опухоли сонной артерии. Обратите внимание на типичное распределение бифуркационных сосудов, вторичное по отношению к месту расположения опухоли между ВCA и НCA, которые обозначены зелеными стрелками. Гиперсосудистость при ЦДК.
Фибромускулярная дисплазия на УЗИ
Фибромускулярная дисплазия — это неатеросклеротическое заболевание, которое обычно поражает интиму артериальной стенки из-за аномального клеточного развития, которое вызывает стеноз почечных артерий, сонных артерий и реже других артерий брюшной полости и конечностей. Это заболевание может вызывать гипертонию, инсульты и артериальную аневризму и рассечение.
В каротидной системе она преимущественно встречается в среднем сегменте МКА, она является двусторонней примерно в 65% случаев. ЦДК может выявить картину турбулентного течения, прилегающую к артериальной стенке, с отсутствием атеросклеротической бляшки в проксимальном и дистальном сегментах ВCA.
Ангиография покажет характерную морфологию «струны бусин» в пораженном сосуде. Эта картина вызвана множественными артериальными дилатациями, разделенными концентрическим стенозом. До 75% всех пациентов с ящуром будут иметь заболевания в почечных артериях. Второй наиболее распространенной артерией является сонная артерия.
Фото. Ангиографическое представление фибромускулярной дисплазии. Обратите внимание на классический вид «струны бусин» в дистальном сегменте экстракраниальной внутренней сонной артерии (ВCA).
Неоинтимальная гиперплазия на УЗИ
Неонатальная гиперплазия объясняет большинство повторных стенозов, возникающих в течение первых 2 лет после сосудистого вмешательства. Развитие неоинтимального гиперпластического поражения связано с миграцией гладких мышечных клеток из среды в неоинтиму, их пролиферацией и их матричной секрецией и осаждением. Таким образом, механизмы миграции клеток гладких мышц являются ключевыми для формирования неоинтимы, раннего повторного стеноза, окклюзии сосудов и окончательной недостаточности сосудистых вмешательств. Это часто является фактором у пациентов, которые испытывают повторный стеноз после каротидной эндартерэктомии.
Патология позвоночных артерий на УЗИ
Нарушение кровотока в ПА может быть вызвано атеросклеротическим, инфекционным, травматическим поражением, гипоплазией ПА, аномалиями отхождения от подключичной артерии и вхождения в позвоночный канал, аномалией костного ложа ПА (вместо борозды образуется костный канал Киммерли), асимметрией размеров ПА, поражением краниовертебрального перехода, но чаще сочетанием различных факторов.
Так как ПА расположена глубоко в области шеи, увеличение ЦДК усиления может помочь визуализации. В ПА в норме антеградный (к мозгу) монофазный ток крови, с высокой скоростью в диастолу и низким сопротивлением. Если в ПА ретроградный (от мозга) ток крови, спектр периферического типа с реверсивной фазой и низкой диастолической скоростью, исключите гипоплазию ПА и стеноз ПКА, чтобы исключить подключичный синдром обкрадывания.
Атеросклероз ПА
Атеросклеротические бляшки чаще всего локализуются в устье ПА, однако, не исключено их развитие на всем протяжении. Чаще всего бляшки гомогенные и фиброзные.
Аномалии развития ПА
Ассиметрия диаметра ПА является почти правилом, обычно просвет левой ПА больше правой ПА. Если ПА отходит не от подключичной артерии, а от дуги аоры или щито-шейного ствола, то это сопровождается уменьшением ее диаметра. Малый диаметр ПА (2,0-2,5 мм) сопровождается асимметрией кровотока — т. н. «гемодинамическое преобладание» большей по диаметру артерии. Диагноз гипоплазия ПА правомерен при диаметре менее 2 мм, а также если одна из артерий в 2-2,5 раза меньше другой.
Аномалии входа ПА в канал поперечных отростков: С6-С7 — норма, С5-С6 — вариант нормы, С4-С5 — позднее вхождение.
Деформации хода ПА при остеохондрозе шейного отдела
Петлеобразная (койлинг) деформация хода ПА 1 сегмент, S-образная деформация 1 сегмента.
При остеохондрозе и деформирующем спондилезе остеофиты в области унковертебральных сочленений сдавливают позвоночную артерию. Смещение и компрессия позвоночных артерий при шейном остеохондрозе могут случаться в результате подвывиха суставных отростков позвонков. Вследствие патологической подвижности между отдельными сегментами шейного отдела позвоночного столба позвоночная артерия травмируется верхушкой верхнего суставного отростка нижележащего позвонка. Наиболее часто позвоночная артерия оказывается смещенной и сдавленной на уровне межпозвоночного хряща между C5 и C6 позвонками, несколько реже — между С4 и С5, С6 и С7, а еще реже — в других местах. При остеохондрозе шейного отдела смотрим кровоток в соседних сегментах и по разнице можем предположить вертеброгенную компрессию.
Берегите себя, Ваш Диагностер!
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе