Узи печени при циррозе
Описание узи печени при циррозе
УЗИ ПРИ ЦИРРОЗЕ ПЕЧЕНИ.
В ранней стадии заболевания цирроз печени дифференцировать по узи достаточно трудно. Нет каких-либо специфических признаков.
Вначале может быть увеличение всех долей печени, преимущественно хвостатой.
Признаки цирроза в последующем можно охарактеризовать так.
- уменьшение размеров печени (гибнут печеночные клетки и на их месте развивается соединительная ткань, трансформация печени).
- контуры печени становятся не ровными, бугристыми (появляются крупно и мелкобугристые очаги).
- звукопроводимость печени снижается из-за изменений печеночной паренхимы, ее уплотнения, рассеивания и поглощения лучей)
- неоднородная эхоструктура. Множественные гиперэхогенные (фиброз, утолщенные стенки внутрипеченочных ветвей воротной вены) и гипоэхогенных (регенерация или нормальная паренхима печени) очаги.
- повышается общая эхогенность и затуханием сигнала в глубоких слоях паренхимы.
- сосудистый рисунок изменен. Снижается визуализация воротной вены (хотя стенки утолщены). Сосуды мелкого и среднего калибра не визуализируются. Значительно помогает ЦДК.
- в области ворот печени может быть повышение их эхогенности (фиброз).
- выявление синдрома портальной гипертензии (внепеченочная часть воротной вены больше 14мм, расширение селезеночной вены больше 6-7мм и др. см. ниже). В дальнейшем после развития коллатералей диаметр воротной вены уменьшается.
- обязательно исследовать наличие коллатералей (в области ворот, левой доле печени, селезенке и др.). Выявление порто #8212; кавальных коллатералей (использование цдк.)
- печеночный генез желтухи выявляется при отсутствии расширения внутри и внепеченочных желчных протоков.
- увеличение диаметра воротной вены, селезеночной, верхней брыжеечной.
- увеличение размеров и площади селезенки (40 #8212; 50 #8212; 60см2, больше по толщине 5,5см и по длине больше 11см).
Дифференциальный диагноз цирроза печени.
- Диф. диагноз портальной гипертензии вследствие других причин (тромбоза, опухолевых и метастатических поражений и сдавления воротной вены, синдром Бадда – Киари (облитерирующий эндофлебит или сдавление опухоли, тромбы), первичный врожденный портальный фиброз, измененные лимфотические узлы и компрессия, соответственно, ими, кавернозная трансформация воротной вены). Обязательно смотрится линейная скорость кровотока в магистральном стволе и внутрипеченочных ветвях воротной вены. Часто происходит снижение лск в ветвях вороной вены. Показатели в магистральном стволе несколько выше (при появлении коллатералей может превышать норму). Линейная скорость кровотока меньше 15-23 см-с.
- диф. диагноз с множественным солидным поражением печени.
ОБЯЗАТЕЛЬНОЕ СОПОСТАВЛЕНИЕ УЛЬТРАЗВУКОВОЙ КАРТИНЫ ПЕЧЕНИ С КЛИНИКО-ЛАБОРАТОРНЫМИ ДАННЫМИ!
Синдром характеризуется по ультразвуку наличием
- увеличение диаметра воротной вены (до появления коллатералей), селезеночной, верхней брыжеечной, нижней брыжеечной.
- снижением лск (смотрим магистральный ствол воротной вены и ветви).
- увеличение размеров селезенки.
- порто #8212; кавальные анастомозы (используем цдк). Гипоэхогенные трубчатые структуры, плохо визуализируемые стенки. Диф. С лимфоузлами.
- асцит (смотрим в латеральных карманах брюшной полости, слева от печени, под висцеральной поверхностью печени, в малом тазу).
Цирроз печени на УЗИ. Карциноматоз брюшины на УЗИ.
Классификация. • Воспалительный (при гепатите) (те же признаки, что при сидероциррозе или аутоиммунном циррозе). • Токсический. • Вторичный билиарный.
• Первичный склерозирующий холангит.
Клинические проявления. сонливость, снижение переносимости физической нагрузки, снижение массы тела (изредка увеличение массы из-за тяжелого асцита), чувство тяжести или переполнения в верхней части живота, тошнота, рвота; растяжение передней брюшной стенки, желтуха, зуд и расчесы, паукообразные невусы, телеангиэктазии, ладонная эритема, глоссит; гормональные расстройства, отеки, печеночная недостаточность и желудочно-кишечные кровотечения, кома.
Диагностика. • Анамнез: употребление алкоголя, вирусный гепатит, прием лекарственных средств. • Осмотр: печень плотная, ее размеры сначала увеличены, затем уменьшаются. • Лабораторные исследования: снижение уровня холинэстеразы, протромбинового времени по Квику, альбумина; повышение уровня ЩФ, печеночной ЩФ, ГГТ, билирубина (конъюгированного прямого). Проводится скрининг серологических маркеров гепатитов, оценка коагулограммы и т.д. • Ультразвуковое исследование по диагностической значимости сравнимо с КТ.
• Биопсия (например, с использованием иглы Менгини), гистологическое исследование.
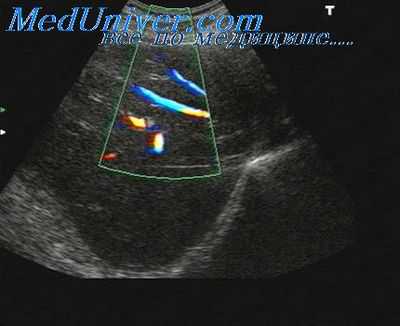
Ультразвуковые данные. На заметку. за начальными изменениями структуры и формы печени при циррозе следуют сосудистые изменения (при воспалительной и токсической форме). Сначала печень увеличена в размерах, затем она уменьшается и становится атрофированной. Правая доля печени обычно сморщивается, тогда как левая увеличивается в размерах и может даже соприкасаться с селезенкой (признак «целующихся» печени и селезенки). • Увеличение хвостатой доли печени. • Закругление края печени, волнистая поверхность, видимые дефекты капсулы.
• Быстрое обеднение портальной системы с явным укорочением ветвей портальных сосудов по направлению к периферии
• Признаки портальной гипертензии: — Обратный кровоток. - Коллатеральный кровоток. - Реканализация пупочной вены. - Спленомегалия
- Асцит.
• Возможные причины обструкции желчных протоков:
Признаки хронического панкреатита. - Обструкция общего желчного протока. - Киста общего желчного протока.
- Билиарный склероз.
Точность ультразвуковой диагностики. УЗИ не позволяет достоверно диагностировать цирроз печени на ранней его стадии. Следует учитывать все диагностические критерии. Трудной представляется дифференцировка цирроза печени с тяжелым фиброзом. Ультразвуковой диагноз поздних стадий цирроза печени является точным почти на 100%.
Карциноматоз брюшины на УЗИ
Клинические проявления. тяжелая общесоматическая симптоматика, диффузная боль в животе, передняя брюшная стенка сильно растянута вследствие асцита.
Диагностика. • Анамнез (диагноз злокачественного заболевания). • Ультразвуковое исследование. • Аспирация асцитической жидкости с последующим бактериологическим, цитологическим и лабораторным анализом (содержание лейкоцитов, белка, ферментов печени и поджелудочной железы, ЛДГ. холестерина, глюкозы). • ТИАБ брюшины для цитологического исследования.
• Лапароскопия.
Ультразвуковые данные. • Преимущественно анэхогенная жидкость в брюшной полости (асцит), содержащая перемещающиеся твердые эхогенные частицы. При небольшом количестве асцитической жидкости: анэхогенный контур вокруг органов брюшной полости.
При большом количестве асцитической жидкости: плавающие петли кишечника, прилежащие друг к другу.
• Утолщение брюшины и брыжейки. • Возможно определение опухоли.
Точность ультразвуковой диагностики. диагноз основывается на результатах лабораторного анализа асцитической жидкости (злокачественные клетки) и лапароскопии. Ультразвуковое исследование дает неоднозначные результаты.
Цирроз печени
Цирроз печени представляет собой процесс, характеризующийся хронической деструкцией нормальной печеночной паренхимы с замещением ее фиброзной тканью и узлами регенерации. Цирроз может являться продолжением таких болезней, как хронический гепатит, врожденный фиброз печени, атрезия желчных протоков, муковисцидоз, нарушения обмена (болезнь Вильсона, гликогеноз, галактемия, синдром Бадда—Киари), а также возникать из-за побочного действия ряда препаратов. Иногда цирроз печени может иметь место у новорожденных, получавших длительное парентеральное питание.
Характерные признаки цирроза включают:
- уменьшение правой доли печени и медиального сегмента левой доли с компенсаторной гипертрофией латерального сегмента левой и хвостатой долей;
- неровный край печени;
- неоднородную паренхиму печени;
- увеличение эхогенности паренхимы с увеличением поглощения ультразвука, причиной чего является вторичная жировая инфильтрация или снижение эхогенности паренхимы из-за наличия фиброзной ткани и узлов регенерации.
В течении цирроза печени прослеживаются несколько стадий: начальная, сформированная и терминальная. Эхографическая картина в зависимости от стадии цирроза меняется.
При начальном циррозе выявляются единичные крупные высокоамплитудные эхосигналы с неправильными границами, определяемые на фоне разноамплитудных мелких импульсов. Паренхима селезенки при этом не изменена.
При сформированном циррозе выявляются крупные округлые участки уплотнения, состоящие из разноамплитудных (но в значительно большем количестве высокоамплитудных) средней величины эхосигналов. Данные участки разделены областями разрежения, состоящими из низкоамплитудных эхо. Паренхима печени на эхограмме приобретает мозаичный вид. Сосудистый рисунок при этом значительно меняется, мелкие ветви воротной вены не прослеживаются, сама вена расширена, стенки ее уплотнены. На периферии органа могут быть видны мелкие сосуды, происхождение которых связано, вероятно, с развитием коллатералей между воротной и апеченочными венами. Значительно увеличивается поглощение ультразвука паренхимой печени.
При оценке селезенки и селезеночной вены определяются мелкоочаговое уплотнение паренхимы и расширение вены, которая становится извитой в области ворот. В терминальной стадии эхогенность органа снижается по сравнению с предыдущими стадиями и может приближаться к норме. Это явление связано, по-видимому, с относительно полным замещением нормальной паренхимы печени соединительной тканью и уменьшением отражающих ультразвук структур с различной плотностью. Вместе с тем наблюдаются интенсивное поглощение ультразвука, расширение воротной и селезеночной вен, уплотнение паренхимы селезенки.
При циррозе печени страдают практически все сосуды портальной системы, потому определение характера изменения кровотока по ним позволяет дифференцировать стадии этого заболевания, выявить наличие портальной гипертензии. Скорость и объем кровотока определяют в воротной, печеночных, селезеночных венах, печеночной и селезеночной артериях. Данные кровотока не меняются по сравнению с нормой у людей с хроническим гепатитом, но по мере прогрессирования цирроза и развития портальной гипертензии воротная и селезеночная вены расширяются, скорость кровотока по ним падает, но объемный кровоток увеличивается. В печеночных венах кровоток меняется качественно. Так, если у здоровых людей он носит синусоидальный характер, то при циррозе печени, особенно в сформированной и терминальной стадиях, доплеровский спектр имеет отчетливую лентовидную форму. Скорость кровотока по печеночной и селезеночной артериям возрастает, причем в селезеночной артерии форма доплеровской кривой часто имеет двухфазный диастолический компонент, что позволяет предположить наличие затруднения кровотоку из-за увеличения резистентности стенок сосуда. Последнее подтверждается и данными пульсового индекса, который достоверно повышен.
При фиброзе контур печени на эхограмме, как правило, неровный, от паренхимы регистрируются множественные, сильные, мелкие эхосигналы, равномерно распределенные по срезу органа. Поглощение ультразвука паренхимой незначительное. Воротная вена может быть нормального диаметра, но большей частью сужена или не имеет просвета, рядом с ней могут визуализироваться множественные коллатерали — так называемая ангиоматозная трансформация. Во всех случаях стенки вены значительно утолщены. Желчный пузырь увеличен, деформирован, стенки его также значительно утолщены.
При фиброхолангиокистозе наблюдается сходная эхографическая картина, но при этом на фоне мелкоочагового уплотнения паренхимы выявляются плотные линейные эхосигналы от соединительнотканных тяжей. Их происхождение связано, по-видимому, с наличием множественных мелких кист во внутрипеченочных желчных протоках, которые не видны на эхограммах как кисты в силу незначительного их размера.
Также мелкоочаговое диффузное уплотнение паренхимы наблюдается и при билиарном циррозе печени, но при этом структура воротной вены не страдает.
Источники: http://uzi-medik.ru/uzi-bryushnoj-polosti/uzi-pri-cirroze-pecheni, http://meduniver.com/Medical/Neotlogka/737.html, http://www.medkurs.ru/gastroenterology/section116/section2492/13616.html
Комментариев пока нет!Узи печени при циррозе - Лечение печени
Цирроз печени – это заболевание, при котором происходит замена тканей органа, из-за чего может пострадать весь организм человека. Такое состояние признано неизлечимым, поэтому при обнаружении симптомов цирроза необходимо срочно посетить врача и начать следовать всем его рекомендациям.
- Причины цирроза печени
- Стадии заболевания печени
- Первые симптомы
- Диагностика заболевания
- Лечение цирроза печени
- Прогноз при циррозе
- Осложнения
- Профилактические меры
Чаще всего к этой болезни приводят сопутствующие заболевания печени. В частности, речь идет о гепатите. Наиболее опасным считается разновидность С, симптомы которой трудно вовремя распознать. Заражение происходит, как правило, в процессе переливания крови или выполнения полостных операций. Также к группе риска относятся наркоманы и люди с беспорядочной половой жизнью.
Спровоцировать развитие цирроза могут заболевания, напрямую связанные с закупоркой желчевыводящих протоков. Если не лечить это нарушение, то цирроз возникнет уже через 6–10 месяцев.
Врачи напоминают, что главной причиной является чрезмерное употребление алкоголя. Из-за больших доз спиртного возникает сильная интоксикация, в результате чего печень подвергается значительной нагрузке. Такое влияние имеют и некоторые мощные препараты. По этой причине при назначении ряда медикаментов дополнительно рекомендован прием гепатопротекторов.
Стандартное протекание болезни предполагает прохождение трех стадий.
- Компенсированная стадия отличается слабовыраженными признаками. На данном этапе практически все клетки печени продолжают правильно функционировать, однако происходит постепенное развитие печеночной недостаточности.
- Субкомпенсированная стадия характеризуется появлением тошноты, повышенной утомляемости и боли в правом боку. Этот период отличается развитием острой печеночной недостаточности. Также возможны некоторые осложнения, включая масштабные отеки и желтуху.
- Декомпенсированная стадия считается очень опасной. В данном случае пациента необходимо срочно госпитализировать. В запущенных ситуациях потребуется хирургическое вмешательство.
Первые симптомы
На начальном этапе пациент может заметить небольшое повышение температуры тела, ухудшение аппетита и слабость. Также в правом подреберье возникают ноющие боли. В процессе прогрессирования заболевания пациент замечает и другие симптомы:
- вздутие живота, спровоцированное увеличением печени;
- желтуха, при которой цвет кожи и глазных белков становится желтоватым;
- кожные высыпания, провоцирующие зуд.
В некоторых случаях возникают признаки со стороны пищеварительной системы. Речь идет о потемнении мочи, диарее и запоре. Также возможна отрыжка и тяжесть в животе.
Диагностика заболевания
Прежде всего, врач должен собрать анамнез. Далее происходит осмотр на наличие сосудистых звездочек, а также высыпаний, которые нередко наблюдаются при циррозе печени. Помимо этого, показан забор крови на биохимию, благодаря чему удастся обнаружить протекание патологического процесса. Врачи могут дополнительно назначить УЗИ печени, компьютерную томографию, а также ангиографию и биопсию.
Лечение цирроза печени
Всем пациентам, прежде всего, назначается медикаментозная терапия. Речь идет о приеме нескольких групп лекарств:
- гепатопротекторы;
- глюкокортикоиды;
- ферменты поджелудочной железы;
- витамины;
- противовирусные препараты;
- мочегонные средства;
- пробиотики.
Естественно, не все эти лекарства назначаются каждому пациенту. Так, противовирусные медикаменты показаны только в том случае, если причиной цирроза печени стал вирусный гепатит. Мочегонное назначается при наличии серьезных отеков.
Помимо медикаментозного лечения, показана щадящая диета. Речь идет о столе №5. Пациент должен избегать употребления жирной, жареной и острой пищи, копченостей и консервации. В рационе должно быть нежирное вареное мясо, тушеные овощи и каши.
В некоторых случаях показано оперативное вмешательство. Так, выполняется процедура, позволяющая удалить скопившуюся жидкость. Иногда назначается шунтирование, что способствует созданию новых путей для оттока крови. В запущенных ситуациях помочь пациенту можно, только выполнив трансплантацию донорской печени.
В любом случае людям, страдающим циррозом печени, следует придерживаться нескольких простых рекомендаций.
 Категорически не стоит поднимать тяжелые вещи.
Категорически не стоит поднимать тяжелые вещи.- При ощущении усталости необходимо отдохнуть.
- Важно следить за регулярностью стула. Если с этим возникают проблемы, стоит подобрать мягкое слабительное.
- Если наблюдаются отеки, нужно ограничить количество употребляемой соли.
- Каждый день необходимо измерять объем живота и вес тела.
- Если состояние здоровья в целом неплохое и тревожащих симптомов нет, то показана лечебная гимнастика и недолгие пешие прогулки.
- При обострении цирроза следует избегать беременности .
Прогноз при циррозе
Прогноз зависит от множества факторов. В частности, речь идет о стадии заболевания и следовании рекомендациям врача. Согласно многолетним исследованиям было установлено, что цирроз неизлечим. Как правило, наблюдается длительная ремиссия с периодическими обострениями.
Прогноз ухудшается при наличии нескольких факторов риска:
- мужской пол;
- пожилой возраст;
- варикоз пищевода;
- неврологические осложнения;
- наличие гепатита В;
- уменьшение размеров печени.
Осложнения
Следует помнить о том, цирроз печени представляет особую опасность из-за своих осложнений. Самым опасным считается печеночная энцефалопатия, развивающаяся в печеночную кому. К такому неприятному последствию может привести поражение мозговых тканей токсинами. Поскольку у больных ток крови через печень нарушается, возможно расширение вен.
При прогрессировании цирроза нередко начинается кровотечение. Также возможна повышенная утомляемость и сильная рвота. При сниженном иммунитете больные часто страдают от пневмонии, а также различных инфекций мочеполовой системы.
Профилактические меры
Чтобы избежать развития цирроза печени, необходимо регулярно наблюдаться у врача, что поможет своевременно выявить различные болезни печени. В особенности это касается гепатитов, которые протекают без ярко выраженных симптомов.
Профилактика цирроза возможна благодаря правильному питанию. Так, следует отказаться от слишком жирной и жареной пищи. Лучше отдавать предпочтение блюдам, приготовленным в духовке или на пару. Также важно отказаться от вредных привычек, а именно курения и употребления спиртных напитков.
Хотя цирроз печени считается неизлечимой болезнью, его не стоит запускать. Благодаря правильной медикаментозной терапии и сбалансированному питанию удастся стабилизировать состояние организма и избежать различных осложнений. Естественно, для этого придется отказаться от вредных привычек.
Виден ли цирроз печени на узи?
По сути цирроз печени — это воспалительный процесс, при котором происходит деформация органа со значительным нарушением его функции. Печеночные ткани начинают рубцеваться, в результате чего на них образовываются узлы фиброзного типа. Такая патология способна полностью привести в негодность печень. Если не предпринимать меры, усугубленный недуг может закончиться для больного летальным исходом. Причинами развития цирроза могут служить хронический алкоголизм, отравление печени различными токсинами, проникновение в организм вируса гепатита. Однако пройденное УЗИ при циррозе печени поможет вовремя выявить заболевание, дабы незамедлительно начать лечение.
 Процедура УЗИ печени необходима для подтверждения диагноза её воспаления или в профилактических целях.
Процедура УЗИ печени необходима для подтверждения диагноза её воспаления или в профилактических целях.
Суть ультразвукового исследования при циррозе печени
Сегодня в медицинской практике УЗИ используется постоянно. Эта методика — безболезненная, не наносящая вреда человеческому организму. Ультразвуковая диагностика позволяет провести тщательный осмотр органа, разглядеть его состояние, признаки заболевания, поставить точный диагноз, определиться с методикой лечения.
Недостатком данного метода исследования является его бесполезность на первой стадии цирроза. Вначале развития недуга УЗИ патологию не покажет, хотя здесь многое зависит от опыта и профессиональных навыков диагноста, плюс от правильной подготовки к исследованию.
Правильная подготовка к процедуре
Любая диагностика посредством специальной аппаратуры требует определенной подготовки, выполнения пациентом некоторых правил. УЗИ не есть исключением. Больной должен за 3-е суток до прохождения процедуры придерживаться дробной диеты (кушать понемногу, не менее 4-х раз в сутки), не употреблять в пищу жирное мясо, рыбу, бобовые, сладости, молочное, прекратить есть продукты, вызывающие вздутие, газообразование внутри кишечника. Устранить подобные состояния можно посредством специальных лекарств.
Жидкости можно пить максимум 1,5 л в день. Алкоголь, газированные напитки, крепкий чай, кофе в данный период требуется исключить.
Ультразвуковое обследование печени необходимо проводить с утра натощак либо через 8 часов после последней трапезы. Страдающим запорами перед прохождением исследования рекомендуется очистить кишечник с помощью клизмы или слабительного.
Процесс проведения УЗИ
При проведении ультразвуковой диагностики пациенту следует лечь на топчан спиной, оголить живот, глубоко вдохнуть и задержать дыхание. Это поможет сдвинуться печени вниз, дабы орган хорошо был виден на экране монитора. Доктор наносит на живот больного в области печени специальный гель, затем подносит к этому месту датчик, перемещая его по животу в нужном направлении. В этот момент на дисплей компьютера выводится картина состояния печени, а также других органов брюшины, находящихся рядом.
Подобная методика обследования разрешает увидеть местоположение, деформацию органа, возникшие воспалительные процессы, разрушение тканей, развитие новообразований (кист, рубцов, узлов, абсцессов, но не опухолей); пронаблюдать состояние сосудов печени и желчных процессов. Также УЗИ показывает наличие жидких масс внутри брюшной полости. Однако при подозрении на наличие опухоли полагаться на сей метод исследования не следует — он не даст четкого результата. Для этого нужно проходить более точное и подробное обследование.
По завершению процедуры УЗИ, посмотрев параметры и проанализировав состояние пораженного органа, доктор делает описание результатов обследования.
Видно ли на УЗИ признаки цирроза?
УЗИ не позволяет выявить лишь ранние воспаления печени.
Признаки цирроза печени, выявленные во время УЗИ, разделяют на прямые и косвенные.
Прямые
- Печеночная ткань разрушается, клетки погибают, на их месте образовываются соединительные ткани, узлы, рубцы.
- Очертания печени искривляются, орган покрывается бугорками разных размеров.
- Наблюдается нарушение эхогенности структуры органа. Она становится неоднородной. Выявляется развитие как гиперэхогенных, так и гипоэхогенных очагов. Эхоструктура нарушается из-за обширного развития соединительной ткани. На последних стадиях недуга эхогенность сокращается, так как атрофия печени обретает прогрессирующий характер.
- Искажается вид сосудистой сетки. Портальная вена утолщается, однако на УЗИ она плохо визуализируется. Более мелкие сосуды вовсе не прослеживаются.
- Фиксируется понижение звукопроводимости печени. Этому способствует уплотнение стенок больного органа.
Косвенные
- На воротной зоне печени визуализируются фиброзные процессы.
- Наблюдается развитие портальной гипертензии. Внешняя часть воротной области печени увеличивается более, чем на 14 мм. Селезеночная вена вырастает более 7 мм. Однако в период развития коллатералей (обходных путей кровотока) размеры воротной вены сокращаются.
- Если внутренняя и внешняя часть печеночных желчных каналов не увеличена, возможно развитие желтухи при циррозе.
- Часто может наблюдаться стремительный рост селезенки, причиной чего является портальная гипертензия. Селезенка увеличивается в длину (более 12 см), в ширину — (6 см и больше). Общий объем органа может возрасти до 60 см² и выше. При циррозе увеличение селезенки прослеживается в 70% случаев.
- Проявляется асцит — процесс, когда брюшина заполняется избыточной жидкой массой объемом около 1 литра. Асцит фиксируется у 75% больных циррозом печени.
Когда УЗИ более точно?
Иногда УЗИ недостаточно, чтобы полностью продиагностировать болезнь и поставить окончательный диагноз. Поэтому приходится применять дополнительные методы обследования, дабы убедиться в увиденном на мониторе УЗИ, подтвердить предположения доктора насчет обнаруженного заболевания. Но бывают ситуации, когда всего один сеанс УЗИ может полностью продемонстрировать сложившийся рисунок болезни. И этого будет достаточно для установки верного диагноза без вспомогательных обследований.
В варианте цирроза печени — это стадия декомпенсации. Если УЗИ проводилось именно в этот период протекания недуга, то результат будет верен практически стопроцентно.
Результаты УЗИ могут дополняться другими обследованиями и внешними проявлениями болезни.
Немаловажную роль здесь играет и активно проявляющаяся внешняя симптоматика, к которой относят:
- ярко-желтый оттенок кожи больного;
- резкое похудение, атрофия мышц;
- значительное увеличение вен и сосудов на всем теле, даже на лице;
- резко выросший, большой живот;
- покраснение ладоней.
Дифференциальный диагноз по УЗИ
Дифференциальный диагноз цирроза печени бывает нескольких типов. Все зависит от стадии протекания недуга, выявленных симптомов, плюс — причин, способствующих развитию цирроза.
Первый вариант диагноза может звучать так: портальная гипертензия, вызванная возникшими опухолями и распространившимися метастазами; появившаяся в результате тромбоза, первичного врожденного фиброза, сужения воротной вены, облитерирующего эндофлебита, роста лимфатических узлов, что выступает причиной кавернозного перевоплощения воротной вены.
При такой постановке диагноза непременно исследуют линейный темп кровотока в центральной части воротной вены, а также в ее разветвлениях внутри печени. Коэффициент скорости в центральном стволе всегда на порядок выше. Средняя линейная быстрота кровотока составляет от 15 до 23 см/с.
Второй вариант: цирроз печени с массовой стремительной деградацией органа.
Третий вариант: цирроз печени на фоне гепатитов B, C, D.
Тубулоинтерстициальный нефрит: как избавиться от болезни
Острый тубулоинтерстициальный нефрит (ТИН) носит неспецифический характер. Если вовремя не принять меры, проходы (канальцы) почек постепенно атрофируются, а сами почки перестают нормально функционировать. Из-за нарушения процесса фильтрации крови страдают все системы организма. Природа возникновения тубулоинтерстициального нефрита может скрываться в метаболических или иммунных изменениях, внешнем воздействии инфекции и химикатов. Происходит воспаление всех структур почечной ткани и канальных проходов почек.

В странах СНГ заболевание распространено не широко, по статистике 1,7% населения имеют ТИН. Ежегодно такие больные должны проходить гемодиализ (внепочечное очищение крови).
Классификация заболевания
Есть несколько критериев по которым разделяют ТИН:
- по характеру течения;
- по причине возникновения;
- по патогенезу;
- по характеру канальцевого расстройства.
Характер канальцевого расстройства может быть трех видов:
- Эндокринные дисфункции.
- Парциальные нарушения.
- Нарушения работы канальцев.
Форма течения заболевания бывает острой и хронической.
Болезнь может носить наследственный характер, тогда ее называют синдромом Альпорта. Ребенок рождается с гломерулопатией или гематурией, что понижает функции почек и приводит к недостаточности. Тубулоинтерстициальный нефрит у детей сопровождается нарушением зрения и слуха.
Внезапное наступление почечной недостаточности является основным симптомом острой формы. Такое происходит в результате повреждения почечных канальцев и тканей.
Хронический тубулоинтерстициальный нефрит появляется после повреждения этих же структур более крупного масштаба. Самая распространенная причина – длительный или бесконтрольный прием лекарственных препаратов, влияние другого заболевания почек.
Тубулоинтерстициальный нефрит бывает первичный и вторичный. К первичному приводит вредоносный агент, например, химические препараты, инфекции, токсины, сбой метаболизма. Вторичные тубулоинтерстициальные нефриты появляются если в организме уже имеется хроническое заболевание почек, а именно радиационный нефрит, амилоидоз, нефроангиосклероз, гломерулонефрит.
Следующая классификация по характеру поражающего фактора:
- инфекционный;
- лекарственный;
- иммунный;
- метаболические нарушения.

Причины развития болезни
Неуточненный острый тубулоинтерстициальный нефрит возникает при внешнем воздействии на организм вредоносных факторов. Основные вредоносные агенты – это инфекции, медикаменты и аллергены.
Какие вещества наиболее воздействуют на ткани и канальца почек:
анальгетики ненаркотического происхождения;
- антибиотики;
- сульфаниламиды;
- иммунодепрессанты;
- вещества для химиотерапии;
- йод, литий;
- биологические токсины, пестициды;
- тяжелые металлы;
- лекарственные травы, гербициды;
- алкоголь.
ТИН развивается как результат метаболических нарушений, а именно:
- закупоривание сосудов холестерином;
- повышенное содержание мочевой кислоты в крови.
Почки страдают из-за следующих системных заболеваний:
- гепатит;
- онкологические заболевания;
- заболевания лимфатической системы;
- анемия;
- миелома;
- болезни мочеполовой системы;
- васкулит;
- саркоидоз;
- синдром Шегрена.
Инфекции, которые оказывают негативное воздействие на почки:
- вирусы;
- бактерии;
- паразиты.
Вышеперечисленные факторы негативно воздействуют на почки человека только при повышенной чувствительности к определенным компонентам. Если пациент находится в зоне риска, то оградить себя от проблемы практически невозможно.
Хронический тубулоинтерстициальный нефрит появляется у человека при несвоевременном обращении к врачу либо при неверно выбранной тактике лечения. Более распространенная причина сильная интоксикация, воздействие радиации, иммунные или метаболические нарушения, нефропатия. Наиболее восприимчивы к заболеванию пациенты страдающие циррозом печени, диабетом, злоупотребляющие кофеином, анальгетиками и антибиотиками, имеющие патологии сердца.
Симптомы
Болезнь развивается не менее 30 дней после воздействия на организм вредоносного фактора. В начале развития острой фазы у пациента повышается давление, кровь по канальцам начинает двигаться медленней, качество фильтрации снижается. Из-за уменьшения реабсорбции воды, количество мочи увеличивается. Симптомы можно перепутать с воспалительными заболеваниями почек. Поэтому больной обязательно должен пройти лабораторное исследование. По мере развития болезни увеличивается количество жидкости в организме, появляются камни в почках, белок в моче.
В зависимости от формы болезнь имеет разные симптомы. Острая форма характеризуется следующими признаками:
- повышенная температура тела;
- боль в спине;
- увеличение почек, которое можно обнаружить во время пальпации или УЗИ;
- болезненное мочеиспускание;
- выделение гноя с мочой;
- высыпания на теле.
Некоторые пациенты не испытывают симптомы либо они слабо выражены. Почечная недостаточность выявляется во время профилактического осмотра при анализе крови.
При хронических формах тубулоинтерстициальных нефритов симптомы изначально также проявляются в слабой степени, постепенно увеличивая воздействие. У больного наблюдается:
- общая слабость организма;
- головная боль;
- снижение аппетита;
- повышенная утомляемость.

Несмотря на задержку воды в организме, конечности не отекают. Чем больше страдают почки, тем более проявляются симптомы острого нефрита. К ним добавляются сухость во рту, частое мочеиспускание.
Зачастую симптомы появляются через несколько недель после воздействия токсического вещества. Некоторые пациенты начинают чувствовать недуг только после повторного воздействия. Если причиной ТИН является прием нестероидных противовоспалительных средств, то болезнь начинает активно развиваться через полтора года.
Отеки появляются после развития почечной недостаточности. Вместе с этим появляются никтурия или полиурия. Если нарушается почечная функция, то ярко выраженными становятся симптомы почечной недостаточности.
Методы диагностики
Определить наличие тубулоинтерстициального нефрита не просто, нет единого анализа, который наверняка покажет проблему. Пациенту необходимо пройти комплексное обследование. При наличии ТИН будут выявлены следующие несоответствия:
- повышенное количество белка, белых и красных кровяных телец в моче;
- щелочная реакция мочи;
- пониженная плотность мочи;
- уровень гемоглобина менее 100 единиц;
- повышенный уровень эозинофилов и натрий в крови.
Общий анализ мочи и крови исследуется в сравнении до и после определенных нагрузок.

Перед тем как начать лечение, врач должен исключить наличие простатита, мочекаменной болезни, нефроптоза, опухоли. Вышеперечисленные проблемы дают аналогичные с ТИН симптомы.
Обязательно проводится УЗИ почек. При наличии ТИН в острой фазе органы будут отечные, увеличены в размерах, при хронической форме размеры почек в норме. Канальцы почек увеличены, обнаруживаются кисты. Более достоверную информацию о состоянии почек дает компьютерная томография. МРТ, КТ, рентгенография дают информацию про размеры органов, форму края, степень кальцификации.
Дополнительную информацию покажет бакпосев мочи и биопсия почечного материала.
Лечение
Цели медикаментозной терапии:
- снятие симптомов;
- восстановление процесса фильтрации;
- стабилизация состояния организма;
- исключение развития почечной недостаточности.
Тубулоинтерстициального нефрита лечение начинается после устранения вредоносного фактора. Для этого изучается анамнез пациента. Если причина в длительном приеме лекарственных препаратов, тогда его заменяют на другой.
Пациенту с тубулоинтерстициальный нефритом прописывается диета, особенно в острой фазе заболевания. Исключается соль, приправы, острые и копченые блюда, рекомендуется обильное питье. В рационе уменьшается количество белка, кофе и чай заменяются на травяные настои. Полезными являются листья брусники, толокнянка, семена льна.
Больной по возможности должен исключить стрессовые ситуации, физические и интеллектуальные нагрузки, переохлаждения.
ТИН вирусного характера лечится противовирусными препаратами, бактериального – антибиотиками. Если медикаменты привели к нарушению свертываемости крови, назначают антикоагулянты, опасность представляет повышенная густота крови, которая вызывает тромбы. Могут быть назначены противогрибковые препараты, уросептики, иммуностимуляторы.
Медикаментозная терапия включает в себя прием таких препаратов:
- Изониазид.
- Омепразол.
- Фторхинолон.
- Сульфаниламид.
- Ранитилин.
В зависимости от результатов анализа могут быть назначены:
- Пиридоксин.
- Холестирамин.
- Лактат кальция.
Пациент наблюдается в стационаре, далее лечение продолжается в домашних условиях немедикаментозными методами. Кортикостероиды позволяют приблизить окончание острой фазы заболевания.
Прогноз
Генетический, токсический и метаболический тип болезни не поддается коррекции, возникает терминальная почечная недостаточность. Запущенная болезнь может стать причиной отека легких.
При хроническом тубулоинтерстициальном нефрите стадии заболевания, а также продолжении воздействия на организм вредоносного агента, есть риск в назначении пожизненного гемодиализа.
После окончания лечения фиброз почек остается, сами же функции восстанавливаются, прогноз благоприятный.
Описание проведения УЗИ при циррозе печени
Оглавление: [скрыть]
- Специфика болезни
- Степень тяжести болезни
- Проведение УЗИ печени
- Подготовка к УЗИ печени
- Диагностирование цирроза по УЗИ
Цирроз является тяжелым заболеванием печени с необратимым разрушением ее тканей и нарушением ее функций. УЗИ при циррозе печени — описание и дифференцирование болезни, важнейший этап в диагностировании, а своевременное лечение — это единственная возможность положительного прогноза на выживание.

УЗИ при циррозе — описание клинической картины, а с применением дополнительных (уточняющих) методов оно дает возможность точной оценки болезни, ее стадии и разновидности. Использование этого способа является обязательным элементом современного диагностирования, и он с успехом применяется повсюду.
В общем случае цирроз печени представляет собой патологию органа, связанную с превращением печеночной паренхиматозной ткани в строму или ткань фиброзного типа. При развитии болезни печень существенно изменяется в размерах (уменьшается или увеличивается), становится аномально плотной и бугристой. Патогенез болезни заключается в генном изменении гепатоцитов и появлении патологически структурированных клеток, что ведет к воспалительной реакции на иммунном уровне.
В зависимости от этиологических особенностей заболевание подразделяется на следующие основные виды цирроза печени:
- Алкогольный цирроз обусловлен токсинами, присутствующими в алкогольных напитках. Этапы развития — острый гепатит и дистрофия ткани жирового характера с фиброзом, некроз гепатоцитов и процесс аутоиммунной направленности.
- Вирусный цирроз имеет инфекционный механизм (гепатиты В, С), а аутоиммунные процессы направлены на липопротеиды.
- Застойный цирроз объясняется некрозом гепатоцитов по причине недостаточности кровяного снабжения, гипоксии и застойных явлений в венах. На этом фоне проявляется гипертензия, вызванная разрушением портальных сосудов, развиваются асцит, спленомегалия, тромбоцитопения, лейкопения и анемия. Могут возникнуть энцефалопатии.
- Билиарный цирроз первичного типа обусловлен в основном генетической патологией иммунного регулирования. Основные этапы болезни — хронический холангит, деструкция желчных канальцев, рубцевание тканей и сужение канальцев, крупноузловой тип болезни с появлением холестаза.
Кроме того, выявлены достаточно редкие виды болезни: лекарственный, билиарный вторичного типа, от врожденных заболеваний (тирозиноз, гликогеноз, галактоземия и т. п.), обменно-алиментарный (при сахарном диабете, ожирении и т. д.), криптогенный, индийский, а также синдром Бадда-Киари.
По морфологическим особенностям принято различать следующие типы заболевания:
- мелкоузелковый (мелконодулярный) вид определяется при размере узлов до 3 мм;
- крупноузловой (макронодулярный) вид — узлы имеют размер более 3 мм;
- септальная разновидность неполного характера;
- смешанная разновидность.
Вернуться к оглавлению
Для оценки тяжести болезни принято несколько методик с использованием бальной системы. Критерий Чайльда-Пью позволяет начислять баллы по следующим параметрам:
- асцид: 1 балл — отсутствует; 2 балла — мягкий, легко излечимый; 3 балла — трудноизлечимый;
- энцефалопатия: 1 балл — отсутствует; 2 балла — легкая; 3 балла — тяжелая форма;
- билирубин (мкмоль/л): 1 балл — до 34; 2 балла — 34-51; 3 балла — свыше 51;
- альбумин (г): 1 балл — свыше 35; 2 балла — 28-35; 3 балла — до 28;
- ПТВ (с): 1 балл — 1-4; 2 балла — 4-6; 3 балла — свыше 6.
Полученные баллы по всем параметрам суммируются, и степень тяжести подразделяется на классы: А — до 6 баллов; В — 7-9 баллов; С — 10-15 баллов.
Вернуться к оглавлению
Методы ультразвукового исследования дают достаточно информации для диагностики. Особенно хорошо виден механизм в режиме серой шкалы. Для повышения эффективности УЗИ при дифференцировании цирроза от других заболеваний печени и разных типов болезни используются современные методики цветового допплеровского картирования (ЦЦК), объемной реконструкции сосудов, энергетического допплера, импульсно-волнового допплера, выделения гармоник, контрастности эхосигнала.
При проведении УЗИ печени анализ производится по следующим категориям: состояние границы и размер органа, появление аномальных включений, однородность структуры в зоне поражения, звуковая контрастность включений, возникновение теневой зоны за образованиями, количественная оценка включений и их диффузия.
УЗИ при циррозе включает в себя оценку состояния правой и левой долей, а также хвостатой доли. Вместе с печенью исследованию подвергается желчный пузырь. Нормальные показатели размеров частей органа составляют:
- правая доля: высота — менее 12 см, толщина — менее 10 см;
- левая доля: толщина — менее 5 см, длина, измеряемая совместно с правой долей, менее 17 см;
- хвостатая доля: длина — менее 7 см, толщина — 1,5-2 см.
Важным параметром при оценке состояния печени является коэффициент, рассчитываемый как соотношение толщин правой доли к левой (норма — не менее 1,3). При заболевании коэффициент имеет тенденцию к уменьшению.
Вернуться к оглавлению
Для устранения влияния посторонних факторов на описание болезни по итогам УЗИ следует соблюдать некоторые условия подготовки. Процедура должна проводиться по истечении 8 часов после последнего приема пищи (для детей допустимы 4 часа). Перед исследованиями пить можно только напитки без газа. Тело в зоне установки датчиков смазывается гелем. Датчик размещается поочередно в трех взаимно перпендикулярных направлениях.
УЗИ детей проводится, когда ребенок лежит на спине и делает глубокий вдох. Исследования проводятся с применением разного типа датчиков: начало процедуры — датчики конвексного типа с расширенной площадью обзора, затем используются датчики линейного типа для прицельного наблюдения.
Вернуться к оглавлению
УЗИ показывает развитие цирроза печени при следующих характерных признаках:
- нарушение однородного строения тканей;
- выявление очагов поражения разного размера;
- размытость границы органа в задней части;
- увеличение размеров печени на начальной стадии болезни;
- заметное сморщивание органа при развитии заболевания;
- увеличение диаметра воротной вены;
- при запущенной болезни — асцит брюшной полости;
- аномальный кровоток;
- повышение эхосигнала диффузного свойства (печень становится более яркой);
- появление рассеянных сигналов за счет разрастания фиброзных тканей и концентрации жиров;
- при развитии болезни — уменьшение размеров правой доли и медиальной зоны левой доли при гипертрофии латеральной зоны хвостатой и левой долей.
Эхографическая картина УЗИ зависит от степени развития цирроза печени (начальная А, оформившаяся В и терминальная С фазы).
Вначале фиксируются только единичные сильные эхоимпульсы большой амплитуды на фоне незначительных сигналов.
На стадии В возникают крупные образования округлой формы, которые проявляются в виде эхосигналов средней величины, но с разной амплитудой. Активные участки разделяются спокойными зонами с множеством мелких сигналов. Паренхима приобретает мозаичный характер; воротная вена расширена, а ее стенки уплотняются. Повышается способность печеночной ткани к поглощению ультразвука.
При дальнейшем развитии болезни повреждается портальная сосудистая система — возникает портальная гипертензия. Кровяной поток в венах претерпевает качественное изменение. В артерии селезенки допплеровская кривая получает двухфазную диастолическую составляющую, что говорит о затруднении кровотока из-за увеличения сопротивления прохождения крови по сосудам. Эхограмма приобретает дополнительные пиковые импульсы.
Возникновение фиброза рисуется на эхограмме как неровная граница из множества сильных сигналов небольшой амплитуды. Поглощение ультразвука печеночной тканью резко уменьшается.
Желчный пузырь увеличивается в размерах, деформируется. Фиброхолангиокистоз проявляется аналогичной картиной на эхограмме, но на фоне мелкоочаговой патологии паренхимы возникают линейные сигналы от фиброзных тяжей. Мелкоочаговое уплотнение паренхимы диффузного характера заметно при билиарном типе цирроза печени, но в этом случае структура воротной вены не меняется.
Оцените статью:
(Нет голосов) Загрузка...Видно ли цирроз печени на УЗИ? Признаки и пример описания
Начальная стадия заболевания не имеет выраженных симптомов, поэтому установить точный диагноз проблематично. При первых подозрениях на цирроз больному назначают ультразвуковое исследование. Это безопасный и точный метод, способный выявить патологию на ранних стадиях развития. Стоимость ультразвукового исследования невысокая – эту услугу предлагает большинство современных медицинских центров. В статье представлен пример данных УЗИ свидетельствующих о циррозе печени.
Что такое цирроз печени?
Цирроз — хроническое заболевание, которое возникает из-за продолжительных разрушительных процессов в органе. Наиболее распространённые причины возникновения заболевания – алкоголизм и вирусный гепатит. В ряде случаев болезнь носит генетический характер или же её причины остаются неясными.
При заболевании происходят необратимые изменения в печени. Болезнь проходит через несколько стадий. Здоровые клетки заменяются фиброзной тканью, которая постепенно разрастется. Это приводит к нарушению работы печени и других органов. Постепенно на фоне болезни возникают осложнения, среди которых появление злокачественных образований. На последней стадии ткани органа замещаются соединительной тканью, и печень утрачивает свои функции. Это приводит к попаданию в кровь больного вредных веществ, интоксикации организма.
Симптомы болезни:
- потеря веса;
- скачки температуры;
- слабость;
- образование сосудистых звёзд на животе;
- ощущение тяжести в правом боку;
- увеличение печени и селезёнки;
- скопление жидкости в брюшной полости;
- кровотечения из носа;
- желтуха.
Запущенная болезнь приводит к нарушениям сознания, изменениям личности, коме и смерти. Цирроз является распространённой причиной смертности среди населения в возрасте от 45 лет. Патология сокращает жизнь человека на 10-15 лет.
Начало заболевания сопровождается повышением утомляемости, которую больной может принимать за последствия стрессов или излишних нагрузок. Внешние признаки цирроза печени начинают беспокоить тогда, когда болезнь переходит во вторую стадию. Люди, злоупотребляющие алкоголем, обращают внимание на проблемы с печенью тогда, когда цирроз носит необратимый характер. Ранняя диагностика позволяет приостановить прогрессирование болезни и продлить жизнь больному.
Чтобы вовремя остановить развитие цирроза, следует следить за всеми происходящими изменениями самочувствия. Хронический гепатит требует пристального наблюдения за состоянием здоровья. При подозрении на появление признаков цирроза назначается обследование.
Любой специалист ответит утвердительно на вопрос пациента о том, можно ли по узи определить цирроз печени. Кроме ультразвукового исследования для постановки диагноза назначаются анализы и биопсия.
Можно ли на узи увидеть цирроз печени?
УЗИ показывает состояние печени на момент исследования. С помощью ультразвука определяют, происходят ли в органе патологические изменения и где располагается очаг болезни. УЗИ помогает увидеть размеры органа, выявить присутствие камней, определить состояние сосудов. По результатам исследования врач составляет заключение о наличии или отсутствии цирроза у пациента. Точность диагноза зависит от соблюдения пациентом правил подготовки к исследованию и от профессионализма специалиста, который проводил исследование.
Если УЗИ проводилось в самом начале развития цирроза, установить болезнь сможет только опытный врач. На более поздних стадиях происходят изменения структуры органа, характерные для цирроза, что позволяет поставить диагноз с высокой точностью.
Подготовка к исследованию
От грамотной подготовки будет зависеть, виден ли цирроз печени на узи. Для получения правильных результатов за три дня до проведения процедуры следует убрать из своего рациона жареную пищу, алкоголь, газировку. Не рекомендуется употреблять фрукты и овощи, исключается белый хлеб (заменяем цельнозерновыми хлебцами). Перед исследованием следует отказаться от продуктов, способствующих повышенному газообразованию. Подходящее питание – лёгкие супы, приготовленные на пару котлеты, каши.
Подготовка к узи печени за день до процедуры включает в себя приём слабительного или установку клизмы. Делать это следует не позднее, чем за 20 часов. После очистительных мер пациенту нужно принять сорбирующее средство, которое способствует выводу вредных веществ из организма. Скопившиеся токсины влияют на печень – узи может показать неточные результаты.
УЗИ проводится на голодный желудок, чаще всего утром. При проведении УЗИ вечером допустимо съесть небольшое количество лёгкой еды на завтрак. Разрешается выпить один стакан чистой воды.
Норма при УЗИ печени
Правая доля здоровой печени в длину составляет 15 см, в толщину – 13. Левая доля имеет высоту 10 см, толщину 7 см. Общий проток желчи в норме от 6 до 8 мм. Также с помощью ультразвукового исследования определяют состояние артерии печени – у здорового человека её диаметр колеблется в диапазоне от 4 до 7 мм.
При проведении исследования смотрят на поверхность органа. Цирроз сопровождается изменениями структуры печеночной ткани, которые выражаются в возникновении на органе бугорков разного размера.
УЗИ печени при циррозе выявляет значительные отклонения от нормы. Изучив результаты исследования, врач составляет описание состояния органа, на основании которого позднее ставится диагноз.
Пример УЗИ при циррозе печени
Если цирроз на УЗИ печени диагностирован на ранней стадии, то структура печени на экране выглядит без изменений, однако сам орган увеличен в размерах. При постановке диагноза на прогрессирующих стадиях выявляются следующие показатели:
- эластичность и звукопроводимость понижены;
- орган покрыт бугорками и узелками;
- края печени неравномерные, острые;
- вены органа расширены.
При циррозе происходит нарушение кровообращения. УЗИ диагностирует изменение толщины вен, изменяется кровоток в селезёнке.
Показатели, которые можно увидеть на УЗИ, зависят от и стадии цирроза. С помощью ультразвука определяется наличие осложнений – хронического гепатита, асцита, абсцесса, опухолевых образований и других. Полученные данные УЗИ отображаются на мониторе. Медицинский работник объяснит, как выглядит цирроз и происходят ли соответствующие изменения в органе больного.
Что делать, если на УЗИ выявили цирроз?
Независимо от того, покажет ли УЗИ цирроз печени, при подозрении на патологию требуется провести дополнительные диагностические методы. Точный диагноз ставится пациенту после проведения всех методов исследования, включая биопсию. Цирроз – серьёзный диагноз, который повлияет на дальнейшую жизнь больного. Лечащий врач назначает курс лекарственных препаратов и составляет диету. Необходимой частью лечения является отказ от приёма алкогольных напитков и потребления жирной пищи.
Если болезнь развилась на фоне злоупотребления алкоголем, продолжение потребления спиртосодержащих напитков ускорит разрастание фиброзной ткани и приведёт к смерти больного, которая наступит в течение одного года.
Осложнения и прогноз
Своевременная постановка диагноза и соблюдение пациентом назначенного курса лечения позволит прожить больше 10 лет. В пожилом возрасте болезнь переносится труднее. Осложняет лечение присутствие у пациента сахарного диабета и других хронических заболеваний.
Общий прогноз при болезни неблагоприятный. Заболевание сопровождается стадиями ремиссии и обострений, которые сменяют друг друга. При циррозе развиваются осложнения со стороны сердца, нервной системы, сосудов. Возможно появление внутренних кровотечений, носящих желудочный или кишечный характер. Свидетельством кровотечений служат изменения цвета мочи и кала, головокружения, потери сознания. В таком состоянии больному требуется госпитализация.
Развитие асцита – скопления жидкости в брюшной полости – чревато образованием перитонита, которое вызывает давление на внутренние органы.
Осложнения – основная причина смертности при циррозе. Во избежание развития патологий требуется проходить лечение.
Лечебные меры при циррозе проводятся под медицинским контролем. Необходимо постоянно отслеживать показатели крови. Запрещается самостоятельно выбирать лечебные препараты. Несоблюдение назначений врача и самолечение ускорит рост болезни и приблизит летальный исход.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе