Торч комплекс расшифровка
ТОРЧ инфекции: описание комплекса заболеваний, этиология и патогенез
В период беременности любое заболевание будущей матери может негативно сказаться на развитии плода. Причем патофизиологические признаки внутриутробного заражения возникают гораздо раньше, чем внешние проявления заболевания, в том числе выявленные при ультразвуковом обследовании.
Ряд патологий вызывает необратимые изменения в организме будущего ребенка и могут привести к несовместимым с жизнью осложнениям. Особенно опасны в период так называемые ТОРЧ инфекции, некоторые из них являются показанием к прерыванию беременности.
Хотя частота внутриутробного заражения составляет 10%, подобные заболевания служат одной из самых распространенных причин гибели плода (до 27% в период развития и до 17% во время родов или в первые дни жизни).
Причиной появления подобных патологий служит бактериальная, вирусная, грибковая флора, простейшие.
Нередко на фоне этих инфекций у будущей матери отмечают нарушения состава нормальной микрофлоры влагалища, что служит дополнительным провоцирующим фактором инфицирования плода вне зависимости от срока гестации.
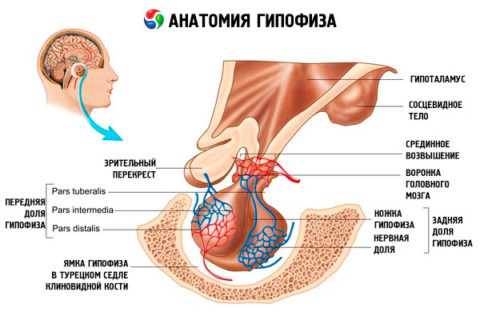
Но в начале 1970-х годов в отдельную группу выделили ряд инфекций, которые существенно отличаются по основным биологическим признакам. Их сходство заключается в вызываемых у плода осложнений и пороков, которые затрагивают практически все органы и системы (чаще нервную) и носят необратимый характер. Данный комплекс и получил название TORCH.
Расшифровка общепринятого сокращения выглядит так:
- T — токсоплазмоз, первая литера взята от латинского названия патологии Toxoplasmosis;
- O — подразумевается ряд заболеваний, которые делят на абсолютные (венерические, энтеровирус, гепатиты А и В, инвазия простейших), вероятные (корь, паротит) и гипотетические (грипп типа А, ВПЧ), в аббревиатуре под буквой O подразумевается others (в переводе — другие);
- R — краснуха, в переводе на медицинскую латынь — Rubeolla;
- C — цитомегаловирусная инфекция, патологию часто обозначают буквами CMV, что расшифровывается как CytoMegaloVirus;
- H — вирусы простого герпеса (Herpes simplex) типа 1 и 2.
Заболевания из комплекса ТОРЧ имеют ряд сходных признаков:
- характерно латентное течение, особенно для внутриклеточных патогенов, что существенно затрудняет диагностику;
- скрыто протекающая инфекция может активизироваться на любом сроке беременности под влиянием ряда провоцирующих факторов (анемия, стресс и т.д.).

Кроме того, возбудители TORCH-инфекций отличаются высокой тропностью к клеткам и тканям развивающегося плода, что способствует быстрому распространению патологии и ее стремительному течению.
В настоящее время обследование на заболевания из ТОРЧ группы показано всем женщинам в период беременности. Кроме того, доктора рекомендуют сдать этот анализ и на стадии планирования зачатия.
К факторам риска возникновения подобных инфекций относят:
- беспорядочную половую жизнь как до, так и во время вынашивания ребенка;
- наличие венерических заболеваний, особенно в период беременности;
- ослабление защитных сил организма;
- контакт с зараженными людьми;
- неблагоприятные социальные условия жизни;
- частые диагностические и лечебные интравагинальные манипуляции;
- хронические заболевания органов малого таза.
Большинство «детских» инфекций (ветрянка, паротит и т.д.), перенесенных в раннем возрасте, формируют пожизненный иммунитет. Подростки и взрослые люди подобные заболевания переносят крайне тяжело, а у беременных женщин они могут вызвать фатальные для плода последствия.
Внутриутробное заражение может произойти таким образом:
- восходящим, из влагалища возбудители патологии проникают в матку и в околоплодные воды, инфицирование плода происходит в результате длительного пребывание в зараженной среде;
- гематогенным, через кровь патогенная флора попадает к плаценте и далее в системный кровоток ребенка, подобным путем к плоду проникают практически все вирусные инфекции, сифилис, токсоплазма;
- трансмуральным, в таком случае очаг патологии локализован в области эндометрия, как правило, подобный способ инфицирования характерен для женщин с воспалительными бактериальными инфекциями половых органов в анамнезе;
- нисходящим, для ТОРЧ-инфекций не характерен, так как в этом случае заражение плода происходит по маточным трубам, чаще источником патогенной микрофлоры служат разнообразные гнойные заболевания органов брюшной полости;
- смешанным.
Риск инфицирования плода возбудителями инфекций из ТОРЧ-комплекса составляет:
- токсоплазмоз, заболевание выявляют приблизительно у 7 из 100 беременных женщин, опасна лишь активная форма патологии либо первичное инфицирование на начальных сроках гестации;
- венерические заболевания, в данном случае многое зависит от самой женщины, строгое ограничение внебрачных половых связей сводит вероятность подобных инфекций к минимуму;
- краснуха, корь, паротит, возможно заражение от больного ребенка, причем риск повышается, если в семье уже есть дети, при инфицировании на ранних сроках летальный исход возникает больше, чем в 80% случаев, в остальных ситуациях у плода диагностируют серьезные пороки развития, однако при заражении во второй половине беременности риск нежелательных осложнений сокращается почти в 4 раза;
- герпес, практически каждый человек является носителем вируса, однако симптомы заболевания возникают далеко не у всех, для беременных представляет опасность генитальный герпес, который развивается приблизительно в 10% случаев;
- цитомегаловирусная инфекция, в большинстве случаев также безопасна, однако при заражении в период беременности высока вероятность внутриутробной гибели плода;
- вирусы ECHO и Коксаки, обычно передаются воздушно-капельным путем, риск заражения снижается пропорционально соблюдению мер профилактики.
Патогенез внутриутробного заболевания зависит от вида возбудителя. Так, вирусы обычно вызывают несовместимые с жизнью нарушения структуры внутренних органов. Это связано с подавлением процессов репликации клеток либо их непосредственной гибелью.
Кроме того, вирусные инфекции нередко становятся причиной разнообразных иммунологических нарушений. Бактериальная и грибковая флора провоцирует воспаление, которое приводит к формированию различных структурных и функциональных дефектов внутренних органов плода.
TORCH-комплекс: клиническая картина основных заболеваний, опасность для плода, методы терапии
Для женщины признаки внутриутробных инфекций далеко не всегда отличаются высокой специфичностью. У некоторых они вообще могут протекать бессимптомно (особенно на начальных стадиях), у других сопровождаются повышением температуры, общим ухудшением самочувствия, интоксикацией, иногда — сыпью.

Краснуха
Инкубационный период составляет до недели. По истечении этого срока на теле возникает крупноочаговая красная сыпь. Эту достаточно характерную клиническую картину дополняет высокая лихорадка (до 39º и выше), светобоязнь, головные боли, сильная слабость. В некоторых случаях краснуха сопровождается насморком, першением в горле, конъюнктивитом.
Вероятность инфицирования плода от зараженной матери составляет около 60% в первые два месяца беременности, 35% ближе к концу первого триместра и около 10% после 20 недели гестации. У будущего ребенка краснуха вызывает поражения органов слуха и зрения, разнообразные пороки сердечно-сосудистой системы. У трети новорожденных симптомы перенесенной краснухи отсутствуют. Но в дальнейшем подобные внутриутробные нарушения проявляются в виде неврологических патологий, расстройств функционирования иммунной и эндокринной системы.
Перенесенная краснуха в первом триместре и контакт с инфицированным человеком служит показанием к прерыванию беременности.
Специфической терапии краснухи нет. Вирус вызывает необратимые повреждения клеток, поэтому назначают симптоматическое лечение. При осложненном течении показана госпитализация.
Цитомегаловирусная инфекция (ЦМВ)
Заражение ЦМВ преимущественно происходит через слюну, кровь, при половом контакте. В большинстве случаев инфицирование цитомегаловирусом происходит в раннем или подростковом возрасте. Иммунная система человека способна поддерживать его в латентном состоянии на протяжении всей жизни. Однако при ослаблении защитных сил организма патология может вызвать разнообразные системные нарушения, что проявляется в виде неспецифических симптомов.
Поражение плода ЦМВ возникает в 10% случаев и только при первичном инфицировании цитомегаловирусом в период беременности.
У ребенка заболевания может вызвать тяжелые поражения неврологического характера, нередко отмечают задержки развития. Также высока вероятность патологий печени, глаз. У 20% новорожденных диагностируют расстройства слуха.
Вопрос применения в лечебных целях противовирусных препаратов остается открытым, так как большинство из них обладают тератогенной активностью. Достаточно эффективен плазмаферез и внутривенное лазерное облучение крови. Подобная терапия способна снизить риск внутриутробного заражения почти на 80%.
Герпетическая инфекция
Для еще не родившегося ребенка опасно активное течение генитального герпеса. Как правило, заражение происходит восходящим путем на протяжении 4-6 часов после разрыва околоплодных оболочек или при прохождении через родовые пути. При инфицировании в первой половине беременности высока вероятность выкидыша или формирования серьезных пороков развития (в 35%), на более позднем сроке возможна внутриутробная гибель плода (в 40% случаев). При заражении во время родов у ребенка в первые дни выявляют симптомы герпетической инфекции.
У женщин подобное заболевание сопровождается характерной сыпью в виде папул, заполненных экссудатом, в области наружных половых органов. Высыпания сопровождаются болью и сильным жжением. Для предотвращения осложнений обязательно проведение противовирусной терапии с момента выявления. Дополнительно назначают повторные курсы препаратов для профилактики рецидива.
Токсоплазмоз
Источником инфекции служит зараженное животное, поэтому токсоплазмоз практически все переносят в раннем возрасте. Иммунная система человека без проблем справляется с болезнью. Как правило, она протекает бессимптомно, впоследствии формируется устойчивый иммунитет. Внутриутробное инфицирование возможно только при первичном заражении женщины во время беременности.
У зависимости от срока гестации риск поражения плода составляет от 15% в первом триместре до 60% в последнем. Однако вероятность серьезных осложнений наоборот, гораздо выше на начальных сроках вынашивания ребенка. Поэтому диагностирование активного течения токсоплазмоза в первой половине беременности служит показанием к ее прерыванию. У женщины болезнь может сопровождаться артралгией, миалгией, лихорадкой, сыпью. Лечение возможно только с началом второго триместра. Нередко врачи назначают препараты на основе пириметамина.
TORCH комплекс содержит и ряд венерических заболеваний. Каждое из них сопровождается характерными симптомами и представляет опасность для ребенка на любом сроке. Риск инфицирования снижается при своевременном назначении антибиотиков. Вирусы, передающие воздушно-капельным путем, обычно сопровождаются катаральными проявлениями и лихорадкой. Прописывают симптоматическую терапию, применение противовирусных средств на ранних сроках беременности противопоказано.
Анализ на ТОРЧ-инфекции: правила проведения и особенности расшифровки, профилактика заболеваний
Исследование на заболевания из группы TORCH женщине рекомендуют сдать еще до наступления зачатия. В обязательном порядке его назначают при постановке на учет в женской консультации (12 — 15 недель), в середине беременности (23 — 26 неделя) и незадолго до родов (32 — 36 неделя).

Для анализа лаборант берет кровь из вены (строго натощак). Срок выполнения в среднем составляет 3 — 5 дней. В стандартный анализ на ТОРЧ инфекции входит выявление антител (IgM, иногда IgG) к возбудителям герпеса, ЦМВ, краснухе и токсоплазме. В некоторых случаях доктор назначает дополнительные обследования (методами ПЦР, ИФА и т.д.) на другие заболевания (венерологию, гепатиты и т.д.).
Расшифровка результатов производится следующим образом:
- Присутствуют IgG. Вне зависимости от типа инфекции это свидетельствует о давно перенесенном заболевании и сформировавшемся иммунитете. Риск для плода отсутствует.
- Присутствуют IgM. Возбудитель патологии попал в организм сравнительно недавно. Превышение нормы свидетельствует об активном течении инфекционного процесса. Необходимо срочно обратиться к врачу.
- Отсутствуют IgG и IgM. Иммунная система еще «не сталкивалась» с заболеванием. Необходимо предпринять строгие меры профилактики, особенно на ранних сроках беременности.
По большому счету, анализ на ТОРЧ инфекции необходимо сдать при планировании зачатия. Таким образом определяют, на что обратить внимание, при необходимости пройти медикаментозную терапию. Многих инфекций можно избежать путем вакцинации (она строго противопоказана при беременности).
Если подобное обследование проводится первый раз уже при вынашивании ребенка, необходимо соблюдать все рекомендации врача относительно профилактики, лечения и тактики ведения родов.
Анализ на ТОРЧ-инфекции
Женщинам, которые планируют беременность или недавно выяснили, что зачатие состоялось, обычно назначают комплексное обследование, в которое входит ряд анализов. Один из них – анализ на ТОРЧ-инфекции, который позволяет выявить четыре заболевания: токсоплазмоз, краснуху, цитомегаловирус и герпес. Инфекции, входящие в ТОРЧ комплекс, относятся к перинатальным инфекциям, которые представляют большую опасность для здоровья будущего ребенка, так как могут вызывать врожденные аномалии плода.
Расшифровка анализа на ТОРЧ-инфекции
Во время беременности любая инфекция опасна, но самой комфортной средой для вируса является молодая ткань, то есть ткань плода. Наиболее опасны вирусы группы TORCH, так как при первичном заражении во время беременности они могут привести к внутриутробному инфицированию плода, что сопровождается поражением органов и систем, повышением риска выкидыша, мертворождения, врожденных уродств и пороков развития. Аббревиатура TORCH заключает в себе названия четырех вирусов, расшифровка анализа на ТОРЧ-инфекции осуществляется следующим образом:
- To – Toxoplasma – токсоплазмоз – достаточно редкая инфекция, которая проходит бессимптомно или проявляется как грипп. Заражение плода происходит только при остром токсоплазмозе у матери, при этом на ранних сроках поражается ЦНС, может развиться микроцефалия, гидроцефалия и т.п. Более позднее инфицирование приводит к желтухе, поражениям сердечнососудистой системы, селезенки, печени и других органов. Если токсоплазмоз прогрессирует, беременность приходится прерывать;
- R – Rubella – краснуха – наиболее распространенный вирус, который обычно вызывает гибель плода либо задержку внутриутробного развития с поражением слуха, зрения, сердца и ЦНС плода. Чаще всего заражение краснухой во время беременности является поводом для ее прерывания;
- C – Cytimegalovirus – цитомегаловирус – вторая по распространенности инфекция из группы TORCH. Заражение происходит воздушно-капельным и половым путем, а также, при грудном вскармливании. Инфицирование плода цитомегаловирусом может привести к выкидышу, поражению ЦНС и головного мозга плода, гибели новорожденного. Возможно также заражение ребенка во время прохождения через родовые пути, что приводит к задержке психического и физического развития, глухоте, эпилепсии, церебральному параличу и т.п.;
- Herpes – герпес – этот вирус присутствует у многих женщин, инфицирование плода может произойти внутриутробно или во время родов. Герпес вызывает у плода задержку развития, слепоту, желтуху, поражение ЦНС, микро- и гидроцефалию и др. Часто инфицирование приводит к гибели плода.
Интерпретация результатов
Лабораторная диагностика при сдаче анализа на ТОРЧ-инфекции заключается в определении в крови человека антител или иммуноглобулинов – специальных белков иммунной системы, которые вырабатываются при встрече с патогенным агентом. Антитела специфичны для каждого конкретного агента, поэтому при их обозначении добавляется название возбудителя, против которого они направлены. Всего выделяют 5 классов иммуноглобулинов (Ig), из которых для диагностики TORCH-инфекций значимы IgM и IgG.
Разные иммуноглобулины вырабатываются на различных стадиях иммунного ответа и обнаруживаются в крови на различных этапах развития вируса, а значит, по их содержанию врач может определить время заражения, спрогнозировать риски, назначить правильную диагностику и лечение.
IgM появляются в крови сразу после заражения и к 1-4 неделе достигают своего максимума. Затем постепенно, в течение нескольких месяцев, их содержание снижается. Это позволяет диагностировать острую форму заболевания на самых ранних стадиях.
IgG начинают определяться в крови немного позже, не ранее, чем через 2 недели после заражения. Уровень антител этого класса повышается медленнее, чем IgM, но они остаются в крови гораздо дольше, для некоторых инфекций – на всю жизнь. Повышенный уровень IgG свидетельствует о том, что организму уже приходилось встречаться с этой инфекцией.
Результаты анализа на ТОРЧ-инфекции расшифровываются исходя из того, что во время беременности опасность представляет первичное заражение матери вирусами, входящими в эту группу, тогда как если организм уже встречался с этими возбудителями ранее, первичное заражение исключается.
Если в анализе крови на ТОРЧ-инфекции обнаружены IgG, а IgM отсутствуют – это значит, что организм уже встречался с этой инфекцией и к ней выработаны защитные антитела – иммунитет. Это идеальный вариант для планируемой беременность или беременной женщины, так как первичное заражение уже невозможно.
Если в анализе крови на ТОРЧ-инфекции отсутствуют оба типа иммуноглобулинов, значит, существует опасность первичной встречи с инфекцией во время беременности. При этом следует периодически контролировать появление антител в крови.
Если в крови установлено наличие IgM – это свидетельствует о недавнем первичном заражении вирусом, для некоторых инфекций это может означать также реактивацию инфекции. Срок заражения можно определить исходя из содержания IgG. Если в анализе крови на ТОРЧ-инфекции они отсутствуют, значит, с момента заражения прошло немного времени.
Когда нужно сдать анализ на ТОРЧ-инфекции?
Следует учитывать, что токсоплазмоз, цитомегалия и герпес могут протекать бессимптомно, или с неявно выраженными симптомами и наличие острой формы заболевания можно узнать, только если сдать анализ на ТОРЧ-инфекции. Поэтому это исследование назначают за 2-3 месяца до планируемой беременности. Если у женщины отсутствуют антитела IgG к краснухе, ей необходимо сделать прививку от этого заболевания, после чего возобновить планирование беременности можно через 3 месяца. Прививок от других ТОРЧ-заболеваний не существует.
Если беременность уже наступила, а анализ на ТОРЧ-комплекс сделан не был, следует провести это исследование как можно быстрее. При отсутствии иммунитета к вирусам этой группы беременной женщине необходимо быть особенно внимательной к своему здоровью и по возможности избегать ситуаций и контактов, которые могут привести к заражению.
TORCH-инфекции. Анализы на ТОРЧ-инфекции.
Цитомегаловирусная инфекция врожденного характера проявляется сразу же после рождения ребенка: у малыша имеются пороки развития, недоразвит головной мозг или имеет место водянка головного мозга, увеличена печень и селезенка, присутствует гепатит, желтуха, пневмония, врожденные аномалии. Ребенок может иметь явную задержку умственного и психического развития, страдает эпилепсией, глухотой, мышечной слабостью и церебральным параличом.
Бывает так, что симптомы ЦМВ проявляется в 2 – 5 лет (глухота, слепота, отставание в психическом развитии, нарушения психомоторного характера).
Именно поэтому цитомегаловирусная инфекция, возникшая у беременных на ранних сроках, является прямым показанием к прерыванию беременности.
В случае если женщина заразилась ЦМВ до наступления беременности и вдруг во время беременности произошло обострение, ей назначают антивирусные препараты и иммуномодуляторы, тогда трагических последствий, как правило, не возникает.
Повторяем: анализ на антитела к цитомегаловирусу сдается на этапе планирования беременности. Если в крови женщины антител нет, необходимо быть предельно осторожной и проводить исследование крови каждый месяц чтобы не пропустить момент первичного заражения, являющегося очень опасным для плода.
Если в крови антитела обнаружены, а беременная женщина – носитель ЦМВ, ей необходимо поддерживать иммунитет. При планировании ребенка мужчина тоже должен пройти обследование на наличие в крови антител к ЦМВ, так как он также может передать ребенку цитомегаловирусную инфекцию
Последним в списке ТОРЧ-инфекций находится герпес. Герпесом называется группа инфекционных заболеваний вирусного генеза. Существуют две группы вирусов – I и II типа.
Герпес I типа – обычная «простуда» на губах, герпес II типа – урогенитальный герпес, как правило, он поражает половые органы.
Путь передачи герпеса – воздушно-капельным и половой, а также вертикальный путь (от инфицированной беременной матери к плоду через плаценту).
При хроническом процессе герпесе I и II типа появляется поражениями кожи, слизистых оболочек, ЦНС, глаз и внутренних органов.
При инфицировании герпесом, в кровь человека начинают поступать антитела, направленные на предупреждение прогрессирования вируса. Герпес способен проявляться при сниженном иммунитете. При заражении женщины герпесом во время беременности, антитела от матери вместе с вирусом способны перейти к плоду, тогда для ребенка опасности нет.
Герпес опасен для плода в период закладки органов и систем органов, что соответствует начальным срокам беременности.
В этом период в три раза возрастает риск возникновения выкидышей и замершей беременности, возможно также возникновение уродств у ребенка. Если инфицирование генитальным герпесом возникло во второй половине беременности, возрастает возможность появления аномалий плода (патология сетчатки глаза, микроцефалия, врожденная вирусная пневмония, пороки сердца). У женщины могут даже произойти преждевременные роды.
Плод, инфицированный ВПГ, может погибнуть внутриутробно, у него может развиться детский церебральный паралич, слепота, глухота и эпилепсия.
Ребенок может заразиться герпесом во время родов (при передаче инфекции через зараженные родовые пути матери). Особенно это небезопасно если во время беременности у женщины возникло обострение генитального герпеса, при локализации высыпаний на шейке матки или по ходу родовых путей. Если до родов у женщины выявляется вирус герпеса, то проводят плановое кесарево сечение с целью уменьшения риска инфицирования ребенка.
Именно поэтому пары, планирующие наступление беременности в обязательном порядке должны обследоваться на наличием герпеса.
При выявлении вируса герпеса, назначается лечение, которое не оказывает негативного влияния на здоровье матери и ребенка. Если имеется необходимость, препараты для лечения герпеса назначается даже во время беременности (противовирусные препараты, которые подавляют герпетическую активность, стимуляторы иммунитета в особенности увеличивающие в организме концентрацию интерферона).
АНАЛИЗЫ НА ТОРЧ-ИНФЕКЦИИ СДАЮТСЯ НА ЭТАПЕ ПЛАНИРОВАНИИ БЕРЕМЕННОСТИ И НА РАННИХ СРОКАХ ЕЕ НАСТУПЛЕНИЯ.
Если в процессе обследования выявили, что в организме женщины имеются антитела к данной инфекции ТОРЧ и количество их нормальное, это означает, что при наступлении беременности ТОРЧ-инфекция не опасна для плода.
Если антител к ТОРЧ-инфекции в крови женщины не обнаружено, при наступлении беременности женщина должна быть предельно внимательна, осторожна и соблюдать меры профилактики (не посещать места с большим скоплением людей, принимать препараты, стимулирующие иммунитет, сбалансировано питаться, проводить много времени на свежем воздухе, активно двигаться).
Необходимо также соблюдать профилактические мероприятия, направленные против токсоплазмоза: соблюдать правила личной гигиены, не контактировать с кошками, подвергать сырое мясо хорошей термической обработке.
В КАЧЕСТВЕ ПРОФИЛАКТИКИ КРАСНУХИ ЗА НЕСКОЛЬКО МЕСЯЦЕВ ДО ПЛАНИРУЕМОЙ БЕРЕМЕННОСТИ ЖЕНЩИНЕ НУЖНО СДЕЛАТЬ ПРИВИВКУ ПРОТИВ КРАСНУХИ.
В качестве профилактики ТОРЧ-инфекций врач должен порекомендует беременной женщине, в крови которой не выявили антитела к заболеваниям, дополнительно проходить обследование крови на наличие антител к инфекциям во время самой беременности. Это очень важно в плане перехвата первичной инфекции и принятия необходимых профилактических и лечебных мер. Анализы на наличие антител к ТОРЧ-инфекциям (цитомегаловирус, герпес), сдают оба партнера – женщина и мужчина – родители ребенка.
Если в период планирования беременности анализы не были сданы, необходимо сдать их как можно скорее, желательно на ранних сроках наступления беременности. Первичное заражение ТОРЧ-инфекциями опасно для жизни и здоровья ребенка!
С помощью ПЦР можно выявить наличие или отсутствие ДНК возбудителя, а также можно определить тип возбудителя (герпес I или II имеет место).
При диагностике методом ПЦР используют кровь, моча, влагалищные выделения или выделения из канала шейки матки. ПЦР обладает высокой точностью результатов (около 90 – 95%). Результаты исследования методом ПЦР, как правило, готовы через два дня.
Также при беременности возможно следующие заболевания: мочекаменная болезнь, пиелонефрит, гидронефроз.
Про венерологию
21.09.2018| admin|
В ТОРЧ группу входят вирусные и бактериальные инфекции, многие из которых протекают бессимптомно, но при первичном заражении ими во время беременности могут пагубно воздействовать на все системы и органы плода, главным образом на его нервную систему, повышая риск выкидыша и пороков развития.
Что входит в ТОРЧ-инфекции
В основе термина TORCH лежит сокращение (по первым буквам) латинских названий наиболее часто встречаемых врожденных инфекций. Синонимом термина «ТОРЧ-инфекции» является термин «внутриутробные инфекции» или «ВУИ».
В группу TORCH-инфекций включают следующие заболевания:
- Т – токсоплазмоз (toxoplasmosis);
- О – другие инфекции (others): сифилис (бледная трепонема), ВИЧ, ветряную оспу, хламидиоз, гепатит В и С;
- R – краснуху (rubella);
- С – цитомегаловирусную инфекцию или ЦМВ (cytomegalovirus);
- H – герпес (herpes simplex virus).
Анализ на ТОРЧ-инфекции желательно сдать до наступления беременности – на стадии планирования (за 2-3 месяца до планируемого зачатия) или на как можно более ранних сроках беременности. Причем анализы необходимо сдать вне зависимости от самочувствия беременной женщины, так как большинство ТОРЧ-инфекций никак себя не проявляют и протекают бессимптомно, но представляют реальную опасность нормальному внутриутробному развитию ребенка. Именно поэтому анализы на ТОРЧ-инфекций входят в базовый спектр обследования беременных женщин в женских консультациях в рамках оказания медицинской помощи женщинам в период беременности.
Анализ на TORCH- инфекции
Обследование беременных на ТОРЧ-инфекции проводят только один раз – при постановке на учет в женской консультации. Для анализа на TORCH- инфекции используют сыворотку или плазму. Разные иммуноглобулины появляются в крови в разное время. Поэтому для диагностики ТОРЧ-инфекций в крови определяют наличие или отсутствие антител к возбудителю.
После заражения, первыми появляются (в минимальной концентрации) специфические IgM-антитела, которые достигают своего максимума к концу первого – началу третьего месяца заболевания, затем их содержание снижается и через несколько месяцев (от 2 до 6) они перестают определяться. Иммуноглобулины класса G появляются в сыворотке крови на второй-третьей неделе заболевания и достигают пика своей концентрации на месяц позже IgM-антител. В дальнейшем, содержание IgG-антител может снижаться, но они, как правило, продолжают определяться пожизненно.
Диагностика TORCH-инфекции заключается в определении антител (иммуноглобулинов) к группе инфекций. Антитела – это защитные белки иммунной системы, образующиеся в организме при попадании чужеродных веществ, международное обозначение их – Ig. Для диагностики TORCH-инфекции используются антитела IgG и IgM.
Анализ крови на TORCH-инфекции является комплексным исследованием, в его состав входит 8 тестов — определение антител IgM и IgG:
- к вирусу простого герпеса 1,2 типа;
- к цитомегаловирусу IgM и IgG;
- к вирусу краснухи IgM и IgG;
- к Toxoplasma gondii IgM и IgG;
Антитела IgM – титры говорят об острой фазе заболевания. В некоторых случаях антитела IgМ могут сохраняться в организме после первичного заражения долгое время. Для определения давности заражения беременной используется сопоставление результатов обнаружения IgM с титром и авидностью IgG.
Антитела IgG – повышение говорит о том, что организм уже когда-то встречался с этой инфекцией и выработал иммунитет.
Лаборатории могут определять наличие антител IgG и IgM для каждого показателя ТОРЧ-инфекции как качественно (в результате будет указано, обнаружены/не обнаружены или отрицательно/положительно), так и количественно (результат покажет количество антител — титры).
Возможные результаты анализа на TORCH-инфекции во время беременности
| – | – | Нет иммунитета к инфекции (организм с данной инфекцией ранее не встречался). Существует вероятность первичного заражения во время беременности. Необходимы профилактические мероприятия и мониторинг уровня антител во время беременности. |
| – | + | Начало болезни, заражение было недавно |
| + | + | Острая стадия заболевания. Существует опасность внутриутробного инфицирования. Рекомендуется проведение дополнительных методов обследования – тест на авидность антител IgG. |
| + | – | Ваш организм уже встречался с данным возбудителем и выработал иммунитет. Опасности для малыша нет. |
Основной задачей проведения скрининга на TORCH-инфекции, является выделение группы риска по первичному инфицированию и диагностика внутриутробных инфекций.
Чем опасны ТОРЧ-инфекции при беременности
Наиболее опасным для плода является первичное инфицирование (заражение) беременной ТОРЧ-инфекциями, особенно на ранних ее сроках, поэтому если при обследовании на ТОРЧ-инфекции до беременности в крови женщины обнаруживаются антитела к ним, то женщина может спокойно планировать беременность – сформировавшийся иммунитет защитит ее и будущего малыша. Если же антител к ТОРЧ-инфекциям не обнаруживается, значит, беременной женщине необходимо будет принимать дополнительные меры для того, чтобы обезопасить от них себя и своего будущего ребенка.
Если заражение ТОРЧ-инфекцией произошло в первые несколько недель после оплодотворения, то повышается риск неразвивающейся беременности и выкидышей, либо, если беременность сохранилась, у малыша могут развиться многочисленные пороки развития органов вследствие поражений на клеточном уровне.
Если первичное заражение ТОРЧ-инфекцией произошло в третьем триместре, у малыша развиваются воспаления различных органов, у таких деток всегда имеются симптомы неврологического поражения центральной нервной системы различной степени выраженности.
Чем опасен токсоплазмоз для беременной? Тяжесть поражения плода токсоплазмозом находится в зависимости от срока инфицирования (стадии внутриутробного развития). Первичное заражение токсоплазмозом в ранние сроки нередко для эмбриона заканчивается его гибелью. При инфицировании на более поздних сроках процент передачи токсоплазмоза плоду очень высок, но риск тяжелых поражений плода снижается. При этом возможно развитие заболевания через несколько лет: заболевания сетчатки глаза, дефекты слуха, эндокринные нарушения и др. Если женщина переболела токсоплазмозом до беременности (не менее чем за полгода до нее), ее будущему ребенку токсоплазмоз не угрожает.
Чем опасна краснуха для беременной? Особенно опасно заболевание в первом триместре беременности. В этом случае больше половины детей рождаются с синдромом врожденной краснухи (СВК) который может включать серьезные врожденные аномалии органов зрения (катаракта, глаукома), пороки сердечно-сосудистной системы, пороки органов слуха, поражения центральной нервной системы, пищеварительной и мочеполовой систем. Задержку роста и сахарный диабет также связывают с поздними осложнениями внутриутробной краснухи. Потенциальная опасность внутриутробного инфицирования плода происходит в 100% случаев в первые 12 недель беременности. Если инфицирование произошло на 13-16 неделе беременности, то у родившегося ребенка может быть выявлена глухота. На более поздних периодах беременности (17-20 недель) инфицирование плода наблюдается редко.
Чем опасна цитомегаловирусная инфекция для беременной? Цитомегаловирусная инфекция занимает одно из первых мест по внутриутробному инфицированию плода. Заражение чаще всего происходит в родах. Опасность цитомегаловирусной инфекции для плода возникает только при первичном заражении женщины во время беременности. ЦМВ может привести к внутриутробной гибели плода или рождению ребенка с врожденной цитомегаловирусной инфекцией (гепатит, желтуха, увеличение печени и селезенки, пневмония, пороки сердца, врожденные уродства). Родившийся ребенок может страдать задержкой психического развития, глухотой, эпилепсией, церебральным параличом, мышечной слабостью.
Чем опасен герпес для беременной? При первичном заражении герпесвирусной инфекцией в первые 20 недель беременности повышается риск спонтанного аборта, а в последние недели – способствует преждевременным родам, либо к врождённому герпесу у ребенка, который характеризуется желтухой, увеличением печени и селезенки, аномалиями развития центральной неровной системы (ЦНС) и т. д. При первичном заражении герпесом во время беременности, особенно на начальной ее стадии, когда закладываются все органы и системы будущего ребенка, герпесная инфекция может быть смертельно опасной для плода.
© Copyright: kukuzya.ruЗапрещено любое копирование материала без согласия редакции.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе