Свободная жидкость в брюшной полости на узи
УЗИ брюшной полости на свободную жидкость
Альтернативные названия: УЗИ живота на свободную жидкость. Англ.: Using ultrasound to detect free abdominal fluid (Abdominal ultrasonography).
Брюшная полость в норме не содержит свободной жидкости. Листки брюшины, выстилающие все органы живота, постоянно секретируют определенное количество жидкости, но они же ее и поглощают. Этот процесс необходим, чтобы органы брюшной полости свободно скользили относительно друг друга.
При некоторых патологических состояниях отмечается нарушение процесса синтеза и всасывания жидкости, в результате чего она накапливается в полости живота. В основном это происходит при хронических заболевания – циррозе печени с синдромом портальной гипертензии, при сердечно-сосудистой недостаточности, различных опухолях, перитоните.
При травмах живота в брюшную полость может попасть кровь или содержимое полых органов (желудка, кишечника, желчного пузыря), что тоже проявляется появлением свободной жидкости.
Выявить свободную жидкость в животе можно с помощью ультразвукового исследования.
Показания для УЗИ живота на свободную жидкость
УЗИ брюшной полости на предмет свободной жидкости проводят при следующих заболеваниях:
- патология печени – цирроз и гепатит;- острая хирургическая патология: аппендицит, холецистит, кишечная непроходимость, подозрение на
- гинекологические заболевания: кисты яичников, внематочная беременность, разрыв фолликулов; перфоративную язву и др.;
- травмы живота: подозрение на разрыв печени, селезенки, кишечника, желудка или мочевого пузыря;
- онкологические заболевания: опухоли печени, почек, матки и яичников, забрюшинные опухоли.
Свободная жидкость в животе может быть выявлена при ультразвуковом исследовании органов брюшной полости и малого таза.
Противопоказания
К данному исследованию противопоказаний нет – УЗИ может быть проведено пациенту по экстренным показаниям в любом состоянии. При плановом исследовании не рекомендуется проводить УЗИ неподготовленному пациенту. Так как у врача могут возникнуть затруднения при определении объема жидкости из-за загазованности кишечника.
Как готовиться к УЗИ брюшной полости на свободную жидкость
При экстренном исследовании не требуется абсолютно никакой подготовки. Плановым пациентам за 2-3 дня рекомендуется придерживаться диеты с пониженным содержанием клетчатки. За сутки можно принять слабительные препараты или накануне сделать очистительную клизму. Данные манипуляции позволяют повысить точность исследования при поиске причины появления свободной жидкости в животе.
Методика проведения
Пациент находится в положении лежа на спине. Исследование начинается справа с подреберной области, датчик постепенно спускается вниз до гребня подвздошной кости по переднеподмышечной линии, затем осуществляется сканирование по среднеподмышечной линии в обратном направлении. Аналогично процедура производится слева. После этого в надлобковой области исследуют малый таз. В средней части живота может быть выявлена жидкость в межкишечном пространстве.
Интерпретация результатов
Жидкость при ультразвуковом исследовании имеет анэхогенную структуру, то есть свободно проводит звуковые волны. На экране монитора она выглядит как обширные темные участки. В правой половине брюшной полости жидкость может появляться при перитоните (при холецистите и аппендиците), повреждении печени (кровь). Слева кровь в животе может свидетельствовать о разрыве селезенки.
При асците определяется огромное количество жидкости во всех отделах живота, при гинекологических заболеваниях она преимущественно локализуется в малом тазу. Для более подробной локализации врач может попросить пациента перевернуться с боку на бок или принять вертикальное положение.
Специалист УЗ-диагностики может приблизительно определить количество жидкости в брюшной полости, что позволяет судить о тяжести заболевания или об объеме кровопотери.
Дополнительная информация
Альтернативными методами диагностики являются КТ и МРТ исследования, однако УЗИ более доступно и выполняется гораздо быстрее. Выявить жидкость в животе можно также с помощью лапароцентеза – прокола передней брюшной стенки, но это более опасный и менее точный метод.
Литература:
- Атлас ультразвуковой диагностики неотложных заболеваний органов брюшной полости Конькова М.В., Смирнов Н.Л.
- Клиническое руководство по ультразвуковой диагностике в 2-х томах. Под редакцией Митькова В.В. М., Видар, 1997
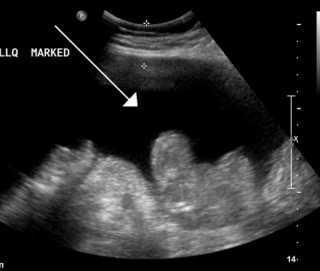
УЗИ признаки свободной жидкости в брюшной полости
 Современная медицина имеет множество видов безболезненной диагностики для различных патологий в теле человека.
Современная медицина имеет множество видов безболезненной диагностики для различных патологий в теле человека.
Одной из таких проблем является скопление жидкого транссудата в брюшной полости. В диагностике свободной жидкости в животе главным помощником является ультразвуковое исследование органов брюшной полости.
Жидкость в брюшной полости
Различные патологические состояния в организме человека могут спровоцировать появление в брюшной полости свободной жидкости. При накоплении большого количества таковой пациенту ставят диагноз «асцит».
ВНИМАНИЕ! Необходимо как можно быстрее выявить причину такой патологии, так как выпот жидкости в брюшную полость является благоприятной средой для развития болезнетворных бактерий. Данная проблема в дальнейшем способна привести к перитониту, гепаторенальному синдрому и другим заболеваниям внутренних органов.
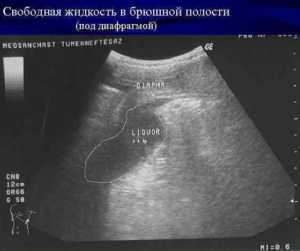 Благодаря ультразвуковому исследованию стало возможным определение количества транссудата от 30 мл. Ранее, при выполнении рентгенологического исследования, было возможно определение жидкости лишь от 500 мл.
Благодаря ультразвуковому исследованию стало возможным определение количества транссудата от 30 мл. Ранее, при выполнении рентгенологического исследования, было возможно определение жидкости лишь от 500 мл.
Основной УЗИ признак наличия жидкого транссудата в животе — появление тёмного очага, способного изменять свою локализацию.
СПРАВКА. Для того чтобы не упустить наличие выпота лучше всего провести дополнительное исследование малого таза.
Жидкость в желудке
При выполнении планового УЗИ органов брюшной полости пациент должен соблюдать определённые рекомендации по подготовке. Основное правило – прийти на диагностическую процедуру нужно натощак.
В таком состоянии в здоровом желудке должно содержаться небольшое количество слизи. Однако возможно избыточное образование муцина желудком, что непременно найдёт своё отражение на изображении при проведении ультразвуковых волн.
ВАЖНО! При обнаружении избыточной жидкости в желудке натощак необходимо обратиться к гастроэнтерологу для дальнейшего дообследования.
На УЗИ также будет отмечаться тёмный очаг. Однако он будет отграничен стенками желудка, в отличие от транссудата в брюшной полости.
Жидкость в кишечнике
В норме при опорожнённом кишечнике на УЗИ видны петли кишечника и скопившееся в них газообразное содержимое. Если кишки опорожнены не полностью, в них выявляются каловые массы, имеющие структуру повышенной эхогенности. Однако при различных воспалительных заболеваниях в просвет кишечной трубки выделяется жидкий экссудат, который при ультразвуковом исследовании имеет гипоэхогенную структуру.
В заключение хочется отметить, что жидкость в животе и малом тазу – это не добрый знак. При выявлении выпота необходимо обязательно показаться врачу, найти причину развития такого патологического состояния и пролечиться, ведь свободная жидкость угрожает быстрым развитием хирургической патологии. Таким грозным заболеванием является перитонит – воспалительное заболевание висцеральных и париетальных листков брюшины.
УЗИ брюшной полости: абсцесс, перфорация, свободная жидкость, перитонит
Ультразвуковое исследование брюшной полости является ведущим методом диагностики при панкреатите и вспомогательным при остальных перечисленных здесь патологиях.
Асбцесс брюшной полости
Абсцесс - гнойное воспаление с образованием полости.
На УЗИ абсцесс - это ограниченное жидкостное образование, часто имеющее отчетливую стенку (капсулу); содержимое неоднородное, в виде эхогенной взвеси или нитевидных структур. Наличие газа сопровождается эффектом реверберации (процесс постепенного уменьшения интенсивности звука при его многократных отражениях).
Перфорация полого органа (желудка, кишечника)
Перфорация - прободение с выходом содержимого полого органа наружу. Прямой признак - пневмоперитонеум (свободный воздух в брюшной полости). Однако с помощью УЗИ его выявление затруднительно. Иногда свободный воздух обнаруживается под передней брюшной стенкой и вызывает патогномоничный (специфичный) эффект - реверберацию. В ряде случаев в брюшной полости определяется свободная жидкость.
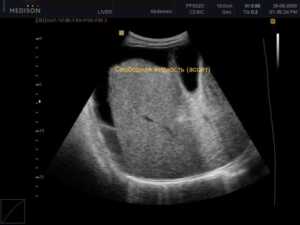
Свободная жидкость в брюшной полости
Является признаком асцита (водянки) или острой абдоминальной патологии с вовлечением в процесс брюшины; в ряде случаев сопровождает закрытую травму органов брюшной полости. Места локации (присутствия) жидкости типичны: околопеченочное, околоселезеночное пространство, малый таз, правый и левый боковые каналы. Жидкость определяется в виде участков низкой эхогенности без четких контуров, изменяющих форму при перемене положения тела. На практике имеет значение количество свободной жидкости. На самом деле точное измерение затруднительно. Обычно используется приблизительное определение объема жидкости в месте наибольшего ее скопления.
Послеоперационные осложнения
Ультразвуковые признаки:
- послеоперационное скопление жидкости (кровь, выпот),
- наличие внутрибрюшных абсцессов (межкишечных, поддиафрагмальных, подпеченочных, абсцессов дугласова пространства). УЗИ может подтвердить, но не исключает наличие абсцесса.
Перитонит
Перитонит - воспаление брюшины. Клинически проявляется выраженной болью в животе, мышечной защитой, отсутствием перистальтики. Имеет место лихорадка, озноб.
На УЗИ при перитоните определяются:
- расширение петель кишечника и заполнение их жидкостью,
- свободная жидкость в брюшной полости,
- утолщение стенок кишечника в связи с отеком,
- наличие межпетлевых или поддиафрагмальных абсцессов.
Острый панкреатит
Острый панкреатит - воспаление поджелудочной железы. Сопровождается острой, мучительной болью в животе с иррадиацией в спину или левый бок; имеет место сильная рвота. Из лабораторных показателей специфичны резкое повышение уровня амилазы и липазы в крови.
На УЗИ в большинстве случаев поджелудочная железа увеличена, контур может быть нечетким. При отечной форме структура может оставаться нормальной. В случае деструктивного панкреатита отмечается неоднородность структуры, вплоть до жидкостных образований в самой железе или в проекции сальниковой сумки. Также определяется свободная жидкость в брюшной или плевральных полостях. В исходе формируются псевдокисты.
Роль УЗИ при остром панкреатите - установление его природы (билиарный, алиментарно-токсический) и степени тяжести, а также определение перипанкреальных изменений, наличия и объема жидкости при асцит-перитоните.
Повреждение поджелудочной железы
Характерных признаков нет. Клиническая картина варьирует от отсутствия симптомов до опоясывающих болей; в крови может быть повышение уровня амилазы, лейкоцитоз.
Ультразвуковая картина при повреждении поджелудочной железы:
- увеличение размеров части или всего органа.
В ряде случаев УЗИ неинформативно. В исходе тяжелых травм образуются посттравматические псевдокисты.
Использованная литература:
- Богданович Б. Б. (10-я городская клиническая больница г. Минска). «Использование ультразвукового исследования в экстренной абдоминальной хирургии».
Материал был полезен? Поделитесь ссылкой:
Подготовка и результаты УЗИ брюшной полости на свободную жидкость
- патология печени – цирроз и гепатит;- острая хирургическая патология: аппендицит, холецистит, кишечная непроходимость, подозрение на
- гинекологические заболевания: кисты яичников, внематочная беременность, разрыв фолликулов; перфоративную язву и др.;
- травмы живота: подозрение на разрыв печени, селезенки, кишечника, желудка или мочевого пузыря;
- онкологические заболевания: опухоли печени, почек, матки и яичников, забрюшинные опухоли.
Свободная жидкость в животе может быть выявлена при ультразвуковом исследовании органов брюшной полости и малого таза.
Противопоказания
К данному исследованию противопоказаний нет – УЗИ может быть проведено пациенту по экстренным показаниям в любом состоянии. При плановом исследовании не рекомендуется проводить УЗИ неподготовленному пациенту. Так как у врача могут возникнуть затруднения при определении объема жидкости из-за загазованности кишечника.
Как готовиться к УЗИ брюшной полости на свободную жидкость
При экстренном исследовании не требуется абсолютно никакой подготовки. Плановым пациентам за 2-3 дня рекомендуется придерживаться диеты с пониженным содержанием клетчатки. За сутки можно принять слабительные препараты или накануне сделать очистительную клизму. Данные манипуляции позволяют повысить точность исследования при поиске причины появления свободной жидкости в животе.
Методика проведения
Пациент находится в положении лежа на спине. Исследование начинается справа с подреберной области, датчик постепенно спускается вниз до гребня подвздошной кости по переднеподмышечной линии, затем осуществляется сканирование по среднеподмышечной линии в обратном направлении. Аналогично процедура производится слева. После этого в надлобковой области исследуют малый таз. В средней части живота может быть выявлена жидкость в межкишечном пространстве.
Интерпретация результатов
Жидкость при ультразвуковом исследовании имеет анэхогенную структуру, то есть свободно проводит звуковые волны. На экране монитора она выглядит как обширные темные участки. В правой половине брюшной полости жидкость может появляться при перитоните (при холецистите и аппендиците), повреждении печени (кровь). Слева кровь в животе может свидетельствовать о разрыве селезенки.
При асците определяется огромное количество жидкости во всех отделах живота, при гинекологических заболеваниях она преимущественно локализуется в малом тазу. Для более подробной локализации врач может попросить пациента пере с боку на бок или принять вертикальное положение.
Специалист УЗ-диагностики может приблизительно определить количество жидкости в брюшной полости, что позволяет судить о тяжести заболевания или об объеме кровопотери.
Свободная жидкость в брюшной полости: подготовка и результаты УЗИ
Ультразвуковое исследование – это один из оптимальных методов диагностики состояния органов брюшной полости. Кроме того что он несет высокую информативность, он еще и является безболезненным и полностью безопасным. За счет того что нет противопоказаний, такое исследование может использоваться для детей любого возраста, в том числе новорожденных и беременных женщин. Именно это метод покажет высокую достоверность результатов при исследовании свободной жидкости в полости живота.
Почему жидкость накапливается?
В нормальном состоянии в полости живота некоторое количество жидкости выделяется, но оно сразу же всасывается в органы, тем самым гарантирует их свободное скольжение друг возле друга. Тем самым обеспечивается сбалансированность секреция/поглощение. В норме свободная жидкость ультразвуком не просматривается, так как ее количество минимальное и обнаружить его не представляется возможным.
В тех ситуациях, когда развиваются патологические процессы, возможно появление избытка жидкости. Это следствие нарушения баланса. Самым распространенным патологическим процессом является асцит. При нем происходит формирование выпота. Причиной развития такой патологии являются хронические заболевания, при которых возникает повышенное давление на воротную вену. К таким болезням относят:
- Цирроз печени.
- Злокачественные новообразования на печени.
- Перитонит.
- Сердечно сосудистая недостаточность.
Частой причиной накопления жидкости являются сбои в работе кишечника, а именно аппендицит, непроходимость, раковые опухоли в кишечнике. В этом случае жидкость способна преобразовываться в гной.
Может она возникать при травмировании закрытой формы. В таком случае жидкость – это кровь или вместилище некоторых органов.
Когда необходимо проведение процедуры?
УЗ исследование не только поможет уточнить факт присутствия излишней жидкости, но и внести корректировку в ходе лечения, отследит динамику и действенность процедур. Это будет зависеть от характера патологии. Такого типа ультразвук является обязательным, если уже постановлены следующие диагнозы:
- Цирроз печени, гепатит.
- Аппендицит.
- Холецистит.
- Непроходимость кишечника.
- При обнаружении опухолей любого органа полости живота, малого таза.
- Травмы, которые могли привести к разрывам: желудка, селезенки, печени, кишечника, мочевого или желчного пузыря.
- При разрыве фолликула, кистозном образовании яичника, беременности за пределами матки.
Противопоказаний к использованию исследования нет. При экстренных ситуациях проводится без подготовки, если же это плановая мера, то нужно пройти несложную подготовку.
Подготовка к ультразвуку
Если такое исследование – это плановая мера, то объем подготовки не большой, но он нужен. Некоторые особенности:
- За 3 дня нужно ограничить потребление газообразующих продуктов, таких как бобовые и капуста в любом виде. Стоит ограничить сырые овощи и фрукты.
- Можно есть – овощи, мясо и нежирную рыбу, приготовленные на пару. Подойдут каши, обязательно нужно пить достаточное количество воды.
- Есть нужно мелкими порциями, но часто.
- Если существует проблема газообразования, нужно дополнительно к диет принимать ферментные препараты.
- Накануне процедуры нужно поужинать не позже 18:00, причем меню должно быть максимально легким.
- Также вечером перед исследованием нужно сделать очистительную клизму с чистой прохладной водой. Объем ее около 1,5 л.
- Перед процедурой утром нельзя есть и пить. Мочевой пузырь желательно опорожнить.
- По поводу отмены медикаментов нужно посоветоваться с лечащим врачом.
Методика проведения
Схема проведения исследования следующая:
- Пациент освобождает от одежды верхнюю часть туловища, ложиться на кушетку, на спину.
- На кожу наноситься специальный гель.
- Начинается исследования и подреберной области с правой стороны, потом опускается вниз до подмышечной области. Аналогично исследование проводится и с левой стороны. После исследуется надлобковая область и малый таз. Такая детальная проверка нужна, потому что скопление жидкости может иметь разную локацию. Даже в межкишечном пространстве.
Симптоматика заболевания
Слизистая представляет собой желейную жидкость. Она обволакивает стенки желудка и не дает вредным веществам поражать их. В медицине слизь имеет другое название — муцин. Муцин — это органический нерастворимый элемент, устанавливающий защитный барьер от соляной кислоты, пепсинов и других вредных веществ.
Защитный барьер в виде слизи — это щелочь, в составе которой аминокислоты и углеводы. Постоянная раздражающая среда вызывает обильное образование слизи. Если постоянно внутрь поступают вредные вещества, и сильно выделяется желудочный сок, нарушается баланс, что вызывает различные сбои в функционировании.
Когда желудок раздражен, он начинает агрессивно проявлять себя и защищаться всеми возможными путями. Главная реакция организма — это чрезмерная выработка слизистой жидкости. Основными сопутствующими симптомами на начальном развитии многих патологий является: неприятный запах изо рта и метеоризмы.
Нужно отметить, что сама по себе слизь не несет ничего опасного. Главная угроза состоит в том, что спровоцировало подобную реакцию организма.
Обнаружение источника болезни и лечение
Узнав о подобном факторе, человек начинает задумываться над вопросом: как избавится от слизи в желудке. Одно без другого невозможно. А значит, прежде чем приступать к лечению, выясняют причину.
Зачастую проблема кроется в проблемах, связанных со сбоями в работе органов ЖКТ. Если слизь из желудка лезет в горло и скапливается там, то, вероятнее всего, внутри прогрессируют такие заболевания, как:
- Панкреатит.
- Язва желудка.
- Холецистит.
- Гастрит.
Читать также Зеленый понос у взрослых и детей: причины, лечение
Наиболее популярной болезнью с избытком муцина считается гипертрофический гастрит, который характеризуется разрастанием эпителия внутри желудка и повышенной работой рецепторов пищеварительной системы. Чаще всего заболевание обнаруживают у людей, возрастной группы от 30 до 50.
Главные симптомы гипертрофического гастрита следующие:
- Чрезмерное выделение слизи и слюны.
- Тошнота.
- Рвота.
- Метеоризмы.
- Вздутие живота.
- Болевые ощущения при пальпации.
- Отсутствие аппетита. Любой прием пищи доставляет человеку чувствовать дискомфорт, а также боль.
- Резкая потеря веса.
Также избыток слизи может быть вызван ригидным антральным гастритом. Характер заболевания — очаговые воспалительные процессы на слизистом желудке. В этом случае, поражаются определенные отделы.
Ригидный антральный гастрит вызывает расширение и уплотнение мышечного слоя на органе. В этот момент стенки органа подвержены деформации. В местах очагового воспаления образуются рубцы.
Признаками этого заболевания являются:
- Потеря веса.
- Тошнота.
- Болевые ощущения.
- Рвота.
Спровоцировать образование слизистой пены внутри желудка могут различные факторы. Все они в основном связаны с повышенным попаданием внутрь вредных веществ. Чаще всего подобное состояние появляется из-за неправильного питания.
Основные причины возникновения жидкости в желудке натощак:
- Неправильное питание.
- Частое употребление продуктов, вызывающих выработку желудочного сока. К таким продуктам относят: различные приправы и специи, фастфуды, жирная, сладкая, копченая еда.
- Вредные привычки.
- Постоянное нарушение режима питания.
- Риски образования слизи.
Избыток муцина запускает различные патологические процессы. Когда слизь выделяется в слишком большом количестве, на защитной оболочке желудка образуются дыры, которые называют пептическими язвами.
Пептические язвы должны в срочном порядке подвергаться лечению. Их нужно вывести или запущенное состояние может привести к дальнейшему негативному влиянию на весь организм и вызывать развитие различных серьезных заболеваний. Язвенные образования поражают эпителий желудка. Чем дольше они игнорируются, тем больше их становиться.
Читать также Болит живот у женщин и тошнит: что делать при сильных болях
Поражается при чрезмерной выработке муцина не только желудок, но и горловая часть. Большая часть заболеваний ЖКТ вызывает выброс слизи и желчи из пищевода в горло. Все неприятные симптомы должны насторожить человека, поэтому обращение к специалисту не рекомендуется откладывать надолго.
Дети реже подвержены такому состоянию. Современная экология и неправильное питание привели к омоложению многих болезней. Даже ребенок теперь может заболеть гастритом, а значит и пенистая жидкость тоже образуется.
Прежде всего лечение должно начинаться с полной диагностики. Для начал
Методы диагностики и выбор медикаментов
а следует обратиться к гастроэнтерологу, который определит перечень различных методов исследования. Выяснив причину образования муцина, можно убрать все симптомы и очаги проблемы.
Конечно, лечение должно быть комплексным. Только такой подход сможет обеспечить полное избавление от проблемы. Большинство медикаментов направлены на устранение симптомов, которые доставляют дискомфорт.
Медикаменты, используемые для купирования заболеваний:
- Антацидные препараты. Уменьшают уровень кислотности, нормализуют выработку соляной кислоты. Это заметно снижает ее воздействие на слизистую оболочку желудка и помогает удалить муцин. Естественно, если нет агрессоров, то и слизи много вырабатываться не должно. Также антацидные препараты способны убирать ряд симптоматических проявлений. Это изжога, болевые ощущения, тошнота, рвота. Время воздействия на организм очень быстрое. Единственно, нужно учитывать, что эффективность препаратов слишком скоротечна. Препараты антацидной группы: Ренни, смесь Бурже, Алмагель, Маалокс, Гастал, Фосфат алюминия, Алгедрат.
- Антисекреторные препараты. Предотвращают чрезмерную выработку желудочного сока и снижают секрецию. Популярные лекарства: Зульбекс, Зантак, Квамател, Гастроцепин, Даларгин.
- Антибактериальные препараты. Способствуют удалению слизи и мокроты в горле, а также избавляют от гнилостных процессов. Лекарства: Омепразол, Амоксициллин, Кларитромицин.
- Обезболивающие и спазмолитические медикаменты. Препараты: Но-шпа, Дротаверин, Верапамил, Папаверин и прочие.
Читать также Пищевое отравление: симптомы, причины и лечение заболевания
Асцит – что же это такое
У здорового человека находится немного жидкости в животе, которая постоянно всасывается и распределяется по лимфатическим сосудам. В определении асцита говорится о патологическом скоплении воспалительного экссудата или транссудата в брюшине.
По скопившемуся объему жидкости в животе, выделяют следующие стадии водянки:
Транзиторный асцит. В брюшине скапливается не более 500 мл жидкости. Такое состояние невозможно определить самостоятельно или при пальпации живота, симптоматика отсутствует. Поэтому больной на первой стадии не подозревает про наличие патологии.
Умеренный асцит. В животе накапливается до 4 литров экссудата. Больной ощущает дискомфорт, водянка видна и выражается в свисающем животе. Диагностируется с помощью осмотра и пальпации места отека.
Напряженный асцит. Жидкость накапливается в большом объеме, в стенках брюшины находится от 10 литров экссудата. Внутренние органы испытывают большое давление, нарушается почечный кровоток. Живот распирает, увеличивается правый и левый бок.
Хилезный асцит. Редко встречающееся осложнение, которое говорит о последней степени цирроза. В брюшине собирается белая жидкость, содержащая жир.
Спровоцировать асцит могут разнообразные хронические или запущенные болезни органов: туберкулезный перитонит, портальная гипертензия, сердечная недостаточность, цирроз печени, канцероматоз брюшины, заболевания по части гинекологии. Лечение асцита, образовавшегося в брюшной полости заключается в диагностике и устранении факторов, провоцировавших его.
Читайте подробнее: Что такое канцероматоз брюшной полости
Асцит при сердечной недостаточности
Скопление патологической жидкости в стенках брюшной и абдоминальной полости иногда происходит из-за проблем с сердцем. Данный фактор провоцирует асцит в 5% случаев. Водянка живота образуется из-за неспособности увеличенного сердца обеспечивать перекачку крови в достаточном объеме.
Основные заболевания сердечной мышцы и сосудов системы, которые приводят к застою и накоплению патологической жидкости:
- травма сердца;
- перегрузка отделов сердца и растяжение его стенок вследствие гипертонического криза,
- артериальной гипертензии, порока сердца;
- кардиомиопатия: истончение или утолщение стенки органа.
Также симптомы водянки наблюдаются при констриктивном перикардите. Любая патология и нарушение в работе сердца может привести к сердечной недостаточности и развитию асцита.
Нельзя игнорировать данное осложнение, так как оно говорит о неэффективности или отсутствии должного лечения причинной болезни. Обязательно срочное удаление патологической жидкости.
Водянка при циррозе печени
В 80% случаев свободная жидкость застаивается в стенках брюшной полости в результате запущенного цирроза. При данной болезни нарушается кровоток, выработка белков плазмы, снижается уровень альбуминов, изменение сосудов печени, серозная оболочка покрывается рубцами. Из-за данных изменений орган становится больше и начинает оказывать давление на воротную вену.
Накопление жидкости в животе возникает при следующих видах цирроза:
- первичный билиарный;
- вторичный;
- врожденный.
Читайте подробнее: Асцит печени при циррозе — сколько живут?
Главные симптомы брюшной водянки при циррозе – это увеличение объема живота на фоне резкой потери общего веса, затрудненное дыхание и повышенная утомляемость. Увеличение живота говорит о практически полном замещении здоровой печеночной ткани на нефункциональную. Больного необходимо госпитализировать и срочно назначить эффективное лечение.
Хилезный асцит
Последняя стадия цирроза печени провоцирует скопление лимфы в стенках брюшины и отек живота. Асцитическая жидкость имеет характерный цвет и состав: молочная с примесями жира.
Кроме увеличения объемов у больного наблюдается нарушение дыхания припухлость лица и ног.
Причины асцита брюшной полости в данном случае следующие:
- гидростатическая гипертензия;
- операции на органах брюшинной полости;
- туберкулез;
- панкреатит;
- травмы печени, желудка, дуоденальной кишки, кишечника и желчного пузыря.
Хилезный асцит лечится с помощью коррекции питания. Диета прописывается жесткая. Направлена она на полное устранение из рациона продуктов, которые провоцируют скопление внутреннего жира.
Хилоторакс
При травме или патологически увеличенных лифматических узлах плевральной области может развиваться скопление жидкости в легких. Среди основных симптомов данного осложнения асцита выделяют одышку, чувство тяжести в груди, нарушение сердцебиения.
Диагностируется данное явление после исследования состава накопленной жидкости. Как правило, она белого цвета, содержит большое количество лимфоцитов. Лечение легочной водянки схоже с лечением асцита живота: диетическое питание, медикаментозная терапия, при отсутствии результата – лапароцентез плевральной полости.
Причины отека живота
При наличии серьезных заболеваний у мужчины или женщины возникает осложнение в виде асцита. Отекает живот постепенно. Определить, почему скапливается большое количество жидкости в брюшине можно только с помощью диагностики.
Основные причины водянки в области живота:
- патологии печени: цирроз, печеночная недостаточность, злокачественные и доброкачественные
- новообразвоания, синдром Бадда-Киари;
- болезни почек: воспаление, мочекаменная болезнь;
- заболевания сердца и сосудов: сердечная недостаточность и другие патологии, приводящие к ней;
- плевральный отек;
- резус конфликт женщины и плода;
- онкология: опухоли желудка с левой стороны, рак органов полости живота;
- заболевания желудка, кишечника, желчного пузыря;
- отсутствие рационального питания, голодание, продолжительная строгая диета.
Асцит брюшной полости диагностируется не только во взрослом возрасте у мужчин и у женщин, существует еще и врожденная водянка. Она может образоваться из-за гемолитического заболевания или скрытого кровотечения.
Читайте подробнее: Жидкость в брюшной полости при раке — прогноз
Для лечения патологии необходимо сделать пункцию жидкости. Если врачи диагностируют хилезный асцит, когда в скапливающемся экссудате повышен уровень жира, назначается строгая диета.
Как распознать патологию
Симптомы водянки ярко выражены, объем живота патологически увеличивается, общее самочувствие ухудшается. Однако увеличение размеров брюшины может говорить и о пакреатите, скоплении каловых масс, беременности. Если стоя наблюдается отвисание живота вниз, а лежа он растекается слева и справа – это водянка.
Кроме отечности, выделяют следующие признаки асцита:
- одышка, кашель, в лежачем положении трудно дышать;
- с увеличением живота начинает болеть в тазу;
- учащенное и безболезненное мочеиспускание, объемы урины не увеличены;
- нарушение функции дефекации;
- отек живота;
- распирание живота;
- нарушение сердечного ритма;
- изжога, частая отрыжка;
- выпячивает пупка, геморрой;
- слабость, сонливость, апатия.
Также в случае последних стадий хронических заболеваний опухший живот болит, мешает нормально двигаться и дышать. Из-за нарушения кровообращения лицо, ноги и руки также отечные. При наклонах вперед болит внизу живота. Признаки водянки усугубляют причинную болезнь.
Диагностика асцита
Увеличение живота не единственный признак асцита, поэтому после осмотра и пальпации назначается лабораторная и инструментальная диагностика. Наличие жидкости в стенках брюшины позволяет отличить осложнение от ожирения.
Для подтверждения наличия асцита и определения его причины врачи пользуются такими методами исследования: локальное ультразвуковое исследование органов; пункция брюшной полости; оценка качества и количества асцитической жидкости; лапароцентез при асците; лабораторное исследование состава жидкости.
Если в транссудате наблюдается менее 500 мкл-1 лейкоцитов, а нейтрофилов до 250 мкл-1 диагностируется водянка. Увеличение последнего показателя говорит о наличии инфекционного возбудителя, например при туберкулезном перитоните.
Как лечить асцит брюшной полости
Лечение асцита заключается в устранении причинной болезни и уменьшении жидкости в брюшине. Избавиться от живота можно с помощью терапевтического парацентеза: прокола и откачки до 4 литров в день. Также для излечения водянки живота врач назначает специальную диету и постельный режим.
Медикаментозное лечение
Если асцит начальный или умеренный, лечащий врач назначает медикаментозную терапию. Основные фармпрепараты – это мочегонные средства, препятствующие застою лишней жидкости. Наиболее популярные диуретики при асците: «Альдактон», «Амилорид», «Веропширон».
Также назначаются витамины (витамин С и Р) и лечебные таблетки («Диосмин», «Реополиглюкин») для укрепления сосудов. Если у пациента хилезный асцит, больному внутривенно вводят раствор Альбумина. При обнаружении в жидкости патогенных бактерий применяется терапия антибактериальными препаратами.
Хирургическое вмешательство
Если медикаментозное лечение асцита не приносит результатов и наблюдается устойчивая форма осложнения, врач назначает лапароцентез брюшной полости.
Откачка жидкости происходит постепенно с введением 0,5% раствора новокаина. Нельзя удалять более 4 литров экссудата за один раз.
Удаление абдоминальной жидкости проводится натощак, за один раз удаляется 5 литров экссудата. После лапароцентеза откачанную жидкость отправляют на обследование, а брюшную полость снова исследуют с помощью узи.
Если водянка является последствием перитонита, хирургическое лечение назначается только во время возникновения спаек в брюшной полости, которые механически воздействуют на кишечник и провоцируют кишечную непроходимость. После операции больному назначается постельный режим и строгая диета.
Народные методы
Лечение водянки живота с помощью альтернативной медицины проводится только в сочетании с медикаментозной терапией.
В народных рецептах содержатся мочегонные растения, которые помогают избавиться от некоторого количества жидкости в брюшине:
- грыжник и толокнянка;
- мать-и-мачеха и липа;
- петрушка;
- семена льна;
- почки и листья березы;
- кукурузные рыльца, хвощ, стручки фасоли;
- готовые аптечные сборы с мочегонным эффектом.
Из перечисленных продуктов готовятся чаи, отвары и настои которые способствуют естественному выведению жидкости. Также для лечения асцита в домашних условиях применяется настой из вишневых плодоножек. Необходимо смешать пол литра кипятка и 25 грамм сырья и настоять в темном месте несколько часов. Пить такую смесь рекомендуется по три стакана в день.
Диетическое питание
Диета при асците является одним из основных методов лечения. Главный запрет – это отказ или употребление до 1 грамма в день соли.
Из рациона рекомендуется исключить следующие продукты: алкоголь; жирное и жареное; пшенную кашу; горох, фасоль; молоко; колбасы; кофе и крепкий чай.
Диетическое питание состоит из большого количества овощей и фруктов: огурцы, баклажаны, капуста, гранат, лимон, сухофрукты. Из пряностей разрешена петрушка. Вся пища должна быть приготовлена на пару или запечена. Каши и супы делаются на постном бульоне. Также рекомендуется пить до 1 литра жидкости в сутки.
Асцит у детей
Асцит у детей при рождении возникает по причине внутриутробного инфицирования или нарушения здоровья матери. Также возможно патологическое развитие внутренних органов из-за генетического сбоя. Если во время беременности у женщины диагностируется сифилис, краснуха или токсоплазмоз, высока вероятность рождения ребенка с водянкой. Увеличенная брюшина давит на внутренние органы и нарушает их нормальное функционирование.
Лечение новорожденного или старшего ребенка должно проходить сразу. Врач назначает диуретические препараты, витамины и гормоны. Если родители заметили отечность живота у ребенка, не лечите его самостоятельно, обратитесь к педиатру.
Сколько живут с асцитом
Игнорировать лечение асцита брюшной полости нельзя. Сама по себе водянка не рассосется, объем жидкости будет увеличиваться. Огромный живот начнет давить на внутренние органы, которые постепенно будут отказывать.
Прогноз продолжительности жизни зависит от причины возникновения осложнения. Люди с циррозом печени требуют пересадки пораженного органа, иначе больной умирает. Даже при удачной трансплантации максимальная продолжительность жизни – 5 лет. Если диагностирована почечная недостаточность, шанса выжить не будет.
При онкологии и хилезном асците жидкость в животе скапливается быстро. Поэтому продолжительность жизни больных с данным диагнозом минимальна.
Можно ли вылечить асцит? Медикаментозная терапия на первых стадиях заболевания значительно облегчит состояние пациента. Если назначается пароцентез при асците, жидкость со временем возвращается и требуется новая операция. Полностью излечить данную патологию невозможно.
Последствия
Длительное скопление жидкости стенках брюшины приводит к множеству последствий и осложнений, которые не совместимы с жизнью.
Если больной вовремя не обратился за врачебной помощью, наблюдаются следующие патологии:
- перитонит;
- сердечные заболевания;
- гидроторакс – накопление жидкости в легочной полости;
- накопление жидкости в мошонке;
- образование диафрагмальной или пупочной грыжи;
- кишечная непроходимость;
- дыхательная недостаточность;
- рефлюкс-эзофагит – воспаление пищевода.
В случае образования осложнений необходимо срочно удалять инфицированную жидкость в полости. Также проводится лечение последствий водянки: медикаментозная терапия и хирургическое вмешательство (чистка кишечника, откачивание жидкости из легких или мошонки, трансплантация пораженного органа).
- https://medoblako.ru/uslugi/uzi-bryushnoy-polosti-na-svobodnuyu-zhidkost/
- http://1uzi.ru/uzi-brushnoy-polosti/svobodnaya-zhidkost-bryushnoy-polosti/
- https://prootravlenie.ru/zhivot/sliz-v-zheludke-gorle-simptomy-prichiny-lechenie
- https://vseoteki.ru/telo/astsit-bryushnoj-polosti.html
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе