Соэ при пневмонии
Соэ при пневмонии у взрослых
Главная » Пневмония » Соэ при пневмонии у взрослых
Показатели анализа крови при пневмонии
Пневмония, или воспаление легких, это инфекционное заболевание, которое характеризуется поражением различных отделов легких. Анализ крови при пневмонии необходимо сдать сразу же после обнаружения этого заболевания.
Клинически эту болезнь можно разделить на:
- очаговую – пневмония, затрагивающая отдельные участки легких (альвеолы и бронхи);
- крупозную – при которой в патологический процесс вовлекается целая доля легкого.
Воспаление легких – одно из самых распространенных заболеваний органов дыхания.
Исследования показывают, что из 100000 населения ей болеют около 400 человек.
Для постановки диагноза и назначения правильного лечения необходима тщательная диагностика. Одним из самых показательных этапов диагностики данного заболевания являются общие, клинические методы обследования. К ним относится осмотр и составление анамнеза пациента. Кроме общего объективного осмотра, для диагноза понадобятся данные лабораторных исследований. Анализы при этой болезни должны обязательно включать общие и биохимический анализы крови, мочи и анализ мокроты. Самое важное и обязательное лабораторное исследование – это общий анализ крови. Иногда при воспалительном процессе анализы крови находятся в норме. Отсутствие реакции крови при этой болезни говорит о том, что ослаблена иммунная система, которая не может адекватно реагировать на воспаление.
Результаты анализов
Рассмотрим результаты анализа крови при воспалении легких. В норме лейкоцитов у мужчин и женщин должно быть 4-9×10 9. Лейкоцитоз, то есть увеличение числа лейкоцитов, характерен для большинства больных и считается одним из первых показателей наличия воспаления в легких. Исключением является воспаление легких, вызванное хламидиями и микоплазмой.
В анализе крови при острой очаговой стадии наблюдается умеренный нейтрофильный лейкоцитоз, а при острой долевой пневмонии тяжелой степени виден значительный лейкоцитоз. Лейкоцитарная формула – это процентное соотношение различных видов лейкоцитов.
- Миелоциты.
- Метамиелоциты.
- Нейтрофилы палочкоядерные: 1-5 %
- Нейтрофилы сегментоядерные: 40-70%.
- Лимфоциты: 20-45%.
- Моноциты: 3-8%.
- Эозинофилы: 1-5%.
- Базофилы: 0-1%.
- Плазмоциты.
Типы лейкоцитарной формулы
При различных заболеваниях в организме человека может наблюдаться 3 основных типа изменения лейкоцитарной формулы:
- Сдвиг лейкоцитарной формулы влево (появляются миелоциты и метамиелоциты).
- Сдвиг лейкоцитарной формулы влево с омоложением (появляются миелоциты, метамиелоциты, промиелоциты, миелобласты и эритробласты).
- Сдвиг лейкоцитарной формулы вправо (уменьшается количество палочкоядерных нейтрофилов в сочетании с наличием гиперсегментированных ядер нейтрофилов).
При острой очаговой пневмонии наблюдается умеренный нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево. При остром долевом виде наблюдается сдвиг лейкоцитарной формулы влево до миелоцитов и метамиелоцитов, токсическая зернистость нейтрофилов.
Еще одним из важных показателей воспаления является СОЭ (скорость оседания эритроцитов). В норме скорость оседания эритроцитов у мужчин 1-10 мм за один час, у женщин – 2-15 мм за один час. При острой очаговой пневмонии СОЭ увеличивается умеренно, но вот при заболевании долевого вида может наблюдаться резкое увеличение СОЭ до 50-60 мм за один час.
Также для диагностики болезни проводится биохимический анализ крови. В этом случае внимание обращают на наличие фибриногена и С-реактивного белка. Норма фибриногена в организме у взрослого человека держится в границах от 2 до 4 г на литр, а норма С-реактивного белка составляет 5 мг/л. Повышение количества фибриногена и С-реактивного белка является показателем воспаления в организме. Так, при острой пневмонии наблюдается увеличение уровня фибриногена и С-реактивного белка, а также сиаловых кислот.
При хронической пневмонии лабораторные показатели могут меняться. В фазе ремиссии, то есть в период ослабления болезни, самочувствие пациента удовлетворительное, поэтому лабораторные показатели могут не проявляться, так как отсутствует воспалительный процесс. Если лабораторные показатели и проявляются, то они характеризуются незначительным увеличением СОЭ, также умеренным лейкоцитозом со сдвигом формулы влево. Еще присутствует увеличение фибриногена и альфа-2- и гаммаглобулинов.
Одним из не менее важных исследований является исследование газового состава артериальной крови. При тяжелом течении болезни, вследствие расстройства дыхания, развивается дыхательная недостаточность, поэтому при исследовании газового состава наблюдается гипоксемия (уменьшение содержания кислорода в крови) и гиперкапния (увеличение содержания углекислого газа). При этом исследовании решается вопрос о назначении оксигенотерапии для устранения кислородной недостаточности.
respiratoria.ru
Может ли быть хороший анализ крови при пневмонии???
Ответы:
Михаил Морозов
Возможна ошибка. Хорошего анализа, при воспалении легких, БЫТЬ НЕ МОЖЕТ! Изменения в общем анализе крови при пневмонии: - при легком течении пневмонии в анализе крови умеренный лейкоцитоз и сдвиг лейкоцитарной формулы влево, повышенная СОЭ; - при средней тяжести — выраженный лейкоцитоз со сдвигом влево до юных форм, повышенная СОЭ; - при тяжелом течении в анализе высокий лейкоцитоз, токсическая зернистость нейтрофилов, резкий сдвиг лейкоцитарной формулы влево вплоть до миелоцитов, снижение числа эозинофилов, лимфоцитов, очень высокая СОЭ. В крови также возможна анемия при длительной интоксикации; увеличение количества эозинофилов более 5 % является ранним и характерным признаком аллергизации и аллергии. - при благоприятном течении воспаления легких (пневмонии) в анализе крови перед кризом нарастает количество эозинофилов и моноцитов;
- отсутствие лейкоцитоза при анализе крови наблюдается у ослабленных и пожилых больных и является прогностически неблагоприятным признаком.
Лёля Иванова
Пневмания - это явный воспалительный процесс, кровь вряд ли покажет хороший анализ
Nos
если у вас анализ крови состоит из одного СОЭ, то тогда может быть и нормальный показатель при пневмонии.
Первые признаки пневмонии у детей и взрослых
Пневмония – заболевание, которое имеет инфекционное происхождение и характеризуется воспалением легочной ткани при возникновении провоцирующих физических или химических факторов, таких как:
- Осложнения после вирусных заболеваний (грипп, ОРВИ), атипичные бактерии (хламидии, микоплазма, легионелла)
- Воздействие на дыхательную систему различных химических агентов — ядовитых паров и газов (см. хлор в бытовой химии опасен для здоровья)
- Радиоактивное излучение, к которому присоединяется инфекция
- Аллергические процессы в легких — аллергический кашель, ХОБЛ, бронхиальная астма
- Термические факторы – переохлаждение или ожоги дыхательных путей
- Вдыхание жидкостей, пищи или инородных тел может стать причиной аспирационной пневмонии.
Причиной развития пневмонии является возникновение благоприятный условий для размножения различных болезнетворных бактерий в нижних дыхательных путях. Оригинальный возбудитель воспаления легких – гриб аспергилла, бывший виновником внезапных и загадочных смертей исследователей египетских пирамид. Владельцы домашних птиц или любители городских голубей могут заболеть хламидийной пневмонией.
На сегодня все пневмонии делят на:
- внегоспитальные, возникающие под воздействием различных инфекционных и неинфекционных агентов вне стен больниц
- госпитальные, которые вызывают внутрибольничные микробы, часто очень устойчивые к традиционному антибактериальному лечению.
Частота обнаружения различных инфекционных возбудителей при внебольничных пневмониях представлена в таблице.
| Возбудитель | Средний % обнаружения |
| Стрептококк – самый частый возбудитель. Пневмонии, вызванные этим возбудителем, является лидером по частоте смертности от воспаления легких. | 30,4% |
| Микоплазма – поражает чаще всего детей, молодых людей. | 12,6% |
| Хламидии – хламидийная пневмония характерна для лиц молодого и среднего возраста. | 12,6% |
| Легионеллы – редкий возбудитель, поражает ослабленных людей и является лидером после стрептококка по частоте летальных исходов (заражение в помещениях с искусственной вентиляцией — торговые центры, аэропорты) | 4,7% |
| Гемофильная палочка – вызывает пневмонию у больных с хроническими заболеваниями бронхов и легких, а также у курильщиков. | 4,4% |
| Энтеробактерии – редкие возбудители, поражают в основном пациентов с почечно/печеночной, сердечной недостаточностью, сахарным диабетом. | 3,1% |
| Стафилококк – частый возбудитель пневмонии у пожилого населения, и осложнений у больных после гриппа. | 0,5% |
| Прочие возбудители | 2,0% |
| Возбудитель не установлен | 39,5% |
При подтверждении диагноза в зависимости от типа возбудителя, возраста больного, наличия сопутствующих заболеваний проводится соответствующая терапия, в тяжелых случаях лечение необходимо осуществлять в условиях стационара, при легких формах воспаления госпитализация больного не обязательна.
Характерные первые признаки пневмонии, обширность воспалительного процесса, острое развитие и опасность серьезных осложнений при несвоевременном лечении – являются основными причинами срочного обращения населения за медицинской помощью. В настоящее время достаточно высокий уровень развития медицины, усовершенствованные методы диагностики, а также огромный перечень антибактериальных препаратов широкого спектра действия значительно снизили уровень смертности от воспаления легких (см. антибиотики при бронхите).
Типичные первые признаки пневмонии у взрослых
Основным симптомом развития воспаления легких является кашель, обычно он сначала сухой, навязчивый и постоянный (см. противокашлевые, отхаркивающие средства при сухом кашле), но в редких случаях кашель в начале заболевания может быть редким и не сильным. Затем по мере развития воспаления кашель при пневмонии становится влажный с выделением слизисто-гнойной мокроты (желто-зеленого цвета).
Любое простудное вирусное заболевание не должно длиться более 7 дней, а резкое ухудшение состояния спустя 4-7 дней после начала ОРВИ или гриппа указывает на начало воспалительного процесса в нижних дыхательных путях.
Температура тела может быть очень высокой до 39-40С, а может оставаться субфебрильной 37,1-37,5С (при атипичной пневмонии). Поэтому даже при невысокой температуре тела, кашле, слабости и других признаках недомогания, следует в обязательном порядке обратиться к врачу. Насторожить должен повторный скачок температуры после светлого промежутка во время течения вирусной инфекции.
Если у больного очень высокая температура, то одним из признаков наличия воспаления в легких является неэффективность жаропонижающих препаратов.
Боль при глубоком вдохе и кашле. Само легкое не болит, так как лишено болевых рецепторов, но вовлечение в процесс плевры, дает выраженный болевой синдром.
Кроме простудных симптомов у больного наблюдается одышка и бледность кожных покровов. Общая слабость, повышенное потоотделение, озноб, снижение аппетита также характерны для интоксикации и начала воспалительного процесса в легких.
Если подобные симптомы появляются или в разгар простуды, или спустя несколько дней после улучшения, это могут быть первыми признаками пневмонии. Больному следует незамедлительно обратиться к врачу, чтобы пройти полное обследование:
- Сдать анализы крови - общий и биохимический
- Сделать рентгенографию грудной клетки, при необходимости и компьютерную томографию
- Сдать мокроту на посев и определение чувствительности возбудителя к антибиотикам
- Сдать мокроту на посев и микроскопическое определение микобактерий туберкулеза
Основные первые признаки пневмонии у детей
Симптомы пневмонии у детей имеют несколько особенностей. Внимательные родители могут заподозрить развитие воспаления легких при следующих недомоганиях у ребенка:
Температура тела выше 38С, длящаяся свыше трех дней, не сбиваемая жаропонижающими средствами, также может быть и не высокая температура до 37,5, особенно у маленьких детей. При этом проявляются все признаки интоксикации - слабость, повышенная потливость, отсутствие аппетита. Маленькие дети (как и пожилые люди), могут не давать высоких скачков температуры при воспалении легкого. Это связано с несовершенством терморегуляции и незрелостью иммунной системы.
Наблюдается учащенное поверхностное дыхание: у малышей до 2 месячного возраста 60 вдохов в мин., до 1 года 50 вдохов, после года 40 вдохов в мин. Зачастую ребенок самопроизвольно старается ложиться на один бок. Родители могут заметить еще один признак воспаления легких у ребенка, если раздеть малыша, то при дыхании со стороны больного легкого можно заметить втяжение кожи в промежутках между ребрами и отставание в процессе дыхания одной стороны грудной клетки. Может появиться нарушения ритма дыхания, с периодическими остановками дыхания, изменениями глубины и частоты дыхания. У грудничков одышка характеризуется тем, что ребенок начинает кивать головой в такт дыхания, малыш может вытягивать губы и раздувать щеки, могут появляться пенистые выделения из носа и рта.
Воспаление легких, вызванное микоплазмой и хламидиями отличаются тем, что сначала заболевание проходит как простуда, появляется сухой кашель, насморк, першение в горле, но наличие одышки и стабильно высокой температуры должны насторожить родителей на предмет развития пневмонии.
Из-за першения в горле сначала может появляться только покашливание, затем кашель становиться сухим и мучительным, который усиливается при плаче, кормлении ребенка. Позже кашель становится влажным.
Дети с пневмонией становятся капризными, плаксивыми, вялыми, у них нарушается сон, иногда могут совсем отказываться от еды, а также появиться диарея и рвота, у грудничков - срыгивания и отказ от груди.
В общем анализе крови обнаруживаются изменения, указывающие на острый воспалительный процесс - повышенная СОЭ, лейкоцитоз, нейтрофилез. Сдвиг лейкоформулы влево с увеличением палочкоядерных и сегментоядерных лейкоцитов. При вирусной пневмонии наряду с высоким СОЭ наблюдается увеличение лейкоцитов за счет лимфоцитов.
При своевременном обращении к врачу, адекватной терапии и должном уходе за больным ребенком или взрослым, пневмония не приводит к серьезным осложнениям. Поэтому при малейшем подозрении на воспаление легких следует как можно раньше оказать медицинскую помощь больному.
zdravotvet.ru
Может ли при пневмонии быть СОЭ - 40?
Ответы:
Ольга Рыбакова
Может. А кто антибиотики назначает? Может, надо посев мокроты на чувствительность сделать? Или другую комбинацию препаратов подобрать.
НЕВЕДОМА ЗВЕРУШКА
соэ после болезни некоторое время повышается, главное чтобы не было сильного лейкоцитоза
emergency
Разумеется, может, и всегда бывает. Но не судите о стадии заболевания по СОЭ - снижаться она будет медленно. Пневмонию лечат и по месяцу, и по два. А то, что не помогают антибиотики - ни капли вины врача здесь нет.. . Антибиотики при пневмонии назначаются методом подбора - не помогла одна группа-отменяют, и назначают другую, потом, если понадобится - третью. Основной показатель эффективности лечения - температура тела, когда пойдет на снижение - это верный знак выздоровления! Поправляйтесь! С уважением,
Дмитрий
Причины повышенной СОЭ в крови у ребенка и взрослого
Медицина не стоит на месте – каждый день появляются и внедряются новые диагностические приемы, позволяющие выявить причины изменений, происходящих в человеческом организме и приводящих к заболеваниям.
Несмотря на это, определение СОЭ не потеряло своей актуальности и активно используется для диагностики у взрослых и маленьких пациентов. Это исследование является обязательным и во всех случаях показательно, будь-то обращение к врачу вследствие заболевания либо диспансеризация и профилактическое обследование.
Данный диагностический тест интерпретируется врачом любой специальности, поэтому и относится к группе общих исследований крови. И, если анализ крови СОЭ повышен, причину врач обязательно должен установить.
Что такое соэ?
СОЭ – это термин, сформированный из заглавных букв полного названия теста – скорость оседания эритроцитов. Простота названия не таит в себе никакой медицинской подоплеки, тест действительно определяет ту самую скорость оседания эритроцитов крови. Эритроциты – это красные кровяные клетки, которые при воздействии антикоагулянтов за определенное время оседают внизу медицинской пробирки либо капилляра.
Время разделения взятой пробы крови на два видимых слоя (верхний и нижний) интерпретируется как скорость оседания эритроцитов и оценивается по высоте полученного в результате исследования слоя плазмы в миллиметрах за один час.
СОЭ относится к неспецифическим показателям, но обладает высокой чувствительностью. Изменением СОЭ организм может сигнализировать о развитии определенной патологии (инфекционного, ревматологического, онкологического и иного характера) еще до начала появления явной клинической картины, т.е. в период мнимого благополучия.
Показатель скорости оседания эритроцитов в крови помогает:
- дифференцировать диагноз, к примеру — стенокардию и инфаркт миокарда, острый аппендицит и внематочную беременность (признаки), остеоартрит и ревматоидный артрит и пр.
- определить ответную реакцию организма во время лечения при туберкулезе, ревматоидном артрите, лимфогранулематозе, диссеминированной красной волчанке и т.д.
- констатировать скрыто протекающее заболевание, однако даже нормальное значение СОЭ не исключает тяжелое заболевание или злокачественное новообразование
Заболевания, сопровождающиеся высокими показателями СОЭ
Скорость оседания эритроцитов имеет важное диагностическое и медицинское значение при подозрении какого-то заболевания. Конечно же, на один только показатель СОЭ не ссылается ни один врач, вынося диагноз. Но вкупе симптомов и результатов инструментальной и лабораторной диагностики он занимает весомую позицию.
Скорость оседания эритроцитов практически всегда повышается при большинстве бактериальных инфекций, протекающих в острой фазе. Локализация инфекционного процесса может быть самая разнообразная, но картина периферической крови всегда будет отражать выраженность воспалительной реакции. Повышается СОЭ и при развитии инфекции вирусной этиологии.
В целом же, заболевания, при которых повышение СОЭ является типичным диагностическим признаком, можно разделить на группы:
- Болезни печени и путей желчевыведения (см. камни в желчном пузыре);
- Гнойные и септические болезни воспалительного характера;
- Заболевания, в патогенезе которых находится разрушение и некроз тканей — инфаркты и инсульты, злокачественные новообразования, туберкулез;
- Болезни крови – анизоцитоз, серповидная анемия, гемоглобинопатии;
- Болезни обмена веществ и патологические изменения эндокринных желез — сахарный диабет, ожирение, тириотоксикоз, муковисцидоз и прочие;
- Злокачественная трансформация костного мозга, при которой эритроциты являются неполноценными и поступают в кровь неготовыми к выполнению своих функций (лейкоз, миеломная болезнь, лимфома);
- Острые состояния, приводящие к увеличению собственной вязкости крови – диарея, кровотечения, непроходимость кишечника, рвота, состояние после операции;
- Аутоиммунные патологии – красная волчанка, склеродермия, ревматизм, синдром Шегрена и другие.
Наиболее высокие показатели СОЭ (более 100 мм/ч) характерны для инфекционных процессов:
- ОРВИ, гриппа, гайморита, бронхитов, пневмоний, туберкулеза и пр.
- инфекций мочевыводящих путей (пиелонефрит, цистит)
- вирусных гепатитов и грибковых инфекций
- длительное время высокая СОЭ может быть при онкологическом процессе.
Стоит отметить, что при инфекционных процессах этот показатель растет не тотчас, а спустя один-два дня после начала заболевания, а после выздоровления некоторое время (до нескольких месяцев) СОЭ будет слегка повышено.
СОЭ – норма и патология
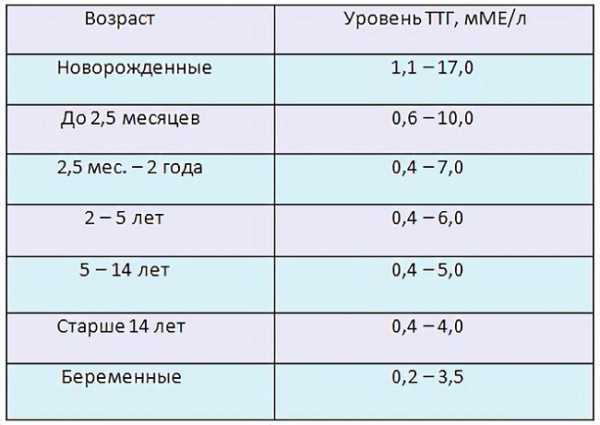
Поскольку этот показатель нормируется, существуют физиологические пределы, которые являются нормальными для различных групп населения. Для детей норма СОЭ варьируется в зависимости от возраста.
Отдельно рассматривается такое состояние женщины как беременность, в этом периоде повышенная СОЭ до 45 мм/ч считается нормальной, при этом беременная женщина не нуждается в дополнительном обследовании для выявления патологии.
| Повышенное СОЭ у ребенка | У женщин | У мужчин |
|
| У мужчин нормативы также установлены согласно возрастным группам.
|
Методики определения СОЭ и интерпретация результатов
В медицинской диагностике применяется несколько разных методов определения СОЭ, результаты которых отличаются друг от друга и не сопоставимы между собой.
Суть метода Вестергрена, широко практикуемого и одобренного Международным комитетом стандартизации исследований крови, заключается в исследовании венозной крови, которая в определенном соотношении смешивается с цитратом натрия. Скорость оседания эритроцитов определяется путем измерения расстояния штатива – от верхней границы плазмы до верхней границы осевших эритроцитов через 1 час после смешивания и помещения в штатив. Если оказывается, что СОЭ по Вестергрену повышен, результат является более показательным для диагностики, особенно в случае ускорения реакции.
Метод Винтроба заключается в исследовании неразведенной крови, смешанной с антикоагулянтом. СОЭ интерпретируется по шкале трубки, в которую помещается кровь. Недостаток метода – недостоверность результатов при показателе выше 60 мм/ч вследствие закупоривания трубки осевшими эритроцитами.
Метод Панченкова заключается в исследовании капиллярной крови, разведенной с цитратом натрия в количественном соотношении 4:1. Кровь отстаивается в специальном капилляре, имеющем 100 делений. Результат оценивается через 1 час.
Методы Вестергрена и Панченкова дают одинаковые результаты, но при повышенной СОЭ метод Вестергрена показывает более высокие значения. Сравнительный анализ показателей представлен в таблице (мм/ч).
| Метод Панченкова | Метод Вестергрена |
| 15 | 14 |
| 16 | 15 |
| 20 | 18 |
| 22 | 20 |
| 30 | 26 |
| 36 | 30 |
| 40 | 33 |
| 49 | 40 |
Стоит отметить, что сейчас активно используются автоматические счетчики определения скорости оседания эритроцитов, не требующие участия человека в разведении порции крови и отслеживания результатов. Для правильной расшифровки результатов обязательно следует учитывать факторы, которые определяют вариации данного показателя.
В цивилизованных странах, в отличии от России (с отсталыми методами диагностики и лечения), СОЭ уже не рассматривается как информативный показатель воспалительного процесса, поскольку имеет массу как ложноположительных результатов, так и ложноотрицательных. А вот показатель СРП (С-реактивный протеин) - это острофазовый белок, повышение которого свидетельствует о неспецифическом ответе организма на широкий спектр заболеваний - бактериальных, вирусных, ревматических, воспалений желчного пузыря и протоков, абдоминальных процессов, туберкулезе, остром гепатите, травмах и пр. - используется в Европе очень широко, он практически заменил показатель СОЭ, как более достоверный.
Факторы, влияющие на этот показатель
Множество факторов, как физиологических, так и патологических, влияют на показатель СОЭ, среди которых выделяют ключевые, т.е. имеющие наибольшее значение:
- показатель СОЭ у женской половины человечества выше, чем у мужской, что обусловлено физиологической особенностью женской крови;
- значение его выше у беременных женщин, нежели у небеременных, и составляет от 20 до 45 мм/ч;
- женщины, принимающие контрацептивы, имеют повышенный показатель;
- люди, страдающие анемией, имеют высокий показатель СОЭ;
- в утреннее время скорость оседания эритроцитов несколько выше, чем в дневные и вечерние часы (характерно для всех людей);
- острофазные белки приводят к ускорению скорости оседания эритроцитов крови;
- при развитии инфекционного и воспалительного процесса результат анализа изменяется спустя сутки после начала гипертермии и лейкоцитоза;
- при наличии хронического очага воспаления этот показатель всегда несколько повышен;
- при повышенной вязкости крови этот показатель ниже физиологической нормы;
- анизоциты и сфероциты (морфологические варианты эритроцитов) замедляют скорость оседания эритроцитов, а макроциты, наоборот, ускоряют реакцию.
Если повышена СОЭ в крови у ребенка - что это значит?
Повышенная СОЭ в крови у ребенка скорее всего указывает на инфекционно-воспалительный процесс, который определяется не только результатом анализа. При этом будут изменены и другие показатели общего анализа крови, а также у детей инфекционные заболевания всегда сопровождаются тревожащими симптомами и ухудшением общего состояния. Кроме того, СОЭ может увеличится при неинфекционных заболеваниях у детей:
- аутоиммунные или системные заболевания - ревматоидный артрит, бронхиальная астма, системная красная волчанка
- при нарушении обмена веществ - гипертериоз, сахарный диабет, гипотериоз
- при анемии, гемобластозах, заболеваниях крови
- заболеваниях, сопровождающихся распадом тканей - онкологические процессы, туберкулез легких и внелегочные формы, инфаркты миокарда и пр.
- травмы
Следует помнить, что даже после выздоровления повышенная скорость оседания эритроцитов нормализуется достаточно медленно, примерно через 4-6 недель после болезни, и если есть сомнения, чтобы убедится, что воспалительный процесс купировался, можно сдать анализ на С-реактивный белок (в платной клинике).
Если обнаружено значительное повышенное СОЭ у ребенка причины, вероятнее всего, заключаются в развитии воспалительной реакции, поэтому в случае детской диагностики говорить о безопасном его повышении не принято.
Наиболее безобидными факторами незначительного повышения этого показателя у ребенка могут быть:
- если незначительно повышена СОЭ у грудничка это может быть следствием нарушения диеты кормящей мамы (обилие жирной пищи)
- прием лекарственных средств (парацетамол)
- время, когда у малыша режутся зубы
- дефицит витаминов
- гельминтозы (см. симптомы глистов у детей, лечение остриц у детей, аскариды - симптомы, лечение)
Статистика частоты повышения СОЭ при различных заболеваниях
- 40% - это инфекционные заболевания - верхних и нижних дыхательных путей, мочевыводящих путей, туберкулез легких и внелегочные формы, вирусные гепатиты, системные грибковые поражения
- 23% - онкологические заболевания крови и любых органов
- 17% - ревматизм, системная красная волчанка
- 8% - анемия, желчнокаменная болезнь, воспалительные процессы поджелудочной железы, кишечника, органов малого таза (сальпингоофорит, простатит), заболевания Лор-органов (гайморит, отит, ангина), сахарный диабет, травмы, беременность
- 3% - заболевания почек
Когда повышение СОЭ считается безопасным?
Многим известно, что повышение этого показателя, как правило, свидетельствует о какой-то воспалительной реакции. Но это не золотое правило. Если обнаружена повышенная СОЭ в крови, причины могут быть вполне безопасными, и не требуют какого-то лечения:
- аллергические реакции, при которых колебания изначально повышенной скорости оседания эритроцитов позволяют судить о правильной противоаллергенной терапии – если препарат действует, то показатель будет постепенно снижаться;
- плотный завтрак до исследования;
- голодание, строгая диета;
- менструация, беременность и послеродовой период у женщин.
Причины ложноположительных анализов СОЭ
Существует такое понятие, как ложноположительный анализ. Тест на СОЭ считается ложноположительным и не свидетельствует о развитии инфекции при наличии следующих причин и факторов:
- анемия, при которой не происходит морфологическое изменение эритроцитов;
- увеличение концентрации всех плазменных белков, кроме фибриногена;
- почечная недостаточность;
- гиперхолистеринемия;
- сильное ожирение;
- беременность;
- пожилой возраст пациента;
- технические погрешности диагностики (неправильное время выдержки крови, температура выше 25 С, недостаточное смешивание крови с антикоагулянтом и пр.);
- введение декстрана;
- проведенная вакцинация против гепатита В;
- прием витамина А.
Что делать, если причины повышенной СОЭ не выявлены?
Нередки случаи, когда причины повышенной скорости оседания эритроцитов не обнаружены, а анализ стабильно показывает высокие показатели СОЭ в динамике. В любом случае, будет проведена углубленная диагностика, дабы исключить опасные процессы и состояния (особенно онкологическую патологию). В ряде же случаев у некоторых людей отмечается такая особенность организма, когда СОЭ повышено вне зависимости от наличия болезни.
В данном случае достаточно раз в полугодие проходить профилактическую диспансеризацию у своего врача, но при возникновении какой-либо симптоматики следует в ближайшее время посетить медицинское учреждение. В данном случае фраза «береженого бог бережет» является отличной мотивацией для внимательного отношения к собственному здоровью!
zdravotvet.ru
Другие статьи
Соэ при воспалении легких у взрослых - Лечение простудных заболеваний
При таком типе патологии наблюдаются следующие отклонения значений общего анализа крови:
- Лейкоцитоз
- Ускорение скорости оседания эритроцитов (СОЭ)
- Лейкограмма со сдвигом влево.
Знание норм показателей ОАК позволит расшифровать результаты и сделать правильное заключение.
В крови здорового человека число лейкоцитов должно быть в пределах 4- 9Г/л. При воспалении лёгких это значение сильно возрастает, бывает до 40-60, так как организм начинает бороться с возбудителем. Подобное зашкаливание белых кровеносных телец называется лейкоцитозом.
Также при диагностике пневмонии важен маркер СОЭ или именуемый ранее РОЭ (реакция оседания).
В норме СОЭ у женского пола не более15 мм/час, у мужского — не больше 10 мм/ч. Для беременных, детей и пожилых людей установлены иные пределы. Во время воспалительного процесса в лёгких происходит повышение его значений, что указывает на развитие заболевания.
Если патология вызвана вирусами, будет наблюдаться лимфоцитоз (увеличение концентрации лимфоцитов), так как именно эти клеточные элементы вступают в борьбу с вирусными агентами. На основании изменений в ОАК при пневмонии (нейтрофилез или лимфоцитоз) врач может определить, какие микроорганизмы явились патогеном болезни: бактерии или вирусы.
Лейкограмма и ее нарушение
Общее название белых кровеносных клеток, которые борются с воспалением, в медицине называют лейкоцитами. Среди них выделяют несколько групп, каждая из которых осуществляет конкретную функцию. Например, в зависимости от внешнего вида разделяют бесцветные нейтрофильные гранулоциты, базофилы темно-фиолетового цвета и розоватые эозинофилы. При пневмонии наблюдается нейтрофилез (увеличение числа нейтрофилов).
В свою очередь, нейтрофильные клетки различаются по возрастному критерию: молодые (палочкоядерные) и зрелые (сегментоядерные). Для здорового организма их процентное соотношение от всего объёма лейкоцитов составляет 1-4% и 40-60% соответственно. При воспалении лёгких оно резко изменяется. Увеличение количества молодых клеток свидетельствует о сопротивлении иммунной системы инфекции. Подобные нарушения называют сдвигом лейкоцитарной формулы влево, т.к. недозрелые клетки в таблице расположены левее сегментоядерных.
Повышение СОЭ: как норма и признак воспаления
Ускорение СОЭ может отмечаться как при патологиях воспалительного характера, так и являться вариантом нормы. Например, у ребенка до года значения СОЭ понижены и даже небольшое их повышение может быть признаком пневмонии. И наоборот, у беременных показатель РОЭ в III триместре колеблется в пределах 30-35 мм/ч, у людей престарелого возраста может достигать уровня 50мм/ч и больше.
Рост СОЭ обусловлен тем, что в жидкой части крови (плазме) при воспалении увеличивается концентрация таких белков, как фибриноген и глобулин, выполняющих защитные функции. По этой причине эритроциты, которые у здорового человека имеют отрицательный заряд и не склеиваются, начинают образовывать столбики, цепляясь друг за друга, и стремительно оседать.
Показатели ОАК при выздоровлении
После восстановления состояния гемограмма крови изменяется к лучшему, но нарушения остаются в ней еще продолжительное время, что говорит о наличии иммунного ответа. Абсолютное содержание лейкоцитов (WBC), как правило, возвращается к норме, СОЭ может сохранять повышенный уровень.
Лейкограмма плавно уравновешивается: юные клетки созревают, переходя в сегментоядерную форму, и изменения постепенно исчезают. Для процесса реконвалесценции свойственно также незначительное повышение числа эозинофилов, что является признаком положительной динамики. И, наоборот, если после перенесенного воспаления легких значения эозинофилов достигли нуля, то это свидетельствует о развитии осложнений.
Особенности ОАК при пневмонии у детей
У детей показатели крови имеют склонность непрерывно меняться. К примеру, до 3-4 лет количество лимфоцитов значительно превосходит число нейтрофилов. Если бы это было обнаружено у взрослого, можно было диагностировать пневмонию вирусной этиологии, но для ребёнка типично.
После пятилетнего возраста, наоборот, начинают доминировать нейтрофилы. В 14-15 лет картина крови детей, включая значение СОЭ, становится близкой к взрослым нормам. Чтобы правильно расшифровать гемограмму ребёнка, следует обратиться к детскому врачу. Педиатр оценит результаты анализа с учетом возраста больного и его самочувствия.
Использованные источники: lekhar.ru
Значение и виды анализов при пневмонии
Такое опасное инфекционное заболевание как пневмония требует незамедлительного лечения. Если есть подозрения, обязательно нужно сдать анализы на пневмонию.
- Симптоматика пневмонии
- Какие анализы нужны при подозрении на пневмонию
- Дополнительные исследования
- Какие виды пневмонии бывают
- Как передается инфекция
- Общий анализ крови при воспалении легких
- Биохимический анализ крови
- Анализ мокроты
- Общий анализ мочи
- Рентгенологическое исследование
- В каких случаях полагается госпитализация
Симптоматика пневмонии
Статистика, увы, свидетельствует, что почти каждый второй житель планеты сталкивался с этим недугом. Еще до сдачи анализов на пневмонию определить болезнь можно по таким признакам:
- Больного бросает в жар, температура поднимается стремительно до 39-40 градусов;
- Частый кашель с обильной мокротой, в которой можно заметить кровянистые и гнойные массы;
- При небольших физических нагрузках и даже в состоянии покоя мучает одышка;
- В груди дискомфортное состоянии;
- Общая слабость, потливость, плохой аппетит и сон из-за воспалительного процесса и интоксикации.







Иногда пневмония протекает почти бессимптомно, есть лишь сухой кашель, слабость и боли в голове.
Какие анализы нужны при подозрении на пневмонию
Пневмония успешно лечится. Но пациенту может грозить гибель. Вот почему так важно быстро определить болезнь и начать лечение. Если симптомы вызывают у доктора подозрения, то он обязательно направит на:
- Общий анализ крови;
- Тест на мокроту;
- Тест на мочу;
- Биохимический анализ крови;
- Флюорографию.
Особенно важный показатель — тест на кровь. Не всегда такой тест отражает проблему. Если иммунитет слабый, то в крови не будет никаких заметных изменений.
Дополнительные исследования
Нередко назначают (в дополнение к основным анализам) УЗИ сердца, так как при воспалении легких страдает и сердце. Нарушения в работе этого органа могут быть следствием пневмонии, либо самостоятельным заболеванием, требующим лечения. Так как наличие еще и воспаления легких приведет к ухудшению.
Еще один дополнительный метод – бронхоскопия. Это эндоскопический метод, благодаря которому можно обнаружить инородные предметы в легких, опухли и воспаления, аномалии в развитии легких, бронхов.
Какие виды пневмонии бывают
Пневмония может возникать по разным причинам. Поэтому различают:
- Внебольничная форма. Встречается чаще всего;
- Госпитальное воспаление легких. Это в том случае, если до поступления в стационар у больного не было никаких признаков этого заболевания;
- Аспирационное воспаление легких. Такая форма недуга образуется при попадании в организм болезнетворных микроорганизмов – чаще вирусов и бактерий, реже кишечной палочки;
- Атипичная пневмония – самая тяжелая форма недуга. Она образуется на основе атипичной микрофлоры (различные грибки, хламидии, микоплазмы и так далее).
Любая форма пневмонии требует комплексного адекватного лечения, опирающегося на точные анализы.
Как передается инфекция
Пневмония вызывается обычно такими патологическими микроорганизмами как стафилококки, пневмококки и гемофильная палочка. Крайне редко недуг вызывают клебсиеллы, кишечная палочка. В этом случае болезнь протекает особенно тяжело.
Передается болезнь через предметы обихода и вещи, на которые вместе с мокротой попали бактерии, через руки, воздушно-капельным путем.
Но речь идет только о путях передачи – не самого воспаления легких, а лишь возбудителя недуга. А далее разовьется болезнь или нет, зависит от иммунитета человека.
Общий анализ крови при воспалении легких
Общий анализ крови показывает сразу несколько важных параметров.
Эритроциты
Эти компоненты крови разносят кислород по клеткам организма. При простудных заболеваниях их количество падает. А при воспалении легких может немного увеличиться, чтобы дать отпор болезнетворным бактериям и вирусам.

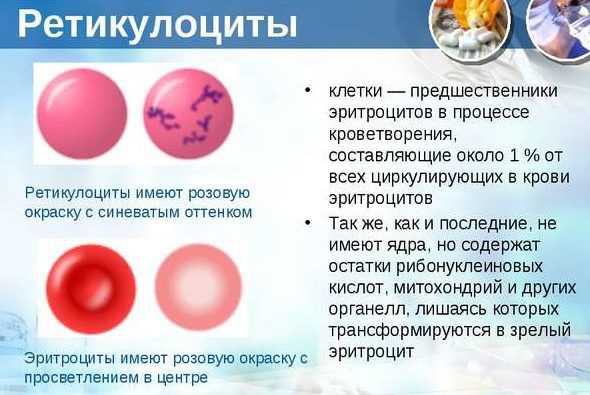
Ретикулоциты
Это такие клетки, которые образуются костным мозгом. Из них впоследствии рождаются истинные эритроциты. Если в организме проблемы, то ретикулоцитов в крови становится больше, для того, чтобы переродиться в эритроциты и пополнить ряды «борцов» с бактериями и вирусами. Массовая гибель эритроцитов – кровеносных телец, осаждение эритроцитов по результатам анализа говорит о воспалительном процессе.
Тромбоциты
Даже при воспалении их количество должно оставаться неизменным, количество имеет значение только при свертываемости крови.

Лейкоциты
Это клетки иммунной системы, которые непосредственно борются с чужеродными бактериями и выводят продукты их жизнедеятельности. Высокое содержание лейкоцитов говорит о том, что в данном случае идет воспалительный процесс с присутствием бактерий, например, пневмококковой пневмонии.

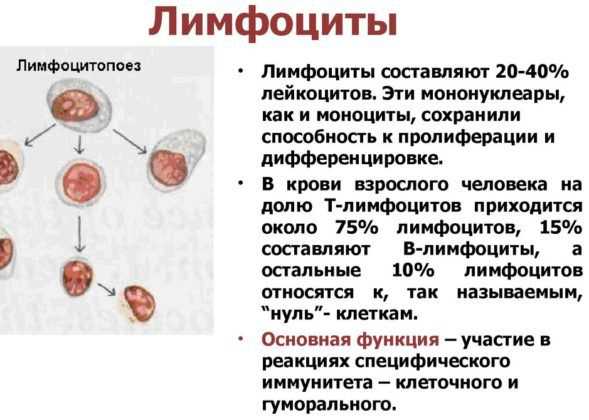
Лимфоциты
Их увеличение говорит о вирусном происхождении пневмонии. Эти клетки ответственны за распознавание болезнетворных «пришельцев», а также за выработку антител.
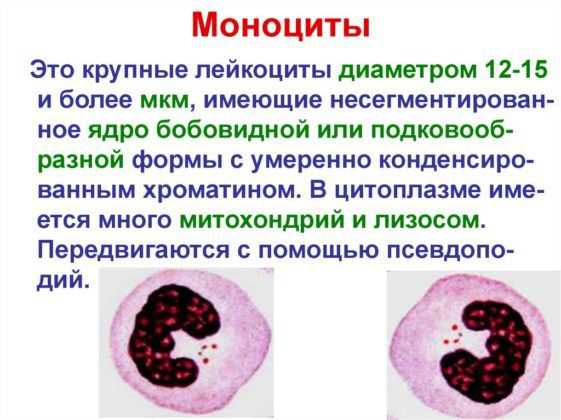
Моноциты
Это крупные иммунные клетки, которые борются с инфекцией. Если их много, то тест прямо указывает на наличие воспаления в легких. Эти клетки выводят болезнетворные микроорганизмы, а также обезвреживают мертвые клетки организма.
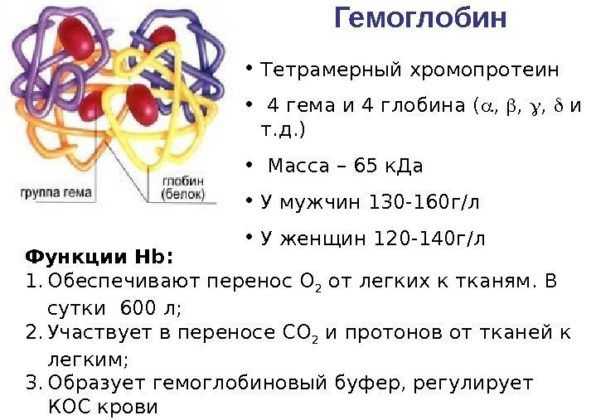
Гемоглобин
Это компонент эритроцитов, который способствует поглощению кислорода в легких и высвобождению его в тканях. Если гемоглобин падает, это говорит о воспалительном процессе и снижении иммунной защиты организма.
Это показатель скорости осаждения эритроцитов. То, с какой скоростью выпадают в осадок эритроциты, говорит о степени воспалительного процесса. СОЭ можно считать одним из главных показателей при сборе анализов на пневмонию. Существуют нормы СОЭ для детей, взрослых, беременных, показатели различны.

Биохимический анализ крови
Биохимический анализ крови – один из главных показателей, с которого и начинают. Он показывает происходящие метаболические процессы организме:
- Сбои в работе внутренних органов;
- Присутствие патологической флоры, а также продуктов их жизнедеятельности. А это, в свою очередь, показывает на степень заболевания.
Берут такой тест из вены. И в бланке результата биохимического анализа крови указаны три графы: норма, реальное положение, степень отклонения от нормы. Ели бланк заполнен вручную лаборантом, значит анализы приводились вручную, если автоматически – то и система анализа также автоматическая.
Лучшими показателями считают те, что выполняются комбинированно – вручную и автоматически. Автомат не может дать реальную картину: состав крови может различаться в зависимости от изменений, связанных с гормональным сбоем, сменой питания, режима сна и отдыха и так далее. Биохимический анализ крови может меняться даже при прорезывании зубов.
Анализ мокроты
Анализ мокроты указывает на степень поражения организма пневмонией, а также на причину возникновения воспаления. Если и биохимический анализ крови, и общий указывает на наличие проблемы, то обязательно делается посев мокроты. И он указывает на конкретные грибки и бактерии, а также их реакцию на те или иные препараты. Можно получить и дополнительные сведения:
- Если в выделениях есть кровянистые вкрапления, то это свидетельствует об очаговой или крупозной пневмонии — поражении всей доли легкого;
- Если мокрота ярко-желтая, то, скорее всего, речь идет об аллергическом течении болезни;
- Желчные пигменты в мокроте указывают на очень серьезное поражение, когда часть легких уже начала постепенно заполняться кровью.
Сложно взять мокроту на анализ у малышей. Они склонны ее проглатывать. Поэтому чаще всего берут слизь из носа на анализы.
Общий анализ мочи
Еще один важный показатель – общий анализ мочи. У здорового человека моча прозрачная, без осадка, с характерным желто-коричневым цветом (цвет может меняться из-за употребления некоторых продуктов, но это не говорит о патологии). При воспалении легких и пневмонии в моче наблюдается осадок, сама жидкость мутная. Это говорит о наличии белка, а он свидетельствует о воспалении.

Рентгенологическое исследование
 При подозрении на пневмонию человека отправляют еще и на рентгенологическое обследование. Этот метод дает возможность увидеть очаги поражения легких пневмонией. Эти патологические участки отражаются темным светом на снимке.
При подозрении на пневмонию человека отправляют еще и на рентгенологическое обследование. Этот метод дает возможность увидеть очаги поражения легких пневмонией. Эти патологические участки отражаются темным светом на снимке.
Есть еще и компьютерная томография. Она позволяет увидеть патологию в деталях, в самом ее зародыше. Это более точное обследование – даже небольшие рубцы от перенесенного ранее недуга не останутся незамеченными.
Все названные методы исследования дают в совокупности истинную картину происходящих процессов в организме, позволяют определить причины заболевания, степень поражения легких, а также состояние иммунной системы. В итоге врач назначит адекватное лечение.
В каких случаях полагается госпитализация
Не всегда больного с пневмонией направляют на стационарное лечение. Это необходимо только для пожилых людей и детей, а также беременных женщин. Остальные пациенты могут получить лечение и в домашних условиях. Но все зависит от состояния. Госпитализации подлежат те пациенты, у которых:

- Тяжелая дыхательная недостаточность;
- Нарушение сознания;
- Требуется вентиляция легких с помощью специальной аппаратуры;
- Состояние стремительно ухудшается;
- Поражено несколько долей легких;
- Артериальное давление упало;
- Количество мочи резко сократилось.
При наличии хотя бы одного из признаков, больного направляют на больничное лечение в условиях стационара. Круглосуточное наблюдение з состоянием, принятие адекватных мер поможет быстрее справиться с критическим состоянием и полностью избавиться от болезни. Иммунитета против пневмонии не образуется. Но вакцинация от гриппа поднимает общий уровень иммунитета, что убережет от заражения пневмонией.
Использованные источники: tvoypulmonolog.ru
JMedic.ru
Пневмония – это опасное инфекционное заболевание, связанное с поражением нижних респираторных отделов и паренхимы легкого. Выставляется оно на основании физикальных данных, оценки объективного статуса больного и специфичных для этого заболевания жалобах. Сразу же необходимо начинать эмпирическую антибактериальную терапию (то есть с помощью антибактериальных препаратов широкого спектра действия). Она может быть назначена без проведения дополнительных методов исследования. Безусловно, проведение анализов при пневмонии необходимо, однако оно в большинстве случаев носит ретроспективное значение. То есть, лишь подтверждает правильно выбранную тактику ведения заболевания. Правда, иногда благодаря проведению лабораторных методов диагностики (не инструментальных – это принципиально важно) можно провести дифференциальную диагностику и выявить какие-либо сопутствующие заболевания или же выявить сопутствующие заболевания, которые не менее воспаления легких неблагоприятны в прогностическом плане.
То, что надо сделать обязательно
 Итак, каков перечень необходимых дополнительных лабораторных методов исследования при диагностике воспаления легких у взрослых? Чаще всего (как стандарт) назначаются следующие обследования:
Итак, каков перечень необходимых дополнительных лабораторных методов исследования при диагностике воспаления легких у взрослых? Чаще всего (как стандарт) назначаются следующие обследования:
- Анализ крови при пневмонии. Нужен общий анализ крови (развернутый, а не «троечка», с выведением лейкоцитарной формулы);
- Общий анализ мочи;
- Посев мокроты с определением чувствительности к антибиотикам;
- Мазок из зева и носа с определением присутствия дифтерийной палочки.
Это обязательные лабораторные исследования, которые взрослый человек сдает при попадании в терапевтическое (или же педиатрическое) отделение стационара. Уже в зависимости от того, какие результаты будут определяться в проведенных анализах, можно будет говорить (приблизительно) о природе возбудителя и необходимости проведения дополнительных методов исследования.
Желательные обследования
 Может быть назначен биохимический анализ крови с определением следующих показателей:
Может быть назначен биохимический анализ крови с определением следующих показателей:
- Почечно–печеночный комплекс.
- Определение тимоловой пробы (показатель может быть повышен).
- Определение уровня электролитов.
Эти обследования рекомендованы при тяжелом течении заболевания.
Показатели, изменение которых указывает на наличие воспаления легких
В первую очередь, про пневмонию бактериальной этиологии (коими они в большинстве случаев бывают) будут говорить следующие изменения:
- Наличие сегментно-ядерного лейкоцитоза со сдвигом формулы, с повышением количества незрелых (палочко-ядерных) форм больше пяти процентов от общего числа. Лейкоциты – клетки, которые отвечают за иммунитет. То есть существуют незрелые, промежуточные и зрелые формы лейкоцитов. Наличие большого количества юных форм будет указывать на то, что происходит усиление деления (стимуляция пролиферации) именно этого ростка кроветворения. Этот процесс вызывается наличием воспаления в организме. Опять же, очень важно заметить, что этот показатель не указывает на локализацию воспаления, а лишь только на факт его наличия. Лейкоциты не укажут на эффективность терапии (если анализы не проводятся в динамике). Кроме того, необходимо помнить о том, что при тяжелом общем состоянии человека отсутствие изменения показателей в лейкоцитарной формуле говорит о патологии иммунной системы и проблемах с кроветворением. Кроме того, чем выше показатель молодых форм лейкоцитов, тем дольше по времени протекает воспалительный процесс.
Использованные источники: jmedic.ru
Показатель соэ при пневмонии у взрослого - Пневмония
При таком типе патологии наблюдаются следующие отклонения значений общего анализа крови:
- Лейкоцитоз
- Ускорение скорости оседания эритроцитов (СОЭ)
- Лейкограмма со сдвигом влево.
Знание норм показателей ОАК позволит расшифровать результаты и сделать правильное заключение.
В крови здорового человека число лейкоцитов должно быть в пределах 4- 9Г/л. При воспалении лёгких это значение сильно возрастает, бывает до 40-60, так как организм начинает бороться с возбудителем. Подобное зашкаливание белых кровеносных телец называется лейкоцитозом.
Также при диагностике пневмонии важен маркер СОЭ или именуемый ранее РОЭ (реакция оседания).
В норме СОЭ у женского пола не более15 мм/час, у мужского — не больше 10 мм/ч. Для беременных, детей и пожилых людей установлены иные пределы. Во время воспалительного процесса в лёгких происходит повышение его значений, что указывает на развитие заболевания.
Если патология вызвана вирусами, будет наблюдаться лимфоцитоз (увеличение концентрации лимфоцитов), так как именно эти клеточные элементы вступают в борьбу с вирусными агентами. На основании изменений в ОАК при пневмонии (нейтрофилез или лимфоцитоз) врач может определить, какие микроорганизмы явились патогеном болезни: бактерии или вирусы.
Лейкограмма и ее нарушение
Общее название белых кровеносных клеток, которые борются с воспалением, в медицине называют лейкоцитами. Среди них выделяют несколько групп, каждая из которых осуществляет конкретную функцию. Например, в зависимости от внешнего вида разделяют бесцветные нейтрофильные гранулоциты, базофилы темно-фиолетового цвета и розоватые эозинофилы. При пневмонии наблюдается нейтрофилез (увеличение числа нейтрофилов).
В свою очередь, нейтрофильные клетки различаются по возрастному критерию: молодые (палочкоядерные) и зрелые (сегментоядерные). Для здорового организма их процентное соотношение от всего объёма лейкоцитов составляет 1-4% и 40-60% соответственно. При воспалении лёгких оно резко изменяется. Увеличение количества молодых клеток свидетельствует о сопротивлении иммунной системы инфекции. Подобные нарушения называют сдвигом лейкоцитарной формулы влево, т.к. недозрелые клетки в таблице расположены левее сегментоядерных.
Повышение СОЭ: как норма и признак воспаления
Ускорение СОЭ может отмечаться как при патологиях воспалительного характера, так и являться вариантом нормы. Например, у ребенка до года значения СОЭ понижены и даже небольшое их повышение может быть признаком пневмонии. И наоборот, у беременных показатель РОЭ в III триместре колеблется в пределах 30-35 мм/ч, у людей престарелого возраста может достигать уровня 50мм/ч и больше.
Рост СОЭ обусловлен тем, что в жидкой части крови (плазме) при воспалении увеличивается концентрация таких белков, как фибриноген и глобулин, выполняющих защитные функции. По этой причине эритроциты, которые у здорового человека имеют отрицательный заряд и не склеиваются, начинают образовывать столбики, цепляясь друг за друга, и стремительно оседать.
Показатели ОАК при выздоровлении
После восстановления состояния гемограмма крови изменяется к лучшему, но нарушения остаются в ней еще продолжительное время, что говорит о наличии иммунного ответа. Абсолютное содержание лейкоцитов (WBC), как правило, возвращается к норме, СОЭ может сохранять повышенный уровень.
Лейкограмма плавно уравновешивается: юные клетки созревают, переходя в сегментоядерную форму, и изменения постепенно исчезают. Для процесса реконвалесценции свойственно также незначительное повышение числа эозинофилов, что является признаком положительной динамики. И, наоборот, если после перенесенного воспаления легких значения эозинофилов достигли нуля, то это свидетельствует о развитии осложнений.
Особенности ОАК при пневмонии у детей
У детей показатели крови имеют склонность непрерывно меняться. К примеру, до 3-4 лет количество лимфоцитов значительно превосходит число нейтрофилов. Если бы это было обнаружено у взрослого, можно было диагностировать пневмонию вирусной этиологии, но для ребёнка типично.
После пятилетнего возраста, наоборот, начинают доминировать нейтрофилы. В 14-15 лет картина крови детей, включая значение СОЭ, становится близкой к взрослым нормам. Чтобы правильно расшифровать гемограмму ребёнка, следует обратиться к детскому врачу. Педиатр оценит результаты анализа с учетом возраста больного и его самочувствия.
Использованные источники: lekhar.ru
Показатели анализа крови при пневмонии у ребенка. О чем говорит повышение показателя СОЭ?
 Каждый из родителей наверняка слышал, а может и сталкивался с пневмонией у детей. Пневмония – это воспаление лёгочных тканей, которое при отсутствии своевременной диагностики и лечения может спровоцировать развитие серьёзных осложнений.
Каждый из родителей наверняка слышал, а может и сталкивался с пневмонией у детей. Пневмония – это воспаление лёгочных тканей, которое при отсутствии своевременной диагностики и лечения может спровоцировать развитие серьёзных осложнений.
Диагностика пневмонии кроме клинического обследования и рентгена грудной клетки у детей включает в себя различные виды анализов, начиная от простого исследования крови и заканчивая ПЦР исследованием для определения специфических возбудителей.
В статье ниже мы кратко рассмотрим методы диагностики и подробно остановимся на изменениях в показателях общего анализа крови и индексе СОЭ, характерных для пневмонии.
Виды диагностики и анализов
Родители хорошо знают своего ребенка и поэтому при малейших изменениях его общего состояния начинают беспокоиться. А в некоторых случаях следует внимательно присмотреться к малышу. Причиной пневмонии в 90 случаев из 100 являются бактерии (например, стрептококк или хламидии), а в 10 – вирусы и грибки.
Обратиться в поликлинику для диагностики пневмонии нужно при наличии нескольких симптомов, подробно представленных в этой статье.
Любая диагностика воспаления легких содержит в себе два типа исследования – лабораторные анализы и лучевую диагностику.
В лабораторные анализы, входят следующие диагностические манипуляции:

- клинический анализ крови;
- анализ мочи;
- биохимия крови;
- микроскопия мокроты.
К лучевой диагностике причислены следующие процедуры:
- рентгенографическое исследование;
- флюорография;
- рентгеноскопия;
- томография.
При этом назначение той или иной диагностической процедуры осуществляется в зависимости от возраста ребенка и тяжести заболевания.
Назначение лабораторных анализов в зависимости от возраста
Малыши в возрасте до 3 лет – это особая категория пациентов, и, чтобы диагностировать у них наличие пневмонии, нужно следовать такому плану:
- Визуальная оценка текущего состояния малыша.
- Полный, внимательный осмотр педиатром, простукивание грудной клетки и прослушивание фонендоскопом. Квалифицированный врач определит наличие у малыша пневмонии без анализов. Также в большинстве случаев, доктор дополнительно назначает лабораторные тесты.
- Клинический (общий анализ крови) – стандартная диагностика.
- Анализ мочи. Проводится для диагностики состояния почек и выраженности интоксикации.
- Бактериологическое исследование крови.
- Исследование состава мокроты ребенка.
Детям в возрасте от 3 до 10 лет при диагностике пневмонии проводят стандартные мероприятия: прослушивание легких фонендоскопом, анализы крови (общий клинический, биохимический и бактериологический), мочи, мокроты. Когда после сдачи указанных анализов наблюдаются сложности в диагностике, есть подозрения на осложнения и признаки тяжелого течения болезни, детям этого возраста назначают рентгенологическое исследование.
Начиная с 10 лет разрешено проведение всех диагностических манипуляций.
Исследование мокроты проводится только у детей старшего возраста. У малышей мокроту сложно собрать, так как они ее заглатывают. Используя этот метод диагностики, определяют количество нейтрофилов, эритроцитов, фибрина. Таким образом, можно узнать, что явилось причиной и возбудителем болезни. Но этот результат исследования нельзя назвать достаточно информативным, так как при заборе мокроты присутствует большая вероятность попадания бактерий и микробов из ротовой полости или бронхов.
Виды анализов крови при пневмонии у ребенка. Показатели и нормы
При диагностике пневмонии у детей важным моментом является исследование крови. Например, зная показатели лейкоцитов и лимфоцитов можно определить этиологию заболевания: вирусную или бактериальную.
Наиболее значимы при диагностике пневмонии серологический, биохимический и общий анализы крови. Рассмотрим каждый из них подробнее.
Серологический
Позволяет оперативно определить микроорганизмы и возбудители инфекции в том случае, когда результаты других анализов ставятся под сомнение. Проводится довольно редко. Его используют для диагностики атипичной пневмонии, вызванной хламидиями или микоплазмой. Это исследование дает возможность определить, что послужило источником заболевания и корректно назначить курс антибиотиков для лечения.
Полимеразная цепная реакция (ПЦР)
Данный тест является самым эффективным средством для выявления атипичных возбудителей и вирусов (микоплазмы, хламидии). Исследование позволяет определить ДНК любого микроорганизма. Преимуществом является возможность количественной оценки микроба в организме и возможность выявления сразу нескольких инфекций или вирусов.
Иммуноферментный анализ (ИФА)
В отличие от ПЦР, данный тест не выявляет вирусных агентов или бактерий, а измеряет количество выработанных антител иммунной системой человека. Антитела, в свою очередь, борются с возбудителем болезни. Например, в первые 10 дней болезни, тест показывает наличие иммуноглобулинов класса «М», позднее с развитием болезни — класса «А». На затяжное течение инфекции может указывать выработка организмом иммуноглобулинов класса «G».
Биохимический
Имеет весомое значение при диагностике болезни. Показатели при биохимии крови являются неспецифическими, но дают возможность врачу определить выраженность воспалительного процесса и функциональной активности внутренних органов при пневмонии.
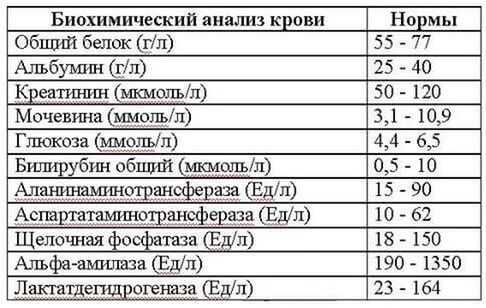
Важно обратить внимание на такие показатели крови:
- Общий белок. При нормальном состоянии организма, содержание белка составляет 65-85 г/л. При воспалении легких оно не увеличивается и не уменьшается, находится в допустимых граничных значениях.
- Альфа и гамма глобулин. Значение этих показателей значительно превышает норму. Это является свидетельством того, что организм борется с воспалением.
- Фибриноген. Незначительно превышает норму.
- С-реактивный белок. Данный показатель находится выше нормы.
- Лактатдегидрогеназа (ЛДГ). Представленный показатель находится немного выше нормы.
Общий анализ крови
Обладает самым большим диагностическим значением и содержит в себе такие показатели:
- Лейкоциты. Если присутствует бактериальная пневмония, то количество лейкоцитов будет выше нормы. При вирусной пневмонии – наблюдается значительное понижение количества лейкоцитов (лейкопения). У детей норма лейкоцитов зависит от возраста. Для новорожденных – 9,2-13,8 х 10 в 9 степени Ед/л, с года до 3 лет 6-17 х 10 в 9 степени Ед/л, от 3 до 10 лет – 6,1-11,4 х 10 в 9 степени Ед/л.
- Лейкоцитарная формула и ее сдвиг. Когда болезнь вызвана бактериями, то в крови находят выраженные зернистые нейтрофилы. Значительный объем их незрелых (палочкоядерных) форм говорит о бактериальной пневмонии. Это так называемый сдвиг лейкоцитарной формулы влево. Когда нейтрофилов в крови мало, а лимфоцитов больше нормы, то это говорит о вирусной природе воспаления легких у ребенка.
- Эритроциты. При лёгком протекании болезни возможно их незначительное понижение, при более тяжелой степени пневмонии количество эритроцитов повышено. Норма эритроцитов для детей до года – 4-5,3 х 10 в 12 степени г/л, с года до трех лет – 3,7-5,3 х 10 в 12 степени г/л, до 12 лет – 3,7-5,0 х 10 в 12 степени г/л
- Лимфоциты. При пониженном количестве лимфоцитов можно говорить про бактериальный характер пневмонии.
- Тромбоциты. При пневмонии они находятся в допустимых пределах, характерных для возраста.
- Скорость оседания эритроцитов (СОЭ).
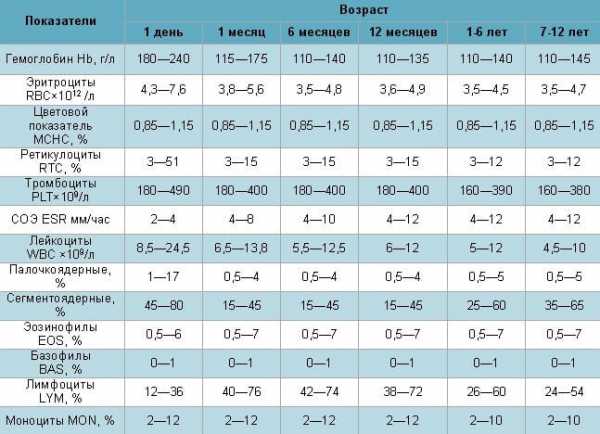
Скорость оседания эритроцитов (СОЭ) – норма и отклонение
При острой пневмонии одним из самых важных признаков наличия заболевания в организме ребенка, является скорость оседания эритроцитов.
У детей этот показатель меняется в зависимости от возраста. Повышение СОЭ является одним из наиболее характерных признаков пневмонии. При этом скорость оседания эритроцитов в крови ребенка увеличена и может превышать 30 мм/ч.
Для сравнения, нормы СОЭ у детей в зависимости от возраста следующие:
- для новорожденных – 2-4 мм/ч;
- дети до года — от 3 до 10 мм/ч;
- дети в возрасте от года до 5 лет — от 5 до 11 мм/ч;
- дети в возрасте 6-14 лет — от 4 до 12 мм/ч.
Полезное видео
Популярный медиа-врач Комаровский в видео ниже рассказывает, как различить вирусную пневмонию и бактериальную с помощью анализа крови:
Заключение
Диагностику пневмонии нельзя родителям проводить самостоятельно. Необходимо обращаться к педиатру либо сразу в больницу. Как правило, лечение пневмонии происходит в стационаре под наблюдением врача-пульмонолога. Развитая система проведения анализов, начиная от анализа мочи и заканчивая сложным анализом крови, помогают точно поставить диагноз и вовремя начать лечение.
После проведенного лечения необходимо повторно сдать анализы крови и мочи, чтобы увидеть эффективность проведенной терапии.
Использованные источники: bronhus.com
JMedic.ru
Пневмония – это опасное инфекционное заболевание, связанное с поражением нижних респираторных отделов и паренхимы легкого. Выставляется оно на основании физикальных данных, оценки объективного статуса больного и специфичных для этого заболевания жалобах. Сразу же необходимо начинать эмпирическую антибактериальную терапию (то есть с помощью антибактериальных препаратов широкого спектра действия). Она может быть назначена без проведения дополнительных методов исследования. Безусловно, проведение анализов при пневмонии необходимо, однако оно в большинстве случаев носит ретроспективное значение. То есть, лишь подтверждает правильно выбранную тактику ведения заболевания. Правда, иногда благодаря проведению лабораторных методов диагностики (не инструментальных – это принципиально важно) можно провести дифференциальную диагностику и выявить какие-либо сопутствующие заболевания или же выявить сопутствующие заболевания, которые не менее воспаления легких неблагоприятны в прогностическом плане.
То, что надо сделать обязательно
 Итак, каков перечень необходимых дополнительных лабораторных методов исследования при диагностике воспаления легких у взрослых? Чаще всего (как стандарт) назначаются следующие обследования:
Итак, каков перечень необходимых дополнительных лабораторных методов исследования при диагностике воспаления легких у взрослых? Чаще всего (как стандарт) назначаются следующие обследования:
- Анализ крови при пневмонии. Нужен общий анализ крови (развернутый, а не «троечка», с выведением лейкоцитарной формулы);
- Общий анализ мочи;
- Посев мокроты с определением чувствительности к антибиотикам;
- Мазок из зева и носа с определением присутствия дифтерийной палочки.
Это обязательные лабораторные исследования, которые взрослый человек сдает при попадании в терапевтическое (или же педиатрическое) отделение стационара. Уже в зависимости от того, какие результаты будут определяться в проведенных анализах, можно будет говорить (приблизительно) о природе возбудителя и необходимости проведения дополнительных методов исследования.
Желательные обследования
 Может быть назначен биохимический анализ крови с определением следующих показателей:
Может быть назначен биохимический анализ крови с определением следующих показателей:
- Почечно–печеночный комплекс.
- Определение тимоловой пробы (показатель может быть повышен).
- Определение уровня электролитов.
Эти обследования рекомендованы при тяжелом течении заболевания.
Показатели, изменение которых указывает на наличие воспаления легких
В первую очередь, про пневмонию бактериальной этиологии (коими они в большинстве случаев бывают) будут говорить следующие изменения:
- Наличие сегментно-ядерного лейкоцитоза со сдвигом формулы, с повышением количества незрелых (палочко-ядерных) форм больше пяти процентов от общего числа. Лейкоциты – клетки, которые отвечают за иммунитет. То есть существуют незрелые, промежуточные и зрелые формы лейкоцитов. Наличие большого количества юных форм будет указывать на то, что происходит усиление деления (стимуляция пролиферации) именно этого ростка кроветворения. Этот процесс вызывается наличием воспаления в организме. Опять же, очень важно заметить, что этот показатель не указывает на локализацию воспаления, а лишь только на факт его наличия. Лейкоциты не укажут на эффективность терапии (если анализы не проводятся в динамике). Кроме того, необходимо помнить о том, что при тяжелом общем состоянии человека отсутствие изменения показателей в лейкоцитарной формуле говорит о патологии иммунной системы и проблемах с кроветворением. Кроме того, чем выше показатель молодых форм лейкоцитов, тем дольше по времени протекает воспалительный процесс.
Использованные источники: jmedic.ru
Что показывает анализ крови при пневмонии?
Пневмония — одно из наиболее распространенных тяжелых поражений дыхательной системы, характеризующееся воспалением легочной ткани. Болезнь может вызываться бактериями, вирусами и грибками. Для подбора эффективного лечения, врачу необходимо установить этиологический фактор и тяжесть болезни. Анализы при пневмонии помогут специалисту выставить точный диагноз и назначить пациенту соответствующую терапию.
Обязательные анализы и исследования
Воспаление легких — опасная патология, сопровождающаяся массой неприятных симптомов, таких как кашель, боли в грудной клетке, высокая температура тела и ухудшение общего самочувствия. Нельзя терпеть данные проявления и заниматься самолечением, поскольку пневмонии у взрослых и у детей могут привести к серьезным осложнениям. При первых признаках болезни необходимо обратиться к врачу терапевту и пульмонологу.
Для точного установления диагноза понадобиться сдать ряд обязательных анализов и пройти дополнительные исследования. Для того, чтобы диагностировать пневмонию, потребуются:
- Анализы крови с подсчетом лейкоцитарной формулы.
- Общий анализ мочи.
- Биохимический анализ крови.
- Микроскопическое исследование и посев мокроты с определением чувствительности.
- Рентгенография органов грудной клетки в двух проекциях.
- Мазок из носа и зева на дифтерийную палочку.
- Анализ крови на ВИЧ и сифилис (являются обязательными при госпитализации в стационар).
Данные исследования покажут наличие, локализацию и интенсивность воспалительного процесса в легких, а также помогут установить чувствительность микроорганизмов к антибактериальным средствам, что позволит подобрать максимально эффективное лечение.
Дополнительные исследования и анализы при воспалении легких
Общий анализ крови при пневмонии — важное исследование для любого пациента. При воспалении легких, особое диагностическое значение специалисты придают общему количеству лейкоцитов, лейкоцитарной формуле и СОЭ.
В общем анализе крови при пневмонии можно обнаружить следующие изменения:
- Изменение количества лейкоцитов — повышение выше 9*10 9 /л или снижение ниже 4*10 9 /л. Это свидетельствует об общем воспалении в организме и указывает на пневмонию. Особенно настораживает врачей сниженное количество белых кровяных клеток при наличии симптомов интоксикации. Это говорит о тяжелом течении болезни, высокой вероятности возникновения осложнений, а также о нарушениях в работе иммунной системы.
- Сегменто-ядерный лейкоцитоз со сдвигом формулы влево. Этим термином специалисты называют увеличение в крови числа палочкоядерных лейкоцитов более 5%. Возрастание их количества, а также появление в периферической крови юных форм клеток свидетельствует об усиленном делении данного ростка кроветворения, то связано с воспалением.
- Повышение СОЭ. В подавляющем большинстве случаев, скорость оседания эритроцитов при пневмонии составляет 20-30 мм/ч. Однако при тяжело протекающем заболевании показатель может достигать 50 мм/ч.
- Увеличение количества эозинофилов редко встречается при бактериальной пневмонии. Чаще всего эозинофилия сопровождает аллергические заболевания, в том числе и бронхиальную астму, которая в ряде случаев может давать сходные с воспалением легких симптомы. Также количество эозинофилов повышается при глистной инвазии и может наблюдаться при аскаридозе, который характеризуется наличием легочных симптомов.
- Базофилия может указывать на аллергический компонент заболевания.
- Лимфоцитоз указывает на вирусную природу воспаления легких (грипп, цитамегаловирус, корь).
- Эритроциты — чаще всего остаются в норме, однако при хроническом течении воспаления легких может возникать анемия.
При расшифровке данных важно учитывать, что при пневмонии анализы крови находятся в зависимости от тяжести течения болезни. Чем более выражен лейкоцитоз и ускорена СОЭ, тем интенсивнее воспаление и тяжелее состояния больного. Трактовать анализ крови ребенка должен специалист-педиатр, учитывая при этом возрастные особенности пациента.
Как сдавать анализ?
Для наиболее точных результатов необходимо следовать всем правилам подготовки к сдаче общего анализа крови:
- Сдавать кровь необходимо утром, строго натощак. Некоторые специалисты рекомендуют не пить воду и даже не чистить зубы, поскольку это может повлиять на достоверность результатов.
- Последний прием пищи должен быть за 8-12 часов до забора крови.
- Накануне перед сдачей ОАК рекомендуется исключить из рациона жирные, жареные продукты.
- Нельзя употреблять алкоголь, курить перед сдачей анализа.
- В случае, если предстоит сдать кровь из вены, важно ограничить физическую нагрузку (бег, интенсивный подъем по лестнице, быстрая ходьба). Перед забором материала на исследование следует посидеть 10 минут.
- Перед тем, как сдать кровь необходимо проконсультироваться с врачом, поскольку определенные препараты, принимаемые для лечения сопутствующих болезней, могут повлиять на результаты.
- Анализ крови определяется до начала лечения антибактериальным препаратом, через 48 часов после начала терапии и при выздоровлении, с целью контроля за эффективностью лечения.
- Важно сдавать анализы в одной и той же лаборатории, поскольку разные учреждения могут предоставлять результаты в различных единицах измерения.
Расшифровкой лабораторных данных должен заниматься только лечащий врач. На основании результатов исследований и клинической картины он подбирает соответствующее лечение.
Анализ крови в период выздоровления
Исследования необходимо проводить в начале лечения, во время болезни с целью контроля эффективности антибиотика и при выздоровлении. Это поможет в случае необходимости скорректировать назначенную терапию и определить возникшие осложнения на ранней стадии.
Показатели крови после пневмонии восстанавливаются постепенно. Вначале происходит снижение общего числа иммунных клеток до нормы, затем восстанавливается лейкоцитарная формула. У взрослого здорового человека она выглядит следующим образом:
- Общее число лейкоцитов находится в пределах от 4 до 9*10 9 /л.
- Палочкоядерные нейтрофилы 1-6%.
- Сегментояденрные 47-72%.
- Лимфоциты 19-37%.
- Базофилы 0-1%.
- Эозинофилы 0,5-5%.
- Моноциты 3-11%.
Очень важно подсчитывать общее количество гранулоцитов по формуле: гранулоциты = общее количество лейкоцитов — (лимфоциты+моноциты). Показатель должен колебаться в пределах 50-75. Повышенный индекс говорит о наличии воспалительного процесса в организме.
Дополнительные исследования
Многие хотят узнат ь, какие анализы еще сдают при воспалении легких? Для комплексного обследования понадобится биохимический анализ, микроскопия мокроты и рентген.
В биохимическом анализе крови особое внимание обращают на уровень С-реактивного белка, который служит маркером интенсивности воспалительного процесса. По его показателю можно оценить эффективности назначенного лечения и отследить возникшие воспалительные осложнения. Остальные показатели данного анализа при пневмонии обычно остаются неизменными. Их отклонение от нормы свидетельствует о наличии сопутствующих заболеваний внутренних органов.
В анализе мокроты выявляются лейкоциты, а также бактерии, вызвавшие воспаление легких. Совершив их посев, можно выявить их чувствительность к определенным антибиотикам и подобрать максимально эффективный в данном случае препарат. Для максимальной результативности, необходимо дома или в стационаре утром натощак собрать мокроту в специальный стерильный контейнер и максимально быстро отправить на изучение специалистам-лаборантам.
В условиях стационара пациентам определяется газовый состав крови. Особенно важно специалисту знать сатурацию крови — уровень насыщения её кислородом. В норме этот показатель составляет 95-100%. Однако при дыхательной недостаточности, сопровождающей тяжелую пневмонию, он может снижаться. При резком уменьшении содержания кислорода в артериальной крови пациентов переводят на искусственную вентиляцию легких.
Важность общего анализа крови
Наряду с рентгенологическим исследованием, общий анализ крови является самой важной диагностической процедурой для пациентов с воспалением легких. По нему можно :
- Установить наличие воспалительного процесса в организме.
- Оценить эффективность назначенного лечения.
- Своевременно выявить возможные осложнения.
- Контролировать процесс выздоровления.
- Дифференцировать воспаление легочной ткани с другими патологиями дыхательной системы — бронхиальной астмой, воспалением верхних дыхательных путей, онкологическими заболеваниями.
Диагностика пневмонии – комплексный процесс, который должен осуществлять только врач терапевт или пульмонолог. Клинический анализ крови является одним из самых важных исследований , которое назначается каждому пациенту с подозрением на воспаление легких.
Автор публикации: Ирина Ананченко
Использованные источники: astmania.ru
Нормальное соэ при пневмонии - Пневмония
При таком типе патологии наблюдаются следующие отклонения значений общего анализа крови:
- Лейкоцитоз
- Ускорение скорости оседания эритроцитов (СОЭ)
- Лейкограмма со сдвигом влево.
Знание норм показателей ОАК позволит расшифровать результаты и сделать правильное заключение.
В крови здорового человека число лейкоцитов должно быть в пределах 4- 9Г/л. При воспалении лёгких это значение сильно возрастает, бывает до 40-60, так как организм начинает бороться с возбудителем. Подобное зашкаливание белых кровеносных телец называется лейкоцитозом.
Также при диагностике пневмонии важен маркер СОЭ или именуемый ранее РОЭ (реакция оседания).
В норме СОЭ у женского пола не более15 мм/час, у мужского — не больше 10 мм/ч. Для беременных, детей и пожилых людей установлены иные пределы. Во время воспалительного процесса в лёгких происходит повышение его значений, что указывает на развитие заболевания.
Если патология вызвана вирусами, будет наблюдаться лимфоцитоз (увеличение концентрации лимфоцитов), так как именно эти клеточные элементы вступают в борьбу с вирусными агентами. На основании изменений в ОАК при пневмонии (нейтрофилез или лимфоцитоз) врач может определить, какие микроорганизмы явились патогеном болезни: бактерии или вирусы.
Лейкограмма и ее нарушение
Общее название белых кровеносных клеток, которые борются с воспалением, в медицине называют лейкоцитами. Среди них выделяют несколько групп, каждая из которых осуществляет конкретную функцию. Например, в зависимости от внешнего вида разделяют бесцветные нейтрофильные гранулоциты, базофилы темно-фиолетового цвета и розоватые эозинофилы. При пневмонии наблюдается нейтрофилез (увеличение числа нейтрофилов).
В свою очередь, нейтрофильные клетки различаются по возрастному критерию: молодые (палочкоядерные) и зрелые (сегментоядерные). Для здорового организма их процентное соотношение от всего объёма лейкоцитов составляет 1-4% и 40-60% соответственно. При воспалении лёгких оно резко изменяется. Увеличение количества молодых клеток свидетельствует о сопротивлении иммунной системы инфекции. Подобные нарушения называют сдвигом лейкоцитарной формулы влево, т.к. недозрелые клетки в таблице расположены левее сегментоядерных.
Повышение СОЭ: как норма и признак воспаления
Ускорение СОЭ может отмечаться как при патологиях воспалительного характера, так и являться вариантом нормы. Например, у ребенка до года значения СОЭ понижены и даже небольшое их повышение может быть признаком пневмонии. И наоборот, у беременных показатель РОЭ в III триместре колеблется в пределах 30-35 мм/ч, у людей престарелого возраста может достигать уровня 50мм/ч и больше.
Рост СОЭ обусловлен тем, что в жидкой части крови (плазме) при воспалении увеличивается концентрация таких белков, как фибриноген и глобулин, выполняющих защитные функции. По этой причине эритроциты, которые у здорового человека имеют отрицательный заряд и не склеиваются, начинают образовывать столбики, цепляясь друг за друга, и стремительно оседать.
Показатели ОАК при выздоровлении
После восстановления состояния гемограмма крови изменяется к лучшему, но нарушения остаются в ней еще продолжительное время, что говорит о наличии иммунного ответа. Абсолютное содержание лейкоцитов (WBC), как правило, возвращается к норме, СОЭ может сохранять повышенный уровень.
Лейкограмма плавно уравновешивается: юные клетки созревают, переходя в сегментоядерную форму, и изменения постепенно исчезают. Для процесса реконвалесценции свойственно также незначительное повышение числа эозинофилов, что является признаком положительной динамики. И, наоборот, если после перенесенного воспаления легких значения эозинофилов достигли нуля, то это свидетельствует о развитии осложнений.
Особенности ОАК при пневмонии у детей
У детей показатели крови имеют склонность непрерывно меняться. К примеру, до 3-4 лет количество лимфоцитов значительно превосходит число нейтрофилов. Если бы это было обнаружено у взрослого, можно было диагностировать пневмонию вирусной этиологии, но для ребёнка типично.
После пятилетнего возраста, наоборот, начинают доминировать нейтрофилы. В 14-15 лет картина крови детей, включая значение СОЭ, становится близкой к взрослым нормам. Чтобы правильно расшифровать гемограмму ребёнка, следует обратиться к детскому врачу. Педиатр оценит результаты анализа с учетом возраста больного и его самочувствия.
Использованные источники: lekhar.ru
Может ли быть хороший анализ крови при пневмонии или воспалении

- Может ли быть хороший анализ крови при пневмонии или воспалении
- Признаки воспаления легких у детей. Диагностика, лечение и возможные осложнения
- Симптомы воспаления легких у маленьких детей
Диагностика
Диагноз «пневмония» состоит из целого комплекса показателей. При подозрении на пневмонию врач обязательно проведет объективный осмотр:
— посчитает пульс, он может быть повышен;— измерит температуру тела, она тоже повышается при воспалении;— выслушает сердцебиение, в зависимости от тяжести состояния звучание сердечных тонов может измениться;— прослушает дыхание, чтобы оценить хрипы, их локализацию и размер, зачастую именно хрипами объясняется кашель;
— определит границы нормальной легочной ткани путем перкуссии (постукивания).
Для полноты клинического диагноза, кроме осмотра, необходимы данные лабораторных и инструментальных исследований. Без них диагноз не будет обоснован.
Кроме общего объективного осмотра для диагноза понадобятся данные лабораторных и неинвазивных методов исследования.
Картину легких может предоставить только рентгенографическое исследование, поэтому снимок легких нужно будет сделать обязательно. На нем будет хорошо видно, какие изменения произошли в легочной ткани, где именно находится пораженный участок и каких он размеров. Часто именно на основании снимка и ставится окончательный диагноз.
Лабораторная диагностика
Самый первый вид обязательного лабораторного исследования — это общий анализ крови.
В общем анализе крови есть несколько достоверных показателей воспалительного процесса в организме:
— уровень лейкоцитов в крови повышается, иногда значительно;— изменения в лейкоформуле (то есть, в соотношении разных видов лейкоцитов), палочкоядерных лейкоцитов становится больше 6;— повышение скорости оседания эритроцитов;
— повышение уровня эозинофилов (тоже вид лейкоцитов), характерно для эозинофильной пневмонии.
Несмотря на явный воспалительный процесс, реакция крови совсем не обязательно будет очевидной. В некоторых случаях при плохом состоянии анализ крови бывает хорошим.
На самом деле, палочкоядерный сдвиг влево, повышение скорости оседания эритроцитов и увеличение общего уровня лейкоцитов — это характерные изменения для воспалительного процесса в организме. Но бывают ситуации, когда при явном заболевании кровь остается спокойной. Обычно это бывает при слабом иммунитете. В этих случаях не только кровь не реагирует, но даже температура практически не повышается, держится в пределах 37-37,5°.
Кроме того, вялая реакция крови может наблюдаться, когда воспаление возникает после перенесенного тяжелого заболевания, и организм уже истощен, а адекватно реагировать на воспаление не может. И даже при пневмонии анализ может быть хорошим.
Также картина воспаления может не вырисовываться у пожилых пациентов. Дело в том, что с возрастом реактивные возможности организма снижаются, и даже тяжелые заболевания протекают со смазанной клинической и лабораторной картиной.
Именно поэтому диагнозы не выставляются только по одному симптому или клиническому показателю.
Использованные источники: www.kakprosto.ru
Показатели анализа крови при пневмонии у ребенка. О чем говорит повышение показателя СОЭ?
 Каждый из родителей наверняка слышал, а может и сталкивался с пневмонией у детей. Пневмония – это воспаление лёгочных тканей, которое при отсутствии своевременной диагностики и лечения может спровоцировать развитие серьёзных осложнений.
Каждый из родителей наверняка слышал, а может и сталкивался с пневмонией у детей. Пневмония – это воспаление лёгочных тканей, которое при отсутствии своевременной диагностики и лечения может спровоцировать развитие серьёзных осложнений.
Диагностика пневмонии кроме клинического обследования и рентгена грудной клетки у детей включает в себя различные виды анализов, начиная от простого исследования крови и заканчивая ПЦР исследованием для определения специфических возбудителей.
В статье ниже мы кратко рассмотрим методы диагностики и подробно остановимся на изменениях в показателях общего анализа крови и индексе СОЭ, характерных для пневмонии.
Виды диагностики и анализов
Родители хорошо знают своего ребенка и поэтому при малейших изменениях его общего состояния начинают беспокоиться. А в некоторых случаях следует внимательно присмотреться к малышу. Причиной пневмонии в 90 случаев из 100 являются бактерии (например, стрептококк или хламидии), а в 10 – вирусы и грибки.
Обратиться в поликлинику для диагностики пневмонии нужно при наличии нескольких симптомов, подробно представленных в этой статье.
Любая диагностика воспаления легких содержит в себе два типа исследования – лабораторные анализы и лучевую диагностику.
В лабораторные анализы, входят следующие диагностические манипуляции:

- клинический анализ крови;
- анализ мочи;
- биохимия крови;
- микроскопия мокроты.
К лучевой диагностике причислены следующие процедуры:
- рентгенографическое исследование;
- флюорография;
- рентгеноскопия;
- томография.
При этом назначение той или иной диагностической процедуры осуществляется в зависимости от возраста ребенка и тяжести заболевания.
Назначение лабораторных анализов в зависимости от возраста
Малыши в возрасте до 3 лет – это особая категория пациентов, и, чтобы диагностировать у них наличие пневмонии, нужно следовать такому плану:
- Визуальная оценка текущего состояния малыша.
- Полный, внимательный осмотр педиатром, простукивание грудной клетки и прослушивание фонендоскопом. Квалифицированный врач определит наличие у малыша пневмонии без анализов. Также в большинстве случаев, доктор дополнительно назначает лабораторные тесты.
- Клинический (общий анализ крови) – стандартная диагностика.
- Анализ мочи. Проводится для диагностики состояния почек и выраженности интоксикации.
- Бактериологическое исследование крови.
- Исследование состава мокроты ребенка.
Детям в возрасте от 3 до 10 лет при диагностике пневмонии проводят стандартные мероприятия: прослушивание легких фонендоскопом, анализы крови (общий клинический, биохимический и бактериологический), мочи, мокроты. Когда после сдачи указанных анализов наблюдаются сложности в диагностике, есть подозрения на осложнения и признаки тяжелого течения болезни, детям этого возраста назначают рентгенологическое исследование.
Начиная с 10 лет разрешено проведение всех диагностических манипуляций.
Исследование мокроты проводится только у детей старшего возраста. У малышей мокроту сложно собрать, так как они ее заглатывают. Используя этот метод диагностики, определяют количество нейтрофилов, эритроцитов, фибрина. Таким образом, можно узнать, что явилось причиной и возбудителем болезни. Но этот результат исследования нельзя назвать достаточно информативным, так как при заборе мокроты присутствует большая вероятность попадания бактерий и микробов из ротовой полости или бронхов.
Виды анализов крови при пневмонии у ребенка. Показатели и нормы
При диагностике пневмонии у детей важным моментом является исследование крови. Например, зная показатели лейкоцитов и лимфоцитов можно определить этиологию заболевания: вирусную или бактериальную.
Наиболее значимы при диагностике пневмонии серологический, биохимический и общий анализы крови. Рассмотрим каждый из них подробнее.
Серологический
Позволяет оперативно определить микроорганизмы и возбудители инфекции в том случае, когда результаты других анализов ставятся под сомнение. Проводится довольно редко. Его используют для диагностики атипичной пневмонии, вызванной хламидиями или микоплазмой. Это исследование дает возможность определить, что послужило источником заболевания и корректно назначить курс антибиотиков для лечения.
Полимеразная цепная реакция (ПЦР)
Данный тест является самым эффективным средством для выявления атипичных возбудителей и вирусов (микоплазмы, хламидии). Исследование позволяет определить ДНК любого микроорганизма. Преимуществом является возможность количественной оценки микроба в организме и возможность выявления сразу нескольких инфекций или вирусов.
Иммуноферментный анализ (ИФА)
В отличие от ПЦР, данный тест не выявляет вирусных агентов или бактерий, а измеряет количество выработанных антител иммунной системой человека. Антитела, в свою очередь, борются с возбудителем болезни. Например, в первые 10 дней болезни, тест показывает наличие иммуноглобулинов класса «М», позднее с развитием болезни — класса «А». На затяжное течение инфекции может указывать выработка организмом иммуноглобулинов класса «G».
Биохимический
Имеет весомое значение при диагностике болезни. Показатели при биохимии крови являются неспецифическими, но дают возможность врачу определить выраженность воспалительного процесса и функциональной активности внутренних органов при пневмонии.
Важно обратить внимание на такие показатели крови:
- Общий белок. При нормальном состоянии организма, содержание белка составляет 65-85 г/л. При воспалении легких оно не увеличивается и не уменьшается, находится в допустимых граничных значениях.
- Альфа и гамма глобулин. Значение этих показателей значительно превышает норму. Это является свидетельством того, что организм борется с воспалением.
- Фибриноген. Незначительно превышает норму.
- С-реактивный белок. Данный показатель находится выше нормы.
- Лактатдегидрогеназа (ЛДГ). Представленный показатель находится немного выше нормы.

Общий анализ крови
Обладает самым большим диагностическим значением и содержит в себе такие показатели:
- Лейкоциты. Если присутствует бактериальная пневмония, то количество лейкоцитов будет выше нормы. При вирусной пневмонии – наблюдается значительное понижение количества лейкоцитов (лейкопения). У детей норма лейкоцитов зависит от возраста. Для новорожденных – 9,2-13,8 х 10 в 9 степени Ед/л, с года до 3 лет 6-17 х 10 в 9 степени Ед/л, от 3 до 10 лет – 6,1-11,4 х 10 в 9 степени Ед/л.
- Лейкоцитарная формула и ее сдвиг. Когда болезнь вызвана бактериями, то в крови находят выраженные зернистые нейтрофилы. Значительный объем их незрелых (палочкоядерных) форм говорит о бактериальной пневмонии. Это так называемый сдвиг лейкоцитарной формулы влево. Когда нейтрофилов в крови мало, а лимфоцитов больше нормы, то это говорит о вирусной природе воспаления легких у ребенка.
- Эритроциты. При лёгком протекании болезни возможно их незначительное понижение, при более тяжелой степени пневмонии количество эритроцитов повышено. Норма эритроцитов для детей до года – 4-5,3 х 10 в 12 степени г/л, с года до трех лет – 3,7-5,3 х 10 в 12 степени г/л, до 12 лет – 3,7-5,0 х 10 в 12 степени г/л
- Лимфоциты. При пониженном количестве лимфоцитов можно говорить про бактериальный характер пневмонии.
- Тромбоциты. При пневмонии они находятся в допустимых пределах, характерных для возраста.
- Скорость оседания эритроцитов (СОЭ).

Скорость оседания эритроцитов (СОЭ) – норма и отклонение
При острой пневмонии одним из самых важных признаков наличия заболевания в организме ребенка, является скорость оседания эритроцитов.
У детей этот показатель меняется в зависимости от возраста. Повышение СОЭ является одним из наиболее характерных признаков пневмонии. При этом скорость оседания эритроцитов в крови ребенка увеличена и может превышать 30 мм/ч.
Для сравнения, нормы СОЭ у детей в зависимости от возраста следующие:
- для новорожденных – 2-4 мм/ч;
- дети до года — от 3 до 10 мм/ч;
- дети в возрасте от года до 5 лет — от 5 до 11 мм/ч;
- дети в возрасте 6-14 лет — от 4 до 12 мм/ч.
Полезное видео
Популярный медиа-врач Комаровский в видео ниже рассказывает, как различить вирусную пневмонию и бактериальную с помощью анализа крови:
Заключение
Диагностику пневмонии нельзя родителям проводить самостоятельно. Необходимо обращаться к педиатру либо сразу в больницу. Как правило, лечение пневмонии происходит в стационаре под наблюдением врача-пульмонолога. Развитая система проведения анализов, начиная от анализа мочи и заканчивая сложным анализом крови, помогают точно поставить диагноз и вовремя начать лечение.
После проведенного лечения необходимо повторно сдать анализы крови и мочи, чтобы увидеть эффективность проведенной терапии.
Использованные источники: bronhus.com
Что показывает анализ крови при пневмонии?
Пневмония — одно из наиболее распространенных тяжелых поражений дыхательной системы, характеризующееся воспалением легочной ткани. Болезнь может вызываться бактериями, вирусами и грибками. Для подбора эффективного лечения, врачу необходимо установить этиологический фактор и тяжесть болезни. Анализы при пневмонии помогут специалисту выставить точный диагноз и назначить пациенту соответствующую терапию.
Обязательные анализы и исследования
Воспаление легких — опасная патология, сопровождающаяся массой неприятных симптомов, таких как кашель, боли в грудной клетке, высокая температура тела и ухудшение общего самочувствия. Нельзя терпеть данные проявления и заниматься самолечением, поскольку пневмонии у взрослых и у детей могут привести к серьезным осложнениям. При первых признаках болезни необходимо обратиться к врачу терапевту и пульмонологу.
Для точного установления диагноза понадобиться сдать ряд обязательных анализов и пройти дополнительные исследования. Для того, чтобы диагностировать пневмонию, потребуются:
- Анализы крови с подсчетом лейкоцитарной формулы.
- Общий анализ мочи.
- Биохимический анализ крови.
- Микроскопическое исследование и посев мокроты с определением чувствительности.
- Рентгенография органов грудной клетки в двух проекциях.
- Мазок из носа и зева на дифтерийную палочку.
- Анализ крови на ВИЧ и сифилис (являются обязательными при госпитализации в стационар).
Данные исследования покажут наличие, локализацию и интенсивность воспалительного процесса в легких, а также помогут установить чувствительность микроорганизмов к антибактериальным средствам, что позволит подобрать максимально эффективное лечение.
Дополнительные исследования и анализы при воспалении легких
Общий анализ крови при пневмонии — важное исследование для любого пациента. При воспалении легких, особое диагностическое значение специалисты придают общему количеству лейкоцитов, лейкоцитарной формуле и СОЭ.
В общем анализе крови при пневмонии можно обнаружить следующие изменения:
- Изменение количества лейкоцитов — повышение выше 9*10 9 /л или снижение ниже 4*10 9 /л. Это свидетельствует об общем воспалении в организме и указывает на пневмонию. Особенно настораживает врачей сниженное количество белых кровяных клеток при наличии симптомов интоксикации. Это говорит о тяжелом течении болезни, высокой вероятности возникновения осложнений, а также о нарушениях в работе иммунной системы.
- Сегменто-ядерный лейкоцитоз со сдвигом формулы влево. Этим термином специалисты называют увеличение в крови числа палочкоядерных лейкоцитов более 5%. Возрастание их количества, а также появление в периферической крови юных форм клеток свидетельствует об усиленном делении данного ростка кроветворения, то связано с воспалением.
- Повышение СОЭ. В подавляющем большинстве случаев, скорость оседания эритроцитов при пневмонии составляет 20-30 мм/ч. Однако при тяжело протекающем заболевании показатель может достигать 50 мм/ч.
- Увеличение количества эозинофилов редко встречается при бактериальной пневмонии. Чаще всего эозинофилия сопровождает аллергические заболевания, в том числе и бронхиальную астму, которая в ряде случаев может давать сходные с воспалением легких симптомы. Также количество эозинофилов повышается при глистной инвазии и может наблюдаться при аскаридозе, который характеризуется наличием легочных симптомов.
- Базофилия может указывать на аллергический компонент заболевания.
- Лимфоцитоз указывает на вирусную природу воспаления легких (грипп, цитамегаловирус, корь).
- Эритроциты — чаще всего остаются в норме, однако при хроническом течении воспаления легких может возникать анемия.
При расшифровке данных важно учитывать, что при пневмонии анализы крови находятся в зависимости от тяжести течения болезни. Чем более выражен лейкоцитоз и ускорена СОЭ, тем интенсивнее воспаление и тяжелее состояния больного. Трактовать анализ крови ребенка должен специалист-педиатр, учитывая при этом возрастные особенности пациента.
Как сдавать анализ?
Для наиболее точных результатов необходимо следовать всем правилам подготовки к сдаче общего анализа крови:
- Сдавать кровь необходимо утром, строго натощак. Некоторые специалисты рекомендуют не пить воду и даже не чистить зубы, поскольку это может повлиять на достоверность результатов.
- Последний прием пищи должен быть за 8-12 часов до забора крови.
- Накануне перед сдачей ОАК рекомендуется исключить из рациона жирные, жареные продукты.
- Нельзя употреблять алкоголь, курить перед сдачей анализа.
- В случае, если предстоит сдать кровь из вены, важно ограничить физическую нагрузку (бег, интенсивный подъем по лестнице, быстрая ходьба). Перед забором материала на исследование следует посидеть 10 минут.
- Перед тем, как сдать кровь необходимо проконсультироваться с врачом, поскольку определенные препараты, принимаемые для лечения сопутствующих болезней, могут повлиять на результаты.
- Анализ крови определяется до начала лечения антибактериальным препаратом, через 48 часов после начала терапии и при выздоровлении, с целью контроля за эффективностью лечения.
- Важно сдавать анализы в одной и той же лаборатории, поскольку разные учреждения могут предоставлять результаты в различных единицах измерения.
Расшифровкой лабораторных данных должен заниматься только лечащий врач. На основании результатов исследований и клинической картины он подбирает соответствующее лечение.
Анализ крови в период выздоровления
Исследования необходимо проводить в начале лечения, во время болезни с целью контроля эффективности антибиотика и при выздоровлении. Это поможет в случае необходимости скорректировать назначенную терапию и определить возникшие осложнения на ранней стадии.
Показатели крови после пневмонии восстанавливаются постепенно. Вначале происходит снижение общего числа иммунных клеток до нормы, затем восстанавливается лейкоцитарная формула. У взрослого здорового человека она выглядит следующим образом:
- Общее число лейкоцитов находится в пределах от 4 до 9*10 9 /л.
- Палочкоядерные нейтрофилы 1-6%.
- Сегментояденрные 47-72%.
- Лимфоциты 19-37%.
- Базофилы 0-1%.
- Эозинофилы 0,5-5%.
- Моноциты 3-11%.
Очень важно подсчитывать общее количество гранулоцитов по формуле: гранулоциты = общее количество лейкоцитов — (лимфоциты+моноциты). Показатель должен колебаться в пределах 50-75. Повышенный индекс говорит о наличии воспалительного процесса в организме.
Дополнительные исследования
Многие хотят узнат ь, какие анализы еще сдают при воспалении легких? Для комплексного обследования понадобится биохимический анализ, микроскопия мокроты и рентген.
В биохимическом анализе крови особое внимание обращают на уровень С-реактивного белка, который служит маркером интенсивности воспалительного процесса. По его показателю можно оценить эффективности назначенного лечения и отследить возникшие воспалительные осложнения. Остальные показатели данного анализа при пневмонии обычно остаются неизменными. Их отклонение от нормы свидетельствует о наличии сопутствующих заболеваний внутренних органов.
В анализе мокроты выявляются лейкоциты, а также бактерии, вызвавшие воспаление легких. Совершив их посев, можно выявить их чувствительность к определенным антибиотикам и подобрать максимально эффективный в данном случае препарат. Для максимальной результативности, необходимо дома или в стационаре утром натощак собрать мокроту в специальный стерильный контейнер и максимально быстро отправить на изучение специалистам-лаборантам.
В условиях стационара пациентам определяется газовый состав крови. Особенно важно специалисту знать сатурацию крови — уровень насыщения её кислородом. В норме этот показатель составляет 95-100%. Однако при дыхательной недостаточности, сопровождающей тяжелую пневмонию, он может снижаться. При резком уменьшении содержания кислорода в артериальной крови пациентов переводят на искусственную вентиляцию легких.
Важность общего анализа крови
Наряду с рентгенологическим исследованием, общий анализ крови является самой важной диагностической процедурой для пациентов с воспалением легких. По нему можно :
- Установить наличие воспалительного процесса в организме.
- Оценить эффективность назначенного лечения.
- Своевременно выявить возможные осложнения.
- Контролировать процесс выздоровления.
- Дифференцировать воспаление легочной ткани с другими патологиями дыхательной системы — бронхиальной астмой, воспалением верхних дыхательных путей, онкологическими заболеваниями.
Диагностика пневмонии – комплексный процесс, который должен осуществлять только врач терапевт или пульмонолог. Клинический анализ крови является одним из самых важных исследований , которое назначается каждому пациенту с подозрением на воспаление легких.
Автор публикации: Ирина Ананченко
Использованные источники: astmania.ru
Что показывает при пневмонии анализ крови
Невзирая на то, что медицина стремительно шагнула вперед и разработала множество мощных антибактериальных препаратов, пневмония все еще остается одним из наиболее распространенных и смертоносных заболеваний, которое по частоте смертельных исходов занимает третье место после инсультов и онкологических болезней. К сожалению, снизить заболеваемость не удается.
Пневмония — это воспалительный процесс инфекционнного происхождения, который негативно воздействует на нижние дыхательные пути с непременным вовлечением легочных материй.
Разновидности пневмонии:
- Внебольничное воспаление легких является, пожалуй, самым распространенным видом заболевания.
- Госпитальная пневмония. Эта форма заболевания проявляется у человека, который продолжительное время пребывает в стационаре, при условии что во время госпитализации у больного не было ни одного симптома, сведетельствующего о наличии этого недуга.
- Аспирационное воспаление легких — это форма заболевания, которая проявляется в результате попадания в организм болезнетворных бактерий посредством пищи, воды или любых посторонних предметов.
- Атипичное воспаление легких — это, пожалуй, самая тяжелая форма недуга, поскольку она вызвана атипичной микрофлорой (например: хламидиями, микоплазмами и т. д.).
Причины возникновения пневмонии
Стоит учитывать, что пневмония — это недуг бактериального происхождения.
Основными возбудителями недуга являются: стафилококк, пнемококк и гемофильная палочка. В редко встречающихся ситуациях толчком к заболеванию могут стать клебсиеллы, кишечная палочка, но это в случае, если у больного параллельно протекают тяжелые заболевания.
Факторы, которые значительно повышают вероятность заболевания пневмонией:
- Поражение внутренних органов, особенно почек, сердца и легких.
- Сниженный уровень защитного барьера организма.
- Наличие онкологических заболеваний.
- Предварительное осуществление исскусственной вентиляции легких.
- Поражение работы центральной нервной системы.
- Возраст, превышающий 60 лет.
- Воздействие общего наркоза на организм.
Симптомы воспаления легких
Как проявляется пневмония у взрослых? Основными проявлениями пневмонии выступают:
- Стремительно поднимающийся и удерживающийся жар до 39 градусов.
- Обильный кашель с отхождением мокрот в больших количествах.
- Одышка в состоянии покоя или при незначительных физических нагрузках.
- Болезненные ощущения или чувство дискомфорта в области груди.
В большинстве случаев больные отмечают значительное снижение работоспособности, слабость, утомляемость, обильное потоотделение, проблемы со сном и отсутствие аппетита. У пациентов пожилого возраста также может наблюдаться общая интоксикация организма. Стоит отметить, что есть категория людей, у которых протекает пневмония без симптомов или же со слабо выраженными — сухой кашель, периодические головные боли и слабость.
Как проявляется пневмония у детей? Чаще всего пневмония у детей развивается крайне стремительно, и причиной ее становятся осложнения после перенесенного ОРЗ. Наиболее распространенный возраст — от полугода до 6 лет. В подавляющем большинстве пневмонию у детей провоцирует пневмококк. Если вы начинаете подозревать, что ваш ребенок заболел, то следует незамедлительно обратиться за консультацией к врачу. Лечение, как правило, осуществляется в стационаре. Пневмония без симптомов у детей фактически не встречается.
Эта болезнь стремительно прогрессирует, поэтому халатности и ненадлежащего лечения не потерпит. Бездействие может привести к летальному исходу!
Общий анализ крови при пневмонии: правила сдачи
Во избежание существенных погрешностей при исследовании ваших общих анализов, следует основательно подготовиться к их сдаче и выполнить все нижеперечисленные правила:
- Сдача крови должна осуществляться строго на голодный желудок и в первой половине дня. Можно лишь употреблять вовнутрь очищенную воду без газов.
- Вечерняя трапеза должна быть окончена как минимум за 8 часов до предполагаемого времени сдачи крови.
- За пару дней до сдачи анализов следует воздержаться от применения каких-либо лекарственных средств, поскольку им под силу существенно изменить состав крови.
- За сутки необходимо воздержаться от жирной пищи, алкоголя и не допускать физических нагрузок.
Какие анализы при пневмонии необходимо сдать
Пневмония — это крайне смертоносное заболевание, нуждающееся в своевременном выявлении и соответсвующих исследованиях. Диагностика должна в себя включать следующие составляющие:
- Биохимический состав крови.
- Общий анализ мочи.
- Общий анализ мокрот.
- Флюорография.
При пневмонии анализ крови — это самая обязательная составляющая диагностирования. Редко, но встречаются случаи, когда результаты анализов крови в норме, но при этом воспалительные процессы все равно будут проявляться. Это свидетельствует о том, что иммунная система больного ослабла настолько, что не в состоянии воздействовать на протекающий недуг.
Изменения показателей анализов в результате воздействия заболевания
При пневмонии анализ крови у взрослого человека должен показывать довольно высокий уровень лейкоцитов, но это при условии, что иммунная система еще в силах оказывать сопротивление болезни. Показатель СОЭ должен достигать критических отметок. Если в организме продолжительное время происходит интоксикация, то возможно развитие анемии. Нормальное течение пневмонии не способно проявиться в анализах. Лишь в случае, когда приближается кризис, может стремительно возрасти показатель эозинофилов.
В том случае, если при пневмонии анализ крови не проявляет лейкоцитоз, то это плохой звоночек для взрослых.
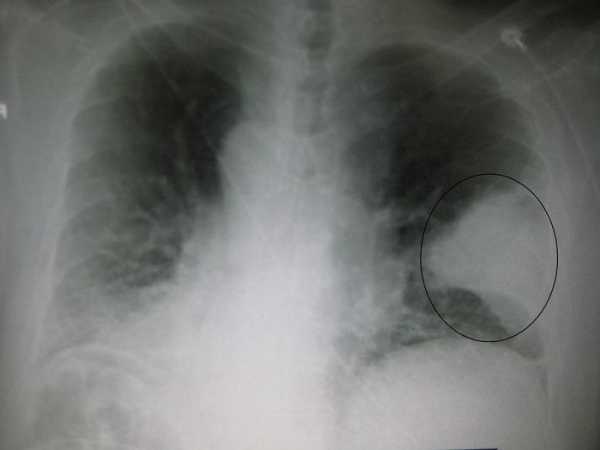
Анализ крови при пневмонии у ребенка:
- Показатель эритроцитов находится в норме или незначительно понижен. Запущенная форма заболевания, наоборот, провоцирует стремительное повышение количества эритроцитов в организме.
- При пневмонии анализ крови у ребенка указывает на повышенное количество лейкоцитов, что говорит о наличии бактериального недуга.
- Стремительно возрастает количество разнообразных форм палочкоядерных нейтрофилов.
- Анализ крови при пневмонии у ребенка показывает, что заболевание приводит к стремительному уменьшению уровня лимфоцитов.
- СОЭ в разы превышает необходимую норму.
Пневмония: диагностика и лечение
Курс лечения легкой формы пневмонии могут назначать врачи, имеющие широкий профиль: терапевты, педиатры, семейные врачи. Что касается тяжелой формы заболевания, то тут необходима госпитализация в специализированное отделение — пульмонологическое.
Основа лечения воспаления легких — антибактериальные препараты (антибиотики). Препарат, дозировка и длительность приема должны в обязательном порядке определяться врачом, в зависимости от множества факторов: возраст пациента, особенности протекания недуга и наличие дополнительных заболеваний. В большинстве случаев лечение проходит комплексно, с применением нескольких антибактериальных препаратов.
Средняя продолжительность курса лечения составляет 10 дней.
Профилактика пневмонии
Полностью исключить вероятность заболевания невозможно, но можно приложить максимум усилий, чтобы обезопасить себя и своих близких. Прежде всего, нужно стараться жить в соответствии со здоровым образом жизни: придерживаться правильного питания, закаляться, заниматься спортом, много времени проводить на свежем воздухе, избегать стрессовых ситуаций и придерживаться всех правил личной гигиены. Необходимо употреблять в пищу растительную еду или же БАДы, чтобы работа иммунной системы не давала сбои. Лежачим больным рекомендуется регулярно проделывать курсы массажа и делать специально разработанную дыхательную и лечебную гимнастику, а также целесообразным может быть назначение антиагрегантов (например, «Трентала», «Гепарина» и т. д.).
Относитесь крайне щепетильно и внимательно к состоянию здоровья, ведь своевременное диагностирование и лечение недугов может значительно увеличить продолжительность жизни человека!
Использованные источники: fb.ru
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе