Сколько делается анализ
Сколько делается анализ на сифилис: особенности подготовки и сдачи
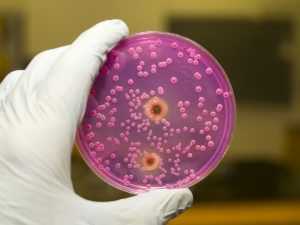
Сифилис — одно из распространенных венерических заболеваний, возбудителем которого является трепонема.
Болезнь, передаваемая половым путём, часто является предметом шуток, но диагностика и лечение сифилиса требует серьёзного подхода.
Это одно из заболеваний, способных после излечения негативно влиять на наследственность. По крайней мере, среди ряда исследователей существует такая гипотеза.
Есть риск передачи сифилиса не только половым путём. Это может произойти в результате непосредственного контакта с язвами сифилиса больного человека.
Поэтому поцелуи с больным человеком вполне способны привести к заражению.
Сифилис — коварная болезнь, которая может маскироваться под множетво других. Есть три стадии сифилиса, для определения которых существуют специальные анализы.
Анализы на сифилис
Все анализы для диагностики сифилиса принято называть реакцией Вассермана.
Это обобщенное определение, но современная диагностика имеет более широкую классификацию тестов на сифилис: РСКт, РИБТ, РИФ, РПГА, ИФА.
Эти, ничего не значащие для пациента, аббривиатуры имеют ряд отличий не только в буквенном выражении.
РСКт — это та самая реакция Вассермана, про которую вы наслышаны.
С течением времени она утратила свою актуальность и не является популярным тестом на выявление сифилиса и выполняется дольше остальных методов.
РИБТ можно назвать самым используемым тестом среди всех существующих. Эти анализы способны определить заражение сифилисом почти со 100% достоверностью.
Но это накладывает на тест ряд ограничений — проведение анализов не может проводиться на ранних стадиях возможного заражения сифилисом.
Приходится долго ожидать проведения РИБТ-теста, а это может занимать до трёх месяцев после возможного заражения.
РИФ — анализы позволяют диагностировать сифилис на ранней стадии. В отличие от РИБТ, РИФ можно использовать уже через полтора месяца после возможного заражения.
Вместе с быстротой диагностики теряется и её точность.
РПГА — это один из самых «быстрых» анализов, который проводится спустя месяц после возможного заражения трепонемой.
Такая быстрота диагностики сифилиса повышает возможность получения ложноположительного результата.
ИФА — ещё один «быстрый» тест, который возможно проводить ещё до месяца после заражения. Несмотря на это, верная сифилитическая реакция с помощью ИФА определяется достаточно точно.
Для чего делается анализ крови на сифилис?
Распространено ошибочное мнение, что в случае ведения половой жизни с одним партнёром, сдача анализов на сифилис не нужна.
Ниже приведены случаи, когда анализ на сифилис обязателен:
- беременным женщинам для поступления в роддом;
- донорам;
- детям, которые рождены женщинами больными сифилисом;
- в случае хирургического вмешательства;
- работникам сферы общественного питания.
Кроме выше перечисленных случаев, врачом назначаются анализы на сифилис пациентам с симптомами болезни.
Подготовка к анализу
Готовиться к анализу на сифилис необходимо не менее, чем за двое суток.
- В первую очередь, это связано с запретом на употребление алкоголя перед сдачей крови. Следы алкоголя остаются в крови до нескольких суток, а это отрицательно сказывается на точности проводимого анализа.
- Следующий важный пункт подготовки — исключение употребления жирной пищи. Этот фактор может стать причиной ложноположительного результата.
- Сдавать кровь на сифилис необходимо натощак, а это означает (в идеальных условиях) исключение какой-либо пищи за 6 — 8 часов до процедуры.
Сколько дней делают анализ крови на сифилис
Пациентов, предположительно больных на сифилис, интересует вопрос: сколько по времени делается анализ на сифилис? Ответ на этот вопрос зависит от нескольких факторов.
Быстрые методы дают предварительный анализ крови уже на следующий день. Такой экспресс метод не способен дать качественный анализ.
Полноценный анализ крови на сифилис может длиться от нескольких дней до недели.
Дополнительно на время анализа может повлиять медицинское учреждение, в котором осуществляется это лабораторное мероприятие.
Существует зависимость как от загруженности, так и от внутренней организации работы учреждения. Поэтому уточнять сколько дней делается анализ необходимо непосредственно у своего лечащего врача.
В целом можно сказать, что время анализа на сифилис зависит от его сложности. Первичный анализ не занимает более нескольких суток. Но и риск ошибки достаточно велик.
Тесты на основе микрореакции длятся вдвое больше и достигают пяти дней. Еще более точный анализ основанный на выращивании инфекции может готовиться целую неделю.
Сколько действителен анализ крови на сифилис
Хорошим ответом на этот вопрос будет пример с женщинами, которые подготавливаются к рождению ребёнка.
В течении всего периода беременности женщины сдают анализ на сифилис трижды. Анализы, сделанные при постановке на учёт, уже не действительны в период перед родами.
Это связано с риском получения ложноположительного результата и необходимостью диагностики возможной болезни ребёнка на ранней стадии.
К тому же, никто не может гарантировать заражения на следующий день после проведения анализа.
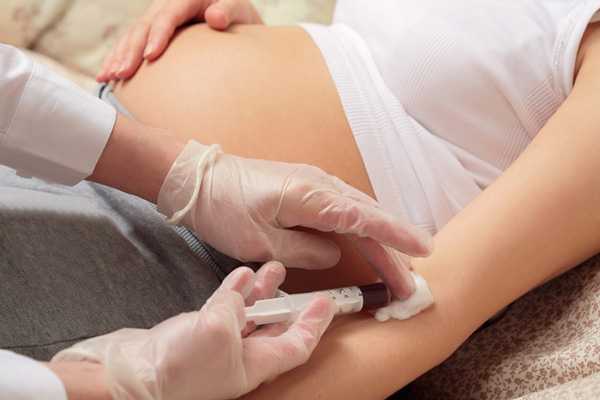
Поэтому анализ годен ровно до того момента, пока не возникнет необходимость сделать повторное исследование.
Что же касается категории людей, которые делают анализ на сифилис для ведения профессиональной деятельности (повара, продавцы и другие специальности, которые связаны с питанием), то результаты действительны на протяжении года.
Сколько готовится анализ на сифилис
Для каждого пациента, проходящего обследование на наличие венерических заболеваний, актуально знать – сколько делается анализ на сифилис. Большинство современных исследований позволяют получить результаты довольно быстро. Немаловажное значение имеют профессионализм медперсонала, оснащенность лабораторий необходимым оборудованием, а также правильная подготовка пациента к процедуре.

Анализы на сифилис: как долго делают
Сифилис обнаруживается в крови больного в среднем через месяц после инфицирования. Существуют различные методы его диагностики, среди которых чаще всего применяются следующие специфические и неспецифические тесты:
- RW (реакция Вассермана).
- ИФА (иммуноферментный анализ).
- РИФ (реакция иммунофлюоресценции).
- РПГА-тест.
RW, или реакция Вассермана – общепринятый и наиболее доступный способ выявления заболевания, подразумевающий забор крови натощак. Отрицательный или положительный ответ предоставляется на протяжении 2-х дней.
Метод ИФА применяется для определения всех форм и стадий сифилиса. Материалом исследования служит венозная кровь. На расшифровку результатов, как правило, уходит 1 день.
РИФ способствует выявлению болезни на раннем этапе. Для проведения анализа используется кровь пациента, взятая из вены или из пальца. Чаще всего ответ удается получить уже в течение суток.
Для проведения РПГА-теста проводится забор венозной или капиллярной крови. Изучение биоматериала осуществляется довольно быстро – результаты могут быть выданы уже в течение одного часа. Данный вид тестирования часто назначается после получения положительного результата на реакцию Вассермана. В этом случае к РПГА прибегают с целью подбора адекватной терапии.
Современные медицинские технологии позволяют самостоятельно делать экспресс-анализы на сифилис. Подобные методы диагностики не потребуют специальных знаний и навыков.
Результаты тестирования можно получить в домашних условиях уже в течение 10-20 минут.
Наборы для проведения анализов доступны во многих аптеках, а полученные результаты подлежат рассмотрению врачом в специализированном учреждении.
Читайте также: Сифилис носа — что с ним происходит и как с этим боротьсяПопулярный метод диагностики – ПЦР
 ПЦР (полимеразная цепная реакция) проводится для обнаружения сифилиса на ранних этапах его развития либо в период инкубации. В основе данного метода лежит выявление в биоматериале ДНК возбудителя венерического заболевания – бледной спирохеты. Результаты исследования становятся известны по истечении 1-2 дней.
ПЦР (полимеразная цепная реакция) проводится для обнаружения сифилиса на ранних этапах его развития либо в период инкубации. В основе данного метода лежит выявление в биоматериале ДНК возбудителя венерического заболевания – бледной спирохеты. Результаты исследования становятся известны по истечении 1-2 дней.
Данный вид исследования предусматривает работу с различными биологическими средами человеческого организма. Для проведения анализа используется биоматериал, при выборе которого специалист руководствуется стадией течения болезни:
- спинномозговая жидкость;
- выделения из половых органов;
- материал, добытый из твердых сифилитических язв и регионарных лимфатических узлов.
Чувствительность данного анализа на сифилис во многом определяется стадией болезни. Так, в первичном периоде показатели точности достигают 95%, во вторичном – 80%.
Как подготовиться
Соблюдение правил сдачи анализов позволяет избежать получения ложных результатов. Подготовка предусматривает некоторые ограничения – для проведения исследования на сифилис методом RW необходимо воздерживаться от приема пищи в течение 8-12 часов до взятия биоматериала. На протяжении 7 предшествующих процедуре дней запрещено принимать какие-либо антибиотики, употреблять алкогольные напитки. За час до сдачи крови важно исключить курение.
Перед сдачей других видов анализов запрещено есть в течение 4-х часов, а за 12 часов до процедуры следует полностью отказаться от спиртного.
При игнорировании таких требований алкоголь, находящийся в печени, может спровоцировать ложноположительные (или ложноотрицательные) анализы.
Сколько действительны результаты анализов
Общий период годности анализов составляет 3-6 месяцев. Однако в зависимости от их предназначения он может варьироваться. Если обследование проводится с целью поступления на работу, не связанной с обслуживанием людей или пищевыми продуктами, результаты исследования будут действительны в течение 1 года.
Для сотрудников медицинских учреждений, работников пищевой промышленности, лиц, работающих с детьми, сдача крови на RW проводится каждые три месяца. Такой же порядок распространяется на беременных женщин. Для них реакция Вассермана предусмотрена в каждом триместре.
Читайте также: Шанкр при сифилисе: как выглядит и чем лечитьДля пациентов, готовящихся к проведению хирургических операций, результаты обследования крови на сифилис пригодны на протяжении 3-4-недельного срока. Для лиц, которые направляются для прохождения лечения в стационар или санаторий, они действительны в течение аналогичного периода времени.
Сколько делается анализ мазка
В этой статье мы разглядим как берется мазок на флору у дам, проведем подробную расшифровку результатов анализа и ознакомимся с нормами характеристик и вероятными болезнями при их отклонении.
Zawartość:
Мазок на флору у дам – что указывает
В гинекологии одним из самых информативных исследовательских способов является исследование мазка на флору. Материал для анализа берут со слизистой 3-х областей: мочеиспускательный канал, влагалище, шея матки. Такая диагностика дает докторам возможность найти количественный и высококачественный состав микрофлоры мочеполовой сферы, наличие воспалительного процесса и присутствие атипичных клеток. При помощи мазка на флору у дам просто выявляются возбудители разных заразных заболеваний передающихся половым методом.
В каких случаях проводится анализ мазка на флору
Это исследование всегда производится при жалобах дамы на какие-то симптомы, связанные с гинекологическими болезнями (боли в нижней части животика, зуд и дискомфорт во влагалище, изменение нрава выделений). Также анализ мазка должен проводиться в рамках профилактических осмотров. Не считая того, мазок берут при планировании беременности и после окончания бактерицидной терапии.
Сколько дней готовится анализ мазка на флору
У дам появляется вопрос: сколько времени делается анализ мазка на флору? Он будет готов в течение 1 денька.
Сколько действительны анализы мазка на флору
Итог анализа действителен в течение 10 дней.
Как верно сдать мазок на флору
Подготовка к взятию мазка на флору
Особая подготовка к мазку на флору у дам не требуется. Есть только несколько моментов, на которые следует направить внимание. В течение 2-ух дней перед сдачей анализа даме нельзя использовать никакие влагалищные средства, включая свечки и лубриканты. Также в течение 3-х дней следует воздерживаться от сексапильных контактов, приема ванной, спринцеваний. Помните о том, что процедура не может проводиться во время менструации.
Как берется мазок на флору у дам
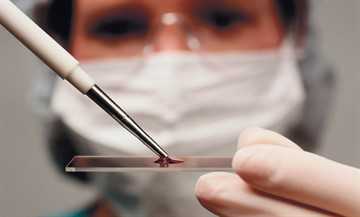
В денек взятия материала на анализ для гигиены влагалища нельзя использовать ничего не считая обыденного подмывания теплой водой без мыла. За два часа до процедуры нежелательны мочеиспускания. Гинеколог поначалу осматривает стены влагалища и шею матки с помощью зеркал, потом с помощью специального шпателя либо ватного тампона берет материал с 2-х участков – влагалище и шея матки, а позже уже с мочеиспускательного канала. Приобретенный материал наносится на 3 стерильных предметных стекла с пометками: V (мазок из влагалища), C (мазок с цервикального канала), U (мазок с уретры). Гинеколог высушивает стекла и посылает на исследование в лабораторию, где мазки окрашивают и определяют какая микрофлора находится.
Эта процедура взятия мазка на флору совсем безболезненна, проходит стремительно и не тянет за собой никаких осложнений. Единственно, может быть противные чувства, когда берут мазок с воспаленного отверстия мочеиспускательного канала.
Забор мазка у девственницы
Забор мазка на флору у девственниц делается таким же образом, через отверстие в девственной плеве. Никаких болезненных чувств женщина не испытывает, а девственная плева не травмируется и не рвется. Мазок на флору может браться даже у малеханьких девченок, если для этого есть показания.
Мазок на флору – норма и патология
У дам, не имеющих гинекологических заморочек, содержание в мазке лактобактерий должно достигать 95%. Лактобактерии вырабатывают молочную кислоту, которая содействует поддержанию достаточной кислотности. Это защищает половые органы дамы от проникания патогенных микробов.
Понятно, что при беременности количество лактобактерий может стать меньше. Потому естественный механизм защиты нарушается, что ведет к риску развития инфекции. Вот почему анализ мазка на флору во время беременности очень важен для будущих мам.
Лактобактерии – не единственная разновидность микробов, которые составляют микрофлору здоровой дамы. В норме также могут находиться кандида и гарднереллы. Но их число должно быть совершенно маленьким. Под воздействием неких причин (долгий стресс, переутомление, беременность, заболевания) иммунная защита организма слабеет. В таких критериях эти организмы стремительно плодятся, и развивается дисбактериоз влагалища (бактериальный вагиноз ), кандидоз (молочница). гонорея. хламидиоз. уреаплазмоз. микоплазмоз и гарденреллез.
Мазок на флору (таблица норм)
Для вас представлена таблица нормы мазка на флору, в какой совсем не сложно отыскать подходящий показатель.
Мазок на флору: расшифровка характеристик
С целью экономии времени в мед практике для обозначения характеристик анализа мазка употребляются сокращения. Латинскими знаками V, C, U принято обозначать участки, откуда берется материал для анализа.
V – влагалище (по-латыни vagina). С – цервикальный канал (cervix). U – мочеиспускательный канал (uretra).
Не считая того, употребляются такие обозначения для расшифровки анализа мазка по гинекологии:
L – лейкоциты. Эти клеточки находятся и у здоровых дам, и у нездоровых. Если имеется болезнь, число лейкоцитов растет.
Эп – эпителий. Также встречается обозначение «пл. эп.». Это означает «плоский эпителий».
Trich – трихомонада. Это организм, который вызывает болезнь под заглавием «трихомониаз».
Gn – гонококк. являющийся возбудителем гонореи.
Не считая того, в мазках часто содержится слизь. Это гласит о том, что рН влагалища в границах нормы.
Содержание того либо другого вида флоры в большинстве лабораторий принято помечать плюсами. Так, выделяют степени содержания флоры:
+ – маленькое количество. ++ – умеренное. +++ – завышенное. ++++ – огромное.
Если какой-нибудь организм не найден совершенно, делают отметку «abs», что значит «отсутствуют».
Бланк анализа мазок на флору
Палочки Додерлейна в мазке
Это 2-ое заглавие лактобацилл, организмов формирующих естественную флору влагалища. Эти бактерии выделяют молочную кислоту, которая сохраняет кислотность, нужную для нейтрализации болезнетворных бактерий.
Понижение числа лактобацилл гласит о том, что pH влагалища двигается к щелочным значениям и становится меньше 4,5. Такое часто происходит при активной половой жизни. Необходимо отметить, что pH влагалища почти во всем находится в зависимости от присутствия условно-патогенных, также патогенных организмов. При этом наличие во влагалище некого числа условно-патогенных форм считается обычным.
Кокковая флора в мазке у дам
Кокки – мельчайшие организмы шарообразной формы. Эти бактерии обнаруживаются и у здоровых дам, и у тех, кто мучается воспалительными заболеваниями. Нормой считается присутствие в мазке малочисленных кокков. Когда иммунитет слабеет, число кокков начинает резко расти. Они могут быть грамположительные и грамотрицательные.В чем все-таки разница меж гр+ и гр- кокками?
Чтоб тщательно обрисовать мельчайшие организмы, спецы не только лишь указывают их размер и форму. Для полной свойства нужно выполнить окрашивание по Граму. Часть микробов будет окрашенной после промывки материала. Это и есть грамположительные формы. Другие организмы в итоге промывки обесцвечиваются, другими словами являются грамотрицательными микробами.
К грамположительным принадлежат стафилококки, стрептококки, энтерококки. К грамотрицательным коккам относятся пищеварительная палочка, гонококки, протей.
Для уточнения диагноза может потребоваться взять мазок на посев.
Эпителий в мазке на флору
Клеточки эпителия в норме могут находиться в мазке на флору. Эти клеточки представляют внешний слой стены влагалища и шеи матки. Их количество может изменяться зависимо от фазы менструального цикла, приема гормонов, во время беременности. Если в организме много половых гормонов – эстрогенов, то и эпителиальных клеток будет много. Если эпителий отсутствует – это свидетельствует об атрофии эпителия, недочете эстрогенов либо излишке мужских половых гормонов.
Главные клеточки в мазке у дам
Главные клеточки – это клеточки эпителия окруженные маленькой палочкой. В норме их не должно быть. А при патологии они обнаруживаются в мазке, это свидетельствует о том, что аэробные лактобактерии были вытеснены анаэробными микробами, в том числе маленькими палочками. Схожее состояние именуется бактериальный вагиноз.
Грибы в мазке
Грибы могут находиться в маленьком количестве и не вызывать симптоматики заболевания. Это в этом случае если под микроскопом обнаружены споры грибов, если находят гифы, мицелий грибов, то будет всераспространенный кандидоз с броской симптоматикой.
Трихомонады в мазке на флору
Трихомонады – это большие одноклеточные со жгутиками. Под микроскопом могут найтись целые либо разрушенные мельчайшие организмы. Это свидетельствует о трихомониазной инфекции.
Трихомонады показаны стрелочками
Норма лейкоцитов в мазке на флору
В норме количество лейкоцитов в мазке на флору в первую фазу менструального цикла составляет до 10 в поле зрения, во вторую фазув поле зрения. Если лейкоциты в мазке повышены, то это показывает на воспалительный процесс, но не выявляет возбудителя. И потому если не считая увеличения лейкоцитов ничего больше не найдено, то может потребоваться более чувствительное исследование посев либо ПЦР-диагностика для обнаружения более маленьких возбудителей: вирусов, микоплазм и хламидий.
Таблица нормы содержания микробов в мазке
Мазок на флору при беременности
Организм беременных начинает создавать много прогестерона, из-за чего количество лактобактерий увеличивается в пару раз. Это нужно для защиты развивающегося плода от болезнетворных бактерий. Потому пройти анализ на степень чистоты влагалища лучше еще на шаге планирования беременности.
У беременных мазок на флору берут не один раз. 1-ый раз, когда дама становится на учет, позже на сроках 30 и 38 недель. Таким макаром производят контроль влагалищной микрофлоры за весь период беременности. У беременных из-за нарушения гормонального фона нередко бывает кандидоз влагалища. Если при беременности появились „странноватые” выделения необходимо непременно обратиться к лечащему гинекологу.
Степени чистоты влагалища
Чтоб оценить состояние микрофлоры используют понятие «степень чистоты влагалища».
1 степень чистоты влагалища
1-ая степень чистоты влагалища – это показатель свидетельствует о том, что дама стопроцентно не больна. Содержание лактобацилл в мазке в таком случае добивается нормы 95%. Могут находиться единичные клеточки плоского эпителия, pH влагалища кислый. Патогенные мельчайшие организмы и лейкоциты отсутствуют.
2 степень чистоты влагалища
При 2-ой степени чистоты влагалища в мазке находится 80-95% лактобацилл и маленькое число условно-патогенных микроорагнизмов, также единичные клеточки эпителия (менее 5) и лейкоциты (менее 10) и эпителиальных клеток, pH влагалища кислый. 2-ая степень свойственна для большинства здоровых дам и тоже как 1-ая считается нормой.
3 степень чистоты влагалища
При третьей степени чистоты влагалища условно патогенных микробов в мазке содержится больше, чем лактобактерий, и это гласит о наличии воспалительного процесса, pH влагалища щелочной либо нейтральный. В мазке определяются лейкоциты (10 – 30) и клеточки эпителия. Даму могут тревожить патологические выделения, зуд и жжение в интимном месте.
4 степень чистоты влагалища
4-ая степень чистоты влагалища – это значит, что анализ выявил много патогенной бактериальной флоры, лейкоцитов (более 50) и клеток эпителия (более 15 – 20) при маленьком количестве палочек Додерлейна, среда влагалища очень смещена в щелочную сторону. У неких пациенток лактобациллы не выявляются совершенно. Это состояние свидетельствует о развитие бактериального вагиноза либо другого инфекционно-воспалительного заболевания. У дамы находится колоритная симптоматика заразного заболевания.
При третьей и четвертой степени чистоты влагалища требуется медикаментозное исцеление с применением лекарств широкого диапазона деяния. Бактерицидная терапия назначается с учетом чувствительности патогенных микробов.
Расшифровка результатов мазка на флору у дам
О чем молвят результаты, которые показал анализ мазка? Присутствие в мазке тех либо других составляющих дает возможность представить определенное болезнь, избрать методы предстоящей диагностики и назначить правильное исцеление.
При высочайшем содержании лейкоцитов и эпителия есть основания подозревать воспалительный процесс (острый либо приобретенный). Слизь у здоровых дам находится только во влагалище. Ее выявление в уретре – признак воспаления в мочевыделительной системе. Кокков в уретре также быть не должно. При „нехорошем” анализе мазка потребуются дополнительные анализы мочи и УЗИ.
Если в мазке находятся кокки, маленькие палочки и „главные” клеточки, то гинеколог ставит диагноз бактериальный вагиноз.
При выявлении гонококка ставится диагноз «гонорея». Если обнаруживаются гарднерелла и трихомонада, означает у пациентки гарднереллез и трихомониаз. Огромное количество грибков Candida свидетельствует об ухудшении степени чистоты и дисбиозе. В таком случае число палочек Додерлейна обычно становится меньше по сопоставлению с патогенными, а доктор ставит диагноз вагинальный кандидоз.
Выводы
Результаты анализа мазка на флору у дам во время профилактического осмотра позволяют сделать оценку работы иммунной и гормональной систем, выявить дисбактериоз влагалища, диагностировать приобретенные воспалительные заболевания мочеполовых органов и заразные заболевания передающиеся половым методом. При „нехорошем” мазке на флору гинеколог может вовремя назначить дополнительные способы обследования и подобрать требующееся исцеление. „Неплохой” мазок на флору даст даме спокойствие и уверенность в том, что со стороны дамского здоровья у нее все в порядке, потому так принципиально проходить гинекологический осмотр 1 раз в полгода.
Дата публикации 28.02.2017
Мазок на флору у дам. Мазок со слизистой влагалища на чистоту – расшифровка результатов, как приготовиться, для чего создают? Обычные характеристики микрофлоры влагалища.
Веб-сайт предоставляет справочную информацию. Адекватная диагностика и исцеление заболевания вероятны под наблюдением честного доктора.
Мазок на флору у дам – лабораторное исследование, определяющее виды микробов, которые находятся во влагалище. Это часто встречающийся и обычный способ выявления воспалений и ЗППП (болезней, передающихся половым методом).
Исследование полностью безболезненное. Оно делается во время обыденного гинекологического осмотра. Доктор берет материал разовым шпателем со стен влагалища и шеи матки. Содержимое влагалища (влагалищный секрет) наносится на стекло. В лаборатории материал окрашивают, для того, чтоб бактерии стали верно различимы.Цель исследования
- найти состояние микрофлоры влагалища;
- выявить половые инфекции и их возбудителя;
- найти степень воспалительного процесса;
- оценить степень чистоты влагалища, что непременно перед последующими диагностическими исследовательскими работами и гинекологическими операциями – прижиганием эрозий, удалением полипов, выскабливанием;
- оценить состояние здоровья беременных дам.
Когда гинеколог берет мазок на флору?
- жалобы на зуд либо выделения из влагалища, другие симптомы воспаления;
- профилактические осмотры;
- контроль проведенного исцеления;
- прием гормональных препаратов и иммуносупрессоров;
- контроль микрофлоры на фоне долгого приема лекарств;
- беременность. Проводится 3 раза за беременность (при постановке на учет, на 30-ой и 36-ой неделе).
Данное исследование имеет огромное количество заглавий: мазок на флору, общий мазок, бактериоскопия, мазок на чистоту. Есть также мазки на флору из мочеиспускательного канала и канала шеи матки. Обычно эти три вида мазка проводят вместе.
Обычная микрофлора влагалища
Влагалище здоровой дамы не стерильно. В нем находится огромное количество видов микробов, их совокупа и именуется микрофлорой. Бактерии повсевременно соперничают меж собой за места обитания на стенах влагалища и за продукты питания.
Более бессчетными являются лактобактерии и бифидобактерии, которые прикрепляются к эпителию влагалища. Они вырабатывают спирты, перекись, молочную и другие кислоты, обеспечивающие кислую реакцию влагалищного секрета. Также лизоцим и другие ферменты, сдерживающие размножение других видов микробов.
Мельчайшие организмы, входящие в состав микрофлоры здоровой дамы
Аббревиатура КОЕ/мл значит – колониеобразующих единиц в 1 мл питательной среды. Любая колониеобразующая единица – это мельчайший организм, из которого может образоваться колония.
Число микробов выражают в десятичных логарифмах, для того, чтоб не писать числа с огромным количеством нолей.
В описании влагалищной микрофлоры нередко можно повстречать наименования грамположительные либо грамотрицательные бактерии. Эти определения означают, что 1-ые бактерии окрашиваются по способу, разработанному микробиологом Граммом, а другие при всем этом не изменяют свою расцветку.
Грамположительные палочки в мазке. к которым относятся лактобактерии, являются неплохим признаком. В норме они преобладают у дам репродуктивного возраста. В период менопаузы (климакса) и постменопаузы на 1-ое место выходят грамотрицательные бактерии.
Зависимо от потребности в кислороде бактерии делят на
- аэробные – те, что развиваются при наличии кислорода;
- анаэробные – для жизнедеятельности которых не нужен кислород.
Во влагалище здоровой дамы большая часть микробов анаэробы 10 8 –10 9 КОЭ/мл.
Как делают мазок на микрофлору влагалища?
Взятие мазка происходит в кабинете врача-гинеколога. Также дама может пройти это исследование в личной лаборатории.
Процедура включает несколько шагов.
- Дама располагается в гинекологическом кресле.
- Введение стерильных гинекологических зеркал для получения доступа к стенам влагалища и шее матки.
- Сбор материала с задней стены влагалища. Эта процедура полностью безболезненна. Противные чувства могут появиться льшь при прикосновении шпателя к воспаленному участку.
- Нанесение материала на предметное стекло. Влагалищный секрет распределяют штриховыми движениями по обезжиренному стеклу очень узким слоем, чтоб клеточки размещались в один ряд и не закрывали друг дружку.
- Фиксация мазка нужна, если его доставят в лабораторию более чем через 3 часа. Обработка дает возможность избежать деформации клеток при высыхании и дает возможность сохранить продукт.
- Расцветка мазка по способу Грама. В качестве красителя употребляется метиленовый голубий. После окрашивания легче установить вид микробов и найти состав микрофлоры.
- Оценка результата, которая состоит из 3-х частей: подсчет лейкоцитов, видовой состав микрофлоры, оценка чистоты влагалища.
Часто мазок берут сходу из 3-х точек:
- отверстия мочеиспускательного канала и парауретральных ходов (узеньких каналов, расположенных параллельно уретре);
- стен влагалища;
- канала шеи матки.
Анатомическая близость этих участков приводит к тому, что инфекции и воспаления протекают взаимосвязано. Для каждого участка употребляется отдельный стерильный шпатель, щеточку либо ватный тампон. Взятый материал наносят на 3 стерильных предметных стекла, раздельно для каждого участка. Мазок на флору из влагалища полностью безобидная процедура, которая разрешена, в том числе и беременным дамам. Во время забора материала слизистая не травмируется, потому после процедуры нет никаких ограничений. Разрешается принимать ванну, плавать, вступать в половые контакты и т.д.
Как приготовиться к этому мазку?
Сдавать мазок на флору нужно не ранее чем через 3 денька после окончания менструации. Клеточки менструальной крови в мазке могут исказить его результаты. Хорошим считается период с 10-го по 20-й денек цикла. Итог анализа будет очень достоверным, если придерживаться последующих правил.
- за 14 дней закончить прием лекарств и противогрибковых препаратов;
- за 2 денька закончить введение всех влагалищных форм препаратов – смесей, свеч, пилюль, тампонов, мазей, кремов;
- за 2-3 суток воздержаться от половых актов;
- перед процедурой нельзя спринцеваться и мыть снутри влагалища.
Что указывает мазок на микрофлору влагалища?
Мазок на микрофлору влагалища указывает наличие ряда болезней и патологических состояний.
- Половые инфекции (инфекции, передающиеся половым методом). О их свидетельствует присутствие в мазке значимого числа уреаплазм. микоплазм. гарденелл, гонококков, трихомонад и других болезнетворных микробов.
- Воспалениевлагалища (вагинит, кольпит) либо канала шеи матки (цервицит и эндоцервицит). Свидетельство воспалительного процесса – огромное число лейкоцитов в мазке.
- Дисбактериоз влагалища. Нарушение состава микрофлоры содействует развитию болезней половой сферы. Дисбактериоз диагностируется в этом случае, когда понижается количество лактобактерий, и начинают преобладать другие виды микробов.
- Кандидоз либо молочница. В норме допустимы единичные грибки рода Кандида. При грибковом поражении их количество резко возрастает, в мазке находится псевдомицелий – нити удлиненных клеток и клетки-почки, сидящие на их.
В мазке на флору оцениваются последующие характеристики:
- Клеточки плоского эпителия. выстилающего стены влагалища. В норме они единичные. Огромное количество (эпителий пластами) может указывать на воспаление (вагинит. цервицит ). Отсутствие клеток плоского эпителия гласит о атрофии слизистой при недостатке дамских половых гормонов. Нужно учесть, что количество плоского эпителия может варьироваться в различные периоды менструального цикла;
- Лейкоциты – белоснежные клеточки крови, обезвреживающие возбудителя инфекции. Превышение их нормы (выше 10 в поле зрения) гласит о вероятном воспалительном процессе. Чем выше число лейкоцитов, тем паче выражено воспаление.
- Грамположительные палочки – лактобактерии (лактобациллы) либо палочки Додерлейна. Эти мельчайшие организмы являются основой влагалищной флоры здоровой дамы. Они питаются зернами гликогена, содержащимися в эпителии влагалища. Продуктом его переработки является молочная кислота, которая сдерживает рост других микробов. Понижение количества лактобацилл показывает на дисбактериоз влагалища и аккомпанирует большая часть заразных болезней половых органов;
- Слизь – секрет, выделяемый железами канала шеи матки. В стенах влагалища нет желез, вырабатывающих слизь. В норме количество слизи, выделяемое и впитываемое во влагалище, приблизительно равно, потому слизь находится только в маленьких количествах. Повышение количества слизи (более 5 мл в день) может гласить о воспалении в канале шеи матки;
- «Главные» клеточки – это клеточки плоского эпителия, которые отделились от слизистой и со всех боков окружены микробами. В большей степени гарденеллами. Наличие этих клеток свидетельствует о влагалищном дисбактериозе;
- Диапазон микробов. присутствующих во влагалище. Указываются виды микробов, которые были обнаружены при осмотре мазка под микроскопом. Палочковая флора считается нормой, так как лактобактерии имеют форму палочек. Коковая флора является тревожным признаком. Этот термин значит, что в мазке преобладают стрепто- либо стафилококки. Смешанная флора значит, что в мазке огромное количество и палочковидных и кокковых микробов, что бывает при бактериальном вагинозе.
4 степени чистоты влагалища
Гинекологический мазок на флору – доступный метод диагностики дамских болезней
Для диагностики предпосылки болезней женской репродуктивной системы употребляется гинекологический мазок на флору. Это вид микробиологического исследования, при помощи которого выявляются условно-патогенные бактерии, нередко являющиеся обычным компонентом микробной флоры здоровой дамы, и абсолютные патогены, вызывающие венерические заболевания. Потому для правильной трактовки результатов нужно обратиться к спецу.
Показания к исследованию
Признаки воспаления и наличие инфекции – конкретно это указывает гинекологический мазок на флору. Потому его назначают при последующих жалобах пациентки:
- зуд в области промежности и влагалища (вульвы );
- слизистые либо гнойные выделения из влагалища;
- противный запах выделений, к примеру, рыбный.
Мазок на флору назначают и здоровым дамам с целью ранешнего выявления инфекции:
- при каждогоднем профилактическом осмотре;
- для контроля эффективности проведенной антимикробной терапии;
- перед гинекологическими процедурами и операциями, чтоб не допустить попадания инфекции в другие органы и кровь;
- при продолжительном приеме лекарств для исключения вагиноза и кандидоза влагалища;
- во время беременности.
При беременности мазок на флору берется три раза: при постановке дамы на учет в консультации, на 30-й неделе и на 36-й неделе. Это нужно, чтоб исключить инфицирование малыша во время родов, также проникновение патогенных бактерий в другие ткани.
Подготовка к исследованию
Мазок нельзя сдавать во время менструации. Лучший срок – середина цикла, с 10-го по 20-й денек после начала месячных.
Подготовка к сдаче мазка на флору заключается в последующем:
- за 2 недели до исследования закончить исцеление антибиотиками либо противогрибковыми средствами, если же это нереально – предупредить доктора во время взятия мазка;
- за 3 денька воздержаться от влагалищных сексапильных контактов;
- за 2 денька закончить внедрение вагинальных суппозиториев, пилюль, кремов и других фармацевтических форм для местного внедрения;
- намедни исследования не спринцеваться, можно только подмыть область промежности теплой водой с мылом.
Процедура взятия мазка
Мазок на флору у дам берут из уретры, с внутренней части половых губ, слизистой оболочки влагалища и шеи матки. Также можно получить материал для микроскопии из полости матки (при аспирации либо выскабливании) и яичников (методом пункции либо во время операции). Из этого материала тоже готовятся мазки.
Забор гинекологического мазка на флору с шеи матки
Техника взятия мазка:
- Уретра: употребляется очень узкий тампон на дюралевой проволоке либо разовая бактериологическая петля. Область внешнего отверстия мочеиспускательного канала очищают тампоном из марли. Петлю либо тампон вводят в уретру на глубину 1-2 см, сразу немного надавливая на боковые и заднюю стены. Приобретенный материал помещают на предметное стекло методом прокатывания тампона либо передвижения петли. Он употребляется для микроскопии и иммунофлюоресцентного анализа. Чтоб провести культуральное исследование либо полимеразную цепную реакцию (ПЦР) тампон либо петлю помещают в пробирку с питательной средой.
- Преддверие влагалища и половые губки: применяется стерильный тампон. Взятие материала проводится с воспаленного участка. При абсцессе желез преддверия его поначалу вскрывают, а потом приобретенное содержимое переносят на предметное стекло.
- Влагалище: при помощи зеркал обнажают нижнюю часть влагалища с шеей. Тампон помещают на видимый участок воспаления либо при его отсутствии – в задний свод влагалища. Материал умеренно переносят на предметное стекло, просушивают на воздухе, закрепляют этанолом (2-3 капли на стекло), маркируют, помещают в закрытую емкость и направляют в лабораторию. По мере надобности культурального исследования, к примеру, при трихомониазе, тампон помещают в пробирку и немедля посылают лаборанту.
- Шея матки: сначала при помощи ватного тампона берут материал для культурального исследования. Шею смачивают стерильным физраствором, тампон осторожно вводят в цервикальный канал, а потом извлекают, не касаясь влагалищных стен, и помещают в стерильную пробирку. Чтоб взять мазок для микроскопии, ПЦР либо вирусологического анализа, употребляется особенная щеточка. Ее помещают в цервикальный канал после забора материала на культуральное исследование. Глубина введения составляет 1-2 см, щеточку осторожно крутят, потом приобретенный соскоб переносят на предметное стекло.
Взятие мазков – стремительная, безболезненная и неопасная процедура.
Микроскопичное исследование
Микроскопия мазка дает возможность:
- за ранее найти, какие мельчайшие организмы и в каком количестве имеются в очаге заболевания;
- оценить, как верно на техническом уровне взят материал для анализа (к примеру, в мазке из цервикального канала не должно быть клеток со стены влагалища);
- выявить некие мельчайшие организмы, для культивирования которых необходимы особенные питательные среды – гонококк, трихомонада, анаэробы.
Даже при обыкновенной микроскопии могут быть обнаружены строгие анаэробные бактерии. Они входят в состав здоровой микрофлоры, но при накоплении в большенном количестве становятся предпосылкой бактериального вагиноза. При всем этом в мазках выявляются фузобактерии, бактероиды, гарднереллы.
Факультативные анаэробы снаружи идентичны, а вот чувствительность к лекарствам у их различная. Потому при выявлении таких бактерий проводится предстоящее культуральное исследование.
Таким макаром, микроскопия мазка очень принципиальна для диагностики бактериального вагиноза. Также с ее помощью выявляют цитолитический вагиноз и вагинальную эпителиальную атрофию, которая возникает у дам после менопаузы.
Микроскопия мазка нужна для диагностики таких болезней:
В итоге анализа доктор получает данные о состоянии влагалищного эпителия, выраженности воспаления и составе микрофлоры.
Результаты микроскопичного исследования
Для определения общей обсемененности микробами употребляются такие аспекты:
- при обнаружении до 10 бактерий в поле зрения – малая (+);
- клеток – умеренная (++);
- клеток – огромное количество (+++);
- более 1000 клеток – мощное количество (++++).
Также проводят высококачественный анализ, определяя, какие мельчайшие организмы видны в мазке. Для этого его окрашивают различными методами – по Граму либо по Романовскому-Гимзе. В заключении доктор отражает обнаруженные мельчайшие организмы и их количество.
Характеристики нормы при исследовании микрофлоры влагалища:
- лактобактерии – до 9 КОЕ/мл;
- бифидобактерии – до 10 7 ;
- коринебактерии, стрептококки – до 10 5 ;
- клостридии, пропионибактерии, мобилункус, пептострептококки, стафилококки, пищеварительная палочка, бактероиды, превотеллы, кандида – до 10 4 ;
- порфиромонады, фузобактерии, вейлонеллы, уреаплазма, микоплазма – до 10 3 .
КОЕ – это колониеобразующая единица, другими словами одна микробная клеточка. При культивировании на питательной среде она будет плодиться и образует отдельную колонию.
Чувствительность световой микроскопии находится в пределах5 КОЕ/мл. Потому те бактерии, которые содержатся в отделяемом в наименьшем количестве, могут быть не обнаружены, и это нормально.
Время от времени расшифровка результатов не содержит подробного перечисления найденных видов микробов. В данном случае в бланке анализа можно узреть определения:
- палочки (это обычная микрофлора влагалища);
- кокки (бактерии округленной формы, часто являющиеся предпосылкой воспаления – стрептококк, стафилококк);
- смешанная флора (обычно встречается при бактериальном вагинозе).
Также в итоге исследования могут быть указания на наличие огромного количества плоского эпителия и лейкоцитов (характеристик воспаления), также слизи и «ключевых» клеток – эпителиоцитов, со всех боков окруженных микробами.
Определение степени чистоты
По результатам микроскопии доктор делает заключение о так именуемой степени чистоты влагалища. Выделяют 4 таких степени:
- Очень изредка встречается у дам, ведущих половую жизнь
Определяется кислая среда, до 10 лейкоцитов и эпителиальных клеток, маленькое количество слизи. Микрофлора представлена лактобактериями, другие мельчайшие организмы могут быть только единичными.
- Норма, соответствует полному здоровью половых органов
- Признаки кольпита – воспаления стен влагалища
Среда нейтральная, лейкоцитов и эпителия более 10 в поле зрения, умеренное количество слизи, «ключевые» клеточки. Находятся патогенные мельчайшие организмы (грам-положительные и грам-отрицательные палочки, кокки), а количество лактобактерий меньше нормы.
Среда нейтральная либо щелочная, лейкоцитов более 30, эпителий и слизь в большенном количестве. Патогенные мельчайшие организмы в большенном количестве, соответственном различным степеням микробной обсемененности. Лактобактерии могут отсутствовать.
Норма лейкоцитов при беременности, также другие характеристики микробиологического исследования такие же, как и у небеременной дамы. Повышение числа лейкоцитов, эпителия либо возникновения патогенных микробов свидетельствует о развитии воспалительного процесса и просит исцеления.
Культуральное исследование
При обнаружении в мазке на флору болезнетворных микробов нужно установить их вид и чувствительность к лекарствам. Для этого употребляется культуральное исследование. Это основной способ определения гонореи, трихомониаза, хламидиоза .
Определение чувствительности к лекарствам в особенности принципиально при инфекциях, вызванных условно-патогенными бактериями. Необходимо учесть, что время от времени они находятся во влагалище в достаточно малом количестве, и при обыкновенной микроскопии не выделяются. Потому только культуральное исследование способно найти такие бактерии.
Для анализа приобретенный при взятии мазка материал помещают на специальную питательную среду и культивируют, другими словами выдерживают в подходящих критериях некое время. Бактерии при всем этом начинают плодиться, их количество возрастает, и возникает возможность их идентифицировать. После определения ведущего возбудителя проводят анализ чувствительности его к бактерицидным продуктам. Потому анализ занимает достаточно длительное время – до недели.
При помощи культурального исследования можно найти патогенные грибы, пищеварительную палочку, стафилококки, стрептококки, коринебактерии, нейссерии, энтерококки и другие бактерии и назначить правильное исцеление инфекции.
Результаты мазка при неких патологических состояниях
Расшифровку результата лучше доверить спецу. Но дама имеет право и без помощи других найти, как благополучно состояние ее половой системы. Ниже приведены примеры более нередко встречающихся заключений при различных гинекологических заболеваниях.
- есть клеточки поверхностного эпителия, нередко имеются «ключевые» клеточки;
- лейкоциты в норме;
- полное количество бактерий – огромное либо мощное (10 9 КОЕ/мл либо 9 lg КОЕ/мл);
- преобладают гарднереллы и анаэробы, лактобактерии отсутствуют (наименее 10 5 КОЕ/мл);
- при культивировании в присутствии воздуха роста микробов нет, либо имеется условно-патогенная флора в маленьком количестве, потому что анаэробы на воздухе гибнут.
- эпителий не только лишь поверхностный, да и из промежных и даже глубочайших слоев зависимо от тяжести поражения;
- лейкоциты от 10 до 50 и поболее в поле зрения;
- общее число бактерий менее 10 8 КОЕ/мл, из их лактобактерий более 10 6 КОЕ/мл;
- определяются дрожжевые грибы в количестве более 10 4 КОЕ/мл;
- если грибы найдены в количестве наименее 10 4 КОЕ/мл – это бессимптомное носительство кандидоза.
При сочетании кандидоза и вагиноза отмечаются конфигурации сразу обоих типов, но лактобактерии замещаются гарднереллами и анаэробами.
- имеется поверхностный и промежный, пореже парабазальный эпителий в большенном количестве;
- лейкоциты более 10 в поле зрения;
- общее число бактерий умеренное;
- преобладают пищеварительная палочка либо грам-положительные кокки;
- лактобактерии отсутствуют либо единичные.
Вагинальная эпителиальная атрофия (норма у старых дам):
- эпителий промежный и парабазальный, другими словами поверхностные клеточки исчезают;
- лейкоцитов до 10 в поле зрения;
- мельчайшие организмы, в том числе и лактобактерии, не определяются, либо их количество очень низкое (до 10 4 КОЕ/мл).
При специфичных вагинитах. вызванных половыми инфекциями, в мазке обнаруживают трихомонады, хламидии, гонококки и другие подобные возбудители. В остальном картина будет соответствовать неспецифическому вагиниту.
Цитология шеи матки
Что указывает цитология шеи матки?
Главные характеристики цитологии шеи матки заключаются в 2-ух словах – отрицательный либо хороший результат, другими словами тест указывает, есть ли в мазке признаки онкологического заболевания, заразной, бактериальной, вирусной патологии.
Разглядим более тщательно, что указывает анализ:
- Плохой результат значит, что клеточки эпителия не подвергаются воздействию патологических процессов, патогенная флора не найдена, структура клеток не разрушена вирусами
- Положительные характеристики молвят о том, что в слизистом покрове шеи матки выявлены аномальные клеточки, их структура и количество выходят за рамки стандартных норм. Атипичные клеточные элементы могут быть различными по форме, типу и размерам, соответственно трактовка анализа впрямую связана с этими аспектами.
В современной гинекологической практике классической для использования считается систематизация результатов от создателя теста, методика Папаниколау. Способ PAP-smear test подразумевает детализированное описание состава, структуры клеток, разделяя их на 5 категорий:
- Стадия I – клеточных конфигураций не найдено, атипии нет, что гласит о фактически здоровом состоянии шеи матки. Цитологическая картина в границах нормы
- Стадия II – тест нашел некое количество не нормальных по структуре клеток с признаками воспаления, что может считаться относительной нормой, беря во внимание распространенность воспалительных процессов в половой сфере. Обычно, даме назначаются дополнительные диагностические процедуры для уточнения предпосылки, нрава, стадии и возбудителя воспаления
- Стадия III –анализ указывает наличие маленького количества локально сгруппированных атипичных клеток, имеющих аномалии в строении ядра либо цитоплазмы. Это также не является прямым указанием на угрожающую патологию, но может быть сигналом о риске развития онкопроцесса. Дополнительной процедурой, уточняющей ПАП-тест, может быть морфологический анализ тканевого материала шеи матки (гистология). Биопсия помогает исключить опасности либо же подтвердить начало патологического процесса, который можно приостановить своевременным исцелением
- Стадия IV -анализ указывает четкую картину злокачественных трансформаций маленького количества клеток. Обычно, аномальные клеточки имеют очень огромную ядерную массу, клеточное содержимое (цитоплазма), хромосомы также имеют признаки патологических конфигураций. Эта стадия показывает на вероятное начало онкозаболевания (дисплазию). Уточнить диагноз помогают дополнительные обследования – кольпоскопию, забор материала на гистологию, вероятна и повторная цитология
- Стадия V -тест определяет достаточно огромное количество модифицированных клеток, что гласит о наличии онкопроцесса. В таких случаях результаты цитологии являются началом всеохватывающего диагностического процесса, направленного на определение типа онкологии, ее стадии и вектора целительных мероприятий.
Расшифровка результатов
Интерпретировать результаты теста может и должен только лечащий доктор. Неважно какая информация, добытая в недрах сети Internet, может быть только ознакомительной и первичной. Ниже приведенные данные являются общедоступными и посодействуют понизить тревогу дам, опасающихся непонятных цифр и символов в анализе.
Цитология шеи матки по статистке выявляет последующее:
- Каждый девятый тест из 10 определяет норму, другими словами последующую цитологию можно смело проводить через 1-2 года для профилактики и скрининга состояния шеи матки. Анализ следует повторять часто, невзирая на положительный результат, потому что он не может быть на 100% четким и не исключает риск болезней на сто процентов
- Каждый 2-ой из 100 мазков не является информативным полностью из-за нехватки био либо клеточного материала. В таких случаях цитологию шеи матки повторяют
- Каждый двадцатый тест указывает наличие атипичные конфигурации, но это совсем не гласит о развившемся онкопроцессе. Быстрее это сигнал и повод для более кропотливого обследования и следующего исцеления
- Итог теста может демонстрировать нехорошие характеристики, но это не может считаться конкретным и окончательным диагнозом. Для уточнения нрава патологического процесса и его прогнозов требуются дополнительные обследования, которые назначает доктор
Расшифровка результатов цитограммы может проводиться различными способами. Традиционным является классификатор Папаниколау, но в современной гинекологии также принято учесть и другие варианты интерпретации теста, к примеру, южноамериканскую систему Bethesda System.
Информацию о состоянии эпителиальной ткани шеи матки можно отразить в последующей таблице:
Наличие доброкачественных конфигураций
Техника проведения
Цитология шеи матки считается неотклонимой процедурой всеохватывающего гинекологического осмотра. Это эталон, который позволяет вовремя выявить опасности многих болезней, включая онкологические.
Гинеколог производит соскоб с наружного участка шеи матки (экзоцервикса), также с поверхности слизистой влагалища особым шпателем (шпатель Эйра). Клеточки канала шеи (цервикального канала) забирают при помощи эндобраша – цервикального зонда, что позволяет получить достаточное количество информативного материала.
Также доктор может использовать такие инструменты для забора клеточного материала:
- Для мазка заднего свода шеи – шпатель Эйра
- Аспирационный инструмент – спиретте, для забора эндоцервикального материала
- Скринет также предназначен для забора био материала из цервикального канала
- Cervex-Brush – стерильная мед щеточка для забора мазка с T-зоны (поверхности шеи и цервикального канала)
- Стандартный пинцет
- Гинекологическое зеркало
- Цервикальная обоесторонняя ложка (ложечка Фолькмана) для мазка на микрофлору слизистой цервикального канала и определения заразных болезней
Все современные инструменты являются стерильными, большая часть из их употребляются персонально для каждой дамы.
Техника проведения цитологии:
- Осмотр на гинекологическом кресле при помощи зеркал, в это время делается забор материала на цитологию. Стены влагалища расширяют, процедура мазка (соскоб) может доставить краткосрочный легкий дискомфорт, но в большинстве случаев цитология проходит безболезненно
- Сразу с проведением соскоба забирается и материал для бактериологического исследования (микрофлора). Вместе с цитологией может проводиться кольпоскопия, но это бывает только по свидетельствам, обычно эту функцию назначают раздельно
- Эталоны материала наносятся на особое стекло, закрепляются, фиксируются и передаются лаборанту для проведения четкого микроскопичного исследования при помощи окрашивания. Существует и новый способ цитологии шеи матки – жидкостный (ThinPrep), в данном случае материал помещается в пробирку и также передается в лабораторию.
Очень принципиальна маркировка анализа. В лабораторию должно поступать стекло с материалом и особым бланком, где указываются такая информация:
- – Номер стекла в согласовании с номером направления бланка.
- – Заглавие мед учреждения, где проводилась процедура.
- – Дата анализа.
- – ФИО пациента.
- – Возраст пациента.
- – Числа, даты последнего менструального цикла.
- – Подготовительный (клинический) диагноз.
Цитология шеи матки не занимает много времени, вся процедура продолжается не болееминут.
Сколько дней делается цитология шеи матки?
Цитология шеи матки считается стандартной процедурой, разработка которой отработана до мелочей. Период забора материала не превышаетминут, включая общий гинекологический осмотр. Дальше анализ передается в лабораторию, где уже требуется более долгий отрезок времени для четкого и кропотливого микроскопичного исследования. Если ПАП-тест проводился по всем правилам, процесс обработки материала займет около 8 дней. Итог можно будет выяснить у лечащего доктора спустя 2 недели после самой процедуры, время от времени это происходит резвее, если анализ проводится в режиме cito. Также случается, что информация о показателях теста может поступить и позднее. Это в большинстве случаев связано с дополнительными заборами, к примеру, биохимический анализ секрета на микрофлору либо биопсия по свидетельствам.
Гистологические исследования и кольпоскопия могут быть назначены в один и тот же денек с цитологией, а их обработка займет незначительно больше времени, чем работа над одним ПАП-тестом. Такие всеохватывающие диагностические мероприятия позволяют получить полную, развернутую картину и дают возможность поточнее обусловиться с курсом исцеления.
В заключение отметим, что цитология шеи матки должна быть неотклонимой процедурой для каждой дамы. Понижение количества случаев развития рака все еще остается неразрешенной задачей, как для докторов, так и для самих дам. Своевременные, постоянные осмотры, анализы и испытания позволят быть уверенной в своем здоровье. Сохранить все функции половой сферы в состоянии гармонии – эта задачка решаема, в том числе и при помощи профилактических мер, посреди которых принципиальное место занимает цитология шеи матки.
Время – деньги: сколько делается анализ на сахар в крови в поликлинике?
Глюкоза для организма равносильна бензину в баке автомобиля, так как она является источником энергии. В крови она появляется в результате распада углеводов, которые мы получаем вместе с пищей.
За уровень глюкозы отвечает специальный гормон инсулин, который производит поджелудочная железа.
Определить этот показатель можно, сделав лабораторный анализ. Разберемся в следующем: для чего и кому это необходимо, сколько делается анализ крови на сахар, и как его сдают.
Зачем сдавать кровь на сахар?
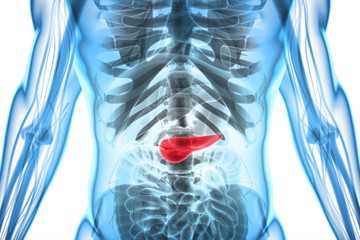 Содержание глюкозы должно соответствовать норме. Это означает, что поджелудочная железа работает правильно и выделяет столько гормона, сколько необходимо в данный момент.
Содержание глюкозы должно соответствовать норме. Это означает, что поджелудочная железа работает правильно и выделяет столько гормона, сколько необходимо в данный момент.
При сбоях поджелудочной железы может создаться переизбыток или недостаток глюкозы, которые одинаково опасны.
Это бывает при диабете, некоторых патологиях эндокринной системы, а также после приема некоторых медикаментов. Также к группе риска можно отнести беременных из-за того, что при возможном гормональном сбое может развиться гестационный диабет.[ads-mob-1]
Здоровому человеку рекомендуется проводить анализ через каждые три года. Люди старше 45 лет, с переизбытком массы тела и ведущие малоактивный образ жизни должны проверять свою кровь один раз в год.
Женщинам нужно это делать во время беременности и после родов, пока ребенок находится на грудном вскармливании. Определенные симптомы могут указывать на гипо- или гипергликемию.
 Обязательно нужно пройти внеочередное обследование, если у вас:
Обязательно нужно пройти внеочередное обследование, если у вас:
Разновидности лабораторных тестов и их клиническое значение
Кроме базового, который определяет уровень сахара, существует несколько видов анализа.[ads-mob-2]
В лабораторных условиях кровь проверяют на:
[ads-pc-2]- уровень глюкозы. Это самый распространенный тест, который назначают в профилактических мерах или при подозрении на повышенное или пониженное содержание сахара. Кровь сдают из вены или из пальца. Обязательным условием является сдача крови «на голодный желудок», чтобы не исказить результат;
- толерантность к глюкозе (с нагрузкой). Состоит из трех этапов. Первый – обычный анализ на сахар, а потом пациенту дают выпить сладкую жидкость и с интервалом в один час дважды делают повторные анализы. Позволяет обнаружить нарушения углеводного обмена;
- С-пептиды. Его назначают для оценки функциональности бета-клеток, которые отвечают за производство инсулина. Также помогает специалистам определить тип сахарного диабета;
- уровень фруктозамина. Этот анализ назначают диабетикам, чтобы определить средний уровень глюкозы за двухнедельный период. Эти данные помогают понять, удается ли компенсировать диабет лечением, т.е. держать содержание сахара в пределах нормы;
- гликированный гемоглобин. Позволяет исследовать гемоглобин, который создается при взаимодействии с сахаром в крови. Назначают диабетикам для оценки лечения и для выявления скрытых форм диабета (на ранних стадиях);
- толерантность к глюкозе при беременности. Кровь сдают аналогично обычному тесту на глюкозу с нагрузкой;
- уровень лактата (молочной кислоты). Молочная кислота – результат расщепления глюкозы в клетках. В здоровом организме лактат поглощается тканями. Этот анализ сдают, как большинство тестов, натощак.
Отклонения от нормы можно выявить при помощи анализа мочи на сахар, но только если его содержание в крови будет не меньше 8,9 ммоль/л.
Нужно ли дома подготовиться к сдаче анализа?
Для достоверности результатов нужно придерживаться рекомендаций, с которыми знакомят каждого перед взятием биоматериала.
 Выглядят рекомендации так:
Выглядят рекомендации так:
- перед сдачей анализа и минимум 12 часов до него нельзя есть, чтобы желудок был пустой;
- за сутки до прохождения запрещается употреблять алкоголь;
- перед сдачей анализа лучше не обрабатывать зубы и ротовую полость зубной пастой или ополаскивателем, а также не использовать жевательную резинку. В них может содержаться сахар, который может попасть в кровь и исказить результат;
- также нужно ввести суточное ограничение на кофе, чай и сладкие напитки, а из пищи исключить на это время острое, жирное, жареное и сладости.
Как проводится анализ на уровень глюкозы в крови?
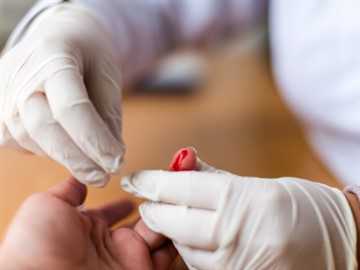 Самый первый раз уровень глюкозы проверяют сразу при рождении. Для этого при помощи скарификатора делают прокол на пяточке грудничка и отбирают необходимое количество крови.
Самый первый раз уровень глюкозы проверяют сразу при рождении. Для этого при помощи скарификатора делают прокол на пяточке грудничка и отбирают необходимое количество крови.
Забор крови у взрослых пациентов проводится в первой половине дня, после чего биоматериал отправляется на исследование.
В качестве лабораторного материала подходит венозная или капиллярная (из пальца) кровь. Одно небольшое отличие – крови из вены необходимо сдать большее количество, минимум 5 мл.
Также отличаются нормы глюкозы для крови из вены и пальца. В первом случае нормальными показателями считается 6,1-6,2 ммоль/л, а во втором 3,3-5,5 ммоль/л.[ads-mob-1]
Сколько дней делается анализ крови на сахар в поликлинике?
 В каждом медицинском учреждении почти одинаковый алгоритм: в первой половине дня кровь у пациентов отбирают для анализов, далее во второй половине исследуют.
В каждом медицинском учреждении почти одинаковый алгоритм: в первой половине дня кровь у пациентов отбирают для анализов, далее во второй половине исследуют.
К концу рабочего дня результаты уже готовы, и утром их разносят по кабинетам врачей.
Исключения делают лишь для направлений с пометкой «cito», что в переводе с латыни обозначает «срочно». В таких случаях анализ проводят внеочередно, чтобы ускорить его выдачу. Его результата можно дождаться, сидя в коридоре под кабинетом.
Расшифровка теста на сахар: норма и отклонение
Количества сахара называется гликемическим индексом. Для здорового организма, если кровь была взята из пальца, показания колеблются в пределах 3,3-5,5 ммоль/л.
Для крови, взятой из вены, нормальными показатели считается 6,1-6,2 ммоль/л. Если гликемический индекс меньше или больше нормы, то назначают еще один анализ крови.
При диагностике пользуются следующими данными:
- если уровень глюкозы более 7 ммоль/л, диагностируют преддиабет;
- если уровень сахара составляет 7 и более ммоль/л, ставят предварительный диагноз диабет даже при отсутствии характерных симптомов, после чего назначают анализ на толерантность к глюкозе;
- если тест с нагрузкой покажет свыше 11 ммоль/л, подтверждают предварительный диагноз;
- если при беременности сахар в крови будет 4,6-6,7 ммоль/л, возможно развитие гестационного диабета;
- если уровень гликированного гемоглобина равен 6,5-7%, это свидетельствует о правильно назначенном лечении;
- если у диабетика тест на гликированный гемоглобин выдал результат больше 8%, значит лечение неэффективно.
У больных диабетом могут наблюдаться сезонные колебания гликемии, связанные с переменой температурного режима.
Стоимость лабораторного анализа
[ads-pc-3]В государственной поликлинике можно бесплатно сдать кровь, чтобы узнать свой уровень сахара.Возможно, для этого придется купить необходимый базовый набор: скарификатор и проспиртованную салфетку.
В частной поликлинике базовый анализ на глюкозу будет стоить от 200 рублей, за более специализированные анализы придется заплатить от 250 рублей.
Кроме того, стоимость анализа может быть разной в зависимости от места нахождения и ценовой политики частного медицинского учреждения.[ads-mob-2]
Видео по теме
Как делают общий анализ крови? Ответ в видео:
Лабораторный анализ крови на глюкозу — единственный вариант, чтобы узнать самый точный результат! В качестве альтернативы используют глюкометры, которые выдают быстрый, но не самый точный результат.
Поделиться:
Нет комментариев
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе