Рентген шеи с функциональными пробами
Рентген шейного отдела позвоночника с функциональными пробами что
» Лечение шейного отдела
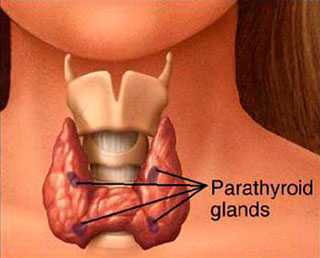
Поль Брэгг однажды сказал: «позвоночник — это вешалка всех болезней». Конечно, в этом он немного погорячился, но, тем не менее, множество болезней вызвано нарушениями в позвоночнике. Особняком здесь стоит шейный отдел, который держит на себе самую важную часть — нашу голову.
Естественно, очень важно вовремя обнаружить недуг, чтобы более успешно с ним справится. Для этого надо знать, в каких случаях стоит обеспокоиться, чтобы посетить рентгенологический кабинет. Вот лишь самые частые причины, когда показан рентген шейного отдела позвоночника:
- наличие боли шеи;
- без ведомой причины возникающие головные боли;
- боли в руках неизвестного происхождения;
- какие-либо травмы шеи;
- проверка наличия дегенеративных изменений;
- инфекция, которая может проявиться в костях, в т. ч. в шейном отделе позвоночника;
- и др.
При обнаружении данных симптомов пациента направляют на рентген шеи или, как более терминологически верно, на процедуру, известную под названием рентгенография шейного отдела позвоночника. Она чрезвычайно проста, а также абсолютно безболезненна. Даже самому привередливому ребёнку будет совершенно просто её пройти. Ну только что надолго открыть рот может быть проблемой.
Процедура проведения или «доктор, это страшно»?
Абсолютно не страшно. И, что важно: не требует предварительных манипуляций, как, например, при рентгенографии поясницы (до исследования там требуется особая диета).
По правилам, рентген шеи выполняется в двух проекциях: прямой задней и боковой. Пациента кладут на спину на специальный рентгенологический стол и делают заветный снимок. Чтобы лучше рассмотреть верхние отделы, просят открыть рот на время следующего снимка (рентгеновские лучи плохо проходят через нижнюю челюсть).
Далее попросят повернуться набок, возможно, немного повертеться и при необходимости сделают исследование с функциональными пробами. Тогда тоже всё очень несложно: пациент просто сначала сгибает, потом разгибает шею назад. В итоге такая, казалось бы, несложная процедура как рентген шейного отдела, выполненная всего в двух проекциях (в т. ч. через открываемый рот) и иногда с функциональными пробами несёт в себе много информации.
О чём же можно судить по снимкам
Рентген шейного отдела позвоночника может помочь выявить следующие заболевания:
- Перелом каких-либо позвонков.
- Смещение какого-либо позвонка (спондилолистез).
- Дегенеративные заболевания позвоночника (остеохондроз, спондилез, спондилоартроз и др.).
- Злокачественные или доброкачественные заболевания.
- Инфекционные болезни скелета шеи.
- Грыжа межпозвонковых дисков.
- Искривление позвоночного столба в шейном отделе и др.
Как отмечалось ранее, кроме выполнения снимков в двух проекциях, в т. ч. открывая рот, для обнаружения менее чётких признаков патологии применяют исследование с функциональными пробами. Оно показывает остеохондроз при самых его начальных этапах, когда обычные снимки в этом плане «молчат».
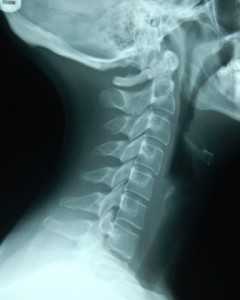
Рентген делают в двух проекциях
Что не видно на снимках
Данный метод исследования уже довольно стар. Рентген шейного отдела позвоночника проводят уже более ста лет. Естественно, некоторые вещи на данных снимках остаются за гранью обнаружения и есть более надёжные и более современные альтернативы. Например, рентген шеи не всегда выявляет более тонкие нарушения целостности скелета (переломы), наличие мелких гематом или некоторые новообразования. В этом случае лучше с диагностикой справится КТ. Кроме того, назначая рентген шеи, врач зачастую надеется получить информацию не только о скелете, но и о прилегающих тканях. Здесь лучшей альтернативой будет МРТ – она просто прекрасно видит окружающие мягкие ткани.
Если же пациент не в состоянии широко открыть рот, то при изучении верхних отделов позвоночника шеи могут возникнуть трудности.
Но, не смотря на это, описываемый метод показывает много патологий, не прибегая к гораздо более дорогим и вредным исследованиям. Зачастую его более чем достаточно для постановки верного диагноза при грамотном подходе к назначениям лечащего врача.

Так выглядит рентген
Стоит отметить, что, не смотря на использование в этом методе исследования ионизирующего излучения, т. е. радиоактивного излучения, он практически безвреден. Доза, получаемая при рентгенографии шеи небольшая, и при нечастых повторениях процедуры не окажет никакого влияния на организм, как взрослого, так и ребёнка. Однако, это исследование противопоказано беременным, как наиболее подверженным действию радиации.
Что такое рентгенография шейного отдела позвоночника с функциональными пробами?
Диагностические методы
Видов рентгенографии очень много, но для выявления проблем шейных и головных болей врач назначает рентген шейного отдела позвоночника. Рентген - способ увидеть состояние тканей, костей и внутренних органов на пленке. Рентгенография покажет анатомию вашего позвоночника, выявит, есть ли отклонения, что впоследствии поможет врачу поставить правильный диагноз и, как следствие, назначить правильное лечение.
Ввиду особой важности позвоночника для жизнедеятельности человека, в диагностике проблем с ним врачи чрезвычайно осторожны. Поэтому чаще всего они назначают рентген позвоночника в двух проекциях - прямой и боковой. Это нужно для получения лучшего представления о состоянии больного органа. При рентгенографической съемке в прямой проекции вы встаете к аппарату спиной, для получения снимка в боковой проекции - поворачиваетесь к аппарату боком. После прохождения исследования вы получаете на руки два снимка.
Спинномозговой канал, костным каркасом которого являются наши позвонки, - прямое продолжение головного мозга. А значит, шея и голова у нас составляют как бы одно целое, нездоровье одного прямо ведет к нездоровью другого. Зачастую причиной наших мигреней бывают проблемы в шейном отделе позвоночника. Поэтому не удивляйтесь, если вы жалуетесь на боли в голове, а врач назначает вам рентген шеи.
Рентгенографические исследования
Наверняка вы сами замечали, что к головным болям часто добавляются боли в шее. Это происходит из-за того, что сами шейные позвонки и их хрящевые соединения - межпозвоночные диски - тоже не в порядке. И эти семь позвонков, составляющих нашу шею, при их смещении, костных повреждениях и нарушениях в межпозвоночных дисках с печальной неизбежностью приводят к нарушениям в спинном мозге, сосудистой системе и, как следствие, в кровообращении головного мозга. А они могут стать причиной не просто хронического нездоровья, но и гораздо большей опасности, например, инсульта или инфаркта. Бывает так, что простая рентгенография шейного отдела позвоночника даже в двух проекциях не может в достаточной мере отразить картину недомоганий.
Поэтому врач назначает дополнительное обследование - рентгенографию шейного отдела позвоночника с функциональными пробами.
При этом обследовании делаются снимки шеи в движении. В прямом положении, наклоне вперед и отклонении назад. Таким образом, будет показан весь ваш шейный отдел в динамике. Это послужит для правильного диагностирования заболевания, а может быть, даже целого букета недомоганий.
Главная Рентген Что такое рентгенография с функциональными пробами?
Что такое рентгенография с функциональными пробами?

Рентгенография с функциональными пробами в настоящее время является одним из наиболее часто встречающихся методов исследования опорно-двигательной системы и внутренних органов. Простота проведения процедуры позволяет использовать ее для диагностики большинства патологических процессов. В чем же заключается суть методики и для чего ее дополняют функциональными пробами?
В настоящее время под рентгенографией понимают инструментальный метод исследования, основанный на использовании рентгеновского излучения. Суть метода такова: каждый орган и каждая ткань обладают уникальной способностью пропускать или задерживать частицы рентгеновского излучения. В некоторых органах оно совсем не задерживается (ткань легких, мышцы), другие же совсем не пропускают поток частиц (например, костная ткань).
Что такое рентгенографическое исследование?
Благодаря данной особенности можно получать снимки внутренних органов и определять возникшие изменения. Например, если в легочной ткани имеется какое-либо образование, поток частиц не пройдет через зону данного процесса (или же наоборот, пройдет быстрее, чем пропускает нормальная ткань легкого). После прохождения внутренней среды грудной клетки, поток частиц фиксируется на фотобумаге, что позволяет получить представление о состоянии органов на основании полученного снимка.
Выделяют светлые и темные области снимка. Просветление на снимке выглядит как темная область сниженного или повышенного разрежения (наиболее частым примером является легочная эмфизема, когда рентген показывает эмфизематозные участки темнее, чем нормальная легочная ткань). Более плотные участки при рентгенографии выделяются белым (лучше всего это видно при исследовании костей и их дефектов, когда можно четко проследить границу перелома, или при выявлении абсцессов или скопления кальция во внутренних органах). В некоторых случаях, когда необходимо исследовать на рентгене некоторые органы, в норме не пропускающие рентгеновские частицы, прибегают к использованию или проведению функциональных проб. Что они собой представляют?
Что такое функциональная проба?
Функциональной пробой называют какое-либо дополнительное условие или компонент, позволяющие получить больше информации о состоянии внутренних органов, исследование которых без пробы не дает достоверных результатов.

Существует достаточно много видов различных функциональных проб, однако в современной медицине используются только базовые. По характеру функциональные пробы можно разделить на механические, контрастивные и медикаментозные. Все они могут использоваться как комплексно, так и по отдельности. Что они собой представляют?
- Механические пробы. Данный вид функционального дополнения получил широкое распространение в исследовании опорно-двигательной системы и мышц. Обычно проводится проба с чрезмерным разгибанием или сгибанием позвоночника или конечности, хотя в некоторых случаях используют пробу с грузом или фиксацией. Благодаря этому удается получить снимки тех областей, которые при нормальном положении тела полностью не визуализируются. В большинстве случаев такие пробы не наносят организму никакого вреда (хотя если имеется нарушение целостности костей или мягких тканей в области исследования, их использование противопоказано).
- Рентген-контрастные пробы. Пробами называются условно, так как основная их цель — придание видимости тем образованиям, которые увидеть на обычном рентгеновском снимке невозможно. Чаще всего используются контрасты для контурирования протоков или сосудов (например, при исследовании органов гепатобилиарной системы или метастазов рака в головном мозге при КТ). Плюсами данных проб является значительное расширение возможностей исследования, простота проведения. Негативной стороной является их частая непереносимость в виде аллергической реакции разной степени выраженности. Для контрастирования используется бариевая смесь (рентген желудка и кишечника), Йодолипол (исследование протоков печени и поджелудочной железы ). На рентгене можно отследить ход контраста, что позволяет определить места сужений или расширений протоков.
- Медикаментозные пробы. Относятся к группе наиболее распространенных и часто используемых проб. Позволяют определять функциональную активность органа или ткани, особенности их работы или определение строения. Обычно использование медикаментозных проб проводится при исследовании полых образований и органов (для исследования моторной функции пищевода и кишечника, сократительной способности сосудов). Исследование органов проводится в режиме реального времени и позволяет визуально определить реакцию на введенный препарат, а также длительность его действия и купирование медикаментозного эффекта.
Для получения достоверных результатов рекомендовано проведение медикаментозной пробы комплексно с введением контрастного вещества (так как сосуды тоже не отображаются на рентгеновских снимках).
Противопоказания к проведению
Несмотря на кажущуюся пользу подобных проб (получение более точных и достоверных результатов, изучение работы органа в динамике), в некоторых случаях лучше воздержаться от проведения исследования. В первую очередь, проведение проб противопоказано при непереносимости компонентов препарата или физической нагрузки (выраженная сердечная недостаточность, оскольчатые переломы костей), так как они могут значительно ухудшить течение основного заболевания.Не следует проводить рентгенографию людям с повышенной чувствительностью к облучению или избытком полученной лучевой нагрузки (существует риск развития лучевой болезни).Запрещено проводить контрастные пробы лицам с прободением и открытой язвой желудка или двенадцатиперстной кишки (особенно если подразумевается введение жирорастворимых контрастов).
Источники: http://sustavlife.ru/spina/sheya/rentgen-pozvonochnika.html, http://lecheniegryzhi.ru/rentgenografiya-shejnogo-otdela-pozvonochnika-s-funkcionalnymi-probami/, http://x-raydoctor.ru/rentgen/rentgenografiya-s-funkcionalnymi-probami.html
Комментариев пока нет!Рентген шейного отдела позвоночника с функциональными пробами
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Рентген шейного отдела позвоночника – самый информативный метод исследования, являющийся основой для диагностики различных дегенеративных заболеваний, способных поражать опорно-двигательную систему.
Содержание статьи: Что выявляет Показания к проведению Как проводится
Преимущества и недостатки
Что выявляет такая диагностика?
Нередко задаётся вопрос о том, что показывает рентген (рентгенография) шейного отдела позвоночника и когда он необходим. Этот метод инструментального исследования оказывает неоценимую помощь в определении причин появления такой симптоматики, как онемение или слабость рук, болезненность в верхней части спины, плечах, шее, постоянный звон в ушах. С помощью рентгенографии легко определяются смещения межпозвонковых суставов или наличие трещинок в шейных позвонках.

Также результаты этого исследования могут сообщить специалисту о любых аномалиях костей шеи, например, о наличии в них опухоли или инфекции. Обычно такая процедура проводится после любой травмы спины или головы, особенно она необходима в том случае, когда человек находится без сознания и не может самостоятельно объяснить симптоматику. Очень часто единственной возможностью правильно поставить диагноз и исключить болезни, сходные по основным проявлениям, является именно рентген.
Показания к назначению этой диагностики
По большей части рентгенография шейного отдела позвоночника назначается, если в этой области позвоночного столба требуется операция. Первоначально данное исследование помогает спланировать тактику хирургического вмешательства, а в дальнейшем при помощи рентгена у специалиста имеется возможность получения доступа к послеоперационным результатам. Общие же показания для его назначения достаточно широки:
- боли в руках или голове, не имеющие видимой причины, так как они могут быть спровоцированы спондилёзом или остеохондрозом шейного отдела;
- подозрение на наличие в верхней части позвоночного столба дегенеративного заболевания;
- инфекционные и некоторые общие болезни, способные затронуть позвоночник;
- травмы плечевого комплекса и шеи.
Если у пациента какое-то время держится болевой синдром неясного происхождения, прояснить ситуацию может именно рентген шейного отдела позвоночника. По крайней мере, благодаря ему специалист может исключить некоторые общие и дегенеративные заболевания. Также рентгенография позволяет в некоторых спорных случаях разграничить схожие по симптоматике болезни.
Особые случаи проведения исследования
К ним относится рентгенологическое диагностирование шейного отдела у детей. Делать его можно начиная с самого раннего возраста. Специалистами допускается её проведение даже у младенцев, так как с помощью данного исследования легко выявляются родовые или приобретённые отклонения, среди которых:
- ассиметрия мышечного тонуса;
- врождённая или приобретённая кривошея;
- нестабильность шейного отдела;
- смещение позвонков;
- спровоцированные родовыми травмами изменения в строении шейного отдела.
Обычно такое диагностическое исследование у малышей ничем не отличается от рентгенографии у взрослых, единственное, что у самых маленьких детей его можно выполнять исключительно из положения лёжа. Только после того, как ребёнок достигнет и трёхлетнего возраста, появляется возможность делать рентгеновские снимки и через открытый рот.
Несмотря на то, что многие мамы настроены категорически против рентгена, считая его излучение губительным для здоровья малыша, следует заметить, что это распространённое заблуждение не имеет под собой каких-либо оснований. В современных моделях рентгеновских аппаратов имеются специальные системы защиты, позволяют делать рентгенографию совершенно безопасной и безвредной.
Но, к сожалению, такие интеллекутальные аппараты имеются не во всех российских поликлиниках, поэтому прежде чем согласиться на данное исследование, предназначенное для маленького ребёнка, необходимо узнать, где можно сделать рентген позвоночника, шейного его отдела, на современном и полностью безопасном устройстве.
Как проводится исследование?
Этот метод диагностики достаточно прост, а специальная подготовка пациента перед ним совершенно не требуется. Достаточно всего лишь снять с себя перед исследованием все украшения из металла, способные исказить результат. Для того чтобы специалист мог увидеть область обследования полностью, со всех сторон, рентген шейного отдела позвоночника выполняется в боковой и передней проекциях.
Первый снимок делается, когда пациент лежит неподвижно на боку, а второй – на спине. Полная неподвижность во время проведения манипуляции – необходимое условие данного исследования. Рентген в двух проекциях, выполненный на шейном отделе позвоночника, считается самым информативным, так как у врача имеется возможность разглядеть проблемный участок с двух сторон.
В том случае, если болезненные ощущения иррадиируют из шеи в грудь или даже живот, дополнительно назначается рентген грудного отдела (диагностика в 3 проекциях). Перед данным видом исследования пациенту в обязательном порядке рекомендуется полное очищение кишечника, которое подразумевает порекомендованную врачом трёхдневную диету для минимизации процесса газообразования. Сама рентгенография такого типа проводится непосредственно натощак. Если предполагается только рентген шейного отдела позвоночника, в данной подготовке нет нужды. Вся процедура займёт не более 20 минут, в течение которых будет необходимо в определённые моменты занимать полностью неподвижное положение.
Когда нужны функциональные пробы?
Рентген для выявления проблем шейного отдела позвоночника в некоторых случаях выполняется и с функциональными пробами. Данный тип процедуры требуется непосредственно тогда, когда необходимо определить наличие патологической подвижности между позвонками. Если на снимке выявляется их смещение, в первую очередь ставится диагноз остеохондроз, так как этот признак заболевания считается самым ранним, проявляющимся до появления дистрофических изменений в межпозвонковых дисках.
Рентгенография шейного отдела позвоночника, выполненная с функциональными пробами, даёт специалисту возможность обнаружить уровень, на который сместились позвонки в этой области позвоночного столба. Благодаря полученным результатам устанавливается патологичность характера передней стенки позвоночника. При данном исследовании применяются в основном механические функциональные пробы. Они предназначаются для определения подвижности позвонков и состояния мышц.
 Для того чтобы сделать такой рентген на шейном отделе позвоночника, от пациента требуется выполнение чрезмерных наклонов головы и секундная неподвижность в момент снимка. Результаты проведённого исследования изучаются специалистом-рентгенологом, который при описании снимка делает соответствующие заключения. На основании их лечащий врач поставит соответствующий диагноз и сможет назначить необходимое в каждом конкретном случае лечение.
Для того чтобы сделать такой рентген на шейном отделе позвоночника, от пациента требуется выполнение чрезмерных наклонов головы и секундная неподвижность в момент снимка. Результаты проведённого исследования изучаются специалистом-рентгенологом, который при описании снимка делает соответствующие заключения. На основании их лечащий врач поставит соответствующий диагноз и сможет назначить необходимое в каждом конкретном случае лечение.
Преимущества и недостатки метода
У этого обследования шеи, выполняемого при помощи рентгенологического аппарата, имеются как свои плюсы, так и несколько минусов. Основным преимуществом такой диагностики является простота выполнения. В наше время медучреждения любого населённого пункта имеют необходимое для проведения рентгенографии оборудование.
Вторым немаловажным достоинством этого исследования является его низкий ценовой порог. Цена на рентген, проведённый на шейном отделе позвоночника, составляет приблизительно 500-1000 рублей, и зависит от того, где именно и на какой аппаратуре проводится. В том случае, если медцентр считается высокопрофильным, стоимость бывает выше.
Специалистами отмечаются и несколько недостатков рентгенологического исследования, проводимого на шейном отделе позвоночника:
- Невозможность частого выполнения такой диагностики из-за излучения, оказывающего негативное воздействие на организм.
- Некоторые затруднения в определении наличия изменений непосредственно в областях межпозвоночных дисков и мягких тканей.
Но эти недостатки не вызывают серьёзной проблемы, так как дополнительно к рентгенографии в случае необходимости можно применять и другие методы исследования. Имеющиеся у рентгенологического исследования, как и у других медицинских процедур, противопоказания также нестрогие, и зачастую не становятся препятствием к проведению диагностики таким методом.
На первом месте среди противопоказаний, которые имеет рентген шейного отдела позвоночника, находятся период беременности и лактации, но даже в этом случае, при отсутствии альтернативной методики исследования, рентгенография по особым показаниям возможна. Для того, чтобы излучение не оказало негативного влияния на плод, живот женщины прикрывается специальным «свинцовым» фартуком.
Воздержание от такого исследования в течение нескольких дней требуется и после проведённого рентгена с бариевой взвесью. В некоторых случаях препятствием к данной процедуре становится вес пациента. И самым последним противопоказанием является нервозность или двигательная расторможенность, при которых сохранение неподвижного состояния даже в течение нескольких секунд проблематично для человека.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «17 рецептов вкусных и недорогих блюд для здоровья позвоночника и суставов» и начинайте выздоравливать без усилий!
Получить книгу
Что такое функциональные пробы шейного отдела позвоночника | Остеохондроз шейного отдела

Рентген шейного отдела позвоночника — один из традиционных методов диагностики травм и заболеваний в области шеи. Это достаточно простой и доступный по цене способ диагностического исследования.
В каких случаях назначается рентген шейной области?
Рентгенография шейного отдела позвоночника проводится в случае жалоб на:
- головную боль;
- боль при движениях шеи и головы из стороны в сторону;
- частые головокружения;
- нарушения зрения («рябь в глазах»);
- нарушения координации движений.

Своевременная рентгенография ШОП позволяет выявить следующие патологии:
- смещения позвонков;
- раздражение шейных дисков;
- возникновение межпозвоночных грыж;
- компрессионные переломы позвоночника;
- опухоли разного генезиса;
- туберкулез позвоночника и другие инфекционные болезни;
- приобретенные и врожденные патологии позвоночника.
Плюсы и минусы рентгенологического исследования
Формально эта процедура не является абсолютно безвредной, так как пациент при этом подвергается воздействию излучения. Однако в современных рентгеновских аппаратах реальное его воздействие весьма ограничено: примерно такую же дозу облучения получает пассажир дальнемагистрального самолета за время полета. Тем не менее в связи с этим обстоятельством данная процедура должна проводиться только по назначению врача. Доза облучения, полученная пациентами, которые часто проходят рентгенологическое обследование, должна записываться в медицинскую карту.

Очевидное достоинство метода — дешевизна и простота. Цена на него в случае оказания платных медицинских услуг обычно находится в диапазоне 500-1000 рублей (и даже в высококлассных медицинских учреждениях — меньше 2000 рублей).
Однако рентген шейного отдела позвоночника имеет и свои недостатки. Помимо упомянутого влияния радиации, что сразу же ограничивает возможность проводить рентген шеи беременным женщинам и детям, прежде всего, с его помощью невозможно исследовать патологические изменения в области мягких тканей и межпозвоночных дисков (для рентгеновского излучения они прозрачны).
Как проводится рентгенография шейного отдела?
Рентгенограмма делается обычно в двух проекциях: боковой (косой) и передней (переднезадний вид, съемка через рот).Если боли возникают в груди и даже в животе, при этом носят иррадиирующий характер, иногда назначается одновременно и рентгенография грудного отдела (одновременно с шеей). В этом случае диагностика проводится иногда даже в 3 проекциях. Перед таким исследованием нужно обязательно провести очищение кишечника. Это подразумевает трехдневную диету (минимизирующую выработку газов), а само исследование проводится на пустой желудок. Если предполагается просвечивать только шею, то в такой подготовке нет нужды.
Сама процедура длится не более 20 минут. Пациент должен в это время точно следовать рекомендациям рентгенолога. В основном от него требуется в определенные моменты сохранять строгую неподвижность. Перед процедурой следует раздеться до пояса и снять все украшения с исследуемой области тела (в первую очередь металлические предметы).
В некоторых случаях необходимо проводить рентген шеи с функциональными пробами. Так делают в том случае, если нужно определить патологическую подвижность между позвонками. Неправильное положение позвонков, когда шея находится в состоянии максимального сгибания или разгибания, часто может быть первым признаком остеохондроза. Функциональные пробы как раз позволяют обнаружить смещение соседних позвонков относительно друг друга.
Функциональное рентгенологическое исследование позвоночника - сравнительно новый метод, позволяющий получить наиболее полную информацию о морфологическом и функциональном состоянии двигательных сегментов позвоночника и о соотношениях между его кривизнами.
Развитие метода связано с работами Рауша (W. Rausch, 1956), Мюллера (D. Muller, 1960), Ироут (J. Jirout, 1964), Ф. Д. Подольского (1959), И. Л. Тагера (1963) и др. Функциональное исследование получило широкое применение в диагностике этиологически различных процессов, исходящих из элементов двигательного сегмента. Особое значение этот метод приобрел в диагностике дегенеративно-дистрофических заболеваний позвоночника.
Сущность метода заключается в рентгенографии позвоночника (преимущественно в боковой проекции) в положении усиленного сгибания и разгибания. Выполняют также исследования с максимальными наклонами позвоночника в стороны и снимки в задней проекции в положении пациента на боку (задняя латерография).
Методика исследования.
Для получения правильного изображения рентгеноанатомических деталей позвоночника в боковой горизонтальной проекции следует учитывать образование сложной деформации позвоночника - физиологического изгиба в сторону деки стола. Поэтому центральный луч направляется не перпендикулярно к центру кассеты, как это обычно рекомендуется, а под углом 5-7° в краниальном направлении для снимков грудного и в каудальном для снимков поясничного отдела (рис. 1). Это правило не распространяется на боковые снимки позвоночника в вертикальном положении пациента, так как при этом физиологический изгиб в сторону деки штатива не возникает. Направление центрального луча при выполнении боковых снимков шейного отдела обычное.
Для функционального исследования шейного отдела в боковой проекции в положении сгибания (лежачем, сидячем или стоячем положениях) голова максимально приближается к грудине. Для выполнения пробы с разгибанием голова максимально откидывается назад.
При исследовании грудного и поясничного отделов в положении сгибания (боковая горизонтальная проекция) голова приближается к нижним конечностям, согнутым в тазо-бедренных и коленных суставах. Если пробу со сгибанием проводят в вертикальном положении, то пациент делает наклон туловища книзу, нижние конечности при этом фиксированы. Проба с разгибанием заключается в рентгенографии грудного и поясничного отделов в положении максимального грудо-поясничного лордоза.
Рис. 1. Положение больного при рентгенографии грудного и поясничного отделов позвоночника в боковой горизонтальной проекции: 1 - центральный луч; 2 - вертикаль.
В нормальных условиях в положении усиленного сгибания все смежные участки тел позвонков равномерно сближаются своими передними отделами и высота дисков в этих зонах уменьшается в среднем на одну четверть. Дорсальные смежные участки и остистые отростки отдаляются друг от друга. Таким образом, межпозвонковые диски в переднем отделе подвергаются сжатию, в дорсальном - растяжению. В положении усиленного разгибания наблюдаются обратные соотношения.
Нарушение нормальной функции двигательного сегмента (независимо от этиологического фактора) в рентгеновском изображении выявляется в виде двух взаимопротивоположных состояний:
1) гипермобильности и
2) адинамии вплоть до полной фиксации двигательного сегмента.
Гипермобильность в двигательном сегменте реализуется различными видами смещений вышестоящего в данном сегменте позвонка. Самым ранним рентгенологическим признаком гипермобильности, выявляемым в положении сгибания или разгибания, является усиленное (сравнительно с нормально функционирующими сегментами) сближение смежных (передних или задних) участков тел позвонков на уровне поражения, превышающее физиологическую степень. В этой ранней фазе еще нет смещения позвонка, но налицо разболтанность в двигательном сегменте, обусловленная нарушением буферных свойств диска и окружающего связочного аппарата (рис. 2).

Рис. 2. Ранний признак гипермобильности в двигательном сегменте: 1 - в положении максимального сгибания усиленное сближение передних смежных отделов тел LIV и LV (стрелка); 2 - в положении максимального разгибания усиленное сближение дорсальных смежных участков.
При адинамии двигательного сегмента диапазон движений резко ограничен, а иногда они полностью исключены. На рентгенограммах этому соответствует отсутствие значительной разницы в высоте диска в передней и задней половинах при выполнении функциональных проб.

Рис. 3. Адинамия двигательного сегмента при выраженном остеохондрозе. Как в положении максимального сгибания (1), так и разгибания (2) резко ограничен диапазон движений в сегменте LIV-LV (стрелка); форма диска не меняется (функциональный блок).
Ограничение или выпадение движений в двигательном сегменте при отсутствии морфологических признаков костного анкилоза следует называть функциональным блоком (рис. 3).
Важнейшей особенностью функционального исследования является эффект интерференции - усиление или ослабление скрытых или явных смещений позвонков, находящихся в функциональной фазе. Поэтому нельзя ограничивать функциональное исследование выполнением какой-либо одной из проб (сгибание или разгибание), так как одна из них, усиливая смещение на одном уровне позвоночника, может скрыть его на другом (рис. 4).
Функциональное исследование открывает новые данные о состоянии двигательного сегмента не только на уровне поражения, но и выявляет определенные закономерности в развитии патологических изменений в смежных сегментах. Так, при адинамии (функциональный блок) в одном двигательном сегменте, в смежных с ним (краниально или каудально расположенных) сегментах может развиться компенсаторная гипермобильность с последующим появлением различных видов смещений позвонков.

Рис. 4. Остеохондроз и функциональный блок в двигательном сегменте LIV-LV. Компенсаторная гипермобильность в смежном (краниально расположенном) сегменте LIII-LIV: 1 - при максимальном разгибании открылось заднее смещение LIV относительно LV - эффект интерференции (стрелка), переднее смещение LIII не выявляется; 2 - при максимальном сгибании переднее смещение LIII относительно LIV (стрелка).
Компенсаторная гипермобильность, в сущности своей проявляющаяся морфологическими изменениями (смещение позвонков), с функциональной стороны не является патологической реакцией, это физиологически-адаптивная реакция, имеющая восстановительный в статико-динамическом отношении характер.
Исследования Рентген (рентгенография) шейного отдела позвоночника
Данная информация не может использоваться при самолечении! Обязательно необходима консультация со специалистом!
Что показывает рентгенография шейного отдела позвоночника?
Шейный отдел является наиболее подвижной частью позвоночника. В области шеи проходят важные артерии, кровоснабжающие головной мозг. Шейный отдел чаще других подвергается заболеваниям, сопровождающимся возникновением серьезных проблем со стороны других органов, а в сложных случаях — появлением неврологических симптомов и нарушением зрения.
При помощи рентгеновского исследования удается выявить многие врожденные и приобретенные заболевания шейного отдела позвоночника. Рентгенография является традиционным и достаточно простым способом диагностики, позволяющим детально оценить состояние костной ткани и суставов.
Показания к рентгенографии шейного отдела позвоночника
Рентгенографию шейного отдела позвоночника назначают для выявления последствий травм (вывихов, подвывихов, переломов). Данное исследование показано при остеохондрозе, сколиозе, спондилоартрозе, ревматизме, грыжах и протрузиях межпозвоночных дисков, артрите позвоночных суставов, подозрении на опухолевые образования и метастазы. Результаты рентгенографии помогают врачу поставить правильный диагноз и выбрать оптимальную тактику лечения. Они бывают просто необходимы хирургам при планировании хода и объема предстоящей операции.
Симптомами патологии шейного отдела позвоночника являются боли в соответствующей области, часто иррадиирующие в плечи или руки, ощущение дискомфорта при повороте головы, частые головные боли, головокружения, потемнение и рябь в глазах. Отклонение позвоночника от нормальной физиологической оси и смещение позвонков часто определяются визуально.
Кто направляет на рентгенографию шейного отдела позвоночника, и где можно ее пройти?
Направляют на рентгенографическое обследование шейного отдела позвоночника ортопеды, травматологи, артрологи, вертеброневрологи, хирурги, спортивные врачи, неврологи, онкологи. Пройти процедуру можно в любом медицинском учреждении, оснащенном рентгеновским аппаратом. Желательно выбирать современный цифровой аппарат, при применении которого максимально снижена доза ионизирующего облучения.
Противопоказания к проведению рентгенографии и подготовка к ней
Исследование противопоказано беременным женщинам ввиду вредного воздействия на плод рентгеновского излучения. Детям до 14 лет его проводят по строгим показаниям и при невозможности заменить альтернативными методами исследования, например, УЗИ или МРТ.
Специальная подготовка не требуется. Во время проведения процедуры на пациенте (в области шеи) не должно быть металлических предметов (украшений, цепочек и др.)
Методика проведения рентгенографии шейного отдела позвоночника
Снимки выполняют в положении пациента лежа и стоя. Врач просит обследуемого периодически менять положение тела, например, поворачиваться на бок, ложиться на спину. Во время работы рентгеновского аппарата нельзя двигаться, так как это может ухудшить качество изображения. Снимки делают обязательно в передней и боковой проекциях. Иногда для получения более подробной информации о состоянии шейного отдела позвоночника исследование дополнительно проводится через открытый рот пациента. Длительность процедуры составляет 10–20 мин.
Расшифровка результатов рентгенографии шейного отдела позвоночника
Врач-рентгенолог расшифровывает результаты обследования сразу после окончания процедуры. Он подробно описывает форму и структуру всех элементов шейного отдела позвоночника, которые удалось визуализировать, а также размеры и структуру выявленных новообразований. При обнаружении сколиоза вычисляет угол сколиотической дуги.
Полученные на руки снимки и заключение врача необходимо показать доктору, направившему на данное исследование.
© apreka.ru. vet.apreka.ru . Использование материалов разрешено с указанием ссылки на сайт. Все наименования торговых марок принадлежат их законным правообладателям.
Информация размещена на сайте только для ознакомления. Обязательно необходима консультация со специалистом. Если вы нашли ошибку в тексте, некорректный отзыв или неправильную информацию в описании, то просим вас сообщать об этом администратору сайта.
Отзывы размещенные на данном сайте являются личным мнением лиц их написавших. Не занимайтесь самолечением!
Источники: http://x-raydoctor.ru/rentgen/shejnogo-otdela-pozvonochnika.html, http://clinicalangiology.ru/latestmaterials/382-functional-radiographic-studies-spine.html, http://www.apreka.ru/?i=rentgen_rentgenografiya_sheynogo_otdela_pozvonochnika
Комментариев пока нет!6 плюсов и минусов рентгена шейного отдела позвоночника (шеи)
Рентгенография названа по фамилии ученого, который изобрел этот метод в 1895 году.
Вильгельм Рентген обнаружил, что ионизирующее излучение, проходя через кисть, формирует на пленке изображение ее костей, и стал применять это свойство в диагностических целях.
Сегодня метод применяют в основном в выявлении заболеваний легких и опорно-двигательного аппарата. Рентген шейного отдела позвоночника позволяет диагностировать многие патологии – от остеохондроза до межпозвоночных грыж. О том, с какими симптомами следует пройти это исследование и каковы особенности его выполнения, читайте далее.
Когда назначается обследование
Рентген шейного отдела позвоночника помогает подтвердить или опровергнуть наличие артрита и других воспалительных процессов в костях, травм (переломов, вывихов), радикулита в этой области. Также обследование может выявить смещение позвонков, развитие опухоли, лордоз, патологический кифоз, спондилит, болезнь Бехтерева.
Полезно знать: рентгенография способна показывать только состояние суставов и костей. Для диагностики патологий мягких тканей – мышц, сухожилий, связок, нервов, сосудов – она не применяется (за исключением рентгена с контрастом).
Симптомов и состояний, при которых необходимо пройти рентген шейной зоны, немало:
- головная боль неизвестной этиологии;
- травмы шеи;
- резкие перепады артериального давления;
- болевые ощущения и/или онемение рук;
- периодические головокружения, потеря сознания;
- боль и возникающие время от времени неприятные ощущения в грудной клетке;
- хруст в шее, причем он может быть слышен не всегда, а например, при подъеме по лестнице или высокой физической нагрузке;
- затрудненное дыхание;
- дискомфорт и боль в шее при поворотах и наклонах головы;
- шум в ушах;
- тугоподвижность в суставах этого отдела позвоночника.
Для постановки диагноза всегда назначается рентгенография при остеохондрозе шейных позвонков, поскольку показывает деформацию костей и межпозвоночных дисков, наличие грыж.
Как делают процедуру
Принцип метода заключается в том, что рентгеновские лучи, проходя через определенные ткани, рассеиваются и замедляются. Торможение пучка излучения формирует на пленке изображение, разное по своей интенсивности. Первично оно образуется на флуоресцентном (светящемся) экране, а затем отправляется на печать.
Методика выполнения
Рентгенографическое обследование шейного отдела проводится с разных сторон для того, чтобы получить несколько проекций снимков:
- Боковую – человек ложится на спину или стоит прямо, выдвигает подбородок вперед и опирается им на специальную подставку (кассету). Лучи направляются сбоку. Снимок захватывает область шейного отдела ниже 4 позвонка.
- Переднюю – пациент лежит на спине или стоит лицом к источнику излучения с закрытым ртом. Ионизирующий луч направляется на щитовидный хрящ и проходит вдоль нижней челюсти. Данная проекция показывает область шейного отдела вниз от третьего позвонка.
- Прямую через открытый рот – исследуемый стоит либо ложится на спину или на бок. Данная проекция позволяет увидеть состояние атлантозатылочного и аксиального сочленения, детально рассмотреть верхний позвонок.
Исследование занимает не более 15 минут, при этом пациенту нужно быть максимально неподвижным и четко выполнять все указания врача-рентгенолога. Этот же специалист пишет заключение по результатам рентгена, определяя патологию шейной области. Окончательный диагноз и схему лечения на основании полученных снимков, лабораторных анализов и прочих данных определяет доктор, который направил вас на рентген.
Рентген с функциональными пробами
Такой вид рентгенографии назначается при смещении позвонков, сопровождающимся болью, проблемах с подвижностью в шее и при болевых ощущениях во время движения. Для получения снимков пациент занимает несколько разных положений, наклоняя голову вперед и назад, иногда при необходимости в стороны.
Суть функциональных проб в том, что за счет изменения высоты передних отделов шеи по сравнению с задними становятся видны многие проблемы – трещины, микротравмы и то, насколько смещены позвонки в шейной зоне.
Особенности проведения обследования ребенку
Снимок шейного отдела позвоночника у детей позволяет выявить такие проблемы:
- врожденные аномалии развития костей, позвонков;
- ортопедические нарушения (искривление и др.);
- асимметричный (неравномерный) мышечный тонус;
- смещение позвонков;
- травмы (вывихи, подвывихи и прочее).
Также рентген показывает нестабильность шейного отдела у ребенка. В большинстве случаев она связана с родовой травмой, а в более позднем возрасте с сильными ушибами, ударами.
Детям шейный отдел просвечивают также, как и взрослым – в разных проекциях, в положении стоя (пациентам постарше) или лежа (до 3 лет). Исключение составляет снимок через открытый рот, – его делают по достижении ребенком трех- или четырехлетнего возраста. То же самое касается функциональных проб.
Метод рентгенографии не противопоказан детям, несмотря на то, что малыш получает определенную дозу облучения. Но при соблюдении периодичности исследования и использовании современных аппаратов метод не причинит организму ребенка вреда. Также вы вправе попросить рентгенолога занести в медицинскую карту информацию о полученной дозе излучения. Это поможет рассчитать, через какой период времени можно будет пройти исследование снова.
Преимущества и недостатки
Достоинства рентгенографического метода:
- прост в проведении, в большинстве случаев не требует подготовки пациента;
- дает хорошую визуализацию плотных структур – шейного и остальных отделов позвоночника, периферических костей и суставов;
- невысокая стоимость исследования, наличие оборудования практически во всех бюджетных поликлиниках.
Есть у использования рентгена в диагностике и недостатки:
- вредное воздействие ионизирующего излучения на организм, отсюда же следует второй минус – невозможность частого проведения;
- не несет диагностической ценности для исследования мягких тканей (за исключением рентгенографии с контрастом);
- не избежать при рентгене трудностей с исследованием мягких тканей, поскольку на снимке отражается не послойное изображение, как при КТ и МРТ, а суммарное проекционное.
Подготовка к обследованию
Рентгенография шеи не требует какой-то особенной подготовки. Все, что нужно – это раздеться до пояса, снять с себя цепочки, серьги и другие металлические украшения, которые ухудшают качество снимка. Этим рентгенография шейного отдела отличается от поясничного, при котором предварительно нужно соблюдать диету и чистить кишечник.
Противопоказаний у метода только два – это беременность (особенно в первом триместре) и недавнее прохождение подобного исследования.
Внимание! Если ситуация такова, что женщине, ожидающей ребенка, необходимо пройти рентгенографию по показаниям, то рентгенолог обязан выдать ей защитный экран для живота (так называемый свинцовый фартук).
Также при беременности, если не обойтись без рентгенографии, лучше выбрать для процедуры клинику с современным оборудованием.
Средняя стоимость процедуры и от чего она зависит
В государственной поликлинике по полису ОМС сделать рентгеновский снимок можно бесплатно. Направление на процедуру обычно выписывает ревматолог, ортопед или другой специалист этого же учреждения, у которого вы проходите лечение.
Рентген шеи для пенсионеров и студентов нередко является частью планового осмотра и проводится безвозмездно.
В отделении платных услуг или в частной клинике стоимость процедуры зависит от ее срочности, используемого оборудования и города, и варьируется в пределах 500-2500 рублей.
Видео
Функциональный рентген шейного отдела позвоночника
Альтернативные методы диагностики шейного отдела
Вместо обычной рентгенографии может проводиться рентген с контрастным веществом. Он показан, если нужно рассмотреть спинной мозг и четче увидеть межпозвоночные диски. Введение рентгеноконтрастного препарата относится к сложным процедурам и проходит в несколько этапов:
- Человек ложится на кушетку, прижимает к груди колени, наклоняет голову вперед (то есть сворачивается «калачиком» или, другими словами, принимает позу эмбриона).
- Выполняется спинномозговая пункция, – иглу вводят в пространство между двумя соседними позвонками и забирают небольшой объем ликвора, который отправляют на исследование в лабораторию.
- После взятия спинномозговой жидкости вводится контрастный препарат и проводится рентгенография.
Есть пять разновидностей рентгена с контрастом. Миелография и пневмомиелография как альтернатива обычному исследованию шейной зоны позвоночника нужны для отображения на снимке спинного мозга, выявления опухоли или мест сдавления нервов.
В первом случае перед облучением вводятся жидкие окрашивающие вещества, а во втором – рентгеноконтрастный газ.
Другие контрастные методы:
- дискография (для выявления межпозвоночных грыж, протрузий);
- эпидурография (для диагностики сужения спинномозгового канала, воспаления спинного мозга);
- веноспондилография (для исследования движения венозной крови в позвоночнике).
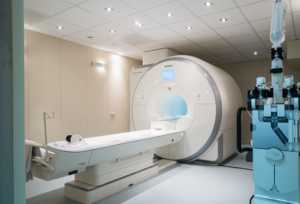
Более информативными методами обследования шейной области позвоночника являются магнитно-резонансная и компьютерная томография. Они дают четкое послойное изображение не только костных структур, но и мягких тканей. МРТ, в отличие от КТ, имеет преимущество, поскольку выполняется без вредного облучения и может проводиться сколь угодно часто.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы обязательно её исправим, а Вам будет + к карме
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе