Рентген гсг маточных труб
Рентген проходимости маточных труб
Рентген маточных труб проводится в первую очередь тем женщинам, которые не могут забеременеть в течение длительного времени по предварительному диагнозу непроходимость маточных труб. Также проходимость маточных труб исследуют перед проведением экстракорпорального оплодотворения (ЭКО). Процедура гистеросальпингография (ГСГ) рекомендована всем без исключения женщинам, которым был поставлен диагноз бесплодие или они сами подозревают у себя таковой по характерным признакам.
О процедуре
 Методика довольно специфическая, но с ее помощью можно обследовать полость матки на возможное наличие полипов, эндометриоза, провести обследование маточных труб на проходимость. Достоверность результата проверки составляет более 80 %, а дополнив обследование соответствующими анализами и дополнительным осмотром, можно составить полную картину заболевания.
Методика довольно специфическая, но с ее помощью можно обследовать полость матки на возможное наличие полипов, эндометриоза, провести обследование маточных труб на проходимость. Достоверность результата проверки составляет более 80 %, а дополнив обследование соответствующими анализами и дополнительным осмотром, можно составить полную картину заболевания.
Есть несколько вариантов проведения процедур на обследование матки и фаллопиевых труб:
- Сонографическая или ультразвуковая ГСГ. У этого метода есть свои достоинства, заключающиеся в безопасности обследования и возможности женщины планировать беременность сразу после обследования. Недостатком является маленькая информативность и отсутствие снимков для дальнейшего изучения их другим специалистом.
- ГСГ или рентген маточных труб. Достоинство — хорошая видимость всего, что происходит в трубах и полости матки. Недостаток — незначительное облучение, которое может негативно сказаться на развитии эмбриона, если женщина забеременеет вскоре после процедуры. Могут возникнуть и воспаления и аллергические реакции.
ГСГ маточных труб — не опасная, но немного болезненная процедура. Перед проведением рентгена необходимо подготовиться и собрать нужные анализы, чтобы после процедуры не возникли неприятные последствия.
Подготовка к ГСГ
 Подготовка к ГСГ маточных труб заключается в предварительной сдаче анализов. На момент проведения процедуры последняя сдача анализов не должна быть позже одного месяца. Какие анализы необходимо сдать перед проведением рентгена на проходимость маточных труб? В первую очередь, необходимо сдать анализы на наличие инфекций, передающихся половым путем (хламидии, уреаплазмы и т. п.). Обязательно должны быть результаты исследования мазков (урогенитальный мазок) из уретры, цервикального канала, чтобы исключить наличие воспалительного процесса. При взятии мазков в гинекологии обязательно берут мазок на цитологию (наличие раковых клеток в шейке матки).
Подготовка к ГСГ маточных труб заключается в предварительной сдаче анализов. На момент проведения процедуры последняя сдача анализов не должна быть позже одного месяца. Какие анализы необходимо сдать перед проведением рентгена на проходимость маточных труб? В первую очередь, необходимо сдать анализы на наличие инфекций, передающихся половым путем (хламидии, уреаплазмы и т. п.). Обязательно должны быть результаты исследования мазков (урогенитальный мазок) из уретры, цервикального канала, чтобы исключить наличие воспалительного процесса. При взятии мазков в гинекологии обязательно берут мазок на цитологию (наличие раковых клеток в шейке матки).
Чтобы процедура не вызвала ненужной негативной реакции, необходимо перед проведением рентгена ознакомиться с самой процедурой и техникой ее проведения. Для этого можно записаться на предварительную консультацию к специалисту, который объяснит, как проводится процедура и в чем заключается его польза для женщины.
Проводить обследование нужно в середине менструального цикла, примерно на 10-15 день от начала последней менструации. Процедура в эти дни проводится потому, что именно в этот период немного приоткрывается цервикальный канал, что немного обезболивает ввод катетера в полость матки. Также именно в эти дни слой эндометрия небольшой и не сможет исказить картинку внутри матки. После проведения рентгена маточных труб необходимо в течение трех месяцев воздержаться от секса или предохраняться во время полового контакта с помощью презерватива.
 Перед проведением рентгена необходимо провести тщательную гигиену гениталий и половых органов, сделать депиляцию в области лобка и зоны бикини. Утром нужно отказаться от завтрака. Разрешено выпить только небольшое количество воды без газа. Если в области гениталий имеется пирсинг, то все украшения необходимо перед процедурой снять.
Перед проведением рентгена необходимо провести тщательную гигиену гениталий и половых органов, сделать депиляцию в области лобка и зоны бикини. Утром нужно отказаться от завтрака. Разрешено выпить только небольшое количество воды без газа. Если в области гениталий имеется пирсинг, то все украшения необходимо перед процедурой снять.
Перед проведением рентгена (за несколько дней) необходимо также исключить незащищенный половой акт, чтобы находящиеся сперматозоиды не попали в результате некоторых манипуляций в брюшную полость, что повлечет за собой острые болевые ощущения.
Как делают рентген на проходимость маточных труб
Как делают рентген на проходимость маточных труб? Для проведения процедуры женщина должна лечь на левый бок, после чего ей вводят специальный катетер, который проходит через цервикальный канал. Другой способ проведения рентгена заключается в том, что женщина садиться или ложиться на гинекологический стол, который используется для проведения оперативного вмешательства, и сгибает ноги в коленях. Дальше через катетер в полость матки и маточных труб вводят специальный контрастный раствор (Верографин, Кардиотраст, Уротраст), который и будет являться показателем проходимости маточных труб. Если введенный раствор, попав в трубы, не задерживается в них, а сразу попадает в брюшную полость, то проходимость хорошая. Раствор для проведения данной процедуры абсолютно безопасный для половых органов женщины и брюшной полости и не имеет негативных последствий или каких-либо побочных эффектов.
 Чтобы женщина расслабилась перед проведением рентгена (это очень важно), за 30 минут до начала обследования вводят спазмолитическое и седативное средство.
Чтобы женщина расслабилась перед проведением рентгена (это очень важно), за 30 минут до начала обследования вводят спазмолитическое и седативное средство.
Данным методом просматривают женские органы в три этапа:
- Сначала делают рентгеновский снимок после первого ввода контрастного раствора в объеме 2-4 мл. На первом этапе процедуры просматривают полость матки и ее слизистую.
- Второй этап процедуры заключается в добавлении еще контраста для того, чтобы узнать проходимость маточных труб.
- Последний снимок делают для того, чтобы посмотреть строение половых органов женщины.
Благодаря рентгену можно диагностировать у женщины и такие патологии или заболевания, как:
- наличие спаек в полости матки;
- миома матки;
- полипы эндометрия;
- патологическое строение матки и т. п.
На основе проведения рентгенологического обследования врач сможет сделать выводы о проблеме со здоровьем женщины, которая стала причиной бесплодия.
Во время диагностики маточных труб под воздействием раствора могут растворяться небольшие спайки в их полости, поэтому процедура будет иметь лечебный эффект.
 Само обследование длится около 30 минут. Проведения рентгена может быть немного неприятным, а иногда и довольно болезненным, поэтому ее можно проводить под местной анестезией. Чаще всего неприятные ощущения во время процедуры могут возникнуть, если есть воспаление внутренних органов женщины.
Само обследование длится около 30 минут. Проведения рентгена может быть немного неприятным, а иногда и довольно болезненным, поэтому ее можно проводить под местной анестезией. Чаще всего неприятные ощущения во время процедуры могут возникнуть, если есть воспаление внутренних органов женщины.
После проведения рентгена в течение последующих пару дней могут наблюдаться небольшие мажущие выделения из влагалища. Это является абсолютно нормальным, так как во время рентгена повреждается слой эндометрия и могут быть задеты мелкие сосудики.
Противопоказания ГСГ
Процедура рентген маточных труб очень значима для того, чтобы увидеть состояние женских половых органов и узнать о возможных нарушениях в женском организме. Но и у этой полезной процедуры имеются противопоказания. ГСГ не должна проводиться в том случае, если:
- есть воспалительные процессы в матке или яичниках;
- женщина беременна или есть подозрения на внематочную беременность;
- имеется индивидуальная непереносимость компонентов контрастного вещества;
- есть тяжелые сердечно-сосудистые заболевания.
Очень важно перед проведением рентгена пройти комплексное обследование организма с целью исключить скрытые заболевания, которые могут усугубиться на фоне проведения рентгена.
Многие женщины могут и не подозревать о наличии беременности на момент проведения процедуры. Во время рентгена в полость маки вводится катетер, который может спровоцировать прерывание беременности.
Последствия процедуры
После проведения ГСГ маточных труб могут возникнуть нежелательные последствия, избежать которых можно только одним способом — тщательно обследоваться перед проведением рентгена.
 Возможные неблагоприятные последствия после рентгена:
Возможные неблагоприятные последствия после рентгена:
- Осложнение в виде воспалительного процесса в матке и фаллопиевых трубах. Может наблюдаться у тех женщин, в мазке которых было обнаружено большое количество лейкоцитов.
- Аллергическая реакция, возникшая в результате введения контраста.
- Повреждение шейки матки, возникшее на фоне неправильно проведенной процедуры. Может сопровождаться кровотечением. Часто это бывает в том случае, если женщина во время процедуры на фоне болевых ощущений может сжаться или неправильно повернуться.
Многие женщины отмечают некоторую болезненность данного обследования, другие склоняются во мнении, что рентген — вполне терпимая манипуляция, если правильно к ней подготовиться и иметь хороший настрой. Главное — расслабится во время рентгена и дать возможность врачу провести обследование, благодаря которому появиться шанс наладить менструальный цикл и забеременеть. Если у женщины присутствует повышенная чувствительность и есть очень низкий болевой порог, этот момент обязательно нужно обсудить с врачом, который будет проводить рентгенологическое обследование маточных труб. Возможно, будет лучше провести обследование под местной анестезией.
У некоторых женщин может возникнуть и небольшая реакция на раствор, вводимый в полость матки и маточных труб, в виде тянущих болей в нижней части живота. Болевые ощущения могут проявляться незначительно, напоминая предменструальные боли, и длиться не более 2-3 дня.
Перед походом на процедуру следует взять гигиенические прокладки, так как после проведения рентгена может выделяться контрастное вещество и небольшие выделения из влагалища.
Рентген маточных труб — гистеросальпингография
Женщину, которая столкнулась с проблемой бесплодия, очень часто направляют на гистеросальпингографию, чтобы составить дальнейший план лечения, подтвердить или опровергнуть диагноз. Данная процедура сокращено обозначается ГСГ, и под нею подразумевают рентген матки и маточных труб с целью их проверки на проходимость. Данная процедура, как и УЗИ молочных желез, матки, о которых детальней на doc.ua/diagnostics/kiev/all/rentgen, также очень необходима для женского здоровья.

Как проходит ГСГ
Прежде чем отправить на данную процедуру, врач-гинеколог проводит общий гинекологический осмотр. Дальше врач в шейку матки вводит небольшую трубку, и с помощью шприца заполняет эту трубку (канюлю) специальной жидкостью, которая способна задерживать рентгеновские лучи. По мере того, как жидкость проникает в маточные трубы, и заполняет полость матки, врач делает несколько рентгеновских снимков. Когда все снимки сделаны, из шейки матки извлекается трубка. Контрастное вещество, которое было ведено внутрь женского организма, достаточно быстро всасывается в кровь, и в течении суток выводится из организма. Данная процедура проводится без наркоза, но по просьбе женщины могут уколоть местное обезболивающее средство. Как правило, применяют ледокаин. Данная процедура неприятная, но терпимая, и может порой вызвать некоторые болезненные ощущения. Однако, бывают случаи, когда женщина сталкивается с болями внизу живота, которые усиливается в процессе введения контраста, но они проходят в течение одного часа. Насколько процедура будет болезненна, зависит от того, как женщина сама себя настроит. Если первоначально на ГСГ идти со страхом, то процедура также пройдёт болезненно.
Когда проводят ГСГ
Рентген маточных труб может проводиться, как в первой, так и во второй фазе менструального цикла. Однако, очень важно на протяжении всего цикла предохраняться от беременности, вести закрытую сексуальную жизнь. Если беременность до рентгена наступила, то данную процедуру отменяют. Стоит отметить, что ГСГ назначают не только по подозрению на бесплодие, но и когда женщина не может выносить ребёнка, и у неё постоянно происходят выкидыши. При этом очень важно, за одну-две недели сделать гинекологический мазок на флору, чтобы исключить наличие воспалительного процесса в женских половых органах. Если мазок подтвердил воспаление, значит врач указывает специальное лечение, и только после повторного мазка, пациентка может направиться на ГСГ. Рентген на фоне воспалительного процесса может вызвать ещё большее обострение данного процесса.

Снимок ГСГ
Снимки ГСГ дают врачу возможность определить диагноз пациентки:
• непроходимые или проходимые маточные трубы; • образование кисты; • и воспалительные процессы.
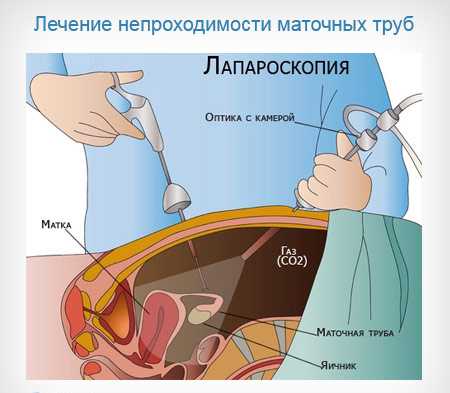
Если подтвердилось, что маточные трубы у женщины непроходимые, ей назначают следующую процедуру – лапароскопию: это более сложное хирургическое вмешательство, которое проводится под общим наркозом. В случае не подтверждения диагноза, врач гинеколог-репродуктолог назначает следующие лечение, основанное на стимуляции овуляции. Однако, в течение одного месяца после проведения ГСГ никакой стимуляции не проводит, так как яйцеклетка будет облучена, что не очень хорошо для зачатия.
ГСГ рентген маточных труб
ГСГ рентген (рентгеновская гистеросальпингография, РГ-ГСГ) – это диагностическая методика, призванная оценить состояние женских половых органов. Суть исследования сводится к тому, что в маточную полость вводится катетер, через который подается контрастное вещество. Именно оно будет видно во время выполнения серии рентгенологических снимков. После его равномерного распределения по матке и придаткам врач «просвечивает» органы с помощью рентгенологического аппарата. На полученных снимках будут четко видны фаллопиевы трубы и матка.
С помощью этой процедуры можно обнаружить такие патологии половых органов, как непроходимость маточных труб, эндометриозные разрастания в матке, аномалии строения и пр. Этот метод часто рекомендуют женщинам, которые страдают бесплодием, так как перечисленные факторы чаще всего приводят к тому, что пациентки не могут забеременеть.
Возможно выполнение процедуры как в амбулатории, так и в стационарах гинекологических отделений. Главным условием ее проведения является наличие рентгенологического аппарата и специалиста, умеющего на нем работать.
Во время гистеросальпингографии женщина находится в гинекологическом кресле. После того, как врач введет в полость матки контрастное вещество, необходимо выдержать некоторое время. Это позволит жидкости равномерно распределиться по внутренним половым органам. После этого делают один или несколько снимков, которые позволяют оценить результат.
Если у женщины отсутствуют какие-либо патологии, то матка выглядит как треугольник правильной формы, а трубы имеют дугообразную форму. При наличии заболеваний картина меняется: возможно обнаружение новообразований (полипов, миом), перегородок, спаек и пр. Если у женщины непроходимость маточных труб, то контрастное вещество распределится неравномерно, а препятствия на его пути будут четко визуализироваться.
Процедура не требует введения наркоза, так как она не вызывает болей. Однако если женщина имеет высокий порог болевой чувствительности, то ей показана местная анестезия.
ГСГ и УЗИ – это одно и то же
ГСГ и УЗИ – это две разные процедуры. Ультразвуковое исследование предполагает обзор внутренних органов пациентки и обнаружение возможной патологии по изменению их структуры и плотности. Картинка выводится на монитор. Чтобы провести УЗИ, нет необходимости в выполнении каких-либо дополнительных процедур. Достаточно просто смазать просматриваемую поверхность специальным гелем.
ГСГ предполагает введение в матку контрастной жидкости. После ее распределения врач выполняет серию снимков с помощью рентгенологического аппарата (но возможно рассмотрение внутренних органов на УЗ-аппарате). Введение контрастного вещества позволяет сделать исследование более информативным. Кроме того, доктор может диагностировать непроходимость маточных труб, что нельзя сделать во время обычного ультразвукового исследования.
Так как для проведения ГСГ могут быть использованы два аппарата: рентгенологический и ультразвуковой, существует разница в ходе выполнения диагностики. Если снимки будут сделаны на рентгенологическом оборудовании, то процедура носит название «рентгеногистеросальпингография». Когда для выполнения исследования используется ультразвуковой аппарат, то методика называется «эхогистеросальпингография». Из-за схожести в названии многие люди считают, что эти процедуры идентичны, на самом деле их сущность и диагностическая значимость различаются.
Что лучше: рентген или ГСГ
Стандартное рентгенологическое обследование не позволит выявить непроходимость маточных труб или иные патологии органов малого таза, поэтому его с этой целью никогда не применяют. ГСГ, напротив, является методикой выбора при подозрении на непроходимость маточных труб, полипы эндометрия, миому матки, эндометриоз и прочие патологии женской репродуктивной системы. Поэтому ГСГ однозначно лучше, чем рентген.
Однако стоит понимать, что ГСГ выполняют либо с помощью рентгенологического аппарата, либо с помощь аппарата ультразвуковой диагностики. Внутренние половые органы женщины становятся видны на них после введения в матку и фаллопиевы трубы специального контрастного вещества. Многие специалисты термином «рентген» обозначают процедуру осмотра маточных труб на рентгенологическом аппарате, а термином «ГСГ» – проведение исследования на аппарате УЗИ. Если рассматривать вопрос с этой точки зрения, то ГСГ будет лучше, чем «рентген».
Дело в том, что Эхо-ГСГ обладает следующими преимуществами перед РГСГ:
Женщине не придется использовать методы контрацепции, защищающие ее от беременности, если ей назначили ультразвуковое ГСГ.
Нет противопоказаний для зачатия ребенка в том месяце, когда выполнялось Эхо-ГСГ.
Во время проведения процедуры и после нее нет риска возникновения аллергической реакции на контрастное вещество, которое содержит в своем составе йод.
Организм пациентки не будет облучен рентгенологическим аппаратом. Тем более что это негативным образом отражается на количестве яйцеклеток, которые имеются в фолликулах яичника (овариальный резерв).
Показания к проведению ГСГ
ГСГ маточных труб проводят врачи-гинекологи и врачи гинекологи-онкологи.
Показания к назначению процедуры следующие:
- Трубное бесплодие ;
- Спайки органов малого таза;
- Аномалии развития репродуктивных органов;
- Половой инфантилизм;
- Фиброма матки, располагающаяся в ее подслизистом слое;
- Рак эндометрия;
- Эндометриозные разрастания в полости матки;
- Полипы;
- Гиперплазия эндометрия.
Гистеросальпингография – это тот метод, который позволят подтвердить, что у женщины имеется патология маточных труб или матки, но не всегда дает возможность оценить тяжесть заболевания и его природу. Если обращаться к статистике, то в 98% случаев удается выявить имеющееся нарушение, а вот выставить верный диагноз получается лишь в 35% случаев.
Противопоказания к проведению ГСГ
Рентгенологическая гистеросальпингография может быть выполнена не всегда.
К проведению процедуры имеются определенные противопоказания, среди которых:
- Непереносимость препаратов йода. Это противопоказание обусловлено тем, что в составе контрастного вещества, которое вводят в полость матки, содержится йод.
- Воспаления яичников, матки, придатков.
- Кольпит , цервицит, бартолинит .
- Острые инфекционные заболевания организма, например, ОРЗ, ОРВИ, грипп, тонзиллит, синусит и пр.
- Нарушение свертываемости крови.
- Заболевания сердца.
- Почечная недостаточность.
- Выраженные нарушения в работе печени.
- Патологии щитовидной железы.
- Беременность. Проведение теста на беременность является обязательным условием перед прохождением процедуры.
- Менструальное кровотечение.
- Кормление грудью.
- Повышение СОЭ и лейкоцитоз.
Подготовка к процедуре
Подготовка к процедуре несложная, но выполнение рекомендаций, данных доктором, является обязательным условием. В противном случает можно нанести вред собственному организму.
Итак, женщина должна соблюдать следующие правила, чтобы качественно подготовиться к гистеросальпингографии:
- За 1-2 дня до предполагаемого исследования нужно отказаться от интимной близости.
- За 7 дней до процедуры нельзя спринцеваться или использовать средства для интимной гигиены, вводимые во влагалище.
- За 7 дней до исследования запрещено применять для лечения вагинальные таблетки, свечи и мази.
- За 2-3 дня до проведения исследования нужно изменить свой рацион, отказавшись от употребления продуктов, провоцирующих избыточное газообразование. Это касается капусты, бобовых, хлеба, молочных напитков, газированной воды.
- За 7 дней до процедуры следует отказаться от использования тампонов.
- После окончания очередной менструации партнеры должны пользоваться презервативом, чтобы избежать зачатия.
Не менее важно перед проведением ГГС пройти качественное обследование. Оно обязательно включает в себя сдачу следующих анализов:
- ОАК.
- ОАМ.
- БАК.
- Анализ крови на сифилис, ВИЧ, гепатиты.
- Мазок из влагалища и с шейки матки.
Перед тем как отправиться на процедуру, нужно удалить все волосы с наружных половых органов, тщательно помыть их. Мочевой пузырь и кишечник должны быть пустыми. Если в туалет сходить не удалось, то следует сделать клизму. Процедура должна проводиться натощак.
Что касается самостоятельного приема обезболивающих препаратов, то без консультации доктора лекарственные средства использовать запрещено. По назначению врача можно будет за 30 минут до проведения ГСГ выпить спазмолитик, например, Но-шпу.
В какие сроки проводят ГСГ
Чаще всего гистеросальпингографию выполняют в течение 2 недель после очередной менструации. Это объясняется тем, что в этот период слизистая оболочка матки имеет небольшую толщину, а значит, не перекрывает вход в фаллопиевы трубы.
Хотя, в зависимости от цели проводимого исследования, оно может быть назначено в другие сроки. Для оценки проходимости маточных труб его проводят во второй половине менструального цикла. Если есть подозрение на внутренний эндометриоз , то рекомендуется выполнять ГГС на 7-8 день цикла. Миому в подслизистом слое матки можно будет обнаружить в любое время, но лишь при условии, что у женщины нет менструации.
Как проводится ГСГ
Если врачебный кабинет оснащен специальным рентгенологическим креслом, то женщину усаживают на него. Если такого кресла нет, то пациентка будет располагаться на обычном гинекологическом кресле, а к ней подведут рентгенологический аппарат.
После обработки наружных половых органов антисептическим составом доктор вводит во влагалище зеркала и протирает влагалищные стенки сперва сухой ватой, а затем – смоченной в спиртовом растворе. Следующим шагом является установка трубки с фиксацией в цервикальном канале. Трубка крепится пулевыми щипцами. Когда эта манипуляция будет произведена, зеркала убирают. По трубке с помощью шприца подается контрастное вещество, которое предварительно должно быть разогрето примерно до температуры тела женщины (до 37 градусов).
Когда контрастное вещество равномерно распределится по полости матки и маточным трубам, доктор начинает делать снимки. Как правило, врач за время проведения процедуры делает от 4 до 6 снимков. Для начала фиксируется состояние матки (ее рельеф). Затем в полость подают еще 4 мл контрастного вещества, что позволяет более четко визуализировать придатки. Если этого объема жидкости недостаточно, то вводят столько, сколько необходимо.
После того, как все снимки будут сделаны, пациентку перекладывают на кушетку и оставляют в горизонтальном положении еще на час. Жидкость, которая была введена во время процедуры, всасывается в кровь и выводится из организма печенью и почками.
Какое контрастное вещество применяют для ГСГ
Для проведения процедуры показано введение контрастной жидкости, которая имеет способность задерживать рентгенологические лучи. Это такие препараты, как:
Кардиотраст. Это контрастное вещество, которое может содержать 50% и 30% йода.
Уротраст, Триомбраст и Верографин. Это три аналога, относящиеся к группе рентгеноконтрастных веществ, которые могут содержать 60% и 76% йода.
Интересно, что впервые гистеросальпингографию пытались проводить с раствором люголя в 1909 году. Но по причине возникновения раздражения полости брюшины и матки эта попытка не увенчалась успехом. Спустя год раствор люголя заменили висмутовой пастой, а затем аргиролом и колларголом. Однако достичь желаемого эффекта с применением этих веществ не удавалось. Кроме того, все они влекли за собой воспалительные процессы брюшины.
Лишь в 1925 году ученый Хойзер впервые применил для проведения гистеросальпингографии Липиодол (препарат, содержащий йод). Это вещество позволило хорошо визуализировать состояние матки и фаллопиевых труб, а также не нанесло вреда здоровью женщины. Именно с тех пор процедура была введена в медицинскую практику.
Последствия и осложнения ГСГ
Женщина на протяжении 2-3 дней после проведенной процедуры должна пользоваться гигиеническими прокладками. Эта необходимость обусловлена тем, что из влагалища могут вытекать остатки контрастного вещества. Если в выделениях обнаруживается незначительное количество крови, то переживать по этому поводу не следует, так как подобное явление – вариант нормы.
Слабовыраженные болезненные ощущения, напоминающие те, которые возникают во время очередного менструального цикла, не должны пугать женщину. После проведения ГСГ подобный дискомфорт не указывает на какие-либо осложнения.
Также пациентке стоит быть готовой к тому, что во время или спустя несколько часов после ГСГ возможно появление металлического привкуса во рту, возникновение головокружения, учащение сердцебиения. Это является нормальной реакцией организма на введение контрастного вещества.
Женщине не следует посещать сауну или баню, а также принимать горячую ванну на протяжении 3-4 дней после прохождения ГСГ.
Проявить беспокойство и незамедлительно обратиться к врачу следует при повышении температуры тела, обильном кровотечении или выраженных болях в нижней части живота.
Обширная кровопотеря, инфицирование, перфорация матки и фаллопиевых труб во время проведения процедуры ГСГ в современной гинекологической практике встречаются крайне редко, в порядке исключения.
Женщине следует воздержаться от беременности на протяжении следующих 3 месяцев. Для предохранения стоит использовать презерватив.
Как правило, процедура хорошо переносится, но лишь при условии, что подготовка к ней проведена качественно: были вовремя выявлены воспалительные процессы, нет иных противопоказаний к ГСГ.
Оценка результатов
Интерпретировать результаты должен доктор на основе полученных снимков.
Признаки различных заболеваний на рентгенологической картине следующие:
- Заметная асимметрия матки – диагноз «однорогая матка».
- Удлиненная шейка матки и выраженное уменьшение объема ее полости – диагноз «инфантильная матка».
- Короткие, длинные, либо асимметричные маточные трубы – диагноз «врожденная непроходимость маточных труб».
- Наличие колбообразного расширения в трубах – возможный диагноз «спайки маточных труб», либо «сактосальпинкс», либо комбинация этих двух диагнозов.
- Наличие светлых участков в трубах – «спайки маточных труб».
- Форма фаллопиевых труб, напоминающая форму курительных трубок, наличие в них расширений в виде колбы, уменьшение объема полости матки – диагноз «туберкулез половых органов».
- Неровные контуры матки, выявление дефектов овальной или иной формы – диагноз «полипы матки» или «гиперплазия эндометрия».
Конечно, были перечислены лишь наиболее очевидные и распространенные признаки тех или иных заболеваний. Выставить окончательный диагноз может только лечащий врач, оценивая весь комплекс результатов, полученных в ходе разнообразных исследований.
Минусы ГСГ
Недостатками процедуры можно назвать следующие моменты:
- Получение женщиной дозы облучения, хотя и небольшой.
- Вероятность возникновения аллергической реакции на водимое контрастное вещество. Особую осторожность должны проявлять женщины с бронхиальной астмой в анамнезе, а также пациентки-аллергики.
- Имеется риск механического повреждения эпителиального слоя матки, что ведет за собой появление кровянистых выделений.
Плюсы ГСГ
Кроме того, что рентген-ГСГ обладает высокой информативностью, она имеет еще одно важное преимущество. Дело в том, что гистеросальпингография – это не только диагностический, но и лечебный метод воздействия на женский организм. Установлено, что примерно 20% женщин, страдавших от бесплодия, после прохождения ГСГ успешно беременеют.
Врачи объясняют этот факт тем, что во время процедуры удается улучшить проходимость маточных труб, так как вводимые вещества «промывают» их, избавляя от мелких спаек.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе