Протокол узи коленного сустава
Протокол УЗИ коленного сустава
Поиск Лекций
В протоколе УЗИ коленного сустава должны быть отражены следующие позиции:
- наличие выпота в верхнем завороте (есть, нет);
- эхоструктура жидкости (однородная, неоднородная);
- наличие инородных тел (есть, нет);
- сухожилие прямой мышцы бедра (целостность нарушена, не нарушена).
- надколенник - контуры (ровные, неровные), наличие бурсита (есть, нет);
- собственная связка - целостность (нарушена, не нарушена), структура (одно родная, неоднородная, пониженной эхогенности), толщина, наличие бурсита (есть, нет);
- состояние жировых тел (структура изменена, не изменена), гипертрофия (есть, нет);
- состояние медиопателлярной складки - структура (изменена, не изменена), повреждение (есть, нет);
- боковые связки - структура (изменена, не изменена), наличие/отсутствие диастаза сухожилий при проведении функционального теста;
- суставные поверхности бедеренной и большеберцовой костей (ровные, неровные), костные разрастания (есть, нет), наличие дополнительных включений (есть, нет);
- гиалиновый хрящ - контуры (ровные, неровные), толщина (истончен, в пределах нормы - до 3 мм);
- мениски: наружный - форма (правильная, неправильная), структура (однородная, неоднородная), контуры (четкие, нечеткие; ровные, неровные), фрагментация (есть, нет), кальцинация (есть, нет), наличие жид костного образования в паракапсулярной зоне (есть, нет); внутренний - аналогичным образом описываются форма, структура, контуры, наличие фрагментации, кальцинации, паракапсулярная зона;
- наличие кисты Беккера в подколенной области (есть, нет).
Дифференциальная диагностика деформирующего остеоартроза и ревматоидного артрита при поражении коленного сустава с использованием УЗИ
Материал и методы
Проанализированы результаты обследования 159 пациентов с патологией коленного сустава в возрастном диапазоне 18-85 лет, из них 127 (79,9%) женщин и 32 (20,1%) - мужчин. Длительность анамнеза составляла от 3 месяцев до 30 лет. 146 (91,8%) пациентов с диагнозом деформирующий остеоартроз, 13 (8,2%) - с ревматоидным артритом. УЗИ проводились на ультразвуковом аппарате Hawk 2102 XL с использованием линейного датчика с диапазоном частот 6-12 МГц.
Результаты и обсуждение
Проведено УЗИ у 146 (91,8%) пациентов с диагнозом деформирующийостеоартроз. У 72 (49,3%) пациентов установлена I стадии деформирующего остеоартроза, у 69 (47,3%) - II стадия, у 5 (3,4%) пациентов - III стадия. У 13 (5%) пациентов с поражением коленного сустава диагностирован ревматоидный артрит, из них у 7 (53,8%) пациентов - I стадии заболевания, у 5 (38,5%) - II стадии, у 1 (7,7%) - III стадии (табл. 2-4, рис. 1-3).
Таблица 1. Показания нормального состояния структур коленного сустава при УЗИ.
| Структура сустава | Норма при УЗИ |
| Мягкие ткани сустава | Отсутствие отека |
| Гиалиновый хрящ | Толщина 3-4 мм, равномерен по толщине, однородный по эхоструктуре, с ровной, четкой поверхностью |
| Синовиальная оболочка | Не визуализируется |
| Суставные сумки и завороты | Гипоэхогенное образование с наличием складок и разветвлений, без выпота |
| Суставная полость | Выпот не определяется |
| Суставные поверхности | Контуры четкие, ровные. Деформации нет |
| Краевые костные остеофиты | Отсутствуют |
Таблица 2. Сравнительная характеристика деформирующего остеоартроза и ревматоидного артрита при I стадии заболевания.
| Признаки | Ревматоидный артрит | Деформирующий остеоартроз |
| Мягкие ткани сустава | Незначительный отек | Чаще отсутствие отека, реже незначительный отек |
| Гиалиновый хрящ | Толщина 3-5 мм (норма или утолщен, вследствие его набухания) | Неравномерное уменьшение толщины до 1,5-2 мм |
| Синовиальная оболочка | Локальное утолщение до 5 мм с единичными мелкими узелковыми разрастаниями | Очаговое утолщение до 1 мм |
| Суставные сумки и завороты | Однородный выпот в 1-2 синовиальных сумках, объемом до 6-9 мл | - |
| Суставная полость | Выпот в незначительном количестве | - |
| Суставные поверхности | - | Незначительная деформация |
| Краевые костные остеофиты | - | Единичные остеофиты |
Таблица 3. Сравнительная характеристика деформирующего остеоартроза и ревматоидного артрита при II стадии заболевания.
| Признаки | Ревматоидный артрит | Деформирующий остеоартроз |
| Мягкие ткани сустава | Отек выражен | Отек умеренный |
| Гиалиновый хрящ | Равномерное истончение до 2 мм, появление на поверхности единичных кист и эрозий | Неравномерное истончение до 1,0-1,4 мм, повышение его эхогенности |
| Синовиальная оболочка | Локальное утолщение до 8 мм, или диффузное до 5 мм, появление множественных бахромчатых разрастаний | Очаговое утолщение до 2 мм |
| Суставные сумки и завороты | Мелкодисперсный, плохо перемещающийся выпот в 3 и более сумках, объемом до 15 мл | Однородный выпот в 1-2 синовиальных сумках, объемом до 6-8 мл |
| Суставная полость | Наличие выпота в умеренном количестве | Выпот в незначительном количестве |
| Суставные поверхности | Уплощение суставных поверхностей | Значительная деформация |
| Краевые костные остеофиты | - | Множественные остеофиты |
Таблица 4. Сравнительная характеристика деформирующего остеоартроза и ревматоидного артрита при III стадии заболевания.
| Признаки | Ревматоидный артрит | Деформирующий остеоартроз |
| Мягкие ткани сустава | Отек значительно выражен | Отек значительно выражен |
| Гиалиновый хрящ | Равномерное истончение до 1 мм и менее, появление на поверхности множественных кист и эрозий | Неравномерное истончение до 1 мм и менее, с гиперэхогенными включениями в структуре |
| Синовиальная оболочка | Диффузная пролиферация до 5 мм, с выраженными бахромчатыми разрастаниями | Очаговое утолщение до 3 мм |
| Суставные сумки и завороты | Значительное количество крупнодисперсного, с хлопьями, легко перемещающегося между сумками выпота | Умеренное количество однородной жидкости в 2 -х и более сумках |
| Суставная полость | Выпот в значительном количестве, неоднородного характера, с появлением гиперэхогенных образований неправильной формы в диаметре 5-10 мм (фибриновые сгустки) | Выпот в умеренном количестве, однородного характера |
| Суставные поверхности | Уплощение и значительная деформация | Выраженная деформация |
| Краевые костные остеофиты | - | Грубые, массивные краевые костные остеофиты |
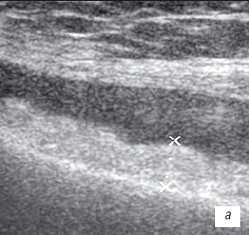
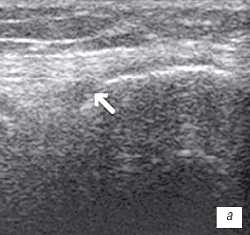 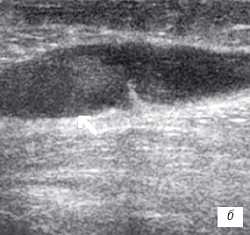  | Рис. 1. УЗИ коленного сустава. Деформирующий остеоартроз, II стадия (стрелки - выпот). a - гиалиновый хрящ неравномерно истончен до 1,2 мм; б - однородный выпот в икроножной сумке; в - множественные краевые костные остеофиты. |
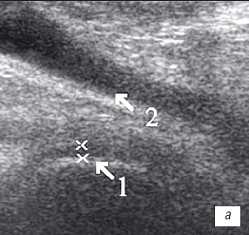  | Рис. 2. УЗИ коленного сустава. Деформирующий остеоартроз и ревматоидный артрит (II стадия). a - Деформирующий остеоартроз. Гиалиновый хрящ неравномерно истончен до 1 мм (1), однородный выпот в верхнем завороте (2); б - Ревматоидный артрит. Гиалиновый хрящ равномерно истончен до 2 мм (1), неоднородный выпот с гиперэхогенными включениями в верхнем завороте (2). |
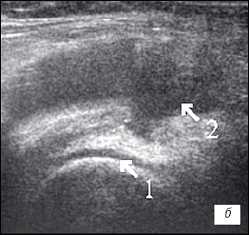
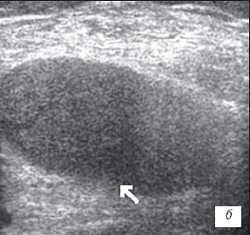 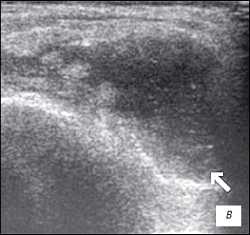 | Рис. 3. УЗИ коленного сустава. Ревматоидный артрит (III стадия). a - диффузная пролиферация синовиальной оболочки до 5 мм, с бахромчатыми разрастаниями; б - крупнодисперсный с хлопьями выпот в икроножной и полуперепончатой сумках; в - значительное количество неоднородного выпота в полости сустава с фибриновыми сгустками. |
Выводы
Таким образом, мы считаем, что УЗИ коленного сустава при деформирующем остеоартрозе и ревматоидном артрите обладает рядом несомненных достоинств. Метод высокой достоверности, информативности, неинвазивности (в отличие от артроскопии), доступен и экономичен (в сравнении с КТ и МТР). УЗИ не имеет противопоказаний, дает возможность визуализировать мягкотканые компоненты сустава, проводить многократные повторные исследования. Одним из достоинств УЗИ является возможность определения ранних патологических изменений при данных заболеваниях, что позволяет проводить диагностику в начале патологического процесса, определять стадию заболевания, и самое главное - осуществлять дифференциальную диагностику этих двух заболеваний.
Литература
Рекомендуемые страницы:
Ультрасонография коленных суставов - методика и ультразвуковая анатомия, протокол обследования - Еськин Н.А.
Классический цифровой рентген-аппарат Samsung с напольным креплением рентгеновской трубки, получение снимков любых областей тела.
В современной лучевой диагностике ультрасонографии отводится ведущая роль, причем сфера ее применения постоянно расширяется. Если 15-20 лет назад ультразвуковая диагностика имела распространение лишь в классическом поясе - акушерство и гинекология, уронефрология, органы брюшной полости, то в последнее десятилетие, благодаря совершенствованию аппаратуры, разработке новых методологических приемов, стало возможным применение эхографии в тех областях, которые ранее считались недоступными для ультразвука.
Одно из таких направлений развития ультрасонографии - применение ее в травматологии и ортопедии [1-5], в частности, для обследования коленных суставов.
Методика исследования
Исследование проводится линейными или конвексными датчиками частотой от 5 до 10 МГц. При этом врач ультразвуковой диагностики должен знать не только нормальную и ультразвуковую анатомию обследуемого сустава, но и строго соблюдать предлагаемый протокол ультразвукового сканирования.
Анатомической особенностью строения коленного сустава является наличие менисков - хрящевых пластинок трехгранной формы, расположенных между суставными поверхностями, проникающих на определенное расстояние в суставную полость (рис. 1, 2). Наружный край мениска срастается с суставной сумкой, внутренний заострен в форме клина и обращен в полость сустава.
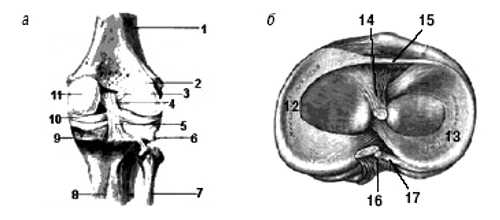
Рис. 1. Коленный сустав: а - вид спереди, б - поперечный срез.
1 - бедро, 2 - латеральный мыщелок бедра, 3 - ant. cruciate lig., 4 - post. meniscofemoral lig., 5 - post. cruciate lig., 6 - capsular lig.; 7 - малоберцовая кость, 8 - большеберцовая кость, 9 - tibial coll. lig., 10 - медиальный мениск, 11 - медиальный мыщелок бедра, 12 - медиальный мениск, 13 - латеральный мениск, 14 - ant. cruciate lig., 15 - trans. lig., 16 - post. meniscofemoral lig., 17 - post. cruciate lig.
Рис. 2. Коленный сустав: вид сбоку.
1 - бедро, 2 - большеберцовая кость, 3 - сухожилие m.quad riceps, 4 - верхний заворот колена, 5 - бурса передней части надколенника, 6 - жировые тела, 7 - собственная связка надколенника, 8 - глубокая бурса надколенника, 9 - надколенник.
Травматические повреждения и заболевания менисков - одна из наиболее частых причин болей в коленном суставе.
В начале исследования больной находится в положении лежа на животе, ноги слегка согнуты в коленях. Датчик располагается в области подколенной ямки параллельно длинной оси нижней конечности в месте максимальной пульсации артерии, определяемой пальпаторно, и на экране монитора эта позиция служит для определения правильного положения датчика (рис. 3).
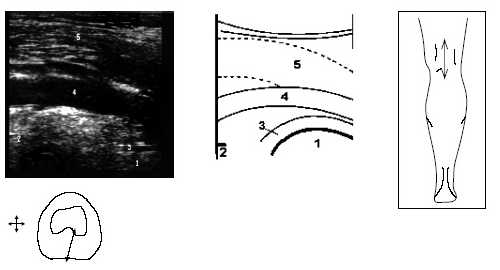
Рис. 3. Ультрасонограмма и схемы заднего отдела коленного сустава.
1 - бедренная кость, 2 - большеберцовая кость, 3 - суставная щель, 4 - подколенная артерия, 5 - медиальная головка m.gastrocnemius.
Под контролем руки исследователя датчик смещается по проекции суставной щели латерально до момента, когда на экране появится клиновидная эхопозитивная структура умеренной интенсивности, соответствующая заднему рогу наружного мениска (рис. 4).
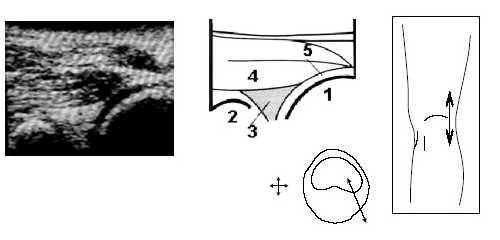
Рис. 4. Ультрасонограмма и схемы проекции заднего рога мениска.
1 - бедренная кость (наружный мыщелок), 2 - большеберцовая кость, 3 - задний рог латерального мениска, 4 - латеральная го ловка m.gastrocnemius, 5 - суставная щель.
При этом до визуализации заднего рога мениска иногда выявляется сeсамоидная косточка (рис. 5).
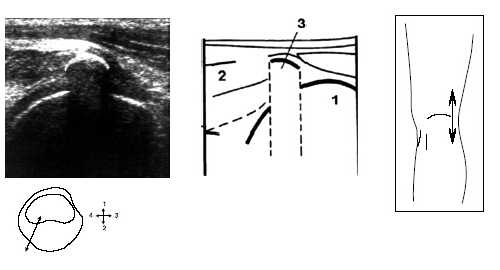
Рис. 5. Ультрасонограмма, схема подколенной области и расположение датчика.
1 - бедренная кость, 2 - латеральная головка m.gastrocnemius, 3 - сесамоидная кость.
Затем больной поворачивается на больную сторону, нога сгибается в колене до 50-60°, датчик располагается в проекции суставной щели над промежуточной частью мениска и постепенно смещается кпереди до момента, когда на экране монитора визуализируется структура переднего рога. Аналогично исследуется медиальный мениск (рис. 6).
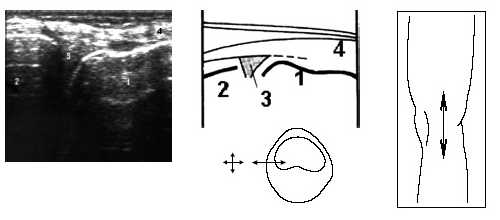
Рис. 6. Ультрасонограмма, схема медиального отдела коленного сустава и расположение датчика.
1 - бедренная кость, 2 - большеберцовая кость, 3 - медиальный мениск (средняя порция), 4 - m.sartorius.
Исследование немного ниже подколенной области коленного сустава под углом в 60° от продольного среза позволяет визуализировать медиальную и латеральную головки m.gastrocnemius (рис. 7).
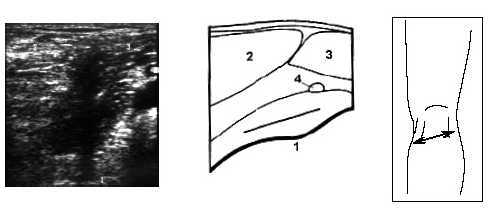
Рис. 7. Ультрасонограмма, схема подколенной области и расположение датчика.
1 - большеберцовая кость, 2 - медиальная головка m.gastrocnemius, 3 - латеральная головка m.gastrocnemius, 4 - подколенная артерия.
Поворот на 90° ультразвукового датчика от продольной оси конечности в проекции бедренной кости дает возможность визуализировать медиальный и латеральный мыщелки бедра, сосуды подколенной области, частично заднюю и переднюю крестообразные связки (рис. 8).
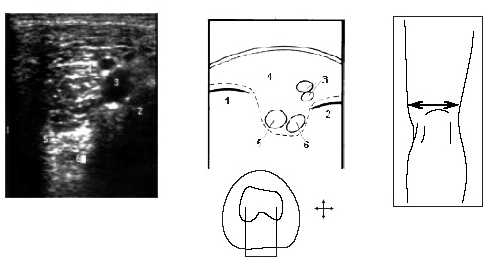
Рис. 8. Ультрасонограмма, схема подколенной области и расположение датчика.
1 - медиальный мыщелок, 2 - латеральный мыщелок, 3 - сосуды подколенной ямки, 4 - жировые тела, 5 - часть задней крестообразной связки, 6 - часть передней крестообразной связки.
Исследование переднего отдела коленного сустава позволяет оценить состояние надколенника, сухожилия m.quadriceps, собственной связки надколенника, жировых тел и верхнего заворота коленного сустава (рис. 9-17).
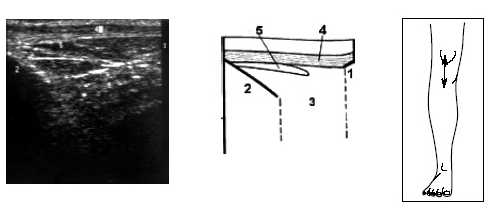
Рис. 9. Ультрасонограмма, схема и расположение датчика при исследовании переднего отдела коленного сустава.
1 - нижний край надколенника, 2 - большеберцовая кость, 3 - жировые тела, 4 - собственная связка надколенника, 5 - глубокая бурса надколенника.
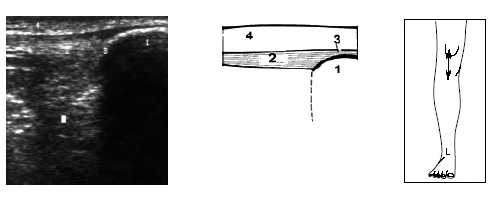
Рис. 10. Ультрасонограмма, схема и расположение датчика при исследовании верхнего отдела коленного сустава.
1 - надколенник, 2 - собственная связка надколенника, 3 - место прикрепления связки, 4 - подкожно-жировая клетчатка.
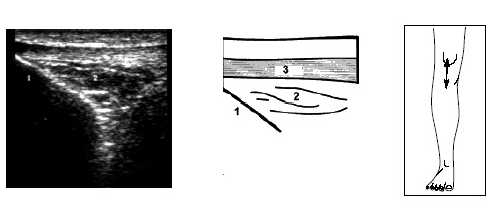
Рис. 11. Ультрасонограмма, схема и расположение датчика при исследовании нижнего отдела коленного сустава.
1 - большеберцовая кость, 2 - жировые тела надколенника, 3 - собственная связка надколенника.
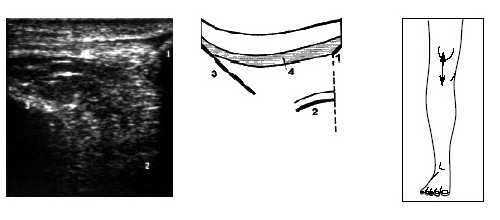
Рис. 12. Ультрасонограмма, схема и расположение датчика при исследовании коленного сустава в покое.
1 - нижний край надколенника, 2 - бедренная кость, 3 - большеберцовая кость, 4 - собственная связка надколенника.
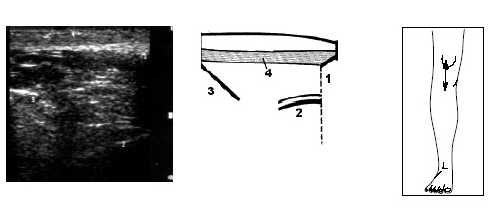
Рис. 13. Ультрасонограмма, схема и расположение датчика при исследовании коленного сустава при напряжении m.quadriceps.
1 - нижний край надколенника, 2 - бедренная кость, 3 - большеберцовая кость, 4 - собственная связка надколенника.
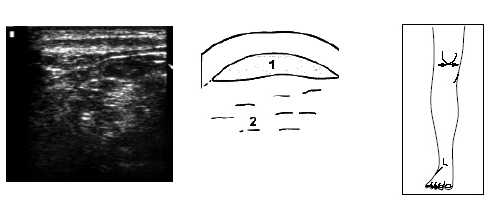
Рис. 14. Ультрасонограмма, схема и расположение датчика при поперечном исследовании верхней части коленного сустава.
1 - собственная связка надколенника, 2 - жировые тела.

Рис. 15. Ультрасонограмма, схема и расположение датчика при исследовании нижнего отдела коленного сустава.
1 - большеберцовая кость, 2 - внутренняя бурса надколенника, 3 - собственная связка надколенника.
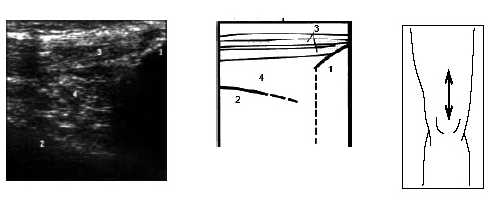
Рис. 16. Ультрасонограмма и схема нижнего отдела бедра и надколенника.
1 - верхний полюс надколенника, 2 - бедренная кость, 3 - сухожилие m.quadriceps, 4 - жировая ткань.
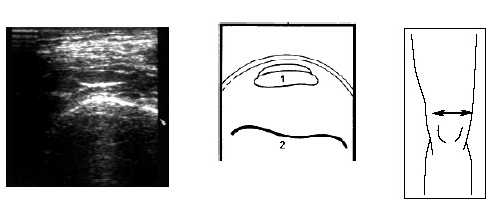
Рис. 17. Ультрасонограмма и схема места прикрепления сухожилия m.quadriceps в поперечном срезе.
1 - m.quadriceps, 2 - бедренная кость.
Протокол УЗИ коленного сустава
В протоколе УЗИ коленного сустава должны быть отражены следующие позиции:
- Наличие выпота в верхнем завороте (есть, нет).
- Эхоструктура жидкости (однородная, неоднородная).
- Наличие инородных тел (есть, нет).
- Сухожилие прямой мышцы бедра (целостность нарушена, не нарушена).
- Надколенник - контуры (ровные, неровные), наличие бурсита (есть, нет).
- Собственная связка - целостность (нарушена, не нарушена), структура (одно родная, неоднородная, пониженной эхогенности), толщина, наличие бурсита (есть, нет).
- Состояние жировых тел (структура изменена, не изменена), гипертрофия (есть, нет).
- Состояние медиопателлярной складки - структура (изменена, не изменена), повреждение (есть, нет).
- Боковые связки - структура (изменена, не изменена), наличие/отсутствие диастаза сухожилий при проведении функционального теста.
- Суставные поверхности бедеренной и большеберцовой костей (ровные, неровные), костные разрастания (есть, нет), наличие дополнительных включений (есть, нет).
- Гиалиновый хрящ - контуры (ровные, неровные), толщина (истончен, в пределах нормы - до 3 мм).
- Мениски: наружный - форма (правильная, неправильная), структура (однородная, неоднородная), контуры (четкие, нечеткие; ровные, неровные), фрагментация (есть, нет), кальцинация (есть, нет), наличие жид костного образования в паракапсулярной зоне (есть, нет); внутренний - аналогичным образом описываются форма, структура, контуры, наличие фрагментации, кальцинации, паракапсулярная зона.
- Наличие кисты Беккера в подколенной области (есть, нет).
Литература
- Миронов С.П., Еськин Н.А., Орлецкий А.К., Цыкунов М.Б. Новый метод тестирования с помощью сонографии при повреждении связок коленного сустава // Тез. докл. VI конгресса Европейского общества спортивной травматологии и артроскопии коленного сустава. - Берлин, 1994. - С.43.
- Еськин Н.А. Комплексная оценка повреждений и заболеваний мягких тканей и суставов /Дисс. ...д-ра мед. наук. - М., 2000.
- Fornage B.D. Ultrasonography of Musculs and Tendons // Springer - Verlag. NewYork, 1988. 227 p.
- Petersen L.J.,Rasmunssen O.S. ULscanning som diagnostik metode ved mistanke om menisklaesion i knaeet. Prospektiv blindet undersogelse af 52 patienter // Ugersk Laeger, 1999, 161 (41): 5679 - 5682.
- Yabe M., Suzuki M., Hiraoka N., Nakada K., Tsuda T. A case of intraarticular fracture of the knee joint with three layers within lipohemarthrosis by ultrasonography and computed tomography // Radiat Med., 2000, 18 (5): 319 - 321.
Классический цифровой рентген-аппарат Samsung с напольным креплением рентгеновской трубки, получение снимков любых областей тела.
УЗИ коленного сустава, протокол
Повреждения коленного сустава являются частым спутником активных людей. Болезни и травмы приводят к значительному снижению функциональных возможностей и качества жизни человека. Поэтому поражение колена для многих становится существенной проблемой, требующей своевременного решения.
Методы диагностики
Раннему выявлению суставной патологии способствует определенная настороженность человека, при первых же симптомах заставляя его обратиться к врачу. Непосредственная диагностика заболевания проводится на основании клинических данных и результатов дополнительного обследования. Подтвердить заключение врача о повреждении коленного сустава позволяют такие методы:
- Рентгенография.
- Магнитно-резонансная томография.
- УЗИ.
- Компьютерная томография.
- Артроскопия.
Если рентгенография и компьютерная томография позволяют увидеть плотные структуры, то УЗИ коленного сустава и магнитно-резонансная томография укажут на патологические изменения в мягких тканях. Что касается артроскопии, то она дает возможность непосредственного наблюдения за внутрисуставными изменениями через камеру эндоскопа.
УЗИ для суставов
УЗИ суставов по своим диагностическим возможностям не уступает другим современным методам исследования, а в ряде случаев имеет определенные преимущества. Ультразвуковое исследование в настоящее время является незаменимым методом диагностики различной патологии колена. Без него не обходится врачебное обследование при многих болезнях.
Показания
УЗИ коленного сустава является необходимым средством диагностики широкого спектра патологии, при которой происходит поражение внутри- и околосуставных тканей. Такой метод показывает хорошие результаты даже в условиях, когда другие допускают неточности.
Во многих случаях простота процедуры и скорость ее проведения становятся главными критериями целесообразности и важности ультразвукового исследования. Это в первую очередь касается неотложных состояний, когда принятие решения должно быть максимально быстрым.
Ультразвуковой метод позволяет диагностировать многие патологические состояния коленного сустава. Среди них необходимо выделить следующие:
- Артриты и остеоартроз.
- Синовииты, тендиниты, бурситы.
- Растяжения и разрывы связочно-сухожильных структур.
- Внутрисуставные переломы.
- Повреждения менисков (менисцит, менископатии).
- Ушибы колена.
- Опухоли и кисты.
- Гемартроз.
- Врожденные аномалии и дисплазии.
Список показаний можно расширить за счет возможности ультразвукового сканирования подколенной артерии и вен. Поэтому различные сосудистые нарушения также выявляются с помощью УЗИ коленного сустава.
Преимущества и недостатки
Каждый из диагностических методов имеет определенные положительные и отрицательные стороны. УЗИ коленного сустава – не исключение. Однако, в отличие от других методик, ультразвуковое исследование обладает большим количеством плюсов при отсутствии серьезных недостатков.
Преимущества метода определяются механизмом воздействия ультразвука на организм и технологией исследования. К ним можно отнести:
- Простоту выполнения.
- Неинвазивность (без повреждения кожи).
- Безопасность ультразвука.
- Возможность исследования сосудов (с допплеровским датчиком).
- Оценку состояния тканей в режиме реального времени.
- Доступность и невысокую стоимость.
УЗИ суставов можно также применять, как метод функциональной диагностики в артрологии, поскольку он позволяет увидеть изменения тканей во время движения конечностью.
Указанные преимущества имеют значительный перевес над недостатками метода. К тому же выделить существенные минусы процедуры довольно сложно. Если сравнивать УЗИ с магнитно-резонансной томографией, то нужно сказать, что последняя позволяет получить более четкое изображение мягких тканей. Однако, при должной квалификации врача и опыте работы это не будет поводом для диагностических ошибок.
Оптимальное соотношение положительных и отрицательных сторон делает УЗИ коленного сустава привлекательным и важным методом диагностики скелетной патологии.
Проведение процедуры
Проводя УЗИ коленного сустава, врач должен четко знать анатомические особенности и эхографические признаки патологии, строго следовать протоколу исследования. Никакой специфической подготовки со стороны пациента не требуется, поэтому получив направление, он может сразу пройти в кабинет УЗИ.
Методика
Перед исследованием колено освобождается от одежды, а врач смазывает кожу специальным гелем, который обладает звукопроводящими свойствами. Можно использовать линейные или конвексные датчики, которые одновременно служат источником и приемником эхосигнала. Ультразвук отражается от различных тканей неравномерно: чем мягче структура, тем сильнее поглощаются волны.
Чередование интенсивных и слабых сигналов и создает изображение исследуемой области на экране аппарата.
Методика проведения УЗИ коленного сустава универсальна, однако будет иметь определенные особенности, которые зависят от необходимости исследования той или иной структуры. Пациент находится в положении лежа с согнутыми ногами. Пораженную зону осматривают в таких проекциях:
- Передняя продольная – датчик расположен в верхней части надколенника параллельно оси конечности. Хорошо видна коленная чашечка, ее связки, синовиальные сумки, бедренная и большеберцовая кости.
- Передняя поперечная – датчик ставится в той же позиции перпендикулярно оси конечности. Так визуализируется суставной хрящ, мыщелки большеберцовой кости.
- Задняя продольная – датчик располагается в подколенной ямке. Центральный ориентир – сосудистый пучок. Отклоняясь внутрь, можно рассмотреть задний рог медиального мениска, мыщелки бедра и большеберцовой кости, суставную щель. Передвижение датчика наружу даст возможность увидеть задний рог латерального мениска.
- Задняя поперечная – пациент лежит на животе, датчик ставится перпендикулярно оси конечности. Видно суставную щель и хрящи, задние мыщелки костей.
УЗИ суставов позволяет выявить различия между нормой и патологией, установив не только характер поражения, но и его возможную причину.
Протокол исследования
Эхография проводится согласно общепринятым нормам обследования, изложенным в клинических рекомендациях по УЗИ диагностике. Необходимо четко описывать не только патологические изменения, но и нормальное строение сустава. Во время процедуры врач ориентируется на протокол исследования, который включает такие моменты:
- Наличие жидкости, инородных тел в суставной полости.
- Осмотр сухожилия четырехглавой мышцы бедра и надколенника.
- Целостность и структура связок колена.
- Состояние суставных поверхностей и хряща.
- Форма и структура менисков.
- Исследование подколенной области (наличие кисты Беккера).
Возможны некоторые изменения в последовательности исследования, дополнение протокола другими пунктами, что становится необходимым в нестандартных ситуациях.
Результаты
Интерпретация результатов УЗИ коленного сустава во многом зависит от квалификации специалиста и его диагностического опыта. Не исключены определенные ошибки и неточности в обследовании при выраженном отеке, гемартрозе, тяжелых травматических повреждениях.
Знание ультразвуковой анатомии поможет точно определить патологические изменения, а установить их происхождение можно на основании детального изучения истории болезни и симптоматики.
Ультразвуковое исследование является современным и общедоступным методом диагностики патологии коленного сустава. Его использование позволяет выявить заболевание на ранних стадиях, тем самым предотвратив развитие возможных осложнений.
3D-пособие: ультразвуковое исследование медиальной коллатеральной связки — SonoSiteПротокол узи коленного сустава
Эхография назначается при сомнительной симптоматике недуга для подтверждения либо опровержения предварительного диагноза. Показанием к проведению процедуры может быть подозрение на следующие заболевания:
- повреждение латеральных, медиальных либо крестообразных связок, мениска;
- деформирующий остеоартроз, артриты различной этиологии;
- остеохондропатия:
- травмы и переломы суставных структур;
- новообразования костной ткани.
По результат УЗИ составляется протокол исследования, расшифровку которого анализирует врач-ортопед.
Ранняя и грамотная диагностика позволяет своевременно обнаружить патологические процессы, протекающие в мягких тканях, хрящах и костях коленного сустава, и назначить адекватное лечение.
Протокол исследования и его расшифровка
При проведении ультразвуковой диагностики специалист обращает внимание на мельчайшие отклонения параметров суставной полости от физиологических норм, состояние хрящей и других фрагментов сочленения. Все эти изменения фиксируются в протоколе исследования и сопоставляются с нормой.
Для проведения исследования используется датчик, частота работы которого составляет от 5 до 10 мегагерц. Стоит обратить внимание, что специалист, который проводит исследование, обязан знать не только ультразвуковую анатомию обследуемых частей тела, но и в точности соблюдать протокол проводимого УЗИ коленного сустава.
Что можно увидеть на УЗИ коленного сустава
Направляясь на обследование, пациент обычно имеет на руках направление, в котором обозначен предварительный диагноз и четко указано, какие проекции сустава необходимы. С помощью УЗИ можно выявить практически все деформации сочленений, а именно следующие патологические изменения:
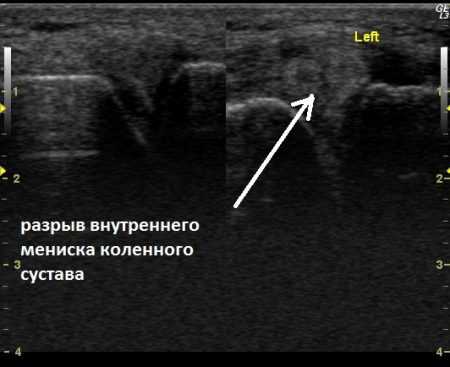
- Повреждения мениска. По статистике, разрывы и ушибы мениска — это наиболее частые травмы колена.
- Расширение или сужение суставной щели.
- Нарушение контуров сочленения.
- Изъязвления хрящевой ткани и костной поверхности.
- Образование остеофитов
- Наличие свободных тел в полости сустава.
- Утолщение суставной капсулы или зарастание соединительной тканью.
С помощью ультразвука можно визуально определить состав и количество синовиальной жидкости, ее однородность и присутствие в ней посторонних включений. Кроме того, при помощи УЗИ можно обнаружить наличие кист в суставных структурах, диагностировать растяжения или разрывы связок и сухожилий, появление патологического выпота.
После эхографии пациент получает протокол обследования, который дает полное представление о состоянии коленного сустава. На основании этих данных специалист может с уверенностью подтвердить либо опровергнуть предварительный диагноз и назначить лечение.
Методика проведения УЗИ коленных суставов
Диагностическое обследование с помощью ультразвука не требует от человека специальной подготовки. Его делают в любой день и удобное для пациента время. Единственная предосторожность — процедуру следует отсрочить тем, кто недавно получал внутрисуставные инъекции. Должно пройти не менее 5 суток, чтобы лекарство в суставной полости полностью рассосалось.
Во время диагностики на зону обследования наносится специальный гель без цвета и запаха, не оставляющий следов на одежде. Он необходим для лучшего контактирования датчика аппарата с кожными покровами.
Перед проведением процедуры пациента просят лечь на кушетку. Под колено помещают специальный валик, позволяющий зафиксировать ногу в согнутом положении. Учитывая, что форма сустава не дает возможности оценить состояние элементов сочленения в одной проекции, сканирование проводят с нескольких сторон.
Исследование коленного сустава в разных проекциях
Для получения более достоверных результатов эхограммы, пациента просят последовательно принимать различные положения, изменяя угол сгибания нижней конечности в колене:
- Осмотр спереди. В этом случае пациент лежит на спине, выпрямив и вытянув ногу. Специалист оценивает состояние связок и сухожилий, изучает надколенную и подколенную область.
- Медиальное сканирование. Пациент не меняет положения, оставаясь в той же позе. Обследование позволяет уточнить наличие жидкости и выпота во внутренних полостях сустава, рассмотреть внутренние боковые связки, мениск и медиальную капсулу.
- Латеральное сканирование. Пациент сгибает конечность под углом 45°. Такая позиция дает возможность изучить наружные боковые связки, латеральный мениск и капсулу.
- Исследования колена сзади. Человек ложится на живот, выпрямив ногу. Доктор проверяет состояние икроножных мышц, внутренних связок и сухожилий.
Диагностическое мероприятие продолжается не более 15–20 минут. Проводить исследование методом эхографии может только квалифицированный специалист, в совершенстве знающий анатомию колена и умеющий заполнять протокол.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе