Предполагаемая масса плода
Определение размеров предполагаемой массы плода по таблице параметров
Беременные женщины часто задаются вопросом о массе будущего ребенка, так как от этого на прямую зависит способ родоразрешения, растет ли ребенок нормально. Рассмотрим, как определяется предполагаемая масса плода по таблице. Стоит отметить, что некоторые женщины не вникают в то, что дает фетометрия, а просто хотят знать показатели измерения из простого любопытства. Именно по причине повышенного интереса к этому вопросу акушеры и предлагают определять массу плода.
Предлагаются самые разные способы вычислений. Среди них простые арифметические подсчеты и формулы автоматических подсчетов. И в каждом случае обязательно предлагается таблица. Через 19-20 недель, будущая мамочка сможет уже узнать пол своего будущего ребеночка, но вот масса тут еще не определяется.
Основные способы
Определение массы плода проводится не при всех сроках беременности. А примерно с 19-20 недель. Почему? Да потому что до 19-20-й недели малыши имеют маленькую, примерно у всех одинаковую величину веса. И фетометрия плода мало что даст относительно этого фактора. А вот измерения БПР и ЛЗР тут более важны.
Масса плода чаще всего определяется по показателям матери и ребенка, которые определяются во время измерений беременной и плода на УЗИ в 19-20 недель. Эти данные содержит фотометрия, определяемая узистом и соответствующая таблица.
К основным способам, позволяющим более-менее точно определить ожидаемый вес ребенка по окончании периода беременности, относят такие формулы:
- Ланковиц;
- Бубличенко;
- Джонсона
- Якубовой;
- Жорданиа;
- с помощью УЗИ.
Определяют ожидаемые килограммы, которые будет иметь ребенок в момент рождения, используя следующие параметры:
- вес самой будущей мамочки;
- рост будущей мамочки;
- охват ее живота на данном сроке беременности;
- высота матки, вернее ее дна, будущей мамочки.
Иногда при вычислении веса будущего малыша требуются и другие параметры. Но это бывает нужно крайне редко, все нужные данные содержит выдаваемая аппаратом фетометрия. Кроме того, современная УЗИ аппаратура имеет программные возможности автоматических расчетов. И эти программы имеют все, что необходимо для этого, фетометрия плода дает все необходимые размеры, в том числе и ЛЗР. В таблицы ее чаще всего включают с 19-20 недель беременности.
Ну, как работают программы в ультразвуковых аппаратах, понятно. А вот как определяют массу плода по линейным параметрам, замеряемым врачом-гинекологом? Попробуем разобраться, как ведутся подсчеты по предлагаемым формулам:
- Формула Ланковиц. Определяется масса будущего малыша так. Суммируют все перечисленные выше параметры будущей мамочки, а потом умножают результат на 10. Получается приблизительная масса. Причем этот результат дает достаточно точный результат.
- Формула Бубличенко. Для вычисления массы будущего малютки. Требуется знание массы беременной мамы. Эту массу нужно разделить на 20. Полученный результат и даст необходимую массу будущего новорожденного.
- Формула Джонсона. В данном случае масса плода определяется умножением разности высоты стояния матки и числа 11 на 155. Здесь 11 является условным показателем, если масса будущей мамочки не достигает 90 кг.
- Формула Якубовой. Для вычисления массы малютки при рождении высоту матки мамочки складывают с окружностью ее живота. То, что получится, делится на 4 и умножается на 100.
- Формула Жордания. Массу определяют, перемножив длину окружности живота с высотой матки, вернее дна ее.
Все. Конечно, хорошо, но как эту самую высоту дна найти? Ну и все остальные измерения как провести правильно?
Правила измерений

Как измерить массу плода?
Для измерений нужна лента измерительная, которой пользуются закройщики. Она есть у каждой хозяйки. Далее:
- Охват живота измеряется на линии пупка.
- Высота дна матки измеряется так: конец измерительной ленты нужно положить на верхнюю крайнюю часть лобкового подвижного сочленения, и измерить расстояние до дна матки. Для минимальной погрешности нужно ребром руки провести вдоль матки, чтобы точнее определить ее дно.
Только возможны искажения результатов измерений, причем часто эти искажения не зависят от ошибки измеряющего. Например, если будущая мамочка ожидает не одного ребенка, а двойню или тройню. Ошибки возможны и в случаях многоводия или когда женщина полная.
Определение по УЗИ
Самый точный расчет предполагаемой массы при рождении, как уже упоминалось, делается на УЗИ. Фотометрия на УЗИ выполняется по многим параметрам с первых же недель. Но для данных расчетов важны те размеры, которые содержит фетометрия, сделанная на УЗИ в 19-20 недель. Вычисления, которые проводит аппарат УЗИ, помогают не только спрогнозировать ответ на этот вопрос с высокой точностью, но и сопоставить соответствие всех полученных данных со сроком и нормами. Создана таблица с указанными нормами по УЗИ. Для получения результатов, необходим протокол. Потом потребуется такие размеры и данные:
- срок беременности в неделях;
- БПР головки;
- ЛЗР или окружность головы ребеночка;
- ОЖ – окружность живота малыша;
- длина бедра;
- диаметр грудной клеточки.
Вычисление веса малютки по данным УЗИ не зависит от веса вод, положения плода в и даже числа плодов. Далее работает программа расчета массы малыша, выдающая результат. Рассчитанная масса плода с помощью УЗИ более близка к реальной массе ребенка, с которой он родится. Как используются полученные измерения для таких расчетов? Следует только иметь в виду, что фотометрия в таблицах отображает лишь средние, часто несовпадающие с конкретным ребенком параметры. Отклонения могут быть по любым из них. Используя все размеры, которые на разных сроках беременности делаются для каждого плода, и ведется расчет.
Норма веса малыша, которую выдает таблица УЗИ, далека от идеальной, потому как она зависит от куда большего количества параметров. И немалую роль здесь играют гены, количество детей. Вес каждого малыша из двойни значительно меньше. Вот одно такое нормативное перечисление, которое приводит таблица по разным неделям развития беременности.
Фотометрия плода по некоторым неделям (таблица)
| Неделя беременности | Масса плода в г | КТР в см | ОГ в мм | ДБ в мм | БПР в мм |
| 14 | 52 | 12.3 | 26 | 16 | 28 |
| 15 | 77 | 14.2 | 28 | 19 | 32 |
| 19 | 270 | 22.3 | 44 | 31 | 44 |
| 20 | 345 | 24.1 | 48 | 34 | 47 |
| 37 | 2820 | 47.9 | 94 | 69 | 90 |
| 38 | 2992 | 49 | 99 | 73 | 92 |
| 39 | 3170 | 50.2 | 101 | 75 | 93 |
| 40 | 3373 | 51,3 | 103 | 77 | 94.5 |
Нормальные показатели массы ребенка при рождении
Этот показатель колеблется очень сильно: от 2,5 до 4 кг.
Если масса малыша при рождении меньше 2,5 кг, то ставится диагноз: гипотрофия. Она была еще в утробе матери и означает, что плацента не справлялась со своей функцией. Если новорожденный весит более 4 кг, то это крупный ребенок. Он относится к группе риска и нуждается в более внимательном наблюдении в дальнейшем.
Зачем нужно определение массы?
Когда ребенок предполагается очень крупный, с большой массой, то выход тут один: кесарево сечение. Хотя бывали случаи рождения ребенка массой более 5 кг естественным путем.
А для ребенка со слишком маленькой массой необходимо подготовить все меры, чтобы после рождения малыш получил все, что ему недоставало в утробе мамочки. Таких деток тоже нередко принимают с помощью кесарева сечения. Но не всегда малая масса малютки является признаком недоношенности или патологий. На этот параметр малыша влияет и наследственный фактор.
Так что если фетометрия ребенка имеет отклонения каких-либо размеров, это еще не причина тревожиться. Все возможные болезни, врач обязательно скажет.
Похожие статьи
Определение предполагаемой массы плода
предполагаемая масса (М) плода может быть вычислена по формуле:
· Вольского (Жорданиа): М = ВСД ´ ОЖ;
· Ланковица: М = (ВДМ + ОЖ + РОСТ (женщины) + ВЕС (женщины)) ´ 10
· Якубовой: М = (ВДМ + ОЖ) / 4 ´ 100 – при доношенном сроке
М = (ВДМ + ОЖ) / 6 ´ 100 – при недоношенном сроке
· Джонса: М = (ВДМ – 11) ´ 155 - при массе беременной женщины до 90кг; М = (ВДМ – 12) ´ 155 - при массе беременной женщины более 90кг,
где ВДМ - высота стояния дна матки, ОЖ - окружность живота, 155 - специальный индекс.
Примеры: высота стояния дна матки — 36 см,
окружность живота — 100 см,
рост женщины — 164 см,
вес — 70кг.
Предполагаемая масса плода:
· по Вольскому (Жорданиа): 36 ´ 100 = 3600г,
· по Ланковицу: (36+100+164+70) ´ 10 = 3700г,
· по Якубовой: (36+100) / 4 ´ 100 = 3400г,
· по Джонсу: (36 – 11) ´ 155 = 3875г.
Наружное измерение таза (акушерская пельвиометрия)
наружное измерение таза –определение размеров большого таза. По наружным размерам большого таза можно судить о величине и форме малого таза.
Позиция.Женщина должна лежать на спине на твердой кушетке со сведенными между собой и разогнутыми в тазобедренных и коленных суставах ногами. Мочевой пузырь и прямая кишка должны быть опорожнены. Врач находится справа от беременной женщины или роженицы и лицом к ней.
Инструменты: акушерский циркуль (тазомер Мартина).
Техника измерения:врач держит ножки тазомера между большим и указательным пальцами, а III и IV пальцами (средним и безымянным) находит опознавательные костные точки, на которые и устанавливает концы ножек тазомера. Определяют 3 поперечных размера и один прямой размер большого таза.
1. Distantia spinarum — расстояние между наиболее отдаленными точками передневерхних остей подвздошных костей (spina iliaca anterior superior); в норме оно составляет приблизительно 25—26 см (рис. 9).
2. Distantia cristarum — расстояние между наиболее отдаленными точками гребней подвздошных костей (crista ossis ilei); в норме около 28—29 см (рис. 10).
3. Distantia trohanterica — расстояние между большими вертелами бедренных костей (trohanter major); в норме этот размер не менее 31—32 см (рис. 11).
рис.9. Измерение Distantia spinarum. рис.10. Измерение Distantia cristarum
рис.11. Измерение Distantia trohanterica Рис.12. Измерение Distantia externa
Для измерения наружной конъюгаты (Distantia externa) обследуемая поворачивается на бок, нижележащую ногу сгибает в тазобедренном и коленном суставах, а вышележащую вытягивает. Сзади пуговку тазомера надо ставить между остистыми отростками V поясничного позвонка и I крестцового позвонка, т. е. в надкрестцовую ямку, совпадающую с верхним углом ромба Михаэлиса, спереди — на середину верхнего края лонного сочленения.
4. Distantia externa— расстояние между надкрестцовой ямкой, расположенной между остистыми отростками V поясничного позвонка и I крестцового позвонка, и верхним краем лонного сочленения. В нормальном тазу наружная конъюгата равна 20 см и более (рис. 12).
Измерение лонного угла
Лонный угол — это угол между нисходящими ветвями лонной кости.
Лонный угол измеряют в положении беременной на гинекологическом кресле, при этом большие пальцы обеих рук располагают вдоль нисходящих ветвей лонной кости. В норме лонный угол равен 90-100°.
Ромб Михаэлиса
Ромбом Михаэлиса (пояснично-крестцовый ромб) называют очертания в области крестца, которые имеют контур ромбовидной площадки.
Верхний угол ромба соответствует надкрестцовой ямке (остистому отростку V поясничного позвонка), нижний — верхушке крестца (место отхождения больших ягодичных мышц), боковые углы — верхнезадним остям подвздошных костей.
Рис.13.Ромб Михаэлиса
При нормальном тазе форма ромба приближается к квадрату. Его размеры: горизонтальная диагональ ромба 10—11 см, вертикальная (distantia Tridondati) — 11 см. При различных сужениях таза горизонтальная и вертикальная диагонали имеют разные размеры, в результате чего будет изменена форма ромба.
На основании формы и размеров ромба можно оценить строение костного таза, обнаружить его сужение или деформацию, что имеет большое значение в определении тактики ведения родов.
Индекс Соловьева
При одних и тех же наружных размерах таза его емкость может оказаться разной в зависимости от толщины костей. Чем толще кости, тем менее емкость емким оказывается таз и наоборот. Для получения представления о толщине костей в акушерстве пользуются индексом Соловьева.
· Индекс Соловьева — 1/10 окружности лучезапястного сустава, измеренной сантиметровой лентой; тонкими считаются кости, если величина индекса Соловьева менее 1,4.
· Индекс Соловьева— окружность лучезапястного сустава. У женщин с нормальным телосложением индекс равняется 1,4 – 1,5.
Инструменты: сантиметровая лента.
Техника измерения:измерение окружности запястья в области лучезапястного сустава сантиметровой лентой.
зная индекс Соловьева, можно определить истинную конъюгату или прямой размер полости входа в малый таз.
Например, наружная конъюгата равна 20 см:
· при индексе Соловьева менее 1,4 – из 20 см вычитаем 8 см и получаем истинную конъюгату, равную 12 см;
· при индексе Соловьева 1,4 – вычитаем 9 см и получаем истинную конъюгату, равную 11 см;
· при индексе Соловьева более 1,4 − 10 см и получаем истинную конъюгату, соответственно равную 10см.
Еще более важно правильное использование индекса Соловьева для определения величины истинной конъюгаты по величине диагональной.
Например, вычитая из величины диагональной конъюгаты (10,5 см) индекс Соловьева (1,4), получаем истинную конъюгату 9,1 см (I степень сужения таза), а вычитая 1,6 — 8,9 см (II степень сужения таза).
Индекс Франка
Для определения величины истинной конъюгаты(conjugatа vera)можно использовать индекс Франка.
Индекс Франка - расстояние от яремной вырезки (incisura jugularis) до остистого отростка VII шейного позвонка. Этот размер соответствует величине истинной конъюгаты и равен 11 см.
Инструменты:акушерский циркуль (тазомер Мартина).
Техника измерения:врач держит ножки тазомера между большим и указательным пальцами, а III и IV пальцами (средним и безымянным) находит опознавательные костные точки, на которые и устанавливает концы ножек тазомера.
Методы определения предполагаемой массы плода
Среди осложнений следует отметить перфорацию матки, обострение воспалительных заболеваний внутренних половых органов, развитие внутриматочных синехий.
Особенности ведения послеоперационного периода
В послеоперационном периоде необходимо назначение антибактериальной терапии. Пациентке в течение 1 мес после операции следует воздержаться от половой жизни.
Информация для пациентки
Появление признаков острого (или обострения) воспалительного процесса половых органов после выскабливания стенок полости матки — показание для визита к участковому гинекологу.
Источник: Гинекология - национальное руководство под ред. В.И. Кулакова, Г.М. Савельевой, И.Б. Манухина 2009 г.
42. Инструменты и последовательность выполнения операции - искусственный аборт.
Гинекологические операции
Пройдемся сегодня по вопросу, какие существуют гинекологические операции. Искусственный аборт:
Искусственный аборт - это прерывание беременности в сроки до 12 нед, которое проводят по желанию женщины, по социальным или медицинским показаниям. Операцию выполняют под внутривенным наркозом.
Противопоказаниями являются хроническое воспаление придатков матки в стадии обострения и 3-я или 4-я степень чистоты влагалища.
Последовательность действий врача при выполнении операции:
- бимануальное исследование для определения размеров матки и ее положения;
- обработка йодонатом наружных половых органов;
- введение зеркал во влагалище;
- взятие шейки матки на пулевые щипцы и низведение ее;
- измерение зондом длины полости матки;
- расширение цервикального канала расширителями Гегара (до № 12);
- разрушение плодного яйца абортцангом;
- выскабливание полости матки кюретками № 4-6;
- оценка сократительной способности матки и определение объема кровопотери.
Тубэктомия
Показания: трубная беременность, гидросальпинкс, пиосальпинкс, гематосальпинкс.
Последовательность действий врача при выполнении операции:
- послойный разрез передней брюшной стенки (по Пфанненштилю или нижнесрединная лапаротомия) после обработки операционного поля;
- осмотр внутренних половых органов и оценка их состояния;
- выведение матки и придатков в рану, фиксация матки лигатурой;
- наложение зажимов на мезосальпинкс и маточный отдел трубы;
- иссечение маточной трубы и лигирование сосудов;
- перитонизация круглой маточной связкой;
- туалет и ревизия органов брюшной полости;
- подсчет тампонов и инструментов;
- послойное ушивание раны передней брюшной стенки;
- определение объема кровопотери.
Аднексэктомия
Показания: доброкачественные опухоли яичников, воспалительные мешотчатые опухоли придатков (пиовар, абсцесс придатков). Последовательность действий врача при выполнении операции:
- послойный разрез передней брюшной стенки (по Пфанненштилю или нижнесрединная лапаротомия) после обработки операционного поля;
- осмотр внутренних половых органов и оценка их состояния;
- выведение матки и придатков в рану, фиксация матки лигатурой;
- наложение зажимов на подвешивающую связку, маточный отдел трубы и собственную связку яичника;
- удаление придатков матки и лигирование сосудов;
- осмотр удаленного препарата и его внутренней выстилки, срочное цитогистологическое исследование;
- перитонизация круглой маточной связкой и листками широких связок;
- туалет и ревизия органов брюшной полости;
- подсчет тампонов и инструментов;
- послойное ушивание раны передней брюшной стенки;
- определение объема кровопотери.
Надвлагалищная ампутация матки без придатков
Показания: миома матки, аденомиоз матки. Последовательность действий врача при выполнении операции:
- послойный разрез передней брюшной стенки (по Пфанненштилю или нижнесрединная лапаротомия) после обработки операционного поля;
- осмотр внутренних половых органов и оценка их состояния;
- выведение матки и придатков в рану, фиксация матки пулевыми щипцами или щипцами Мюзо;
- наложение зажимов на круглые маточные связки, маточные отделы труб и собственные связки яичников;
- отсечение придатков матки и круглой маточной связки, лигирование сосудов;
- вскрытие plica vesicouterinae и низведение мочевого пузыря книзу;
- наложение зажимов на восходящие ветви маточных артерий и их лигирование после пересечения;
- отсечение тела матки на уровне внутреннего зева;
- ушивание культи шейки матки узловыми кетгутовыми швами;
- перитонизация за счет plica vesicouterinae и широких маточных связок,
- осмотр удаленного препарата;
- туалет и ревизия органов брюшной полости;
- подсчет тампонов и инструментов;
- послойное ушивание раны передней брюшной стенки;
- определение объема кровопотери.
44. Понятие о позиции и виде плода. Приемы Леопольда при поперечном положении плода (демонстрация на фантоме).
StudFiles.ru
/ Приемы Леопольда
Приемы Леопольда-Левицкого
Для определения расположения плода в матке используют четыре приема наружного акушерского исследования по Леопольду—Левицкому.
Врач стоит справа от беременной или роженицы лицом к лицу женщины.
Первым приемом определяют высоту стояния дна матки и часть плода, которая находится в дне. Ладони обеих рук располагаются на дне матки, концы пальцев рук направлены, друг к другу, но не соприкасаются.Установив высоту стояния дна матки по отношению к мечевидному отростку или пупку, определяют часть плода, находящуюся в дне матки.
Тазовый конец определяется как крупная, мягковатая и небаллотирующая часть. Головка плода определяется как крупная, плотная и баллотирующая часть.
При поперечных и косых положениях плода дно матки оказывается пустым, а крупные части плода (головка, тазовый конец) определяются справа или слева на уровне пупка (при поперечном положении плода) или в подвздошных областях (при косом положении плода).
С помощью второго приема Леопольда—Левицкого определяют положение, позицию и вид плода. Кисти рук сдвигаются с дна матки на боковые поверхности матки (примерно до уровня пупка). Ладонными поверхностями кистей рук производят пальпацию боковых отделов матки. Получив представление о расположении спинки и мелких частей плода, делают заключение о позиции плода. Если мелкие части плода пальпируются и справа и слева, можно подумать о двойне. Спинка плода определяется как гладкая, ровная, без выступов поверхность. При спинке, обращенной кзади (задний вид), мелкие части пальпируются более отчетливо. Установить вид плода при помощи этого приема в ряде случаев бывает сложно, а иногда и невозможно.
С помощью третьего приема определяют предлежащую часть и отношение ее ко входу в малый таз. Прием проводят одной правой рукой. При этом большой палец максимально отводят от остальных четырех.
Предлежащую часть захватывают между большим и средним пальцами.
Этим приемом можно определить симптом баллотирования головки. Если предлежащей частью является тазовый конец плода, симптом баллотирования отсутствует. Третьим приемом до известной степени можно получить представление о величине головки плода.
Четвертым приемом Леопольда—Левицкого определяют характер предлежащей части и ее местоположение по отношению к плоскостям малого таза. Для выполнения данного приема врач поворачивается лицом к ногам обследуемой женщины. Кисти рук располагают латерально от средней линии над горизонтальными ветвями лобковых костей. Постепенно продвигая руки между предлежащей частью и плоскостью входа в малый таз, определяют характер предлежащей части (что предлежит) и ее местонахождение. Головка может быть подвижной, прижатой ко входу в малый таз или фиксированной малым или большим сегментом.
Под сегментом следует понимать часть головки плода, расположенной ниже условно проведенной через эту головку плоскости. В том случае, когда в плоскости входа в малый таз фиксировалась часть головки ниже ее максимального при данном вставлении размера, говорят о фиксации головки малым сегментом. Если наибольший диаметр головки и, следовательно, условно проведенная через него плоскость опустилась ниже плоскости входа в малый таз, считается, что головка фиксирована большим сегментом, так как больший ее объем находится ниже I плоскости.
Размеры таза
Обычно измеряют четыре размера таза: три поперечных и один прямой. Distantia spinarum — расстояние между передневерхними остями подвздошных костей. Пуговки тазомера прижимают к наружным краям передневерхних остей. Размер этот обычно равняется 25 — 26 см. Distantia cristarum — расстояние между наиболее отдаленными точками гребней подвздошных костей. После измерения distantia spinarum пуговки тазомера передвигают с остей по наружному краю гребня подвздошных костей до тех пор, пока не определят наибольшее расстояние, это расстояние и будет distantia cristarum, оно в среднем равняется 28 — 29 см. Distantia trochanterica — расстояние между большими вертелами бедренных костей. Отыскивают наиболее выдающиеся точки больших вертелов и прижимают к ним пуговки тазомера. Этот размер равен 30 — 31 см. По величине наружных размеров можно с известной осторожностью судить о размерах малого таза. Имеет значение также соотношение между поперечными размерами. Например, в норме разница между distantia spinarum и distantia cristarum 3 см, если разница меньше, это указывает на отклонение от нормы в строении таза. Conjugata externa — наружная конъюгата, т. е. прямой размер таза. Женщину укладывают на бок, нижележащую ногу сгибают в тазобедренном и коленном суставах, вышележащую — вытягивают. Пуговку одной ветви тазомера устанавливают на середине верхненаружного края симфиза, другой конец прижимают к надкрестцовой ямке, которая находится между остистым отростком V поясничного позвонка и началом среднего крестцового гребня (надкрестцовая ямка совпадает с верхним углом крестцового ромба). Наружная конъюгата в норме равна 20 — 21 см. Верхненаружный край симфиза определяется легко, для уточнения расположения надкрестцовой ямки скользят пальцами по остистым отросткам поясничных позвонков по направлению к крестцу, ямка легко определяется осязанием под выступом остистого отростка последнего поясничного позвонка. Наружная конъюгата имеет важное значение, по ее величине можно судить о размере истинной конъюгаты. Для определения истинной конъюгаты из длины наружной конъюгаты вычитают 9 см. Например, при наружной конъюгате, равной 20 см, истинная конъюгата равна 11 см, при наружной конъюгате длиной 18 см истинная равна 9 см и т. д. Разница между наружной и истинной конъюгатой зависит от толщины крестца, симфиза и мягких тканей. Толщина костей и мягких тканей у женщин различна, поэтому разница между размером наружной и истинной конъюгат не всегда точно соответствует 9 см. Истинную конъюгату можно более точно определить по диагональной конъюгате. Диагональной конъюгатой (conjugata diagonalis) называется расстояние от нижнего края симфиза до наиболее выдающейся точки мыса крестца. Диагональная конъюгата определяется при влагалищном исследовании женщины, которое производят с соблюдением всех правил асептики и антисептики. II и III пальцы вводят во влагалище, IV и V сгибают, тыл их упирается в промежность. Введенные во влагалище пальцы фиксируют на верхушке мыса, а ребро ладони упирается в нижний край симфиза. После этого II пальцем другой руки отмечают место соприкосновения исследующей руки с нижним краем симфиза. Не отнимая II пальца от намеченной точки, руку, находящуюся во влагалище, извлекают и измеряют тазомером или сантиметровой лентой при помощи другого лица расстояние от верхушки III пальца до точки, соприкасавшейся с нижним краем симфиза. Диагональная конъюгата при нормальном тазе равняется в среднем 12,5—13 см. Для определения истинной конъюгаты из размера диагональной конъюгаты вычитают 1,5 — 2 см. Измерить диагональную конъюгату удается не всегда, потому что при нормальных размерах таза мыс не достигается или прощупывается с трудом. Если концом вытянутого пальца мыса нельзя достигнуть, объем данного таза можно считать нормальным или близким к норме. Поперечные размеры таза и наружную конъюгату измеряют у всех без исключения беременных и рожениц. Если при исследовании женщины возникает подозрение на сужение выхода таза, определяют размеры данной полости. Размеры выхода таза определяют следующим образом . Женщина лежит на спине, ноги согнуты в тазобедренных и коленных суставах, разведены в сторону и подтянуты к животу. Прямой размер выхода таза измеряют обычным тазомером. Одну пуговку тазомера прижимают к середине нижнего края симфиза, другую—к верхушке копчика. Полученный размер (11 см) больше истинного. Для определения прямого размера выхода таза следует из этой величины вычесть 1,5 см (учитывая толщину тканей). Поперечный размер выхода таза измеряют сантиметровой лентой или тазомером с перекрещивающимися ветвями. Прощупывают внутренние поверхности седалищных бугров и измеряют расстояние между ними. К полученной величине нужно прибавить 1 — 1,5 см, учитывая толщину мягких тканей, находящихся между пуговками тазомера и седалищными буграми. Известное клиническое значение имеет определение формы лобкового угла. При нормальных размерах таза он равен 90 — 100°. Форму лобкового угла определяют следующим приемом. Женщина лежит на спине, ноги согнуты и подтянуты к животу. Ладонной стороной большие пальцы прикладывают вплотную к нижним ветвям лобковых и седалищных костей, соприкасающиеся концы пальцев прижимают к нижнему краю симфиза. Расположение пальцев позволяет судить о величине угла лобковой дуги. Косые размеры таза приходится измерять при кососуженном тазе.
Продолжительность беременности. Определение даты родов. Длительность беременности. Определение срока родов.
Определение истинной продолжительности беременности затруднительно в связи с тем, что сложно установить точный срок овуляции, время передвижения сперматозоидов и оплодотворения. Поэтому данные о продолжительности беременности разноречивы. Описаны случаи рождения зрелых детей при беременности, продолжавшейся 230—240 дней; наряду с этим встречались случаи весьма значительного удлинения срока беременности (переношенная беременность, запоздалые роды); известны наблюдения, когда беременность продолжалась свыше 300 дней (310—320 дней и более). Однако в большинстве случаев беременность продолжается 10 акушерских (лунных, по 28 дней) месяцев, или 280 дней, если исчислять ее начало от первого дня последней менструации.
- Для определения срока родов к первому дню последней менструации прибавляют 280 дней, т.е. 10 акушерских, или 9 календарных, месяцев. Обычно расчет срока родов производят проще: от даты первого дня последней менструации отсчитывают назад 3 календарных месяца и прибавляют 7 дней. Например, если последняя менструация началась 2 октября, то, отсчитав назад 3 мес (2 сентября, 2 августа и 2 июля) и прибавив 7 дней, определяют ожидаемую дату родов — 9 июля; если последняя менструация началась 20 мая, то предполагаемый срок родов 27 февраля и т.д.
Рис. 4.25. Высота стояния дна матки при различных сроках беременности
Предполагаемый срок родов можно вычисшть по ову.гяции: от первого дня ожидавшейся, но не наступившей менструации отсчитывают назад 14—16 дней и к найденной дате прнбавляют 273—274 дня. При определении срока родов учитывают также время первого шевеления плода. К дате первого шевеления прибавляют 5 акушерских месяцев у первобеременных, 5,5 акушерских месяцев у повторнобеременных и получают предполагаемый срок родов. Однако следует помнить, что этот признак имеет лишь вспомогательное значение.
Определить срок родов помогают данные объективного исследования: измерение длины плода и размеров его головки, окружности живота беременной, высоты стояния дна матки, степень ее возбудимости (при пальпации, введении малых доз окситоцина и других раздражениях матка сильно сокращается).
Определение предполагаемой массы плода по формуле Жорданьи. Формула Жорданиа. Формула Ланковица. Формула Джонсона.
Для определения предполагаемой массы плода с успехом можно использовать специальные формулы. Определение предполагаемой массы плода по Жорданиа:
Y=ОЖ х ВДМ,
где Y- масса плода, г; ОЖ - окружность живота, см; ВДМ - высота дна матки над лоном, см.
Измерение длины бедренной кости плода.
Определение предполагаемой массы плода по Ланковицу:
Y=(ОЖ+ВДМ+РБ+МБ) х 10,
где Y - масса плода, г; ОЖ - окружность живота, см; ВДМ - высота дна матки над лоном, см; РБ - рост беременной, см; МБ - масса тела беременной, кг; 10 - условный коэффициент.
Заслуживает также внимания предложение А.В. Ланковица (1961) определять предполагаемую массу плода присущим каждому человеку стереометрическим чувством. Путем тщательной пальпации можно определить более или менее точно величину ощупываемого тела. Определение предполагаемой массы плода проведено у 2000 беременных. Она определена практически правильно ( ±200 г) у 57% новорожденных, с небольшой ошибкой (±201-500 г) - у 32,4%, со значительной ошибкой (±501-1000 г) - у 10% и с грубой ошибкой - у 0,6% новорожденных.
Определение предполагаемой массы плода по Джонсону:
Y=(ВДМ- 11) х 155,
где Y - масса плода, ВДМ - высота дна матки над лоном, см; 11 - условный коэффициент при массе беременной до 90 кг (при массе беременной более 90 кг этот коэффициент равен 12), 155 - специальный индекс.
StudFiles.ru
/ гинекология 5 курс экзамен / а / Методы определения состояния плода
Методы определения состояния плода.
НЕИНВАЗИВНЫЕ МЕТОДЫ
Развитие современных медицинских технологий позволяет проводить оценку состояния плода на протяжении всей беременности, с первых дней от оплодотворения яйцеклетки до момента рождения плода.
Определение уровня альфа-фетопротеина проводится в рамках скрининговых программ для выявления беременных женщин группы повышенного риска врожденных и наследованных заболеваний плода и осложненного течения беременности. Исследование проводят в период с 15-й по 18-ю неделю беременности. Средние цифры уровня альфа-фетопротеина в сыворотке крови беременных составляют при сроке 15 нед. — 26 нг/мл, 16 нед. — 31 нг/мл, 17 нед. — 40 нг/мл, 18 нед. — 44 нг/мл. Уровень альфа-фетопротеина в крови матери повышается при некоторых пороках развития у плода (дефекты нервной трубки, патология мочевыделительной системы, желудочно-кишечного тракта и передней брюшной стенки) и патологическом течении беременности (угроза прерывания, иммуноконфликтная беременность и др.). Уровень альфа-фетопротеина увеличен и при многоплодной беременности. Понижение уровня этого белка может наблюдаться при болезни Дауна у плода. При отклонениях уровня альфа-фетопротеина от нормальных значений показано дальнейшее обследование беременной в специализированном перинатальном медицинском центре.
УЗИ в настоящее время во время беременности является наиболее доступным, наиболее информативным и в то же время безопасным методом исследования состояния плода. Благодаря высокому качеству предоставляемой информации, наибольшее распространение получили ультразвуковые приборы, работающие в реальном масштабе времени, оснащенные серой шкалой. Они позволяют получать двухмерное изображение с высокой разрешающей способностью. Ультразвуковые приборы могут быть оснащены специальными приставками, позволяющими проводить допплерометрическое исследование скорости кровотока в сердце и сосудах плода. Наиболее совершенные из них дают возможность получения цветного изображения потоков крови на фоне двухмерного изображения. При выполнении ультразвукового исследования в акушерской практике может использоваться как трансабдоминальное, так и трансвагинальное сканирование. Выбор типа датчика зависит от срока беременности и целей исследования. При беременности целесообразно проведение 3-кратного скринингового ультразвукового исследования:
-
при первом обращении женщины по поводу задержки менструации с целью диагностики беременности, локализации плодного яйца, выявления возможных отклонений в его развитии, а также способностей анатомического строения матки;
-
при сроке беременности 16—18 нед. с целью выявления возможных аномалий развития плода для своевременного использования дополнительных методов пренатальной диагностики или постановки вопроса о прерывании беременности;
-
при сроке 32—35 нед. с целью определения состояния, локализации плаценты и темпов развития плода, их соответствия- сроку беременности, членорасположения плода перед родами, его предполагаемой массы.
При ультразвуковом исследовании диагностика маточной беременности возможна уже с 2-3 нед., при этом в толще эндометрия визуализируется плодное яйцо в виде округлого образования пониженной эхогенности с внутренним диаметром 0,3—0,5 см. ВI триместре темп еженедельного прироста среднего размера плодного яйца составляет приблизительно 0,7см, и к 10 нед. оно заполняет всю полость матки. К 7 нед. беременности у большинства беременных при исследовании в полости плодного яйца можно выявить эмбрион как отдельное образование повышенной эхогенности длиной 1 см. В эти сроки у эмбриона уже возможна визуализация сердца — участка с ритмичным колебанием небольшой амплитуды и слабовыраженной двигательной активностью. При выполнении биометрии в I триместре основное значение для установления срока беременности имеет определение среднего внутреннего диаметра плодного яйца и копчико-теменного размера эмбриона, величины которых жестко коррелируют со сроком беременности. Наиболее информативным методом ультразвукового исследования при беременности ранних сроков является трансвагинальное сканирование; трансабдоминальное используется только при наполненном мочевом пузыре с целью создания «акустического окна».
Ультразвуковое исследование во II и III триместрах позволяет получить важную информацию о строении практически всех органов и систем плода, количестве околоплодных вод, развитии и локализации плаценты и диагностировать нарушения их анатомического строения. Наибольшую практическую значимость в проведении скринингового исследования со II триместра, помимо визуальной оценки анатомического строения органов плода, имеет определение основных фетометрических показателей:
-
при поперечном сечении головки плода на участке наилучшей визуализации срединных структур мозга (М-эхо) определяется бипариетальный размер (БПР), лобно-затылочный размер (ЛЗР), на основании которых возможно вычисление окружности головки (ОГ) плода;
-
при поперечном сечении живота, перпендикулярном позвоночнику плода на уровне внутрипеченочного отрезка пупочной вены, на котором сечение живота имеет правильную округлую форму, определяют переднезадний и поперечный диаметр живота, на основании чего могут быть вычислены средний диаметр живота (СрДЖ) и его окружность (ОЖ);
-
при свободном сканировании в области тазового конца плода добиваются отчетливого продольного сечения бедренной кости плода с последующим определением ее длины (ДБ).
На основании полученных фетометрических показателей возможно вычисление предполагаемой массы плода, при этом ошибка при изменении общепринятых формул вычисления обычно не превышает 200-300 г.
Для качественной оценки количества околоплодных вод используется измерение свободных от частей плода и петель пуповины «карманов». В случае если наибольший из них имеет размер менее 1 см в двух взаимно перпендикулярных плоскостях, можно говорить о маловодии, а при его вертикальном размере более 8 см — о многоводии.
В настоящее время разработаны таблицы органометрических параметров плода в зависимости от срока беременности практически для всех органов и костных образований, которые нужно использовать при возникновении малейших подозрений на отклонение в его развитии.
Кардиотокография (КТГ) — непрерывная одновременная регистрация частоты сердечных сокращений плода и тонуса матки с графическим изображением физиологических сигналов на калибровочной ленте. В настоящее время КТГ является ведущим методом наблюдения за характером сердечной деятельности, который из-за своей простоты в проведении, информативности и стабильности получаемой информации практически полностью вытеснил из клинической практики фоно- и электрокардиографию плода. КТГ может быть использована для наблюдения за состоянием плода как во время беременности, так и во время родового акта ).
Непрямая (наружная) КТГ используется во время беременности и в родах при наличии целого плодного пузыря. Регистрация частоты сердечных сокращений производится ультразвуковым датчиком, работающим на эффекте Допплера. Регистрация тонуса матки осуществляется тензометрическими датчиками. Датчики крепятся к передней стенке женщины специальными ремнями: ультразвуковой — в области стабильной регистрации сердечных сокращений, тензодатчик — в области дна матки.
Прямая (внутренняя) КТГ используется только при нарушенной целостности плодного пузыря. Частота сердечных сокращений регистрируется при помощи игольчатого спиралевидного электрода, вводимого в предлежащую часть плода, что позволяет регистрировать не только частоту сердечных сокращений плода, но и производить запись его ЭКГ, расшифровка которой может быть произведена при помощи специальных компьютерных программ. Прямая регистрация внутриматочного давления осуществляется при помощи введенного в полость матки специального катетера, соединенного с системой измерения давления, что позволяет определить внутриматочное давление.
Наибольшее распространение получило использование КТГ в III триместре беременности и в родах у женщин группы высокого риска. Запись КТГ следует проводить в течение 30—60 мин с учетом цикла активность—покой плода, принимая во внимание, что средняя продолжительность фазы покоя плода составляет 20—30 мин. Анализ кривых записи КТГ производят только в фазе активности плода.
Анализ КТГ включает оценку следующих показателей:
-
средняя (базальная) частота сердечного ритма (в норме — 120-160 уд/мин);
-
вариабельность сердечного ритма плода; выделяют мгновенную вариабельность — различие актуальной частоты сердечного ритма от «удара к удару», медленные внутриминутные колебания сердечного ритма — осцилляции, которые имеют наибольшее клиническое значение. Величина осцилляции оценивается по амплитуде отклонения ЧСС плода от средней ее частоты (в норме — 10-30 уд/мин);
-
миокардиальный рефлекс - увеличение частоты сердцебиения плода более чем на 15 уд/мин (по сравнению со средней частотой) и продолжающееся более 30 с; учащение сердечного ритма связано с движениями плода; наличие на кардиотокограмме акцелераций сердечного ритма - благоприятный прогностический признак. Он является одним из ведущих в оценке кардиотокограммы;
-
уменьшение частоты сердцебиения плода; по отношению к времени сокращения матки различают раннее, позднее и вариабельное урежение (в норме этот признак не наблюдается);
-
медленные осцилляции в виде синусоиды при отсутствии мгновенной вариабельности, продолжающиеся более 4 мин; это редко встречающийся и один из наиболее неблагоприятных типов сердечных сокращений плода, выявляемый при КТГ,— синусоидальный ритм.
Объективная оценка кардиотокограммы возможна только с учетом всех перечисленных компонентов; при этом должна приниматься во внимание неравноценность их клинического значения.
При появлении признаков нарушения состояния плода во время беременности следует провести функциональные пробы: нестрессовый тест, степ-тест, звуковой и др..
Комплексная кардиотокографическая и ультразвуковая диагностика состояния дыхательных движений, двигательной активности и тонуса плода, а также качественной оценки количества околоплодных вод позволяет оценить биофизический профиль плода.
ИНВАЗИВНЫЕ МЕТОДЫ
Широкое применение инвазивные внутриматочные вмешательства во время беременности получили с появлением ультразвуковой диагностической техники, имеющей высокую разрешающую способность, обеспечивающую относительную безопасность их выполнения. В зависимости от срока беременности и показаний для проведения диагностики с целью получения плодного материала используют хорионбиопсию, амниоцентез, кордоцентез, биопсию кожи плода, печени, тканей опухолевидных образований, аспирацию мочи плода из мочевого пузыря или лоханки почки. Все инвазивные процедуры проводятся с соблюдением правил асептики, в условиях операционной.
Амниоскопиятакже относится к инвазивным методам исследования. С помощью эндоскопа, введенного в шеечный канал, можно дать оценку количеству и качеству околоплодных вод. Уменьшение количества вод и обнаружение в них мекония рассматривается как неблагоприятный диагностический признак. Метод прост, однако он выполним не у всех беременных женщин, а только в тех случаях, когда шеечный канал может «пропустить» инструмент. Такая ситуация складывается в самом конце беременности, и то не у всех женщин.
Амниоцентез — пункция амниотической полости с целью аспирации амниотической жидкости проводится с использованием трансабдоминального доступа под ультразвуковым контролем. Пунктируют в месте наибольшего «кармана» амниотической жидкости, свободного от частей плода и петель пуповины, избегая травматизации плаценты. Аспирируют в зависимости от целей диагностики 10-20 мл амниотической жидкости. Амниоцентез применяется для выявления врожденных и наследственных заболеваний плода, для диагностики степени зрелости легких плода.
Кордоцентез— пункция сосудов пуповины плода с целью получения его крови. В настоящее время основным методом получения крови плода является трансабдоминальный пункционный кордоцентез под ультразвуковым контролем. Манипуляция проводится во II и III триместрах беременности. Кордоцентез используется не только с целью диагностики патологии плода, но и для его лечения.
Биопсия хориона(хорионбиопсия) проводится разными методами. В настоящее время применяется аспирационная трансцервикальная или трансабдоминальная пункционная хорионбиопсия в I триместре беременности. Аспирация ворсин хориона проводится под ультразвуковым контролем с помощью введенного в толщу хориона специального катетера или пункционной иглы. Основным показанием для проведения хорионбиопсии является пренатальная диагностика врожденных и наследственных заболеваний плода.
Биопсия кожи плода— получение образцов кожи плода аспирационным или щипцовым методом под ультразвуковым или фетоскопическим контролем в целях пренатальной диагностики гиперкератоза, ихтиоза, альбинизма и др.
Биопсия печени— получение образцов ткани печени плода аспирационным методом с целью диагностики заболеваний, связанных с дефицитом специфических энзимов печени.
Биопсия тканей опухолевидных образований— проводится аспирационным методом для получения образцов тканей солидного строения или содержимого кистозных образований для диагностики и выбора тактики ведения беременности.
Аспирация мочипри обструкционных состояних мочевыводящей системы — пункция полости мочевого пузыря или лоханок почек плода под ультразвуковым контролем с целью получения мочи и ее биохимического исследования для оценки функционального состояния почечной паренхимы и выяснения вопроса о необходимости антенатальной хирургической коррекции.
StudFiles.ru
Читайте также
Предполагаемая масса плода по формулам и данным узи.
Нормальный вес будущего ребенка — проблема, которая интересует многих будущих мам. У одних чисто любопытство играет — какого же веса будет мой малыш? Другим важно, чтобы все было в норме, чтобы развитие шло по плану. В любом случае, невзирая на то, что ребенок находится в утробе и его просто так нельзя положить на весы, отделив от тела матери, узнать приблизительный вес вполне реально и сделать это можно в домашних условиях.
Самые популярные способы прогнозирования веса плода
Существует несколько способов расчета массы плода и веса будущего ребенка. Названы они по имени изобретателей:
- Ланковиц;
- Бубличенко;
- Якубова;
- Жордания;
- а также с помощью УЗИ.
Для того чтобы воспользоваться формулами указанных ученых, нужно владеть некоторой информацией о своем теле:
- собственный вес;
- высота дна матки;
- окружность живота;
- рост беременной.
В случае определения веса по показателям УЗИ, расчеты делает врач по уже известным данным соотношения срока беременности, линейных характеристик плода и веса.
Основные формулы расчета веса плода
Все формулы, по которым принято определять ориентировочную массу плода, вывели экспериментальным путем и имеют высокую степень точности, но, чтобы они максимально были достоверными, следует учитывать множество факторов.
- Формула Ланковиц: суммируем окружность матки и высоту стояния ее дна (в см), а также вес (в кг) и рост (в см) женщины и умножаем полученное на 10 — результат довольно точный.
- Формула Якубовой: суммируем окружность матки и высоту стояния и умножаем полученное значение на 25.
- По Жордания считают произведение окружности матки на ее высоту стояния.
- Наиболее же простая формула Бубличенко: вес будущей матери делят на 20.
Как правильно измерить основные показатели для расчетов веса плода
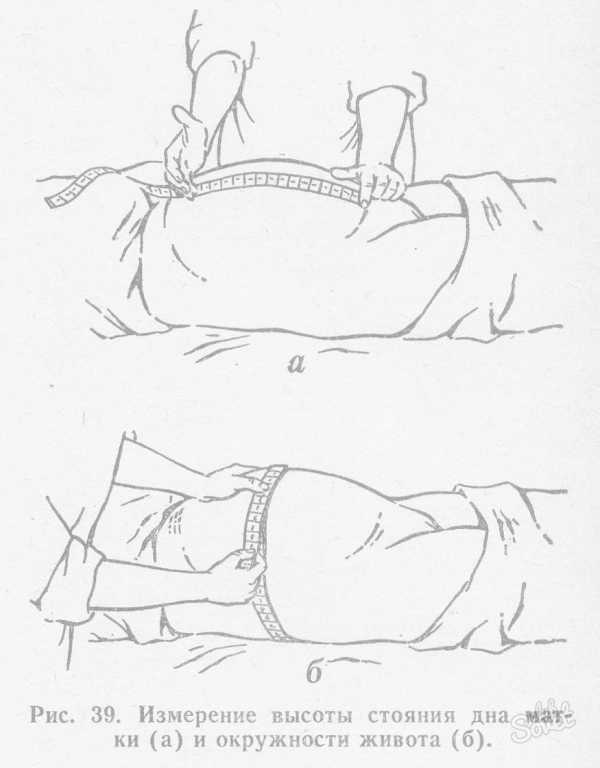
Прежде всего нужны весы и сантиметровая лента. Длину окружности живота (матки) производят на уровне пупка, а высоту дна — как представлено на рисунке ниже. Но необходимо учитывать, что некоторые факторы значительно искажают результаты. Их ловко распознает опытный профессионал, но может пропустить любитель (беременная женщина). Итак, результаты будут неточными, если:
- вынашивается двойня;
- имеется много подкожного жира;
- слишком много внутриутробных вод (либо слишком мало);
- подозревают наличие синдрома задержки развития плода и т. д.
Если указанных проблем нет, женщина вполне может в бытовых условиях рассчитать вес ребенка, но в других случаях лучше попросить об этом наблюдающего врача.
Как интерпретировать результаты
Рассчитав предполагаемый вес ребенка, можно понимать, насколько нормально протекает беременность. Нормой считаются пределы 2500-4000 г. Если вес ниже нормы, подозревается внутриутробная гипотрофия, когда плацента работает недостаточно. А при превышении веса беременной следует срочно скорректировать свой вес и наблюдаться как сама, так и с ребенком, поскольку у детей-гигантов высокий риск различных заболеваний типа сахарного диабета.

Значение веса плода для акушера
Рассчитывают вес будущего ребенка не просто так — это очень важно для будущей акушерской практики. В случае резкого отклонения прогнозируемых результатов от нормы врачи советуют планировать кесарево сечение, и этому есть несколько причин:
- недоношенный по весу ребенок может быть слишком слаб, поэтому его рождение следует сделать максимально простым для него;
- ребенок-гигант может страдать уже с рождения определенными метаболическими заболеваниями, поэтому ему так же показано кесарево;
- при рождении крупных детей слишком высока вероятность их врожденных травм, а также более негативных последствий для самой матери.

Итак, вес ребенка стоит рассчитывать не только из-за праздного любопытства, но и для диагностики нормального развития плода, а также планирования родов. Сделать это можно в бытовых условиях, что не составит труда для любой матери, зато убережет от возможных рисков.
- Крупный плод - масса тела 4001 - 5000 гр.
- Гигантский плод - более 5000 гр.
- Низкая масса плода - менее 2500 гр.
- Очень низкая масса плода - меньше 1500 гр.
- Чрезвычайно низкая масса плода - менее 1000 гр.
Какой должен быть вес ребенка?
Этот вопрос волнует многих будущих мамочек. Одних просто ради праздного любопытства, других с целью определения тактики ведения родов и т.д. Поэтому современное акушерство в обязательном порядке подразумевает определение массы плода различными способами. На помощь приходят как обычные арифметические вычисления, так и автоматические способы определения веса вашего малыша при рождении.
Основные способы определения массы плода
Вес плода можно определить на основании антропометрических показателей как матери, так и малыша. Поэтому можно использовать для этого данные, получаемые при измерении беременной женщины, а также при измерении размеров плода (в последнем случае используется ультразвуковое исследование).
Основными способами, которые позволяют вычислить вес плода при рождении, в настоящее время являются следующие:
- определение веса плода по формуле по Ланковиц;
- определение веса плода по формуле Бубличенко;
- определение веса плода по формуле Якубовой;
- определение веса плода по формуле по Жорданиа;
- с помощью ультразвукового исследования.
Вычислить вес плода при рождении, можно в том случае, если имеются следующие показатели (определяются путем измерения, взвешивания и т.д.):
- вес беременной женщины;
- рост беременной женщины;
- окружность живота беременной;
- высота стояния дна матки.
В некоторых случаях могут потребоваться и другие данные, однако это встречается очень редко, особенно если учесть, что современные ультразвуковые аппараты имеют встроенную программу расчетов, которая учитывает все детали вплоть до малейших мелочей.
Рассмотрим, ка работают данные формулы, так как с ультразвуковым исследованием все более или менее понятно. Оно подразумевает определение линейных величин, которым соответствует определенная масса плода. Зависимость между этими параметрами была установлена в результате статистических и клинических исследований.
Формулы для определения предполагаемой массы плода были выведены аналогичным образом (в результате наблюдений и анализа). На результат, получаемый с их помощью оказывает существенное влияние огромное количество факторов, что необходимо учитывать.
- Формула Ланковиц подразумевает определение массы малыша при рождении путем суммирования и умножения. Сложить необходимо высоту стояния дна матки, ее окружность, рост и вес беременной женщины, а затем полученную сумму умножают на 10. Так получают примерную массу плода, причем формула является достаточно информативной.
- Для определения веса по формуле Бубличенко необходимо знать массу беременной женщины. Затем ее надо поделить на 20. Это и будет предполагаемый вес плода. К слову сказать, полученная цифра будет соответствовать допустимой кровопотере, которая составляет 0,5% массы тела.
- Рассчитать вес ребенка при рождении можно и по формуле Якубовой. Для этого необходимо высоту стояния дна матки и окружность живота сложить между собой. Полученное значение необходимо разделить на 4. Значение для лучшего восприятия желательно умножить на 100.
- Вес ребенка по Жордания определяется путем умножения окружности живота и высоты стояния дна матки.
Учитывая все вышеизложенное, совершенно очевидным становится вопрос, как измерить высоту стояния дна матки и окружности живота для проведения дальнейших расчетов. Об этом речь пойдет позже.
Калькулятор веса плода, который предлагается в онлайн режиме, также предполагает знание этих параметров. Поэтому беременная женщина должна знать, как их можно измерить. Расчет массы плода онлайн позволяет минимизировать время затраченное на этот процесс.
Правила измерения окружности живота и высоты стояния дна матки
Как измерить окружность живота и высоту стояния дна матки правильно? Пробуем разобраться в этом вопросе. Для этого нам понадобится сантиметровая лента.
- Окружность живота измеряется на уровне пупка.
- Для измерения высоты дна матки надо положить один конец сантиметровой ленты на верхний край лобкового симфиза, а второй – на дно матки. Следует помнить, что при этом необходимо ребром ладони вести вдоль изгиба матки, чтобы минимизировать погрешности измерения.
Однако следует помнить, какие факторы могут исказить получаемые результаты, причем многие из них не очень легко устранить. Речь идет о следующих:
- высота дна матки и окружность живота могут быть больше при наличии двойни, многоводия, избыточном отложении подкожно-жирового слоя;
- уменьшение этих показателей имеет место при маловодии, синдроме задержки развития плода, гипотрофии женщины и т.д.
Таким образом, формулы для расчета предполагаемой массы плода во многом зависят от правильности получения основных критериев, необходимых для решения задачи. Поэтому очень важно знать, как это делать правильно.
Нормальные показатели веса плода
Нормальный вес родившегося ребенка колеблется в достаточно широких пределах. Минимальной границей нормы является 2500 г, а максимальной – 4000г.
Если ребенок родится меньше 2500 г, то речь идет о гипотрофии, которая имела место еще внутриутробно. По сути, она представляет собой критический вариант плацентарной недостаточно, то есть такого состояния, когда плацента не может справиться с возложенными на нее функциями.
Если вес ребенка превышает 4000 г, то это так называемые крупные дети, которые после 5000 г становятся гигантскими. Такие дети угрожаемы по развитию различных заболеваний в неонатальном периоде (периоде новорожденности), а также в последующей взрослой жизни. Это может быть и ожирение, и сахарный диабет и т.д. поэтому необходимо тщательно следить за такими пациентами. В связи с этим необходимо динамическое наблюдение в послеродовом периоде. Поэтому вес во время беременности женщина должна контролировать, а при развитии отклонений их необходимо своевременно устранить.
Значение предполагаемой массы плода в выборе акушерской тактики
Предполагаемая масса плода определена, но как правильно интерпретировать получаемые результаты, как наиболее достоверно определить вес плода. Совершенно очевидно, что если вес ребенка выше чем 5000 г, то . Однако были случаи рождения таких крупных детей с хорошими исходами. Иногда для того, чтобы извлечь плечевой пояс приходилось насильственно ломать ключицы. Это приводит к резкому уменьшению плечевого пояса. Если же вес ребенка колеблется от 4000 г до 5000г, то необходимо подойти индивидуально для решения данного вопроса. Обязательно надо учесть рост женщины, оценить ее таз и многие другие факторы.
Плод размером меньше чем 2500г следует рассматривать как недоношенный, или рожденный раньше срока, как вариант отклонения от нормального физиологического течения беременности.
Как вычислить предполагаемую массу плода, мы разобрали. Теперь необходимо обсудить основные вопросы, которые приводят к искажению в некоторой степени действительности. Это могут быть ожирение, особенности строения плода и т.д. В том случае, когда вес плода меньше, чем в норме следует задуматься о родоразрешении путем кесарева сечения. Следует учитывать, что вес ребенка бывает и меньше нормы. Это ни о чем не говорит. Однако следует быть очень внимательным при выборе тактики родоразрешения. Такие роды можно провести и через естественные родовые пути, но необходимо обязательно наблюдать за продвижением головки плода.
В заключение необходимо отметить, что вес ребенка играет большую роль в определении акушерской тактики ведения родов. Вычислять примерную массу плода можно различными способами, однако окончательное решение о массе плода определяется на основании комплексного анализа получаемых результатов, так как они зависят от многих факторов. Окончательное определение веса плода можно определить после рождения, взвесив новорожденного малыша. Именно таким образом можно оценить правильность собственных расчетов.
Определить приблизительный вес будущего ребенка по результатам УЗИ стремится каждый врач, наблюдающий беременную женщину. Для расчета этого важного показателя здорового развития малыша в современном акушерстве есть специальные формулы и программы-калькуляторы. Используя результаты ультразвукового обследования можно рассчитать примерную массу ребенка (ПМП) и даже точный день зачатия.
Вес плода - важная величина, определение которой дает врачу представление о правильности развития плода. Также эти показатели позволяют определить крупноплодную беременность и принять своевременные меры для успешного вынашивания ребенка с последующим родоразрешениемНормы развития плода
Нормальный вес новорожденных колеблется в пределах 2800 – 4000 гр. Этот показатель зависит от ряда факторов, которые в той или иной степени влияют на размеры будущего малыша:
- генетическая запрограммированность;
- состояние здоровья женщины;
- уровень маточно-плацентарного кровообращения.
Абсолютное увеличение веса ребенка в течение каждой недели зависит от возрастающего потребления им количества кислорода и питательных элементов. Эти потребности обеспечивает интенсивно растущая плацента. Так, нормальное увеличение весового показателя составляет 80 гр. в неделю, а после 26 – почти 200 гр. в неделю. Уже после 37 недели интенсивность увеличения существенно снижается, это объясняется развитием процесса плацентарного старения. Преждевременное старение плаценты замедляет поставку всех необходимых веществ к развивающемуся малышу, вследствие чего замедляется развитие. Это приводит к рождению деток с недостаточным физическим развитием.
Акушеры-гинекологи, основываясь на многолетней практике, отмечают несколько закономерных фактов:
- размер новорожденного зависит от роста матери: чем выше женщина, тем крупнее ребенок;
- дети женщин, рожающих впервые, меньше, чем малыши матерей с повторной беременностью;
- малыш мужского пола на 150 – 200 гр. крупнее женского.
Определенные болезни беременной женщины могут стимулировать ненормальное увеличение веса ребенка. Часто такая патология встречается, если у матери наблюдается сахарный диабет. Главной причиной образования излишней жировой прослойки является повышенный уровень инсулина в крови ребенка.
Принципы расчета веса по результатам ультразвукового исследования
- общий размер эмбриона, т.е. в диаметре, включая все его оболочки;
Формулы вычисления состоят из большого числа параметров, которые можно определить с помощью УЗИ только после 11 недели внутриутробного развития. Параметры для калькуляции:
- период беременности, указывается в неделях;
- лобно-затылочный размер (FOD);
- обхват головы (HC);
- диаметр головы (BPD);
- обхват живота (AC);
- длина бедренной кости (FL).
 Получить необходимые параметры для вычисления веса плода можно только после 11 недели беременности. В ход идет специальная формула
Получить необходимые параметры для вычисления веса плода можно только после 11 недели беременности. В ход идет специальная формула
В некоторых случаях, для уточненного вычисления, используют дополнительные показатели – размеры костей: голени, предплечья и плеча. Эти характеристики в обязательном порядке указываются на втором плановом УЗИ. Расчет по результатам УЗИ проводится с использованием разных программ, которые есть на определенных интернет-порталах. Гинекологи, чтобы рассчитать вес будущего малыша, применяют специальные формулы и таблицы.
Вычисление массы с использованием показаний УЗИ
Для самостоятельного определения веса не обязательно использовать программы-калькуляторы. Можно воспользоваться специальными таблицами, содержащими значения ПМП.
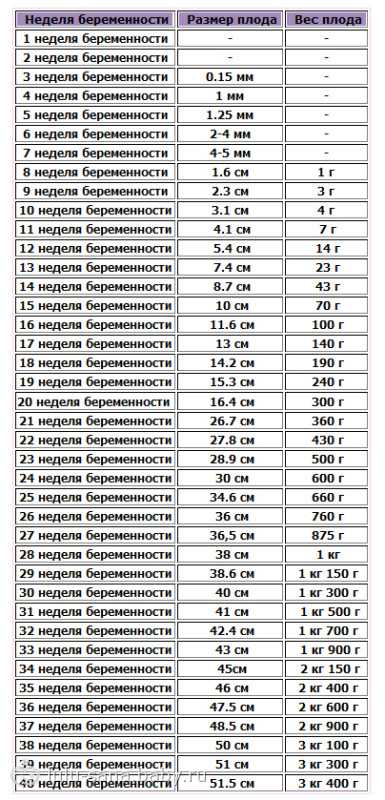
Чтобы провести оценку приблизительного весового показателя малыша достаточно найти в таблице показания соответствующих параметров:
| 7 | 1 | 25 | 650 - 700 |
| 8 | 1,5 - 2 | 26 | 750 - 850 |
| 9 | 3 - 4 | 27 | 800 - 900 |
| 10 | 4 - 5 | 28 | 950 - 1100 |
| 11 | 6 - 8 | 29 | 1000 - 1200 |
| 12 | 9 - 13 | 30 | 1100 - 1300 |
| 13 | 14 - 20 | 31 | 1300 - 1500 |
| 14 | 21 - 25 | 32 | 1600 - 1800 |
| 15 | 30 - 50 | 33 | 1900 - 2000 |
| 16 | 40 - 60 | 34 | 2100 - 2300 |
| 17 | 50 - 100 | 35 | 2300 - 2500 |
| 18 | 140 - 180 | 36 | 2500 - 2700 |
| 19 | 200 - 250 | 37 | 2800 - 3000 |
| 20 | 220 - 270 | 38 | 3100 - 3200 |
| 21 | 280 - 350 | 39 | 3200 - 3400 |
| 22 | 400 - 420 | 40 | 3200 - 3600 |
| 23 | 460 - 500 | 41 | 3300 - 3700 |
| 24 | 550 - 600 | 42 | 3500 - 3800 |
Точное совпадение параметров со сроком беременности возможно не всегда, допускаются незначительные отклонения, поскольку в таблицах приводятся средние значения показателей. Допустимой считается разница в значениях в диапазоне + - две строки.
Вычисление без результатов УЗИ
 Выявить изменения веса плода можно и без УЗИ при помощи несложных данных. Потребуется узнать обхват живота и уровень дна матки
Выявить изменения веса плода можно и без УЗИ при помощи несложных данных. Потребуется узнать обхват живота и уровень дна матки
Узнать приблизительные весовые показатели ребеночка можно и без результатов УЗИ. До проведения УЗИ на 32 неделе, с успехом применяют формулу, в которой используется только два параметра: уровень, на котором находится в данный момент дно матки, и обхват живота беременной женщины. Эти показатели измеряются и записываются во время каждого обязательного приема у гинеколога. Есть формулы, в которых расчет ведется с учетом телосложения будущей матери. В этом случае используется «индекс Соловьева» - длина обхвата лучезапястного сустава в самом узком месте.
Вычисление сроков беременности по результатам УЗИ
При помощи ультразвуковой диагностики проводят вычисление основных физических характеристик малыша, а также . Обычно для вычисления срока используется предполагаемая дата оплодотворения яйцеклетки или день последнего менструального кровотечения. Самой точной вычислительной методикой является та, которая основана на показателе длины плода, поскольку эта характеристика мало зависит от индивидуальных особенностей развития.
Беременные женщины, как правило, жаждут знаний о своем малыше. Уже от начала зачатия им хочется знать о своем будущем ребенке буквально все. Интерес будущей матери к самым мелким подробностям развития своего чада - абсолютно природное и естественное явление.
Одним из показателей развития плода является его вес. А потому будущие мамы нередко интересуются вопросом, как же можно вычислить внутриутробный вес своего младенца? Для этого необходимы теоритические знания.
Способ расчета по измерениям живота
Для беременных женщин существует теория, как вычислить вес будущего ребенка. Для формулы необходимо знать данные, которые может сказать врач, после определенных измерений. Необходимо узнать высоту дна матки и окружность живота. Эти два цифровых показателя необходимо умножить на два и полученный результат обозначить буквой А.
Второй шаг вычислений - два первых параметра суммировать, а результат разделить на четыре, полученную цифру умножить на сто. Полученный результат нужно обозначить буквой В.
Последний шаг - нужно отнять от показателя высоты дна матки число одиннадцать, а результат умножить на сто пятьдесят пять. Получается третий показатель - обозначаем его буквой С.
Затем необходимо суммировать все три показателя и найти среднее арифметическое, которое и будет являться весом плода беременной женщины.
Второй способ расчета
Второй вариант расчета требует тех же показателей, что и первый - высоту маточного дна и окружность живота будущей мамы. Затем к окружности живота прибавить необходимо показатель высоты маточного дна, и полученный результат умножить на двадцать пять. Получаем число А.
Формула Жорнадо или число В равняется показателю умноженного на будущей мамы. Число С или формула Ланковица, это умножение на десять суммы таких показателей, как: высота маточного дна, рост беременной и вес на момент вычислений.
Теперь необходимо суммировать все три полученных цифры: А, В, С. После чего найти среднее арифметическое. Это и будет вес плода.
Каким образом узнают вес ребенка в клинике?
Как видно из вышеописанных сведений, сделать самостоятельно вычисления веса своего плода не очень простая задача. Ведь даже измерение окружности живота в правильном ракурсе невозможно сделать самостоятельно. Ну и, конечно, стоит заметить, что любой результат, полученный после столь длительных вычислений, тоже является весьма приблизительным.
Поэтому напрашивается вывод, что самостоятельные вычисления массы тела своего плода - напрасный труд. В период вынашивания ребенка все же стоит довериться специалистам, и регулярно посещать врача, чтобы он смог наблюдать развитие плода, а в случае малейшего отклонения, оказать помощь и назначить корректирующие медицинские мероприятия.
Подобные вычисления делаются с помощью разных формул, но самыми точными все же остаются результаты исследования с помощью ультразвука. Этот метод позволяет узнать практически обо всех важных параметрах развития младенца внутри утробы матери. Сюда относятся и бипариентальный размер головки ребенка, и длина бедра, и диаметр грудной клетки. Все эти данные показатели специалистами - медиками используются для вычислений массы тела ребенка на разных сроках беременности.
Самостоятельные расчеты массы тела ребенка лучше всего проводить на тридцать седьмой неделе беременности. Именно в этот период объем околоплодных вод снижается. И это позволяет сделать расчеты более точно и правильно.
И все же, полученный результат соответствовать действительности будет всего лишь на шестьдесят - восемьдесят процентов. Ведь каждый отдельно взятый организм каждой индивидуальной женщины имеет свои, сугубо личные, неповторимые особенности. И, соответственно, каждый плод в утробе матери, так же не повторим и индивидуален.
И скорее всего, при применении двух теорий расчета в результате получатся две разных цифры. Более того, они будут сильно разниться не только между собой, но и в сравнении с результатами .
Нередко наблюдающий беременность гинеколог предлагает женщине пройти ультразвуковое исследование на предмет последующих расчетов массы тела малыша уже непосредственно перед родами. Так ая необходимость возникает в случаях многоводной беременности или когда женщина имея узкие бедра, набирает слишком много лишних килограмм в последние месяцы беременности. Для объективной оценки предстоящего родоразрешения, врач должен знать массу тела ребёнка. После расчетов он оценивает степен риска развития осложнений при естественных родах. А для случая кесарева сечения важно знать все параметры, которые дает ультразвук.
Но даже в этом случае, исходя из практики, полученные результаты расчётов обычно расходятся с показателями веса ребенка, которого взвешивают после рождения на двести - пятьсот грамм.
Выводы из всего вышесказанного можно сделать такими: поскольку все результаты, независимо от того, кем они проводятся и каким способом, всегда очень приблизительны, то они не являются крайне важными для самой мамы.
Главное в период беременности, чтобы родился здоровый ребенок, тщательно выполнять все рекомендации врача, вести здоровый образ жизни, следить за своим весом с помощью витаминотерапии и диетического рациона для беременных.
За 9 месяцев беременности из пары невидимых глазу клеток вырастает очаровательный розовощекий младенец.
И в этом настоящее чудо! За этот срок успевают сформироваться прочный скелет и системы органов, включиться в работу эндокринные железы. Некоторые органы успевают пройти через несколько стадий развития.
Для будущей мамы важно знать, как растет и развивается ее малыш на каждой стадии беременности. Особенно это заботит женщин в первую половину срока, пока еще нельзя достоверно ощутить. Знания о стадиях развития зародыша помогают маме представить малыша, укрепляют эмоциональную связь между ней и ребенком.
Современная медицинская аппаратура позволяет получать точные сведения о стадии развития плода, контролировать его вес и размер. Эти данные являются важным показателем нормального течения беременности. По ним же можно диагностировать патологию в самом начале ее развития и вовремя принять меры.
 В акушерской практике принято разделять срок беременности на 3 триместра.
В акушерской практике принято разделять срок беременности на 3 триместра.
Для каждого из сроков характерны свои гормональные изменения в организме женщины, известны показатели клинических анализов для каждого этапа беременности, учитываются возможные риски каждого периода.
Что же в это время происходит с самим малышом?
Первый триместр
Первые 8 недель беременности иногда называют эмбриональным этапом развития. В течение двух месяцев происходит только многократное деление клеток, их дифференциация в зависимости от будущих функций, но большую часть этого срока зародыш еще совершенно не похож на будущего маленького человека. И лишь к концу 8 недели можно будет различить крупную голову, маленькое тельце (
В конце второго месяца вес зародыша всего около 2 г, но всего через месяц, к концу первого триместра, он весит уже 10 г.
Плод по-прежнему мал, но всего за месяц вес увеличивается в 5 раз. Последний месяц первого триместра открывает фетальный этап развития плода, который продлится уже до конца беременности.
Второй триместр
В течение второго триместра формируются костная и мышечная системы. Плод активно растет в длину, изменяются пропорции головы и тела, развиваются конечности. Нарастает мышечная ткань и примерно в 18-20 неделе движения будущего малыша настолько активны, что шевеления ощущают даже женщины с первой беременностью.
Однако основной прирост мышечной массы произойдет лишь в третьем триместре.
Вес плода на рубеже второго и третьего триместра примерно 500-600 гр.
Таким образом, за 3 месяца вес увеличился более чем в 50 раз. Средний прирост веса 60-70 гр в неделю.
Вес 500 гр является важным рубежом развития: в случае даже столь маловесный ребенок не будет отнесен к позднему выкидышу, а может быть направлен в отделение недоношенных. Существует опыт успешного выхаживания таких малышей.
Третий триместр
В последние месяцы, когда все органы сформированы и начинают функционировать, плод интенсивно растет, набирая мышечную массу. Средний прирост веса в третьем триместре около 200 г в неделю.
Но после 36 недели увеличение веса заметно замедляется. Это связано со .
К моменту родов среднестатистический вес малыша будет 3,5 кг.
Т.е. он вырастает за последний триместр в 6 раз. Прибавка массы за этот период самая большая, около 2500 г.
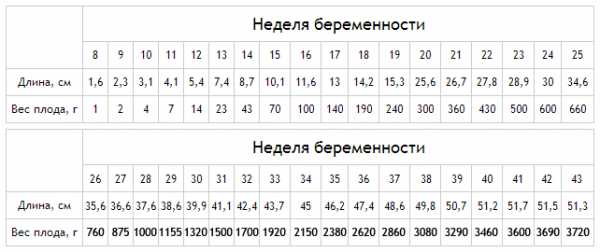
Таблица. Вес плода по неделям – нормы
| Неделя беременности | |||
| минимальный | средний | максимальный | |
| 7 | 0,8 | 1 | 1,2 |
| 8 | 1,5 | 1,8 | 2 |
| 9 | 3 | 3,5 | 4 |
| 10 | 4 | 4,5 | 5 |
| 11 | 6 | 7 | 8 |
| 12 | 9 | 11 | 13 |
| 13 | 14 | 17 | 20 |
| 14 | 21 | 23 | 25 |
| 15 | 30 | 40 | 50 |
| 16 | 40 | 50 | 60 |
| 17 | 50 | 75 | 100 |
| 18 | 140 | 160 | 180 |
| 19 | 200 | 225 | 250 |
| 20 | 220 | 245 | 270 |
| 21 | 280 | 315 | 350 |
| 22 | 400 | 410 | 420 |
| 23 | 460 | 480 | 500 |
| 24 | 550 | 575 | 600 |
| 25 | 650 | 675 | 700 |
| 26 | 750 | 800 | 850 |
| 27 | 800 | 850 | 900 |
| 28 | 950 | 980 | 1100 |
| 29 | 1000 | 1100 | 1200 |
| 30 | 1100 | 1200 | 1300 |
| 31 | 1300 | 1400 | 1500 |
| 32 | 1600 | 1700 | 1800 |
| 33 | 1900 | 1950 | 2000 |
| 34 | 2100 | 2200 | 2300 |
| 35 | 2300 | 2400 | 2500 |
| 36 | 2500 | 2600 | 2700 |
| 37 | 2800 | 2900 | 3000 |
| 38 | 3100 | 3150 | 3200 |
| 39 | 3200 | 3300 | 3400 |
| 40 | 3200 | 3400 | 3600 |
Определение веса плода по УЗИ
Позволяет наиболее точно и по полученным данным вычислить его массу.
При этом учитываются такие параметры, как срок беременности, окружность головы и груди плода, размер бедра.
Возможны некоторые погрешности из-за неудобного положения ребенка в матке или при многоплодной беременности. Но в целом данный метод наиболее информативен.
Вычисление веса плода по формулам
Если вы не имеете возможности сходить на УЗИ, или не желаете нарушать покой малыша по религиозным или иным причинам, примерный вес плода можно рассчитать самостоятельно в домашних условиях. Для этого понадобится сантиметровая лента. Формулы можно применять, начиная с 32 недели беременности.
Формула Жордания
Основные данные для расчета: окружность живота (ОЖ) и высота дна матки (ВД).
Вес плода (г) = ОЖ (см) × ВД (см)
Данная формула носит название «формула Жордания».
Кроме того, для более высокой точности результата, используются различные коэффициенты, введенные акушерами.
Расчет по Джонсону
Этот метод, помимо размера живота и высоты матки, использует поправочный коэффициент, зависящий от веса беременной. Если вес женщины меньше 90 кг, коэффициент Соловьева будет равен 11, если женщина весит больше 90 кг, коэфф. равен 12.
Метод Соловьева
Коэффициент Соловьева тоже принимает значения 11 или 12, но определяется размером запястья. Если окружность запястья у женщины больше 16 см, коэфф.=12, если меньше — вычитаем из высоты матки число 11.
Вес плода = (ВДМ — коэфф.) × 155.
Метод Якубовой
Формула Якубовой представляет собой усовершенствованный вариант формулы Жордания
Вес плода =((ОЖ — высота матки) / 4) × 100
Формула Ланковица
Это более сложный расчет, предложенный в 1961 году акушером А.В.Ланковицем. В нем учитываются дополнительные параметры: рост и вес беременной.
Вес плода = (ОЖ + ВД + рост + вес) × 10
Для этой формулы рост, размер живота и высота матки измеряются в см, вес матери в кг. Полученный вес плода будет в граммах. Формула Ланковица доказала свою точность примерно в 55% случаев, и в 35% дала небольшую погрешность 200-500 г.
Метод Бубличенко
Расчет «по Бубличенко» максимально прост:
Вес малыша = вес матери / 20.
Методика Добровольского
Метод Добровольского, подобно методу Бубличенко, основывается на среднестатистическом соотношении веса матери и ребенка. Но в формуле Добровольского для этого используется специальный коэффициент (0,5), показывающий отношение массы тела матери и плода на 39-40 неделе беременности.
Вес плода = (рост матери — 96) × 0,5.
Возможные отклонения от нормы и их причины
 Вес плода является важным показателем его развития и правильного течения беременности.
Вес плода является важным показателем его развития и правильного течения беременности.
Возможные причины гипертрофии плода:
- хромосомные нарушения у плода;
- гемолитическая болезнь;
- наследственность;
- неправильное питание матери.
Размеры плода являются важным показателем для определения тактики родов. При выраженной гипотрофии или гипертрофии показано кесарево сечение.
Операция поможет избежать травм у матери и новорожденного. Но каждый случай рассматривается индивидуально. Учитываются возраст матери, состояние здоровья, ее телосложение, история предыдущих беременностей.
Определение предполагаемого веса плода до его рождения важно для будущей матери и имеет диагностическую ценность для врача-акушера.
Вес будущего младенца можно определить при ультразвуковом исследовании, а можно рассчитать по специальным формулам.
Если вес плода существенно отличается от среднестатистического, может потребоваться дополнительное обследование и коррекция тактики ведения беременности и родов.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе