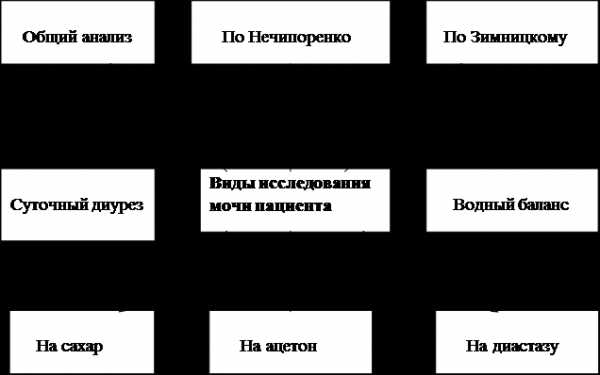
Посев на флору и чувствительность к антибиотикам
Посев на флору и чувствительность к антибиотикам
Часто болеющим детям врачи назначают мазки из носа и зева на исследование микрофлоры и чувствительность к антибиотикам. Обычно врач мотивирует назначение такого анализа словами: раз вы часто болеете, значит, в носу сидит какая-то зловредная микрофлора. Счас мы ее тута выявим и уничтожим. Проблема только в том, что по результатам теста у вашего ребенка обнаруживается какой-нибудь стафилококк, который не то, чтобы вовсе ни причем – он и появился-то в носу за пять минут до взятия мазка. Но… Доктора уже встают в стойку и начинают крушить стафилококк сначала антибиотиками, а потом бактериофагами (благо некоторые лаборатории любезно предоставляют и тесты на чувствительность к бактериофагам тоже). Вы сметаете с полок аптек антибиотики, потом приобретаете в кабинетах докторов «чудотворные» бактериофаги, а ребенок… а ребенок между тем болеет.  Так что позвольте изложить несколько фактов, которые неплохо будет знать, если врач вам назначит такой анализ. Посевы на микрофлору и чувствительность к антибиотикам проводятся на так называемые стандартные среды (агар-агар), на которых растут лишь некоторые микроорганизмы (например, кокки или палочки) но не растут хламидии, микоплазмы и вирусы, вызывающие большинство хронических инфекционных заболеваний. Чаще всего в мазках выявляется или флора, постоянно обитающая на кожных покровах (S. aureus, S. еpidermidis) или флора, случайно оказавшаяся на коже рядом с ноздрями (E. Coli) или же условно-патогенная флора, которая сама по себе не является причиной частых инфекций (М. catarrhalis). Реальные «виновники» ваших бед в мазках, как правило, не выявляются. Наличие в результатах посева микрофлоры в количестве 101-104 степени КОЕ (в этих единицах измеряется количество микробов) – это норма, которая говорит о том, что на данный момент обнаруженная флора не размножается активно и стало быть не может быть причиной инфекционного процесса. Чувствительность выявленных микроорганизмов к антибиотикам в результатах анализов обозначается латинской буквой S (от латинского «sensitiva» - чувствителен) или буквой R (от латинского «resistere» - сопротивляться). Посмотрите результаты анализа внимательно – если выявленный микроорганизм чувствителен хотя бы к одному антибиотику, который ваш ребенок уже принимал, значит, в частых инфекциях виновен уж точно не он. Если бы это был бы тот самый стафилококк, его бы давно уже убили бы. Так что, если вы сделали такой анализ, и в его результатах выявлен, ну скажем, золотистый стафилококк в количестве 103 КОЕ, да еще и чувствительный ко всем видам антибиотиков, значит, причину частых ОРВИ у ребенка придется искать дальше. И уж точно не с помощью доктора, который этот анализ вам назначил. Подробнее здесь Анализов на обнаружение вируса Эпштейна-Барр существует множествоантитела IgM к раннему антигену антитела IgG к раннему антигенуантитела IgG к капсидному антигенуантитела IgM к капсидному антигенуантитела IgG к нуклеарному антигену.Все эти антитела определяются тремя способами: качественным (нашли/не нашли), полуколичественным (много/мало) и количественным (точно сколько)А есть еще всевозможные ПЦР- тесты на определение вируса в слюне, соскобе со слизистой оболочки, крови и моче.Сдавать все эти анализы при подозрении на вирус - дорого и глупо. Сдавать любой выбранный наугад, возможно дешевле, но то же глупо. Каждый анализ сдается в свое время и по своей ситуации.
Так что позвольте изложить несколько фактов, которые неплохо будет знать, если врач вам назначит такой анализ. Посевы на микрофлору и чувствительность к антибиотикам проводятся на так называемые стандартные среды (агар-агар), на которых растут лишь некоторые микроорганизмы (например, кокки или палочки) но не растут хламидии, микоплазмы и вирусы, вызывающие большинство хронических инфекционных заболеваний. Чаще всего в мазках выявляется или флора, постоянно обитающая на кожных покровах (S. aureus, S. еpidermidis) или флора, случайно оказавшаяся на коже рядом с ноздрями (E. Coli) или же условно-патогенная флора, которая сама по себе не является причиной частых инфекций (М. catarrhalis). Реальные «виновники» ваших бед в мазках, как правило, не выявляются. Наличие в результатах посева микрофлоры в количестве 101-104 степени КОЕ (в этих единицах измеряется количество микробов) – это норма, которая говорит о том, что на данный момент обнаруженная флора не размножается активно и стало быть не может быть причиной инфекционного процесса. Чувствительность выявленных микроорганизмов к антибиотикам в результатах анализов обозначается латинской буквой S (от латинского «sensitiva» - чувствителен) или буквой R (от латинского «resistere» - сопротивляться). Посмотрите результаты анализа внимательно – если выявленный микроорганизм чувствителен хотя бы к одному антибиотику, который ваш ребенок уже принимал, значит, в частых инфекциях виновен уж точно не он. Если бы это был бы тот самый стафилококк, его бы давно уже убили бы. Так что, если вы сделали такой анализ, и в его результатах выявлен, ну скажем, золотистый стафилококк в количестве 103 КОЕ, да еще и чувствительный ко всем видам антибиотиков, значит, причину частых ОРВИ у ребенка придется искать дальше. И уж точно не с помощью доктора, который этот анализ вам назначил. Подробнее здесь Анализов на обнаружение вируса Эпштейна-Барр существует множествоантитела IgM к раннему антигену антитела IgG к раннему антигенуантитела IgG к капсидному антигенуантитела IgM к капсидному антигенуантитела IgG к нуклеарному антигену.Все эти антитела определяются тремя способами: качественным (нашли/не нашли), полуколичественным (много/мало) и количественным (точно сколько)А есть еще всевозможные ПЦР- тесты на определение вируса в слюне, соскобе со слизистой оболочки, крови и моче.Сдавать все эти анализы при подозрении на вирус - дорого и глупо. Сдавать любой выбранный наугад, возможно дешевле, но то же глупо. Каждый анализ сдается в свое время и по своей ситуации.
КОГДА НУЖНО СДАВАТЬ АНАЛИЗЫ НА ВИРУС ЭПШТЕЙНА-БАРР
1. если у мамы или папы наблюдаются частые ангины, и при этом ребенок тоже болеет2. если ребенок вообще часто болеет, особенно если болеет еще и летом, вне контакта со сверстниками3. если у ребенка ОРВИ протекают с высокой (от 38,0 0С) температурой, налетом на миндалинах и увел…
Острый насморк. В 95% случаев острый насморк является вирусным.Симптомы:начало острое, как правило, начинается такой насморк с неприятных ощущений в горле или в области края мягкого неба (они обусловлены стеканием слизи по задней стенке глотки), затем присоединяется заложенность носа и обильные водянистые выделения (часто, но не всегда). Внешне это выглядит как жалобы ребенка на дискомфорт в горле, покашливание и частое сглатывание. Ребенок может чаще просить пить. При этом затруднение дыхания через нос, особенно когда ребенок активен, может быть пока не заметно для родителей. Чтобы разобраться, затруднено дыхание или нет, нужно или прислушиваться к дыханию, когда ребенок спит, или попеременно зажимая то одну, то другую ноздрю у ребенка, прислушиваться, не шумное ли дыхание через одну из ноздрей. Если дыхание на фоне жалоб на дискомфорт в горле покажется вам шумным, к лечению насморка нужно приступать немедленно – чем быстрее вы начнете лечение, тем быстрее вам удастся справиться с насмо… Я врач-отоларинголог более чем с 20-летним стажем. И я отлично знаю, что любое, самое подробное описание того, что врач при осмотре увидел, будет отличаться от реальной картины. В первую очередь потому, что врач – человек, и даже описывая состояние пациента по предложенным шаблонам, врач все равно остается субъективным. Объективную картину дают только показания, полученные при проведении инструментальных методов обследования. В оториноларингологии объективно фиксировать картину, полученную при осмотре можно, проводя видеозапись эндоскопического обследования пациента. Однако оборудование, способное такую видеозапись вести, громоздкое и дорогое, а о сохранении видеозаписей, полученных при эндоскопическом обследовании, я не нашел никаких данных в специальной литературе.На снимке – эндовидеокамера, соединенная с компьютером и выводящая на монитор эндоскопическую картину. Полученные видеофайлы в формате mpeg4 захватываются компьютером при помощи условно-бесплатного ПО, предназначенного для …
Бак посев на флору и чувствительность к антибиотикам: как сдавать и что показывает анализ мочи, расшифровка бакпосева
Посев мочи на флору с определением чувствительности к антибиотикам является комплексным анализом, позволяющим диагностировать разнообразные инфекции мочевыводящих путей и точно выявить возбудителя такого рода патологий.
Каковы основные показания к назначению этого мероприятия? Что показывает бактериологический анализ на посев мочи? Как правильно к нему подготовиться? Есть ли альтернативные методики выявления бактериальных инфекций в организме и определения чувствительности к антибиотикам? Об этом и многом другом вы прочитайте в нашей статье.
Показания к проведению бактериологического исследования
Бактериологическое исследование урины в общем случае является классическим анализом, позволяющим выявить бессимптомные типы бактериурии, а также правильно диагностировать инфекции мочевыводящих путей.
Общеизвестно, что в норме моча человека может содержать в себе различные непатогенные формы микрофлоры в минимальных концентрациях. Они не представляют опасности для человека, однако при существенном снижении местного либо общего иммунитета на фоне наличия разнообразных проблем и провоцирующих факторов создают предпосылки к развитию инфекций и воспалений мочевыделительной системы.
Как показывает современная клиническая практика у женщин и детей бактериурия встречается в 5-10 раз чаще, нежели у мужчин.В первом случае существенную роль играют особенности строения мочевыделительной системы с более коротким каналом вывода мочи. Во втором же основными факторами выступают плохая развитость иммунитета, системная перестройка организма в процессе взросления, несоблюдение норм личной интимной гигиены и так далее.
Бак посев мочи на микрофлору и чувствительность к антибиотикам обычно назначают следующих ситуациях:
- Подозрение на инфицирование мочеполовой системы различными патогенными микроорганизмами;
- Рецидив заболеваний мочевыделительной и половой сферы, а также острых состояний, ранее плохо поддающихся терапии и перешедших в хроническую фазу;
- Наличие у пациента в качестве осложняющих факторов риска иммунодефицитного состояния либо сахарного диабета;
- Непосредственное уточнение диагноза и контроль проводимого лечения.
Как сдавать бак посев мочи?
Для правильной интерпретации бакпосева урины необходимо придерживаться ряда правил предварительной подготовки. Основные моменты включают в себя:
- Соблюдение диеты. За трое суток до предполагаемого забора биоматериалов на анализ мочи на посев с определением чувствительности к антибиотикам из рациона исключаются всё острое, жареное, солёная и иная вредная пища, которая способна существенно перегрузить работой желудочно-кишечный тракт либо же изменить параметры мочи, в том числе и объем, плотность, консистенцию и прочие параметры. Существенно ограничивается употребление бобовых культур, субпродуктов, грибов, жирных сортов мяса и рыбы, экзотических овощей и фруктов, специй и пряностей, копченостей, сладкого и сдобы. Не рекомендуется пить крепкий кофе, черный чай, также газированные напитки, как сладкие, так и обычные. Еду желательно готовить на пару, запеканием либо жаркой, блюда подавать теплыми, уменьшать калорийность суточного рациона к необходимому физиологическому минимуму, а также применять принцип дробного питания, соответственно есть чаще, но меньшими порциями;
- Контроль привычек и активности. В рамках предварительной подготовки за 3 суток до забора биоматериала на анализ необходимо исключить употребление алкоголя в любой форме, уменьшить к необходимому минимуму любые физические и психологические нагрузки, спать достаточное количество времени, а также коренным образом не менять стиль жизни;
- Приём препаратов. За трое суток до забора урины на бакпосев следует воздержаться от употребления любых препаратов, в особенности антибиотиков, цитостатиков, мочегонных средств и иных лекарств, способных существенно изменить качественный и количественный состав урины. При невозможности отказа от употребления в случае необходимости их регулярного использования, о проблеме следует сообщить профильному специалисту, выписавшему назначение на проведение бактериального исследования мочи с указанием типа действующего вещества, его дозировки, схемы приема и прочих данных по необходимости.
Сбор биоматериала для анализа
Анализ на чувствительность к антибиотикам и на флору можно сдать в любой современной российской клинике, как частой, так и государственной. Забор биоматериала на тест осуществляется утром натощак, соответственно за 12 часов до данной процедуры запрещено употреблять пищу, допускается лишь лёгкое питье обычной чистой воды.
Перед сбором урины сразу после пробуждения необходимо провести необходимые меры по осуществлению личной интимной гигиены, заключающейся в промывания половых органов чистым потоком воды без использования мыла, шампуней, гелей и прочих средств подобного рода. Оптимальной для анализа считается так называемая «срединная» доза урины. Как ее правильно собрать?
Непосредственно с началом акта мочеиспускания первые несколько секунд моча сливается в унитаз, после чего под струю поставляется стерильный контейнер для забора жидких материалов и ёмкость наполняется в среднем наполовину, от 50-ти до 100-а миллилитров, в зависимости от объема тары. Последняя порция урины также должна быть слита в унитаз.
После осуществления забора стерильный контейнер плотно закрывается крышкой и доставляется в лабораторию на протяжении 2 часов. При невозможности немедленной доставки ёмкость с биоматериалом может быть помещена в холодильник, где хранится до 4-х часов при температуре от -ти до 6-ти градусов тепла.
Расшифровка посева на микрофлору и чувствительность к антибиотикам
Процесс диагностики с данной лабораторной пробы достаточно сложный и представляет собой комплексную процедуру качественной и количественной оценки колоний бактерий. Первая не дает возможность точно подсчитать конкретные концентрации патогенов, однако позволяет ориентировочно определить их тип. Вторая проводится дольше и предполагает непосредственный подсчёт количества развившихся колоний.
В рамках проведения мероприятия происходит засевание отдельных порций мочи на особых питательных средах в виде сахарного бульона, или агара. При этом используется либо классический секторный посев платиновой петлей либо же экспресс-метод.
Классический секторный посев на определение чувствительности является более точным, но осуществляется на протяжении минимум 5-ти суток, второй, же позволяет получить необходимые предварительные данные уже за первые сутки, однако иногда дает ложноположительный результат.
Биоматериал на специально подготовленной поверхности либо в пробирке помещается в термостат, под температуру 37 градусов. После выемки с данного устройства под микроскопом подсчитывается количество колониеобразующих единиц и делается перерасчет и концентрации на 1 миллилитр биологической жидкости.
Какие виды бактерий могут быть выделены в рамках исследования? Преимущественно — это аэробные бактерии и ряд грибов, в сумме около полутора десятков микроорганизмов, от кандид, энтеробактерий и клебсиелл до лактобацилл, протей, стафилококка, псевдомонад и эшерихий.
Оценка степени бактериурии в рамках оценивания количества колониеобразующих единиц (КОЕ):
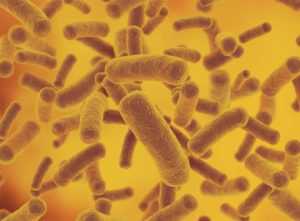 До 102 КОЕ. Клинического значения не представляет, поскольку высока вероятность побочного внешнего заражения биоматериалов;
До 102 КОЕ. Клинического значения не представляет, поскольку высока вероятность побочного внешнего заражения биоматериалов;- До 103 КОЕ. Обычно свидетельствует об отсутствии воспалительного процесса, но может указывать на предпосылки к инфицированию;
- До 104 КОЕ. Промежуточный результат, явно не указывающий на наличие инфицирования, в большинстве случаев требуется повтор бакпосева;
- 105 КОЕ и выше. Явно подтверждается наличие воспалительного процесса и инфицирования.
Квалифицированный лаборант в рамках анализа биоматериала после процедуры выращивания на питательной среде может оперативно обнаружить и дифференциально исключить попутное заражение условно-патогенной микрофлорой, например при наличии в анализе грамположительных палочек, лактобациллы и прочих компонентов, преимущественно обитающих на оболочках половых органов.
В большинстве случаев высокая степень бактериурии выявляется в случае явного наличия патогенной монокультуры, соответственно на результат могут влиять такие обстоятельства, как прием антибиотиков, плохой отток мочи, снижение удельного веса биоматериала и его невысокая кислотность.Комплексная антибиограмма, являющаяся эффективным методом выявления чувствительности антибиотиков к патогенным микроорганизмам проводится сразу после выращивания их на питательных средах.
В рамках первичного исследования применяется набор стандартных препаратов антимикробного действия широкого спектра. Однако в ряде случаев, например при выборе перорального препарата узконаправленного действия, тяжёлого течения патологии, плохой восприимчивости антибиотиков пациентом и так далее, необходима расширенная диагностика.
Качественная и количественная оценка влияния конкретного препарата осуществляется при помощи диско-диффузионного метода. Его суть заключается в накладывании картонных диска с растворами антибактериальных средств на выращенные культуры возбудителя. При этом анализируется комплексная динамика роста ингибиции либо размножения, на основании которой и выбирается наиболее подходящий вариант.
Бак посев мочи при беременности
Достаточно часто беременным назначают бакпосев мочи. Общеизвестно, что различные инфекции мочевыводящих путей занимает значительную часть структуры заболеваний мочевыделительной системы и половой сферы.
Для правильного и своевременного лечения уретрита, цистита и пиелонефрита у женщин важно как можно более точно подобрать необходимое антибактериальное средство.Примечательно, что подобное исследование назначается всем беременным без исключения, как при первичном взятии на учет в женскую консультацию либо роддом, так и в 36 недель вынашивания плода. В случае наличия явного подозрения на инфицирование выделительной либо половой системы, анализ проводят внеочередно.
Как показывает практика, использование антибиотиков широкого спектра действия нерационально, может вызвать у беременной различные вторичные патологии, плохо влияющие на плод, соответственно бакпосев мочи с определением чувствительности к группе лекарственных средств ускорит и облегчит процесс консервативной терапии, минимизирует негативное влияние лечения.
Другие методы посева
Бактериологическому анализу помимо мочи может подвергаться любой биологический материал человека, в том числе кровь, кожа, сперма, поверхности слизистых и дыхательных путей, прочее. Чаще всего в дополнение к бакпосеву урины назначают аналогичную процедуру для крови и проведение мазка.
Основной целью бакпосева является поиск в биоматериале бактериологических агентов. Естественно, их невозможно выявить простым мониторингом с помощью микроскопа. Поэтому частицы проб помещаются в типичные питательные среды, содержащее в себе все необходимые компоненты для активного роста отдельных видов бактерий, после чего они инкубируются при температуре около 37-ми градусов и наблюдаются на протяжении определенного времени, от 1-го в путь до 7-ми суток.
Как только лаборант обнаруживает видимый рост колоний бактериальных агентов, отдельные проявившиеся культуры окрашиваются и исследуются под микроскопом. Первичный вид такой диагностики дополняется бакпосевом жидкой культуры на плотную среду в чашке Петри. Полностью идентифицировав и выделив конкретный вид патогена, диагност начинает проверять их чувствительность к антибиотикам.
Кровь и мазок на анализ собирается не в домашних условиях, а непосредственно в клинике либо же стационаре, используются необходимые инструменты, сосуды и прочие элементы, требуемые для проведения мероприятия.
Бакпосев — анализ на чувствительность к антибиотикам
Посев на флору с определением чувствительности к антибиотикам – это точный микробиологический анализ, который проходит в лабораторных условиях. Для исследования берется биологический материал и помещается в среду, благоприятную для развития патогенных микроорганизмов.
Он дает возможность врачу поставить корректный диагноз и сразу определить группу эффективных антибиотиков.
Бактериальный посев: основные нюансы
Есть много ситуаций, когда назначают бак посев. Большинство воспалительных процессов в организме приходится проверять. Поэтому анализ используют хирурги, урологи, онкологи, гинекологи, отоларингологи и еще ряд специалистов.
Лечащий врач даст направление на анализ, где будет указан нужный материал: мокрота; кал; кровь; урина; желчь; грудное молоко; слизь из носоглотки, зева, цервикального канала или уретры; отделяемое из раны; спинномозговая жидкость.
Какие организмы показывает?
Каждый вид биологической жидкости относится к определенной системе. А системы, в свою очередь, имеют наборы распространенных заболеваний. После прохождения теста положительный ответ может говорить о наличии следующие организмов.
Исследования ротовой полости и носа:
- Золотистый стафилококк;
- Менингококк;
- Гемофильная палочка;
- Гемолитический стрептококк;
- Пневмококки;
Исследование кала:
- Специфические бактерии кишечника – сальмонелла, иерсиния, шигелла;
- Тифопаратифозные бактерии;
- Условно патогенные возбудители;
- Дисбактериоз;
Исследование проблемных и гнойных ран:
- Псевдомонады;
- Синегнойные палочки;
Исследование половых органов:
- Трихомонады;
- Гонококк;
- Листерии;
- Уреаплазма;
- Бактериальная флора;
Другие виды исследования:
- Изучение общего состояния флоры и обнаружение возбудителей воспалительных процессов.
Методика бактериального посева всегда ставит точный диагноз, но нужно понимать, как проходит сбор той или иной биологической жидкости, чтобы лично не повлиять на некорректность результата.
Процесс исследования
Учитывая локализацию воспаления и симптоматику, специалисты помещают собранный материал в определенную среду.
Например, среда с солями желчных кислот показывает кишечную инфекцию, элективная среда определяет возбудителя дифтерии, а дифференциально-диагностические среды могут указать на определенную бактериологическую культуру.
Второй этап исследования – выращивание колоний микробов, которые были обнаружены. Для этого их помещают в термостат, где регулируются все параметры для благоприятного развития.
Третий этап – подсчет количества возбудителей. Это могут быть отдельные бактерии или целые колонии. Иногда для определения лечения колонии изучают под микроскопом.
Материал для бактериального посева: основные правила
Несмотря на профессиональную работу лаборатории, от самого пациента многое зависит. Если он не будет придерживаться правил сбора материала, то исследования буду считать недействительными.
Обратите внимание на несколько важных аспектов:
- Стерильность! Это касается и тары, и инструментов, которыми собирается биологическая жидкость.
- Отказ от антибиотиков на 10 дней. Информирование лечащего врача обо всех медикаментах, которые вы принимаете.
- Быстрая доставка в лабораторию. Хранить материал больше нескольких часов нельзя, так как меняется его кислотность.
Кроме того, каждый вид материала имеет свои нюансы сбора. Моча сдается утром после подмывания. Объем – 10-15 мл. Сдать ее нужно в течение 2 часов. Когда вы идете сдавать мазок со рта или носа, то нельзя ничего есть пить, полоскать рот или чистить зубы.
Для забора кала используется специальный стерильный контейнер. Объем – 10-15 г. Доставить его в течение 5 часов. Ни в коем случае нельзя использовать клизму или слабительные средства. Запрещено помещать кал в холодильник.
Мокрота собирается утром натощак. Перед этим стоит почистить зубы. Сдать нужно в течение 1 часа. Грудное молоко собирают только после тщательного душа. Соски обрабатываются спиртом. Объем – 5 мл. Доставить материал нужно за 2 часа.
Для сдачи крови никаких правил нет. Но нужно помнить про антибиотики. Никаких лекарств в течение 10 дней. А мазки половых органов требуют отсутствия лекарств в течение месяца. Женщинам нельзя сдавать мазок в течение первых 2 недель цикла.
Перед процедурой нельзя мочиться 2 часа женщинам и 5 часов мужчинам.
Расшифровка
Результат исследования несет в себе два главных значения:
- Во-первых, это наличие определенной бактерии.
- Во-вторых, ее концентрация в организме. Не обязательно быть специалистом, чтобы расшифровать полученные данные.
Выделяют 4 степени роста микроорганизмов в организме:
- Первая и вторая степени ничем не угрожают. Они говорят о наличии до 10 колоний бактерий. Но эти показания свидетельствуют не о диагнозе, а о загрязнении самого материала.
- Третья (до 100 колоний) и четвертая (больше 100 колоний) степени уже указывают на проблему. Количество колоний – это важный показатель, так как по нему ставят степень диагноза.
Тест на чувствительность к антибиотикам
 Данный тест показывает, какие антибиотики могут справиться с патогенными бактериями. Если у пациента есть аллергия на определенную группу лекарств, то лечение не будет давать нужно эффекта.
Данный тест показывает, какие антибиотики могут справиться с патогенными бактериями. Если у пациента есть аллергия на определенную группу лекарств, то лечение не будет давать нужно эффекта.
Исследование показывает, как собранный материал реагирует на тот или иной антибиотик. Это позволяет найти лучшее решение и сразу начать профессиональное лечение.
Особое внимание нужно обратить на буквы R и S. Если в результатах вы увидели букву R, значит, бактерии не поддаются действию антибиотика, если S, значит, был найдет отличный способ лечения.
Вывод
Бактериальный посев с определением чувствительности к антибиотикам – это лучший способ исследования для многих диагнозов. Он гарантирует точный результат, постановку диагноза и определение антибиотика. Главное, все сделать по указанным правилам и сохранить стерильность собранного материала.
Расшифровка чувствительности к антибиотикам: о чем говорит анализ?
Анализы на чувствительность к антибиотикам в медицине называют бактериальным посевом. Эти методы позволяют определить возбудителя заболевания и его концентрацию в организме. Цель анализа – выявить в полученном материале вредные микроорганизмы, чтобы в дальнейшем решить задачи насчет специфического лечения.
Выделив микроорганизмы, проводят антибиотикограмму – определение чувствительности обнаруженных микробов к бактериофагам и антибактериальным препаратам.
Методы лабораторного определения чувствительности бактерий к антибиотикам
Содержание статьи
Метод отличается высокой специфичностью – не наблюдается перекрестных ложных реакций. Есть возможность исследовать любую биологическую жидкость. Проводится он в целях определения чувствительности выявленного микроба к лечебным средствам, что позволяет применять самую эффективную терапию.
Недостатки
Результат получают не сразу. Требования к забору материала высокие. Персонал лаборатории должен быть высококвалифицированным.
Показания для бактериологического посева
Этим методом широко пользуются в медицинской практике, особенно при инфекционных заболеваниях, в гинекологии, хирургии, урологии, онкологии, отоларингологии и пр.
Абсолютным показанием являются любые воспалительные заболевания органов и систем, подозрение на сепсис.
Материал для исследования
Исследовать могут следующие материалы: слизь из зева, носоглотки, цервикального канал, уретры; мокроты; кал; урину; кровь; секрет простаты; грудное молоко; желчь; спинномозговую жидкость; содержимое кист; раневое отделяемое.
Слизь из носа и зева может содержать: гемолитические стрептококки, пневмококки, золотистый стафилококк, коринобактерии дифтерии, менингококк, гемофильную палочку, листерии.
В кале могут выделить:
- кишечную группу бактерий – сальмонеллы, шигеллы, иерсинии;
- тифопаратифозную группу;
- условно-патогенных возбудителей кишечных инфекций;
- анаэробных микробов; возбудителей пищевых инфекций;
- обследовать на дисбактериоз кишечника.
В биопунктате, гнойном отделяемом и содержимом ран выделяют:
- псевдомонады;
- синегнойные палочки.
Урогенитальную слизь исследуют так:
- на наличие возбудителей половых инфекций – гонококк, грибы, трихомонады, уреаплазму, листерии, микоплазму;
- на бактериальную флору.
Кровь могут исследовать на стерильность. Грудное молоко, секрет простаты, мочу, мазки, раневое отделяемое, суставная жидкость, желчь – эти материалы могут быть обследованы на обсемененность (бактериальную флору).

Собранный материал помещают в специальные среды. В зависимости от необходимого результата посев делают в разные среды. К примеру, в избирательная или элективная среда, примером которой является свернутая лошадиная сыворотка для обнаружения возбудителя дифтерии или же среда с солями желчных кислот/селенитом для определения возбудителя кишечных инфекций.
Другой вариант – дифференциально-диагностические среды, которые применяют для расшифровки бактериальных культур.
Если есть необходимость, делают пересев с жидкой на твердую питательную среду, чтобы идентифицировать колонии.
После этого питательную среду помещают в термостат, где создают благоприятные условия для жизнедеятельности возбудителей заболеваний. При этом задают конкретное время, влажность и температуру.
После извлечения образца из термостата проводят контрольный осмотр выросших колоний микробов (культура микроорганизмов). Если есть необходимость, проводится микроскопия полученного материала со специальной окраской. Контрольный осмотр – оценка формы, цвета, плотности колоний.
В заключение проводится подсчет возбудителей. В лабораторной практике используется понятие колониеобразующая единица (КОЕ) – одна микробная клетка, которая способна образовать колонию, или же видимая колония микробов. Показатель КОЕ позволяет определить количество микробов в образце или определить их концентрацию. Подсчет КОЕ может проводиться разными методами.
Качество теста зависит от нескольких факторов, включая соблюдение правил при заборе материала для исследований. Посуда и инструменты должны быть стерильными! В противном случае происходит контаминация (происходит обсеменение бактериями, не имеющих клинического значения), что делает тест бессмысленным.
Если человек принимает антибиотики, посев не будет точным. Прием таковых нужно прекратить за 10 суток до предполагаемой даты анализа. Также нужно сообщить лечащему врачу о приеме любых медикаментозных средств.
Доставка в лабораторию должна быть очень быстрой, не допускается высыхание материала и изменение его кислотности.
К примеру, кал нужно доставлять в теплом виде.
- Забор мочи проводится после утренних гигиенических процедур. Собирают среднюю порцию урины. Объем мочи – 10-15 мл. посуда должна быть стерильной. В лабораторию ее нужно доставить за 2 часа;
- Если назначен мазок из носа или зева: нельзя чистить зубы, полоскать рот/нос дезинфекторами, есть и пить;
- Забор кала проводят утром стерильной лопаткой в такую же посуду. Объем – 15-30 г. Не допускается попадание в него мочи. Максимальное время доставки – 5 часов. Не допускается замораживание. Кал собирают без слабительных и клизм;
- Кровь берут до антибиотикотерапии. Минимальное количество – 5 мл для детей, не меньше 15 мл взрослым;
- Проба мокрот берется утром натощак. Предварительно полощут рот и чистят зубы. Доставляют в лабораторию максимум за 1 час;
- Грудное молоко собирают после водных процедур. Кожу около соска обрабатывают спиртом. Сцеживают 15 мл молока, затем последующие 5 мл выдавливают в стерильный контейнер. Доставляют его за 2 часа;
- Мазок половых органов: забор осуществляют минимум через 14 с момента окончания менструаций, не раньше месяца после курса антибиотиков. Не мочиться на протяжении 2 часов женщинам и 5-6 часов до пробы мужчинам.
Данный анализ проводят с целью определения аллергии у человека на конкретный медикамент. Это позволяет после выявления бактерий и определения их чувствительности к антибиотику подобрать лечение. Но если у человека имеются какие-либо противопоказания к таким лекарствам, проводится внутрикожная проба, чтобы снизить риск развития побочных реакций.
Результат исследования слизи из носоглотки готов спустя 5-7 суток, испражнения – 4-7, урогенитальный соскоб– 7, посев на общую флору – 4-7, кровь на стерильность – 10.
Учитывают качество и количество, то есть сам факт наличия микробов, так и их концентрацию. Расшифровка результатов проводится очень простым методом.
В исследуемом материале выделяют несколько степеней роста микроорганизмов (обсемененность).
- Первая степень – рост отсутствует;
- вторая степень – рост на твердой среде до 10 колоний;
- третья – до 100;
- четвертая – больше 100 колоний.
Результаты очень важны при выявлении условно-патогенной микрофлоры, так как 1 и 2 степени не считаются причинами заболевания, а просто свидетельствуют о загрязненности исследуемого материала, однако 3 и 4 степень указывают на причину воспаления. При выделении патогенной флоры учитывают абсолютно все колонии.
Результаты подсчета КОЕ/мл расшифровывают следующим методом:
- 103/мл – одна колония;
- 104/мл – от одной до пяти;
- 105/мл – от 5;
- 106/мл – больше 15.
Количество колоний важно для определения степени патологии и контроля проводимой терапии.

Важной составляющей диагностики и лечения является определение чувствительности возбудителя к антибактериальным препаратам. Набор антибиотиков, к которому резистентный или чувствителен возбудитель, называют антибиотикограммой. Чувствительность микроорганизма – это когда антибиотик подавляет его размножение. Резистентность – это устойчивость бактерии, то есть лекарство никак на нем не отразится. Антибиотикограмма выдается в конкретных единицах измерения – минимальной ингибитирующей концентрации (МИК).
Как видите, исследованием данного вопроса может заниматься искючительно пофильный специалист. Здоровья вам и хорошего самочувствия!
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе