Показатели поджелудочной железы в биохимии крови
Заболевание поджелудочной железы какие показатели биохимического анализа крови
Неправильное питание, поголовное увлечение алкоголем и курением, бесконтрольный прием медикаментов не приводят к мгновенной смерти. Они вызывают острый или хронический воспалительный, а иногда опухолевый процесс в поджелудочной железе, становятся причиной сахарного диабета. Вовремя примет меры и избежит тяжелых осложнений панкреатита лишь тот, кто, не дожидаясь появления каких-либо опасных симптомов, знает, как проверить поджелудочную железу. Приоткроем завесу тайны.
Диагностика поджелудочной железы должна быть комплексной: нужно получить информацию не только о строении органа, но и о его функции. Объясним почему.
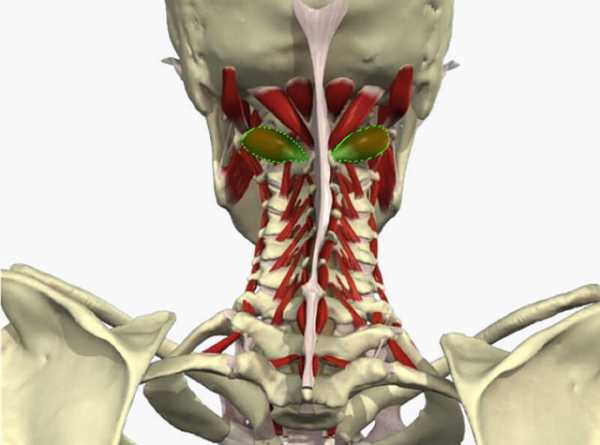
Поджелудочная железа – большая железа, обладающая уникальным строением и функциями. Именно она играет ключевую роль в осуществлении пищеварения, вырабатывая ферменты, нужные для расщепления белков и жиров до веществ, которые, попадая в кровь, и будут питать клетки. В этой железе образуется инсулин, помогающий главному энергетическому субстрату – глюкозе – обеспечить энергией клетки и ткани. Синтезируются в ней и другие гормоны.
Расположена железа в забрюшинном пространстве, впереди нее лежат желудок, поперечная толстая и двенадцатиперстная кишки, с обеих сторон – почки. Внутри органа проходят протоки, собирающие богатый ферментами панкреатический сок от железистых клеток. Они впадают в один большой проток, который открывается в двенадцатиперстной кишке.
При повреждении некоторого объема ткани железы оставшаяся ткань замещает ее функцию, и никаких симптомов заболевания может не появиться. В то же время может возникать ситуация, когда отмирает или воспаляется совсем небольшой участок, это не заметно по структуре всей железы, но сопровождается выраженным изменением функции органа. Именно поэтому обследование поджелудочной железы должно быть комплексным, и охватывать и структуру органа, и его функцию.
Анализы при обследовании поджелудочной железы определяют состояние функции органа. При острых поражениях поджелудочной железы отмечается повышение активности ферментов, которые она вырабатывает. Одни из них более информативно определять в крови, другие – в моче, некоторые – в кале. Для определения тяжести поражения оцениваются также и показатели функций связанного с поджелудочной железой органа – печени.
Диагностика поджелудочной железы включает такие анализы:
- Общий анализ крови: в нем при остром или обострении хронического процесса отмечаются повышение уровня лейкоцитов, палочкоядерных и сегментоядерных нейтрофилов, СОЭ.
- Биохимический анализ крови: повышение уровня общего и прямого билирубина – при желтушной форме панкреатита (при этом АЛТ повышено незначительно), увеличение уровня гамма-глобулинов, серомукоида, сиаловых кислот.
- Специфичные для поджелудочной железы анализы крови:
- альфа-амилаза крови (ее норма – 16-30 г/л в час);
- определение трипсина (его активность будет превышать 60 мкг/л);
- липаза крови (будет повышена более 190 Ед/л);
- глюкоза крови – будет повышена (более 6 ммоль/л) при вовлечении в воспалительный или деструктивный процесс эндокринной (островковой) части поджелудочной железы.
Предупреждение! Нормы ферментативной активности могут немного отличаться по данным разных лабораторий.
Раньше основным анализом, на который ориентировались при диагностике болезней поджелудочной, была амилаза поджелудочной железы – фермент, который вырабатывается органом. При остром и обострении хронического воспаления железы отмечается увеличение активности этого фермента в крови – выше 30 г/л в час и в моче (там его определяют под названием «диастаза мочи») – выше 64 Ед/л в час. При отмирании участков поджелудочной – панкреонекрозе, склерозирующем панкреатите – отмечается снижение активности амилазы и в крови (ниже 16 г/л в час), и в моче (ниже 10 Ед/л).
К настоящему времени главным лабораторным диагностическим критерием поражения поджелудочной железы является фермент эластаза, определяемый в кале. При недостаточности функции железы активность панкреатической эластазы имеет значения менее 200 мкг/г, в случае тяжелого поражения органа – менее 100 мкг/г.
Предупреждение! Все анализы крови сдаются натощак, но некоторые анализы на поджелудочную железу нуждаются в проведении определенной подготовки. Этот момент нужно обязательно уточнить если не у врача, то у персонала той лаборатории, где вы планируете проходить диагностику.
В некоторых случаях бывает необходимым выполнение некоторых анализов не только натощак, но и после введения в организм определенных веществ – нагрузочный тест.
Существуют такие нагрузочные тесты:
- Гликоамилаземическая проба. Определяется исходная концентрация амилазы крови, после чего человек должен выпить 50 г глюкозы; через 3 часа проводится повторный анализ на амилазу. При патологии через 3 часа отмечается повышение этого фермента более, чем на 25% от исходного уровня.
- Прозериновый тест. Определяется исходная концентрация диастазы мочи, после этого вводится препарат «Прозерин». Далее каждые полчаса в течение 2 часов измеряется уровень диастазы: в норме он повышается не более чем в 2 раза, но затем возвращается к норме. При различных типах патологии поджелудочной определяются различные показатели.
- Йодолиполовый тест. По пробуждении пациент мочится, потом принимает внутрь препарат «Йодолипол». Затем через час, полтора, два и 2,5 часа определяется в моче уровень йодида. Данная диагностика заболеваний поджелудочной железы основана на активности фермента липазы, вырабатываемой этим органом. В норме уже через час в моче начинает определяться йодид, и степень его экскреции все больше и максимальна – в порции мочи, собранной через 2,5 часа.
- Секретин-панкреозиминовая проба. Она основана на изменении химического состава содержимого 12-перстной кишки после введения в нее гормоноподобного вещества секретина (он вызывает повышенное выделение в кишку богатого бикарбонатами и ферментами панкреатического сока).
- Тест на толерантность к глюкозе важен для диагностики поражения эндокринного аппарата поджелудочной железы. При этом определяется уровень глюкозы крови натощак, через час и через два после принятого внутрь раствора глюкозы. Данный анализ назначает только врач-эндокринолог, он же его и трактует, так как существует опасность осложнений, связанных с повышением в крови уровня этого простого углевода.
Исследование поджелудочной железы основано на свойствах ткани: ее не видно при обычном рентгенологическом осмотре, но протоки железы можно осмотреть рентгенологически, вводя в них контраст. Хорошо доступна железа для исследования ультразвуковым методом, а допплерография определяет кровоток в ее сосудах. Компьютерная томография визуализирует ее структуру послойно, но оптимален для определения мельчайших структур органа магнитно-резонансный ее аналог. Рассмотрим все по порядку.
- Обзорная рентгенография позволяет визуализировать только обызвествление ткани железы, крупные конкременты в ее протоках.
- Эндоскопическая ретроградная холангиопанкреатография – введение рентген-контрастного вещества в протоки железы из двенадцатиперстной кишки с помощью оптического аппарата, которым выполняют фиброгастроскопию.
- Селективная ангиография – рентгенологический осмотр сосудов железы после введения в них контрастного вещества.
- Компьютерная томография помогает в диагностике опухолевых и воспалительных процессов в железе.
Каждый из методов обследования требует проведения пациентом подготовительных процедур.
Этот метод не так точен, как томографическое исследование, но ввиду своей простоты и безопасности является основным для первичной диагностики патологий железы. УЗИ позволяет визуализировать острое и хроническое воспаление, опухоли, абсцессы, кисты; ультразвуковая доплерография неоценима для первичной оценки кровотока органа. Этот метод требует предварительной подготовки. О том, как ее провести, чтобы результат исследования получился достоверным, мы рассказали в статье: Подготовка к УЗИ при патологии поджелудочной железы.
ЯМР-томография – наиболее информативный метод исследования железы, который очень точно послойно визуализирует ткань органа. При совмещении МРТ с введением контраста в протоки (холангипанкреатография) или сосуды (ангиография) достигается максимальная достоверность исследования поджелудочной.
Показания к МРТ поджелудочной железы следующие:
- опухоли органа небольшого диаметра;
- патологии печени;
- панкреатит;
- подготовка к операции на железе;
- в качестве контроля лечения органа.
По материалам ozhivote.ru
Залогом эффективного и адекватного лечения является правильная и точная постановка диагноза. А самым эффективным методом со времен Авиценна и до наших дней можно назвать лабораторные методы исследования. Показатели анализов мочи, кала, крови точно скажут врачу, где у больного кроется проблема, и каковы размеры поражения. А анализ крови при панкреатите, показатели которого являются решающими, укажет о наличие воспаления, его форме и размерах поражения.
 Многие заболевания протекают, не давая о себе знать, панкреатит является самым хитрым из них. Симптомы при панкреатите, особенно хронической формы больше похожи на признаки усталости или переутомления, чем на серьезное заболевание внутрисекреторного органа.
Многие заболевания протекают, не давая о себе знать, панкреатит является самым хитрым из них. Симптомы при панкреатите, особенно хронической формы больше похожи на признаки усталости или переутомления, чем на серьезное заболевание внутрисекреторного органа.
Анатомические особенности поджелудочной железы таковы, что даже если устранить первичные причины панкреатита, те негативные изменения, которые уже имеются, не купируются, а будут продолжать развиваться и нарастать. Коварство болезни кроется в ее бессимптомном течении, а так же в механизме поражения органа. Главная причина воспалительного процесса при панкреатите, это те или иные препятствия к выходу панкреатического сока, насыщенного ферментами. Не имея возможности пройти по панкреатическим протокам, они начинают разъедать ткани самой железы, то есть происходит аутолиз. Но даже это не столько опасно для человека, сколько то, что все продукты воспалительного процесса с током крови и по лимфасистеме распространяются по всему организму, что может вызвать общую интоксикацию.
Поэтому очень важно своевременно и быстро определить вид, форму и стадию панкреатита, а сделать это можно только проведя ряд лабораторных исследований, результат которых покажет состояние поджелудочной железы, избыток или недостаток ферментов, функциональные возможности железистых клеток.
При жалобах больного на слабость, утомляемость, потерю веса и диарею, даже если при пальпации не подтверждается ни один специфический синдром, указывающий на панкреатит, в первую очередь ему назначается биохимический анализ крови, кровь на клинические исследования, анализ кала и мочи.
Основным в диагностике панкреатита это, конечно, биохимический анализ крови. Но всегда больному назначается одновременно сдать кровь и на общий, клинический анализ. Для чего это необходимо, если его показатели не являются решающими.
Как уже говорилось, продукты воспаления быстро разносятся по кровеносной системе. Даже если пациент пока не испытывает ни какого дискомфорта, в клиническом анализе крови врач найдет сигналы о наличии воспалительного процесса и его интенсивности. А так же выяснит, присутствует ли у больного обезвоживание, что актуально на фоне расстройства кишечника.
О развитии панкреатита свидетельствуют так же и такие показатели как:
- Снижение в крови уровня гемоглобина и эритроцитов. Это сигнал о том, что у больного возможна кровопотеря. Такая картина характерна для геморрагического осложнения.
- Значительное повышение скорости оседания эритроцитов. Этот показатель анализа говорит о том, что патология распространяется по организму и воспаление приобретает общий характер.
- Повышенный уровень лейкоцитов. Еще один показатель крови на наличие прогрессирующего воспаления во всем организме.
- Повышение уровня гематокрита. Этот анализ показывает соотношение форменных элементов и жидкости в крови. Если показатели анализа выше норма, значит, у больного присутствуют серьезные нарушения водно-электролитного баланса, что говорит об излишней потере жидкости.
Кровь на клинический анализ берется из пальца, натощак. Результаты можно получить в течение нескольких минут, если в лаборатории есть специальный аппарат, или в течение дня, если анализ будет выполняться лаборантом вручную. Ни какой предварительной подготовки от больного не требуется, кроме соблюдения 6 часового воздержания от пищи и напитков.
Контрольные анализы клинических показателей крови делаются всегда в одно и то же время, так как их уровень при панкреатите может меняться в течение дня.
 Результаты биохимического анализа крови являются основными и решающими фактами в постановке диагноза. Это исследование позволяет с высокой точностью установить степень работы каждого органа в организме и размеры нарушений, вызванных воспалением.
Результаты биохимического анализа крови являются основными и решающими фактами в постановке диагноза. Это исследование позволяет с высокой точностью установить степень работы каждого органа в организме и размеры нарушений, вызванных воспалением.
То, что могут показать биохимические анализы крови при панкреатите, сразу расскажет специалисту о размерах поражения клеток поджелудочной железы, нарушениях внутрисекреторной и внешнесекреторной деятельности, наличия препятствия в желчевыводящих путях.
При подозрении на панкреатит, врач обращает внимание на такие результаты анализа как:
- Уровень амилазы. В биохимическом анализе крови этот показатель является основным. Амилаза, это тот фермент, который необходим для расщепления и усвоения крахмала.
- Количество глюкозы в крови значительно выше нормы. Это значит, что пострадали клетки островков Лангерганса, и количество синтезируемого инсулина значительно упало. Показатели анализа подскажут, сколько клеток не может выполнять свою функцию. В зависимости от этого врач примет решение о введении в лечебную схему инсулина или изменения рациона питания.
- Уровень таких ферментов как: эластаза, трипсин, фосфолипаза и липаза, покажут размеры поражения поджелудочной железы. А так же возможности органа выполнять свои основные функции.
- Трансаминаза. Говорит об изменениях в поджелудочной железе на фоне воспаления.
- Билирубин. Повышение в крови билирубина сигнализирует о перекрытии протоков и застое панкреатического сока.
- Снижение белка. Этот результат крови говорит о том, что при панкреатите у больного развивается и белковое, и энергетическое голодание.
- Цифры в крови сывороточной эластазы, указывают на острый панкреатит. Но если уровень выше нормы в несколько раз, значит большая часть клеток поджелудочной железы некротизирована, а в кровь проникли продукты распада. Повторные анализы сразу укажут на характер панкреатита. Если большинство показателей будут иметь тенденцию к норме, а уровень эластазы в крови оставаться высоким, значит, панкреатит носит острый характер. Если же этот показатель придет в норму, то больной страдает хроническим панкреатитом.
Развернутый биохимический тест крови способен дать полную картину и показать форму панкреатита. По показателям видно наличие острого приступа панкреатита или затяжное течение хронической формы при панкреатите.
По материалам otgastrita.ru
Клинические признаки воспаления поджелудочной железы сложно отличить от остальных заболеваний пищеварительного тракта, все они вызывают похожие симптомы: боль в животе, диспепсию. В этом случае главную роль играют анализы крови на панкреатит. Другие анализы, например, обследование кала, слюны, мочи устанавливают форму панкреатита — острую или хроническую. Для врача, лечащего панкреатит, нужно точно знать, имеет дело с острой формой заболевания или обострением хронического воспалительного процесса в железе.
Поджелудочная железа вырабатывает ферменты, расщепляющие белки, жиры и углеводы, а также синтезирует гормон инсулин, доставляющий глюкозу в клетки организма. Диагностика панкреатита предполагает определение концентрации пищеварительных ферментов и гормонов железы в кровяном русле.
- Амилаза – участвует переработке углеводной пищи (расщепляет крахмал); различают амилазу панкреатическую и общую α-амилазу (диастазу).
- Трипсин и эластаза – обеспечивают усвоение белков.
- Липаза – расщепляет жиры, её недостаток обнаруживают по увеличению холестерина в анализах.
Недостаток инсулина приводит к повышению сахара в кровяном токе.
Ферменты поджелудочной железы в норме становятся активными только в кишечнике. Если движение панкреатического сока по протокам к кишечнику затруднено, часть ферментов активизируется в самом органе «переваривая» его – возникает воспалительный процесс. Он может быть вялотекущим, протекать без болевых ощущений, но сопровождается перерождением тканей органа, которые лишаются секреторной активности. Анализы при хроническом панкреатите обнаруживают патологические процессы и функциональную недостаточность поджелудочной железы. При подозрении на хронический панкреатит диагностика включает такие лабораторные исследования;
- Общий анализ крови (ОАК) – обнаруживает воспаление в организме;
- Биохимический анализ – важнейшее диагностическое исследование при панкреатите –дает информацию о содержании пищеварительных ферментов, а также глюкозы, холестерина в крови.
- Анализ мочи на диастазу – может показать незначительное, но длительное превышение амилазы в моче — признак хронического панкреатита; уменьшение амилазы по сравнению с нормой свидетельствует о перерождении тканей железы.
- Анализ кала: жирные каловые массы сероватого цвета с непереваренными остатками пищи свидетельствуют о нарушении функций поджелудочной железы.
- Анализ слюны на уровень амилазы поможет дифференцировать острую форму воспаления от хронической.
Лечение хронической формы состоит в организации правильного питания и приеме лекарств, корректирующих секреторную недостаточность органа. Больные люди быстро понимают, можно ли есть острое, жирное, соленое. Стоит нарушить диету при панкреатите, как через несколько часов начинается болезненный приступ, который надо отличать от острой формы воспаления поджелудочной железы.
При остром воспалении идет интенсивное разрушение ткани железы её собственными ферментами, что сопровождается отравлением и ухудшением общего состояния организма. Диагностика панкреатита в его острой форме начинается с учета клинических проявлений. Главный признак – панкреатическая колика – острая боль в районе эпигастрия, бывает настолько сильной, что пациент теряет сознание.
Болевой синдром усугубляется приступами рвоты, не приносящими облегчения. В такой ситуации врачи назначают анализы, которые необходимы, чтобы установить факт воспаления в организме, оценить степень поражения железы. Стандартные исследования на панкреатит сопровождаются пометкой «cito!», и должны быть сделаны, как можно быстрее:
- общий анализ крови (ОАК);
- биохимия крови – отличается резким повышением содержания амилазы в крови, так как при такой патологии она активизируется не в кишечнике, а в самой поджелудочной железе и попадает в кровяной ток;
- биохимический анализ мочи показывает увеличение диастазы иногда в 200-250 раз, для контроля динамики острого воспаления мочу следует сдавать каждые три часа;
- анализ кала при остром панкреатите может говорить о том, что нарушен процесс переваривания еды.

Повышение амилазы в крови характерно также для таких патологий, как, холецистит, сахарный диабет, а болевой синдром по типу «острого живота» может указывать на аппендицит, прободение язвы и другие заболевания брюшной полости. Для уточнения панкреатита необходима дифференциальная диагностика. Перед тем как распознать острое воспаление, поджелудочную железу исследуют другими методами диагностики. УЗИ, МРТ, рентгенография, — определяют локализацию патологии, её характер (воспаление, киста, опухоль).
Информативные анализы при панкреатите – это исследование крови: из пальца берут кровь для общего анализа; из вены – для биохимического.
Данные общего анализа показывают наличие воспалительного процесса в организме. При остром панкреатите формула крови значительно изменяется.
- Количество лейкоцитов возрастает иногда в десятки раз. В норме содержание лейкоцитов составляет не больше 9∙109/л.
- Увеличивается скорость оседания эритроцитов (СОЭ), её нормальный показатель: 15-20 мм/ч.
- Повышается гематокрит (соотношение объема эритроцитов и плазмы), кровь становится густой из-за нарушения водно-солевого баланса, потери жидкости. Нормальный показатель гематокрита – 46-48%.
При хроническом воспалении поджелудочной железы отмечаются в анализе крови такие изменения:
- количество лейкоцитов иногда даже уменьшается, но обычно наблюдается незначительное повышение в течение длительного времени;
- СОЭ замедляется;
- наблюдается снижение показателей уровня гемоглобина – что говорит развивающейся анемии на фоне истощения организма. Нормальный уровень гемоглобина – 120-160 г/л
В ходе биохимического анализа крови при панкреатите обращают внимание на следующие данные:
- уровень ферментов, которые производит поджелудочная железа: диастазы, липазы, трипсина;
- содержание глюкозы;
- количество белков острой фазы воспаления (глобулины, С-реактивный белок);
- концентрация общего белка.
На осложнение в развитии панкреатита указывает в анализе крови низкое содержание кальция, появление онкомаркеров, рост гликозилированного гемоглобина.
При воспалении поджелудочной железы разрушаются её клетки, ферменты, которые в них находились, попадают в кровь – уровень их содержания резко увеличивается, что говорит об активности воспалительного процесса.
Самый характерный признак панкреатита – скачок амилазы в крови. В самом начале острого панкреатита и в первые часы рецидивов хронического заболевания начинается быстрый рост панкреатической амилазы в кровяном токе. Максимального значения этот показатель достигает к концу первых суток, затем он уменьшается, и на 4-5 день постепенно нормализуется.
Надо заметить, что значение общей амилазы (диастазы) не всегда указывает на развитие панкреатита. Этот фермент вырабатывается как поджелудочной железой (Р-тип), так и слюнными железами (S-тип). Рост α-амилазы при нормальных показателях Р-типа не является признаком панкреатита. При хронической форме заболевания иногда наблюдается даже снижение фермента в крови, что может свидетельствовать о глубоком поражении клеток железы, производящих этот секрет.
В составе панкреатического сока липаза попадает в кишечник, где способствует расщеплению пищевых жиров. Её содержание в крови должно быть в 20 тыс. раз меньше, чем в панкреатическом соке. Рост уровня липазы в кровяном русле – гиперлипаземия — означает, что жирная пища в кишечнике переваривается не полностью, это приводит к повышенному содержанию холестерина в крови, а также к изменению каловых масс. Оба этих признака на фоне роста липазы в крови позволяют диагностировать панкреатит и другие патологии поджелудочной железы. Уровень липазы при остром панкреатите начинает расти на вторые сутки от начала воспаления и держится на высоте 1,5-2 недели, превышая норму в 5-10 раз.
В настоящее время разработан радиоиммунологический метод определения трипсина и фосфолипазы в сыворотке крови. При обострении панкреатита активация фосфолипазы повышается в десятки и даже сотни раз (при норме 2-7,9 нг/л, она достигает 400 нг/л). Низкий уровень липазы говорит о поражении клеток железы, синтезирующих ферменты.
Протеазы расщепляют белковую пищу в кишечнике, при нарушении протоков поджелудочной железы вместо пищеварительного тракта они попадают в кровь.
- Содержание трипсина в крови при острых формах панкреатита увеличивается по сравнению с нормой в 12-70 раз – в первый день болезни, а затем быстро снижается до обычного уровня. Хроническое течение болезни сопровождается низким уровнем трипсина (в 2-10 раз ниже нормы), что является показателем гибели клеток железы, секретирующих ферменты.
- Эластаза – фермент, который при остром панкреатите держится на высоком уровне в течение 7-10 дней заболевания. В это время у многих пациентов содержание липазы и амилазы уже приходит в норму, но количество эластазы остается значительным у 100% больных панкреатитом. Чем выше концентрация эластазы в крови, тем сильнее поражена воспалением железа, обширнее область некроза и хуже прогноз болезни. При хроническом панкреатите диагностику проводят по содержанию эластазы в каловых массах, её низкое содержание указывает на ослабление способности железы к синтезу пищеварительных ферментов.
Если воспаление захватывает эндокринные клетки железы, синтезирующие инсулин, на фоне его дефицита происходит рост сахара в крови. Без инсулина невозможно усвоение глюкозы клетками организма. Показатель уровня глюкозы – очень важен, так как сахарный диабет является одним из частых осложнений панкреатита. Более точным является показатель гликированного (связанного с глюкозой) гемоглобина, который дает представление о содержании сахара в крови на протяжении трех месяцев.
Читайте также: Периостит голени: причины, симптомы, лечение, фото
При панкреатите изменяется содержание белков в крови.
- Растет количество белков острой фазы (С-реактивный белок, фибриноген) – они появляются в крови при любых воспалительных процессах. При успешном купировании воспаления их количество снижается.
- Уменьшается концентрация общего белка и альбумина – это связано с расстройством пищеварения: еда, поступающая в кишечник, не переваривается до конца из-за недостатка ферментов, не всасывается в кровь, а уходит из организма с каловыми остатками. Особенно характерным этот показатель при хроническом панкреатите.
В отдельных случаях к диагностике панкреатита привлекаются другие показатели.
- При воспалении поджелудочной железы повышается концентрация ферментов АЛТ (аланинаминотрансфераза) и АСТ (аспартатаминотрансфераза). В норме эти соединения внутри клеток, участвуя в белковом обмене. При патологическом разрушении клеток ферменты попадают в кровяное русло. Увеличение АЛТ и АСТ в крови – признак не только панкреатита, оно сопровождает также заболевания печени, сердца, тяжёлые мышечные травмы. В совокупности с другими симптомами патологии поджелудочной железы показатели АЛТ и АСТ используют для уточнения диагноза. При остром панкреатите концентрация АСТ превышает норму в 2-5 раз, а фермента АЛТ — в 6-10 раз.
- Определение онкомаркеров в крови назначается, чтобы исключить тяжелое осложнение панкреатита – рак поджелудочной железы. Специфичными для патологии железы являются белки СА 19-9 и РЭА (раково-эмбриональный антиген), которые вырабатываются переродившимися клетками. Увеличение С 19-9 в три раза и РЭА в два раза является признаком панкреатита, в случае превышения этих показателей говорят о возможном развитии злокачественной опухоли в железе. В ряде случаев положительный результат на онкомаркеры указывает на заболевания печени, желудка, а не поджелудочной железы.
- Повышение билирубина наблюдается в случае увеличения размеров воспаленной поджелудочной железы, которая затрудняет отток ферментов из желчного пузыря.
Информативным при диагностике панкреатита является биохимический анализ мочи. Признаком заболевания становится цвет урины: светло-желтая окраска меняется при воспалении на темно-желтую вплоть до коричневой. В анализе мочи наблюдается увеличение диастазы. Чем активнее воспалительный процесс, тем резче поднимается уровень общей амилазы в моче. Этот показатель характерен не только для острого панкреатита, амилаза в моче увеличивается и при сахарном диабете. Спутниками сильного воспаления являются присутствующие в моче кетоновые тела, лейкоциты и эритроциты. Белок в урине находят в том случае, когда нарушено его всасывание в кишечнике. При остром течении болезни мочу приходится сдавать неоднократно для — контроля динамики амилазы в организме.
Анализ мочи при хроническом заболевании железы показывает понижение уровня α-амилазы, что связано с ослаблением секреторных функций железы при длительной патологии.
Если у вас появились симптомы воспаления поджелудочной железы, для уточнения диагноза нужно сдать кал на исследование. Чтобы получить достоверные результаты, сдайте анализы после диетического приема еды. Надо употребить 105 г белковой еды, 180 г углеводной, 135 г жиров. Анализ кала при панкреатите дает информацию о функциональных расстройствах поджелудочной железы.
- Повышенное содержание жиров делает каловые массы блестящими, с мазеобразной консистенцией и высоким содержанием жирных кислот — свидетельство недостатка фермента липазы в кишечнике.
- Изменения в кале касаются и его цвета: при панкреатите он приобретает сероватый оттенок.
- Наличие непереваренных остатков говорит об общем недостатке ферментов в кишечнике.
- Снижение уровня эластазы-1 в кале показывают, насколько снижена секреторная функция поджелудочной железы. В тяжелых случаях уровень эластазы в кале опускается ниже 100 мкг/г.
Окончательная формулировка диагноза делается на основе исследований: лабораторных и инструментальных. При диагностике воспаления поджелудочной железы основным является анализ крови на панкреатит, он дает показатели отклонений от нормы ферментов железы:
- уровень панкреатической амилазы в крови не должен превышать 54 единиц, при панкреатите он резко увеличивается в первый день заболевания;
- нормальное содержание липазы – до 1,60 ед./л, при остром панкреатите оно увеличивается в 5-20 раз;
- содержание трипсина в норме составляет 10-60 мкг/л, увеличение говорит об остром воспалении, уменьшение показателя – о хроническом процессе.
- Верхняя граница нормы эластазы в кровяном русле – 4 нг/мл, чем больше её превышение, тем тяжелее форма болезни.
Лабораторное обследование предоставляет и другие информативные показатели.
- Содержание сахара в кровяном русле должно быть не выше 5,5 ммоль/л, при панкреатите оно повышается.
- Содержание общего белка у здоровых людей – 64 г/л, его понижение свидетельствует о патологии поджелудочной железы, недостатке питания или болезнях кишечника.
- Норма белка СА 19-9 – до 34 ед/л; превышение уровня — признак панкреатита, значительное увеличение – подозрение на онкологию.
- Норма холестерина в крови – 6,7 ммоль/л, у мужчин его уровень выше, чем у женщин. При сахарном диабете, панкреатите содержание холестерина повышается .
- Ферменты АСТ и АЛТ в норме составляют до 41 ммоль/л, если повышен показатель – есть основания диагностировать панкреатит.
При разнообразии диагностических методов и показателей информативными для лечащего врача являются значение панкреатической амилазы в первый день заболевания и определение липазы и эластазы в последующие дни.
По материалам opodjeludochnoy.ru
От состояния этого органа зависит работа всего организма
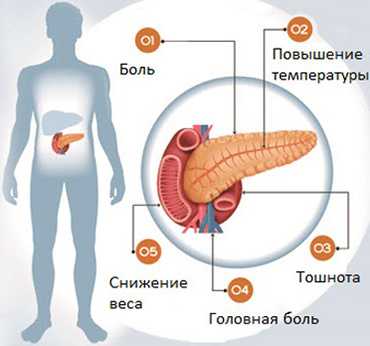
Ухудшение состояния поджелудочной не всегда проявляется внезапно. Многие люди попросту не придают значения ощутимому дискомфорту в верхней части живота, который усиливается после застолья. Указывать на развитие заболевания могут такие признаки:
- Тошнота. Усиливается после употребления алкоголя, жирной и жареной пищи. В тяжелых случаях сопровождается рвотой, не приносящей облегчение.
- Боли. Ноющие или острые боли концентрируются в зоне эпигастрия, но могут иррадиировать под лопатку, за грудину или под ребра.
- Проблемы со стулом. Это либо запор, либо диарея, в зависимости от типа патологии и предпосылок для ее развития. Если в кале присутствуют видимые частички пищи — это не совсем нормально.
- Отрыжка и метеоризм. Нарушение процесса пищеварения приводит к брожению остатков пищи и накоплению газов. Отрыжка сопровождается ощущением неприятного привкуса во рту.
- Температура. Повышение температуры является очевидным признаком воспалительного процесса. В этом случае действовать нужно незамедлительно — вызывайте «скорую помощь».
Подобные симптомы являются поводом для немедленного обращения в больницу
При развитии осложнений возможно проявление таких симптомов, как желтуха, ухудшение зрения, расстройства координации. Также заметно снижается вес, пропадает аппетит.
Важно! Одних жалоб пациента и поверхностного осмотра недостаточно. Только после того, как будет произведена комплексная диагностика поджелудочной железы, лечение может быть назначено вашим лечащим врачом.
После осмотра у врача и сбора анамнеза назначаются лабораторные исследования. Какие анализы нужно сдать для исследования поджелудочной железы, определит врач, так как их список зависит от конкретных обстоятельств.
Можно выделить следующие категории подобных исследований:
- Стандартные. Взятие образцов крови, мочи или кала для проведения исследования по стандартным текущим показателям.
- С нагрузкой. Состоят из нескольких этапов. Сравниваются базовые показатели с результатами анализов после применения специальных веществ.
- Специальные. Предназначены для диагностики конкретных патологий, подразумевают особую процедуру забора и исследования материала.

Основные методы лабораторной диагностики ПЖ
Первое, что назначается при болезнях поджелудочной железы — анализы крови. Производится забор крови из пальца и вены для полного исследования. Из общих показателей особое значение имеют количество лейкоцитов и нейтрофилов, а также СОЭ.
Какие анализы сдают при поджелудочной железе? По биохимическому анализу крови определяют следующие показатели:
- билирубин общий и прямой;
- глюкоза;
- альфа-амилаза;
- липаза;
- трипсин.
ПЖ вырабатывает важнейшие вещества: пищеварительные ферменты и инсулин для расщепления глюкозы. Снижение синтеза ферментов ведет к неспособности полноценно перерабатывать и усваивать питательные вещества, а повышение является причиной самоповреждения органа. Инсулин необходим для переработки глюкозы, иначе человек столкнется с диагнозом «сахарный диабет».

Анализ крови является базовой процедурой при диагностике любого заболевания
Важно! Сдавать кровь необходимо натощак. Накануне не рекомендуется употреблять алкоголь, сладкие газированные напитки, десерты и прочие продукты, которые способны исказить результаты.
Не менее важны анализы на работу поджелудочной железы, основанные на исследовании образцов мочи и кала. Они отражают процесс переработки поступающих в организм веществ. Лучше всего сдавать утренний материал, особенно это касается урины.
В лаборатории образцы мочи исследуют на предмет таких биохимических показателей, как глюкоза, амилаза и аминокислоты. При заболеваниях поджелудочной именно они подвергаются наибольшим изменениям.
Кал исследуют для проведения копрограммы. Анализируются внешние показатели (консистенция, цвет, наличие непереваренных частичек пищи и т.д.), а также биохимические. Наиболее важными критериями оценки являются:
- присутствие пищевых волокон и клетчатки;
- выявление ферментов пищеварения;
- количество эластазы;
- анализ процесса гидролиза.
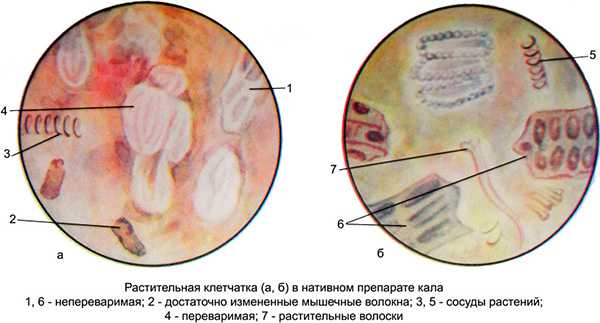
Лабораторные исследования позволяют выявить количество и тип клетчатки в каловых массах
На этом лабораторная диагностика заболеваний поджелудочной железы заканчивается только в том случае, если существенных отклонений выявлено не было. При наличии сомнительных результатов требуются дополнительные анализы для проверки поджелудочной железы методом нагрузочных тестов.
Используются такие варианты исследований:
- Толерантность к глюкозе — берется кровь в начале теста, затем пациент выпивает концентрат глюкозы, и через час забор крови повторяют.

Результаты теста на толерантность к глюкозе
- Диастаза в моче — замеряется начальный уровень, после введения прозерина пробы берутся каждые полчаса в течение 2 часов.
- Йодолиполовый тест. Утренний образец мочи является контрольным. После приема йодолипола регулярные замеры производятся в течение 2,5 часов, чтобы установить концентрацию йодида.
- Антитела к бета-клеткам — выявляют аутоиммунные патологии выработки инсулина.
- Ферменты в двенадцатиперстной кишке. Берутся базовые пробы и после введения соляной кислоты.
- Секретин-панкреазиминовая проба. Выработка амилазы, трипсина и липазы стимулируется посредством введения секретина и холецисто-панкреозимина; после этого уровень ферментов в двенадцатиперстной кишке сравнивается с начальным.
Больше информации о размерах и структурных изменениях внутренних органов удается получить посредством аппаратной диагностики. При обследовании поджелудочной железы применяются такие методы:
- УЗИ. Ультразвуковые волны отражаются от тканей железы и преобразуются в изображение на мониторе. Изменение уровня эхогенности, размеров органа и его контуров, а также присутствие жидкости в брюшной полости свидетельствуют о наличии патологии.
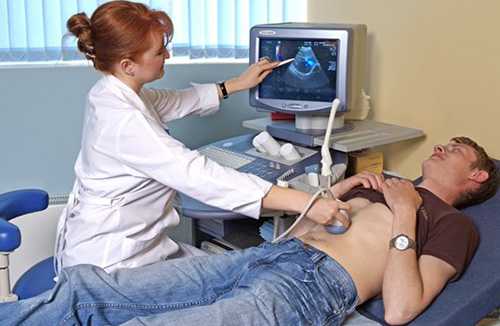
УЗИ — это стандартная процедура при проблемах с ПЖ
- Эндоскопическое обследование. С помощью эндоскопического зонда просматривается состояние тканей в месте соединения протоков ПЖ и двенадцатиперстной кишки.
- ЭРХПГ. Метод эндоскопической ретроградной холангиопанкреатографии позволяет рассмотреть состояние непосредственно самих панкреатических протоков.
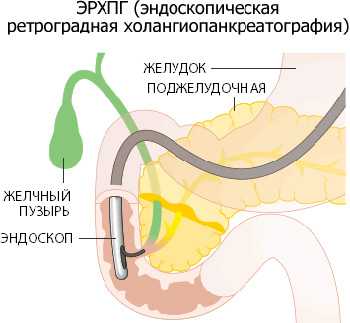
Во время проведения ЭРХПГ существует риск повреждения органов при недостаточной квалификации диагноста
- КТ. Благодаря КТ поджелудочной железы детально рассматривается структура органа, выявляются новообразования и места трансформации здоровой ткани.
- Эндоультрасонография. Используется для детального изучения состояния железы и ее протоков, а также связанных с ней лимфатических узлов.
- Биопсия. В случае выявления подозрительных новообразований производится забор тканей посредством тонкоигольной пункции для дальнейшего проведения гистологического исследования. Это позволяет обнаружить онкологию или убедиться в доброкачественности опухоли.
Важно! Благодаря комплексной диагностике удается максимально точно определить тип заболевания поджелудочной, а также возможные причины его развития.
На основании полученных результатов исследований составляется программа лечения, которая может включать диету и медикаментозную терапию с использованием ферментов. В более тяжелых случаях требуется проведение операции для сохранения менее поврежденных участков железы.
По материалам pozhelezam.ru
Биохимические показатели при заболеваниях поджелудочной железы
Главная / Справочник гастроэнтеролога / Клинико-лабораторные и инструментальные методы исследования / Биохимические лабораторные показатели / Биохимические показатели при заболеваниях поджелудочной железы
В диагностике острых панкреатитов наиболее популярным тестом на протяжении уже более чем 50 лет остается определение активности альфа-амилазы в крови и моче.
При остром панкреатите активность альфа-амилазы крови и мочи увеличивается в 10—30 раз. Гиперамилаземия наступает в начале заболевания (уже через 4—6 ч), достигает максимума через 12—24 ч, затем быстро снижается и приходит к норме на 2—6-й день. Обычно гиперамилазурия длится дольше, чем увеличение активности фермента в сыворотке. Уровень сывороточной альфа-амилазы с тяжестью панкреатита не коррелирует. Более точную информацию получают при исследовании активности амилазы в суточном объеме мочи.
Активность альфа-амилазы является важным показателем, но не специфическим для острого панкреатита.
Кроме поджелудочной железы, источником амилазы могут быть слюнные железы, легкие, слизистая оболочка кишечника. К заболеваниям, приводящим к повышению активности амилазы в крови, могут относиться заворот кишечника, перфорация пептической язвы, холецистит и аппендицит. Показано, что только у 1/3 пациентов с острой болью в животе повышение амилазы обусловлено патологией поджелудочной железы.
Для повышения информативности рекомендуется определение активности амилазы крови и мочи сочетать с определением активности липазы сыворотки крови, являющейся наиболее специфичным критерием, и с параллельным определением концентрации креатинина в моче и сыворотке крови.
В норме показатель амилазо-креатининового клиренса колеблется от 1 до 4 %. Увеличение его более чем на 6 % предполагает наличие панкреатита, так как при панкреатите повышается уровень истинно панкреатической альфа-амилазы слюны, и ее клиренс осуществляется на 80 % быстрее клиренса альфа-амилазы.
Последние исследования показали, что чувствительность диагностики панкреатита по липазе выше, чем по альфа-амилазе. Так, у больных с подтвержденным панкреатитом и с нормальным уровнем альфа-амилазы в 68 % случаев липаза была повышена.
Очень важно одновременно определять оба фермента. Наилучшим диагностическим показателем при остром панкреатите являются 5—10-кратное повышение активности липазы, гиперамилаземия и повышение клиренса амилаза/креатинин. Одновременное определение в сыворотке альфа-амилазы и липазы позволяет со специфичностью до 98 % диагностировать поражение поджелудочной железы.
Своеобразным диагностическим тестом в лабораторной диагностике острого панкреатита является определение активности эластазы в сыворотке крови и кале. Данный показатель остается значимым на протяжении нескольких дней даже после единичного приступа острого панкреатита.
Лабораторные данные могут играть важную роль как в распознавании острого панкреатита, так и в установлении его формы, тяжести течения и прогноза заболевания.
При хронических панкреатитах вне обострения активность сывороточных панкреатических ферментов остается нормальной, а иногда даже сниженной.
При обострении хронического панкреатита наблюдается усиленное поступление в кровь панкреатических ферментов, так называемое уклонение ферментов, которое обусловлено нарушением целостности паренхимы железы и застоем секрета в том или ином участке системы панкреатических протоков. При выраженном фиброзе поджелудочной железы, особенно при фиброзно-склеротическом хроническом панкреатите, уровень ферментов в сыворотке крови может быть нормальным у большей части больных даже в период обострения.
Активность сывороточной амилазы начинает повышаться через 2—12 ч после обострения и достигает максимума к концу суток с последующим снижением активности и нормализацией в течение недели. Повышение активности сывороточной амилазы в 2—3 раза в сочетании с увеличением уровня липазы и трипсина является достоверным лабораторным тестом хронического панкреатита.
Поджелудочная железа является единственным источником образования трипсина, и определение его активности может дать ценную информацию об экзокринной функции органа. Наряду с исследованием активности трипсина изучают и содержание в крови его ингибитора, а также отношение ингибитор/трипсин. Высокочувствительным и специфичным тестом, свидетельствующим об обострении хронического панкреатита, является повышение уровня сывороточного трипсина и уменьшение концентрации ингибитора трипсина. Особенно это характерно для интерстициально-отечных форм хронического панкреатита, а также при панкреатитах, сочетающихся с язвенной болезнью двенадцатиперстной кишки или дуоденитом.
Особое диагностическое значение при патологии поджелудочной железы имеет определение активности липазы в крови. Клинические наблюдения свидетельствуют о повышении активности липазы в крови при обострении хронического панкреатита, особенно при панкреатитах холангиогенной природы. В период ремиссии хронического панкреатита активность амилазы в крови находится в пределах нормы.
При обострении хронического панкреатита у ряда больных наблюдаются гипербилирубинемия, увеличение в сыворотке крови активности щелочной фосфатазы и ГГТФ вследствие развития частичной или полной непроходимости желчных путей, связанной с наличием препятствия в области большого дуоденального сосочка (стеноз, камень, папиллит), реактивного гепатита или со сдавлением дистального отдела общего желчного протока воспаленной и уплотненной головной поджелудочной железы.
Для изучения внешнесекреторной функции поджелудочной железы в клинической практике проводится исследование активности панкреатических ферментов в крови и моче до и после применения стимуляторов секреции поджелудочной железы — так называемая проба на уклонение ферментов в кровь после внутривенного введения секретина и холецистокинина.
Активность панкреатических ферментов в норме после стимуляции поджелудочной железы возрастает не более чем в 2 раза и через 2 ч возвращается к исходному уровню.
При патологии поджелудочной железы активность ферментов повышается более чем в 2 раза и через 2 ч к исходному уровню не возвращается.
Дополнительно можно использовать прозериновый тест. Проводится исследование активности амилазы в моче до и через 2 ч после подкожного введения 1 мл 0,05%-ного раствора прозерина. Положительный тест на уклонение ферментов в кровь и мочу свидетельствует о вовлечении в патологический процесс поджелудочной железы и служит показанием для более детального обследования пациента.
В кале определяют активность химотрипсина и эластазы. Эти тесты применяются при снижении экзокринной функции поджелудочной железы, а также для дифференциальной диагностики синдрома мальабсорбции. Определение активности химотрипсина в кале может быть рекомендовано в качестве поискового теста.
При хроническом панкреатите у 1/2—1/3 больных выявляются расстройства углеводного обмена. У половины этих пациентов они проявляются признаками сахарного диабета. В основе развития данных нарушений лежит поражение всех клеток островкового аппарата поджелудочной железы, в результате чего возникает дефицит не только инсулина, но и глюкагона. Инсулярная недостаточность выявляется по повышению количества глюкозы в крови.
Далее по теме:
Биохимический анализ крови при панкреатите
Главная » Поджелудочная железа » Биохимический анализ крови при панкреатите
Для правильной диагностики и корректного лечения необходим биохимический анализ крови при панкреатите. Показатели его — уровень ферментов, лейкоцитов, СОЭ — помогут подтвердить или опровергнуть предполагаемый диагноз.
При подозрении на воспаление поджелудочной железы в обязательном порядке берется на исследование кровь из вены пациента.
Дело в том, что симптомы панкреатита типичны также и для многих других заболеваний ЖКТ — гастрита, колита, дисбактериоза, холецистита.
А также анализы крови при панкреатите проводятся в процессе лечения, чтобы контролировать динамику болезни оценить эффективность терапии.
Почему недостаточно обычного анализа
Клинический анализ крови необходим при любых заболеваниях, сопровождающихся воспалением, даже при обычной простуде. С его помощью можно выяснить, насколько интенсивно воспаление. А также по его результатам можно определить, имеет ли место обезвоживание организма — частое явление во время обострения болезни.
Но для постановки диагноза показателей клинического анализа крови при панкреатите недостаточно.
Это исследование является лишь вспомогательным.
Основанием для подозрений острой формы болезни служат такие показатели:
- заниженный уровень гемоглобина и эритроцитов. Такое происходит из-за внутренних кровотечений и изъязвлений тканей органов, из-за низкой усваиваемости питательных веществ из продуктов;
- повышение лейкоцитов — характерный признак воспаления в организме;
- высокий гематокрит — подтверждение изменения водно-солевого баланса;
- высокая СОЭ. Это говорит о том, что в организме пациента прогрессирует воспалительная инфекция.
Клинический анализ делается быстрее, чем биохимический: его результаты врач получает в тот же или на следующий день после поступления больного пациента на стационар.
[attention type=green]Биохимическое исследование требует больше времени, но оно дает развернутую картину состояния пациента.[/attention]
Что покажет биохимическое исследование
Когда сделан анализ крови при панкреатите, его показатели таковы:
- Высокое содержание в плазме амилазы — фермента, синтезируемого поджелудочной железой для расщепления крахмалистых веществ. При панкреатите ее становится больше в 10—20 раз, и это главные показатели того, что человек болен панкреатитом.
- Увеличение количества липазы, фосфолипазы, трипсина и эластазы — ферментов, необходимых для переработки углеводов и жиров, выработки гормона инсулина.
- Завышенный уровень глюкозы в крови — это объясняется дисфункцией клеток, ответственных за выработку инсулина, при поражениях тканей поджелудочной железы.
- Увеличение уровня трансаминаз.
- Высокий билирубин — это говорит о том, что в организме скапливается желчь. Отток желчи нарушается из-за блокировки желчевыводящих каналов при гипертрофии поджелудочной, вызванной сильным воспалением.
- Недостаточное количество протеинов — такое явление объясняется тем, что пациент не может нормально питаться, а если и употребляет достаточное количество продуктов, питательные вещества из них почти не усваиваются.
[attention type=yellow]Самыми важными критериями из перечисленного списка являются уровни содержания панкреатических ферментов.[/attention]
Если эти значения больше допустимых, врач смело может ставить диагноз и начинать соответствующую терапию.
Почему изменяются показатели при панкреатите
Основанием для диагностирования панкреатита в острой стадии являются результаты биохимического анализа крови, а также внешняя симптоматика:
- острые боли в животе;
- кишечные расстройства;
- тошнота и рвота.
Все это говорит о том, что болезнь прогрессирует, помощь оказывать нужно немедленно.
Уровень липазы — это второй по значению критерий после уровня амилазы, который оценивается при постановке диагноза. Проблема в том, что содержание липазы повышается не только при панкреатите, но и при других дисфункциях органов пищеварения — например, при холецистите или желчнокаменной болезни. При этом в крови липаза сохраняется более долгий период, чем амилаза.
Сывороточная эластаза дает понять, насколько обширны поражения тканей поджелудочной железы. При обострении панкреатита ее обнаруживают в крови в умеренном количестве. Но чем выше уровень этого вещества, тем сильнее поражена поджелудочная — это говорит о том, что ее ткани некротизируются и отмирают в нескольких очагах воспаления.
Показатели могут меняться с течением времени и развитием болезни.
Уровень эластазы может оставаться повышенным на протяжении 8—10 дней с момента приступа и госпитализации больного. Это нужно учитывать при повторном исследовании крови. Показатели содержания остальных панкреатических ферментов – амилазы и липазы — у большинства пациентов к этому моменту нормализуются, несколько завышенные показатели отмечаются только у 40—50% больных.
Другими словами, если человек не сразу же после приступа обратился за врачебной помощью, по содержанию эластазы все равно можно определить развитие воспалительного процесса в поджелудочной железе.
zheludoc.ru
Анализы крови при диагностике панкреатита
Диагностика любого панкреатита достаточна трудоемка. Ведь по врачебным стандартам она основывается на результатах не только клинических и инструментальных, но и лабораторных исследований. Поэтому перечень нужных для установления панкреатита методик непременно включает разные анализы крови. Рассмотрим информативность основных из них.
Клинический (общий) анализ крови
Этот анализ считается универсальным, его назначают пациентам практически при любом обследовании. В случае панкреатита он помогает обнаружить активный воспалительный процесс. Его признаками считаются:
- лейкоцитоз (подъем уровня лейкоцитов);
- сдвиг лейкоцитарной формулы (повышается количество нейтрофильных лейкоцитов, могут выявляться юные клетки: метамиелоциты, промиелоциты);
- ускорение СОЭ (его повышение).
Перечисленные изменения более присущи острому панкреатиту. При хроническом панкреатите они встречаются не часто (лишь при тяжелых вариантах обострения или при появлении грозных осложнений).
Кроме того, у больных хроническим панкреатитом иногда наблюдается анемия (понижение уровня гемоглобина).
Биохимический анализ крови
При обследовании пациента с подозреваемым панкреатитом в биохимическом анализе крови обычно изучаются уровни:
- ферментов (амилазы, липазы, эластазы, трипсина);
- глюкозы;
- острофазовых белков;
- общего белка и альбумина.
При воспалительном повреждении клеток (панкреацитов) поджелудочной железы ферменты, которые были в них, оказываются в крови. Поэтому повышение их уровня в сыворотке отражает активность панкреатита (особенно острого). Но нужно знать, что данный подъем обычно очень скоротечен.
Так, количество амилазы панкреатической (альфа-амилазы или Р-амилазы) начинает расти в самом дебюте обострения хронического панкреатита (уже в первые часы). Оно достигает наибольшего уровня к завершению первых суток, уже на 2–4-е сутки амилаза начинает понижаться, а на 4–5-й день уже может и нормализоваться.
Липаза чаще начинает возрастать с конца 4–5-х суток. Она остается высокой на протяжении 10–14 дней, затем тоже уменьшается. Помимо панкреатита подъем ферментов наблюдается при травмах поджелудочной железы, наличии в ней кист или распадающихся новообразований – опухолей).
Кроме того, высокий уровень общей амилазы в крови (гиперамилаземия) встречается и при болезнях иных органов – слюнных желез, яичников, почек, предстательной железы, кишечника, скелетной мускулатуры, бронхов.
Колебания количества углеводорода глюкозы могут наблюдаться о поражении хвоста поджелудочной железы или всего органа. Ведь именно в этих случаях страдают островки Ларгенганса, в которых находятся эндокринные клетки – источники инсулина, регулирующего взаимоотношения глюкозы и клеток организма. При дефиците инсулина глюкоза крови возрастает. При обнаружении отклонений ее уровня необходимо дальнейшее обследование: глюкозо-толерантный тест, глюкоза мочи и др. Кроме того, гипергликемия (подъем глюкозы) может выявляться и при некоторых других патологиях: актромегалии, недостаточности почек, гипертиреозе, раке.
Тяжелое активное воспаление обычно сопровождается увеличением уровня острофазовых белков крови. К ним относятся фибриноген, С-реактивный белок, гаптоглобин. По мере стихания воспаления они тоже начинают уменьшаться. В ремиссии панкреатита их уровень должен быть нормальным.
Количество общего белка и альбумина крови отражают состояние пищевого статуса пациента. При тяжелом изматывающем организм течении панкреатита эти показатели понижаются. Больные нуждаются в определенной диете, специальных добавках к пище или введении питательных растворов. В противном случае резко возрастает вероятность осложнений, ухудшается прогноз, увеличиваются сроки пребывания в больнице.
Определение концентрации гликозилированного гемоглобина
Уточнение уровня гликозилированного гемоглобина может помочь в своевременном установлении факта эндокринной (инкреторной) недостаточности поджелудочной железы. При этом состоянии из-за воспаления (панкреатита) гибнут клетки, производящие выработку инсулина, и у пациента формируется панкреатогенный сахарный диабет. В случае его развития концентрация в крови гликозилированного гемоглобина превышает 6,5%. Считается, что данный анализ более информативен, чем рутинное определение количества глюкозы.
Определение иммуноглобулина G4
Это исследование, как правило, рекомендуется для подтверждения аутоиммунного происхождения панкреатита. При иммунном генезе болезни у 60-90% пациентов наблюдается значительное повышение иммуноглобулина подкласса G4 в крови. Однако его подъем также бывает при и пузырчатке, аллергии и некоторых паразитах.
Онкомаркеры
Панкреатит считается одной из причин появления рака поджелудочной железы. Поэтому доктора могут назначить своим пациентам определение онкомаркеров крови с целью исключения первичного онкологического процесса или метастазов, при которых они повышаются. Наиболее информативными (специфичными) для злокачественного поражения поджелудочной железы онкомаркерами считаются CA19-9 и раковый эмбриональный антиген. Однако, нужно заметить, что одно только увеличение онкомаркеров не является однозначным признаком раковой трансформации. Эти параметры могут подниматься не только при онкологии, но и при циррозе печени, муковисцидозе, гепатитах и ряде аутоиммунных заболеваний.
pankreatitu.net
Проведение анализов крови для выявления панкреатита
При панкреатите постановка диагноза важна не только для подтверждения наличия воспалительного процесса в поджелудочной железе, но и для выявления уровня ферментов. Это позволяет правильно подобрать или вовремя откорректировать лечение. Лучшим способом обнаружения изменений в организме является анализ крови, который обязательно назначают при таком заболевании.
 Для выявления панкреатита прибегают к анализу крови
Для выявления панкреатита прибегают к анализу крови Советы пациенту
При наличии специфических и размытых признаках воспаления поджелудочной железы обязательно назначаются различные исследования, в том числе и крови. Именно это лабораторное обследование считается наиболее информативным, способным показать, какие изменения происходят в организме. Это первый анализ, который проводится при поступлении пациента в клинику и во время амбулаторного обследования.
Забор всегда осуществляется в утренние часы. Пациенту до сдачи материала придется отказаться от приема пищи. Кроме этого, накануне вечером запрещено употреблять тяжелые и жирные блюда, которые могут отразиться на выработке ферментов и исказить результаты обследования.
Кровь исследуется, даже если пациент обращается за помощью, когда миновал пик обострения. Назначается анализ и во время лечения, чтобы отследить динамику изменений.
Клиническое исследование
Это обследование назначается при любой патологии воспалительного характера. Общий анализ крови не позволяет установить точный диагноз, но всегда сигнализирует о серьезных изменениях в организме, что является важными маркерами в диагностике панкреатита.
 Общий анализ крови необходим для выявления изменений в организме
Общий анализ крови необходим для выявления изменений в организме Какие показатели подскажут о наличии заболевания:
- Гемоглобин. Как известно, эти частицы отвечают за доставку кислорода, и снижение уровня сигнализирует об анемии. При панкреатите дефицит гемоглобина встречается при наличии кровопотерь и геморрагических осложнений.
- Эритроциты. Гибель и снижение уровня красных кровяных элементов связаны с патологическими процессами, происходящими в поджелудочной железе.
- Лейкоциты. Это клетки-стражники, способные распознавать и бороться с чуждыми для организма элементами. Во время воспалительного процесса они скапливаются в месте патологии и их количество стремительно растет. Поэтому при наличии проблем с поджелудочной железой отмечается значительный скачек лейкоцитов.
- СОЭ. Клетки под воздействием воспалительных процессов становятся тяжелее. Анализы покажут ускоренное оседание этих частиц при отстаивании крови во время исследования.
- Гематокрит. Рассказывает о балансе кровяных частиц, а именно клеток и плазмы. Если он нарушен в сторону увеличения, говорят о сбоях водно-электролитного соотношения, что связано с интоксикацией.
 Проведение общего анализа крови не позволяется наверняка установить наличие панкреатита
Проведение общего анализа крови не позволяется наверняка установить наличие панкреатита Однако такие показатели не являются специфичными для панкреатита. Подобные изменения встречаются и при других воспалительных патологиях.
Важно! На основании результатов клинического исследования врач делает выводы о наличии серьезных воспалительных процессов в организме и назначает более глубокое обследование.
Биохимический тест
Именно этот вид анализа крови показывает полную картину состояния больного. Биохимия помогает оценить углеводный и липидный, белковый и минеральный обмен. Он дает возможность выяснить уровень основных ферментов, которые вырабатываются в поджелудочной железе и оценить функциональность органа.
Расшифровку показателей, которые отражает биохимический тест, можно провести на основании таблиц. Но поставить диагноз панкреатит сможет только врач, оценив изменения в комплексе.
 Более полную картину позволяет получить биохимический анализ крови
Более полную картину позволяет получить биохимический анализ крови При панкреатите обращают внимание на ряд основных показателей, входящих в биохимический анализ:
- Глюкоза. Отражает углеводный обмен. В норме не должен быть больше 5,8 ммоль в крови. Повышение говорит о проблемах с синтезом инсулина, отвечающего за усвоение углеводов. Это специфический фермент, вырабатываемый только поджелудочной железой. Подобные изменения происходят при длительном хроническом панкреатите и ведут к диабету.
- Амилаза. Это фермент, отвечающий за расщепление крахмала и не превышающий 50 единиц при здоровой поджелудочной железе. Скачек происходит в начале обострения панкреатита. Если увеличение наблюдается в динамике и присутствует на фоне усиливающихся болей, можно заподозрить осложнения или наличие опухоли.
- Липаза. Этот фермент участвует в обмене аминокислот. Увеличение наблюдается при многих заболеваниях. У пациентов, имеющих патологии печени, желчевыводящих путей, отмечается в анализе повышенный уровень элемента. Но при панкреатите показатель важен, так как липаза сохраняется в крови длительное время, что позволяет выявить отклонения даже после стихания обострения и при позднем обращении пациента за помощью.
- Эластаза. Увеличение этого фермента связано с деструкцией органа. О степени некроза подскажет именно уровень эластазы. Высокие показатели говорят о плохом прогнозе для пациента, так как связаны с наличием обширных очагов некроза. При обострении панкреатита эластаза сохраняется в крови более длительное время, чем амилаза и обнаруживается даже на десятые сутки после обострения. А вот хронический панкреатит не отражает повышения эластазы в динамике.
 С помощью биохимического анализа можно будет с уверенность сказать о наличии панкреатита
С помощью биохимического анализа можно будет с уверенность сказать о наличии панкреатита - Холестерин. Связан с жировым обменом. Нормальные данные находятся в диапазоне трех-шести ммоль. Любое отклонение может быть связано с нарушением работы поджелудочной железы. Но требуется более глубокий анализ, позволяющий определить соотношение разного холестерина.
- Билирубин. Элемент является продуктом распада гемоглобина и его повышение всегда сигнализирует о проблемах с печенью или желчевыводящими путями. При заболевании поджелудочной железы рост билирубина в анализе является косвенным показателем, так как больной орган из-за увеличения давит на желчные протоки и препятствует их нормальной работе.
- Белок. Содержание белка колеблется в пределах 63-83 г. Но если его концентрация падает, говорят о белковом голодании, что связано с нестабильной работой поджелудочной железы.
Благодаря такому развернутому анализу врач видит полную картину, что помогает диагностировать заболевание поджелудочной железы. Однако лабораторный (в том числе и биохимический) метод диагностики не исключает проведения инструментального обследования, которое проводится при патологиях поджелудочной железы.
Что может показать анализ крови — это можно узнать из видео:
peptic.ru
Анализ крови при панкреатите: показатели болезни
Панкреатит — коварное заболевание. Будучи опасным для жизни, оно сложно диагностируется и вовсе не самодиагностируется. Замечая у себя симптомы проблем с поджелудочной, человек не может самостоятельно отличить их от обычных «неопасных» пищеварительных трудностей, и, отмахиваясь, рискует дотянуть до осложнений. Поэтому с болью в животе, запорами, поносами и прочим важно обращаться к врачу, а не избавляться от неприятностей с помощью лекарств. Врач, заподозрив панкреатит, сразу назначит анализы, которые и покажут, стоит ли беспокоиться.
Виды исследований крови
Какие анализы будут полезны, чтобы поставить точный диагноз при признаках панкреатита? В первую очередь, лабораторные анализы крови: клинический и биохимический.
Клинический анализ — самый простой. Сдать кровь из пальца рекомендуют при любых воспалениях или подозрении на них. Результаты такого анализа не ответят на вопрос: «есть ли панкреатит?», но помогут выявить воспалительный процесс в организме и отталкиваться от этого дальше.
Если воспаление найдено, прояснить картину будет призвано детальное биохимическое исследование.
Биохимический анализ — самый информативный. Для него кровь набирают из вены на руке. Биохимический анализ крови при панкреатите позволяет оценить работу непосредственно поджелудочной железы и диагностировать ее поражение с точностью более 90%.
Для того чтобы анализы при панкреатите были информативны, кровь надо сдавать с утра и до завтрака. Напитки, кроме воды, и жевательная резинка тоже не желательны. Перед биохимическим тестом дополнительно необходимо отказаться от жирной и тяжелой еды уже с вечера, не пить алкоголь сутки, за час до процедуры перестать курить. Чтобы диагностика панкреатита была максимально точной, накануне надо постараться избегать стресса и физических нагрузок.
Показатели общего анализа крови
Клинический (общий) анализ, несмотря на свою простоту, может о многом рассказать специалисту. Он показывает содержание гемоглобина, количество эритроцитов, лейкоцитов и тромбоцитов, цветовой показатель, гематокритную величину. Благодаря этому тесту можно рассмотреть лейкограмму и выяснить СОЭ — скорость оседания эритроцитов.
Что же из этой информации может принести пользу при подозрении на панкреатит?
- Снижение гемоглобина и эритроцитов в анализе крови может означать внутреннюю кровопотерю как последствие геморрагии (кровоточивости) поджелудочной железы.
- Наоборот, количество лейкоцитов при воспалении поджелудочной сильно увеличивается, иногда на порядок.
- Превышение показателя СОЭ будет отмечаться, когда есть очаг воспаления.
- Также принесет пользу определение гематокрита — отношение объема всех форменных элементов (эритроцитов, лейкоцитов, тромбоцитов) к объему всей крови. Нарушение баланса отмечается при проблемах с водно-электролитным обменом, что типично во время панкреатита.
Показатели биохимического анализа крови
Если у пациента под вопросом панкреатит, биохимия крови выясняется для изучения специфической активности поджелудочной железы. И первое, что демонстрирует эту активность — содержание ферментов: амилазы, липазы, эластазы.
Также врача заинтересуют такие показатели биохимического теста:
- содержание сахара (глюкозы) в крови;
- содержание желчного пигмента — билирубина;
- уровень белка.
Какие отклонения от нормы должны быть выявлены, чтобы подтвердить диагноз «панкреатит»:
- Значение амилазы увеличено. Амилаза — панкреатический фермент, расщепляющий крахмал. Выше 100 ед амилазы однозначно говорят о проблемах с поджелудочной.
- Увеличение числа прочих ферментов.
- Билирубин увеличен, так как желчевыводящие пути блокированы увеличившейся из-за воспаления поджелудочной. Может быть также признаком холецистита
- Сахар повышен из-за нарушенного углеводного обмена и пониженной выработки инсулина.
- Уровень белка понижен — маркер белково-энергетического голодания.
Значение ферментов для диагностики
Амилаза — самый популярный диагностический маркер при панкреатите. Ее измеряют в начале заболевания и периодически во время лечения — для контроля за динамикой. Если количество панкреатических ферментов растет (а боль не прекращается), это значит, что болезнь прогрессирует и/или начались осложнения. Выявление снижения количества амилазы в крови говорит об успешном лечении, но иногда о переходе болезни в хроническую форму.
Если пациент вовремя не обратился к врачу, перетерпел обострение дома и не сдал анализы сразу, амилаза в его крови упадет сама. В таком случае, анализы при хроническом панкреатите назначаются для определения другого фермента — липазы. Он не специфический для поджелудочной железы, и его повышение характерно для многих недугов. Зато липаза полезна для диагноста тем, что остается повышенной более длительное время.
Но есть еще один специфический для болезней поджелудочной железы фермент — эластаза. Наличие эластазы в сыворотки крови однозначно говорит о развитии панкреатита. Этот показатель можно обнаружить раньше, чем рост амилазы и липазы, — уже через 6 часов после начала болезни и сохраняется до 10 дней. Максимальные показатели будут отображаться через 48 часов обострения.
На сегодня при панкреатите специальный биохимический анализ на определение эластазы — самый точный не только для постановки диагноза, но и для определения масштабов поражения и прогнозирования течения болезни. К сожалению, в обычных лабораториях методика определения активности эластазы в крови часто бывает недоступна, поэтому пациенты вынуждены обращаться в коммерческие структуры.
myzhelezy.ru
Диагностика панкреатита биохимический анализ крови -
Анализы на панкреатит – важнейший этап диагностики состояния поджелудочной железы. Постановка диагноза – трудоемкий процесс. Схожая симптоматика вносит путаницу в клиническую картину. Чтобы достоверно узнать о самочувствии органа требуется сдать мочу, кал и кровь, пройти УЗИ и т.д. В статье освещены ключевые моменты диагностики: перечень анализов с расшифровкой результатов.
Панкреатит: какие анализы нужно сдать?
woman working on a microscope Eine Anwenderin sitzt an dem Mikroskop
Воспалительный процесс, прогрессирующий в поджелудочной железе, во многих случаях сопровождается симптомами, которые легко можно списать на загруженность, усталость, недосыпание. Слабость, утомляемость, снижение веса, сбои в работе пищеварительной системы – все это сопровождает будни жителей мегаполиса, которые перекусывают на лету, пьют кофе на голодный желудок, мало отдыхают и много времени оставляют в дорогах.
Диагностика панкреатита включает анализы крови, кала, мочи. Коварность заключается в том, что железа может стерпеть пагубные привычки, пренебрежение к приемам пищи, стрессы, но однажды «взорваться» и острым приступом напомнить о себе. Подавив сильнейшие боли, вы более никогда не вернетесь к прежнему образу жизни. С тех пор диета и медикаменты станут вашими вечными спутниками. Любое отхождение от рациона выльется в новые приступы или еще хуже – тяжелейшие осложнения.
Какие анализы нужно сдать при панкреатите в первую очередь? Как правило, при обращении к специалисту пациент получает ряд направлений в исследовательску ю лабораторию. В зависимости от полученных результатов врач уже принимает решение о том, надо ли делать более глубокое обследование и отталкивается от индивидуальных аспектов каждого больного. В обязательном порядке сдаются вышеуказанные анализы, а более сложные исследования (МРТ, УЗИ и т.д.) назначаются уже при необходимости позже.
Анализ крови при панкреатите: показатели и их значение
Общий клинический анализ крови позволяет заподозрить воспаление в железе. Однако выносить диагноз исключительно из его результатов – неверно.
При панкреатите в анализе крови отмечается:
Завышенное во много раз число лейкоцитов;
Показатели крови при панкреатите изменяются в большую или меньшую сторону. В норме данные критерии составляют:
Эритроциты у мужчин – от 3.9*10 12 до 5,5*10 12 , у женщин – 3.9*10 12 до 4,7*10 12 клеток/л.
Гемоглобин у мужчин от 135 до 160, у женщин – от 120 до 140 г/л.
СОЭ у мужчин – от 0 до 15, у женщин – от 0 до 20 мм/ч.
Лейкоциты у мужчин и женщин – от 4 до 9 * 10 9 литр.
Гематокрит у мужчин – от 0,44 до 0,48, у женщин – от 0,36 – 0,43 л/л.
Клинический анализ крови на панкреатит – это вспомогательная мера. Для достоверной диагностики его могут назначать повторно. Естественно, внимание уделяется и другим исследовательски м методикам, о которых пойдет речь ниже.
Биохимический анализ крови при панкреатите
Самочувствие всего организма оказывается, как на ладони, при сдаче биохимического анализа крови. При воспалительном процессе следующие показатели отходят от нормы:
Амилаза поджелудочной железы – панкреатический фермент, отвечающий за расщепление крахмала, повышается.
Также повышаются и другие представители ферментной группы, такие как трипсин, эластаза, фосфолипаза, липаза.
Недостаточный синтез инсулина вызывает увеличение глюкозы в сыворотке крови.
В большую сторону от нормы изменяется билирубин, если отекшая железа преграждает желчевыводящие пути.
В ряде случаев повышается трансаминаз.
Понижается общий белок.
Повышенная амилаза – первостепенный признак при панкреатите в его хроническом или остром проявлении. Этот фермент способствует расщеплению углеводов. Липаза ответственна за расщепление жиров. Трипсин и эластаза – представители группы протеазов, функция которых заключается в расщеплении в белках пептидной связи аминокислот.
Биохимия при панкреатите делается в течение суток со дня доставления пациента в лечебное учреждение при остром приступе. В ходе госпитализации изучают динамику амилазы, предупреждая дальнейшие приступы и осложнения. Об этом врачу подсказывает ее продолжающееся повышение вкупе с сильнейшими болевыми ощущениями.
Какие анализы сдают при панкреатите и холецистите еще?
Врач может порекомендовать сдать и другие анализы, например, на определение в сыворотке крови иммунореактивног о трипсина. Лишь в 4 из 10 случаев положительный результат будет свидетельствоват ь о поражении поджелудочной. В других – о том, что нарушения коснулись других органов (почечная недостаточность, холецистит, гиперкортицизм и др.). Концентрация в крови ингибиторов трипсина – еще один анализ крови на панкреатит, который показывает степень дисфункции железы. Чем меньше число ингибиторов, тем менее благоприятен прогноз.
Анализ мочи при панкреатите назначают редко ввиду его стоимости. Информативен не распространенный общий, а тот, который определит наличие трипсиногена в моче. Трипсиноген – это профермент, являющий собой неактивную форму трипсина. Его содержание в моче достоверно подтверждает воспалительный процесс.
Сбои в работе пищеварительной системы непременно отразятся на стуле, поэтому прибегают к сдаче анализа на кал. Внимание уделяется таким критериям, как:
Присутствует ли жир в кале;
Имеются ли не переваренные фрагменты пищи.
Все это указывает на неполадки в системе пищеварения, а обесцвеченный стул означает, что желчевыводящие пути перекрыты. При воспалении кал плохо смывает со стенок унитаза. Из-за избытка жиров имеет блестящую поверхность. Его консистенция жидкая, позывы к испражнению частые. Дефекация сопровождается резким и неприятным запахом.
Теперь вы знаете, как по анализам определить панкреатит . Однако лучше предоставьте эту обязанность своему лечащему врачу, который обладая профессионализмо м и медицинскими знаниями не только поставит правильный диагноз, но и верно составит схему лечения.
Использованные источники:pankreotit-med.com
Зачем нужен биохимический анализ крови при заболевании панкреатит 💉
Панкреатитом называется тяжелое воспаление поджелудочной железы. Такая болезнь имеет как острый, так и хронический характер. Острый панкреатит характеризуется приступами, которые повторяются 2-3 раза в год, во втором же случае, болезнь преследует пациента каждый день. К сожалению, и острый, и хронический панкреатит распознать и начать лечить не так-то просто, так как его симптомы подходят и под ряд других недугов. Для более точных результатов и для исключения ошибки в постановке диагноза больному назначается биохимия крови.
Клинический анализ при панкреатите

Клинический анализ крови, по-другому общий, необходимо сдать при подозрении на воспаление поджелудочной железы. Он дает представление о таких изменениях как:
- Понижается уровень эритроцитов и гемоглобина, так как при панкреатите могут присутствовать значительные кровопотери.
- Число лейкоцитов увеличивается в разы, и это напрямую указывает на процесс воспаления, который идет в организме.
- Увеличение скорости оседания эритроцитов (СОЭ), говорит о том, что воспалительный процесс в организме идет постоянно.
Как видно из этого перечня, показатели, которые дает общий анализ, вовсе недостаточны для того, чтобы сделать вывод о том, что у больного именно панкреатит. Такое исследование хорошо позволяет лишь отследить воспалительный процесс.
Для более точной картины состояния больного требуются более серьезные исследования, и к таким исследованиям относится биохимический анализ.
Что такое биохимический анализ и почему его нужно сдавать при подозрении на панкреатит
Биохимический анализ при панкреатите врачи по-другому называют полным. Он позволяет определить очаг воспаления в организме, а кроме того, помогает выявить и ряд других медицинских показателей. При желании, результаты биохимического исследования могут быть расшифрованы и самим пациентом, но не стоит быть слишком самоуверенным. Лечащий врач, знакомый с историей болезни пациента, сможет сделать это более грамотно и точно.
При панкреатите биохимический анализ позволяет обратить внимание на следующие показатели:
- Уровень глюкозы в крови человека. Этот показатель биохимии помогает отследить обмен углеводов. Норма глюкозы в крови здорового человека – 3,5-5,8 ммоль. По этому показателю можно отследить, действительно ли больной соблюдает диету (для поджелудочной железы при данном заболевании это необходимо), так как при ее игнорировании показатель уровня глюкозы значительно растет. Иногда рост сахара происходит по причине постоянных стрессов. Если этот показатель слишком низок, можно заподозрить то, что больной позволяет себе чрезмерное употребление алкогольных напитков, а также низкая глюкоза говорит о том, что какой-либо из препаратов, которые пациент принимает на регулярной основе, привел к такому вот побочному эффекту. То есть, отслеживание динамики глюкозы в организме – важнейшая составляющая успешного лечение панкреатита.
- Содержание в организме холестерина. Норма холестерина для здорового взрослого человека – 3-6 ммоль. Как повышение, так и понижение этого показателя свидетельствует о том, что в работе поджелудочной железы есть какие-либо нарушения. То есть, показатель холестерина, отслеживание которого возможно при биохимическом анализе, позволяет отслеживать показатель успешности и полезности лечения. Если холестерин в норме, то лечение осуществляется успешно. Если такого сказать нельзя, то врач может посоветовать пациенту перейти на другие препараты и методики избавления от панкреатита.
- Уровень амилазы. Амилазой называется тот фермент, который нужен для расщепления крахмала. Норма амилазы – 0-50 единиц. Если этот показатель превышен, то это серьезный повод задуматься об опухоли поджелудочной железы.
Есть еще ряд показателей, которые помогает держать под контролем биохимическое исследование, однако, их значение по отношению к указанным выше имеет второстепенный характер.
В основном это ферменты поджелудочной железы, диагностика панкреатита без них будет неполной. Это такие показатели как:
- Содержание фермента липазы. Уровень липазы при панкреатическом приступе повышается, однако, такое состояние характерно не только для указанного выше заболевания. Повышенная липаза наблюдается почти у всех людей, имеющих патологии печени и желчных путей. Однако, этот показатель стоит учитывать, особенно в тот момент, когда больной только поступил в больницу. Врач обязательно должен отследить данный показатель и понять, о чем именно он свидетельствует.
- Уровень сывороточной эластазы. Эта строчка в биохимическом анализе по значимости тоже занимает далеко не последнее место. Этот компонент повышен только тогда, когда у больного наблюдается панкреатит. И чем выше содержание сывороточной эластазы в крови пациента, тем больше очагов воспаления образовалось на его поджелудочной железе. То есть, при высоком содержании сывороточной эластазы прогноз для больного неблагоприятный.
Как сдавать кровь на биохимию?
У тех, кто ни разу не сдавал кровь на биохимию, вполне закономерно может возникнуть вопрос о том, а как же это правильно сделать. Для того чтобы сдать биохимический анализ, неважно при каком заболевании, нужно учесть следующие требования:
- Хотя бы за сутки до сдачи крови на биохимию воздержитесь от курения, так как оно провоцирует повышение уровня глюкозы в крови и количества эритроцитов.
- За несколько дней откажитесь от приема любых алкогольных напитков, даже от пива, так как они понижают уровень сахара в организме пациента.
- Откажитесь от крепкого кофе и чая, эти напитки увеличивают глюкозу в организме человека, могут спровоцировать рост уровня лейкоцитов.
- Постарайтесь ограничить физические нагрузки, даже такие, казалось бы, незначительные, как поднятие тяжелых сумок, бег, долгая ходьба вверх по ступенькам. От спортивной деятельности придется отказаться совсем, но на определенное время.
- Не планируйте биохимию тогда, когда Вы на постоянной основе принимаете какое-либо лекарство. Или же, хотя бы ставьте врача в известность об этом.
- Сразу после прохождения рентгенографии и физиотерапевтических процедур кровь на биохимию тоже сдавать нежелательно.
Внимание! Правила сдачи исследуемого материала необходимо учитывать, так как это может значительно сбить врача с толку, и он поставит Вам неправильный диагноз и назначит ненужное лечение. В большинстве случаев за такую свою халатность расплачиваться придется собственным здоровьем.
Заключение
Таким образом, анализ крови на биохимию – это важнейшая процедура в обнаружении и лечении панкреатита, пренебрегать ей не стоит ни в коем случае.
Использованные источники:pankreatit03.ru
Биохимия поджелудочной железы
Биохимический анализ крови – это самый объективный тест, который показывает функцию внутренних органов. В этой статье расскажем, какие показатели являются нормой для поджелудочной железы. Также поговорим о том, какие отклонения можно увидеть при воспалении ткани органа.
Основные критерии диагностики
Для определения функции поджелудочной железы нужно использовать следующие показатели:
- общий белок (характеризует ферментативную функцию);
- амилаза (в норме вещество содержится в клетках ткани, в больших количествах выходит в кровь только при деструктивных процессах);
- липаза (также является внутриклеточным ферментом, повышенный уровень при панкреатите держится очень долго);
- сывороточная эластаза (самый точный показатель некроза поджелудочной железы);
- глюкоза (свидетельствует о нормальной выработке инсулина, который продуцируют клетки хвоста поджелудочной железы).
Косвенные показатели, характеризующие и панкреас, и печень:
- билирубин (свидетельствует о нормальном оттоке желчи, может увеличиваться при панкреатите, спровоцированном патологией печени);
- трансаминазы (биохимические показатели разрушения печеночной ткани);
- ГГТП (свидетельствует о застойных явлениях в желчных путях);
- щелочная фосфатаза (имеет такое же значение, что и ГГТП, но реагирует медленно).
Норма
Итак, какие нормальные уровни имеют биохимические значения анализов поджелудочной железы?
Общий белок в норме составляет 75-85 г/литр. Этот показатель зависит от возраста и пола. Он свидетельствует об адекватном питании и переваривании пищи. Следовательно, при хроническом панкреатите, когда есть выраженная ферментная недостаточность, уровень общего белка будет снижаться.
Амилаза обычно составляет не более 64 Ед. При острых воспалительных процессах поджелудочной железы ее уровень поднимается в десятки, сотни и тысячи раз. Повышение держится 2-3 дня, после этого вещество выводится из крови. Амилазу используют для выставления диагноза «панкреатит». Она повышается при приступе у каждого пятого пациента.
Липаза у здорового человека достигает 190 Ед. Все значения, которые выше этой цифры, можно расценивать как острый панкреатит. Липаза – это более специфичный тест. Уровень фермента повышается на 3-5 сутки после приступа и держится на высоких отметках 10-14 дней. После этого липаза медленно снижается.
Эластаза составляет 0,1-4,0 нг/мл. Показатель весьма специфичен для воспаления этого органа. Вещество содержится только в ткани поджелудочной железы. Повышается при остром процессе через 6 часов от начала приступа. Эластаза снижается к 10 дню болезни. Фермент реагирует практически у всех пациентов.
Глюкоза варьирует от 3,5 до 6,2 ммоль/литр. Повышается глюкоза при хроническом панкреатите, осложненном сахарным диабетом.
Неспецифические критерии
Биохимия также поможет оценить причину воспаления при панкреатите. Как правило, болезнь начинается с желчных путей и печени. О патологии этого органа свидетельствует повышенный общий билирубин (в норме показатель равен 8,4-20,5 мкм/литр) и прямой билирубин (2,2-5,1 мкм/литр).
Прямой билирубин находится в клетках печени и повышается при разрушении тканей (цитолиз при гепатитах, цирроз, онкология). Общая фракция повышается при блокаде выводных протоков. Например, при камне в желчном пузыре, остром воспалении протоков, опухолевых болезнях головки поджелудочной железы. Билирубин может увеличиваться при вторичном панкреатите.
Трансаминазы (АЛТ, АСТ) характеризуют разрушение печеночной ткани. Они повышаются при токсических и вирусных гепатитах, первичных опухолях и метастазах печени. АЛТ в норме составляет 0–38 ЕД. АСТ варьирует от 0–42 ЕД. При вторичном панкреатите, возникающем из-за воспалительного некроза печеночной ткани, уровень ферментов может быть высоким.
Щелочная фосфатаза не превышает 260 ЕД. Этот фермент характеризует застой желчи. Изредка увеличивается при вторичном поражении поджелудочной железы. Не является специфичным для этих органов (имеет костную и тканевую форму).
ГГТП (гамма-глютамилтранспептидаза) более специфична при застойных явлениях в протоках. Она также содержится в ткани печени, поэтому увеличивается при некрозах и воспалении. Норма фермента для мужчин – не более 33,5 Ед/литр, для женщин – не более 48,6 Ед.
Итак, основными ферментами панкреатита являются амилаза, липаза и эластаза. Только их высокий уровень позволяет достоверно говорить о воспалении ткани. Помните, что любые анализы необходимо сдавать утром натощак. Желательно не принимать пищу за 8-12 часов до теста, ограничить жирные блюда и алкоголь. При высоком уровне жиров в крови образуется хилез (сыворотка представляет собой взвесь маленьких частичек жира), при котором исследование выполнить невозможно.
Использованные источники:podzhelud.ru
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе