Показания к удалению желчного пузыря
Показания к удалению желчного пузыря: холецистэктомия при камнях
Желчный пузырь, составляющий с печенью билиарную систему, является важным органом нашего пищеварения. Он отвечает за накопление вырабатываемой печенью желчи, доведение её до нужной концентрации и подачу этого печеночного секрета в кишечник при попадании туда пищи. Желчь расщепляет тяжелые жиры, обладает антибактериальным действием и стимулирует секрецию поджелудочной железы.
Камни в желчном пузыре
Увы, как и остальные внутренние органы, желчный пузырь подвержен различным заболеваниям, некоторые из которых лечатся только хирургическим путем, который заключается в удалении всего органа целиком.
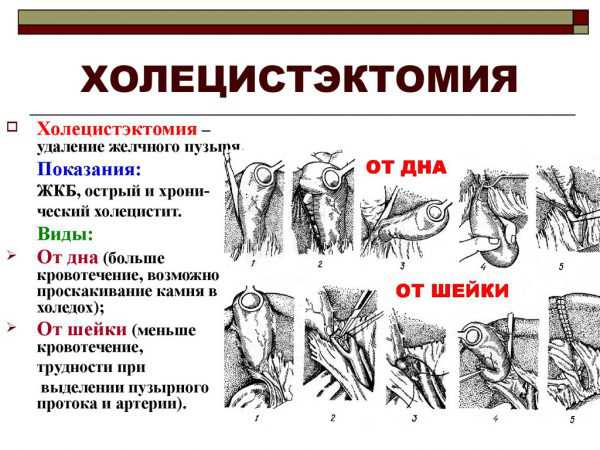
Такая операция носит название холецистэктомия. Выполняется она как традиционным полостным способом, так и с помощью лапароскопии (удаление органа через небольшие сантиметровые проколы в стенке брюшной полости).
Первая методика используется в экстренных случаях и тогда, когда лапароскопическое вмешательство по каким-либо причинам противопоказано. Плановые операции, как правило, проводятся лапароскопическим методом, поскольку он является менее травматичным и минимизирует риск послеоперационных осложнений, а срок реабилитации после такой операции значительно короче, чем после полостного вмешательства. Какие существуют показания к удалению желчного пузыря – тема нашей статьи.
В каких случаях назначается холецистэктомия?
Показания к операции холецистэктомии:
- желчнокаменная болезнь(наличие в полости пузыря конкрементов, которые естественным путем вывести невозможно);
- холедохолитиаз (камни в желчевыводящих путях);
- острый холецистит (воспаление стенок этого органа);
- хронический калькулезный холецистит;
- панкреатит (воспаления поджелудочной железы);
- иные патологии, которые чреваты возникновением серьезных осложнений.
Наиболее частой причиной проведения холецистэктомии является желчнокаменная болезнь. Суть этой патологии – формирование в полости пузыря камней (конкрементов), материалом для которых служит так называемый билиарный сладж (взвесь, состоящая из выпавших в осадок кристаллов холестерина или жёлчного пигмента (билирубина) с примесью кальциевых солей).
Основная опасность разрастания таких конкрементов заключается в том, что они способны мигрировать в желчные протоки, закупоривая их. Если просвет протока перекрывается полностью – необходима немедленная операция. Если размеры камней большие или их много – также рекомендуется плановая холецистэктомия, цель которой – предотвратить возможные серьезные осложнения.
Желчнокаменная болезнь (ЖКБ) – описание и признаки
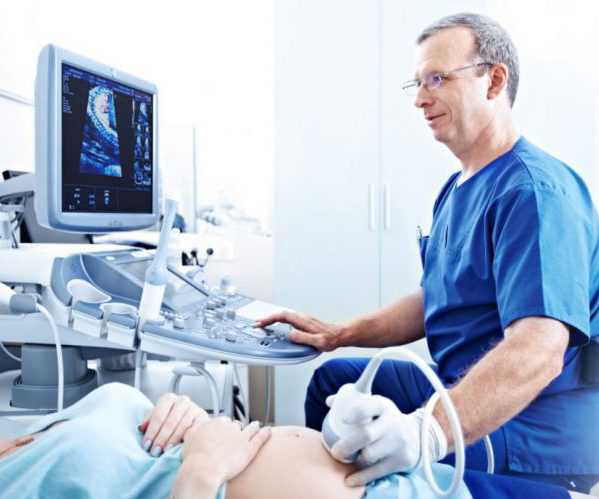
На ранней стадии формирования конкрементов данная патология долгое время может никак себя не проявлять и не беспокоить пациента. Это затрудняет её диагностику и нередко камни в пузыре обнаруживаются случайно, при проведении УЗИ брюшной полости по совсем другим показаниям.
На поздней стадии своего развития ЖКБ проявляется болями в области правого подреберья, тяжестью в животе, горечью во рту, тошнотой и нарушениями стула. Интенсивность болевого синдрома может нарастать после употребления жирной пищи, при повышении физических нагрузок и в результате стресса.
Как правило, на фоне ЖКБ возникает воспалительный процесс (холецистит), который к уже перечисленным симптомам добавляет высокую температуру, озноб и лихорадку.
Самое серьезное последствие развития ЖКБ – это миграция камня в желчный проток и его закупорка. При этом возникает сильная резкая боль, отток желчи нарушается, давление внутри пузыря нарастает. Болевой приступ может длиться до нескольких часов и сопровождаться рвотой, в массах которой присутствует желчь.
Не менее опасными осложнениями ЖКБ на фоне холецистита являются абсцессы, некроз тканей и перфорация (нарушение целостности оболочки органа), которая приводит к желчному перитониту. Точная диагностика ЖКБ невозможна без инструментальных обследований, наиболее популярным из которых является УЗИ. Эта диагностическая методика позволяет не только обнаружить желчные камни, но и определить их размеры, количество и места локализации.
Для уточнения диагноза в сложных случаях дополнительно применяются следующие методы диагностики:
- рентген;
- внутривенная холецистохолангиография;
- МРТ (магнитно-резонансная томография);
- КТ (компьютерная томография).
Виды терапии желчнокаменной болезни
Как правило, при ранней диагностике этой патологии, если размеры и количество конкрементов не вызывают серьезных опасений, а больной не жалуется на какие-либо негативные симптомы, врачи начинают медикаментозное лечение и занимают выжидательную позицию, постоянно наблюдая за течением патологии. Обязательным условием такого консервативного лечения является соблюдение диеты, именуемой «Лечебный стол №5».
Если камни имеют холестериновую природу, а их размеры малы, то назначаются препараты на основе урсо- или хенодезоксихолевой кислоты («Урсофальк», «Хенофальк») и некоторые средства народной медицины, помогающие растворению камней с последующим их выведением естественным путем. Однако такая терапия применима только к холестериновым конкрементам и занимает длительное время (иногда – несколько лет), Кроме того, это лечение не устраняет причину камнеобразования, и риск рецидивов весьма велик.
Единичные конкременты небольшого размера дробят с помощью ультразвука. Эта методика называется ударно-волновая литотрипсия. Она применима только к холестериновым желчным камням небольших размеров.
Для дробления билирубиновых и смешанных (кальцинированных) камней используется лазер, однако и такой способ имеет ограничения по размеру и локализации желчных камней. Если никакие консервативные меры не приводят к желаемому результату – назначается хирургическая операция.
Основными показаниями к холецистэктомии при ЖКБ являются:
| 1 | размеры камней больше 1 сантиметра |
| 2 | локализация этих конкрементов угрожает закупоркой желчевыводящего протока |
| 3 | ЖКБ сопровождается острым холециститом |
| 4 | в желчном пузыре, помимо камней, присутствуют полипы |
| 5 | иные причины, которые даже при бессимптомном течении патологии угрожают серьезными осложнениями в ближайшем будущем |
Хирургическая операция по удалению желчного пузыря
Противопоказания к лапароскопической операции по удалению желчного пузыря
Несмотря на то, что большинство подобных операций проводятся с помощью малоинвазивной лапароскопической методики, и у этого вмешательства есть ряд своих противопоказаний. Например, проводить лапароскопию нельзя, если пациент ранее перенес какую-либо хирургическую операцию на органах брюшной полости.
Также противопоказано проведение такой операции при:
- наличии патологий сердечно-сосудистой системы;
- заболеваниях органов дыхания;
- при механической желтухе;
- на поздних сроках беременности;
- при наличии разлитого перитонита;
- при наличии злокачественных процессов.
Также запрещено проведение оперативного вмешательства при нарушениях свертываемости крови, при атипичном расположении внутренних органов брюшной полости и при наличии у больного кардиостимулятора. Если лапароскопия больному противопоказана, а операция все равно необходима, прибегают к традиционной полостной холецистэктомии.
В отсутствии этого органа организму нужно время, чтобы приспособиться к новым условиям существования. Поскольку желчи негде скапливаться, она постоянно поступает через желчные протоки в кишечник, раздражая его слизистые оболочки. Кроме того, не достигая нужной концентрации, печеночная желчь значительно хуже выполняет свою работу по расщеплению пищи. В связи с этим, организму необходима помощь в нормализации желчеоттока и процесса пищеварения.
Главное, что необходимо запомнить — после холецистэктомии обязательно необходимо соблюдение диеты №5.
Её основной принцип – дробное питание (частые (пять-шесть раз в день) приемы маленьких порций пищи через равные промежутки времени. Пища должна быть теплой, не горячей и не холодной. Готовить можно тремя способами – на пару, варкой и запеканием. Из рациона необходимо исключить жареные, острые и жирные блюда, консервы, копчености, соленья, маринады, соусы (кетчупы и майонезы), пряности и специи.
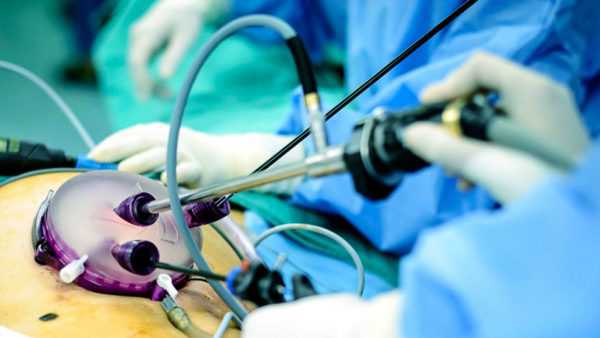
Лапароскопический метод удаления желчного пузыря
Также под запрет попадают алкоголь, газированные напитки, все виды грибов и бобовых культур, кислые фрукты и ягоды, овощи с большим содержанием эфирных масел (чеснок, редис, шпинат, щавель и т.п.), фаст-фуд, сладости, сдоба и прочие вредные для ЖКТ продукты. Рекомендуется употребление диетических видов мяса (телятина, крольчатина, курица, индейка), нежирных сортов рыбы, круп (в виде каш и супов), овощей, сладких фруктов и ягод, растительного масла, сухофруктов и прочих полезных видов пищи. Из сладкого можно мёд, пастилу и фруктовый мармелад.
Также необходимо ограничить физические нагрузки и заняться лечебной физкультурой. Сочетание всех перечисленных требований и постоянного врачебного контроля помогут вернуться к полноценной жизни.
Удалять или нет желчный пузырь ?
Желчный пузырьОсновные показания к удалению желчного пузыря
Инна ЛавренкоПоказания к удалению желчного пузыря с камнями виды операции
Хирургическая процедура по удалению желчного пузыря (ЖП) носит название холецистэктомия. По статистике удаление желчного пузыря – один из наиболее распространённых видов хирургического вмешательства. Однако оно имеет ряд ограничений, назначают его лишь при наличии серьёзных причин.
Противопоказаниями к удалению желчного пузыря являются:
- заболевание панкреатитом в стадии обострения;
- злокачественные образования;
- последние сроки беременности;
- циррозные изменения печени;
- воспалительные процессы в брюшине;
- воспаление ЖП;
- спаечные образования;
- сердечные заболевания;
- болезни сосудов;
- поражения почек;
- болезни дыхательных путей;
- грыжа стенки брюшины;
- камнеобразование в ЖП у людей старше семидесятилетнего возраста (при отсутствии симптомов).
Каждого волнует, чем чревато удаление желчного пузыря, изменится ли уклад его жизни, какова продолжительность выздоровления. При назначении этой процедуры доктор проинформирует о том, чем грозит удаление желчного пузыря.
Специалисты свидетельствуют: именно у мужчин после процедуры удаления желчного пузыря зачастую отмечаются негативные последствия. Постоперационный этап предполагает соблюдение диетического питания и корректирования уклада жизни.
Мужчины менее дисциплинированы, поэтому нередко нарушают рекомендации доктора, что и провоцирует ухудшения.
Причины желчнокаменной болезни
Желчный пузырь – небольшой орган, по форме напоминающий мешочек. Его главная функция – выработка желчи (агрессивной жидкости, необходимой для нормального пищеварения). Застойные явления приводят к тому, что отдельные компоненты желчи выпадают в осадок, из которого в дальнейшем образуют камни. Причин для этого несколько:
- Нарушения в питании. Злоупотребление продуктами с высоким содержанием холестерина, жирной или соленой пищей, длительное употребление высокоминерализованной воды приводит к нарушению обмена веществ и образованию камней в желчевыводящих протоках.
- Прием некоторых видов лекарственных препаратов, особенно гормональных контрацептивов, повышает риск развития калькулезного (воспаления пузыря с камнеобразованием) холецистита.
- Малоподвижный образ жизни, ожирение, соблюдение на протяжении длительного времени низкокалорийных диет приводят к нарушениям функций пищеварения и застойным явлениям в желчевыводящих путях.
- Анатомические особенности строения желчного пузыря (наличие загибов или перегибов) препятствуют нормальному выводу желчи и тоже могут спровоцировать калькулезный холецистит.
Прежде чем назначать удаление желчного пузыря проводится обследование. Лишь по его результатам специалист определяет, нужен ли конкретному пациенту желчный пузырь, и нужно ли делать операцию по его удалению.
Холецистэктомия, несмотря на широкое распространение в хирургической практике, не считается рядовой процедурой. Операция способна провоцировать серьёзные осложнения, вплоть до фатального исхода. Решения о том, в каких случаях показано удаление желчного пузыря, носят индивидуальный характер.
К распространённым причинам удаления желчного пузыря относят:
- сбой функционирования ЖП;
- блокировка желчевыводящих протоков;
- развитие кальциноза;
- холестероз;
- прободение;
- обширные очаги воспалений в ЖП.
При выявлении указанных симптомов, специалист сопоставляет необходимость проведения холецистэктомии с вероятными осложнениями. Развитие колита – не редкость после удаления желчного пузыря, как и гепатит реактивного типа, дисбактериоз.
Виды оперативного вмешательства
Операции по удалению желчного пузыря с наименьшими последствиями бывают: классические – полостная резекция ЖП и малоинвазивные — лапароскопическая холецистэктомия. Методика определяется врачом на основании самочувствия и течения хронических заболеваний.
При хороших показателях лучше, когда желчный пузырь удаляется лапароскопическим способом, поскольку он имеет ряд преимуществ перед резекцией ЖП полостным методом. Показания к операции по удалению желчного пузыря — в основном желчнокаменное заболевание, являющееся наиболее распространённым поражением ЖП.
Если у человека наблюдаются такие симптомы, как колики под правым ребром, вздутие живота, горечь во рту и некоторые другие, врач после диагностики может поставить диагноз желчнокаменная болезнь.
Желчный пузырь – один из тех органов, который считается важным для слаженной работы организма, но не крайне необходимым. Без желчного пузыря человек может прожить долгую и счастливую жизнь.
Несмотря на то, что он отвечает за сбор и нормальный отток желчи. Желчь – вещество, необходимое для переваривания жиров.
При отсутствии места ее скопления (желчного пузыря), она выводится через желчные протоки. В данном случае они принимают на себя дополнительную нагрузку.
____________________________
Симптомы
Зачастую пациентов волнует, куда девается вырабатываемая желчь после удаления желчного пузыря. В здоровом организме из печени желчь, приобретая нужную концентрацию, попадает в ЖП, далее в двенадцатиперстную кишку.
После иссечения ЖП в процессе желчевыведения участвуют печень и двенадцатиперстная кишка, куда и попадает желчь после удаления желчного пузыря. Желчь становится менее концентрированной и обрабатывает лишь небольшие объёмы поступающей пищи. Поэтому при удалении желчного пузыря нужно придерживаться принципов дробного питания.
Многие после холецистэктомии отмечают повышенное газообразование, чувство распирания, вздутие, жидкий стул. Помимо сопряжённых с ней болезненных ощущений, такие симптомы доставляют человеку страдания. Поэтому каждый должен знать, что делать, если постоянно пучит и происходят приступы вздутия живота после операции по удалению желчного пузыря.
Специалистами отмечаются случаи, когда удаление ЖП проблему с оттоком желчи не решает, иногда эта процедура лишь ухудшает ситуацию. Удаление желчного пузыря способно провоцировать обострение хронических болезней.
Способы лечения ЖКБ
Для предотвращения ухудшений после удаления желчного пузыря показаны антибиотики. При появлении болезненных ощущений врач прописывает анальгетики, затем препараты-спазмолитики. Указанная терапия проводится, пока больной пребывает на стационарном лечении.
После выписки для предотвращения появления камней назначаются средства с урсодезоксихолевой кислотой. В отдельных случаях приём таких препаратов длится до 2 лет. После удаления ЖП следует принимать лекарства с желчью и ферментами («Аллохол», «Холензим») и средства для увеличения выработки собственных ферментов («Урсосан», «Урсофальк»).
Лечение желчнокаменной болезни может проводиться консервативным или радикальным методом. Если болезнь протекает практически без симптомов с единичным приступом колики, то врачи обычно используют выжидательную тактику и какое-то время наблюдают за общим состоянием пациента.
Назначается специальная диета, медикаментозные препараты и фитотерапия. Также рекомендуются дозированные физические упражнения и отказ от вредных привычек.
Радикальные методы лечения применяются в тех случаях, когда нет возможности вылечить больного другими методами. Самым распространенным и эффективным радикальным способом лечения является лапароскопическая холецистэктомия.
Кроме того, существуют некоторые ограничения после операции по удалению желчного пузыря, о которых мы поговорим ниже.
После удаления желчного пузыря потребность в фармакологическом лечении – минимальна. Выраженность болевых ощущений в послеоперационной области незначительна, поэтому обезболивающие препараты назначаются по показаниям.
Если у больного отмечается спазм мышечного аппарата билиарного тракта или другие нарушения пищеварения, вызванные повышенным тонусом, то необходимо назначить спазмолитики. Благодаря препаратам урсодезоксихолевой кислоты можно улучшить реологические свойства желчи и предотвратить развитие микрохолелитиаза после удаления желчного пузыря.
Ход операции
Перед проведением любого вида холецистэктомии в стационаре больного навещают хирург и врач-анестезиолог. Они рассказывают, как будет проходить процедура, об используемом наркозе, возможных осложнениях и берут письменное согласие на проведение лечения.
Начинать подготовку к процедуре желательно до госпитализации в отделение гастроэнтерологии, уточнив у врача рекомендации по диете и образу жизни, сдать анализы. Это поможет легче перенести процедуру.
Предоперационная
Для уточнения возможных противопоказаний и достижения лучших результатов лечения важно не только правильно подготовиться к процедуре, но и пройти обследование. В число предоперационных диагностик входят:
- Общий, биохимический анализ крови и мочи – сдаются за 7–10 дней.
- Уточняющий анализ на группу крови и резус фактор – за 3–5 дней до процедуры.
- Исследование на сифилис, гепатит С и В, ВИЧ – за 3 месяца до холецистэктомии.
- Коагулограмма – тесты для исследования системы гемостаза (анализ на свертываемость крови). Чаще его проводят совместно с общими или биохимическими анализами.
- УЗИ желчного пузыря, желчевыводящих путей, органов брюшной полости – за 2 недели до процедуры.
- Электрокардиография (ЭКГ) – диагностика патологий со стороны сердечно-сосудистой системы. Проводится за несколько дней или неделю до холецистэктомии.
- Флюорография или рентгенография органов грудной клетки – помогает выявить патологии со стороны сердца, легких, диафрагмы. Сдается за 3–5 дней до холецистэктомии.
К холецистэктомии допускаются только те люди, результаты анализов которых находятся в пределах нормы. Если диагностические тесты выявили отклонения, сначала необходимо пройти курс лечения, направленный на нормализацию состояния.
Части пациентов, помимо общих анализов, может понадобиться консультация узких специалистов (кардиолога, гастроэнтеролога, эндокринолога) и уточнение состояния желчевыводящих путей при помощи ультразвука или рентгена с контрастом.
С момента госпитализации
После госпитализации все пациенты, за исключением тех, кому требуется экстренное оперативное вмешательство, проходят подготовительные процедуры. Общие этапы включают соблюдение следующих правил:
- Накануне перед проведением холецистэктомии больному назначают легкую пищу. Последний раз можно покушать не позже 19.00. В день проведения процедуры стоит отказаться от какой-либо пищи и воды.
- Накануне вечером нужно принять душ, при необходимости сбрить волосы с живота, сделать очистительную клизму.
- За день до процедуры врач может назначить легкие слабительные.
- Если вы принимаете какие-либо лекарства, следует уточнить у врача о необходимости их отмены.
Наркоз
Для проведения холецистэктомии используют общий (эндотрахеальный) наркоз. При местной анестезии нельзя обеспечить полного контроля над дыханием, купировать боль и чувствительность тканей, расслабить мышцы. Подготовка к эндотрахеальному наркозу состоит из нескольких этапов:
- До операции пациенту дают успокаивающие средства (транквилизаторы или лекарства с анксиолитическим эффектом). Благодаря этапу премедикации человек подходит к хирургическому вмешательству спокойно, в уравновешенном состоянии.
- Перед холецистэктомией проводится вводное введение наркоза. Для этого внутривенно колют седативные средства, обеспечивающие засыпание до начала проведения основного этапа процедуры.
- Третий этап – обеспечение мышечной релаксации. Для этого внутривенно вводят миорелаксанты – препараты, которые напряжение и способствуют расслаблению гладкой мускулатуры.
- На завершающей стадии через гортань вводят интубационную трубку и подключают ее конец к аппарату искусственной вентиляции легких.
Главные преимущества эндотрахеального наркоза – максимальная безопасность для пациента и контроль над глубиной медикаментозного сна. Возможность проснуться во время хирургического вмешательства сводится к нулю, равно как исключается возможность сбоев в работе дыхательной или сердечно-сосудистой системы.
После выхода из наркоза может наблюдаться спутанность сознания, умеренное головокружение, головная боль, тошнота.
Если в ходе операции был установлен дренаж, его удаляют на следующий день после проведения процедуры. До снятия швов кожу ежедневно делают перевязку и обрабатывают кожу антисептическими растворами. Первые несколько часов (от 4 до 6) после холецистэктомии нужно воздержаться от приема пищи, питья, запрещено вставать с постели. Спустя сутки разрешаются небольшие прогулки по палате, прием пищи и воды.
На восьмой-девятый день, если операция прошла успешно, больного выписывают из больницы. На данном реабилитационном этапе важно наладить правильное питание дома, согласно лечебному столу № 5.
Есть нужно дробно, отдавая предпочтение диетическим продуктам. Всю суточную пищу необходимо разделить на 6–7 порций.
Суточная калорийность блюд: 1600–2900 ккал. Есть желательно в одно время, чтобы желчь вырабатывалась только во время еды.
Последний прием пищи должен быть не позднее чем за два часа до сна.
- Лабораторные исследования компонентов крови.
- Магнитно-резонансная томография. Она способна предоставить полную информацию о характере и размере камней в ЖП, очагов воспалений, рубцов.
- Электрокардиограмма.
- Обследование состояния сосудов и органов дыхательной системы.
- Компьютерная томография. Её назначают для выявления спаек и обследования тканей, располагающихся вокруг ЖП.
Анализы компонентов крови позволят оценить состояние внутренних органов пациента и выявить сбой в их работе. К исследованиям относятся:
- развёрнутый и комплексный биохимический анализ;
- проверка на ВИЧ-инфекции, наличие гепатита и сифилиса;
- проведение гемостазиограммы на предмет свёртываемости крови;
- определение группы крови и резус-фактора.
Когда идёт подготовительный этап, пациенту предписывают, к какому врачу идти перед процедурой удаления желчного пузыря. Обязательны посещения терапевта и стоматолога.
Этот метод назначается при сопряжённых перитонитом воспалениях ЖП и заболеваниях путей желчевыведения. При этой процедуре возможны обширные травмы, образование шрамов, различного рода осложнения. Главным достоинством полостного иссечения ЖП является свободный доступ к нему.
Главным образом лечащего врача спрашивают: «Как скоро меня выпишут, если мне удалили желчный пузырь?». Продолжительность пребывания в стационаре зависит от наличия болезненных ощущений, характера осложнений, скорости выздоровления. Самочувствие больного после удаления желчного пузыря — основной фактор в процессе принятия решения о переводе его на амбулаторное лечение.
Как правило, последствия полостного метода, которым удалён желчный пузырь, тяжелее исхода малоинвазивного способа. Поэтому сроки пребывания на стационарном лечении зависят от вида иссечения ЖП. После лапароскопической операции по удалению желчного пузыря выздоровление происходит быстрее.
В постоперационный период специалист может назначить: специальную диету, лекарственные сборы с желчегонным эффектом, медикаментозные средства.
В течение первого месяца после операции нужно питаться часто и небольшими порциями. Ежедневное потребление воды составляет 1,5 литра. Интенсивность физических нагрузок должна быть сведена к минимуму.
Во многих случаях желчнокаменная болезнь не лечится. Просто вырезают пузырь, на этом лечение заканчивается. Однако 40% пациентов продолжают испытывать затруднения по разным причинам. К примеру, высокий тонус сфинктера Одди, не выпускающий желчь в двенадцатиперстную кишку. Следовательно, проявляются схожие последствия.
- Рецидивы (повторное образование камней) после холецистэктомии (удаление желчного пузыря) и холецистостомии (иссечение дна желчного пузыря). Камни появляются внутри печени, в культе желчного пузыря, забивают протоки.
- Постоперационные хронические (воспалительные) заболевания в культе желчного пузыря, протоках, дивертикулах, зарастание путей рубцами, появление свищей, разрастание соединительной либо раковой ткани, билиарный панкреатит, цирроз.
- Воспалительные процессы билиарных путей и пространства, непосредственно прилегающего к месту операции:
- Панкреатит.
- Холецистит культи с осложнениями (перитонит, абсцесс).
- Печёночная либо почечная недостаточность.
- Сепсис.
- Механическая желтуха.
- Повреждение органов вследствие операции, некачественные швы, попадание внутрь инородных тел, выпадение дренажа, грыжи и опухоли.
- Повреждения воротной вены и ветвей, печёночной артерии, поджелудочной железы, двенадцатиперстной кишки.
- Симуляция со стороны нервной системы, фантомные боли, психозы.
Часто послеоперационные симптомы не имеют отношения к проведённым мероприятиям, бывают вызваны нарушениями опорно-двигательного аппарата (невралгией, остеохондрозом).
Удаление воспаленного желчного пузыря может выполняться несколькими способами: открытый, лапароскопический и эндоскопический метод.
Холецистэктомия открытым методом
Малоинвазивная открытая холецистэктомия проводится под общей анестезией, процедура длится от 30 минут до 1,5 часа. Хирург делает рассечение брюшной стенки с правой стороны под реберной дугой, выделяет из жировых тканей желчный пузырь, накладывает лигатуру или клипирует желчные протоки, питающую артерию и отсекает пузырь.
Ложе ушивают или прижигают лазером для остановки кровотечения. На операционную рану накладывают швы, которые снимают через 6–8 дней.
Перед выполнением холецистэктомии человек должен пройти полное медицинское обследование:
- эзофагогастродуоденоскопия;
- УЗИ брюшной полости;
- холецистография;
- биохимический анализ крови;
- комплексное обследование сердца и легких;
- МРТ, компьютерная томография;
- колоноскопия, если есть показания.
Диагностические тесты помогают оценить размеры, структуру пузыря, степень заполнения, функциональность, обнаружить конкременты, спайки в брюшной полости.
Перед оперативным вмешательством пациент должен подготовиться — за неделю необходимо прекратить прием препаратов, ухудшающих свертываемость крови, нестероидных противовоспалительных средств, витамина Е. Нельзя ужинать перед назначенной процедурой, последний прием пищи должен быть не позже 19 часов.
В течение первых 4–6 часов после холецистэктомии пациент находится в палате интенсивной терапии, ему нельзя вставать, есть и пить. Затем разрешают делать по нескольку глотков негазированной воды и аккуратно подниматься под присмотром медицинского персонала. Дренажные трубки извлекают на вторые сутки и заклеивают раневые отверстия.
На следующий день больному можно кушать жидкие каши, кисломолочные продукты. В дальнейшем требуется соблюдение строгой диеты, исключающей жирную, жареную, острую пищу, копчености, крепкий кофе, сладости, спиртное. В первое время необходимо употреблять овсяную кашу, печеные яблоки, легкий суп, отварное диетическое мясо.
Длительность реабилитационного периода после лапароскопической холецистэктомии составляет 15–20 дней, удовлетворительное самочувствие отмечается уже через неделю после выписки из больницы. На протяжении первого месяца пациентам запрещается выполнять интенсивные физические нагрузки, поднимать груз более 2 кг. После полосной операции восстановление может длиться до 2–3 месяцев.
Специального медикаментозного лечения не требуется, для снятия болевого синдрома назначают нестероидные противовоспалительные препараты (Нурофен, Найз), спазмолитики (Но-шпа). Чтобы улучшить переваримость пищи, показан прием пищеварительных ферментов (Креон, Панкреатин).
Через 2 суток после операции разрешается принимать душ, нельзя тереть швы мочалкой, мылом или другими моющими средствами. После гигиенических процедур раны аккуратно промокают полотенцем и обрабатывают антисептиками (йодом, зеленкой). Швы снимают, спустя 1 неделю, эта процедура абсолютно безболезненная.
Пациент с диагнозом ЖКБ должен пройти полное комплексное обследование, которое позволит оценить общее состояние организма и готовность к хирургическому вмешательству. Чтобы подготовиться к лапароскопии, необходимо пройти осмотр у терапевта и сдать следующие анализы:
- общий анализ крови, на глюкозу;
- общий анализ мочи;
- УЗИ;
- коагулограмма;
- биохимический анализ крови;
- ФГ, ЭКГ.
Хирург, который будет проводить лапароскопическую холецистэктомию, должен провести оценку результатов и степени риска, чтобы последствия удаления желчного пузыря были минимальными. За сутки до оперативного вмешательства пациенту запрещается принимать тяжелую пищу, а последний прием должен быть не позднее 19:00.
Вечером проводится очистительная клизма. Непосредственно в день проведения оперативного вмешательства больному нельзя пить.
Если анализы покажут отклонение от нормы, больной должен будет пройти курс лечения. И только после нормализации общего состояния сможет пойти на операцию.
Несмотря на минимальный риск и преимущества лапароскопии, проводить данную процедуру можно не всем, так как есть определенные противопоказания. Так, нельзя делать лапароскопическую холецистэктомию, если у больного уже было какое-нибудь хирургическое вмешательство в области живота.
Кроме того, противопоказанием к хирургическому лечению больного являются:
- сердечно-сосудистые заболевания;
- механическая желтуха;
- беременность (поздний срок);
- разлитой перитонит;
- злокачественные процессы.
Запрещается проводить хирургическое вмешательство, если есть болезнь, при которой нарушается свертываемость крови, неизвестно расположение органов в животе или установлен кардиостимулятор.
Желчнокаменная болезнь появляется в результате отложения камней в самом желчном пузыре и в его протоках. Формируются они из холестерина, билирубина и солей кальция. Широкое распространение ЖКБ получила у людей старшего возраста. Конкременты (камни) бывают разной формы и величины: от 1 мм до 5 см.
Желчнокаменная болезнь стала сегодня одним из самых распространенных явлений среди патологий брюшной полости, и операция по удалению камней в желчном пузыре — один из методов кардинального решения проблемы.
Желчнокаменная болезнь — что это?
Это заболевание, связанное с образованием в желчных протоках и желчном пузыре камней (конкрементов). Оно развивается по следующим причинам:
- застой или изменение состава желчи;
- воспалительные процессы;
- нарушение желчевыделения (дискинезия).
По составу различают три вида камней. Наиболее часто (в 80-90% случаев) встречаются холестериновые камни. Их формированию способствует избыточное содержание холестерина в составе желчи.
При этом происходит формирование кристаллов вследствие выпадения избытка холестерина в осадок.
Ирина 07.05. Операция по удалению желчного пузыря
Дорогие читатели, продолжаем тему о желчном пузыре. Мы с вами поговорили о том, где находится желчный пузырь, каковы его функции, как провести узи желчного пузыря. Сегодня мы поговорим об операции по удалению желчного пузыря. Она называется холецистэктомия. Удаление желчного пузыря может понадобиться в том случае, если в нем или в выходящем из него желчном протоке образуются камни.
Показаниями к проведению операция по удалению желчного пузыря служат следующие ситуации:
- наличие камней в желчном пузыре с признаками острого или хронического воспаления (острый калькулёзный холецистит и хронический калькулёзный холецистит);
- камни в желчных протоках (холедохолитиаз);
- гангрена желчного пузыря
Если больной поступил в больницу в экстренном порядке, то вся предоперационная подготовка происходит непосредственно в стационаре, под контролем лечащего врача – хирурга.
Подготовка к операции по удалению желчного пузыря.
Столкнувшись с перспективой операции по удалению желчного пузыря, наверняка каждый захочет узнать о том, какие методы хирургическоого вмешательства существуют, как она проходит и сколько занимает по времени, а также, в чем состоит подготовка и реабилитационный период.
Методы проведения операции по удалению желчного пузыря
На сегодняшний день в медицине существует два варианта проведения такой операции:
- лапароскопический – оперативное вмешательство производится через маленькие разрезы в брюшной стенке посредством тонких хирургических инструментов;
- традиционный (полостной или открытый) – удаление производится через 15-сантиметровый разрез с правого бока.
Показания к удалению желчного пузыря
Вопрос о границах терапевтического лечения и о показаниях к хирургическому вмешательству в течение многих лет служит предметом дискуссии. По-видимому, правильнее ставить вопрос не обязательной ранней (во время приступа холецистита) операции, а о своевременной операции в тот период, когда еще нет осложнений со стороны печени, поджелудочной железы и других органов.
Ряд авторов приводят следующие основные показания к хирургическому удалению желчного пузыря: 1) рецидивы приступов колик и обострения инфекционного процесса, несмотря на интенсивную комплексную терапию;
2) наличие острого или хронического воспалительного увеличения желчного пузыря;
3) наличие холангита, не поддающегося лечению, особенно при непроходимости желчных путей;
4) появление стойкой желтухи;
5) вторичные (ранние) изменения в печени с нарушением основных ее функций;
6) наличие вторичного панкреатита.
Здесь приведены общие показания к оперативному лечению без учета ряда тяжелых осложнений (перфорация желчного пузыря, перитонит, острый холецистит и др.,) Часто необходима срочная операция.
Медицине известны многие заболевания, связанные с этим внутренним органом. При некоторых патологиях успешно применяются консервативные методы лечения (медикаментозная терапия в комплексе со средствами народной медицины и особой диетой), но есть и такие болезни, справиться с которыми без хирургического лечения попросту невозможно.
Например, месячные при операции желчного пузыря являются противопоказанием, поскольку в этом периоде у женщин в крови повышается уровень гемоглобина, а свертываемость крови ухудшается. Кроме того, риск послеоперационных осложнений также возрастает. Также противопоказаниями к лапароскопии могут быть патологии сердечно-сосудистой и дыхательной системы.
Лапароскопией называется наиболее оптимальный и наименее травматичный для пациента способ хирургического вмешательства, поскольку в процессе такой операции удаление желчного пузыря производится через маленький (по сравнению с полостным вмешательством) разрез.
Лапароскопическому способу удаления этого органа при плановых операциях в настоящее время отдается наибольшее предпочтение, поскольку осложнения лапароскопии этого органа минимальны.
Как удаляют желчный пузырь? Лапароскопическую холецистэктомию проводят под общей анестезии. Длительность манипуляции может составлять от 40 минут до 3 часов, все зависит от индивидуальных особенностей и сложности случая.
Первым делом производят введение диоксида углерода в брюшную полость. Данный момент является крайне важным, т.к. в противном случае будет трудно выполнять манипуляции на органах.
Для нагнетания газа используется специальный прибор называемый инсуфлятором. С его помощью осуществляется постоянная подача диоксида углерода, поддерживающая стабильное давление газа в брюшной полости.
Затем производят проколы в брюшной стенке для введения троакаров – приспособлений, обеспечивающих доступ инструментов в брюшную полость без потери газа.
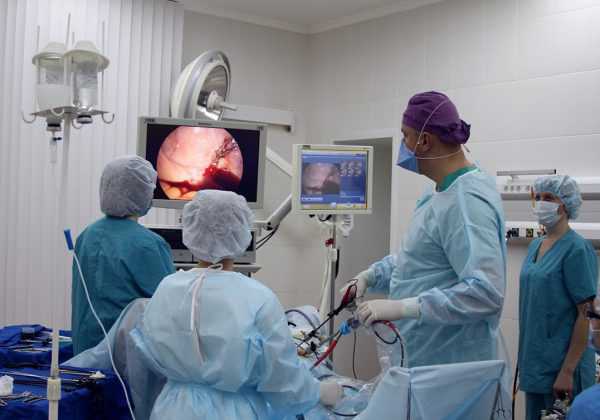
Около пупка также производят прокол, через который вводят лапароскоп. Данный прибор представляет собой оптическую трубку, через которую передается изображение на экран. При этом, за ходом операции могут наблюдать все присутствующие в операционном зале. Лапароскоп может давать 40-кратное увеличение, что делает визуализацию органов еще отчетливее.
Также необходимо через троакары ввести электрический коагулятор и зажимы, удерживающие желчный пузырь. Методом электрической коагуляции удается отделить желчный пузырь от печени и выделить важные анатомические структуры (артерии, протоки), которые в последующем клиппируются.
После того как хирург убедится что клипсы наложены надежно, производят пересечение клиппированных артерий и протоков. Чтобы облегчить выведение желчного пузыря наполненного камнями, конкременты предварительно дробят, поэтому их не всегда удается увидеть после холецистэктомии.
Если операция прошла без осложнений, то можно обойтись без последующего дренирования брюшной полости, но большинство хирургов предпочитают подстраховаться. Дренаж представлен резиновой или силиконовой трубкой, которая выводится через одно из послеоперационных отверстий.
Дренаж необходим для удаления жидкости, которая может скапливаться в оперированном участке. Лапароскопическое удаление желчного пузыря менее травматично и более удобного для пациента, поэтому после холецистэктомии реабилитация занимает гораздо меньше времени.
Состояние больного после холецистэктомии характеризуется появлением общей слабости и небольшой дезориентации. По окончании операции пациента помещают на пару часов в отделение интенсивной терапии.
Делается этого для того, чтобы тщательно осмотреть больного и проследить, как он выходит из наркоза. Если у больного есть сопутствующие тяжелые заболевания или если операция прошла с осложнениями, то тогда длительность пребывания в отделении интенсивной терапии увеличивается.
После того как доктор убедится, что жизни больного ничего не угрожает его переводят в хирургическое отделение для послеоперационного наблюдения. После хирургического вмешательства пациенту запрещается есть и пить в течение 6 часов.
Больному разрешается вставать с кровати через 5 часов. Подниматься необходимо медленно и постепенно.
Предварительно лучше посидеть некоторое время, удостовериться, что нет головокружения и резкой боли в абдоминальной области. Вставать с кровати лучше всего в присутствии медсестер.
Жизнь без желчного пузыря почти не отличается от той, что была до операции. После удаления желчного пузыря пациентам рекомендуют в течение некоторого времени придерживаться определенной диеты, которая позволит снизить нагрузку на органы пищеварения и даст организму время на адаптацию.
В течение 2-4 месяцев могут наблюдаться нарушения стула. Через полгода после операции функция испражнения приходит в норму, и пациент начинает чувствовать улучшение.
Необходимо сказать, что при длительном течении холецистита могут поражаться и другие органы (желчные протоки, поджелудочная железа). В таких ситуациях удаление желчного пузыря не устранит все симптомы и для коррекции пищеварения потребуется дополнительное лечение.
На следующий день после удаления желчного пузыря пациенту разрешается свободно передвигаться по отделению, есть жидкую пищу и постепенно возвращаться к привычному образу жизни. В течение недели после лапароскопического вмешательства полностью запрещается любое употребление алкоголя, кофе, шоколада, жареной, жирной, копченой пищи.
Если операция прошла без осложнений, то дренаж обычно удаляют на следующий день. Процедура удаления дренажа безболезненна и не занимает много времени.
Молодым пациентам разрешается идти домой на следующий день после операции, а пожилым желательно понаблюдаться в стационаре 2 дня минимум. При выписке, больному на руки выдается лист нетрудоспособности, если он необходим, а также выписной лист, в котором будет указан диагноз, рекомендации по лечению и результаты анализов.
Лист нетрудоспособности выписывается не более чем на 3 дня после выписки. Если его необходимо продлить, то по этому вопросу лучше всего обратиться к хирургу по месту жительства.
Удалили желчный пузырь — какие лекарства принимать?
Если анализ покажет содержание в желчи большого количества компонентов, которые провоцируют желчное камнеобразование, то необходим курсовой прием специальных медицинских препаратов, в составе которых много жёлчных кислот. К таким лекарствам относятся: «Холензим», «Лиобил», «Аллохол», «Осалмид» и «Цикловалон». Большая часть таких препаратов также имеет хороший желчегонный эффект.
Помимо перечисленных выше медикаментов, пациентам без желчного пузыря прописывают специальные лекарственные средства с высоким содержание урсодезоксихолевой кислоты (например, «Урсосан», «Энтеросан», «Гепатосан» и «Урсофальк»).
Эта кислота абсолютно безопасна для организма, но позволяет нормализовать жёлчный состав. Таблетки после удаления желчного пузыря необходимо пить строго по предписанной схеме.
В первое время после операции больным придется пить антибиотики, нарушающие кишечную микрофлору. После этого обязательно необходимо пропить лекарство для её восстановления. К таким препаратам относятся: «Линекс», «Бифидобактерин», «Бифидум» и так далее.
Возможный болевой синдром хорошо купируют спазмолитические лекарственные средства, такие, как «Но-шпа», «Бускопан», «Дюспатолин» и другие, выпускающиеся в виде капсул и таблеток.
Повышенное газообразование и отрыжку хорошо устраняют препараты «Метеоспазмил», «Эспумизан», «Саб-симплекс» и т.д.
Для стимулирования моторики органов ЖКТ, как правило, выписывают «Мотилиум», «Церукал» и «Дебридат».
Кроме этого, в список необходимых препаратов могут входить общеукрепляющие и ферментосодержащие лекарства (например, «Креон», «Эссенциале Форте», «Фестал») и комплекс поливитаминов.
И помните: если удален желчный пузырь – какие лекарства нужно принимать решает только лечащий врач. Самолечение способно нанести серьезный вред вашему здоровью!
Противопоказано употребление жареного, жирного и острого, а также кислых соков, газированных напитков и алкоголя. Если такую диету не соблюдать — возможно появление в желчевыводящих протоках желчных камней крупного размера, которые способны привести к закупорке желчных путей, а это – очень опасно для организма.
Противопоказания
Относительные противопоказания к проведению операции: ранее перенесенные хирургические вмешательства в области живота, синдром Мириззи, желтуха, острое воспаление желчных протоков, выраженная атрофия или склероз ЖП. Ограничений для открытой холецистэктомии гораздо меньше, так как врач имеет свободный доступ к органу.
Проводить операцию при ЖКБ можно, только если имеются определенные показания к этому. Показания к холецистэктомии:
- размер конкрементов более 1 см в диаметре;
- есть вероятность закупорки желчного протока;
- острый холецистит;
- полипы желчного пузыря;
- бессимптомное течение холецистолитиаза.
Холецистэктомия – это удаление желчного пузыря, показаниями к которому являются наличие в нем камней или острый холецистит. Также операция может быть назначена и при хроническом холецистите, при котором не наблюдается образование камней.
Если больной испытывает постоянные боли из-за того, что камни препятствуют оттоку желчи, необходимо немедленное удаление желчного пузыря. В целом, операция не выявляет сложностей в проведении, и при удачном течении лечения, больного через пару дней можно выписывать домой.
Существует ряд причин, при наличии которых врачи назначают проведение холецистэктомии:
- Наличие камней в желчном пузыре (желчнокаменная болезнь).
- Образование камней в желчных протоках (холедохолитиаз).
- Острые воспалительные процессы в области желчного пузыря (холецистит).
- Возможно назначение операции при воспалении поджелудочной железы (панкреатит).
Желчный пузырь влияет на слаженную работу человеческого организма только при отсутствии патологических изменений в нем. В противном случае орган превращается в хронический резервуар инфекции, появляется болевой синдром, нарушается функция поджелудочной железы, и больного начинают беспокоить неприятные симптомы.
Открытая холецистэктомия выполняется практически всем пациентам по жизненным показаниям. Лапароскопия имеет абсолютные и относительные противопоказания. Категорически запрещено проводить операцию, если у пациента:
- воспаление брюшной полости;
- уплотнение в районе шейки желчного пузыря;
- ожирение последних стадий;
- последний триместр беременности;
- инфаркт миокарда;
- онкология желчного пузыря.
Последствия
Доктор сообщает больному обо всех осложнениях, какие могут быть после удаления желчного пузыря. Но их довольно сложно предсказать, поскольку они зависят от разных причин.
Осложнения при хирургическом удалении желчного пузыря способны спровоцировать:
- воспаления ЖП в хронической стадии;
- возраст;
- лишний вес;
- нетипичное строение ЖП;
- очаги воспалений в тканях оперируемой области.
Осложнения после удаления желчного пузыря подразделяются на:
- Ранние. Проявляются в виде открывшегося повторного кровотечения, перитонита, гнойных воспалений под диафрагмой и печенью.
- Поздние. К этому виду осложнений относится желтуха, развитие неучтённых перед процедурой иссечения ЖП заболеваний.
- Операционные – последствия неквалифицированных действий хирурга.
Во избежание осложнений после операции по удалению желчного пузыря необходимо пройти комплексное обследование, довериться опытному квалифицированному хирургу, соблюдать постоперационные рекомендации специалиста.
Если у больного не выявлены ухудшения состояния, на полное его выздоровление после операции по удалению желчного пузыря потребуется несколько месяцев. Однако какие бы ни были последствия, если удалили желчный пузырь, важно соблюдать ряд правил. Восстановление пищеварения после удаления желчного пузыря рекомендуется начинать со специальной диеты.
Во избежание нежелательных последствий после удаления желчного пузыря рекомендовано комплексное лечение. В него специалисты советуют включать народные методы.
Последствия удаления желчного пузыря у женщин зачастую проявляются в виде продолжительных болей интенсивного характера в правом подреберье.
У больного могут отмечаться приступы тошноты, сопряжённые с сильными болезненными приступами в зоне пупка. Если при этом его часто рвёт, знобит, поднимается температура, необходимо показаться доктору. Такие последствия операции на желчном пузыре бывают крайне опасными.
В 20–50% развивается постхолецистэктомический синдром, вызывающий ухудшение общего состояния больного. Причина патологии — не диагностированные болезни пищеварительной системы, ошибка хирурга во время проведения операции. Чтобы максимально снизить риск осложнений, требуется тщательная диагностика в подготовительном периоде.
Профилактика
Получается, что устранять следует причины желчекаменной болезни. Борьба с последствиями слишком дорого обходится.
Первичная профилактика заболеваний желчного пузыря, опасных холецистэктомией: физический труд, сохранение активного двигательного режима, предупреждение психоэмоционального напряжения, устранение инфекций, обменных нарушений.
Вторичная профилактика повторного образования камней — ферментотерапия, психологическая реабилитация, санаторно-курортное лечение, своевременная диагностика и лечение осложнений.
Сколько живут люди после удаления желчного пузыря? При соблюдении рекомендаций врачей – состояние после холецистэктомии или лапароскопии не влияет на продолжительность жизни.
Диета
Неблагоприятные последствия после удаления желчного пузыря могут спровоцировать входящие в рацион продукты. Важно по рекомендации врача соблюдать диету.
В список основных продуктов, разрешённых после удаления желчного пузыря включены:
- мясо постных сортов;
- лёгкие супы;
- овсяная, гречневая крупы;
- нежирная кисломолочная продукция.
К запрещённым продуктам относятся:
- жареные, жирные блюда;
- пряная, солёная, маринованная еда;
- рыба;
- сладкая пища;
- шоколад;
- крепко заваренный чай, кофе;
- алкогольные напитки;
- газированная вода;
- хлебобулочные изделия из муки высшего сорта.
Наряду с этим крайне желательно отказаться от табакокурения. В постоперационный период необходимо следить за регулярностью стула. Ни в коем случае нельзя допускать запоров.
Есть несколько вариантов такого питания, которые необходимо соблюдать как в процессе подготовки к хирургическому вмешательству, так и в течение всего реабилитационного периода. Оптимальным является соблюдение такой диеты на протяжении всей жизни пациента.
Это принцип подразумевает употребление пищи небольшими порциями, но часто (от пяти до семи раз в день). Это значительно снижает нагрузку на систему пищеварения в условиях отсутствия жёлчного пузыря.
Еда – это главный стимулятор желчеобразования, вследствие чего она не позволяет желчи застаиваться и стимулирует её отведение через желчные протоки.
Некоторые продукты обладают усиленным желчегонным эффектом. К таким пищевым продуктам относятся: нерафинированные виды растительных масел первого отжима (особенно – льняное и оливковое), свекла, морковь и некоторые другие.
Подробнее состав различных вариантов диеты №5 ВЫ можете узнать у лечащего врача или посмотреть в Интернете. Мы лишь приведем список продуктов, которые пациенты после операции холецистэктомии должны исключить из своего рациона:
- жирные блюда;
- жареные блюда;
- копчености;
- различные соленья;
- консервированные овощи и продукты питания;
- икра;
- некоторые виды орехов;
- все виды грибов;
- острые специи;
- лук;
- чеснок;
- пряности;
- яичные желтки;
- жирное мясо, птица и рыба;
- бульоны на основе этих продуктов;
- сдобная выпечка;
- свежий белый хлеб (можно только в виде сухариков);
- различные сладости (особенно шоколад и мороженое);
- крепкий черный чай;
- кофе (как молотый, так и растворимый);
- любые виды алкогольных напитков, включая пиво;
- газированные напитки;
- соки в пакетах.
Помните: удаление желчного пузыря – не приговор. Подавляющее большинство пациентов после операции такого рода возвращаются к полноценной жизни и чувствуют себя прекрасно.
А если у Вас остались какие-либо вопросы – обратитесь к своему лечащему врачу – и он подробно и квалифицированно на них ответит. И все-таки болезнь лучше предупредить, чем потом долго лечить.
Питайтесь правильно, ведите активный образ жизни – и многих проблем со здоровьем можно избежать.
Диета – это основа профилактики осложнений после удаления желчного пузыря. В течение месяца пациенту желательно отказаться от употребления спиртосодержащих напитков, простых углеводов и «тяжелой» пищи.
На период восстановления рекомендовано соблюдать дробный режим питания – небольшими порциями 6-8 раз в день. Это позволит снизить нагрузку на пищеварительную систему и даст возможность организму адаптироваться к новым условиям.
В течение 30 дней послеоперационного периода лучше всего отдавать предпочтение кисломолочным продуктам (кефир, творог, ряженка). Вводить продукты в рацион нужно постепенно.
Через месяц необходимо проконсультироваться с гастроэнтерологом по поводу расширения рациона.
Чтобы минимизировать возможные послеоперационные последствия, первое время на жизнедеятельность пациента накладывают определенные ограничения. Первые полгода после холецистэктомии нельзя поднимать тяжести весом более 2 кг. Обязательны ежедневные пешие прогулки, легкая гимнастика, но нельзя выполнять упражнения с задействованием пресса.
Обязательна коррекция питания, которая подразумевает:
- Обильное питье.
- Исключение спиртосодержащих напитков. Под особым запретом пиво, так как оно сильно затрудняет работу печени и поджелудочной железы.
- Дробное питание – 6 раз в день.
- Исключение холестеринсодержащих продуктов на 1 месяц, затем их содержание в рационе допускается в минимальном количестве.
Восстановление после холецистэктомии требует минимальной медикаментозной терапии. Прооперированному могут назначить анальгетики и спазмолитики для снятия болевого синдрома.
Обязателен прием медикаментов на основе урсодеоксихолевой кислоты, которые предотвращают возможность развития микрохолелитиаза и улучшают литогенность желчи. Хирург расскажет, как ухаживать за ранами, так как при различных методиках холецистэктомии подразумевается различный уход за швами.
Стоит ли отказываться от операции по удалению желчного пузыря?
Если у человека наблюдаются такие симптомы, как колики под правым ребром, вздутие живота, горечь во рту и некоторые другие, врач после диагностики может поставить диагноз желчнокаменная болезнь. Интернет-источники предлагают массу методов, как вывести камни из желчного пузыря и избавиться от них навсегда, используя народные рецепты. Но делать этого не стоит, так как в некоторых случаях при такой болезни показано удаление желчного пузыря.
Хирурги сходятся во мнении, что даже больных с бессимптомным камненосительством стоит оперировать, так как болезнь может остро проявиться и привести к серьезным, порой летальным последствиям. Некоторые осложнения – хронический холецистит, наличие свищей в желчном пузыре или холецистит, симулирующий опухоль – протекают без клинических проявлений, что в перспективе приводит к раковым опухолям. По этим соображениям рекомендовано полное удаление желчного пузыря, если в нем есть камни.
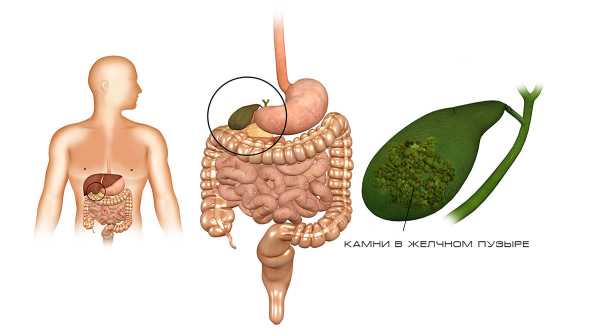
Показания к удалению
Желчный пузырь влияет на слаженную работу человеческого организма только при отсутствии патологических изменений в нем. В противном случае орган превращается в хронический резервуар инфекции, появляется болевой синдром, нарушается функция поджелудочной железы, и больного начинают беспокоить неприятные симптомы.
Холецистэктомия (полное удаление этого органа) проводится в следующих случаях:
- Холедохолитиаз. Форма желчнокаменной болезни (ЖКБ), при которой конкременты (камни) образуются в просвете общего протока. Он опасен развитием следующих осложнений: воспаление протоков, их закупорка с нарушением оттока желчи, билиарный панкреатит. В ходе холецистэктомии хирург дополнительно санирует желчные протоки. При этом дренажи оставляют на длительное время.
- Обструкция желчных путей. Холецистэктомия назначается, если диагностирована закупорка желчных путей или протока, который ведет в двенадцатиперстную кишку.
- Острый холецистит. При отсутствии лечения болезнь приводит к летальному исходу менее чем в 5% случаев. У остальных больных остается риск развития осложнений: гнойное воспаление брюшины, сепсис, перфорация и некроз стенок желчного пузыря, формирование внутрибрюшных абсцессов. Если заболевание возникло на фоне уже имеющейся желчнокаменной болезни, врач может принять решение о срочной операции.
- Симптомы ЖКБ. Абсолютное показание к холецистэктомии – приступы желчной колики при диагностированной ЖКБ. Операция рекомендована при проявлении «малых» симптомов болезни: горечь во рту, ноющие болезненные ощущения в подреберье справа, чувство тяжести после принятия пищи, локализованное в той же области.
- Бессимптомная ЖКБ. В основном холецистэктомию в данном случае проводят из-за риска развития злокачественной опухоли, но процент такого исхода мал – менее 2%. Многие больные ЖКБ живут с камнями в желчном пузыре до 20 лет, поэтому пожилым людям при выявлении конкрементов в этом органе операцию не назначают. Показаниями для его удаления при бессимптомном течении ЖКБ становятся следующие:
- сочетанная операция, проводимая по поводу ожирения;
- конкременты в желчном пузыре более 2,5 см;
- гемолитическая анемия;
- предполагаемая продолжительность жизни больного 20 лет и более.
Операция при бессимптомных камнях не проводится, если у пациента поставлен диагноз цирроз печени либо сахарный диабет, а также после проведенной трансплантации органов.
- Кальциноз. Это абсолютное показание к холецистэктомии. Представляет собой обызвествление стенок органа и имеет риск развития злокачественной опухоли – 25%.
- Острый воспалительный процесс. Развиваясь в желчном пузыре, он вызывает нарушение стенки этого органа и рядом расположенных тканей. Причинами такого состояния становятся конкременты, которые опускаются и закрывают желчные протоки.
- Полипы желчного пузыря. Холецистэктомия обязательна при выявлении полипов, обнаруженных на фоне ЖКБ. Операцию проводят и в том случае, если такие образования имеют сосудистую ножку или размер более 1 см. Это говорит о высоком риске малигнизации полипов в опухоль (до 33%).
- Перфорация желчного пузыря. К этому могут приводить:
- злокачественные опухоли;
- тяжелые травмы живота;
- системные заболевания;
- болезни желчного пузыря, протекающие хронически;
- красная волчанка.
- Холестероз. Данное состояние характеризуют отложением холестерина на стенках органа, и на фоне ЖКБ является показанием к вмешательству, если нарушена функция желчного пузыря. Холецистэктомию проводят и тем пациентам, у которых диагностирована ЖКБ, но они проживают в отдаленных районах, где отсутствует возможность оказания экстренной помощи при резком ухудшении состояния. Врачи рекомендуют удалять желчный пузырь тем камненосителям, которые часто путешествуют и могут оказаться в ситуации, когда потребуется неотложная операция, но возможности ее провести не будет. После оперативного удаления органа в 95% случаев симптоматика желчнокаменной болезни исчезает.
Методики холецистэктомии
Имеется 3 подхода к удалению желчного пузыря, которые с одинаковой частотой используются хирургами:
- Традиционный открытый. Применяется в случаях, когда орган инфицирован, воспален или в его полости имеются конкременты больших размеров. Для вмешательства используют стандартный хирургический инструмент, скальпелем делают разрез в правой подреберной зоне (15 сантиметров). Ткани и мышцы отводят назад, печень смещают, чтобы обеспечить доступ к желчному пузырю. Из него вырезают артерии, пузырные протоки, сосуды, только после этого удаляют сам орган. Обязательная процедура – проверка общего желчного протока для выявления в нем конкрементов. Пациенту ставят дренажную трубку, которую спустя несколько дней после операции удаляют. Разрез в брюшине зашивают.
- Миниинвазивный открытый. Методика идентична предыдущему способу проведения операции, но все манипуляции выполняют через мини-разрез в брюшине (область правого подреберья), который имеет длину менее 7 см. Это позволяет при традиционном вмешательстве минимизировать травмирование передней брюшной стенки. Сроки восстановления больных после миниинвазивной операции дольше, чем после лапароскопии, но короче, чем после традиционного открытого способа оперирования.
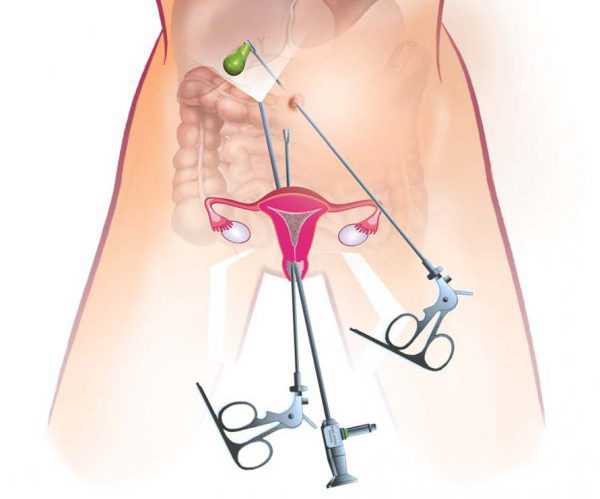
- Лапароскопический. Лапароскопическим доступом можно провести две различные операции на пузыре:
- полное удаление органа;
- удаление камней из желчного пузыря.
Лапароскопия органа – это эндоскопическое вмешательство, проводимое через 4 мини-разреза в области брюшины. Проколы имеют диаметр не более 1 см, поэтому после вмешательства рубцы остаются незаметными. Через разрезы при помощи специального насоса подают углекислый газ, что позволяет создать свободное пространство для проведения операции. После введения в брюшину троакаров и лапароскопа (видеокамеры с миниатюрным фонариком) хирург видит орган на экране, что позволяет ему безошибочно провести хирургические манипуляции. При проведении лапароскопии сначала пересекают лазерным лучом пузырный проток и артерию. Затем желчный пузырь отделяют лазером от печени, подобные манипуляции выполняют через троакар. В российских клиниках для лапароскопии используют лазер (аппарат высокоэнергетического излучения) и лазерную установку «ИРЭ Плюс». Такая аппаратура позволяет снизить процент послеоперационных осложнений, уменьшить количество поврежденной ткани и стимулировать клетки к восстановлению. Удаление конкрементов происходит за счет их дробления лазером, затем их мелкие частицы выходят по желчевыводящим протокам. Однако если камней в полости органа много, то их удалять нецелесообразно, так как желчный пузырь уже патологически изменен. Поэтому проводится лапароскопия с полным удалением пузыря. Если поставлена цель избавиться от мелких камней, то их дробление не обязательно. Для этого применяется литолическая терапия при помощи лекарств на основе урсодезоксихолевой кислоты – Урсофальк, Урсосан. После курса лечения камни становятся мелкими и самопроизвольно выходят из пузыря.
Противопоказания к лапароскопическому вмешательству
Открытая холецистэктомия выполняется практически всем пациентам по жизненным показаниям. Лапароскопия имеет абсолютные и относительные противопоказания. Категорически запрещено проводить операцию, если у пациента:
- воспаление брюшной полости;
- уплотнение в районе шейки желчного пузыря;
- ожирение последних стадий;
- последний триместр беременности;
- инфаркт миокарда;
- онкология желчного пузыря.
Относительными противопоказаниями, когда при некоторых обстоятельствах врач принимает решение об операции, являются:
- желтуха;
- острый холецистит, если после возникновения его симптомов прошло более 72 часов;
- острый панкреатит;
- воспаление общего протока;
- оперативные вмешательства в верхней части живота, проведенные в последние полгода;
- цирроз печени;
- атрофия или склероз желчного пузыря;
- синдром Мириззи.
В медицинской практике нередки случаи, когда лапароскопию приходится прекращать и неотложно проводить открытую холецистэктомию.
Питание и восстановление после холецистэктомии
Чтобы минимизировать возможные послеоперационные последствия, первое время на жизнедеятельность пациента накладывают определенные ограничения. Первые полгода после холецистэктомии нельзя поднимать тяжести весом более 2 кг. Обязательны ежедневные пешие прогулки, легкая гимнастика, но нельзя выполнять упражнения с задействованием пресса.
Обязательна коррекция питания, которая подразумевает:
- Обильное питье.
- Исключение спиртосодержащих напитков. Под особым запретом пиво, так как оно сильно затрудняет работу печени и поджелудочной железы.
- Дробное питание – 6 раз в день.
- Исключение холестеринсодержащих продуктов на 1 месяц, затем их содержание в рационе допускается в минимальном количестве.
Восстановление после холецистэктомии требует минимальной медикаментозной терапии. Прооперированному могут назначить анальгетики и спазмолитики для снятия болевого синдрома. Обязателен прием медикаментов на основе урсодеоксихолевой кислоты, которые предотвращают возможность развития микрохолелитиаза и улучшают литогенность желчи. Хирург расскажет, как ухаживать за ранами, так как при различных методиках холецистэктомии подразумевается различный уход за швами.
Выполняя все рекомендации и назначения врача, остается лишь небольшая вероятность возникновения осложнений со стороны ран, сопутствующих камней, желчеистечения и т. п. Поэтому при любом ухудшении состояния после проведенной холецистэктомии стоит срочно обратиться к врачу.
Пройдите тест на импотенцию Узнайте о своей зоне риска и возможной импотенции Тест на ДГЖП Доброкачественная гиперплазия предстательной железы Шкала оценки эректильной дисфункции Тест на вероятность проблем с эрекцией AMS опросник Тест на дефицит тестостерона в организме Тест на простатит Тест на вероятность развития простатита Поиск ближайшей клиники Найдите ближайшее к дому медицинское учреждение Видео-коллекция Видео-инструкции наших экспертов по урологии Библиотека Книги об урологических заболеванияхНаверх
Удаление желчного пузыря: методики и возможные осложнения
Холецистэктомия — это хирургическое удаление желчного пузыря. Операция проводится при образовании камней, бескаменном, острой или хронической форме холецистите, дисфункции, атрофии органа. Резекция выполняется открытым или малоинвазивным эндоскопическим способом.
Когда требуется удаление
Желчь нужна организму для растворения жиров в полости кишечника, ее запасы скапливаются в желчном пузыре и после приема пищи выбрасываются в двенадцатиперстную кишку, ускоряя переваривание, оказывая бактерицидное действие. Если в органе образуются конкременты, происходит спазм сфинктера Одди, отток желчных кислот затрудняется, стенки пузыря растягиваются и травмируются, развивается острое воспаление, а так же диспепсические расстройства. Пациент жалуется на тяжесть и режущие боли в животе после приема пищи, тошноту, рвоту, метеоризм, запоры или диарею, изжогу.

Показания к удалению желчного пузыря:
- закупорка желчных протоков;
- конкременты в выводящих путях;
- острый холецистит;
- желчнокаменная болезнь;
- кальциноз;
- дисфункция органа;
- разрыв желчного пузыря;
- холестериновые полипы;
- холестероз — отложение липопротеидов на стенках органа.
Врачи имеют различное мнение по поводу того, нужно удалять или нет пузырь при желчнокаменной болезни без клинических симптомов. Большинство хирургов согласны, что операция необходима, если конкременты достигают более 2 см в диаметре, так как существует большая вероятность закупорки протоков. Плановое оперативное вмешательство рекомендуется людям, страдающим сахарным диабетом.
Длительное присутствие камней в желчном пузыре может приводить к образованию кальциноза стенок, карциноме органа, риск малигнизации повышается с возрастом. Вовремя проведенная холецистэктомия исключает такую вероятность, предупреждает развитие осложнений, которые нередко наблюдаются при остром воспалении.
Срочные показания к холецистэктомии — это перфорация желчного пузыря. Это состояние сопровождает следующие заболевания:
- травма живота;
- осложнение хронического холецистита;
- злокачественные опухоли;
- системная красная волчанка.
Желчные кислоты выходят за пределы органа, способствуют образованию внутреннего абсцесса, холецисто-кишечного свища.
Противопоказания
Операции по удалению желчного пузыря способом лапароскопии нельзя проводить в таких случаях:
- бессимптомная желчнокаменная болезнь у пациентов старше 70 лет;
- сердечно-сосудистая, почечная, дыхательная недостаточность;
- последний триместр беременности;
- воспаление брюшной полости — перитонит;
- инфаркт миокарда;
- спайки;
- цирроз печени;
- острый холецистит, длящийся дольше 72 часов;
- плохая свертываемость крови;
- раковые опухоли;
- крупные грыжи брюшной стенки;
- острый панкреатит;
- уплотнение шейки желчного пузыря.
Относительные противопоказания к проведению операции: ранее перенесенные хирургические вмешательства в области живота, синдром Мириззи, желтуха, острое воспаление желчных протоков, выраженная атрофия или склероз ЖП. Ограничений для открытой холецистэктомии гораздо меньше, так как врач имеет свободный доступ к органу.
Методики операций
Удаление воспаленного желчного пузыря может выполняться несколькими способами: открытый, лапароскопический и эндоскопический метод.
Полостная операция проводится путем рассечения брюшной стенки, она назначается при остром воспалении, высоком риске инфицирования, перфорации стенок, холедохолитиазе, при камнях крупного размера, которые нельзя извлечь другим способом.
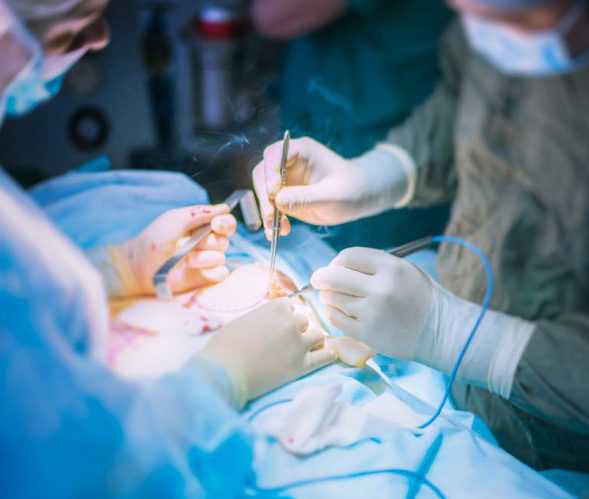
Холецистэктомия открытым методом
Малоинвазивная открытая холецистэктомия проводится под общей анестезией, процедура длится от 30 минут до 1,5 часа. Хирург делает рассечение брюшной стенки с правой стороны под реберной дугой, выделяет из жировых тканей желчный пузырь, накладывает лигатуру или клипирует желчные протоки, питающую артерию и отсекает пузырь. Ложе ушивают или прижигают лазером для остановки кровотечения. На операционную рану накладывают швы, которые снимают через 6–8 дней.
При полосной открытой холецистэктомии делают рассечение по белой линии живота, разрез должен обеспечивать хороший доступ непосредственно к желчному пузырю, выводящим протокам, печени, тонкому кишечнику, поджелудочной железе. Показание к операции — перитонит, сложные патологии выводящих протоков, перфорация пузыря, хронический, острый холецистит.
К недостаткам открытой холецистэктомии относятся частые постоперационные осложнения:
- парез кишечника;
- вентральные грыжи;
- сложный и длительный восстановительный период;
- ухудшение дыхательной функции.
Открытый способ холецистэктомии может проводиться по жизненным показаниям у большого количества пациентов, в то время как удалять желчный пузырь методом лапароскопии можно, только если нет противопоказаний. В 1–5% случаев вырезать орган через небольшое отверстие невозможно. Это связано с особенностями анатомического строения билиарной системы, воспалительным или спаечным процессом.
Особенности лапароскопической холецистэктомии
Наиболее щадящим методом лечения является операция по удалению желчного пузыря лапароскопическим способом. Вмешательство производят через небольшие проколы в брюшине и пупке, в отверстия вводят специальные инструменты (лапароскоп, троакары), оснащенные видеокамерой, зажимами, ножом — с их помощью накладывают клипсы на кровеносные сосуды и желчный проток, делают резекцию и извлекают пузырь. Для коагуляции ложа используют лазер или ультразвук. За ходом операции врач следит по монитору. После извлечения троакаров (5 и 10 мм) ставят дренаж на сутки, затем его его удаляют и раны ушивают рассасывающимся материалом, заклеивают пластырем.
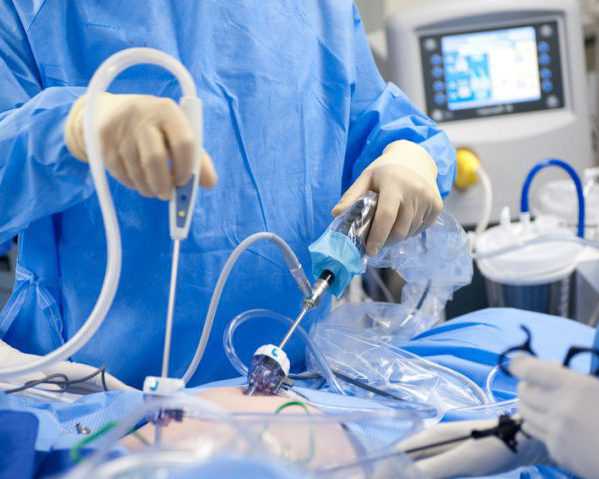
Микролапароскопическая операция выполняется инструментами меньшего диаметра, троакары имеют размер 2 мм и только один из них 10 мм, через который извлекается пузырь. После такого хирургического вмешательства человек быстро восстанавливается, на коже остаются небольшие рубцы.
Лапароскопия — это менее опасный способ лечения, его основным преимуществом является быстрое восстановление пациента, минимальный риск инфицирования. Реабилитация занимает до 20 дней, у человека практически не остается шрамов, не требуется длительная госпитализация и снятие швов, больного выписывают из стационара на 3–4 сутки.
В 10–20% случаев выполняется конверсия — переход от лапароскопической операции на желчном пузыре к открытой. Показанием служит разрыв стенок органа, выпадение камней в брюшную полость, массивное кровотечение, особенности анатомического строения внутренних органов.
Удаление по технологии NOTES
Это эндоскопический метод хирургического вмешательства, который позволяет удалить желчный пузырь без наружных разрезов через природные отверстия. Технология NOTES выполняется путем введения гибкого эндоскопа через ротовую полость или влагалище. Основным преимуществом операции является отсутствие рубцов на брюшной стенке. Инновационная методика пока не имеет широкого применения, находится в стадии разработки и клинического тестирования.
Каким способом будет происходить удаление желчного пузыря, решает лечащий врач. Хирург подбирает необходимый метод терапии с учетом формы патологии, общего состояния пациента, наличия сопутствующих недугов.
Правила подготовки к операции
Перед выполнением холецистэктомии человек должен пройти полное медицинское обследование:
- эзофагогастродуоденоскопия;
- УЗИ брюшной полости;
- холецистография;
- биохимический анализ крови;
- комплексное обследование сердца и легких;
- МРТ, компьютерная томография;
- колоноскопия, если есть показания.
Диагностические тесты помогают оценить размеры, структуру пузыря, степень заполнения, функциональность, обнаружить конкременты, спайки в брюшной полости.
Перед оперативным вмешательством пациент должен подготовиться — за неделю необходимо прекратить прием препаратов, ухудшающих свертываемость крови, нестероидных противовоспалительных средств, витамина Е. Нельзя ужинать перед назначенной процедурой, последний прием пищи должен быть не позже 19 часов.

Больному ставят клизму или дают слабительные препараты для очищения кишечника (Эспумизан по показаниям). В день, когда должна проходить операция, запрещается употреблять пищу и пить какие-либо напитки. Перед удалением желчного пузыря купируют приступ, снимают болевой синдром, может потребоваться проведение терапии сопутствующих патологий.
Как проходит послеоперационный период
В течение первых 4–6 часов после холецистэктомии пациент находится в палате интенсивной терапии, ему нельзя вставать, есть и пить. Затем разрешают делать по нескольку глотков негазированной воды и аккуратно подниматься под присмотром медицинского персонала. Дренажные трубки извлекают на вторые сутки и заклеивают раневые отверстия.
На следующий день больному можно кушать жидкие каши, кисломолочные продукты. В дальнейшем требуется соблюдение строгой диеты, исключающей жирную, жареную, острую пищу, копчености, крепкий кофе, сладости, спиртное. В первое время необходимо употреблять овсяную кашу, печеные яблоки, легкий суп, отварное диетическое мясо.
Длительность реабилитационного периода после лапароскопической холецистэктомии составляет 15–20 дней, удовлетворительное самочувствие отмечается уже через неделю после выписки из больницы. На протяжении первого месяца пациентам запрещается выполнять интенсивные физические нагрузки, поднимать груз более 2 кг. После полосной операции восстановление может длиться до 2–3 месяцев.

Специального медикаментозного лечения не требуется, для снятия болевого синдрома назначают нестероидные противовоспалительные препараты (Нурофен, Найз), спазмолитики (Но-шпа). Чтобы улучшить переваримость пищи, показан прием пищеварительных ферментов (Креон, Панкреатин).
Через 2 суток после операции разрешается принимать душ, нельзя тереть швы мочалкой, мылом или другими моющими средствами. После гигиенических процедур раны аккуратно промокают полотенцем и обрабатывают антисептиками (йодом, зеленкой). Швы снимают, спустя 1 неделю, эта процедура абсолютно безболезненная.
Какие бывают осложнения
После удаления желчного пузыря могут наблюдаться различные осложнения:
В 20–50% развивается постхолецистэктомический синдром, вызывающий ухудшение общего состояния больного. Причина патологии — не диагностированные болезни пищеварительной системы, ошибка хирурга во время проведения операции. Чтобы максимально снизить риск осложнений, требуется тщательная диагностика в подготовительном периоде.
В большинстве случаев пациенты полностью восстанавливаются и возвращаются к нормальной жизни в течение 1–6 месяцев. Если в послеоперационном периоде возникли осложнения, присутствуют сопутствующие недуги, следует проводить более длительное лечение, вести здоровый образ жизни, соблюдать диету, принимать лекарственные препараты.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе