Почему кровь свертывается при анализе
Почему свертывается кровь при сдаче анализа - Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
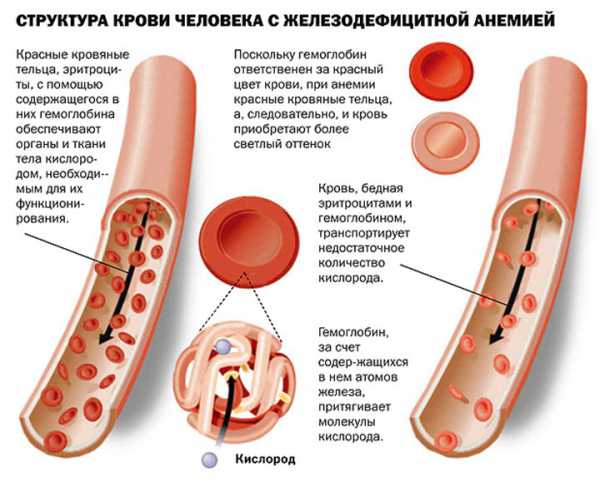
Термин «гемолиз» относится к числу часто употребляемых в любой области медицинской деятельности. Многие знают его назначение, другие догадываются, что с кровью произошло что-то необратимое, коль многозначительно произносится это слово, для третьих это понятие вообще ничего не значит, если человек здоров и медициной не интересуется в принципе.
Гемолиз в крови происходит постоянно, он завершает жизненный цикл красных кровяных телец, которые живут 4 месяца, разрушаются в плановом порядке и «умирают» — событие это для здорового организма остается незамеченным. Другое дело, если эритроциты прекращают свое существование в качестве полноценного переносчика кислорода по другим причинам, коими могут стать различные яды, разрушающие оболочки эритроцитов, лекарственные средства, инфекции, антитела.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Где происходит гемолиз?
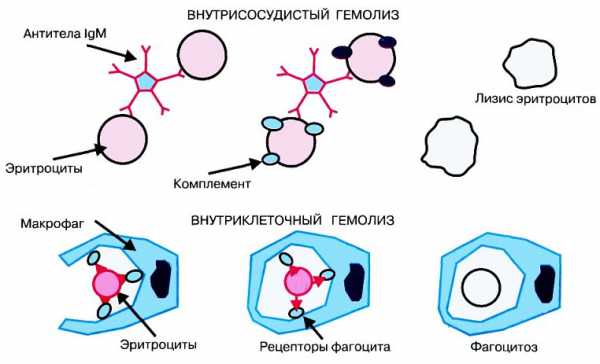
Разрушаться эритроциты могут в разных местах. Различая этот распад по локализации, можно выделить следующие виды гемолиза:
- Иной раз на красные кровяные тельца влияет окружающая их среда – циркулирующая кровь (внутрисосудистый гемолиз)
- В других случаях разрушение происходит в клетках органов, участвующих в кроветворении или накапливающих форменные элементы крови – костный мозг, селезенка, печень (внутриклеточный гемолиз).
Правда, растворение сгустка и окрашивание плазмы в красный цвет происходит и в пробирке (in vitro). Чаще всего гемолиз в анализе крови случается:
- По причине нарушения техники забора материала (мокрая пробирка, например) или несоблюдения правил хранения проб крови. Как правило, в таких случаях гемолиз происходит в сыворотке, в момент или после образования сгустка;
- Провоцируется умышленно для проведения лабораторных исследований, требующих предварительного гемолиза крови, а точнее, лизиса эритроцитов с целью получения отдельной популяции других клеток.
Рассуждая о видах гемолиза в организме и вне его, думаем, нелишним будет напомнить читателю об отличии плазмы от сыворотки. В плазме присутствует растворенный в ней белок — фибриноген, который впоследствии полимеризуется в фибрин, составляющий основу сгустка, опустившегося на дно пробирки и превращающий плазму в сыворотку. При гемолизе крови это имеет принципиальное значение, поскольку в нормальном физиологическом состоянии кровь в сосудистом русле не сворачивается. Тяжелое состояние, возникающее в результате воздействия крайне неблагоприятных факторов – внутрисосудистый гемолиз или диссеминированное внутрисосудистое свертывание (ДВС) относится к острым патологическим процессам, требующим немало усилий для спасения жизни человека. Но и тогда мы будем говорить о плазме, а не о сыворотке, ибо сыворотка в полноценном виде наблюдается только вне живого организма, после образования качественного кровяного сгустка, в основном, состоящего из нитей фибрина.
Биохимические анализы крови, взятые с антикоагулянтом и изучаемые в плазме, или отобранные без применения противосвертывающих растворов в сухую пробирку и исследуемые в сыворотке, не могут идти в работу. Гемолиз эритроцитов в пробе является противопоказанием к проведению исследования, ибо результаты будут искажены.
Гемолиз как естественный процесс
Как указывалось выше, гемолиз в какой-то мере постоянно происходит в организме, ведь старые отслужившие эритроциты умирают, а их место занимают новые – молодые и трудоспособные. Естественный или физиологический гемолиз, перманентно протекающий в здоровом организме, представляет собой естественную гибель старых красных кровяных телец и происходит данный процесс в печени, селезенке и красном костном мозге.
Другое дело, когда эритроцитам еще жить и жить, а какие-то обстоятельства приводят их к преждевременной гибели – это патологический гемолиз.
Очень неблагоприятные факторы, воздействуя на дискоциты (коими являются нормальные эритроциты), увеличивают их до сферической формы, нанося непоправимый вред оболочке. Клеточная мембрана, не имея от природы особых способностей к растяжению, в конечном итоге разрывается, а содержимое эритроцита (гемоглобин) беспрепятственно выходит в плазму.
В результате выхода красного кровяного пигмента в плазму, она окрашивается в неестественный цвет. Лаковая кровь (блестящая красная сыворотка) – главный признак гемолиза, который можно созерцать собственными глазами.
Как он проявляется?
Не дает особых проявлений и хронический гемолиз, сопровождающий некоторые болезни и существующий, как один из симптомов (серповидноклеточная анемия, лейкозы) – это вялотекущий процесс, где все терапевтические мероприятия направлены на основное заболевание.
Безусловно, каких-то признаков естественного гемолиза, как бы мы не старались, мы не увидим. Подобно другим физиологическим процессам, он запрограммирован природой и протекает незаметно.
Неотложных и интенсивных мероприятий требует острый гемолиз, главными причинами которого являются:
- Переливание несовместимой по эритроцитарным системам крови (АВ0, резус), если пробы на совместимость не проводились или были проведены с нарушением методических рекомендаций;
- Острая гемолитическая анемия, вызванная гемолитическими ядами или имеющая аутоиммунный характер;
-
К состоянию острого гемолиза можно отнести и изоиммунную гемолитическую анемию при ГБН (гемолитическая болезнь новорожденных), с которой ребенок уже появляется на свет, а его дыхание лишь усугубляет ситуацию.
При развитии острог гемолиза жалобы больного будут присутствовать лишь при условии, что он находится в сознании и может сообщить о своих ощущениях:
- Резко сдавливает грудь;
- Во всем теле появляется жар;
- Болит в груди, животе, но особенно – в поясничной области (боль в пояснице – типичный симптом гемолиза).
К объективным признакам относят:
- Падение артериального давления;
- Ярко выраженный внутрисосудистый гемолиз (лабораторные исследования);
- Гиперемия лица, которая вскоре сменяется бледностью, а затем и цианозом;
- Беспокойство;
- Непроизвольное мочеиспускание и дефекация указывает на высокую степень тяжести состояния.
Признаки острого гемолиза у пациентов, проходящих курс лучевой и гормонотерапии или находящихся в состояния наркоза, стерты и не проявляются так ярко, поэтому могут быть пропущены.
Кроме этого, гемотрансфузионные осложнения имеют такую особенность: через пару часов острота процесса затихает, АД повышается, боли особо не беспокоят (остаются ноющие в пояснице), поэтому создается впечатление, что «пронесло». К сожалению, это не так. Спустя какое-то время все возвращается на круги своя, но только с новой силой:
- Повышается температура тела;
- Нарастает желтуха (склеры, кожа);
- Беспокоит сильная головная боль;
- Доминирующим признаком становится расстройство функциональных способностей почек: резкое уменьшение количества выделяемой мочи, в которой появляется много свободного белка и гемоглобин, прекращение выделения мочи. Результатом неэффективности лечения (или его отсутствия) на этой стадии является развитие анурии, уремии и гибель больного.
В состоянии острого гемолиза при проведении лечения больному постоянно берут анализы крови и мочи, которые несут нужную для врача информацию об изменениях в лучшую или худшую сторону. Со стороны крови наблюдается:
- Нарастающая анемия (эритроциты разрушаются, гемоглобин выходит в плазму);
- Тромбоцитопения;
- Высокий билирубин, как продукт распада эритроцитов (гипербилирубинемия);
- Нарушения в системе свертывания, что покажет коагулограмма.
Что касается мочи (если она есть), то даже по цвету уже можно увидеть признаки гемолиза (цвет красный, а иногда и черный), при биохимическом исследовании – гемоглобин, белок, калий.
Лечение
Лечение острого гемолиза (гемолитического криза, шока) всегда требует незамедлительных мероприятий, которые, однако, зависят от причины его развития и степени тяжести состояния больного.
Пациенту назначается кровезамещающие растворы, заменное переливание крови (у новорожденных с ГБН), плазмаферез, вводятся гормоны, проводится процедура гемодиализа. Ввиду того, что ни при каких обстоятельствах ни сам больной, ни его родственники в домашних условиях с подобным состоянием не справятся, расписывать все схемы лечения нет особого смысла. К тому же принятие определенной тактики лечения осуществляется на месте, по ходу проведения всех мероприятий, опираясь на постоянный лабораторный контроль.
Причины и виды патологического гемолиза
Виды гемолиза в зависимости от причин его развития многообразны, как и сами причины:
- Иммунный. Переливание несовместимой по основным системам (АВ0 и резус) крови, или продукция иммунных антител в результате иммунологических нарушений приводит к формированию иммунного гемолиза, который и наблюдается при аутоиммунных заболеваниях и гемолитической анемии различного происхождения и детально рассматривается в соответствующих разделах нашего сайта (гемолитические анемии).
- Механический. Обширное повреждение тканей, их размозжение в результате политравм вызывает механический гемолиз внутри организма. В анализе крови этот вид наблюдается, если пробы подвергаются неосторожному обращению (их излишне трясут, травмируя форменные элементы).
- Термический. Ожоги вызывают термический гемолиз in vivo, замораживание без ограждающих растворов или нагревание выше допустимых температур вызывает такое же явление in vitro.
- Химический. Этот вид возникает при контакте с агрессивными в отношении красных клеток крови химическими веществами, которые в организм могут попасть через дыхательные пути, пищеварительный тракт или посредством инъекции (подкожной, внутримышечной, внутривенной и т. д.). В анализе крови пробы можно испортить, добавив к ним кислоту, щелочь или другое вещество, не имеющее ничего общего с нашей внутренней средой.
- Электрический. Поражение электротоком является причиной электрического гемолиза, в пробирке его можно получить, поместив пробу в электрическое поле (анод – кислотный гемолиз, катод – щелочной).
- Биологический гемолиз развивается в результате влияния ядов животного и растительного происхождения (змеи, грибы, простейшие). Жизненные ситуации то и дело напоминают нам о существовании особых ядов, называемых гемолитическими. Взрослые люди знают, что укус некоторых змей смертельно опасен для человека именно ввиду содержащихся в яде веществ, вызывающих гемолиз. По этой же причине врачи предостерегают даже от простого контакта с бледной поганкой в сезон тихой охоты (ее нельзя брать в руки или держать в одной корзине с хорошими грабами). Возможно, не всем известно, что малярийный плазмодий тем и опасен, что проникает в эритроцит и проживает в нем до полного разрушения клетки, вызывая биологический гемолиз.
- Осмотический гемолиз – итог влияния гипотонических растворов хлорида натрия на эритроциты человека. Приемлемый, практически не отличающийся по концентрации солей физиологический (0,85%) раствор или изотонический раствор хлорида натрия (0,9% NaCl), который по привычке тоже называют физиологическим, хоть это и не совсем верно, не оказывают плохого влияния на оболочки красных кровяных телец, не разрушают их и не выпускают наружу содержащийся в эритроцитах гемоглобин. Эти растворы нередко применяют для увеличения ОЦК (объем циркулирующей крови), например, при кровопотере. Гипотонические растворы не совмещаются с кровью: 0,48% раствор дает старт началу гемолиза, а 0,32% вызывает полное разрушение красных клеток крови.
Изучая свойства красных кровяных телец при диагностике некоторых болезней, иной раз требуется такой анализ крови, как осмотическая резистентность эритроцитов (ОРЭ), которую мы рассмотрим отдельно, хотя она имеет непосредственное отношение к осмотическому гемолизу.
Осмотическая резистентность эритроцитов
Осмотическая резистентность красных клеток крови определяет устойчивость их оболочек при помещении в гипотонический раствор.
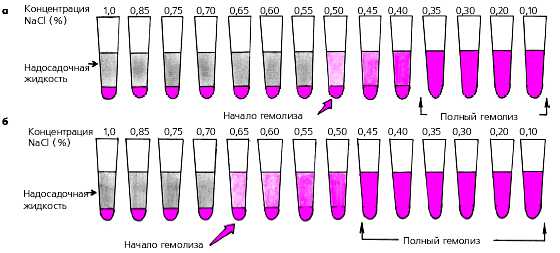
ОСЭ бывает:
- Минимальной – о ней говорят, когда менее устойчивые клетки начинают разрушаться в 0,46 – 0,48% растворе хлорида натрия;
- Максимальной – все кровяные тельца распадаются при концентрации NaCl 0,32 – 0,34%.
Осмотическая резистентность эритроцитов находится в прямой зависимости от того, какую форму имеют клетки и в какой степени зрелости они пребывают. Характеристикой формы эритроцитов, играющей роль в их устойчивости, считается индекс сферичности (соотношение толщины к диаметру), который в норме равен 0,27 – 0,28 (очевидно, что разбежка небольшая).
Шаровидная форма свойственна очень зрелым эритроцитам, находящимся на грани завершения жизненного цикла, стойкость мембран таких клеток очень низкая. При гемолитической анемии появление шаровидных (сфероидных) форм свидетельствует о скорой гибели этих кровяных телец, данная патология сокращает их продолжительность жизни в 10 раз, они не могут выполнять свои функции более двух недель, поэтому, просуществовав в крови 12 – 14 дней, погибают. Таким образом, с появлением шаровидных форм при гемолитической анемии повышается и индекс сферичности, который становится признаком преждевременной смерти эритроцитов.
Наибольшей стойкостью к гипотонии наделены молодые, только покинувшие костный мозг, клетки – ретикулоциты и их предшественники. Обладая уплощенной дисковидной формой, невысоким индексом сферичности, молодые эритроциты хорошо переносят подобные условия, поэтому такой показатель, как осмотическая резистентность эритроцитов может использоваться для характеристики интенсивности эритропоэза и, соответственно, гемопоэтической активности красного костного мозга.
Один маленький вопрос
В заключение хотелось бы затронуть одну маленькую тему, которая, между тем, нередко интересует пациентов: гемолиз эритроцитов при лечении некоторыми лекарственными препаратами.
Отдельные фармацевтические средства действительно вызывают усиление разрушения красных кровяных телец. Гемолиз эритроцитов в данных случаях рассматривается как побочный эффект лекарства, который уходит при отмене препарата. К таким лекарственным средствам относятся:
- Некоторые анальгетики и антипиретики (ацетилсалициловая кислота и аспиринсодержащие, амидопирин);
- Подобные недостатки есть у отдельных мочегонных (диакарб, например) и препаратов нитрофуранового ряда (фурадонин);
- Имеют склонности преждевременно разрушать оболочки эритроцитов и многие сульфаниламиды (сульфален, сульфапиридазин);
- На мембрану красных клеток крови могут оказывать действие лекарства, снижающие сахар крови (толбутамид, хлорпропамид);
- Вызывать гемолиз эритроцитов могут препараты, направленные на лечение туберкулеза (изониазид, ПАСК) и средства против малярии (хинин, акрихин).
Особой опасности организму такое явление не несет, паниковать не стоит, однако о своих сомнениях все же следует сообщить лечащему врачу, который и решит проблему.
Видео: опыт — гемолиз эритроцитов под воздействием спирта
Ферритин в крови — к чему приведут возможные отклонения от нормы
Нормальные показатели у женщин, мужчин и детей
Чтобы определить концентрацию ферритина, потребуется сдавать на анализ венозную кровь так же, как и в любом другом случае.
 Процедура не требует особой подготовки и совершенно не отличается от обычного анализа крови.
Процедура не требует особой подготовки и совершенно не отличается от обычного анализа крови.
Норма содержания ферритина в сыворотке крови зависит от пола и возраста человека:
- у новорожденных детей до года – 25–200 мкг/л;
- у детей в возрасте до 15 лет – 30–140 мкг/л;
- у взрослых мужчин – 20–250 мкг/л;
- у взрослых женщин – 12–120 мкг/л.
Причины изменения, значения при беременности
У здоровых мужчин концентрация этого белка в сыворотке крови в течение жизни почти не меняется, а вот у женщин после менопаузы она может резко увеличиться.
Самые низкие показатели содержания этого белка наблюдаются у женщин в период беременности. Это не является патологическим состоянием, если уровень не опускается ниже следующих показателей:
- первый триместр – 56–90 мкг/л;
- второй триместр – 25–74 мкг/л;
- третий триместр – 10–15 мкг/л.
Иногда уровень белка может измениться в результате длительного голодания, из-за регулярного переливания или вследствие приема некоторых видов лекарств (например, оральных контрацептивов).
Что это значит, если уровень повышен
Железо – это токсичное и опасное для организма вещество, которое не выводится с биологическими жидкостями. Избыток этого микроэлемента накапливается в сердце, печени, суставах, со временем повреждая их.
Заболевания, при которых высокое содержание
Причинами повышения ферритина в сыворотке крови могут быть следующие заболевания:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…

- наследственные болезни, связанные с нарушением хранения железа;
- болезни печени (гепатит, алкогольный цирроз, обтурационная желтуха, некроз тканей, гепатома);
- лейкоз (миелобластный или лимфобластный);
- лимфогранулематоз;
- инфекционные и воспалительные болезни (ревматоидный артрит, остеомиелит, пневмония, инфекции мочевыводящих путей);
- системная красная волчанка;
- раковые опухоли;
- болезни крови (полицитемия, анемия);
- ожоги;
- гипертиреоз;
- болезнь легионеров.
Повышенные числа и сердечно-сосудистые болезни
Болезни сердечно-сосудистой системы, связанные с гемохроматозом, чаще всего поражают мужчин. У женщин риск получить заболевание сердца в результате гемохроматоза возникает лишь в период менопаузы. И это понятно: из женского организма излишки железа выводятся во время менструаций.
Если не устранить гемохроматоз, это состояние может привести к нарушению функций сердечно-сосудистой системы: ишемической болезни сердца, возникновению аритмии, сердечной недостаточности, инфаркту и даже к внезапной остановке сердца.
 Вследствие повышенного уровня ферритина может развиться гемохроматоз сердца – заболевание, при котором сердечная мышца приобретает характерную ржаво-бурую окраску, уплотняется и увеличивается в размерах.
Вследствие повышенного уровня ферритина может развиться гемохроматоз сердца – заболевание, при котором сердечная мышца приобретает характерную ржаво-бурую окраску, уплотняется и увеличивается в размерах.
При этом возникает кардиосклероз – разрастание фиброзной ткани. Впоследствии снижается сократительная функций миокарда из-за атрофического или дистрофического изменения мышечных волокон.
Обычно после выявления повышенной концентрации ферритина врач назначает следующие анализы:
- на определение общей железосвязывающей способности сыворотки;
- генетический тест на гемохроматоз;
- ЭКГ и холтеровское исследование сердца.
Если существует риск возникновения ишемической болезни сердца, анализ покажет повышение уровня СОЭ и лейкоцитов. Будут заметны и другие характерные изменения:
- увеличение количества сывороточного железа до 54–72 мкмоль/л;
- снижение общей железосвязывающей способности сыворотки;
- низкое содержание трансферрина;
- гипергликемия;
- диспротеинемия;
- повышение коэффициента насыщения трансферрина железом до 60–90%.
При наличии сердечно-сосудистых заболеваний нужно держать уровень железа в организме под контролем. Врач назначит соответствующую терапию, чтобы поддерживать концентрацию ферритина в пределах 70–80 мкг/л.
Сердечно-сосудистые заболевания могут быть как следствием, так и причиной повышения уровня железа в организме. Например, при нарушениях кровообращения, связанных с инфарктами и инсультами, у больных наблюдается резкое увеличение ферритина в сыворотке крови.
Больше полезного о гемохроматозе смотрите на видео:
Когда количество понижено
Одним из частых заболеваний, сопровождающихся понижением ферритина, является железодефицитная анемия. Недостаток железа при этом приводит к тому, что гемоглобин – важнейший компонент эритроцитов, переносящий по организму кислород, – не вырабатывается в достаточном количестве.
Почему происходит снижение
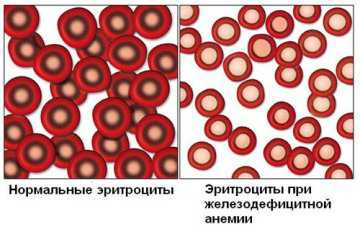 Наиболее распространенные причины понижения концентрации этого белка в сыворотке крови:
Наиболее распространенные причины понижения концентрации этого белка в сыворотке крови:
- железодефицитная анемия;
- целиакия;
- гемолитическая анемия и внутрисосудистый гемолиз;
- синдром мальабсорбции – нарушение всасывания микроэлементов в кишечнике;
- тяжелые поражения почек (нефротический синдром).
Чем опасно, если ферритин ниже нормы? Дело в том, что при железодефицитном состоянии понижается выработка гемоглобина – главного переносчика кислорода. Следовательно, все ткани организма не получают достаточного питания, испытывают кислородное голодание. Особенно сильно это отражается на головном мозге и сердечно-сосудистой системе.
Узнайте об анемии больше из видео-ролика:
Связь низкой концентрации с кардиопатологиями
Недостаток железа и, как следствие, анемия, может быть вызван сердечной недостаточностью. При этом помимо пониженного ферритина анализы показывают низкий уровень гемоглобина; при исследовании эритроцитов выясняется, что они имеют небольшие по сравнению с нормой размеры и меньше насыщены гемоглобином.
 При прогрессировании анемии может обнаружиться низкий уровень насыщения трансферрина. Также наблюдается постоянное пониженное давление.
При прогрессировании анемии может обнаружиться низкий уровень насыщения трансферрина. Также наблюдается постоянное пониженное давление.
Но чаще всего недостаток ферритина является не следствием, а причиной сердечно-сосудистых заболеваний.
Дефицит железа приводит к следующим нарушениям в работе сердца и сосудов:
- кардиту;
- поражению сосудов;
- нарушению обмена веществ в миокарде;
- тахикардии.
Поскольку сердце не получает достаточного питания, оно работает в непривычном для себя темпе, быстро изнашивается. Из-за постоянной нагрузки оно расширяется, гипертрофируется. А это приводит к тому, что миокард нуждается в повышенном питании кислородом, которое организм не в состоянии обеспечить.
Пониженная или повышенная концентрация ферритина в сыворотке крови говорит о том, что человек страдает от гемохроматоза или анемии. Эти состояния оказывают негативное влияние на здоровье сердца и сосудов и приводят к развитию сердечной недостаточности, инфарктов и инсультов.
Расшифровка анализа крови при анемии
Анемия встречается у людей довольно часто, выявляют ее при сдаче анализа крови. Понижение уровня гемоглобина в крови может быть связано с болезнью внутренних органов (печени, почек, желудка). Женщины во время вынашивания ребенка также встречаются с диагнозом “анемия”, поэтому им назначают диету с повышенным содержанием железа. У детей в период бурного роста может наблюдаться нехватка в организме витаминов и микроэлементов, что связано с неполноценным питанием и особенностями детского организма.
Почему возникает заболевание
Причины возникновения анемии следующие:
- измененный кровоток, обусловленный пониженным проникновением в организм веществ, осуществляющих деятельность в кровотоке фолиевой кислоты, цинка, железа, меди. К дефицитным анемиям относят железодефицитную болезнь, фолиеводефицитную;
- длительная утрата крови, связанная с внутренними желудочно-кишечными кровотечениями, у женщин – с гинекологическими нарушениями (обильными и продолжительными менструациями). В результате длительной кровопотери происходит развитие хронической постгеморрагической анемии;
- интенсивное разделение эритроцитов – происходит быстрый распад клеток крови, костный мозг не может возместить их утрату интенсивным формированием новых клеток. Данные анемии называют гемолитическими.
Признаки недуга
У анемии нет типичных и характерных ей выражений. Все признаки расплывчатые и неясные, отмечаются при иных заболеваниях, потому их соединили в анемический синдром.
При заболевании нервной системы проявляются следующие симптомы:
- усталость, понижение работоспособности и физической активности;
- частые приступы головной боли;
- головокружение и шум в ушах;
- потеря концентрации внимания;
- нарушена чувствительность;
- ощущение ползания мурашек на коже конечностей.
Расстройство сердечной и сосудистой системы проявляется одышкой при физической нагрузке, возникает учащенное сердцебиение.
Костно-мышечная система также страдает: возникает слабость в руках, быстрая утомляемость, непереносимость физических нагрузок.

Для кожного покрова свойственно проявление таких симптомов:
- бледность;
- бледная слизистая ротовой полости, конъюнктива, ногтевое ложе имеет голубой, желтый, зеленый оттенок в зависимости от типа анемии;
- заеды и болезненные раны по углам ротовой полости;
- выпадение волос;
- качество ногтей, волос, кожи снижается. Ногти слоятся, ломаются, волосы начинают редеть, кожа выглядит бледной, анемичной;
- нарушается процесс глотания, человек ощущает сухость в горле и болезненность.
К другим признакам анемии относят:
- вялый внешний вид;
- изменение и извращение вкусовых ощущений;
- снижение веса;
- длительный период восстановления после простудных заболеваний;
- увеличение лимфоузлов.
Возникают признаки недуга не сразу, болезнь медленно прогрессирует. При сдаче анализа крови выявляется причина болезненного состояния.
Какие анализы показаны при анемии
Анализы при анемии назначает врач:
1. Общее исследование крови
Данный способ диагностики заключается в изучении всех видов клеток крови, в установлении соответствия их объема к жидкой части крови, определение показателя гемоглобина, лейкоцитарной формулы.
При заболевании выявляются следующие показатели общего исследования крови:
- уровень эритроцитов, средний объем и размещение по нему;
- гемоглобин;
- ретикулоциты;
- гематокрит – соответствие кровяных клеток к плазме;
- среднее наличие и скопление гемоглобина в эритроците;
- показатель лейкоцитов;
- показатель тромбоцитов.
2. Биохимический анализ крови
Данное исследование помогает оценить функцию внутренних органов и систем организма.
Биохимия подразумевает исследование следующего ряда показателей:
- уровень ферритина, который устанавливает в организме запасы железа;
- трансферрин – белок, который перемещает железо;
- сывороточное железо – выявляет показатель железа в сыворотке кровеносной системы;
- способность сыворотки связывать железо в крови;
- показатель витамина B2, фолиевой кислоты;
- показатель билирубина.
3. Кал на скрытую кровь
Диагностика позволяет определить присутствие кровотечения в желудке и кишечнике. Перед сдачей анализов за 3 дня больному следует питаться по диете, не употребляя продукты с содержанием железа (яблоки, печень). Также исключить прием некоторых медикаментов (слабительные, средства против воспаления, лекарства железа).
Анализ каловых масс проводится при помощи бензидиновой, гваяковой пробы.
Ответ окрашивания бывает:
- слабоположительный;
- положительный;
- резко положительный.
Результаты исследования больного сопоставляют с референтными границами, которые указаны в формуляре анализа каждого больного согласно с полом и возрастом.

Независимо от возрастной категории самым подходящим анализом при малокровии является кровь из вены.
Самостоятельно малокровие не возникает, а является следствием основного недуга, потому определение пониженного показателя эритроцитов и гемоглобина требует осуществления детальной диагностики для обнаружения причины.
Различают несколько классификаций заболеваний, встречающиеся довольно часто. При правильной постановке диагноза иустранения фактора болезни, большая часть анемий поддается корректировке. Мерой выздоровления является не только улучшение самочувствия больного, но и налаживание биохимических и гематологических показателей.
Железодефицитная болезнь
Данный вид анемии встречается у подавляющего большинства больных с диагнозом “анемия”. Характеризуется понижением количества гемоглобина, которое связано с низким показателем железа в кровеносной системе.
Железо, которое требуется для соединения новых молекул гемоглобина и иных веществ, организм больше всего берет из разбитых эритроцитов. Потеря железа на физиологическом уровне происходит с каловыми массами, потом, мочой, при месячных и кормлении грудью. При этом возможна компенсация железа продуктами, из которых железо хорошо усваивается. Чаще всего это мясо. Из растительных продуктов железо почти не всасывается. Передвигается оно по организму при помощи белка трансферрина, запасаясь в составе ферритина в печени, селезенке, костном мозге.
Дефицит железа имеет 3 этапа.
- Прелатентный дефицит – по итогам совокупного исследования крови уровень железа оказывается нормальным, понижен ферритин.
- Латентный дефицит – исследование крови в установленных границах, пониженный показатель железа, ферритина.
- Анемия – анализы крови указывают на понижение гемоглобина, железо сыворотки и ферритин понижены.
Почему понижается уровень железа
Зачастую железодефицитная анемия возникает по причине ряда факторов.
Хроническая кровопотеря характеризуется:
- желудочными кишечными кровотечениями при таких недугах, как язва желудка, двенадцатиперстной кишки, геморрой, полипоз, дивертикулез, неспецифический язвенный колит;
- маточная кровопотеря, которая возникает, если присутствует фибромиома матки, рак шейки, эндометриоз, дисфункция яичников, обильная менструация;
- легочная кровопотеря – это бронхоэктатическое заболевание, рак, туберкулез, легочный гемосидероз;
- гематурия — при наличии поликистоза почек, рака почек, полипах, опухоли мочевого пузыря;
- кровотечения из носового хода при заболевании Рандю-Ослера;
- гельминтоз.
Повышенное потребление железа происходит по таким причинам:
- беременность, кормление грудью;
- половое созревание – во время интенсивного роста мышц, менструации у девочек, при появлении раннего хлороза.
Изменение всасывания железа возникает при таких факторах:
- мальабсорбция;
- диетическое питание с низким присутствием железа, вегетарианское питание.
Фактор дефицита железа всегда должен быть установлен, чтобы не упустить формирование карциномы скрытой формы.
Карцинома — это ловушка для железа, которая способна забрать полностью его из крови. У взрослого дефицит железа зачастую проявляется утратой крови. Потому при отсутствии явных симптомов желудочной, кишечной, гинекологической кровопотери следует пройти эндоскопию.
Диагностика болезни
К основным диагностическим критериям железодефицитной анемии относят понижение насыщенности гемоглобина меньше 105 г/л у детей, женщин. Для мужчин меньше 135 г/л. Также понижается эритроцитарный индекс – средняя величина эритроцита меньше 80 фл, снижается сывороточный ферритин меньше 15 нг/мл.
Тяжелые случаи при данной анемии характеризуются полным отсутствием окрашенного железа в костном мозге.
Сывороточный ферритин — самый точный показатель железодефицитной болезни. При заболевании изначально понижается показатель ферритина. Это самый чувствительный и нестандартный тест, если не присутствует увеличения MCV (во время беременности, у младенца), нет недостатка витамина C.
Другие состояние не способны снизить показатель ферритина. Он приходит в норму по истечении 2-3 суток после начала лечения таблетками железа. В случае не увеличения уровня ферритина до 50 нг/мг, возможен низкий комплаенс, который развивается при невыполнении предписаний специалиста. Мальабсорбции – при заниженном всасывании железа из кишечника либо развивающейся утере железа.
На начальных проявлениях дефицита железа (баланс железа отрицательный, дефицит скрытый) анализ показывает:
- сниженный уровень ферритина в сыворотке крови;
- ОЖСС, клиническое исследование крови без симптомов анемии.
Дефицит железа без анемии:
- снижен уровень ферритина;
- увеличен ОЖСС;
- исследование крови без патологии.
Анемия при нехватке железа:
- снижен уровень ферритина;
- увеличен ОЖСС;
- анализ крови с признаками гипохромной микроцитарной анемии (снижен MHC, MCV, MCHC, показатель гемоглобина, гематокрита).
При данной анемии следует посетить гастроэнтеролога, женщинам обратиться к гинекологу.
Анемия при болезнях хронической формы
Для недуга свойственны долгие, вялотекущие инфекции, ревматические и опухолевые болезни. Прямое нарушение костного мозга отсутствует, нет нехватки железа и других микронутриентов.
Анемии хронических недугов занимают 2-е место после дефицитной.
При болезни из-за воздействия причин поражения в печени увеличивается синтез гепсидина, он координирует абсорбцию железа и его расходование из депо. Когда происходит воспалительный процесс, цитокины способствуют усилению формирования гепсидина, который понижает всасывание железа из двенадцатиперстной кишки, быстро ликвидирует его в запасы. Потому железо не добирается до костного мозга, находясь в ловушке.
Припрятывать железо желательно при острой инфекции, так как его используют бактерии для роста. Когда при хронических воспалениях, если не давать бактериям железо, его не приобретают и развивающиеся эритроциты. Возникает анемия при забитых хранилищах.
Развитие болезни происходит за 1-2 месяца. Тяжесть недуга зависит от тяжести болезни, которая вызвала анемию.
К основным симптомам болезни относят:
- увеличение температуры;
- усиленное выделение пота;
- болевые ощущения суставов, мышц;
- нежелание употреблять пищу.
Диагностика анемии и исследования включают в себя следующие характеристики:
- показатель железа сыворотки крови понижен;
- уровень ферритина в норме либо завышен;
- трансферрин занижен либо нормальный;
- ОЖСС понижен, нормальный;
- растворимые рецепторы трансферрина нормальные.
Обязательно необходима консультация инфекциониста, ревматолога, чтобы назначить соответствующее лечение главной болезни. Лечение может быть неудачным, если был неправильно поставлен диагноз.
Профилактика болезни заключается в проведении противопаразитарного лечения, полноценного питания, снижения контакта с ядохимикатами, отказ от курения, ежедневное выполнение физических умеренных нагрузок, своевременное лечение желудочных и кишечных недугов.
Почему свертывается кровь при анализе после химиотерапии
Негативные изменения в крови при химиотерапии встречаются не всегда. Однако в случае возникновения тех или иных проблем, существуют способы коррекции системы крови.
Химиотерапия – часто неотъемлемая часть Противоопухолевого Лечения, которая может использоваться в комплексном лечении или как единственный метод терапии онкологического заболевания. Химиотерапия является системным видом лечения, то есть химиотерапевтические препараты циркулируют по всему организму. Таким образом, такой вид терапии имеет ряд побочных действий на различные системы органов. В этой статье мы поговорим о том, какие изменения могут отмечаться в системе крови при прохождении курса химиотерапии.
Сразу оговоримся, что побочные явления от химиотерапии не носят систематический характер и в большинстве случаев являются временными. Тем не менее, информация о возможных осложнениях очень важна для пациента, поскольку это поможет ему лучше справляться с трудностями.
На протяжении первых 2-3 недель химиотерапия может вызвать уменьшение количества лейкоцитов, эритроцитов и тромбоцитов.
Нейтропения и лейкопения
Нейтропения – это уменьшение количества определенных лейкоцитов. Как правило, такое явление при химиотерапии носит временный характер, и уровень лейкоцитов начинает постепенно подниматься уже на третьей неделе. В противном случае врач может принять решение об изменении назначенных доз химиотерапевтических средств или же назначить другой вид лечения для предотвращения появления инфекций.
В некоторых случаях химиотерапия может привести к уменьшению продукции лейкоцитов. Такое состояние называется лейкопенией, при которой снижаются возможности организма бороться с инфекцией. В этой связи, на протяжении данного периода необходимо придерживаться следующих рекомендаций:
- пить много жидкости (минимум 2 литра в сутки); избегать контактов с людьми, болеющих простудой, гриппом и другими инфекционными заболеваниями; защищайте себя от холода или жары; избегайте массовых мероприятий; старайтесь не пользоваться общественным транспортом, и пользуйтесь защитной маской; избегайте резких перепадов температур; избегайте контактов с животными, насекомыми и грязью; избегать всего, что может стать причиной развития аллергической реакции; избегать воздействия солнечных лучей; тщательно соблюдайте правила личной гигиены (регулярно мойте руки с мылом, отдавайте предпочтение электрической бритве); избегайте мелких порезов и травм.
Если развилась инфекция
Однако, невзирая на вышеперечисленные меры предосторожности, инфекция все же может возникнуть. Вот основные симптомы инфекционного процесса:
- температура тела выше 38,5 градусов; температура тела 38 градусов, которая держится более 24 часов; температура тела ниже 36,5 градусов; ночной пот и озноб; кашель, одышка и боль в груди; болевые ощущения при мочеиспускании и боль в мочевом пузыре; диарея (понос), которая длится несколько дней; отечность и покраснение в руках и ногах; воспаление в ротовой полости, появление язв; покраснения, отечность или боль в местах уколов.
При наличии вышеперечисленных симптомов обязательно обратитесь к своему Врачу.
Анемия – состояние, при котором отмечается снижение уровня гемоглобина, часто при одновременном уменьшении количества красных кровяных телец (эритроцитов). Во время химиотерапии анемия носит временный характер, однако ее выявление очень важно для уменьшения симптомов, связанных с данным нарушением.
Основными проявлениями анемии являются:
- усталость, головокружение, заложенность в ушах; сниженное кровяное давление; боль в груди, одышка, ускоренное сердцебиение; бледность.
При диагностировании анемии назначаются специальные препараты, стимулирующие продукцию красных кровяных телец. Также может быть предложено переливание крови.
Тромбопения
Тромбоциты – кровяные пластинки, позволяющие крови сворачиваться, формируя сгусток. При проведении курса Химиотерапии Нужно регулярно проводить анализы крови на уровень тромбоцитов. Если их уровень ниже нормы, то есть риск развития кровотечения. При внезапном кровотечении с носа, десен или появлении крови с калом нужно немедленно обратиться к врачу. Насторожить должны также синяки и яркие пятна, появляющиеся на коже.
Если во время химиотерапии одновременно снижается уровень эритроцитов, лейкоцитов и тромбоцитов, то в таком случае речь идет об аплазии. Аплазия развивается на 10-12 день химиотерапии. В некоторых случаях при аплазии показана госпитализация, дабы избежать ухудшения состояния и восстановить функции организма.
Анализ крови свернулся: что это может значить?
Каждому человеку не понаслышке известно, что такое анализ крови. Клинический анализ крови — это одно из самых простых и распространенных медицинских исследований, необходимых, чтобы определить состав крови.
А также оценить содержание гемоглобина, количество эритроцитов, лейкоцитов, тромбоцитов и других элементов в ней, для проверки организма на наличие инфекций и анемии. Как правило, забор крови производится двумя способами: из вены или из пальца.
Не секрет, что для успешного проведения анализа крови перед процедурой необходимо соблюсти несколько простых правил, а именно: воздержаться от употребления алкогольных напитков и жирной пищи, и главное – делать анализ крови натощак, ограничив себя на завтрак стаканом воды. Но даже несмотря на то, что все вышеперечисленные обязательства были добросовестно выполнены пациентом, бывает и так, что анализ крови свернулся и взятая кровь не может быть использована для исследования. К счастью, причин для беспокойства здесь нет. В медицинской практике это явление достаточно распространенное и известно под названием гемолиз.
Гемолиз – это вполне естественный процесс, который постоянно происходит в организме человека. Он представляет собой разрушение оболочки эритроцитов и выделение гемоглобина в плазму крови. Различают гемолиз химический (может быть вызван хлороформом, эфиром) , биологический (яд некоторых змей) , механический (длительная ходьба, маршевая гемоглобинурия, сильное встряхивание ампулы с кровью) , термический (контрастное температурное воздействие на эритроциты) и имунный (переливание несовместимой крови) .
Чтобы не допустить гемолиз в процессе взятие крови на анализ, в пробирку материал крови добавляется специальный консервант. Бывает и так, что нарушается сама технология процесса забора крови. В таком случае кровь свернется через некоторый промежуток времени, а возможно, даже мгновенно. Как правило, это происходит из-за неправильных действий медработника, либо в следствии нарушений условий хранения материала крови. Поэтому в большинстве случаев все частные клиники и лаборатории возмещают пациенту убытки за свой счет.
Итак, почему же анализ крови свернулся? Существует несколько причин:
· недостаточная стерилизация пробирки, используемой для проведения анализа;
· недостаточное количество активного консерванта, препятствующего свертыванию крови;
· несоблюдение пациентом необходимой диеты — приём жирной пищи, алкоголя накануне или плотный завтрак непосредственно перед сдачей анализа;
· очень быстрый забор крови – чтобы избежать мгновенного свертывания, кровь в шприц необходимо набирать не спеша;
· нарушение условий асептики – при переливании крови из пробирки в пробирку попадает воздух, который вступает во взаимодействие с микроорганизмами и дает нежелательный результат;
· нарушены условия транспортировки — иногда пробирки с анализами приходиться перевозить для проведения исследований в других лабораториях или медицинских центрах, и, если при транспортировке кровь была плохо упакована или подвергалась ударам, она будет не пригодна для исследования;
· нарушены условия хранения (вибрация — частая причина появления гемолиза. Если пробирка с кровью находилась на вибрирующей поверхности или взбалтывалась – анализы будут испорчены) ;
· нарушен температурный режим — пробирку ни в коем случае нельзя подвергать воздействию прямых солнечных лучей и перепадам температуры, кровь должна храниться в специальных холодильниках, где сохраняется постоянная температура.
Так же немаловажным фактором для успешного прохождения анализа является правильно выбранное учреждение, в котором пациент собирается сдать кровь, так как от него не зависит правильность забора крови и соблюдение ее хранения, соответственно он никак не сможет повлиять на качество результата анализа.
Можно попытаться самостоятельно найти клинику, имеющую хорошую репутацию. Попросить врача налить раствор консерванта прилюдно, чтобы убедиться в стерильности пробирки. Если все меры предосторожности не дали результатов и произошел гемолиз, то стоит потребовать обратно деньги и сдать заново анализ, возможно даже в другом медицинском учреждении.
В заключение напоминание: даже если анализ крови свернулся и исследование провести – не стоит беспокоиться об этом, а надо просто повторно сдать анализ, руководствуясь советами, приведенными в этой статье.
Источники:
Http://www. likar. info/onkologiya/article-63428-vozmozhnye-izmeneniya-v-krovi-pri-himioterapii/
Http://www. medcent. ru/health/analiz-krovi-svernulsya-chto-eto-mojet-znachit-.html
Почему при анализе крови кровь сворачивается - Лечение гипертонии
На протяжении жизни человеку приходится проходить целый ряд обследований, среди них выделяется анализ крови РФМК — что это и кому назначается, что показывает, знают далеко не все. Никого не удивляет, если врач выписывает направление на клинический анализ крови при плановом медицинском осмотре взрослому, если он устраивается на работу, или ребенку, если он готовится идти в сад или школу. Но есть и такие исследования, которые не относятся к стандартным и проводятся лишь в особых случаях. Одним из таких является анализ крови РФМК.
В чем суть анализа
Как уже было сказано выше, этот вид исследования крови не является обязательным и проводится далеко не каждый день. Если человек простудился или ему требуется пройти комиссию для оформления санитарной книжки, такой анализ не нужен. Но без него не обойтись в некоторых других случаях. Анализ РФМК иначе называется коагулограмма или гемостазиограмма.
Может проводиться в двух вариантах:
Расшифровка загадочной аббревиатуры достаточно проста и понятна — растворимый фибрин-мономерный комплекс.
По результатам этого анализа можно получить представление о степени сворачиваемости крови пациента. Такая информация необходима, например, перед плановым хирургическим вмешательством или родами.
Вначале, как правило, проводится базовое исследование крови на РФМК. Если показатели отклоняются от нормы, назначается расширенное исследование. И уже потом ставится тот или иной диагноз.
Говоря более понятным языком — при таком анализе определяется количество мелких сгустков, частичек тромбов в крови. Если их больше установленной нормы, это значит, что кровь слишком сгущена, где-то в сосудах есть большой тромб. Нужно как можно быстрее провести полное обследование пациента, чтобы не допустить фатальных последствий.
Что такое система гемостаза
Кровь — это жидкая ткань в организме человека, наделенная множеством функций, ее свойства уникальны. Одно из них — способность сворачиваться и образовывать плотные сгустки или тромбы. Если бы кровь не сворачивалась, человек погибал от кровотечения при малейшей травме. Тромбы закупоривают ранки и повреждения тканей — как наружных, так и внутренних.
Человек обычно этот процесс не чувствует и не замечает. Это означает, что в его организме все функционирует нормально.
Состоит она из таких основных элементов:
- Эндотелий — это клеточная прослойка, выстилающая сосуды изнутри. Эндотелий может повреждаться по разным причинам, чаще всего это механическое воздействие на ткани. Неповрежденные клетки мгновенно реагируют на травму и начинают активно вырабатывать вещества, которые стимулируют формирование тромба.
- Тромбоциты. Основное свойство этих клеток — способность склеиваться. Они поступают к месту поражения и начинают слипаться, чтобы закупорить пораженный участок. При обширных поражениях этого может быть недостаточно, и тогда вступает в процесс плазма крови.
- Факторы плазмы. В плазме содержится полтора десятка особых факторов-ферментов. Когда они активируются, очень быстро образуется тромб и пораженный участок полностью закупоривается — кровотечение останавливается.
Работа системы гемостаза осуществляется двумя другими системами — противосвертывающей и фибринолитической. Они должны вовремя среагировать на повреждения тканей и активировать факторы-ферменты — эти системы также не допускают бесконтрольной свертываемости крови, что неминуемо привело бы к гибели человека.
Как правильно сдать анализ
Кровь для коагулограммы РФМК забирается из локтевой вены. Это стандартная, почти безболезненная и неопасная процедура. После забора крови лаборант выделяет плазму и помещает ее в центрифугу.
Подготовка к анализу заключается в следующем:
- За 1—2 суток до забора крови для анализа следует воздержаться от употребления алкоголя.
- Противопоказаны стрессы и переживания, физические нагрузки перед анализом.
- Ужинать накануне можно и даже нужно — голодание тоже является стрессом для организма человека, особенно беременной женщины. Если не принимать пищу, это может повлиять на достоверность результатов. Но за 8 часов до забора крови есть пищу больше нельзя — только пить чистую минеральную воду.
- Если необходимо принимать какие-либо медикаментозные средства по назначению врача (например, препараты от артериальной гипертензии, сахарного диабета или гормональные контрацептивы), необходимо сообщить об этом доктору до анализа. По возможности временно прием лекарственных препаратов останавливают или же максимально снижают дозировку.
В частной клинике за анализ придется заплатить, но и результат будет готов быстрее. В районной поликлинике, если местная лаборатория имеет соответствующую лицензию на проведение подобного анализа, результаты будут готовы через несколько дней. Зато делается анализ бесплатно.
Значение исследования РФМК
Человека никогда нельзя назвать здоровым, если его кровеносные сосуды находятся в плохом состоянии, а состав и свойства крови нарушены. Внешне такие патологии могут никак не проявляться — до определенного момента. Чрезмерная свертываемость крови ведет к образованию тромбов, а это — в свою очередь — к развитию такой опасной болезни, как тромбофлебит. Очень часто начальную стадию этой патологии удается выявить именно благодаря анализу крови РФМК.
А также это исследование назначают в таких случаях:
- если подозревается тромбоз или диссеминированная свертываемость крови;
- когда планируется хирургическое вмешательство любой сложности — иногда причиной направления на анализ может стать даже плановое удаление зуба;
- при проведении гепаринотерапии или лечении другими препаратами-антикоагулянтами;
- беременным женщинам, а также тем пациенткам, которые планируют ЭКО (экстракорпоральное оплодотворение).
Если же по истечении 2,5 минут в сыворотке крови можно заметить формирование фибрина, результат является положительным — это означает, что у пациента повышена свертываемость крови. Насколько серьезна такая патология, можно выявить только с помощью расширенного варианта анализа.
Применяются определенные методики, позволяющие преобразовать скорость образования фибриновых частиц в показатели РФМК. Нормальными считаются показатели 3,38+0,02 мг на 100 мл. Максимально допустимый показатель — 4. Если он превышен, речь идет о патологии. Однако не стоит паниковать, в любом случае врач назначит дополнительное исследование, прежде чем ставить диагноз и начинать лечение.
На достоверность результатов могут повлиять такие факторы:
- Нарушения правил забора крови для анализа.
- Некорректная подготовка сырья для центрифугирования.
- Слишком длительное время хранения сыворотки крови — исследовать плазму, которая хранилась более часа, нельзя.
- Прием лекарственных препаратов перед забором крови на анализ.
- Употребление алкоголя, тяжелые физические нагрузки, стрессы.
Если показатели РФМК вновь оказались выше нормы, имеет смысл попытаться сдать анализ в третий раз в другой лаборатории. Все три анализа должен оценить компетентный врач, только после этого можно будет назначать лечение, если оно необходимо.
Почему важен этот анализ при беременности
Если женщина узнала, что скоро станет мамой, и становится на учет в районной поликлинике, ей придется сдать анализ крови РФМК — он обязателен для беременных женщин.
Опасны отклонения и в большую, и в меньшую стороны от нормы:
- Если кровь сворачивается плохо, это чревато кровотечениями во время вынашивания ребенка и при родах.
- Если же кровь сворачивается слишком активно, высок риск образования тромбов и закупорки сосудов.
Для плода это опасно тем, что он будет недополучать кислород и питательные вещества. Такое состояние на протяжении длительного периода времени может привести к замедлению развития, замиранию беременности, гибели плода в утробе матери.
Чтобы вовремя обнаружить патологию и начать лечение, женщина должна сдавать кровь на РФМК на протяжении беременности три раза:
- в самом начале при постановке на учет в районной поликлинике;
- на 22—24 неделе беременности;
- на 33—37 неделе беременности.
Если были выявлены отклонения от нормальных данных, анализ придется проводить чаще.
На сегодняшний день существует несколько различных методов лечения нарушений свертываемости крови, эффективных и в то же время безопасных для ребенка. При условии соблюдения всех рекомендаций врача женщина имеет все шансы выносить ребенка до положенного срока и родить его без осложнений.
Какая норма свертываемости крови?
- Основы гемостаза
- Показатели в норме
- Правила проведения анализов
- Сущность анализов
- Причины и последствия нарушений
Кровь – это тот компонент человеческого организма, который позволяет ему функционировать как целостной системе. Она содержит всю информацию о функционировании органов и тканей и передает ее между ними. Таким образом, происходит их постоянная адаптация к изменяющимся условиям окружающей и внутренней среды организма. Огромное место в функциональной полноценности такого взаимодействия занимает свертываемость крови, которая и определяет ее возможность не только снабжать органы питательными веществами, но и передавать им информацию о состоянии организма в целом.
Основы поддержания крови в жидком состоянии
Кровь поддерживает постоянство своей структуры. Это значит, что с одной стороны, она должна быть достаточно густой, чтобы не пропотевать сквозь сосудистую стенку под действием давления в сосудах, которое нагнетается сердцем. С другой стороны, слишком густая кровь не сможет циркулировать по капиллярным сетям и другим сосудистым структурам микроциркуляторного русла. Поэтому она должна обладать балансом, который контролируется системой свертывания (коагуляции) и противосвертывания (антикоагуляции). Все вместе это называется коагуляционным гомеостазом. Пока обе системы пребывают в гармоничном взаимодействии, организм функционирует нормально.
На свертывание крови и способность образования сгустка влияют:
- Состояние сосудистых стенок. Нарушение структуры внутреннего слоя артерий запускает процессы усиления свертываемости;
- Количество и функциональная полноценность тромбоцитов. Они являются главными надзирателями за состоянием целостности сосудистого русла и первыми запускают процесс ускоренного свертывания;
- Концентрация и состояние плазменных факторов свертывания крови. Большинство из них синтезируется печенью при участии витамина К и эндотелием сосудов. Увеличение или уменьшение их количества приводит к повышению либо снижению свертывания крови;
- Концентрации плазменных факторов системы антикоагуляции (антитромбин, гепарин, антиплазмин и другие). Чем их больше, тем более жидкая кровь.
Основные анализы и их нормальные показатели
Определить способность крови к сворачиванию можно при помощи лабораторных тестов. Для их выполнения подходит, как капиллярная (из пальца), так и венозная кровь. Каждый из анализов требует определенного вида крови и позволит определить состояние отдельных звеньев системы гемостаза (свертывания). Названия и виды основных анализов и их нормы приведены в виде отдельной таблицы.
| Название анализа | Норма показателя | Какая кровь используется |
| Анализ на уровень тромбоцитов | У мужчин и женщин 150-400 г/л | Капиллярная (забор из пальца) |
| У детей 150-350 г/л | ||
| Время свертывания | Норма по Сухареву: начало – 30-120 сек; окончание – между 3 и 5 минутами; | Капиллярная |
| Норма по Ли-Уайту 5-10 минут | Из вены | |
| Длительность кровотечения по Дюке | Не должно превышать 4 минуты | Из пальца |
| Тромбиновое время (ТВ) | 12-20 секунд | Из вены |
| Протромбиновый индекс (ПТИ) | Капиллярной крови 93-107% | Анализ из пальца |
| Венозной крови 90-105% | Анализ из вены | |
| Активированное частичное тромбопластиновое время (АЧТВ) | Для всех возрастных групп, не зависимо от пола 35-50 секунд | Венозная |
| Фибриноген | Взрослые 2-4 г/л; у ребенка первых дней жизни 1,25-3,0 г/л | Из вены |
В таблице приведены далеко не все возможные показатели свертывающей системы крови. Их существует очень много и все они входят в объем коагулограммы. Но диагностика проблем с коагуляцией всегда начинается из тех методов, которые описаны в рамках данной статьи. Все дополнительные и более специфичные анализы назначаются только при необходимости получения более детальной информации о системе гемостаза.
Общие правила проведения анализов
Независимо от того, какой показатель коагулограммы будет исследован, и какая кровь нужна для его проведения, исследуемый должен придерживаться определенных правил:
- Забор крови проводится в утренние время;
- Исключается прием пищи за 8-10 часов до исследования, алкогольных напитков – за сутки;
- Исключить курение за 3-4 часа до анализа;
- Непосредственно перед сдачей анализа желательно, чтобы организм пребывал в состоянии покоя несколько минут.
Забор крови и проведение анализа зависит от его вида. Те методы, для проведения которых нужна капиллярная кровь, проводятся непосредственно после прокола кожи одного из пальцев скарификатором или специальной иглой. Если для исследования нужна венозная кровь, ее в количестве около 20 мл забирают по общим правилам в одной из периферических вен. После забора она должна в течении 2 часов быть доставлена в лабораторию и центрифугирована для получения плазмы. Именно эта часть крови исследуется в ходе определения показателей коагулограммы.
Сущность основных анализов
Норма любого анализа – это усредненный показатель, который нужно уметь правильно сопоставить с полученными результатами исследуемой крови. При этом должны быть учтены все те естественные факторы, которые способны закономерно повлиять на результат исследования свертываемости. К ним можно отнести:
- Женщины, особенно во время менструаций. У них все показатели могут быть сниженными. При беременности отмечается тенденция к повышенной свертываемости;
- Прием оральных гормональных контрацептивов способствует повышению свертывания крови;
- Прием антикоагулянтов и других средств для разжижения крови;
- Обезвоживание организма и пребывание в условиях воздействия высоких температур вызывает состояния, при которых норма показателей свертываемости может быть превышена;
- Перенесенные большие травмы, операции, переливание крови и ее компонентов.
Сущность и диагностические возможности основных показателей коагуляции крови приведены в таблице.
| Показатель свертываемости | Что означает |
| Уровень тромбоцитов | Отражает количество клеток, которые ответственны за запуск свертывания крови при нарушении целостности сосудистой стенки. |
| Время свертывания по Сухареву | Отражает способность капиллярной крови образовывать сгусток при ее помещении в тонкий стеклянный капилляр при его плавном поочередном наклоне в противоположных направлениях. Отмечается время, когда перемещение крови затрудняется и время образования стойкого сгустка. |
| Время свертывания по Ли-Уайту | Анализ проводится по аналогии с методикой Сухарева. Отличие лишь в том, что для этого анализа нужна венозная кровь. |
| Тромбиновое время | Показывает состояние последней фазы свертывания крови. Косвенно указывает на концентрацию введенных препаратов и природных факторов свертывающей и противосвертывающей систем. |
| Длительность кровотечения по Дюке | Указывает на способность организма остановить кровопотерю. Метод самый простой из всех известных. Проверяется путем регистрации времени, которое необходимо для того, чтобы кровь перестала выделяться из маленькой ранки после прокола кожи пальца. |
| Протромбиновый индекс | Отражает способность плазменных факторов свертывания исследуемой крови образовывать сгусток при добавлении к ним тканевых факторов свертывания, вырабатываемых тромбоцитами. Измеряется в виде процентного отношения показателя протромбинового времени (в секундах) исследуемого к нормальному протромбиновому времени. |
| АЧТВ | Отличается от протромбинового индекса тем, что показывает только активность плазменных факторов свертывания без участи тромбоцитов. |
| Фибриноген | Определение концентрации специфического белка крови, который ответственный за укрепление кровяного сгустка. |
Норма показателей системы гемостаза может быть превышена по таким патологическим причинам:
- Повышении уровня тромбоцитов при их избыточной выработке костным мозгом;
- Инфекционно-токсические и септические заболевания;
- Любые интоксикации, возникающие на фоне тяжелой патологии внутренних органов;
- Распространенное атеросклеротическое поражение сосудов;
- Врожденные и генетические отклонения факторов антикоагулянтной системы;
- Искусственные клапаны сердца и сосудистые протезы;
- Аутоиммунные заболевания;
- Эндокринная патология с нарушением обмена веществ в организме;
- Застой крови при сердечной недостаточности и гиподинамии;
- Первая фаза ДВС-синдрома.
Показатели анализов свертываемости могут быть ниже, чем общепринятая норма. К этому приведут такие причины:
- Тромбоцитопения;
- Гемофилия и другие наследственные дефекты факторов свертывания;
- Гемолитическая анемия;
- Лейкоз;
- Декомпенсированная печеночная недостаточность при циррозе;
- Недостаточное количество кальция и витамина К в организме;
- Передозировка и лечение антикоагулянтами (гепарин, варфарин, препараты ацетилсалициловой кислоты);
- Последняя фаза ДВС-синдрома.
Исследование и правильная интерпретация данных анализов свертываемости крови позволяет определить все риски в отношении потенциальной возможности возникновения сосудистых заболеваний, а также контролировать эффективность используемых препаратов для разжижения крови и их дозировку.
Что такое МНО и ПТИ и как их контролировать
ПТИ – это протромбиновый индекс, он показывает на сколько кровь хорошо сворачивается. У здорового человека он должен быть в пределах 70-100 , а для адекватной защиты от инсульта на фоне приема варфарина он должен быть 24,0-42,6. Если ПТИ будет меньше, то будет угроза кровотечения, а если больше — то возрастает риск инсульта. Есть много различных методик определения этого показателя: по Квику, по Туголукову, поэтому если сдать кровь в разных лабораториях, то и результаты будут здорово разниться. А ведь от этой разницы порой зависит судьба пациента.
Поэтому за границей ПТИ вообще не используют, так как существует другой более стабильный показатель МНО – международное нормализационное отношение. Результаты этого анализа не будут сильно отличаться в какой бы лаборатории какой бы страны мира Вы его не сделали.
Целевой уровень МНО должен быть 2-3, если будет меньше – то профилактика будет не эффективна, если больше, то риск развития серьезных кровотечений превысит пользу от предупрежденных инсультов. Сотни тысяч людей по всему миру принимали участие в исследованиях для уточнения этой золотой средины.
Для каждого пациента подбор дозы варфарина должен осуществляться индивидуально, лучше стационарно. Для этого обычно достаточно 7-10 дней. Затем анализ делается через 2 недели, если все в порядке — еще раз через месяц, а далее раз в три месяца.
Если показатели вышли из целевого уровня, то производиться коррекция дозы. Это Вы можете научиться делать самостоятельно, но надежнее всегда после очередного анализа МНО советоваться с врачом.
Кроме этого для точности результатов очень важно выполнять ряд условий:
- Всегда принимайте варфарин в одно и то же время, например 17:00
- Всегда ходите сдавать кровь на МНО, а на ПТИ тем более, в одну и ту же лабораторию.
- Сдавайте кровь в одно и то же время, если первый раз пошли сдавать анализ в 9:00, то и в другой раз старайтесь попасть в лабораторию хотя бы с 7:00 до 10:00.
Читайте также подробную инструкцию по подбору дозы варфарина в зависимости от показателя МНО.
Почему плохо свертывается кровь у пожилого человека. Густая кровь или проблема повышенной ее свертываемости при беременности
Что делать, если свертываемость крови повышенная? Этот вопрос интересует многих пациентов. Кровь обеспечивает питание тканей и органов кислородом и другими полезными веществами. В нормальном состоянии она жидкая, но иногда свертываемость крови повышенная. Это происходит по некоторым причинам. Нередко нарушается защитный барьер, что приводит к образованию тромбов. Это состояние называется тромбофилией. С точки зрения медицины, это серьезная патология, которая приводит к таким заболеваниям, как тромбоз сосудов и варикозное расширение вен.
Вообще-то способность крови сворачиваться является жизненно важной. Она позволяет избежать серьезных потерь при кровотечении. В поврежденном сосуде образуются тромбы, которые защищают организм. Однако такие показатели, как способность крови сворачиваться, могут в любой момент измениться.
Тромбофлебия является серьезной проблемой. Дело в том, что тромбы могут образовываться практически в любых сосудах, венах. Если тромб образовался в одном из сосудов головного мозга, то это риск инсульта, а если в сердце, это – вероятность инфаркта. Слишком густая кровь становится причиной заболеваний в почках, печени, в сердце. Поэтому к этому состоянию следует отнестись максимально внимательно.
Почему повышенная свертываемость может быть опасна? Как правило, у людей, которые страдают из-за высокой свертываемости крови, диагностируются заболевания сердца.
Слишком густая кровь может спровоцировать ишемическую болезнь, которая приводит к инфарктам и инсультам.
Эти заболевания часто приводят к летальному исходу.
Причины высокой свертываемости крови:
- Наследственный фактор. Нередко густая кровь возникает в результате генной мутации – например, на фоне тромбофилии.
- Длительный прием коагулянтов часто провоцирует данную проблему.
- Хронические заболевания, серьезная кровопотеря, недостаток витамина К, .
Крайне важно выяснить причины этого состояния как можно раньше, чтобы начать лечение. Если кровь быстро сворачивается, то это способствует образованию тромбов, что нередко приводит к воспалительному процессу в стенках вен. В таком случае врач диагностирует тромбофлебит – болезнь, характеризующаяся сильной болью, отечностью, покраснением кожи над пораженным участком вены.
Образование тромбов в сосудах приводит к тому, что просвет в них становится значительно уже. В результате ткани недополучают кислород и начинают повреждаться. Образование тромбов ведет к нарушению тока крови, в итоге в ткани не поступают питательные вещества. В таком случае ставится диагноз ишемия.
Лишенные крови ткани начинают погибать, пораженные органы не могут полноценно функционировать. Особенно опасно, если речь идет о головном мозге и сердечной мышце. Нередко происходит . Опасно это состояние тем, что очень часто заболевание протекает совершенно бессимптомно, а из-за отрыва тромба развивается тромбоэмболия легких, что часто становится причиной смерти.
Как определяются показатели свертываемости крови? Для того, чтобы избежать поражения сосудов и вероятности кровотечения, следует регулярно проходить обследование у врача. Особенно тревожным является возраст после 40 лет. Чаще всего заболевание определяется у женщин в период климакса и у беременных. Кроме того, наличие варикоза является провоцирующим фактором.
Как проводится лечение, если повышена свертываемость крови
Следует регулярно сдавать анализы, которые позволяют вовремя выявить наличие тромбофилии. При постановке диагноза назначают прием препаратов и проводят фибринолитическую терапию.
Анализ крови позволяет выявить причину заболевания и подобрать правильное лечение. Необходимо сдать кровь на Д-димер, который позволяет выявить нарушение почек и количество витамина К. Особенно важны эти анализы беременным. Кроме того, это позволяет определить состояние сердца, сосудов. В ряде случаев подобная информация позволяет вовремя принять меры и избежать летального исхода.
Существует несколько методов лечения повышенной свертываемости крови:
- В классической медицине проводится антитромботическая терапия.
- Пациенту назначаются препараты из группы антикоагулянтов. Эти лекарства препятствуют в большом количестве.
- Быстрое облечение состояния достигается за счет приема гепарина и аспирина в небольшой дозировке.
Если имеется диагноз атеросклероз, то для того, чтобы кровь сворачивалась медленнее, назначается прием аспирина в небольших дозировках. Кроме того, сегодня существуют кардиоаспирины, которые содержат магний. Очень полезно регулярно принимать их людям после 40 лет. Особенно важно следить за своим состоянием людям, которые имеют сосудистые заболевания.
Наследственные тромбофлебиты, в том числе и в детском возрасте, так же лечатся небольшими дозами аспирина. В критической ситуации используется введение антикоагулянтов С и S, антитромбина III, препаратов, которые являются аналогами гирудина. Если медикаментозное лечение не приносит результата, то проводится операция.
Следует напомнить о том, что самостоятельно принимать лекарства для разжижения крови не стоит, поскольку это может привести к серьезным и даже опасным последствиям.
Как лечится высокая свертываемость крови народными средствами
Если повышена свертываемость крови, то можно использовать и средства народной медицины. Нужно помнить о том, что принимать их нужно в строгой дозировке и под контролем врача. В первую очередь следует пересмотреть свой рацион. Нужно поддерживать в организме достаточное количество жидкости.
Много жидкости содержится в огурцах, в красном винограде, поэтому они должны присутствовать в рационе постоянно. Нужно пить сок из красного винограда по 0,5 стакана в день, заваривать чай из клюквы.
Нужно ввести в свое питание продукты, содержащие йод. Особенно полезны морская капуста, морская рыба, морепродукты, грецкие орехи, миндаль. Очень полезен в этом отношении чеснок. Кушайте каждый день дыни, грейпфруты, красный болгарский перец и томаты.
В умеренном количестве полезно и сухое красное вино: если пить его ежедневно за ужином, то ваша кровь постепенно нормализуется. В то же время обратите внимание, что некоторые продукты вам будут противопоказаны. Продукты, повышающие вязкость крови: гречка, бананы, укроп, петрушка, кориандр, шпинат, белокочанная капуста, шиповник, рябина. А вот шоколад, кофе, лимоны, соки алоэ и каланхоэ будут очень полезны.
Кровь является важным материалом, позволяющий выявить многие вредные бактерии, провоцирующие развитие воспалительных процессов в организме. Но порой, сдаваемый анализ крови бывает недействительным, причиной тому является ее свертываемость, но почему она происходит?
Отсутствие подготовки к сдаче анализа может стать причиной негодности крови к исследованию
Практически каждый человек при появлении недуга, сталкивается со сдачей анализа крови из вены. Действительно, кровь из вены позволяет узнать о большей части процессов происходящих в организме человека. Благодаря этому материалу, врач способен по расшифровке результата анализа сразу узнать, есть ли в организме воспалительный процесс и какие методы лечения эффективней будут в этой ситуации. Но чтоб получить точную информацию, кровь должна быть сдана с соответствием всех правил.
К сдаче анализа следует подготавливаться еще за пару дней до назначенного дня. В этот период исключаются из рациона продукты питания, содержащие высокий процент жира, а также алкогольные напитки. При сдаче крови из вены человек обязательно должен быть с пустым желудком. При несоблюдении этих требований появляется высокий риск вероятности не только получения неверного результата, но и невозможности провести исследование крови по причине произошедшего гемолиза.
Стоит знать, гемолиз – свертывание крови, является естественным процессом, который обязательно происходит с каждым эритроцитом, существование которого составило около 120 суток. По истечении этого промежутка времени каждый эритроцит в крови человека заканчивает свое существование именно гемолизом.
Что такое гемолиз узнается чаще пациентом лишь, когда выясняется, что проведение анализа закончилось неудачей по причине свертывания крови. Гемолизом называется естественный процесс, при котором эритроциты подвергаются разрушению, во время которого происходит выход гемоглобина. Именно этот процесс и провоцирует свертываемость крови. Избежать такой неприятности с анализом можно, придерживаясь, правил подготовки применяемых перед сдачей анализа.
И хотя чаще всего причины гемолиза скрываются в неправильной подготовке к сдаче анализа, существуют и другие причины, способные сделать кровь неподходящей к исследованию.
Какие причины провоцируют свертываемость крови, сдаваемой на анализ?
Даже если перед сдачей анализа были выдержаны все требования, то это не значит, что причины по которым бы кровь свернулась теперь отсутствуют. На самом деле их существует внушительное количество. А это значит, что сказать разу, почему свернулась кровь, взятая из вены для анализа, не получится. Так как спровоцировать такую реакцию могут многие причины:
- Плохая обработка пробирки. Иногда скрываться причины, по которым свернулась кровь, могут в следах крови, ранее находящейся в данной пробирке. Даже незначительные ее следы способны спровоцировать гемолиз;
- Забор крови произошел в ускоренном режиме. Если из вены кровь берется буквально за несколько секунд, то получаемый по этой причине сильный вакуум провоцирует моментальный гемолиз. Поэтому, в этом случае удивляться, почему сразу взятая кровь свернулась даже не стоит;
- Низкое количество консерванта. Чтоб в анализе крови взятой из вены не начался процесс свертываемости, в нее добавляется особый консервант, это помогает сохранить кровь для исследования. Но чтоб кровь свернулась даже при наличии этого консерванта, достаточно неправильно рассчитать его дозировку и добавить существенно меньше количество, чем требуется;
- Нарушения правил антисептика. Скрываться причины могут и в переливании крови из одной пробирки в другую. Часто при анализе крови, взятой из вены, кровь подвергается переливанию в иную пробирку. И если одна из пробирок не была ранее стерилизована, то причиной, почему свернулась кровь, может стать именно это несоблюдение правил стерилизации пробирок;
- Отсутствие правильных условий транспортировки. Иногда в недействительном анализе виноваты, становятся работники, занимающиеся их транспортировкой до лаборатории. Происходит это чаще, в поликлиниках, где анализы для исследования транспортируются в иные медицинские центры;
- Нарушения в хранении. Для того чтоб кровь свернулась, достаточно потрусить колбу или положить ее, к примеру, на холодильник, это спровоцирует гемолиз;
- Температурный режим. Нельзя кровь подвергать заморозке либо держать под солнечными лучами, это спровоцирует ее изменение, после чего она станет не пригодной для исследования. Хранить при комнатной температуре, тоже нельзя, это относится также к одним из частых причин, гемолиза крови.
Несмотря, на существующие причины, снизить вероятность гемолиза просто. Нужно лишь придерживаться правил, начиная с подготовки к сдаче анализа, и последующих действий выполняемых с полученным образцом крови.
Повышенная свертываемость крови приводит к образованию в капиллярах и более крупных сосудах сгустков и тромбов, что может привести к недостатку кислорода в различных тканях. Это значительно ухудшит состояние пациента. Такая повышенная свертываемость крови есть у больных сахарным диабетом, онкологическими недугами, аутоиммунными болезнями.
Факторы, которые приводят к появлению недуга
Причины того, что кровь быстро сворачивается, могут быть самыми разнообразными. Врачи выделяют несколько главных, которые чаще всего проявляются у больных:
- 1. Свертывание крови может произойти из-за влияния инфекционного поражения.
- 2. В некоторых случаях причинами болезни становятся различные гормональные сбои.
- 3. Провоцируют увеличение густоты крови поражения таких внутренних органов, как печень или селезенка.
- 4. Сгуститься кровяная жидкость может во время беременности.
- 5. При сидячем образе жизни у многих людей происходит замедление циркуляции крови из-за нехватки активности в физическом плане.
- 6. Обычно такая ситуация проявляется при атеросклерозе.
- 7. В некоторых случаях врачи фиксируют патологии гемостаза, обусловленные генетическими факторами.
- 8. Сбои в работе кровеносной системы, в том числе и повышение густоты крови, могут произойти из-за обезвоживания тела человека.
- 9. Если пациент попал под облучение, то это может вызвать серьезные сдвиги в кровеносной системе.
- 10. Повышенная свертываемость крови может возникнуть при аутоиммунных болезнях.
- 11. У части людей происходит нарушение процесса метаболизма, что отражается на густоте крови.
Указанные выше факторы являются причиной изменения химических свойств человеческой крови, когда меняется ее состав, вязкость. Все это приводит к изменению тромбоцитов и эритроцитов, которые начинают быстро слипаться в большие образования. Начинается процесс нарушения соотношения клеточной массы и жидкости в крови. Это приводит к образованию тромбов в сосудах и сердечной мышце. Поэтому для здоровья человека повышение свертываемости кровяных масс является серьезным фактором, грозящим здоровью пациента. Такая болезнь требует быстрого лечения.
Как распознать заболевание?
Симптомы заболевания при повышении свертываемости кровяной среды могут проявиться у больного в виде постоянного чувства усталости. При этом человек ощущает тяжесть в нижних конечностях. Он быстро утомляется во время ходьбы, жалуется на слабость. Его клонит ко сну. Могут быть боли в голове, причем интенсивность их может меняться.

Признаки тромбофилии могут возникнуть в форме синяков, которые возникают при малейших ушибах или травмах. Это происходит из-за увеличения . У пациентов может резко усилиться выход крови из десен. Часто начинаются проблемы в работе кишечника и других органов, к которым плохо подаются питательные вещества и кислород из-за повышенного свертывания крови. Геморроидальные узлы могут сильно опухнуть и болеть. Часто возникают тромбозы и варикоз, так как для этого созданы все условия. На ногах начинают появляться так называемые звездочки, набухают венозные узелки. Наиболее часто болезнь выявляется у людей с сахарным диабетом, курящих пациентов, больных, страдающих ожирением.
Задача крови – доставлять кислород, питательные вещества и белки к органам и тканям. Помимо этого с ее помощью из организма выводятся продукты распада, которые доставляются в печень и уже оттуда транспортируются в выделительную систему.
Для того чтобы успешно выполнять свои функции, кровь должна обладать определенной густотой, которая позволит ей циркулировать по сосудам любого размера без повышенной нагрузки на сердце. Для этого системы свертывания крови и противостоящая ей антикоагуляционная система поддерживают баланс, не допуская чрезмерного разжижения или загустения. В случае если в последней системе происходит сбой, возникает повышенная свертываемость крови. В результате продукты распада надолго задерживаются в организме, отравляя его, а ткани не дополучают кислорода и питания.
Причины загустения крови
Свертывающую активность могут провоцировать многие причины. Чаще всего симптомы густой крови появляются при следующих состояниях и болезнях:
Все эти причины могут вызывать ускоренное формирование сгустка при поражениях кожного покрова и сосудов. Однако часто повышенная свертываемость крови становится следствием какого-либо заболевания, установить которое может только врач, исследовав симптомы и проведя лабораторные исследования.
Симптомы проблемы высокой свертываемости
Поскольку сама по себе густая кровь не является заболеванием, описывать ее симптомы не совсем корректно. Они могут оказаться признаками совсем другого патологического состояния, поэтому при возникновении подозрений нужно в первую очередь сдать анализы, и только потом делать выводы. Заставить насторожиться должны следующие признаки:
- Повышенная утомляемость. Ее причина может крыться в плохом снабжении кислородом головного мозга вследствие чрезмерной густоты крови.
- Тяжесть в ногах, которая не лечится народными средствами и проявляется даже при минимальных нагрузках.
- Низкая температура конечностей вне зависимости от внешних воздействий.
- Появление синяков даже при незначительных ушибах и травмах.
- Кровоточивость десен, набухание геморроидальных узлов.
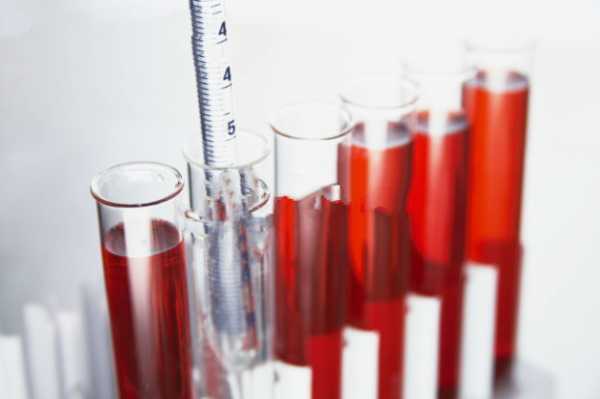
Описанные симптомы – это повод обратиться к врачу и установить точный диагноз. Лечение должно быть грамотным и направленным на устранение причин, спровоцировавших возникновение проблемы.
Продукты для снижения свертываемости крови
В отдельных случаях для того чтобы устранить чрезмерную густоту крови бывает достаточно грамотно составленной диеты. Некоторые продукты решают проблему при дефиците жидкости, восполняя потери плазмы из-за временного обезвоживания. Медикаментозное лечение может заменить правильное питание, но только в том случае, если врач уверен отсутствии тяжелых патологий.
Понизить густоту и приблизить ее показатели к норме поможет любая жидкость. Около двух литров воды, соков или чая в день достаточно, чтобы уменьшить свертываемость и улучшить циркуляцию крови по сосудам. Помимо этого в рацион должны входить продукты, которые также компенсируют дефицит жидкости: овощи, фрукты, бульоны.
Важно для поддержания нормального функционирования кровеносной системы избегать дефицита белков. Их источниками должны быть не столько мясные продукты, сколько морская рыба, молоко и его производные, а также бобовые.

Такая пища может заменить лечение с помощью таблеток в том случае, если свертываемость не спровоцирована болезнями внутренних органов.
Медикаментозное воздействие
Если правильные продукты и питьевой режим не дают видимых результатов, врач может назначить специальные препараты. Антикоагулянты, или средства, повышающие способность крови к разжижению, принимаются курсом, длительность которого определяет специалист на основании собранного анамнеза и лабораторных исследований.
Заменять их народными средствами не рекомендуется: самостоятельное лечение может временно решить проблему, но не устранить ее причину. Понизить густоту крови с помощью растений и отваров можно на короткий срок, а для нормализации всех ее функций потребуется длительный прием лекарственных средств.
Уменьшить свертываемость в случае ее отклонения от нормы – значит решить целый ряд проблем и избавиться от риска интоксикации и образования тромбов. Лечение в этом случае жизненно необходимо: чем дольше кровь остается неадекватно густой, тем выше риск патологий и даже смертельного исхода.
Важно помнить, что одними народными средствами обходиться нельзя: любую проблему со здоровьем должен устранять квалифицированный специалист.
Лечение повышенной свертываемости крови требует постоянного контроля результатов посредством анализов. Самостоятельно провести такой контроль обычному человеку не под силу, поэтому следует довериться профессионалам.
Кровь – важнейшая среда человеческого организма. Без нее нет жизни. Она выполняет несколько чрезвычайно важных биологических функций. Содержащиеся в ней эритроциты несут кислород ко всем абсолютно клеточкам нашего тела, а лейкоциты защищают от многочисленных чужеродных агентов. Все химические процессы у человека происходят благодаря тем веществам, которые поступают из кровотока в ткани организма.
Для поддержания постоянства этой биологической среды в нашем теле работает несколько механизмов. Прежде всего – это взаимодействие между свертывающей и противосвертывающей системами крови. Однако их баланс может нарушаться, приводя к серьезным последствиям. Проявляется эта патология ускоренным или замедленным образованием кровяных сгустков.
Чем опасна повышенная свертываемость крови
Создание тромба – это реакция защиты организма в ответ на кровотечение. Они образуются с помощью специальных веществ – факторов свертывания крови, часть которых в неактивном состоянии циркулируют в плазме крови, а еще часть находится на поверхности тромбоцитов. Последовательная их активация при малейшем кровотечении приводит к созданию тромба.
Обычно при повреждении мелкого сосуда кровяной сгусток формируется через короткое время, как правило, в течение десяти минут. Когда этот процесс укорачивается, то это говорит о повышенной свертываемости крови. При этом кровь становится густой, а мелкие сосуды становятся непроходимыми из-за скопления тромбов. Ткани не получают необходимое количество кислорода, что способствует появлению множества опасных для жизни болезней.
В первую очередь, резко увеличивается риск развития инсульта и инфаркта . А у беременных женщин в таких случаях происходит нарушение кровотока в плаценте, что приводит к неправильному развитию плода.
К повышению тромбообразования приводит множество причин. Рассмотрим самые значимые из них.
Причины повышенной свертываемости крови
Ускоренное свертывание может появиться на фоне различных инфекционных болезней, особенно при развитии сепсиса. При этом в крови образуются целые конгломераты из бактерий и лейкоцитов, что само по себе увеличивает густоту крови, а также приводит к активации факторов свертывания.
Гормональные нарушения в организме способствуют увеличению количества тромбоцитов в кровеносных сосудах. Из-за этого они слипаются между собой, формируя тромбы. Зачастую так происходит у женщин, принимающих противозачаточные гормональные таблетки без учета всех противопоказаний.
При обезвоживании различного происхождения кровь теряет свою жидкую составляющую. Поэтому, несмотря на сопровождающую это состояние анемию , она становится более вязкой и сгустки формируются очень быстро.
При малоподвижном образе жизни наступает замедление кровотока в сосудах, в основном в сосудах нижних конечностей, тем самым создаются предпосылки к повышению свертываемости.
Диагноз устанавливают с помощью таких анализов крови, как свертываемость по Ли-Уайту, тромбиновое и протромбиновое время, протромбиновый индекс, уровень фибриногена и другие.
Лечение
Лечение пациентов с повышенной свертываемостью зависит от причины заболевания. Так, при наследственных тромбофилиях обычно назначается пожизненный прием небольших доз аспирина. Этот же препарат принимают все пациенты, у которых обнаруживается склонность к ускоренному образованию тромбов. Как правило, это большинство людей, достигших возраста 40 лет. Но в период беременности аспирин противопоказан.
Важным моментом является специальный питьевой режим. Необходимо употреблять не меньше полутора литров воды в сутки. Рекомендуют пить различные соки и зеленый чай.
Диета должна содержать достаточное количество всех необходимых веществ. Приветствуется употребление лука, чеснока и болгарского перца. Также рекомендуют принимать пророщенные пшеничные семена.
Loading... Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе