Инволютивные изменения органов малого таза
Профилактика инволютивных изменений малого таза
Инволютивные изменения органов малого таза связаны с преклонным возрастом женщин и климактерическим периодом. Они проявляются в уменьшении размеров и угасании функций матки и яичников. Старение половой системы и снижение выработки эстрогена приводит к возрастанию риска возникновения онкологических заболеваний: рак шейки матки, рак яичников. Регрессивные процессы сопровождаются мочеполовыми нарушениями, атрофией жировой ткани.
Причины инволютивных изменений органов малого таза
 Инволюция означает обратное развитие, атрофию клеток, тканей и целых органов. После прекращения менструального цикла у женщин начинается период, называемый менопауза. Яичники сокращают секрецию эстрогена и увеличивают выработку тестостерона. Гормональные нарушения дают старт инволютивным процессам половых органов. Регрессивные изменения происходят постепенно, растягиваясь на несколько лет. Поэтапная трансформация имеет меньше негативных последствий.
Инволюция означает обратное развитие, атрофию клеток, тканей и целых органов. После прекращения менструального цикла у женщин начинается период, называемый менопауза. Яичники сокращают секрецию эстрогена и увеличивают выработку тестостерона. Гормональные нарушения дают старт инволютивным процессам половых органов. Регрессивные изменения происходят постепенно, растягиваясь на несколько лет. Поэтапная трансформация имеет меньше негативных последствий.
Нормальное функционирование половой системы и всего женского организма поддерживается тремя видами эстрогена: экстрон, экстриол и экстрадиол. Основной объем поставляют яичники, частично гормоны вырабатываются надпочечниками.
С возрастом уменьшается количество яйцеклеток и угасают функции яичников. К 50-55 годам прекращается овуляция, заканчивается менструация. Дефицит эстрогена становится причиной атрофических процессов в матке, влагалище, яичниках.
Симптомы и признаки
В течение периода менопаузы симптомы угасания репродуктивных органов постепенно нарастают. Проявление инволюции начинается с сужения влагалища.
 Симптомы, характерные для инволютивных изменений:
Симптомы, характерные для инволютивных изменений:
- Происходят бактериологические и цитологические трансформации урогенитального канала. Снижение выработки слизистого секрета ведет к механическим травмам уретры.
- Уровень pH влагалища повышается с нормы 4.4 до 5-5,5. Кислотная среда заменяется более щелочной, способствующей развитию трихомонадной инфекции. Слизистая оболочка влагалища воспаляется, становится болезненной.
- Наблюдается частичное облысение лобка.
- Большие половые губы становятся вялыми из-за потери жировой клетчатки.
- Сухость и зуд во влагалище.
- Выпадение слизистой мочеиспускательного канала приводит к нарушениям мочеиспускания.
- Психоэмоциональные проявления: раздражительность, нарушение сна, перемена настроения.
- Отклонения от нормы артериального давления.
- Преобладание тестостерона (мужского полового гормона) проявляется огрубением голоса, ожирением, утратой эластичности кожи.
- Атрофируются мышцы и подвешивающий аппарат половых органов.
- Уменьшается размер и объем яичников.
 В первые 2-4 года постменопаузы в матке происходят атрофические процессы. По сравнению с нормальным размером она теряет 35-50% объема. Уменьшение объема кровоснабжения приводит к образованию миом. Велика вероятность возникновения патологий эндометрия: полипов, гиперплазии, аденокарциномы. Доброкачественные и злокачественные опухоли проявляются себя кровянистыми выделениями или протекают бессимптомно. Для выявления проблемы показано УЗИ 2 раза в год.
В первые 2-4 года постменопаузы в матке происходят атрофические процессы. По сравнению с нормальным размером она теряет 35-50% объема. Уменьшение объема кровоснабжения приводит к образованию миом. Велика вероятность возникновения патологий эндометрия: полипов, гиперплазии, аденокарциномы. Доброкачественные и злокачественные опухоли проявляются себя кровянистыми выделениями или протекают бессимптомно. Для выявления проблемы показано УЗИ 2 раза в год.
Новообразования яичников вторая по частоте обнаружения опухолевая патология репродуктивных органов. Основную часть (до 80%) составляют доброкачественные опухоли. Заболевание протекает без симптомов. Болезненные ощущения возникают при разрыве или перекручивании образования. Часто опухоли яичников диагностируются в комплексе с патологией эндометрия.
Недостаток эстрогена сказывается на структуре костей, состоянии сердечно-сосудистой системы. Некоторые женщины безболезненно переносят изменения, протекающие в организме, но 50-60% представительниц слабого пола обращаются в больницу с симптомами урогенитальных расстройств.
Диагностика
Ультразвуковое исследование один из наиболее информативных и доступных методов диагностики инволютивных изменений органов малого таза. Эффективна комбинация трансабдоминального (через брюшную стенку) и трансвагинального сканирования. УЗИ определяет размер и положение матки, позволяет оценить структуру миометрия и эндометрия, состояние яичников. Скрининг-исследования органов малого таза позволяют обнаружить патологии, протекающие без симптомов.
 При обследовании сосудов прибегают к допплерографии. Это разновидность УЗИ основана на отражении звуковых волн от движущихся предметов. Она безопасна и безболезненна. Возрастным пациенткам рекомендуется цветное допплеровское картирование. Метод позволяет оценить движение крови по артериям и другим сосудам в режиме реального времени. Проводится сравнение данных с показателями, характерными для здоровых женщин в постменопаузе.
При обследовании сосудов прибегают к допплерографии. Это разновидность УЗИ основана на отражении звуковых волн от движущихся предметов. Она безопасна и безболезненна. Возрастным пациенткам рекомендуется цветное допплеровское картирование. Метод позволяет оценить движение крови по артериям и другим сосудам в режиме реального времени. Проводится сравнение данных с показателями, характерными для здоровых женщин в постменопаузе.
При затруднении диагностики назначаются следующие процедуры:
- Гистероскопия – метод, позволяющий провести обследование эндометрия и выполнить удаление полипа. Процедура выявляет внутриматочные патологии: синехии, миомы, очаги гиперплазии. Противопоказаниями к применению являются воспалительные процессы половых органов и маточное кровотечение.
- Гидросонография – ультразвуковая визуализация матки происходит с введением в ее полость физиологического раствора. Получается качественное трехмерное изображения без облучения рентгеном или использования контрастной жидкости, дающей аллергическую реакцию.
Диагностика патологий яичника с помощью аппарата УЗИ не всегда результативна. Рассмотреть изменения мешает ожирение, кишечник, забитый каловыми массами в результате атонии, опущение половых органов. Поэтому исследование проводится каждые полгода.
Методы терапии
 Чтобы предотвратить осложнения инволютивных процессов, назначается гормонозамещающая терапия. Перед выбором курса врач собирает анамнез пациентки, проводит осмотр, изучает анализы обследования органов малого таза, маммографию. Нельзя самостоятельно начинать прием гормональных препаратов, это приводит к развитию патологических процессов, образованию опухолей.
Чтобы предотвратить осложнения инволютивных процессов, назначается гормонозамещающая терапия. Перед выбором курса врач собирает анамнез пациентки, проводит осмотр, изучает анализы обследования органов малого таза, маммографию. Нельзя самостоятельно начинать прием гормональных препаратов, это приводит к развитию патологических процессов, образованию опухолей.
Пациенткам назначаются средства, обеспечивающие поступление гормонов: «Эстрадиол», «Эстрожель», «Клиогест». Побочные эффекты от применения терапии сглаживает введение препаратов через кожу. Пластырь «Климара» крепится на пояс или поясницу. Препарат не проходит через печень, как таблетки, обеспечивает высокую эффективность лечения при меньшей дозировке. Также применяется вагинальное кольцо с эстрогеном и прогестином. Способ введения гормонов и дозировка назначается индивидуально для каждой женщины.
Осложнения, профилактика и прогноз
Назначение заместительной гормонотерапии имеет побочные эффекты. Они увеличивают риск развития рака молочных желез, возникновения тромбозов в первый год приема лекарственных средств.
Для профилактики раннего климакса назначается гормональная терапия. Пациенткам рекомендуется ведение активного образа жизни, отказ от курения и алкоголя.
Инволюция репродуктивных органов не приговор для женщины, а естественный процесс. С увеличением продолжительности жизни состояние постменопаузы приходится на ее треть. Прием лекарственных средств, назначенных врачом, помогает избавиться от негативных симптомов.
Источник
Инволютивные изменения матки и яичников
Главная » Яичники » Инволютивные изменения матки и яичников
Период жизни женщины после прекращения менструаций называется постменопаузальным. Менопауза как утрата циклической функции яичников соответствует последней менструации, дата которой устанавливается ретроспективно. В последнее время для диагностики менопаузы используют лабораторные исследования. О менопаузе можно говорить при аменорее па фоне снижения уровня эстрадиола менее 30 пг/мл и повышения ФСГ более 40 МЕ/л в сыворотке крови. В современной популяции женщин средний возраст менопаузы составляет 51 год и есть тенденция к его увеличению.
Постменопауза - отсутствие менструаций более 12 мес.
Последнее десятилетие отмечено пристальным вниманием к постменопаузальному периоду в связи с увеличением продолжительности жизни женщин. Не менее 30% женского населения находится в периоде постменопаузы, его продолжительность составляет в среднем треть жизни женщины. В постменопаузе происходят общие инволюционные процессы в организме и возрастные изменения в репродуктивной системе. В постменопаузе значительно увеличивается частота заболеваний, связанных с возрастом, а также патологии, обусловленной дефицитом эстрогенов. На этот период приходится пик заболеваемости злокачественными опухолями половых органов (средний возраст больных раком эндометрия 62 года, раком яичников - 60 лет, раком шейки матки - 51 год), поэтому у пациенток в постменопаузе нужна особенная онконасторожённость.
Изменение гормональной функции яичников начинается задолго до последней менструации, прекращение циклической функции яичников совпадает с менопаузой и обусловлено развитием резистентности фолликулов к ФСГ со снижением секреции ингибина. У женщин в постменопаузе не вырабатывается прогестерон и снижается секреция эстрогенов, основным становится наименее активный эстроген - эстрон. Концентрация эстрона в плазме крови женщин в постменопаузе в 3-4 раза больше, чем эстрадиола. Эстрон в постменопаузе образуется в жировой и мышечной ткани из андростендиона, который большей частью секретируется надпочечниками и в меньшей степени яичниками. Если в детородном возрасте яичники секретируют примерно 50% андростендиона и 25% тестостерона, то в постменопаузе эта пропорция составляет 20 и 40%, но абсолютное количество секретируемых андрогенов в постменопаузе снижается.
Дефицит эстрогенов как часть инволюционных процессов в организме женщины после менопаузы, с одной стороны, можно расценивать как закономерный физиологический процесс, а с другой - он играет патогенетическую роль для многих расстройств, в том числе климактерических. Нейровегетативные, обменно-эндокринные, психоэмоциональные проявления климактерического синдрома, урогенитальные расстройства, остеопороз, изменения кожи возникают в определенной хронологической последовательности и значительно снижают качество жизни женщины в постменопаузе. Различные симптомы, связанные с угасанием функции яичников, наблюдаются более чем у 70% женщин.
Частота климактерического синдрома меняется с возрастом и длительностью постменопаузы. Если в пременопаузе она составляет 20-30%, после менопаузы 35-50%, то через 2-5 лет после менопаузы снижается до 2-3%. Продолжительность климактерического синдрома составляет в среднем 3-5 лет (от 1 года до 10-15 лет). Проявления климактерического синдрома (оценка по шкале модифицированного менопаузального индекса Е.М. Уваровой) по частоте распределяются следующим образом: приливы - 92%, потливость - 80%, повышение или понижение артериального давления - 56%, головная боль - 48%, нарушения сна - 30%, депрессия и раздражительность - 30%, симптомы астении - 23%, симпатико-адреналовые кризы - 10%. В 25% случаев течение климактерического синдрома тяжелое.
Урогенитальные расстройства обычно пояшшются на 2-5-м году постменопаузы у 30-40% женщин, в пожилом возрасте, по данным более углубленного исследования, частота может достигать 70%. Возникновение урогенитальных расстройств обусловлено развитаем атрофических и дистрофических процессов в эстрогенчувствительных структурах мочеполовой системы общего эмбрионального происхождения (уретра, мочевой пузырь, влагалище, связочный аппарат, мышечный и соединительнотканный компоненты тазового дна, сосудистые сплетения) на фоне дефицита половых гормонов. Этим объясняется одновременное нарастание клинических симптомов атрофического вагинита, диспареунии, снижения любрикативной функции и пистоуретрита, поллакиурии, недержания мочи. В постменопаузе нередко прогрессирует пролапс гениталий, в основе которого лежат нарушение биосинтеза и депонирования коллагена в фибробластах на фоне гипоэстрогении, поскольку на фибробластах имеются рецепторы эстрогенов и андрогенов.
Одним из последствий эстрогендефицитного состояния в постменопаузе становится увеличение частоты сердечно-сосудистой патологии, обусловленной атеросклерозом (ишемическая болезнь сердца, нарушение мозгового кровообращения, артериальная гипертензия). Для женщин после менопаузы это катастрофично: если у женщин до 40 лет частота инфаркта миокарда в 10-20 раз меньше, чем у мужчин, то после угасания функции яичников соотношение постепенно меняется и составляет к 70 годам 1:1.
Считают, что длительный дефицит эстрогенов в пожилом возрасте может участвовать в патогенезе болезни Альцгеймера (поражение головного мозга). Отмечен профилактический эффект эстрогенов у женщин в постменопаузе, но этот вопрос требует дальнейших исследований в рамках доказательной медицины.
Эстрогендефицитное состояние после менопаузы приводит к остеопорозу в 40% случаев. Снижается синтез матрикса кости остеобластами и усиливаются процессы резорбции костной ткани остеокластами. Потеря костной массы после менопаузы резко ускоряется и составляет 1,1-3,5% в год. К 75_80 годам потеря костной плотности может приблизиться к 40% пикового уровня в возрасте 30- 40 лет. К 10-15-му году после менопаузы может увеличиться частота костных переломов. У 35,4% женщин, доживших до 65 лет, можно прогнозировать переломы костей. Остеопороз развивается постепенно и бессимптомно, а появление клиники говорит о значительной потере костной массы. Выраженный остеопороз вызывает боли, микро- и макропереломы при минимальной травматизации, искривление позвоночника (кифоз, лордоз, сколиоз), уменьшение роста. Поскольку в первые 5 лет после менопаузы поражаются преимущественно кости с преобладанием трабекулярного, решетчатого строения (позже присоединяется поражение трубчатых костей), переломы позвоночника, лучевой кости в типичном месте возникают раньше, чем перелом шейки бедра. Рентгеновское исследование не обеспечивает своевременную диагностику, поскольку рентгенолоческие изменения костей появляются только тогда, когда потеря костной массы достигает 30% и более. Диагностика остеопороза, помимо клинических проявлений, основывается на денситометрии. Факторы риска остеопороза:
- • возраст (риск увеличивается с возрастом) - постменопауза;
- • пол (женщины имеют больший риск, чем мужчины, и составляют 80% среди страдающих остеопорозом);
- • раннее наступление менопаузы, особенно до 45 лет;
- • расовая принадлежность (наибольший риск у белых женщин);
- • субтильное телосложение, небольшая масса тела;
- • недостаточное потребление кальция;
- • малоподвижный образ жизни;
- • курение, алкогольная зависимость;
- • семейная отягощенность по остеопорозу; полиморфизм гена, отвечающего за синтез рецептора витамина D.
В настоящее время подвергают сомнению обоснованность заместительной гормонотерапии даже эстрогенами как с профилактической, так и с лечебной целью. В то же время единственным эффективным методом коррекции климактерических расстройств остается заместительная гормонотерапия. Длительная ЗГТ может повышать риск рака молочной железы. В последние годы появились данные о повышении частоты сердечно-сосудистой патологии (тромбозы, тромбоэмболии, инфаркты, инсульты) при заместительной гормонотерапии, наиболее опасен 1-й год приема препаратов.
Перед назначением заместительной гормонотерапии выявляют особенности анамнеза, в том числе курение, проводят физикальный осмотр, оценивают состояние венозной системы ног, делают эхографию органов малого таза, маммографию, исследование свертывающей системы крови. Побочные эффекты заместительной гормонотерапии сглаживают эстрогены (в качестве монотерапии), эстроген геста генные препараты, комбинации эстрогенов и андрогенов, а также введение препаратов в инъекциях и трансдермально.
Новые технологии (УЗИ, допплерография, гидросонография, МРТ, гистероскопия, гистохимия и т.д.) позволяют объективно оценивать состояние внутренних гениталий у женщин различного возраста и, в частности, в периоде постменопаузы. Можно изучить инволютив-ные изменения матки, яичников в зависимости от длительности периода постменопаузы, разработать нормативные показатели, выявлять патологию матки и придатков на ранних стадиях.
Наиболее выраженные инволютивные процессы после менопаузы происходят в половых органах. Матка, являясь органом-мишенью для стероидных половых гормонов, после менопаузы теряет в среднем 35% объема в результате атрофических процессов в мио-метрии, которые максимально интенсивны в первые 2-5 лет после менопаузы. После 20 лет постменопаузы матка не меняет размеров.
При небольшой длительности постменопаузы миометрий имеет среднюю эхогенность, возрастающую с увеличением продолжительности постменопаузы. Появляются множественные гиперэхогенные участки, соответствующие фиброзу миометрия. В постменопаузе значительно обедняется кровоток в миометрий (по данным допплеровского исследования) и регистрируется в его периферических слоях. Узлы миомы, возникшие в пременопаузе, также подвергаются инволюции - уменьшается их диаметр, причем узлы, исходно имевшие повышенную эхоплотность (фиброма), претерпевают наименьшие изменения, а узлы со средней или пониженной эхогенностью (лейомиома) уменьшаются наиболее заметно. Наряду с этим повышается эхоплотность, особенно капсулы миоматозных узлов, что может приводить к ослаблению эхосигнала и затруднять визуализацию внутренней структуры узлов миомы и матки. Визуализация небольших узлов миомы по мере уменьшения их размеров и изменения эхоплотности (близкой к миометрию) может становиться затруднительной. На фоне заместительной гормональной терапии (если она проводится) эхографическая картина миоматозных узлов восстанавливается в первые полгода. Редко встречается кистозная дегенерация узла миомы (субсерозной локализации) с множеством полостей и гипоэхогенным содержимым. При исследовании кровотока в миоматозных узлах, подвергшихся атрофии, интранодулярная регистрация цветовых эхосигналов не характерна, перинодулярный кровоток скудный. При интерстициальных узлах атрофические процессы в матке после менопаузы могут приводить к усилению центрипетальных тенденций и появлению субмукозного компонента миоматозного узла. Субмукозное расположение миоматозных узлов в постменопаузе может приводить к кровотечению. Эхография при этом не позволяет адекватно оценить М-эхо, которое трудно дифференцировать с капсулой узла миомы и определить причину кровотечения (субмукозный узел, сопутствующая патология эндометрия). Диагностические трудности позволяют разрешить гидросонография и гистероскопия.
Увеличение матки и/или миоматозных узлов в постменопаузе, если оно не стимулировано заместительной гормональной терапией, всегда требует исключения гормонопродуцирующей патологии яичников или саркомы матки. При саркоме, помимо быстрого роста узла или матки, определяется однородная «клеточная» эхоструктура средней звукопроводимости с повышенной эхогенностью тонких тяжей, соответствующих соединительнотканным прослойкам. При допплеровском исследовании по всему объему опухоли среднерезистентный кровоток диффузно усилен.
Эндометрий после менопаузы перестает претерпевать циклические изменения и подвергается атрофии. Продольный и поперечный размеры полости матки уменьшаются. При УЗИ переднезадний размер М-эха уменьшен до 4-5 мм и менее, эхогенность повышена (рис 5.2). Выраженная атрофия эндометрия при длительной постменопаузе может сопровождаться формированием синехий, визуализируемых как небольшие линейные включения в структуре М-эха повышенной эхоплотности. Скопление небольшого количества жидкости в полости матки, визуализируемое при сагиттальном сканировании в виде анэхогенной полоски на фоне атрофичного тонкого эндометрия, не является признаком патологии эндометрия и возникает в результате сужения/зарашения цервикального канала, препятствующего оттоку содержимого полости матки.
Гиперпластические процессы эндометрия возникают на фоне повышенной концентрации эстрогенов (классических и неклассических стероидов), воздействующих на рецепторы эстрогенов в ткани эндометрия. Частота выявления рецепторов эстрогенов и прогестерона, а также их концентрация варьируют в зависимости от вида патологии эндометрия и уменьшаются по мере прогрессирования пролиферативных процессов эндометрия (железистые полипы эндометрия - железисто-фиброзные полипы - железистая гиперплазия - атипическая гиперплазия и полипы эндометрия - рак). Гиперэстрогенемия в постменопаузе может быть обусловлена:
- • избыточной периферической конверсией андрогенов в эстрогены при ожирениии, особенно висцеральном;
- • гормонпродуцирующими структурами в яичнике (текоматоз, опухоли);
- • патологией печени с нарушением инактивационной (соединение стероидов с глюкуроновой и др. кислотами с переходом в водорастворимые соединения) и белково-синтетической (снижение синтеза белков-носителей стероидных гормонов, приводящее к увеличению биодоступной фракции гормонов) функций:
- • патологией надпочечников;
- • гиперинсулинемией (при сахарном диабете), приводящей к гиперплазии и стимуляции стромы яичника.
Гиперэстрогенемия в настоящее время рассматривается как основная, но не единственная причина пролиферативных процессов эндометрия. Обсуждаются значение иммунных нарушений, а также роль урогенитальной инфекции.
В постменопаузе как доброкачественные, так и злокачественные гиперпластические процессы эндометрия могут клинически проявляться кровяными выделениями из половых путей, но нередко остаются бессимптомными. Женщины в постменопаузе 2 раза в год должны проходить скрининговое обследование с использованием УЗИ, а при необходимости (в группах риска рака эндометрия) нужно делать аспирационную биопсию эндометрия. При эхографическом скрининге патология эндометрия в постменопаузе выявляется у 4,9% женщин, не предъявляющих жалоб. При ультразвуковых признаках патологии эндометрия выполняют гистероскопию и раздельное диагностическое выскабливание слизистой матки с последующим гистологическим исследованием материала Осмотр полости матки при гистероскопии всегда позволяет выявить изменения эндометрия и осуществить контроль за удалением патологического очага.
Спектр внутриматочной патологии в постменопаузе: полипы эндометрия - 55,1%, железистая гиперплазия эндометрия - 4,7%, атипическая гиперплазия эндометрия - 4,1%, аденокарцинома эндометрия - 15,6%, атрофия эндометрия при кровяных выделениях - 11,8%, субмукозная миома матки - 6,5%, аденомиоз - 1,7%, эндометриальная саркома - 0,4%.
Эхографические признаки полипов эндометрия: локальное утолщение М-эха, включения повышенной эхогенности в его структуре, иногда с визуализацией цветовых эхосигналов кровотока в проекции включения. Диагностические трудности возможны при железистых полипах эндометрия, которые имеют звукопроводимость, близкую к таковой слизистой матки. Гиперплазия эндометрия вызывает утолщение М-эха более 4-5 мм с сохранением четких контуров, частыми мелкими жидкостными включениями в структуре М-эха . При раке эндометрия эхографическая картина полиморфна.
По данным морфологического исследования, в постменопаузе выделяют доброкачественные (фиброзные, железисто-фиброзные, железистые полипы, железистая гиперплазия), предраковые пролиферативные процессы эндометрия (атипические гиперплазия и полипы), рак эндометрия. Однако прогноз при гиперпластических процессах коррелирует не только с видом патологии эндометрия, но и с пролиферативным потенциалом ткани эндометрия. Высоковероятны рецидив, прогрессия и малигнизация у атипических форм гиперплазии и полипов эндометрия с высокой пролиферативной активностью клеток.
Клинические формы предрака эндометрия представлены железистой гиперплазией и рецидивирующими железистыми полипами эндометрия.
Причиной рецидивов пролиферативных процессов эндометрия являются как опухолевые, так и неопухолевые (текоматоз) гормонпродуцирующие структуры яичников
Для правильной оценки изменений в яичниках следует знать нормальную эхографическую картину яичника и ее динамику в периоде постменопаузы. В постменопаузе размеры и объем органа уменьшены, есть изменения эхоструктуры.
При изменениях яичника атрофического типа значительно уменьшены его размеры и объем. При изменениях гиперпластического типа линейные размеры уменьшаются медленно, звукопроводимость яичниковой ткани средняя, возможны мелкие жидкостные включения.
При скрининговом обследовании женщин, не предъявляющих жалоб, частота патологии яичников, выявляемой при эхографии, составляет 3,2%. Среди всех опухолей женской половой сферы опухоли яичника занимают второе место, доля доброкачественных опухолей составляет 70-80%, злокачественных 20-30%. Средний возраст больных раком яичников 60 лет.
В 70% случаев заболевание бессимптомное, лишь в 30% имеется скудная и непатогномоничная симптоматика. Даже при осложненном течении заболевания (разрыв опухоли, перекрут ножки) болевые ощущения у пожилых, как правило, не выражены. Диагностика патологии яичника затруднена в связи с частым ожирением, опущением внутренних половых органов, атонией кишечника, спаечным процессом.
Для диагностики образований придатков матки применяют сочетание трансабдоминального и трансвагинального УЗИ. Эхография с допплсровским исследованием наряду с определением онкомаркеров является основным методом предоперационного обследования с целью исключения ракового процесса, точность диагностики при этом составляет 98%. При злокачественных новообразованиях признаки васкуляризации выявляются в 100%, кривые кровотока с низкой резистентностью (ИР
www.eurolab.ua
Ультразвуковое исследование органов малого таза у женщин
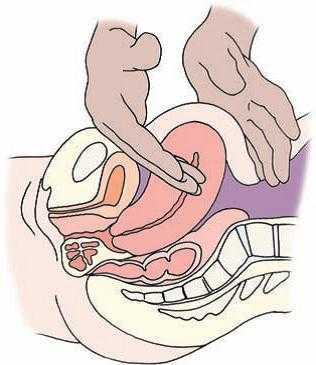
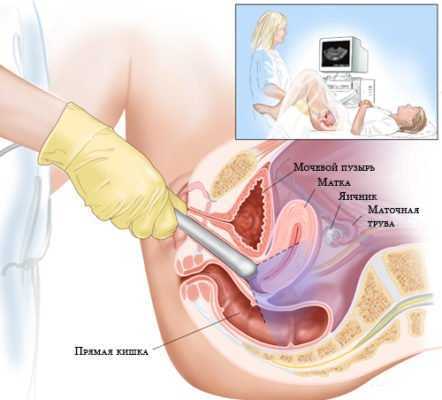 Для исследования органов малого таза у женщин широкое применение получили приборы, работающие в реальном масштабе времени и оснащенные разными датчиками — линейными, секторными, конвексными, а также аппараты, основанные на эффекте Доплера. Последние из-за скудности информации используются редко. Применяется частота 3,5-5 МГц. Датчик с высокой частотой (5 МГц) применяется для обследования девочек и худых женщин.
Для исследования органов малого таза у женщин широкое применение получили приборы, работающие в реальном масштабе времени и оснащенные разными датчиками — линейными, секторными, конвексными, а также аппараты, основанные на эффекте Доплера. Последние из-за скудности информации используются редко. Применяется частота 3,5-5 МГц. Датчик с высокой частотой (5 МГц) применяется для обследования девочек и худых женщин.
Основным условием эффективной эхолокации внутренних женских половых органов является хорошее наполнение мочевого пузыря. Для этого пациентке предлагается выпить 4 стакана воды, и при позыве к мочеиспусканию приступают к исследованию. В случае наличия противопоказаний к применению водной нагрузки, в частности сердечно-сосудистой недостаточности, используют диуретики или вводят через катетер в мочевой пузырь 300-400 мл физиологического раствора или дистиллированной воды и приступают к исследованию. Наполняясь, мочевой пузырь выталкивает из полости малого таза петли кишечника, которые подтягивают вверх матку с придатками, создавая тем самым необходимое условие для эхолокации — жидкостное окно.
Наш опыт показал, что при обследовании женщин с гинекологическими заболеваниями обязательным условием является и освобождение кишечника, особенно ампулы прямой кишки (очистительная клизма), так как сильное эхоотражение от ее содержимого препятствует качественному исследованию и может привести к диагностическим ошибкам. Так, иногда за кистозно-измененный яичник можно принять участок петли тонкого кишечника, наполненный жидкостью, а содержимое ампулы прямой кишки — за опухоль в малом тазу.
Чтобы исключить подобные ошибки, необходимо зондом сделать несколько маятниково образных давящих движений. Если это жидкость в кишечнике или фекальные массы в прямой кишке, то они приводятся в движение, меняют свою форму и положение.
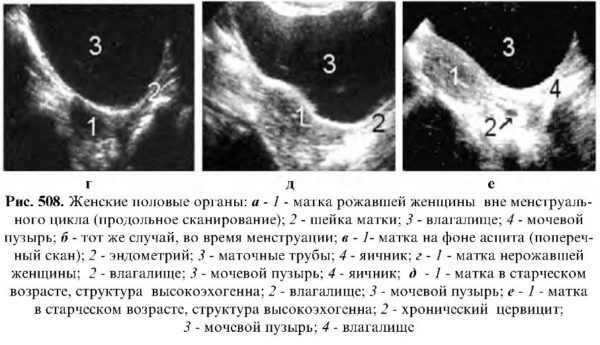
При исследовании через переднюю брюшную стенку ультразвуковое сканирование матки и придатков осуществляется над лоном в поперечном и продольном положении зонда. При необходимости проводят сканирование косо к поперечной или продольной плоскости. На поперечной эхограмме тело матки имеет округлую или треугольную форму. Структура миометрия у девочек и нерожавших женщин почти гомогенна с равномерным распределением сигналов низкой эхогенности.
Читайте также: Болезни желчного пузыря – УЗИУ рожавших женщин эхоструктура миометрия гетерогенна за счет эхосигналов с поперечных сканов утолщенных стенок сосудов.
Эндометрий лоцируется в середине матки в виде нежных эхопозитивных отражений. В продольной оси на эхограмме изображение матки имеет грушевидную форму.
Шейка матки лоцируется как цилиндрическое или коническое образование, соединяющееся под углом с телом матки. В центре шейки при продольном исследовании, особенно у рожавших женщин, хорошо лоцируется шеечный канал в виде двух параллельных линейных эхоотражений, между которыми лоцируется полостьв виде узкой эхонегативной дорожки. Длина шейки составляет 2-3.5 см. Ее эхогенность у нерожавших женщин такая же, как и тела матки.
Влагалище на эхограмме представлено также в виде двух параллельных слабоэхогенных линейных отражений.
У девочек и молодых нерожавших женщин в норме (в первой фазе менструального цикла) полость матки не лоцируется.
За неделю до и во время менструации в полости матки увеличивается количество УЗ сигналов, обусловленных секреторными изменениями эндометрия, наличием небольшого количества жидкости (кровь). Если эти сигналы эндометрия сохраняются и в других фазах менструального цикла, то это может быть связано с начальной стадией беременности, неполным выкидышем, наличием контрацептивов, воспалительной патологией эндометрия или злокачественным поражением (Демидов В., Зыкин Б.,1980; Пену А., 1990).
Эхографические размеры матки в детородном возрасте имеют индивидуальные колебания: длина от 5.7 до 8.2 см, ширина от 4.5 до 6.3 см, переднезадний размер 2.9-4.1 см и периметр 15.5-18,5 см.
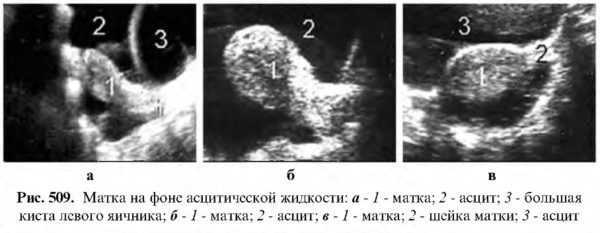
 Беременности и роды приводят к некоторому увеличению матки. Отмечается и определенная зависимость размеров матки от менструального цикла. В середине цикла размеры матки несколько уменьшены, а перед и во время менструации увеличены, эхогенность структуры миометрия снижается. С наступлением периода менопаузы, особенно в старческом возрасте, когда происходят инволютивные изменения, матка значительно уменьшена в размере, иногда достигает величины как при третьей степени инфантилизма, а эхогенность структуры миометрия может несколько повыситься.
Беременности и роды приводят к некоторому увеличению матки. Отмечается и определенная зависимость размеров матки от менструального цикла. В середине цикла размеры матки несколько уменьшены, а перед и во время менструации увеличены, эхогенность структуры миометрия снижается. С наступлением периода менопаузы, особенно в старческом возрасте, когда происходят инволютивные изменения, матка значительно уменьшена в размере, иногда достигает величины как при третьей степени инфантилизма, а эхогенность структуры миометрия может несколько повыситься.
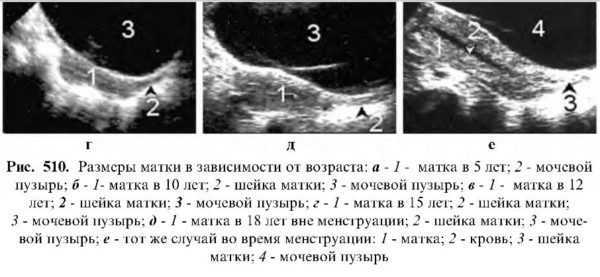 Нами было обследовано 3127 девочек от 2 до 18 лет, из них 83 в период новорожденности. К моменту рождения матка имела в среднем длину 3.8 см, преобладала эхогенность массы шейки над массой тела матки. Через месяц длина матки в среднем уменьшалась на 1.5 см и составляла в среднем 2.3 см. С 2 до 9 лет матка не имеет специфической формы. В 14-16 лет приобретает грушевидную форму. К 18-19 годам размеры ее стабилизируются. Размеры матки коррелируют со степенью развития вторичных половых признаков и составляют 31х9х17 мм. Следует отметить, что УЗИ матки в детском возрасте сопряжено с большими трудностями, иногда лучшие результаты визуализации дает секторное сканирование.
Нами было обследовано 3127 девочек от 2 до 18 лет, из них 83 в период новорожденности. К моменту рождения матка имела в среднем длину 3.8 см, преобладала эхогенность массы шейки над массой тела матки. Через месяц длина матки в среднем уменьшалась на 1.5 см и составляла в среднем 2.3 см. С 2 до 9 лет матка не имеет специфической формы. В 14-16 лет приобретает грушевидную форму. К 18-19 годам размеры ее стабилизируются. Размеры матки коррелируют со степенью развития вторичных половых признаков и составляют 31х9х17 мм. Следует отметить, что УЗИ матки в детском возрасте сопряжено с большими трудностями, иногда лучшие результаты визуализации дает секторное сканирование.
Патология
Пороки развития
Эхография позволяет установить некоторые пороки развития матки, связанные с анатомическим строением или задержкой нормального развития.
К первой группе относятся:
Аплазия
Полное отсутствие матки. Этот порок встречается крайне редко. В нашей практике были выявлены 4 случая при наличии яичников. В этих случаях на эхограмме малого таза за мочевым пузырем отсутствуют специфические контуры матки и лоцируются лишь яичники, если они также не гипоплазированы.
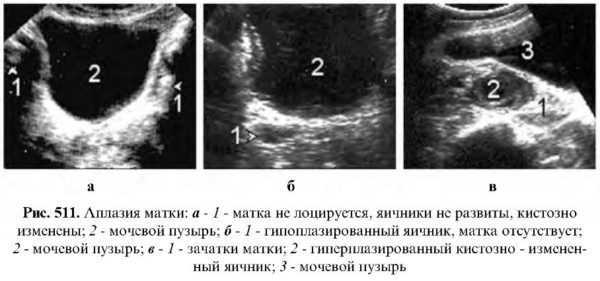
Гипоплазия
Недоразвитая матка. Встречается в трех формах: зародышевой, инфантильной, гипопластической. Зародышевая матка не превышает 3 см. Обычно эта форма недоразвития приводит к разным нарушениям гормональной функции яичников, стойкой аменорее и первичному бесплодию.
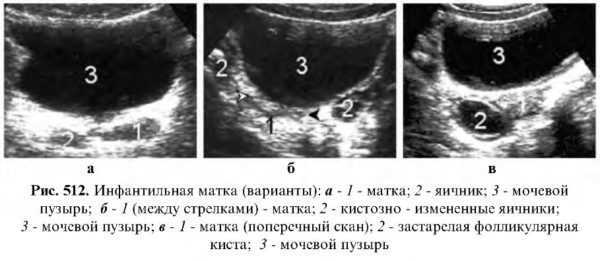
Инфантильная матка
Встречается чаще, чем зародышевая, ее длина колеблется от 5 до 5.5 см. М. Фуксв 1987 г., сопоставляя размеры матки с данными клинико-рентгенологического исследования, выделил УЗ критерии трех степеней генитального инфантилизма. Размеры матки при первой степени 57х34х47 мм, при второй степени 41х27х34 мм, при третьей степени 29х22х28 мм. Эта классификация имеет большое клиническое значение.
Гипопластическая матка
Матка уменьшена в размере, однако соблюдается соотношение длины к шейке 2:1, как в норме.
Читайте также: Диагностика заболеваний шейки матки – УЗИ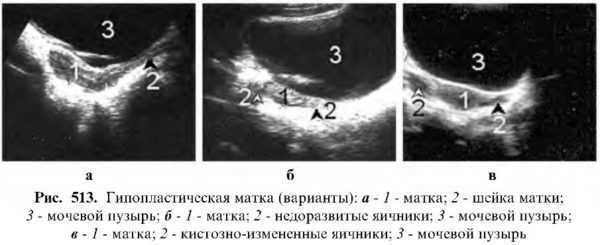 Различают первичную гипоплазию (врожденную) и вторичную гипоплазию, связанную с периодом менопаузы или двухсторонним растрированием яичников.
Различают первичную гипоплазию (врожденную) и вторичную гипоплазию, связанную с периодом менопаузы или двухсторонним растрированием яичников.
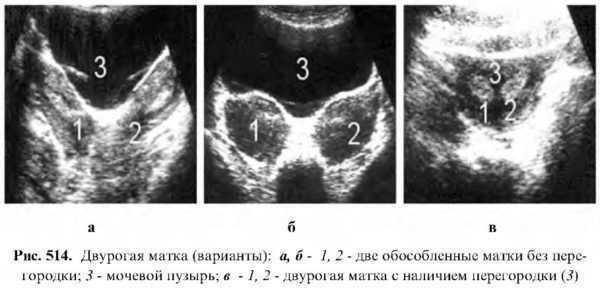
Из множества видов нарушения анатомического строения эхография может дать наибольшую информацию при двурогой матке или ее удвоении. В остальных аномальных случаях развития наиболее информативна метросальпингография.
Двурогая матка
При этой патологии на поперечном скане эхограммы лоцируются две обособленные матки с четкими контурами, с перегородкой или без нее. При отсутствии между ними перегородки одна матка имеет наклон вправо, а другая — влево, могут быть две шейки и два влагалища или две шейки и одно влагалище. Лучше удается дифференцировать этот порок во время менструации, так как хорошо видны срединные эхоструктуры в каждой матке. Может встречаться вариант удвоения матки с рудиментарным рогом. В этом случае дно матки расширено с неравномерным овально — выпуклым контуром.
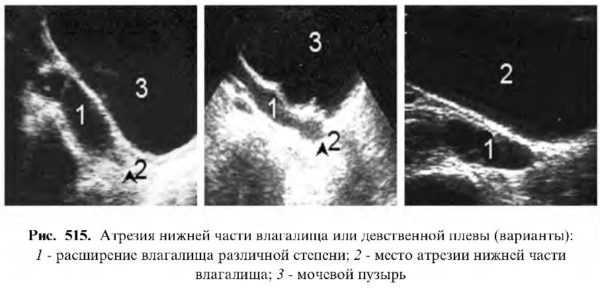
 Атрезия нижней части влагалища или девственной плевы
Атрезия нижней части влагалища или девственной плевы
На продольной эхограмме лоцируется расширенное влагалище с наличием жидкости (гематометра) при нормальных размерах матки.
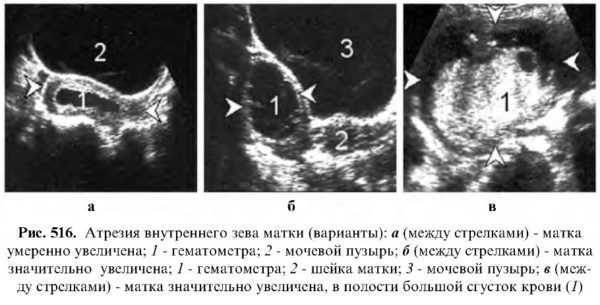
Атрезия внутреннего зева — матка увеличена, а в полости лоцируется жидкость (гематометра).
Аномалия расположения матки
Эхография помогает довольно точно определить положение матки в малом тазу и выявить отклонения, которые могут быть врожденными и приобретенными.
Приобретенные отклонения возникают в силу различных физиологических (беременность, послеродовой период, переполненный мочевой пузырь и др.) и патологических (опухоли влагалища, скопление крови во влагалище, опухоли и гематома, расположенная позади матки, и др.) условий.
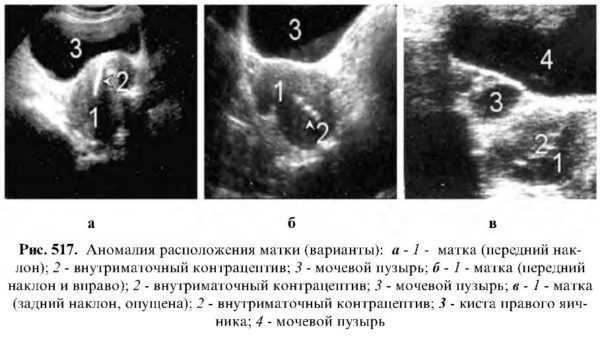 Отклонения матки могут быть вправо, влево, вверх, вниз, вперед, назад. Для эхографии представляет некоторую сложность определение наклонения маткивперед и назад. При этих положениях трудно диагностировать опухолевидные образования дна матки.
Отклонения матки могут быть вправо, влево, вверх, вниз, вперед, назад. Для эхографии представляет некоторую сложность определение наклонения маткивперед и назад. При этих положениях трудно диагностировать опухолевидные образования дна матки.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
health-medicine.info
Изменения в матке и яичниках
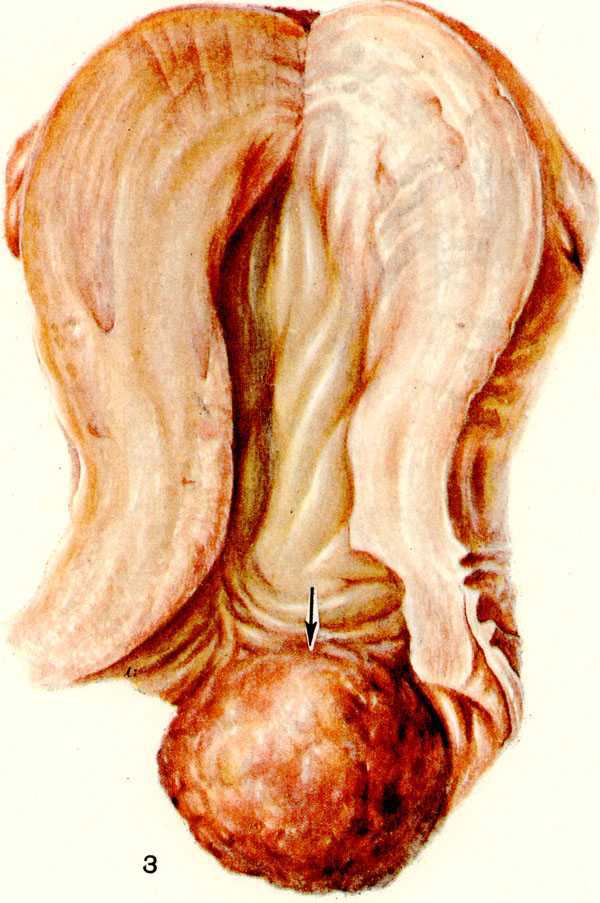
 Диагноз. Старческая инволюция женских половых органов у 93-летней женщины, подвергавшейся в течение 2 лет новокаинотерапии. Это возрастные изменения организма, атрофия органов. При далеко зашедшем процессе старения в области внешних половых органов появляются седые волосы. В области матки не отмечается никаких характерных изменений в смысле объема и консистенции.
Диагноз. Старческая инволюция женских половых органов у 93-летней женщины, подвергавшейся в течение 2 лет новокаинотерапии. Это возрастные изменения организма, атрофия органов. При далеко зашедшем процессе старения в области внешних половых органов появляются седые волосы. В области матки не отмечается никаких характерных изменений в смысле объема и консистенции.
В последнее десятилетие пристальное внимание уделялось течению постменопаузального периода. Известно, что изменение гормональной функции яичников начинается задолго до последней менструации, прекращение циклической функции яичников совпадает с менопаузой. Концентрация этого гормона в плазме крови женщин в период постменопаузы в 3-4 раза больше, чем эстрадиола.
Для постменопаузы характерно значительное обеднение кровотока в миометрии (по данным допплеровского исследования) с регистрацией последнего в периферических слоях миометрия. При субмукозном расположении узлов в постменопаузе возможно кровотечение. Однако надо заметить, что саркома матки является редкой патологией в постменопаузе, а факторы риска возникновения этой патологии не выяснены. При УЗ-признаках патологии эндометрия обязательны гистероскопия и раздельное диагностическое выскабливание слизистой оболочки матки с последующим гистологическим исследованием.
При гиперпластическом типе яичника возможна визуализация единичных цветовых эхосигналов кровотока, преимущественно в центральной части яичника. Считается, что при гиперпластическом типе яичника в большей мере сохранена гормонопродукция в постменопаузе, преимущественно андрогенная. В постменопаузе особенно необходима онконастороженность, поскольку на этот период приходится пик заболеваемости злокачественными опухолями. В 70% случаев наблюдается бессимптомное течение заболевания и лишь в 30% имеется скудная и непатогномоничная (при доброкачественных опухолях и ранних стадиях рака яичника) симптоматика.
Своевременная диагностика патологии яичника затруднена в связи с частым ожирением, опущением гениталий, атонией кишечника, спаечным процессом. Для доброкачественных процессов характерно одностороннее поражение яичников (60%), двустороннее наблюдается лишь в 30% случаев; при злокачественном поражении выявляется обратное соотношение.
В таком широком смысле термин был введен в науку Д. Барфуртом (D. Barfurth). В пубертатном периоде развитие первичных половых признаков и появление вторичных половых признаков является результатом воздействия внутрисекреторной функции яичников и гипофиза.
Симптомы постменопаузы. Климактерические расстройства.
Постоянная локализация сужения влагалища в его верхней трети обусловлена повышенной восприимчивостью указанной зоны к количественным изменениям эстрогенов. Между 40 и 52 годами наступает так называемая менопауза. В этот возрастной период преобладают нейровегетативные расстройства, разнообразие и выраженность которых зависят от типа нервной системы и от индивидуальной эндокринной констелляции.
Все это указывает на начало инволюционного процесса женских половых органов. Изменения более выражены на уровне влагалища, являющегося, по-видимому, наиболее чувствительным половым органом по отношению к гормональным изменениям. В этот возрастной период встречается в обязательном порядке сужение верхней трети влагалища за исключением многорожавших с значительными разрывами промежности.
В течение 1-3 лет после наступления климактерической менорреи отмечается процесс субинволюции женских половых органов. В этот возрастной период в клинической картине еще преобладает нейровегетативный синдром, однако с пониженной интенсивностью.
В области слизистой оболочки влагалища отмечается целый ряд дистрофических милиарных или зернистых багрово-красных поражений, локализованных на шейке матки или верхней трети влагалища. Последний является эффектом снижения или даже полного выпадения гормональной функции яичников, в то время как гонадотропные гормоны гипофиза выделяются в еще довольно значительном количестве.
Т. И. Е., 69 лет. Первая менструация появилась в 12 лет, с менструальным циклом в 30 дней, длительность менструации 2-3 дня, с обильным выделением крови. Вышла замуж в 16 лет; 6 родов и 1 выкидыш
Матка уменьшается в объеме, причем атрофия затрагивает как шейку, так и тело матки, вследствие чего последнее уменьшается до размеров каштана. Волосяной покров на лобке сводится к немногочисленным седым волосам, расположенным в средней части лобкового возвышения, а оволосение внешних половых органов почти совершенно исчезает.
Частота климактерического синдрома меняется в зависимости от возраста и длительности периода постменопаузы
Нам удалось исследовать целый ряд женщин преклонного возраста, находившихся на длительном лечении в Институте гериатрии. Таким образом, мы смогли оценить эффект применения общего омолаживающего лечения, оказываемый последним на половые органы женщины и на их инволюцию. В области внешних половых органов отмечается редкий волосяной покров.
Период постменопаузы характеризуется общими инволюционными процессами в организме, на фоне которых происходят возрастные изменения в репродуктивной системе. Наиболее выраженные инволютивные процессы после менопаузы происходят в репродуктивных органах. Женские половые органы становятся центром выраженных регрессивных изменений. Эндометрий после менопаузы перестает претерпевать циклические изменения и подвергается атрофии.
velnosty.ru
Инволюция - это что за процесс? Что такое фиброзно-жировая инволюция
Инволюция – это достаточно обширное понятие, которое охватывает как весь организм человека в целом, так и отдельные его органы. Многие, не разобравшись в смысле данного слова, пытаются трактовать его как болезнь, когда отказывается работать некий орган или выпадают волосы и зубы. Это далеко не так. Спешим разобраться подробнее.
Понятие инволюции. Что это такое?

Данный термин применим к разным областям нашей жизни. Каждый словарь толкует его по-своему, вот несколько примеров:
1) с точки зрения развития личности – это увядание ее основных качеств;
2) со стороны сексуальности – уменьшение полового влечения партнера к противоположному полу;
3) когда речь заходит о здоровье – ухудшение его состояния, возникновение проблем в работе органов;
4) психологи трактуют инволюцию как угасание психических функций человека.
Поэтому необходимо понимать, что инволюция – это целый комплекс представлений, которые могут относиться абсолютно к различным сферам нашей жизни.
Инволюция молочных желез. Всем ли женщинам это грозит?
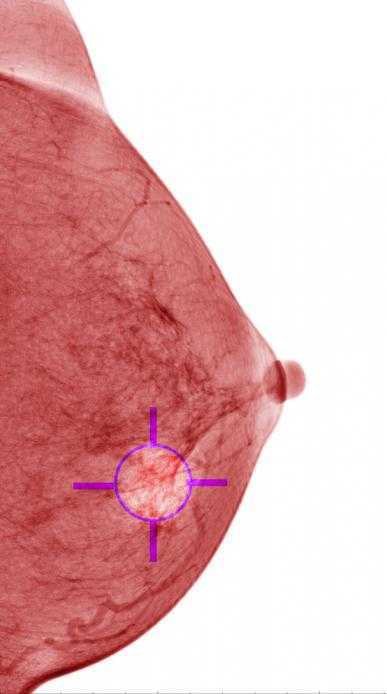
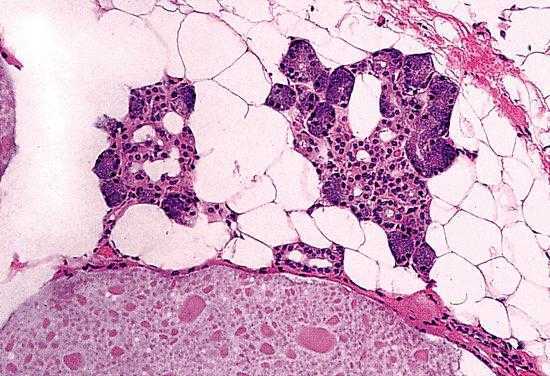
Врачи дают на этот вопрос однозначно положительный ответ. Только возраст таких изменений в женском организме будет у всех представительниц прекрасного пола совершенно разный. Конечно, существуют определенные рамки, т. е. маммологи говорят о 35-40 годах, но эта цифра колеблется по многим причинам. Данный процесс представляет собой некоторое перерождение тканей в груди у женщин. По сути дела, инволюция молочных желез – это время, на протяжении которого функциональные железистые составляющие данной части тела теряют свою прямую функцию (в детородном возрасте они отвечают за грудное вскармливание). Он начинается постепенно, в основном с нижней части молочных желез. Здесь процесс более стремительный. Кстати, при инволюции не только угасают функциональные элементы, но и разрастается подкожный жир.
Существует ли жировые инволюционные изменения?
Да, конечно. В целом инволюция – это совокупность двух процессов: жирового и фиброзного. В здоровом женском организме они будут протекать одновременно. Но бывают случаи, что преобладает инволюция жировая. Тогда в груди у представительниц женского рода между железистыми составляющими активно растет жировая ткань, которая в итоге и заменит эти участки. Поэтому говорят, что после 40 лет бюст может стать обвисшим, ведь ткани истончаются. Сами у себя вы вряд ли выявите такие изменения. Они видны только с помощью специальной медицинской аппаратуры, при одновременной консультации опытного в этом вопросе врача.
Те места в груди, которые уже претерпели преобразования, будут на рентгеновском снимке достаточно светлыми. Инволюция жировая может быть как абсолютно естественным процессом, так и серьезной проблемой. Здесь необходимо проанализировать несколько основных моментов: рожала ли женщина, каков ее возраст, есть ли у нее гормональные проблемы и заболевания эндокринной системы. Достоверные ответы на эти вопросы помогут врачу сделать правильные выводы и в случае необходимости назначить грамотное лечение. Возраст женщины в целом делится на три этапа:
- от полового созревания до 45 лет – активная фаза, когда у здоровых женщин работает детородная функция;
- от 45 до 50 лет – время значительных изменений, когда наступает климактерический период;
- после 50 лет – старческая стадия развития.
Все это говорит о том, что в тот момент, когда преобладает активная фаза, женщина рожает и кормит грудью, с инволюционными изменениями она просто не должна столкнуться. Позже это считается нормой. Поэтому врачи настоятельно рекомендуют представительницам женского рода, кто привык тщательно следить за своим здоровьем, обследовать эту область своего тела два раза в год. Инволюция жировая не так опасна, если выявлена на ранних стадиях своего развития, так как правильно назначенные препараты смогут отрегулировать гормональный фон и остановить этот процесс.
Другой вид инволюции молочных желез
Такой вариант изменения тканей в груди у женщины встречается намного реже, чем вышеописанный. 
Но все же он имеет место быть, поэтому ваша образованность в этом плане не помешает. Фиброзная инволюция представляет собой замену железистых долек в молочной железе на соединительную ткань. При этом появление жировых отложений практически не выявлено. В данном случае в груди могут сохраняться обширные участки плотной ткани соединительного типа. Также встречаются достаточно грубые фиброзные тяжи.
Врач долго осматривает молочные железы, чтобы не спутать кожные складки, появляющиеся в обвисшей дряблой груди с фиброзными проявлениями. Обычно тревогу они вызвать не должны. Фиброзная инволюция молочных желез – это естественный процесс для женщин, чей возраст приблизился к менопаузе. В обратном случае, когда продолжается детородный период, есть серьезный повод для визита к доктору.
Фиброзно-жировая инволюция как самое распространенное изменение у женщин в менопаузе
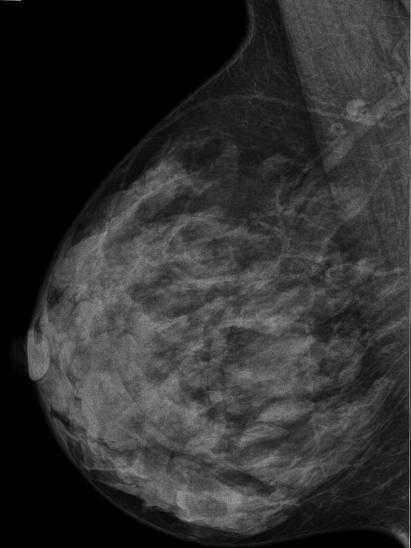
Когда о таком состоянии женщины говорят в зрелом возрасте, когда процесс протекает медленно, начиная с глубоких и нижних частей груди и заканчивая верхним ее квадратом, то это абсолютная норма старения ее организма. Другое дело, когда такие изменения выявлены в ходе тщательного УЗИ и осмотра грамотного маммолога у молодых дам, которые находятся, как говорят, в самом расцвете сил, способны иметь детей и должны кормить их грудью.
Еще печальнее, если образования данного характера очаговые. Естественно, что уже есть смысл говорить о некой патологии, гормональном сбое и нарушении в работе эндокринной системы больной. Есть смысл и взрослой женщине регулярно консультироваться с врачом, когда в менопаузе ей поставили диагноз фиброзно-жировая инволюция. Достаточно будет двух осмотров в год, чтобы исключить образование доброкачественных и злокачественных опухолей в груди, чем так опасен этот возраст в последнее время для всего женского населения.
Инволюция как процесс, происходящий в матке – это болезнь?
Нет, это естественный этап в данном органе, который задуман самой матушкой-природой. Его можно поделить на два вида: послеродовой и климактерический. В первом случае изменения в женском организме происходят по определенному графику, т. е. после появления ребенка на свет матка должна восстановить свои прежние размеры. Длится это примерно около 2-х месяцев и происходит благодаря снижению в организме женщины количества некоторых гормонов: прогестерона, эстрогена и окситоцина (который вырабатывается при грудном вскармливании). Инволюция матки после родов может затянуться или нарушиться по нескольким причинам:
- количество родов - чем их больше, тем длительнее данный процесс;
- вынашивание двойни и более плодов;
- возраст после 30 лет, у родившей женщины матка сокращается гораздо медленнее;
- возникшие осложнения: воспаление, кровотечение и т. д.;
- отсутствие естественного грудного кормления.
Также инволюционные изменения могут охватывать матку женщины, детородный возраст которой подошел к концу (климактерическая инволюция).
Опасность, заключающаяся в инволюционных процессах
В этой ситуации врач всегда обратит внимание на возраст женщины, пришедшей к нему на осмотр. Пациентке надо четко понимать, что инволюция – это патология только в том случае, если она молода. А у дам зрелого возраста, репродуктивная функция которых выполнена, это абсолютно естественный процесс, готовящий организм к климаксу. Главная задача врача-маммолога – исключить любые воспалительные заболевания, а также образования различного характера. Поэтому представительницам прекрасного пола нужно взять на заметку схему посещения данного специалиста:
- Начиная с 36 лет – 1 раз в год.
- После 50 лет – 1 раз в 1,5-2 года.
Инволюция лактации – миф или реальность?
Только те женщины, которые полноценно испытали радость материнства, благодаря грудному вскармливанию, поймут, о чем идет речь. Конечно, здесь значение понятия инволюции немного другое – ведь это, скорее, не увядание функций кормления, а его временное прекращение. Специалисты ВОЗ советуют кормить ребенка до 2-х лет, именно к этому возрасту молоко матери обеспечит его всеми необходимыми витаминами и микроэлементами для дальнейшего полноценного роста и развития. И к 24-м месяцам грудь кормящей женщины способна закончить свое предназначение без особых последствий для нее.
Запомните, милые дамы, инволюция молочных желез – это не приговор, стоит лишь вовремя обратиться к грамотному специалисту, который благодаря современным медицинским препаратам сможет отрегулировать работу организма и остановить данный процесс.
fb.ru
З. Инволюция женских половых органов [1960 Пархон К.И. - Возрастная биология. Клинические и экспериментальные исследования]
* ()
Женские половые органы подвергаются в течение жизни целому ряду изменений морфологического и функционального порядка, подчиняющихся эндокринной системе.
В пубертатном периоде развитие первичных половых признаков и появление вторичных половых признаков является результатом воздействия внутрисекреторной функции яичников и гипофиза. В детородный период физиологические процессы созревания фолликулов, наступление менструации и беременности обусловливаются новым гормональным равновесием, при котором яичник играет доминантную роль. Климактерий выражается в неустойчивости нейроэндокринного равновесия, вызванного прогрессирующим снижением секреции женских половых гормонов. Преклонный возраст характеризуется с этой точки зрения полным отсутствием внутрисекреторной деятельности яичников и установлением нового равновесия между остальными эндокринными железами.
В этом закономерном чередовании различных возрастных периодов с точно определенными эндокринными характеристиками организм подвергается преобразованиям с медленным инволюционным ритмом, который все же позволяет различить ряд последовательных фаз обратного развития.
Эти возрастные изменения, затрагивающие целостный организм, выражены особенно интенсивно в области половых органов, полноценное развитие и деятельность которых тесно связаны с взрослым периодом, подчиняющимся воздействию половых желез.
Для того, чтобы иметь широкую перспективу в отношении каждого возрастного биологического периода, морфологические и биохимические исследования каждой системы и каждого органа в отдельности следует проводить в тесном соотношении с изучением гормонального равновесия соответствующего возрастного периода.
Вот почему нам кажется, что изучение инволюции женских половых органов не лишено интереса. Клинический опыт, явившийся результатом многочисленных исследований, проведенных у женщин в климактерическом периоде или в преклонном возрасте, позволил нам отметить в процессе обратного развития половой системы характерные для каждого возрастного десятилетия картины. Различные составные части половой системы - гормональные рецепторы - реагируют совместно при нарушении равновесия деятельности яичников; все же различная степень восприимчивости каждого сегмента в отдельности обусловливает то, что инволюционный процесс не развивается внезапно и таким образом в его развитии по возрастным периодам можно различить целый ряд отдельных фаз.
а) До 40-летнего возраста нельзя говорить об инволюции женских половых органов. Все же даже в этот возрастной период мы наблюдали - редко у женщин с функциональным овариальным равновесием, но часто у женщин с недостаточностью функции яичников или у больных с вторичной недостаточностью яичников, вызванной другими нарушениями внутрисекреторной системы - появление первого симптома регрессии половой системы, что выражалось в сужении влагалища. Это уменьшение влагалищного калибра, находящееся наиболее часто в месте соприкосновения верхней трети со средней третью влагалища, может быть отмечено во время гинекологического исследования, если врач отдаляет указательный палец от среднего, раскрывая их подобно ножницам. Сужение влагалища может быть обнаружено также во время осмотра зеркалами, при котором отмечается известное затруднение выявления шейки матки, а иногда оно становится совершенно неосуществимым при далеко зашедшем сужении влагалища. Постоянная локализация сужения влагалища в его верхней трети обусловлена повышенной восприимчивостью указанной зоны к количественным изменениям эстрогенов. Материальным субстратом вышеуказанного избирательного сродства является, по-видимому, то, что эта зона имеет общее эмбриональное происхождение с внутренними половыми органами.
Симптоматологическое значение сужения верхней трети влагалища заключается в том, что даже в отсутствии каких-либо других симптомов, это поражение представляет собой первый морфологический критерий начинающегося инволюционного процесса. Отсутствие сужения влагалища к 40-летнему возрасту является указанием на позднее наступление климактерия или на повышенную внутрисекреторную деятельность яичников.
б) Между 40 и 52 годами наступает так называемая менопауза. Прекращение менструации может наблюдаться или внезапно после нормального менструального цикла, или после периода маточных кровотечений, или же в результате олигоменорреи, продолжающейся месяцами или даже годами. В этот возрастной период преобладают нейровегетативные расстройства, разнообразие и выраженность которых зависят от типа нервной системы и от индивидуальной эндокринной констелляции.
С гормональной точки зрения этот возрастной период характеризуется исчезновением восприимчивости яичников к воздействию гонадотропных гормонов гипофиза. Обнаруживается избыточное количество гонадотропных гормонов, эстрогены продолжают секретироваться, иногда даже в повышенной степени; одновременно наблюдается снижение или даже полное исчезновение секреции прогестерона.
Все это указывает на начало инволюционного процесса женских половых органов.
Изменения более выражены на уровне влагалища, являющегося, по-видимому, наиболее чувствительным половым органом по отношению к гормональным изменениям. В этот возрастной период встречается в обязательном порядке сужение верхней трети влагалища за исключением многорожавших с значительными разрывами промежности. Сужение влагалища здесь более выражено, и при осмотре позволяет ввести лишь указательный палец; рН влагалища весьма чувствителен к количественным изменениям эстрогенов и повышается от 4,5 до 5 и даже до 5,5. Вследствие снижения кислотности микрофлора влагалища более богата, причем рН способствует появлению трихомонадной инфекции. Обыкновенно являющийся простым сапрофитом, Trichomonas vaginalis вследствие более выраженной недостаточности эстрогенов превращается в болезнетворного возбудителя, что приводит к воспалению слизистой оболочки влагалища. Слизистая оболочка приобретает ярко-красную окраску, весьма болезненна при прикосновениях во время осмотра половых органов и кровоточит в результате самых незначительных травм. В подобных случаях отмечается обильное влагалищное выделение, носящее белесоватый пенистый характер с большим числом подвижных простейших.
В области матки не отмечается никаких характерных изменений в смысле объема и консистенции. При гиперфолликулинемии отмечается иногда повышенная консистентность - вследствие склеротического процесса.
в) В течение 1-3 лет после наступления климактерической менорреи отмечается процесс субинволюции женских половых органов. В этот возрастной период в клинической картине еще преобладает нейровегетативный синдром, однако с пониженной интенсивностью. С гуморальной точки зрения гипофиз сецернирует в значительном количестве гонадотропные гормоны; в то время как отмечается медленное и прогрессирующее снижение эстрогенов яичников.
Женские половые органы становятся центром выраженных регрессивных изменений.
Оволосение лобка становится более редким, но сохраняет все же прежнюю окраску. При далеко зашедшем процессе старения в области внешних половых органов появляются седые волосы. Большие срамные губы становятся вялыми вследствие исчезновения подкожной жировой клетчатки. Малые срамные губы сморщиваются. У женщин с повышенной функцией надпочечников можно наблюдать умеренные степени гипертрофии клитора. Слизистая оболочка вульвы принимает бледно-желтую окраску. В области слизистой оболочки влагалища отмечается целый ряд дистрофических милиарных или зернистых багрово-красных поражений, локализованных на шейке матки или верхней трети влагалища. Сужение влагалища становится еще более выраженным, сопровождаясь одновременно уменьшением влагалищных сводов; рН влагалища приобретает тенденцию к щелочной реакции (6-6,5) и становится неблагоприятным для развития простейших Trichomonas vaginalis, появляющихся все реже в выделениях влагалища. Микрофлора влагалища приобретает смешанный характер, причем палочки Дедерлейна исчезают, в то время как вульгарные возбудители встречаются все чаще. К этой микрофлоре присоединяется значительное число лейкоцитов, что придает влагалищным выделениям гноевидный характер. Цитологическое исследование влагалищных выделений указывает на снижение ацидофильного показателя; микроскопическое поле заполнено лейкоцитами, клеточные элементы встречаются довольно редко, причем в большинстве случаев речь идет о базофилах и отдельных клетках глубокого слоя. Тело матки уменьшается в объеме, причем гистерометрия снижается до 4-5 см. Приостановившиеся в своем развитии фибромы матки регрессируют, а фиброматозные матки уменьшаются в объеме. Спонтанно исчезают хронические аднексиальные воспалительные процессы. В этом возрастном периоде довольно часто встречается выпадение слизистой оболочки мочеиспускательного канала, что может привести к нарушениям мочеиспускания; отмечаются довольно часто полипы шейки матки, остающиеся, однако, незначительных размеров. Следует также отметить появление так тяжело поддающегося лечению зуда влагалища.
г) По истечении 3-10 лет после наступления климактерия инволюционный процесс женской половой сферы становится более выраженным. Последний является эффектом снижения или даже полного выпадения гормональной функции яичников, в то время как гонадотропные гормоны гипофиза выделяются в еще довольно значительном количестве.
Волосяной покров на лобке становится скудным и сохраняется лишь по средней линии лобкового возвышения. Растительность внешних половых органов становится также более скудной, причем волосы почти полностью седеют. Подкожная жировая клетчатка слабо выражена, что приводит к появлению ярко очерченных костно-сухожильных контуров. Вследствие кожной атрофии больших срамных губ они теряют свой тонус и становятся вялыми. В общем, внешние половые органы приобретают гипотрофический вид: отмечается атрофия малых срамных губ, бледной окраски, с потерей пигмента, с атрофическим клитором; слизистая оболочка вульвы имеет бледно-желтый цвет, сморщена и утолщается. В результате атрофии слизистой оболочки внешних половых органов, атрофии подвешивающего аппарата и мышечной гипотонии, преддверие влагалища остается полуоткрытым даже у нерожавших, а в случае разрыва промежности становятся более видимыми в этот возрастной период цистоцеле и ректоцеле, причем создавшееся положение способствует появлению выпадения матки.
Влагалище с слабо эластичными, ригидными стенками сужено на всем своем протяжении. Боковые своды влагалища укорочены или совсем исчезают и, таким образом, влагалище приобретает воронкообразный вид. У женщин, у которых отсутствует сексуальная жизнь, на уровне преддверия влагалища появляется сужение, препятствующее осмотру зеркалами, а на уровне влагалищных сводов могут появиться лучеобразные тонкие перетяжки вследствие соприкосновения стенок. Слизистая оболочка влагалища бледно-желтого цвета, блестящая и гладкая, из-за исчезновения влагалищных складок; отмечается болезненная чувствительность при растяжении, причем в этих случаях очень легко вызываются кровоточащие трещины. Влагалищное выделение скудно, реакция влагалища становится явно щелочной (6,8-7). При цитологическом исследовании влагалищных мазков отмечается выраженное преобладание клеток базальных и промежуточных слоев, причем поверхностные клетки за редким исключением носят базофильный характер. Довольно редко встречаются лейкоциты. Матка уменьшается в объеме, причем атрофия затрагивает как шейку, так и тело матки, вследствие чего последнее уменьшается до размеров каштана. Маточная полость подвергается зарастанию, внешнее отверстие канала шейки матки приобретает даже у многорожавших точечный характер.
д) Инволюционный процесс женских половых органов достигает конечной стадии через 10-15 лет после менопаузы, когда можно уже говорить об атрофии женской половой сферы, что вызвано абсолютным выпадением гормональной функции яичников.
Волосяной покров на лобке сводится к немногочисленным седым волосам, расположенным в средней части лобкового возвышения, а оволосение внешних половых органов почти совершенно исчезает. Отмечается атрофия вульвы, а малые срамные губы уменьшаются в размере или исчезают почти полностью. Влагалище сужается на всем своем протяжении, напоминая узкий канал, который с трудом пропускает даже указательный палец. Слизистая оболочка влагалища беловата, атрофична, мало эластична и лишена выделений. Цитологическое исследование влагалищных мазков, полученных посредством соскабливания влагалищных стенок, указывает на наличие редких базальных клеток, а иногда промежуточных и поверхностных базофильных клеток. Атрофированная матка уменьшается в размере до величины миндалины, причем при осмотре прощупывается лишь шейка матки.
Такова картина инволюционного процесса женской половой сферы при его нормальном физиологическом развитии.
Нам удалось исследовать целый ряд женщин преклонного возраста, находившихся на длительном лечении в Институте гериатрии. Таким образом, мы смогли оценить эффект применения общего омолаживающего лечения, оказываемый последним на половые органы женщины и на их инволюцию.
Приводим выдержку из истории болезни женщины 70 лет, не подвергавшейся никакому лечению.
С. М., 70 лет. Первая менструация наступила в 11 лет, с менструальным циклом в 30-32 дня, с незначительными кровянистыми выделениями. Рожала два раза. Начиная с 49-летнего возраста отмечается прогрессирующее наступление климактерического периода с приливами крови к голове и другими симптомами, продолжавшимися вплоть до 60-летнего возраста.
Гинекологическое исследование. Скудное оволосение на лобке, многочисленные седые волосы. В области внешних половых органов отмечается редкий волосяной покров. Внешние половые органы атрофического вида; слизистая оболочка вульвы имеет бледно-желтый цвет, утолщена. Разрыв промежности I степени. Влагалище сужено на всем протяжении и позволяет ввести лишь указательный палец. Атрофия матки. Аднексиальные зоны исследуются с трудом, вследствие сужения влагалища.
Осмотр зеркалами невозможен вследствие сужения влагалища. Слизистая оболочка влагалища бледно-желтого цвета, сухая, утолщенная, с дистрофическими зонами. Очень скудные влагалищные выделения.
Цитологическое исследование влагалищного мазка. Ацидофильные клетки 5%. Базальные базофильные клетки 38%; в общем, влагалищный мазок указывает на наличие редких форменных элементов.
Диагноз. Старческая атрофия женских половых органов.
Ниже приводим для сравнения выдержки из истории болезни, относящиеся к женщинам того же возраста, находившихся в течение 2-3 лет на лечении в Институте гериатрии.
X. Е., 69 лет. Первая менструация появилась в возрасте 15 лет, вначале нерегулярный менструальный цикл, каждые 3 месяца по 2 дня, с незначительным выделением крови. Вышла замуж в возрасте 21 года, после замужества менструальный цикл приобрел месячный характер, но все же остался скудным. Имела всего одни роды в срок. Начиная с 53 лет менструальный цикл равнялся 14-21 дню, с обильным выделением крови; менопауза наступила в возрасте 55 лет.
Гинекологическое исследование. Волосяной покров на лобке женского типа, весьма обильный. Отсутствуют седые волосы. Срамные губы вялой консистенции. Внешние половые органы субинволюционного вида. Полип матки. Влагалище с малоэластичными стенками, в верхней трети отмечается выраженное сужение. Матка субинволюционного аспекта размером в каштан. Придатки матки без никаких патологических изменений.
Исследование зеркалами. Слизистая оболочка влагалища гипотрофического аспекта с резкой гиперемией, отечностью и инфильтрацией. Отмечается наличие белей.
Цитологическое исследование влагалищного мазка. Ацидофильные клетки 15%, многочисленные лейкоциты; отсутствие базальных клеток.
Диагноз. Субинволюционное развитие женских половых органов у 69-летней женщины, подвергавшейся в течение 2 лет новокаинотерапии.
В. В., 93 лет. Не в состоянии уточнить дату появления первой менструации, ни прекращения менструального цикла. Рожала 3 раза.
Гинекологическое исследование. Волосяной покров лобкового возвышения женского типа сравнительно хорошо представлен, с многочисленными черными волосами, с очень редкими седыми волосами в области внешних половых органов. Вульва субинволюционного аспекта: четко отграничены малые срамные губы со слабой пигментацией. Полип матки. Старый разрыв промежности I степени. Влагалище укорочено до 4 см, сравнительно эластично, пропускает два пальца. Влагалищные своды совершенно заращены. Не удается прощупать тело матки.
Исследование зеркалами. Слизистая оболочка влагалища бледно-розового цвета, с дистрофическими зонами. Сравнительно скудные выделения влагалища.
Цитологическое исследование влагалищного мазка. Поверхностные клетки 84%, причем из них ацидофильные 2%, а базофильные 82%; промежуточные клетки 14%; базальные базофильные клетки 2%.
Диагноз. Старческая инволюция женских половых органов у 93-летней женщины, подвергавшейся в течение 2 лет новокаинотерапии.
С. М., 78 лет. Первая менструация появилась в возрасте 14 лет, с регулярным менструальным циклом; рожала 2 раза. Менопауза наступила в 52 года, причем не сопровождалась наличием нейровегетативного синдрома.
Гинекологическое исследование. Волосяной покров лобкового возвышения женского типа, с седыми волосами. Большие срамные губы вялой консистенции. В области, внешних половых органов отмечается субинволюционная картина. Выпадение слизистой оболочки мочеиспускательного канала. Цистоцеле. Влагалище с сравнительно эластичными стенками; выраженное сужение влагалища в верхней трети. Инволюция матки.
Исследование зеркалами. Слизистая оболочка влагалища резко гиперемирована, отечна и инфильтрирована, стенки эластичны, отмечается наличие белей.
Цитологическое исследование влагалищного мазка. Ацидофильные клетки 15%; промежуточные клетки 5%; отсутствие базофильных клеток, многочисленные лейкоциты.
Диагноз. Инволюция женских половых органов у 78-летней женщины, находившейся в течение 2 лет на лечении витамином Е.
Т. И. Е., 69 лет. Первая менструация появилась в 12 лет, с менструальным циклом в 30 дней, длительность менструации 2-3 дня, с обильным выделением крови. Вышла замуж в 16 лет; 6 родов и 1 выкидыш. Менопауза наступила в возрасте 46 лет, внезапно, без особых нарушений.
Гинекологическое исследование. Обильное оволосение на лобке, редкие, седые волосы в области внешних половых органов. Вульва субинволюционного вида. Малые срамные губы слабо пигментированы. Полип матки. Влагалище сравнительно эластично, отмечается сужение последнего в верхней трети. Субинволюция тела матки.
Осмотр зеркалами. Слизистая оболочка влагалища розового цвета. Скудные влагалищные выделения.
Цитологическое исследование влагалищного мазка. Ацидофильные клетки 15%, промежуточные клетки 30%. Отсутствие базальных клеток.
Диагноз. Субинволюция женских половых органов у 69-летней женщины, находившейся в течение 2 лет на лечении пивными дрожжами и витамином В.
С. Б., 68 лет. Первая менструация появилась в 15 лет с регулярным менструальным циклом в 30 дней; длительность менструации 1 день, с незначительным выделением крови. Вышла замуж в возрасте 22 лет, рожала один раз. Менопауза наступила в 38-летнем возрасте.
Гинекологическое исследование. Довольно обильное оволосение женского типа, с редкими седыми волосами в области наружных половых органов. Вульва субинволюционного вида. Малые срамные губы слегка пигментированы. Влагалище эластично, пропускает два пальца. Выраженное сужение в верхней трети влагалища. Придатки матки не представляют никаких патологических изменений.
Осмотр зеркалами. Слизистая оболочка влагалища гипертрофического вида. Наличие белей.
Цитологическое исследование влагалищного мазка. Ацидофильные клетки 15%, промежуточные клетки 20%; отсутствие базальных клеток. Многочисленные лейкоциты.
Диагноз. Субинволюционный процесс, затрагивающий женские половые органы у 68-летней женщины, находившейся в течение 2 лет на лечении пивными дрожжами и в течение 9 месяцев - новокаином.
И. М., 73 лет. Первая менструация появилась в возрасте 17 лет, с регулярным менструальным циклом; длительность менструации 5-6 дней, с обильным выделением крови. Вышла замуж 28 лет, не имела беременностей. Климактерий наступил в возрасте 55 лет, с незначительными нейровегетативными явлениями; и в настоящий момент еще отмечаются приливы крови к голове.
Гинекологическое исследование. Обильное оволосение на лобке, с редкими седыми волосами. Вульва субинволюционного вида, вялой консистенции и с гипотрофической слизистой оболочкой. Влагалище слегка сужено на всем своем протяжении, но все же пропускает довольно легко два пальца. Сужение более выражено в верхней трети влагалища. Субинволюция матки величиной в лесной орешек, матка подвижна, безболезненна, придатки не представляют никаких патологических особенностей.
Осмотр зеркалами. Слизистая оболочка влагалища инфильтрирована, резко гиперемирована и отечна; не удается прощупать шейку матки.
Цитологическое исследование влагалищного мазка. Ацидофильные клетки 25%; промежуточные клетки 5%; базальные базофильные клетки 2%.
Диагноз. Субинволюция женских половых органов.
Из анализа вышеприведенных случаев, подвергавшихся различным терапевтическим вмешательствам, вытекает, что у этих женщин преклонного возраста инволюционный процесс половой сферы менее выражен, чем у неподвергавшихся лечению их сверстниц. Сравнивая их с контрольной группой женщин, у которых наблюдалась выраженная атрофия половых органов, следует отметить, что в наших случаях процесс инволюции половой сферы менее выражен, останавливаясь на стадии субинволюции или - в более преклонном возрасте - на вышеописанном инволюционном, не ярко выраженном процессе.
При оценке стадий инволюции мы прибегали к критериям общего трофического порядка (состояние покровов, наличие подкожной жировой клетчатки, обильность оволосения и присутствие седых волос), а также к критериям местного морфологического порядка (общий вид наружных половых органов, состояние слизистой оболочки влагалища, степень сужения влагалища, объем матки). Цитологическое исследование влагалищного мазка явилось для нас ценным методом изучения. У женщин, подвергавшихся лечению, на влагалищных мазках почти полностью отсутствовали базальные клетки, свидетельствующие об атрофии слизистой оболочки влагалища вследствие выпадения эстрогенной функции яичников. Цитологические элементы состояли почти исключительно из промежуточных и поверхностных клеток. Отмечалось все же снижение процента ацидофильных поверхностных клеток. Таким образом, цитологическое исследование влагалищного мазка указывает на наличие эстрогенов в минимальных количествах, превышающих все же значения эстрогенов, встречавшихся обыкновенно в этом возрастном периоде.
На основании результатов, полученных при помощи клинических обследований и цитологических исследований влагалищного мазка, можно утверждать, что применявшиеся нами терапевтические вмешательства оказали определенное влияние на инволюционный процесс в смысле относительного омоложения организма. Этим исследованиям можно поставить в вину тот факт, что они не учитывали предыдущее состояние женской половой сферы в каждом случае в отдельности. Со всеми этими оговорками, процесс омоложения, по сравнению с так называемой физиологической старостью, распространяется приблизительно на 10-15 лет, задерживая таким образом процесс постарения, наступающий в соответствующем возрастном периоде. Местным изменениям соответствуют общие трофические картины: старые женщины, подвергавшиеся терапевтическим вмешательствам, выглядели гораздо моложе, чем неподвергавшиеся лечению их сверстницы. Среди применявшихся лечений наиболее эффективными оказались в нисходящем порядке: новокаин, витамин Е и пивные дрожжи. Лечение препаратами плаценты продолжалось слишком незначительное время для сценки его эффективности. При лечении препаратами селезенки нам не удалось отметить никаких терапевтических эффектов в отношении задержки инволюции женских половых органов.
Применявшиеся у этих женщин терапевтические вмешательства, относящиеся главным образом к нервной системе, оказывают омолаживающий эффект на весь организм. Мы отметили эти относительные картины омоложения и в области женских половых органов, трофическая зависимость которых от овариальных гормонов хорошо известна. С другой стороны, сама оценка вышеуказанных гормонов - посредством цитологического исследования влагалищного мазка - выявила минимальное содержание эстрогенов, которые обыкновенно не встречаются у женщин указанного возрастного периода.
Таким образом, кажется вполне вероятной гипотеза, что одним из путей осуществления процесса омоложения является гормональная терапия, опосредствованная центральной нервной системой. При помощи нейрогормонального механизма стимулируется, по-видимому, выделение эстрогенов; в настоящий момент мы не в состоянии, однако, уточнить яичниковое или надпочечниковое происхождение последних. В этом отношении патолого-анатомическое исследование яичника и надпочечника могло бы дать нам ценные указания.
Синдром истощения яичников: причины развития, симптомы и лечение
Другие болезни яичников
22.11.2017
1.4 тыс.
910
5 мин.
Нормальная работа яичников обеспечивает детородную функцию женщины. При их раннем истощении развивается комплекс общих и гинекологических симптомов, характерных для наступления климакса. Научные данные свидетельствуют о том, что преждевременное истощение яичников выявляется у 10% пациенток с фертильными нарушениями. При появлении подозрении на патологию необходимо обратиться к врачу, который назначит подходящую терапию.
Во внутриутробном периоде у каждой девочки закладывается около 1–2 миллионов спящих яйцеклеток. С течением времени запускается механизм их созревания и выхода из яичников, наступает менструация, постепенно устанавливается детородная функция. Фертильный период продолжается до 45–55 лет. В этом возрасте количество оставшихся фолликулов снижается до двух десятков тысяч. Организм женщины подходит к менопаузе.
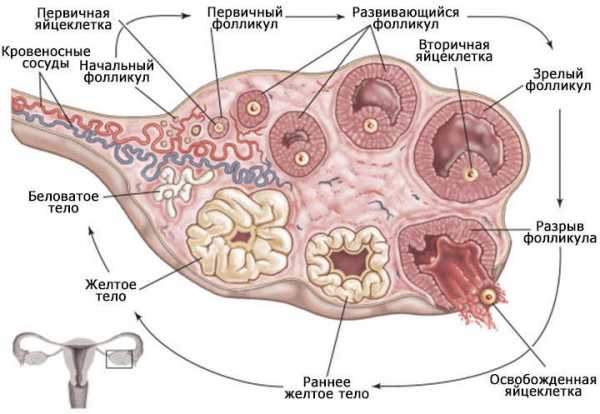
Раннее появление признаков климакса, в возрасте от 30 лет до 40–45, может явиться следствием синдрома истощенных яичников (СИЯ). Существует ряд механизмов, приводящих к развитию преждевременной яичниковой недостаточности:
- Генетический. Имеются достоверные данные о связи патологии и наследственности. У матерей и бабушек пациенток с СИЯ в анамнезе нередко обнаруживается раннее угасание менструальной функции. Исследователями выявлены два гена, отвечающие за развитие преждевременной инволюции яичников. Имеются сведения о сочетании синдрома недостаточности с другой генетической патологией. У пациенток с галактоземией и блефарофимозом зачастую наступает ранний климакс.
- Аутоиммунный. Под действием инфекционных, травматических и иных факторов происходит иммунологический сбой. Распознавание организмом собственных тканей как чужеродных приводит к выработке антител и разрушению овариальных клеток.
- Токсический. Агрессивное воздействие алкоголя, паров химикатов приводит к быстрому «старению» яичников. Табакокурение отдельно выносится медиками как социально значимая проблема.
- Инфекционный. Заболевания, передающиеся половым путем, вирусные болезни приводят к яичниковому бесплодию.
- Психогенный. Повышенная невротизация неблагоприятно сказывается на эндокринной системе и яичниках в частности.
- Облучение. Известно повреждающее, мутагенное, цитостатическое действие рентгеновских и других видов лучей на живую ткань. Нагрузка в 6 Грей оказывает эффект стерилизации.
- Химиотерапия. Препараты с цитостатическим действием подавляют рост фолликулов яичниковой ткани.
Признаки гормональной недостаточности иногда развиваются после лапароскопии. Причины такого состояния связаны с повреждением органа во время гинекологической операции на яичниках. Патология квалифицируется как постовариоэктомический синдром.
Женщины фертильного возраста обращаются по поводу нарушения или отсутствия менструации. Молодых пациенток беспокоит невозможность забеременеть.
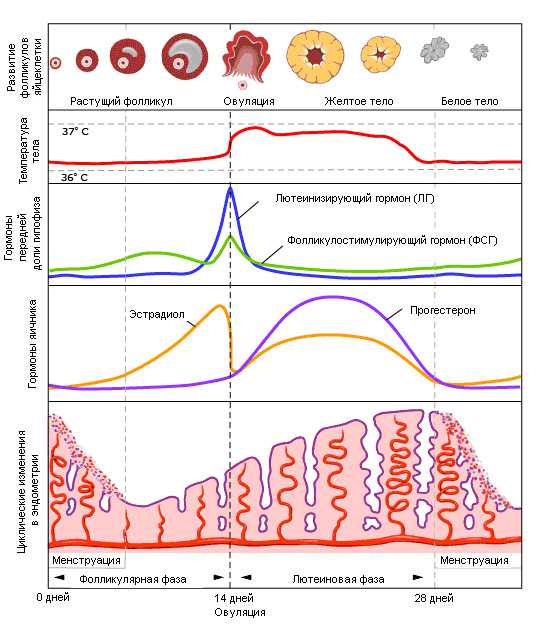
Взаимосвязь нормального менструального цикла и гормональных изменений. При СИЯ развивается аменорея, наблюдаются отклонения в выработке ФСГ, ЛГ, эстрогенов.
При подробном рассмотрении проблемы выявляются признаки заболевания, связанного с гормональными нарушениями:
- перемена настроения, раздражительность, плаксивость;
- снижение памяти, трудоспособности, повышенная утомляемость;
- головные боли;
- приливы, пациентка описывает состояние как приступы жара и потливости;
- возникновение эпизодов учащенного сердцебиения, подъем артериального давления выше обычных значений, развитие гипертонии;
- ногти становятся ломкими, «безжизненными», отмечается увеличенное выпадение волос;
- снижается влечение;
- половой акт доставляет дискомфорт из-за сухости во влагалище;
- зуд и ощущение жжения со стороны мочеполовой системы.
О синдроме преждевременной недостаточности яичников можно говорить при появлении клинических проявлений в совокупности со вторичной аменореей у женщин с хорошим развитием половых признаков (женственная фигура, грудь, типичное оволосение).
Состояние дифференцируют с другими гинекологическими и гормональными заболеваниями. Помимо анамнестических данных, для подтверждения диагноза преждевременной недостаточности яичников важную роль играют сведения, полученные при дополнительном обследовании:
- Гинекологический осмотр. Пальпаторно определяют уменьшение размеров матки. Симптом «зрачка» отрицательный (в шеечном канале слизь отсутствует или вырабатывается в малом количестве). Кариопикнотический индекс (КПИ), учитывающий соотношение различных клеток эпителия, составляет 0–10%.
- УЗИ органов малого таза. Выявляются инволютивные изменения в матке и яичниках. Количество антральных фолликулов составляет менее 5 штук.
- Лабораторные исследования венозной крови. Повышение фолликулостимулирующего и лютеинизирующего гормонов более 40 МЕ/мл, эстрогены снижены. Примерно у 60% пациенток отмечается пониженное содержание тестостерона.
- Маммография. У многих женщин с СИЯ выявляются фиброзно-жировые изменения в структуре молочных желез.
- Денситометрия. Гормональные нарушения приводят к деструкции костной ткани через 2–3 года после манифестации патологии. При рентгеновском исследовании изучают плотность костей. Могут быть выявлены признаки остеопороза.
Определение повышенного содержания ФСГ и ЛГ на фоне яичниковой недостаточности позволяет говорить о том, что нарушения расположены на уровне женских половых желез. Подъем концентрации гипофизарных гормонов является ответом на дефицит эстрогенов, стремлением организма вывести их на нужный уровень.
Лечение синдрома яичниковой недостаточности проводят патогенетически. Для устранения всех последствий дефицитного состояния женщинам назначают гормонозамещающую терапию (ГЗТ). Подбор лекарств осуществляют в зависимости от необходимости сохранения детородной функции, наличия сопутствующих заболеваний и возраста пациентки.
Основу препаратов для ГЗТ составляют природные эстрогены и прогестагены. Оптимальным выбором становятся средства, которые дублируют нормальную работу половых желез. Предпочтение отдается двух- и трехфазным препаратам. Прием гормональных медикаментов осуществляют в течение пяти лет без длительных перерывов (согласно выбранной схеме). Соблюдение рекомендаций позволяет минимизировать риски развития остеопороза и сердечно-сосудистых заболеваний, ассоциированных с преждевременными климактерическими сдвигами.
На фоне проводимой терапии у молодых женщин, желающих родить ребенка, в 1,5–2% случаев наступала беременность. В большинстве ситуаций проблему бесплодия удается решить с помощью ЭКО, при котором используется донорская яйцеклетка.
Пациенткам после удаления матки назначают однокомпонентную терапию эстрогенами. Применение эстроген-гестагенных лекарств оправдано, если гистерэктомия проведена по поводу эндометриоза.
Не следует увлекаться лечением народными средствами. Использование настоев и отваров из трав (боровая матка, красная щетка, грушанка и др.) основано на экстрагировании содержащихся в них фитоэстрогенов. Неконтролируемое применение гормоноподобных соединений в неизвестной концентрации может повлечь усугубление состояния и вызвать маточное кровотечение. Употребление гомеопатических средств также необходимо согласовывать с гинекологом. Для поддержания хорошего самочувствия полезно больше пребывать на свежем воздухе, обеспечить организму достаточную физическую активность и здоровый сон (не менее 6–8 часов). Можно пить чаи с мятой или душицей.
Синдром преждевременной недостаточности яичников не только оказывает воздействие на психоэмоциональную сферу женщины, но и угрожает развитием сердечно-сосудистой патологии, остеопороза. При этом риски присоединения серьезных нарушений превышают таковые у женщин со своевременным началом климакса. Именно поэтому ГЗТ важно проводить длительно, до достижения возраста естественного угасания менструальной функции. Применение комбинированных препаратов позволяет нормализовать качество жизни пациентки, продлить женскую молодость.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе