Диагностика спаек в малом тазу
Вопросы
Как диагностируются спайки в малом тазу?
 Для успешного лечения спаек в области малого таза необходимо в первую очередь провести точные диагностические мероприятия. Установить само наличие спаек не так уж сложно. Часто гинекологи предполагают данный диагноз уже по первым симптомам и проявлениям. Однако для эффективного лечения нужно еще и определение точной локализации процесса в малом тазу.
Для успешного лечения спаек в области малого таза необходимо в первую очередь провести точные диагностические мероприятия. Установить само наличие спаек не так уж сложно. Часто гинекологи предполагают данный диагноз уже по первым симптомам и проявлениям. Однако для эффективного лечения нужно еще и определение точной локализации процесса в малом тазу.
Такие подробные данные необходимы по следующим причинам:
- Определение тактики консервативного лечения. Чтобы убрать симптомы заболевания, необходимо точно знать, какие органы вовлечены в спаечный процесс, а какие нет.
- Применение электрофореза. Электрофорез подразумевает введение лечебных препаратов в полость таза под воздействием электрического поля. Точная диагностика нужна, чтобы правильнее расположить электроды на брюшной стенке во время электрофореза. В противном случае лекарство не попадет в нужную точку организма и эффективность лечения снизится.
- Эндоскопическое лечение. Радикальным методом лечения является эндоскопическое рассечение спаек. Чтобы не тратить время во время операции на поиск патологических образований, необходимо заранее определить их положение в тазу точными диагностическими методами.
Ирригография.
Ирригография – это рентгенологический метод исследования, при котором через заднепроходное отверстие в полость толстого кишечника постепенно нагнетается контрастное вещество (сульфат бария), после чего делается ряд снимков через определенные промежутки времени. При спаечной болезни органов малого таза, на снимках следует обратить внимание на сужение просвета и деформацию прямой кишки, либо на значительное ее отклонение от срединной линии. В редких случаях, в полости малого таза может оказаться часть ободочной кишки, и даже аппендикс, которые также, при определенных заболеваниях могут вызвать спаечную болезнь органов малого таза. Колоноскопия – это инструментальный метод исследования с использованием оптоволоконной техники, при котором через анальное отверстие в полость толстого кишечника вводится гибкий фиброскоп (маленькая камера). При помощи оптоволокна изображение передается на экран либо в окуляр фиброскопа. Используя данный метод исследования, врач имеет возможность своими глазами изучить слизистую кишечника и определить наличие сужений его просвета, которые могут быть вызваны спайками в области органов малого таза. Это инструментальный метод исследования с использованием жесткого фиброскопа, вводимого в задний проход на расстояние до 30 см. При данном методе исследования можно диагностировать спайки в области прямой кишки. Это общедоступный и безвредный метод исследования, при котором, в случае спаек в области малого таза, будут наблюдаться либо сами спайки, либо косвенные признаки их присутствия. Ими являются резкие изгибы или сужения кишечника, матки и других органов малого таза. Это малоинвазивный хирургический метод исследования, при котором в передней брюшной стенке делаются 2 – 3 разреза длиной не более 3 – 4 см. Через данные разрезы вводится специальная миниатюрная камера, диатермокоагулятор (аппарат для остановки кровотечений) и держатель, на который могут крепиться необходимые инструменты. Данный метод является наиболее точным, поскольку хирург имеет возможность сделать полный осмотр органов малого таза, увидеть спайки и иногда даже сразу рассечь их. Это более специфический и менее инвазивный метод исследования, чем лапароскопия. При нем в заднем своде влагалища делается миниатюрный разрез длиной 1 – 2 см, через который вводится тонкий гибкий фиброскоп. По сравнению с лапароскопией в данном случае послеоперационных рубцов на брюшной стенке не остается совсем. Точность метода высока, но уступает лапароскопии, поскольку позволяет визуализировать только заднюю часть матки, яичники и прямую кишку, оставляя в тени мочевой пузырь. К тому же осуществим данный метод только у женщин. Гистероскопия подразумевает введение в полость матки фиброскопа, с помощью которого можно обнаружить спайки или рубцовые изменения в органе. К тому же, по изгибам органа можно косвенно судить о наличии спаек матки с другими органами малого таза. Данный метод подразумевает введение контрастного вещества в полость матки. После этого делается обычный рентгеновский снимок органов малого таза. На нем будут четко видны все изгибы стенок органа, перекрученные маточные трубы и другие изменения, вызванные спаечным процессом. Узнать больше на эту тему:- Допплерометрия при беременности – исследование кровотока и сосудов плода, плаценты, матки и маточных артерий. Показатели нормы по неделям, расшифровка результатов.
- Допплерометрия в различных отраслях медицины. Допплерометрия головного мозга и шеи. Допплерометрия органов малого таза, эндометрия, матки и маточного кровотока.
- Допплерометрия – что показывает, как делают? Допплерометрия сосудов и кровотока: показатели и норма. Что такое УЗИ с допплерометрией? Цена исследования.
- Дуоденальное зондирование – виды, подготовка, алгоритм и техника проведения исследования. Расшифровка результатов анализа желчи и выявление заболеваний желчного пузыря и печени. Где сделать, отзывы, цена процедуры.
- УЗИ суставов – норма и патология. Особенности исследования коленного, тазобедренного, плечевого, локтевого, голеностопного и других суставов. Где сделать УЗИ суставов (адреса, телефоны), цена.
- УЗИ суставов – что показывает, показания и противопоказания, подготовка и проведение исследования. Как делают УЗИ суставов ребенку, грудничкам и новорожденным? Сравнение с рентгеном и МРТ.
- УЗИ поджелудочной железы – расшифровка, картина различных заболеваний органа, сочетание с патологиями печени, желчного пузыря и т.д. Цена УЗИ поджелудочной железы.
- УЗИ поджелудочной железы – показания и противопоказания, подготовка и проведение исследования. Расшифровка результатов. Размеры поджелудочной железы по УЗИ в норме у детей и взрослых.
Поиск вопросов и ответов
Найдите ответ по ключевым словам вопросаНаш сервис работает в дневное время, в рабочие часы. Но наши возможности позволяют нам качественно обработать только ограниченное количество Ваших заявок. Пожалуйста воспользуйтесь поиском ответов (База содержит более 60000 ответов). На многие вопросы уже даны ответы.
Диагностика и методы исследования
Спайки
Диагностика спаек в малом тазу: особенности и методы
Диагностировать спаечный процесс в малом тазу можно разными способами. Спайки – это рубцы, образования, которые в большинстве случаев формируются после оперативных или других инвазивных методик вмешательства на органах малого таза. Нарушение возникает из-за срастания тканей, что сопровождается интенсивным болевым синдромом. Состоят спайки из наслоений фибрина и соединительных тканей.
Симптомы спаечного процесса
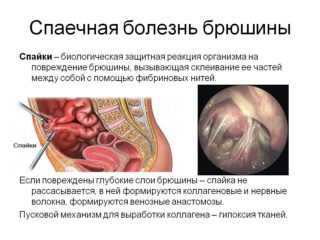 Главный симптом образования спаек – болезненные ощущения. У разных пациенток степень их выраженности отличается: одни женщины страдают от болей, которые не убирают даже медикаменты, другие ощущают болезненность 1-2 раза в месяц. Боль может отдавать в прямую кишку, поясницу, крестец, располагаться в стороне бедер.
Главный симптом образования спаек – болезненные ощущения. У разных пациенток степень их выраженности отличается: одни женщины страдают от болей, которые не убирают даже медикаменты, другие ощущают болезненность 1-2 раза в месяц. Боль может отдавать в прямую кишку, поясницу, крестец, располагаться в стороне бедер.
Если женщина занимается физической работой или поднимает тяжести, прыгает, совершает резкие наклоны, это усиливает болезненность. Они могут захватывать мочевой пузырь, матку и прилегающие структуры.
Спайки, захватившие яичники или фаллопиевы трубы, вызывают бесплодие. Для достоверного определения патологического процесса недостаточно изучения признаков. Требуется полноценная инструментальная и лабораторная диагностика.
Методы дифференциальной диагностики
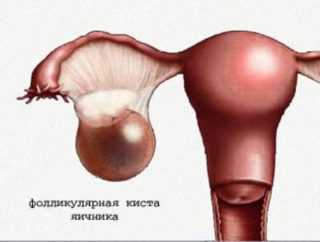 Дифференциальная диагностика используется всегда, так как симптомы спаек пересекаются с различными болезнями органов малого таза. Чтобы обнаружить спайки в малом тазу, нужно исключить нарушение процесса овуляции при единственном симптоме – бесплодии.
Дифференциальная диагностика используется всегда, так как симптомы спаек пересекаются с различными болезнями органов малого таза. Чтобы обнаружить спайки в малом тазу, нужно исключить нарушение процесса овуляции при единственном симптоме – бесплодии.
Для дифференциальной диагностики спаечного процесса используют метод гормонального анализа, чтобы исключить возможные проблемы со стороны этой системы. Если причин бесплодия не выявлено, нужно проводить обследования на спайки.
Если врач на осмотре определил наличие посторонних тканей на яичнике, проводя пальпацию, необходимо дифференцировать спайки от опухоли. В этом случае нередко используют метод МРТ – максимально полный и точный способ выявления опухолей в разных слоях и структурах органов.
Дифференциальная диагностика необходима для отделения спаек от кисты яичника. Для этого используют метод УЗИ малого таза. При обследовании врач видит полости с эхо-негативным составом и четкими очертаниями. Обязательно для определения патологии в малом тазу применяют метод сбора анамнеза и жалоб у пациента.
Лапароскопия как лучший метод диагностики
Лапароскопия — рассечение спаекЛапароскопия помогает точно увидеть спаечный процесс в ходе диагностики. Но метод применяют не сразу же при первых подозрениях на патологию, так как он относится к щадящим хирургическим операциям. Проводят лапароскопию с помощью эндоскопа – брюшную полость осматривают через брюшную стенку, сделав в ней небольшое отверстие. В этот же момент можно рассечь спайки и провести их оперативное лечение. При лапароскопической диагностике спаек в малом тазу выделяют 3 стадии нарушения:
- Расположение в области яичников или маточных труб без преграждения пути яйцеклетки.
- Расположение между яичником и трубой с образованием помех для нормального проникновения яйцеклетки в трубу.
- Спайки охватывают всю маточную трубу до самого перегиба, нарушая ее проходимость.
Лапароскопию чаще всего назначают после проведения других обследований.
Дополнительные инструментальные обследования через задний проход
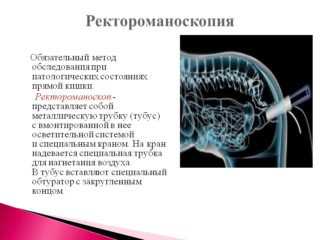 Для диагностирования спаечного процесса в малом тазу используют несколько методов:
Для диагностирования спаечного процесса в малом тазу используют несколько методов:
- Ирригография. Рентгенологическое обследование, которое проводят через анальное отверстие. Вводят контрастное вещество и делают снимки внутренних органов. Если есть спайки, на снимках кишка будет деформирована и сужена, либо отклонена от естественного положения. С помощью метода можно обнаружить скрученное положение ободочной кишки и аппендикса, из-за которых в брюшине начинается спаечный процесс.
- Колоноскопия. С помощью этого инструментального метода можно выявить повреждения слизистой оболочки кишечника, увидеть сужение просвета и спайки, находящиеся в области органов малого таза. Проводят колоноскопию при спаечном процессе в малом тазу с помощью оптоволоконной техники, которую вводят в анальное отверстие. На кончике провода фиксируется камера – фиброскоп.
- Ректороманоскопия. В отличие от колоноскопии, используется жесткий фиброскоп, который вводят на 30 см. С помощью ректороманоскопии легче всего обнаружить спайки в прямой кишке.
Применение методов обследования прямой кишки актуально, если спайки находятся со стороны задней стенки внутренних органов, а также в случае проведения обследований у мужчин.
Общий для женщин и мужчин метод обнаружения процесса – УЗИ брюшной полости. Это самый безопасный и доступный способ изучения внутренних процессов. Однако спайки наблюдаются на УЗИ не всегда, частично можно увидеть косвенные признаки их присутствия: резкие сужения матки, кишечника, мочевого пузыря и других органов, а также неестественные изгибы.
Методы гинекологической диагностики
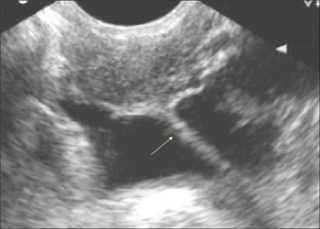
Существует несколько методов гинекологического обследования при подозрении на спаечный процесс:
- Кульдоскопия. Методика похожа на лапароскопию, но не настолько инвазивна. Врач делает надрез во влагалище до 2 см, через него вводят фиброскоп и изучают внутреннюю полость. Однако, в отличие от лапароскопии, с его помощью можно изучить только заднюю часть кишки, яичников и матки. Мочевой пузырь не рассматривается.
- Гистероскопия. Фиброскоп в этом случае вводят напрямую в матку. Если орган сильно изогнут, можно выдвинуть предположение о спайках в других органах.
- Гистеросальпингография. При этом методе в матку и трубы вводят контрастное вещество, а затем делают рентген.
- ЯМР – ядерный магнитный резонанс. Метод считается улучшенной разновидностью МРТ, позволяет изучить процессы в органах малого таза на всех уровнях.
Одним из самых распространенных и эффективных методов остается УЗГСС, или ультразвуковая гистеросальпингоскопия.
Особенности УЗГСС
При проведении этого обследования вводятся влагалищные и абдоминальные датчики. Еще его называют гинекологическим УЗИ органов малого таза на спайки. Здесь не делают рентген, а используют более безопасный метод эхографического обследования. Однако сначала нужно запустить в полость матки и труб контрастную жидкость. С ее помощью можно оценить контур труб.
Анализы при подозрении на спайки
Анализы назначают для определения возможной инфекции, которая провоцирует воспаление. Делают влагалищные мазки, берут также анализы у мужчин на половые инфекции. Напрямую результаты анализов не могут указывать на наличие спаечного процесса.
У женщин при спаечном процессе в яичниках можно найти косвенные признаки при общем анализе крови: ускорится СОЭ, появится лейкоцитоз с нейтрофильным сдвигом. Таким образом, инструментальная диагностика – особенно ультразвуковое обследование – остаются первичными методами выявления спаек.
Как определить наличие спаек в малом тазу » Все для тех кому не все равно
Спаечныйпроцесс в малом тазу можетвозникать по самым разнообразным причинам и существенно мешать нормальной
работе органов.
Органы малого таза:матка,маточные трубы, яичники,мочевой пузырь, прямая кишка покрытытонкой оболочкой — брюшиной. Гладкость брюшины в сочетании с небольшимколичеством жидкости в брюшной полости в норме обеспечивает хорошую подвижностьматки, маточных труб, яичников и кишечника. При отсутствии воспаления в брюшинеяйцеклетка после овуляции попадает в маточную трубу, а рост матки во время
беременности не препятствует нормальной работе кишечника и мочевого пузыря.
При развитии воспалительного процесса в малом тазу–при воспалении маточных труб, матки, яичников, сопровождающемсявоспалением брюшины (перитонитом), поверхность брюшины покрывается клейкимналетом, содержащим фибрин. Пленка фибрина на поверхности брюшины в очагевоспаления склеивает соседние поверхности друг с другом, в результате чеговозникает механическое препятствие для распространения воспалительного процесса
— развивается спаечный процесс вмалом тазу.
Причины образования спаек
Спаечный процесс инициируется различными факторами. Основные причины – последствия операций и воспалительные заболевания. Спаечный процесс в малом тазу может быть вызван хроническим воспалением маточных труб (сальпингитом), эндометриозом, воспалением яичников.
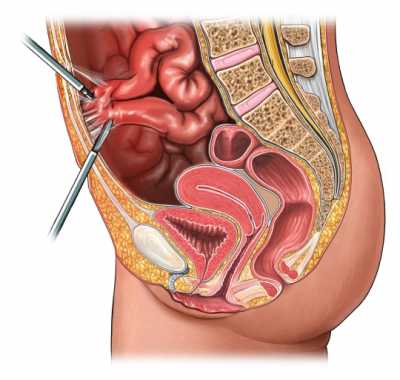 Немного подробнее рассмотрим физиологические принципы образования спаек. Органы малого таза и брюшной полости отделены от мышечной брюшной стенки специальной прослойкой из тонкой пленки – брюшиной. Благодаря гладкости брюшины и жидкости внутри брюшной полости внутренние органы могут смещаться при необходимости, петли кишечника ложатся в естественном для пищеварения положении. Также, благодаря гладкости брюшины, беспрепятственно происходит процесс движения и оплодотворения яйцеклетки, последующее созревание плода в матке с естественным смещением других органов малого таза по мере увеличения плода.
Немного подробнее рассмотрим физиологические принципы образования спаек. Органы малого таза и брюшной полости отделены от мышечной брюшной стенки специальной прослойкой из тонкой пленки – брюшиной. Благодаря гладкости брюшины и жидкости внутри брюшной полости внутренние органы могут смещаться при необходимости, петли кишечника ложатся в естественном для пищеварения положении. Также, благодаря гладкости брюшины, беспрепятственно происходит процесс движения и оплодотворения яйцеклетки, последующее созревание плода в матке с естественным смещением других органов малого таза по мере увеличения плода.
Чаще всего спайки возникают при перитоните – заболевании, которое развивается при разрыве аппендицита и попадании его содержимого в брюшную полость. Кроме этого, спаечный процесс является вполне естественным последствием полостных операций, при которых нарушается целостность брюшины. Также стоит отметить, что возникновение спаек – вполне естественная реакция организма на инфекции, которые попадают в организм половым путем. Примерно в 70% случаев подобные новообразования возникают у женщин, которые ранее лечились от всевозможных венерических недугов.
Травмы органов малого таза и кровоизлияния в брюшную полость также могут стать причиной развития спаечного процесса. Плюс ко всему, подобные соединительные ткани образуются у женщин, которые страдают эндометриозом – гинекологическим заболеванием, при котором наблюдается разрастание тканей внутреннего слоя матки.
Можно ли спутать спаечный процесс с другим заболеванием?
Да, можно. Проявление таких же симптомов, как у спаек малого таза (боль в животе, рвота, тошнота и увеличение температуры) характерно для многих болезней — начиная от воспаления аппендицита, внематочной беременности, и заканчивая простым отравлением или вирусной инфекцией.
Спайки возникают при наличии инородных тел в брюшной полости, обычно это дренажи, салфетки. Но, воспаления в области брюшины не во всех случаях ведут к развитию спаечного процесса. Если терапия начата своевременно, все проведено правильно, то риск развития данной патологии снижается. Заболевание возникает, если острый процесс становится хроническим, а период заживления растянут по времени.
Особенности заболевания

Вытеснение условно-патогенными микроорганизмами других членов микробного сообщества (Lactobacillus spp., Prevotella spp., Micrococcus spp., Propionibacterium spp., Veilonella spp., Eubacterium spp. и т.д.) также может приводить к развитию выраженного дисбиоза, крайняя степень которого проявляется в виде бактериального вагиноза.
У большинства больных с ХВЗ ВПО значимыми ассоциантами в комбинации идентифицированных микроорганизмов являются возбудители заболеваний, передаваемых половым путем (ЗППП). Особенности биологии возбудителей хронических инфекций, такие как низкая концентрация возбудителя в органах и тканях, их антигенная изменчивость, а также трудность выделения культуры из клинического материала, делают эффективным применение метода ПЦР – диагностики в диагностических целях, так как это исследование по сравнению с другими рутинными методами обладает более высокой чувствительностью и специфичностью.
Так, при ДНК-исследовании слизи цервикального канала у пациенток с ХВЗ ВПО наиболее часто выявляются Clamidia trachomatis, Mycoplasma genitalis, Ureaplasma urealiticum, Gardnerella vaginalis, Cytomegalovirus, Trichomonas vaginalis, Mycoplasma homenis. Возможно, это связано с тем, что при ХВЗ ВПО в репродуктивном тракте создаются условия для персистенции микроорганизмов, которые поддерживают вялотекущее воспаление и препятствуют нормальным репаративным процессам.
Из изложенного выше становится ясно, что для максимальной эффективности лечения больных с обострением ХВЗ ВПО необходимо применение новых научных подходов.
Спайки невозможно увидеть на УЗИ, но, тем не менее, методы их обнаружения существуют. Среди таких методов самый примитивный — ручное гинекологическое обследование, которое позволяет установить наличие патологического процесса. Более точные методы диагностики спаек, позволяющие не только разглядеть спайки, но и понять состояние маточных труб: УЗГСС (ультразвуковая гистеросальпингоскопия), ГСГ (рентгеновская гистеросальпингография), КПТ (кимопертубация) и диагностическая лапароскопия.
Стадии спаечного процесса
Специалисты различают 3 стадии спаечного процесса в органах малого таза, которые можно увидеть в результате диагностической лапароскопии:
Лечение
Безусловно, в теме о спаечной болезни вопрос: «Как лечить спайки в малом тазу?» остается главным. Существует 2 метода терапии соединительнотканных тяжей: консервативный и оперативный. Лечением спаек в малом тазу следует заниматься еще на «доспаечном» этапе, то есть профилактически или превентивно. Это подразумевает раннее назначение рассасывающей терапии сразу после выявления значительного воспалительного процесса или во время проведения операции. Но важно отметить, что чаще всего врачи совмещают оба метода лечения, так как они дополняют друг друга.
Консервативная терапия после хирургического вмешательства
После проведения полостной операции больным сразу же рекомендуют нормализовать питание и образ жизни, учитывая, что развитие спаечной болезни протекает 3 – 6 месяцев, когда появятся первые признаки. После операций пациентов, при отсутствии противопоказаний, активизируют уже в первые сутки. Раннее вставание с постели и небольшие физические нагрузки не только активизируют перистальтику кишечника, но и препятствуют образованию спаек. Сразу и в дальнейшем таким пациентам назначается дробное питание до 5 – 6 раз в день небольшими порциями, чтобы не перегружать желудок и тонкий кишечник и не спровоцировать перетянутый спайками последний на кишечную непроходимость.
Кроме того, больным с угрозой развития спаек или уже диагностированной спаечной болезнью следует отказаться от подъема тяжестей и тяжелых физических нагрузок. Во время выполнения операции и после нее проводится так называемая адъювантная терапия, которая включает введение в полость малого таза жидкостей, которые выполняют роль барьера между органами и предотвращает спайкообразование: декстран, минеральные масла и прочие в совокупности с глюкокортикоидами, а также погружают маточные трубы в полимерную рассасывающую пленку с целью предупреждения трубного бесплодия.
Затем, в послеоперационном периоде показаны фибринолитические средства:
- 1-я стадия.Захват яйцеклетки не нарушен. Спайки локализируются вокруг яичников, маточных труб или других областях.
- 2-я стадия. Спайки могут мешать прохождению яйцеклетки. Они располагаются между яичником и маточной трубой, или между этими органами и другими структурами.
- 3-я стадия. Эта стадия характеризуется полным блокированием захвата яйцеклетки. Маточная труба может перекручиваться либо полностью закупориваться спайками.
Какое лечение необходимо при спайках
Среди других методов удаления спаек известны:
- Вконтакте
- Одноклассники
СПАЕЧНАЯ БОЛЕЗНЬ И БЕСПЛОДИЕ
Современная классификация нарушений фертильности в отдельную группу выносит бесплодие, обусловленное трубно-перитонеальным фактором, то есть бесплодие, которое возникает вследствие нарушения проходимости маточных труб. Важнейшую роль при этом играют спаечные процессы малого таза. Спайки — это тяжи или пленки из плотной соединительной ткани, которые «склеивая» между собой органы, меняют их анатомическое положение. Таким образом происходят перегибы или запаивания маточных труб, смещение яичников и другие состояния, мешающие нормальному оплодотворению яйцеклетки.
Причины образования спаек
В основе образования спаек лежит реакция брюшины — специальной оболочки, которая изолирует внутренние органы. Сложные биохимические процессы, которые происходят при ее раздражении и приводят к образованию соединительнотканных тяжей, прочно спаивающих смежные анатомические структуры. Существует немало факторов, которые вызывают такие изменения: инфекционно-воспалительный процесс, механическое или химическое воздействие, аутоиммунное поражение. Говоря проще, формированию спаек малого таза способствуют острые и хронические воспаления придатков матки, хирургические вмешательства, эндометриоз — любые процессы, так или иначе, затрагивающие брюшину.
Проявления спаечного процесса зависят от того, насколько их наличие изменило анатомию малого таза. В одних случаях спайки протекают бессимптомно и проблем женщине не доставляют, в других — оказывают значительное влияние на качество жизни и репродуктивное здоровье. К наиболее типичным проявлениям спаечной болезни относятся:
- Синдром тазовой боли. В зависимости от того, какие структуры задействованы в спаечном процессе, боли могут иметь разную локализацию, отдавать в прямую кишку, половые органы. Обычно женщины описывают их как «боли внизу живота». Интенсивность и характер болевого синдрома различаются — от незначительных ноющих до достаточно выраженных.
- Нарушения пищеварения. Вздутие живота, рвота, запоры — зачастую верные признаки частичной или полной спаечной непроходимости кишечника. Это грозная патология, требующая хирургического лечения. Иногда экстренного.
- Бесплодие. Спаечные процессы, как мы уже упоминали, — одна из основных составляющих трубно-перитонеального фактора бесплодия, который обусловливает до 40% случаев женской инфертильности.
Распространенность спаечной болезни очень высока. По данным отечественных ученых, 75% женщин с различными гинекологическими проблемами имеют перитонеальные спайки.
Диагностика
Когда врач проводит исследование, он, конечно же, ищет не спайки, а причины болей в животе или нарушений фертильности. Поэтому диагностические мероприятия в разных случаях значительно различаются. Если говорить о диагностике спаек как причины бесплодия, то цель исследования в первую очередь заключается в оценке
проходимости маточных труб. Наиболее информативны в этом плане:
- Гистеросальпингография — рентгенологическое исследование, в ходе которого оценивают распределение контрастного вещества по маточным трубам. Метод позволяет оценить состояние слизистой труб, выявить паратубарные, то есть расположенные вокруг трубы, спайки.
- Соногистерография — ультразвуковое исследование труб с предварительным заполнением их физиологическим раствором или контрастом. Метод обладает очень хорошей чувствительностью при исследовании проходимости, но спайки при этом врачу не видны.
- Лапароскопическая хромопертубация — введение в полость малого таза оптического оборудования через проколы в брюшной стенке и оценка проходимости по трубе контрастного вещества. Это метод самый инвазивный, но и наиболее информативный, особенно для выявления околотрубного спаечного процесса, и является «золотым стандартом» диагностики.
Существуют диагностические критерии, по которым можно говорить о спайках и при стандартном УЗИ органов малого таза, поэтому эта процедура широко применяется при диагностике причин тазовых болей, однако, проходимость маточных труб таким образом оценить нельзя.
Лечение спаек малого таза
Спайки, которые не доставляют беспокойства трогать не надо. Строго говоря, лечить необходимо, не спайки, а состояния с ними связанные: тазовые боли, кишечную непроходимость, бесплодие. В первом случае возможно применение консервативных методов — лекарственных препаратов, физиотерапии, санаторно-курортного лечения. Если же речь идет о лечении бесплодия, то возможны два принципиально разных подхода:
- Хирургическое лечение, которое сегодня проводится, преимущественно (но не всегда!), лапароскопическим доступом.
- Вспомогательные репродуктивные технологии, в частности, программа ЭКО.
Нельзя сказать, какой из этих подходов эффективнее, поскольку все очень зависит от особенностей клинического случая, применяемой техники и, особенно, мастерства специалиста, выполняющего процедуру. Чтобы понять, насколько различным может быть врачебный подход, просто посмотрите список возможных хирургических операций:
- лапароскопический адгезиолизис — рассечение перитонеальных спаек;
- сальпингоовариолизис — рассечение спаек между трубой и яичником;
- фимбриолизис — разделение фимбрий (фимбрии — это похожие на бахрому образования маточной трубы, которые встречают вышедшую из яичника яйцеклетку и доставляют ее в тоннель);
- сальпингостомия — удаление части трубы, где была нарушена проходимость и дальнейшая пластика;
- сальпингоэктомия — удаление маточной трубы.
Понятно, что каждый из перечисленных методов имеет свои показания, которые определяются в ходе диагностики. Некоторые операции достаточно эффективно помогают преодолеть бесплодие, другие служат подготовкой для вспомогательной репродуктивной технологии (ВРТ).
Экстракорпоральное оплодотворение многими специалистами рекомендовано при тяжелом спаечном процессе, когда хирургическое лечение бесперспективно. Вместе с тем, есть ряд научных работ, которые рекомендуют не тратить время на пластику труб и сразу приступать к программе ЭКО. Строгих рекомендаций на этот счет нет, поэтому выбор метода преодоления бесплодия остается за лечащим врачом.
В клинике ИДК «Мать и дитя» придерживаются взвешенного подхода при выборе лечебных мероприятий. Наши специалисты работают в сфере ВРТ с 1992 года, и, подбирая метод лечения, отталкиваются от богатого практического опыта, подробных диагностических данных и протоколов с высоким уровнем доказательности.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе