Пароксизмальная тахикардия причины
Пароксизмальная тахикардия
Пароксизмальная тахикардия – это приступ резкого учащенния сердцебиения. Приступы сердцебиения (пароксизмы) возникают и заканчиваются всегда внезапно, имеют разную продолжительность (от нескольких секунд до нескольких часов и суток), и сохраненный регулярный ритм. Частота сердечного ритма может достигать от 140 до 220 ударов в минуту,
Виды пароксизмальной тахикардии
Пароксизмальная тахикардия классифицируется по нескольким признакам. Определение точного вида патологии очень важно для правильной и действенной терапии.
По локализации причины заболевание классифицируется на:
- предсердную пароксизмальную тахикардию;
- предсердно-желудочковую (атриовентрикулярную);
- желудочковую пароксизмальную тахикардию.
1 и 2 объединяются в наджелудочковую (суправентрикулярную) форму.
По течению течению пароксизмальная тахикардия делится на:
- острую (пароксизмальную);
- хроническую (постоянно возвратную);
- непрерывно рецидивирующую.
Хроническая форма отличается от рецидивирующей тем, что во втором случае заболевание протекает годами, неуклонно прогрессируя и вызывая недостаточность кровообращения и аритмогенную дилатационную кардиомиопатию.
По механизму развития пароксизмальная форма тахикардии классифицируется на:
- реципрокную;
- очаговую (эктопическая);
- многоочаговую (многофокусную).
Не зависимо от механизма развития пароксизмальной тахикардии, болезни всегда предшествует развитие экстрасистолии.
Причины
Предсердная форма как правило характерна правильным сердечным ритмом. Причинами могут быть переходящее кислородное голодание миокарда (сердечной мышцы), эндокринные заболевания, дисбаланс количества электролитов в крови (калий, кальций, хлор). В основном источник повышенного количества электрических импульсов предсердно-желудочковый узел. При этой форме люди жалуются на часто возникающие сердцебиения, дискомфорт в грудной клетке, иногда наблюдаются одышка и боли в сердце. Часто предсердная пароксизмальная тахикардия сопровождается слабостью, и головокружением. Если причина вызвана нарушением ВНС (вегетативная нервная система), у больного может возникнуть повышение артериального давления, чувство нехватки воздуха, озноб, ком в горле, и после приступа обильное и частое мочеиспускание.
Диагноз ставят на основании аускультативных данных, частых сердцебиений больного. Уточнение вида проводится на анализе электрокардиограммы (ЭКГ). Приступы иногда бывают кратковременными, и не всегда удается увидеть приступы на обычном ЭКГ. В этом случае необходимо суточное мониторирование – запись ЭКГ в течение суток на специальном электрокардиографе.
Пациенты с предсердной пароксизмальной тахикардией, должны тщательно пройти исследование для выявления причин пароксизм, и на основе этих данных будет назначено соответствующее лечение.
Желудочковая пароксизмальная тахикардия развивается когда очаг возбуждения электрических импульсов находится желудочках, либо межжелудочковой перегородке. Желудочковая форма может быть опасной для жизни больного, из-за возможности перейти в фибрилляцию желудочков. При этом отдельные группы мышечных волокон сердечной мышцы сокращаются разрозненно и нескоординированн (беспорядочно). Сердце не выполняет свою функцию, развиваются тяжелые осложнения – нарушение кровообращение, отек легких, шок.
Причины желудочковой пароксизмальной тахикардии в основном острые и хронические ИБС (ишемическая болезнь сердца), реже миокардиты, пороки сердца, кардиомиопатии. Очень редко в 2% от всех случаев, возможно развитие на фоне приема сердечных гликозидов (передозировка). В редких случаях желудочковая пароксизмальная тахикардия остается невыясненной этиологии.
У детей и подростков иногда встречается эссенциальная (идиопатическая) пароксизмальная тахикардия, достоверно установить причину очень сложно. В основе развития эктопических пароксизмов лежит влияние психоэмоциональных факторов и повышенная симпатоадреналовая активность.
Симптомы
Приступ пароксизмальной тахикардии характеризуется двумя основными признаками: резким началом и внезапным завершением. Сам приступ может продолжаться несколько часов, в редких случаях – несколько дней. Приступ начинается с ощущения резкого толчка внутри груди, после чего начинается сердцебиение.
Читайте также: Когда синусовая тахикардия может быть опасной?Субъективное ощущение сердцебиения отмечается не во всех случаях, а только при сопровождающем тахикардии вегетативном кризе – панической атаке. Более специфическими признаками являются головокружение, шум в сердце. Нетипичным, но часто фиксируемым является болевой синдром.
Некоторые пациенты, регулярно сталкивающиеся с тахикардией, говорят об ощущениях, предшествующих приступу. Эти симптомы схожи с панической атакой:
- потливость;
- мышечная слабость;
- ощущение тревоги;
- тремор.
Во время приступа, вне зависимости от формы болезни (предсердная или желудочковая), у больного наблюдается бледность кожи и губ, дыхание учащается, видимые вены пульсируют. При попытке подсчитать пульс возникают сложности, так как во время тахикардии присутствует слабое наполнение вен.
После завершения приступа наступает полиурия – выделение большого количества мочи. При этом соответственно плотность мочи снижается, она становится почти бесцветной.
Выраженность симптомов зависит от продолжительности приступа. Если тахикардия длится несколько часов, это может повлечь за собой резкое снижение уровня артериального давления и обморочное состояние. В этой ситуации требуется срочная медицинская помощь.
Опасность заболевания
Короткие и нечастые приступы не приносят существенного вреда здоровью. Но продолжительный приступ приводит к изменениям в биохимическом составе крови и электролитном балансе.
Сердце сокращается быстро, поэтому нарушается естественный ритм сжимания сердечной мышцы: при нормальном пульсе сначала происходит сокращение желудочков, а затем – предсердий. У больных тахикардией предсердия начинают сокращаться еще в момент сокращения желудочков. В результате появляется закупорка крови в предсердиях, то есть желудочки не опорожняются в полном объеме. При частых приступах, продолжающихся несколько часов, возрастает риск тромбоэмболии.
У больных пароксизмальной тахикардией развиваются такие патологии:
- коронарная недостаточность;
- фибрилляция желудочков;
- инфаркт миокарда;
- гипокалиемия.
При своевременной диагностике и купировании приступов прогноз, как правило, положительный.
Диагностика
Дифференцировать пароксизмальную тахикардию от синусовой можно путем опроса пациента и выяснения обстоятельств приступа: если не существует явной причины возникновения сердцебиения (стресса, физической нагрузки), тахикардия появляется и исчезает неожиданно, есть резон с высокой степенью вероятности говорить о пароксизмальной форме тахикардии.
Затем необходимо выяснить локализацию источника, провоцирующего развитие приступа. Сделать это можно, определив частоту сердечных сокращений при пароксизме. Если пульс не превышает показатель 180 ударов в минуту, речь идет о желудочковой форме заболевания, если достигает 250 ударов – предсердная форма.
После этого необходимо проведение ряда функциональных исследований:
- электрокардиограмма (ЭКГ), возможно назначение суточного мониторинга ;
- УЗИ сердца;
- магнитно-резонансная томография сердца или МСКТ сердца;
- электрокардиограмма с внутрисердечным введением электродов.
План обследования зависит от степени выраженности симптомов. Также в обязательном порядке проводится общее обследование состояния здоровья, включающее в себя анализ мочи и крови на инфекции, уровень гормонов, биохимический состав.
При уже выявленной тахикардии важно регулярно проводить лабораторные исследования, отражающие состав крови, концентрацию калия, уровень лейкоцитов.
Первая экстренная помощь
При возникновении приступа требуется оказание неотложной первой помощи больному, при первичной пароксизмальной тахикардии или при сопутствующей патологии сердца необходимо вызвать скорую помощь.
Человек, регулярно сталкивающийся с пароксизмами, должен знать приемы оказания первой помощи, позволяющие купировать приступ и быстро нормализовать состояние.
- Задержка дыхания на время дает возможность восстановить сердечный ритм при любых обстоятельствах. Такой метод носит название «проба Вальсальвы». Закрыв рукой нос и рот, необходимо делать попытки выдоха с напряжением мышц грудной клетки. Через минуту нужно отдышаться, а затем, при необходимости, повторить прием.
- При продолжительном приступе хорошо помогает проба Ашнера: надавливание подушечками пальцев на закрытые веки.
- Существует эффективный метод нормализации сердечного ритма – ритмичное надавливание на сонные артерии. Но выполнить данный прием технически правильно может только человек с медицинским образованием или соответствующим опытом.
Также эффективно умывание холодной водой и попытки вызвать рвоту, раздражая корень языка. После проведенного метода нужно обеспечить покой и дождаться приезда врача.
Лечение
Тактика лечения больных с пароксизмальной тахикардией ставится с учетом формы (предсердная, желудочковая), причины, частоты тахикардии, длительности приступов, наличия или отсутствия осложнений.
Желудочковая пароксизмальная тахикардия требует срочной госпитализации больного. В исключение входят эссенциальные формы с доброкачественным течением и быстро купирующиеся введением специальных антиаритмических препаратов.
При предсердной пароксизмальной тахикардии больных госпитализируют в случаях развития острой сердечной или сосудистой недостаточности.
При частых приступах пароксизмальных тахикардиях (более 2 раз в месяц), проводится плановая госпитализация в целях углубленного диагностического исследования, для определения дальнейшей тактики лечения и возможного хирургического лечения.
Постоянное противорецидивное лечение показано пациентам, у которых приступы возникают два и более раз в месяц, требующее медицинской помощи для купирования тахикардии и при меньших но затяжных приступах осложняющихся сердечной или сосудистой недостаточности. У людей с частыми и короткими приступами пароксизмальной тахикардии, которые купируются самостоятельно, дибо вагусными методиками, назначение противорецидивной терапии индивидуально.
Лекарственные средства применяемые при противорецидивной терапии:
- Противоаритмические (бисульфат хинидина, дизопирамид, морацизин, этацизином, амиодароном, верапамилом и т.д.);
- Сердечные гликозиды (дигоксином, ланатозидом).
- Бета адреноблокаторы применяются для снижения вероятности перехода желудочковой формы в фибриляцию желудочков. Наиболее эффективно применение совместно с противоаритмическими, для снижения доз каждого средства, но при сохранении эффективности лечения.
Подбор и дозировка лекарственного средства проводится под ЭКГ контролем и самочувствия пациента.
Хирургическое лечение
К хирургическое лечение проводится в исключительных случаях, когда медикаментозная терапия оказывается неэффективной, требуется вмешательство кардиохирурга. Цель операции – прервать передачу импульса и тем самым остановить тахикардию. Но методика выполнения может быть различной: механическая деструкция, лазерная, криогенная, химическая. Реже применяется метод разрушения тканей при помощи высоких температур – радиочастотная абляция.
Доказала свою эффективность и установка кардиостимулятора, но статистически этот метод применяется нечасто.
Возможность применения хирургических методов лечения позволило говорить о пароксизмальной тахикардии, как о заболевании с благоприятным прогнозом.
Прогноз
Прогноз зависит от формы, причины, длительности приступов, наличия или отсутствия осложнений, состояния сердечной мышцы.
Благоприятный прогноз при идиопатической предсердной пароксизмальной тахикардии. В большинстве случаев люди сохраняют свою трудоспособность на долгие годы, редко встречаются случаи полного спонтанного излечения. Эта форма во многом обусловлена заболеваниями сердечной мышцы, и определяется от темпов развития и эффективности лечения основной болезни.
Плохой прогноз при желудочковой форме развившейся на фоне заболеваний миокарда (рецидиврующий миокардит, острый инфаркт миокарда, первичных кардиомиопатий, тяжелой миокардиодистрофии, обширной переходяшей ишемии сердца). Все эти заболевания способствуют перехода приступа желудочковой пароксизмальной тахикардии в фибриляцию желудочков.
Улучшают прогноз течения болезни постоянное противорецидивное и хирургическое лечение.
Профилактика
Предупредить развитие тахикардии при изначальной предрасположенности невозможно. Однако соблюдение правил здорового образа жизни, контроль уровня артериального давления, избегание стрессов и отсутствие самолечения позволят максимально отсрочить момент возникновения патологии.
Даже самые грозные заболевания легче протекают при соблюдении простых правил ЗОЖ.
Причины возникновения пароксизмальной тахикардии
Приступы тахикардии проявляются внезапно возникшей слабостью, сердцебиением, повышенной потливостью, а также чувством нехватки воздуха и одышкой. После того, как приступ прекратится, состояние пациента довольно быстро возвращается в норму. Если аритмия имеет желудочковое происхождение, то серьезно страдает системная гемодинамика, и пароксизм может привести к потере сознания и даже летальному исходу. Причины пароксизмальной тахикардии довольно разнообразны и могут быть связаны, как с непосредственно кардиальной патологией, так и с другими системными нарушениями.
Патогенез
Существует несколько патогенетических теорий, которые с различных позиций объясняют развитие пароксизмальной тахикардии. Они включают:
- Механизм повторного входа (re-entry), для реализации которого необходимы различия в скорости распространения импульсной волны в двух волокнах, расположенных параллельно, а также односторонняя блокада одного из волокон. Чаще всего благоприятные условия создаются при изменении электрофизиологических свойств миокарда, то есть в том случае, когда возникает его гетерогеность.
- Наличие врожденных дополнительных путей проведения. Они соединяют различные отделы сердца напрямую (предсердия с желудочками – пучок Паладино-Кента, предсердия с ножками Гиса – пучок Джеймса, ножки Гиса с желудочками – пучок Махайма) и способствуют развитию пароксизмальной тахикардии в раннем возрасте.
- Наличие эктопического очага активности, частота импульсов которого выше, чем синусового узла.
Все эти патогенетические механизмы могут присутствовать по отдельности или вместе и являются следствием анатомических или функциональных изменений.
Функциональные изменения
Пароксизмальная тахикардия, в особенности у молодых людей, довольно часто связана с функциональными изменениями. При этом непосредственным провоцирующим фактором, который приводит к приступу тахикардии, является стресс или сильное эмоциональное переживание. Это связано с резким скачком концентрации в крови таких гормонов как адреналин и норадреналин (гормоны стресса). На пике тахикардии уровень их максимальный, тогда как в периоды ремиссии он приходит в норму.
Помимо общего повышения концентрации катехоламинов в крови, имеет значение и повышенная индивидуальная чувствительность к ним клеток миокарда и нервных волокон проводящей системы.
При этом особое внимание уделяется и состоянию нервной системы, в частности симпатического ее отдела. Например, нередко пароксизмальная тахикардия возникает без каких-либо органических изменений только на фоне неврастении или вегето-сосудистой дистонии.
Рефлекторный механизм
Различного рода рефлекторные механизмы также могут быть причиной пароксизмальной тахикардии. Чаще всего имеется связь между нарушением ритма и патологией следующих органов:
- диафрагма;
- желчный пузырь;
- почки;
- желудок;
- кишечник;
- плевра и легкие;
- органы средостения;
- поджелудочная железа;
- позвоночник (остеохондроз);
- половые органы.
Заболевания всех этих органов могут приводить к возникновению приступа тахикардии путем содружественного раздражения нервных волокон.
Читайте также о симптомах и лечении пароксизмальной суправентрикулярной тахикардии тут…
Заболевания сердца
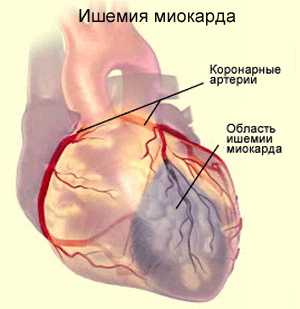 Органические изменения миокарда и проводящей системы сердца значительно чаще приводят к развитию серьезной тахикардии, в частности желудочковой ее формы. Чаще всего к нарушению электрической стабильности сердца приводят различные проявления ишемической болезни сердца:
Органические изменения миокарда и проводящей системы сердца значительно чаще приводят к развитию серьезной тахикардии, в частности желудочковой ее формы. Чаще всего к нарушению электрической стабильности сердца приводят различные проявления ишемической болезни сердца:
- ишемическая кардиомиопатия;
- стенокардия;
- постинфарктный кардиосклероз;
- острый некроз миокарда.
Во всех этих случаях гипоксии подвергаются не только мышечные клетки сердца, но и нервные волокна, участвующие в проведении импульса. При нормализации кровотока обычно электрическая активность миокарда восстанавливается, и пароксизмальная тахикардия не возобновляется. Помимо ишемии, причинами появления очага эктопической активности могут служить следующие очаговые и диффузные изменения сердца:
- гипертоническая болезнь, сопровождающаяся вторичным поражением миокарда;
- миокардит;
- пороки клапанов врожденного и приобретенного характера;
- перикардит и эндокардит.
Существуют также врожденные изменения проводящей системы, в частности наличие дополнительных проводящих путей.
В норме они находятся в неактивном состоянии, но при появлении каких-либо провоцирующих факторов начинают функционировать и приводят к развитию пароксизмальной тахикардии.
Использование лекарственных препаратов
Прием или передозировка некоторых лекарственных препаратов также может выступать в качестве причины развития тахикардии. Среди них выделяют:
- производные дигиталиса (дигоксин), которые часто накапливаются в организме и вызывают тяжелую тахикардию;
- хинидин и новокаинамид относятся к антиаритмикам и также могут спровоцировать развитие аритмии;
- другие антиаритмики, которые оказывают проаритмическое действие.
В этом случае механизм развития тахикардии связан с изменением равновесной системы, отвечающей за баланс внутриклеточного и внеклеточного калия.
Эндокринные нарушения
Разнообразные эндокринные нарушения приводят к развитию тахикардии в результате токсического влияния на сердце некоторых гормонов:
- При тиреотоксикозе в крови значительно повышается уровень тиреотропных гормонов, что провоцирует нарушение электролитного обмена, а также приводит к развитию пароксизмальной тахикардии.
- Феохромоцитома связана с образованием гормон-продуцирующей опухоли надпочечников. Заболевание это характеризуется периодическим выбросом в кровь катехоламинов, что приводит к резкому повышению системного давления и тахикардии.
Рекомендуем прочитать про пароксизмальную наджелудочковую тахикардию здесь…
Медицинские манипуляции
Прямое раздражение клеток сердца также может служить причиной пароксизмальной тахикардии.
Среди медицинских манипуляций к развитию приступа аритмии чаще всего приводят:
- Коронарография. При этом механизм нарушения ритма имеет двойное происхождения. С одной стороны, в коронарные артерии вводится контрастное вещество, которое вызывает гипоксию. Последняя особенно выражена при наличии атеросклероза или тромбоза сосудов. Вторая причина чисто механическая. В результате аритмия возникает непосредственно в момент катетеризации сосудов сердца. Данное осложнение является одним из наиболее частых при выполнении коронарографии.
- Вентрикулография выполняется путем катетеризации полостей сердца специальным закругленным катетером. При этом кончик последнего может упереться в стенку, что приведет к раздражению волокон проводящей системы и развитию пароксизма аритмии, чаще желудочкового происхождения.
- Электрофизиологическое исследование направлено на то, чтобы выявить очаги эктопической активности путем катетеризации сердца и стимуляции миокарда и проводящих волокон.
- Чреспищеводная стимуляция миокарда также может приводить к развитию тахикардии. Этот метод диагностики и лечения довольно часто применяется в неотложной кардиологии.
- Установка кардиостимулятора (как временного, так и постоянного) также может приводить к механическому раздражению нервных проводящих волокон.
Если при проведении медицинских манипуляций возникла желудочковая пароксизмальная тахикардия, то необходимо выполнить электрическую кардиоверсию. В остальных случаях специфического лечения не требуется.
Причины развития пароксизмальной тахикардии и методы лечения
Термин «пароксизмальная тахикардия» был впервые озвучен в медицинской литературе в 1900 году. Это один из видов учащенного сердцебиения, который характеризуется приступами спорадических учащений ритма до 140-220 и более ударов в минуту. Пароксизм в медицине означает обостренный, усиленный приступ болезни.
Пароксизмальная тахикардия — серьезная патология
Общие понятия
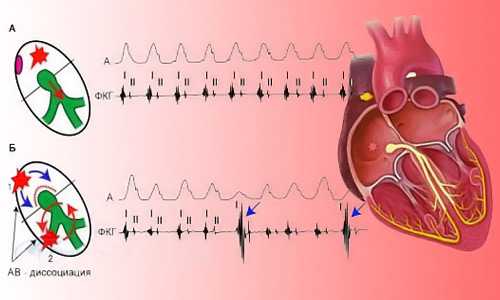
Приступы (пароксизмы) тахикардии возникают под влиянием эктопических центров, образующихся в любой части электропроводящих волокон миокарда.
Внезапные приступы пароксизмальной тахикардии (ПТ) имеют неожиданное начало и такой же неожиданный конец, различную длительность при регулярном ритме. Термин «эктопия» означает возникновение, образование не на своем месте. Эктопические импульсы генерируются:
- в предсердиях,
- в желудочках,
- в области атриовентрикулярного соединения.
При внезапном учащении ритма сердце работает расточительно, обращение крови по сосудам выполняется нерационально, что приводит к неполному кровообращению.
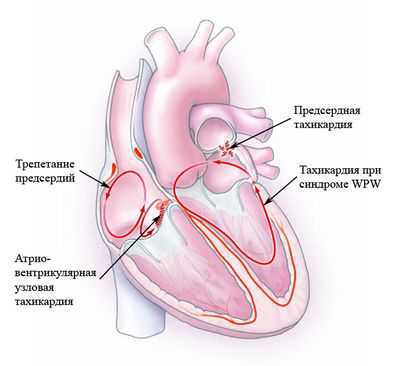
Классификация патологии
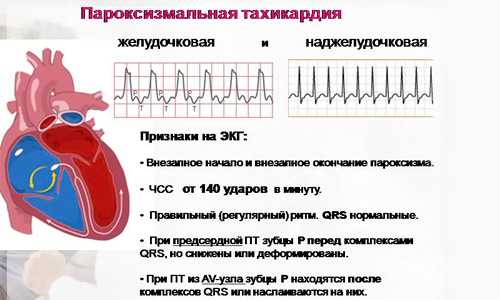
В зависимости от очага образования импульсов, такие тахикардии разделяются на следующие виды:
- предсердную, то есть возбуждение возникает в одном из двух предсердий;
- предсердно-желудочковую, или атриовентрикулярную. При подобной ПТ импульс зарождается впредсердно-желудочковом узле;
- желудочковую.
Пароксизмальная тахикардия бывает разных типов
Предсердная и предсердно-желудочковая тахикардии соединяются в суправентрикулярную или наджелудочковую форму.
По характеру протекания различаются:
- острая, характеризующаяся непродолжительным приступом пароксизма;
- хроническая, именуемая в кардиологии постоянно возвратной,
- рецидивирующая форма, которая длится годами, то затихая, то снова возобновляясь.
Тахикардии отличаются механизмом прогрессирования:
- реципрокная (возвращающаяся, маятниковая);
- ортодромная (при которой импульс движется в нормальном заданном направлении);
- очаговая;
- мультиочаговая.
На характер и форму влияют причины, порождающие нарушения сердечного ритма.
Причины развития отклонения
При патологии наблюдается расстройство проводимости электрического импульса. Приступ учащений сердечного ритма может длиться от нескольких секунд до нескольких дней и сопровождаться нарушением работы атриовентрикулярного (предсердно-желудочкового) узла. Это нарушение приводит к тому, что у сердца остается только один путь проведения электрического сигнала – через желудочки. В результате электрический импульс проводится быстрее, чем это нужно для нормальной работы системы кровообращения.
Одной из форм тахикардии является фибрилляция предсердий
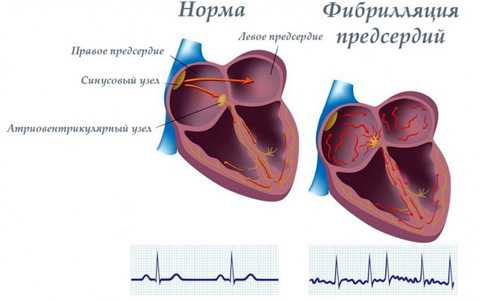
К пароксизмальной предсердной тахикардии относятся следующие патологии сердечного ритма:
- мерцательная тахикардия, она же фибрилляция предсердий. Это частое и бессистемное возбуждение и сокращение предсердий;
- мультифокальная предсердная тахикардия, вызываемая множественным формированием импульсов из нескольких очагов одновременно;
- трепетание предсердий;
- синдром Вольфа-Паркинсона-Уайта, наблюдаемый, скорее, на ЭКГ, чем ощущаемый на физическом уровне. Причиной его возникновения является предвозбуждение желудочков.
Причин возникновения и развития ПТ немало. На учащенное сердцебиение влияют факторы, представленные в таблице.
| Врожденные и наследственные особенности – наличие дополнительных проводящих путей в сердце | Хронические формы ишемической болезни сердца |
| Прием лекарственных препаратов — антиаритмических и гликозидных, таких как Дигоксин, Хинидин Строфантин, Пропаферон, Коргликон, и др. Точнее, к ПТ приводит их передозировка | Инфаркт миокарда |
| Неврогенные нарушения, такие как | |
| неврастения, невроз | |
| Язвенные поражения ЖКТ | Миокардиты любого характера и происхождения |
| Холецистит и гастрит | Поражение миокарда с нарушением сердечного ритма и проводимости |
| Злоупотребление спиртным, курением табака и особенно – кальяна | Нарушения метаболизма в сердечной мышце, ведущие к кардиомиопатии или к кардиомиодистрофии |
| Гипертиреоз, или гиперфункция щитовидной железы | Электрокардиографический синдром, или синдром Бругада, он опасен тем, что способен привести к внезапной остановке сердца |
| Новообразования в надпочечниках (феохромоцитома), провоцирующие повышенную выработку адреналина и норадреналина | Врожденные пороки сердца |
| Любые тяжелые заболевания, которые приводят к ослаблению, интоксикации, нарушению электролитного баланса | Кардиосклероз очагового характера (после инфаркта) и диффузный (общий, распространенный) |
| Почечная или печеночная недостаточность | |
| Стрессы и повышенная эмоциональность | |
| Чрезмерные физические нагрузки | |
| Гипертония |
Таким образом, наджелудочковые пароксизмы в целом спровоцированы патологическими изменениями в организме, а желудочковые – различными органическими поражениями сердца.
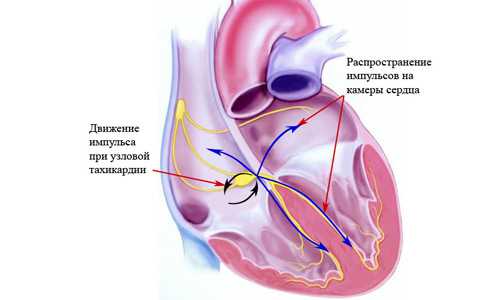
Синдром Клерка-Леви-Кристеско встречается не часто,
Не последнее место в причинах возникновения тахикардий занимает влияние врожденных патогенных факторов. Это синдром предвозбуждения желудочков, получивший название синдрома Клерка-Леви-Кристеско. Патология способна дать о себе знать в любом возрасте. Суть ее заключается в том, что электрический импульс приводит к преждевременному возбуждению желудочков и возвращается назад.
Частота данной патологии наблюдается у 0,1-0,3% населения и является второй по распространенности причиной возникновения тахикардий с наджелудочковой локализацией.
Клинические проявления патологии
Симптомы пароксизмальной тахикардии неоднородны. Первым признаком начинающегося приступа пароксизмального учащения ритма становится толчок в области сердца, который потом сопровождается чувством сдавливания и загрудинной болью, одышкой.
Иногда при внезапной тахикардии возникает небольшое недомогание. При длительном приступе тахикардии, который может продолжаться до нескольких дней, наблюдается застой в печени. Иногда в ходе приступа наблюдаются следующие симптомы:

При тахикардии может наблюдаться шум в ушах
- шум в ушах;
- ощущение сжатия в области сердца;
- признаки ВСД.
После завершения приступа наблюдается полиурия (отхождение большого количества мочи), падает артериальное давление, вплоть до полуобморочного состояния. Приступы ПТ проходят тяжелее у больных с сопутствующими кардиопатиями. Например, желудочковая тахикардия развивается при наличии серьезных заболеваний сердца, и потому ее прогноз затруднен.
Тахикардии у детей
Для детей младше 8 лет наличие физиологического учащения сердечного ритма – норма. Пароксизмальная тахикардия у детей наблюдается крайне редко и может представлять угрозу жизни и здоровью ребенка, если имеют место врожденные патологии сердца. Опасность представляют также тахикардии, развившиеся вследствие инфекционного заболевания, интоксикации или кровотечений.
Также редко выявляется тахикардия во внутриутробном периоде, и причиной этому служат обычно инфекционные болезни матери, аномалии в развитии плода или его неправильное расположение в период вынашивания.
В подростковом возрасте тахикардии наблюдаются в связи с гормональной перестройкой организма. По мере взросления подростка симптомы ускоренного сердцебиения исчезнут.
Отклонение во время беременности
Пароксизмальная тахикардия при беременности осложняется возрастанием частоты приступов. Тахикардии могут представлять собой угрозу и беременной женщине, и ее будущему ребенку, поэтому на всем протяжении вынашивания женщина должна находиться под наблюдением врачей.
У беременных тахикардия требует правильного и своевременного лечения
Лекарственные препараты могут оказывать на беременную иное фармакологическое действие, чем это было в нормальном состоянии, а также могут вредить развивающемуся плоду. Сама женщина, решившись на вынашивание ребенка при таком диагнозе должна понимать всю степень ответственности за свое здоровье и здоровье будущего человека и выполнять все указания и предписания лечащих врачей: акушера, гинеколога, кардиолога.
Возможные осложнения
К патологии нельзя относиться равнодушно, поскольку ее приступы чреваты серьезными осложнениями:
- инфарктом миокарда;
- сердечной недостаточностью;
- потерей сознания.
При неоказании медицинской помощи приступ может завершиться летальным исходом.
Диагностика отклонения
Диагностика патологии проводится в несколько этапов. Сам пациент может ощутить начинающийся приступ по характерному толчку в области сердца. При подсчете пульса, который выполняют современные тонометры и пульсомеры, можно заметить учащение сердцебиения. Тонометр также покажет падение артериального давления.

Контролировать пульс можно с помощью пульсомера
Учащенное сердцебиение можно услышать при прослушивании сердца стетофонендоскопом. При этом первый удар имеет хлопающий характер, а второй – несколько ослабленный.
Учащенную пульсацию врач прочитает и на электрокардиограмме. Пароксизмальная предсердная тахикардия на ЭКГ отличается появлением зубца Р перед желудочковым комплексом.
Для определения причин ПТ проводится:
- ультразвуковое исследование;
- магнитно-резонансная томография;
- мультиспиральная компьютерная томография.
Врачу необходимо знать причины возникновения ПТ для того, чтобы назначить дифференцированное лечение, направленное на устранение первопричины развития тахикардий.
Из этого ролика вы сможете узнать все о данной патологии:
Лечение патологии
Выбор терапевтических методов лечения пароксизмальной тахикардии осуществляется с учетом следующих факторов:
- формы патологии;
- этиологии (причины возникновения болезни);
- частоты и длительности приступов;
- наличия или отсутствия осложнений.
В большинстве случаев больному предписывается госпитализация и лечение в стационаре. Возникновение приступа ПТ требует немедленного оказания медицинской помощи на месте. Больному и его близким следует знать, что иногда приступы суправентрикулярных ПТ можно купировать, если применить следующие меры:
- несколько раз осторожно надавить на верхнюю область глазного яблока;
- нажать в области расширения внутренней сонной артерии, известной как каротидный синус;
- воздействовать на корень языка и тем самым спровоцировать рвотную реакцию;
- обтереть больного холодной водой.
Все эти меры оказывают действие на блуждающий нерв и получили название вагусных маневров. Иногда они могут стать неотложной помощью при тахикардии и ослабить больному приступ.
Основным видом скорой помощи при возникновении приступа ПТ является внутривенное введение противоаритмических препаратов, таких как Новокаинамид, Аймалина Пропранол, Хинидин, Ритмодан, Этмозин и т. п.
Для облегчения состояния можно применять Хинидин
Если лекарственные средства оказываются неспособными купировать приступ, применяется электроимпульсная терапия. Электрическая кардиоверсия применяется как наиболее эффективный метод восстановления сердечного синусового ритма. Синхронизированную кардиоверсию применяют к больным, у которых наблюдаются:
- симптомы нарушения кровоснабжения сердечной мышцы,
- отеки легких.
Но если у больного наблюдается фибрилляция предсердий, кардиоверсию не применяют во избежание возникновения тромбов в области сердца.
После лечения в стационаре больной с ПТ продолжает амбулаторно наблюдаться у кардиолога, который определит объем и схему противоаритмической терапии, зависящую от частоты и переносимости приступов. Постоянная противорецидивная терапия показана следующим больным:
- тем, у кого ПТ возникают более 2 раз в месяц и требуется стационарная помощь для их устранения;
- тем, у кого пароксизмы возникают реже, но они отличаются длительностью протекания и осложняются развитием сердечно-сосудистой недостаточности.
Часто лечение предполагает проведение операции
Хирургическое лечение применяется в особо сложных эпизодах протекания тахикардии, когда противорецидивная терапия оказывается бессильной. Проводится деструкция (разрушение) дополнительных очагов проведения импульса. Деструкция может быть механической, электрической, лазерной, химической и криогенной.
С целью подавления ПТ также вживляется кардиостимулятор либо имплантируется электрический дефибриллятор.
Прогноз при тахикардии
В целом приступы наджелудочковой формы ПТ не представляют угрозу для жизни больного. Однако длительные приступы тахикардии, осложненные коронарным атеросклерозом или поражениями сердечной мышцы, ведут к ухудшению кровоснабжения миокарда и появлению неблагоприятных изменений в нем. Наибольшую опасность представляют желудочковые тахикардии, которые наблюдаются при органических сердечных патологиях и легко могут перейти в угрожающую форму мерцательной тахикардии желудочков.
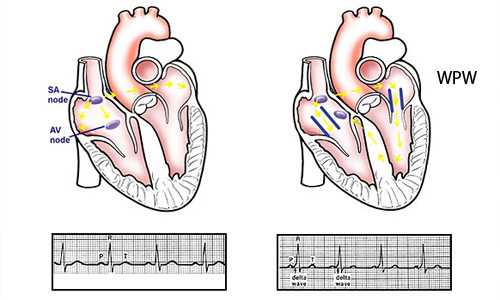
Медикаментозное лечение WPW-синдрома довольно эффективно
Появление в клинической практике новых противоаритмических препаратов и электроимпульсной терапии качественно изменило прогноз в лечении ПТ. Так высокие результаты показывает терапия Кордароном. При WPW-синдроме у 90% больных удается добиваться стойкой ремиссии (без серьезных побочных реакций).
Применение катетерной электродеструкции, крио- и лазерной деструкции дает надежду на радикальное излечение очаговых АВ-тахикардий.
Причины, диагностика и лечение пароксизмальной тахикардии
Радуемся мы, пугаемся или начинаем волноваться – наше эмоциональное состояние прежде всего отражается на нашем сердце. Подчиняясь вегетативной нервной системе, оно «вздрагивает от радости», «колотится от страха» или «на мгновение замирает», когда мы слышим неожиданное известие.
Но когда эмоции успокаиваются, сердце снова начинает биться в привычном ритме. Любое учащение ЧСС с медицинской точки зрения считается тахикардией, но, возникая по физиологическим причинам, она редко требует врачебного вмешательства.
Когда сердце бьется чаще, но и простое измерение пульса, и ЭКГ показывают, что его ритм остается постоянным и правильным, тахикардия называется синусовой. Она начинается постепенно и постепенно утихает.
Но иногда приступ сердцебиения начинается внезапно: сердце на мгновение сжимается и ритм ускоряется. У взрослых людей частота пульса возрастает до 130-220 ударов в минуту, а у детей и подростков – до 250-300 уд./мин. Такая тахикардия называется пароксизмальной (термин «пароксизм» означает мгновенное усиление болезненного состояния). Приступ длится от нескольких секунд или минут до нескольких часов или даже суток. В этом случае пароксизмы возникают один за другим, постепенно разрушая правильный синусовый ритм.
Классификация
Причины пароксизмальной тахикардии (ПТ) в том, что в одном из отделов проводящей системы сердца начинают самопроизвольно генерироваться электроимпульсы слишком высокой частоты. Ее классификация зависит от того, где именно они образуются, и какая из камер сердца сокращается первой, сбивая с темпоритма всю сердечную мышцу.
Когда очаг электрического возбуждения «вспыхивает» в клетках проводящей системы желудочков, пароксизмальную тахикардию называется желудочковой. Если он находится в области предсердий, говорят о предсердной ПТ.
- Предсердная пароксизмальная тахикардия чаще всего бывает функциональной, то есть ее провоцируют внешние по отношению к сердечной мышце раздражители. К ней могут привести плохое снабжение сердца кислородом, гормональные нарушения, электролитный дисбаланс крови (например недостаток калия).
- Желудочковая ПТ возникают, если очаг возбуждения находится в желудочках сердца либо межжелудочковой перегородке. Обычно так происходит при органических поражениях сердечной мышцы. Она опаснее, чем предсердная форма, так как может перерасти в фибрилляцию – беспорядочное сокращение мышечных волокон желудочков до 300 уд./мин. и выше.
Частые и неупорядоченные сокращения желудочков настолько сбивают ритм сердца, что оно перестает выполнять свою задачу – ритмично прогонять кровь по кровеносной системе, и кровообращение практически останавливается. Поэтому фибрилляция желудочков нередко становится причиной внезапной смерти при тяжелой ишемической болезни сердца (ИБС), пороках сердца и воспалениях сердечной мышцы – миокардитах.
Причины пароксизмальной тахикардии
Как и «обычная» синусовая тахикардия, у здоровых людей приступы ПТ случаются от чрезмерной физической нагрузки, на фоне умственного переутомления или стресса. Учащенное сердцебиение могут вызвать никотин, алкоголь; острая пища, крепкий чай и кофе; некоторые лекарства, например от простуды, содержащие псевдоэфедрин. Физиологические причины учащения ЧСС никак не связаны с патологией самой сердечной мышцы, поэтому они считаются внесердечными – экстракардиальными.
К этой же группе причин относятся патологические состояния, которые могут спровоцировать нарушение обмена веществ, гормонального баланса, электролитного состава крови. Это заболевания легких, щитовидной железы, болезни органов пищеварения и почек. ПТ часто связана с патологиями нервной системы – она возможна при неврастении, вегетососудистой дистонии, после контузий.
К интракардиальным (внутрисердечным) факторам ПТ относят сердечно-сосудистые заболевания и различные патологии проводящей системы сердца. Они могут быть врожденными или приобретенными.
- Пароксизмальная тахикардия желудочкового типа часто бывает у людей с (ИБС), реже – у тех, кто страдает кардиомиопатиями и воспалениями сердечной мышцы. Ее провоцируют коронарный кардиосклероз, некоторые пороки сердца, изредка она развивается как осложнение после инфаркта.
- Желудочковые формы пароксизмальной тахикардии могут говорить о передозировке сердечными гликозидами – так называется группа лекарств растительного происхождения, которые применяют в лечении сердечной недостаточности.
- Наджелудочковую ПТ часто провоцируют аномалии строения сердца сердца и так называемый «синдром Вольфа – Паркинсона – Уайта (синдром WPW).
Если представить себе проводящую систему сердца как систему электрических проводов, то при синдроме Вольфа – Паркинсона – Уайта в нем обнаруживаются дополнительные пути, по которым проходят сигналы от предсердий к желудочкам. Импульс пробегает по ним очень быстро, и некоторая часть миокарда сокращается быстрее, чем остальная часть сердечной мышцы.
Симптомы
Особенность ПТ в том, что пароксизмальная тахикардия начинается внезапно и так же внезапно стихает. Иногда перед началом приступа человек ощущает его предвестие («ауру»): слабое головокружение, шум в ушах. Но чаще больной чувствует только легкую сердечную судорогу или слабый, безболезненный толчок в сердце – и оно словно бы срывается с места.
В редких случаях присоединяются неврологические симптомы: двигательное возбуждение, дрожание рук и подергивание мышц. В отдельных случаях наблюдаются более серьезные неврологические симптомы – паралич половины тела, как при инсульте, провалы в памяти. Но в отличие от инсульта, они исчезают, когда сердцебиение придет в норму. Сам приступ может сопровождаться:
- сердечными болями;
- одышкой;
- кишечными проявлениями – усилением перистальтики и метеоризмом; тошнотой, рвотой;
- повышенным потоотделением.
В начале эпизода ПТ почти всегда появляются частые, обильные мочеиспускания, которые сами собой проходят через 2-3 часа. Заканчивается приступ так же, как и начинался: «толчком» или замиранием сердца, после чего ритм и дыхание восстанавливаются.
Диагностика
Диагностика пароксизмальной тахикардии начинается со сбора анамнеза: врач расспросит вас о ситуации, в которой у вас был приступ, и о том, как вы его ощущали. Он может поинтересоваться:
- что вы делали, когда у вас прихватило сердце;
- кружилась ли перед этим голова, было ли потемнение в глазах, обморок;
- сердце билось очень часто, но равномерно, или замирало и останавливалось;
- болело ли сердце во время приступа. Возможно, вам было трудно дышать или вы чувствовали ком в горле (так бывает, если сердцебиение началось «на нервной почве»);
- как закончился приступ – постепенно или внезапно.
От точности ответов больного зависит правильность диагноза пароксизмальная тахикардия – ведь во время приступа врача рядом с вами не было, и он не видел, что с вами происходило! Уточнить картину заболевания помогут сведения о ваших врожденных, перенесенных и нынешних болезнях внутренних органов и нервной системы. Также вам назначат анализ мочи и крови – общий, на сахар, холестерин, уровень калия и другие.
Верифицировать диагноз можно только после ЭКГ и электрокардиографии (ЭхоКГ). ЭКГ установит частоту сердечных сокращений в покое и нарушения сердечного ритма, а ЭхоКГ – позволит определить какая у вас тахикардия – желудочковая или наджелудочковая.
Так как приступ не возникает по заказу, а установить его вид и причину по анамнезу не всегда возможно, в ряде случаев врачи назначают больному обследование, которое называется мониторирование ЭКГ. Больному выдают небольшой приборчик, который он носит с собой в течение 24-48 часов. Идущие от ЭКГ-регистратора датчики крепятся на теле.
Одним из важных методов диагностики наджелудочковых пароксизмальных тахикардий является чреспищеводное электрофизиологическое исследование, позволяющее вызвать контролируемый приступ тахикардии и тщательно изучить его.
Лечение пароксизмальной тахикардии
Если приступы пароксизмальной тахикардии возникают редко и вы точно знаете, чем они вызваны, то скорее всего вам не пропишут специальное лечение. Приступ на фоне стресса или чрезмерной физической нагрузки можно снять без лекарств – иногда достаточно лечь, постараться успокоиться и накапать себе валерьянки. Возможно, врач обучит вас вагусным пробам или назначит «препарат скорой помощи».
При редких, но повторяющихся пароксизмах (не чаще 1-2 раза/мес.) противоаритмическое лечение назначают на 3-4 недели. Людям, к у которых приступы случаются часто, приходится лечиться гораздо дольше – от нескольких месяцев до нескольких лет.
Если пароксизмальная тахикардия проявляется как симптом другого заболевания (например тиреотоксикоза), то на него и будет в первую очередь направлено лечение. Если оно окажется успешным, приступы прекратятся.
Первая помощь и самопомощь
Если приступ начинается в легкой форме, с ним можно справиться самостоятельно, применив вагусные пробы. Конечно, если врач обучил вас этой методике.
Проба Вальсальвы делается несколькими способами, но механизм действия во всех случаях одинаковый: натуживание с задержкой дыхания:
- зажмите нос и в течение 15 секунд напрягайте мышцы живота и конечностей. Через 1-2 минуты повторите, и так, пока приступ не прекратится;
- напрягите мышцы брюшного пресса на 20 секунд, одновременно задержав дыхание, зажимать нос не нужно;
- в больнице вас попросят с усилием дуть в трубочку, которая показывает изменения артериального давления, пока оно не повысится.
Пробой Чермак – Геринга называется массаж каротидного синуса (место на шее, где разветвляется сонная артерия) в течение 15 секунд. Иногда его массируют только справа, иногда поочередно слева и справа. Такой метод опасен для пожилых людей и при атеросклерозе сосудов.
Если вы не умеете делать вагусные пробы, для остановки приступа можно применять более простые, хотя и не такие эффективные приемы. Это искусственно вызванная рвота; прижимание согнутых ног к животу; опускание лица в холодную воду на 10-30 секунд или ледяной воротник на шею. Но если, несмотря на попытки снять приступ, состояние больного ухудшается, нужно вызывать скорую помощь.
Медикаментозное лечение
Начальный подбор антиаритмического лекарства лучше проводить в стационаре, где врач будет наблюдать за реакцией пациента на назначаемые препараты. Некоторые лекарства способны сами вызывать пароксизм, в том числе пароксизмальную тахикардию, а другие могут ухудшить состояние больного, которому неточно поставили диагноз пароксизмальная тахикардия.
- Начинают подбор препаратов с успокоительных сердечных средств, и их иногда достаточно. Это Корвалол, Валокордин, Реланиум;
- если они не помогают, назначается разовый прием препаратов Этмозин, Этацизин, Финоптин, Анаприлин, Соталекс, Новокаинамид;
- когда приступ не купируется и этими лекарствами, вводят внутривенно один из препаратов от аритмии: Ритмилен, Финоптин, Ритмонорм, Кордарон.
При лечении желудочковой прежде всего применяют лидокаин, внутримышечно или внутривенно, а если он не подходит, назначают Новокаинамид, Кордарон, Ритмилен. Поэтому люди, у которых диагностирована пароксизмальная тахикардия, должны знать, нет ли у них аллергии на лидокаин.
Электростимуляция
Если ритм восстановить не удалось, значит возможности медикаментозного лечения исчерпаны, и нужно применять электрокардиостимуляцию (дефибриллятор) или электроимпульсную терапию. Дефибриллятор заводит сердце, если оно остановилось из-за фибрилляции желудочков. Во втором случае электроимпульс служит своего рода камертоном, который прерывает поток ускоренных импульсов и «навязывает» сбоящему сердцу правильный ритм.
Для электроимпульсной терапии в вену через катетер вводят зонд-электрод, продвигают его к правым отделам сердца: желудочку или предсердию. Вначале частота импульсов на 5-10 % выше, чем пароксизмальная частота сокращений сердца, но ее понемногу уменьшают, и когда ритм приблизится к нормальному синусовому, стимулятор отключат.
Показания к операции
Хирургическое лечение назначают прежде всего людям с наджелудочковой ПТ при синдроме WPW. Цель операции – механически «разорвать» электрические связи, которых не должно быть согласно физиологической норме. Также показаниями к операции считаются:
- хотя бы один эпизод фибрилляции желудочков и повторяющиеся случаи фибрилляции предсердий;
- часто повторяющиеся и не поддающиеся медикаментозному лечению приступы тахикардии любого типа. Особенно опасны повторные приступы у детей, подростков, юношей и девушек, потому что это мешает их полноценному физическому развитию;
- тяжелые пороки сердца;
- непереносимость препаратов от аритмии или ситуация, когда больному нежелательно проводить длительную лекарственную терапию (детям, подросткам, молодым людям);
- людям, чья профессия связана с риском для жизни при обмороке.
При синдроме Вольфа – Паркинсона – Уайта проводят операцию на открытом сердце с искусственным кровообращением. В иных случаях она возможна и на на закрытом сердце, когда дополнительные проводящие пути разрушают, используя подведенный к сердцу по к венам катетер (метод катетерной деструкции).
Профилактика
Профилактика пароксизмальных приступов лучше всего действует у тех людей, у которых они вызваны экстракардиальными причинами. Если вы эмоциональны и легко ранимы, склонны волноваться по незначительным поводам, то чтобы предотвратить ПТ, пройдите лечение у психотерапевта или у психолога. Скорее всего вам будет достаточно обычных успокоительных препаратов – Валокордин, Валидол, Корвалол, успокоительные настои и чаи. Также надо постараться:
- по возможности избегать стрессовых ситуаций;
- пересмотреть режим дня и питания, нормально высыпаться, не переутомляться умственно и физически;
- пить меньше крепкого чая и кофе, исключить из своего меню острые блюда (они возбуждают нервную систему), бросить курить и отказаться от алкоголя.
Ешьте поменьше жареных, копченых и соленых блюд, и больше – свежих фруктов и овощей. Особенно полезны для сердца курага, изюм и другие сладкие сухофрукты – в них много калия и магния. Контролируйте свой вес, уровень сахара и холестерина в крови и не забывайте об умеренных, но регулярных физических нагрузках. Спортом вам заниматься нельзя, а вот длительные прогулки на свежем воздухе успокаивают нервную систему и помогают наладить здоровый сон.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе