Паратиреоидный гормон повышен это что
Паратиреоидный гормон повышен что это значит - Про щитовидку
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
 Нормальная концентрация гормонов щитовидки обеспечивает хорошее самочувствие и правильные обменные процессы в организме. Эти биологически активные вещества синтезируются в теле железы и называются тиреоидными. Их содержание в крови строго регламентировано и контролируется с помощью лабораторных исследований сыворотки.
Нормальная концентрация гормонов щитовидки обеспечивает хорошее самочувствие и правильные обменные процессы в организме. Эти биологически активные вещества синтезируются в теле железы и называются тиреоидными. Их содержание в крови строго регламентировано и контролируется с помощью лабораторных исследований сыворотки.
Гормоны щитовидной железы ТТГ, норма
Во время визита к эндокринологу пациентам часто назначают анализы на гормоны щитовидной железы, норма которых позволяет врачу установить правильный диагноз. Кровь сдают натощак, с утра. За сутки до исследования рекомендуется избегать стрессов.
Основные анализы на гормоны щитовидной железы:
- Определение ТТГ. Это тиреотропноый гормон, который синтезируется в гипофизе и регулирует работу щитовидки. Норма не более 4,0 мкМЕ/мл и не менее 0,4 мкМЕ/мл. ТТГ повышен, когда синтез гормонов в щитовидке снижается. И наоборот, ТТГ понижен, если наблюдается гипертериоз. Диапазон допустимых значений достаточно большой, так как нормальные показатели бывают различными при разных обстоятельствах.
- Свободные Т3 и Т4. Причем Т4 (тироксин) по мере необходимости в организме превращается в Т3 (трийодтиронин), поэтому их содержание в крови с течением дня меняется. Особенно сильно колебаниям подвержен Т3, его концентрация меняется в зависимости от возраста, наличия сопутствующих заболеваний и т. д. Принято считать допустимым такой уровень гормонов щитовидной железы в свободном состоянии: Т3 – минимум 2,3, максимум 6,3 пмоль/л, для показателя Т4 – минимум 10,3, максимум 24,5 пмоль/л.
- Связанные Т3 и Т4. Этот анализ назначают не часто. В связанном с белками состоянии гормон не активен и свое биологическое действие не оказывает. На величину этого показателя влияет множество факторов, не имеющих отношение к щитовидной железе. Например, заболевания почек и прием некоторых лекарств могут понизить количество связанного гормона, а вирусные заболевания и беременность наоборот, повышают связывание.
- Антитела к тиреоглобулину (ТГ). Тиреоглобулин – это специфический белок, продуцируемый щитовидной железой. Антитела к нему в малых количествах присутствуют в крови здорового человека. Норма – 40 МЕ/мл. Избыток наблюдается при новообразованиях в железе, аутоиммунном тиреоидите и некоторых других заболеваниях. Этот тест назначают после того, как будет проведено хирургическое лечение папиллярного рака щитовидной железы или полное ее удаление.
- Антитела к ТПО, тиреоидной пероксидазе. Медицинская таблица показывает, что в норме этот показатель не превышает 35 МЕ/мл. Повышенное содержание антител ТПО мешает ферменту нормально функционировать и провоцирует нарушения в организме. Анализ помогает диагностировать аутоиммунные патологии щитовидки.
- Антитела к ТТГ – это особые рецепторные белки, конкурирующие с гормоном гипофиза и блокирующие его действие. Это показательный анализ для диагностики токсического зоба. Чтобы сказать, какая норма антител будет считаться приемлемой в том или ином случае, врач должен оценить совокупность нескольких факторов. В среднем считается, что значения ниже 1,5 МЕ/л – это отрицательный ответ, значения между 1,5 и 1,75 МЕ/л считаются промежуточными, а показатель, превышающий 1,75 МЕ/л – это положительный ответ.
Обычно назначают анализ на все показатели гормонов щитовидной железы, норма или отклонения от нормы которых позволяют более точно поставить диагноз.
Почему уровень гормонов может отклониться от нормы
Назначить анализ на гормоны щитовидки врач может при наличии разных симптомов. Клинические проявления эндокринных расстройств не специфичны и требуют проведения дифференциальной диагностики. Правильно трактовать результаты исследований сыворотки крови может только врач-эндокринолог, который учтет все факторы здоровья пациента. Иногда для получения более полной информации дополнительно рекомендуют сделать пункцию щитовидной железы.
Гормональные показатели могут увеличиваться в период беременности. Это нормальное явление, важное для развития плода. Также следует учитывать период распада гормонов. Одни проявляются раньше, а другие через определенное время после дисфункции железы.
Концентрация гормонов сильно изменяется под влиянием лекарств. Так, концентрация Т3 и Т4 увеличивается во время приема гепарина, аспирина и других антиагрегантов. Уменьшение содержания может произойти в результате приема литиевых препаратов, и это не будет свидетельством патологии щитовидки.
Не стоит сравнивать свои показатели с указанной нормой. Адекватно оценить состояние здоровья и выявить нарушение функции железы поможет эндокринолог.
Анализ крови на свободный Т3 (трийодтиронин): показания и расшифровка результатов
Синтез и роль трийодтиронина
Трийодтиронин производится в клетках щитовидной железы, периферических тканях и крови. Основными источниками для его синтеза являются йод и аминокислота тирозин. При помощи фермента пероксидазы из них образуется гормон тироксин (Т4), содержащий 4 атома йода. При отщеплении одного из них под действием фермента дейодиназы получается трийодтиронин. Основное его количество продуцируется в крови и периферических тканях и лишь небольшая часть — в щитовидной железе.
Биологическая активность трийодтиронина в 5 раз превышает активность тироксина. В крови Т3 находится в свободном и связанном состоянии. Между этими фракциями поддерживается равновесие — при уменьшении свободной формы снижается количество связанной, и наоборот. Это способствует сохранению определенной концентрации гормона. Проникать в клетку и оказывать биологическое действие способна только свободная форма.
Основным стимулятором производства трийодтиронина является тиреотропный гормон (ТТГ) гипофиза, который находится под контролем гипоталамуса. Секреция ТТГ увеличивается при снижении концентрации свободного Т3. При повышении его уровня в крови содержание ТТГ падает ниже нормы.
Трийодтиронин отвечает за следующие процессы:
- развитие и рост организма;
- активацию основного обмена;
- регуляцию работы органов кровообращения, дыхания, пищеварения, репродуктивной системы.
Определение свободного Т3
Основное показание для исследования свободного Т3 — оценка работы щитовидной железы.
В лаборатории можно определять уровни общей и свободной фракций гормона. Разница между Т3 общим и Т3 свободным заключается в том, что первый показатель отражает содержание всех форм трийодтиронина в крови и зависит от концентрации транспортных белков, а второй — показывает количество только биологически доступного гормона. Таким образом, определение свободного Т3 имеет большую диагностическую значимость.
Анализ на Т3 необходимо сдавать натощак, в утреннее время. Для определения показателя берут кровь из вены. У женщин исследование проводят независимо от дня менструального цикла. На результаты теста может повлиять прием левотироксина, тиреостатиков, препаратов йода.
Расшифровка результатов
Нормы свободного Т3 у человека в зависимости от пола и возраста представлены в таблице:
| Категория и возраст | Норма свободного Т3, пмоль/л |
| Дети до 1 года | 3,6–7,5 |
| Дети от 1 года до 12 лет | 4,3–6,8 |
| Девочки 12–15 лет | 3,8–6,1 |
| Мальчики 12–15 лет | 4,4–6,7 |
| Девушки 15–19 лет | 3,6–5,7 |
| Юноши 15–19 лет | 3,5–5,9 |
| Мужчины и женщины старше 19 лет | 2,6–5,7 |
Чтобы оценить работу щитовидной железы, вместе с Т3 всегда смотрят концентрацию свободного тироксина и тиреотропного гормона. Только на основании результатов всех трех показателей можно определить функцию органа. Снижение уровня свободного Т3 и Т4 и повышение ТТГ свидетельствует о гипотиреозе, увеличение содержания тиреоидных гормонов крови и низкие значения ТТГ — о гипертиреозе и тиреотоксикозе.
Функция щитовидной железы в зависимости от уровней свободного Т3, Т4 и ТТГ:
| Функция щитовидной железы | Уровень свободного Т3 | Уровень свободного Т4 | Уровень ТТГ |
| Эутиреоз (функция не нарушена) | В норме | В норме | В норме |
| Тиреотоксикоз | Выше нормы | Выше нормы | Снижен |
| Субклинический тиреотоксикоз | В норме | В норме | Снижен |
| Гипотиреоз | Снижен или в норме | Снижен | Выше нормы |
| Субклинический гипотиреоз | В норме | В норме | Выше нормы |
Низкий уровень свободного Т3
Причины пониженного уровня гормона:
- воспалительные болезни щитовидной железы — тиреодиты;
- состояние после удаления органа или радиойодтерапии;
- патология гипофиза и гипоталамуса, приводящая к гипотиреозу;
- тяжелые психические или соматические заболевания.
Тиреоидиты
Тиреоидиты представляют собой целую группу заболеваний, которые могут носить аутоиммунную природу или развиваться под воздействием радиации, на фоне приема лекарственных средств — Амиодарона, йодида калия, карбоната лития. В результате поражения ткани органа возникает его дисфункция.
Исходом большинства тиреоидитов служит гипотиреоз — состояние, при котором содержание тиреоидных гормонов в крови снижено. Происходит нарушение работы всего организма — страдают нервная, сердечно-сосудистая, дыхательная системы, поражаются кожа и ее придатки.
При лабораторном определении ТТГ повышен, а концентрация свободного Т3 низкая.
Лечить патологию необходимо заместительными дозами препаратов, содержащих тироксин — Л-тироксин, Эутирокс. Дозировка лекарства подбирается индивидуально, с учетом исходных уровней гормонов, веса пациента и сопутствующих заболеваний.
Удаление щитовидной железы
Причинами возникновения гипотиреоза также служат оперативное удаление щитовидной железы и терапия радиоактивным йодом. После проведения вмешательств наблюдается стойкое снижение свободного Т3.
Для устранения недостатка тиреоидных гормонов назначают Л-тироксин или Эутирокс. Доза средства зависит от объема операции и степени гипотиреоза, веса и общего состояния пациента.
Центральный гипотиреоз
В этом случае снижение свободного Т3 происходит из-за недостаточной стимуляции щитовидной железы тиреотропным гормоном. При лабораторном определении концентрации ТТГ, Т3, Т4 низкие. Причина патологии — поражение гипоталамо-гипофизарной зоны. Как правило, вместе с ТТГ нарушается синтез гормонов, контролирующих работу других эндокринных желез.
Для коррекции гипотиреоза используют препараты тироксина.
Основные состояния, приводящие к центральному гипотиреозу:
- послеродовой некроз гипофиза — синдром Шихана;
- черепно-мозговые травмы;
- опухоли — аденома гипофиза, глиома, краниофарингиома;
- инфекции — сифилис, туберкулез, токсоплазмоз;
- гемохроматоз, саркоидоз;
- аутоиммунный лимфоцитарный гипофизит;
- облучение и оперативные вмешательства в области гипоталамуса и гипофиза.
Синдром низкого Т3
Пониженное содержание свободного Т3 может наблюдаться при тяжелом течении острых и хронических заболеваний. При этом работа щитовидной железы не нарушена, а концентрация ТТГ в норме или незначительно ее превышает.
Для выяснения причины гормональных изменений необходимо определение показателей в динамике. Назначение тироксина не показано, проводится терапия основной патологии.
Высокий уровень свободного Т3
Причины повышенного значения трийодтиронина:
- диффузно-токсический зоб;
- тиреоидиты в начальной стадии;
- декомпенсированная функциональная автономия;
- опухоль гипофиза, вырабатывающая ТТГ — тиреотропинома;
- резистентность к гормонам щитовидной железы;
- гиперпродукция хорионического гонадотропина (ХГ);
- прием препаратов тироксина.
Диффузно-токсический зоб
Это аутоиммунное заболевание, при котором развивается синдром тиреотоксикоза. Причиной патологии служит стимуляция продукции тиреоидных гормонов под действием антител к рецепторам ТТГ (АТ к рТТГ). Развивается характерная клиническая картина — похудение, сердцебиение, повышение температуры, дрожь в теле, руках. Часто болезни сопутствует эндокринная офтальмопатия — поражение глаз, связанное с циркуляцией АТ к рТТГ в кровяном русле.
В анализе крови значительно снижен уровень ТТГ, сильно повышены показатели свободных Т3 и Т4, АТ к рТТГ.
Для лечения заболевания применяют медикаментозные средства, которые блокируют процесс образования гормонов — тиреостатики (Тирозол, Пропицил). При отсутствии эффекта от их приема используют хирургическое вмешательство или радиойодтерапию.
Тиреоидиты
На начальных этапах развития тиреоидита возможно возникновение тиреотоксикоза. Увеличение концентрации свободного Т3 в этом случае связано с его избыточным поступлением в кровь из разрушенных клеток щитовидной железы. В это время заболевание сложно отличить от диффузно-токсического зоба. При лабораторном исследовании ТТГ снижен, Т3 и Т4 выше нормы, АТ к рТТГ отсутствуют.
Для лечения этого вида тиреотоксикоза тиреостатики не используют. Показано назначение симптоматической терапии — успокоительных средств, препаратов, снижающих частоту сердечных сокращений — бета-блокаторов (пропранолола), преднизолона. С течением времени работа железы нормализуется. В дальнейшем у таких пациентов существует высокая вероятность развития гипотиреоза.
Функциональная автономия
Это патология, вызванная нехваткой йода в организме. При недостаточном поступлении микроэлемента нарушается синтез тиреоидных гормонов, в том числе и трийодтиронина. Для поддержания их нормальной концентрации клетки щитовидной железы увеличиваются в размерах и усиленно делятся, образуя узлы. Они приобретают способность продуцировать гормоны независимо от уровня ТТГ. Под воздействием провоцирующих факторов (прием препаратов йода, Л-тироксина) происходит декомпенсация функциональной автономии с развитием тиреотоксикоза.
В анализах снижен уровень ТТГ, а концентрация свободных Т3 и Т4 повышена. Если содержание тироксина в норме, то говорят об изолированном Т3-токсикозе.
Для стабилизации состояния пациента производят отмену лекарства, спровоцировавшего патологию, назначают тиреостатики. После достижения нормальных показателей гормонального спектра показано хирургическое вмешательство, во время которого удаляют узловые образования. Объем операции определяется индивидуально.
Тиреотропинома
Опухоль гипофиза, продуцирующая избыточное количество тиреотропного гормона, называется тиреотропиномой. Под воздействием ТТГ происходит гиперстимуляция щитовидной железы, развивается тиреотоксикоз. В крови определяется повышение ТТГ и свободных фракций тиреоидных гормонов. Для уточнения диагноза показано проведение МРТ гипофиза.
Лечить патологию необходимо хирургическим путем. Проводят удаление опухоли, используя трансназальный транссфеноидальный доступ. При больших размерах образования возможно проведение открытого нейрохирургического вмешательства. В качестве предоперационной подготовки применяют медикаментозные средства — Октреотид, Достинекс.
Резистентность к тиреоидным гормонам
Патология характеризуется снижением чувствительности периферических тканей или гипофиза к действию тиреоидных гормонов. Причиной состояния служит дефект рецепторов. Происходит увеличение концентрации свободных Т3 и Т4 на фоне нормальных значений ТТГ. У некоторых пациентов преобладает гипофизарная резистентность к гормонам, нарушается механизм обратной связи, и, несмотря на то что Т3 и Т4 выше нормы, ТТГ тоже может повышаться.
Как правило, жалоб пациенты не предъявляют. Низкая чувствительность тканей к действию гормонов компенсируется высоким содержанием Т3 и Т4 в крови.
При задержке роста у детей назначают тироксин. Для устранения проявлений тиреотоксикоза используют бета-блокаторы, проводят хирургическое удаление щитовидной железы с последующим применением заместительной терапии.
Гиперпродукция ХГ
Молекула хорионического гонадотропина по своему строению сходна с тиреотропным гормоном. ХГ может взаимодействовать с рецепторами к ТТГ на клетках щитовидной железы и усиливать ее работу. Высокие уровни гонадотропина наблюдаются в начале беременности, что может сопровождаться временным тиреотоксикозом с увеличением содержания свободного Т3.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Это состояние не требует лечения. Необходим регулярный контроль гормональных показателей до их нормализации.
Повышение гонадотропина возможно и при трофобластических болезнях:
- хорионкарциноме;
- пузырном заносе;
- метастазах эмбриональной карциномы тестикул.
На фоне патологий также развивается тиреотоксикоз. Лечение — оперативное вмешательство, после которого происходит стабилизация работы щитовидной железы.
Избыток препаратов тироксина
Препараты тироксина применяют для коррекции гипотиреоза. При их передозировке возникает тиреотоксикоз, который сопровождается повышением свободных Т3 и Т4, снижением ТТГ. Уменьшение дозы лекарства или его отмена приводит к восстановлению гормонального фона.
После удаления щитовидной железы у пациентов с раком показано назначение высоких (супрессивных) доз тироксина. Это необходимо для уменьшения риска рецидива патологии. В этом случае концентрация ТТГ поддерживается на низком уровне, что может сопровождаться незначительным повышением Т3 и Т4.
Почему повышен паратгормон?
Почему повышен паратгормон?
Третичный гиперпаратиреоз характеризуется образованием аденомы паращитовидной железы, но не являющейся первичным очагом, как это было описано при первичном гиперпаратиреозе. В этом случае аденома развивается в ответ на длительное повышение паратгормона, которое возможно при заболеваниях, о которых я говорила при описании вторичного гиперпаратиреоза. Попробую объяснить иначе, поскольку это действительно тяжело понять. Даже я не с первого раза разобралась, что к чему.
Проще говоря, если имеется какая-либо причина, вызывающая вторичный гиперпаратиреоз (болезни почек, костей и пр.), то начинает повышаться уровень паратгормона, но при этом сама железа здорова, т. е. нет ни аденомы, ни гиперплазии железы. Если такое повышение длится долго, то в итоге в железе вырастает аденома, которая начинает также самостоятельно вырабатывать паратгормон. Таким образом, у человека с третичным гиперпаратиреозом имеется и заболевание другого органа, и аденома паращитовидной железы. Уф! Вроде понятно объяснила. Если остались вопросы, вы можете их задать прямо в комментариях.
Но это еще не все. Как говорится, «контрольный выстрел».
Также имеется такое понятие, как псевдопарагипертиреоз. В этом случае уровень паратгормона повышается за счет его синтеза опухолями других органов. Таким образом, если вас обследовали и не обнаружили ни аденомы, ни какого-либо соматического заболевания, которое может повышать гормон, то нужно искать опухоль в другом органе. Действительно, имеется множество примеров, когда какая-либо опухоль вырабатывала несвойственный ей гормон, и это касается не только паратгормона.
Что происходит при повышении паратгормона?
Как известно, в нормальном количестве паратгормон способствует обновлению костной ткани (старые клетки разрушаются, а новые их замещают). При избытке паратгормона этот баланс нарушается в сторону разрушения костной ткани, а весь кальций отправляется в кровь.
В костях развивается остеопороз. Подробнее об остеопорозе читайте в статье «Остеопороз: основные понятия». В крови из-за этих процессов появляется избыток кальция, выделяющегося из организма через почки. Кальций в больших количествах поражает почечную структуру, вызывая полиурию (повышенное мочеиспускание). Вследствие избыточного выделения кальция с мочой в почках образуются камни.
Камни при гиперпаратиреозе обычно оксалатные, фосфатные или смешанные. Мочекаменная болезнь развивается в 10-15 % всех случаев гиперпаратиреоза. Камни имеют коралловидную форму, это как бы отпечаток внутреннего строения почки.
Кроме того, что при этом заболевании образуются камни в просвете почечных лоханок, еще происходит и отложение солей кальция и в самой ткани почек. Это явление называется нефрокальцинозом.
Нефрокальциноз – это признак запущенности процесса. Из-за отложения солей кальция нарушается нормальная работа почек и развивается почечная недостаточность, которая, к сожалению, необратима даже при устранении повышенного уровня паратгормона.
Как проявляется повышение паратгормона у пациента?
Все симптомы поначалу связаны с повышением уровня кальция в крови. Симптомы могут быть такие:
- Общая и мышечная слабость, особенно в нижних конечностях. Появляются боли в отдельных группах мышц.
- Становится трудно ходить (пациенты спотыкаются, падают), вставать со стула (опираются на руки), развивается так называемая утиная походка и разболтанность в суставах.
- Сухая кожа землистого оттенка.
Одними из ранних признаков являются жажда и повышенное мочеиспускание. Иногда сначала повышение паратгормона путают с несахарным диабетом. Очень характерно расшатывание и выпадение здоровых зубов. Это связано с остеопорозом челюстей. На поздних стадиях возникают деформация скелета, частые переломы при незначительной травме.
Развивается поражение почек в виде образования камней и нефрокальциноза. В дальнейшем возможно развитие почечной недостаточности.
Возможны психические нарушения в виде:
- Быстрой психической истощаемости
- Раздражительности
- Плаксивости
- Сонливости
Гиперпаратиреоидный криз
Самое тяжелое осложнение при гиперпаратиреозе – это гиперпаратиреоидный криз. Это жизнеугрожающее состояние, которое наступает при уровне кальция в крови 3,5-5 ммоль/л.
Гиперпаратиреоидный криз возникает при:
- Спонтанных переломах.
- Инфекциях.
- Интоксикациях.
- Беременности.
- При приеме богатой кальцием пищи.
- Приеме антацидных и ощелачивающих препаратов (альмагель, рени и пр.).
Криз развивается внезапно. Появляются рвота, жажда, боли в мышцах и суставах, боли в животе, повышение температуры тела до 40°с, нарушение сознания. Прогноз при кризе зависит от своевременной диагностики и лечения, но летальность остается высокой до 50-60 %.
Из этой статьи вы узнали об основных причинах повышения уровня паратгормона. О диагностике и методах лечения читайте в статье «Как выявить и ликвидировать повышенный паратгормон?»
С теплотой и заботой, эндокринолог Диляра Лебедева
Паратиреоидный гормон повышен что это такое как лечить у женщин - Про щитовидку
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
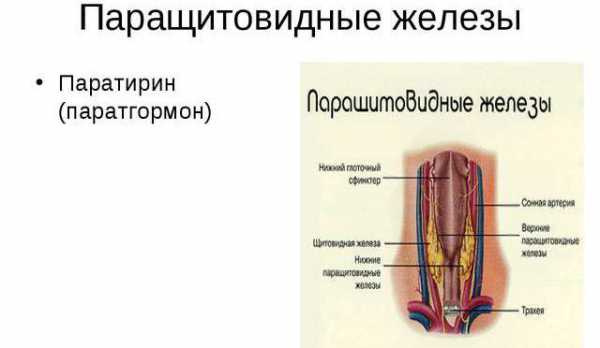
В околощитовидных железах вырабатывается активное вещество, которое регулирует обмен солей кальция и фосфора. Это химическое соединение называется паратиреоидным гормоном (паратгормоном, паратирином, ПТГ).
Основная биологическая роль
Основной точкой приложения паратгормона является минеральный обмен. ПТГ регулирует концентрацию кальция и фосфора в крови.
Клетки-мишени для этого вещества расположены:
- в костной ткани;
- в кишечнике;
- в почках;
- жировой ткани;
- печени.
ПТГ повышает выведение солей фосфора с мочой. Соединения кальция под действием этого вещества, наоборот, начинают медленнее выделятся почками.
В кишечнике гормон повышает захват кальция из пищи. В скелете ПТГ усиливает вымывание кальция и фосфора из матрикса кости. Он активирует клетки-разрушители костей (остеокласты). В результате минеральная плотность скелета падает. В тяжелых случаях развиваются остеопороз и спонтанные переломы.
В норме паратиреоидный гормон поддерживает постоянный уровень минералов в крови, способствует обновлению костной ткани.
Действие ПТГ на обмен веществ противопоставлен влиянию кальцитонина. Но эффекты паратиреоидного гормона гораздо выражение и сильнее.
Другие эффекты
Паратгормон остается не до конца изученным веществом. Известно, что его действие не ограничивается только минеральным обменом. Так, например, доказано, что ПТГ влияет на жировую ткань. В клетках адипоцитах он повышает липолиз. Таким образом, паратиреоидный гормон способствует снижению массы тела.
ПТГ действует и на углеводный обмен. Он повышает уровень глюкозы крови. Это становится возможным из-за усиления глюконеогенеза в печени.
Кроме того, есть определенная взаимосвязь между состоянием психики и уровнем паратиреоидного гормона. Избыток ПТГ провоцирует нервозность, мнительность, тревожность. В тяжелых случаях развивается депрессия и даже психоз.
Секреция в норме
Околощитовидные железы выделяют этот гормон с определенным циркадным ритмом. В течение суток максимальная концентрация биологически активного вещества фиксируется в обеденное время (14–16 часов), минимальная – утром (в 8 часов).
Существует два вида секреции гормона:
Пульсовые выбросы в кровь ПТГ в общей сложности составляют около четверти от всей секреции. Остальная часть приходится на базальную (медленную) секрецию. Если уровень кальция в крови резко меняется, то на эти колебания реагируют именно пульсовые выбросы. Когда ионов минерала становится мало, импульсная секреция становится мощнее и чаще. В противном случае пульсовые выбросы исчезают или уряжаются.
На уровень гормона самое большое влияние оказывает состав плазмы крови. Чем меньше содержание ионов кальция, тем сильнее стимулируются клетки околощитовидных желез. Если по какой-либо причине кальций в крови резко повышается, уровень ПТГ начинает снижаться.
Лабораторная диагностика
Гормон сдают по назначению эндокринолога, ортопеда, терапевта и других специалистов.
Для подготовки к исследованию необходимо исключить спортивные тренировки и физический труд на три дня. За сутки до забора крови следует отказаться от спиртного, а за час – от курения. Диагностику проводят утром с 8.00 до 11.00. Кровь надо сдать натощак (8–14 часов голода).
Показания для исследования:
- изменения в анализах крови (высокий уровень кальция, низкий уровень фосфора);
- остеопороз по данным остеоденситометрии;
- псевдопереломы длинных костей;
- остеосклероз позвонков;
- мочекаменная болезнь;
- подозрение на нейрофиброматоз;
- подозрение на синдром множественной эндокринной неоплазии (1 или 2 типа).
Иногда на УЗИ щитовидной железы выявляют новообразования паратиреоидной ткани. В таких случаях врачи предполагают аденому. Для выявления ее гормональной активности также необходимо исследовать кровь на паратиреоидный гормон.
В крови здорового человека уровень ПТГ равен 1,6–6,9 пмоль/л. Если полученный анализ крови не соответствует этим значениям, то требуется детальное обследование у специалиста.
Повышенный ПТГ выявляют при:
- гиперплазии или аденоме околощитовидных желез;
- онкологии околощитовидных желез;
- множественной эндокринной неоплазии (1 или 2 типа);
- хронической почечной недостаточности;
- недостатке витамина Д;
- рахите;
- болезни Крона;
- неспецифическом язвенном колите;
- автономии околощитовидных желез;
- синдроме Золлингера-Эллисона;
- периферической нечувствительности к гормону.
Все эти диагнозы соответствуют гиперпаратиреозу (первичному, вторичному, третичному или псевдо).
Низкий ПТГ бывает при гипопаратиреозе и активном остеолизе.
Эти состояния соответствуют:
- аутоиммунному или идиопатическому разрушению околощитовидных желез;
- послеоперационным осложнениям (удаление или повреждение околощитовидных желез);
- повышенной концентрации витамина Д;
- недостатку магния в рационе;
- саркоидозу;
- разрушению костей из-за болезней и травм.
Коррекция повышенного уровня гормона
Если ПТГ повышен из-за опухоли околощитовидных желез, то самой рациональной тактикой лечения является операция. Консервативная терапия может только на время снизить уровень кальция в крови. Врачи рекомендуют форсированный диурез, введение медикаментов с фосфором, диету.
Во время хирургического лечения околощитовидные железы находят с помощью ультразвукового датчика или окрашивания метиленовым синим.
Если паратиреоидный гормон повышен из-за других причин, то эффективным может быть симптоматическое и консервативное лечение. Врачи корректируют нарушения обмена веществ, назначают диету, препараты фосфора.
Коррекция низкого уровня
Гипопаратиреоз требует консервативной терапии. Для профилактики судорог из-за недостатка минералов в крови назначают витамин Д и препараты кальция. Уровень солей в плазме отслеживают с помощью лабораторной диагностики.
В настоящее время для лечения гипопаратиреоза активно используется заместительная терапия. Синтетический паратгормон Паратиреоидин (Parathyreoidinum) выпускают в виде раствора для внутримышечных и подкожных инъекций. Этот медикамент повышает концентрацию кальция на срок до 48 часов.
Обычно требуется 1–2 мл в день. Если у пациента сильно повышен тонус мышц и развивается тетания, то может потребоваться до 12 мл препарата в сутки.
Основные функции паратиреоидного гормона
Читать далее…
Если в результате обследования эндокринолог заметит его повышенный уровень, то, вероятнее всего, в диагнозе у пациента будут значиться серьезные отклонения в метаболизме.
Подобный процесс грозит авитаминозом для пациента. Продуцентами этого гормона являются околощитовидные железы. В научной среде вместо «паратгормона» можно услышать сокращение «паратирин».
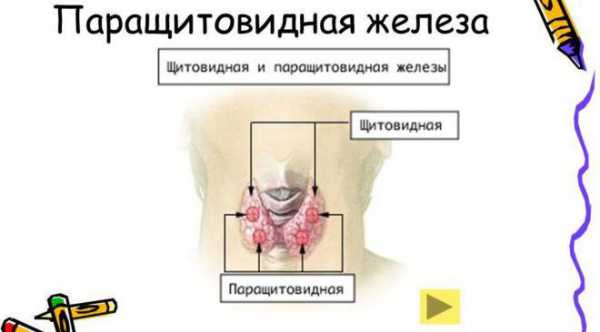
Основные функции
Главной задачей у паращитовидной железы является поддержание и регулирование метаболизма по средству изменения гормонального фона человека.
Нарушение нормы гормонов в крови является результатом проблем с паращитовидной железой.
Паратрин – один из самых важных гормонов, регулирующих усвоение кальция и фосфора. Благодаря ему человеческое тело не выводит кальций вместе с уриной, а норма фосфорно-солевого баланса поддерживается на постоянной основе.
Дефицит этого гормона приводит к появлению сбоев в организме, последствия которых крайне плачевные.
Стоит отметить, что на выработку паратгорома влияет время суток. Во время сна, когда организм восстанавливается после тяжелого дня, вещество вырабатывается активнее, чем в светлое время суток. Управляя кальцием этот гормон, по сути, принимает главную роль в формировании человеческого скелета.
Поэтому его применяют при гормональной терапии во время заболеваний скелета (остеопороза). Но стоит быть осторожным во время проведения лечения, ведь в случае нарушения гормонального баланса последствия после такого лечения могут серьезно навредить больному.
Влияние гормона на другие органы
В сфере влияния паратиреоидного гормона находится довольно большое количество органов тела человека. К ним относятся:
- почки;
- ООП и весь скелет (гормон влияет на формирование всей костной ткани);
- тонкий кишечник (гормон регулирует количество усваиваемого при еде кальция);
- углеводный метаболизм;
- уровень липидов в крови;
- половая активность (за счет регуляции уровня кальция и фосфора в организме);
- общее состояние дермы, а также ее возможные заболевания.

Причины повышения концентрации гормона
Резкое повышение концентрации гормона в крови приводит к негативным последствиям. В первую очередь этот процесс связан с авитаминозом или гиповитаминозом.
В случае недостатка кальция организм человека старается восполнить дефицит с помощью активного синтеза парагормонов. Принцип работы организма довольно прост: при отсутствии какого-либо вещества или элемента, он пытается восстановить его с помощью перестройки метаболизма. Это сокращает растрату энергии и в целом сохраняет жизнедеятельность всего организма.
В случае с кальцием, гипофиз направляет вещество в орган, где ощущается его недостача, ожидая его восполнения во время следующего приема пищи. Главным критерием недостатка кальция для больного станет желание съесть жирную пищу.
В общем виде замещение кальция выглядит так:
- организм получает сигнал, что на биохимические процессы не хватает поступившего кальция;
- околощитовидная железа старается произвести как можно больше паратирина;
- паратирин начинает экспортировать необходимое вещество из одного места в другое.
Расход кальция из костной ткани расходуется на участие в биохимических процессах организма. В больших дозировках гормон паратиреоидный находится в крови, поэтому перемещение вещества происходит довольно быстро. При этом кости пациента становятся более хрупкими, из-за чего повышается риск сломать их при резких нагрузках;
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Поэтому очень важно включать в свое ежедневное питание следующие продукты:
- нежирные молочные продукты;
- брокколи;
- фрукты;
- рыбу.
Такие действия помогут держать запас витаминов и минералов на нормальном уровне.
Норма гормона в крови
Количество этого вещества изменяется в зависимости от возраста человека, а также его пола.
Нормы у прекрасного пола вирируются:
- до 22 лет – от 12 до 95 пг/мл;
- средний возраст (23–70 лет) – от 9,0 до 70 пг/мл;
- старший возраст (71 год и старше) – 4,6 до 116 пг/мл.
Во время беременности уровень паратгормона колеблется от 9 до 75 пг/мл.
Нормы у мужчин с течением возраста выглядят следующим образом:
- до 20–24 лет – от 12 до 94 пг/мл;
- от 25 до 74 лет – от 9,3 до 74 пг/мл;
- старше 75 лет – 4,8 до 118 пг/мл.

Находясь в норме, вещество обеспечивает постоянное обновление костной ткани скелета человека. В 25 лет он обладает скелетом, клетки которого абсолютно отличаются от тех, которыми он обладал при рождении.
Во время гормонального дисбаланса включается процесс уничтожения клеток костной ткани, в костях появляются мелкие поры, которые организм не успевает полноценно восстанавливать.
Превышение нормы этого гормона не всегда является показателем болезней околощитовидной железы, существуют и другие причины подобного нарушения.
Дополнительными причинами возникновения избытка гормона являются:
- камни в почках – кальций, который не усвоился клетками, покидает тело через урину, закупоривая каналы в почках;
- закупорка сосудов за счет того, что гиповитаминоз приводит к оседанию кальция в сосудах;
- активизация процесса кальцификация (постепенно кальций распространяется на органы).
Симптомы
Повышенное содержание паратирина называют болезнью Реклингхаузена, которая давно перешла с разряда редких в распространенные заболевания. Статистика утверждает, что на 2017 год заболеванием страдает один на тысячу человек. Женский пол имеет в 3 раза выше шансы заболеть, чем мужчины.
Основной возраст распространения болезни – люди от 18 и до 49 лет. Подобная статистика обязана натолкнуть людей на проведение регулярных анализов состояния гормона паратиреоидного. Срочное исследование необходимо проводить в случае появления следующих симптомов:
- регулярная необоснованная физическая и психологическая слабость;
- мышцы находятся в расслабленном состоянии, во время тренировок активность резко падает;
- после физических нагрузок пациент не может сразу определить какая из мышечных зон болит;
- нарушается двигательная функция;

- происходят резкие сбои координации движений;
- ухудшается микромоторика;
- шатаются абсолютно здоровые зубы, ноет челюсть.
- при общем недостатке воды и постоянной жажде пациент жалуется на частые позывы;
- начинает развиваться общая почечная недостаточность.
В особо запущенных вариантах возможны деформации и переломы костей буквально на пустом месте.
А также у многих пациентов врачи диагностируют психологические расстройства, резкие скачки настроения, депрессию.
У человека появляются психологические «качели», характерные резкими сменами настроения. Так, девушка может заплакать буквально на пустом месте.
А также пациент испытывает чрезмерную сонливость, а также очень быстро утомляется.
Последствия повышения уровня гормона
Появление подобных симптомов требует немедленной реакции больного. Последствиями невнимательного отношения могут стать:
- гиперпаратиреоидный кризис;
- общее недомогание;
- патологические заболевания.

Возможное лечение
После проведения исследования проводят следующие манипуляции:
- консультация с диетологом, во время которой происходит составление правильного рациона;
- гормональная терапия;
- регулярные осмотры у эндокринолога;
- физическая активность.
Гормон паратиреоидный – один из важных в организме, особенно для детей, чей скелет все еще формируется. Для избежания проблем необходимо правильно питаться, контролировать уровень гормонов в крови, а также уделять внимание активным нагрузкам.
При первых признаках усталости, апатии и депрессивных проявлений стоит обратить внимание на состояние здоровья. Не стоит списывать нарушения работы организма на недосып, временное расстройство или ошибки.
Чем характеризуется скрытая форма гипотиреоза и можно ли ее вылечить
 Препарат Эндонорм при аутоиммунном тиреоидите
Препарат Эндонорм при аутоиммунном тиреоидите
Как лечить заболевания щитовидной железы у мужчин?
 Симптомы гиперфункции щитовидной железы
Симптомы гиперфункции щитовидной железы
 Проверяем щитовидную железу в домашних условиях
Проверяем щитовидную железу в домашних условиях
 Что делать при образовании узлов в щитовидной железе
Что делать при образовании узлов в щитовидной железе
Паратиреоидный гормон повышен что это - Про щитовидку
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Гиперплазия паращитовидной железы встречается нечасто, но может привести к ряду нарушений в организме человека. Нередко данное патологическое состояние провоцирует образование аденомы, требующей безотлагательной диагностики и соответствующего лечения.
Что такое гиперплазия паращитовидных желез
Гиперплазия, затрагивающая область паращитовидных желез, представляет собой избыточное выделение паратгормона, который приводит к увеличению данного эндокринного органа. Патологическое разрастание может произойти в любом возрасте. Выявить гиперпластические процессы в паращитовидных железах самостоятельно невозможно, особенно на начальных этапах развития.
Причины
Первичный гиперпаратиреоз развивается на фоне генетической предрасположенности. Вторичная форма гиперплазии может быть следствием эмоциональных перегрузок и частых стрессов. Провоцирующими факторами развития заболевания являются:
- хронические заболевания эндокринной системы;
- частые переутомления;
- повышенные физические и умственные нагрузки;
- аутоиммунные патологии.
Симптомы гиперплазии паращитовидной железы
Нарушение функции паращитовидных желез приводит к повышенной секреции паратиреоидного гормона, но снижает выработку соматотропного, что чревато комплексом патологических процессов. Симптомы гиперплазии:
- нарушение почечной функции;
- боли в суставах;
- общее неудовлетворительное самочувствие;
- тошнота и рвота;
- постоянная сонливость;
- нарушения в работе ЖКТ;
- развитие катаракты;
- боли в мышцах;
- нарушения ритма сердца;
- психические расстройства;
- снижение уровня железа в крови.
Гиперплазия околощитовидной железы приводит к тому, что повышается уровень кальция и фосфора в крови. Это не только отражается на состоянии костной системы, но и провоцирует образование конкрементов в органах мочевыделения, особенно часто патологический процесс затрагивает область почек.
Гиперплазию удастся обнаружить с помощью следующих методов исследования:
- Анализа крови и мочи. Выявляется повышенный уровень кальция. В крови также учитывают уровень паратиреоидных гормонов.
- УЗИ. Ультразвуковая диагностика позволяет выявить изменения в структуре тканей паращитовидных желез, что помогает в постановке диагноза.
- МРТ. Магнитно-резонансная томография позволяет получать высокоинформативные снимки, с помощью которых врач определяет малейшие изменения в органе.
Лечение увеличения паращитовидных желез
Гиперплазия устраняется хирургически. Медикаменты способны помочь только на начальном этапе. Для лечения применяют препараты, снижающие уровень кальция в крови. С этой целью используют раствор хлорида натрия и бифосфонатов. Хирургическое вмешательство позволяет снизить риск развития опасных осложнений и проводится как с помощью стандартного подхода, так и с применением эндоскопического оборудования.
Во время операции могут затрагиваться только нижние сегменты железы или весь орган. Все зависит от тяжести симптоматики и степени поражения. Народные средства в лечении гиперплазии неэффективны, но могут применяться в качестве вспомогательной терапии, поддерживающей нормальную работу эндокринной системы. Полезно применять эвкалипт, шалфей, морскую капусту, лапчатку и мать-и-мачеху.
Важно сбалансировать рацион, включив в меню больше растительной клетчатки и наложив запрет на полуфабрикаты, алкоголь и жирные блюда.
Прогноз при гиперплазии на начальной стадии развития благоприятный. Однако если болезнь достаточно запущена и патология затронула костную систему и почки, то вероятность полного выздоровления минимальная. После хирургического вмешательства уровень кальция в крови нормализуется самостоятельно в течение двух дней.
Третичный гиперпаратиреоз характеризуется образованием аденомы паращитовидной железы, но не являющейся первичным очагом, как это было описано при первичном гиперпаратиреозе. В этом случае аденома развивается в ответ на длительное повышение паратгормона, которое возможно при заболеваниях, о которых я говорила при описании вторичного гиперпаратиреоза. Попробую объяснить иначе, поскольку это действительно тяжело понять. Даже я не с первого раза разобралась, что к чему.
Проще говоря, если имеется какая-либо причина, вызывающая вторичный гиперпаратиреоз (болезни почек, костей и пр.), то начинает повышаться уровень паратгормона, но при этом сама железа здорова, т. е. нет ни аденомы, ни гиперплазии железы. Если такое повышение длится долго, то в итоге в железе вырастает аденома, которая начинает также самостоятельно вырабатывать паратгормон. Таким образом, у человека с третичным гиперпаратиреозом имеется и заболевание другого органа, и аденома паращитовидной железы. Уф! Вроде понятно объяснила. Если остались вопросы, вы можете их задать прямо в комментариях.
Но это еще не все. Как говорится, «контрольный выстрел».
Также имеется такое понятие, как псевдопарагипертиреоз. В этом случае уровень паратгормона повышается за счет его синтеза опухолями других органов. Таким образом, если вас обследовали и не обнаружили ни аденомы, ни какого-либо соматического заболевания, которое может повышать гормон, то нужно искать опухоль в другом органе. Действительно, имеется множество примеров, когда какая-либо опухоль вырабатывала несвойственный ей гормон, и это касается не только паратгормона.
Что происходит при повышении паратгормона?
Как известно, в нормальном количестве паратгормон способствует обновлению костной ткани (старые клетки разрушаются, а новые их замещают). При избытке паратгормона этот баланс нарушается в сторону разрушения костной ткани, а весь кальций отправляется в кровь.
В костях развивается остеопороз. Подробнее об остеопорозе читайте в статье «Остеопороз: основные понятия». В крови из-за этих процессов появляется избыток кальция, выделяющегося из организма через почки. Кальций в больших количествах поражает почечную структуру, вызывая полиурию (повышенное мочеиспускание). Вследствие избыточного выделения кальция с мочой в почках образуются камни.
Камни при гиперпаратиреозе обычно оксалатные, фосфатные или смешанные. Мочекаменная болезнь развивается в 10-15 % всех случаев гиперпаратиреоза. Камни имеют коралловидную форму, это как бы отпечаток внутреннего строения почки.
Кроме того, что при этом заболевании образуются камни в просвете почечных лоханок, еще происходит и отложение солей кальция и в самой ткани почек. Это явление называется нефрокальцинозом.
Нефрокальциноз – это признак запущенности процесса. Из-за отложения солей кальция нарушается нормальная работа почек и развивается почечная недостаточность, которая, к сожалению, необратима даже при устранении повышенного уровня паратгормона.
Как проявляется повышение паратгормона у пациента?
Все симптомы поначалу связаны с повышением уровня кальция в крови. Симптомы могут быть такие:
- Общая и мышечная слабость, особенно в нижних конечностях. Появляются боли в отдельных группах мышц.
- Становится трудно ходить (пациенты спотыкаются, падают), вставать со стула (опираются на руки), развивается так называемая утиная походка и разболтанность в суставах.
- Сухая кожа землистого оттенка.
Одними из ранних признаков являются жажда и повышенное мочеиспускание. Иногда сначала повышение паратгормона путают с несахарным диабетом. Очень характерно расшатывание и выпадение здоровых зубов. Это связано с остеопорозом челюстей. На поздних стадиях возникают деформация скелета, частые переломы при незначительной травме.
Развивается поражение почек в виде образования камней и нефрокальциноза. В дальнейшем возможно развитие почечной недостаточности.
Возможны психические нарушения в виде:
- Быстрой психической истощаемости
- Раздражительности
- Плаксивости
- Сонливости
Гиперпаратиреоидный криз
Самое тяжелое осложнение при гиперпаратиреозе – это гиперпаратиреоидный криз. Это жизнеугрожающее состояние, которое наступает при уровне кальция в крови 3,5-5 ммоль/л.
Гиперпаратиреоидный криз возникает при:
- Спонтанных переломах.
- Инфекциях.
- Интоксикациях.
- Беременности.
- При приеме богатой кальцием пищи.
- Приеме антацидных и ощелачивающих препаратов (альмагель, рени и пр.).
Криз развивается внезапно. Появляются рвота, жажда, боли в мышцах и суставах, боли в животе, повышение температуры тела до 40°с, нарушение сознания. Прогноз при кризе зависит от своевременной диагностики и лечения, но летальность остается высокой до 50-60 %.
Из этой статьи вы узнали об основных причинах повышения уровня паратгормона. О диагностике и методах лечения читайте в статье «Как выявить и ликвидировать повышенный паратгормон?»
С теплотой и заботой, эндокринолог Диляра Лебедева
Вопрос-ответ
Задав свой вопрос, вы получите ответ квалифицированного специалиста.
Прежде чем писать свой вопрос, пожалуйста, ознакомьтесь с содержанием этой страницы, возможно Вы уже найдете ответы на интересующие Вас вопросы.
Как сдавать анализ на паратиреоидный гормон, причины повышения и понижения его уровня
Гормоны щитовидной железы
15.12.2017
1.1 тыс.
714
3 мин.
1
Паратгормон (ПТГ) — это гормон, синтезируемый в околощитовидных (паращитовидных) железах и имеющий важное значение в регуляции фосфорно-кальциевого обмена в организме. Чтобы определить его уровень, необходимо сдать кровь на анализ. Во избежание некорректных результатов важно правильно подготовиться к проведению исследования.
Снижение и повышение уровня ПТГ происходит по различным причинам, среди которых гиперплазия околощитовидных желез, появление новообразований, заболевания ЖКТ, печени и почек, дефицит витамина D и другие патологии.
Паратиреоидный гормон принимает участие в поддержании нормального уровня кальция в крови. При снижении концентрации ионов данного микроэлемента секреция ПТГ возрастает, а при повышении, наоборот, падает.
Механизм действия гормона заключается в стимуляции работы остеокластов — специальных клеток, отвечающих за резорбцию (разрушение) костной ткани. В результате усиления их функции из костей высвобождается большое количество кальция и фосфора. Однако уровень фосфатов в крови не повышается, так как ПТГ стимулирует выведение их с мочой.
Еще одним косвенным механизмом влияния на кальциевый обмен является активация фермента почечных канальцев 1-альфа-гидроксилазы. Этот энзим превращает кальцидиол в кальцитриол (метаболит витамина D). Под действием витамина D происходит усиление всасывания кальция в кишечнике и повышение его обратного захвата почками, в результате чего концентрация ионов также возрастает.
Перед проведением исследования для определения уровня паратгормона необходимо исключить прием глюкокортикостероидов (преднизолон, дексаметазон и др.) и фосфатов (например, антациды).
Режим питания, качество сна и физическая нагрузка не отражаются на уровне гормона.
Диапазон нормальных значений лежит в пределах 15-65 пг/мл. Это означает, что все показатели, близкие к средним, можно считать нормой, а цифры, приближающиеся к верхней и нижней границе условной популяционной нормы, могут являться признаком патологии для конкретного человека.
Например, уровень 33.99 пг/мл показывает норму, значение 7.68 пг/мл говорит о гипопаратиреозе, а концентрация ПТГ 16.4 пг/мл может также свидетельствовать о наличии заболевания, несмотря на то, что входит в референсный интервал. Вопрос решается в этом случае индивидуально с учетом наличия специфических симптомов гипер- или гипопаратиреоза.
Анализ крови на ПТГ обязательно должен сопровождаться определением концентрации ионизированного кальция. Нормальные значения — 1,23-1,29 ммоль/л.
Повышение и снижение уровня паратгормона свидетельствует о патологии.
К основным причинам повышенного уровня паратиреоидного гормона (гиперпаратиреоза) у детей и взрослых относятся:
- первичный гиперпаратиреох;
- вторичный гиперпаратиреоз;
- медуллярный рак щитовидной железы.
Первичный гиперпаратиреоз — это патологическое состояние, характеризующееся автономной гиперпродукцией ПТГ. Причинами чаще всего являются аденома (доброкачественная опухоль) или гиперплазия околощитовидных желез, реже их злокачественные новообразования. Первичный гиперпаратиреоз сопровождается высоким уровнем кальция в крови (в крайне редких случаях его концентрация остается в пределах нормы).
Единственный эффективный метод лечения — удаление паращитовидных желез. Возможно проведение патогенетической терапии (бисфосфонаты, цинакальцет). Бисфосфонаты — это препараты, останавливающие резорбтивные процессы в костной ткани. Цинакальцет (Мимпара) повышает чувствительность паратироцитов к кальцию, в результате чего снижается продукция ПТГ.
Первичный гиперпаратиреоз является одной из причин развития остеопороза. Часто он остается не распознанным, особенно у женщин в период менопаузы, когда снижение плотности ткани возможно из-за дефицита эстрогенов.
Вторичный гиперпаратиреоз — это патологическое состояние, являющееся следствием различных заболеваний:
- хронической почечной недостаточности (нарушение образования активного метаболита витамина D — кальцитриола);
- дефицита витамина D;
- заболеваний ЖКТ с синдромом мальабсорбции (снижение всасывания кальция в кишечнике);
- патологии печени (нарушение образование кальцидиола — промежуточного метаболита витамина D).
При дефиците витамина D снижается реабсорбция кальция почками и его всасывание в желудочно-кишечном тракте. В ответ на гипокальциемию повышается синтез паратиреоидного гормона. Благодаря включению данного компенсаторного механизма уровень кальция остается в норме (реже снижен).
Для дифференциальной диагностики первичного и вторичного гиперпаратиреоза обязательно нужно сдать анализ на биохимию крови с определением уровня креатинина и кальцидиола.
При медуллярном раке щитовидной железы возрастает продукция кальцитонина, который уменьшает количество кальция в крови. В ответ повышается синтез ПТГ.
Основными причинами пониженого уровня ПТГ являются:
- случайное удаление околощитовидных желез при операции на щитовидной железе;
- аутоиммунное поражение околощитовидных желез (в том числе при аутоиммунном полигландулярном синдроме 1 типа);
- поражение околощитовидных желез при саркоидозе;
- гиперкальциемия при злокачественных опухолях с поражением костной ткани (множественная миелома, остеосаркома, метастазы опухолей различных локализаций в кости);
- тиреотоксикоз.
При оперативном удалении околощитовидных желез, их аутоиммунном поражении или саркоидозе снижение концентрации паратиреоидного гормона сопровождается уменьшением уровня кальция в крови.
Большое количество тироксина и трийодтиронина при тиреотоксикозе оказывает на костную ткань действие, аналогичное паратгормону, вызывая повышение содержания кальция, который подавляет образование ПТГ.
При злокачественных образованиях с поражением костной ткани в кровь высвобождается большое количество кальция, в результате чего подавляется секреция ПТГ и определяется его низкий уровень.
Методы лечения вторичного гиперпаратиреоза и гипопаратиреоза сходны. Применяются препараты кальция и витамин D. При вторичном гиперпаратиреозе эффективен Цинакальцет.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе