Отсутствие желтого тела на узи
Отсутствие желтого тела

автор: врач Калашников Н.А.
Ошибки во второй фазе менструального цикла лютеиновой фазы связаны с недостатком желтого тела или вообще его отсутствием. Нехватка желтого тела в свою очередь провоцирует дефицит прогестерона – важнейшего компонента гормональной системы в период беременности.
Недостаток прогестерона запускает следующую цепочку в развитии беременности – невозможность имплантации, т.е. внедрения зародыша в слизистую оболочку матки. Проблемы с трудностями формирования и продукции прогестерона желтым телом относятся к пожалуй самой распространенной проблемой беременности на данный момент.
Напомним, что для имплантации зародыша в матку требуется функционирования желтого тела десять дней, а при удачном развитии беременности организм нуждается в работе и выработке прогестерона данным Граафовым пузырьком еще десять недель.
Причины
Чтобы понять диагностические цели, стоит разобрать причины подобных нарушений. Они очевидны: 1) сниженный уровень в первой половине менструального цикла ФСГ (фолликулостимулирующего гормона) и в связи с этим синдромального комплекса множественных кист в яичнике 2) генетическая предрасположенность вследствии изменений в Х-хромосоме 3) ситуация когда фолликулостимулирующий гормон хоть и выделяется, но не воспринимается рецепторами, ответственных за выработку прогестерона (лютеинизирующие рецепторы) 4) низкая базальная температура это тоже один из факторов недостаточности желтого тела и соответственно сниженного выброса прогестерона в момент овуляции.
Забежим вперед и скажем сразу о том, что если врач судит о функционировании желтого тела лишь по базальной температуре, то стоит подумать сменить лечащего врача. Но на этом причины не завершены. Неполадки со здоровьем других органов способны спровоцировать первичное бесплодие. Это хронические нескомпенсированные почечные, сердечные или печеночные недостаточности. Избыточная выработка пролактина и галакторея способны сбить секрецию и формирование желтого тела. Избыточное оволосение способствует риску формирования кист в яичнике. Так или иначе, существует множество причин появления отсутствия желтого тела.
Диагностика
Если на УЗИ не видно желтого тела, то не стоит останавливаться. Наиболее правильное выявление отсутствия или недостаточности желтого тела это проведения биопсии эндометриального слоя матки на 25-26 день. В котором при нарушении будут выявлены неодновременность созревания стромы эндометрия с железами слизистой оболочки.
Лечение
Лечение зависит от причины нарушения. Для начала рекомендуется отказаться от прогестагенов, к тому же они обладают тератогенным эффектом на зародыш. Попробовать посоветоваться с врачом удлинять менструальный цикл с помощью прогестероновых ректальных и/или вагинальных свечей. Данные суппозитории будут поддерживать уровень прогестерона на должном уровне и у многих скомпенсируют недостатки желтого тела.
При избыточной продукции пролактина показан бромокриптин. В первую фазу менструального цикла для стимуляции фолликула назначают кломифен или иные препараты фолликулостимулирующего гормона. Если есть проблема с повышенной продукцией андрогенов, то после исключения опухолей надпочечников приступаются к назначению глюкокортикоидов.
Помните – нет неустранимых трудностей, есть лишь недостаточная диагностика или пробелы в ваших знаниях при несвоевременном обращении и знании врача. Также читайте статью гинеколога по поводу ситуации когда нет желтого тела.
Желтое тело на УЗИ
Отсутствие ограничений к многократному проведению ультразвукового исследования органов малого таза, предоставляет неограниченные возможности, не прибегая к инвазивным методам диагностики, отслеживать все физиологические изменения, происходящие в органах женской репродуктивной системы (матке, яичниках и эндометрии).
Классические способы диагностики наличия овуляции, такие как измерение базальной температуры тела, оценка степени вязкости цервикальной слизи и определение динамики изменений концентрации гормонов (эстрогена, прогестерона, лютеинизурующего гормона) позволяют получить лишь косвенную информацию о происходящей овуляции.
УЗ-мониторинг фолликулогенеза обеспечивает получение визуальной информации о количестве и размере созревающих фолликулов, что, несомненно, может служить основанием для констатации факта наличия овуляции. Кроме того, современное УЗ оборудование, обладающее высоким разрешением, позволяет оценить функциональную активность желтого тела в яичнике на УЗИ и соответствующих изменениях в эндометриальной ткани матки.
Что такое желтое тело?
Поскольку желтое тело не является постоянно функционирующим органом, возникает резонный вопрос, какова его роль в обеспечении репродуктивных функций женского организма и что это такое? С первого дня менструального цикла начинают созревать сразу несколько фолликулов. Через несколько дней, из всей массы, выделяется доминантный фолликул, который продолжает расти и к 10 дню менструального цикла на УЗИ визуализируется как эхонегативное округлое образование в яичнике диаметром 1 сантиметр.
В течение следующих 3–5 дней фолликул увеличивается в размере на 2,5–3,0 мм ежесуточно, достигая к моменту овуляции 1,8–2,4 см в диаметре. Мониторинг фолликулогенеза осуществляют, начиная с 10 дня менструального цикла, с неоднократным повторением процедуры до момента овуляции. При этом оценка размеров фолликула является показателем, определяющим уровень эстрадиола в крови и полноценность овуляторной фазы.
Начало развития желтого тела начинается в момент разрыва стенки фолликула и выхода созревшей яйцеклетки. При этом гранулезные клетки разорвавшегося фолликула, под воздействием гормонов, вырабатываемых гипофизом, начинают образовывать желтое тело. Эта стадия развития характеризуется активным разрастанием сосудистой системы в гранулезные клетки, приводящим к формированию эндокринной железы, основной задачей которой является выработка прогестерона. Прогестерон, в свою очередь, обеспечивает подготовку эндометрия к имплантации оплодотворенной яйцеклетки.
Как выглядит желтое тело на УЗИ? На УЗ-картине желтое тело определяется в виде гиперэхогенного образования, имеющего неоднородное содержимое, находящегося на месте произошедшей овуляции и имеющего размеры 18–30 мм. Поскольку диаметр железы напрямую коррелирует с его гормональной активностью, оценка ее размеров является основной задачей при проведении УЗ-диагностики. Так, при размере желтого тела менее 16 мм, принято говорить о гормональной недостаточности, требующей заместительной гормонотерапии.
Таблица: Динамика изменений размеров желтого тела в соответствии с физиологическим состоянием организма.
| Размер. мм | Состояние | Дни менструального цикла |
| 10–16 | фаза формирования желтого тела | 1–-14 |
| 17–22 | фаза максимальной активности | 15–26 |
| 17–20 | фаза угасания (регрессии) при отсутствии беременности | 26–28 |
| до 30 мм | наступление беременности | после 28 |
| 30–80 мм | киста желтого тела | любой день цикла |
Важно! Если при проведении УЗИ желтое тело не видно, это значит, что в развитии фолликула произошло нарушение. Как правило, нарушение проявляется развитием фолликулярной недостаточности и полным отсутствием овуляции.
Беременность
Прогестерон, вырабатываемый желтым телом, не только создает оптимальные условия для оплодотворения, стимулируя развитие эндометрия, но и способствует сохранению беременности до момента, когда функции берет на себя окончательно развившаяся плацента. Если беременность не наступила, через 12–14 дней существования, функции железы угасают, что вызывает менструальное кровотечение и последующее повторение всех фаз цикла.
При имплантации плодного яйца в эндометрий матки, активность желтого тела возрастает, сопровождаясь соответствующим увеличением его размеров. Так, при беременности размеры железы при УЗИ могут соответствовать 3 см, при этом угасание функциональной активности наблюдается лишь к 10-12 неделе беременности, с соответствующей регрессией тканей.
Определение желтого тела на УЗИ применяется также при диагностике внематочной беременности. При этом основными источниками информации, говорящими о наличии беременности как таковой, является повышение уровня гормона ХГЧ (хорионического гонадотропина) и, видимое на УЗ-мониторе, увеличение размера желтого тела до 30 мм. Однако при комплексной оценке вышеупомянутых результатов в сопоставлении с информацией, полученной с помощью ультразвуковой диагностики можно судить о месте локализации плодного яйца.
Диагностировать внематочную беременность можно при обнаружении следующих признаков:
- увеличение размеров матки;
- отсутствие плодного яйца в полости матки при соответствующем уровне ХГЧ и наличии полноценного желтого тела на яичнике;
- увеличение толщины эндометриального слоя до 20 мм, вследствие стимулирующего воздействия прогестерона;
- эхографические признаки наличия плодного яйца вне полости матки (трубная, яичниковая, шеечная и др беременности).
Как правило, появление любой нехарактерной эхоструктуры в области придатков, имеющей неровные или округлые контуры, следует считать внематочной беременностью. Если место имплантации плодного яйца невозможно увидеть с помощью УЗ-сканера, диагноз ставят на основании косвенных признаков. Актуально исследование желтого тела и при диагностике многоплодной беременности.
Если УЗИ показало 2 или 3 желтых тела, то велика вероятность формирования 2 и более плодных яиц. Гормональные нарушения вследствие недостаточной фазы желтого тела, являются частой причиной бесплодия или спонтанного прерывания беременности на ранних сроках.
Киста желтого тела
В норме, в фазу угасания желтого тела (если оплодотворение не произошло), железа уменьшается в размере, замещая гранулезные клетки рубцовой тканью. Рубец, сформированный на поверхности яичника, постепенно рассасывается, придавая яичнику характерный «неровный» вид. Киста желтого тела образуется из нерегрессировавшей своевременно железы, в которой происходят гипертрофические процессы, вследствие накопления внутриклеточной жидкости. Размеры кисты, как правило, не превышают 8 см.
Когда делают УЗИ малого таза у женщин?
Основными причинами развития кисты считаются гормональные нарушения и нарушения кровообращения в яичнике. Поскольку в норме серозное содержимое фолликула должно рассасываться по кровеносным сосудам, увеличение его объемов в тканях железы свидетельствует или о повышенной продукции межклеточной жидкости или нарушении лимфооттока.
При проведении УЗИ, кисту желтого тела можно увидеть как анаэхогенное образование округлой формы, имеющее однородную консистенцию и диаметр от 40 до 80 мм. Характерным отличием этой кисты от опухолевых кист яичника, является способность к саморассасыванию, что и происходит в 90% случаев по истечении 2-3 месяцев.
Если киста имеет небольшие размеры и не сопровождается какими-либо симптомами, пациентка должна регулярно делать УЗИ и посещать гинеколога. При отсутствии регрессии со стороны новообразования по истечении двух или трех месяцев, может быть применена медикаментозная или физиотерапия, направленная на стимулирование рассасывания кисты.
Важно! При обнаружении кисты желтого тела во время УЗИ при беременности, проведение терапевтических мероприятий не требуется, так как она не является угрозой для вынашивания плода и исчезает в положенные сроки.
Апоплексия яичника
Термин «апоплексия яичника» означает внезапно произошедшее кровоизлияние, сопровождающееся разрывом тканей яичника и внутрибрюшным кровотечением. В связи с тем, что в фазе овуляции, формирования и расцвета желтого тела, кровоснабжение железы чрезвычайно интенсивное, кровоизлияние обычно происходит именно в этот период.
Существует довольно большой перечень причин возникновения кровоизлияния, включающий в себя:
- застойные явления в органах малого таза;
- воспалительные заболевания женских репродуктивных органов, приводящие к нарушению кровоснабжения;
- варикозное расширение вен, располагающихся на яичниках;
- интенсивные физические нагрузки, сопровождающиеся поднятием тяжестей;
- снижение скорости свертывания крови;
- тупые травмы живота.
Как правило, местом локализации кровотечения является желтое тело или киста желтого тела. При диагностике разрыва яичника, методом диагностики первой очереди, является УЗИ. Оценка эхографической картины зависит от того, на какой день менструального цикла выполняется исследование, в сопоставлении с визуально оцениваемым состоянием другого яичника.
Как правило, при кровоизлиянии, аномалий в размере пораженного яичника не обнаруживается. Размер желтого тела находится в пределах нормы и не превышает диаметр фолликула, находящегося в преовуляторной фазе. В зависимости от интенсивности и длительности кровотечения, в брюшной полости определяется некоторое количество свободной жидкости (крови).
Если на яичнике есть лютеиновая киста, то каких-либо изменений в ее форме и объемах при УЗИ, врач не увидит. Для получения более детальной информации необходимо проведение лопароскопии, в процессе которой врач не только видит пораженный яичник, но и может ушить разрывы лютеиновой железы или, в крайнем случае, при сильном кровотечении, удалить весь яичник.
Лечение апоплексии яичника предусматривает возможность восстановления без применения оперативного вмешательства (прикладывание холодного компресса на область яичника, применение спазмолитических средств, аскорбиновой кислоты для увеличения свертываемости крови). Однако подобная тактика не позволяет провести полноценное восстановление организма в связи с невозможностью удаления крови из забрюшинного пространства и ушивания разрывов железы, что впоследствии становится причиной развития спаечных процессов, повторного разрыва желтого тела и невозможности забеременеть.
Важно! Кроме мониторинга фолликулогенеза, возможности диагностического и лечебного УЗИ включают в себя динамическое наблюдение за состоянием лютеиновой кисты, ее поведением в ответ на применение медикаментозной терапии, а также выполнение функции визуализации при заборе фолликулов для ЭКО.
На сегодняшний день УЗИ в гинекологии столь существенно расширило свои диагностические возможности, что позволило сделать его частью стандартного алгоритма, выполняемого в стационарах и поликлиниках. Увеличение частоты разрешения и улучшение качества получаемых УЗ-картин, позволяет визуализировать чрезвычайно мелкие образования в органах, в том числе поликистоз яичников на ранних стадиях развития.
Утрата четкости очертаний фолликула при преждевременном развитии эхогенных образований в его полости и при отсутствии овуляции позволяет с уверенностью диагностировать лютеинизацию неовулировавшего фолликула, то есть развитие желтого тела до овуляции. Своевременная диагностика позволяет не только выявить причину бесплодия, но и провести ряд лечебных мероприятий, направленных на восстановление детородной функции и предупреждения развития болезни.
Недостаточность желтого тела яичника (прогестероновая недостаточность)
По статистике, более 30% женщин обращаются к гинекологу по поводу ненормальных месячных (нерегулярных, обильных, болезненных и т.д.), бесплодию и невынашиванию беременности. Одной из частых причин данных жалоб является недостаточность желтого тела яичника, и, как результат, недостаточная выработка им прогестерона во вторую (лютеиновую или секреторную) фазу месячного цикла. Что же такое желтое тело яичника и на что влияет вырабатываемый ею гормон?
Желтое тело – это непостоянно существующая железа внутренней секреции, которая появляется только после овуляции, выделяет прогестерон и необходимо для сохранения беременности.
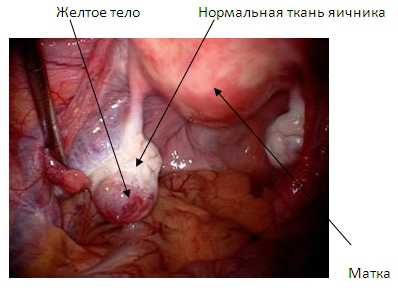
В течение каждого менструального цикла происходит рост группы фолликулов – первичных, (грубо говоря, «жидкость-содержащих пузырьков») в которых созревают яйцеклетки. В какой-то момент организм (по недоказанному! механизму) отбирает тот фолликул (вторичный), который станет доминантным и будет развиваться дальше, привлекая к себе все больше гомонов, необходимых ему для развития и, тем самым, подавляя остальные фолликулы. Достигнув определенного размера, под влиянием гормональных изменений в течение цикла (снижение уровня ФСГ - фолликуло-стимулирующего гормона гипофиза, эстрогена, повышение уровня ЛГ – лютеинизирующего гормона), происходит выход яйцеклетки через небольшое отверстие и ее дальнейший «захват» маточной трубой. На месте бывшего фолликула (третичного) происходит разрушение его стенки и врастание в нее сосудов, которые способствуют синтезу гормонов прогестерона и эстрадиола, и накопление липидов и желтого пигмента лютеина – формируется желтое тело яичника. Надо так же оговорить, что фолликул, при недостаточности гормонов может так и не разорваться и яйцеклетка так и не выйдет из него – на месте данного фолликула, позже, но также сформируется желтое тело.
Какова дальнейшая его судьба и для чего он необходим? Главной и основной функцией желтого тела является создание благоприятных условий для имплантации оплодотворенного яйца в эндометрий и сохранения беременности как минимум до 5 недель (до начала формирования плаценты). Это обеспечивается поддержанием уровня прогестерона в течение 12-16 дней после произошедшей овуляции, которые необходимы для того, чтобы эндометрий стал «пригодным» для имплантации, а в случае оплодотворения - его дальнейшей выработкой в необходимом количестве. Еще, необходимо упомянуть о том, что желтое тело, продуцируя прогестерон, подавляет секрецию ФСГ гипофизом, следовательно, делая невозможным созревание, «выход» (овуляцию) и оплодотворение еще одной яйцеклетки. В том случае, если оплодотворение не наступило, уровень ЛГ падает и желтое тело начинает отмирать. В связи с этим уменьшается количество прогестерона, вновь увеличивается количество ФСГ и цикл запускается заново.
Из вышеперечисленного следует, что: желтое тело образуется только во вторую фазу цикла, существует для того, чтобы выделять прогестерон, который обеспечивает нормальное протекание цикла и способствует наступлению и сохранению беременности в течение первого времени. При отсутствии беременности оно отмирает и на его месте образуется белое тело. Следовательно, под недостаточностью желтого тела подразумевается синтез им прогестерона в недостаточных количествах, что приводит к вышеописанным проблемам.
Причины недостаточности желтого тела
Каковы причины, приводящие к патологии желтого тела:
1. Генетические обусловленная патология – как правило, такое возможно при изменении структуры Х хромосомы (абберации).2. Патология яичников - характерирузуется снижением уровня всех гормонов, как яичника, так и гипофиза, по механизму обратной связи. Среди основных сюда можно отнести:
• Синдром поликистозных яичников • Кистозное перерождение ткани яичника • Онкология
• Постоперационная и постмедикаментозная (ятрогенная) недостаточность яичников3. Патология гипофиза – может быть обусловлена: • Онкологией • Травмами • Генетическими дефектами В данном случае отмечается недостаточная выработки гормонов, характерных для конкретной зоны гипофиза (локальное поражение) либо всех гормонов, свидетельствующее о тотальном поражении (реже).4. Патология других систем и органов. Сюда относятся: • Печеночная недостаточность• Почечная недостаточность • Гиперпролактинэмия, гиперандрогенэмия и т.д.
Симптомы недостаточности желтого тела
Клиническую картину недостаточности желтого тела можно проследить от «одного к другому». Так, первым симптомом является нарушение менструального цикла, связанное с тем, что не происходит выработки достаточного количества прогестрерона и, как результат, с одной стороны не происходят пролиферативные изменения в эндометрии, а с другой удлиняется цикл и нарушаются механизмы обратного ответа.
В том случае, если, несмотря на вышесказанное, происходит оплодотворение, то могут появиться проблемы на стадии имплантации оплодотворенной яйцеклетки в эндометрий. В первую очередь это связано с неподготовленностью эндометриального слоя, его функциональной незрелостью.
Следующей и, наверное, самой острой проблемой, если имплантация все же произойдет, становиться невынашивание беременности (самопроизвольный аборт, выкидыш) – уровня прогестерона слишком мало, для того, чтобы предотвратить самопроизвольное сокращение матки и изгнание «чужеродного» по сути плодного яйца из ее полости.
Обследование при недостаточности желтого тела
Каковы диагностические мероприятия, способствующие выявлению недостаточности желтого тела:
1. Измерение уровня базальной температуры – метод устаревший, носящий в основном исторический интерес. Определение недостаточности по методу базальной температуры грубая ошибка, уже хотя бы потому, что уровень температуры может быть снижен и при нормальном прогестероне.2. Определение уровня прогестерона в сыворотке крови – сдавать в среднем на 16-18-й день цикла, с интервалами в день-два, в течении нескольких месячных – это позволит исключить ошибку и точно выяснить количество прогестерона в интересуемый период. Норма:Прогестерон - 1.59±0,3 нмоль/л – фолликулиновая фаза, 4.77±0.8 нмоль/л– овуляция, 29.6±5.8 нмоль/л – лютеиновая фаза.
3. УЗИ исследование – определяются размеры яичника, его эхоструктуру, наличие или отсутствие в нем фолликулов, их нормальный рост, наличие желтого тела, его размеры. Исследование лучше проводить в динамике у одного специалиста.
4. При постоянном нарушении цикла, невынашивании – биопсия эндометрия на 26-й день цикла. Смотрят его соответствие дню цикла, характер ткани.Лечение прогестероновой недостаточности
При наличии установленной причины и выяснении причин начинают с лечения основного заболевания. Для симптоматического лечение недостаточности желтого тела используют прогестерон-содержащие препараты. К ним относятся:
1. Утрожестан – натуральный прогестерон в капсулах – по 1 (200 мг) капсуле 2-3 раза в день во вторую половину менструального цикла.2. Натуральный прогестерон в ампулах – как правило применяют в стационарах.
3. Дюфастон – полусинтетический прогестерон. Его назначают в дозе 1 таблетка 2 раза в сутки с 16 дня менструального цикла или сразу после овуляции (как принимать - подбирается под конкретную пациентку с учетом длины цикла и приема других препаратов).
Это основные препараты прогестерона, которые применяются в РФ. Кроме того бывают: вагинальные и ректальные свечи с прогестероном (назначают на 25-й день цикла), кожные кремы и т.д.
Лечение обязательно подбирается под каждую конкретную пациентку, поскольку неправильное и нерациональное назначение препаратов может привести к еще большим осложнениям и вообще прекратить овуляцию.
Обязательно необходимо производить контроль лечения: делать тест на овуляцию, смотреть содержание прогестерона в крови, наблюдаться на УЗИ.
Врач гинеколог-эндокринолог Купатадзе Д.Д.
Желтое тело на УЗИ
На протяжении одного месяца гормональный фон женщины очень меняется. Это объясняется подготовкой ее организма к возможному зачатию, а если оно не происходит, гормональный фон возвращается к исходному состоянию. Каждый месяц происходит разрыв созревшего фолликула с выходом яйцеклетки, а из клеток самого фолликула формируется временная эндокринная железа, именуемая желтым телом. Роль желтого тела заключается в выработке прогестерона, который способствует продвижению оплодотворенного зародыша в матку и его имплантацию. Если зачатие не произошло, то происходит инволюция желтого тела через 12-14 дней.
Как выглядит желтое тело на УЗИ?
На УЗИ признаки желтого тела – это неоднородный, округлый, мягкотканный мешочек в области яичника. Если у женщины задержка менструации, а на УЗИ желтое тело не визуализируется, то возможной причиной задержки может быть заболевание со стороны эндокринной или репродуктивной системы. Даже при наступившей беременности отсутствие визуализации желтого тела на УЗИ говорит об угрозе прерывания беременности на фоне недостаточного уровня прогестерона. Размеры желтого тела 18 мм являются оптимальными для того, чтобы произошло оплодотворение, и зародыш имплантировался в матку и хорошо развивался. Если УЗИ показало желтое тело более 23 мм, овуляция отсутствует и продолжается рост фолликула, то его называют фолликулярной кистой. Фолликулярная киста может рассосаться во время менструации или на протяжении последующих 2-3 циклов. Если на УЗИ обнаружили желтое тело более 30 мм при отсутствии беременности, то его называют кистой желтого тела.
- размер желтого тела на УЗИ 18-23 мм говорит о наступившей фазе овуляции и готовности к оплодотворению;
- размер желтого тела на УЗИ от 20 до 30 мм при беременности говорит о нормальном ее протекании, а при ее отсутствии о наличии фолликулярной кисты;
- если во время ультразвукового исследования обнаруживают анэхогенное образование округлой формы, размером более 40 мм, в том месте, где должно быть желтое тело, то принято говорить о кисте желтого тела.
Допплерометрические признаки гипофункции желтого тела обнаруживают на 13-14 неделе беременности, когда завершается формирование плаценты, и она начинает выполнять функцию желтого тела по выработке прогестерона.
Киста желтого тела – УЗИ
Как уже было сказано, желтое тело беременности при ультразвуковом исследовании определяется до 14 недели, а затем происходит его инволюция. В редких случаях угасания функции и гипотрофии желтого тела может не произойти, а происходит его дальнейшее увеличение и образование кисты желтого тела, которая в диаметре может превышать 40 мм. Данное образование не оказывает отрицательного влияния на протекание и исход беременности, но при чрезмерном росте возможно сдавление кисты с последующим ее разрывом.
Киста желтого тела может образоваться и при отсутствии беременности. Так, через 12-14 суток после овуляции, при отсутствии оплодотворения, должна произойти инволюция желтого тела, но если оно продолжает расти на месте лопнувшего фолликула, то также приводит к образованию кисты желтого тела. В таких случаях киста желтого тела может протекать бессимптомно и оказаться диагностической находкой при плановом ультразвуковом исследовании.
Как видим, обнаруженное при ультразвуковом исследовании органов малого таза у женщин, желтое тело является важным диагностическим критерием репродуктивной функции организма (либо способности к зачатию, либо протеканию беременности в первом триместре, оценке угрозы прерывания).
Статьи по теме:| О том, что репродуктивная система обоих партнеров в паре, которая планирует беременность, должна быть в нормальном состоянии – все знают. И, естественно, что и спермограмма должна показывать результаты, достаточные для воспроизведения потомства. Как выглядят эти результаты расскажет наша статья. | Если мужчина следит за своим здоровьем, то он должен наблюдать и за тем, как выглядит его сперма. Если в семенной жидкости появляется кровь, пугаться не стоит, несмотря на то, что это, скорее всего, будет признаком заболевания. Что сразу принять меры, о которых рассказывает наша статья. |
| Если у мужчины сперма вдруг изменила цвет – это повод насторожиться. Но, прежде чем обращаться к врачу, стоит узнать о факторах, которые влияют на цвет семенной жидкости. Некоторые из них абсолютно безопасны. И заодно узнать в нашей статье о том, какой цвет спермы сигнализирует о необходимости срочно идти к врачу. | Фертильность, или способности заводить детей, проверяется и у женщин, и у мужчин. Сегодня это можно сделать и в домашних условиях, если знать признаки фертильности, какие бывают тесты на ее определение, что должно наличествовать у нее или него для того, чтобы можно было начать говорить о фертильности. |
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе