Осмотр шейки матки под микроскопом как называется
Кольпоскопия
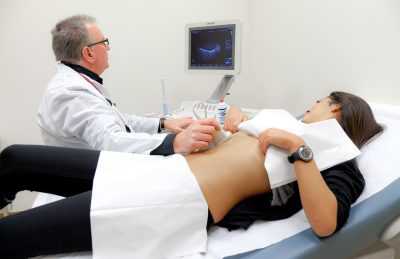
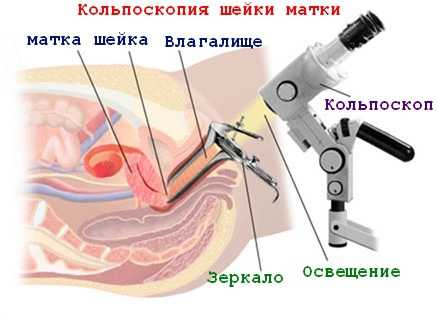
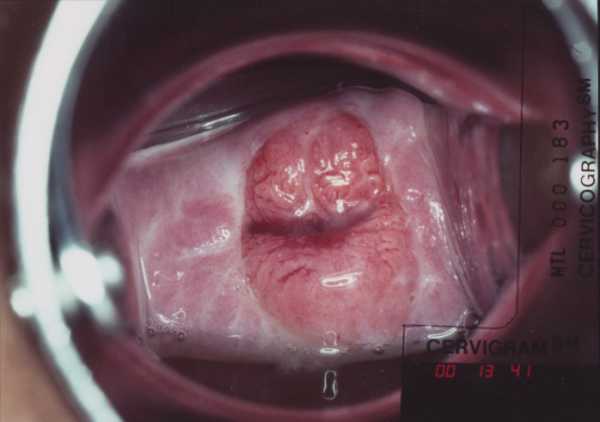 Кольпоскопия — детальный осмотр шейки матки под разным оптическим увеличением при помощи кольпоскопа — бинокулярного микроскопа. Для того чтобы шейка была доступна для осмотра, стенки влагалища разводятся специальным гинекологическим инструментом (зеркалом), как при обычном гинекологическом осмотре. Сам осмотр занимает около 10 минут.
Кольпоскопия — детальный осмотр шейки матки под разным оптическим увеличением при помощи кольпоскопа — бинокулярного микроскопа. Для того чтобы шейка была доступна для осмотра, стенки влагалища разводятся специальным гинекологическим инструментом (зеркалом), как при обычном гинекологическом осмотре. Сам осмотр занимает около 10 минут.
Для получения максимального качества и количества информации во время кольпоскопии используются специальные дополнительные тесты: обработка шейки матки 5% р-ром уксусной кислоты, р-ром Люголя, применение разных оптических фильтров. Это позволяет выявить участки ткани, наиболее подозрительные в отношении дисплазии.
Основное назначение метода колпоскопии — выявление признаков цервикальной интраэпителиальной неоплазии (доброкачественной патологии плоского шеечного эпителия) и признаков возможного злокачественного процесса, особенно у женщин с признаками клеточной атипии в цитологических мазках. Помимо диагностической функции, кольпоскопия позволяет определить наиболее пораженные участки эпителия и выполнить, соответственно, прицельную биопсию шейки матки. Последнее чрезвычайно важно для последующего правильного гистологического диагноза, а ведь именно гистологическое заключение зачастую решает «судьбу» шейки матки, а то и пациентки. При этом важно знать, что биопсия бралась действительно из наиболее пораженного участка, и злокачественный процесс не был пропущен. Процесс взятия биопсии (участка шейки матки размером 2 — 3 мм) как правило, совершенно безболезненный, и лишь у некоторых женщин вызывает чувство небольшого дискомфорта.
Подготовка к кольпоскопии похожа на подготовку к любому гинекологического обследованию:
Кольпоскопию не проводят во время менструации. Также не самым подходящим временем является середина цикла, поскольку в этот период в канале шейки матки вырабатывается большое количество слизи. Лучше всего проводить исследование сразу после окончания менструации, либо накануне ее. Не следует накануне иметь половые сношения без презерватива, пользоваться любрикантами (увлажняющими интимными кремами) и производить спринцевания.
Если нет аллергии на ацетаминофен (Тайленол, Панадол), ваш врач может предложить принять вам один из этих препаратов до процедуры. Аспирин и ибупрофен не рекомендуются, поскольку они способствуют усилению кровотечения во время процедуры.
Поскольку метод является субъективным (врач делает заключение на основании увиденного), грамотное заключение требует высокой квалификации и опыта врача, производящего кольпоскопию.
Во время процедуры кольпоскопии
Вам будет предложено раздеться и лечь в гинекологическое кресло. Процедура может длиться до 30 минут.
Ваш врач осмотрит влагалище с помощью зеркальца, используя только воду для смазки, потому что смазочные материалы могут помешать точности результатов лабораторных анализов. Зеркала будут оставаться внутри на время процедуры.
Ваш врач проверит Ваше влагалище и шейку матки с помощью бинокулярного микроскопа. Помощник может добавить небольшое количество солевого раствора (соленая вода) во влагалище, чтобы смочить поверхность и смягчить дискомфорт от процедуры
Сразу же после проведения осмотра, шейка матки будет обработана уксусной кислотой. Приготовьтесь, может немного жечь. По результатам осмотра влагалища и шейки матки врач будет решать, следует ли выполнять биопсию (взять пробы тканей).
Для осмотра определенных районов шейке матки могут использоваться специальные красители. Наиболее распространенные - йод
Биопсия: Если какая-либо аномалия будет замечена, врач сделает биопсию. Вы можете почувствовать некоторый дискомфорт в течение нескольких секунд. Врач может также сделать эндоцервикальный кюретаж - выскабливание цервикального канала, которое может вызвать непрятные ощущения вследствие спазма. Каждый образец, полученный от этих процедур, будет отправлен в лабораторию для исследования под микроскопом.
После процедуры кольпоскопии
После кольпоскопии Вы должны носить гигиеническую прокладку. В небольших количествах может возникнуть кровотечение в течение 3-5 дней. После процедуры кольпоскопии возможны жидкие выделения темного, иногда зеленого цвета, напоминающие кофейную гущу. Это нормально. Тем не менее, вам следует избегать спринцевания, половых сношений, вагинальных лекарств или тампонов, пока кровотечение не прекратится.
Ваш врач использует несколько методик, чтобы определить результаты процедуры. Уксусная кислота выделит аномальные зоны на шейке матки. Материал, полученный после биопсии будет отправлен в лабораторию, где пройдет дополнительное обследование, в том числе и с применением специальных реактивов, определят нормальные и аномальные клетки. Отчет с результатами направляется к врачу. Возможно, результатов лабораторных анализов вам придется подождать несколько дней. Если у вас нет результатов в течение 2-3 недель, позвоните своему врачу.
Когда следует обращаться за медицинской помощью
Обратитесь к своему врачу в любом из следующих случаев:
Если вы испытываете сильное кровотечение (более 1 PAD каждые 2-3 часа), или если кровотечение длится более 5 дней.
Если у вас повышенная температура, аномальные влагалищные выделения или дискомфорт в брюшной полости и области таза больше чем через 24 часа после процедуры кольпоскопии.
Осложнения кольпоскопии, требующие неотложной медицинской помощи, являются редкими. Если у вас возникли сильные боли внизу живота, головокружение, неконтролируемые кровотечения или повышение температуры, немедленно обращайтесь за помощью в отделение неотложной помощи ближайшей больницы.
Ключевые методы исследования шейки матки: от гистологии до осмотра у гинеколога
Статистика онкологических заболеваний женской половой сферы выглядит пессимистично: во всем мире ежегодно регистрируется более 12 млн случаев рака, и 1 млн из них приходится на гинекологию. В России более 45 тысяч женщин каждый год узнают о своем диагнозе[1], а примерно каждая двадцатая сталкивается с раком шейки матки. Известно, что опухоли тем лучше поддаются лечению, чем раньше их выявляют. Сегодня наш рассказ о том, какие анализы помогут определить состояние шейки матки и где их лучше делать.
Гистологический анализ тканей шейки матки
Суть любого гистологического обследования — получение небольших фрагментов ткани для анализа под микроскопом. Рассмотрим, какое строение имеет шейка матки, чтобы понять, в каком именно участке органа берут биопсию.
Шейка матки находится между телом матки и влагалищем. Несмотря на то, что шейка достаточно короткая — около 3–4 сантиметров, в ней выделяют две части: влагалищную и канал. Они различаются по характеру выстилающих тканей: влагалищную часть покрывает плоский эпителий, канал шейки — цилиндрический. На месте «стыка» двух видов клеток могут возникать воспаления, формируются зоны перерождения одного вида эпителия в другой и т.д. При осмотре женщины врач может визуально отметить изменения в шейке матки, а для уточнения диагноза он берет пробу тканей.
Основными показаниями для биопсии и дальнейшей гистологии шейки матки служат:
- выявленные во время осмотра патологии;
- положительный тест на наличие вируса папилломы человека (ВПЧ);
- изменения в цитограмме;
- кератоз (невоспалительное кожное заболевание);
- необходимость уточнить анализ при неясной клинической картине заболевания[2].
Во время беременности или в период менструации биопсию тканей не берут. В остальном ограничений для анализа нет, кроме инфекционных заболеваний половой сферы и нарушения свертываемости крови.
Специальной подготовки перед процедурой не требуется, гинеколог делает ее во время осмотра на кресле. Единственное, что надо учесть: если женщина знает, что ей предстоит биопсия, то не рекомендуется применять вагинальные свечи и другие препараты. Во время забора тканей врач сначала окрашивает слизистую шейки матки йодом. Плоские клетки при этом выглядят более светлыми, цилиндрические — более темными. На границе темных и светлых участков врач с помощью специальных щипцов или шприца берет фрагменты тканей.
Полученный материал нуждается в специальной обработке: его сушат, пропитывают препаратами для затвердения, изготавливают срезы. В связи с этим результаты гистологии пациентка может получить в срок до 10 дней[3]. В заключении содержится оценка состояния эпителия и описываются его изменения.
Цитологическое исследование биоптата шейки матки
Основным методом выявления патологий шейки матки сегодня является цитологическое исследование мазков. Суть метода была сформулирована более 50 лет назад ученым-цитологом из Греции Георгиосом Папаниколау, и метод получил имя своего родоначальника — мазок Папаниколау, PAP-тест или ПАП-тест. Врач берет мазок с шейки, а затем под микроскопом изучает состояние клеток и выявляет среди них патологически измененные.
В Европе и Северной Америке, где проводится скрининговое обследование женщин, с помощью данного вида диагностики удалось добиться заметного снижения смертности от рака шейки матки[4]. В России оно тоже входит во все программы диспансеризации.
Для получения мазка достаточно шпателя или специальной цитощетки (инструмент, напоминающий небольшой ершик). Клетки берут со всей поверхности шейки матки и из шеечного канала. Так как наиболее частый участок развития рака — это место перехода плоского эпителия шейки в цилиндрический эпителий цервикального канала, материал обязательно берется из этой зоны[5].
За 48 часов до взятия мазка нельзя иметь половую связь и использовать лубриканты. Мазки не берут во время менструации, в период лечения от генитальной инфекции, а также после обследования влагалища[6].
Специалисты отмечают … что ПАП-анализ при всех его достоинствах имеет один заметный недостаток — большую зависимость от правильности получения биоматериала. Некоторые исследователи говорят о том, что число ложноположительных результатов достигает 55%[7]. В связи с этим в конце 1990 годов был разработан усовершенствованный метод получения мазка — жидкостная цитология. Полученный биоматериал помещается в жидкую среду, а потом из клеточной суспензии делают мазки высокого качества[8].Для подготовки материала для анализа лаборатории необходимо от 3 до 5 дней, однако клеточная среда сохраняется в течение 10 дней, поэтому получить результаты анализа можно в этот срок[9].
Для описания результатов цитологии шейки матки используются следующие понятия:
Классификация Папаниколау:
- 1-й класс — норма;
- 2-й класс — наличие в анализе клеток эпителия с небольшими изменениями морфологии;
- 3-й класс — в мазке видны клетки с более выраженными изменениями строения («дискариоз»);
- 4-й класс — можно сделать предположения об онкологическом заболевании, так как в мазке есть атипичные клетки;
- 5-й класс — анализ положительный в плане рака[10].
Со времени создания ПАП-теста наука, что называется, шагнула вперед. В частности, появилось много новых сведений о роли ВПЧ в развитии онкологических заболеваний. Именно поэтому сегодня для оценки цитологических мазков используют систему, разработанную в клинике Бетесда (США), или систему Бетесда. Получая результаты анализа, сделанного по этой системе, пациент может увидеть следующие обозначения:
- NILM — состояние эпителия нормальное;
- ASCUS — в мазке обнаружены клетки плоского эпителия с атипичным строением, но его происхождение не установлено;
- ASC-Н — то же, но врачи не исключают высокую степень внутриэпителиальных изменений;
- LSIL — изменения внутри эпителия отмечаются в низкой степени;
- НSIL — то же, но степень изменений высокая;
- AGC — в мазке есть атипичные клетки цервикального (железистого) эпителия;
- AGC, favor neoplastic — возможное раковое перерождение (неоплазия) клеток эпителия[11].
Также в анализе врач указывает наличие микроорганизмов и грибков.
Микроскопические исследования шейки матки
Иногда кажется, что основу современной диагностики составляют лабораторные анализы и такие передовые методы, как КТ и МРТ. Однако это не так: осмотр врача и инструментальные обследования все так же необходимы для установления точного диагноза.
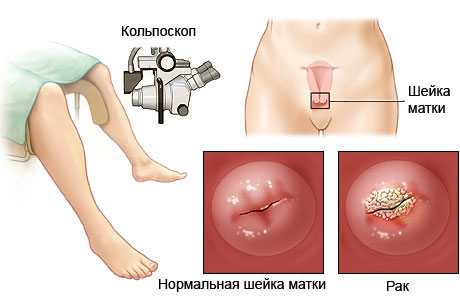
Для осмотра шейки врач использует особый аппарат — кольпоскоп. Фактически это бинокулярный микроскоп на подвижном штативе. Сегодня аппараты позволяют получить увеличение более чем в 250 раз, и при наличии опыта врач получает полные сведения о состоянии органа.
Для повышения точности кольпоскопии используют цветовые фильтры, чтобы видеть сосуды, выполняют ее с окрашиванием, с применением специальных тестов — эпителиальных и сосудистых. Фото- и видеокольпоскопия дают врачу возможность повторно рассмотреть поверхность шейки и уточнить все спорные моменты[12].
В рамках этого обследования можно оценить общее состояние слизистой шейки матки, выявить очаги патологии, обнаружить различные образования, провести предварительное дифференцирование доброкачественных и злокачественных. С помощью кольпоскопа контролируют биопсию тканей.
Оптимальное время для проведения кольпоскопии — первая половина цикла, обычно третий день после окончания менструации.
Микробиологические анализы
Любое микробиологическое исследование выявляет микроорганизмы, вызывающие различные патологии. В гинекологии возбудителями могут быть как представители нормальной флоры, так и патологические микроорганизмы. На обследование направляются беременные, а также пациентки, у которых есть жалобы на зуд, покраснение, необычные выделения: все это может быть признаком инфекции.
Кроме того, микробиологическое обследование необходимо женщинам, которые проходят длительное лечение антибиотиками или принимают противозачаточные препараты.
В рамках подготовки к обследованию рекомендуется воздержаться от половых контактов и не использовать вагинальные препараты. Материал с шейки матки собирают щеточкой, которую сразу помещают в пробирку со специальной средой. Обычно мазки берут из влагалища, с шейки матки и из уретры, и потом на бланке с результатами их можно различить по латинским буквам V (влагалище), C (канал шейки матки) и U (уретра). Если врач одновременно берет пробу отделяемого цервикального канала, то использует для этого ватный тампон[13]. В зависимости от вида исследования проба проходит предварительную обработку, но в некоторых случаях (например, при иммунофлюоресцентном исследовании) она не требуется [14].
Анализ мазков V, C и U показывает условно-патогенную и патогенную флору. К первым микроорганизмам относятся гарднерелла, грибы рода Candida, актиномицеты, лептотрикс, кишечная палочка, энтерококк, стафилококки, стрептококки, микоплазмы и уреаплазмы, а к патогенам — гонококки или нейссерии, трихомонады, амебы. Степень их присутствия в анализе обычно обозначается знаком «+», их может быть от одного до четырех. При отсутствии микроорганизмов в мазке вы увидите на бланке обозначение abs. Единицы измерения содержания микроорганизмов в анализе могут быть и другими: если на бланке написано КОЕ/мл, то это означает «колониеобразующие единицы в 1 мл питательной среды».
Важным показателем наличия или отсутствия воспаления в шейке матки является количество лейкоцитов в мазке: норма составляет от 0 до 30 в поле зрения. А вот микрофлора в нем должна отсутствовать[15]. Для отделяемого влагалища приняты следующие нормы: лейкоциты — от 0 до 10 в поле зрения, микрофлора влагалища в норме включает палочковую или лактобациллярную флору, слизь может присутствовать в умеренном количестве[16].
В анализе отделяемого влагалища есть также особый показатель — степень чистоты. Их четыре: от первой до четвертой (вагинит), нормой являются только первые две степени[17].
Иммунологические исследования
Шейка матки занимает особое анатомическое положение: она представляет своеобразный рубеж между полостью матки, которая должна быть абсолютно чистой, и влагалищем, в котором есть своя микрофлора. Именно поэтому клетки шейки матки обладают высокой иммунной активностью. Цервикальную слизь обследуют на содержание в ней иммуноглобулинов, чтобы выявить воспаления и другие возможные нарушения.
В норме в цервикальной слизи содержатся иммуноглобулины (Ig) А и G, в меньшей степени М. В зависимости от фазы менструального цикла их содержание в слизи меняется, но повышение общего количества относительно нормы обычно говорит о наличии инфекции[18]. Если же заболевание приобретает хронический характер, то выработка иммуноглобулинов может снижаться: эпителиальные клетки, страдающие в результате патологии, перестают вырабатывать факторы защиты[19].
Одной из задач любых анализов шейки матки является выявление ВПЧ, которые служат причиной рака. Как показывают исследования, сделанные в Европе, скрининг на основе ДНК на сегодня является лучшим способом диагностики: он на 60–70% лучше защищает от рака, чем цитологическое обследование.
Где можно пройти обследование
Получение достоверных данных в ходе обследования шейки матки зависит от того, насколько правильно получены биологические образцы. Например, мазок на цитологию нужно брать в определенный день цикла, исключить инфекционные заболевания, учитывать, что обследование не будет информативным сразу после проведенного лечения[20]. Точно так же и другие анализы шейки матки должны быть обязательно соотнесены хотя бы с днем цикла, иначе их результаты не будут показательными. Это первая причина, по которой рекомендуется делать анализы только в специализированных лабораториях, которые сами собирают биологический материал.
Вторая причина — подготовка полученных тканей для анализа. Не секрет, что многие пациенты стремятся получить результаты быстро, заказывают проведение экспресс-тестов. В случае с обследованием шейки матки это не всегда оправдано: врачам требуется время, чтобы правильно обработать ткани.
И третья причина — это возможности для специфического обследования на вирус папилломы человека, ВПЧ. Ведь именно он приводит к раку шейки матки. Лаборатория должна располагать возможностью выполнить, например, Digene HPV тест, который определяет наличие вируса на уровне ДНК[21].
Скрининговые обследования шейки матки дают женщинам возможность избежать развития серьезных заболеваний, представляющих опасность для жизни. Современная медицина предлагает разные возможности выявления ВПЧ, который часто становится причиной рака. Сегодня существуют прививки от этого вируса. Главное — позаботиться о здоровье тогда, когда патология еще не начала развиваться.
Кольпоскопия – выявить предрак шейки матки
Основным и наиболее информативным методом диагностики патологии шейки матки является кольпоскопия. Визуальный осмотр под большим увеличением позволяет максимально рано обнаружить предраковые изменения и цервикальный рак. С целью профилактики всем женщинам желательно сделать исследование 1 раз в год.
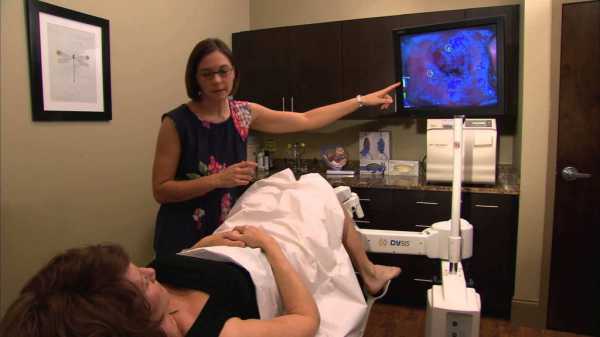
При проведении кольпоскопического исследования врач покажет изображение шейки матки
Кольпоскопический метод
Наружная часть шейки матки (экзоцервикс) доступна для осмотра во время проведения стандартного гинекологического исследования, но человеческий глаз несовершенен – врач не сможет гарантированно оценить состояние клеточных структур шеечного зева. Кольпоскопия (КСК) – это метод визуальной оценки экзоцервикса, выполняемый с помощью специального микроскопа с большим увеличением. Помимо шеечной поверхности, при необходимости специалист сможет оценить состояние вагинальных стенок и вульвы. Несомненное достоинство метода – выведение цветного изображения на экран монитора и запись цифровой информации, которую можно использовать для контроля терапии.
Важные задачи кольпоскопической диагностики
Главная цель визуального исследования шеечной поверхности – своевременно обнаружить патологические изменения в области экзоцервикса, чтобы предотвратить обнаружение запущенных форм раковой опухоли. К основным задачам осмотра под микроскопом относятся:
- оценка состояния наружных эпителиальных клеток при любых патологических состояниях, видимых при обычном гинекологическом осмотре;
- выявление предраковых изменений (дисплазия);
- точное обнаружение границы очаговой патологии;
- возможность своевременной диагностики цервикального рака;
- контролирование лечебных мероприятий, проводимых при доброкачественных и предраковых заболеваниях шейки матки.
Эффективная профилактика злокачественных цервикальных опухолей невозможна при отказе от проведения кольпоскопического исследования.
Кольпоскопия – показания к диагностике
Необходимость в кольпоскопии возникает в следующих случаях:
- обнаружение при гинекологическом осмотре эрозированной поверхности в области экзоцервикса;
- выявление при обследовании активной формы папилломавируса онкогенного типа;
- наличие цервицита (воспаление цервикального канала);
- обнаружение в мазках на онкоцитологию клеток, подозрительных на злокачественное перерождение;
- послеродовые изменения в области шеечной поверхности.
С профилактической целью КСК надо проводить всем женщинам с началом интимной жизни не менее 1 раза в год. Однако эта рекомендация выполняется далеко не всегда: при отсутствии показаний и подозрительных внешних изменений в области эндоцервикса врач крайне редко предложит выполнить диагностику.
Виды исследования
Существует 2 варианта обследования:
- Простая КСК (профилактический осмотр шейки матки под микроскопом);
- Расширенная методика (использование различных видов дополнительных исследований на фоне визуального осмотра экзоцервикса под большим увеличением).
Второй вид является обязательным при малейшем подозрении на предраковые или раковые изменения.
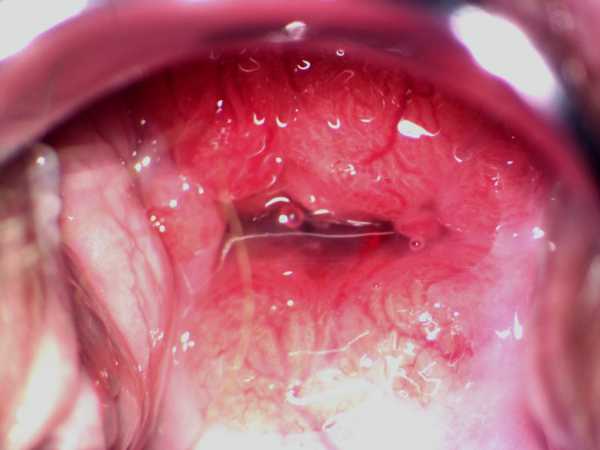
Выглядит страшно, но это всего лишь хронический цервицит
Варианты выявляемых заболеваний
Простая или расширенная кольпоскопия позволяет выявить следующие гинекологические болезни:
- эрозия;
- эктропион (выворот цервикального канала);
- эндоцервицит;
- наботовы кисты;
- шеечный эндометриоз;
- полип цервикального канала;
- лейкоплакия;
- наличие вирусного поражения (генитальный герпес или ВПЧ);
- дисплазия (шеечный предрак);
- рак шейки матки.
Безопасный, простой и безболезненный метод визуального осмотра наружной части шейки матки позволяет вовремя обнаружить опасные виды гинекологических заболеваний и предотвратить формирование злокачественной опухоли в области цервикального канала.
Запись опубликована в рубрике Диагностика с метками диагностика, папилломавирус, рак. Добавьте в закладки постоянную ссылку.Кольпоскопия
Для того чтобы доктор смог поставить верный диагноз ему необходимо тщательно изучить состояние слизистой оболочки, которая изнутри покрывает некоторые органы. Эти исследования называются эндоскопическими и выполняют их при помощи специального устройства.
Кольпоскопия является одним из таких методов, в процессе которого используется кольпоскоп (специальный прибор, оснащенный осветительной и оптической системами), помогающий рассмотреть состояние слизистой оболочки влагалища, а также шейку матки и влагалищную часть матки.
Чтобы в период выполнения процедуры получить наиболее качественную информацию применяют дополнительные тесты: использование различных оптических фильтров, шейку матки обрабатывают специальными растворами (Люголя и 5% уксусной кислотой). Что помогает врачу определить наиболее подозрительные части ткани.
О кольпоскопе
Данный прибор представляет собой микроскоп, который применяется при изучении шейки матки и влагалища неконтактным способом. Состоит он из штатива, основания и стереоскопической головки, которую доктор устанавливает в такое положение, которое является для него наиболее удобным для изучения полости матки.

Оптическая система - призматический бинокль, оснащенный сменными окулярами. В стереоскопическую головку встроен специальный осветитель, который на диагностируемой поверхности равномерно распределяет освещение. Способ хранения кольпоскопа – он должен находиться в помещении, где температура воздуха от 5˚ до 35˚, а относительная влажность должна составлять до 80%.
Показания к выполнению проведения данного исследования
Кольпоскопию матки применяют в качестве диагностики различных заболеваний.
Однако в некоторых случаях ее просто необходимо делать, поскольку она помогает выявить следующие недуги, такие как: онкологию шейки матки, влагалища и вульвы, бородавки, возникшие на гениталиях, изменения, предшествующие раку, наблюдаемые в шейке матки, во влагалище и тканях вульвы.
Также кольпоскопию матки назначают выполнять и для того, чтобы:
- определить очаги поражения эпителия влагалищной части шейки матки (эктоцервикса);
- установить их сосредоточение и характер;
- определить участок для проведения гистологического исследования и способ взятия материала;
- определить доброкачественные изменения, наблюдаемые в области шейки матки, влагалища и вульвы;
- определиться со способом лечения установленной патологии.
Также эту манипуляцию проводят в качестве установления (опровержения) необходимости выполнять биопсию шейки матки.
При беременности чтобы определить наличие злокачественных опухолей и не допустить развитие инвазивного заболевания, а также для исключения возможности возникновения и прогрессирования онкологических заболеваний шейки матки в качестве детального осмотра шейки матки выполняют кольпоскопию.
Поскольку перед планированием беременности многие женщины не проходят соответствующее обследование. А при процессе вынашивания плода, как правило, иммунная система будущей матери становиться менее активной, а в случае если патология шейки матки уже наблюдалась, то это способно привести к прогрессированию, что негативным образом отразится на здоровье женщины и непосредственно ходе беременности.
Таким образом, этот метод диагностирования при беременности выполняется обязательно, которое не причинит никакого вреда будущему малышу, однако обычно диагностические пробы при этом не применяются.
Какие существуют противопоказания к проведению кольпоскопии?
Данная процедура является совершенно безопасной, она не оказывает никакого вреда организму, поэтому ее и назначают женщинам в период вынашивания будущего малыша, поскольку особых противопоказаний к ее выполнению нет.
Кольпоскопию не выполняют только после родов в первые шесть-восемь недель, а также в этот период не делают и после курса лечения шейки матки, которое выполнялось деструктивным или хирургическим способом.
Противопоказанием к выполнению расширенной кольпоскопии выступает лишь индивидуальная непереносимость уксусной кислоты или йода.
Как правильно выполнить подготовку к выполнению данной манипуляции?
Перед кольпоскопией проводить особую подготовку не нужно. Данную манипуляцию не выполняют лишь в период менструации. Также не желательно делать ее и в середине цикла, поскольку в этот промежуток времени в канале, соединяющий влагалище и матку находится много слизи. Считается, что проводить кольпоскопию следует через 2-4 дня после окончания менструации или за несколько дней до ее начала.
Перед выполнением процедуры доктор порекомендует следующее:
- не выполнять спринцевание;
- в течение нескольких дней следует отказаться от вагинального полового акта без использования противозачаточных средств (презерватива);
- за один-два дня исключить применение тампонов.
Виды колопскопии
В медицинской практике выполняются такие способы кольпоскопического исследования, осуществляющиеся последовательно. Диагностирование начинают выполнять с простой кольпоскопии. Этот метод подразумевает изучение шейки матки, в ходе которой определяют наличие и направление разрывов, рельеф слизистой оболочки, размер наружного зева, величину шейки, ее форму, границу цилиндрического и плоского эпителия, оценивает характер выделений.
Далее делают расширенную кольпоскопию. После того, как на шейке матки произвели обработку раствором уксусной кислоты (3%) проводят обследование, данный раствор провоцирует на небольшой промежуток времени отек эпителия, набухание клеток шиловидной прослойки, а также сокращение кровоснабжения и сосудов подэпителиального слоя. Это вещество действует на протяжении четырех минут.
Выполнив осмотр шейки, прошедшей обработку уксусной кислотой, делают пробу Шиллера. Для этого ватно-марлевым тампон, который обильно смочен раствором Люголя (3%) наносят на шейку матки, после чего происходит окрашивание содержащих гликоген клеток. То есть таким способом определяют зоны поражения и определяют места для биопсии.
Под выполнением кольпомикроскопии понимается, что проводят прижизненное гистологическое диагностирование влагалища. Перед проведением осмотра шейка матки подвергается окрашиванию раствором гематоксилина (0,1%).
При помощи кольпомикроскопа выполняется данное исследование, в процессе которого тубус прибора направляют именно шейке матки, увеличивая ее в 300 раз. Неизмененные клетки плоского эпителия, покрывающие шейку матки, которые характеризуются полигональной формой и точными очертаниями, голубой оттенок приобретает цитоплазма, а фиолетовый - ядра клеток.
При помощи кольпомикроскопии можно точно определить патологические изменения. Результаты гистологического и кольпомикроскопического метода диагностирования шейки матки имеют совпадения 97,5%.
Расширенный метод кольпоскопии называется «хромокольпоскопия». В процессе этого исследования выполняют окрашивание цилиндрического и плоского эпителия шейки матки различными красителями, благодаря таким разным окраскам можно выявить патологический процесс и наружные линии этого эпителия.
Расширенная кольпоскопия подразумевает еще и исследование кольпоскопической картины влагалища при помощи применения фильтров (желтого и зеленого), а для установления наиболее четких линий кровеносных сосудов используются ультрафиолетовые лучи.
Результаты кольпоскопии
Данная процедура является самой точной в изучении эндометриоза, установлении эндоцервицитов, онкологических и предраковых заболеваний шейки матки и полипов. Если в процессе кольпоскопии было определено, что у женщины имеется нормальный эпителий, то это тот участок ткани должен иметь светло-розовый оттенок и бытьблестящим и гладким, а в результате обработки раствором Люголя он приобретет коричневый цвет.
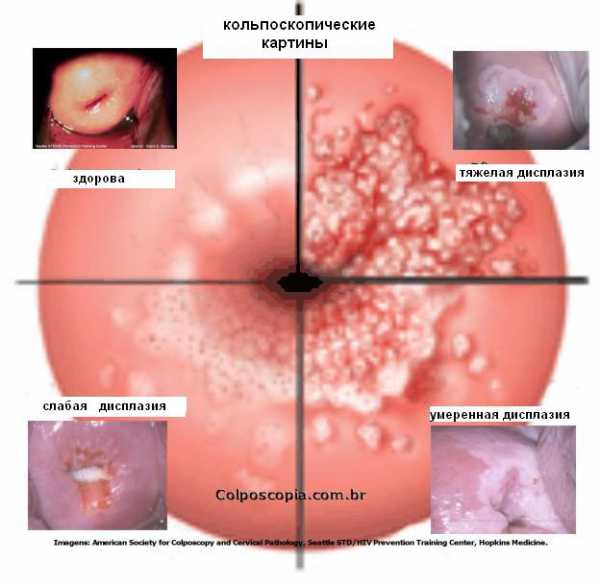
При кольпоскопии к атипическим изменениям относят атипические сосуды, поля, основа лейкоплакии и пр. Доброкачественные изменения, установленные в результате исследования, характеризуются истинной эрозией, эктопией, некоторые преобразования, которые появились в результате ранее перенесенной диатермокоагуляцией и кольпитом.
Процесс лейкоплакии представляет собой блестящие белые пятна, которые отграниченные от слизистой оболочки, окружающей ее, при нанесении раствора Люголя этот участок йодоотрицателен.
При внутриэпителиальном раке, обнаруженном в процессе манипуляции, имеется атипизм кровеносных сосудов, а в случае обнаружения микрокарциномы наблюдается неоднородность рельефа и кровеносные сосуды находятся в хаотичном порядке.
Предраковое состояние определяется атипическим эпителием, который находится на различной ширине, а слизистая оболочка находится в атипическом состоянии и имеет сильное ороговение. Выполняется эта процедура в гинекологическом кресле. Доктор во влагалище вводит смотровое зеркало и кольпоскоп. Данная манипуляция длится не более двадцати минут.
После кольпоскопии
Даже если в период кольпоскопии биопсия не выполнялась, то возможно, что на протяжении 1-3 суток будет длиться несильное кровотечение. В таком случае до полного прекращения кровотечения не рекомендуется выполнять спринцевание, использовать тампоны, а также необходимо воздержаться от полового акта.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе