Осциллограмма головного мозга
Осциллограмма головного мозга - Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
Внутричерепное давление у взрослых в норме составляет около 3–15 мм рт. ст. Его значение зависит от соотношения размеров головного мозга, состояния сосудов и цереброспинальной жидкости. Берут ли с повышенным АД в армию? Артериальная гипертензия вызывает множество неприятных осложнений: снижение зрения, нарушение функции почек, спазм мозговых сосудов, которые могут усугубиться при чрезмерных физических нагрузках. Повышение ВЧД возникает вследствие чрезмерного напряжения внутри черепной коробки.
Военная служба является серьезным потрясением для молодого организма. Поэтому существует довольно много ограничений, при существовании которых молодым людям запрещается армия начиная от незначительных нарушений опорно-двигательной системы и заканчивая усложненными декомпенсированными заболеваниями. С внутричерепным давлением в армию идти довольно рискованно, если его значение далеко от нормы. Церебральная гипертензия исключает значительные физические нагрузки, так как может усложняться другими неврологическими проблемами.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Армия и повышенное АД
Категория годности к военной службе определяется после консультации у невролога. Врач направляет больного на дополнительное обследование. Если диагноз подтвердится, невролог готовит заключение, в котором указывает дальнейшую судьбу пациента. Он рассказывает призывнику, с каким давлением люди допускаются к военной службе, и дает юноше рекомендации, которые послужат нормализации функции сердечно-сосудистой системы.
Могут ли отказать в военной службе человеку, состояние которого кратковременно ухудшилось вследствие стресса? Диагноз артериальной гипертонии ставится на основании стойкого повышения АД от 140/90 мм рт. ст. и выше. Этот показатель не является критическим, поэтому при незначительном повышении артериального давления юноша может служить в армии. При каком стойком уровне АД в армию не берут? Что касается второй степени артериальной гипертензии, которой свойственны показатели от 160/100 до 170/109 мм рт. ст., состояние пациента оставляет желать лучшего. Постоянные головные боли не дают человеку спокойно заниматься военной деятельностью и требуют постоянного приема антигипертензивных средств. Третья степень характеризуется повышением АД до 180/110 мм рт. ст., что в любой момент может привести к гипертоническому кризу.
В 2016 году было обнаружено, что примерно треть взрослого населения планеты страдает от гипертонической болезни. Форма гипертензии устанавливается в зависимости от пострадавшего органа. Она бывает церебральной, почечной, глазной. При значительном изменении уровня ВЧД сначала дается отсрочка на полгода для проведения соответствующего лечения.
Если внутричерепное давление и сопутствующие осложнения сохранились, устанавливается ограничение на военную службу. С повышенным давлением берут только в случае, если оно незначительно отличается от нормы. Решение зависит от степени нарушения функции внутренних органов и выраженности симптомов (мигрень, головокружение, нарушение координации движений).
Берут ли в армию с давлением, отличным от нормы? Все зависит от общего самочувствия молодого человека и проявления патологий других систем органов. Если служить хочет спортивный парень с пониженным давлением, его уровень несложно поднять при помощи крепкого кофе или черного шоколада. Повышенное внутричерепное давление является более серьезным отклонением. Если имеются ярко выраженные симптомы, таких молодых людей не берут в армию.
Степени церебральной гипертонии
Инфекционное поражение головного мозга сопровождается излишней продукцией цереброспинальной жидкости. Возникает отек мозговой ткани, что сопровождается характерными симптомами:
- сильной головной болью, которую трудно снять анальгетиками;
- ригидностью затылочных мышц;
- усилением общей чувствительности организма;
- рвотой, ощущением укачивания, нарушением координации движений;
- при увеличении отека мозговой ткани повышается температура тела.
Необходимо сделать биопсию цереброспинальной жидкости с целью проверки на патогенные микроорганизмы. Очень опасно смещение головного мозга с последующим вклинением в затылочное отверстие, что сопровождается частичной потерей контроля над собственным телом. Возникает цианоз кожных покровов и слизистых оболочек, движение становится затруднительным, возможна самопроизвольная дефекация. Гипотермия, снижение сухожильных рефлексов, брадикардия и гипотензия – это неблагоприятные признаки, несущие риск для жизни пациента.
Тяжелая степень энцефалита характеризуется вклинением головного мозга в вырезку намета мозжечка, который в норме отвечает за координированные движения. Приводит к повышению сухожильных рефлексов, хаотичным движениям тела, менее выраженным в нижней половине тела. Патологические пирамидные симптомы сопровождаются тахикардией, повышением АД, гипертермией.
Вследствие поражения головного мозга возможна гибель важных структур. При симметричном поражении обоих полушарий в совокупности с поражением ствола мозга зрительного бугра, развивается децеребрационная ригидность. Характерными симптомами являются опистотонус и тризм. Прогнозы врачей в таком случае неблагоприятны.
Пониженное давление внутри черепной коробки может возникнуть вследствие черепно-мозговой травмы, сопровождающейся повреждением костей или мозговых оболочек. Дренирование желудочков головного мозга и частые люмбальные пункции приводят к уменьшению количества ликвора. Вытекание цереброспинальной жидкости из черепной коробки вызывает пониженное давление, что характеризуется вялостью, сонливостью, рвотой и быстрым укачиванием в транспорте. Взять человека при этом состоянии в армию является довольно рискованным поступком, так как такой военнослужащий может неожиданно потерять сознание.
Методы лечения гипертонии
В терапии людей с высоким ВЧД стоит ориентироваться на:
- уменьшение секреции цереброспинальной жидкости;
- увеличение всасывания ликвора (спинномозгового вещества);
- борьбу с симптомами заболевания.
Много людей спокойно живут с сердечно-сосудистыми недугами, испытывая время от времени их неприятные проявления. Лишь при тяжелых формах, характеризующихся защемлением головного мозга и присоединением сопутствующих осложнений, необходимо хирургическое вмешательство. К счастью, настолько опасные формы заболевания встречаются довольно редко.
Традиционные методы, способствующие нормализации ВЧД:
- Прием мочегонных средств. Диуретики помогают вывести из организма излишнюю жидкость. Они широко применяются при лечении сердечно-сосудистых заболеваний, в том числе при гипертензии. Согласовать прием мочегонных средств желательно со специалистом, так как эти лекарства делятся на разные группы и различаются по своим свойствам. Одного-двух приемов может быть достаточно.
- Избавление от застоя в венозном русле с помощью альтернативных методов – мягкой мануальной терапии, массажных движений, остеопатии.
- После определения уровня мышечного тонуса (очень опасной является ригидность затылочных мышц) специалистом разрабатывается лечебная гимнастика, направленная на улучшения обмена веществ в мозговой ткани.
- Специальная диета, которая исключает неконтролируемый прием соли, жирной и сладкой пищи.
- В тяжелых случаях необходимо прибегнуть к нейрохирургическому оперативному вмешательству и поставке шунтов, способствующих оттоку ликвора.
Пониженное давление во внутричерепной коробке можно нормализировать с помощью лечебной диеты, которая исключает большое количество соли и ориентирована на достаточное количество употребления жидкости. Полезно также включение в рацион продуктов, содержащих калий (картофель, курага, цитрусовые). Врач должен осмотреть глазное дно при гипертонической болезни, оправить призывника на МРТ, РЭГ и рентген черепа.
Сложно однозначно ответить на вопрос, берут ли с повышенным или пониженным внутричерепным давлением в армию. Всё зависит от степени выраженности симптомов и функциональных нарушений. При давлении, имеющем незначительное отклонение от нормы, человеку разрешается проходить военную службу. Множество людей живут с повышенным давлением и периодическими головными болями, даже не подозревая о причине ухудшения своего состояния. Повышенное внутричерепное давление и артериальная гипертензия могут встречаться после люмбальной пункции, со временем показатели нормализуются.
Осложнения гипертонии
Гипертония нарушает работу многих органов и систем организма, в том числе жизненно важных. Она вызывает смертельно опасные поражения сердца, головного мозга и почек, а также нарушения зрения. Если гипертонию не лечить, то она сокращает продолжительность жизни человека в среднем на 10-15 лет. Ее осложнения являются одной из главных причин смертей.

Гипертония приводит к развитию сердечной недостаточности. Она является фактором риска формирования на стенках сосудов холестериновых бляшек, в результате чего создаются препятствия для кровотока, потому что просвет сосудов сужается. Это заболевание называется атеросклероз. Развитие атеросклероза провоцирует дальнейшее повышение кровяного давление, образуется порочный круг.
- Лучший способ вылечиться от гипертонии (быстро, легко, полезно для здоровья, без «химических» лекарств и БАДов)
- Гипертоническая болезнь — народный способ вылечиться от нее на 1 и 2 стадии
- Причины гипертонии и как их устранить. Анализы при гипертонии
- Эффективное лечение гипертонии без лекарств
Установлено, что гипертония приводит к изменению обьема сердца и структуры сердечной мышцы. Говоря о «ремоделировании сердца», врачи имеют в виду изменения формы, размеров, структуры полостей сердца, его биохимических и функциональных свойств под действием разных факторов, в том числе и повышенного кровяного давления.
Гипертония является также главнейшей причиной инсульта и почечной недостаточности. Инсулт — это острое нарушение мозгового кровообращения головного мозга, которое приводит к повреждению тканей мозга и нарушениям в его работе. 30% случаев инсульта приводят к смерти, а 60% — к инвалидности. Основными причнами инсульта являются повышенное кровяное давление и атеросклероз сосудов головного мозга.
Врач должен разработать тактику лечения, с учетом оценки риска возникновения у пациента осложнений гипертонии.
Факторы, которые учитывают при оценке риска возникновения осложнений гипертонии
1. Основные факторы риска:
- Возраст (у мужчин > 55 лет, у женщин > 65 лет);
- Курение;
- Дислипидемия. Риск осложнений гипертонии значительно возрастает, если уровень общего холестерина в крови > 6,5 ммоль/л (> 250 мг/дл), или уровень липопротеинов низкой плотности («плохого» холестерина) > 4,0 ммоль/л (> 155 мг/дл), или уровень липопротеинов высокой плотности («хорошего» холестерина) < 1,0 ммоль/л (< 40 мг/дл) у мужчин и 102 см у мужчин и > 88 см у женщин).
2. Наличии поражений органов-мишеней:
- Гипертрофия левого желудочка сердца;
- На УЗИ видны признаки утолщения стенок сосудов (толщина внутренней оболочки сонной артерии > 0,89 мм) или есть атеросклеротические бляшки;
- Анализ крови показывает повышение концентрации креатина в сыворотке крови: у мужчин — 115-133 мкмоль/л (1,3 — 1,5 мг/дл), у женщин — 107-124 мкмоль/л (1,2 — 1,4 мг/дл);
- Микроальбуминурия — выделение белка альбумина с мочой, 30-300 мг/сутки;
- Соотношение альбумин/креатин >2,49 мг/ммоль (21 мг/г) у мужчин и > 3,49 мг/ммоль (30 мг/г) у женщин.
3. Сопутствующие заболевания:
- Сахарный диабет;
- Уровень глюкозы в плазме крови натощак >= 7,0 ммоль/л (126 мг/дл);
- Уровень глюкозы в плазме крови через 2 часа после еды >= 11,0 ммоль/л (198 мг/дл);
- Заболевания, связанные с нарушениями мозгового кровообращения:
- — Ишемический инсульт;
- — Кровоизлияние в мозг;
- — Транзиторная ишемическая атака;
- Болезни сердца:
- — Инфаркт миокарда;
- — Стенокардия;
- — Перенесенная хирургическая операция на коронарных сосудах;
- — Сердечная недостаточность;
- Заболевания почек:
- — Диабетическая нефропатия;
- — Почечная недостаточность (уровень креатина в сыворотке крови у мужчин > 133 ммоль/л или 1,2 мг/дл, у женщин > 124 ммоль/л или 1,4 мг/дл);
- Тяжелая форма ретинопатии (поражения сетчатой оболочки глазного яблока)
- Гипертония: первый визит к врачу
- Злокачественная артериальная гипертония
- Измерение артериального давления — пошаговая техника
Расшифровка анализов крови при опухоли головного мозга
К одной из опасных форм рака относится рак мозга, ведь он оказывает поражающее действие на главный центр регулировки всех систем организма. Недоброкачественные образования негативно влияют на лимфатическую, нервную системы, различные ткани мозга, быстро распространяясь. При раннем выявлении болезненных новообразований в 80 % случаев шансы прожить дольше увеличиваются. Какие есть методики диагностирования недуг, и какие анализы крови при опухоли головного мозга потребуется сдать? Эти и другие вопросы интересуют многих больных, которые столкнулись с данной проблемой.
Характеристика болезни
Головной мозг человека относится к органам центральной нервной системы. Он состоит из большого количества связанных между собой нейронов и их отростков.
Рак мозга является недоброкачественной опухолью головы, которая подразумевает первичное проявление злокачественного образования в мозге. Болезни такого течения наблюдаются редко, зачастую у людей возрастом более 50 лет.

В ходе заболевания нормальные клетки перерождаются в раковые. В организме здорового человека они появляются в необходимом количестве, а в нужное время умирают, предоставляя место новым. А вот что касается раковых клеток, то они бесконтрольно растут и не отмирают, когда нужно. Из-за их кучности происходит образование опухоли мозга.
Виды рака:
- Глиома (полиморфная, анапластическая) — один из распространенных типов, которые появляются из клеток глии – структурной основы головного мозга. Развитие опухоли происходит достаточно быстро и приводит к гибели человека за 12 часов.
- Медуллобластома образовывается на мозжечке, зачастую наблюдается у детей, может распространять метастазы. Проявляется недуг неустойчивой походкой, трясущимися конечностями. Когда нарушается отток спинномозговой жидкости, развивается гидроцефалия, которая характеризуется избыточным скоплением спинномозговой жидкости в полости черепа. Прогноз такой опухоли неблагоприятный.
- Первичный тип лимфомы – частое явление. Данной опухоли подвержены люди со сниженной иммунной системой, с диагнозом СПИД.
Факторы развития рака
Почему возникает рак, однозначного ответа не существует. Однако есть ряд причин, которые могут способствовать его образованию:
- Распитие спиртных напитков, курение.
- Вредные рабочие условия, местожительство на территории, загрязненной радиацией.
- Неоднократно травмированная ранее голова.
- Повторное образование опухоли, которая имеет развитие во всех ситуациях.
- Воздействие электромагнитных всплесков.
- Присутствие вирусов в кровеносной системе, инфекции стволового типа.
- Экспозиция с целью диагностирования (при обследовании одного заболевания наносится вред организму, вследствие чего может возникнуть другой недуг).
- Генетическая предрасположенность.
Признаки болезни
Симптомы рака проявляются, исходя из размера образования, и от привлечения пораженных отделов мозга. Изначально их выраженность минимальная с постепенным усилением.
Признаки рака имеют схожесть с симптомами при инсульте.
К наиболее распространенным проявлениям раковой опухоли относится:
- болезненность головы;
- рвота, тошнота – чаще по утрам;
- расстройство памяти, внимания;
- сбои в координации движения;
- быстрая потеря сил, слабость;
- изменение речи;
- ухудшение зрения;
- нарушение слуха;
- медленная утрата ощутимости нижних и верхних конечностей;
- спазмы;
- нарушения в поведении.
Диагностирование недуга
Предполагая о присутствии опухоли, назначают тщательные исследования на неврологическом уровне, а также магнитно-резонансную и компьютерную томографию.
С помощью биопсии можно подтвердить диагноз и выявить вид рака. Данная процедура имеет хирургический характер, при ней выполняется забор ткани из сомнительной зоны, который изучается под микроскопом на симптомы недоброкачественности.
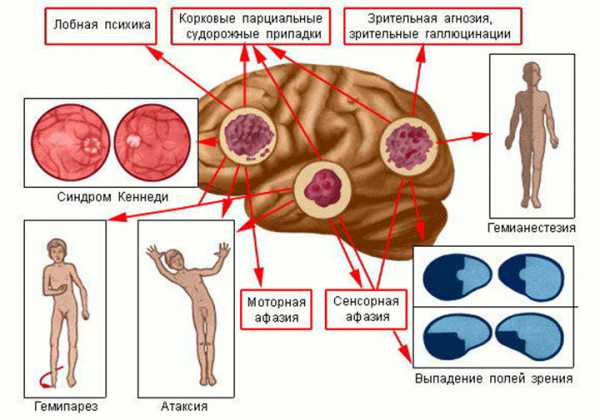
Помимо этого, больного направляют на сдачу лабораторных анализов, чтобы оценить общее состояние и работу важных органов.
- Общее исследование крови.
- Коагулограмма.
- Печеночные ферменты.
- Электролиты.
- Креатин, мочевина.
Лабораторная диагностика не способна распознать опухоль, однако с ее помощью выявляют вспомогательные явления, стадии, которые предполагают болезни, в их числе и онкологические недуги.
Нередко в лабораторных условиях происходит исследование ликвора. Онкологические болезни мозга определяют по очень высокому наличию белка, который превышает норму в 3 раза, и по сдержанному цитозу, сформированному лимфоцитами.
КТ и МРТ дают возможность обнаружить образование в мозге, а также определить, каких оно размеров и где располагается. У МРТ более высокая чувствительность по отношению к опухолевой ткани.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Спинномозговая пункция является процедурой, в ходе которой берут образец из спинного мозга. Потом пробу изучают на присутствие в ней раковых клеток. В жидкости также можно обнаружить присутствие отдельных маркёров (веществ, указывающих на имеющуюся опухоль). Пункционная игла вставляется посередине между 3 и 4 поясничными позвонками.
Изучение анализов
Есть несколько методов обнаружить рак. Одним из встречающихся является анализ на онкомаркеры головного мозга.
Благодаря общему анализу крови можно определить только присутствие неясных по возникновению отклонений. Это могут быть как безобидные простуды, так и серьезные онкологические процессы.
По быстроте проседания эритроцитов, количеству гемоглобина выявляется наличие болезней почек, печени, желчного пузыря, заболевания крови. Состав крови информирует о ряде различных болезней, также и онкологии. В случае отклонений от средних показателей при общем исследовании крови специалист отправит больного на дополнительные обследования.
Если есть подозрение на рак, чаще всего будут назначены анализы крови на онкомаркеры.
Онкомаркерами являются характерные вещества, указывающие на недоброкачественное разделение клеток. К ним относят:
- продукты обменных явлений;
- частицы, которые сохранились после разложения образования;
- ферменты.
Данные составляющие в чрезмерном объеме вырабатываются клетками, которые не были затронуты недугом.
Существует перечень неинвазивных способов обнаружения данной субстанции в разных органичных жидкостях, в которые она выделилась.
Из-за своей особенности маркеры дают возможность обнаружить, где именно образовалась опухоль и на какой стадии она развивается. Также есть маркеры без привязки к отдельному органу. По их присутствию определяют только формирование онкологического недуга.
При раке мозга получить пробу для проведения биопсии трудно, а иногда невозможно. Пункцию чаще всего проводят только перед оперативным вмешательством, чтобы окончательно поставить диагноз. Потому анализ крови при раке считается более предпочтительным вариантом.
Сегодня, сдавая кровь при определении онкомаркеров на рак головного мозга, их невозможно обнаружить. Так как маркеры, которые подобны этому виду образований, до сих пор не выявлены. При этом отказываться от сдачи анализов не стоит. Ведь имеются различные маркеры, появление которых будет указывать на формирующийся патологический процесс. Их концентрированность растет, если появляются метастазы в мозге.
Онкомаркеры, подлежащие исследованию
Различают следующие виды онкомаркеров, которые могут указать на формирование злокачественного явления:
- Альфа-фетопротеин.
- ПСА.
- СА 15-3.
- CYFRA 21-1.
Альфа-фетопротеин
Когда происходит формирование злокачественного образования, данный вид маркера проявляется самым первым. Его возникновение в анализах говорит об однозначном диагнозе – рак.
Маркер присутствует и в кровеносной системе здорового организма, насыщенность которого не превышает 10 НГ/1 мл крови.
Для выявления показателя этого вещества делают иммунохимический либо иммуноферментный анализ. Исходя из выбранного способа, расшифровка результатов будет происходить по-разному. Подозревая присутствие рака, концентрированность маркера выявляют в плазме, плевральной, кистозной, асцитической жидкостях.
ПСА
Определить данный тип маркера возможно лишь у мужской половины населения, так как он обобщается предстательной железой.
У тех, кто старше 40 лет, его скопление не обязано превышать 4 НГ/1 мл крови.
Когда мужчина младше 40 лет, показатель должен составлять меньше 2,7 НГ/1 мл крови.
Увеличение показателя дает возможность обнаружить как новообразование на простате, так и иные патологии, которые включают и рак мозга. Чтобы выявить это, берут анализ крови из вены. Сдается он натощак с утра.
СА 15-3
Анализ определяется лишь у женской половины населения. Он более типичен при раковых образованиях в груди. Его наибольшая насыщенность будет указывать на присутствие метастаз, проникающих и в части мозга. Нормальным показателем является до 20 НГ/1 мл крови. Если показатель составляет 20 – 30 НГ/1 мл крови, значит, есть возможность предполагать о формировании ракового образования. В случае превышения насыщенности более, чем 50 НГ/1 мл крови, определенно имеются раковые очаги в мозге.
Сдача крови осуществляется из вены.
CYFRA 21-1
Анализ обнаруживает недоброкачественные образования, являясь частью цитокератина 19, входящего в группу растворяющихся внутри клетки белков. Из них осуществляется развитие цитоскелета.
Когда вследствие некроза образования происходит разрушение клеток, они выкидываются в кровеносную систему. Этот анализ обладает высокой ощутимостью к немелкоклеточной и плоскоклеточной онкологии легких. При метастазировании любого из недугов в мозг концентрирование маркера растет. Помимо этого, показатель повышается, если недоброкачественная опухоль в мозге дала метастазы в легкие. Норма 3,5 НГ/1 мл крови.
В качестве профилактики следует обследоваться раз на год по программе ЧЕК-АП, несмотря на быстрый или же медленный рост образования. Благодаря этой программе больные любой возрастной категории смогут выявить раковый процесс в мозге и внутренних органах и приступить к терапии.
Осциллограмма головного мозга что это такое - Лечение гипертонии
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
Лейкоэнцефалопатия головного мозга характеризуется развитием нарушений со стороны белого вещества мозга. Это заболевание изначально описывается в качестве сосудистого слабоумия. Чаще всего этот недуг возникает у людей в пожилом возрасте.
Что такое лейкоэнцефалопатия в области головного мозга? Это прогрессирующее заболевание, как правило, хроническое. С течением времени патологические изменения сопровождаются появлением деменции.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Полное уничтожение нервных клеток происходит вследствие нарушений со стороны процессов кислородного питания и кровоснабжения. Эти факторы способствуют развитию микроангиопатии, что чревато изменением плотности белого вещества. Подобное состояние указывает на то, что в организме присутствуют нарушения процессов циркуляции крови.
Заболевание может протекать в нескольких разновидностях. В соответствии с формой патологического процесса и назначается лечение.
Мелкоочаговая (сосудистого генеза)
При сосудистой лейкоэнцефалопатии головного мозга происходит медленное поражение полушарий мозга, что сопровождается появлением клинической симптоматики. Возникает эта форма заболевания на фоне гипертонии, сопровождаемой скачками артериального давления.
В группу риска включены мужчины в возрасте от 55 лет. В основном заболевание возникает у тех людей, родственники которых также сталкивались с подобными нарушениями. Патологические изменения со стороны белого вещества со временем приводит к старческому слабоумию.
Лейкоэнцефалопатия сосудистая прогрессирующая возникает на фоне следующих причин:
- Атеросклероз. Наличие липидных бляшек является серьезным препятствием движению крови в области мозговых артерий.
- Сахарный диабет. Способствует сгущению крови и, соответственно, затруднению ее движения.
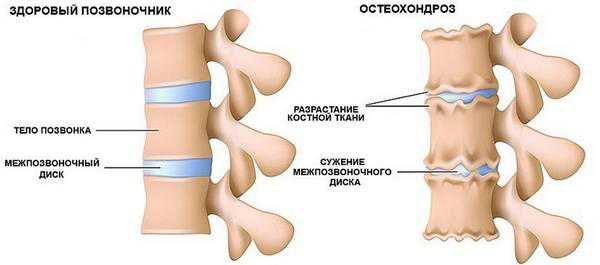
- Патологии позвоночного столба. Возникает вследствие травмы или врожденных факторов и является причиной недостаточного снабжения головного мозга питательными веществами и кислородом.
Что это такое мелкоочаговая лейкоэнцефалопатия сосудистого генеза? Это последствия лишнего веса, злоупотребления алкогольными напитками и курением, нарушения в рационе питания и недостаток физической активности. Наличие факторов риска требует проведения профилактики развития патологических нарушений еще до тех пор, пока не появились симптомы заболевания.
Мультифокальная (прогрессирующая)
Эта форма нарушений со стороны головного мозга представляет собой вирусное поражение нервной системы. Этот процесс сопровождается выраженным разжижением белого вещества. Основные причины возникновения отклонений – снижение иммунитета. Мультифокальная лейкоэнцефалопатия носит агрессивный характер и может стать причиной летального исхода.
Что такое перивентрикулярная лейкоэнцефалопатия? Это развитие когнитивных нарушений, которые могут варьироваться от выраженной деменции до легких дисфункций. При очаговой форме заболевания наблюдается неврологическая симптоматика. Это чревато развитием нарушений речи и зрения.
Чаще всего эта форма заболевания встречается у больных с приобретенным или врожденным иммунодефицитом. В группу риска входят люди, у которых отмечается СПИД или ВИЧ.
Перивентрикулярная (очаговая)
Характеризуется поражением подкорковой структуры в области головного мозга. Возникает вследствие хронической ишемии и гипоксии. Развивается в области мозжечка и ствола головного мозга.
Что такое перивентрикулярная лейкоэнцефалопатия? Это поражение двигательных ядер в области продолговатого мозга. Развивается стремительно и сопровождается выраженными нарушениями двигательной активности.
Симптоматика лейкоэнцефалопатии
Чаще всего развитие лейкоэнцефалопатии сопровождается постепенным нарастанием клинической картины. Среди первичных проявлений можно выделить рассеянность, неловкость и апатичность. Человек становится неуклюжим и слезливым. Как правило, происходит снижение умственной работоспособности. Постепенно нарушается сон, возникает раздражительность и мышечный гипертонус.
Развитие клинической картины:
- Нарушение координации движений и шаткость походки, появление выраженной слабости в области конечностей;
- Возможен односторонний паралич нижних или верхних конечностей;
- Отмечается нарушение речи и зрительных функций;
- Появляются скотомы и гипестезия;
- Снижается интеллект и появляется спутанность сознания;
- Присутствует слабая степень слабоумия и гемианопсия;
- Больной страдает от дисфагии, недержания мочи и эпиприступов.
Очаговая неврологическая симптоматика прогрессирует достаточно быстро. У больного могут присутствовать псевдобульбарный и паркинсонический синдром. При осмотре практически во всех случаях отмечаются сбои со стороны интеллектуально-мнестических функций.
Больной страдает от постуральной неустойчивости. Расстройства со стороны психики сочетаются с постоянным беспокойством, тошнотой, головными болями и онемением конечностей.
Практически во всех случаях больные не воспринимают то, что им требуется помощь, поэтому к врачу их, как правило, приводят родственники.
Постановка диагноза
При развитии мультифокальной прогрессирующей лейкоэнцефалопатии, сосудистой и перивентикулярной форме заболевания, требуется проведение комплексной диагностики, включающей в себя следующие процедуры:
- Консультация и визуальный осмотр на приеме у врача-невролога;
- Забор анализов: кровь, определение уровня наркотических веществ и алкоголя;
- Допплерография, МРТ, КТ, ЭЭГ;
- ПЦР, биопсия головного мозга и люмбальная пункция.
Поддерживающая медикаментозная терапия
Полностью вылечиться от лейкоэнцефалопатии человек не может. Несмотря на это, в обязательном порядке необходимо отправиться к врачу, который назначит поддерживающую лекарственную терапию. Эти мероприятия необходимы для остановки прогрессирования заболевания и активации функций головного мозга.
Высокую эффективность дают противовирусные препараты, которые обладают жирорастворимыми функциями. К сожалению, в настоящее время большинство лекарств, оказывают только водорастворимое действие, что существенно усложняет процесс лечения. Именно поэтому при лейкоэнцефалопатии лечение должен назначать опытный специалист, что увеличивает шансы пациента на остановку прогрессировании патологических изменений в области головного мозга.
Рекомендованные препараты
Тактика лечения заболевания разрабатывалась на протяжении многих лет. Специалисты испробовали ряд лекарственных препаратов, которые обладают различной эффективностью в борьбе с лейкоэнцефалопатией:
- Препараты для улучшения мозгового кровообращения – «Кавинтон», «Пентоксифиллин»;
- Средства, обладающие ангиопротекторными свойствами – «Плавикс», «Циннаризин», «Курантил»;
- Ноотропные лекарства – «Ноотропил», «Пирацетам»;
- Противовирусная терапия – «Кипферон», «Ацикловир»;
- Противовоспалительные препараты — «Фрагмин», «Гепарин»;
- Адаптогены – «Экстракт алоэ», «Стекловидное тело»;
- Витамины А, Е и В;
- Лекарства, обладающие антидепрессивными свойствами – «Прозак».
В качестве мер, дополняющих комплексную терапию назначается рефлекто- и физиолечение. В обязательном порядке больной посещает сеансы дыхательной гимнастики и массажа в области воротниковой зоны. Высокой эффективностью обладает иглоукалывание и мануальная терапия.
Для пациентов детского возраста медикаментозная терапия заменяется физиотерапевтическими и гомеопатическими препаратами.
Прогноз заболевания
К большому сожалению, в настоящее время не разработано терапии, которая бы помогла полностью излечиться от лейкоэнцефалопатии. Если меры вообще не приняты, то продолжительность жизни больного составляет не более 6 месяцев с того момента, как появились симптомы поражения центральной нервной системы.
Проведение антивирусного лечения способствует увеличению продолжительности жизни больного до 12 месяцев. В некоторых случаях сроки выживаемости составляют 1,5 года с того момента, как появились первые изменения со стороны мозговых структур.
Меры профилактики или дельные советы в заключении
Учитывая тот факт, что развитие любой формы лейкоэнцефалопатии происходит на фоне иммунодефицита, для исключения развития заболевания необходимо соблюдать все возможные меры по ее профилактике. Каждый человек должен заботиться о сохранности защитных сил организма и укреплять их. В обязательном порядке должны быть приняты меры для профилактики ВИЧ и СПИД.
Основные меры:
- Избирательность половых партнеров и использование средств, которые делают половые акты безопасными.
- Отказ от употребления наркотиков.
- Своевременное лечение заболеваний, связанных со скачками артериального давления и закупоркой сосудов.
Чем опасно давление 180 на 80 и как лечить такое состояние
Артериальное давление – важный параметр. По нему врачи делают предположение о том, как работает сердечно-сосудистая система человека. Определить наличие выраженного скачка можно не только по показателям тонометра. Если давление 180 на 80, появляется ряд дополнительных признаков, свидетельствующих о том, что человеку нужна медицинская неотложная помощь.
Что означает повышение давления до 180 на 80
Цифры на тонометре показывают давление, которое оказывается на стенки сосудов. По первому показателю судят об интенсивности сокращения миокарда, когда кровь выталкивается в артерию. Вторая цифра показывает давление в артериях, когда миокард расслаблен.
Если верхняя отметка (систолическое давление) повышена, а нижняя (диастолическое) – осталась в норме, можно предположить и артериальную гипертензию изолированного типа. Часто возникает в пожилом возрасте, когда сосуды теряют свою эластичность, а в их стенках происходит накопление кальция.
Слишком высокие показатели свидетельствуют о гипертоническом кризе, серьезной патологии надпочечников и почек. Почти всегда они показательным при запущенном пиелонефрите и простатите.
Если не знаете, когда давление 180 на 80 – что это значит, нужно сразу же вызвать скорую помощь, поскольку лекарства должны быть назначены в зависимости от причины и предпосылок, которые привели к проблемам со здоровьем.
Существует несколько особенностей, о которых нужно помнить людям, впервые столкнувшимся с такой проблемой:
- Повышенное артериальное давление может сохраняться от 2-3 часов до нескольких суток;
- Гипертония, достигшая больших значений, имеет тенденцию к рецидивам;
- Повышение тонуса сосудов иногда обусловлено выбросом адреналина и норадреналина, которые приводят к спазмам сосудов.
Почему повышается давление
Причины повышения давления до 180 на 80 связаны с гипертонической болезнью, заболеваниями нервной системы и эндокринных органов. Первопричиной могут быть и гормональные нарушения. Если есть один из указанных факторов, любое негативное обстоятельство может привести к появлению симптоматики:
- Стрессы;
- Чрезмерное употребление поваренной соли;
- Ожирение;
- Курение;
- Климатические изменения;
- Увеличенные физические нагрузки.
Под влиянием факторов происходит увеличение сердечного выброса и тонуса артериол, повышение объема циркулирующей крови.
Опасность давления 180 на 80
При таких показателях мы видим, что диастолическое давление значительно отстает в показателях. Это говорит о нарушении венозного возврата в кровеносном русле. На фоне этого формируется гиперволемия. При ней происходит увеличение объема циркулирующей крови и плазмы.
У сосудов происходит спазм, что является компенсаторной реакцией. Но она не может длиться постоянно.
Постепенно сосуды теряют способность к саморегуляции, что становится причиной увеличения поступления крови к головному мозгу. В результате развивается отек головного мозга, происходит формирование ишемии. В некоторых случаях результатом такого повышенного давления становится внутримозговое кровоизлияние, острый ишемический инсульт. Он может быть дополнен отеком легких и инфарктом миокарда.
Симптомы
Независимо от причин, по которым произошло увеличение давления до 180 на 80, проявления всегда одинаковые. Отмечаются:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
- Сильные головные боли;
- Потемнение в глазах;
- Шум в ушах;
- Ощущение тяжести в области сердца.
К выраженной мозговой симптоматике относится спутанность сознания, мелькание мушек перед глазами. Возможны судорожные приступы. Они появляются на фоне повышенной слабости. Любая физическая активность приводит к учащенному пульсу и одышке. Кожные покровы краснеют, особенно это хорошо видно в области щек.
Если речь идет о гипертоническом кризе, то для него характерным является резкое начало, что приводит к нарушению работы жизненно важных органов. В момент резкого повышения давления может наблюдаться озноб, избыточная потливость и чувство раздражительности.
Иногда гипертензия не сразу дает о себе знать. Поэтому обратить внимание стоит на бессонницу, частые головные боли.
Первая помощь
Часто возникает вопрос: что делать при давлении 180 на 80? До приезда скорой помощи нужно:
- Обеспечить человеку полный покой. Он касается как физического состояния, так и эмоционального.
- Устранить звуковые раздражители, сделать свет более мягким.
- Обеспечить доступ свежего воздуха. Расстегните верхние пуговицы на рубашке, если они есть.
Чтобы рефлекторные реакции стали менее выраженными, на теменную область положите лед, а на икроножные мышцы горчичники. Это приводит к правильному перераспределению кровотока. Под воздействием холода происходит спазм сосудов, снижение явлений ишемии. Горчичники нужны для обеспечения притока крови к ногам.
Каждые 10 минут измеряйте свое давление. При его дальнейшем повышении можно использовать прием, который поможет стабилизировать состояние. Для этого потребуется на каждом вдохе задерживать дыхание на 10 секунд. Если указанные мероприятия не дали результата, примите Нитроглицерин или Липрил.
Часто при давлении 180 на 80 больного госпитализируют для установления причины гипертонического криза. Происходит экстренное введение парентеральных форм гипотензивных средств. Пациент должен находиться во время лечения в положении лежа, то головной конец кровати поднимается примерно на 45 градусов. это позволяет снизить ортостатическое давление.
Лечение
Медикаментозное лечение
Для устранения симптоматики и лечения назначается курс медикаментов:
| Тип лекарства | Цель и особенности приема | Примеры |
| Лекарства для снижения АД | Они должны быть в каждой домашней аптечке. Принимать лучше всего до наступления гипертонического криза, когда давление только стало повышаться. | Нифедипин, Анаприлин. Таблетка кладется под язык для медленного рассасывания. |
| Мочегонные препараты | Дают возможность снизить нагрузку на сосуды головного мозга, снизить внутричерепное давление. | Гипотиазид, Триампур. |
| Спазмолитики | Употребляются в том случае, если под рукой нет средств для снижения АД. Принимаются при условии, что ухудшение состояния связано со спазмом сосудов. | Но-шпа, Спазмалгон. |
| Альфа-адреноблокаторы | Вводятся внутривенно. Происходит расширение сосудов. Благодаря этому сопротивление в сторону периферии ослабевает. | Доксазозин, Артезин, Альфузозин. |
При повышенных отметках систолического давления не применяются нитраты. От них может произойти дилатация сосудов головного мозга. Это приведет к ухудшению общего состояния. Нельзя употреблять и алкоголь ни в каких количествах. спиртосодержащие напитки сначала оказывают на сосуды расширяющее действие, но потом резко приводят к спазму сосудов.
Народные методы лечения
Их можно применять только по рекомендации доктора. Если давление повысилось на фоне стресса, выпейте экстракт валерианы или пустырника. Многие начинают пить зеленый чай. Но не рекомендуется этого делать, если давление больше 150/90 мм рт. ст. Лучше отдать предпочтение чаю с мелиссой. Он расслабляюще действует на сосуды. Можно пить свежевыжатый гранатовый сок.
В последние годы популярны акупунктурные методы. При резком повышении давления можно надавить на мочку уха. Это позволит улучшить состояние. повторять процедуры следует каждые 5-10 секунд на протяжении 15 минут. Через 5 мин. повторите всю процедуру.
Массаж
Есть техники, которые можно применять, когда артериальное давление только начало повышаться. Упор делается на воротниковой зоне с переходом на область шеи. Прорабатывается верхняя часть груди, затылок.
Все действия должны выполняться аккуратно, без спешки. Если все сделать правильно, то практически сразу наступает улучшение состояния. Противопоказан массаж при тяжелых формах сахарного диабета, наличии опухолей или в период наступления гипертонического криза.
Профилактика
Если давление поднялось до отметки 180 на 80, велика вероятность, что при отсутствии режима и возникновении негативных факторов, ситуация повторится. Негативно скажется на здоровье ненормативный рабочий день, небольшая продолжительность сна. Следует уменьшить количество употребления соли и продуктов с большим содержанием животного жира.
Вызывает повышение давления:
- Употребление в больших количествах белковой пищи;
- Кофеиносодержащие напитки;
- Алкоголь;
- Курение.
Эти вещества укрепляют сосуды, улучшают работу сердца. Они же помогают организму быстрее избавиться от избыточного количества жидкости. При давлении 180 на 80 следует увеличить количество полинасыщенных кислот. Они полезны при гипертонии, расширяют сосуды. Для их получения естественным способом следует есть морепродукты.
Молочные продукты должны быть ограничены, упор лучше сделать на кефире, ряженке, йогуртах. Обратите внимание на цитрусовые и фрукты, овощи зеленого цвета. Пользу принесет травяной чай из ромашки, шиповника.
Осциллограмма головного мозга что это - Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
Гипертоническая болезнь очень распространена у пожилых пациентов, так среди лиц старше 65 лет доля гипертоников составляет 60-80%. Нельзя отрицать и тот факт, что течение заболевания у данной группы больных имеет ряд особенностей, которые следует учитывать при подборе лечения.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Бытует мнение о том, что высокое давление у пожилых людей является нормой и его вообще не нужно лечить, так как его снижение неизбежно приведет к ухудшению кровоснабжения всех органов, в том числе головного мозга и сердца. Но все это верно только отчасти.
Вопрос был тщательно исследован во многих крупных исследованиях, после чего был сделан вывод о том, что допустимый безопасный уровень давления в любом возрасте является 139/89 мм рт.ст., все что выше этого, требует лечения. Чтобы не быть голословным, речь идет о следующих исследованиях — «HYVET trial«; «MRC trial«; «MRC trial» (к сожалению, переводов на русский нет, но если вы задались целью проверить эту информацию, то это вас не остановит).
Тем не менее, по результатам этих же исследований были выявлены случаи, когда чрезмерное снижение давления приводило к появлению, у некоторых пациентов, симптомов нарушения кровоснабжения головного мозга, что требовало уменьшения дозы препаратов с целью подбора оптимального давления для конкретного больного. Однако, чаще всего такая ситуация наблюдалась при снижении давления до более низких цифр, чем этого требовалось.
В подавляющем большинстве случаев подобных проблем не возникало при показателях близких к 140/90 мм рт.ст. Следует отметить, что с подобной ситуацией можно столкнуться и у относительно молодых пациентов, с исходно высоким давлением, особенно если нормализация давления произошла очень резко. Но в большинстве случаев, организму просто нужно время для адаптации к новым условиям и симптомы проходят самостоятельно даже без отмены лечения.
Другой проблемой у пожилых пациентов является так называемая изолированная гипертензия, о ней говорят тогда, когда систолическое давление превышает отметку «139», а диастолическое остается нормальным — ниже отметки «90», например: 190/80 мм рт.ст. Дилемма заключается в том, что при лечении таких пациентов происходит снижение как верхнего, так и нижнего давлений, а как оказалось, если нижнее давление спускается ниже 60-65 мм рт.ст., это повышает риск инфаркта и инсульта.
Таким образом, относительно лечения гипертензии у пожилых действуют следующие рекомендации:
- Начальные дозы препаратов должны быть уменьшены вдвое.
- Снижение давления нужно проводить, по возможности постепенно в течение нескольких недель или месяцев.
- На фоне лечения, диастолическое давление должно быть выше 60-65 мм рт. ст.
Еще одной проблемой у пожилых является так называемая «ортостатическая гипотензия» – это резкое снижение давления, возникающее при смене положения тела, особенно когда человек переходит из положения лежа в положение стоя. Резкое снижение давление даже на 20-30 мм.рт. ст. может вызвать головокружение и обморок, при этом медикаменты часто могут усугублять эту проблему.
Вот какие факты известны об ортостатической гипотензии:
- ортостатическая и/или постпрандиальная (после приема пищи) гипотензия обнаруживается у 20% пожилых пациентов с изолированной систолической гипертензией.
- Пожилые люди с ортостатической гипотензией падают значительно чаще, чем те, у которых ортостатической гипотензии нет.
- Медикаментозное лечение у пожилых пациентов направленное на нормализацию давления связано с повышенным риском перелома бедра в течение первых двух месяцев после начала терапии.
Именно поэтому об ортостатической гипотензии нужно знать еще до начала лечения, чтобы учесть это при выборе доз и количества препаратов. Сделать это не сложно, для этого достаточно иметь тонометр: сначала пациенту измеряют давление лежа, затем его просят встать и измеряют давление через 2 — 5 минут.
Об ортостатизме говорят в тех случаях, если имеется хотя бы один из приведенных ниже критериев:
- Снижение систолического давления на 20 мм рт.ст. и более.
- Снижение диастолического давления на 10 мм рт.ст. и более.
- Появление неврологических симптомов, например головокружение.
Что касается группы препаратов, которые наиболее подходят для лечения – это медикаменты из группы блокаторов кальциевых-каналов длительного действия (нифедипин-ретард, лерканидипин, амлодипин). Если такого лечения не достаточно к ним может быть добавлен ингибитор АПФ (эналаприл, кпатоприл, лизиноприл, периндоприл или рамиприл) и/или тиазидный диуретик. (гидрохлортиазид). Бета-блокаторы (карведилол, биспоролол, метпоролол, атенолол) не являются препаратами выбора, но могут использоваться если у пациента имеется еще и ишемическая болезнь сердца.
Но не забывайте, что как бы нам не хотелось помочь вам лучше понимать затронутую тему, без врача решить такую проблему вам вряд ли удастся. Однако, если вам окажется по силам понять и переосмыслить эту статью, то такая осведомленность сможет сильно удивить вашего лечащего врача.
Лечение и профилактика атеросклероза сосудов головного мозга
Часто становится заметным, что пожилые люди очень неряшливы и ворчливы. Виновником этого явления считается не плохое настроение или резкость поведения людей старшего поколения, а нарушения жирового обмена организма.
Нарушение этого процесса является фактором развития многих заболеваний, что чревато тяжелыми последствиями и появлением осложнений. Одним из таких заболеваний можно назвать атеросклероз головного мозга.
Статистика гласит, что симптомами данной болезни страдают в большинстве мужчины от 50 лет, реже – молодые люди. Здесь профилактика играет далеко не последнюю роль, именно поэтому нужно разобраться в причинах возникновения и методах лечения заболевания.
Общие сведения о заболевании
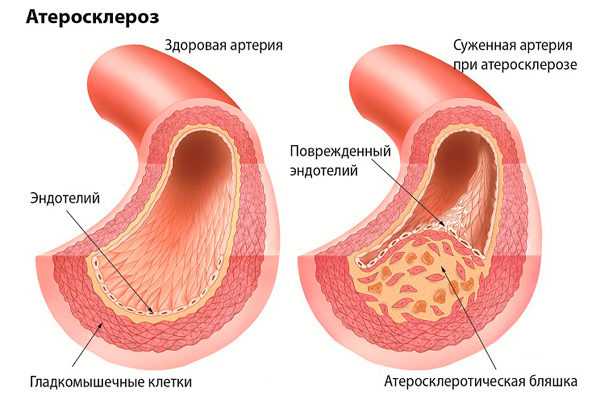
Атеросклероз (в переводе с греческого athḗra, кашица + sklḗrōsis, затвердевание) – это заболевание хронического характера, при котором холестерин откладывается в стенке сосуда, то есть начинает формироваться атеросклеротическая бляшка.
Размеры бляшки с течением времени увеличиваются.
На следующем этапе происходит сужение просвета, после чего сосудистая стенка начинает воспаляться, а сосуд перестает нормально функционировать
Также в головном мозге можно обнаружить:
- очаги некроза (размеры могут быть довольно разными);
- кисты;
- тромбы сосудов.
Как результат, уменьшается поступление крови к органу, нарушается его работоспособность, что является прямой угрозой инсульта. Вначале можно не заметить симптомы этого заболевания, так как оно развивается постепенно. Личная неосмотрительность и неосторожность пациента часто может привести к развитию разных осложнений или инвалидности.
Болезнь имеет довольно обширную симптоматику. Многие признаки можно спутать с проявлением других заболеваний. Мало того, обнаруживают их не сразу. Самые основные из них определяют, наблюдая за психологическим состоянием и поведением человека. Как правило, пациент очень рассеян и невнимателен, проявляет высокую раздражительность к окружающей среде, эмоционально неустойчив.
На фоне всего у пострадавшего снижается память, появляется бессонница и очень часто наблюдается головокружение и состояние обморока. Врачи напоминают, что главный симптом – сильная головная боль, которая возникает впоследствии нехватки кислорода.
Игнорирование всех описанных выше симптомов, может вызвать ишемический или геморрагический инсульт и энцефалопатию.
Именно поэтому, профилактика атеросклероза сосудов головного мозга является неотъемлемой частью жизни каждого, кто заботится о своем здоровье.
Лечение и профилактика недуга
Профилактикой заболевания сосудов головы называют комплекс методов для его предупреждения, облегчения или устранения всех симптомов.
Развитие атеросклероза сосудов головного мозга способствует возникновению и прогрессированию серьезных осложнений не только в работе головного мозга, но и других органов человека.
Чтобы уберечь себя от негативных последствий, нужно не допустить формирования холестериновых отложений на стенках сосудов головы.
Этому содействует:
- поддержание нормального обмена жиров в организме;
- тренировка сердца.
Для предотвращения этой болезни рекомендуется кардинально поменять рацион питания. Правильное, сбалансированное питание — это основа деятельности организма. Для этого просто нужно знать, какие продукты провоцируют развитие атеросклероза.
Сюда относят продукты с большим содержание животного жира, сливочное масло, сахар, кофе и черный чай. Они могут вызвать повышение холестерина в крови. Но это не значит, что нужно и вовсе их не есть, просто требуется придерживаться баланса. Плюс ко всему, необходимым условием считается отказ от вредных привычек и борьба со стрессами, а также плохим настроением.
Также одной из основных рекомендаций является употребление витаминов или биологически активных добавок. Ускорение обмена веществ и вывод всех токсинов из организма – результат употребления данных препаратов.
Но нужно принять к сведению, что некоторые из них не рекомендуется принимать вместе с диетой, поэтому важно проконсультироваться у специалиста.
Медикаментозное лечение сосудов головы поэтапное и зависит от стадии этого заболевания. Основное задание при лечении атеросклероза это устранение нарушения обмена жиров.
Дальше будут приведены некоторые лекарства, которые прописывают пациентам.
Для того чтобы остановить всасывание холестерина в кровь употребляют Холестирамин и Колестипол. Употребляя таблетки Симвастатина, Аторвастатина или Ловастатина можно уменьшить атеросклеротические бляшки, снизить риск их разрыва. Пробуркол снизит уровень холестерина, а также увеличит количество белка в крови. Весьма действенным будет прием препаратов никотиновой кислоты и ионообменных смол в борьбе с этой болезнью.
При наличии диагноза атеросклероз сосудов принимают средство известное под названием Танакан, задание которого нормализация обмена веществ в клетках организма, улучшение микроциркуляции крови и кровообращения головного мозга. Таблетки принимают во время приема пищи. Длительность лечения варьирует до трех месяцев.
Цена медикаментов варьируется от 150 рублей и выше. Естественно, мгновенного эффекта выздоровления не будет. Этот процесс очень долгий.
Использование нетрадиционной медицины
Свою лепту вносит и народная медицина. При подтверждении атеросклероза ранней стадии можно самим приготовить домашнее лекарство.
Очень действенным окажется лечение средствами на основе кукурузного масла. Рецепт приготовления очень прост, необходимо смешать мед, сок лимона и масло.
Лучшим средством для распада холестерина называют сок редьки с маслом растительного происхождения.
Сок свежего картофеля принимают утром натощак. Также к этому добавляют морковный сок. Эффект можно будет увидеть уже на второй месяц приема лекарства.
Красное вино сузит сосуды, а настой из ягоды боярышника еще одно чудесное средство. Также список полезных продуктов пополняют чеснок и лимон, которые обладают лечебными свойствами.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
В борьбе с этим заболеванием используют пиявок. Этот нетрадиционный метод называется гирудотерапия. Сам метод довольно непривычен, но, по словам специалистов очень эффективный. Таким образом, пациент избавляется от боли в голове, улучшается его общее состояние. Естественно, как и у каждого метода или препарата здесь есть противопоказания. Поэтому лучше не экспериментировать со своим здоровьем, а проконсультироваться с врачом.
Основа народной медицины – лекарственные травы, оказывающие помощь при любых симптомах и заболеваниях. Атеросклероз не исключение. Отвары на основе таких растений, как ромашка, бессмертник, укроп, клевер или пустырник избавят от симптомов и дадут облегчение. Все что нужно для приготовления настоев — залить травы кипятком и дать настоятся. Принимать нужно по одной ложке перед каждым приемом еды.
Приятный сюрприз ждет всех любителей спорта. Укрепить, оздоровить общее состояние поможет лечебная гимнастика и йога. Сам комплекс занятий нужно делать ежедневно, длиться он должен не более 40 минут.
ЗАДАТЬ ВОПРОС ДОКТОРУ
как к вам обращаться?:
Email (не публикуется)
Тема вопроса:
Вопрос:
Последние вопросы специалистам:
- Помогают ли капельницы при гипертонии?
- Если принимать элеутерококк, это понижает или повышает давление?
- Можно ли голоданием лечить гипертонию?
- Какое давление нужно сбивать у человека?
Ишемия головного мозга: симптомы и лечение
Ишемия головного мозга – патологическое состояние, при котором вследствие нарушения мозгового кровообращения мозг недополучает кислород. Развивается заболевания по причине сужения сосудов мозга или закупорки их просветов тромбами.
Причины
Выделяют две основные причины, приводящие к ишемии сосудов головного мозга: гипертония и атеросклероз. При высоком артериальном давлении происходит спазм сосудов. Атеросклеротические изменения способствуют отложению внутри сосудов излишков жира, и постепенно просвет кровеносной трубки сужается. Полная закупорка может спровоцировать опасное для жизни пациента острое состояние – ишемический инсульт.
 Кроме этого, есть группа факторов, при наличии которых вероятность возникновения ишемии заметно увеличивается. К ним относятся:
Кроме этого, есть группа факторов, при наличии которых вероятность возникновения ишемии заметно увеличивается. К ним относятся:
- нарушения ритма сердечной мышцы;
- патологии венозного русла;
- заболевания сердечнососудистой системы;
- генетически обусловленные ангиопатии, аномалии кровеносных сосудов;
- компрессионные повреждения сосудов;
- системные (васкулиты) и эндокринные (диабет) патологии;
- амилоидоз церебральной формы;
- болезни крови (повышенная вязкость).
Также способствует развитию ишемии отравление СО (угарным газом) или другими летучими токсическими веществами.
Симптомы и виды ишемии
При ишемии мозга происходит нарушения тока крови во многих отделах ЦНС с одновременным очаговым повреждением мозгового вещества. Протекает заболевание по-разному.
Преходящая форма
Больной жалуется на боли в глазных яблоках, головную боль, рвоту, вдруг возникшее головокружение, небольшой шум в ушах. Могут появляться судороги и кратковременная потеря сознания. Нарушается моторика кишечника, мышечный тонус снижается, ноги становятся «ватными». Если патологические изменения при ишемии происходят в средней мозговой артерии, наблюдаются расстройства осязания, речи, нарушается координация.
Симптомы ишемии мозга данной формы могут исчезнуть сами через некоторое время. Однако они не проходят для организма бесследно: патологические процессы затрагивают височную и затылочную доли мозга, мозжечок. Чтобы избежать осложнений, при первых признаках ишемии необходимо обратиться к врачу.
Острая форма
Протекает по типу ишемического инсульта. Клиника яркая, развивается стремительно. Симптоматика зависит от локализации патологического очага. Основные признаки болезни: нарушение речи, координации, зрения, слабость в конечностях, головокружение, затуманенное сознание. Человек не может полноценно выполнять привычные действия: чистить зубы, надевать одежду, у него наблюдаются провалы в памяти. Требуется обязательная лекарственная коррекция с последующей комплексной реабилитацией.
Резко возникшая головная боль, рвота, мелькание перед глазами мушек, потеря сознания – симптомы ишемии сосудов головного мозга, при появлении которых нужно немедленно вызвать «скорую».
Хроническая форма
При хронической ишемии головного мозга симптоматика появляется постепенно. При этом с течением времени «старые» симптомы усугубляются, ухудшается общее состояние больного.
Выделяют 3 степени заболевания.
Для 1 степени ишемии характерны признаки: тяжесть и боли в голове, головокружение, повышенная утомляемость, слабость, перепады настроения. Человеку становится трудно что-либо запомнить, сконцентрировать свое внимание. У него нарушается сон.
При 2 степени хронической ишемии мозга к вышеперечисленным проявлениям болезни присоединяется неврологическая симптоматика. Головокружения становятся постоянными. Нарушается походка, больной впадает в депрессивное состояние, психические процессы тормозятся, он не способен контролировать свои действия. Появляются эмоционально-личностные расстройства.
 Если при указанных выше симптомах ишемии головного мозга лечение не проводится, патология прогрессирует. Развивается ее 3 степень, которая характеризуется двигательными нарушениями, бесконтрольным мочеиспусканием, нарушением речи, появлением поверхностного и учащенного дыхания. Человек не может вспомнить, как выполнять элементарные бытовые действия (утрачивает способность сам себя обслуживать). Наблюдается распад личности. Такой пациент нуждается в сторонней помощи.
Если при указанных выше симптомах ишемии головного мозга лечение не проводится, патология прогрессирует. Развивается ее 3 степень, которая характеризуется двигательными нарушениями, бесконтрольным мочеиспусканием, нарушением речи, появлением поверхностного и учащенного дыхания. Человек не может вспомнить, как выполнять элементарные бытовые действия (утрачивает способность сам себя обслуживать). Наблюдается распад личности. Такой пациент нуждается в сторонней помощи.
Ишемия у новорожденных
Ишемия головного мозга у новорожденного – патология, для лечения 3 степени которой не найдено эффективных лекарственных методик.
Провоцирующими факторами развития заболевания являются:
- болезни матери в период беременности (инфекционные, эндокринные, сердечнососудистые, легочные);
- поздний токсикоз;
- маловодие;
- преждевременная (или поздняя) родовая деятельность;
- патология плаценты;
- многоплодная беременность;
- возраст роженицы (более 35 лет, до 18 лет);
- тяжелые роды;
- рождение крупного ребенка;
- кесарево сечение;
- обвитие плода пуповиной;
- применение в родах стимуляторов родовой деятельности;
- наличие у беременной женщины вредных привычек.
Возникает ишемия мозга у новорожденных по причине нарушения плацентарно-маточного кровообращения. В результате гипоксии плода происходит отмирание отдельных участков головного мозга.
У малыша заметна повышенная возбудимость, тремор, беспричинный плач. Наблюдается понижение мышечного тонуса, слабый глотательный и сосательный рефлекс. В некоторых случаях отмечается косоглазие, гидроцефалия, ассиметрия лица. В тяжелых случаях – судороги и кома.
Своевременное адекватное лечение на ранних стадиях позволяет успешно бороться с ишемией у новорожденных.
Лечение
Лечением ишемии головного мозга занимается невролог. Проходит оно в стационаре. Любое лечение направлено на восстановление или нормализацию кровообращения у пациента.
Медикаментозная терапия
Лекарственное воздействие направлено на восстановление в области ишемии нормального кровообращения и стабилизацию метаболических процессов в мозговой ткани.
Используют следующие группы препаратов:
- ангиопротекторы – лекарственные средства, стимулирующие метаболизм и улучшающие мозговое кровообращение (билобил, нимодипин);
- сосудорасширяющие – снимают спазм кровеносных сосудов (пентоксифиллин, средства на основе никотиновой кислоты);
- ноотропные средства – способствуют стимуляции умственной деятельности, улучшают память (цереброзин, пирацетам);
- антиагреганты – препятствуют формированию в кровеносном русле тромбов (дипиридамол, аспирин).
Лечение ишемии длится 2 месяца, курсов в год – два.
Оперативное лечение
Хирургическое вмешательство показано при 3 степени ишемии, в случае отсутствия эффекта от консервативной терапии. Среди наиболее популярных методик: стентирование сонной артерии, эндартерэктомия каротидная.
Последствия
Тяжелые последствия ишемии головного мозга наступают обычно в случае неэффективности лечения на поздних стадиях патологического процесса. К ним относятся: постоянные головные боли, умственная отсталость, замкнутость, неспособность находится в социуме, трудности в обучении.
Своевременная диагностика ишемии и вовремя начатая терапия позволяют избежать осложнений и необратимых процессов в головном мозге.
Видео о профилактике ишемии головного мозга:
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе