Нормальная и условно патогенная микрофлора не обнаружена
Рост микрофлоры не обнаружен что это значит - Все о беременности

Бакпосев на микрофлору – диагностическая процедура, которая подразумевает высеивание мочи или мазков (биологического материала) на определение питательной среды. Проводится такая манипуляция с целью точного установления вида бактерий или грибов, вызвавших развитие той или иной патологии.
Зачастую подобный анализ назначают гинекологи и урологи при подозрении на наличие у пациента венерических болезней, ЗППП и патологических процессов в области мочевыделительной системы и почек.
Но показаниями к проведению бакпосева могут стать и другие заболевания, требующие повышенного внимания медиков.
Что это за процедура, какова ее суть, и когда она необходима? Давайте разбираться по порядку.
к оглавлению ↑
Зачем нужен анализ
Посев мочи на флору – это анализ, который направлен на выявление в образце биологического материала патогенных и условно патогенных бактерий. После определения вида микроорганизмов, обнаруженных в моче или мазке, пациенту назначается вторая диагностическая клиническая процедура – антибиотикограмма.
Она нужна для определения, к каким группам противомикробных препаратов те или иные бактерии более всего чувствительны. То есть, врач на основании полученных данных может назначить пациенту препарат узкого спектра действия, необходимого для ликвидации конкретного вида болезнетворных бактерий.
Выше мы упоминали такой термин, как условно патогенная микрофлора. Ее выявление в биологическом образце тоже имеет довольно большое значение, поскольку помогает предотвратить или излечить болезнь на ранней стадии ее развития.
Что это такое условно патогенная микрофлора? Если говорить простыми словами, то УПМФ – это группы бактерий, которые в норме обитают в организме человека, не причиняя ему никакого вреда.
Однако при создании благоприятных условий они способны стремительно размножаться, вызывая развитие патологического процесса в организме своего носителя.
Нередко такие бактерии вырабатывают устойчивость к различным группам медикаментозных препаратов (в том числе, и к антибиотикам), что значительно усложняет и удлиняет процесс выздоровления.
Приведем небольшой пример. В норме в организме у каждого здорового человека обитает небольшое количество грибков рода Кандида. Они являются возбудителями такой неприятной патологии, как молочница, или кандидоз. Пока они мирно обитают в клетках, переживать об этом не стоит.
Но как только возникнут неблагоприятные внешние факторы (стресс, переохлаждение и др.), грибки начнут быстро размножаться, приводя к развитию молочницы. То есть, говоря проще, эти грибы считаются потенциально опасными (условно патогенными), однако пока они находятся в состоянии покоя, приписывать себе мнимый хронический кандидоз не стоит.
к оглавлению ↑
Посев на микрофлору имеет ряд преимуществ перед другими клиническими методиками, направленными на исследование мочи и других биологических образцов. Основными преимущества этого анализа являются:
- высокая точность, что дает возможность получить максимально правдивые данные;
- возможность провести тест с любым биологическим материалом – мочой, семенной жидкостью, слюной, мокротой и т. д.;
- возможность назначить максимально эффективный препарат, с помощью которого можно быстро излечить ту или иную патологию.
Посев мочи на микрофлору имеет также свои недостатки, среди которых на первое место выдвигается довольно продолжительное время ожидания результатов исследования. К тому же собрать материал для такого теста не так просто, как для ОАМ или пробы по методу Нечипоренко.
к оглавлению ↑
Показания к проведению бак посева на микрофлору
Анализ на посев – довольно распространенный метод тестирования биологического материала, который каждый день назначают сотням пациентов. Однако для этого должны иметься определенные показания, одним из которых является подозрение на наличие болезнетворных микроорганизмов в крови человека.
Так когда принято назначать бактериальный посев? Показаниями к проведению этого теста являются следующие патологии (или подозрение на наличие таковых):
- Цистит. В данном случае проводится не только посев на микрофлору, но и на чувствительность к антибиотикам. Почитайте, что показывает общий анализ мочи при цистите.
- Хламидиоз.
- Гонорея.
- Трихомониаз.
- Уреаплазмоз.
- Вагинальный кандидоз.
- Бактериальные вагиниты.
Эти заболевания мочеполовой системы чаще всего требуют анализа на микрофлору. Но есть и другие, при которых этот тест тоже играет довольно серьезную роль. Это респираторные патологии инфекционного характера.
- Ангина. Любой вид тонзиллита – бактериальный, кандидозный, гнойный и др. – может стать основанием для взятия мазка. В этом случае проводится посев из зева на микрофлору.
- Воспаление легких или пневмония – анализ мокроты.
- Туберкулез.
Это еще далеко не весь список показаний для проведения бак посева на микрофлору. К тому же исследуется не только урина и мокрота, но также кровь, кал, лимфа и другие материалы.
к оглавлению ↑
Бактериологический посев на флору и антибиотикограмма играют важную роль в выявлении болезнетворных бактерий, их разновидности и чувствительности к противомикробным препаратам. Несмотря на то, что эти исследования дополняют друг друга, они имеют разные принципы и способы расшифровки результатов. Для начала давайте разберемся с тем, как проводят бакпосев.
к оглавлению ↑
Суть процедуры
Посев на флору и АЧ – это две тесно взаимосвязанные процедуры, поэтому за первой, как правило, сразу же следует вторая. Исключением являются только те случаи, когда в исследуемом биологическом материале не было обнаружено патогенных микроорганизмов.
Примечание. Патогенная флора – это группы различных бактерий, которые не присутствуют в организме у здоровых людей. Их попадание в него происходит под воздействием внешних факторов, и приводит к развитию инфекционных патологий.
Именно на их обнаружение нацелен бактериальный посев.
к оглавлению ↑
Бак посев на флору подразумевает культуральный посев образца биологического материала на питательную среду. При этом учитывается приблизительная группа микроорганизмов, которая, по мнению врача, привела к развитию заболевания у пациента.
Например, если речь идет о герпесвирусной инфекции, соскоб с везикулярной сыпью вживляется в куриный эмбрион. Если на протяжении нескольких суток положительная динамика роста вируса не наблюдается, результат считается отрицательным.
То же самое касается и других патогенных микроорганизмов и грибов. Для каждой группы используется особая среда, которая будет способствовать росту бактерий.
Следующим этапом анализа мочи (или другой биологической жидкости) на микрофлору является помещение питательной среды с проросшей культурой в специальный аппарат – термостат. Там емкость находится на протяжении определенного периода времени.
После окончания положенного отрезка времени емкость извлекается из термостата, затем лаборантом проводится визуальная оценка цвета, количества и плотности прорастания бактериальных колоний.
При расшифровке и записи полученных данных используется такое понятие, как колониеобразующая единица, или КОЕ (1 бактериальная клетка).
Именно по этому критерию исчисляется количество микроорганизмов в образце биологического материала пациента.
к оглавлению ↑
Как прочитать полученные данные?
Расшифровка посева на флору и АЧ играет первостепенную роль в диагностике различных заболеваний. Различают 4 степени бактериальной обсемененности в образце биологического материала.
- При первой степени рост микрофлоры очень медленный, практически незаметный. Ее произрастание происходит исключительно в условиях жидкой среды.
- Вторая степень характеризуется рост микроорганизмов, относящихся только к одному определенному виду. При этом их число не превышает 10 колоний, и растут они только в довольно плотной среде.
- При третьей степени патогенная микрофлора произрастает в плотной твердой среде, но их число не превышает 100 колоний.
- При четвертой степени число колоний превышает 100 бактериальных клеток, произрастающих на твердой питательной среде.
Как понять эти данные? Первая и вторая степени свидетельствуют о том, что микрофлора несколько загрязнена, но это не является критическим показателем.
Третья и четвертая степени указывают на наличие явного воспалительного или инфекционного процесса, протекающего в организме человека.
При этом патологию вызвали именно те микроорганизмы, которые проросли в искусственно созданной лаборантами среде.
к оглавлению ↑
Мазок из зева – как прочитать результат?
Расшифровка мазка из зева на микрофлору несколько отличается от той, которая рассчитана под другой биологический материал (сперму, влагалищные выделения, мочу и др.). Чтобы понять данные, записанные на специальном медицинском бланке, необходимо знать, какие показатели считаются самыми оптимальными.
Если лаборант указал на листе, что количество тех или иных бактерий не превышает 10 в 4 степени, это означает, что переживать не о чем. Это допустимая норма для любого пациента.
При превышении количества колоний показателей 10 в 5 степени, то это считается тревожным звонком, извещающим об активном росте условно патогенной микрофлоре в ротовой или носовой полости (в зависимости от того, для подтверждения какого диагноза был взят мазок из зева). Крайне редко лаборант может указать количество микроорганизмов 10 в 1 степени. Это говорит о том, что уровень бактерий слишком мал, чтобы вызвать ту или иную ЛОР патологию.
к оглавлению ↑
Как расшифровать данные антибиотикограммы?
Немаловажную роль играет также посев на чувствительность к антибиотикам. Он помогает установить, к каким именно группам противомикробных лекарств более всего чувствителен проросший вид бактерий.
Суть процедуры проста. После определения с помощью бакпосева типа бактерий, вызвавших возникновение у пациента недомогание, с этими микроорганизмами проводится тест на их чувствительность к антибиотикам. Для этого используются те препараты, которые, по мнению врача, целесообразно применять в данном конкретном случае.
Расшифровка данных о чувствительности к антибиотикам может проводиться несколькими способами. Каждый из них довольно информативен, поэтому разобраться с обоими сможет даже человек без медицинского образования.
к оглавлению ↑
Способ первый – плюсы
Лаборант выдает бланк, где указан тип возбудителя инфекции, а также список препаратов, которые к нему чувствительны. Возле каждого названия лаборант ставит плюсы – от 1 до 3. Далее расшифровка анализа на чувствительность к антибиотикам проводится по такой схеме (цифра в списке означает количество плюсов).
- Резистентность микроорганизмов к данному препарату высока, поэтому применять его нецелесообразно.
- Микроорганизмы не слишком чувствительны к медикаментозному средству, поэтому его использование также не приведет к быстрому выздоровлению.
- Бактерии высокочувствительны к лекарству, что означает высокую вероятность его эффективности при лечении недуга у больного.
Иногда вместо плюсов могут ставиться «птички» (галочки), расшифровка числа которых соответствует количеству плюсиков, указанных в вышеприведенном списке.
к оглавлению ↑
Система обозначения S, R, I
В некоторых бланках вместо галочек и плюсов можно встретить условные буквенные обозначения S, R, I. Многие пациенты ломают голову над тем, что бы это могла означать. На самом деле все довольно просто, к тому же практически во всех медицинских документах, где записываются полученные данные, сбоку дано объяснение, как их трактовать.
Так какой же является расшифровка антибиотикограммы S, R, I?
S – микроорганизмы чувствительны к тому или иному препарату.
R – лечение выбранным лекарством не даст результата по причины высокой резистентности микробов к нему.
I – бактерии умеренно чувствительны, поэтому лучше поискать более эффективное лекарство.
Как видно, «все гениальное – просто». Бак посев мочи и других образцов биологических материалов на чувствительность к антибиотикам помогает не только назначить правильное лечение, но и сохранить драгоценное время, предотвратив тем самым возникновение осложнений имеющегося у пациента заболевания.
Источник: http://vseproanalizy.ru/bakposev-na-mikrofloru-pokazaniya-rasshifrovka.html
Бактериологический посев (бакпосев) – это микробиологическое лабораторное исследование биологического материала человека путем его посева на определенные питательные среды при определенном температурном режиме с целью выявления наличия в нем любого количества патогенных и условно-патогенных микроорганизмов и дальнейшего решения задач специфического лечения.
Бакпосев
При выделении определенных микроорганизмов проводится второй немаловажный анализ – антибиотикограмма – определение чувствительности обнаруженных патогенов к антибактериальным препаратам и бактериофагам.
Преимуществами бактериологического посева являются:
• Высокая специфичность метода (то есть перекрестных ложных реакций не наблюдается).• Возможность исследовать абсолютно любую биологическую жидкость человека.
• Лечебная цель – определение чувствительности выявленного микроба к тому или иному лечебному средству (антибиотикограмма), что позволяет с достаточно высокой точностью проводить лечебные назначения.
Недостатки бактериологического посева:
• Длительность получения результата.• Высокие требования к забору материала.
• Определенные требования к квалификации персонала бактериологических лабораторий.
Показания для проведения бактериологического исследования
Применение микробиологического метода исследования достаточно широко распространено в медицинской практике, в частности, в инфекционных болезнях, гинекологии, урологии, хирургии, отоларингологии, онкологии и других. Безусловным показанием для необходимости проведения бакпосева являются любое воспалительное заболевание органов и систем организма человека, подозрение на септический процесс.
Материал для бакпосева
Для исследования забираются следующие биологические среды организма человека: носоглоточная слизь, слизь из зева, секрет бронхиального дерева (мокрота), испражнения (кал), слизь уретры, цервикального канала, секрет простаты, моча, кровь, спинномозговая жидкость, грудное молоко, желчь, содержимое кист, воспалительных очагов, раневое отделяемое.
Баклаборатория
Какие микроорганизмы можно выявить при бакпосеве
В слизи носа и зева можно обнаружить гемолитические стрептококки (Streptococcuc pyogenes, Streptococcuc agalactiae), пневмококки (Streptococcuc pneumoniae), золотистый стафилококк (Staphylococcus auereus), коринобактерии дифтерии (Corynebacterium diphtheriae), гемофильную палочку (Haemophilus influenzae типа b), менингококк (Neisseria meningitidis), листерии (Listeria).
В испражнениях пытаются выявить кишечную группу бактерий – салмонеллы и шигеллы (Salmonella spp., Shigella spp.) иерсинии (Iersiniae spp.
), тифо-паратифозную группу бактерий (Salmonella typhi, Salmonella paratyphi A, Salmonella paratyphi B), условно – патогенные возбудители кишечных инфекций, анаэробные микробы, возбудителей пищевых токсикоинфекций, а также обследовать кал на дисбактериоз кишечника.
В содержимом ран, биопунктате, гнойном отделяемом можно выявить псевдомонады или синегнойную палочку (Pseudomonas aeruginosa).
Слизь урогенитального тракта обследуют на предмет наличия в ней возбудителей инфекций, передающихся половым путем – гонококка, трихомонады, грибов (Neisseria gonorrhoeae ,Trichomonas vaginalis, грибы рода Candida), уреаплазму (Ureaplasma urealyticum), микоплазму (Mycoplasma hominis), листерии (Listeria), также можно исследовать мазок на бактериальную флору.
Кровь можно посеять (обследовать) на стерильность.
Такие материалы, как грудное молоко, моча, секрет простаты, соскоб, мазок, раневое содержимое, суставная жидкость, желчь исследуют на общую обсемененность (бактериальную флору).
Что представляет собой бактериологический посев?
Материал для исследования в бактериологической лаборатории помещают (делают посев) на специальные питательные среды. В зависимости от желаемого поиска того или иного возбудителя или группы возбудителей посев производится на разные среды.
Например, это может быть избирательная или элективная питательная среда (для роста какого-то одного возбудителя, рост других микробов при этом угнетается), примером которых может быть свернутая лошадиная сыворотка для выявления возбудителей дифтерии или среда с селенитом или с солями желчных кислот для обнаружения кишечных возбудителей.
Другим примером могут быть дифференциально-диагностические среды (среда Гисса), которые используются для расшифровки бактериальных культур. При необходимости с жидких питательных сред делают пересев на твердые среды с целью большей идентификации колоний.
Бакпосев. Колонии на твердой среде
Затем питательные среды помещают в термостат (специальный прибор), в котором создаются благоприятные условия (температура, влажность и др.) для роста и размножения возбудителей, в термостате среды находятся определенное время.
Далее проводят контрольный осмотр выросших колоний микроорганизмов, которые называют «культурой микроорганизмов». При необходимости проводят микроскопию материала колоний с предварительной окраской специальными красителями.
Что оценивается при контрольном осмотре? Это форма, цвет, плотность колоний, после дополнительного исследования – способность разлагать некоторые неорганические и органические соединения.
Далее проводят подсчет возбудителей.
При микробиологической исследовании учитывается такое понятие, как колониеобразующая единица (КОЕ) – одна микробная клетка, способная образовать колонию, или видимая колония микробов.
По КОЕ возможно определить концентрацию или количество микроорганизмов в исследуемом образце. Подсчет КОЕ проводится разными методами: подсчетом колоний под микроскопом, методом серийных разведений, секторным методом.
Правила забора биологического материала для бактериологического посева
Качество проводимого бактериологического посева во многом зависит от правильности забора материала для исследования.
Нужно помнить простое правило: стерильная посуда и стерильные инструменты! Несоблюдение этих требований приведет к контаминации (внешней обсемененности материала представителями кожи и слизистых, окружающей среды, не имеющих клинического значения), что автоматически сделает исследование бессмысленным. Для забора материала используют стерильную посуду, которая выдается в самой бактериологической лаборатории на руки пациенту при амбулаторном обследовании, для забора испражнений, мочи. Из различных очагов воспаления забор проводится только стерильными инструментами (шпатели, петли, ложки) специально обученным медицинским работником (в поликлинике обычно это медсестра инфекционного или смотрового кабинетов).
Кровь и мочу собирают в сухие пробирки, остальные материалы в посуду с транспортной питательной средой.
Стерильная посуда для забора мочи и испражнений
Другое правило: забор материала до начала антибиотикотерапии! На фоне приема антибиотиков результат будет существенно искажен. Если принимали такие препараты, то прекратить их прием за 10 дней до исследования и сообщить врачу о факте приема любых антибактериальных препаратов.
Должна быть обеспечена быстрая доставка в лабораторию! Микроорганизмы могут погибнуть при высыхании, изменении кислотности. Например, кал должен быть доставлен в теплом виде.
При заборе мочи: после утренних гигиенических процедур забирается средняя порция утренней мочи в количестве 10-15 мл в стерильную посуду. Доставить в лабораторию в течение 2х часов.
При заборе мазка из зева и носа: нельзя утром чистить зубы, полоскать рот и нос дезинфицирующими растворами, пить и есть.
Забор испражнений должен производиться утром стерильной лопаточкой в стерильную посуду в объеме 15-30 гр. Недопустимо попадание в пробу мочи. Доставка в течение 5 часов. Не допускается замораживание или ночное хранение. Собирать кал без применения клизм и слабительных.
Кровь для бакпосева берется до начала антибиотикотерапии на фоне подъема температуры в стерильную пробирку в количестве не менее 5 мл (детям), не менее 15 мл (взрослым).
Мокрота собирается утром натощак в стерильный контейнер во время приступа кашля со слизью. Перед забором почистить зубы и прополоскать рот кипяченой водой. Доставить в лабораторию в течение 1 часа.
Грудное молоко собирается после гигиенической процедуры. Околососковая область обрабатывается тампоном, смоченным 70% этиловым спиртом. Первые 15 мл сцеженного молока не используются. Затем 5 мл сцеживается в стерильный контейнер. Доставить в течение 2х часов.
Отделяемое половых органов: у женщин забор проводится не ранее, чем через 14 дней после менструации, не ранее чем через 1 месяц после отмены антибиотиков, желательно в течение 2х часов не мочиться; у мужчин – не рекомендуется мочиться в течение 5-6 часов до взятия пробы.
Сроки готовности бактериологического посева
При исследовании слизи из носоглотки результат будет готов через 5-7 дней, исследование испражнений займет около 4-7 дней.
При обследовании соскоба урогенитального тракта длительность исследования займет 7 дней. Посев на общую флору длится 4-7 дней. Больше всего по длительности готовится кровь на стерильность – 10 дней.
Однако самый ранний предварительный результат могут дать через 3 дня.
Результат бактериологического исследования
Результатом бакпосева является как качественная оценка (сам факт наличия возбудителя в исследуемом образце), так и количественная оценка (концентрация возбудителя в материале).
Расшифровка количественного результата проводится самым простым способом. Выделяют 4 степени роста (обсемененности) микроорганизмов в исследуемом материале. Для 1 степени роста характерен скудный рост только на жидкой среде, на твердой – роста нет; для 2 степени – рост на плотной среде до 10 колоний одного вида; для 3 степени – от 10 до 100 колоний; для 4 степени – более 100 колоний.
Это важно для условно-патогенной флоры, при выявлении которой 1 и 2 степень не считают причиной болезни, это просто свидетельствует о загрязненности материала для исследования, 3-4 степени указывают на этиологию (причину) заболевания. Если выделена патогенная флора, то учитываются все без исключения выделенные колонии, то есть все 4 степени.
Результат подсчета колоний в КОЕ/мл расшифровывается следующим образом: 103/мл означает обнаружение 1 колонии; 104/мл – от 1 до 5 колоний; 105/мл – рост 5-15 колоний; 106/мл – более 15.Количественный результат важен не только для определения степени обсемененности, но и контроля правильности проводимого лечения.
Антибиотикограмма
Определение чувствительности выделенного микроорганизма к тому или иному антибактериальному препарату является важной составляющей бактериологического исследования. Набор препаратов, к которому чувствителен или резистентен возбудитель, и является антибиотикограммой.
Антибиотикограмма
Чувствительность возбудителя – это восприимчивость к лекарственному препарату, то есть антибиотик подействует на рост и размножение микроба. Резистентность – устойчивость возбудителя к тому или иному препарату, то есть антибактериальный препарат не подействует.
Антибиотикограмма выдается в определенных единицах измерения – минимальной ингибирующей концентрации (МИК).
Врач инфекционист Быкова Н.И.
Источник: https://medicalj.ru/diacrisis/d-immunology/588-bakposev
Оказавшись в благоприятных условиях (оптимальный тепловой режим, среда, влажность, наличие пищевых “пристрастий”), все микроорганизмы начинают активно расти и размножаться. Это закон природы.
В случае если подобные процессы происходят в организме человека, под воздействием изменения микрофлоры развивается заболевание или какая-либо патология.
Определить возбудителя, его количество, вид и то, как он реагирует на медикаментозные средства, можно, сделав бакпосев на микрофлору.
Другие инновационные диагностические обследования не всегда могут с точностью идентифицировать бактерию, выдавая ложноположительные или ложноотрицательные результаты. К ним относят полимеразную цепную реакцию, иммуноферментный анализ и другие методы.
Каждый вид бактерий требует индивидуальных условий проживания: определенный уровень кислотности, влажности, вязкости, осмотических свойств. В лабораторных условиях, чтоб определить возбудителя заболевания, его сеют на определенные среды, учитывая особенности дыхания, питания и размножения микроорганизмов.
Существуют среды, на которых могут размножаться и расти несколько разных типов бактерий. Такие условия проживания называются универсальными (среда Сабуро, тиогликолевая). Другие предназначены только для одного штамма (например, стафилококк и стрептококк сеют на солевой или кровяной агар).
Цель и значимость диагностики
Микроорганизмы, которые попадают на слизистые оболочки и кожу человека, можно разделить на следующие группы:
- Нормальная микрофлора – те бактерии, которые являются постоянными безопасными жителями. Без них организм человека не может правильно функционировать, поскольку представители нормальной микрофлоры участвуют в процессах переваривания пищи, синтезировании витаминов и ферментов. Недостаточное количество микроорганизмов приводит к развитию дисбактериоза или бактериального вагиноза.
- Условно-патогенные микроорганизмы – эти штаммы безопасны для человека только в случае крепкого иммунитета. Если условия их проживания изменяются, бактерии начинают активно расти и размножаться, вызывая патологию или заболевание.
- Патогенные (болезнетворные) микроорганизмы – в здоровом теле они не обитают. При случайном инфицировании вызывают развитие заболевания, даже летальный исход.
Бакпосев на микрофлору и чувствительность к антибиотикам имеет главную роль в процессе идентификации бактерий, их штамма, вида. Этот метод важен для диагностики заболеваний инфекционного генеза и болезней, передающихся половым путем.
Показания для проведения
Бакпосев на микрофлору в качестве самостоятельного анализа не проводится. Его назначает врач в тех случаях, когда есть подозрение на попадание в организм пациента болезнетворного возбудителя или активизации роста и размножения условно-патогенных бактерий.
Проводятся следующие диагностические мероприятия:
- урогенитальный бакпосев;
- бакпосев из носа, уха, зева, глаза;
- бакпосев на микрофлору из раны;
- бакпосев мочи, молока, желчи, спермы, кала;
- бакпосев на стафилококк, микоплазму, уреаплазму и других возбудителей.
Как расшифровать результаты
После получения результатов хочется сразу же с ними ознакомиться. На лабораторном бланке указывается следующее:
- Вид возбудителя на латинском языке. Перевод названий, как правило, вызывает у любопытных читателей наибольшую трудность. Ознакомившись с результатами, врач расскажет подробнее о виде возбудителя и особенностях его размножения.
- Количественные показатели роста микроорганизма. В большинстве случаев используют колониеобразующие единицы клеток на 1 мл материала. Например, бакпосев на микрофлору и чувствительность к антибиотикам мочи при нормальных показателях должен содержать до 103 КОЕ/мл. Результаты с большими показателями могут быть сомнительными или говорить о наличии воспалительного процесса.
- Уточнение патогенности штамма. В этом пункте указывают является ли микроорганизм болезнетворным или условно-патогенным, обитающим на слизистых оболочках организма человека.
Определение чувствительности возбудителя
В случае определения штамма патогенного микроорганизма, его в лабораторных условиях сеют на среды с антибиотиками. О тех средах, где рост будет наименьшим или отрицательным, специалисты делают пометки в бланке результата. Эти антибактериальные средства считаются наиболее эффективными при выборе лечения воспалительного процесса.
Так как бакпосев на микрофлору является достаточно длительным процессом (до 7 дней), в первую очередь назначают препараты, имеющие широкий спектр действия. Большинство микроорганизмов обладают устойчивостью к тому или иному медикаменту, а значит недельный прием может быть не только малоэффективными, но и существенно бить по карману пациента.
Антибиотикограмма, расшифровка которой также требует участия специалиста, позволит остановить выбор на единственном эффективном средстве. В лабораторном бланке указывают следующее:
- штамм и вид возбудителя, его количество в КОЕ/мл;
- названия антибактериальных препаратов с указанием чувствительности (R, S, I) и зоны.
Антибиотикограмма (расшифровка латинских букв) говорит о следующем:
- R – возбудитель устойчивый к препарату;
- I – микроорганизм проявляет умеренную устойчивость;
- S – бактерия чувствительная к данному антибиотику.
Подготовка к забору материала
Любые биологические жидкости и мазки, взятые со слизистых оболочек, могут служить материалом для диагностики. Чаще мазок на бакпосев назначают специалисты области урологии и гинекологии. Чтоб получить верные результаты, необходимо правильно подготовиться к забору материала.
Если посев проводят на основании крови пациента, то особой подготовки не требуется. Единственным условием является сдача анализа натощак. Медработник берет венозную кровь, соблюдая все необходимые правила асептики и антисептики.
Условия сдачи мочи немного отличаются. У здорового человека она находится в мочевом пузыре в виде стерильной биологической жидкости.
При прохождении мочи по женскому мочеиспускательному каналу небольшое количество кокков может попасть в материал, что учитывается при проведении диагностики и считается нормой (стафилококк и стрептококк, дифтероиды). У мужчин снабжение мочи бактериями происходит в передней части уретры.
Чтоб уменьшить возможность попадания других патогенных микроорганизмов следует придерживаться следующих правил:
- предварительный туалет половых органов;
- использование средней порции мочи;
- доставка в лабораторию на протяжении 2 часов после сбора материала;
- баночка для анализа должна быть простерилизована или приобретена в аптеке.
Если материал для бакпосева берут из прямой кишки, уретры, влагалища, цервикального канала, то это происходит в условиях частных лабораторий или лечебных учреждений. Подмываться, проводить спринцевание и использовать антисептики запрещено, поскольку это будет искажать правильность диагностики.
Бакпосев кала
Кишечный тракт имеет постоянных “жителей”, которые участвуют в процессах пищеварения, синтезе витаминов и ферментов. Соотношение бактерий является постоянным и может незначительно колебаться в ту или иную сторону.
При снижении иммунных сил, попадании в организм болезнетворных микроорганизмов или длительном приеме антибиотиков происходит нарушение нормального соотношения. Количество лактобактерий и бифидобактерий резко уменьшается, а их место могут занимать патогенные штаммы кишечной палочки, протей, клостридии, синегнойная палочка, дрожжевые грибы и др.
Кал для диагностики собирают в стерильный транспортный контейнер. Результат посева готов от 3 до 7 дней.
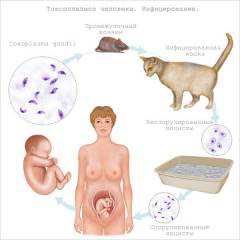
Посевы в период беременности
Во время вынашивания ребенка посев является обязательным методом диагностики и его проводят дважды: во время постановки на учет и в 36 недель. Мазок берут из половых путей, а также носа и зева. Таким образом, определяется наличие урогенитальных воспалительных процессов и носительство золотистого стафилококка. Также беременные сдают мочу для посева на стерильность.
Неприятностью, которая может обнаружиться, бывает кишечная палочка в мазке у женщин. Лечение такого состояния должно быть безотлагательным.
Особенно это касается беременных, ведь наличие патогенной микрофлоры может привести к инфицированию малыша во время прохождения по родовым путям.
Если обнаружена кишечная палочка в мазке у женщин, лечение назначает гинеколог. Используется сочетание местной терапии и системных препаратов.
Объектами поисков в период вынашивания ребенка становятся хламидии, грибы, микоплазмы, уреаплазмы, трихомонады.
Заключение
Бакпосев с антибиотикограммой – показательный метод диагностики, позволяющий верно дифференцировать возбудителя и эффективно подобрать схему терапии. Все методы забора материала являются безопасными и безболезненными.
Источник: http://fb.ru/article/272266/bakposev-na-mikrofloru-i-chuvstvitelnost-k-antibiotikam-osnovaniya-dlya-naznacheniya-analiza-rasshifrovka
Мазок на флору — часто назначаемый гинекологами анализ. Что он показывает и какие заблуждения на его счет существуют?
Данный анализ можно назвать «общим». Это первичная диагностика, которая позволяет врачу подтвердить или опровергнуть наличие воспалительного процесса во влагалище, уретре, цервикальном канале, а также сделать определенные выводы относительно возможной менопаузы или климактерических изменений у пациентки.
Как точно называется анализ:
- микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму — это официальное название;
- мазок из половых органов;
- бактериоскопия;
- микроскопия.
Используется для диагностики инфекционно-воспалительных процессов. Бактериоскопия позволяет обнаружить в половых органах женщины бактерии: простейшие микроорганизмы — гонококки, провоцирующие гонорею, трихомонады — возбудителя трихомониаза.
Также специалист в микроскоп увидит некоторые бактерии, грибы (Candida), ключевые клетки (признак бактериального вагиноза).
Вид микроорганизма определяется по форме, размеру, а также тому — окрашиваются он красителем или нет, то есть является грамположительным или грамотрицательным.
Кроме того, в мазке из каждой точки (берут из влагалища, уретры, цервикального канала) подсчитывается количество лейкоцитов в поле зрения. Чем их больше — тем сильнее выражен воспалительный процесс. Оценивается количество эпителия и слизи. Плоского эпителия особенно много у женщин репродуктивного возраста в период овуляции — в середине менструального цикла.
Микроскопическое исследование отделяемого женских половых органов — это возможность быстро оценить — здорова гинекологически женщина или нет и поставить один из четырех диагнозов:
- вагинальный кандидоз (молочница);
- бактериальный вагиноз (ранее называли гарднереллезом);
- гонорея;
- трихомониаз.
Если четких признаков одного из этих заболеваний нет, но мазок плохой, проводится углубленное изучение материала — выполняется бакпосев.
К содержанию
Причины для выполнения посева в гинекологии
- Если в мазке умеренное или большое количество лейкоцитов, но возбудитель инфекции не известен. Так как при микроскопии существует нижний предел выявляемости микроорганизмов: 10 в 4 — 10 в 5 степени.
- Если микроб выявлен, чтобы определить его чувствительность к антибиотикам.
- Если имеются признаки грибковой инфекции. Чтобы точно установить вид грибов и назначить эффективный антимикотический препарат.
Некоторые разновидности грибков, например, Кандида Альбиканс (Candida albicans — диплоидный грибок), очень опасны для будущих мам и могут спровоцировать инфицирование и преждевременный разрыв плодных оболочек.
Другие виды грибов Кандида можно не лечить, если нет патологических симптомов.
Если найдены ключевые клетки (признаки бактериального вагиноза), но кроме них присутствуют и другие микробы. Для идентификации.
К содержанию
В чем отличия между бакпосевом, мазком на флору и степень чистоты влагалища
В методе исследования. При общем мазке материал, нанесенный на стеклышко, окрашивают специальными красителями и смотрят под микроскопом. А когда делают бактериологическое (бакпосев, культуральное, микробиологическое) исследование, то его сначала «высеивают» на питательную среду. А потом, через несколько дней, смотрят под микроскопом — колонии каких микроорганизмов выросли.
То есть, если речь идет об экспресс анализе, вам дадут заключение только о количестве лейкоцитов, эпителия и слизи. Посев срочным не бывает
Также при микроскопии можно довольно быстро определить степень чистоты из влагалища. Здесь врач только оценивает соотношение между нормальной, условно-патогенной и патогенной микрофлорой.
Классическая оценка чистоты влагалища.
| I степень | Большое количество грамположительных палочек (Дедерлейна). Не много клеток плоского эпителия. |
| II степень | Присутствуют кокки в поле зрения. Но их количество не велико, в сравнении с грамположительными палочками. |
| III степень | Кокковая флора. Много лейкоцитов. |
| IV степень | Палочки Дедерлейна практически отсутствуют. Много условно-патогенных микроорганизмов. Сплошь лейкоциты. |
Обновленная таблица
| Степени | Признаки |
| I | Палочки Дедерлейна, плоский эпителий. |
| II | Негноеродные бактерии. Лейкоциты в норме. Диагноз: негнойный бактериальный кольпит. |
| III | Гноеродные (стафилококки, стрептококки, синегнойная палочка, гонококки и т. д.) микроорганизмы. Высокий уровень лейкоцитов. Гнойный бактериальный кольпит. |
| IV | Гонорея (обнаружены гонококки). |
| V | Трихомониаз (обнаружен трихомонады). |
| VI | Вагинальный кандидоз (обнаружены грибы). |
К содержанию
Что врачи не видят при микроскопии
- Беременность. Чтобы ее определить, мазок не нужен и не важно какой результат он покажет. Необходимо сдать анализ крови на ХГЧ, пройти гинекологический осмотр у врача или сделать УЗИ матки.
Можно определить хорионический гонадотропин в моче, но не в отделяемом из половых органов!
- Рак матки и шейки матки. Чтобы диагностировать злокачественное перерождение эндометрия, необходим гистологический материал, причем в большом количестве.
И забирают его непосредственно из матки при раздельном диагностическом выскабливании.
РШМ и другие патологии (эрозия, лейкоплакия, койлоцитоз, ВПЧ поражение, атипичные клетки и др.) ставят по результатам цитологического исследования.
Данный анализ берется непосредственно с шейки матки, из зоны трансформации, по определенной методике с прокрашиванием по Папаниколау (отсюда и название анализа — ПАП-тест). Еще его называют онкоцитологией.
- Не показывает такие инфекции (зппп) как:
- герпес;
- хламидиоз (хламидии);
- микоплазмы (микоплазмоз);
- уреаплазмы (уреаплазмоз);
- ВИЧ.
Первые четыре инфекции диагностируются методом ПЦР. А определить наличие вируса иммунодефицита по мазку с высокой точностью невозможно. Нужно сдать анализ крови.
К содержанию
Как подготовиться к сдаче анализа и когда он необходим
Мазок врач берет у пациентки на гинекологическом кресле (независимо от того — беременна она или нет) с помощью специальной щеточки или стерильной ложечки Фолькмана. Это совсем не больно и очень быстро.
Добиться хорошего, даже идеального мазка технически можно, если санировать влагалище хлоргексидином или мирамистином, например. Но какой в этом смысл?
Чтобы получить достоверный результат мазка, за 48 часов до его сдачи нельзя:
- спринцеваться;
- заниматься сексом;
- использовать какие-либо вагинальные средства гигиены, интимные дезодоранты, а также лекарства, если они не были назначены врачом;
- делать УЗИ с использованием вагинального датчика;
- проходить кольпоскопию.
- до посещения гинеколога или лаборатории, за 3 часа, не следует мочиться.
Сдавать мазки нужно вне менструального кровотечения. Даже если есть просто «мазня» в последний день месячных, лучше отложить исследование, так как результат наверняка будет плохим — выявится большое количество лейкоцитов.
Относительно приема алкоголя запретов нет.
Можно ли сдавать мазок при приеме антибиотиков или сразу после лечения? Нежелательно это делать в течение 10 дней после использования местного действия препаратов (вагинальных) и одного месяца по прошествии приема антибактериальных средств внутрь.
Микроскопическое исследование назначают:
- в плановом порядке при посещении гинеколога;
- при поступлении в гинекологический стационар;
- перед ЭКО;
- во время беременности (особенно, если часто бывает плохим мазок);
- если есть жалобы: необычные выделения, зуд, тазовая боль и т. д.
К содержанию
Расшифровка результатов: что считать нормой, а что — патологией в микрофлоре
Для начала предлагаем вашему вниманию таблицу, в которой отображены показатели так называемой первой степени чистоты. В ней нет упоминаний уретры (хотя материал забирается и оттуда), так как мы говорим о гинекологических заболеваниях. Воспалительный же процесс в мочеиспускательном канале лечит уролог.
| Показатель | Влагалище | Цервикальный канал |
| Лейкоциты | 0-10 в поле зрения | 0-30 в поле зрения |
| Эпителий | в зависимости от фазы мен. цикла | |
| Слизь | умеренно | |
| Трихомонады | нет | |
| Гонококки | нет | |
| Ключевые клетки | нет | |
| Кандиды | нет | |
| Микрофлора | грамположительные палочки | отсутствует |
Эпителий — количество эпителиальных клеток не считают, так как это не имеет диагностической ценности. Но слишком скудное количество эпителия говорит об атрофическом типе мазка — бывает у женщин в период менопаузы.
Лейкоциты — считаются в «поле зрения»:
- не более 10 — небольшое количество;
- 10-15 — умеренное количество;
- 30-50 — большое количество, женщина замечает патологические симптомы, а врач при осмотре диагностирует воспалительный процесс во влагалище и (или) на шейке матки.
Слизь (тяжи слизи) — в норме должна присутствовать, но большое ее количество бывает при воспалении. В уретре слизи быть не должно.
Палочковая флора или гр лактоморфотипы — норма, это защита влагалища от микробов.
Трихомонад, гонококков и ключевых клеток у здоровой женщины в шейке матки и во влагалище быть не должно. Кандиды в норме также отсутствуют. По крайней мере, в значимом количестве, которое выявляется при анализе на флору.
Годность мазка не большая. Но если женщина поступает в стационар, то у нее прямо там, при первичном осмотре на кресле, берут свежий.
Обычно результаты действительны 7-14 дней. Поэтому, если вам нужно его сдать перед операцией, сделайте это дня за 3 до поступления в больницу. Последним из назначенных анализов.
К содержанию
Что обнаруживают в бакпосеве
Расшифровать результат культурального исследования лучше всего сможет гинеколог. Но и вы сами, если прочтете информацию ниже, ориентировочно разберетесь в своем анализе.
Количество микроорганизмов может выражаться «крестами»:
- «+» – небольшое количество;
- «++» – умеренное количество;
- «+++» – большое количество;
- «++++» – обильная флора.
Но чаще количество представителей микрофлоры выражают в степенях. Например: клебсиелла: 10 в 4 степени. Кстати, это один из представителей энтеробактерий. Грамоотрицательная палочка, аэробный микроорганизм. Один из наиболее опасных возбудителей, хоть и является лишь условно-патогенным. Все потому, что клебсиелла резистентна (невосприимчива) к большинству антибактериальных средств.
Ниже мы опишем другие частые термины, которые встречаются в результатах исследования, или вы можете услышать от врача.
Soor — это кандидоз или по-другому — молочница. Лечится антимикотическими (противогрибковыми) препаратами.
Бластоспоры и псевдомицелий дрожжеподобных грибов — кандидоз или другое грибковое заболевание, обычно лечится аналогично молочнице.
Дифтероиды — условно-патогенные микроорганизмы, по результатам исследований ученых, у большинства женщин порядка 10% микрофлоры составляют именно они, а также стрептококки, стафилококки, кишечная палочка, гарднерелла. Если нарушена флора, их число увеличивается.
Лептотрикс — анаэробная грамотрицательная бактерия, вызывающая лептотрихоз. Подробно о ней читайте в этой статье.
Смешанная флора — вариант нормы, если нет симптомов болезни, сплошь лейкоцитов или сильного их увеличения (40-60-100). 15-20 — вариант нормы, особенно во время беременности.
Энтерококки (Enterococcus) — представители кишечной микрофлоры, которые иногда попадают и во влагалище. Грамположительные кокки. Про энтерококк фекалис (Enterococcus faecalis) мы писали ранее. Есть еще enterococcus coli — кишечная палочка. Обычно вызывают неприятную симптоматику при концентрации выше 10 в 4 степени.
Синегнойная палочка — грамотрицательная бактерия. Часто поражает людей с низким иммунитетом. Имеет хорошую устойчивость к антибиотикам, что затрудняет процесс лечения.
Полиморфная палочка — обычный представитель биоценоза влагалища. Если количество лейкоцитов в норме и жалоб нет, ее наличие не должно тревожить.
Эритроциты — могут быть в маленьком количестве в мазке, особенно, если его брали во время воспалительного процесса или когда были небольшие кровянистые выделения.
Кокковая или коккобацилярная флора — обычно бывает при инфекционном процессе во влагалище или на шейке матки. Если у женщины есть жалобы, требуется антибактериальное лечение — санация влагалища.
Диплококки — разновидность бактерий (кокков). В небольшом количестве не приносят вреда. За исключением гонококков — возбудителей гонореи. Ее лечат всегда.
А в заключение приведем частые сокращения, которые пишут на бланках результатов анализов:
- L – лейкоциты;
- Эп – эпителий;
- Пл. эп. — плоский эпителий;
- Gn (гн) –гонококк, возбудитель гонореи;
- Trich – трихомонада, возбудитель трихомониаза.
К содержанию
Источник: http://viskablivanie.ru/rezultati-mazka-na-floru-u-zhenshin.html
Поделиться:
Нет комментариев
Условно-патогенная микрофлора
Назад к списку12.07.2012
 (2 оценок, среднее: 5,00 из 5) Загрузка...
(2 оценок, среднее: 5,00 из 5) Загрузка... В организме существует множество бактерий, которые находятся с человеком в разных взаимоотношениях. Большую часть микрофлоры (микробиоценоза) представляют микроорганизмы, которые сосуществуют с человеком на основе симбиоза. Иными словами, основная масса микробов получает от человека пользу (в виде постоянной температуры и влажности, питательных веществ, защиты от ультрафиолета и так далее). В то же время эти бактерии сами приносят пользу, синтезируя витамины, расщепляя белки, соперничая с болезнетворными микроорганизмами и выживая их со своей территории. И одновременно с такими полезными бактериями у человека есть «сожители», которые в небольших количествах не приносят существенного вреда, но при определенных условях становящиеся болезнетворными. Такую часть микробов называют условно-патогенной микрофлорой.
Условно-патогенные микроорганизмы (УПМ) желудочно-кишечного тракта борются за свое выживание, поэтому их поколения вырабатывают устойчивость к конкурентной нормальной флоре. Лакто– и бифидобактерии в процессе жизнедеятельности производят вещества, сходные с антибиотиками по своему действию. Кроме того, сам организм, благодаря иммунной системе сдерживает размножение болезнетворных бактерий. Прием алкоголя и табакокурение, не говоря уже о наркомании, нервные стрессы, физические перегрузки, возрастные изменения, физиологическое несовершенство лимфатической системы (у маленьких детей), различные заболевания (в первую очередь – вирусного происхождения) – все это нарушает нормальный баланс микрофлоры в желудочно-кишечном тракте, приводит к гибели полезных микроорганизмов. Природа не терпит пустоты, и на смену погибшим полезным бактериям приходят условно-патогенные. С этого момента начинается развитие дисбиоза и дисбактериоза. Если же бывшие условно-патогенными, а теперь ставшие болезнетворными, бактерии покидают свое привычное место жительства, проникая через тканевые барьеры, то развивается оппортунистическая инфекция.
Состав условно-патогенной микрофлоры
Нормофлора у каждого человека индивидуальна по своему составу. То же самое касается и условно-патогенной микрофлоры, как части нормального биоценоза. Да-да! Несмотря на свою пагубную деятельность, условно-патогенные микроорганизмы нужны нормальной микрофлоре. Бактерии живут по принципу: «Что нас не убивает, то делает сильнее». То есть, постоянно соперничая за место, наши полезные бактерии становятся более выносливыми, вырабатывают «навыки» борьбы с УПМ на генном уровне. То же самое происходит и с остальной иммунной системой. Так что, можно сказать, что даже условно-патогенные микробы нужны нашему организму в качестве своеобразного «тренера» иммунитета.
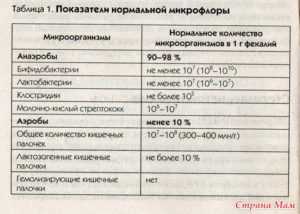
К условно-патогенным микроорганизмам желудочно-кишечного тракта относится практически все семейство Enterobacteriaceae. Сюда входят клебсиелла пневмония, энтеробактеры (аэрогенес и клоацеа), цитробактер фреунди, протеи. Предельно допустимой нормой для семейства энтеробактерий в ЖКТ является показатель в 1000 микробных единиц. Из семейства стафилококков в кишечнике обитают на постоянной основе негемолитические формы стафилококка, количество которого может достигать в норме 10 000 микроорганизмов на 1 гкала. Гемолитических форм, то есть растворяющих эритроциты, в кишечнике в норме быть не должно вообще. Из УПМ очень большое количество бактероидов (фрагилис, например), можно встретить в толстом отделе кишечника. Эти бактерии принимают участие в жировом (липидном) обмене. Но их количество не должно выходить за пределы 109 колониеобразующих единиц, то есть отдельных особей, в1 г кала. В кишечнике можно также встретить небольшое количество стрептококков, которые помимо антагонистических (враждебных) свойств несут также и полезную нагрузку в нашем организме – они стимулируют выработку иммуноглобулинов, а также активно подавляют патогенных бактерий типа сальмонелл, шигелл.
Среди представителей нормофлоры также есть микроорганизмы, способные вызывать дисфункции кишечника. То есть, собственно эти бактерии относят к условно-патогенным, но тем не менее, их полезные свойства преобладают над патогенными. Такими бактериями являются энтерококки фекалис и фециум.
Грибы рода Кандида, которые в больших количествах населяют окружающую нас среду, естественно прижились и в ЖКТ. Здесь допускается до 1000 КОЕ в 1 г кала (колониеобразующих единиц). К сожалению, поскольку эти грибы приспособлены не только к нашей внутренней, но и к внешней среде, они обладают большим заражающим потенциалом, и наряду со стафилококками способны нанести существенный вред детскому организму.
Из представителей условно-патогенной микрофлоры желудочно-кишечного тракта есть и такие, которые весьма редко, но все же могут вызывать заболевания. К таким можно отнести вейлонелл и фузобактерий. Их локализация, преимущественно, ограничена ротовой полостью. Но при попадании в кишечник, по данным некоторых ученых, они могут вызывать разного рода воспаления. Сведения о роли этих микробов в возникновении заболеваний ЖКТ весьма разрозненные и поэтому врачи, в лабораторных исследованиях причин дисбактериозов, особого внимания на них не обращают.
В отличие от вейлонелл и фузобактерий, хеликобактер пилори изучен довольно неплохо. Ему было отведено большое внимание в последнее время в связи с тем, что средой обитания он избрал желудок. Гастриты, язвенная болезнь желудка инфекционной природы в первую очередь связывается именно с хеликобактером. Лечение и приведение концентрации этого микроба к норме – довольно сложный процесс. Основная сложность терапии – высокая устойчивость хеликобактера к антимикробным препаратам. Еще бы – ведь он обитает в среде с повышенной кислотностью и через него проходят все лекарственные препараты. Какие должны быть защитные механизмы у бактерии, чтобы не только выживать, но и прекрасно себя чувствовать в подобных условиях!
Для того чтобы сдерживать патогенные свойства УПМ организму необходима помощь. Человек должен понимать, что его здоровье – в его же руках. Какими бы замечательными антагонистическими свойствами ни обладали наши эшерихии, бифидобактерии и лактобактерии, им нужна наша помощь, которая заключается в разумном подходе к образу жизни, и в первую очередь – к питанию.
Назад к спискуЧто такое патогенная микрофлора человека?
У любого здорового человека желудочно-кишечный тракт населен микроорганизмами. Они не просто там живут, а выполняют свои значимые роли, помогая друг другу. Нормальная микрофлора кишечника способствует утилизации холестерина, выработке витаминов, таких как В12 и К. При участии здоровой микрофлоры воспитывается наш иммунитет, который препятствует тому, чтобы в кишечнике размножалась патогенная микрофлора. Последняя приводит ко многим неприятностям, в организме развиваются различные заболевания, которые могут довести больного до крайне тяжелого состояния.
Что значит патогенная микрофлора
В организме здорового человека не должно быть более 1 % от общей микробиоты представителей патогенной микрофлоры. Рост и развитие патогенных представителей подавляется нашими помощниками — полезными микроорганизмами, которые живут в ЖКТ.
Болезнетворные микробы, которые попали внутрь организма с невымытыми продуктами, с недостаточно обработанной термически пищей, да и просто через грязные руки, не сразу возбуждают заболевания. Они могут спокойно ждать, пока не наступит ослабление иммунитета. В этом случае они сразу активно размножаются, убивают полезные микробы, вызывают различные патологии в организме, в том числе дисбактериоз.
В нормальной микрофлоре существует четыре основных микроорганизма: бактероиды, бифидобактерии, кишечная палочка и молочнокислые бактерии. В норме патогенная микрофлора должна отсутствовать. Здоровый организм способен бороться с патогенами и не допускать их в свое жилище.
Разновидности патогенной микрофлоры
Болезнетворные микроорганизмы подразделяются на две значимые группы:
УПФ (условно-патогенная микрофлора). Включает стрептококки, кишечную палочку, стафилококки, пептококки, иерсении, протеи, клебсиеллы, грибы Aspergillus и Candida. Они могут постоянно присутствовать в организме, но проявлять себя при снижении резистентности.
ПФ (патогенная микрофлора). Представлена сальмонеллами, холерным вибрионом, клостридиями, некоторыми штаммами стафилококка. Эти представители не обитают в кишечнике, слизистых и тканях на постоянной основе. Попав внутрь организма, они начинают быстро размножаться. При этом полезная микрофлора вытесняется, развиваются патологические процессы.
Представители УПФ
Самой многочисленной группой УПФ считаются стрептококки и стафилококки. Они способны проникнуть в организм через микротрещины в слизистой и коже. Вызывают тонзиллит, стоматит, гнойные воспаления во рту, носоглотке, пневмонию. Распространяясь с кровотоком по организму, бактерии могут привести к развитию ревматизма, менингита, поражениям сердечной мышцы, мочевыводящих путей, почек.
Клебсиела вызывает тяжелейшие поражения кишечника, мочеполовой и дыхательной систем. При тяжелых случаях разрушаются мозговые оболочки, развивается менингит и даже сепсис, что приводит к летальному исходу. Клебсиелла вырабатывает очень сильный токсин, который способен уничтожать полезную микрофлору. Лечение очень проблемное, так как этот микроорганизм не воспринимает современные антибиотики. Часто страдают недоношенные дети, так как у них еще нет собственной микрофлоры. Высоки смертельные риски от пневмонии, пиелонефритов, менингитов, сепсиса.
Грибы Candida — это виновники молочницы. Поражают также слизистые ротовой полости, мочеполовой системы, кишечника.
Плесневые грибы Aspergillus заселяются в легкие и длительное время не проявляют никаких симптомов присутствия. Обнаружить наличие тех или иных представителей в организме помогает посев на патогенную микрофлору, который исследуется в лабораториях.
Представители ПФ
Основными возбудителями кишечных инфекций являются патогенные штаммы кишечных палочек, а также сальмонелла. Патогенная микрофлора вызывает интоксикацию организма, диарею, лихорадку, рвоту, поражения слизистых ЖКТ.
Бактерия Clostridium вызывает столбняк, газовую гангрену и ботулизм, при которых поражаются мягкие ткани и нервная система.
При попадании в организм C. difficile поражается ЖКТ, начинается пседамембранозный колит. С. perfringens типа А провоцирует развитие некротических энтеритов и пищевых токсикоинфекций.
Такое страшное заболевание, как холера, вызывается холерным вибрионом Vibrio cholerae. Этот микроорганизм размножается быстрыми темпами, появляется водянистая диарея, сильная рвота, быстрое обезвоживание способно привести к летальному исходу.
Для выявления данных микроорганизмов необходимо провести анализ на патогенную микрофлору. Он поможет быстро установить диагноз и начать своевременное вмешательство.
Микрофлора у новорожденных

Патогенная микрофлора человека формируется постепенно. У новорожденного ЖКТ не населен флорой, именно поэтому он так восприимчив к инфекциям. Часто малыши страдают коликами, дисбактериозом. Это происходит в тех случаях, когда количество в кишечнике УПФ превышено и собственные полезные микробы не справляются с ними. Лечение проводить нужно своевременно, правильно: заселять в пищеварительный тракт малыша лакто- и бифидобактерии при помощи препаратов. Так можно избежать последствий дисбактериоза, размножения патологических форм.
В норме при грудном вскармливании в организм малыша с молоком матери поступают полезные микроорганизмы, заселяются в кишечнике, размножаются там и несут свои защитные функции.
Причины развития ПФ
Патогенная микрофлора кишечника становится причиной многих заболеваний. Медики выделяют основные причины, по которым развивается дисбактериоз:
Несбалансированное питание. Употребление большого количества белков, простых углеводов приводит к распространению гнилостных явлений и метеоризму. Сюда же относится превышенное потребление консервантов, красителей, пестицидов, нитратов.
Длительное применение антибиотиков.
Химиотерапия, воздействие радиоактивных волн, противовирусные препараты, длительная гормонотерапия.
Воспалительные процессы в кишечнике, изменяющие рН, приводящие к гибели полезных бактерий.
Наличие паразитов, которые выделяют токсины. Это снижает иммунитет.
Хронические и вирусные инфекции, при которых снижается выработка антител (гепатит, герпес, ВИЧ).
Онкология, сахарный диабет, поражения поджелудочной и печени.
Перенесенные операции, сильные стрессы, утомления.
Частые клизмы, очищение кишечника.
Употребление испорченных продуктов, несоблюдение гигиены.
В группу риска входят новорожденные, пожилые люди, а также взрослые, имеющие проблемы с ЖКТ.

Признаки дисбактериоза
Медики выделяют четыре стадии развития дисбактериоза. Симптомы на каждой из них несколько отличаются. Две первые стадии обычно не проявляются клинически. Только внимательные пациенты могут заметить небольшую слабость организма, урчание в кишечнике, быструю утомляемость, тяжесть под ложечкой. При третьей стадии отмечаются следующие признаки:
Диарея — проявляется как следствие усиленной перистальтики кишечника. Функции всасывания воды нарушаются. У пожилых людей может, наоборот, проявляться запор.
Вздутие живота, усиленное газообразование, бродильные процессы. Боль вокруг пупка либо в нижней части живота.
Интоксикация (тошнота, рвота, слабость, повышение температуры).
На четвертой стадии дисбактериоза из-за нарушений обмена веществ наблюдается:
бледность кожных покровов, слизистых;
сухость кожи;
гингивиты, стоматиты, воспаления в ротовой полости.
Для выявления причин заболевания доктор при диагностике порекомендует сдать кал на патогенную микрофлору. Анализ позволит получить полную картину заболевания.

Медикаментозная терапия
Если выявлено заболевание, виной которому патогенная микрофлора, лечение назначается комплексное. Для начала доктор устанавливает причины и стадию заболевания, затем назначает медикаментозную терапию и дает рекомендации по питанию. Используются следующие лекарственные группы:
Пробиотики. Подавляют рост патогенной флоры, содержат бифидо- и лактобактерии.
Пребиотики. Стимулируют размножение полезных для кишечника микроорганизмов.
Симбиотики. Совмещают и ту, и другую функцию.
Ферментные препараты.
Сорбенты. Средства, позволяющие связывать, а затем и выводить из организма продукты гниения, распада, токсины.
Если установлена четвертая стадия дисбактериоза, то назначаются антибиотики. В каждом случае прописывается тот или иной препарат.
Правильное питание

Необходимо выделить продукты, которые способствуют развитию в кишечнике патогенной флоры. К ним можно отнести следующее:
Кондитерские, мучные изделия.
Сладкие продукты с содержанием большого количества сахара.
Квашения.
Копчености.
Цельное молоко.
Бобовые.
Алкогольные напитки, а также газированные.
Жареная пища.
Всем, кто задумывается над тем, как излечиться от дисбактериоза, необходимо отказаться от перечисленных продуктов. В свой рацион нужно включить:
Овощи, не содержащие крахмала.
Зелень.
Каши из овсяных хлопьев, гречихи, пшеницы, бурого риса.
Кисломолочные продукты.
Мясо курицы, перепелки, индейки, кроля, телятины.
Необходимо заметить, что такие фрукты, как бананы, яблоки, вызывают брожение. Если есть проблемы с кишечником, их употребление нужно ограничить. Уточнение: печеные яблоки действуют на кишечник положительно. Они словно губка впитывают токсины, останавливают диарею, обеспечивают кишечник клетчаткой.
Условно-патогенная микрофлора: что это, основные представители и их нормы
Условно-патогенные микроорганизмы – это бактерии и грибки, которые при нормальных условиях не приносят вред человеку. Они мирно сосуществуют с организмом без вреда для здоровья. Однако если состояние человека ухудшается, снижается местный иммунитет, то микроорганизмы из этой группы могут вызвать воспаление и привести к инфекции.
Условно-патогенная микрофлора – это микроорганизмы, которые обитают в кишечнике человека. В норме они могут содержаться в небольших количествах. Повышение числа условно-патогенных бактерий может быть признаком патологического процесса.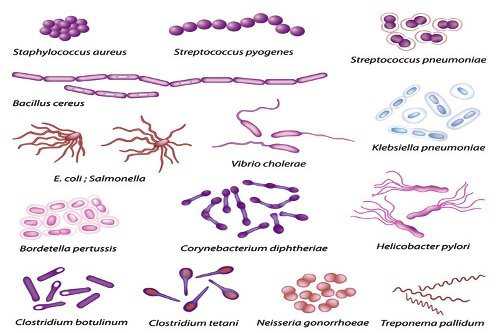
Представители кишечной флоры
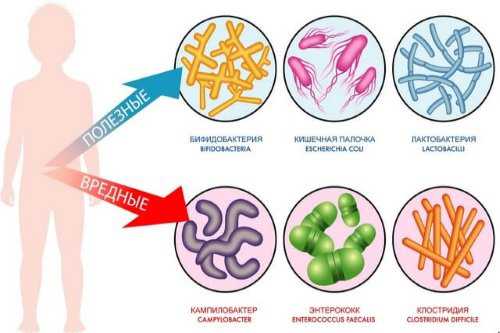
Все микроорганизмы, обитающие в кишечнике, делятся на три основные группы:
- Нормальные микроорганизмы. Содержатся постоянно в толстом и тонком кишечнике, находятся в симбиозе с человеческим организмом. Обнаружение бактерий из этой группы в кишечнике не является признаком заболевания.
- Условно-патогенные микроорганизмы. Микроорганизмы из этой группы могут содержаться в кишечнике человека, не принося ему вреда. При нарушении состояния слизистой органа возможно развитие инфекции вследствие размножения бактерий.
- Патогенные микроорганизмы. Не могут размножаться в организме здорового человека. Наличие патогенных бактерий – достоверный признак патологического процесса.
 Микроорганизмы в кишечнике человека
Микроорганизмы в кишечнике человека
| Наименование бактерий |
|
|
Условно-патогенные бактерии
Протеи
Протеи – это микроорганизмы, которые могут вызвать активную кишечную инфекцию при нарушении местного иммунитета и общем ухудшении состояния организма. У пациентов с протейным заражением возникает сильная диарея, резко снижается аппетит, может возникать повторная рвота. Стул водянистый, зеленого цвета, с неприятным запахом. Может появляться вздутие живота, сильные боли.
Клебсиеллы
Клебсиеллы – это микроорганизмы, которые часто обитают в кишечнике. При развитии инфекции у пациента резко появляются симптомы заболевания – повышение температуры, рвота, жидкий стул с примесью непереваренных фрагментов пищи. Клебсиеллезная инфекция особо опасна тем, что наиболее часто она встречается у детей, особенно в раннем возрасте.
Кампилобактеры
Кампилобактеры – это микроорганизмы, которые также входят в условно-патогенную микрофлору. Активное заражение этими бактериями наиболее часто встречается у детей, беременных и людей с тяжелыми заболеваниями. Заболевание начинается остро, с резкого повышения температуры, появления болей в мышцах. Затем присоединяется многократная рвота и сильная диарея.
Псевдомонады
Псевдомонады – это микроорганизмы, которые вызывают синегнойную инфекцию. Для нее характерны сильные боли в животе, появление жидкого стула. Затем возможно повышение температуры, общая слабость, интоксикация организма. Без должного лечения заболевание может перейти в генерализованную форму – появляется тяжелый сепсис, который требует экстренного вмешательства врачей.
Стрептококки
Стрептококки – это микроорганизмы, которые вызывают особо тяжелые кишечные инфекции. Такая закономерность объясняется тем, что они вызывают воспалительные процессы и нарушают перистальтику кишечника. Возникают симптомы поражения кишечника – диарея и боли в животе, которые могут также сопровождаться рвотой.
Серрации
Серрации – это условно-патогенные микроорганизмы, которые могут привести к развитию тяжелого диарейного синдрома. Инфицирование этим микроорганизмом сопровождается учащением стула, вплоть до 15-20 раз в сутки. Характер испражнений при этом также изменяется – они становятся водянистыми, может обнаруживаться примесь желчи или крови. Выраженная форма заболевания сопровождается сильными болями в нижней части живота.
Дрожжеподобные грибки
Грибки из рода Кандида могут вызвать тяжелую кишечную инфекцию. К ее симптомам относятся боли, диарея с примесью крови в стуле. Проявления со стороны пищеварительного тракта сопровождаются также общей интоксикацией организма – повышением температуры тела, общей слабостью, снижением аппетита.
Загрузка ...Нормы содержания условно-патогенных микроорганизмов в кишечнике человека
| Клебсиеллы | Меньше 104 клеток |
| Протеи | Меньше 104 клеток |
| Псевдомонады | Меньше 103 клеток |
| Кампилобактер | Меньше 104 клеток |
| Цитробактер | Меньше 104 клеток |
| Непатогенные штаммы стрептококков | Меньше 104 клеток |
| Дрожжеподобные микроорганизмы из рода Кандида | Меньше 103 клеток |
| Клостридии | Меньше 103 клеток |
Как проверить содержание условно-патогенной флоры
Для диагностики состояния микрофлоры кишечника применяется анализ на условно-патогенную микрофлору (УПФ). Исследование позволяет определить точное содержание микроорганизмов из этой группы. По полученному показателю можно судить о состоянии кишечника и наличии патологического процесса.
Анализ назначается, когда у врачей возникает подозрение на кишечную инфекцию. Исследование позволяет провести дифференциальную диагностику между различными поражениями пищеварительной системы. Большинство из этих заболеваний протекает со схожей симптоматикой. Только бактериологический анализ помогает определить точно, какой микроорганизм вызвал патологию. На основании полученных результатов будет подбираться соответствующее лечение.
Для проведения диагностики используется кал пациента. За несколько дней до исследования пациенту необходимо отказаться от использования ректальных свечей или масел. Желательно провести анализ до начала антибиотикотерапии, так как медикаментозная терапия может неблагоприятно повлиять на полученный результат.
После доставки кала в лабораторию проводится его бактериологический анализ. Специалисты не только определяют наличие микроорганизмов в кале, но и подсчитывают их количество. По уровню содержания бактерий можно судить о том, является ли появление микроорганизма в кале вариантом нормы или признаком патологии. Через несколько дней пациент получает заключение специалиста о составе его кишечной микрофлоры, с которым он должен прийти к своему лечащему врачу. Доктор оценит результаты и назначит подходящую медикаментозную терапию инфекции.
Лечение условно-патогенных инфекций
Главным компонентом терапии является введение антибиотиков, сульфаниламидов или прочих противомикробных препаратов. Первоначально пациенту назначается препарат широкого спектра действия, который может сдерживать размножение практически всех условно-патогенных микроорганизмов.
При условно-патогенной инфекции в обязательном порядке проводится бактериологическое исследование кала. Во время его проведения определяется не только вид микроорганизма, вызвавшего заболевание, но и его чувствительность к антибактериальным препаратам. Поэтому после получения результатов назначается то лекарственное средство, которое точно действует на эту бактерию.
Подбор дозировки препарата зависит от множества факторов. На него влияет активность прогрессирования симптомов, тяжесть течения заболевания и общее состояние пациента. Большое значение имеют сопутствующие патологии, которые способствуют более продолжительному течению заболевания.
Большинство кишечных инфекций сопровождается появлением сильной интоксикации организма. Для коррекции этого состояния пациенту назначаются противовоспалительные препараты, которые снижают активность патологического процесса. Больной должен много пить, чтобы восполнить потерю жидкости. При сильно выраженном интоксикационном синдроме требуются более активные мероприятия – инфузионная терапия.
Также важно устранить боли в животе. Для этого используются анальгетики или спазмолитики. Дополнительные меры лечения будут зависеть от особенностей течения заболевания у пациента и его симптомов.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе