Заражение крови это сепсис
Сепсис - что это такое, симптомы и лечение у взрослых заражения крови
Содержание
«Сепсис – что это?» – вопрос актуальный среди людей далеких от медицины. Сепсис крови (заражение крови) представляет собой воспалительный процесс, который протекает в острой форме, симптомы его разнообразны. Такое заболевание проявляется еще на самом раннем этапе развития. Однако диагностировать сепсис в большинстве случаев очень сложно. Но если начали проявляться первые признаки заражения крови, то нужно как можно скорее начать лечение.
Что такое сепсис?
Сепсис, или как в народе его называют заражение крови, представляет собой загрязнение не только крови, но и лимфы, мочи и других тканей организма человека. Причины возникновения недуга могут быть самыми различными, к примеру, длительный гнойный процесс или внешняя инфекция, однако все они в конечном итоге вызывают заражения крови у человека.
Причины заражения крови разные, но основной причиной появления недуга считается проникновение внутрь организма человека вредных микроорганизмов, таких, как:
- золотистый стафилококк;
- кишечная палочка;
- бактерия туберкулеза;
- вирусы герпеса;
- споры отдельных видов грибов;
- пневмококки и др.
Появление недуга может быть связано с особенностями работы иммунной системы человека. При ослабленной защитной системе инфекция начинает довольно быстро прогрессировать.
Кроме того, причины сепсиса могут различаться на основании того, каким способом произошло проникновение инфекции внутрь организма.
Гнойно-септические заболевания могут развиться при попадании инфекции в организм человека следующими путями:
- через поврежденный кожный покров;
- пероральным путем;
- в результате хирургических процедур;
- при попадании гноя из ранки в кровь (в данном случае врачи говорят о гнойно-септическом заболевании).
Но также в качестве причины возникновения сепсиса могут выступать такие заболевания, как:
- онкология;
- ВИЧ – инфекция;
- сахарный диабет;
- патологии, связанные с иммунной системой.
Кроме того, гнойно-септические заболевания могут возникнуть в результате употребления определенных препаратов, переливания крови неподходящей группы и регулярной рентгенотерапии.
Симптомы развития сепсиса
Специфические симптомы заражения крови отсутствуют, что в некоторых ситуациях нет возможности своевременно обнаружить заболевание.
Однако специалисты все-таки выделяют некоторые признаки сепсиса, а именно:
- высокая температура;
- бледный кожный покров;
- рассеянный взгляд;
- усиленное потоотделение;
- затрудненное дыхание;
- появление отеков на лице;
- образование гнойников и уплотнений с сукровицей на эпидермисе;
- лихорадка;
- резкое недомогание;
- появление герпеса на губах.
Врачи довольно долго не могли определить, как проявляется сепсис у больных. Это связано с тем, что у каждого человека заражение проявляется по-разному.
Но на данный момент специалисты отмечают, что при заражении крови у всех больных сепсисом обнаруживаются признаки общего характера, к которым относятся:
- Сильное недомогание.
- Высокая температура.
- Усиленное выделение пота.
При выявлении подобных признаков необходимо срочно обратиться за медицинской помощью. Их проявление крайне опасно в любом возрасте. Кроме того, если сепсис поздно диагностировать, может произойти непоправимое – в 50% случаев, если больным вовремя не оказать помощь, люди умирают от осложнений.
При подозрении на возникновение сепсиса важно максимально быстро провести диагностику.
Поэтому специалисты оперативно диагностируют заболевание и определяют виды его развития на основании учета таких факторов:
- наличие очага инфекции, который связан с кровеносной системой человека;
- определение того, каким образом попадает инфекция в кровь человека;
- выявление вспомогательных очагов заражения крови;
- определение уровня иммунитета пациента.
На основе данных факторов врач устанавливает диагноз и назначает лечение. Специалисты выделяют несколько видов заболевания в зависимости от механизма его возникновения.
Данный вид зачастую вызывается микроорганизмами.
Недуг характеризуется образованием очагов гноя и вызывает симптомы такого характера:
- Повышение температуры до 41 градуса.
- Сильное недомогание.
- Увеличение размера печени.
- Возникновение анемии.
- Высыпание по всему телу.
Данный вид заражения очень тяжело протекает и трудно поддается лечению.
Симптомы сепсиса такого рода это:
- слабость;
- боли в районе сердца;
- потеря аппетита;
- высокий пульс;
- нервозность;
- помутнение в глазах;
- потеря сознания.
Абдоминальный вид заболевания является наиболее распространенным. Главной характерной чертой этой формы является то, что сепсис может поражать ЖКТ. То есть при попадании возбудителя недуга в ЖКТ образуются очаги инфекции.
Симптомы сепсиса этого вида следующие:
- Высокий уровень билирубина в крови.
- Температура от 38 до 41 градусов.
- Учащенный пульс.
- Сильные боли в области живота.
- Затрудненное дыхание.
Данный вид недуга происходит только у новорожденных и характеризуется присутствием инфекционных очагов, а также наличием вредных организмов в крови малыша. Вылечивается эта форма заражения довольно сложно.
У этого вида сепсиса симптомы развития следующие:
- вялость;
- высокая температура;
- бледно-сероватая кожа;
- возникновение гнойных скоплений на различных органах.
Важно запомнить, что симптомы и лечение сепсиса определяет только специалист.
Можно ли вылечить заболевание?
Многие больные задаются вопросом, опасен ли сепсис. Специалисты отмечают, что это заболевание весьма опасное, поэтому лечение сепсиса проводится исключительно в стационарных условиях. Как правило, больной находится в терапевтическом, реанимационном или инфекционном отделении.
Лечение заражения крови проводится по общим принципам, но при этом лечащий врач учитывает общее состояние и высокий риск летального исхода.
Врачи, отвечая на вопрос, как лечить сепсис, акцентируют внимание на том, что применяется:
- Антибиотики – они вводятся внутривенно в больших дозах с учетом особенностей состояния больного.
- Препараты, устраняющие токсикоз – направлены на устранение основных признаков интоксикации.
- Иммуномодулирующие средства – используются для улучшения состояния иммунной системы и коррекции метаболизма.
Лечение заболевания проводится в условиях полного покоя и изоляции больного. Медиками подбирается специальная диета, а при очень опасном состоянии специальное внутривенное питание.
Определяющую роль играет удаление инфекции из очага. Для этого применяется комбинация из нескольких антибиотиков и гормональных препаратов.
В сложных случаях сепсиса лечение подразумевает переливание следующих компонентов:
- плазма крови;
- гамма-глобулин;
- глюкоза.
При возникновении последующего гнойного очага врачи применяют хирургическое лечение. Эта форма воздействия подразумевает вскрытие абсцесса с удалением гнойных масс и пораженных участков. Лечение септицемии проводится с целью ограничения распространения инфекции и поддержки насыщения органов кислородом. Врачи выполняют дренаж гноя и удаляют омертвевшие участки.
Больных с тяжелой формой недуга определяют в отделение интенсивной терапии. На протяжении всего лечения отслеживается уровень кровяного давления и состав крови.
Лечение сепсиса довольно сложное, ведь во многом прогноз зависит от тяжести заболевания и возможных осложнений, к примеру:
- почечная недостаточность;
- значительное увеличение уровня свертываемости крови;
- печеночная недостаточность.
Специалисты отмечают, что с 1980-х годов наблюдается рост грамотрицательной септицемии, которая во многих случаях сопровождается развитием шокового состояния. Септический шок возникает как осложнение в 25% случаев, поэтому сепсиса лечение должно проводиться своевременно. При этом такая болезнь, как сепсис, отличается весьма высоким коэффициентом смертности даже у относительно здоровых пациентов.
Возможные осложнения и меры профилактики для взрослых
Заражение крови весьма опасное явление, которое может спровоцировать возникновение ряда неприятных осложнений. При отсутствии лечения его последствия могут нанести серьезный урон организму вплоть до летального исхода.
Рассмотрим подробнее, чем опасен гнойный сепсис:
- возможно развитие легкого инфаркта или гнойного плеврита;
- гнойно-септическое заболевание может распространиться на почки и спровоцировать появление воспалительных процессов;
- образование абсцессов в области головного мозга;
- высокая вероятность развития гнойного менингита;
- опасность развития септического шока;
- летальный исход.
Такие последствия возникают при неправильном лечении заболевания или его полном отсутствии.
Заражение крови очень опасное заболевание, которое может вызвать такие осложнения у человека, как нарушение работоспособности сердца, почек, печени, селезенки.
Недуг влияет на нервную систему человека и может вызвать кровоизлияние в ЖКТ. Но самое главное, что это такое заболевание, которое более чем в половине случаев приводит к летальному исходу.
Сепсис – это инфекционная болезнь, поэтому ее профилактика носит общий характер.
Предотвратить заражение крови помогут следующие меры:
- своевременное лечение процессов гнойного характера;
- соблюдение асептических условий при проведении медицинских манипуляций;
- грамотное применение антибиотиков;
- соблюдение основных правил гигиены;
- иммунизация людей, относящихся к группам риска.
Гнойно-септические заболевания значительно легче предотвратить, чем вылечить, поэтому больным нужно не только выполнять индивидуальные меры профилактики, но и следить за тем, как проходит процедура в медицинском кабинете. Соблюдение этих простых мер поможет предотвратить развитие заболевания.
Сепсис – весьма опасное явление для организма, которое представляет собой распространение инфекции из очага по всему кровяному руслу. Это состояние очень негативно отражается на организме человека, поэтому без должного лечения оно способно привести к возникновению многочисленных осложнений и летальному исходу.
Сепсис
Общая остро-гнойная инфекция, или сепсис — тяжелое общее заболевание, которое вызывается разнообразной инфекцией, обычно исходящей из какого-либо первичного местного очага гнойной или гнилостной, а иногда и латентной инфекции.
При сепсисе имеет место постоянное распространение по всему организму вирулентных бактерий и их токсинов. В результате этого общие явления резко преобладают над местными и создают картину тяжелого заболевания.
При сепсисе имеется не только «заражение крови», как это иногда считают, а поражение всех органов и систем человеческого тела.
С появлением и развитием современных методов асептики и антисептики, после введения антибиотиков, рациональных методов обработки ран и лечения гнойных заболеваний частота сепсиса значительно уменьшилась, а результаты его лечения улучшились.
Однако и в настоящее время сепсис продолжает оставаться одним из самых опасных осложнений гнойной инфекции в хирургической практике.
Сепсис причины. Возбудителями сепсиса могут быть самые разнообразные гноеродные бактерии: чаще всего — стрептококки и стафилококки, а в более редких случаях пневмококки, кишечная палочка и даже анаэробные микробы.
Иногда наблюдается смешанная инфекция. Важно отметить, что в процессе развития сепсиса играют роль не только сами микробы (их вирулентность), но также их токсины и продукты распада тканей организма больного, возникающие в результате воздействия на них бактерий и их ядов.
Сепсис, по существу, является вторичным заболеванием, т. е. осложнением разнообразных инфицированных ран, открытых переломов, ожогов, отморожений или местных воспалительных процессов: флегмон, карбункулов, рожи и др.
Сепсис может наступить после предварительного развития лимфангоита или тромбофлебита, но может развиться и непосредственно из местного очага инфекции, причем последний иногда трудно определим.
Можно сказать, что любой очаг инфекции при наличии особо предрасполагающих или неблагоприятных условий может быть источником поступления микробов и их токсинов в кровь, т. е. осложниться сепсисом.
Лишь в очень редких случаях не удается установить местоположение первичного источника сепсиса, и в таких невыясненных случаях говорят о так называемом криптогенном сепсисе, при котором где-то в организме имеется скрытый очаг инфекции, или очаг дремлющей инфекции.
Помимо наличия бактерий в крови, для развития сепсиса необходим целый ряд предрасполагающих местных и общих условий. В развитии сепсиса и его клинической картины основное значение имеют следующие обстоятельства:
1) вид, вирулентность и другие свойства гноеродных микробов. Так, например, для стафилококкового сепсиса характерно частое образование метастазов, а для стрептококкового — преобладание явлений интоксикации;
2) место или очаг внедрения гноеродных микробов и его анатомо-физиологические особенности: величина очага (раны или воспалительного процесса), вид тканей и т. д. Так, сепсис чаще всего развивается при наличии очага инфекции в коже или подкожной клетчатке и значительно реже — при его локализации в других органах;
3) общее состояние организма играет решающую роль в развитии сепсиса, его течении и исходе. В этом отношении особое значение имеют состояние общей реактивности организма, состояние повышенной чувствительности (сенсибилизация) и иммунитета в нем.
Хирургический сепсис может наблюдаться в любом возрасте, но чаще всего он встречается в возрасте от 30 до 50 лет и преимущественно у мужчин. Иногда наблюдается сепсис у новорожденных и детей первых месяцев жизни.
Как сказано, при сепсисе в той или иной степени всегда поражаются все органы и системы человеческого организма и особенно печень, почки, селезенка, костный мозг, легкие. Эти поражения проявляются как в форме патологических изменений в самих органах (различные перерождения, вторичные гнойники), так и в нарушении их функций (например, при поражениях почек — изменения мочи и т. п.).
Степень поражения этих органов оказывает большое влияние на течение и исходы сепсиса. У некоторых больных сепсис протекает с преимущественным поражением какого-либо внутреннего органа — сердца, печени и др. Весьма нарушаются при сепсисе обмен веществ и процессы кроветворения.
В зависимости от вида возбудителя, характера входных ворот для гноеродных микробов, локализации первичного очага, времени развития, длительности и особенностей клинического течения различают несколько основных видов и форм сепсиса.
Хирургический сепсис характеризуется наличием воспалительного (гнойного) очага, доступного оперативному вмешательству (абсцесс, флегмона, гнойный артрит, остеомиелит и т. п.) или же наличием раневого воспалительного процесса, требующего наблюдения хирурга и оперативного лечения.
Наиболее простой и общепринятой является классификация сепсиса на следующие основные клинические формы:
1) общая гнойная инфекция с метастазами (пиемия);
2) общая гнойная инфекция без метастазов (септицемия);
3) смешанная или переходная форма (септикопиемия).
Общая гнойная инфекция с метастазами (метастазирующая инфекция или пиемия ) возникает в тех случаях, когда бактерии (в виде бактериальных или инфицированных эмболов) из какого-либо первичного воспалительного очага по току крови заносятся в различные органы и ткани.
Если в них имеются благоприятные условия для развития и размножения микробов, то в этих органах и тканях возникают и развиваются вторичные воспалительные очаги (метастазы), чаще всего в виде гнойников.
Метастатические гнойники могут быть как единичными, так и множественными, что преимущественно и наблюдается. Описаны случаи, когда хирургам приходилось вскрывать по нескольку десятков таких гнойников.
Чаще всего эти гнойники развиваются в коже и подкожной клетчатке, легких и плевральной полости, почках или околопочечной клетчатке, печени, мозге, суставах, предстательной железе, костном мозге.
Из этих вторичных гнойников микробы могут вновь периодически поступать в кровь и по ее току опять заноситься в различные органы и ткани, где также возникают метастатические гнойники. Пиемия чаще всего является более благоприятной формой сепсиса по сравнению с другими его формами.
Общая гнойная инфекция без метастазов (неметастазирующая инфекция или септицемия) характеризуется отсутствием вторичных гнойников или метастазов, хотя в крови больного могут быть найдены микробы.
В основе этой формы сепсиса лежит наводнение организма больного различными бактериями (бактериемия) и ядовитыми веществами в виде бактериальных токсинов и продуктов распада тканей, проникших в кровь из очагов воспаления (токсинемия).
В результате этого -возникает отравление (интоксикация) организма с резкими патологическими изменениями в различных внутренних органах (сердце, печень, почки) и нарушением их функции.
Септицемия в большинстве случаев является более тяжелой и опасной формой сепсиса, чем пиемия.
В ходе заболевания сепсисом возможен переход одной его формы в другую. Так, например, септический процесс первоначально может протекать по типу септицемии, а затем перейти в пиемию. Такие смешанные или переходные формы сепсиса получили название септикопиемии.
Сепсис признаки и симптомы. Характерен внешний вид септического больного. В начальной стадии заболевания, особенно при высокой температуре, лицо больного бывает красным. Но в дальнейшем, в связи с развитием малокровия, слизистые и кожные покровы постепенно бледнеют («без кровинки»), черты лица заостряются.
Наблюдается западение щек, желтушность склер, а иногда и кожи. Нередко встречается пузырьковая сыпь на губах (герпес), мельчайшие кровоизлияния (петехии) или геморрагическая сыпь и гнойнички на коже. Для сепсиса характерно раннее появление пролежней (особенно при остром течении заболевания), истощение и обезвоживание.
Одним из главных постоянных признаков сепсиса оказывается повышение температуры до 39—40°, протекающей с потрясающими ознобами и проливными потами. Тип температурной кривой при сепсисе бывает весьма разнообразным: перемежающийся, послабляющий или постоянный. Температурные кривые могут быть характерными для различных форм сепсиса.
Так, например, для сепсиса без метастазов (септицемия) в большинстве случаев характерен постоянный тип температурной кривой. При сепсисе с метастазами (пиемия) характерен послабляющий тип температуры, сопровождающейся потрясающими ежедневными или периодическими ознобами. Эти явления зависят от поступления микробов из гнойного очага в кровь.
Параллельно с появлением и развитием лихорадки отмечается ряд признаков нарушения функций нервной системы: головные боли, бессонница или сонливость, раздражительность, возбуждение или, наоборот, подавленное состояние, иногда неполное сознание и даже нарушение психики.
Весьма важны признаки, зависящие от нарушения функции внутренних органов на почве интоксикации.
Нарушения функций сердечно-сосудистой системы проявляются понижением кровяного давления, учащением и ослаблением пульса, причем расхождение между частотой пульса и температурой является очень плохим признаком. Тоны сердца глухие, иногда прослушиваются шумы. Часто наблюдается развитие очагов пневмонии.
Изменения функции пищеварения проявляются в ухудшении или полной потере аппетита, отрыжке, тошноте, сухом и обложенном языке, уменьшенном выделении пищеварительных соков, появлении запоров, сменяемых поносами, которые часто носят профузный характер и получили название «септических поносов».
Нарушена функция печени, что, помимо ее увеличения и болезненности, проявляется в желтушной окраске склер или желтухе. Селезенка увеличена, но вследствие дряблости она не всегда прощупывается.
Нарушение функции почек выявляется патологическими изменениями мочи (уменьшение удельного веса до 1010—1007 и ниже, появление белка, цилиндров и др.). Наблюдаются нарушения деятельности других, например половых, органов (расстройства циклов менструации), органа зрения (кровоизлияния и др.). Иногда встречаются тянущие боли в мышцах и суставах.
Помимо всех вышеперечисленных признаков для сепсиса с метастазами характерно появление переносов гнойников в различные органы и ткани. В зависимости от расположения гнойников появляются разнообразные признаки, свойственные этим вторичным очагам гнойного воспаления.
Так, при метастазах в легких наблюдаются признаки пневмонии или абсцесса легких, при метастазах в кости — явления остеомиелита и т. д.
Очень важны и характерны значительные изменения в составе крови. Для начальной стадии развития сепсиса обычен лейкоцитоз (до 15—30 тысяч), сдвиг лейкоцитарной формулы влево и ускорение РОЭ (до 15—30 мм в час). Малое количество лейкоцитов часто является признаком тяжести заболевания и слабой реактивности организма.
Одновременно появляются признаки нарастающего малокровия: уменьшение гемоглобина (до 30—40% и ниже) и количества эритроцитов (до 3 млн. и меньше). Такое прогрессирующее малокровие является постоянным и одним из главных признаков сепсиса.
Свертываемость крови понижается, что одновременно с изменениями капилляров способствует возникновению септических кровотечений.
Если источником сепсиса явилась гнойная рана, то по мере развития болезни в ней также происходят характерные явления: заживление раны замедляется, и она как бы «останавливается» на определенном этапе регенерации.
Грануляции из сочных и розовых превращаются в темные, застойные, вялые, иногда — бледные и легко кровоточащие. Рана покрывается беловато-серым или грязным налетом с участками некротических тканей. Отделяемое раны становится скудным и мутным, иногда серо-коричневого цвета, зловонным.
Ценным вспомогательным методом в распознавании сепсиса является регулярное бактериологическое исследование крови, ее посевы.
Таким образом, основными и постоянными признаками сепсиса являются:
1) прогрессирующее ухудшение общего состояния больного, несмотря на благоприятное иногда течение первичного воспалительного очага или гнойной раны;
2) наличие длительной высокой температуры с ознобами, потами и нарастающим истощением больного;
3) нарушение функций сердечно-сосудистой системы и ряда внутренних органов (печень, почки и др.);
4) нарастающее малокровие и другие изменения крови ;
5) «септический» вид раны.
По своему течению сепсис, особенно в начале его развития, напоминает некоторые инфекционные заболевания. Следует отличать его, например, от милиарного туберкулеза, брюшного тифа, малярии, гриппа и др.
В этом отношении правильному распознаванию должно помочь наличие специфических возбудителей при указанных инфекционных заболеваниях (палочка туберкулеза — при туберкулезе, плазмодии — при малярии и т. п.), некоторых характерных признаков клинического течения заболевания (первичный гнойный очаг при сепсисе, специфические изменения в легких при туберкулезе, замедленный пульс при брюшном тифе и др.), а также и данных лабораторных исследований (туберкулезные палочки в мокроте при туберкулезе, лейкопения и реакция Видаля при брюшном тифе, лейкоцитоз — при сепсисе и т. д.).
Иногда бывает трудно отличить сепсис от тяжелой, резко выраженной общей реакции на местный гнойный процесс. Начальная стадия сепсиса во многом напоминает течение некоторых местных гнойных процессов с явлениями общей интоксикации.
Важной отличительной особенностью является то обстоятельство, что при правильном и своевременном лечении любого местного гнойного процесса общие явления, которые могут наблюдаться при нем (высокая температура, интоксикация и др.), довольно быстро стихают и исчезают полностью.
Таким образом, в данном случае общие явления имеют тесную связь и полную зависимость от местного гнойного процесса.
У большинства больных с признаками сепсиса имеется тесная связь между общими явлениями и состоянием первичного источника (очага) инфекции. Однако в некоторых случаях сепсиса такой связи или зависимости уже не наблюдается.
Даже при благоприятном течении местного гнойного процесса общие явления, характерные для сепсиса, могут оставаться, а иногда нарастать. Таким образом, при сепсисе общие явления иногда не зависят от состояния и течения местного процесса или эта связь остается незаметной, а поэтому клинически и не улавливается.
Гнойнорезорбтивная лихорадка в отличие от сепсиса имеет самое разнообразное (чаще — подострое и хроническое), но преимущественно благоприятное течение, которое явно зависит от состояния и течения местного гнойного процесса.
Рациональное лечение полностью ликвидирует гнойнорезорбтивную лихорадку. Вообще же нередко лишь самое тщательное наблюдение за течением заболевания и учет всех признаков, присущих сепсису, позволяют поставить правильный диагноз.
Чаще всего наблюдаются острая и подострая формы сепсиса, при которых течение болезни затягивается от 2—4 до 6—12 недель. При одиночных метастазах (особенно в подкожной клетчатке) наблюдается более легкое течение сепсиса, а при множественных метастазах (особенно во внутренних органах) — более тяжелое.
В некоторых случаях течение сепсиса принимает весьма затяжной характер, когда все эти признаки выражены довольно слабо.
Эту хроническую форму сепсиса следует отличать от хрониосепсиса , наблюдаемого не при острогнойных хирургических заболеваниях, а в основном при септическом эндокардите, который затягивается иногда на многие месяцы и даже годы.
Наконец, в отдельных случаях наблюдается рецидивирующая форма сепсиса, при которой периоды мнимого выздоровления сменяются новой вспышкой, которая иногда затягивается на 6 и более месяцев.
Сравнительно редко наблюдается молниеносная форма сепсиса. Она характеризуется весьма бурной картиной развития заболевания уже в первые часы или дни после травмы и в течение 1—2 дней заканчивается гибелью больного.
При сепсисе могут наблюдаться различные осложнения: септические кровотечения (капиллярные, паренхиматозные), которые нередко возникают при перевязках, тромбоз сосудов и тромбофлебиты (особенно на конечностях), поражение сердца (эндокардиты, инфаркты и др.), легких (пневмонии), пролежни.
Сепсис первая помощь. Все больные с любой формой сепсиса или даже при одном подозрении на это заболевание подлежат госпитализации. По показаниям применяют сердечные и другие симптоматические средства.
Если диагноз не вызывает сомнений, внутримышечно вводят антибиотики (пенициллин, стрептомицин, бициллин и др.). Перевозка в лежачем положении.
При задержке с госпитализацией проводят общие и местные лечебные мероприятия.
Общие мероприятия состоят в применении больших доз антибиотиков и сульфаниламидных препаратов, внутривенных вливаний спирта, хлористого кальция, уротропина, приемов внутрь витаминов.
Пища септических больных должна быть высоко калорийной, легкоусвояемой, разнообразной и вкусной, содержащей большое количество витаминов. Больные должны получать много жидкости. По показаниям применяются симптоматические средства: сердечные, анальгетики, снотворные. Очень важен тщательный и заботливый уход.
Местные лечебные мероприятия состоят в соответствующем лечении местного патологического процесса, явившегося первичной причиной возникновения сепсиса: инфицированные раны, переломы, ожоги, абсцессы, флегмоны.
Помните, информация на сайте «Медицинский справочник» дана в ознакомительных целях и не является руководством по лечению. Лечение Вам должен назначить Ваш врач лично, на основании Ваших симптомов и проведённых анализов. Не занимайтесь самолечением.
Сепсис (заражение крови): что это, причины, симптомы, осложнения
 Сепсис (заражение крови) является системным воспалительным ответом организма на генерализацию инфекции. Ранее считалось, что сепсис может возникать только при бактериальной инфекции, однако, сейчас доказано, что сепсис может иметь также грибковую и даже вирусную природу.
Сепсис (заражение крови) является системным воспалительным ответом организма на генерализацию инфекции. Ранее считалось, что сепсис может возникать только при бактериальной инфекции, однако, сейчас доказано, что сепсис может иметь также грибковую и даже вирусную природу.
Не случайно вошедшее в обиход название — заражение крови. Именно в кровь проникают микроорганизмы и их токсины в условиях слабого противодействия (по различным причинам) организма. Причем проникшая инфекция может некоторое время быть неопознанной.
Чтобы понять, что такое сепсис, а также как и почему он развивается, необходимо понять, чем сепсис отличается от синдрома системной воспалительной реакции (SIRS).
Синдром системной воспалительной реакции — это неспецифический воспалительный процесс, проявляющийся как результат действия широкого спектра агрессивных (провоцирующих) факторов.
Для того чтобы заподозрить у пациента синдром системной воспалительной реакции, у него должно быть выявлено минимум два обязательных критерия SIRS, одним из которых должен быть:
- повышение температуры выше 38.5 градусов или снижение ее ниже 36 градусов (кроме стандартного измерения в подмышечной впадине, температура также должна быть измерена ректально и в ротовой полости);
- изменение количества лейкоцитов. В анализе крови могут выявлять как лейкоцитоз свыше 12*109/л, так и лейкопению со снижением числа лейкоцитов менее 4*109/л. Показательно также выявление в периферической крови более десяти процентов несегментированных (юных) клеток.
Дополнительными критериями синдрома системной воспалительной реакции являются увеличение частоты сердечных сокращений (тахикардия) и/или частоты дыханий (тахипноэ) более чем в два раза от нормальных возрастных значений для данного пациента.
SIRS может иметь как инфекционный, так и неинфекционный характер. Для развития инфекционного SIRS, в крови больного должны присутствовать жизнеспособные патогенные микроорганизмы и продукты их жизнедеятельности.
Важно. Необходимо понимать, что бактериемия (бактерии или грибки в крови), протекающая без клинической симптоматики тяжелого инфекционного процесса, является частой ситуацией в клинической практике и не является сепсисом.
 Развитие сепсиса будет сопровождаться возникновением септицемии (тяжелая генерализованная инфекция). Для септицемии характерно существование первичных септических очагов, из которых инфекция гематогенным или лимфогенным путем распространяется по всему организму. При этом, в самом очаге продолжается постоянное размножение патогенных микроорганизмов.
Развитие сепсиса будет сопровождаться возникновением септицемии (тяжелая генерализованная инфекция). Для септицемии характерно существование первичных септических очагов, из которых инфекция гематогенным или лимфогенным путем распространяется по всему организму. При этом, в самом очаге продолжается постоянное размножение патогенных микроорганизмов.
В этом случае, генерализация инфекции может сопровождаться не только развитием сепсиса, но и метастазированием септических очагов (септикопиемия). То есть, помимо первичного очага инфекции, возникают еще несколько более мелких очагов (например, абсцесс печени при септицемии на фоне гнойного аппендицита), поддерживающих септическое состояние у больного.
Важно! Диагноз сепсис выставляют при наличии у больного септицемии и клиники SIRS.
В более широком смысле, сепсис — это сочетание присутствия в крови и тканях больного патогенных микроорганизмов, а также их токсинов и системной воспалительной реакции организма на деятельность этих микроорганизмов.
Сепсис крови является крайне серьезным диагнозом. При отсутствии экстренной медицинской помощи развивается токсический шок и смерть от полиорганной недостаточности.
Причины сепсиса
Справочно. Причиной сепсиса является попадание в кровь значительного количества патогенных микроорганизмов и их токсинов. По сути, сепсис может вызываться любым классом микроорганизмов.
Этиология сепсиса различается в зависимости от возраста больного, региона его проживания, состояния иммунной системы, а также основного заболевания (первичный очаг), вызвавшего генерализированную инфекцию.
Сепсис новорожденных разделяют на ранний неонатальный (развивается в первые пять дней после родов) и поздний (развивающийся позднее, чем через пять дней). Причинами раннего неонатального сепсиса, как правило, становятся бета-гемолитические стрептококки группы В, эшерихии коли, листерии, гемофильная палочка, а также вирусы герпеса первого типа.
Поздний неонатальный сепсис, чаще всего развивается из-за:
- золотистого или эпидермального стафилококка,
- эшерихий коли,
- клебсиелл,
- псевдомонад,
- энтерококка,
- энтеробактера,
- ацинетобактера,
- серраций,
- анаэробных микроорганизмов,
- грибков рода кандида.
Пупочный сепсис новорожденных обычно вызывается стафилококками, эшерихией и стрептококками.
Младенческий сепсис, обычно связан с гемофильной палочкой, золотистым или эпидермальным стафилококком, пневмококками, менингококками.
У детей старшего возраста, сепсис вызывают:
- пневмококки,
- менингококки,
- энтеробактер,
- гемофильная палочка.
У взрослых наиболее частыми причинами сепсиса являются стрептококки, стафилококки, кишечная палочка. Сепсис у беременных, в подавляющем числе случаев, связан со стрептококками, эшерихией коли, энтеробактером, стафилококками.
Следует отметить, что в этиологии сепсиса важную роль играет состояние иммунной системы больного. У пациентов с синдромом приобретенного иммунного дефицита (СПИД), основные причины сепсиса — это цитомегаловирусная инфекция, пневмоцисты (дрожжеподобные грибы), грибки рода кандида, микобактерии туберкулеза.
Внимание. Грибковый сепсис, чаще всего встречается именно у пациентов с иммунными нарушениями и у младенцев.
Грибковый сепсис, связанный с грибами кандида (candida albicans) или аспергиллами (плесневыми грибами), возникает у больных с первичными и вторичными иммунодефицитными состояниями, нейтропенией, удаленной селезенкой, медикаментозными иммуносупрессивными состояниями.
В случае, если природу сепсиса установить не удается, выставляется диагноз криптогенный сепсис (неуточненный).
При каких заболеваниях может возникнуть сепсис
Справочно. При наличии благоприятных факторов (сниженный иммунитет, истощение компенсаторных сил организма, наличие сопутствующих патологий и т.д.) сепсис может развиваться при любом заболевании с тяжелым течением.
Посттравматический сепсис возникает при наличии гнойных ран кожных покровов (в особенности при вовлечении в процесс подкожно-жировой клетчатки), инфицированных ожогов. Также причиной кожного сепсиса могут служить инфицированные пролежни, флегмоны, абсцессы и т.д.
Частой причиной тяжелого сепсиса является гнойное поражение костной ткани и надкостницы (остеомиелит).
Гинекологический сепсис развивается:
- после проведения септических абортов,
- после занесения инфекции в родах,
- при тяжелых аднекситах,
- при сальпингоофоритах,
- при эндометритах,
- при инфицировании клетчатки малого таза.
 Причинами абдоминального сепсиса могут служить гнойные поражения печени, острый панкреатит, острый холецистит, пиелонефрит, аппендицит (самая частая причина развития перитонита и сепсиса). У детей грудного возраста возможен сепсис в результате инвагинации кишечника.
Причинами абдоминального сепсиса могут служить гнойные поражения печени, острый панкреатит, острый холецистит, пиелонефрит, аппендицит (самая частая причина развития перитонита и сепсиса). У детей грудного возраста возможен сепсис в результате инвагинации кишечника.
Основной причиной сепсиса новорожденных является пупочный или абдоминальный (связанный с некротическим энтероколитом) сепсис. Реже отмечают возникновение кожного, легочного, катетеризационного, урогенного и т.д. сепсиса.
Внимание. Крайне тяжелый перитонит и сепсис развивается у пациентов с кишечной непроходимостью и некрозом участка кишки, в результате сдавливания ее стенки каловым завалом или из-за заворота кишок. В таком случае, содержимое кишки попадает в брюшную полость. Быстрый некроз кишки с развитием сепсиса, развивается и при ущемлении брюшных грыж.
Редкой причиной кишечного сепсиса является псевдомембранозный колит. Данное состояние возникает как тяжелейшее осложнение антибактериальной терапии (как правило, длительной). Его причиной служит угнетение нормальной кишечной микрофлоры и активация токсинообразующих штаммов Clostridium difficile.
Среди заболеваний ЛОР-органов, наиболее часто встречаемыми причинами сепсиса являются осложненные гнойные синуситы, отиты (в особенности, сочетающиеся с мастоидитом).
Тонзиллярный сепсис встречается редко, чаще у пациентов с синдромом приобретенного иммунодефицита и декомпенсированным течением сахарного диабета. Тонзиллит (ангина) может стать причиной сепсиса в случае, если он осложняется абсцессом миндалины, паратонзиллярным абсцессом, парафарингеальной флегмоной, заглоточным абсцессом и т.д.
Редкой причиной сепсиса являются:
- гнилостно-некротическая флегмона дна ротовой полости (ангина Людвига),
- одонтогенный сепсис (нагноившиеся кисты, остеомиелит нижней челюсти, осложнения после оперативных вмешательств и т.д.)
Также сепсис может возникать у пациентов с медиастенитом (гнойным воспалением средостенной клетчатки), гнойным тиреоидитом, тяжелым туберкулезом, гнойным лимфаденитом, абсцессами и гангреной легких, деструктивными пневмониями, эмпиемой плевры и т.д.
Справочно. Кардиогенный сепсис может возникнуть у пациентов с бактериальным миокардитом или эндокардитом, при наличии нарушений иммунитета или сахарного диабета.
Генерализированная инфекция, сопровождающаяся возникновением сепсиса, чаще встречается у пациентов с:
- нейтропенией;
- первичными и вторичными иммунодефицитными состояниями;
- тяжелой сердечной недостаточностью;
- декомпенсированным сахарным диабетом;
- истощением, после тяжелого заболевания;
- с истощением, тяжелыми авитаминозами и т.д.
Также системная воспалительная реакция протекает тяжелее у:
- лиц, злоупотребляющих алкоголем или принимающих наркотические препараты;
- пациентов, принимающих иммунодепрессанты или цитостатические препараты;
- больных с угнетением костномозгового кроветворения (лейкозы), лучевой болезнью;
- пациентов со злокачественными новообразованиями, а также проходящих или недавно завершивших лучевую или химиотерапию.
Справочно. При наличии хронических очагов инфекции или острой бактериальной инфекции у пациентов с сопутствующими патологиями, сепсис развивается чаще и протекает тяжелее, чем у здоровых людей с нормальным иммунитетом.
По первичному очагу выделяют развитие: 
- раневого сепсиса;
- ожогового;
- легочного;
- кардиогенного;
- ангиогенного;
- одонтогенного;
- тонзилогенного;
- абдоминального (билиарного, панкреатогенного, кишечного, аппендикулярного, урологического, связанного с воспалением абдоминальной клетчатки);
- гинекологического (обусловленного воспалением тазовой клетчатки или органов женской репродуктивной системы);
- послеродового и т.д.
Справочно. Клиническое течение сепсиса может носить молниеносный характер (наиболее неблагоприятное течение, часто заканчивающееся летальным исходом), острый (от пяти до десяти суток), подострый (от двух недель до трех месяцев). В редких случаях, возможен хронический сепсис, а также рецидивирующая форма инфекции.
Хронический сепсис встречается крайне редко и отмечается у больных, у которых излечение первичного очага инфекции не привело к полному исчезновению симптомов сепсиса.
Диагноз хрониосепсиса выставляется пациентам с постоянной субфебрильной лихорадкой, ознобом и симптомами интоксикации, при исключении наличия очагов хронической инфекции и других причин состоянии больного (аутоиммунные патологии, злокачественные новообразования).
В связи с характером генерализации инфекции, выделяют сепсис с септицемией и септикопиемией.
Сепсис, с выявленным первичным инфекционным очагом, называют вторичным, а сепсис без наличия входных ворот инфекции – первичным.
Если признаки сепсиса у пациента возникли раньше, чем через три недели после начала инфекционного процесса, его называют ранним. Если симптомы развились позже трех недель – поздним.
Заражение крови — симптомы
Важно. Обязательными симптомами сепсиса являются критерии синдрома системного воспалительного ответа (SIRS).
Остальные признаки сепсиса у взрослых и детей не являются специфическими. В большинстве случаев, клиническая картина генерализации инфекции проявляется постепенно. Выраженность симптомов зависит от заболевания, на фоне которого возник сепсис, возраста больного и состояния его иммунной системы.
Сепсис — симптомы у детей
Начальные признаки сепсиса малыша могут проявляться: 
- изменением его поведения, выраженной капризностью или заторможенностью;
- слабым аппетитом, вялым сосанием груди, отказом от еды;
- постоянной рвотой, обильными срыгиваниями;
- хныканьем, плачем, стонами;
- быстрой потерей массы тела;
- неврологическими расстройствами, подергиванием конечностей, тремором подбородка, судорогами, положительной менингеальной симптоматикой;
- диффузным воспалением кожных покровов (эритродермией), желтухой, цианозом, мраморностью кожных покровов, гнойной или петихиальной (геморрагической сыпью);
- кровавой диареей или отсутствием стула, вздутием живота, появлением венозного рисунка на животе;
- увеличением печени и селезенки;
- задержкой мочеиспускания или отсутствием мочи;
- появлением сердечного шума;
- развитием дыхательной недостаточности;
- кровоточивостью, носовыми или кишечными кровотечениями.
Сепсис — симптомы у взрослых
У взрослых сепсис также проявляется развитием системной воспалительной реакции. Возможно появление: 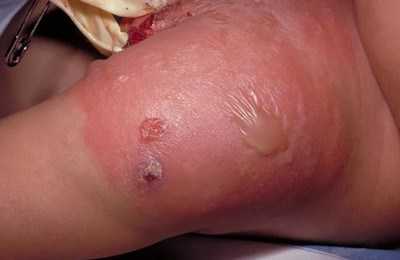
- землистого оттенка лица,
- профузной потливости,
- сухости во рту (сухой, как наждачная бумага язык),
- нарушения сердечного ритма,
- спутанности сознания,
- тревожности,
- бреда,
- галлюцинаций.
Возможно появление признаков острой почечной недостаточности (отсутствие мочи), отсутствие стула, рвота, резкая слабость, боязнь света и громких звуков. У некоторых пациентов отмечается обильная гнойничковая и геморрагическая сыпь.
При сепсисе на фоне септического эндокардита, отмечаются значительные нарушения сердечного ритма, геморрагическая сыпь, кровоизлияния в конъюнктиву, желтовато-коричневый оттенок кожи.
Сепсис на фоне перитонита или пельвиоперитонита, обычно развивается на фоне четой клиники острого живота (лихорадка, рвота, боли в животе).
Справочно. При хроническом сепсисе больных беспокоит постоянная слабость, потливость и лихорадка. Отмечается снижение аппетита, мышечная слабость, тошнота, сонливость или бессонница, психозы, депрессивные расстройства, апатия, повышенная кровоточивость, геморрагическая или гнойничковая сыпь.
У беременных сепсис обычно проявляется клиникой острого живота. Характерны сильные боли, парез кишечника, геморрагическая сыпь, рвота, нарушение сознания. Возможно маточное кровотечение и выкидыш.
Внимание! У беременных женщин важной причиной развития сепсиса является замирание беременности, не сопровождающееся самопроизвольным абортом. В таком случае, мертвый плод, в прямом смысле, начинает отравлять женщину.
Отмечаются:
- высокая некупируемая лихорадка,
- сухость во рту,
- нарушения сердечного ритма,
- землисто-серый мертвенный цвет лица,
- увеличение лимфоузлов,
- рвота,
- парез кишечника,
- острые спастические боли в животе,
- кровотечение из матки,
- возможно появление гнойных выделений из влагалища.
Осложнения сепсиса
 Осложнением сепсиса являются септический шок, диссеминированное внутрисосудистое свертывание крови и синдром мультиорганной дисфункции (полиорганная недостаточность). Осложнением септицемии может стать септикопиемия (метастазирование гнойных очагов).
Осложнением сепсиса являются септический шок, диссеминированное внутрисосудистое свертывание крови и синдром мультиорганной дисфункции (полиорганная недостаточность). Осложнением септицемии может стать септикопиемия (метастазирование гнойных очагов).
При септическом шоке развивается резкая артериальная гипотензия (коллапс), сопровождающаяся нарушением кровоснабжением в органах и тканях, а также нарушением работы внутренних органов.
При септическом шоке, инфузионная терапия не компенсирует гипотензию и больному требуется введение вазопрессорных препаратов.
Синдром полиорганной недостаточности (сердечная, почечная, надпочечниковая и т.д.) сопровождается невозможностью внутренних органов к адекватному поддержанию гомеостаза больного без медицинской помощи.
Внимание! Госпитализация пациента при первых симптомах сепсиса является строго обязательной. При отсутствии экстренной медицинской помощи, сепсис заканчивается летальным исходом. Тяжелый сепсис может привести к смерти больного даже при комплексной медикаментозной терапии.
Чем опасен сепсис у взрослых? Причины возникновения, первые симптомы и лечение
Сепсис – это заражение крови, происходящее вследствие проникновения инфекционного агента и распространения его по всему организму. Вопреки существующему мнению, что заражение крови может развиться только при нагноении тяжелых ран, сепсис у взрослых может возникнуть под воздействием других причин, некоторые из которых так и не удается установить.
 Сепсис — это тяжёлое инфекционное заболевание, которое развивается как системная воспалительная реакция при попадании в кровь инфекционных агентов
Сепсис — это тяжёлое инфекционное заболевание, которое развивается как системная воспалительная реакция при попадании в кровь инфекционных агентовКак вовремя распознать сепсис, почему может возникнуть патологический процесс у взрослого человека, и можно ли остановить и предупредить опасное состояние?
Что такое сепсис: описание и виды
Сепсис представляет собой тяжелый гнойно-септический инфекционный процесс, который является вторичным, то есть возникает при попадании патогенной флоры в кровяное русло из первичного очага инфекции.
 Попадание инфекционных агентов в кровь может произойти при оперативных вмешательствах, катетеризации вен и других медицинских манипуляциях
Попадание инфекционных агентов в кровь может произойти при оперативных вмешательствах, катетеризации вен и других медицинских манипуляцияхВозбудители инфекции могут попадать в организм различными путями – первичным очагом воспаления могут быть раны и микротравмы и даже обычный укус насекомого. Но заражение крови может также произойти при неблагоприятном течении гнойных процессов внутри организма (например, перитонит или абсцесс) на фоне ослабления иммунитета.
Важно! Две трети пациентов обращаются к врачу по поводу других заболеваний, и лишь после этого у них развивается сепсис.
Существует масса разновидностей сепсиса, которые классифицируются в зависимости от локализации очага заражения, вида возбудителя и места его проникновения, характера течения заболевания и изменений, происходящих в организме после заражения.
Виды сепсиса
| Классификация | Виды | Описание |
| По виду возбудителя |
| Для того, чтобы развился сепсис, необходимо попадание в организм человека одного из перечисленных возбудителей. |
| По скорости развития | Молниеносный сепсис | Бурное начало (развивается в течение 1-2 суток после попадания инфекционных агентов), тяжелое течение, неблагоприятный прогноз. |
| Острый сепсис | Симптомы инфекционного процесса дают о себе знать в течение недели. | |
| Подострый сепсис | Симптомы размыты и могут нарастать и проявляться в течение нескольких месяцев. | |
| Хрониосепсис | Симптомы проявляются не ранее, чем через полгода после инфицирования. Чаще встречается в пациентов с иммунодефицитами. | |
| По месту проникновения возбудителя | Внутрибольничный сепсис | Появляется в результате проведения различных медицинских манипуляций:
|
| Внебольничный сепсис | Появляется вследствие осложнения какого-либо инфекционного заболевания:
| |
| По особенностям клинических симптомов | Токсимия | Системный воспалительный процесс, вызванный распространением инфекции из первичного очага. |
| Септицемия | Общее состояние организма нарушается, возникает воспалительные реакции, но гнойных очагов во внутренних органах нет. Состояние возникает молниеносно и протекает остро. | |
| Септикопиемия | Во внутренних органах образуются гнойные очаги. |
Существует также неонатальный сепсис, который развивается у новорожденных вследствие попадания в организм младенца в утробе матери патогенных микроорганизмов.
Распространение сепсиса вызывает поражение и нарушение работы практически всех систем и органов, а потому представляет опасность для жизни пациента. Лечение такого состояния требует немедленной госпитализации больного в отделение интенсивной терапии или реанимацию.
Почему может возникнуть сепсис
Для развития сепсиса необходимо, чтобы в организм попали болезнетворные бактерии – возбудители инфекции (бактерии, вирусы, грибки). В результате массового инфицирования гнилостными продуктами разрушения патогенных микроорганизмов и токсинами возникает воспалительный процесс.
Воспалительная реакция организма, возникающая в ответ на внедрение инфекционных агентов, связано не столько с самими возбудителями, сколько с состоянием иммунных сил человека. Снижение защитных сил приводит к тому, что организм не может вовремя локализовать патогенные организмы и предотвратить их распространение внутрь различных органов.
Способствовать развитию сепсиса могут:
- Нарушение правил антисептики и асептики при обработке гнойных ран, а также при оперативных вмешательствах.
- Неправильный подбор антибактериальных средств при лечении внутренних воспалительных процессов.
- Расстройства иммунной системы.
Выше всего вероятность развития сепсиса у людей, имеющих длительные хронические заболевания, у которых на этом фоне наблюдается истощение иммунитета.
Какие болезни могут осложняться сепсисом:
- Остеомиелит;
- Ожоги, обширные травмы;
- Инфекционно-воспалительные заболевания;
- Раны и гнойники на коже;
- Пневмония, гнойные образования в легких;
- Тяжелые формы ангины;
- Инфекционно-воспалительные осложнения после перенесенной операции;
- Гнойный отит;
- Перитонит;
- Карбункул, фурункул;
- Врожденные патологии иммунной системы;
- Инфицирование после родов, выкидыщей, абортов;
- ВИЧ-инфекции;
- Онкологические заболевания.
Этот список достаточно условен, т.к. сепсис может осложнить любой инфекционно-воспалительный процесс в организме.
Для развития сепсиса необходимо соблюдение определенных условий:
- Наличие первичного очага (источника инфекции), из которого патогенные организмы попадают в кровь.
- Распространение возбудителей с системой кровотока по всему организму.
- Формирование вторичных очагов, из которых в дальнейшем возбудители также будут распространяться по организму.
- Ответ защитной системы, реагирующей на проникновение возбудителей воспалительным процессом.
- Неспособность организма выстроить необходимую иммунную защиту и своевременно реагировать на внедрение возбудителей.
Для успешного лечения пациента необходимо в первую очередь определить «ворота», через которые в организм проник сепсис, а уже потом активизировать защитные силы организма для нейтрализации вредоносных возбудителей.
Первые признаки и основные симптомы
Клинические симптомы сепсиса зависят от типа возбудителя, являющегося первопричиной развития инфекционного процесса. Часто могут встречаться сочетанные формы патологии, при которой заражение происходит под влиянием размножения одновременно нескольких возбудителей.
Для сепсиса характерна стертая симптоматика, но основными признаками патологического процесса остаются одни и те же характерные признаки:
- Температура тела повышается до высоких показателей (38-39 градусов) либо, напротив, опускается ниже 36 градусов.
- Ускоряется частота сердечный сокращений (более 90 ударов за минуту).
- Учащенное дыхание (более 20 вздохов в минуту).
- Обнаруживается лейкоцитоз или лейкопения в анализах крови.
 Сепсис может развиваться молниеносно, поэтому первые симптомы обнаруживаются уже в течение 1-2 суток после инфицирования
Сепсис может развиваться молниеносно, поэтому первые симптомы обнаруживаются уже в течение 1-2 суток после инфицированияПри стремительном развитии заражения крови развивается тяжелый сепсис, характерный нарушениями сознания (в тяжелых случаях возникает кома), падением артериального давления, появлением специфической сыпи на слизистых и кожных покровах, болезненной бледностью пациента.
Важно! Сепсис характеризуется большим количеством летальных исходов. В большинстве случаев это связано с тем, что люди не обращают должного внимания на первые симптомы заболевания и обращаются к медикам слишком поздно.
Признаки сепсиса во многом зависят от распространения инфекции и поражения организма.
При септицемии патологический процесс развивается стремительно и протекает в тяжелой форме с быстрым ухудшением состояния. Вначале проявления болезни схожи с симптомами респираторной инфекции, но клиническая картина нарастает стремительно и буквально в течение нескольких часов состояние больного ухудшается:
- Повышается температура (до 39-40 градусов) и одновременно учащается пульс, возникает сильное потоотделение, озноб;
- Появляются мелкие красные точки на коже (в виде сыпи), которые постепенно перерастают в кровоизлияния по всему телу;
- Ухудшается общее состояние пациента (головные боли, раздражительность, снижение аппетита, апатия, др.);
- Нарушается кровообращение и дыхание (учащенный пульс, частое дыхание, снижение АД).
При септицемии явных очагов поражения в большинстве случаев не удается обнаружить, что значительно затрудняет диагностику и ухудшает прогноз излечения заболевания.
Обратите внимание! Самым опасным является стафилококковый сепсис, который очень тяжело вылечить в силу высокой антибиотикоустойчивости.
При септикопиемии очаг распространения инфекции можно определить сразу – обычно это большой наружный гнойник, хотя возможно гнойные очаги присутствуют и во внутренних органах. Эта форма сепсиса развивается не так стремительно (в течение нескольких недель) и тяжело, но не менее опасна для жизни и требует немедленного лечения.
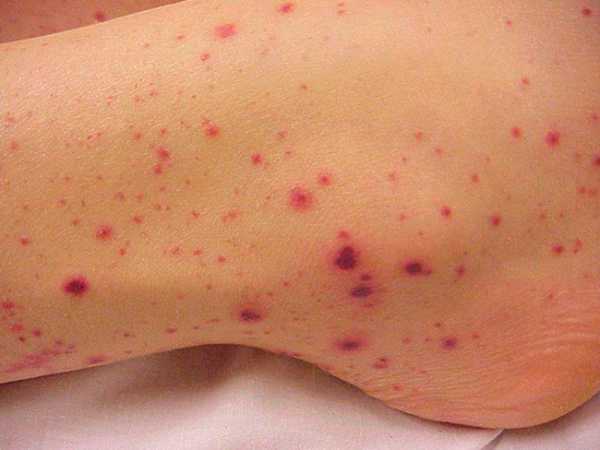 При септицемии на коже появляются мелкие красные точки, которые с осложнением болезни перерастают в кровоизлияния по всему телу
При септицемии на коже появляются мелкие красные точки, которые с осложнением болезни перерастают в кровоизлияния по всему телуСепсис крови может проявлять себя по-разному, но течение болезни обычно стремительное, поэтому лечение нужно осуществлять как можно быстрей, пока процесс не вызывал необратимые последствия.
Как лечить сепсис
При подозрении на сепсис или его обнаружении требуется незамедлительно обратиться к медицинской помощи.
Терапия сепсиса проводится обязательно с госпитализацией пациента в палату интенсивной терапии либо отделение реанимации (в зависимости от сложности случая). Это необходимо для контроля за жизненно важными показателями: количеством выделяемой мочи, насыщения кислородом венозной крови, венозным и артериальным давлением.
В течение первых 6-12 часов после госпитализации усилия врачи будут направляться на стабилизацию именно этих показателей путем проведения инфузионной терапии. Мероприятия осуществляются внутривенно с использованием различных белковых и солевых растворов, кровезаменителей и т.д.
Важно! Смертность при развитии сепсиса достигает 50%, но при условии правильного выполнения реанимационных мероприятий этот показатель уменьшается в 2-3 раза.
После того, как была произведена диагностика сепсиса, последующее лечение заключается в санации очага инфекции, приведшего к возникновению заражения, устранении возникших осложнений и повышении защитных сил пациента.
 При сепсисе летальный исход возможен в 50% случаев, поэтому при первых симптомах следует незамедлительно обратиться к врачу
При сепсисе летальный исход возможен в 50% случаев, поэтому при первых симптомах следует незамедлительно обратиться к врачуВ первую очередь следует уничтожить возбудителей, которые привели к возникновению инфицирования. Для этого больному назначаются антибиотики, предварительно произведя анализ на чувствительность того или иного антибактериального средства на конкретного возбудителя.
Для усиления эффекта могут назначаться одновременно 2-3 антибактериальных препарата, лечение которыми осуществляется достаточно длительное время – 6-10 недель.
Группа антибиотиков выбирается в зависимости от вида возбудителя. Это могут быть:
- Цефалоспорины;
- Карбаленемы;
- Пенициллины;
- Левомицетиновые антибиотки;
- Линкозамиды;
- Аминогликозиды и т.д.
Больному с сепсисом обязательно следует поднять иммунитет, так как при заражении крови организм не в состояния самостоятельно справляться с инфекцией.
Для поднятия защитных сил организма используют иммуностимуляторы: Тимоген, Вилозен, Тимоптин, Тималин, Миелопид и др.
Другие препараты назначаются исходя из состояния пациента и нарушений, произведенных в организме сепсисом. Могут назначаться витамины и минеральные комплексы, обезболивающие средства, препараты, восстанавливающие функции поврежденных внутренних органов, лекарства для нормализации артериального давления и т.д.
Медикаментозная терапия не будет иметь успеха без уничтожения очага инфекции, вызывавшего сепсис крови.
Потому в обязательном порядке проводится хирургическая санация очага инфекции, которая направлена на вскрытие гнойника и его очищение от содержимого экссудата, удаление всех отмерших тканей, отравляющих организм продуктами распада, и обработку антисептическими материалами.
 Для борьбы с сепсисом используют комплексное лечение, которое может включать в себя хирургическую санацию очага поражения, массивную антибактериальную или противогрибковую терапию, дезинтоксикационную терапию
Для борьбы с сепсисом используют комплексное лечение, которое может включать в себя хирургическую санацию очага поражения, массивную антибактериальную или противогрибковую терапию, дезинтоксикационную терапиюПри присутствии вторичного очага инфекции производят аналогичную хирургическую санацию.
Последствия и прогноз
Сепсис всегда протекает очень тяжело и нередко с серьезными осложнениями, опасными для жизни пациента. Самым опасным осложнением является развитие септического шока, при котором вероятность летального исхода составляет до 50%
Важно! Наиболее предрасположены к развитию осложнений и неблагоприятному исходу заболевания лица пожилого возраста, а также пациенты со значительным снижением иммунитета.
Другие осложнения сепсиса — опасность развития внутренних кровотечений, тромбофлебит и тромбоэмболия сосудов головного мозга или легочной артерии.
Благоприятный прогноз при сепсисе зависит от своевременности обнаружения патологического процесса и правильности применения реанимационных мероприятий по его устранению.
 Прогноз при любой форме сепсиса всегда серьезен, однако чем раньше начато лечение, тем выше вероятность полного выздоровления
Прогноз при любой форме сепсиса всегда серьезен, однако чем раньше начато лечение, тем выше вероятность полного выздоровленияКак предупредить возникновение сепсиса
Гнойно-септическое заражение легче предотвратить, чем потом длительно и трудно лечить, поэтому следует придерживаться простых мер предосторожности:
- Соблюдать основные правила личной гигиены во избежание попадания инфекционных возбудителей в кровь;
- Поднимать иммунитет и не запускать хронические заболевания;
- Грамотно применять антибиотики, согласовывая их прием с врачом;
- Не допускать нарушений антисептики при проведении медицинских процедур;
- Своевременно лечить любые гнойные процессы.
 Уберечься от сепсиса поможет укрепление иммунитета и поддержание здорового образа жизни
Уберечься от сепсиса поможет укрепление иммунитета и поддержание здорового образа жизниПрименение этих правил поможет избежать такого опасного состояния как сепсис, который в большинстве случаев приводит к летальному исходу, а в 70% случаев к инвалидности пациента.
Главная » Заболевания » Чем опасен сепсис у взрослых? Причины возникновения, первые симптомы и лечение
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе