На узи почки
УЗИ почек - патология (лекция на Диагностере) - Диагностер
В положении пациента лежа на спине в надлобковой области выводим мочевой пузырь. Оцените наполнение мочевого пузыря и дистальный отдел мочеточников. В норме дистальный отдел мочеточника не видно. Мочеточник более 7 мм в диаметре — мегауретер.
Рисунок. На УЗИ расширенный дистальный отдел мочеточника (1, 2, 3). Про уретероцеле (3) подробнее смотри здесь.
Рисунок. Пациент с острой почечной коликой. На УЗИ слева в дистальном отделе мочеточника гиперэхогенное округлое образование с акустической тенью (1), мочеточник расширен на всем протяжении (2), лоханка и большие чашечки умеренно расширены (3, 4). Заключение: Камень в дистальном отделе мочеточника. Вторичный мегоуретер и гидронефроз 2 степени.
Гидронефроз на УЗИ
Мочеточник, малые и большие чашечки в норме не видно на УЗИ. Существует три типа расположения лоханок: интраренальный, экстраренальный и смешанный тип. При интраренальном строение просвет лоханки в раннем возрасте до 3 мм, в 4-5 лет — до 5 мм, в пубертате и у взрослых — до 7 мм. При экстраренальном и смешанном типе строения — 6, 10 и 14 мм, соответственно. При переполненном мочевом пузыре лоханка может увеличиваться до 18 мм, но через 30 минут после мочеиспускания сокращается.
При нарушении оттока мочи лоханка и мочеточник выше места обструкции расширяются. Если расширена лоханка — это пиелоэктазия; вместе с лоханкой расширены чашечки — гидронефроз; в добавок расширен мочеточник — уретеропиелоэктазия или уретерогидронефроз. Исход гидронефроза — всегда гибель нефронов и атрофия паренхимы почки.
У мужчин гидронефроз развивается при опухолях простаты, у женщин чаще связан с беременностью и опухолями малого таза. Частые причины гидронефроза у детей — врожденный стеноз или сегментарная дисплазия мочеточника, подковообразная почка, неправильное отхождение мочеточника или добавочный сосуд. Гидронефроз может развиваться из-за пузырно-мочеточникового рефлюкса или при усиленном диурезе после приема мочегонных.
Выделяют 4 степени гидронефроза
Степень 1 — расширена только лоханка;
Степень 2 — расширенные чашечки вогнутой формы, почка не увеличена, паренхима не изменена;
Степень 3 — расширенные чашечки с плоскими сводами, почка увеличена, первые признаки атрофии паренхимы;
Степень 4 — чашечки округлой формы, почка сильно увеличена, значительное истончение паренхимы.
Рисунок. На УЗИ в правой почке расширена лоханка, большие и малые чашечки, мочеточник неизменен. Левая почка и мочевой пузырь без патологических изменений. Заключение: Обструкция лоханочно-мочеточникового соединения справа. Гидронефроз справа, 3 степень.
Рисунок. Мальчик в возрасте 5-ти месяцев с инфекцией мочевыводящих путей. На УЗИ двусторонний гидронефроз 3-4 степени (1, 4), двусторонний мегауретер (2, 5). В просвете мочевого пузыря, мочеточников и ЧЛК определяется гиперэхогенная взвесь. При цистографии расширена предстательная часть мочеиспускательного канала, что указывает на клапан задней уретры. При трансперинеальном УЗИ возможно видеть задний клапан уретры. Подробнее смотри здесь.
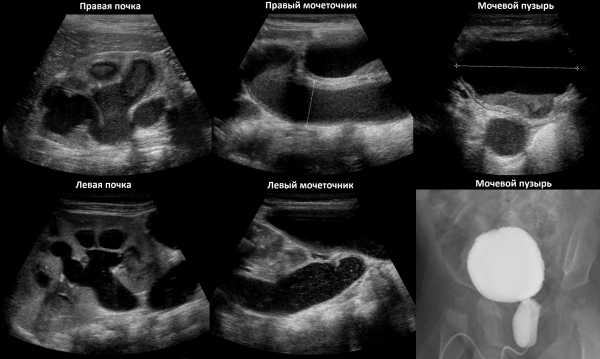
Рисунок. Пациент с высокой температурой и болью в спине. На УЗИ в правой почке чашечки округлой формы, 15х16 мм, с гиперэхогенным содержимым и уровнями, местами небольшие гиперэхогенные включения без тени; толщина паренхимы менее 2 мм, имеется кровоток; в лоханочно-мочеточниковом сегменте гиперэхогенное образование с акустической тенью (1). Заключение: Обструкция в лоханочно-мочеточникового сегмента (камень). Пионефроз. При нефростомии получен гной.
Рисунок. На УЗИ в месте синуса почки определяются анэхогенные неправильно овоидные образования, которые не сообщаются между собой. Заключение: Множественные парапельвикальные кисты синуса. Кисты синуса часто ошибочно принимают за расширенный ЧЛК. Кисты синуса представляют собой лимфатические затёки и могут самоликвидироваться. Крупные парапельвикальные кисты деформирует лоханку и нарушают отток мочи.
Камни в почках на УЗИ
На УЗИ камень в почке — это гиперэхогенная структура с акустической тенью, размер более 4 мм. Акустическую тень оставляют лишь оксалаты больше 8-10 мм, и то не всегда. Крошечные камни почек и мочеточников при ЦДК дают артефакт мерцания позади. Есть мнение, что можно увидеть скоплений солей мочевой кислоты в виде диффузного накопления точечных сигналов высокой эхогенности по контуру почечных сосочков.
Рисунок. На УЗИ нормальная почка. В нижнем полюсе небольшое гиперэхогенное включение без акустической тени (1, 3); ЦДК мерцающий артефакт (2). Заключение: Мелкий конкремент в малой чашечке нижнего полюса левой почки. Подтвержден на КТ.
Рисунок. Пациент с жалобами на дискомфорт при мочеиспускании. На УЗИ правая почка расположена в малом тазу, сосудистый пучок от подвздошных сосудов (1); в лоханке гиперэхогенное включение с акустической тенью позади, размер 10х10 мм (3, 4). Заключение: Тазовая дистопия правой почки. Эхо-признаки конкремент в лоханке справа. На рентгене (4) по средней линии над S1 позвонком округлое рентгенконтрастное включение.
Рисунок. Пациент с мочекаменной болезнью поступил с острой болью в пояснице слева. На рентгене (1) границы правой почки увеличены, рентгеноконтрастные камни в обеих почках (треугольники). На УЗИ (2, 3) в правой почке чечевицевидное аваскулярное гипоэхогенное образование с неоднородной эхоструктурой сдавливает паренхиму; в зоне ЧЛК гиперэхогенный очаг с дорзальной тенью (треугольник), при ЦДК артефакт мерцания. Заключение: Субкапсулярная гематома правой почки. Конкремент в ЧЛК справа, без признаков обструкции. На КТ в правой почке субкапсулярная гематома и конкремент в лоханке; в левой почке конкремент в мочеточнике и вторичный гидронефроз 2-3 степени.
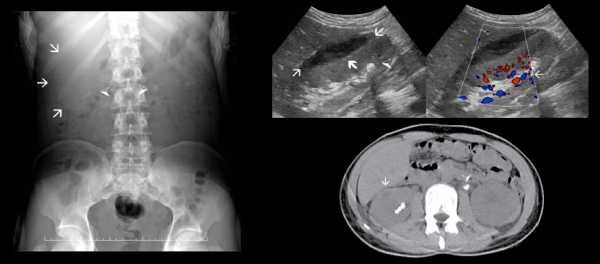
Рисунок. Когда почечная лоханка и чашечки заполнены плотной кальцинированной массой, камень по форме напоминает коралл. На УЗИ (1) в почке коралловый камень с массивной акустической тенью позади, одна из верхних чашечек расширена.
Рисунок. На УЗИ (1) в правой почке определяется округлая полость анэхогенным и гиперэхогенным компонентом, которые меняют форму при поворотах пациента. На рентгене в положении лежа (2) в верхнем полюсе правой почки округлое рентгенконтрастное образование; в положении стоя (3) видно рентгенконтрастный уровень. Заключение: Киста почки с кальциевым молочком. Чаще всего кальциевое молоко скапливается в простых кистах паренхимы или дивертикулах чашечки. Если киста заполнена полностью, постановка диагноза проблематична.
Рисунок. У 37% здоровых новорожденных в первые сутки жизни на УЗИ определяются гиперэхогенные пирамидки без акустической тени. Преципитация белка Тамма-Хорсфалла и мочевой кислоты вызывает обратимую обструкцию канальцев. К 6 неделям жизни проходит без лечения.
Рисунок. Пациентка с жалобами на боли в пояснице. На УЗИ в обеих почках гиперэхогенные пирамидки без дорзальной акустической тени; в верхнем полюсе правой почки гиперэхогенное округлое образование с акустической тенью, размер 20 мм. Заключение: Медуллярный нефрокальциноз. Конкремент в верхней чашечки правой почки. Акустическая тень позади гиперэхогенных пирамидок определяется в крайних случаях медуллярного гиперкальциноза. Причины медуллярного нефрокальциноза: паратиреоз — 40% случаев, тубулярный канальцевый ацидоз (дистальный тип 1) — 20%, медуллярная губчатая почка — 20%.
Инфекция мочевыводящих путей на УЗИ
Инфекция мочевыводящих путей чаще восходящая: через уретру в мочевой пузырь (цистит) → по мочеточникам в ЧЛК (пиелит) и почки (пиелонефрит). При гематогенном распространении возможно изолированное поражение паренхимы почки — пиелонефрит.
Рисунок. Пациент с высокой температурой и лейкоцитурией до 120 в поле зрения. На УЗИ в правой (1, 2) и левой (3, 4) почках стенка ЧЛК утолщена до 3 мм, подобные изменения в дистальном отделе мочеточников. Заключение: УЗИ-картина может соответствовать инфекции мочевыводящих путей (пиелит).
Рисунок. Пациент с высокой температурой и лейкоцитурией. На УЗИ у верхнего полюса правой почки небольшой ободок жидкости (1); на поперечном срезе в среднем (2, 3) и нижнем (4, 5) отделе почки неоднородные гипер- и гипоэхогенные участки с нечетким контуром, без кровотока; стенка лоханки утолщена (6, 7). Заключение: УЗИ-признаки инфекции мочевыводящих путей (пиелонефрит справа).
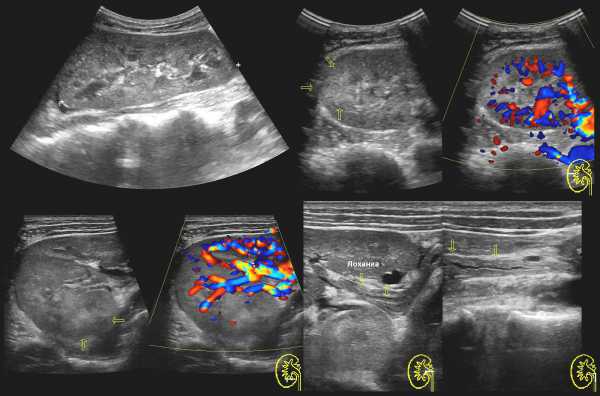
Рисунок. Ребенок с высокой температурой и лейкоцитурией. На УЗИ в мочевом пузыре большое количество гиперэхогенной взвеси; левая почка без особенностей; у верхнего полюса правой почки определяется гипоэхогенная зона с ослабленным кровотоком. Заключение: УЗИ-картина может соответствовать инфекции мочевыводящих путей (цистит, пиелонефрит справа).
Хронические болезни почек на УЗИ
С помощью УЗИ диагностируют и наблюдают пациентов с хроническими заболеваниями почек. При гломерулосклерозе, атрофии канальцев, интерстициальном воспаление или фиброзе на УЗИ корковый слой почек гиперэхогенный, кортикомедуллярная дифференцировка сглажена. При прогрессировании болезни паренхима истончается и уменьшается размер почек.
Рисунок. На УЗИ хронический пиелонефрит (1): почка уменьшена до 74 мм, контур неровный за счет локального уменьшения толщины коркового слоя. На УЗИ хронический гломерулонефрит (2): размер почки 90 мм, кортикомедуллярная дифференцировка паренхимы сглажена, тонкий корковый слой повышенной эхогенности. На УЗИ нефротический синдром (2): гиперэхогенная почка без четкой дифференциации на корковое и мозговое вещество.
Рисунок. На УЗИ пациент с ХПН (1, 2, 3): почки уменьшены в размерах до 70х40 мм, толщина паренхимы 7 мм, кортикомедуллярная дифференцировка сглажена. На УЗИ терминальная стадия ХПН: почка очень маленькая — 36 мм, эхогенность значительно повышенна, различить паренхиму и синус не представляется возможным.
Кисты почки на УЗИ
Простые кисты почки на УЗИ — анэхогенные бессосудистые округлые образования с гладкой тонкой капсулой и усилением сигнала позади. У 50% людей старше 50 лет есть простая киста в почках.
Сложные кисты часто неправильной формы, с внутренними перегородками и кальцинатами. Если киста имеет неровный и даже бугристый контур, толстые перегородки, тканевой компонент, то риск злокачественных новообразований 85%-100%.
Рисунок. Классификация кист почек по Bosniak. Кисты тип 1 и 2 доброкачественные и не требуют дальнейшей оценки. Кисты тип 2F, 3 и 4 требуют дополнительных исследований.
Рисунок. На УЗИ простая (1, 2) и сложная (3) кисты почки. При отсутствии выхода мочи паренхима симметрично раздвигается во все стороны, образуя округлые паренхиматозные кисты. Паренхиматозные кисты никуда не исчезнут, могут только разорваться.
Рисунок. На УЗИ (1) в правой почке анэхогенное округлое образование, с четким и ровным контуром, в стенке гиперэхогенное тканевое включение. Заключение: Киста почки 2F тип по Bosniak. По результатам биопсии почечно-клеточная карцинома.
При поликистозе почек множественные кисты различного размера заполняют практически всю почку. На поздних стадиях заболевания, почки увеличены и отсутствует кортикомедулярная дифференцировка. Подробнее смотри Поликистоз почек на УЗИ.
Рисунок. На УЗИ (1, 2) и КТ (2) множественные кисты в обеих почках. Это аутосомно-доминантный поликистоз почек.
Опухоли почки на УЗИ
С помощью УЗИ трудно отличить доброкачественные и злокачественные опухоли почки, следует дополнительно использовать КТ и биопсию.
Доброкачественные опухоли почки — онкоцитома и ангиомиофиброма. Онкоцитома на УЗИ не имеет четких отличительных признаков, может иметь центральный рубчик и кальцификаты. Ангиомиофибромы состоят из жира, гладких мышц и сосудов. Когда преобладает жир, то опухоль гиперэхогенная. В 20% случаев ангиомиофибромы являются одним из проявлений туберозного склероза, синдрома Гиппеля-Линдау или нейрофиброматоза 1 типа.
Рисунок. На УЗИ (1, 2) в левой почке округлая изоэхогенная масса с четким и ровным контуром, хорошо видно центральный гипоэхогенный звездчатый рубчик. Это типичная УЗИ-картина онкоцитомы почки.
Рисунок. На УЗИ в корковом слое почки определяется гиперэхогенная неоднородная структура округлой формы, небольшой кровоток по периферии. УЗИ-картина может соответствовать ангиомиолипоме почки.
Рисунок. На УЗИ (1, 2) в нижнем полюсе левой почки лоцируется гиперэхогенное округлое образование, размер 26 мм. УЗИ-картина может соответствовать ангиомиолипоме почки.
Рисунок. На УЗИ в паренхиме почки множественные гиперэхогенные включения без акустической тени различных размеров. Это ангиомиолипомы почек у пациентов с туберозным склерозом.
Почечно-клеточный рак составляет 86% злокачественных опухолей почек. На УЗИ почечно-клеточный рак — это изоэхогенное образование неправильной формы расположенное на периферии паренхимы, но встречаются гипо- и гиперэхогенные опухоли в мозговом веществе и синусе почки. Папиллярный, переходно-клеточный и плоскоклеточный рак возникает из уротелия и находится в почечной пазухе. Аденокарцинома, лимфома и метастазы могут находится в любом месте почке.
Рисунок. На УЗИ (1, 2) из нижнего полюса левой почки исходит неправильной формы масса, размер 50х100 мм; паренхима изоэхогенная неоднородная за счет кистозных полостей; активный внутренний кровоток. Это типичная УЗИ-картина почечно-клеточного рака.
Рисунок. На УЗИ (1) у верхнего полюса правой почки исходит гиперэхогенная неоднородная масса с кистозными полостями, контур бугристый, размер 70х120 мм. Необходимо дифференцировать опухоль почки и надпочечника. Заключение по результатам биопсии: Почечно-клеточный рак правой почки.
Рисунок. На УЗИ (1, 2) в брюшной полости определяется огромная неоднородная масса. На КТ (3) видно, что опухоль исходит из забрюшинного пространства слева. Левая почка придавлена, паренхима почки не изменена. Заключение по результатам биопсии: Нейробластома. Эта опухоль симпатической нервной системы в 35% случаев происходит из надпочечников, в 30-35% — из забрюшинных ганглиев, в 20% — из заднего средостения, 1-5% — на шее и 2-3% — в тазу.
Рисунок. На УЗИ (1) в правой почке гиперэхогенная неоднородная масса округлой формы, размер 25х25 мм. Заключение по результатам биопсии: Папиллярный рак правой почки.
Рисунок. На УЗИ (1, 2) в центральной части левой почки определяется аваскулярная изоэхогенная неоднородная масса с экзофитным ростом, размер 40х40 мм. Заключение по результатам биопсии: Плоскоклеточный рак левой почки.
Рисунок. На УЗИ в левой почке изоэхогенная неоднородная масса, длинник 26 мм (1). Условно опухоль можно разделить на две зоны: аваскулярное округлое образование с тонкой капсулой (2, 3) и аваскулярная зона с мелкими кистозными полостями и микрокальцификатами (2, 4). Заключение по результатам биопсии: Опухоль Вильмса. Опухоль Вильмса возникает из мезодермальных предшественников почечной ткани — метанефроса. Эта самая злокачественная опухоль почки у детей.
Задача. Девочка 6-ти лет проснулась посреди ночи с острой болью в животе; доставлена в больницу с диагнозом аппендицит. На УЗИ в проекции надпочечника неоднородная масса деформирует верхний полюс почки; жидкость вокруг почки в забрюшинном пространстве справа — острое кровотечение. Заключение по результатам биопсии: Опухоль Вильмса.
Задача. На УЗИ из верхнего полюсе правой почки исходит округлое изоэхогенное образование неоднородной эхоструктуры, активный внутренний кровоток. Заключение по результатам биопсии: Почечноклеточный рак.
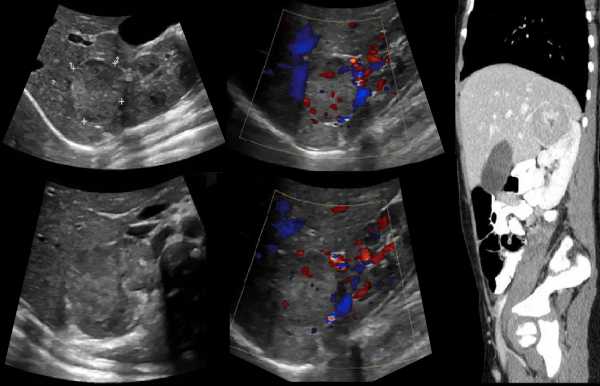
Задача. Девочка 12-ти лет в течение года наблюдается с резистентной формой гипертонической болезни. В суточной моче повышена концентрация катехоламинов. На УЗИ в проекции левого надпочечника округлое образование неоднородной эхоструктуры с кистозными полостями; определяется внутренний кровоток. Заключение по результатам биопсии: Феохромацитома.
Берегите себя, Ваш Диагностер!
Роль ультразвуковой диагностики в выявлении патологии почек у разных возрастных групп
Этот парный орган никак не проявляет себя у здорового человека, кропотливо и круглосуточно выполняя свою важную и незаменимую работу. Болезни почек многообразны и в причинах возникновения и в проявлениях. Одни из них с успехом лечатся, другие могут сделать человека инвалидом на всю жизнь. Важное место в диагностике почечной патологии занимает метод УЗИ. Многих пациентов волнует вопрос: как проводится УЗИ почек?
Техника выполнения ультразвукового исследования почек
Исследование абсолютно безболезненное. Оно не имеет осложнений и противопоказаний, может выполняться часто, в том числе у беременных женщин и детей.
Для выполнения УЗИ используется специальный аппарат, оснащенный датчиком, который проводит ультразвуковые волны через ткани тела человека. На разности поглощения волн тканями и жидкостями организма и основан этот метод диагностики. Изображение проецируется на мониторе УЗИ — аппарата.
Для лучшего проникновения ультразвуковых волн через кожные покровы на кожу пациента наносится специальный гель на водной основе. Он не представляет вреда для здоровья и не оставляет следов на одежде. После выполнения процедуры врач просит пациента стереть гель с кожи полотенцем или салфеткой.
Осмотр проводится в лежачем положении обследуемого: на спине, на правом и левом боку, на животе. При необходимости специалист может попросить пациента встать или сесть. Это обусловлено тем, что почки находятся в забрюшинном пространстве и их осмотр затрудняют органы брюшной полости, которые находятся спереди (печень, селезенка, кишечник).
Какие показатели оценивает врач во время УЗИ и их нормальные значения
- Почки парный орган, поэтому в норме их две, и они должны быть примерно одинакового размера. Однако, они не будут абсолютно симметричными и одинаковыми, как и другие парные органы, они будут незначительно отличаться друг от друга. Здоровые почки по форме напоминают бобы. Правая почка, из-за анатомических особенностей организма, находится ниже левой на один грудной позвонок.
- Размеры – оцениваются в миллиметрах. Допустимая разница в размерах здоровых почек составляет не более 20 мм. В норме длина у взрослого человека от ста до ста двадцати мм. Ширина от пятидесяти до шестидесяти мм, а толщина сорок – пятьдесят мм. У детей нормальные размеры широко варьируют и зависят от возраста, веса и роста ребенка. Поэтому правильно интерпретировать полученные результаты обследования сможет только педиатр или детский нефролог.
- Толщина и структура паренхимы (наружного слоя почечной ткани, который выполняет ее основную функцию: фильтрацию мочи) зависит от возраста человека и составляет от пятнадцати до двадцати пяти мм, у пожилых людей она истончается и может составлять одиннадцать мм. Слой паренхимы у ребенка может составлять от девяноста до ста восьмидесяти мм. Насколько конкретная цифра соответствует норме, также сможет оценить только специалист, опираясь на вес и рост ребенка. У грудных детей, рост которых не достиг восьмидесяти сантиметров, этот параметр не оценивается. Ткань (структура) паренхимы в норме однородная, без включений, полостных образований и уплотнений.
- Состояние чашечно-лоханочной системы (часть органа, имеющая структуру полости, куда поступает моча). В норме у взрослых ширина почечных лоханок не превышает одиннадцати мм. Исключение составляют беременные женщины, у которых в норме происходит постепенное расширение лоханочной системы с ростом плода, к концу беременности ширина лоханки женщины может достигать двадцати восьми мм.
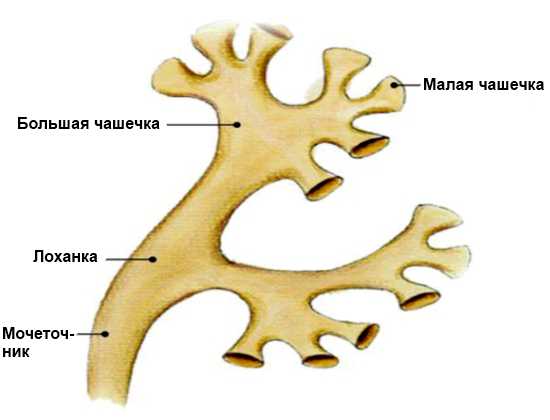 Чашечно-лоханочная система и мочеточник
Чашечно-лоханочная система и мочеточник - Мочеточники – длинные мышечные канальцы, которые соединяют лоханки с мочевым пузырем. Здоровые мочеточники на УЗИ не видны.
- Образования повышенной и пониженной плотности, эхогенные тени у здоровых людей не определяются.
Существенных половых различий в нормальном строении почек не существует.
Заболевания, которые может диагностировать УЗИ
Камни в лоханках и мочеточниках
Камни при ультразвуковом исследовании выглядят как акустическая тень. Следует отметить, что УЗИ не является достоверным способом диагностики камней, поскольку часто за камни может быть принята жировая ткань или сосудистый узел органа. Достоверным считается только определение камней размерами более четырех мм. Также на УЗИ не может быть виден песок. О наличии камней в чашечно-лоханочной системе и мочеточниках может свидетельствовать расширение этих органов из-за образования преграды оттоку мочи. Но такое явление могут вызывать не только камни, но и опухоли. Несмотря на это, проведение УЗИ для выявления камней важно, поскольку позволяет увидеть наличие патологии и заставляет врача назначить дополнительные методы диагностики.
Опухоли
Рак и другие опухолевидные образования видны во время исследования как пятно повышенной плотности. Рак большого размера может деформировать структуру почки, нарушая ее внешний контур. О наличие рака может свидетельствовать и изменение кровотока в органе, которое можно оценить при цветном доплеровском исследовании.
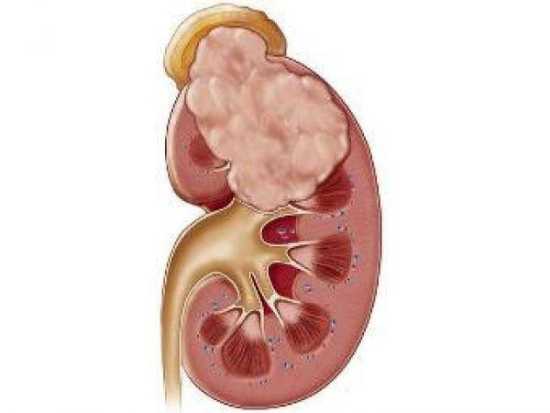
Рак, растущий в ЧЛС, может нарушать отток мочи, что на УЗИ будет проявляться расширением лоханочной системы и сдавливанием паренхимы. На поздних стадиях рака паренхима начинает атрофироваться, что проявится изменением ее структуры.
Сможет оценить ультразвук и состояние регионарных лимфатических узлов, что скажет специалисту о наличии или отсутствии метастазирования и распространения рака за пределы почки.
Недостатком ультразвукового метода выявления рака является высокий процент гипердиагностики. Но этот недостаток устраним при проведении дополнительных способов диагностики. Важность УЗИ в выявлении рака и других онкологических процессов остается высокой, так как часто рост опухоли не имеет проявлений. Симптоматика появляется только на поздних стадиях, когда уже нет способов лечения процесса и прогноз неблагоприятный.
Кисты
Кисты – это полостные образования в почечной паренхиме. Определяются как образования пониженной плотности. Кисты являются доброкачественными образованиями и при маленьких размерах не влияют на функцию органа. Однако, существует серьезное наследственное заболевание – поликистоз почек. Это заболевание до сорока лет может не иметь никакой симптоматики. УЗИ позволяет установить точный диагноз: почка имеет бугристую форму, ткань паренхимы изменена множественными гипоэхогенными образованиями, между ними определяются атрофические изменения.
Абсцесс
Определяется полостное образование с жидкостью внутри. Дифференциальная диагностика проводится с одиночной кистой почки. Как правило, диагноз устанавливается на основе получения сведений о сопутствующих симптомах (лихорадки, изменений в анализах крови и мочи, острой боли в проекции почки), которых не бывает при наличии кисты. Абсцессы бывают единичными и множественными.
Воспалительные заболевания (острый и хронический пиелонефрит)
УЗИ почек при пиелонефрите характеризуется увеличением размеров пораженного органа, ЧЛС может быть незначительно расширена, стенка ее уплотнена.
При хронических процессах могут выявляться очаги склероза и кальцинаты в ткани паренхимы.
Острая почечная недостаточность (ОПН)
ОПН – острое состояние, для которого характерна резкая потеря выделительной функции на фоне другого патологического процесса (сепсис, острое отравление, интоксикации). Как правило, диагноз устанавливается на основе совокупности клинических симптомов: тяжелое состояние больного, полное отсутствие мочи. Подтверждают диагноз изменения в лабораторных анализах: значительное повышение креатинина и мочевины в крови.
Роль УЗИ в диагностике данной патологии сводится к оценке снижения объема циркулирующей жидкости: спадается полая вена, другие вены имеют недостаточное наполнение. Также УЗИ помогает подтвердить диагноз ОПН: при возобновлении кровенаполнения полая вена быстро восстанавливает свою форму.
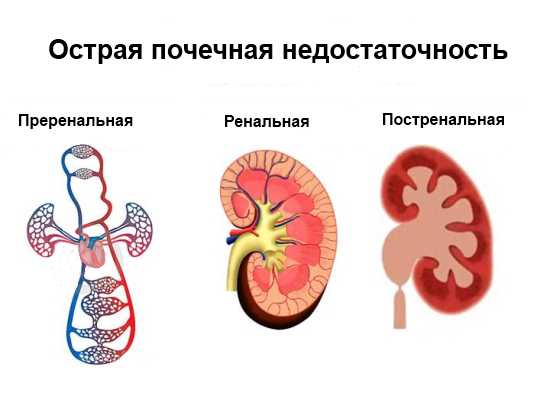 Виды острой почечной недостаточности
Виды острой почечной недостаточности Хроническая почечная недостаточность (ХПН)
Состояние, которое характеризуется постепенным снижением способности почки осуществлять свою функцию. При ультразвуковом исследовании определяется дистрофия и атрофия паренхимы органа.
Нефроптоз
Состояние, которое характеризуется изменением почкой своей локализации: она может опускаться вниз. Различают три степени данного состояния. При второй и третьей стадии появляются болевые ощущения в пояснице, за счет перегиба мочеточника может снижаться функция органа. Может возникать нарушение кровообращения. УЗИ позволяет увидеть патологию, а также оценить состояние паренхимы и ее кровоснабжение.
Аномалии развития
Многие люди, дожив до солидного возраста, могут не подозревать о том, что у них есть, например, всего одна почка или, наоборот, три за счет удвоения с одной стороны. Узнать об особенностях строения своего организма также позволит УЗИ.
Почечная патология у беременных
Нефропатия беременных
 При нефропатии у беременной повышается АД
При нефропатии у беременной повышается АД Сложный комплекс патологических изменений, развивающийся на поздних стадиях беременности, в третьем триместре. Характеризуется появлением отеков конечностей, повышением артериального давления и появлением белка в моче. Состояние способно прогрессировать и требует госпитализации для наблюдения и лечения. При УЗИ может быть выявлено нарушение почечного кровотока, а также некроз канальцев и коркового слоя почечной паренхимы.
Частой патологией у беременных на поздних сроках является развитие пиелонефрита. Картина при ультразвуковом обследовании будет соответствовать признакам этого заболевания у других категорий больных.
Патология почек у плода и новорожденных детей
Относительно частой врожденной патологией, которую позволяет диагностировать УЗИ, у плода и грудных детей является пиелоэктазия – расширение почечных лоханок. Процесс может быть и одно- и двусторонним. В большинстве случаев патология проходит самостоятельно к двухлетнему возрасту, но требует наблюдения у педиатра, поскольку измененная структура органа может приводить к присоединению инфекционных процессов.
Расширение почечных лоханокТакже ультразвук позволяет выявить тяжелую врожденную почечную патологию еще у плода, что позволяет подготовить родителей к появлению особенного ребенка и наметить план дальнейшего лечения.
Достаточно распространенным явлением являются онкологические процессы у детей. Они могут длительно не иметь проявлений и диагностируются как находка на УЗИ.
Заключение
Часто возникает вопрос у пациентов: где можно сделать УЗИ почек? В настоящее время этот вид диагностики доступен практически в каждом лечебном учреждении, в том числе и маленьких населенных пунктов. Для того, чтобы выполнить процедуру бесплатно необходимо обратиться к участковому терапевту, который оценив показания, даст направление в ближайшее отделение функциональной диагностики.
Необходимо помнить: если врач на основании предъявляемых жалоб заподозрит болезнь, лечить которую необходимо срочно, обследование будет выполнено, даже при наличии очереди, безотлагательно и бесплатно по экстренным показаниям.
 Врач дает направление на УЗИ почек
Врач дает направление на УЗИ почек Если же ждать очереди в муниципальной поликлинике нет сил и желания, всегда можно обратиться в частную поликлинику. В таком случае выполнить процедуру удастся, как правило, в день обращения.
Несмотря на то, что интернет и другие источники информации часто предлагают самостоятельно интерпретировать заключения тех или иных обследований, делать этого не стоит. Даже опытные врачи не станут установить точный диагноз, основываясь только на данных одного обследования, поскольку УЗИ – признаки многих патологических процессов могут быть очень похожи. Иногда даже здоровый орган может вызывать подозрения, так например «горбатая почка» — индивидуальная особенность строения, может быть принята за рак или камень.
УЗИ почек для начинающих (лекция на Диагностере) - Диагностер
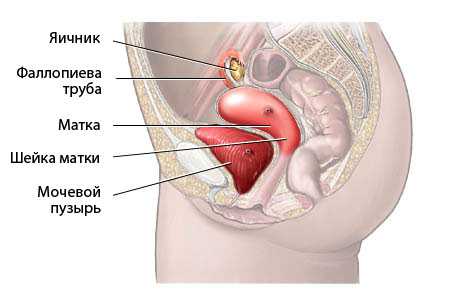
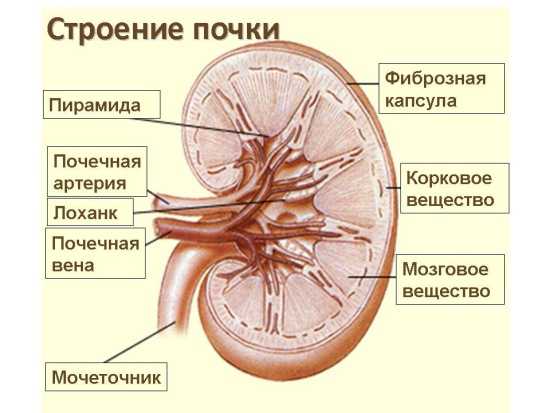
Почки расположены забрюшинно в поясничной области на уровне двух последних грудных и двух первых поясничных позвонков. Правая почка, как правило, на 1-2 см ниже левой.
Паренхима почки состоит из коркового слоя и пирамид. Почечные столбы (колонны Бертини) между пирамидами состоят из коркового вещества. Пирамида и покрывающее ее корковое вещество образуют почечную дольку. На вершине пирамиды открываются отверстия сосочковых канальцев.
Почечный синус содержит чашечно-лоханочный комплекс (ЧЛК), сосуды, нервы, соединительную ткань и жир. Маленькая чашечка садится на вершину пирамиды как молокоотсос на сосок. Моча активно поступает в маленькие и большие чашечки → почечную лоханку → мочеточник → мочевой пузырь → уретру.
Нажимайте на картинки, чтобы увеличить.
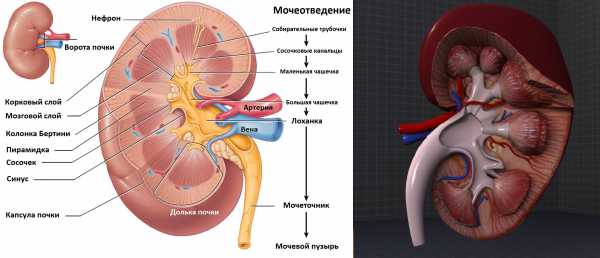
УЗИ почек
Используют конвексный датчик 2,5-7,5 МГц. При подозрении на патологию исследование проводят с наполненным мочевым пузырем при появлении позыва на мочеиспускание. После мочеиспускания почки осматривают повторно.
Нас интересует расположение, размер, эхогенность, эхоструктура почек, а так же проходимость мочевыводящих путей. Как оценить размер почек у детей и взрослых подробнее смотри здесь.
Мочевой пузырь и дистальный отдел мочеточника на УЗИ
В положении пациента лежа на спине в надлобковой области выводим мочевой пузырь. Оцените наполнение мочевого пузыря и дистальный отдел мочеточников. В норме дистальный отдел мочеточника не видно. Мочеточник более 7 мм в диаметре — мегауретер.
Рисунок. На УЗИ расширенный дистальный отдел мочеточника (1, 2, 3). Про уретероцеле (3) подробнее смотри здесь.
Эхогенность почек
В положении пациента на спине по среднеключичной и переднеподмышечной линии выводим правую почку в соседстве с печенью, а левую почку вблизи селезенки. Оцените эхогенность почек. Корковый слой почки в норме изо- или гипоэхогенный по отношению к печени и гипоэхогенный по отношению к селезенке.
Рисунок. Эхогенность органов сравнивают на одном срезе. На УЗИ нормальная почка по соседству с печенью (1) и селезенкой (2). У детей до 6 месяцев паренхима почек в норме может быть гиперэхогенной по сравнению с печенью (3).
Форма почек на УЗИ
Чтобы увидеть верхний полюс почки, попросите пациента сделать глубокий вдох. Форма почки бобовидная — выпуклая с латеральной и вогнутая с медиальной стороны. Как вариант нормы расценивают эмбрионально-дольчатую почку, а так же горбатую левую почку.
Рисунок. На УЗИ (1) и КТ (2, 3) контур почек волнистый. У эмбриона почка развивается из отдельных долек, которые сливаются по мере их роста. Дольчатое строение почек хорошо видно у плода и новорожденных, в единичных случаях сохраняется у взрослых.
Рисунок. Можно встретить горбатую левую почку — выпуклый неровный наружный контур из-за гипертрофии паренхимы в средней трети почки. Считают, что «горб» формируется у плода под давлением нижнего края селезенки.
Рисунок. Сканирование со стороны передней брюшной стенки позволяет не пропустить перешеек между почками. Перешеек спереди от позвоночника является доказательством сращения почек — подковообразная почка. Варианты анатомии подковообразных почек смотри здесь.
Видео. На УЗИ подковообразная почка
Эхоструктура почек
В нормальной почке пирамиды гипоэхогенные, корковое вещество и колонны Бертини изоэхогенны друг другу. В синусе располагается в норме невидимый ЧЛК, гиперэхогенная соединительная и жировая ткань, гипоэхогенные сосуды и вершины пирамид.
Когда различают пирамиды, корковое вещество, почечные колонны, то эхоструктура паренхимы почки не изменена. Если их не видно, то эхоструктура изменена за счет отсутствия четкой корково-мозговой дифференциации.
Рисунок. На УЗИ почка с неизмененной эхоструктурой: гипоэхогенный по отношению печени корковый слой и колонны Бертини, почти анэхогенные пирамиды, гиперэхогенный синус.
Рисунок. У 37% здоровых новорожденных в первые сутки жизни на УЗИ определяются симптом «белых пирамидок». Преципитация белка Тамма-Хорсфалла и мочевой кислоты вызывает обратимую обструкцию канальцев. К 6 неделям жизни проходит без лечения.
Рисунок. На УЗИ здоровая почка: вдоль основания пирамид (кортикомедуллярный переход) определяются линейные гиперэхогенные структуры с гипоэхогенной дорожкой в центре. Это дугообразные артерии, которые ошибочно расценивать как нефрокальциноз или камни.
Видео. Дугообразные артерии почки на УЗИ
Рисунок. На УЗИ нижний полюс почки отделяет гиперэхогенная фиброзная перемычка; лоханка нижнего сегмента 7 мм. Это вариант нормального строения почки. Почка может быть деформирована, поэтому ее размер и длина немного меньше противоположной. Небольшое расширение лоханки под перемычкой сохраняется пожизненно.
Видео. На УЗИ фиброзная перемычка в почке (вариант строения)
Рисунок. На УЗИ округлое образование разделяет почечный синус на два сегмента с общей лоханкой; междолевые артерии огибают образование; эхогенность и интенсивность сосудистого рисунка внутри близка корковой зоне. Заключение: Гипертрофия колонны Бертини или неполная паренхиматозная перемычка. Это вариант нормального строения почки. Термин «неполное удвоение ЧЛК» неверный, т.к. неполная паренхиматозная перемычка не является признаком удвоения ЧЛК.
Рисунок. На УЗИ синус почки разделяет полная паренхиматозная перемычка (1, 2). В таких случаях разграничить удвоение почки от гипертрофии колонны Бертини поможет экскреторная урография. Удвоенная почка покрыта общей фиброзной капсулой. Полное удвоение предполагает наличие двух лоханок, двух мочеточников и двух сосудистых пучков. Неполноудвоенная почка (3) питается одним сосудистым пучком, мочеточник может быть удвоен вверху и впадать в мочевой пузырь одним или двумя устьями. Удвоение ЧЛК и мочеточников — фактор риска развития патологии (пиелонефрита, гидронефроза и др.).
Рисунок. На УЗИ синус почек широкий, неоднородной эхоструктуры (1, 2). На фоне гиперэхогенного жира гипоэхогенный очаг округлой формы (2), при ЦДК междолевые сосуды проходят через гипоэхогенную зону без смещения (3) — это гипоэхогенный жир. При ожирении липоматоз синуса можно ошибочно принять за атрофию паренхимы.
Мочеточник, малые и большие чашечки в норме не видно на УЗИ. Существует три типа расположения лоханок: интра-, экстраренальный и смешанный (частично внутри почки, частично вне ее). При интраренальном строение просвет лоханки в раннем возрасте до 3 мм, в 4-5 лет — до 5 мм, в пубертате и у взрослых — до 7 мм. При экстраренальном и смешанном типе строения — 6, 10 и 14 мм, соответственно. При переполненном мочевом пузыре лоханка может увеличиваться до 18 мм, но через 30 минут после мочеиспускания сокращается.
Рисунок. Независимо от наполнения мочевого пузыря на УЗИ видно лоханку смешанного (1, 2) и экстраренального (3) расположения.
Рисунок. У детей до 1 года на УЗИ синус почки определяется слабо, анэхогенные пирамиды можно ошибочно принять за расширенный ЧЛК (1). На УЗИ в воротах почки линейная гипоэхогенная структура похожа на расширенную лоханку (2); при ЦДК видно, что это сосуды (3).
Аномалии расположения почек на УЗИ
Аномалии расположения почек возникают при нарушении перемещения первичной почки из таза в поясничную область. Почти всегда форма почки изменена, а ворота открыты вперед.
При грудной дистопии почка обычно входит в состав диафрагмальной грыжи. При поясничной дистопии лоханка находится на уровне L4, при подвздошной — L5-S1. Тазовая почка находится позади или чуть выше мочевого пузыря. При перекрестной дистопии мочеточник впадает в мочевой пузырь в обычном месте, а почка смещена контрлатерально.
Рисунок. Дистопия почек по отношению к скелету: грудная справа (1), двусторонняя поясничная (2), тазовая слева (3), поясничная справа и тазовая слева (4), поясничная удвоенной левой почки (5), перекрестная (6).
Рисунок. Дистопия почек по отношению друг к другу и их сращение между собой: сращение верхних концов (1), нижних концов и удвоение левой почки (2), средних частей тазово-дистопированных почек (3), боковых частей тазово-дистопированных почек (4), разных концов (5), под углом (6).
Рисунок. На УЗИ почечное ложе слева пустое (1). Обе почки расположены справа, срастаются полюсами (2, 3). Заключение: Аномалия взаиморасположения почек — I-образная удвоенная правая почка.
Рисунок. На УЗИ в малом тазу (мочевой пузырь — акустическое окно) определяются почки связанные узким перешейком (1, 3); дифференцировка паренхимы сохранена, кровоток прослеживается до капсулы (2, 3). Заключение: Аномалия взаиморасположения почек — сращение нижних полюсов тазово-дистопированных почек.
Подвижность почек на УЗИ
Отметим на коже уровень верхнего полюса почки в положении пациента лежа на животе и стоя. Перед повторным измерением попросите пациента попрыгать.
В норме на вдохе почки опускаются на 2-3 см. У взрослых о патологической подвижности почки можно говорить, если на УЗИ в положении стоя почка смещается на 5 см. У детей смещение на 1,8-3% от роста указывает на избыточную подвижность, смещение >3% — косвенный признак нефроптоза. Нефроптоз устанавливают по рентгену — это движение почки более чем 2 высоты тела позвонков.
Как на УЗИ отличить нефроптоз от дистопии? В норме ПА отходит от аорты сразу ниже ВБА, при поясничной дистопии — вблизи бифуркации аорты, при тазовой дистопии — от подвздошной артерии.
Рисунок. При тазовой дистопии на внутривенной урографии в положении лежа мочеточник короткий, почка в тазу (1, 2). При нефроптозе на внутривенной урографии в положении лежа почка определяется в типичном месте (3), в положении стоя почка значительно приспускается (4).
Берегите себя, Ваш Диагностер!
Видео. Почки на УЗИ лекции Владимира Изранова
По замерам УЗИ одна почка больше: размеры и нормы на УЗИ
Часто для подтверждения или опровержения предполагаемого диагноза специалист-уролог или нефролог отправляет своего пациента на ультразвуковое исследование почек. Такой метод диагностики является не только максимально информативным, но еще и доступным и безболезненным. Единственным непонятным и обескураживающим моментом для пациента является нежелание специалиста-узиста проговаривать увиденное на мониторе. В большинстве случаев врач, обследующий большое количество пациентов за день, просто не в состоянии объяснять каждому из них, что же он там нашёл. Поэтому человек вынужден ждать очередного визита к своему лечащему доктору, чтобы получить вразумительные разъяснения на предмет какова по замерам УЗИ одна почка, что должно быть в норме, а где просматривается патология. Во всем этом разбираемся в материале ниже.
Важно: чтобы ультрасонография (ультразвуковое исследование) показала максимально точную картинку, желательно идти на процедуру подготовленными. То есть кишечник пациента не должен быть вздут. Те пациенты, которые страдают повышенным газообразованием, могут за три дня перед исследованием придерживаться специальной диеты, которая исключает образование газов в кишечнике.
Распространенные термины в протоколе УЗИ
 Часто для подтверждения или опровержения предполагаемого диагноза специалист-уролог или нефролог отправляет своего пациента на ультразвуковое исследование почек
Часто для подтверждения или опровержения предполагаемого диагноза специалист-уролог или нефролог отправляет своего пациента на ультразвуковое исследование почек Чтобы не растеряться в описании мочевыделительных органов, внесенном в заключение, нелишним будет понимать основные термины. Так, выделяют самые часто встречающиеся:
- Повышенный пневматоз кишечника. Свидетельствует о чрезмерном газообразовании, что может мешать информативной диагностике.
- Фиброзная капсула. Ткань (оболочка), которая полностью покрывает мочевыделительный орган снаружи. В норме она ровная.
- Эхогенность. Реакция почечной ткани и её структуры на ультразвук. Выражается в интенсивности оттенка.
- Лоханка. Полости внутри органа, в которых скапливается моча.
- Микрокалькулёз. Термин, обозначающий наличие в почках песка или камешков.
- Включения. Чаще всего этим термином называют любые образования в паренхиме почки.
- Паренхима. Ткань мочевыделительного исследуемого органа.
Количество и расположение почек
 При УЗИ мочевыделительных органов специалист отслеживает количество, размеры и структуру почек
При УЗИ мочевыделительных органов специалист отслеживает количество, размеры и структуру почек При УЗИ мочевыделительных органов специалист отслеживает количество, размеры и структуру почек. При этом врач может по уровню эхогенности (затемнения) определить наличие камней, кист, образований или абсцессов. Кроме того, именно на УЗИ определяют и диффузные изменения органов — то есть те, которые затрагивают всю почечную ткань, а не только имеют вид воспаленных или пораженных очагов. Как правило, это воспалительные процессы в виде гломерулонефрита или пиелонефрита.
В норме у каждого человека две почки. Может быть, многие удивятся такому повороту и посетуют на то, что отклонений здесь быть не может. Но спешим вас переубедить, что в некоторых случаях у человека может быть одна или даже половина почки. Такие ситуации случаются после перенесенной операции по трансплантации органа, удалению почки ввиду её отказа, врожденной аномалии развития внутренних органов. Также может случиться так, что одна из почек у пациента будет иметь меньший размер и сниженный функционал. В этом случае ставят диагноз «гипоплазия» органа. Стоит отметить, что количество почек может колебаться не только в меньшую, но и в большую сторону. Бывают случаи, когда у человека при эмбриональном развитии происходит удвоение парных органов. Чаще всего удваивается одна из почек, реже — обе. Такое строение организма никак не влияет на качество жизни человека.
В норме обе почки расположены в районе 7 грудного позвонка или 1-2 поясничного позвонков. То есть непосредственно сразу за последними нижними ребрами. При этом правая почка чаще располагается несколько ниже левой, что обусловлено соседством печени с ней. В норме оба органа окружены жировой капсулой, что позволяет им удерживаться в первоначальной позиции. При резком похудении человека почка может резко опуститься.
Важно: если мочевыделительные органы (один или оба) располагаются ниже своего нормального положения, то речь идёт о нефроптозе (опущении).
Размеры почек
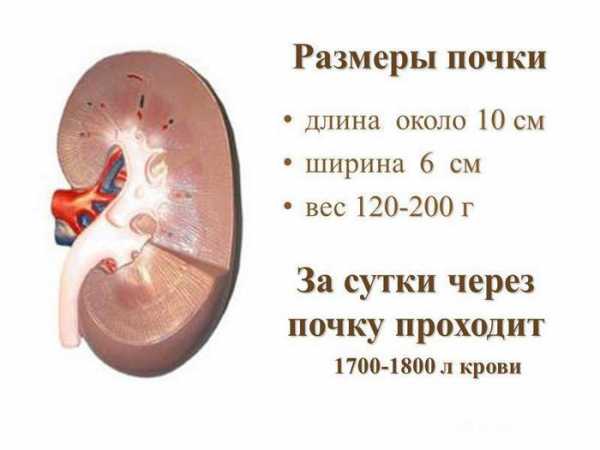 Что касается размеров мочевыделительных органов, то у мужчин они всегда немного больше, чем у женщин
Что касается размеров мочевыделительных органов, то у мужчин они всегда немного больше, чем у женщин Что касается размеров мочевыделительных органов, то у мужчин они всегда немного больше, чем у женщин. Это обусловлено тем, что само по себе туловище мужчины больше и шире женского. Итак, нормальные параметры здоровой почки таковы:
- Длина органа — 10-12 см;
- Ширина — не более 6 см;
- Толщина почки — от 4 до 5 см;
- Толщина паренхимы (почечной ткани) варьируется в пределах 1,5-2,5 см (при этом стоит знать, что у пациентов старше 50 лет её толщина меняется в меньшую сторону и к 60 годам составляет уже 1,1 см).
Если размеры мочевыделительных органов на 1 см превышают по одному или всем параметрам, то это еще не повод для беспокойства. Вполне возможно, что это особенность строения органа. Но если увеличение или уменьшение уже исчисляется несколькими сантиметрами, то самое время выявлять патологию.
Важно: увеличение почек происходит при остром пиелонефрите или онкологии. Уменьшение органов происходит при хронических патологиях типа пиелонефрит, гломерулонефрит. В этом случае начинает почечная недостаточность, которая приводит к сморщиванию органа. Также почки имеют меньший размер при дистрофических процессах.
Норма на УЗИ
Ультразвуковое исследование почек в норме выглядит таким образом:
- Ткань почки однородная, а её контуры ровные;
- Полость чашек и лоханок свободна от песка и конкрментов (камней).
Если же в полости лоханок или чашек выявлены камни, значит, есть основания полагать, что у пациента мочекаменная болезнь. А значит, нужно бороться с причинами отложения солей в мочевыделительных органах.
Паренхиматозные изменения
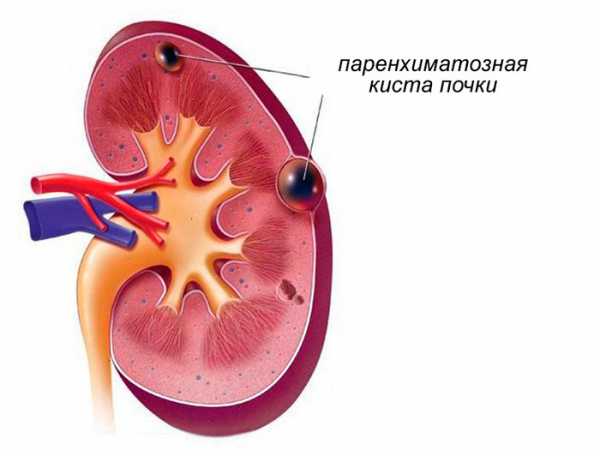 В почечной ткани (паренхиме) могут происходить изменения
В почечной ткани (паренхиме) могут происходить изменения В почечной ткани (паренхиме) могут происходить изменения. При обследовании специалист может отметить это терминами «повышенная или пониженная эхогенность». Такие понятия свидетельствуют о том, что ткань органа меняется под воздействием какого-либо патологического процесса. О природе изменений подробнее расскажет лечащий врач на приеме, основываясь на полученных лабораторных анализах крови и мочи.
Чаще всего в паренхиме почки диагностируют кисты, абсцессы, опухоли злокачественные или доброкачественные. Точный диагноз ставит только лечащий врач.
Важно: стоит понимать что термин «опухоль» практически никогда не появляется в протоколе УЗИ. Чаще всего любе патологическое включение описывают как образование определенной формы с определенным типом контура и плотности. У таких образований может быть жидкостное включение или мышечная внутренность.
Лоханочные изменения
Изменения в лоханках почек чаще всего выглядят как их увеличение или утолщение их слизистой. В первом случае речь может идти об остром пиелонефрите или гидронефрозе (переполнении почки мочой). Такая патология требует срочного лечения. Если утолщена слизистая лоханок, то это, скорее всего, один из нефритов (воспаление мочевыделительных органов). Также к лоханочным изменениям можно отнести и наличие в них конкрементов. Они чаще всего хорошо просматриваются на УЗИ при условии, что их размер превышает 2 мм. Песок меньшего диаметра при исследовании не виден.
Важно: чтобы пройти ультразвуковое обследование, достаточно обратиться в любую частную или государственную клинику, специализирующуюся на аппаратной диагностике. Результат обследования не стоит трактовать самостоятельно и делать выводы. Информация выше предоставлена лишь в ознакомительных целях. Окончательный диагноз ставит только лечащий врач, учитывая все жалобы пациента и результаты проведенных лабораторных анализов.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе